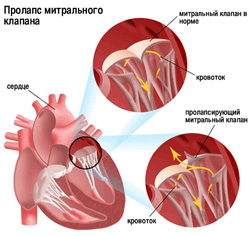
может ли быть температура при болезни сердца
Повышение и понижение температуры при заболеваниях сердца
Не только высокая, но и постоянная субфебрильная температура может стать причиной осложнений у людей с заболеваниями кардиологической сферы. Что же делать при ее повышении и как предотвратить опасные проблемы со здоровьем? Итак, сегодня стоит рассказать вам про резкое повышение и понижение температуры тела без симптомов у взрослого человека и ребенка, связанное с проблемами кардиологического характера.
Пациенты с сердечными болезнями постоянно страдают от самых разных симптомов. Высокая температура тела и лихорадочное состояние могут быть спровоцированы разными факторами, но при кардиологических проблемах даже недолгое ее повышение негативно влияет на сердце. Происходит увеличение числа сокращений (иногда в 2 раза!), сердце переносит чрезмерные нагрузки.
Этот видеосюжет расскажет про внезапное повышение температуры без симптомов:
Повышение температуры подразделяют по категориям:
- очень высокая (более 39 C);
- повышенная умеренно (37-38 C);
- субфебрильная.
Про признаки процесса повышения температуры тела расскажем ниже.
 Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
- Кашель. Сухой и длительный, постепенно может появиться мокрота, причем иногда даже с прожилками крови. Отличий от простудного кашля несколько: длительность, приступы в положении лежа, он ослабевает при принятии вертикального положения.
- Одышка. Появляется даже на фоне небольших физических нагрузок.
- Боли в грудной клетке разного характера. Иногда они ощущаются по всей грудной клетке и в задней ее части.
- Ломота в суставах. Этот симптом характерен и для гриппа, но так может проявляться и ревматизм.
- Повышение давления и частоты пульса.
Про причины, ведущие к повышению температуры тела к вечеру и в течение дня у ребенка и взрослого, расскажем далее.
О чем может свидетельствовать повышение температуры
Повышение температуры может происходить под воздействием ОРВИ или, например, при длительном нахождении на солнце. Многие нарушения в организме сопровождаются ее подъемом, особенно имеющие воспалительную природу.
Но больше всего симптом опасен при наличии сердечного заболевания. Он может указывать на следующие проблемы:
Иногда при болезнях сердца подъем температуры происходит на фоне приема некоторых лекарственных средств. В таком случае симптом сопровождается кожной сыпью, зудом и рядом других побочных проявлений. Точная природа выясняется после обследований. Если причина действительно кроется в лекарственном средстве, доктор заменит его на подходящее и пронаблюдает, чтобы никаких побочных эффектов в дальнейшем не проявлялось.
Кроме сердечных заболеваний, симптом сопровождает такие проблемы, как:
- цистит;
- болезни щитовидной железы;
- онкология;
- простатит;
- вирусный гепатит;
- пиелонефрит;
- бронхиальная астма;
- хронические болезни (бронхит, сальпингоофорит и др.),
- простуда, ангина.
Как бороться с таким симптомом

- Принимать жаропонижающие необходимо при температуре от 38,5 C, а если ранее отмечались фебрильные судороги, то лекарства выпивают еще раньше (при 37,5 C).
- Нужно не забывать пить в большом количестве теплую воду, а при ее задержке выпивать диуретики. Это поможет быстрее привести состояние в норму. Препараты лучше применять в редких случаях, а вот затягивать с визитом к врачу не стоит. Для короткого лечения перед приемом можно воспользоваться следующими средствами:
- Парацетамол,
- Анальгин,
- Нурофен,
- Аспирин,
- Ибупрофен.
Если температура повышена длительное время, необходимо обязательное обследование. В точности определить диагноз при визите к одному доктору бывает сложно, поэтому обследование лучше пройти у нескольких врачей. Причин этой проблемы может быть много, но постоянно принимать жаропонижающие и антибиотики категорически запрещено.
Избежать в будущем повышения температуры получится, если соблюдать все рекомендации, данные относительно терапии заболевания, провоцирующего симптом. Дополнительно стоит пройти курс физиотерапевтических процедур (массаж, грязелечение, бальнеотерапия и др.) для повышения иммунитета.
О том, как понизить температуру у ребенка, расскажет данное видео:
Рецептов из нетрадиционной медицины, которые обладают жаропонижающим действием, достаточно. Вместе с назначенными лекарствами еще стоит применять отвары, направленные на укрепление мышцы и на снижение воспаления (из шиповника, боярышника). По поводу применения каждого рецепта лучше проконсультироваться с врачом.
Помочь при сердечной патологии, провоцирующей повышение температуры, могут следующие рецепты:
- Обильное питье включает в себя не только воду, но и, например, морсы. Особое внимание обратить нужно на отвары и морсы из клюквы, брусники, облепихи, смородины.
- Отвар можно готовить из яснотки, листьев бузины и крапивы. Шиповник, рябина и липовый чай тоже имеют жаропонижающие свойства.
- Мед (0,5 ст.) смешивают с прополисом и раздавленным чесноком (по 1 ч. л.). Принимают в день по 4-5 ложек.
- Сок лимона размешивают в воде и добавляют мед. Настаивают средство 20 минут и выпивают. Повторять прием можно до 4 раз в день.
- Для снятия жара на лоб накладывают картофельный компресс. Кашицу из сырой картофелины смешивают с яблочным уксусом (1 ст. л.), прикладывают ко лбу (в марле). При необходимости компресс периодически меняют.
Среди народных средств при температуре отказаться нужно от рецептов, имеющих в составе родиолу розовую, зверобой. И, конечно же, самолечение может быть опасно, поэтому пренебрегать квалифицированной помощью не рекомендуется.
Про народные средства и способы, помогающие понизить температуру, расскажет данное видео:
Повышение и понижение температуры при заболеваниях сердца
Не только высокая, но и постоянная субфебрильная температура может стать причиной осложнений у людей с заболеваниями кардиологической сферы. Что же делать при ее повышении и как предотвратить опасные проблемы со здоровьем? Итак, сегодня стоит рассказать вам про резкое повышение и понижение температуры тела без симптомов у взрослого человека и ребенка, связанное с проблемами кардиологического характера.
Пациенты с сердечными болезнями постоянно страдают от самых разных симптомов. Высокая температура тела и лихорадочное состояние могут быть спровоцированы разными факторами, но при кардиологических проблемах даже недолгое ее повышение негативно влияет на сердце. Происходит увеличение числа сокращений (иногда в 2 раза!), сердце переносит чрезмерные нагрузки.
Этот видеосюжет расскажет про внезапное повышение температуры без симптомов:
Повышение температуры подразделяют по категориям:
- очень высокая (более 39 C);
- повышенная умеренно (37-38 C);
- субфебрильная.
Про признаки процесса повышения температуры тела расскажем ниже.
 Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
- Кашель. Сухой и длительный, постепенно может появиться мокрота, причем иногда даже с прожилками крови. Отличий от простудного кашля несколько: длительность, приступы в положении лежа, он ослабевает при принятии вертикального положения.
- Одышка. Появляется даже на фоне небольших физических нагрузок.
- Боли в грудной клетке разного характера. Иногда они ощущаются по всей грудной клетке и в задней ее части.
- Ломота в суставах. Этот симптом характерен и для гриппа, но так может проявляться и ревматизм.
- Повышение давления и частоты пульса.
Про причины, ведущие к повышению температуры тела к вечеру и в течение дня у ребенка и взрослого, расскажем далее.
О чем может свидетельствовать повышение температуры
Повышение температуры может происходить под воздействием ОРВИ или, например, при длительном нахождении на солнце. Многие нарушения в организме сопровождаются ее подъемом, особенно имеющие воспалительную природу.
Но больше всего симптом опасен при наличии сердечного заболевания. Он может указывать на следующие проблемы:
Иногда при болезнях сердца подъем температуры происходит на фоне приема некоторых лекарственных средств. В таком случае симптом сопровождается кожной сыпью, зудом и рядом других побочных проявлений. Точная природа выясняется после обследований. Если причина действительно кроется в лекарственном средстве, доктор заменит его на подходящее и пронаблюдает, чтобы никаких побочных эффектов в дальнейшем не проявлялось.
Кроме сердечных заболеваний, симптом сопровождает такие проблемы, как:
- цистит;
- болезни щитовидной железы;
- онкология;
- простатит;
- вирусный гепатит;
- пиелонефрит;
- бронхиальная астма;
- хронические болезни (бронхит, сальпингоофорит и др.),
- простуда, ангина.
Как бороться с таким симптомом

- Принимать жаропонижающие необходимо при температуре от 38,5 C, а если ранее отмечались фебрильные судороги, то лекарства выпивают еще раньше (при 37,5 C).
- Нужно не забывать пить в большом количестве теплую воду, а при ее задержке выпивать диуретики. Это поможет быстрее привести состояние в норму. Препараты лучше применять в редких случаях, а вот затягивать с визитом к врачу не стоит. Для короткого лечения перед приемом можно воспользоваться следующими средствами:
- Парацетамол,
- Анальгин,
- Нурофен,
- Аспирин,
- Ибупрофен.
Если температура повышена длительное время, необходимо обязательное обследование. В точности определить диагноз при визите к одному доктору бывает сложно, поэтому обследование лучше пройти у нескольких врачей. Причин этой проблемы может быть много, но постоянно принимать жаропонижающие и антибиотики категорически запрещено.
Избежать в будущем повышения температуры получится, если соблюдать все рекомендации, данные относительно терапии заболевания, провоцирующего симптом. Дополнительно стоит пройти курс физиотерапевтических процедур (массаж, грязелечение, бальнеотерапия и др.) для повышения иммунитета.
О том, как понизить температуру у ребенка, расскажет данное видео:
Рецептов из нетрадиционной медицины, которые обладают жаропонижающим действием, достаточно. Вместе с назначенными лекарствами еще стоит применять отвары, направленные на укрепление мышцы и на снижение воспаления (из шиповника, боярышника). По поводу применения каждого рецепта лучше проконсультироваться с врачом.
Помочь при сердечной патологии, провоцирующей повышение температуры, могут следующие рецепты:
- Обильное питье включает в себя не только воду, но и, например, морсы. Особое внимание обратить нужно на отвары и морсы из клюквы, брусники, облепихи, смородины.
- Отвар можно готовить из яснотки, листьев бузины и крапивы. Шиповник, рябина и липовый чай тоже имеют жаропонижающие свойства.
- Мед (0,5 ст.) смешивают с прополисом и раздавленным чесноком (по 1 ч. л.). Принимают в день по 4-5 ложек.
- Сок лимона размешивают в воде и добавляют мед. Настаивают средство 20 минут и выпивают. Повторять прием можно до 4 раз в день.
- Для снятия жара на лоб накладывают картофельный компресс. Кашицу из сырой картофелины смешивают с яблочным уксусом (1 ст. л.), прикладывают ко лбу (в марле). При необходимости компресс периодически меняют.
Среди народных средств при температуре отказаться нужно от рецептов, имеющих в составе родиолу розовую, зверобой. И, конечно же, самолечение может быть опасно, поэтому пренебрегать квалифицированной помощью не рекомендуется.
Про народные средства и способы, помогающие понизить температуру, расскажет данное видео:
Болезни сердца и сосудов: основные признаки и первые симптомы
Заболевания сердечно-сосудистой системы начинаются с ощущения, что «что-то не так». Отёки, потливость, усталость и кашель — симптомы, на которые не все обращают внимание, тогда как именно они могут помочь предупредить сосудистую катастрофу.

Сердечно-сосудистые заболевания имеют массу предвестников и самых ранних симптомов, многие из которых можно легко спутать с признаками других заболеваний. Если вы почувствовали или заметили хотя бы один из ниже перечисленных симптомов, не нужно паниковать, но и отмахиваться от настораживающих признаков не стоит — важно вовремя обратиться к врачу, ведь сосудистые заболевания реально предупредить с помощью правильной профилактики.
Функциональные расстройства нервной системы — рассеянность, повышенная утомляемость, плохой сон, беспокойство, тремор конечностей — частые признаки невроза сердца.
Бледность обычно наблюдается при малокровии, спазме сосудов, воспалительном поражении сердца при ревматизме, недостаточности клапанов аорты. При тяжёлых формах лёгочно-сердечной недостаточности меняется цвет губ, щёк, носа, мочек ушей и конечностей, которые визуально синеют.
Воспалительные процессы (миокардиты, перикардиты, эндокардиты) и инфаркт миокарда сопровождаются повышением температуры, иногда даже лихорадкой.
40 тысяч ежегодно умирают из-за кровоизлияния в мозг на фоне высокого давления. При этом, если соблюдать правила контроля за давлением и не провоцировать его повышения, то можно избежать не только плохого самочувствия, но и более серьёзных проблем.
Устойчивое повышение артериального давления выше 140/90 — серьёзный фактор для беспокойства и подозрения на риск сердечно-сосудистых заболеваний.
Слишком редкий (менее 50 ударов в минуту), частый (более 90–100 в минуту) или неритмичный пульс должны также насторожить, подобные отклонения могут свидетельствовать об ишемической болезни, нарушении проводящей системы сердца и регуляции сердечной деятельности.
Сильные отёки, особенно к концу дня, могут возникать из-за обилия солёной пищи, проблем с почками и в том числе — из-за сердечной недостаточности. Происходит это потому, что сердце не справляется с перекачиванием крови, она скапливается в нижних конечностях, вызывая отёки.
Головокружение и укачивание в транспорте
Первыми симптомами надвигающегося инсульта могут быть частые головокружения, но они же являются проявлением заболевания среднего уха и зрительного анализатора.
Чувство нехватки воздуха, сильная отдышка — симптомы, которые могут указывать на стенокардию и сердечную недостаточность. Иногда встречается астматический вариант инфаркта миокарда, сопровождающийся ощущением удушья. Отличить заболевание лёгких от сердечной одышки под силу только специалисту.
Сосудистые осложнения очень легко спутать с гастритом или обострением язвы, симптомами которых являются тошнота и рвота. Дело в том, что нижняя часть сердца расположена близко к желудку, поэтому симптомы могут быть обманчивыми и даже напоминать пищевое отравление.
Боль, напоминающая остеохондроз
Боль между лопатками, в шее, левой руке, плече, запястье, даже в челюсти может быть верным признаком не только остеохондроза или миозита, но и сердечных проблем.
Чувство жжения и сдавливания, явная, тупая, сильная или периодическая боль, спазм — все эти ощущения в груди — самый верный «>признак проблем с сердцем. При спазме коронарных сосудов боль жгучая и острая, что является признаком стенокардии, которая нередко возникает даже в состоянии покоя, например ночью. Приступ стенокардии — предвестник инфаркта миокарда и ишемической болезни сердца (ИБС).
Сильная продолжительная боль за грудиной, отдающая в левую руку, шею и спину характерна для развивающегося инфаркта миокарда. Боли в груди при инфаркте миокарда бывают крайне сильными, вплоть до потери сознания. Кстати, одна из самых частых причин инфаркта — атеросклероз коронарных сосудов.
Боль в груди, отдающая в затылок, спину, в паховую область — симптом аневризмы или расслоения аорты.
Тупая и волнообразная боль в области сердца, которая не распространяется на другие области тела, на фоне повышения температуры свидетельствует о развитии перикардита.
Однако острая боль в груди может свидетельствовать и о других заболеваниях, например быть симптомом межрёберной невралгии, опоясывающего лишая, радикулита в шее или груди, спонтанного пневмоторакса или спазма пищевода.
Сильное сердцебиение может возникать при усиленной физической нагрузке, в результате эмоционального возбуждения человека или из-за переедания. Но сильное сердцебиение очень часто является ранним предвестником болезней сердечно-сосудистой системы.
Сильное сердцебиение проявляется как ощущение сбоев в работе сердца, кажется, что сердце чуть ли не «выскакивает» из груди или замирает. Приступы могут сопровождаться слабостью, неприятными ощущениями в области сердца, обмороками.
Такие симптомы могут говорить о тахикардии, стенокардии, сердечной недостаточности, нарушении кровоснабжения органов.
При наличии хотя бы одного из перечисленных симптомов важно не откладывая обратиться к врачу и пройти исследования, которые выявят истинную причину недомогания. Один из самых эффективных методов лечения любого заболевания — это его раннее диагностирование и своевременная профилактика.
Высокая температура тела при инфаркте миокарда
Температура при инфаркте миокарда является одним из основных симптомов. Она сигнализирует о попадании в ослабленный организм инфекции, развитии осложнений или начале острого воспалительного процесса. Данный признак сможет помочь врачам определить стадию болезни и оценить эффективность лечения, а больному заподозрить наличие проблем с сердцем еще на предынфарктном периоде. Повышение температуры может также являться последствием проведенной операции. При ее обнаружении необходимо срочно направиться в больницу.
Может ли быть жар в предынфарктном и остром периоде?
 Незадолго до инфаркта у человека ослабевает иммунная защита из-за сбоев в гемодинамике, что приводит к попаданию инфекции в организм. Вялотекущее состояние может сохраняться в течение нескольких недель или месяцев.
Незадолго до инфаркта у человека ослабевает иммунная защита из-за сбоев в гемодинамике, что приводит к попаданию инфекции в организм. Вялотекущее состояние может сохраняться в течение нескольких недель или месяцев.
Признаки простуды иногда проявляются на фоне проблем с легочной вентиляцией в предынфарктном состоянии. Человек чувствует першение в горле и постоянно кашляет. Характерны процессу кратковременные подъемы температуры.
Для острой фазы инфаркта характерна клиническая картина сердечной недостаточности и высокая температура тела вплоть до 39º, связанная с развитием воспалительного процесса. Он призван изолировать участки сердца, подвергшиеся омертвлению, от здоровых тканей. Данная стадия иногда напоминает лихорадку по своим проявлениям и часто провоцирует осложнения.
Второй причиной жара являются продукты разложения некротических тканей. Они всасываются в кровь, вызывая лихорадку и увеличение уровня лейкоцитов, среди которых доминируют нейтрофилы.
 Они представляют собой клетки, поедающие продукты разложения. Организм реагирует на них развитием воспаления. В анализах крови проявляется процесс возрастанием СОЭ и сдвигом крови влево.
Они представляют собой клетки, поедающие продукты разложения. Организм реагирует на них развитием воспаления. В анализах крови проявляется процесс возрастанием СОЭ и сдвигом крови влево.
Признаки лихорадки возникают в острой фазе болезни на 2 день. Сколько она будет держаться, зависит от реакции организма на патологический процесс, наличия прочих заболеваний сердечно-сосудистой системы и размера омертвевшего участка.
Особенности проявление жара из-за воспаления
Некротические изменения при инфаркте поражают миокард и постепенно достигают эндокарда, представляющего внутренний слой сердечной мышцы. Проявляется процесс воспалением и пристеночным тромбоэндокардитом (образованием тромбов в полостях сердца), что обусловливает жар у больного.
Лихорадочное состояние может быть следствием прочих осложнений, возникающих на фоне инфаркта:
- Для экссудативного эндокардита свойственно развитие воспаления перикардиальных листков. В полости перикарда начинает скапливаться выпот из-за сбоев при всасывании, что приводит к проявлению жара у больного.
- При фибринозном перикардите температура первоначально возрастает из-за процесса некроза тканей на фоне лейкоцитоза.
Причины изменения температуры
Температура тела при инфаркте может меняться в зависимости от его формы и реакции организма. Для патологического процесса, перешедшего с острейшей стадии в острую, характерно понижение сосудистого тонуса и давления, что обусловлено уменьшением количества поступающей венозной крови к сердечной мышце. Постепенно развивается гипоксия (голодание) головного мозга. Из-за нее возникают дисфункции внутренних органов и неврологическая симптоматика. Подобное состояние называется коллапсом сердца. Если не проявляются прочие осложнения, то температура будет нормальной или даже низкой.
При обширном инфаркте и его тяжелой переносимости организмом уменьшается синтез лейкоцитов. Проблема касается больных преклонного возраста. В несколько раз чаще она встречается у женщин. На фоне развития патологических изменений увеличивается СОЭ, на что организм реагирует стойким повышением температуры. Причины у данного явления следующие:

- развитие инфекции;
- анемия;
- серьезное поражение тканевых структур;
- миомаляция;
- перифокальное воспаление.
О наличии инфекции можно говорить при развитии лихорадочного состояния. Для него свойственна высокая температура после инфаркта, сохраняющаяся более 1-2 недель.
Клиническая картина
Показатели температуры могут меняться в зависимости от особенностей организма больного и стадии болезни:
- В первые дни с момента приступа больной испытывает жар ближе ко сну. Иногда он проявляется через пару часов после прекращения острой боли из-за нервно-рефлекторной реакции.
- Ближе к третьему дню наблюдается температурный рост вплоть до 38º. Он характерен большинству пациентов и сохраняется фактически до окончания острой фазы.
- Жар из-за воспалительного процесса не превышает 38º и держится в течение 3-5 дней.
- Обширному инфаркту свойственна высокая температура на протяжении 1-2 недель.
- Жар, не спадающий в течение 14 дней и более, свидетельствует о переходе болезни в осложненную форму.
- Повышение показателей вплоть до 39-40º является частым признаком присоединения к инфаркту прочих болезней (пневмонии, пиелонефрита).
На температурную реакцию влияет возраст пациента. У молодых людей жар более выражен, а в пожилом возрасте показатели могут оставаться в рамках нормы.
При развитии кардиогенного шока температура падает на фоне снижения сократительной функции и нарушения питания миокарда.
Диагностика инфаркта при гиперемии
Жар при инфаркте миокарда позволяет врачу заподозрить развитие новых некротических очагов, так как ему сопутствуют изменения состава крови:
- Снижение концентрации зернистых эозинофилов (одной из разновидностей эритроцитов) происходит в первые дни после инфаркта. Их уменьшение связано со скоплением продуктов распада некротических тканей.
- Увеличение СОЭ (скорости оседания эритроцитов) обнаруживается на 3 день. Своего пика оно достигнет к 10 дню. На нормализацию уровня СОЭ уйдет примерно 1 месяц. Особо важен данный признак при дифференцировании со стенокардией. Она не проявляется повышением скорости оседания эритроцитов и высокой температурой.
- Рост активности КФК (креатинфосфокиназы) воспринимается в качестве маркера инфаркта. Он достигает своего максимума ко второму дню. Причина повышения фермента заключается в омертвлении сердечных тканей и попадании в кровь продуктов распада. При болезнях печени, легких и стенокардии его уровень не изменяется.
- Возрастает активность ферментов печени (трансаминазы). В норму они приходят спустя неделю.

«Немая» форма инфаркта, часто проявляющаяся у представительниц женского пола, страдающих от сахарного диабета, может не проявлять себя. Жар, возникший на 2 день, станет единственным симптомом, свидетельствующим об интоксикации продуктами распада тканей, повергшихся некротическим изменениям.
Температурная реакция на прочих стадиях инфаркта
Больной, находящийся в подострой стадии развития болезни, испытывает облегчение состояния. Болевой сидром проходит, а температура тела становится нормальной. Пациента выписывают для прохождения периода реабилитации в домашних условиях, но под контролем лечащего врача.
Затяжная форма рецидивирующего инфаркта проявляется из-за повторного попадания инфекции в организм. Вина лежит на незавершенном процессе распада тканей пораженного участка миокарда и медленном рубцевании. Температура может повыситься даже спустя 2-3 месяца с момента первого проявления болезни. Зачастую проблема касается больных преклонного возраста или людей с запущенным атеросклерозом. Некротические изменения задевают не только пораженные первым приступом ткани, но и находящиеся рядом.
Реакция на рецидивы
Под влиянием болезней сердечно-сосудистой системы (гипертонии, ишемии, сердечной недостаточности) и прочих факторов (вредных привычек, ожирения) может случиться повторный инфаркт. Он проявляется, независимо от стадии процесса рубцевания пораженных тканей. Возникает рецидив чаще всего в первый год после пережитого приступа. Особенно у представителей мужского пола в возрасте от 40 до 60 лет.  Значительно выше шансы на повторное развитие патологии у людей, имеющих обширное поражение миокарда.
Значительно выше шансы на повторное развитие патологии у людей, имеющих обширное поражение миокарда.
Рецидив инфаркта с трудом определяется с помощью электрокардиографа и может проявляться атипично (необычно). Течение его тяжелое. Больной страдает от высокой температуры, сбоев в сердцебиении и признаков сердечной недостаточности. Значительно возрастает шанс летального исхода. Для скорейшей постановки диагноза и составления эффективной схемы лечения приходится изучать в течение недели изменения в составе крови.
Температурная реакция на тромболитическое лечение
Инфаркт миокарда является следствием развития атеросклероза. На стенках коронарных сосудов постепенно начинают образовываться атеросклеротические бляшки, сужающие просвет и усугубляющие нехватку питания сердечной мышцы. Со временем на них возникают трещины, в которые направляются тромбоциты, что ведет к образованию тромбов. Тромболитическая терапия способствует восстановлению кровотока. Особо важна она в первые часы после начала проявления патологии, так как повысится вероятность спасения большого участка миокарда от некротических изменений.
Для растворения тромбов применяют медикаменты («Тенектеплаза», «Альтеплаза»), направленные на усиление фибринолитической активности крови. Осуществляется воздействие благодаря переходу плазминогена в плазмин. Вводят лекарство внутривенно. Улучшение состояния происходит постепенно. На фоне тромболитического лечения часто возникают побочные реакции (температура, аритмия, рвота, гипотония). Для их предотвращения желательно совмещать ввод тромболитиков с «Ацетилсалициловой кислотой» и «Гепарином». Подобные препараты нужно вводить сразу после постановки диагноза, чтобы остановить образование тромбов.
Осложнения
Температура часто повышается при развитии осложнений инфаркта миокарда:
 Проявление отека легких (накопления жидкости в легочной интерстиции) на фоне некротических изменений в сердечной мышце является следствием сужения просвета сосудов и образования тромбов в правом желудочке. Иногда причина заключается в недостаточности левого желудочка, которая привела к развитию застойного процесса в малом круг кровообращения и образованию тромбов в легочных артериях. Проявляется осложнение жаром, аритмией, одышкой, болью в области грудной клетки и кашлем с выделением мокроты.
Проявление отека легких (накопления жидкости в легочной интерстиции) на фоне некротических изменений в сердечной мышце является следствием сужения просвета сосудов и образования тромбов в правом желудочке. Иногда причина заключается в недостаточности левого желудочка, которая привела к развитию застойного процесса в малом круг кровообращения и образованию тромбов в легочных артериях. Проявляется осложнение жаром, аритмией, одышкой, болью в области грудной клетки и кашлем с выделением мокроты.- В период восстановления температура может повыситься из-за развития ишемической кардиопатии и воспаления перикарда. Болевые ощущения напоминают острую стадию инфаркта сердечной мышцы и могут усиливаться из-за дыхания и положения тела.
- Развитие постинфарктного перикардита способствует повышению количества лейкоцитов, на фоне которого у больного проявляются признаки простуды, в том числе жар.
Реакция на синдром Дресслера
Воспаление тканей сердечной мышцы и легких, возникшее спустя 1-2 месяца после пережитого инфаркта миокарда, называется синдромом Дресслера. Открыл его ученый Уильям Дресслер в 50 годах предыдущего века. Данный постинфарктный синдром представляет собой аутоиммунный сбой, для которого характерно воспаление плевры, легких, перикардиального слоя сердца и суставов. Сопровождает его высокая температура тела.
Причина развития осложнения заключается в атаке иммунной системы собственных клеток. Выражается синдром Дресслера в одном или нескольких патологических процессов:
- Перикардит проявляется значительно легче, чем обычно. Температура не превышает 38º. Снижается выраженность симптоматики через 2-3 дня.
- Плеврит характеризуется кашлем, одышкой, невысокой температурой и острой болью, которая заметно усиливается при дыхании. Ее очаг локализуется в области грудной клетки.
- Пневмония, вызванная аутоиммунным сбоем, проявляется жаром и выраженной одышкой.

- Артрит касается в большинстве своем левого плечевого сустава. Воспаляется его внутренняя оболочка, что выражается болевым синдромом и субфебрилитетом (незначительным повышением температуры).
- Полиартрит имеет воспалительно-аллергический характер проявления. Ему свойственно чувство онемения и боли рядом с пораженными суставами.
Совокупность очагов воспаления усугубляет течение инфаркта и делает температурную реакцию организма более сильной и стойкой. Не менее опасны слабовыраженные формы предынфарктного синдрома. Их обнаруживают лишь по анализу крови. Заподозрить наличие патологического процесса можно по не проходящим болевым ощущениям в суставах и субфебрилитету.
Возникают подобные формы синдрома Дресслера из-за гипоксии миокарда и прочих органов. Кардиомиоциты (клетки сердца) повреждаются, что приводит к продукции антител. Их уничтожает иммунная система, а затем она переключается на здоровые клетки собственного организма. Характерен аутоиммунный процесс обширной форме инфаркта.
В качестве лечения используют нестероидные противовоспалительные препараты. Запущенные случаи требуют применения кортикостероидных гормонов.
Хроническое течение инфаркта
 Хроническая разновидность инфаркта сердечной мышцы проявляется приступообразно. Больной периодически ощущает признаки (одышку, боль в груди) характерные его острой фазе. На фоне проявление болевого синдрома часто повышается температура тела. Снижается выраженность симптомов лишь через 2-3 дня.
Хроническая разновидность инфаркта сердечной мышцы проявляется приступообразно. Больной периодически ощущает признаки (одышку, боль в груди) характерные его острой фазе. На фоне проявление болевого синдрома часто повышается температура тела. Снижается выраженность симптомов лишь через 2-3 дня.
В редких случаях сохраняется субфебрилитет даже после окончания болевого приступа. По его возвращении жар усиливается. Подобное волнообразное лихорадочное состояние напоминает течение ревматического эндокардита и даже может проявляться из-за него. В таком случае при аускультации отчетливо будут слышны систолические шумы.
Температурная реакция на проведенную операцию
Процедура стентирования проводится для расширения коронарных сосудов, суженных из-за образования атеросклеротических бляшек. Стент представляет собой каркас, сделанный из металла и надетый на маленький баллончик. Его вводят в бедренную артерию, а затем направляют в сердечную мышцу. В необходимом месте он раздувается, расширяя просвет сосуда и восстанавливая кровоснабжение сердца.
Повышение температуры тела является одним из послеоперационных отклонений:
-
- появление болевых ощущений и отеков на месте прокола;
- возникновение симптомов развития инфекции;

- онемение участка, где был совершен прокол для ввода катетера;
- чрезмерное потоотделение;
- непрекращающиеся рвотные позывы;
- болевые ощущения в области груди;
- аритмия;
- проявления кашля и одышки;
- проблемы с мочеиспусканием.
Обнаружение любых симптомов после стентирования должно стать сигналом для похода в больницу. Они часто являются следствием занесения инфекции или некорректно выполненной процедуры, поэтому необходимо срочно проконсультироваться с врачом во избежание развития осложнений.
Температура является одним из признаков инфаркта миокарда. Она свидетельствует о развитии воспалительных процессов, характерных некротическим изменениям тканей сердечной мышцы. Понять, почему появился данный симптом, может лишь лечащий врач, ориентируясь на результаты инструментальной диагностики и лабораторных тестов. Простому человеку достаточно своевременно обратиться к специалисту, чтобы предотвратить развитие осложнений и облегчить свое состояние.
Болезни сердца и сосудов: основные признаки и первые симптомы

Сердечно-сосудистые заболевания имеют массу предвестников и самых ранних симптомов, многие из которых можно легко спутать с признаками других заболеваний. Если вы почувствовали или заметили хотя бы один из ниже перечисленных симптомов, не нужно паниковать, но и отмахиваться от настораживающих признаков не стоит — важно вовремя обратиться к врачу, ведь сосудистые заболевания реально предупредить с помощью правильной профилактики.
Кашель
Обычно кашель говорит о простуде и гриппе, но при проблемах с сердцем — отхаркивающие препараты не помогают. Особенно стоит насторожиться, если сухой кашель появляется в положении лёжа.
Слабость и бледность
Функциональные расстройства нервной системы — рассеянность, повышенная утомляемость, плохой сон, беспокойство, тремор конечностей — частые признаки невроза сердца.
Бледность обычно наблюдается при малокровии, спазме сосудов, воспалительном поражении сердца при ревматизме, недостаточности клапанов аорты. При тяжёлых формах лёгочно-сердечной недостаточности меняется цвет губ, щёк, носа, мочек ушей и конечностей, которые визуально синеют.
Повышение температуры
Воспалительные процессы (миокардиты, перикардиты, эндокардиты) и инфаркт миокарда сопровождаются повышением температуры, иногда даже лихорадкой.
Давление
40 тысяч ежегодно умирают из-за кровоизлияния в мозг на фоне высокого давления. При этом, если соблюдать правила контроля за давлением и не провоцировать его повышения, то можно избежать не только плохого самочувствия, но и более серьёзных проблем.
Устойчивое повышение артериального давления выше 140/90 — серьёзный фактор для беспокойства и подозрения на риск сердечно-сосудистых заболеваний.
Слишком редкий (менее 50 ударов в минуту), частый (более 90–100 в минуту) или неритмичный пульс должны также насторожить, подобные отклонения могут свидетельствовать об ишемической болезни, нарушении проводящей системы сердца и регуляции сердечной деятельности.
Отёчность
Сильные отёки, особенно к концу дня, могут возникать из-за обилия солёной пищи, проблем с почками и в том числе — из-за сердечной недостаточности. Происходит это потому, что сердце не справляется с перекачиванием крови, она скапливается в нижних конечностях, вызывая отёки.
Головокружение и укачивание в транспорте
Первыми симптомами надвигающегося инсульта могут быть частые головокружения, но они же являются проявлением заболевания среднего уха и зрительного анализатора.

Одышка
Чувство нехватки воздуха, сильная отдышка — симптомы, которые могут указывать на стенокардию и сердечную недостаточность. Иногда встречается астматический вариант инфаркта миокарда, сопровождающийся ощущением удушья. Отличить заболевание лёгких от сердечной одышки под силу только специалисту.
Тошнота и рвота
Сосудистые осложнения очень легко спутать с гастритом или обострением язвы, симптомами которых являются тошнота и рвота. Дело в том, что нижняя часть сердца расположена близко к желудку, поэтому симптомы могут быть обманчивыми и даже напоминать пищевое отравление.
Боль, напоминающая остеохондроз
Боль между лопатками, в шее, левой руке, плече, запястье, даже в челюсти может быть верным признаком не только остеохондроза или миозита, но и сердечных проблем.
Симптомом стенокардии может быть возникновение таких симптомов после физической нагрузки или эмоциональных потрясений. Если боль возникает даже во время отдыха и после применения специальных сердечных препаратов — такой симптом может говорить о приближении инфаркта.
Боль в груди
Чувство жжения и сдавливания, явная, тупая, сильная или периодическая боль, спазм — все эти ощущения в груди — самый верный “>признак проблем с сердцем. При спазме коронарных сосудов боль жгучая и острая, что является признаком стенокардии, которая нередко возникает даже в состоянии покоя, например ночью. Приступ стенокардии — предвестник инфаркта миокарда и ишемической болезни сердца (ИБС).
Сильная продолжительная боль за грудиной, отдающая в левую руку, шею и спину характерна для развивающегося инфаркта миокарда. Боли в груди при инфаркте миокарда бывают крайне сильными, вплоть до потери сознания. Кстати, одна из самых частых причин инфаркта — атеросклероз коронарных сосудов.
Боль в груди, отдающая в затылок, спину, в паховую область — симптом аневризмы или расслоения аорты.
Тупая и волнообразная боль в области сердца, которая не распространяется на другие области тела, на фоне повышения температуры свидетельствует о развитии перикардита.
Однако острая боль в груди может свидетельствовать и о других заболеваниях, например быть симптомом межрёберной невралгии, опоясывающего лишая, радикулита в шее или груди, спонтанного пневмоторакса или спазма пищевода.
Сильное сердцебиение
Сильное сердцебиение может возникать при усиленной физической нагрузке, в результате эмоционального возбуждения человека или из-за переедания. Но сильное сердцебиение очень часто является ранним предвестником болезней сердечно-сосудистой системы.
Сильное сердцебиение проявляется как ощущение сбоев в работе сердца, кажется, что сердце чуть ли не «выскакивает» из груди или замирает. Приступы могут сопровождаться слабостью, неприятными ощущениями в области сердца, обмороками.
Такие симптомы могут говорить о тахикардии, стенокардии, сердечной недостаточности, нарушении кровоснабжения органов.
При наличии хотя бы одного из перечисленных симптомов важно не откладывая обратиться к врачу и пройти исследования, которые выявят истинную причину недомогания. Один из самых эффективных методов лечения любого заболевания — это его раннее диагностирование и своевременная профилактика.
Может ли быть температура при сердечной недостаточности
Не только высокая, но и постоянная субфебрильная температура может стать причиной осложнений у людей с заболеваниями кардиологической сферы. Что же делать при ее повышении и как предотвратить опасные проблемы со здоровьем? Итак, сегодня стоит рассказать вам про резкое повышение и понижение температуры тела без симптомов у взрослого человека и ребенка, связанное с проблемами кардиологического характера.
Чем опасно такое явление
Пациенты с сердечными болезнями постоянно страдают от самых разных симптомов. Высокая температура тела и лихорадочное состояние могут быть спровоцированы разными факторами, но при кардиологических проблемах даже недолгое ее повышение негативно влияет на сердце. Происходит увеличение числа сокращений (иногда в 2 раза!), сердце переносит чрезмерные нагрузки.
Этот видеосюжет расскажет про внезапное повышение температуры без симптомов:
Разновидности признака
Повышение температуры подразделяют по категориям:
- очень высокая (более 39 C);
- повышенная умеренно (37-38 C);
- субфебрильная.
Про признаки процесса повышения температуры тела расскажем ниже.
Как выявить у себя
 Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
Нужно обязательно обращать внимание на симптомы, которые сопровождают температуру. Даже небольшое повышение температуры часто сочетается со слабостью, снижением работоспособности, иногда и с головными болями. На проблемы с сердцем указывать могут такие признаки, как:
- Кашель. Сухой и длительный, постепенно может появиться мокрота, причем иногда даже с прожилками крови. Отличий от простудного кашля несколько: длительность, приступы в положении лежа, он ослабевает при принятии вертикального положения.
- Одышка. Появляется даже на фоне небольших физических нагрузок.
- Боли в грудной клетке разного характера. Иногда они ощущаются по всей грудной клетке и в задней ее части.
- Ломота в суставах. Этот симптом характерен и для гриппа, но так может проявляться и ревматизм.
- Повышение давления и частоты пульса.
Про причины, ведущие к повышению температуры тела к вечеру и в течение дня у ребенка и взрослого, расскажем далее.
О чем может свидетельствовать повышение температуры
Проблемы с сердцем
Повышение температуры может происходить под воздействием ОРВИ или, например, при длительном нахождении на солнце. Многие нарушения в организме сопровождаются ее подъемом, особенно имеющие воспалительную природу.
Но больше всего симптом опасен при наличии сердечного заболевания. Он может указывать на следующие проблемы:
Иногда при болезнях сердца подъем температуры происходит на фоне приема некоторых лекарственных средств. В таком случае симптом сопровождается кожной сыпью, зудом и рядом других побочных проявлений. Точная природа выясняется после обследований. Если причина действительно кроется в лекарственном средстве, доктор заменит его на подходящее и пронаблюдает, чтобы никаких побочных эффектов в дальнейшем не проявлялось.
Другие болезни
Кроме сердечных заболеваний, симптом сопровождает такие проблемы, как:
- цистит;
- болезни щитовидной железы;
- онкология;
- простатит;
- вирусный гепатит;
- пиелонефрит;
- бронхиальная астма;
- хронические болезни (бронхит, сальпингоофорит и др.),
- простуда, ангина.
Как бороться с таким симптомом
Общепринятые средства

- Принимать жаропонижающие необходимо при температуре от 38,5 C, а если ранее отмечались фебрильные судороги, то лекарства выпивают еще раньше (при 37,5 C).
- Нужно не забывать пить в большом количестве теплую воду, а при ее задержке выпивать диуретики. Это поможет быстрее привести состояние в норму. Препараты лучше применять в редких случаях, а вот затягивать с визитом к врачу не стоит. Для короткого лечения перед приемом можно воспользоваться следующими средствами:
- Парацетамол,
- Анальгин,
- Нурофен,
- Аспирин,
- Ибупрофен.
Если температура повышена длительное время, необходимо обязательное обследование. В точности определить диагноз при визите к одному доктору бывает сложно, поэтому обследование лучше пройти у нескольких врачей. Причин этой проблемы может быть много, но постоянно принимать жаропонижающие и антибиотики категорически запрещено.
Избежать в будущем повышения температуры получится, если соблюдать все рекомендации, данные относительно терапии заболевания, провоцирующего симптом. Дополнительно стоит пройти курс физиотерапевтических процедур (массаж, грязелечение, бальнеотерапия и др.) для повышения иммунитета.
О том, как понизить температуру у ребенка, расскажет данное видео:
Народные средства
Рецептов из нетрадиционной медицины, которые обладают жаропонижающим действием, достаточно. Вместе с назначенными лекарствами еще стоит применять отвары, направленные на укрепление мышцы и на снижение воспаления (из шиповника, боярышника). По поводу применения каждого рецепта лучше проконсультироваться с врачом.
Помочь при сердечной патологии, провоцирующей повышение температуры, могут следующие рецепты:
- Обильное питье включает в себя не только воду, но и, например, морсы. Особое внимание обратить нужно на отвары и морсы из клюквы, брусники, облепихи, смородины.
- Отвар можно готовить из яснотки, листьев бузины и крапивы. Шиповник, рябина и липовый чай тоже имеют жаропонижающие свойства.
- Мед (0,5 ст.) смешивают с прополисом и раздавленным чесноком (по 1 ч. л.). Принимают в день по 4-5 ложек.
- Сок лимона размешивают в воде и добавляют мед. Настаивают средство 20 минут и выпивают. Повторять прием можно до 4 раз в день.
- Для снятия жара на лоб накладывают картофельный компресс. Кашицу из сырой картофелины смешивают с яблочным уксусом (1 ст. л.), прикладывают ко лбу (в марле). При необходимости компресс периодически меняют.
Среди народных средств при температуре отказаться нужно от рецептов, имеющих в составе родиолу розовую, зверобой. И, конечно же, самолечение может быть опасно, поэтому пренебрегать квалифицированной помощью не рекомендуется.
Про народные средства и способы, помогающие понизить температуру, расскажет данное видео:

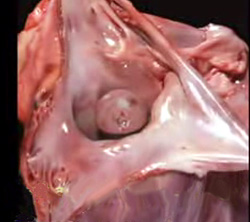
Миксома сердца — редко встречающаяся опухоль, которая в зависимости от локализации (левое предсердие и желудочек, правое предсердие и желудочек) ведет к обструкции путей притока или оттока малого и большого кругов кровообращения.
Миксома развивается преимущественно в левом предсердии (77 %). Диагностика представляет значительные трудности в связи с отсутствием патогномоничных признаков патологии.
В зависимости от локализации в полостях сердца миксома создает картину митрального стеноза (миксома левого предсердия), митральной недостаточности или субаортального стеноза (миксома левого желудочка), трикуспидального порока, сдавливающего перикардита (миксома правого предсердия), легочного стеноза (миксома правого желудочка). Миксома сердца часто протекает под маской инфекционного эндокардита с наличием различного типа лихорадки — повышенной температуры тела.
Имеется ряд признаков, по которым можно заподозрить миксому сердца:
- отсутствие четкого ревматического анамнеза,
- небольшая давность заболевания,
- быстрое прогрессирование сердечной недостаточности,
- неэффективность медикаментозной терапии,
- несоответствие рентгенологических изменений сердца степени расстройств кровообращения,
- головокружение или внезапные обмороки с кратковременной потерей сознания,
- мелодия митрального стеноза, аускультативно и графически характеризующаяся скудностью и непостоянством формы и амплитуды диастолического шума,
- изменение аускультативной и графической картины в положении больного стоя,
- неполная блокада правой ножки пучка Гиса, синусовый ритм при значительном нарушении кровообращения.
Диагноз миксомы сердца уточняется с помощью эхокардиографии и ангиокардиографии, которые позволяют обнаружить опухоль и определить ее локализацию. Естественное течение заболевания у больных с миксомой сердца заканчивается неблагоприятно вследствие обтурации предлежащего клапана телом опухоли.
Лечение оперативное — удаление опухоли.
«Повышенная температура, сердечная недостаточность и другие признаки миксомы сердца» и другие статьи из раздела Высокая температура
Многочисленные микроорганизмы — бактерии, вирусы, грибы и иные простейшие — могут оказать прямое повреждающее воздействие на сердечную мышцу. Однако в большинстве случаев поражение миокарда наблюдается как вторичное явление, осложнение вирусных и бактериальных болезней.
Влияние гиперемии на работу организма
 Проникновение инфекционных агентов в организм человека вызывает естественный ответ иммунной системы, направленный на подавление их жизнедеятельности. Суть процесса сводится к следующему: микробы, проникнув в ткани организма, выделяют токсические вещества, которые являются белковыми соединениями. Наличие чужеродных элементов инициирует ряд биохимических реакций для активного синтеза специфических антител. Активируется центр терморегуляции головного мозга, что приводит к подъему температуры – гипертермии, спутник которой — лихорадочное состояние.
Проникновение инфекционных агентов в организм человека вызывает естественный ответ иммунной системы, направленный на подавление их жизнедеятельности. Суть процесса сводится к следующему: микробы, проникнув в ткани организма, выделяют токсические вещества, которые являются белковыми соединениями. Наличие чужеродных элементов инициирует ряд биохимических реакций для активного синтеза специфических антител. Активируется центр терморегуляции головного мозга, что приводит к подъему температуры – гипертермии, спутник которой — лихорадочное состояние.
Высокая температура – фактор, вынуждающий сердце работать в «авральном» режиме из-за сбоев в метаболическом обмене, изменения количественного и качественного состава крови, быстрого нарушения водно-солевого баланса. Гиперемия проявляется увеличением частоты сокращений миокарда, подъемом кровяного давления, централизацией кровотока. Ухудшение циркуляции крови – причина:
- головной боли;
- головокружения;
- судорог;
- обморочных состояний.
Обстоятельные диагностические методы, которые имеет в своем арсенале кардиология в Нижнем Новгороде , показывают: у пациентов кардиологического профиля при гиперемии фиксируется синусовая аритмия. Больным с лихорадкой угрожают опасные состояния: острая сердечная недостаточность, стойкое увеличение количества эритроцитов – полицитемия. Гиперемия несет угрозу хронической недостаточности мозгового кровотока и развития критического состояния – ДВС-синдрома: приобретенных нарушений свертывающих возможностей кровеносной системы. В то же время резкое падение температуры, вызванное приемом мощных жаропонижающих средств, может спровоцировать снижение артериального давления до критических значений, что несет угрозу развития коллапса.
Одним из распространенных недугов, который сопровождается гиперемией, является тонзиллит – воспалительный процесс, поразивший небные миндалины. Нередко после перенесенной ангины, особенно при неадекватной и не комплексной терапии, возникают тяжелые осложнения болезни со стороны сердечно-сосудистой системы. В числе опасных следствий тонзиллита – острая ревматическая лихорадка, разрушающая миокард, эндокард, перикард. Может развиться хроническое ревматическое поражение сердца, частый исход которого – приобретенный порок, сбой в функционировании клапанной системы.
Еще одним неблагоприятным исходом ангины является миокардит – воспалительное поражение мышцы сердца, вызывающее нарушение всех функций органа. К тонзиллогенным кардиопатиям также относится дистрофия миокарда. Опасным следствием стрептококковых инфекций является острый септический эндокардит.
Поэтому при первых признаках вирусных или инфекционных заболеваний и повышении температуры необходимо в экстренном порядке обратиться за врачебной помощью для дифференциальной диагностики и выбора стратегии лечения.
Температура при сердечной недостаточности

Симптомы и признаки сердечной недостаточности
Заболевания сердечно-сосудистой системы начинаются с ощущения, что «что-то не так». Отёки, потливость, усталость и кашель — симптомы, на которые не все обращают внимание, тогда как именно они могут помочь предупредить сосудистую катастрофу.
Сердечно-сосудистые заболевания имеют массу предвестников и самых ранних симптомов, многие из которых можно легко спутать с признаками других заболеваний. Если вы почувствовали или заметили хотя бы один из ниже перечисленных симптомов, не нужно паниковать, но и отмахиваться от настораживающих признаков не стоит — важно вовремя обратиться к врачу, ведь сосудистые заболевания реально предупредить с помощью правильной профилактики.
Миксома сердца — редко встречающаяся опухоль, которая в зависимости от локализации (левое предсердие и желудочек, правое предсердие и желудочек) ведет к обструкции путей притока или оттока малого и большого кругов кровообращения.
Миксома развивается преимущественно в левом предсердии (77 %). Диагностика представляет значительные трудности в связи с отсутствием патогномоничных признаков патологии.
В зависимости от локализации в полостях сердца миксома создает картину митрального стеноза (миксома левого предсердия), митральной недостаточности или субаортального стеноза (миксома левого желудочка), трикуспидального порока, сдавливающего перикардита (миксома правого предсердия), легочного стеноза (миксома правого желудочка). Миксома сердца часто протекает под маской инфекционного эндокардита с наличием различного типа лихорадки — повышенной температуры тела.
Имеется ряд признаков, по которым можно заподозрить миксому сердца:
- отсутствие четкого ревматического анамнеза,
- небольшая давность заболевания,
- быстрое прогрессирование сердечной недостаточности,
- неэффективность медикаментозной терапии,
- несоответствие рентгенологических изменений сердца степени расстройств кровообращения,
- головокружение или внезапные обмороки с кратковременной потерей сознания,
- мелодия митрального стеноза, аускультативно и графически характеризующаяся скудностью и непостоянством формы и амплитуды диастолического шума,
- изменение аускультативной и графической картины в положении больного стоя,
- неполная блокада правой ножки пучка Гиса, синусовый ритм при значительном нарушении кровообращения.
Диагноз миксомы сердца уточняется с помощью эхокардиографии и ангиокардиографии, которые позволяют обнаружить опухоль и определить ее локализацию. Естественное течение заболевания у больных с миксомой сердца заканчивается неблагоприятно вследствие обтурации предлежащего клапана телом опухоли.
Лечение оперативное — удаление опухоли.

Острая и хроническая сердечная недостаточностьСердечной недостаточностью именуют совокупность целого ряда симптомов и клинических признаков, возникающих в результате изменения насосной работоспособности сердца. Признаки данной патологии могут быть весьма разнообразными. На самом деле все они напрямую зависят от формы данного заболевания.
Прямо сейчас вниманию читателей будет представлена упрощенная классификация данного кардиологического состояния, а также симптомы, которые принято считать самыми частыми. Для того чтобы больной мог сохранить не только свое здоровье, но еще и жизнь, очень важно, чтобы он вовремя мог распознать наличие данного заболевания. Для этого ему нужно знать, какими именно симптомами оно сопровождается.
Общеизвестным фактом является то, что сердце представляет собой главный орган всей сердечно-сосудистой системы человеческого организма. В случае нарушения его насосной работоспособности, то есть нарушения перекачивания крови, о себе тут же дает знать синдром сердечной недостаточности. В результате, у человека возникают многочисленные признаки и симптомы, которые указывают непосредственно на имеющуюся проблему.
Классификация сердечной недостаточности основывается преимущественно на механизмах ее развития, а также на типе нарушения функционирования сердца, которое при этом отмечается. На сегодняшний день существует несколько классификаций данного синдрома. Если говорить о классификации данной патологии в зависимости от скорости ее развития, то в данном случае она может быть острой и хронической.
Если брать в учет область поврежденного участка сердца, тогда данная патология может быть правосердечной или правожелудочковой либо левосердечной или левожелудочковой. Левожелудочковая сердечная недостаточность отмечается намного чаще правожелудочковой формы. Объясняется это тем, что левый желудочек подвергается наибольшим нагрузкам, нежели правый, что, конечно же, «выбивает его из колеи».
В медицинской практике встречается и изолированная сердечная недостаточность. Она может быть как правожелудочковой, так и левожелудочковой, при этом в большинстве случаев она протекает в острой форме. А вот хроническая форма данного заболевания, как правило, носит смешанный характер.

Острая и хроническая сердечная недостаточность представляют собой два основных вида возникновения данной патологии. Друг от друга они отличаются не только скоростью своего развития, но еще и течением самой патологии.
Острая сердечная недостаточность развивается очень быстро. Развитие данного состояния занимается всего лишь несколько минут, иногда часов. Явными симптомами данного синдрома принято считать отек легких и сердечную астму. Оба данных состояния могут стать причиной смерти больного, именно поэтому в таком случае необходима немедленная помощь медиков.
Отек легких и сердечная астма сопровождаются сильнейшим приступом одышки, а также посинением кожи. Помимо этого у больного наблюдается головокружение и влажные хрипы в области легких. Очень часто в таких случаях больные теряют сознание. Все эти признаки могут возникнуть наряду с гипертоническим кризом либо инфарктом миокарда.
Своевременная диагностика заболеваний сердечно-сосудистой системы чрезвычайно важна, поскольку полноценно функционирующее сердце и здоровые сосуды – залог адекватного кровоснабжения всех органов и систем организма. В определенной части случаев даже серьезные болезни сердца протекают бессимптомно, однако зачастую кардиальные больные (то есть лица, имеющие сердечную патологию) предъявляют типичные жалобы, на основании которых можно заподозрить то или иное заболевание. О каких же симптомах идет речь? Рассмотрим ниже.
Основными признаками патологии сердца являются:
- боли в области грудной клетки, особенно за грудиной;
- чувство нехватки воздуха, или одышка;
- перебои в работе сердца, учащенное сердцебиение (тахикардия);
- отечность;
- головокружение и периодическая потеря сознания;
- слабость, утомляемость;
- тяжесть, боли в правом подреберье.
Также о кардиальной патологии могут свидетельствовать охриплость голоса и кашель, полное отсутствие аппетита (анорексия), повышение температуры тела (гипертермия) и частые ночные мочеиспускания, или никтурия.
Боль в области грудной клетки (так называемая кардиалгия) – наиболее частый симптом патологии сердца, однако она может быть вызвана заболеваниями не только сердца, но и других органов и систем.
Ишемическая болезнь сердца (ИБС) является причиной более чем 50% всех кардиалгий. Самыми грозными ее формами являются стенокардия и инфаркт миокарда. Стенокардия имеет ряд признаков, на основании которых не составляет сложности заподозрить именно эту патологию:
- боль локализована за грудиной, может иррадиировать (отдавать) в левую руку, левую лопатку, левую половину шеи;
- обычно приступ боли длится от одной до пятнадцати минут;
- боль, как правило, интенсивная, имеет пекущий, давящий, сжимающий характер, сопровождается страхом смерти, нередко и холодным потом;
- болевой приступ возникает после физической или эмоциональной нагрузки, переедания, воздействия холода;
- облегчают боль покой, полусидячее положение в постели, прием нитроглицерина.
При такой форме ИБС, как диффузный кардиосклероз, боль обычно неинтенсивная или средней интенсивности, имеет чаще колющий характер, может длиться мгновение, а может несколько часов.

При гипертонической болезни кардиалгии возникают на фоне повышения артериального давления и учащения пульса, характер их неопределенный.
Пороки сердечных клапанов также сопровождаются болями в сердце, наиболее выраженными при стенозе клапана аорты (по характеристикам боль сходна со стенокардитической).
Боль в сердце при перикардите длительная, нередко – постоянная, усиливается при дыхании и кашле. Может уменьшаться в положении больного сидя и усиливаться в положении лежа на спине.
Миокардиты также характеризуются длительными болями ноющего характера. Часто они сопровождаются теми или иными нарушениями ритма сердца, расширением его границ и появлением шума в области верхушки.
Кардиалгии при кардиомиопатиях носят неопределенный характер, с физической нагрузкой обычно не связаны.
Существует множество причин, вызывающих боли в области сердца, однако не связанных с патологией в данном органе. Основные из них:
- кардиалгии при остеохондрозе шейно-грудного отдела позвоночника (или вертеброгенные кардиалгии) – вторая по частоте причина болей в сердце после ИБС;
- заболевания пищевода (кардиоспазм, рефлюкс-эзофагит, дивертикулы и опухоли);
- патология щитовидной железы (как гипер-, так и гипотиреоз);
- заболевания плевры (плевриты, опухоли, пневмония, пневмоторакс);
- опоясывающий герпес;
- нейроциркуляторная дистония;
- болезни мышц грудной клетки и ребер.
Одышка
Одышкой называют собственное ощущение больным неполноценного, затрудненного дыхания, чувство нехватки воздуха. Данный симптом – важный признак патологии сердца и легких. При болезнях сердца она имеет инспираторный (то есть больному трудно вдохнуть) или смешанный характер и считается патологией только в том случае, если возникает при нагрузках, ранее ее не вызывавших, либо же в состоянии покоя; усиливается в положении лежа, уменьшается при переходе в сидячее или стоячее положение.
Болезни сердца и сосудов: основные признаки и первые симптомы
Кашель при сердечной недостаточности, симптомы которого могут свидетельствовать о развитии иных заболеваний, является одним из самых опасных признаков сердечных болезней. В медицинских учреждениях всегда обращают внимание на кашель как на симптом, а не самостоятельное заболевание, поскольку его невозможно устранить, не узнав причины, вызвавшей недомогание.
В большинстве случаев кашель является проявлением таких болезней, как:
- сердечная недостаточность;
- ишемическая болезнь сердца;
- нарушение в нормальной работе сердечного клапана.
Многие врачи употребляют термин «сердечный кашель» как отдельное явление, имеющее собственные симптомы и причины.
Пациенты с патологией сердца имеют склонность к воспалению верхних дыхательных путей и легких, что приводит к появлению различных заболеваний, в том числе и кашля. Может возникнуть он и в случае, когда на фоне сердечной недостаточности образуется застой жидкости в легких, раздражающей определенные области бронхов, что приводит к сердечному кашлю. В любом случае, какой бы ни была причина, вызвавшая его, необходимо обратиться к специалисту за консультацией и назначением лечения.
Факторы, вызывающие кашель при сердечной недостаточности, разнообразные, это может быть проявление как внешней среды, так и внутренней. Зачастую кашель — это сигнал организма о попадании инородного тела в трахеобронхиальное дерево. Главной причиной является то, что в легких начинает застаиваться жидкость, постепенно раздражающая бронхиальные рецепторы.
Другой не менее распространенной причиной может быть и гиперактивность бронхов. Проявляется она при малейших колебаниях температуры, наличии резкого запаха или злоупотреблении холодными напитками. Очень часто покашливание может не свидетельствовать о присутствии сердечных заболеваний, а быть последствием злоупотребления табачными изделиями или наркотическими веществами.
Наиболее распространенные причины, вызывающие это заболевание:
- Застой в легких крови (асцит), что нередко вызывает кровохарканье.
- Гиперактивность бронхов.
- Вредные привычки, например, курение. В некоторых случаях при курении кашель действительно не является симптомом болезни, но обычно косвенно имеет причину своего возникновения, связанную с сердцем.
Иногда врачи называют кашель при заболеваниях сердца бронхиальным. Однако не всегда проявление и течение кашля при различных болезнях одинаково, зачастую оно имеет свои специфические особенности. Например, при инфаркте легкого возникает кашель, сопровождающийся болью в области груди и периодическим харканьем кровью.
Сердечная недостаточность (СН) –состояние, сопровождающееся гипоксией тканей в следствие их недостаточного кровоснабжения. Снижение объема перекачиваемой крови до критического уровня может привести к остановке сердца и внезапной смерти.
Полная характеристика сердечной недостаточности
Из этой статьи вы получите исчерпывающую информацию о болезни сердечная недостаточность: из-за чего она развивается, ее стадии и симптомы, как ее диагностируют и лечат.
При сердечной недостаточности сердце неспособно полноценно справляться со своей функцией. Из-за этого ткани и органы получают недостаточное количество кислорода и питательных веществ.
Если у вас есть подозрение на сердечную недостаточность – не тяните с обращением к кардиологу. Если обратиться на ранней стадии – от заболевания можно избавиться полностью. А вот при сердечной недостаточности 2 степени и выше врачи обычно дают уже не такой благоприятный прогноз: вылечить ее до конца вряд ли получится, но вот остановить ее развитие возможно. Если же халатно относиться к своему здоровью и не обращаться к специалистам, болезнь будет прогрессировать, что может привести к летальному исходу.
Причины сердечной недостаточности могут быть врожденными и приобретенными.
Основные симптомы заболеваний сердечно-сосудистой системы
Иногда даже при первом взгляде на “сердечного” больного можно определить заболевание, которым он страдает.
При сердечной недостаточности (в легких случаях) больные предпочитают лежать на правом боку, так как лежание на левом боку вызывает у них неприятные ощущения в области сердца.
При недостаточности левого желудочка больные предпочитают сидячее положение.
При хронической недостаточности 2-3 степени больные предпочитают сидеть со спущенными ногами. Ноги при этом обычно отекают, но одышка беспокоит больного меньше.
Больные с сосудистой недостаточностью чувствуют себя значительно лучше в горизонтальном положении.
Цвет лица “сердечного” больного также может многое сказать внимательному наблюдателю.
Бледность кожных покровов часто наблюдается при малокровии, спазме или запустевании поверхностных сосудов.
Бледность можно наблюдать при тяжелом ревмокардите, при недостаточности клапанов аорты. При коллапсе больной бледен всегда.
Цианоз (синюшность) губ, носа, кончика языка, конечностей, мочек ушей чаще всего наблюдается при тяжелых степенях легочно-сердечной недостаточности.
Отеки при заболеваниях сердца начинают появляться в случаях, когда сердце перестает справляться с возросшей на него нагрузкой и наступает декомпенсация. Расположение отеков зависит от того положения, которое обычно занимает тело больного: у ходячих больных отеки располагаются на ступнях ног и в области голеней, у лежачих – в области поясницы и спины.
Основной причиной возникновения отеков является повышение давления в венозных капиллярах. Это приводит к тому, что в то время, как из артериального колена кровь усиленно просачивается в ткани, обратное ее всасывание из тканей затруднено вследствие повышенного давления в венозном колене капилляров.
Возникновению сердечных отеков также способствуют такие причины, как:
– плохое выделение почками поваренной соли, которая усиленно откладывается в тканях; – повышение проницаемости сосудистой стенки; – повышение обратного всасывания воды канальцами почек.
Одышка. При заболеваниях сердца одышка является одним из наиболее ранних симптомов. В легких случаях она беспокоит больного только в состоянии физической нагрузки, при заболеваниях средней тяжести – при выполнении обычной работы, а в тяжелых случаях появляется даже в состоянии покоя.
Появление одышки при заболеваниях сердечно-сосудистой системы можно объяснить несколькими причинами:
– застой в малом круге кровообращения; – расстройство мозгового кровоснабжения и гипоксемия (недостаточное снабжение кислородом) продолговатого мозга; – заболевания легких (эмфизема, пневмосклероз), когда их дыхательная поверхность уменьшается, дыхание становится частым и поверхностным, что еще более ухудшает снабжение крови кислородом.
Сердцебиение. Сердцебиение – это субъективное ощущение сердечных сокращений. У практически здорового человека оно может возникнуть при физической нагрузке, после плотной еды или при стрессовых состояниях. При болезнях сердечно-сосудистой системы сердцебиение появляется уже на ранних стадиях болезни.
Часто сердцебиение является результатом сердечных неврозов и возникает при повышенной возбудимости сердца.
Боль. У здорового человека боль в области сердца тоже может возникнуть при повышенной возбудимости нервной системы, но чаще она является результатом патологического процесса. Боль – сторож нашего организма, а когда сторож подает сигнал, значит, где-то есть сбои.
Если боли возникают в результате спазма коронарных сосудов, то они называются стенокардическими. В этих случаях развивается острое малокровие миокарда, и боль является “криком голодающего миокарда”. Стенокардические боли носят жгучий, сжимающий или давящий характер.
При воспалении оболочек сердца боль может носить постоянный тупой характер. При болезнях аорты она также носит тупой постоянный характер и ощущается за грудиной.
При воспалительных заболеваниях сердца боли, возникающие в нем, можно объяснить сдавливанием нервных окончаний сердечной мышцы. А боли, появляющиеся при приступе стенокардии, можно объяснить гипоксемией (кислородной недостаточностью).
Головокружение. Головокружение и головные боли часто являются спутниками заболеваний кровообращения. Объясняется это недостаточным кровоснабжением мозга кислородом и раздражением его нервных окончаний продуктами распада.
Озноб, Лихорадка. Лихорадка и повышение температуры при сердечных заболеваниях возникают при воспалительных процессах (эндокардиты, перикардиты, миокардиты) и при раздражении мозга продуктами распада при инфаркте миокарда, тромбофлебитах или инфарктах легкого.
Кровохарканье. Обычно у сердечных больных кровохарканье возникает при застое в малом круге кровообращения. Реже оно возникает у больных со стенозом митрального отверстия или при прорыве аневризмы аорты вдыхательные пути. В последнем случае больной погибает.