В каких случаях назначается кардиоверсия?
Дата публикации статьи: 29.06.2018
Дата обновления статьи: 26.06.2019
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
Бывают случаи, когда все методы комплексной терапии тахиаритмии применены, но не дали нужного эффекта. Напротив, даже на фоне лечения заболевание продолжает прогрессировать.
В такой ситуации требуется проведение специфического лечения, которым и является кардиоверсия.
Рассмотрим подробно что это за процедура, кому она показана, какой эффект дает, а также противопоказания и возможные осложнения после ее проведения.
Что такое кардиоверсия?
Электрокардиоверсия (ЭКВ) или электроимпульсная терапия (сокращенно ЭИТ) — это процедура, позволяющая восстановить нарушенный ритм сердечных сокращений путем воздействия электрических разрядов. То есть, это синхронизированная электростимуляция работы комплекса желудочков QRS.
Источник электрических импульсов — синусовый узел, расположенный в сердечной стенке. Именно он обеспечивает равномерное сокращение миокарда (мышечный слой сердца).

При желудочковой экстрасистолии или тахикардии (типы аритмии), мерцании или трепетании предсердий, а также других перебоях сердечного ритма требуется проведение синхронизации с QRS (желудочковые комплексы).
При дефибрилляции, в отличие от ЭИТ, применяются противоположные электрические импульсы. Оптимальное применение — экстренные случаи асистолии (остановки сердца). Соответственно, данные процедуры имеют разное предназначение.
Разновидности
Для купирования пароксизмов (внезапных приступов) и тахиаритмических состояний применяют разные виды кардиоверсии:
Медикаментозная
В большинстве случаев, нормальный сердечный ритм больным с тахиаритмией сначала возвращают медикаментами.
Медикаментозная кардиоверсия — это назначение врача на внутривенное введение антиаритмических препаратов с одновременным мониторированием показателей на экране приборов.
При проведении кардиоверсии любого вида существует риск инсульта. Предварительно проводится подготовительный антитромботический курс путем антикоагулянтной терапии.
Фармакологическая кардиоверсия менее эффективна, чем ЭИТ, но сам принцип процедуры гораздо проще. Препараты относят к категории токсичных средств. Поэтому обычно ее применяют при наблюдении клинической картины нарушений ЧСС (частота сердечных сокращений).
Оптимально применять медикаменты для удержания ритма при начале проявлений пароксизмов мерцательной аритмии и фибрилляции предсердий или в случае, если сорвалось проведение электроимпульсной терапии.
При применении препаратов в первые двое суток после появления тахиаритмического состояния шансы на восстановление ЧСС составляют до 90%, далее — снижаются до 30%.
Для проведения процедуры больного помещают в палату интенсивной терапии, где проводят постоянное мониторирование электрокардиограммы под контролем врачей.

Для возвращения или удержания синусового ритма применяют препараты класса 1А и 1С, которые наиболее эффективны в практике кардиоверсии.
Таблица средств применяемых при наблюдении недавних пароксизмов:
| Средство | Первая дозировка | Следующая дозировка | Последствия, запреты |
| Амиодарон | 5 мг/кг на протяжении 60 мин. | До 50 мг в час. | Снижение ЧСС желудочков и АД, флебит. Замедленная нормализация синусового ритма. |
| Флекаинид | 2 мг/кг на протяжении 10 мин или прием внутрь 200-300 мг. | Исключается. | Не применяют при сложных пороках сердца. Способствует удлинению QRS, увеличению желудочковой ЧСС. |
| Ибутилид | 1 мг/кг в/в на протяжении 10 мин. | 1 мг каждые 10 мин. | Возможно проявление желудочковой тахикардии, замедление ритма желудочков, удлинение ритма QT, требует контроля. |
| Пропафенон | 2 мг/кг в/в на протяжении 10 мин или 450-600 мг внутрь. | Не требуется. | Аналогично флекаиниду. |
| Веркалант | 3 мг/кг на протяжении 10 мин. | 2 мг/кг в/в с интервалом 10 мин и 15 мин. | Препарат новый, после клинических исследований. |
| Соталол для приема внутрь | 80 мг/кг. | 160-320 мг/кг в поделенных дозах. | Иногда отмечается появление брадикардии и гипотензии. |
| Проко-аинамид (новока-инамид) | 33 мг/кг каждую минуту в течение получаса. | 2 мг/кг каждые 10 минут. | Возможно проявление быстрого трепетания предсердий. |
Таблица применяемых препаратов по временному интервалу:
| Показания | Препараты |
| Приступы продолжаются в пределах недели | Первой степени – дофетилид, флекаинид, ибутилид, пропафенон, второй степени – амиодарон, кордарон, хинидин. |
| Длительность более недели | Дофетилид, амиодарон, флекаинид, ибутилид, пропафенон, хинидин, менее результативные - новокаинамид, соталол и дигоксин. |
| Приступы наблюдаются более 3 месяцев | Пропафенон, амиодарон и дофетилид перорально |
Бывают и случаи самопроизвольного устранения приступов тахиаритмии, если не утрачены компенсаторные функции сердечно-сосудистой системы.
Электрическая
В отличие от фармакологического вида, электрическая кардиоверсия считается более эффективной.

Процедура обладает рядом существенных преимуществ:
- контроль за ЧСС;
- нормализация внутрикамерной гемодинамики сердца;
- стабилизация насосной сердечной деятельности;
- возможность свести риск образования тромбов до минимума;
- купирование или снижение прогрессирования сердечной недостаточности;
- купирование симптомов тахиаритмических состояний;
- улучшение качества жизни больного;
- доступность для больных с нарушениями ЧСС;
- небольшая трудоемкость манипуляций процедуры.
Существуют различные техники электроимпульсной терапии:
- наружная — электроды распределяют по грудной клетке с охватом всех участков сердца электрическим полем;
- внутренняя — прямое подключение электродов к сердцу;
- чреспищеводная — один электрод проводят до пищевода (до предсердий), а другой распределяют на перикардиальной зоне;
- трансвенозная — вводится катетер.
Электрические разряды характеризуются кумулятивно-угнетающим эффектом на миокард, что напрямую зависит от энергии электроимпульсов.
Для профилактики повреждений мышечной структуры сердца целесообразно начинать процедуру с электротока низкого напряжения.
Гибридная
Гибридная методика включает оба вышеперечисленных вида кардиоверсии. То есть сначала идет применение антиаритмических средств (класса 1С) а за ним следует проведение электроимпульсной терапии.
Такой подход позволяет повысить результативность ЭИТ и одновременно свести к минимуму риск возможных рецидивов тахиаритмических состояний.
Когда назначается?
Электрическая кардиоверсия проводится при проявлении пароксизмальной формы тахиамитрии или тахикардии, которые не купируются медикаментозно.
Полный перечень показаний:
- Фибрилляция предсердий.
- Мерцательная аритмия, рефрактерная к фармакологической терапии.
- Тахиаритмические пароксизмы в совокупности со следующими состояниями: ишемия миокарда, инфаркт миокарда, пониженное давление (гипотония), острая сердечная недостаточность.
- Приступы в сочетании с врожденной аномалией строения сердца (WPW-синдром).
- Непереносимость противоаритмических средств.
- Крайне тяжелая переносимость пароксизмальной симптоматики.
- Частые рецидивы приступов, происходящие с короткими интервалами.
- Персистирующая форма мерцательной аритмии — при длительности более 7 дней, но с потенциалом на восстановление ЧСС или при использовании гибридного метода.
Назначение процедуры преследует следующие цели:
- стабилизация сердцебиения;
- предотвращение хронической формы недостаточной деятельности миокарда;
- устранение симптомов (слабость, одышка, сердечные перебои, утрата способности к физической нагрузке);
- обретение потенциала нормально жить даже при угрозе внутрисердечного тромбообразования на фоне нарушений ЧСС.
Противопоказания к проведению
Электроимпульсная терапия категорически противопоказана при следующих состояниях:
- При интоксикации гликозидами (дигоксин) вследствие терапии.
- При гиперкалиемии (избыток калия в составе крови).
- Отсутствие компенсаторной функции при хронической форме сердечной недостаточности.
Относительные факторы неудачного проведения процедуры с повышенным риском повторных рецидивов или осложнений:
- возрастная категория старше 70 лет;
- перебои сердца, длящиеся более 12 месяцев;
- повторное возникновение тахиаритмических состояний после процедуры;
- изменение размеров камер сердца слева;
- признаки дисфункции предсердий или желудочков с понижением фракции выброса;
- выраженные симптомы ИБС;
- заболевания дыхательной системы;
- критические пороки клапанов сердца, требующие операбельного лечения;
- брадиаритмии, связанные с дисфункцией проводящей системы сердца;
- образование рубцов на поверхности миокарда после инфаркта.
Правила подготовки
В большинстве случаев (до 95%) удержание или приведение ритма в норму выполняется в плановом порядке, что подразумевает обязательную подготовку.
Исключение составляют экстренные ситуации, требующие немедленного реагирования.
Подготовительные мероприятия включают антитромботическую терапию на протяжении 3-4 недель и прохождение следующих обследований:
- ЭКГ;
- УЗИ;
- мониторирование по Холтеру;
- коронарография (при наличии ишемии);
- нагрузочные пробы (велоэргометрия, тредмил-тест);
- забор крови на уровень калия, с проведением коррекции его уровня;
- отмена антиаритмических средств за несколько суток до ЭИТ;
- за неделю врач назначает прием кроверазжижающих препаратов (прадакса, дабигатран или варфарин, эликвис).
Рекомендации непосредственно перед процедурой:
- нельзя кушать, пить и курить 8-10 часов начиная с вечера накануне;
- побрить волосы на грудной клетке;
- не принимать утром препараты;
- для профилактики повышения АД, а также пациентам с повышенной эмоциональной лабильностью вводят успокоительные препараты.

Больной должен дать письменное разрешение на проведение кардиоверсии.
Как проводится?
Кардиоверсия электроимпульсами проводится в условиях стационара в отделении реанимации. Для процедуры используют кардиовертер — аппарат, оснащенный электродами и монитором для вывода кардиограммы.
Палата оборудована всеми необходимыми средствами неотложной помощи для экстренных случаев (например, клиническая смерть).

Поэтапное проведение ЭИТ:
- Из-за крайне дискомфортного состояния и болезненных ощущений во время процедуры предварительно производится общая анестезия.
- Устанавливается венозный катетер для свободного доступа к венам.
- Рабочая зона на теле пациента обрабатывается спиртовым раствором.
- Электродные пластины, обработанные специальным гелем, располагают на точках в области сердца и лопаток.
- Производится синхронизация ЧСС.
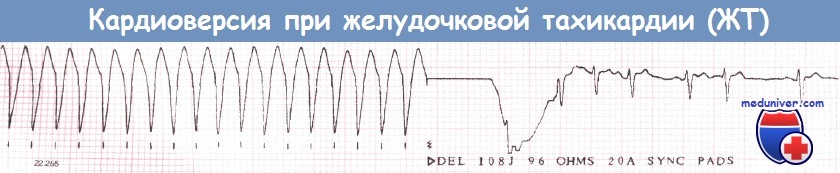
- Наносят три разряда с повышением энергии от 200 до 360 Дж.
- При отсутствии эффекта обычно переходят к гибридной методике — вводят антиаритмическое средство, затем операция повторяется.
- При повторной неэффективности процедура признается неудачной.
Длительность процедуры варьируется от нескольких минут, до одного часа.
Реабилитация
После проведения электроимпульсной терапии больного на несколько часов оставляют в реанимационном отделении стационара. После отхода от наркоза следует перевод в палату отделения кардиологии.
Первые сутки пациент проводит на строгом постельном режиме под постоянным наблюдением врачей, включая мониторирование сердечной деятельности, контроль пульса и артериального давления.
Если признаки осложнений не наблюдаются, то пациента выписывают на 3-5 день после процедуры.
Общее время госпитализации при нормальном течении терапии обычно не превышает 7 суток.
Восстановление на дому включает соблюдение рекомендаций врача, лечебную физкультуру с регулярным выполнением упражнений для правильного дыхания.
Какие осложнения могут быть?
Кардиоверсия — это мощное электрическое воздействие на сердце, способное дать результаты как в положительную, так и в отрицательную сторону.
Именно поэтому проводится длительная подготовка, коррекция сопутствующих патологий и обязательный отбор больных по противопоказаниям.
Легкие побочные эффекты (изменения на ЭКГ, ожоги, боль в мышцах) проходят самостоятельно в течение нескольких часов.
Более серьезные отклонения требуют лечения, а иногда действий экстренного характера.
Возможные осложнения указаны в таблице:
| Последствие | В процентном эквиваленте | Профилактика или терапия |
| Легкие повреждения миокарда | 10-35 | Исчезают сами по себе в рамках одного часа. |
| Рост показателей нарушений миокарда в крови | 7-10 | Терапия не требуется, нормализация длится не более 5 суток. |
| Остановка сердца | менее 5 | Асистолия длится не более 5-10 секунд. |
| Брадикардия (медленный пульс) или тахикардия | 3-5 | Требуется введение атропина или бета-блокаторов. |
| Фибрилляция желудочков | менее 1 | Наносят повторный разряд с повышением энергии. |
| Отек легких | 2-3 | Проводится терапия в реанимации. |
| Коллапс (спутанность сознания, резкая гиподинамия) | 3 | Лечение препаратами в реанимационном отделении. |
| Тромбоэмболия | 1-2 | Лечение тромболитическими средствами, хирургическое вмешательство. |
| Инсульт | менее 1 | Антикоагулянтная терапия до и после процедуры. |
Средние цены
В больницах электрокардиоверсию проводят бесплатно, на государственные средства.
В платных клиниках стоимость процедуры составляет не более 10 тыс. рублей. При этом средняя цена находится в пределах 3 тысяч.
Отзывы пациентов
Мы получили следующие отзывы людей прошедших через эту процедуру:
У меня была мерцательная аритмия, врач назначил кардиоверсию. Я конечно испугался, кому охота чтобы в палате реанимации тебя били током, удовольствие ниже среднего. Боялся как бы не было осложнений, да и врачам я не доверяю. Но жена настояла, пришлось идти, ну и кроме того – со здоровьем, а особенно с сердцем – не шутят. Все прошло гладко, повалялся пару дней в больнице и вышел. Теперь наблюдаюсь у врача, раз в две недели хожу, говорит улучшения есть, ну будем надеяться.
Где-то год назад стало барахлить сердце, пропускать удары, голова стала кружиться. Проходила электрокардиографию, кардиолог поставил диагноз – фибрилляция предсердий. Я не особо поняла что это, назначил лекарства – Варфарин, Кордарон. Пила примерно месяц их и пошла на повторный прием, выяснилось что не помогло. Тогда и назначили мне электрическую кардиоверсию. Начиталась статей в интернете, стало жутковато, вроде процедура то не шуточная, под наркозом. Оказалось конечно все не так страшно, уложили в операционной, поставили укол в вену и все – ничего не помню. А потом полежала в больнице и вышла, делов то. Зато ощущение пропуска ударов исчезло, очень уж оно меня пугало. Врач сказал – кардиограмма в полном порядке, не зря сделала. Так что не бойтесь дорогие мои, врачи у нас хорошие, наркоз сейчас современный, никаких побочек нет. Но лучше делать конечно в платной клинике, здоровье дороже.
Кардиоверсия при мерцательной аритмии (фибрилляции предсердий)
Фибрилляция предсердий (мерцательная аритмия, ФП) – нарушение ритма с частыми хаотичными сокращениями волокон предсердий, что проявляется на ЭКГ:
- отсутствием зубцов Р;
- разными интервалами R-R;
- частотой импульсов > 300/мин.
Формы ФП: пароксизмальная, персистирующая, длительно персистирующая, постоянная, немая. Учитывая частоту желудочковых комплексов, выделяют: нормосистолию – 60-80/мин., тахисистолию – > 90/мин., брадисистолию – Содержание статьи
Что это такое?
Кардиоверсия – возобновление сердечного ритма при фибрилляции предсердий и других аритмиях. Выделяют: медикаментозную, электроимпульсную и плановую, а также внеплановую. Антикоагулянтную терапию нужно проводить при неотложной кардиоверсии («Гепарин» в/в) и обязательно перед плановой («Варфарин», «Ривароксабан» за три недели до процедуры).
Основные формы мерцательной аритмии и необходимость кардиоверсии при них:
- Пароксизмальная – характерны повторные эпизоды мерцания длительностью не больше 48 ч., восстановление синусового ритма происходит спонтанно.
- Персистирующая – регистрируется один или больше пароксизмов, которые длятся больше семи суток, ритм приходит в норму после медикаментозной или электроимпульсной кардиоверсии.
- Длительно персистирующая – тянется больше года к моменту принятия решения о необходимости возобновления нормального ритма.
- Постоянная – восстановление ритма не планируется или противопоказано.
- Немая – бессимптомная, манифестирует в виде осложнений аритмии (ишемический инсульт, тахикардиомиопатии) или диагностируется случайно.
Применение при мерцательной аритмии
Показания к восстановлению ритма:
- Пациенты с впервые возникшим эпизодом, у которых не случилось спонтанное (самостоятельное) восстановление синусового ритма на протяжении 48 ч.
- Люди с аритмией, вызванной острой патологией (пневмония, гипертиреоз, употребление алкоголя).
- Больные после возобновления адекватного ритма, если стоит выбор способа поддержки нормального сердцебиения.
Медикаментозная кардиоверсия
Много эпизодов аритмии прекращаются спонтанно в первые часы или сутки после ее начала. Больным с персистирующей формой или при нестабильной гемодинамике, несмотря на нормальный пульс, рекомендуется выполнять болюсное (прямое) введение антиаритмических препаратов. В отдельных случаях амбулаторно пациентам проводят медикаментозную кардиоверсию при фибрилляции предсердий по принципу «таблетка в кармане».
Для проведения фармакологического восстановления ритма могут использовать несколько препаратов:
- «Амиодарон» (блокатор калиевых и натриевых каналов) – вводят в дозе 5 мг на кг веса внутривенно на протяжении часа, далее доза составляет 50 мг/ч. до достижения общей в 1,2 мг за сутки (ритм восстанавливается за 24 ч.).
- «Флекаинид» (антиаритмический препарат ІС класса) – в расчете 2 мг/кг, в/в образом длительностью в 10 мин. или 200-300 мг внутрь таблетировано. Средство применяют у пациентов с пароксизмальной формой и не назначают больным с персистирующей. Возобновление синусового ритма происходит на протяжении 6 ч. Может вызвать удлинение комплекса QRS и интервала QT, а также трепетание предсердий.
- «Ибутилин» (противоаритмический препарат ІІІ класса) – 1 мг в/в капельно, вводить 10 мин., потом пауза 10 мин., после этого повторить. Восстановление ритма наступает быстро: за час. Лучше купирует трепетание, чем фибрилляцию. Способен удлинять QT и вызывать пируэт-тахикардию.
- «Пропафенон» (антиаритмический препарат ІС класса) – 2 мг на кг веса в/в, вводить 10 мин. Нормальный ритм восстанавливается на протяжении 2 ч. Перорально принять 450-600 мг внутрь по инструкции (ритм приходит в норму за 6 ч. – стратегия «таблетка в кармане»).
- «Вернакалант» – 3 мг/кг в/в длительностью 10 мин. Вторая инфузия в дозе 2 мг/кг в/в на протяжении 10 мин. после паузы в 15 мин.
Если пациент не имеет органического повреждения сердца, или оно незначительно, можно использовать «Флекаинид» и «Пропафенон». В других случаях чаще применяют «Амиодарон».
Электрическая кардиоверсия
Антифибрилляторная способность электрической кардиоверсии при мерцательной аритмии вызвана деполяризацией «критического» количества клеток, что возникает после разряда и приводит к восстановлению нормальной работы синусового узла. Самый распространенный способ – внешняя (трансторакальная) кардиоверсия. Электроды размещают: первый – над верхушкой сердца, второй – под правой ключицей или под левой лопаткой. Учитывая наличие боли и страха больного, при проведении процедуры применяют общую анестезию, в/в анальгезию и седацию.
Показания к процедуре:
- Отсутствие эффекта медикаментозной противоаритмической терапии.
- Непереносимость антиаритмических препаратов.
- Прогрессирующая сердечная недостаточность вследствие тахиаритмии, симптомы нарушения кровообращения.
- Указание в анамнезе на хороший эффект электроимпульсной кардиоверсии при лечении тахиаритмии.
Противопоказания к процедуре:
- Возможный тромб в левом предсердии.
- Электролитный дисбаланс.
- Гликозидная интоксикация.
- Противопоказания к анестезии со стороны дыхательной системы.
- Манифестный гипертиреоз.
- Алкогольная интоксикация.
- Острая инфекция.
- Декомпенсированная сердечная недостаточность.
- Документированная ССУ без ИВР.
- Непрерывно рецидивирующая ФП.
Подготовка включает в себя, помимо антикоагулянтной терапии, чреспищеводную эхокардиографию, мультиспиральную компьютерную томографию.
Какой разряд применять и как выполнять?
При фибрилляции используют первый разряд в 100 Джоуль. Если аритмия сохраняется, то при каждом следующем энергию увеличивают на 50-100 Дж, максимально до 360 Дж. Промежуток между попытками должен быть минимален и нужен для оценки эффективности дефибрилляций.

Эффективность и прогноз
Фармакологическая кардиоверсия при мерцательной аритмии эффективна только в 40-70% случаев, тогда как электроимпульсная у 90% больных. После дефибрилляции за пациентом нужно наблюдать до выхода из седации, оценивать ритм с помощью ЭКГ, поскольку возможны осложнения. Прогнозировать, сколько времени будет сохраняться правильный пульс, сложно, так как у многих пациентов он не держится больше года.
Также применяют хирургические тактики. Среди них: радиочастотная, лазерная, микроволновая, ультразвуковая абляции, операция «Maze», криодеструкция. Стоимость их высокая, но эффективность и, главное, безопасность наилучшие. Авторитетом среди пациентов в этом направлении пользуется НЦССХ им. А. Н. Бакулева, г. Москва.
Отзывы пациентов
Большинство людей получает шанс на длительную и благополучную жизнь благодаря кардиоверсии. Эта процедура решает их основную проблему – восстановить работу сердца в правильном ритме. Фибрилляция вызывает у больных сильный дискомфорт и ухудшает качество жизни. Она усугубляет течение сердечной недостаточности, чем приближает человека к смерти. Устранение аритмии поможет пациенту вновь обрести спокойствие и удовлетворение.
Для подготовки материала использовались следующие источники информации.
Электрическая кардиоверсия мерцательной аритмии отзывы
Вопрос к специалистам, если такие есть – чем это всё чревато, что должны сейчас предпринять врачи, по вашему мнению? Ну, что все умрём – это понятно, но в принципе, сколько человек с этим может жить (она живёт уже года 3, ежедневно принимая таблетки)? Приступы с годами учащаются, сейчас уже каждые 2 недели, врачи говорят, что это не лечится вообще, проблема не исследованная, можно только временно улучшать состояние.
Её мать (моя бабушка) прожила 91 год, на сердце никогда не жаловалась. Но у тёти 2 сына-неудачника, она уже несколько десятков лет на нервах, плюс они дома курят, она этим дышит – это для справки, может, кого натолкнёт на мысль.
Короче, чего ждать?
Наиболее частым осложнением мерцательной аритмии является повышенный риск тромибообразования, а в тяжелых случаях развитие сердечной недостаточности. Лечение зависит от вида аритмии (тахи-, нормо- и брадисистолические) и тяжести (1,2,3,4 классы)
Наиболее часто назначают антиаритмики в сочетании с антикоагулянтами, в случае отсутствия эффекта показана установка водителя ритма (пейсмекера). При грамотно подобранной фармацевтической и электрической кардиоверсии продолжительность жизни пациентов соответствует среднестатистической
А установка водителя ритма – это операция, это внутрь что ли? В таком возрасте оперируют?
quote: Originally posted by Страшила Мудрый 2:
А установка водителя ритма – это операция, это внутрь что ли? В таком возрасте оперируют?
quote: сейчас уже каждые 2 недели,
quote: врачи говорят, что это не лечится вообще,
quote: установка водителя ритма
Завтра уточню, что она принимала и что ей теперь выписали
Сейчас ей назначили Алапедин, раньше пила Бисопролол (если я правильно расслышал).
quote: Изначально написано Страшила Мудрый 2:
сколько человек с этим может жить
Очень долго. В разумных пределах, конечно.
quote: Изначально написано Страшила Мудрый 2:
врачи говорят, что это не лечится вообще, проблема не исследованная, можно только временно улучшать состояние.
Врут. Не надо больше ходить к этим врачам.
quote: Изначально написано Страшила Мудрый 2:
Завтра переспрошу
Да не надо. 100% это аллапинин, очень старый и при этом эффективный препарат. Однако, при постоянной форме фибрилляции предсердий данный препарат не является препаратом выбора для урежения частоты желудочковых сокращений.
quote: Originally posted by Страшила Мудрый 2:
уже гораздо выше среднестатистической
quote: Originally posted by Страшила Мудрый 2:
Тётя уже 4 часа не выходит на связь – наверное, процедуру какую-нибудь делают?
quote: Изначально написано MOISHANSK:
Одна из причин по которой не хотят ставить водитель ритма . Увы , но это имеет место быть .
quote: Originally posted by Страшила Мудрый 2:
. у неё в палате женщина, которой его поставили, но не помогает.
Поступили новые сведения по лекарствам: Хлоргексидин (это сейчас выписали) и Кардиомагнил (это было раньше). Кардиомагнил – это вроде совсем лёгкий препарат, безрецептурный, скорее для профилактики?
Что касается “не ходить больше к этим врачам” – других нет, к каким везут, к тем и едем.
quote: Изначально написано MOISHANSK:
Ага , делают . В реанимации просто телефоны не дают
Ну, это мы потом поняли, а сперва переволновались с непривычки. 
quote: Изначально написано Gladiator:
Железный аргумент.
Ну просто не хотят они ей это устройство ставить, не хотят рисковать и потом отвечать, если что. Всё-так возраст какой!
quote: Originally posted by Александер.Ф:
Мерцательную аритмию (пароксизмальную) лечат по другому.
quote: Originally posted by Страшила Мудрый 2:
Ну просто не хотят они .
quote: Originally posted by Страшила Мудрый 2:
Тёте 83 года. Всё-так возраст какой!
У меня маме 82 года – она в прошлом году перенесла полостную операцию. Отцу 81 год – он практикующий хирург-ортопед. В моем отделении сегодня лежат четверо пациентов, старше 80 лет и двое старше 90 лет – мне их что, домой выписывать с формулировкой “не хочу рисковать и потом отвечать”?
quote: Изначально написано Gladiator:
Ну и какой возраст?
У меня маме 82 года – она в прошлом году перенесла полостную операцию. Отцу 81 год – он практикующий хирург-ортопед. В моем отделении сегодня лежат четверо пациентов, старше 80 лет и двое старше 90 лет – мне их что, домой выписывать с формулировкой “не хочу рисковать и потом отвечать”?
У вас платная клиника? Пациенты лечатся за свои деньги?
quote: Originally posted by Страшила Мудрый 2:
У вас платная клиника? Пациенты лечатся за свои деньги?
У неё теперь уже постоянная аритмия, ритм уже не восстанавливается, теперь нужен Бисопролол.
Она ещё хочет попасть в Боткинскую к кардиологу, для верности, так сказать, но туда только по направлению из районной поликлиники, и то если районный кардиолог сочтёт нужным. Такой порядок, хотя и всё бесплатно. 
quote: Изначально написано Страшила Мудрый 2:
Стимулятор ей ставить отсоветовали (можно сказать – отказали) именно со ссылкой на её возраст.
При фибрилляции предсердий показания к установке стимулятора есть абсолютные ( тахи— брадиаритмия), так рекомендательные— после полной абляции АВ соединения.
При первых возраст не имеет значения, при вторых— показания формируют индивидуально. Если аритмия хорошо переноситься и контролируется— то смысл не столь велик.
quote: Originally posted by Страшила Мудрый 2:
Бисопролол.
quote: Изначально написано Gladiator:
Это правильно, но если действительно “уже постоянная аритмия, ритм уже не восстанавливается” – вряд ли назначение будет эффективным.
Отчего же? Чаще всего им и контролируем частоту
quote: Originally posted by hosspitalss:
Чаще всего им и контролируем частоту
А если Бисопролол будет неэффективен – что тогда?
quote: Originally posted by Страшила Мудрый 2:
А если Бисопролол будет неэффективен – что тогда?
Кроме того, бисапролол является антиаритмиком короткого действия. Для предупреждения рецидивов МА добавляют антиаритмические препараты длительного действия (дронедарон, пропафенон)
Но даже этого может оказаться недостаточным – в таком случае прибегают к применению дефибриллятора с автоматической синхронизацией по R-зубцу, а в случае неэффективности последнего показано проведение аббляции
Ну и все-таки – я бы рекомендовал установку пейсмекера.
quote: Изначально написано Страшила Мудрый 2:
Ещё раз всем спасибо!
А если Бисопролол будет неэффективен – что тогда?
В первые сутки должны добиться пульсаурежения. Тоесть эффект бисопролола уже можно оценить.
Раз пошли на контроль частоты, а не ритма— ещё антиаритмический категорически не нужен. Биисопраол препарат длительного действия, приём раз в сутки.
Раз отказались от восстановления ритма, скорей на Эхо предсердие больше нормы, стрелять током ( электро кардиоверсия) скорей будет бестолку или ритм восстановиться не на долго.
quote: Изначально написано hosspitalss:
В первые сутки должны добиться пульсаурежения. Тоесть эффект бисопролола уже можно оценить.
Ну что, эффект есть: ритм упал с 130-ти до 50-ти. 
В понедельник тётя идёт к кардиологу, Бисопролол пить пока прекратила.
quote: Изначально написано Страшила Мудрый 2:
Ну что, эффект есть: ритм упал с 130-ти до 50-ти. 
В понедельник тётя идёт к кардиологу, Бисопролол пить пока прекратила.
До 60 желательно, иногда просто уменьшая дозу. А при сочетании препаратов был бы ещё ниже.
редкий ритм ещё хуже, вот при нем кардиостимулятор ставят гораздо чаще и на возраст не глядя.
quote: Originally posted by Страшила Мудрый 2:
50 – это уже редкий? И чем уж так хуже? Вроде сердце экономнее работает, я бы сказал, что для пожилого человека это лучше.
У меня, кстати, всегда меньше 60-ти, а лёжа в состоянии покоя и меньше 50-ти, но это от спорта.
quote: Изначально написано Страшила Мудрый 2:
50 – это уже редкий? И чем уж так хуже? Вроде сердце экономнее работает, я бы сказал, что для пожилого человека это лучше.
У меня, кстати, всегда меньше 60-ти, а лёжа в состоянии покоя и меньше 50-ти, но это от спорта.
Во первых при мерцалке Чсс и пульс — разные показатели. Необходим контроль того и того. Разница называется «дефицит пульса» и в идеале стремиться к нулю.
Во вторых при мерцалке ( фибрилляции предсердий) подход немного иной. Целевой уровень Чсс 60—110 по переносимости.
Резкая отмена бетаблокаторов действительно опасна, в первую очередь возможной ишемией миокарда ( стараемся не прерывать их введение периоперационно), но при очень редком пульсе пропуск приема и срочная консультация врача необходима.
Памятка пациенту:
quote: Необходим контроль того и того
2. Контроль частоты сердечных сокращений (обычно бета-блокерами) и профилактика тромбоэмболий (антикоагулянты, обтурация ушка левого предсердия).
Обе стратегии реализуются параллельно с лечением заболеваний, провоцирующих развитие аритмии (например, гиперфункции щитовидной железы, гипертонической болезни) и устранением провоцирующих факторов (физического и психонапряжения, алкоголь, курение и т.п.).
Прогноз разный. При соблюдении больным назначений и изменении образа жизни, человек может прожить столько, сколько ему отмерено природой. При наплевательском отношении к себе – тяжелый инсульт в течение года весьма вероятен, а там и костлявая недалеко.
quote: Originally posted by Страшила Мудрый 2:
снова померили – пульс уже 56.
quote: Originally posted by Страшила Мудрый 2:
снова 100 с лишним пульс!
quote: Поэтому и результат получается разный.
quote: Originally posted by Александер.Ф:
Есть такое понятие – дефицит пульса.
quote: Посидела успокоилась, снова померили – пульс уже 56!
Форум Само – Исцеления
Как уничтожают память продуктами питания. Пища для рабов
Просим откликнутся тех, кто занимается выращиванием хлореллы или спирулины.
Полная ликвидация аритмии
![]()
Полная ликвидация аритмии
Сообщение Ansaraides » 09 окт 2013, 06:56
Я собираю информацию о Ширделе давно. Звонил ему. Уверен что он говорит правду. Сам поехать не смог. Если бы можно было узнать какие препараты он применяет, я бы попробовал.
Полная ликвидация аритмии . Лечение аритмии
У пациентов с сердечнососудистыми проблемами, в результате перегрузки сердца и уменьшения общего кровотока сердца, возникает аритмия. С одной стороны, мышцы сердца работают под нагрузкой более интенсивно, в результате чего увеличивается объем мышечной ткани сердца, что требует большего количества питания, с другой стороны, по причине уменьшения кровообращения сердца (ишемии сердца) физически удовлетворить требования сердца невозможно. В итоге, возникает приступ стенокардии, т.е. сердце кричит о помощи, или нарушается ритм сердца, потому что для полноценного сокращения его не хватает кровотока. Сердце начинает пропускать свое сокращение (блокада), или суммировать два сокращения в одном (экстрасистолия), или хаотично, но неполноценно сокращаться (пароксизмальная тахикардия, мерцательная тахикардия). Это противоречие можно решить двумя путями:
1. Увеличить кровоток сердца до требуемого уровня.
2. Уменьшить работу сердца до уровня вынужденно уменьшенного кровотока.
В текущей медицине эту проблему частично, временно решают вторым способом, уменьшая работу сердца до минимума (до уровня уменьшенного кровотока), путем применения бета-блокаторов. При этом уменьшается общее кровообращение всего организма, в том числе мозга и самого сердца. Однако, сама причина заболевания при этом не устраняется.
Наш метод лечения направлен на ликвидацию ишемической болезни сердца и гипертонии, в результате чего устраняются основные причины возникновения аритмии, которыми являются перегрузка сердца по причине гипертонии и уменьшенное кровообращение сердца по причине ишемической болезни сердца.
Необходимо подчеркнуть, что аритмия может возникнуть в результате рубцовых изменений в сердце после перенесенного инфаркта. Каждая высокоспецифическая ткань может превращаться только в менее требовательную, если уменьшиться ее кровоток. Самой нетребовательной тканью в организме биологических существ является соединительная ткань, после формирования которой, обратный процесс не возможен (по крайней мере, пока человечеству это недоступно). Следовательно, из рубца обратно создавать высокоспецифическую ткань невозможно. Рубец, находящийся на пути проводящей системы сердца, затрудняет проводимость, в результате чего возникает аритмия. Наша клиника устранением данного происхождения аритмии не занимается. Однако, ликвидируя усугубляющие факторы, такие как гипертония и ишемия, можно, во-первых, улучшить качество работы сердца, во-вторых, предотвратить возникновение повторных инфарктов и инсультов.
После проведения курса по ликвидации ишемической болезни сердца, которая и является основной причиной возникновения аритмии, ликвидируется и сама аритмия коронарного происхождения. Никакой центр на сегодняшний день на всем Земном шаре не имеет такой возможности. Самые современные и оборудованные центры, научно-исследовательские институты во всем Мире не могут ликвидировать аритмию, в том числе аритмию, возникшую по причине нарушения коронарного кровообращения. Операция коронарного шунтирования, повсюду применяющаяся в текущей медицине для ликвидации данных проблем, путем добавления к коронарным сосудам дополнительного сосуда (шунта), который обходит место сильного сужения и является лишь источником дополнительного кровообращения, может улучшить кровообращение сердца на некоторое короткое время и, возможно, улучшает состояние с аритмией коронарного происхождения. Но, по двум причинам это улучшение надолго сохраняться не может:
1.Основу возникновения заболевания, которая находится в крови человека, т.е. патокомплексный процесс, являющийся основной причиной закупорки сосудов и возникновения гипертонии, впрочем, как и саму гипертонию, операция коронарного шунтирования не ликвидирует.
2.Сам процесс операции наносит травму миокарду, которая может заканчиваться возникновением прослоек рубцовых изменений на пути проводящей системы сердца, из-за чего через некоторое время аритмия, если вообще проходит, то рецидивирует.
![]()
Полная ликвидация аритмии
Сообщение Ansaraides » 09 окт 2013, 07:04
Когда в 1712-м году английский кузнец Томас Ньюкомен создал первый паровой двигатель, он никогда и не думал, что его открытие доведет человечество конца ХХ века до такого масштабного тупика. Индустриальная революция и следующий за ним резкий процесс урбанизации являются начальной точкой в эволюционных, биологических и адаптационных изменениях, которые довели физиологию человека до сегодняшнего состояния.
Во второй половине XVIII века, вследствие развития индустрии и градостроения, человечество сделало резкий поворот в сторону урбанизации, отдаляясь при этом от природных условий. Среда обитания человека претерпела огромные изменения. На основании фундаментальных изменений условий жизни человека, возникли биологические и эволюционные изменения в его органах и системах.
До этого момента примерно в течение 15–20 тысяч лет, люди жили в относительно константных условиях, с точки зрения отношения с природой, не пользовались химическими веществами для увеличения урожайности сельскохозяйственных продуктов, а ультрафиолетовое облучение не с такой интенсивностью попадало на землю. Перечисленные факторы способствовали тому, что в организм человека попадало очень ограниченное количество антигенов, в результате чего кровь сохраняла свои более-менее идеальные реологические свойства.
В-лимфоцит человека
Резкий поворот человечества в сторону урбанизации во второй половине XVIII века, использование технологий и употребление различных химических веществ в жизни человека способствовали тому, что на его иммунную систему внезапно оказалась большая нагрузка. В течение короткого времени появились и обрушились на человеческий организм тысячи видов новых антигенов, в том числе технические, химические, радиационные и эндогенные антигены, а также антигены, исходящие от стрессовых ситуаций. До этого времени все защитные реакции организма уравновешенно и равномерно разделялись между всеми лейкоцитами крови, и каждая клетка своим специфическим механизмом выполняла борьбу с редко существующими антигенами. Постепенно, с появлением антигенов, обладающих большой молекулярной массой, в том числе биологических, защитная функция организма в основном специфично передалась лимфоцитам, и особенно В-лимфоцитам. На первое место стал белковый или гуморальный вид иммунитета.
До этого периода белковые молекулы, т.е. иммуноглобулины G, E, D, A и M, которые синтезируются В-лимфоцитами, освобождались в плазму крови и своими вариабельными концами охотились за чужеродными веществами и присоединяли их к себе. Эти комплексы, т.е. комплексы белков с антигенами, разрушались различными механизмами с помощью разных клеток крови из группы лейкоцитов, в том числе моноцитов, макрофагов, гранулоцитов и других.
В течение последних веков произошли изменения в механизме защиты лейкоцитов, в результате чего белковые защитные молекулы в большинстве случаев остаются фиксированными на поверхности В-лимфоцитов и, циркулируя в таком виде в токе крови, охотятся за чужеродными веществами. При попадании любого чужеродного вещества в организм человека, В-лимфоциты окружают его со всех сторон и вариабельными концами своих поверхностных белков, т.е. иммуноглобулинов, захватывают и фиксируют этот антиген. Таким образом, формируются иммунные комплексы, целью которых является уничтожение антигенов, особенно антигенов с большой молекулярной массой. Эти иммунные комплексы, после разрушения антигенов, должны расформироваться, а клетки В-лимфоцитов одиночным образом освобождаться и продолжать дальше выполнять свою защитную функцию. Происходит это в том случае, если количество В-лимфоцитов и количество антигенов имеют определенное логическое соотношение. Это означает, что клетки В-лимфоцитов после освобождения от одного комплекса должны иметь возможность некоторое время свободно циркулировать в системе кровообращения. Если количество антигенов, особенно белкового происхождения намного превышают количество В-лимфоцитов, то эти клетки после освобождения не имеют возможности свободно циркулировать в крови, и вынуждены сразу же приступать к ликвидации другого антигена, образовывая, таким образом, новый комплекс. Следовательно, В-лимфоциты не имеют возможности свободно плавать в токе крови и постоянно или большее время своего существования и циркуляции в крови находятся в составе комплексов.
Функцию расформирования иммунных комплексов, т.е. освобождения В-лимфоцитов из этих комплексов, выполняют несколько химических веществ, которые постоянно должны синтезироваться в сыворотку крови. С бесконечным увеличением в современном Мире количества антигенов, особенно антигенов с большими молекулярными массами, с одной стороны, и уменьшением синтеза веществ, необходимых для освобождения В-лимфоцитов, в результате биологических изменений, произошедших в организме человека в последних веках, с другой стороны, клетки В-лимфоцитов все меньше и меньше имеют возможность свободно от иммунных комплексов циркулировать в системе кровообращения. Таким образом, они почти беспрерывно находятся в составе данных комплексов.
При изменении условий окружающей среды любого биологического объекта, в его организме обязательно происходят биологические, эволюционные изменения, соответственно с изменениями окружающей среды. Это естественная адаптационная реакция организма. После резкого поворота в сторону урбанизации, в результате индустриальной революции XVIII века и резкого отдаления от природных условий и константного образа жизни, продолжавшиеся примерно 15 тысяч лет, в организме людей также произошли резкие биологические, эволюционные и адаптационные изменения. Результатом этих изменений и является уменьшение синтеза тех веществ, которые необходимы для расформирования иммунных комплексов и освобождения В-лимфоцитов. С другой стороны, резкое увеличение различных антигенов в организме человека вызвало тупик в его иммунной системе. В результате произошедших изменений В-лимфоциты вместо того, чтобы свободно плавать в токе крови, постоянно находятся в составе какого-либо иммунного комплекса и, следовательно, все меньше и меньше получают возможность перейти в свободную форму. Впервые в биологической жизни появляются патологические иммунные комплексы (патокомплексы). Человечество сталкивается с новым явлением в медицине под названием патокомплексный процесс.
Нерасформированные иммунные комплексы со своими большими размерами не предназначены для циркуляции в системе кровообращения человека, поэтому в процессе циркуляции закупоривают один за другим сосуды. Эти же патологические иммунные комплексы оседают на серозные оболочки различных органов, вызывая их воспалительный процесс. Появляется совершенно новый симптомокомплекс системных патологий.
На базе возникших совокупных условий, в 1835-м году французский врач Бойо, впервые в истории медицины, открыл заболевание, которое никакого сходства не имело с заболеванием, описанным в свое время Галеном. Новое заболевание Бойо назвал ревматизмом в честь него, хотя медицина XVIII века была намного более современной, чем медицина времен Галена, чтобы теория циркулирующих четырех жидкостей была принята за основу объяснения этиологии данного заболевания. То, что описал Бойо – это уже был клинический симптомокомплекс новой группы заболеваний, которые до 20-х годов ХХ века раскрылись один за другим.
Через некоторое время после описания французским врачом Бойо симптомов ревматизма, Брайт в 1836-м году обнаружил заболевание почек – гломерулонефрит, Джинтрак в 1847-м году – заболевание склеродермия. Затем в 1891-м году Унбрихтом и Вагнером было обнаружено заболевание дерматомиозит, в период с 1894-го до 1903-го года Крокером и Вильямсом – заболевание красная волчанка и в 1926-м году Грабером впервые обнаружен и описан периартериит. Как видно, все заболевания этой группы обнаружены и описаны после 1835-го года.
Таким образом, патологические иммунные комплексы создали две проблемы для человечества последующих веков. Первая проблема – это появление на свет заболеваний, связанных с оседанием патокомплексов на органах и сосудах человеческого организма с поражением высокоспецифических тканей данных органов. Вторая – это возникновение дефицита иммунитета, вследствие вовлечения в патологические иммунные комплексы лейкоцитов человека, особенно В-лимфоцитов, как основных элементов защитной функции организма. В результате попадания В-лимфоцитов в патокомплексную сеть, а также невозможности их освобождения по причине недостаточного синтеза необходимых веществ, иммунная система человека частично, а позже и полностью парализуется. Возникает частичный или полный дефицит иммунитета.
Патокомплексный процесс по ходу своей эволюции в 30-х годах ХХ века породил новую группу болезней, с которыми человечество, вопреки распространенным псевдонаучным утверждениям, до этого времени никогда не сталкивалось. Это были сердечнососудистые заболевания, проявляющиеся в виде гипертонии, ишемической болезни сердца, аритмии, инфарктов и инсультов, которые по сегодняшний день закрепили свою позицию на самом высшем уровне по заболеваемости и смертности населения всего Мира.
Наступление патокомплексного процесса продолжалось, и к 80-м годам ХХ века, достигая своего пика, завершилось полным дефицитом иммунитета. Внезапно появилось новое состояние для человеческого организма, и точно так же, как и в 30-х годах ХХ века, при нашествии сердечнососудистых патологий, застало человечество врасплох.
С выдвижением теории патокомплексного процесса, многие заболевания, для которых по сегодняшний день нет научных объяснений, удовлетворяющих требования науки, могут успешно излечиваться. Появились новые решения для многих, до сих пор нерешенных, проблем сердечнососудистой системы, в том числе ишемической болезни сердца и аритмии коронарного происхождения, проблем иммунной системы, таких как СПИД, а также системных патологий и других.
Механизм формирования и расформирования иммун-ных комплексов
Патокомплексный процес
Восстановление ритма сердца разрядом электротока

Саратовский государственный медицинский университет им. В.И. Разумовского (СГМУ, СМИ)
Уровень образования — Специалист
1990 – Рязанский медицинский институт имени академика И.П. Павлова
Электрическая кардиоверсия — это процедура, используемая при нерегулярном сердечном ритме. Предполагает применение электрического разряда для купирования приступа аритмии.
Показания и противопоказания
Процедура рекомендуется или возможна, если наблюдается:
- хроническая или пароксизмальная фибрилляция предсердий более 48 часов;
- острая сердечная недостаточность;
- непереносимость или неэффективность антиаритмических препаратов;
- фибрилляция предсердий без серьезных признаков нарушения движения крови по сосудам;
- учащение рецидивов (более трех в течение полугода), несмотря на применение антиаритмических препаратов.
Электроимпульсная терапия противопоказана в случаях:
- тахиаритмия в результате передозировки сердечными гликозидами;
- тяжелое алкогольное отравление;
- некомпенсированная сердечная недостаточность (исключая чрезвычайные ситуации);
- гипертиреоз до снижения уровня гормонов, вырабатываемых щитовидкой;
- тромб в левом предсердии;
- гипокалемия;
- невозможность применения общей анестезии;
- полная сердечно-желудочковая блокада.

Подготовка к плановому восстановлению ритма сердца
Считается, что за риск развития эмболии отвечают два фактора:
- Уже существующий тромб в левом предсердии или в его ушке отрывается по причине предсердных сокращений.
- На фоне КВ происходит снижение функции левого предсердия и ухудшение кровотока, что приводит к образованию тромба.
Из-за повышенного риска образования тромбов назначается прием антитромболических препаратов в обязательном порядке. Требуется поддержание МНО 2,0–3,0 (необходимый уровень свертываемости крови) в течение 3–4 недель.
Восстановление сердечного ритма электрическим током под контролем чреспищеводной эхокардиографии используется как альтернатива при повышенной угрозе тромбообразования в левом предсердии или в его ушке, есть опасность развития кровотечений при антикоагуляции, или необходима ранняя КВ.
Если при осуществлении чреспищеводной эхокардиографии тромб не был обнаружен, то обязательную 21-дневную антикоагулянтную терапию позволяется сократить. Если был найден тромб, проводится лечение варфарином и другими антагонистами витамина К и повторяют ЧПЭхоКГ. После растворения тромба позволяется КВ.
Рекомендаций по предупреждению образования тромбов необходимо придерживаться независимо от вида кардиоверсии.
Пациент считается подготовленным к процедуре, если соблюдены условия:
- пациент ознакомлен с возможными осложнениями и дал письменное согласие на выполнение процедуры;
- содержание калия в крови 4,5–5,0 ммоль/л (при гипокалемии назначают глюкозо-калиевую смесь внутривенно капельно);
- МНО > 2,0;
- в месте наложения пластин волосы должны быть удалены;
- пациент не употреблял твердую пищу и воду в течение 6 часов до проведения КВ.

Неотложная электрическая КВ
В особых случаях требуется безотлагательное проведение КВ, независимо от антикоагулянтного статуса. Внеплановая КВ осуществляется, если фибрилляция предсердий является основным фактором формирования сердечной недостаточности, гипотензии, усугубления течения стенокардии.
Также неотложная КВ выполняется без антикоагулянтной трехнедельной терапии, если продолжительность обнаруженной фибрилляции предсердий не более 2 суток. Если указанные временные сроки превышены или неизвестны, необходим трехнедельный прием антикоагулянтов.
При срочном выполнении процедуры внутривенно вводится нефракционированный гепарин (НФГ) или низкомолекулярный гепарин (НМГ) подкожно, пока не достигается МНО > 2,0.
Как проводится процедура
Электрическая КВ требует использования шокотерапии. Кратковременная подача электрического тока приводит биение сердца в норму.
Наружная КВ
Во время осуществления процедуры требуется синхронизация дефибриллятора с ЭКГ, чтобы электрическая стимуляция не произошла во время уязвимой стадии сердечного цикла. Асинхронный разряд способен вызывать фибрилляцию желудочков.
При стандартной, внешней КВ два электрода прикрепляют к грудине: на уровне второго ребра справа и в пятом межреберье слева. Если пациент находится в сознательном состоянии, ему вводят барбитураты короткого действия или транквилизаторы. При проведении процедуры присутствует врач, который при необходимости выполняет интубацию трахеи.
Изначальный уровень энергии электроразряда зависит от вида аритмии. Например, при наджелудочковых тахикардиях и трепетании предсердий при первой попытке используют разряд в 50 Дж, а в случае фибрилляции желудочков — 200 Дж. При отсутствии успеха перед следующей попыткой энергию увеличивают.
Временной промежуток между воздействиями электротока сводят к минимуму. Он требуется только для оценки эффективности дефибрилляции и набора следующего разряда. Если при первых трех попытках нормальный ритм сердца не восстановился, то четвертое воздействие проводится после введения антиаритмического препарата.

В целом врачи не стремятся проводить процедуру разрядом низкой энергии, так как каждая электростимуляция «закаляет» сердечную мышцу и делает ее менее восприимчивой к следующим разрядам. Согласно медицинской статистике, более высокая начальная энергия эффективнее. Восстановление ритма сердца низким разрядом электротока (100 Дж) успешно только в 14% случаев. Процедура имеет максимальный успех при использовании разряда мощностью в 360 Дж. Более того, совершение одного высокочастотного разряда приводит к более редким случаям повреждения миокарда, чем проведение нескольких низкоэнергетических разрядов.
Традиционная внешняя кардиоверсия в целом имеет положительные отзывы. Эффективность процедуры составляет от 70 до 90 процентов. Несмотря на антиаритмическую терапию, наиболее часто рецидивы происходят в течение трех месяцев после KB. Это является показателем неправильности терапии или неадекватности доз препаратов.
Внутренняя КВ
Энергия, требующаяся для прекращения фибрилляции предсердий, высока, а результаты не всегда удовлетворительны. Альтернативой является внутренняя дефибрилляция. Ее проводят с помощью низкочастотной электростимуляции через электроды, которые прикладываются непосредственно к сердцу.
Внутренняя КВ предполагает использование электрического разряда мощностью менее 15 кДж. Не требует применения общей анестезии. Достаточно седативного эффекта.
Данный метод можно считать безопасным, если не учитывать необходимость инвазивного вмешательства и катетеризации у пациентов, принимающих антикоагулянтные препараты.
В результате исследований выявлено, что внутренняя КВ более эффективна, чем классическая. Больные, которые не добились успеха при использовании наружной КВ, смогли вылечиться с помощью внутренней кардиоверсии. Уровень рецидивов ниже, чем после проведения стандартной процедуры.
Опасность осложнений
Кардиоверсия в большинстве случаев позволяет купировать аритмические состояния, однако не избавляет от повторного возникновения аритмии. Рецидивы случаются у более половины пациентов в течение двух лет после проведения процедуры. Поэтому пациентам после курса кардиоверсии назначают прием медикаментозных препаратов для предупреждения повторного возникновения ФП.
Медикаментозная кардиоверсия проще, но дает менее удовлетворительный эффект. Основная опасность — угроза отравления антиаритмическими препаратами. Риск осложнений при электрической КВ значительно ниже. Но все же существует, поэтому для проведения процедуры требуется письменное согласие пациента.
- отек легких;
- системная эмболия;
- нарушения дыхания;
- остановка синусного узла;
- артериальная гипотензия;
- повреждение миокарда;
- дисфункция водителя ритма;
- желудочковая тахикардия;
- ожоги кожи в результате неправильного положения «ложек» дефибриллятора;
- осложнения общей анестезии;
- мышечные боли из-за непроизвольного сокращения мышечной ткани.
При проведении КВ в надлежащих условиях и грамотным персоналом риск осложнений сводится к минимуму. Опасность при проведении процедуры повторно не выше, чем при первой.
Кардиоверсия — виды, подготовка, порядок проведения, осложнения

Кардиоверсия — это процедура выполняющаяся у пациентов с мерцательной аритмией и трепетанием предсердий, направлена на восстановления сердечного ритма посредством электрического импульса либо специальных медикаментов.
Электрическая кардиоверсия
Электрическая кардиоверсия — это самый изученный и эффективный метод восстановления сердечного ритма который используется врачами еще с 1950 года. За это время был накоплен огромный опыт благодаря чему, процедура стала безопасной, хотя и не лишенной некой доли риска.
При использовании электрического импульса ритм удается восстановить в 70-80% случаев. Но у людей без тяжелых, сопутствующих болезней этот показатель превышает 90-95%.
Процедура может проводиться планово или по экстренным показаниям, например, когда человек находится в критическом состоянии. Но в этой статье мы не будем говорить об экстремальных ситуациях так как данная тема более актуальна для специалистов.
Подготовка к плановой электрической кардиоверсии
Самым важным моментом в подготовке является правильное использование препаратов для «разжижения» крови — антикоагулянтов .
Если пациент использует Варфарин, то МНО в течении минимум 3 недель не должен опускаться ниже показателя «2,0». Если это произошло, то отсчет «3 недель» должен начинаться заново! В случае использования новых препаратов (КСАРЕЛТО, ПРАДАКСА, ЭЛИКВИС), достаточно убедиться, что не было пропуска приема и что лекарство использовалось в правильной дозе.
Процедура выполняется натощак, последний прием пищи должен быть не позже 11-12 часов вечера. За 3-4 часа до процедуры разрешается выпить немного воды. Медикаменты которые пациент принимает в утреннее время пить не следует. Желательно прибыть в больницу в сопровождении родственников, хотя это не обязательно.
Порядок проведения
- Врач объясняет порядок процедуры и отвечает на возможные вопросы.
- Пациент подписывает информационное согласие на проведение кардиоверсии и получения легкого наркоза.
- Пациента укладывают в койку, в плате где имеется все необходимо оборудование для процедуры и реанимационных мероприятий. В странах СНГ чаще всего электрическая кардиоверсия проводится в реанимации, тогда как за границей ее чаще выполняют в поликлинике.
- Больному устанавливают внутривенный катетер (венфлон) через который дается внутривенный наркоз, чаще всего используется Пропофол или Мидозолам.
- После того как наркоз начинает действовать проводится разряд, при необходимости разряд может быть дан повторно.
- Пациент пробуждается, врач проверяет отсутствие неврологических нарушений и оставляет больного под наблюдением медсестры в течении 30-60 минут с непрерывным мониторированием ЭКГ.
- Через два часа пациент может быть отпущен домой в сопровождении кого-либо из родственников. Если сопровождающих нет, то выписка откладывается на три часа. Иногда возникает необходимость продлить наблюдение на 24 часа.
Осложнения процедуры
Осложнения встречаются крайне редко, тем более если подготовка и техника процедуры на были нарушены. Самыми частыми из них являются:
- Нарушения ритма из-за наркоза. Обычно эти нарушения легко устраняются при помощи повторного разряда шока.
- Инсульт. Если МНО не был в целевом диапазоне или лекарства для профилактики тромбов использовались не правильно, есть риск образования тромбов с последующей их миграцией в разные части тела.
- Электрические блокады сердца. Это осложнение не возникает спонтанно, точнее сказать для него нужны предпосылки. У некоторых больных мерцательная аритмия возникает как, своего рода, компенсаторный механизм, когда сердце утрачивает способность генерировать импульсы самостоятельно. Это состояние называется синдромом слабости синусового узла. У таких больных, после устранения мерцательной аритмии, электрическая активность сердца не восстанавливается и пульс может снижаться до 20-30 ударов в минуту. Это явно не достаточно для нормального кровоснабжения органов. Такие пациенты нуждаются в кардиостимуляторе.
- Ожоги. Могут возникать в местах контакта электродов с кожей.
Медикаментозная кардиоверсия
 Медикаментозная кардиоверсия не столь эффективна как электрическая. Через 24-72 часов от начала приступа аритмии восстановления под воздействием лекарств становится мизерным. Кроме того, эту процедуру нельзя проводить пациентам у которых от начала аритмии прошло более 48 часов из-за риска инсульта. Таким образом, медикаментозная кардиоверсия используется либо у молодых, относительно здоровых пациентов, с впервые возникшей аритмией, или при срыве ритма у пациентов страдающих от приступов мерцательной аритмии и уже принимающих препараты для профилактики тромбов.
Медикаментозная кардиоверсия не столь эффективна как электрическая. Через 24-72 часов от начала приступа аритмии восстановления под воздействием лекарств становится мизерным. Кроме того, эту процедуру нельзя проводить пациентам у которых от начала аритмии прошло более 48 часов из-за риска инсульта. Таким образом, медикаментозная кардиоверсия используется либо у молодых, относительно здоровых пациентов, с впервые возникшей аритмией, или при срыве ритма у пациентов страдающих от приступов мерцательной аритмии и уже принимающих препараты для профилактики тромбов.
Какие лекарственные средства могут использоваться для медикаментозной кардиоверсии
Амиодарон (Кордарон) — один из самых эффективных, дешевых и доступных препаратов для восстановления ритма. Используется внутривенно, в дозе 900-1350 мг в течение 24 часов. Если после 24 часов инфузии восстановление ритма не происходит, препарат считается не эффективным и дальнейшее его использование не имеет смысла. Препарат может использоваться при любой сопутствующей сердечной патологии включая тяжелую сердечную недостаточность и даже инфаркт.
Вернакалант (Brinavess) — это препарат является самым эффективным, но — самым дорогим. Для медикаментозной кардиоверсии используется внутривенно. Восстановление ритма происходит у 50% пациентов уже в первые 10-90 минут (если от начала приступа прошло менее 48 часов). Имеются данные о том, что Вернакалант остается эффективным даже на 7 день от начала приступа. Препарат нельзя использовать у пациентов с сердечной недостаточностью и некоторыми другими заболеваниями сердца.
Соталол, Пропафенон и Флекаининд — препараты равные по эффективности, для кардиоверсии назначаются обычно в таблетках, но существуют и внутривенные формы. Запрещено использовать при сердечной недостаточности ввиду риска развития опасных аритмии. После начала лечения требуется контроль ЭКГ.
Порядок проведения процедуры
Учитывая, что медикаментозная кардиоверся является безболезненной нет необходимости в наркозе. Пациента подключают к капельнице с соответствующим лекарством или дают медикаменты в таблетках. Важно непрерывно мониторирование ЭКГ в течение первых 24-36 часов, чтобы вовремя заметить побочные эффекты.
Электрическая кардиоверсия вместе с медикаментозной.
Есть данные о том, что назначение Амиодрона, перед проведением электрической кардиоверсии повышает шансы на успешное восстановление ритма. Кроме того после кардиоверсии прием Амиодарона рекомендуют продолжить для профилактики срыва ритма. Для предупреждения срыва ритма, вместо Амиодарона, могут использоваться и другие, вышеупомянутые препараты.