Острый коронарный синдром без подъема сегмента ST на ЭКГ
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
ММА имени И.М. Сеченова
К линическими проявлениями ишемической болезни сердца являются стабильная стенокардия, безболевая ишемия миокарда, нестабильная стенокардия, инфаркт миокарда, сердечная недостаточность и внезапная смерть. На протяжении многих лет нестабильная стенокардия рассматривалась, как самостоятельный синдром, занимающий промежуточное положение между хронической стабильной стенокардией и острым инфарктом миокарда. Однако в последние годы было показано, что нестабильная стенокардия и инфаркт миокарда, несмотря на различия в их клинических проявлениях, являются следствиями одного и того же патофизиологического процесса, а именно разрыва или эрозии атеросклеротической бляшки в сочетании с присоединяющимся тромбозом и эмболизацией более дистально расположенных участков сосудистого русла. В связи с этим нестабильная стенокардия и развивающийся инфаркт миокарда в настоящее время объединены термином острый коронарный синдром (ОКС).
Острый коронарный синдром – предварительный диагноз, позволяющий врачу определить неотложные лечебные и организационные мероприятия. Соответственно, огромное значение имеет разработка клинических критериев, позволяющих врачу принимать своевременные решения и выбирать оптимальное лечение, в основе которого лежат оценка риска развития осложнений и целевой подход к назначению инвазивных вмешательств. В ходе создания таких критериев все острые коронарные синдромы были разделены на сопровождающиеся и не сопровождающиеся стойким подъемом сегмента ST. В настоящее время оптимальные лечебные мероприятия, эффективность которых основана на результатах хорошо спланированных рандомизированных клинических испытаний, уже во многом разработаны. Так, при остром коронарном синдроме со стойким подъемом сегмента ST (или впервые возникшей полной блокадой левой ножки пучка Гиса), отражающим острую тотальную окклюзию одной или нескольких коронарных артерий, целью лечения является быстрое, полное и стойкое восстановление просвета коронарной артерии при помощи тромболизиса (если он не противопоказан) или первичной коронарной ангиопластики (если она технически выполнима). Эффективность указанных лечебных мероприятий доказана в целом ряде исследований.
При остром коронарном синдроме без подъема сегмента ST речь идет о пациентах с болями в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии (но не обязательно о некрозе) миокарда. У таких больных часто обнаруживаются стойкая или преходящая депрессия сегмента ST, а также инверсия, уплощение или «псевдонормализация» зубцов Т. Кроме того, изменения ЭКГ при остром коронарном синдроме без подъема сегмента ST могут быть неспецифическими или вовсе отсутствовать. Наконец, в указанную категорию больных могут быть включены и некоторые пациенты с указанными выше изменениями на электрокардиограмме, но без субъективных симптомов (т.е. случаи безболевой «немой» ишемии и даже инфаркта миокарда).
В отличие от ситуаций со стойким подъемом сегмента ST существовавшие ранее предложения по тактике лечения при остром коронарном синдроме без подъема сегмента ST носили менее четкий характер. Лишь в 2000 году были опубликованы рекомендации Рабочей группы Европейского кардиологического общества по лечению острого коронарного синдрома без подъема сегмента ST. В скором времени соответствующие рекомендации будут выработаны и для врачей России.
В настоящей статье рассматривается лишь ведение больных с подозрением на острый коронарный синдром, у которых отсутствует стойкий подъем сегмента ST. При этом основное внимание уделено непосредственно диагностике и выбору терапевтической тактики.
Но предварительно считаем необходимым сделать два замечания:
- Во–первых, изложенные ниже рекомендации основаны на результатах целого ряда клинических исследований. Однако эти испытания выполнялись на специально отобранных группах пациентов и, соответственно, отражают далеко не все состояния, встречающиеся в клинической практике.
- Во–вторых, следует учитывать, что кардиология быстро развивается. Соответственно, настоящие рекомендации должны регулярно пересматриваться по мере накопления результатов новых клинических испытаний.
Степень убедительности заключений об эффективности различных методов диагностики и лечения зависит от того, на основании каких данных они были сделаны. В соответствии с общепринятыми рекомендациями выделяются следующие три уровня обоснованности («доказанности») заключений:
Уровень А: Заключения основаны на данных, которые были получены в нескольких рандомизированных клинических исследованиях или метаанализах.
Уровень В: Заключения основаны на данных, которые были получены в единичных рандомизированных испытаниях или в нерандомизированных исследованиях.
Уровень С. Заключения основаны на согласованном мнении экспертов.
В дальнейшем изложении после каждого пункта будет указан уровень его обоснованности.
Тактика ведения больных с острым коронарным синдромом
Первичная оценка состояния больного
Первичная оценка состояния пациента с жалобами на боль в грудной клетке или другими симптомами, позволяющими заподозрить ОКС, включает в себя:
1. Тщательный сбор анамнеза. Классические характеристики ангинозных болей, равно как и типичные варианты обострения ИБС (затяжная [> 20 минут] ангинозная боль в покое, впервые возникшая тяжелая [не ниже III ФК по классификации Canadian Cardiovascular Society (CCS)] стенокардия, недавнее утяжеление стабильной стенокардии не менее чем до III ФК по CCS) хорошо известны. Однако следует отметить, что ОКС может проявляться и атипичными симптомами, в числе которых боли в грудной клетке в покое, боли в эпигастрии, внезапно возникшая диспепсия, колющие боли в груди, «плевральные» боли, а также усиление одышки. Причем частота указанных манифестаций ОКС достаточно велика. Так, по данным Multicenter Chest Pain Study (Lee T. с соавт., 1985), острая ишемия миокарда была диагностирована у 22% пациентов с острыми и колющими болями в грудной клетке, а также у 13% больных с болями, характерными для поражения плевры, и у 7% больных, у которых болевые ощущения полностью воспроизводились при пальпации. Особенно часто атипичные проявления ОКС наблюдаются у пациентов молодого (25–40 лет) и старческого (более 75 лет) возраста, а также у женщин и больных сахарным диабетом.
2. Физикальное обследование. Результаты осмотра и пальпации грудной клетки, данные аускультации сердца, а также показатели частоты сердечных сокращений и артериального давления обычно находятся в пределах нормы. Целью физикального обследования является в первую очередь исключение внесердечных причин боли в грудной клетке (плеврит, пневмоторакс, миозит, воспалительные заболевания костно–мышечного аппарата, травмы грудной клетки и др.). Кроме того, при физикальном обследовании следует выявлять заболевания сердца, не связанные с поражением коронарных артерий (перикардит, пороки сердца), а также оценить стабильность гемодинамики и тяжесть недостаточности кровообращения.
3. ЭКГ. Регистрация ЭКГ в покое является ключевым методом диагностики ОКС. В идеале следует записать ЭКГ во время болевого приступа и сравнить ее с электрокардиограммой, зарегистрированной после исчезновения болей. При повторяющихся болях для этого может быть использовано многоканальное мониторирование ЭКГ. Очень полезно также сравнить ЭКГ со «старыми» пленками (если таковые доступны), особенно при наличии признаков гипертрофии левого желудочка или перенесенного инфаркта миокарда.
Наиболее надежными электрокардиографическими признаками ОКС являются динамика сегмента ST и изменения зубца Т. Вероятность наличия ОКС наиболее велика, если соответствующая клиническая картина сочетается с депрессией сегмента ST глубиной более 1 мм в двух или более смежных отведениях. Несколько менее специфичным признаком ОКС является инверсия зубца Т, амплитуда которого превышает 1 мм, в отведениях с преобладающим зубцом R. Глубокие негативные симметричные зубцы Т в передних грудных отведениях часто свидетельствуют о выраженном проксимальном стенозе передней нисходящей ветви левой коронарной артерии. Наконец, наименее информативны неглубокая (менее 1 мм) депрессия сегмента ST и незначительная инверсия зубца Т.
Следует помнить о том, что полностью нормальная ЭКГ у больных с характерными симптомами не исключает диагноз ОКС.
Таким образом, у больных с подозрением на ОКС следует зарегистрировать ЭКГ в покое и начать длительное многоканальное мониторирование сегмента ST. Если мониторирование по каким–либо причинам невыполнимо, то необходима частая регистрация ЭКГ (уровень обоснованности: С).
Больные с подозрением на ОКС без подъема сегмента ST должны быть немедленно госпитализированы в специализированные отделения неотложной кардиологии/отделения интенсивной терапии и кардиореанимации (уровень обоснованности: С).
Исследование биохимических маркеров повреждения миокарда
«Традиционные» сердечные ферменты, а именно креатинфосфокиназа (КФК) и ее изофермент МВ КФК менее специфичны (в частности, возможны ложноположительные результаты при травме скелетных мышц). Кроме того, имеет место значительное перекрывание между нормальными и патологическими сывороточными концентрациями указанных ферментов. Наиболее специфичными и надежными маркерами некроза миокарда являются кардиальные тропонины Т и I. Следует определять концентрацию тропонинов Т и I через 6–12 часов после поступления в стационар, а также после каждого эпизода интенсивной боли в грудной клетке.
Если у больного с подозрением на ОКС без подъема сегмента ST имеет место повышенный уровень тропонина Т и/или тропонина I, то такое состояние следует расценивать, как инфаркт миокарда, и проводить соответствующее медикаментозное и/или инвазивное лечение.
Следует также учитывать, что после некроза сердечной мышцы повышение концентрации различных маркеров в сыворотке крови происходит неодновременно. Так, наиболее ранним маркером некроза миокарда является миоглобин, а концентрации МВ КФК и тропонина увеличиваются несколько позже. Кроме того, тропонины остаются повышенными в течение одной–двух недель, что затрудняет диагностику повторного некроза миокарда у больных, недавно перенесших инфаркт миокарда.
Соответственно, при подозрении на ОКС тропонины T и I должны быть определены в момент поступления в стационар и повторно измерены через 6–12 часов наблюдения, а также после каждого болевого приступа. Миоглобин и/или МВ КФК следует определять при недавнем (менее шести часов) появлении симптомов и у пациентов, недавно (менее двух недель назад) перенесших инфаркт миокарда (уровень обоснованности: С).
Начальная терапия больных с подозрением на ОКС без подъема сегмента ST
При ОКС без подъема сегмента ST в качестве начальной терапии следует назначить:
1. Ацетилсалициловую кислоту (уровень обоснованности: А);
2. Гепарин натрия и низкомолекулярные гепарины (уровень обоснованности: А и В);
3. b–блокаторы (уровень обоснованности: В);
4. При сохраняющихся или рецидивирующих болях в грудной клетке – нитраты внутрь или внутривенно (уровень обоснованности: С);
5. При наличии противопоказаний или непереносимости b–блокаторов – антагонисты кальция (уровень обоснованности: В и С).
В течение первых 8–12 часов необходимо тщательно наблюдать за состоянием больного. Предметом особого внимания должны быть:
- Рецидивирующие боли в грудной клетке. Во время каждого болевого приступа необходимо регистрировать ЭКГ, а после него повторно исследовать уровень тропонинов в сыворотке крови. Весьма целесообразно непрерывное многоканальное мониторирование ЭКГ для выявления признаков ишемии миокарда, а также нарушений сердечного ритма.
- Признаки гемодинамической нестабильности (артериальная гипотензия, застойные хрипы в легких и др.)
Оценка риска развития инфаркта миокарда или смерти
Пациенты с острым коронарным синдромом представляют собой весьма разнородную группу больных, которые различаются по распространенности и/или тяжести атеросклеротического поражения коронарных артерий, а также по степени «тромботического» риска (т.е. риска развития инфаркта миокарда в ближайшие часы/дни). Основные факторы риска представлены в таблице 1.
Пациенты с острым коронарным синдромом представляют собой весьма разнородную группу больных, которые различаются по распространенности и/или тяжести атеросклеротического поражения коронарных артерий, а также по степени «тромботического» риска (т.е. риска развития инфаркта миокарда в ближайшие часы/дни). Основные факторы риска представлены в таблице 1.

На основании данных динамического наблюдения, ЭКГ и биохимических исследований каждый пациент должен быть отнесен к одной из двух указанных ниже категорий.
1. Пациенты с высоким риском развития инфаркта миокарда или смерти
К этой категории относятся больные, у которых имели место:
- повторные эпизоды ишемии миокарда (либо повторяющиеся боли в грудной клетке, либо динамика сегмента ST, в особенности депрессия или преходящие подъемы сегмента ST);
- повышение концентрации тропонина Т и/или тропонина I в крови;
- эпизоды гемодинамической нестабильности в периоде наблюдения;
- жизнеопасные нарушения сердечного ритма (повторные пароксизмы желудочковой тахикардии, фибрилляция желудочков);
- возникновение ОКС без подъема сегмента ST в раннем постинфарктном периоде.
2. Пациенты с низким риском развития инфаркта миокарда или смерти
К этой категории относятся больные, у которых за время динамического наблюдения:
- не повторялись боли в грудной клетке;
- не отмечалось повышение уровня тропонинов или иных биохимических маркеров некроза миокарда;
- отсутствовали депрессии или подъемы сегмента ST на фоне инвертированных зубцов Т, уплощенных зубцов Т или нормальной ЭКГ.
Дифференцированная терапия в зависимости от риска развития инфаркта миокарда или смерти
Для больных с высоким риском указанных событий может быть рекомендована следующая лечебная тактика:
1. Введение блокаторов IIb/IIIa рецепторов: абциксимаб, тирофибан или эптифибатид (уровень обоснованности: А).
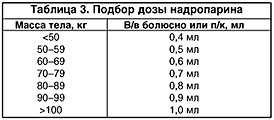
2. При невозможности использования блокаторов IIb/IIIa рецепторов – внутривенное введение гепарина натрия по схеме (табл. 2) или низкомолекулярных гепаринов (уровень обоснованности: В).

В современной практике широко используются следующие низкомолекулярные гепарины: адрепарин, дальтепарин, надропарин, тинзапарин и эноксапарин. В качестве примера остановимся подробнее на надропарине. Надропарин – низкомолекулярный гепарин, полученный из стандартного гепарина методом деполимеризации. Препарат характеризуется выраженной активностью в отношении фактора Xа и слабой активностью в отношении фактора IIа. Анти–Xа активность надропарина более выражена, чем его влияние на АЧТВ, что отличает его от гепарина натрия. Для лечения ОКС надропарин вводят п/к 2 раза в сутки в комбинации с ацетилсалициловой кислотой (до 325 мг/сут). Начальную дозу определяют из расчета 86 ЕД/кг, и ее следует вводить в/в болюсно. Затем подкожно вводят такую же дозу. Продолжительность дальнейшего лечения – 6 дней, в дозах, определяемых в зависимости от массы тела (табл. 3).
3. У больных с жизнеопасными нарушениями сердечного ритма, гемодинамической нестабильностью, развитием ОКС вскоре после инфаркта миокарда и/или наличием в анамнезе АКШ следует как можно быстрее выполнить коронароангиографию (КАГ). В процессе подготовки к КАГ следует продолжать введение гепарина. При наличии атеросклеротического повреждения, позволяющего провести реваскуляризацию, вид вмешательства выбирают с учетом особенностей повреждения и его протяженности. Принципы выбора процедуры реваскуляризации при ОКС аналогичны общим рекомендациям для данного вида лечения. Если выбрана чрескожная транслюминальная коронарная ангиопластика (ЧТКА) с установкой стента или без него, то ее можно произвести немедленно после ангиографии. В этом случае введение блокаторов IIb/IIIa рецепторов следует продолжать в течение 12 часов (для абциксимаба) или 24 часов (для тирофибана и эптифибатида). Уровень обоснованности: А.
У больных с низким риском развития инфаркта миокарда или смерти может быть рекомендована следующая тактика:
1. Прием внутрь ацетилсалициловой кислоты, b–блокаторов, возможно – нитратов и/или антагонистов кальция (уровень обоснованности: В и С).
2. Отмена низкомолекулярных гепаринов в том случае, если за время динамического наблюдения отсутствовали изменения на ЭКГ и не повышался уровень тропонина (уровень обоснованности: С).
3. Нагрузочная проба для подтверждения или установления диагноза ИБС и оценки риска неблагоприятных событий. Больным с выраженной ишемией во время стандартного нагрузочного теста (велоэргометрия или тредмил) следует выполнить КАГ с последующей реваскуляризацией. При неинформативности стандартных тестов могут быть полезны стресс–эхокардиография или нагрузочная перфузионная сцинтиграфия миокарда.
Ведение больных ОКС без подъема сегмента ST после выписки из стационара
1. Введение низкомолекулярных гепаринов в том случае, если имеют место повторные эпизоды ишемии миокарда и невозможно выполнить реваскуляризацию (уровень обоснованности: С).
2. Прием b–блокаторов (уровень обоснованности: А).
3. Широкое воздействие на факторы риска. В первую очередь – прекращение курения и нормализация липидного профиля (уровень обоснованности: А).
4. Прием ингибиторов АПФ (уровень обоснованности: А).
В настоящее время многие лечебные учреждения в России не располагают возможностями проведения вышеупомянутых диагностических и лечебных мероприятий (определение уровня тропонинов T и I, миоглобина; экстренная коронароангиография, использование блокаторов IIb/IIIa рецепторов и др.). Можно ожидать, однако, все более широкого их включения в медицинскую практику в нашей стране уже в ближайшем будущем.
Применение нитратов при нестабильной стенокардии основывается на патофизиологических предпосылках и клиническом опыте. Данные контролируемых исследований, указывающие на оптимальные дозировки и длительность их применения, отсутствуют.
Инфаркт миокарда без подъема st
Инфаркт миокарда без подъема сегмента ST
ИМ без подъема сегмента ST — одна из клинических форм ИБС, характеризующаяся развитием острой ишемии миокарда, тяжесть и продолжительность которой достаточны для возникновения его некроза.
ИМбпST, так же как и нестабильная стенокардия, проявляется типичными болями в грудной клетке, во время которых на ЭКГ могут отмечаться признаки ишемии субэндокардиальных слоев миокарда в виде стойкой либо преходящей депрессии сегмента ST, инверсии, сглаженности или псевдонормализации зубца Т. Однако, в отличие от больных с нестабильной стенокардией, у больных с ИМбпST в плазме крови выявляют повышение уровня биохимических маркеров некроза миокарда (тропонинов I или Т либо МВ-КФК), что свидетельствует о возникновении ИМ. Обычно это повреждение (некроз) миокарда локализуется в тех же субэндокардиальных зонах, которые подвергались ишемии. Развитие некроза миокарда отражается на ЭКГ формированием характерного негативного равнобедренного (так называемого «коронарного») зубца Т, т.е. образуется ИМ без зубца Q (ранее он носил название субэндокардиального, мелкоочагового ИМ).
Нестабильная стенокардия и ИМбпST — состояния очень близкие, имеющие общий патогенез и схожую клиническую картину, которая может отличаться только тяжестью (выраженностью) симптомов. Обычно термин ИМбпST используют непродолжительное время, до тех пор, пока не станет ясно, что ОКС закончился развитием ИМ без зубца Q, а не обширным ИМ с зубцом Q, либо нестабильной стенокардией.
Само понятие ИМбпST появилось с широким внедрением в клиническую практику определения сердечных тропонинов. Больные ОКСбпST, имеющие повышенный уровень сердечных тропонинов в плазме крови, имеют более серьезный прогноз, более высокий риск смерти, требуют более активного лечения и наблюдения, нежели больные с нестабильной стенокардией, имеющие нормальный уровень биохимических маркеров некроза миокарда.
Таким образом, для быстрого и правильного разграничения внутри ОКСбпST больных с нестабильной стенокардией и больных с ИМбпST, необходимо определение таких биохимических маркеров некроза миокарда, как сердечные тропонины Т или I. Использование с этой целью других, менее чувствительных биохимических маркеров, в частности МВ-КФК, возможно, но может привести к ошибкам.
На втором этапе диагностического поиска можно и не получить какойлибо существенной информации. Тем не менее важнейшей задачей второго этапа диагностического поиска служит исключение внесердечных причин болевого синдрома (пневмоторакс, пневмония, плевральный выпот), а также некоронарной природы поражения сердечно-сосудистой системы (тромбоэмболия легочной артерии, расслаивающаяся аневризма аорты, перикардит, клапанные поражения сердца и др.).
В клинической оценке больных с ОКСбпST исключительно важен третий этап диагностического поиска, позволяющий осуществить среди них стратификацию риска и на этом основании выбрать оптимальную тактику лечения (медикаментозную, инвазивную либо хирургическую).
• Электрокардиография является основным инструментальным методом диагностики ОКСбпST и должна быть зарегистрирована и оценена квалифицированным специалистом в течение первых 10 мин поступления больного в стационар. Существенную помощь в интерпретации имеющихся изменений ЭКГ может оказать сравнение ее с предыдущими ЭКГ. При наличии соответствующей клинической симптоматики, характерными для ОКСбпST изменениями ЭКГ служат горизонтальная либо косонисходящая депрессия сегмента ST глубиной не менее 1 мм (0,1 мВ) в двух смежных отведениях и более, а также инверсия зубца Т глубиной более 1 мм (0,1 мВ) в отведениях с преобладающим зубцом R (рис. 2-16, 2-17).
• Помимо ЭКГ в покое у больных с ОКСбпST может применяться холтеровское мониторирование ЭКГ. Оно позволяет выявить продолжающиеся эпизоды ишемии миокарда (в том числе и безболевые), а также нарушения ритма сердца (в особенности желудочковые), что может иметь большое значение при стратификации риска этой категории больных.
• Ультразвуковое исследование сердца у больных с ОКСбпST позволяет оценить наличие нарушений локальной сократимости, глобальную сократительную функцию левого желудочка и тем самым помочь в стратификации риска.

Рис. 2-16. Выраженная ишемия миокарда переднебоковой, верхушечной и перегородочной областей левого желудочка у больного с нестабильной стенокардией: депрессия сегмента ST >1 мВ в отведениях I, II, aVL,V2 -V6

Рис. 2-17. Распространенный передний инфаркт миокарда без зубца Q: глубокие негативные симметричные («коронарные») зубцы Т в отведениях I, II, aVL, V2 -V6.
• Наибольшее значение в диагностике ОКСбпST, его варианта (нестабильная стенокардия или ИМбпST), а также для стратификации риска имеют биохимические маркеры некроза миокарда. Наиболее предпочтительным считается определение содержания в крови сердечных тропонинов Т или I, повышение которых представляет собой наиболее надежный критерий некроза миокарда. Сердечные тропонины — белковые комплексы, регулирующие мышечное сокращение, состоят из трех субъединиц: тропонин Т (ТнТ), тропонин С (ТнС), тропонин I (ТнГ). Считается, что ТнI и ТнТ — наиболее чувствительные и специфичные маркеры некроза миокарда. Их уровень повышается в крови уже через 4-6 ч после ИМ по сравнению с нормой и сохраняется повышенным в течение 10- 14 дней.
• Менее специфичным для определения некроза миокарда служит повышение содержания в крови фермента креатинфосфокиназы (КФК) за счет ее МВ изофермента (МВ-КФК). Повышение уровня КФК-МВ в плазме крови регистрируется через 4-6 ч от начала формирования ИМ и сохраняется до 2-3 суток.
При сравнении чувствительности МВ-КФК и сердечных тропонинов у больных с ОКС без подъема сегмента ST оказалось, что у 30% больных с нормальными значениями МВ-КФК уровень сердечных тропонинов был повышенным. Поэтому в настоящее время золотым стандартом биохимического выявления некроза миокарда считают сердечные тропонины Т или I. С практической точки зрения необходимо подчеркнуть, что определение уровня сердечных тропонинов у больных с ОКС без подъема сегмента ST нужно осуществлять как минимум 2 раза с интервалом 6-12 ч, при этом первое определение должно быть выполнено не ранее, чем через 6 ч от начала болевого приступа.
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST
 Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST занимают в США первые места по заболеваемости и смертности; каждый год с этим диагнозом госпитализируется 700 000 человек. Эти состояния составляют вместе с инфарктом миокарда с подъемом сегмента ST часть общего спектра острого коронарного синдрома .
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST занимают в США первые места по заболеваемости и смертности; каждый год с этим диагнозом госпитализируется 700 000 человек. Эти состояния составляют вместе с инфарктом миокарда с подъемом сегмента ST часть общего спектра острого коронарного синдрома .
Содержание
Факторы риска
Возраст старше 65 лет
*Эта классификация учитывает клиническую картину и изменения ЭКГ.
ЭКГ при поступлении помогает оценить риск при нестабильной стенокардии. Отклонение сегмента ST (депрессия или преходящий подъем) не менее 0,5 мм или предшествующая блокада левой ножки пучка Гиса говорят о повышенном риске смерти в течение года. Отрицательные зубцы Т самостоятельного прогностического значения не имеют.
Клинические рекомендации (протоколы) оказания скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST (ОКС бпST)
 Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать инфаркт миокарда или нестабильную стенокардию.
Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать инфаркт миокарда или нестабильную стенокардию.
В понятие острого коронарного синдрома без подъема сегмента ST входят следующие нозологические единицы:
- Инфаркт миокарда без подъема сегмента ST — острый процесс ишемии миокарда достаточной тяжести и продолжительности, чтобы вызвать некроз миокарда.
- Нестабильная стенокардия — ишемия миокарда, тяжесть и продолжительность которой недостаточны для развития некроза миокарда.
Острый коронарный синдром без подъема сегмента ST устанавливается у больных с наличием боли в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без стойкого подъема ST либо впервые (или предположительно впервые) развившейся полной БЛНПГ.
На ЭКГ может определяться стойкая или преходящая депрессия сегмента ST, инверсия, сглаженность или псевдонормализация зубца Т.
Отсутствие отчетливых ЭКГ изменений не исключает ОКС.
Что такое инфаркт миокарда без подъема сегмента ST
Острый коронарный синдром без подъема сегмента ST сопровождается болями в груди, а на ЭКГ проявляется признаками ишемии миокарда (речь не всегда идет о некрозе).
Результаты кардиограммы отражают стойкую или временную депрессию сегмента ST, инверсию, уплощение или псевдонормализацию зубцов T. В то же время какие-либо симптомы при данной форме синдрома могут вообще отсутствовать.
От нестабильной стенокардии рассматриваемая патология отличается увеличением значений маркеров некроза миокарда, поэтому все изменения у людей с этим диагнозом нуждаются в тщательном контроле.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Факторы риска
Вероятность постановки диагноза “нестабильная стенокардия” повышается в случаях, когда фиксируются:
- приступы стенокардии покоя (продолжительность составляет более 20 минут);
- сердечная недостаточность (застойные явления в малом круге кровообращения, влажные хрипы в легких, III тон сердца);
- систолическая дисфункция левого желудочка;
- понижение артериального давления;
- возникновение или повышение интенсивности шума митральной недостаточности;
- подъем или депрессия сегмента ST на 0,5-1 мм и выше в нескольких отведениях, а также увеличение маркеров некроза миокарда.
Об относительно низкой и средней вероятности могут свидетельствовать непродолжительные приступы стенокардии, не сопровождающиеся ишемическими изменениями участка ST, нормальные показатели маркеров некроза и нормальная гемодинамика.
Вероятность риска:
| Значительный | Умеренный | Незначительный |
| Наличие одного из признаков. | Отсутствие признаков, характерных для значительного риска и наличие одного из нижеперечисленных. | Отсутствие признаков, характерных для значительного и умеренного риска и наличие одного из нижеперечисленных. |
| Продолжительный приступ стенокардии, которые длится более 20 минут и не завершился на момент осмотра. | Приступ длительностью более 20 минут, который прекратился в настоящий момент. | Приступы стенокардии беспокоят чаще и становятся более тяжелыми. |
| Признаки отека легкого, спровоцированного, с большой долей вероятности, ишемией сердечной мышцы. | Стенокардия покоя – приступ про продолжительности превышавший 20 минут, завершившийся в покое или после употребление нитроглицерина. | Понижение уровня нагрузки, вследствие которой развивается стенокардия. |
| Стенокардия в состоянии покоя, сопровождающаяся подъемом или депрессией участка ST, превышающими показатель в 1 мм. | Приступы стенокардии, беспокоящие в ночной время. | Стенокардия, возникшая впервые (от 2 недель до 2 месяцев). |
| Наличие стенокардии, сопровождающейся возникновением либо нарастанием влажных хрипов, III тона, а также шума митральной регургитации. | Стенокардия с преходящими изменениями зубцов Т. | Не наблюдается новых изменений на ЭКГ либо ЭКГ в норме. |
| Стенокардия, протекающая на фоне артериальной гипотонии. | Стенокардия в тяжелой форме, возникшая после длительного спокойного перерыва (не менее 2 недель). | — |
| Увеличение значений маркеров некроза. | Патологические зубцы Q, депрессия участка ST в более чем в 1 отведении в состоянии покоя. | — |
| Возраст пациента старше 65 лет. | ||
При поступлении пациента проводят ЭКГ с целью оценить опасности. При инфаркте миокарда, при котором не наблюдается подъем сегмента ST, прогноз более неблагоприятный, чем при нестабильной стенокардии.
О высокой вероятности инфаркта может свидетельствовать продолжительная грудинная боль, которая не прекращается в течение часа, депрессия или преходящий подъем сегмента ST, а также возникший впервые за долгое время приступ стенокардии.

Классификация
Ризика
Базируется на данных о характере боли в груди и результатах ЭКГ:
| Класс IA | Повышение интенсивности стенокардии, не сопровождающееся изменениями на ЭКГ. |
| IB | Подразумевает нарастание стенокардии с изменениями на кардиограмме. |
| II | Приступ стенокардии напряжения, который возник впервые. |
| III | Приступ стенокардии покоя, который возник впервые. |
| IV | Длительная стенокардия покоя, которая сопровождается изменениями на ЭКГ. |
Согласно исследованиям, риск развития осложнений увеличивается от первого пункта классификации к последнему: в классе IA он составляет около 2,7%, в то время как в IV – 42,8%.
По Браунвальду
Классификация базируется на характеристиках грудных болей и причинах, вызывающих их:
| К первому классу (I) относится стенокардия напряжения | Характерными чертами являются:
|
| Ко второму классу (II) относится стенокардия покоя в подострой форме | Здесь речь идет о стенокардии, беспокоящей в состоянии покоя на протяжении 2 месяцев при отсутствии признаков в последние 2 суток. |
| К третьему классу (III) относится стенокардия покоя в острой форме | При этом стенокардия покоя беспокоит пациента на протяжении последних 2 суток. |
Латинскими буквами обозначаются обстоятельства, при которых развивается приступ:
| А | Вторичная стенокардия. Причиной является некоронарная патология. Приступ может быть спровоцирован анемией, инфекционным заболеванием, гипоксией, тиреотоксикозом. |
| B | Первичная. |
| С | Постинфарктная. Возникает в течение 2 недель по прошествии инфаркта. |
Чем выше класс стенокардии по данной классификации, тем большая существует вероятность возникновения повторной ишемии и летального исхода в течение полугода.
В то же время данная классификация не берет в расчет важные факторы, описывающие состояние пациента: его возраст, наличие сопутствующих заболеваний, изменений ЭКГ, рост маркеров некроза миокарда.
Патогенез инфаркта миокарда без подъема сегмента ST
Острый коронарный синдром развивается на фоне ряда взаимосвязанных процессов:
- разрыв бляшки;
- формирование тромба (активация тромбоцитов и их агрегация);
- нарушение функций эндотелия;
- спазмирование и перестройка сосудов.
Причины инфаркта миокарда без подъема сегмента ST могут заключаться в разрыве бляшки. После повреждения на бляшке оседают тромбоциты, они агрегируются, происходит активация системы свертывания, в результате чего формируется тромб. К разрыву бляшки может привести воспалительный процесс.
Существует вероятность, что провокатором также может стать инфекция Chlamydia pneumoniae. Бляшки, которые были повреждены, увеличиваются в размерах быстрее даже после стабилизации.
При помощи ангиографии было установлено, что у 85% людей с нестабильной стенокардией, которые использовали исключительно медикаментозный метод лечения, – около 25% поврежденных бляшек. Также была установлена связь между количеством таких бляшек и частотой развития осложнений.
Образование тромба происходит вследствие контакта тромбоцитов с субэндотелием. Ускорение образование тромбина способствует дальнейшему роста тромба.
Спазм сосудов может быть первичным или вторичным. Первичный может сам по себе спровоцировать острый коронарный синдром. Спазмирование сосудов нередко происходит в зоне нестабильной бляшки, считается, что это является предрасполагающим фактором к образованию тромбов.
Дисфункция эндотелия и спазмирование сосудов могут наблюдаться также в случаях отсутствия изменений в сосудах.
Инфаркт миокарда без подъема сегмента ST характеризуется, как правило, наличием единственного поражения. Однако встречаются случаи, когда фиксируются множественные поражения, что говорит о системности патологии.
Диагностика
Клиническая картина позволяет поставить первичный диагноз, который нуждается в подтверждении при помощи дополнительных исследований.
В качестве таких методов могут выступать:
Пациентам, состояние которых характеризуется низким риском развития осложнений, обычно назначаются неинвазивные методы диагностики.
Необходимо исключить иные состояния, которые могут вызывать грудинные боли. Это реберный хондрит, пневмония, перикардит, пневмоторакс, ТЭЛА.
Признаки сердечной недостаточности можно обнаружить и при физикальном исследовании. Такие симптомы как набухание вен на шее, наличие III тона сердца, изменение податливости левого желудочка (IV тон) и поражение артерий периферического кровообращения (наличие сосудистых шумов) говорят о высокой вероятности значительного поражения коронарных сосудов.
О лечении и реабилитации после инфаркта головного мозга вы можете узнать тут.
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST отражается на кардиограмме депрессией и преходящим подъемом этого участка, а также инверсией зубцов T.
В то же время примерно у 20% пациентов с повышением маркеров некроза, не отмечается изменений на ЭКГ. Поэтому даже при нормальной кардиограмме нельзя исключать вероятность острого коронарного синдрома у людей с болью в груди.
Исследование маркеров некроза миокарда
| Креатинфосфокиназа |
|
| Тропонины |
|
Данное исследование рекомендуется проводить всем людям с острым коронарным синдромом.
- согласно исследованиям, существует зависимость между повышенным уровнем С-реактивного белка и высоким риском летального исхода;
- причем риски актуальны и в случаях отрицательных результатов теста на тропонин T;
- наибольшую опасность представляют ситуации, когда и один, и второй параметр превышают норму;
- также о высоком риске может свидетельствовать повышение фибриногена, интерлейкина-6 и сывороточного амилоида А;
- фибриноген является показателем свертываемости крови, а 2 других вещества могут говорить о развитии воспаления.
ЭхоКГ
Нарушения локальной сократимости сердечной мышцы может свидетельствовать о развитии острой ишемии. Однако при незначительной ишемии нарушения на ЭКГ могут не наблюдаться. Еще одной особенностью является то, что нарушения могут возникать только во время ишемии.
Поэтому при остром коронарном синдроме имеет смысл использовать ЭхоКГ не для диагностики, а для оценки работы левого желудочка.

Неинвазивные методы
В случаях, когда существует низкая вероятность развития осложнений, могут проводиться нагрузочные тесты. Их можно назначать пациентам, у которых не наблюдалось болей в течение последних 1-2 суток, не отмечено повышение значений маркеров некроза, отсутствуют симптомы ишемии на кардиограмме, а также отсутствуют значительные риски атеросклероза.
При обнаружении дефектов пациенту показана коронарная ангиография. Если провести нагрузочный тест не представляется возможным, то проводят пробу с добутамином и дипиридамолом.
Коронарная ангиогафия
Данные метод назначается пациентам, у которых есть высокий риск осложнений.
В число показаний к прохождению обследования относятся:
- предшествующая ангиопластика или установка шунта;
- систолическая дисфункция левого желудочка;
- опасные желудочковые аритмии;
- сердечная недостаточность;
- рецидивирующая или продолжающаяся ишемия;
- симптомы обширной ишемии;
- значимые поражения клапанов.
Лечение
Медикаментозное лечение
Лечение основывается на применении следующих групп препаратов:
| К антиагрегантам относятся аспирин и клопидогрель |
|
| Из антикоагулянтов чаще всего назначается Гепарин |
|
| Прямые ингибиторы | На сегодняшний день их назначаются только в случаях, когда у пациента гепариновая тромбоцитопения. В их число входят: Гирудин, Бивалирудин, Фондапаринукс. |
| Блокаторы гликопротеида IIb/IIIa |
|
Описание инфаркта селезенки и его последствий мы предоставляем далее.
Почему возникает инфаркт мышцы и как его избежать, читайте вот здесь.
Соотношение понятий нестабильная стенокардия и инфаркт миокарда без подъемов сегмента ST
Некоторые определения
Острый коронарный синдром без подъемов сегмента ST
Больные с наличием боли в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъемов сегмента ST. У этих больных могут отмечаться стойкие или преходящие депрессии ST, инверсия, сглаженность или псевдонормализация зубца T. ЭКГ при поступлении бывает и нормальной. Стратегия ведения таких больных заключается в устранении ишемии и симптомов, наблюдении с повторной (серийной) регистрацией электрокардиограмм и определением маркеров некроза миокарда (сердечных тропонинов и/или креатинфосфокиназы МВ-КФК). В лечении таких больных тромболитические агенты не эффективны и не используются. Лечебная тактика зависит от степени риска (тяжести состояния) больного.
Острый коронарный синдром – любая группа клинических признаков или симптомов, позволяющих подозревать острый инфаркт миокарда (ОИМ) или НС. Включает в себя ОИМ, ИМ с подъемом ST (ИМП ST), ИМ без подъема ST (ИМБП ST), ИМ, диагностированный по изменениям ферментов, по биомаркерам, по поздним ЭКГ-признакам и НС. Термин появился в связи с необходимостью выбирать лечебную тактику до окончательного диагноза перечисленных состояний. Используется для обозначения больных при первом контакте с ними, и подразумевает необходимость лечения (ведения) как больных с ИМ или НС.
Инфаркт миокарда без подъемов сегмента SТ -острый процесс ишемии миокарда достаточной тяжести и продолжительности, чтобы вызвать некроз миокарда. На начальной (ных) ЭКГ нет подъемов ST. У большинства больных, у которых болезнь начинается как ИМБП ST, не появляются зубцы Q и в конце концов диагностируется ИМ без Q. ИМБП ST отличается от НС наличием (повышением уровней) маркеров некроза миокарда, которые при НС отсутствуют.
Нестабильная стенокардия —острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития некроза миокарда. Обычно на ЭКГ нет подъемов ST. Отсутствует выброс в кровоток биомаркеров некроза миокарда в количествах, достаточных для диагноза ИМ.
Как ясно из приведенных определений, понятие ИМБП ST появилось в связи с широким внедрением в клиническую практику определения сердечных тропонинов. Больные с ОКС без подъемов ST с повышенным уровнем сердечных тропонинов (т.е. больные с ИМБП ST) имеют худший прогноз (более высокий риск осложнений) и требуют более активных лечения и наблюдения. Термин ИМБП STиспользуется для “маркировки” больного на протяжении непродолжительного времени, пока не выяснится окончательно, не развился ли у него крупноочаговый ИМ или процесс ограничился возникновением ИМ без зубца Q. Выделение ИМБП ST без определения сердечных тропонинов на основании менее чувствительных маркеров некроза, в частности МВ-КФК, возможно, но приводит к выявлению только части больных с очагами некроза в миокарде и, следовательно, высоким риском.
Таким образом, для быстрого разграничения внутри ОКС без подъемов ST ИМБП ST и НС требуется определение уровней сердечных тропонинов, пока недоступное многим лечебным учреждениям России. Соответственно условия для широкого внедрения в клиническую практику термина инфаркт миокарда без подъема сегмента ST на ЭКГ еще отсутствуют. Поэтому вследствие сложившейся традиции термины острый коронарный синдром без подъемов ST и нестабильная стенокардия могут употребляться как взаимозаменяемые.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 9187 –  | 7794 –
| 7794 –  или читать все.
или читать все.
Острый коронарный синдром
Острый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
МКБ-10
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.

Причины
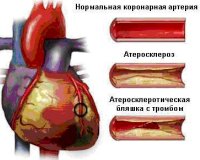
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемомST (ОКСПST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъемаST(ОКСБПST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Острый инфаркт миокарда без подъема сегмента ST (NSTEMI)
Главным симптомом, который запускает последовательность диагностических и лечебных мероприятий у пациентов с подозрением на острый коронарный синдром является боль в грудной клетке. Ангинозная боль – ощущение сильного сжатия и тяжести за грудиной и/или в эпигастральной области. Боль обычно иррадиирует (отдает) в левую руку, левое плечо, лопатку, шею. Реже – в обе руки и плечи, межлопатковое пространство, нижнюю челюсть, эпигастральную область. Иногда боль может иррадиировать только в правую руку и плечо, иногда в левую ногу, яичко. Боль бывает интенсивный – «кинжальний», раздирающий, жгучий. Болевые ощущения протекают волнообразно, периодически уменьшаясь, но не прекращаются полностью. Часто боль сопровождается чувством беспокойства, возбуждения, страхом смерти. Начало боли внезапное, длится от 20 минут и больше. Прием препаратов нитратов не снимает боль полностью, но может его ослабить. У пациентов старшего и пожилого возраста, женщин и больных сахарнім диабетом типичный ангинозный боль наблюдается редко. Могут наблюдаться абдоминальный (боль в эпигастральной области, тошнота, рвота, вздутие живота), аритмичный (перебои в ритме сердца, тахикардия, слабость), цереброваскулярний (головная боль, головокружение, потеря сознания), астматический (одышка, кашель) варианты. Встречается также бессимптомная форма, которая может проявляться быстрой утомляемостью, слабостью, учащенным сердцебиением, чувством страха и беспокойством.
Согласно данных электрокардиографии выделяют две группы пациентов:
- Пациенты с острой болью в грудной клетке и подъемом сегмента ST на ЭКГ, продолжается более 20 мин – острый коронарный синдром с подъемом сегмента ST, что в большинстве случаев свидетельствует о полную окклюзию (закрытие) одной или более коронарных артерий и почти всегда приводит к развитию острого инфаркта миокарда с подъемом сегмента ST – STEMI;
- Пациенты с острой болью в грудной клетке, но без длительного подъема сегмента ST на ЭКГ. При чем, картина возможных изменений на ЭКГ включает не только подъем, но и депрессия (снижение) сегмента ST, инверсию зубца Т, его уплощение или псевдонормалізацію. Иногда, изменения на ЭКГ вообще отсутствуют. Такое состояние называется острым коронарным синдромом без подъема сегмента ST и у большинства пациентов может приводить к развитию острого инфаркта миокарда без подъема сегмента ST – NSTEMI.
Клинические проявления острого NSTEMI инфаркта миокарда имеют очень широкий спектр: от бессимптомного течения до развития нестабильной гемодинамики (снижение артериального давления) – кардиогенного шока и даже остановки сердца.
В связи с тем, что объем миокарда, который погибает в результате ишемии (прекращения кровоснабжения) увеличивается очень быстро (это, в свою очередь, может привести к развитию злокачественной желудочковой аритмии) основой лечения таких пациентов является быстрое проведение диагностической коронарной ангиографии с восстановлением кровотока по коронарным сосудам.
Диагностика
Физикальное обследование больных на острый инфаркт миокарда без подъема сегмента ST часто не выявляет значительных особенностей. Вместе с этим могут наблюдаться признаки сердечной недостаточности, шоке, электрической нестабильности, что ускоряет необходимость проведения диагностических вмешательств и проведения лечения. Иногда, обнаруживают систолический сердечный шум, что свидетельствует о развитии механических осложнений инфаркта миокарда (отрыв папиллярных мышц или разрыв межжелудочковой перегородки).
Опыт специалистов клиники EuReCa уже на этапе физикального обследования может выявить другие причины развития боли в грудной клетке и изменений на ЭКГ: тромбоэмболии ветвей легочной артерии, мио-, перикардит, аортальный стеноз, пневмонии, пневмоторакс и др.
Обследование пациентов с острым инфарктом миокарда без подъема сегмента ST (или с острым коронарным синдромом без подъема сегмента ST) включает:
- проведение электрокардиографии в 12 отведениях
- определение уровня тропонина – основного и наиболее чувствительного биомаркера повреждения миокарда
- проведение трансторакальной Эхо-кардиографии
- проведение диагностической коронароангиографии
Определение уровня тропонина имеет преимущества с точки зрения точности обнаружения гибели кардиомиоцитов, сравнительно с такими маркерами, как креатинкиназа (и ее МВ-фракция) и миоглобин. Вместе с этим, не редко существует потребность в определении сразу нескольких биомаркеров, особенно при позднем обращении пациента, для определения времени начала ишемии, дальнейшей тактики лечения и его эффективности.
Необходимо отметить, что в подавляющем большинстве случаев рост уровня тропонина обусловлен повреждением миокарда, но наличие где-либо состояний (тахиаритмии, сердечная и почечная недостаточность, шок, сепсис, миокардиты, тромбоэмболия легочной артерии, расслоение аорты, рабдомиолиз, инфильтративные заболевания – амилоидоз, гемохроматоз, слеродермия, гипо – и гипертиреоз) приводит к его повышению, что не связано с гибелью кардиомиоцитов.
Пациентам, у которых отсутствуют изменения на ЭКГ, свидетельствующие о ишемию миокарда и отрицательным тестом определения уровня тропонина, которые в течение нескольких часов не чувствуют боли необходимо проведение стресс-проб на выявление пришествиеванного ишемии. Согласно Европейским рекомендациям стресс- Эхокг с фармакологическими пробами имеет преимущества с точки зрения точности диагностики и безопасности перед ЭКГ пробами с физической нагрузкой.
Согласно действующих рекомендаций в клинике EuReCa применяется алгоритм, который включает количественную оценку риска ишемии миокарда основанную на шкале GRACE. Такой подход имеет доказанные преимущества по сравнению, как с обычной клинической оценке состояния пациента, так и применение шкалы TIMI.
Лечение
Медикаментозная терапия
Целью противоишемичной терапии является обеспечение потребностей миокарда в кислороде, что достигается назначение оксигенотерапии (пациентам с насыщением крови кислородом 90% и меньше или с одышкой), нитратов, бета-блокаторов. Если такое лечение не приводит к быстрому исчезновению симптомов ишемии, то таким пациентам, независимо от изменений на ЭКГ и уровня тропонинов крови, показано проведение обезболивания и экстренной диагностической коронароангиографии.
Необходимо отметить, что применение нитратов не допустимо у пациентов, которые в течение предыдущих суток принимали ингибиторы фосфодиэстеразы 5 типа (силденафил, тадалафил или варденафил).
Применение бета-блокаторов уменьшает потребность миокарда в кислороде и является полезным для большинства пациентов, не имеющих противопоказаний к их применению. Вместе с этим, их применение у пациентов с высоким риском развития кардиогенного шока (возраст 70 лет и более, часто сердечных сокращений 110 ударов в минуту и выше и уровень систолического артериального давления менее 120 мм рт.ст.) приводит к росту частоты развитие кардиогенного шока и смерти. Итак, на сегодняшний день не рекомендовано применение бета-блокаторов у пациентов с острым инфарктом миокарда без подъема сегмента ST и с неизвестной функцией левого желудочка (которая определяется по данным Эхокг) и у пациентов с подозрением на спастические (спазм коронарных артерий) механизм развития ишемии.

GRACE = Global Registry of Acute Coronary Events challenge (Глобальный регистр острых коронарных событий);
hs-cTn = high sensitivity cardiac troponin (высокочувствительный сердечный тропонін);
ULN = upper limit of normal, 99 th percentile of healthy controls (верхняя граница нормы, 99% здоровых людей).
∆ изменение, в зависимости от анализа. Высокое ненормальное hsTn определяет пятикратное превышение нормального.
Рисунок 1. Алгоритм диагностики острого коронарного синдрома без подъема сегмента ST.
У пациентов последней группы необходимо применять блокаторы кальциевых каналов группы дилтиазема или верапамила, которые продемонстрировали такую же эффективность в уменьшении симптомов ишемии, как и бета-блокаторы.
Пациентам с окклюзией (закупоркой тромбом) коронарных сосудов вследствие атеросклероза коронарных сосудов, как причина развития острого инфаркта миокарда без подъема сегмента ST показано применение антиагрегантов – лекарственных средств, которые уменьшают способность тромбоцитов образовывать тромбы, то есть предотвращают свертывание крови.
Применение двойной антиагрегантного терапии, включающей ацетилсалициловую кислоту и клопидогрель является наиболее эффективным. Прасугрель ингибирует активность тромбоцитов в большей степени, чем клопидогрель, поэтому не должен применяться у пациентов с высоким риском развития кровотечений. Также применение прасугрелю и тикагрелора не рекомендовано у пациентов с выраженным нарушением функции почек.
При назначении лечения специалисты клиники EuReCa обязательно рассчитывают риск развития кровотечений с использованием, согласно действующих рекомендаций, шкалы CRUSADE.
Прекращение антиагрегантного терапии несет большие риски связаны с рецидивом заболевания. Например, прекращение двойной антиагрегантного терапии после стентирования коронарных артерий достоверно увеличивает риск тромбоза стента, особенно в первой месяц прісля прекращения приема препаратов. Рекомендованная продолжительность применения двойной антиагрегантного терапии на сегодня составляет 1 год с последующим применение ацетилсалициловой кислоты. При этом, продолжительность терапии не зависит от типа стента или метода реваскуляризации миокарда.
В остром периоде лечения инфаркта миокарда без подъема сегмента ST антикоагулянта проводят терапию с применением нефракціонованого гепарина, низкомолекулярных гепаринов, фондапарінуксу или бивалирудина. Выбор конкретного препарата зависит, как от его особенностей, так и от особенностей клинической ситуации: риска развития кровотечения, функции почек, возраста и сопутствующих заболеваний, которые есть у пациента.
После завершения острой фазы при решении вопроса о применении длительной антикоагулятної терапии в клинике EuReCa используют индивидуализированный подход, который учитывает особенности каждого пациента и зависит от риска развития тромбоэмболических осложнений (которые определяются по шкале CHA2DS2-VASc) и риска развития кровотечения (шкала HAS-BLED)
Хирургическое лечение
Проведение ангиографии коронарных сосудов и, при наличии показаний, дальнейшей реваскуляризации играет центральную роль в лечении пациентов с острым инфарктом миокарда без подъема сегмента ST и, в развитых странах, проводится подавляющему большинству пациентов, обратившихся по поводу этого заболевания.
В клинике EuReCa при принятии решения о целесообразности проведения коронароангиографии мультидисциплинарная команда внимательно оценивает риски связанные с этим инвазивным вмешательства и пользу, которую можно ожидать от ее проведения.
Существуют два метода хирургического лечения острого инфаркта миокарда без подъема сегмента ST: чрескожное коронарное вмешательство и операция коронарного шунтирования. Оба метода имеют свои преимущества и недостатки, которые касаются как немедленных эффектов лечения, так и отделенных результатов и обязательно берутся во внимание специалистами для того, что бы рекомендовать их пациенту.
Скорейшее проведение коронарографии рекомендовано при наличии следующих факторов: нестабильность гемодинамики или кардиогенный шок, ангинозная боль, которая не исчезает при медикаментозном лечении, остановка сердца или развитие аритмий, угрожающих жизни, механические осложнения острого инфаркта миокарда, развитие острой сердечной недостаточности, периодический, хоть и не продолжительный подъем сегмента ST. В таких случаях проведение вмешательства желательно в течение 2-х часов от появления симптомов (немедленная инвазивная стратегия).
Коронарография в течение ближайших 24 часов (ранняя инвазивная стратегия) проводится пациентам с острым коронарным синдромом без подъема сегмента ST в случае повышения уровня тропонина, которое соответствует инфаркту миокарда, появлением новых изменений на ЭКГ или с количеством баллов по шкале GRACE более 140.
В течение 72 часов от появления симптомов (инвазивная стратегия) рекомендовано проведение коронароангиографии больным сахарным диабетом, с нарушением функции почек, фракцией выброса 40% и менее или с застойной сердечной недостаточностью, пациентам, которым ранее проводились чрескожные коронарные вмешательства или операции коронарного шунтирования или за больным с количеством баллов по шкале GRACE 110-139.
Во всех других случаях решение о проведении кронарографии принимается индивидуально и часто может быть заменено неинвазивными методами обследования.
Рутинное применение инвазивной стратегии – проведение кронарографії с последующим определением показаний для проведения реваскуляризации – рекомендуемый подход наиболее часто применяется во всем мире.
Чрескожное коронарное вмешательство при остром инфаркте миокарда без подъема сегмента ST, и при других формах атеросклероза коронарных артерий, включает проведение баллонной ангиопластики (для разрушения атеросклеротической бляшки и обеспечения проходимости венечной артерии) и стентирование пораженного участка, что значительно уменьшает вероятность ее рестенозу (повторному образованию бляшки) и тромбоза.
При остром инфаркте миокарда без подъема сегмента ST наиболее распространенным в мире сегодня является проведение полной (то есть стентирование всех пораженных сосудов) ранней реваскуляризации. Это обусловлено результатами исследований, которые свидетельствуют о вреде связанную с неполной реваскуляризацией и задержкой в проведении чрезкожного коронарного вмешательства (стентирование).
Около 10% пациентов госпитализированных с диагнозом острый коронарный синдром без подъема сегмента ST требуют проведения операции коронарного шунтирования. Как правило, чрескожное коронарное вмешательство возможно провести быстрее, чем коронарное шунтирование, но при поражении многих сосудов коронарное шунтирование обеспечивает более полную реваскуляризацию (восстановления кровоснабжения) миокарда.