Особенности сердечной недостаточности у пожилых людей
Острое или хроническое нарушение работы сердца в результате дегенеративных процессов в миокарде называется сердечной недостаточностью (СН). Рассмотрим особенности заболевания у пожилых, симптомы и варианты лечения.

Суть патологии
Суть процесса – потеря способности к полноценному наполнению и опорожнению камер сердца. Итог – недостаточность питания и кислородоснабжения всех внутренних органов, тканей. Проблема часто встречается у пожилых пациентов за 60 лет. Различают острую и хроническую форму патологии.
Острая СН является симптомом декомпенсации уже существующих заболеваний сердца, следствием травм, большой кровопотери. Опасность такого состояния – быстрое прогрессирование патологического процесса с летальным исходом, если пациенту вовремя не была оказана медицинская помощь.
Хроническая СН существует длительное время, «обрастает» симптомами, приводит к снижению качества жизни, инвалидности. ХСН подразделяется на 4 класса:
| Класс | Характеристика |
|---|---|
| Первый | Жалобы отсутствуют, но признаки СН уже есть |
| Второй | Появляются жалобы на усталость после любой нагрузки, понижается двигательная активность человека, ухудшается качество жизни |
| Третий | Жалобы присутствуют даже в состоянии отдыха, усиливается одышка, утомляемость от любого простого занятия |
| Четвертый | Дискомфорт постоянный, минимальная нагрузка ухудшает состояние пациента |
Сердечная недостаточность по локализации делится на левожелудочковую (застой крови в малом круге, обескровливание большого), правожелудочковую (кровь заполняет большой круг, в малом – дефицит), смешанную, когда поражены оба желудочка.
У пожилых принято обращать отдельное внимание на гемодинамику, в соответствии с которой различают:
- гипокинетическую недостаточность – сердце выбрасывает в кровоток минимум крови, что вызывает шок;
- застойную, когда венозная кровь застаивается в большом круге, вызывая отек легких, астму.
Но чаще всего у пациентов за 60 используется деление СН по провоцирующим факторам на:
- перегрузочную – нарушается нормальный кровоток из-за высокой нагрузки на сердце, при этом сократительная функция сохраняется;
- миокардиальную – теряется нормальная способность миокарда к сокращению и отдыху из-за поражения стенок сердечной мышцы;
- смешанную.
Разная градация сердечной недостаточности не исключает общих причин ее развития.
Причины СН
Сердечная недостаточность не является самостоятельным заболеванием – это симптом, сопровождающий физиологические ситуации или патологические процессы, связанные со спазмом сосудов, гипоксией миокарда.
| Физиологические причины | Патологические причины |
|---|---|
| Нервное перенапряжение любого характера, стресс | Пороки сердца разной этиологии |
| Физические нагрузки | Опухоли |
| Наследственная предрасположенность к сердечным патологиям | ИБС во всех проявлениях от гипертонии, стенокардии до инфаркта |
| Прием лекарственных препаратов | Кардиосклероз |
| Ожирение | Инфекции любой этиологии |
| Кахексия | Хронический бронхит, ХОБЛ |
| Нерациональное питание | Эндокринные патологии |
| Вредные привычки | Ревматизм, аутоиммунные процессы |
| Беременность | Нарушения ритма сердца |
| Месячные | Малокровие |
| Метеозависимость | Нарушения в кровотоке на разном уровне |
| Тепловой или солнечный удар, резкие перепады температур | Воспаление оболочек сердца |
Симптомы СН пожилых
Клинические проявления патологии в пожилом возрасте зависят от ее формы и места локализации заболевания. Первыми признаками сердечной недостаточности у пожилых являются:
- пульсация сосудов на шее;
- вздутие височных вен;
- одышка при нагрузке;
- акроцианоз;
- пастозность конечностей.
Кроме того, при прогрессировании патологии возникают:
- надрывный кашель с примесью крови в мокроте;
- одышка;
- бессонница;
- синеватый оттенок кожи;
- отечность тканей;
- чувство хронической усталости;
- постоянная раздражительность;
- рассеянность, ухудшение памяти;
- плохой аппетит;
- подташнивание;
- нарушение функции почек, дизурия, энурез;
- загрудинные боли.
Все эти симптомы хронической сердечной недостаточности могут существовать годами, приводя к развитию множества серьезных осложнений, если не обращать на них внимания и своевременно не диагностировать патологию. Причем, это не так просто, поскольку проявления СН маскируются под другие заболевания. У пожилых принято выделять несколько вариантов течения патологии:
- абдоминальный – для него характерен метеоризм, запоры, плохой аппетит;
- аритмический – преобладает тахикардия, экстрасистолия;
- церебральный – дезориентация в пространстве, депрессия, слабость, смена настроения, атаксия, чувство беспокойства;
- легочный – кашель, не связанный с простудой, одышка, чувство нехватки воздуха, усиливающееся при нагрузке или волнении, в положении лежа;
- почечный – дизурия, никтурия, задержка мочи, отечность, которую не могут купировать диуретики.
Еще одной особенностью симптоматики СН у пожилых является существенное различие проявлений, обусловленное тем, где локализуется первопричина патологии: справа или слева.
Правосторонняя СН возникает при нарушении оттока крови из правого предсердия и желудочка (порок клапана, например), характеризуется гипертензией в венах ног и печени, что проявляется увеличением печени в размерах, отеками голеней.
Левосторонняя СН вызывает секрецию слизи, поскольку именно левая сторона сердца принимает кровь, насыщенную кислородом, от легких, что проявляется надрывным кашлем с прожилками крови в мокроте.
Диагностика
Для постановки достоверного диагноза существует специальный алгоритм, отработанный годами:
- сбор жалоб, физикальный осмотр;
- ОАК, ОАМ, биохимия, тестирование на гормоны, аутоантитела;
- нагрузочные тесты;
- ЭКГ, ЭхоКГ, допплер – помогает выявить причины СН;
- вентрикулография с радиоизотопами – оценка потенциала желудочков, их вместимость, сократительная способность;
- обзорный рентгеновский снимок органов грудной клетки;
Диагностику СН рекомендуют проводить всем, кто находится в группе риска, то есть, так или иначе, связан с провоцирующими факторами. Даже если у них нет никакой симптоматики. Нужно помнить, что сердечная недостаточность – это симптом, выявление которого может предупредить серьезные осложнения других сопутствующих патологий.
Особенности лечения
Подход комплексный. Особое внимание уделяется назначаемой дозе препарата. Часто купировать начальные проявления болезни можно рациональным питанием, образом жизни. Улучшение состояния больного возможно только после устранения первопричины СН. Лечение зависит от остроты процесса, условий оказания помощи.
Первая помощь
Обычно она требуется при возникновении острого приступа сердечной недостаточности:
- прежде всего, нужно вызвать Скорую;
- до ее приезда – обеспечить полный покой, открыть окна;
- освободить человека от давящих, тугих деталей одежды;
- усадить полусидя (горизонтально укладывать нельзя, поскольку можно спровоцировать отек легких);
- проводить постоянно тонометрию;
- дать под язык таблетку Нитроглицерина;
- при остановке сердца проводить искусственный массаж до приезда врачей.
Своевременно оказанная помощь способна спасти пожилому человеку жизнь.
Лекарственные препараты
При выборе лекарств для лечения сердечной недостаточности у пожилых людей нужно учитывать ряд моментов:
- количество скопившейся в организме жидкости;
- функциональный потенциал печени, почек;
- сопутствующие заболевания;
- ферментную состоятельность организма;
- метаболизм;
- степень восприятия лекарств.
Самые эффективные и безопасные препараты указаны в таблице:
| Группа, представители | Механизм действия |
|---|---|
| Ингибиторы АПФ, в том числе комбинированные: Лизиноприл, Каптоприл, Рамиприл, Ко-ренитек, Капозид | Активируют обменные процессы, купируют гипоксию, вместе с диуретиками выводят лишнюю жидкость из организма, запрещены при гипотонии, поражении сосудов почки |
| Диуретики: Фуросемид, Торасемид, Хлорталидон, Спиронолактон, Триампур | Препараты выводят лишнюю жидкость, соли, купируют отек легких, застой крови, противопоказаны при сахарном диабете, ХПН |
| Сердечные гликозиды: Дигоксин, Коргликон, Дигофтон | Лекарственные средства поддерживают сократительную способность миокарда, контролируют ЧСС, запрещены при коронарном синдроме, аритмии, блокаде, ОИМ |
| Бета-блокаторы: Атенолол, Беталок, Обзидан | Таблетки контролируют АД, ритм сердца, купируют гипоксию, не назначаются при легочных патологиях, сахарном диабете |
| Антиаритмические средства: Новокаинамид, Этацизин, Пропанорм | Купируют аритмию, восстанавливают нарушенные обменные процессы. Препараты противопоказаны при гипотонии, брадикардии, климаксе |
| Нитраты: Изосорбида ди – или мононитрат, Нитроглицерин, Нитронг | Применяют для снятия приступа стенокардии (расширяет коронары), нельзя при низком АД, ОИМ, глаукоме |
| Блокаторы кальциевых каналов: Норваск, Верапамил, Дилтиазем | Препараты блокируют поступление кальция внутрь миоцитов, не назначаются при ОИМ |
| Витаминно-минеральные комплексы, аминокислоты, биологически активные вещества: Витрум, Пиковит, Мульти табс, АТФ, Рибоксин, Карнитин | Нормализуют обмен веществ, восстанавливают энергетический потенциал клетки, стимулируют сократительную способность миокарда, не рекомендованы при ХПН, подагре, сахарном диабете |
Возможные осложнения
Несвоевременность терапии сердечной недостаточности у пожилых может спровоцировать развитие неспецифических, но очень серьезных осложнений, которые зависят от типа патологии, ее течения:

- нарушение ритма сердца часто приводит к его остановке, летальному исходу;
- инфекции любой этиологии, бронхопневмония ослабляют дыхательную функцию;
- кровотечение в легких застойного характера – результат отека легких, сердечной астмы;
- инфаркт легкого, сердца, эмболия легочной артерии – причина мгновенной смерти пациента;
- застой крови становится причиной нарушения функции печени, ХПН, кардиоцеребральной недостаточности;
- нарушение метаболизма ведет к кахексии сердца, генерализованной анорексии.
Своевременное лечение ХСН позволяет приостановить патологические изменения в нашем организме.
Профилактика, рекомендации для пожилых
Для пожилых людей необходимо предупреждать развитие патологий, которые способны спровоцировать сердечную недостаточность. В качестве профилактики рекомендуют:
- здоровое питание с ограничением соли и сахара;
- контроль за весом;
- пешие прогулки, ЛФК;
- отказ от вредных привычек;
- прием лекарств только по назначению врача;
- диспансеризацию.
Это поможет защитить человека от развития сердечной недостаточности или обеспечить ему качественное лечение.
Есть и совсем простые правила, которые могут стать привычкой каждого пожилого человека и гарантировать ему активное долголетие:
- ежедневное употребление в пищу свежих овощей, фруктов;
- за час до еды – стакан воды, отвара шиповника или сока;
- стакан кефира на ночь;
- мед или сухофрукты место сахара;
- ежедневное употребление продуктов с легко усваиваемым кальцием: кисломолочные продукты, сыр;
- сезонные курсы витаминов;
- пища должна быть вареной или тушеной;
- принимать еду только в теплом виде; для хорошего сна не употреблять снотворные препараты, заменив их Корвалолом или Валокордином;
Важный нюанс: обязательно контролировать прием назначенных лекарств.
Сердечная недостаточность у пожилых: симптомы и лечение

Содержание
Сердечная недостаточность – патологическое состояние, при котором сердце не способно справляться с тем объемом крови, который нужен организму. Сердце работает, как и прежде, по максимуму, но не способно обеспечить кровью все органы.
Сердечная недостаточность у пожилых людей – что это?
Это острое или хроническое нарушение деятельности сердца у пожилого человека. СН влечет за собой недостаточное кровоснабжение органов и тканей. Первопричина такого состояния – ухудшение способностей сердца к полноценному наполнению и опорожнению из-за повреждений миокарда. Это частая проблема для пожилого возраста.
- Хроническая недостаточность развивается долгое время и характеризуется следующими симптомами: утомляемостью, одышкой, отеками, понижением физической активности и т. д.
- Острую сердечную недостаточность вызывают токсины, травмы, сердечные болезни. Если не обращать внимание, такое состояние может привести к смерти.
Сердечная недостаточность у пожилых – обычно симптом других сердечных заболеваний: ишемической болезни, гипертензии, инфаркта и т. д. СН не возникает сама по себе.
Также, по словам специалистов пансионата «Дача» в Мурино, на развитие сердечной недостаточности в пожилом возрасте могут повлиять другие факторы: понижение кровоснабжения головного мозга, склероз, снижение объема легких, перемены в кровообращении, уменьшение ударного объема сердца. Все эти недуги вам помогут своевременно выявить в пансионате в Лен. обл. для пожилых людей.
Причины развития сердечной недостаточности
Причины могут быть разными:
- Порок сердца – врожденный или приобретенный;
- Опухоли;
- Ишемия;
- Кардиосклероз;
- Хроническая стенокардия;
- Инфекционные заболевания;
- Хронический бронхит;
- Сахарный диабет;
- Ревматизм;
- Гормональные нарушения;
- Нервное перенапряжение;
- Физические перегрузки;
- Стресс;
- Нарушения кровообращения;
- Анемия;
- Аритмия;
- Проблемы щитовидной железы;
- Тахикардия;
- Чрезмерное употребление лекарственных средств, прием неподходящих препаратов;
- Недостаточный или избыточный вес;
- Нездоровое питание;
- Вредные привычки.
Виды сердечной недостаточности у пожилых
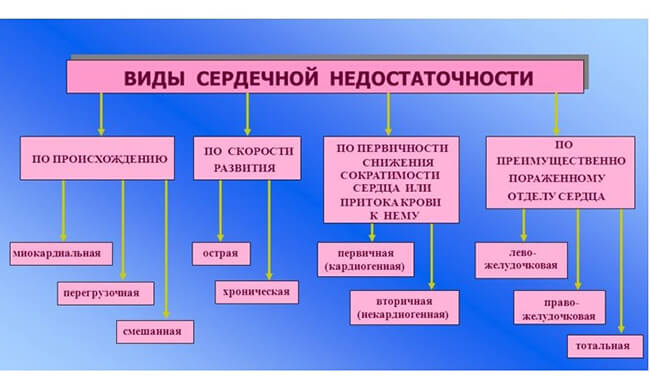
Помимо деления на хроническую и острую, сердечную недостаточность можно классифицировать по другим критериям.
Хроническая недостаточность подразделяется на 4 класса:
- 1 класс: у человека нет жалоб на плохое состояние, но признаки сердечной патологии уже присутствуют. Диагноз ставят после анализов и исследования. Проверяют сердечную работу с нагрузками на организм и без них.
- 2 класс: проявляются усталость, затрудненное дыхание, утомляемость от любого, даже простого занятия.
- З класс: характеризуется сильным сердцебиением, одышкой, усталостью из-за простых физических действий. Жалоб нет в состоянии отдыха.
- 4 класс: ощущается постоянный дискомфорт, даже в ситуации покоя. При любой нагрузке пациенту становится хуже.
По локализации сердечную недостаточность делят на:
- Левожелудочковую. Кровь застаивается в малом круге, в большой круг попадает ее недостаточное количество.
- Правожелудочковую. Кровь застаивается в большом круге, ее количество понижается в малом.
- Бивентикулярную. Это одновременная патология в обоих желудочках.
По гемодинамике различают:
- Гипокинетическую недостаточность. Сердце выделяет недостаточный объем крови, что влечет за собой шок.
- Застойную недостаточность. Венозная кровь будет застаиваться в большом круге, из-за чего отекают легкие, конечности, возникает астма.
По провоцирующим факторам сердечную недостаточность можно поделить на:
- Перегрузочную. Сердце испытывает избыточную нагрузку, из-за чего нарушается естественный кровоток.
- Миокардиальную. Стенки сердца поражаются, нарушаются систолическая и диастолическая функции сердца.
- Смешанную. Одновременное сочетание разных факторов.
Симптоматика
На сердечную недостаточность указывают следующие симптомы:
- Надрывный кашель. Могут быть мокрота и сгустки крови;
- Затрудненное дыхание по различным причинам, одышка;
- Проблемы со сном;
- Бледная кожа с синеватым тоном – это возникает из-за недостаточного кровообращения;
- Отечность – организм не справляется с выводом жидкости;
- Хроническая усталость, невозможность трудиться и жить в привычном здоровом ритме;
- Нервное напряжение, раздражительность, дурное настроение;
- Проблемы с деятельностью мозга;
- Путаное сознание, рассеянность, плохая память;
- Перемены в питании: отказ от части продуктов, снижение аппетита;
- Тошнота и рвота;
- Нарушение почечной работы;
- Непроизвольное мочеиспускание;
- Ощущение тяжести в грудине.
Диагностика сердечной недостаточности
Диагностировать СН может специалист после осмотра. Для этого он проводит подробный опрос, выявляет симптомы болезни, предлагает нагрузочные тесты. Пожилой пациент сдает анализы мочи.
Назначают различные процедуры для подробного исследования:
- Эхокардиографию (ЭхоКГ) с допплерографией. Процедура помогает выявить причины развития патологии.
- Радиоизотопную вентрикулографию. Позволяет оценить возможность желудочков сокращаться и их вместимость.
- Электрокардиографию (ЭКГ). Она поможет обнаружить аритмию, гипертрофию, признаки плохого кровоснабжения миокарда.
- Рентген. С помощью него можно обнаружить кровяной застой в малом круге и увеличение правых сердечных отделов.
- Гормональное исследование. С помощью него можно выделить клетки миокарда. При обнаружении отклонений от нормы можно диагностировать тяжелую стадию болезни.
Диагностику сердечной недостаточности рекомендуется проводить людям в группе риска даже в случае отсутствия симптомов СН. Так как СН развивается на фоне определенных болезней, ее своевременная диагностика в самом зачатке позволит начать скорое лечение и улучшить качество жизни пациента. С недостаточностью всегда наблюдаются сопутствующие проблемы, которые также нужно качественно лечить.
Лечение
Первая помощь

Острая СН может приводить к сердечным приступам. Неотложная помощь поможет избежать тяжелых осложнений. В качестве первой помощи можно сделать следующее:
- В первую очередь вызвать бригаду скорой помощи.
- Обеспечить доступ кислорода: открыть окна, освободить от тесной одежды.
- Посадить больного в полусидячую позу. Нельзя полностью укладывать человека – может усилиться отек легких.
- Беспрерывно проверять артериальное давление.
- Положить под язык нитроглицерин. Прием других лекарств до приезда скорой запрещается.
- При остановке сердца провести искусственный массаж.
При сердечном приступе помощь должна быть быстрой и эффективной: каждая минута на счету. Показан полный покой. Своевременно оказанная помощь способна спасти пожилому человеку жизнь.
Медикаменты
Прием медикаментов – главный метод в борьбе с сердечной недостаточностью. Лекарственные препараты для каждого пациента индивидуально подбирает лечащий доктор.
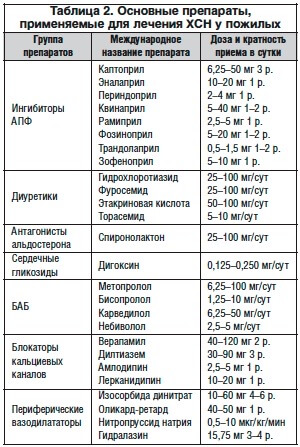
Для лечения сердечной недостаточности пожилым чаще всего назначают:
- Препараты для расширения сосудов. Они усиливают кровоток, что улучшает состояние органов.
- Средства, активирующие обменные процессы. Это лекарства с магнием и калием. Также могут выписать Рибоксин и Карнитин.
- Диуретики. Чаще выписывают Торасемид и Гидрохлортиазид. Они помогают выводить соли из организма, понижать давление, активировать процессы, которые помогут нормализовать кровообращение.
- Мочегонные препараты. Назначают при повышенной отечности. Могут выписать Урегит, Гидрохлортиазид.
- Гликозиды. Лекарства растительного происхождения. Помогают ускорить сердечный ритм. Чаще назначают Дигоксин.
- Препараты, стабилизирующие уровень ангиотензина. Чаще выписывают Лизиноприл или Каптоприл.
Для назначения препаратов и дозировок учитывают индивидуальную ситуацию человека: его общее состояние, степень развития болезни, вероятность появления факторов, угрожающих жизни. В лечении рекомендованы минимальные дозировки, которые увеличивают при необходимости.
Питание и режим

При сердечной недостаточности важно соблюдать определенные принципы лечебного питания.
В рационе должны быть:
- Жидкость – 1,5 литра в сутки;
- Жиры в рационе – 50-70 г. в день;
- Углеводы – 300-400 г. в день (80-90 г. в виде кондитерских изделий или сахара);
- Продукты, богатые калием. Полезно есть морскую капусту, изюм, курагу;
- Продукты, вызывающие щелочную реакцию: хлеб грубого помола, молоко, капуста, свекла, бананы.
Рекомендована диета No 10, в случае 2 и 3 степени нарушения кровообращения назначают диету 10а.
В пожилом возрасте важно соблюдать следующие правила питания:
- Пища должна быть богатой белками и витаминами и легкоусвояемой.
- Ограничить содержание поваренной соли. Она задерживает жидкость в теле, что увеличивает нагрузки на сердце и приводит к отекам. Здоровая норма соли – 1-3 г. в сутки. При тяжелой стадии болезни соль полностью исключают из рациона.
- При ожирении калорийность питания должна быть ограничена до 1900-2500 ккал. Необходимо исключить из рациона жареные, жирные блюда и кондитерские изделия с кремом.
- При потере массы тела рекомендуется пятиразовое калорийное питание.
Народная медицина

Традиционное лечение в пожилом возрасте можно сочетать со средствами народной медицины. Перед применением того или иного народного рецепта нужно проконсультироваться с врачом. С недостаточностью и сопутствующими проблемами справляются следующие народные рецепты.
- Полынь содержит тауремзин, который улучшает кровообращение, положительно влияет на сердечно-сосудистую, нервную и дыхательную системы. Для лечения назначают отвар полыни лекарственной. Сухую траву (30 г.) залить 2 стаканами воды и кипятить на небольшом огне 15 минут. Немного остудить. Принимать 3 раза в день по 150 мл. за один прием.
- Успокаивающий сбор. Поможет уменьшить нагрузки на сердце и справиться с некоторыми симптомами. Для приготовления смешать мяту перечную, мелиссу, валериану лекарственную (3:4:3). Столовую ложку сбора нужно запарить в кипятке (300 мл.), настаивать в течение 20 минут. Отфильтровать, принимать утром и перед сном по 0,5 стакана.
- Калиновый отвар. Одну столовую ложку калины размять до появления сока, залить одним стаканом кипятка, добавить пару чайных ложек. Настаивать отвар в течение часа, затем принимать дважды в день по 0,5 ст. Курс лечения – 1 месяц.
- Отвар из боярышника. Полезное средство при сердечных болях. 500 грамм зрелых плодов промыть и залить одним литром кипятка. Кипятить 20 минут на небольшом огне. Процедить, прибавить по 2/3 стакана сахара и меда. Все тщательно смешать. Принимать по 2 ст. л. каждый день перед едой. Средство нужно хранить в прохладном месте.
- Отвар из горицвета. Пару столовых ложек сушеного горицвета залить стаканом кипятка, переложить в термос, настаивать два часа. Процедить и пить по 50 мл. 3 раза в день две недели.
Общие рекомендации для пожилого человека, больного СН
- Обеспечить правильное питание. Низкокалорийная и здоровая диета поможет эффективно бороться с ранним старением, это полезно для людей пожилого возраста. Рацион должен быть богат овощами и фруктами.
- За час до еды полезно выпивать стакан воды, отвара шиповника или сока, а на ночь – стакан кефира.
- Уменьшить до минимума количество соли, сахар лучше заменить медом.
- Употреблять витамины.
- Употреблять продукты с легкоусвояемым кальцием: сыр, молоко, кисломолочные.
- Продукты должны подвергаться качественной кулинарной обработке.
- Еда не должна быть очень горячей или холодной.
- Вместо снотворных, вызывающих привыкание, лучше пить теплое молоко, травяные отвары, «Валокордин». Они более полезны для пожилого возраста.
- Контролировать прием лекарственных средств, так как пожилой человек может забыть их принять.
Профилактика

Если болезнь оставить без внимания, она может привести к негативным последствиям: болям в сердце, развитию инфекций, кровотечениям в легких, астме, печеночной недостаточности и т. д. Худший итог – летальный исход.
По этой причине необходимо не только лечить сердечную недостаточность в самом начале, но и подумать о профилактике.
Для людей пожилого возраста необходимо предупреждать развитие болезней, которые ведут к СН и факторов, влияющих на ее появление. Если симптомы уже проявились, нужно предпринять средства, которые будут мешать прогрессированию болезни у людей пожилого возраста.
В качестве профилактических мер рекомендованы следующие:
- Поддержание здорового питания: ограничить прием вредных продуктов, жиров, сахара;
- Контроль массы тела;
- Регулярные прогулки и лечебная гимнастика. Умеренные физические нагрузки;
- Пониженное употребление соли;
- Отказ от вредных привычек;
- Прием назначенных врачом лекарств;
- Регулярное обследование у кардиолога;
- Применение подходящих народных средств.
Используя эту информацию, вы сможете защитить близкого пожилого человека от развития сердечной недостаточности или обеспечить ему качественное лечение.
Видео: Что такое сердечная недостаточность?
Особенности сердечной недостаточности у пожилых
Сердечная недостаточность в пожилом возрасте имеет ярко выраженные симптомы. Развитие болезни связано с естественными процессами старения в организме. Ее течение усугубляется имеющимися патологиями. Главным фактором, способствующим развитию нарушений, является атеросклероз.
Он затрудняет коронарный кровоток и приводит к разрушению обменные процессы в миокарде. Постепенно патофизиологические изменения нарушают насосную функцию, и сердце не может обеспечивать организм необходимым кровоснабжением. Из-за этого органы и ткани страдают от нехватки кислорода и их функции нарушаются.
Почему развивается
У пожилых патология проявляется в связи с биохимическими и физиологическими процессами в сердечной мышце, связанными с возрастными изменениями в организме. Появление первых признаков наблюдается после 70 лет. У части больных к этому времени патология уже находится в стадии декомпенсации.
 Прогрессируют атеросклеротические процессы, под влиянием которых происходит уплотнение сосудистой стенки. Патологический процесс распространяется на крупные и мелкие и сосуды.
Прогрессируют атеросклеротические процессы, под влиянием которых происходит уплотнение сосудистой стенки. Патологический процесс распространяется на крупные и мелкие и сосуды.
Самые маленькие вытягиваются, и повреждения затрагивают сосуды головного мозга и сердца. В результате ишемического процесса происходит постепенное замещение мышечной ткани фиброзной, наблюдается развитие диффузного или очагового кардиосклероза, сократительные способности миокарда все больше снижаются.
В результате стеноза и других сосудистых изменений перегружается левый желудочек. Человек страдает от ортостатической гипертензии, сопровождающейся головокружением в результате резкой смены положения тела.
На аортальном клапане появляются рубцовые изменения, снижается эластичность тканей и наблюдается кальцинация. Из-за того, что створки клапана не могут полноценно смыкаться, увеличивается нагрузка на левый желудочек. Патологический процесс распространяется на митральный клапан. Через лет десять появляются проявления недостаточности.
С годами происходит нарушение работы вилочковой железы, механизмы иммунной защиты ослабевают и не могут больше компенсировать функциональные расстройства.
Сердце не перекачивает всю необходимую кровь и приводит к развитию кислородного голодания тканей и перегрузке правых отделов сердца.
Риск возникновения патологического состояния возрастает, если человек страдает:
- артериальной гипертензией;
- тиреотоксикозом;
- миокардитом;
- гипотиреозом;
- врожденными или приобретенными пороками;
- перикардитом;
- хронической облитерирующей болезнью легких;
- кардиосклерозом в результате атеросклероза или инфаркта миокарда;
- повреждением сердечной мышцы токсическими веществами и аллергическими повреждениями миокарда.
Поэтому при наличии таких патологий нужно проводить лечение.
Основные проявления
Проявляется сердечная недостаточность у пожилых людей:
- напряжением поверхностных вен на висках, лбу;
- пульсацией сосудов шеи;
- одышкой, при которой, находясь в состоянии покоя, человек не может вдохнуть;
- холодным цианозом пальцев, ушей, носа;
- пастозностью, отечностью стоп и голеней.
Если появился один или несколько симптомов, следует посетить терапевта.
С развитием хронической сердечной недостаточности клиническая картина нарастает, появляются симптомокомплексы, обладающие проявлениями внесердечных патологий.
Течение патологического процесса может быть:
 Аритмическим. При этом больной страдает от нарушений ритма сердца, ускоренного сердцебиения, толчков в сердце.
Аритмическим. При этом больной страдает от нарушений ритма сердца, ускоренного сердцебиения, толчков в сердце.- Абдоминальным. У человека наблюдается ощущение тяжести в области эпигастрия, ухудшается аппетит и нарушается процесс переваривания пищи.
- Почечным. Появляются отеки стоп и голеней, диуретики не приводят к уменьшению выраженности отеков у пожилого человека с сердечной недостаточностью. Снижается выделение мочи.
- Легочным. Пациент страдает от одышки и кашля, которые не имеют отношения к простудным болезням. Физическая нагрузка и горизонтальное положение приводят к ухудшению самочувствия.
- Церебральным. Нарушается способность ориентироваться в пространстве, больной страдает от беспричинной слабости, эмоциональной неустойчивости, беспокойства, сонливости.
Подобные проявления могут наблюдаться и при ишемической болезни или редких формах инфаркта миокарда.
Методы диагностики
Сердечная недостаточность у пожилых людей диагностируется точно так же, как и в другом возрасте. Врач внимательно и неторопливо опрашивает пациента, так как не всегда больные могут сразу вспомнить все подробности.
Результаты физикального обследования подтверждают инструментальными и лабораторными исследованиями.
Проверку состояния сердечной мышцы и клапанного аппарата осуществляют с помощью:
- Электрокардиографии. В некоторых случаях могут провести нагрузочные тесты и использованием минимальных нагрузок.
- Ультразвуковой доплерографии.
- Общей рентгенограммы грудной клетки.
Диагноз подтверждают с учетом результатов:
- общего анализа крови и лейкоцитарной формулы;
- определения уровня белка и глюкозы в крови и моче;
- остаточного азота и билирубина в крови;
- липопротеидов и триглицеридов;
- трансаминазы и лактатдегидрогеназы.
Лечение сердечной недостаточности у пожилых людей
Чем лечить сердечную недостаточность у пожилых людей, решает врач. В первую очередь необходимо изменить рацион. Если не придерживаться ограничений в еде, то состояние только усугубится. Врач может помочь составить индивидуальный план питания.
Терапию назначают для усиления сократительных способностей миокарда, уменьшения задержки соли и жидкости в организме и снижения нагрузки на сердце. Поэтому используют такие препараты при сердечной недостаточности у пожилых людей:
- вазодилатирующие средства;
- препараты для повышения тонуса вен и артериол;
- сердечные глюкозиды;
- мочегонные препараты.
Дозировку и длительность курса определяет лечащий врач.
Уход за пожилым человеком с сердечной недостаточностью
Кроме регулярного приема сердечных гликозидов, мочегонных и других препаратов, больным нужен тщательный уход.
Пациент должен находиться в состоянии эмоционального покоя, правильно питаться, контролировать количество выпитой жидкости. В соблюдении постельного режима нет необходимости, так как это только ухудшит состояние, вызовет застойную пневмонию, тромбоэмболию, пролежни.
 Поэтому нужно ограничить физическую активность и проводить тренирующие упражнения пока больной не устанет.
Поэтому нужно ограничить физическую активность и проводить тренирующие упражнения пока больной не устанет.
Для уменьшения застойных процессов в малом круге кровообращения в постели нужно приподнять изголовье. Разрешено употреблять не больше 600 мл жидкости в сутки.
В рационе должны присутствовать белки, жиры, углеводы, соли калия и магния, потребление соли рекомендуется ограничить.
Так как сердечные гликозиды и диуретики выводят из организма калий, то нужно есть больше изюма, кураги, бананов, печеного картофеля, в которых содержится этот элемент.
За динамикой отеков важно пристально следить. О том, что задержка жидкости нарастает, свидетельствует уменьшение суточного диуреза. Во время выписки больному и родственникам следует объяснить, насколько важно вести учет количества выпиваемой жидкости. Это касается и жидкой пищи и величины суточного диуреза для поддержки равновесия в обмене воды. Данные об этом следует сообщать врачу во время его посещения.
Если на протяжении длительного времени беспокоят отеки, то это вызывает вторичные изменения кожного покрова. Поэтому важно ухаживать за кожей и проводить профилактику пролежней. Хорошо действует растирание и массаж, но все это делать нужно с осторожностью, так как кожа у пожилых тонкая и ранимая.
В старческом возрасте кожа сильно сохнет, вызывает зуд и мозоли, что ограничивает двигательную активность больных. Поэтому на сухие участки наносят увлажняющие и бактерицидные кремы, своевременно удаляют мозоли.
Если в плевральной или брюшной полости накапливается жидкость, то происходит нарушение функций органов, для устранения проблемы проводят пункцию. Пожилым процедуру выполняют с большой осторожностью, так как существует вероятность наступления коллапса.
 Перед проведением пункции всем пациентам, а особенно тем, у кого нормальное или повышенное давление, вводят средства для поддержания сосудистого тонуса. В виде Кордиамина и Мезатона. Полости очень медленно освобождают от отечной жидкости и указывают ее количество в истории болезни. Также ее исследуют в лаборатории, чтобы определить сердечную декомпенсацию, отеки почек, опухолевый процесс и другие патологические состояния.
Перед проведением пункции всем пациентам, а особенно тем, у кого нормальное или повышенное давление, вводят средства для поддержания сосудистого тонуса. В виде Кордиамина и Мезатона. Полости очень медленно освобождают от отечной жидкости и указывают ее количество в истории болезни. Также ее исследуют в лаборатории, чтобы определить сердечную декомпенсацию, отеки почек, опухолевый процесс и другие патологические состояния.
Сердечная недостаточность в пожилом возрасте должна иметь очень осторожное лечение. Пациенты проявляют высокую чувствительность к недостаточному поступлению кислорода, поэтому необходимо содержать их в помещении с постоянным поступлением чистого и свежего воздуха, достаточного уровня влажности.
Если беспокоит тяжелая одышка, то обращаются к помощи ингаляций кислородной смеси, которую пропускают через пеногаситель.
Осложнения и последствия
На каждой стадии сердечной недостаточности развиваются негативные явления в организме, которые усугубляют симптоматику. Чаще всего патологический процесс приводит к:
- Нарушениям функций сердца и летальному исходу.
- Развитию инфекционных заболеваний и бронхопневмонии. Возникают застои жидкости, крови, что ухудшает функционирование органов дыхательной системы. Хронической течение болезни создает благоприятные условия для распространения инфекций.
- Легочному кровотечению. Отек легких и астма могут приводить к таким последствиям.
- Печеночной недостаточности. В связи с венозной недостаточностью ухудшается структура печени.
- Сердечной кахексии. При терминальной стадии развития болезни нарушаются обменные процессы и всасывание жиров. Иногда развивается анорексия и другие патологии.
Для улучшения прогноза заболевания, остановки прогрессирования и успешного купирования клинических проявлений, нужно проводить комплексную терапию и дальнейшую реабилитацию, проводить профилактические мероприятия.
Особенную роль играет правильное питание. Важно отказаться от употребления жирных и жареных продуктов, консервации, копченостей, сладостей, острого и соленого. Это позволяет улучшить самочувствие и облегчить течение болезни.
Врач предоставит полный перечень лекарственных средств, которые больной должен принимать на протяжении всей жизни. Ежедневно важно контролировать собственное состояние, соблюдать все назначения для нормализации функционирования сердца и внутренних органов.
Сердечная недостаточность у пожилых людей: симптомы и лечение
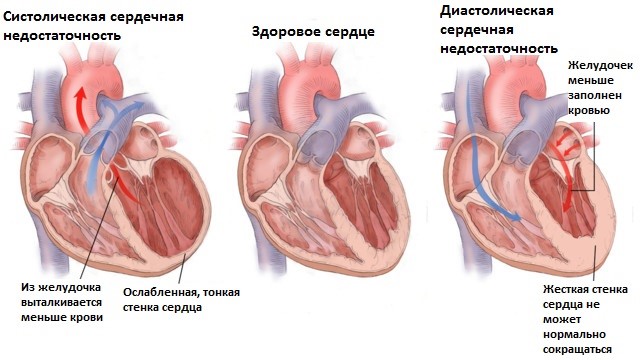
Чтобы организм работал нормально, к каждой клетке каждого органа кровь должна доставлять кислород и из каждой клетки уносить продукты обмена веществ. Именно для этого круглые сутки неустанно бьётся сердце. Впрочем, с возрастом или по каким-то иным причинам оно начинает уставать и не в полном объёме справляться со своими привычными функциями. В одних случаях оно не может выбросить в кровеносное русло ту необходимую для организма порцию крови, которая поступает из лёгких или, наоборот, не может обеспечить доставку должного объёма крови к лёгким с периферии.
Признаки недостаточности левого желудочка сердца
Однажды вы вдруг замечаете, что, поднимаясь по лестнице на свой этаж, почему-то непроизвольно начинаете дышать ртом. Мало того, вам хочется остановиться передохнуть, хотя ещё совсем недавно преодолевали ступеньки чуть ли не бегом. Это просто усталость – решаете вы – при нагрузке всегда появляется одышка. И действительно, посидев перед телевизором какое-то время, почувствовали, что всё пришло в норму. Так-то оно так, нагрузка всегда заставляет дышать чаще и глубже, и это нормально. Но вот когда успокаивать дыхание приходится в сидячем положении больше десяти минут, тогда нужно задуматься о сердечной недостаточности, причём, левых отделов сердца. Одышка – самый ранний признак недостаточности левого желудочка сердца.
Как это происходит
Мы знаем, что левый желудочек выбрасывает кровь в аорту, из которой она по системе сосудов расходится по всему организму, достигая каждого органа. Когда где-то кислорода не хватает, сердце учащает свой ритм, чтобы возникшую гипоксию (недостаток кислорода) устранить. Тогда же учащается и дыхание, чтобы увеличить приток воздуха в лёгкие. Когда же ослабевшее сердце не в состоянии перебросить кровь из лёгких в аорту и где-то недостаток кислорода устранить не удаётся, тахикардия (учащенный пульс) и тахипноэ (учащённое дыхание) остаются на более длительное время.
Но с течением времени одышка не только не сходит на нет, а становится всё более выраженной и возникает даже при незначительной нагрузке. Появляется хриплое, свистящее дыхание. Это обусловлено тем, что из крови, застаивающейся в сосудах лёгких, жидкая её часть (плазма), выдавливается в ткань бронхов, делая их жёсткими. Затем на расстоянии можно уже слышать булькающие хрипы при дыхании, которые говорят, что плазма начинает пропотевать в альвеолы. Сухой до этого кашель становится влажным – лёгкие начинают отекать.
Более того, со временем человек начинает задыхаться в состоянии полной неподвижности и даже в лежачем положении. В таких случаях приходится говорить о возникновении приступов сердечной астмы. Последнюю можно прекратить, если, посадив больного, подложить под спину подушки. И ведь чаще всего с вечера ничто не внушает тревоги – такие больные засыпают вполне спокойно. Драма разыгрывается по ночам.
- Левостороннюю сердечную недостаточность всегда сопровождают слабость и повышенная утомляемость, наступающие в результате уменьшения притока крови к мышцам.
- Больного начинает раздражать постоянная потребность мочиться по ночам, а в процессе прогрессирования болезни может возникнуть сокращение отделения мочи.
- Уменьшение притока крови к головному мозгу становится причиной частой головной боли, нарушения памяти.
- У стариков возможны галлюцинаторные явления.

Не задержатся и изменения во внешнем виде больного. Больной потлив, кожа бледная с синюшностью пальцев. Постоянный частый пульс – тахикардия, которой сердце пытается возместить недостаточный выброс крови за одно сокращение (систолу). Артериальное давление низкое, но вскоре развивается гипертензия за счёт спазма периферических сосудов.
Без лечения всё это приведёт в конечном итоге к нарастанию отёка лёгких. Кашель усиливается, при этом отделяется белесая пенистая мокрота, которая затем приобретёт розовый цвет за счёт пропотевания в альвеолы красных кровяных телец – эритроцитов. Дыхание при таком состоянии – клокочущее – отчётливо слышно на расстоянии. Больной в состоянии возбуждения – страх смерти от удушья, которое и может наступить без оказания немедленной помощи. Разумеется, в таких, далеко зашедших, случаях лечение должно проводиться только в стационаре.
Самая первая помощь
Однако зачастую бывает так, что жизнь человека зависит буквально от своевременной помощи родственников, которые должны её грамотно оказать до приезда скорой помощи. Больного следует успокоить и усадить со спущенными вниз ногами – это уменьшит приток венозной крови к лёгким. Помещение обязательно проветривать. Под язык дать таблетку нитроглицерина. Клокочущее дыхание, особенно сопровождающееся отхождением пенистой мокроты можно прекратить или уменьшить наложением на пятнадцать – двадцать минут жгутов на бёдра – этим опять же уменьшится приток крови к лёгким.
Признаки недостаточности правого желудочка сердца
Первое, что должно насторожить на предмет этой патологии – появление отёков на ногах, которые, начинаясь от голеностопных суставов и лодыжек, постепенно распространяются вверх по конечностям. Причина таких отёков та же, что и при отёке лёгких – при скоплении значительного объёма крови в сосудах нижних конечностей приводит к повышению давления, и в самых мелких кровеносных сосудах, капиллярах, происходит выдавливание транссудата (жидкой части крови) в ткани.
Нарастание отёков будет происходить медленно, и визуально замечаются они уже при потере 4 – 5 литров жидкости. До этого больной может ощущать тяжесть в ногах, быструю утомляемость и снижение диуреза (мочеотделения). Постепенно отёки распространяются до бёдер, поясницы, брюшной полости. Могут появляться боли в области правого подреберья, что говорит о включении в процесс печени. Скапливание транссудата в брюшной полости приведёт к увеличению живота, который по виду будет напоминать живот лягушки. Если жидкость заполнит плевральную полость, она будет препятствовать полному расправлению лёгочной ткани. Тогда развивается дыхательная недостаточность – появятся синюшность, выраженная одышка, разовьётся сердечная астма, о которой говорилось выше.
Помощь больному родственниками в таком состоянии будет аналогичной той, что описывалось выше. Медикаментозная терапия определяется в таких состояниях только врачом.
Лечение хронической сердечной недостаточности (как жить с недугом)
Изменения образа жизни: диета
Диета очень важна для контроля сердечной недостаточности. В действительности, отсутствие каких-либо ограничений в еде может усугубить состояние больного. Поговорите с лечащим врачом на тему питания и составьте индивидуальный план по еде, который подходит больному.
Диета, полезная для сердца, должна включать фрукты, овощи и цельные зерна. Она так же должна включать диетическое мясо, птицу, рыбу, бобовые, обезжиренное молоко (или молоко с низким содержанием жира) и молочные продукты. Здоровая диета содержит мало полинасыщенных жиров, транс-жиров, холестерина, соли и сахара.
Смотрите также:
Доктор, возможно, порекомендует контролировать количество потребляемой соли, потому что избыточное количество соли приводит к избытку жидкости в организме, а это может ухудшить течение болезни.
Контроль количества принимаемой жидкости
 Прием слишком большого количества жидкости может ухудшить состояние больного, поэтому особенно важно следить за количеством (во всех формах) и видами жидкости, потребляемой в течение суток. Лечащий врач должен обозначить дневные нормы принимаемой жидкости и ее рекомендуемый формы.
Прием слишком большого количества жидкости может ухудшить состояние больного, поэтому особенно важно следить за количеством (во всех формах) и видами жидкости, потребляемой в течение суток. Лечащий врач должен обозначить дневные нормы принимаемой жидкости и ее рекомендуемый формы.
нужно взвешиваться каждый день в одно и то же время (например, сразу после подъема с кровати). Данные лучше записывать. Резкий набор веа может говорить о скопившейся в организме жидкости. Об этом лучше незамедлительно сообщить своему лечащему врачу.
Безусловно, прием алкоголя при сердечной недостаточности исключен. Алкоголь самым немилосердным образом дестабилизирует водный баланс в организме.
Контроль факторов риска
Для больных сердечной недостаточностью особенно важно контролировать сопутствующие заболевания, такие как ишемическая болезнь сердца, гипертония и сахарный диабет. Для этого нужно регулярно измерять уровень сахара и артериальное давление. Записывать результаты. Периодически показывать результаты своему лечащему врачу и своевременно проходить обследования.
Что еще рекомендуется сделать
- Сбросить вес, если он избыточен. Однако не нужно фанатизма, сбрасывать вес нужно постепенно, без резких колебаний.
- Физическая активность необходима для поддержания формы и активного состояния. Примеры упражнений можно посмотреть в нашей статье.
- Бросить курить. Серьезно. Для психологической помощи по этому вопросу можно позвонить на бесплатную горячую линию для желающих бросить курить: 8-800-200-0-200 (они работают с 9 до 21 по будням и с 9 до 18 по субботам).
- Больше отдыхать.
Помощь на поздних стадиях заболевания
Когда течение болезни усугубляется, стиль жизни меняется и лекарства уже не в силах компенсировать нарастающие симптомы. Могут потребоваться медицинские процедуры в стационаре или операции.
Знаки, на которые стоит обращать внимание
Нужно обращать внимание на жизненно важные показатели и их колебания. Например, скачок веса может означать накопление жидкости в организме. Измеряйте и записывайте: вес (!), давление, уровень сахара (если есть диабет или генетическая предрасположенность к нему). В случае обнаружения резких колебаний по любому из параметров, нужно сообщать лечащему врачу.
Кислородная терапия
Многим людям с поздними стадиями сердечной недостаточности требуется периодически ложиться в стационар для лечения. Доктор может порекомендовать кислородную терапию (кислород подается через трубочки в нос). Кислородная терапия может применяться в больнице и дома.
Люди с сердечной недостаточностью должны всеми силами избегать респираторных заболеваний, таких как пневмония или грипп. Один из вариантов предохранения от этих болезней — вакцинация. Необходимость вакцинации может оценить лечащий врач.
Имплантируемые устройства
 В случае тяжелого течения сердечной недостаточности или функциональных повреждений миокарда, могут потребоваться такие имплантируемые устройства, как устройство для Сердечной Ресинхронизирующей Терапии [СРТ] и Имплантируемый Кардиовертер-Дефибриллятор [ИКД].
В случае тяжелого течения сердечной недостаточности или функциональных повреждений миокарда, могут потребоваться такие имплантируемые устройства, как устройство для Сердечной Ресинхронизирующей Терапии [СРТ] и Имплантируемый Кардиовертер-Дефибриллятор [ИКД].
При сердечной недостаточности правая и левая часть сердца могут терять синхронизацию. Это нарушает насосную функцию сердца. Для корректирования этой проблемы может потребоваться имплантация СРТ (это один из видов электрокардиостимуляторов). Это устройство помогает синхронизировать обе половины сердца, что снижает тяжесть симптомов сердечной недостаточности.
 У некоторых людей с сердечной недостаточностью наблюдаются учащенные и нерегулярные сердцебиения. Без лечения такие сердцебиения могут привести однажды к внезапной остановке сердца. Решением этой проблемы может стать имплантация ИКД. ИКД проверяет частоту сердечных сокращений и использует электрические импульсы для того, чтобы откорректировать сбои ритма.
У некоторых людей с сердечной недостаточностью наблюдаются учащенные и нерегулярные сердцебиения. Без лечения такие сердцебиения могут привести однажды к внезапной остановке сердца. Решением этой проблемы может стать имплантация ИКД. ИКД проверяет частоту сердечных сокращений и использует электрические импульсы для того, чтобы откорректировать сбои ритма.
Если симптомы еще тяжелее
Для тех больных, у кого наблюдаются тяжелые симптомы болезни в состоянии покоя, кроме всего прочего могут потребоваться:
- Аппарат искусственного кровообращения (АИК), как вспомогательное устройство для левого желудочка. Это устройство помогает перекачивать кровь от сердца до всех остальных частей тела. Аппарат может использоваться как вспомогательное устройство до операции [пересадки сердца] или как долговременное лечение.
- Трансплантация сердца. Пересадка сердца — это операция, во время которой больному пересаживают здоровое сердце умершего донора. Пересадка сердца — это крайняя мера, к которой прибегают в случае, если медикаментозное лечение и менее болезненные процедуры бесполезны.
- Экспериментальное лечение. В настоящий момент проводится множество исследований, посвященных сердечной недостаточности. И в скором времени появятся новые эффективные способы лечения этого недуга.
Дополнительно: видео о сердечной недостаточности
Сердечная недостаточность у пожилых людей
Большинство больных сердечной недостаточностью — это люди пожилого и старческого возраста. Диагностика и лечение сердечно-сосудистых заболеваний у них имеют особенности, о которых вы узнаете, прочитав статью. Оптимальные результаты в лечении можно получить, если сочетать прием лекарств, назначенных врачом, с добавками, которые устраняют причины заболевания. Узнайте ниже, как облегчить симптомы сердечной недостаточности, улучшить качество жизни, уменьшить риск госпитализации и продлить жизнь пожилому больному.

Сердечная недостаточность у пожилых людей: подробная статья
С возрастом в организме человека происходят изменения, которые предрасполагают к развитию хронической сердечной недостаточности. Размер сердца увеличивается — это называется гипертрофия миокарда. Появляются атеросклеротические бляшки, отложения кальция в коронарных артериях и клапанах сердца. Сердечная мышца частично замещается рубцовой тканью — это называется фиброз. Нездоровый образ жизни стимулирует неблагоприятные изменения в сердце. Среди людей среднего возраста сердечной недостаточностью страдают 1-2%, а в возрасте 70-75 лет — как минимум 10%.
Изучите основную статью «Сердечная недостаточность«. Узнайте:
- симптомы — о чем они говорят опытному врачу;
- что такое функциональный класс (ФК) СН — как расшифровать диагноз;
- что такое фракция выброса (ФВ) сердца;
- как убрать отеки без вредных мочегонных лекарств;
- лечение одышки;
- боярышник и другие народные средства от СН.
Посмотрите также видео:
Причины и симптомы
Наиболее частые причины сердечной недостаточности у пожилых людей — это ишемическая болезнь сердца, перенесенный инфаркт миокарда, артериальная гипертония, осложнения сахарного диабета. Часто у пациентов сочетаются 2-3 проблемы, перечисленные выше. После выхода на пенсию люди обычно становятся менее физически активными, чем в то время, когда они ходили на работу. Это ускоряет развитие сердечно-сосудистых заболеваний, но сглаживает их симптомы.
Симптомы сердечной недостаточности у пожилых людей — менее выраженные, чем у больных среднего возраста. Они похожи на симптомы естественного старения. Больные часто жалуются на слабость, усталость, бессонницу или наоборот сонливость. Родственники замечают у них ухудшение умственных способностей, раздражительность или депрессию. Классические симптомы застойной хронической сердечной недостаточности — это отеки ног и одышка. У пожилых людей они появляются намного позже, чем у больных среднего возраста. Как правило, пожилые пациенты начинают жаловаться на отеки и одышку, только когда их сердце уже в очень плохом состоянии.



Диагностика
Как правило, в пожилом возрасте сердечная недостаточность сочетается минимум с тремя, а у 25% больных — даже с шестью другими серьезными заболеваниями. Это могут быть:
- сахарный диабет;
- почечная недостаточность;
- хронические заболевания легких;
- анемия (малокровие);
- депрессия.
Диагностика сердечной недостаточности у пожилых людей — трудная задача. Болезнь сердца обычно сочетается с заболеваниями других органов. Врачу бывает сложно определить причину, которая вызывает те или иные симптомы. Например, отеки ног могут быть вызваны не ослаблением работы сердца, а заболеваниями почек или печени. Также нелегко определить, что является причиной одышки — проблемы с сердцем или легкими. Не удивляйтесь, если врач назначит вам множество анализов крови и обследований. Все они необходимы, чтобы точно поставить диагноз и назначить подходящее лечение.
У пожилых людей часто бывает гипотиреоз — нехватка гормонов щитовидной железы в крови. Эта проблема может быть одной из причин сердечной недостаточности. Она затрудняет лечение и ухудшает прогноз для больного. В молодом и среднем возрасте гипотиреоз случается, как правило, у женщин. Но с годами его риск повышается и для мужчин. Поэтому всем пожилым больным сердечной недостаточностью желательно сдать анализы крови на гормоны щитовидной железы — не только ТТГ, но и Т3 свободный. Если подтвердится гипотиреоз — нужно принимать таблетки, которые назначит врач-эндокринолог.
Диета и лечение
Лечение сердечной недостаточности у пожилых людей позволяет облегчить симптомы, снизить частоту госпитализации, продлить жизнь и сделать ее более полноценной. Исследования показали, что пожилым больным лекарства от сердечной недостаточности помогают хуже, чем людям среднего возраста. Тем не менее, каждый день старательно принимайте таблетки, которые назначил врач. Чтобы улучшить результаты лечения, сочетайте их с добавками, о которых рассказано ниже. Сердечная мышца похожа на огородную почву — в том смысле, что она хорошо реагирует на питательные вещества, «удобряющие» ее.
Обсудите с врачом, сколько жидкости и поваренной соли вам можно употреблять. Полное исключение соли не рекомендуется, кроме самых тяжелых случаев сердечной недостаточности. Обычно врачи разрешают употреблять до 2-3 граммов соли в сутки. А это не мало, на самом деле. Но учитывайте соль, которую в продукты добавляют еще на фабрике. Вероятно, придется отказаться от привычки солить пищу. Не позже, чем через 2-3 недели вы привыкните к богатому натуральному вкусу продуктов, не замаскированному солью.
Узнайте, что такое низко-углеводная диета. Этот стиль питания нормализует уровень инсулина в крови, благодаря чему исчезают отеки. Людям, у которых есть избыточный вес, низко-углеводная диета помогает похудеть лучше, чем диета с ограничением пищевых жиров и калорийности рациона. Инсулин — это основной гормон, который стимулирует задержку жидкости в тканях и отложение жира. При сердечной недостаточности вам не нужна ни задержка жидкости, ни лишний жир. Употребление продуктов, перегруженных углеводами, которые считаются «здоровыми», повышает уровень инсулина в крови. Переход на низко-углеводную диету позволит снизить дозировки мочегонных лекарств от отеков, а также других таблеток, которые вы принимаете от повышенного давления. Эта диета не подходит людям, у которых серьезная почечная недостаточность — клиренс креатинина
Особенности лечения хронической сердечной недостаточности у больных пожилого и старческого возраста
Опубликовано в журнале:
Гуревич М.А.
Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского, кафедра терапии ФУВ
В экономически развитых странах ХСН составляет 2,1 % от всей популяции, при этом более 90 % женщин и около 75 % мужчин с ХСН – это пациенты старше 70 лет (В. Аgvаll еt аl., 1998). В России к пожилым относятся лица в возрасте от 60 до 75 лет, в возрасте от 75 до 90 лет – лица в старческом возрасте и свыше 90 лет – долгожители. В США и европейских странах к пожилым относятся лица в возрасте 75–90 лет («молодые пожилые»), в возрасте свыше 90 лет – «старые пожилые», долгожители.
Увеличение частоты ХСН с возрастом обусловлено рядом существенных факторов: несомненным ростом в современном мире ИБС, АГ– основных «поставщиков» ХСН, особенно при их нередком сочетании; определенными успехами в лечении острых и хронических форм ИБС, АД, что способствовало хронизации этих заболеваний, увеличению продолжительности жизни подобных пациентов с развитием декомпенсации кровообращения. Кроме того, увеличение частоты ХСН с возрастом обусловлено формированием «старческого сердца» с накоплением амилоида и липофусцина в кардиомиоцитах, склерозом и атрофией миокарда, нарастанием процессов атеросклероза не только магистральных артерий, но и артериосклероза, гиалиноза мелких и мельчайших артерий, артериол.
Для того чтобы более четко представлять особенности терапии у пациентов пожилого и старческого возраста, следует рассмотреть вопросы, связанные с изменением функций сердечно-сосудистой системы, реакцией стареющего организма на медикаментозные воздействия.
Изменения функций и структуры сердца и сосудов с возрастом в о6щем виде заключаются в следующем:
- Снижение симпатической реактивности способствует изменению реакции сердца на нагрузку.
- Сосудистое сопротивление по мере снижения эластичности сосудов повышается, что увеличивает работу миокарда и повышает потребление им кислорода (СВ в состоянии покоя с возрастом снижается – к 70 годам он на 25 % меньше, чем в 20 лет; урежается ЧСС, снижается УО; уменьшается пик ЧСС на нагрузку, МО).
- Увеличивается продолжительность сокращения ЛЖ.
- Изменения коллагеновой ткани приводят к увеличению пассивной жесткости сердца, т. е. снижению податливости (утолщение стенок ЛЖ). Часто наблюдается очаговый фиброз, изменения ткани клапанов; их кальцификация способствует гемодинамическим сдвигам.
При старении в клапанах уменьшается количество ядер, происходит накопление липидов в фиброзной строме, дегенерация коллагена, кальцификация. Аортальный клапан более изменен, чем митральньай, кальцификация клапанов обнаруживается не менее чем у 1/3 лиц старше 70 лет. Чаще отмечаются склеротический аортальный стеноз и митральная недостаточность.
Число пейсмекерных клеток сокращается, фиброз и микрокальцификация элементов проводящей системы усиливаются. Утолщение и фиброз увеличивают ригидность сосудов, что выражается в росте ОПСС. Реактивность барорецепторов уменьшается, число β-адренорецепторов сокращается, ухудшается их функция.
Под влиянием процесса старения функциональный резерв сердца существенно сокращается. Среди лиц старше 65 лет (J. Lavarenne е t а l., 1983) отмечено 30 % осложнений от лекарственной терапии. Лекарственные средства, действующие на сердечно -сосудистую систему, являются причиной 31,3 % осложнений. Биодоступность многих лекарств увеличивается вследствие угнетения их метаболизма. Скорость элиминации лекарств почками снижена вследствие нарушения функции последних.
Побочные реакции при приеме лекарств у пожилых возникают заметно чаще и носят более тяжелый характер. Передозировка диуретиков может приводить к опасным осложнениям (также, как и седативных средств, и гликозидов).
У пожилых следует назначать, по возможности, меньшее число лекарств, в минимальной дозе и с простым режимом их приема (иногда требуются письменные разъяснения!). Следует также учитывать, что продолжительный постельный режим и неподвижность нередко имеют неблагоприятный лечебный и психологический эффект.
При назначении лекарственной терапии в пожилом и старческом возрасте следует учитывать следующее:
- клинически значимого изменения способности к абсорбции лекарственных средств не происходит;
- общий объем воды в организме пожилых снижен, при введении водорастворимого препарата его концентрация повышается, при использовании жирорастворимого препарата- снижается;
- повышенная биодоступность обусловлена снижением метаболизма при первом пассаже;
- функция почек с возрастом ухудшается, уменьшается элиминация лекарства (особенно препаратов с низким терапевтическим индексом, дигоксина и др.);
- выраженность и продолжительность действия лекарства зависят не только от фармакокинетических изменений, но и от того, как оно модифицируется;
- тяжелые побочные реакции у пожилых чаще возникают при использовании следующих пяти групп лекарств: сердечные гликозиды, диуретики, гипотензивные средства, антиаритмики, антикоагулянты;
- могут отмечаться дегидратация, психические расстройства, гипонатриемия, гипокалиемия, церебральные и тромботические осложнения, ортостатическая гипотензия;
- следует назначать как можно меньше лекарств в минимальной дозировке, на короткое время, с простым способом их приема и режима;
- следует выявлять и по возможности устранять причины СН, улучшать насосную функцию сердца, корригировать задержку воды и солей;
- важно использовать диуретики, вазодилататоры и иАПФ;
- следует избегать довольно быстро наступающей передозировки диуретиков, сердечных гликозидов, седативных средств;
- повышение АД требует адекватного лечения;
- необходимо ограничить потребление соли (