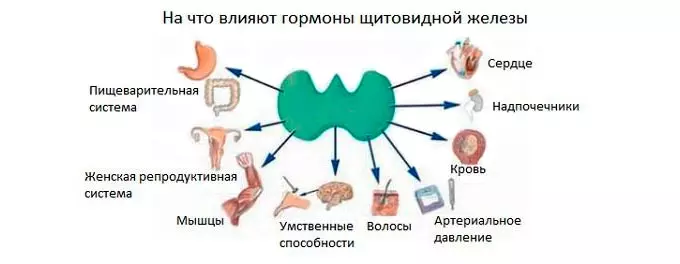
Аритмия при гипертиреозе
Дисфункция щитовидной железы может стать причиной аритмии. Повышенный выброс в кровь тиреоидных гормонов провоцирует гипертиреоз. При нем возникает тахикардия и частота сердечных сокращений (ЧСС) доходит до 140 ударов в минуту. Также при гипертиреозе возникает мерцательная аритмия. Если щитовидка вырабатывает мало тиреоидных гормонов, развивается гипотиреоз. На его фоне возникает брадикардия, ЧСС — ниже 60 ударов в минуту.

Виды аритмии
| Вид | Что происходит? |
| Мерцательная | Возникает при тиреотоксикозе средней степени, когда повышается уровень гормона тироксина. ЧСС доходит до 100—120 ударов в минуту. Патологические изменения сердечного ритма не зависят от позы пациента (он сидит, стоит или лежит), физической нагрузки (аритмия стабильна в полном покое). Этот вид аритмии провоцирует сердечную недостаточность. В начале болезни перебои в сокращениях сердца проявляются приступами, затем становятся хроническими. |
| Тахикардия | Возникает при тиреотоксикозе вследствие повышенной выработки гормонов катехоламинов. ЧСС — 90—100 ударов в минуту. Физические нагрузки или состояние покоя на ЧСС не влияют, увеличение сердечных сокращений стабильное. Из-за влияния катехоламинов возрастают сердечные импульсы, которые приводят к тахикардии. |
| Брадикардия | При этом нарушении ритма ЧСС — ниже 60 ударов в минуту. Состояние возникает при гипотиреозе — снижении выработки гормонов трийодтиронина и тироксина. Одна из функций этих гормонов — регулирование работы сердца. Гипотиреоз возникает из-за недостачи йода в организме. Брадикардия вначале носит приступообразный характер, затем переходит в хроническую форму. |
Вернуться к оглавлению
Симптоматика
В зависимости от вида аритмии и сопутствующих заболеваний, симптомы различаются. Основные признаки таковы:
- Мерцательная аритмия. Проявляется приступами учащенного сердцебиения. Увеличивается суточный объем мочи (в норме — до 1,5 литров, при МА — до 2- 3 литров). Появляется чувство страха, в теле ощущаются слабость или дрожь. Могут наблюдаться судороги, обмороки, бледность кожи, одышка.
- Тахикардия. Боли в грудине, обмороки, головокружения, потемнение перед глазами. Есть чувство, будто сердце замерло или «провалилось», частые перебои сердцебиения. ЧСС увеличена даже в состоянии покоя. Может развиться острая коронарная недостаточность.
- Брадикардия. Наблюдаются головокружения, обмороки, боли в грудине, чувство нехватки воздуха, скачки артериального давления, утомляемость, расстройство концентрации внимания, снижение памяти, временное ухудшение зрения. Поскольку сокращения миокарда замедлены, головной мозг испытывает кислородное голодание. Это может привести к судорогам.
Вернуться к оглавлению
Диагностика
Диагностические методы выявления аритмии при дисфункции щитовидной железы заключаются в определении основного или сопутствующего заболевания щитовидки.
Для этого проводится анализ крови на гормоны (ТТГ), определяют антитела на компоненты клеток железы. Применяют исследование ультразвуком на наличие кист или новообразований щитовидной железы (опухоли могут продуцировать гормоны, вызывая их избыток). Также используют метод сцинтиграфии, при котором можно получить информацию о структуре, размере и форме щитовидки. Если обнаружены опухоли, частицу ткани берут на биопсию, чтобы определить характер образования — доброкачественное или злокачественное.
Аритмию сердца диагностирует кардиолог или специалист по функциональной диагностике. Проводится электрокардиограмма, которая показывает частоту сердечных сокращений, состояние сердечной мышцы, общее состояние сердца. Применяют также эхокардиографию. Метод позволяет определить изменения в камерах сердца, их размер, функционирование клапанов.
Лечение аритмии при щитовидной железе
Если аритмия возникла на фоне эндокринных заболеваний, прежде всего нужно облегчить состояние при гипер- и гипотиреозе. При тиреотоксикозе назначают бета-адреноболокаторы («Анаприлин», «Атенолол», «Бетаксолол», «Конкор», «Корвитол», «Метопролол»), антитиреоидные препараты, йодид. Все медикаменты нужно применять только по назначению врача, заниматься самолечением опасно. Необходимо соблюдать диету.
Для лечения аритмии применяются лекарства группы блокаторов кальциевых каналов («Финоптин», «Верапамил», «Дилтиазем», «Кадил»), бета-блокаторы («Атенолол», «Надолол»). Также эффективна физиотерапия: электросон, ванны (грязевые, кислородные, сероводородные). Если нарушение ЧСС связано с заболеваниями щитовидной железы, то лечение должно быть комплексным. Совместимость препаратов должен определять врач.
Как связаны щитовидная железа и сердце

Тироксин и трийодтиронин являются регуляторами сердечной деятельности. Под их влиянием увеличивается работа сердца и возрастает нагрузка на миокард. Сердечный выброс повышается одновременно с учащением ритма, период диастолического расслабления становится короче, что приводит к быстрому изнашиванию мышцы.
При этом важно, что гормонов стресса (адреналина и норадреналина) при этом не становится больше, но их рецепторы начинают реагировать даже нормальные концентрации. То есть сердце функционирует в режиме постоянного стрессового перенапряжения.
Под действием тироидных гормон в клетках сердца быстро меняется способность к возбуждению, проведению импульсов, сократимости.
Антитела к клеткам миокарда, которые образуются при токсическом зобе, оказывают также прямое повреждающее действие на сердце. Они вначале усиленно его стимулируют, а затем приводят к быстрому развитию дистрофических процессов, изнашиванию и ослаблению мышцы.

Гормоны щитовидной железы изменяют основные показатели гемодинамики:
- уменьшают периферическое сопротивление артерий (расширяют их);
- увеличивают частоту сокращений сердца в состоянии покоя;
- повышают эффективность выброса крови левым желудочком;
- стимулируют рост капилляров в миокарде.
Гипотиреоидный тип кровообращения характеризуется:
- повышенным тонусом артерий и высоким сопротивлением кровотоку
- низким систолическим давлением (слабая насосная функция) и высоким диастолическим (задержка воды и натрия),
- пониженным выделением ренина;
- возрастанием давления при поступлении натрия;
- низким уровнем эритропоэтина, бывает анемия.

При гипертиреозе развивается тиреотоксическая кардиомиопатия, дистрофия миокарда из-за чрезмерной стимуляции функций сердца. При гипотиреозе повышается содержание холестерина в крови, что вызывает атеросклеротические изменения коронарных артерий и ишемическую болезнь со стенокардией, инфарктом, кардиосклерозом.
Длительный тиреотоксикоз приводит к частому сокращению сердца, при этом основное воздействие приходится на синусовый узел. В результате изменений предсердие не может нормально заполняться кровью, ее меньше проходит в желудочки. Поэтому со временем сердечный выброс снижается, возникает недостаточность кровообращения.
При ослаблении миокарда после стадии гипертрофии возникает относительная недостаточность митрального клапана, что также ухудшает внутрисердечное кровообращение. У больных появляется одышка при физической нагрузке, а затем и в состоянии покоя, учащенное сердцебиение, отеки на ногах к концу дня, увеличивается печень.

Для предупреждения сердечной недостаточности и при первых признаках ее появления рекомендуется применение бета-адреноблокаторов (Атенол, Анаприлин). Целью лечения является замедление ритма до нормальных показателей. Одновременно применят тиреостатические препараты или радиоактивный йод.
У больных тиреотоксикозом обнаруживают:
- синусовую тахикардию;
- наджелудочковые внеочередные сокращения (экстрасистолы);
- мерцательную аритмию;
- желудочковые нарушения ритма (редко).
При адекватном лечении синусовые сокращения восстанавливаются.

Если несмотря на предпринятое лечение аритмия сохраняется, то это является признаком далеко зашедших изменений миокарда. После достижения нормальной концентрации гормонов применяется медикаментозная или электроимпульсная нормализация ритма (кардиоверсия).
Появление дискомфортных или болезненных ощущений в области сердца нередко является одним из самых первых признаков заболеваний щитовидной железы. При тиреотоксикозе это связно с тем, что из-за частого сердечного ритма нарушается фаза расслабления миокарда.
Гипотиреоз также приводит к нарушению венечного кровообращения, но это действие проявляется на фоне атеросклеротических изменений. В результате формируются холестериновые бляшки, которые ограничивают питание миокарда.

Синдром кардиомегалии (большое сердце) обнаруживается при длительном нарушении функции щитовидной железы – гипер- и гипотиреозе. В первом случае причиной является гипертрофия миокарда как реакция на усиленную стимуляцию сокращений, а на более поздних стадиях отмечается расширение камер (дилатация) на фоне ослабления мышцы, нарастания дистрофических процессов.
При токсической аденоме одышка, тахикардия и кардиомегалия выходят на первый план, когда еще типичные для тиреотоксикоза глазные симптомы и повышенная возбудимость нервной системы отсутствуют.
При недостаточной функции железы типично увеличение сердца, редкий пульс, повышение диастолического показателя давления, застой жидкости в легких и печени. Часто к ним присоединяется выпот в околосердечную сумку. При тяжелом и нелеченном гипотиреозе сердце на рентгенограмме выглядит как бы распластанном на диафрагмальной поверхности, его дуги сглажены.
Читайте подробнее в нашей статье о щитовидной железе и сердце.
Прямое влияние гормонов щитовидной железы на сердце
Тироксин и трийодтиронин являются регуляторами сердечной деятельности. Под их влиянием увеличивается работа сердца и возрастает нагрузка на миокард. Сердечный выброс повышается одновременно с учащением ритма, период диастолического расслабления становится короче, что приводит к быстрому изнашиванию мышцы.
При этом важно, что гормонов стресса (адреналина и норадреналина) при этом не становится больше, но их рецепторы начинают реагировать даже нормальные концентрации. То есть сердце функционирует в режиме постоянного стрессового перенапряжения.

Тиреоидные гормоны имеют влияние и на движение через мембрану солей кальция, натрия и калия, глюкозы и аминокислот. В клетках сердца при этом быстро меняется способность к возбуждению, проведению импульсов, сократимости. В целом все эффекты носят стимулирующее воздействие, повышаются:
- сила сокращений;
- способность к автоматизму – спонтанной деполяризации (изменению электрического заряда);
- реакции на раздражители;
- восприятие и передача импульсов.
 Интересно, что не только гормоны, но и антитела к клеткам миокарда, которые образуются при токсическом зобе, оказывают прямое повреждающее действие на сердце. Они вначале усиленно его стимулируют, а затем приводят к быстрому развитию дистрофических процессов, изнашиванию и ослаблению мышцы.
Интересно, что не только гормоны, но и антитела к клеткам миокарда, которые образуются при токсическом зобе, оказывают прямое повреждающее действие на сердце. Они вначале усиленно его стимулируют, а затем приводят к быстрому развитию дистрофических процессов, изнашиванию и ослаблению мышцы.
А здесь подробнее о диффузно-токсическом зобе.
Связь тиреоидных гормонов и кровообращения
Гормоны щитовидной железы изменяют основные показатели гемодинамики:
- уменьшают периферическое сопротивление артерий (расширяют их) за счет выделения внутренней оболочкой оксида азота;
- увеличивают частоту сокращений сердца в состоянии покоя;
- повышают эффективность выброса крови левым желудочком;
- стимулируют рост капилляров в миокарде.

При активации системы ренин-ангиотензин-альдостерон в почках задерживаются натрий и вода, возрастает образование эритропоэтина (стимулирует кроветворение). В результате этих процессов повышается объем крови, который циркулирует в сосудистом русле. При тиреотоксикозе он может возрастать на 100%, а при тяжелом течении более, чем в три раза.
В случае низкой функциональной активности (гипотиреоз) количество крови в кровеносных сосудах снижается наполовину, она накапливается в тканях.
Гипотиреоидный тип кровообращения характеризуется:
- повышенным тонусом артерий и высоким сопротивлением кровотоку
- низким систолическим давлением (слабая насосная функция) и высоким диастолическим (задержка воды и натрия),
- пониженным выделением ренина;
- возрастанием гипертензии при поступлении натрия;
- низким уровнем эритропоэтина, бывает анемия.

Щитовидная железа и проблемы с сердцем
При гипертиреозе развивается тиреотоксическая кардиомиопатия, дистрофия миокарда из-за чрезмерной стимуляции функций сердца. При гипотиреозе повышается содержание холестерина в крови, что вызывает атеросклеротические изменения коронарных артерий и ишемическую болезнь со стенокардией, инфарктом, кардиосклерозом.
Сердечная недостаточность
Длительный тиреотоксикоз приводит к частому сокращению сердца, при этом основное воздействие приходится на синусовый узел. Через атриовентрикулярное соединение проходят не все импульсы, что вызывает преобладание предсердного ритма над желудочковым.
В результате предсердие не может нормально заполняться кровью и ее меньше проходит в желудочки. Поэтому со временем сердечный выброс снижается, возникает недостаточность кровообращения. Диастолическое наполнение желудочков в условиях быстрых сокращений укорачивается.

При ослаблении миокарда после стадии гипертрофии наступает расширение полостей (дилатация) и перерастяжение отверстия между предсердием и желудочком. Возникает относительная недостаточность митрального клапана, что также ухудшает внутрисердечное кровообращение. У больных появляется одышка при физической нагрузке, а затем и в состоянии покоя, учащенное сердцебиение, отеки на ногах к концу дня, увеличивается печень.
Для предупреждения сердечной недостаточности и при первых признаках ее появления рекомендуется применение бета-адреноблокаторов (Атенол, Анаприлин). Целью лечения является замедление ритма до нормальных показателей. Одновременно применят тиреостатические препараты или радиоактивный йод.

Аритмия
Тиреоидные гормоны стимулируют проведение сигналов в большей степени в синоатриальном узле, побуждают его клетки к частой генерации импульса. У больных тиреотоксикозом обнаруживают:
- синусовую тахикардию;
- наджелудочковые внеочередные сокращения (экстрасистолы);
- мерцательную аритмию;
- желудочковые нарушения ритма (редко).
При постоянном воздействии избытка тироксина наступает слабость синусового узла и появление аномальных очагов в миокарде, которые становятся основными водителями ритма. При адекватном лечении синусовые сокращения восстанавливаются.

Если несмотря на предпринятое лечение бета-адреноблокаторами и тиреостатиками аритмия сохраняется, то это является признаком далеко зашедших изменений миокарда. После достижения нормальной концентрации гормонов (эутиреоз) применяется медикаментозная или электроимпульсная нормализация ритма (кардиоверсия).
Боли в сердце
Появление дискомфортных или болезненных ощущений в области сердца нередко является одним из самых первых признаков заболеваний щитовидной железы. При тиреотоксикозе это связно с тем, что из-за частого сердечного ритма нарушается фаза расслабления миокарда.
Так как в диастолу происходит заполнение коронарных сосудов кровью, а она при тахикардии короткая, то возникает недостаточность питания клеток. Из-за стимулирующего действия тироксина кардиомиоциты требуют больше кислорода, а резерв для его повышенного поступления отсутствует. В сердечной мышце обнаруживаются признаки ишемии, что проявляется болью.
Смотрите на видео о болях в сердце:
Гипотиреоз также приводит к нарушению венечного кровообращения, но это действие проявляется на фоне атеросклеротических изменений. Дефицит тиреоидных гормонов изменяет соотношение липопротеинов, снижает защитные (высокой плотности) и повышает «плохой» холестерин (низкой и очень низкой плотности, триглицериды). В результате формируются холестериновые бляшки, которые ограничивают питание миокарда.
Увеличенное сердце
Синдром кардиомегалии (большое сердце) обнаруживается при длительном нарушении функции щитовидной железы – гипер- и гипотиреозе. В первом случае причиной является гипертрофия миокарда как реакция на усиленную стимуляцию сокращений, а на более поздних стадиях отмечается расширение камер (дилатация) на фоне ослабления мышцы, нарастания дистрофических процессов.

Сердечная недостаточность в таких случаях бывает ранним симптомом нарушений гормонального баланса. При токсической аденоме одышка, тахикардия и кардиомегалия выходят на первый план, когда еще типичные для тиреотоксикоза глазные симптомы и повышенная возбудимость нервной системы отсутствуют.
При недостаточной функции железы типично увеличение сердца, редкий пульс, повышение диастолического показателя давления, застой жидкости в легких и печени. Часто к ним присоединяется выпот в околосердечную сумку. В редких случаях появляется гипертрофия в области аортального клапана, затрудняющая выброс крови из левого желудочка.
При тяжелом и нелеченном гипотиреозе сердце на рентгенограмме выглядит как бы распластанном на диафрагмальной поверхности, его дуги сглажены.
А здесь подробнее о гормоне адреналин.
Нарушения работы щитовидной железы проявляются изменениями сердечной деятельности. При гипертиреозе из-за прямого влияния гормонов ускоряется ритм, проводимость, возрастает возбудимость и сила сокращений. Это приводит к кардиомиопатия, аритмии, сердечной недостаточности, боли в сердце и увеличению его размеров.
С течением времени развивается дистрофия миокарда и расширение камер. При гипотиреозе изменения связаны с нарушением липидного обмена и коронарным атеросклерозом, а также задержкой жидкости и недостаточным уровнем обмена, ослабляющим сердечную мышцу.

Возникает аутоиммунный тиреоидит как наследственное заболевание. Заболевание страшно тем, что при нем щитовидка разрушается. Симптомы зоба Хашимото на ранних стадиях не обнаруживают. Лечение хронического у взрослых и детей подразумевает прием заместительных гормон.

Считается, что мелатонин – гормон сна, молодости, долгой жизни. Его свойства противостоят раковым клеткам, снижают негативное воздействие на сосуды. Выработка эпифизом важна для нормального функционирования организма. Недостаток также опасен, как и избыток.

Зачастую диффузно-токсический зоб врожденный, но его провоцируют определенные факторы во взрослом возрасте. Симптомы зависят от степени поражения. Важный анализ – гормоны при болезни Грейвса. Диагностика включает УЗИ, КТ, биопсию и прочие, после назначается лечение.

Вырабатывается адреналин гормон преимущественно надпочечниками. Считается, что это гормон стресса, однако его функции значительно шире. Какая еще железа вырабатывает адреналин? Как меняется действие, если выявлен избыток или недостаток?

Немаловажную роль в организме играет норадреналин гормон, вырабатывающийся надпочечниками. Основные функции схожи с адреналином, они дополняют друг друга. Это гормон стресса, ярости. Что делать, если повышен?
Щитовидная железа и аритмия
Щитовидная железа является незаменимым поставщиком гормонов в организм. Если орган перестает работать в нормальном режиме, возникает гормональный дисбаланс, от которого прежде всего страдает сердце. Излишек или недостаток биологически активных веществ приводит к аритмии. Для нормализации сердечного ритма необходимо восстановить работу щитовидной железы.
Как связаны?
При нормальной работе щитовидной железы и отсутствии патологий сердечно-сосудистой системы у человека нормальный сердечный ритм. В случае сбоя какой-либо из функций органа происходит дисбаланс биологически активных веществ и снижение кислорода в крови, что приводит к усиленной работе сердечной мышцы. В результате таких патологических процессов возникает аритмия. При повышенном выбросе в кровь тиреоидных гормонов вследствие нарушения функционирования щитовидной железы возникает тахикардия с частотой сердечных сокращений 140 ударов в минуту.
В основном при гипертиреозе развивается мерцательная аритмия.
Симптомы гиперфункции щитовидной железы включают:
- сонливость;
- быстрая утомляемость;
- слабость;
- ухудшение памяти;
- депрессивное состояние;
- лишний вес;
- нарушение работы сердца;
- повышение уровня холестерина.
К признакам сбоя в работе щитовидки относятся:
 На фоне проблем с этим органом у человека может усилиться потеря волос.
На фоне проблем с этим органом у человека может усилиться потеря волос.
- повышенное потоотделение;
- выпадение волос;
- утончение кожи;
- раздражительность;
- непостоянный ритм сердца;
- плохая переносимость жары;
- стрессовое состояние.
Вернуться к оглавлению
Виды аритмии
Изменение сердечного ритма при патологиях щитовидной железой бывает таких типов:
- Мерцательная аритмия. Возникает на фоне повышения уровня тироксина, вследствие чего частота сердечных сокращений достигает 120 ударов в минуту. При этом ритм сердца не зависит от физических нагрузок или позы больного. Заболевание приводит к сердечной недостаточности и со временем перерастает в хроническую форму. При сочетании болезней щитовидной железы и аритмии возникает сложность в подборе соответственного лечения.
- Тахикардия. Развивается под действием повышенной выработки катехоламинов. Влияние такого гормона приводит к возрастанию импульсов сердца. Частота ударов органа достигает 100 ударов в минуту. Кроме того, появляется ощущение сердцебиения в конечностях.
- Брадикардия. Возникает под влиянием снижения выработки гормонов трийодтиронина и тироксина. Развитию гипотиреоза также способствует недостаток йода в организме. Как и мерцательная аритмия, со временем болезнь становится хронической. Для брадикардии характерны:
- низкий уровень кислородного баланса в обменных процессах;
- артериальное давление может быть в нормальном диапазоне, не сигнализируя о недуге;
- незначительная разница артериовенозного показателя на фоне низкого кислородного баланса.
Вернуться к оглавлению
Диагностика и лечение аритмии при дисфункции щитовидной железы
С целью выявления заболеваний сердца необходимо пройти такие исследования:
- Общий анализ крови и мочи.
- Гормональный профиль. Для определения уровня гормонов, выделяемых щитовидной железой.
- Электрокардиография. Выявляет проблемы с ритмом сердцебиения.
- Врачебный осмотр. Проводится с целью анализа кожных покровов, общего состояния, проверки дыхания и работы сердца.
- Биохимический анализ крови. Помогает определить уровень холестерина в организме.
- Рентген органов грудной клетки. Необходим для выявления увеличения размеров сердца и изменения в легких.
- Нагрузочный тест. Представляет собой тренировку на специальном велотренажере с использованием показаний электрокардиограммы.
- Анализ семейного, жизненного анамнеза. Заключается в выявлении хронических заболеваний, перенесенных операций, наследственной предрасположенности к болезням сердца.
В случае возникновения аритмии под влиянием недугов эндокринной системы эффективны бета-адреноблокаторы. Назначаются «Атенолол», «Бетаксолол», «Анаприлин», «Конкор», «Корвитол», «Надолол». Эффективное действие оказывают блокаторы кальциевых каналов — «Финоптин», «Верапамил», антитиреоидные препараты, йодиды. Перед приемом лекарств необходимо проконсультироваться со специалистом, который порекомендует комплексное лечение. Кроме того, для нормализации работы щитовидки и устранения аритмии часто применяется физиотерапия, грязевые и кислородные ванны.
Аритмия и щитовидная железа

Заболевания щитовидной железы занимают одно из первых мест в структуре эндокринных расстройств. В последнее время отмечается все возрастающий интерес к изучению изменений тиреоидного гомеостаза при кардиальной патологии.
Биологическое действие гормонов щитовидной железы осуществляется путем регуляции белкового синтеза. Первым этапом в механизме действия тироидных гормонов является связывание гормона с соответствующим рецептором. Различают три вида рецепторов к тироидным гормонам: a-1, a-2 и b-1 рецептор. Рецепторы для тиреоидных гормонов были обнаружены на мембранах миокардиальных клеток [1]. Основные эффекты на миокардиоциты обеспечиваются на уровне ядра клетки. Таким образом, активная форма трийодтиронина способна напрямую усиливать синтез кардиоспецифичных белков и тем самым обеспечивать усиление сократительной функции сердца. Также имеются сведения и о внеядерном действии гормонов непосредственно на цитоплазматическую мембрану и органеллы клетки. Установлено, что трийодтиронин (Т3) и в меньшей степени тироксин (Т4) способны увеличивать плотность бета-адренорецепторов на поверхности клеток сердечной мышцы. [6]
Одно из первых проявлений воздействия тиреоидных гормонов на сосуды – снижение общей сосудистой сопротивляемости, которая может понизиться на 50-70%. Тиреоидные гормоны сами по себе являются вазодилататорами, непосредственно воздействующими на гладкомышечную ткань сосудистой стенки, вызывая ее расслабление; кроме того, они могут влиять на эндотелий клетки, который высвобождает вазоактивные вещества (например, оксид азота) [1].
Необходимо отметить, что функция щитовидной железы, как и всего организма, подвержена существенным ритмическим колебаниям различной продолжительности и амплитуды, которые играют значительную роль в процессах синхронизации и адаптации организма, и даже небольшой сдвиг этих колебаний может быть причиной нарушения регуляции и являться причиной и «предтечей» различный патологических состояний.
Биоритмы деятельности щитовидной железы и сердечно-сосудистой системы
Биологическими ритмами называют изменения, периодичность которых сохраняется при изоляции от внешних источников отсчета времени в течение двух циклов (периодов) или более [3]. Полагают, что формирование комплекса биоритмов различных физиологических функций является одним из важных условий адаптации. Отмечено, что в координации многочисленных ритмических процессов организма значительная роль принадлежит деятельности нейрогуморальной системы [24].
Щитовидная железа наряду с другими органами эндокринной системы функционирует в своем определенном биологическом ритме. Имеется ряд данных о ритмической деятельности щитовидной железы, что может иметь определенное значение в прогнозировании течения различных заболеваний и их осложнений, в том числе сердечно-сосудистых.
В отношении суточной секреции тиреотропного гормона (ТТГ) существуют данные ранних исследований, согласно которым максимальная концентрация этого гормона выявляется в течение ночи (между 20.00 и 8.00), минимальна днем. Однако были отмечены широкие индивидуальные особенности колебания ритмов уровня ТТГ в крови, связанные с воздействием различных синхронизирующих факторов внешней среды, таких как прием пищи, режим сна и бодрствования и т.д. В некоторых исследованиях признается, что нарушение ночного сна изменяет суточные ритмы секреции ТТГ, Т3 и Т4. Причем эти изменения зависят от продолжительности сна [25].
Существуют данные о том, что концентрация тиреоидных гормонов (Т3 и Т4) также подвержена суточным колебаниям с максимумом в утренние часы и минимумом – в ночные часы. В одном из исследований проводили 24-часовой суточный мониторинг уровня тиреоидных гормонов сыворотки крови у здоровых добровольцев. В результате выявилось, что колебания концентрации ТТГ имели циркадный ритм с пиком концентрации в ночные и ранние утренние часы (между 2 и 8 ч). Самый низкий уровень ТТГ фиксировался между 16 и 20 ч вечера. Уровень Т3 также имел собственный ритм, связанный с колебаниями ТТГ, но имел менее выраженную амплитуду. Кроме того, пиковая концентрация свободного трийодтиронина отставала от ТТГ на 90 мин. При исследовании колебаний Т4 четкой взаимосвязи между Т3 и ТТГ, как и значимого циркадного ритма, не обнаружено [29].
Существуют данные, что функция гипоталамо-гипофизарно-тиреоидной системы может модулироваться и корригироваться концентрациями кортизола и мелатонина в сыворотке крови и связана с их циркадными изменениями [27]. Однако данные о биоритмах немногочисленны и противоречивы. Обращают на себя внимание небольшие группы испытуемых; а также изучение циркадной ритмичности только у здоровых людей, без учета хронических соматических заболеваний, которые у подавляющего большинства взрослого населения имеются. И сопутствующая патология, несомненно, влияет на суточную активность эндокринной системы.
Попытки связать биоритмическую активность ЩЖ и ее нарушения с различной патологией все же предпринимались. Особый интерес представляет взаимосвязь циркадной активности ЩЖ и кардиологических заболеваний в связи с многочисленными данными о влиянии тиреоидного статуса на сердечно-сосудистую систему.
Субклиническая гиперфункция щитовидной железы и сердечно-сосудистая патология
Применение чувствительных методов определения ТТГ в сыворотке крови позволило предложить термин «субклинический гипертиреоз». Это состояние определяется как субнормальное, или «угнетенное», содержание ТТГ при нормальном уровне Т3 и Т4 в сыворотке крови [1].
Для гипертиреоза, в том числе и субклинического, характерно увеличение систолического АД за счет увеличения сердечного выброса, и уменьшение диастолического в связи с распространенной вазодилатацией, т. е. увеличение пульсового давления. Отмечается уменьшение скорости кровотока, в том числе и почечного. Уменьшение перфузии почек приводит к активации ренин-ангиотензин-альдостероновой системы, задержке натрия и жидкости, росту артериального давления и дальнейшему каскаду патологических процессов, приводящих в конечном итоге к сердечной недостаточности [1, 18,24]. Длительно хронически протекающий гипертиреоз оказывает на сердце неблагоприятное воздействие, приводя к нарушению расслабления желудочков, снижению толерантности сердца к физическим нагрузкам, появлению суправентрикулярных аритмий, сопровождаясь повышением летальности [24].
Известно, что инфаркт миокарда при тиреотоксикозе встречается достаточно редко. Отчасти эти данные можно объяснить антитромботическим действием тиреоидных гормонов (увеличение скорости кровотока, снижение активности свертывающей системы крови и активация противосвертывающей, снижение уровня общего холестерина, атерогенных фракций липопротеидов) [6,21,24]. Но повышенная чувствительность миокарда к симпатическим влияниям, возникающая за счет увеличения плотности бета-адренорецепторов на поверхности кардиомиоцитов, приводит к тахикардии. В связи с этим возникает несоответствие между доставкой и потребностью миокарда в кислороде, а это приводит к обменно-дистрофическим повреждениям миокарда. Ангинозные боли при тиреотоксикозе возникают вследствие как метаболических изменений миокарда, так и относительной недостаточности коронарного кровообращения, и частота их возникновения достигает 20% [5,21,24].
Субклиническая гиперфункция щитовидной железы характеризуется сходными проявлениями. Показано, что смертность пациентов с субклиническим тиреотоксикозом от разных причин, но особенно от сердечно-сосудистой патологии, выше, чем у людей с нормальной функцией щитовидной железы [21,24]. Распространенность суправентрикулярных экстрасистол и фибрилляции предсердий значительно выше у пациентов с субклинической гиперфункций щитовидной железы, чем у лиц с нормальным уровнем ТТГ. Частота тромбоэмболий у пациентов с фибрилляцией предсердий, развившейся на фоне тиреотоксикоза, может достигать 15% [28].
Особенности течения сердечно-сосудистых заболеваний при субклиническом гипотиреозе
Гипотиреозом считают стойкое снижение функции щитовидной железы. При данном виде патологии имеет место снижение уровней Т4 и Т3, а продукция ТТГ по принципу обратной связи повышается [20].
В настоящее время существует распространенное мнение о том, что гипотиреоз способствует гиперлипидемии и, следовательно, развитию атеросклероза [17,20,21]. В случае субклинического гипотиреоза часто удается обнаружить изменения в липидном спектре, аналогичные таковым при клинически выраженном гипотиреозе. Была выявлена положительная корреляция между содержанием в крови ТЗ и общего холестерина [30].
Существуют, однако, сведения о том, что гипотиреоз, в частности субклинический, ассоциируется с более быстрым прогрессированием коронарного атеросклероза и повышает риск развития инфаркта миокарда у женщин в постменопаузальном периоде [23]. По данным крупного отечественного исследования, у больных субклиническим гипотиреозом (ТТГ более 4,0 мМЕ/л) чаще выявлялись тяжелые поражения коронарных сосудов: поражения ствола левой коронарной артерии и трехсосудистое поражение [2].
Не выявлено различий между частотой встречаемости инфаркта миокарда у лиц с гипотиреозом и при нормальной функции щитовидной железы вследствие уменьшения потребности миокарда в кислороде за счет развития брадикардии. Брадикардия при гипотиреозе связана с понижением чувствительности миокарда к катехоламинам вследствие уменьшения числа b -адренорецепторов, возникающего из-за его дефицита ТЗ [20].
Сведения о влиянии субклинической дисфункции щитовидной железы на показатели гемодинамики противоречивы. Показано, что гипотиреоз вызывает повышение общего периферического сосудистого сопротивления (ОПСС), с чем в определенной мере связано развитие диастолической артериальной гипертензии. Зарубежными исследователями доказано, что диастолическая гипертензия у лиц с гипотиреозом встречается в 3 раза чаще, чем у лиц с эутиреозом [26]. По другим данным различия в цифрах АД в покое и при нагрузке у больных с субклиническим гипотиреозом по сравнению с эутиреоидными лицами отсутствуют [23].
Функция щитовидной железы и мерцательная аритмия
В настоящее время фибрилляция предсердий (ФП) по-прежнему остается одним из самых распространенных и опасных нарушений ритма сердца. Наличие ФП ассоциировано многократным повышением риска развития тромбоэмболических осложнений, в том числе инсульта, развитием дисфункции левого желудочка, сердечной недостаточности, когнитивных нарушений [4,17,20,23]. Смертность больных, страдающих ФП, увеличивается в 2 раза независимо от других причин [23].
В большинстве случаев ФП развивается у кардиальных больных на фоне системной артериальной гипертензии, ИБС или пороков митрального клапана, часто осложненных сердечной недостаточностью. Однако большое значение также имеют и различные экстракардиальные факторы и заболевания. Существуют данные о влиянии гастроэнтерологической патологии [7], вегетативной дисфункции [15], дисплазии соединительной ткани [13], инфекционных [14] и других причин на развитие данного нарушения ритма. Однако вторым по распространенности фактором риска, не имеющим кардиальной природы, многие авторы называют гипертиреоз [9,10].
Давно известна связь между гиперфункцией щитовидной железы и фибрилляцией предсердий. Многочисленные и длительные клинические исследования больных с манифестными клиническими формами тиреотоксикоза выявили рост у данной категории риска возникновения мерцательной аритмии. При этом риск увеличивается с возрастом. По данным Фремингемского исследования [16] у 2007 человек старше 60 лет с исходным синусовым ритмом отмечалось снижение уровня ТТГ в течение 10-летнего периода, что в свою очередь сопровождалось увеличением риска фибрилляции предсердий в 3 раза.
Увеличение уровня свободного Т3 является независимым фактором риска сердечно-сосудистой смертности (увеличивает риск более чем в 2 раза) [7,30]. По некоторым данным, увеличение Т4, даже в рамках нормальных значений (высокий нормальный уровень Т4), является независимым фактором риска рецидива мерцательной аритмии у пациентов с пароксизмальной фибрилляцией предсердий даже после катетерной абляции зоны впадения легочных вен в левое предсердие [24].
В недавно завершенном исследовании, в котором изучалась взаимосвязь между фибрилляцией предсердий и структурно-функциональными изменениями ЩЖ у пациентов ИБС, артериальной гипертонией, осложненной ХСН, выявлено достоверно более частое обнаружение увеличенной ЩЖ, ее многоузловое поражение у пациентов этой группы. Кроме того, выявлено некоторое повышение функциональной активности железы, что проявлялось в виде относительного увеличения уровня тироксина и уменьшения ТТГ в сравнении с группой контроля [8].
Нарушения ритма при гипотиреозе носят в основном характер суправентрикулярной и желудочковой экстрасистолии, фибрилляция предсердий регистрируется редко [11]. Ряд авторов [12] допускает, что ФП может развиваться на фоне гипотиреоза (за счет усугубления течения атеросклеротического процесса и ИБС), однако такая точка зрения не является общепризнанной. Такие противоречия затрудняют анализ влияния гипотиреоза на развитие ФП.
Учитывая то, что ТГ так же, как и катехоламины, защищают организм от неблагоприятных стрессорных воздействий, то любое, даже небольшое сужение диапазона колебаний гормонов ЩЖ может существенно ограничить адаптивные возможности организма [11,12]. При этом в связи с нарушением метаболизма и повышением потребности миокарда в кислороде могут возникать различные очаги гипоксии, которые в свою очередь приводят к электрофизиологической нестабильности миокарда и могут становиться субстратом для развития мерцательной аритмии.
Значительные противоречия в отношении взаимосвязи показателей тиреоидной системы и развития кардиальной патологии, в том числе аритмий, могут быть связаны с методом оценки. Традиционно проводится однократный анализ уровня различных веществ в крови в утренние часы. Однако очевидно, что в течение суток концентрации любых показателей крови претерпевают существенные колебания. Можно полагать, что реальное состояние гипофизарно-тиреоидной системы при сердечно-сосудистой патологии остается изученным недостаточно. Учет биологических ритмов при исследовании данной проблемы представляется весьма обоснованным.
Заключение
Накоплены обширные сведения о взаимосвязи между функцией щитовидной железы и сердечно-сосудистой системой. Достаточно подробно изучены особенности изменений сердца и сосудов при различных видах тиреоидной дисфункции. Проведены и проводятся многочисленные исследования субклинической патологии щитовидной железы. Однако данные сохраняются противоречивыми и дискутабельными.
Имеются отрывочные данные о биологических ритмах функционирования ЩЖ, интенсивно продолжается их изучение у различных групп здоровых людей. Ранними проявлениями доклинической фазы любого заболевания могут быть нарушения циркадной активности эндокринной системы. Однако изучение биоритмической активности ЩЖ в группах лиц с сердечно-сосудистой патологией проводится менее активно, хотя данные исследования могут быть перспективными [10]. Кроме того, понимание механизмов аритмогенеза в контексте асинхроноза поможет разработке новых подходов к профилактике и лечению как коронарной болезни сердца, так и фибрилляции предсердий.
Рецензенты:
Довгалевский П.Я., д.м.н., профессор, директор Саратовского научно-исследовательского института кардиологии ГБОУ ВПО «Саратовский ГМУ им. В.И. Разумовского» Минздрава России, г. Саратов;
Козлова И.В., д.м.н., профессор, заведующая кафедрой терапии педиатрического и стоматологического факультетов ГБОУ ВПО «Саратовский ГМУ им. В.И. Разумовского» Минздрава России, г. Саратов.
Как влияет щитовидная железа на работу сердца

При некоторых болезнях щитовидной железы эндокринолог назначает пациенту консультацию кардиолога. Многие игнорируют эти рекомендации, не зная, как щитовидка влияет на сердце. В дальнейшем больным приходится сталкиваться с патологиями сердечно-сосудистой системы. Предотвратить их можно своевременной профилактикой и обследованиями. Диагностика выявляет еще на ранних стадиях отклонения, вызванные дефектами щитовидной железы.
Взаимосвязь щитовидки и сердца
Функция сердца – обеспечивать кровоснабжение всех органов и систем. Оно является частью сердечно-сосудистой системы и располагается в центре грудной клетки.
Щитовидная железа размещена на шее в районе адамова яблока. Ее функция – синтез трийодтиронина (Т3) и тироксина (Т4). Она является частью эндокринной системы.
Органы, принадлежащие к разным системам, связаны друг с другом общими обменными процессами. Как влияет на сердце щитовидная железа, зависит от дисбаланса в работе органа и соотношения производимых гормонов.
 Обменные нарушения провоцируют аритмии, сердечную недостаточность, а в тяжелых случаях вызывают патологии, приводящие к летальному исходу.
Обменные нарушения провоцируют аритмии, сердечную недостаточность, а в тяжелых случаях вызывают патологии, приводящие к летальному исходу.
Болезни щитовидной железы, провоцирующие сердечные патологии
Влияние щитовидной железы на сердце возникает из-за недостатка или избытка трийодтиронина. Это активный тиреоидный гормон, содержащий три атома йода. Воздействуя на сердце, он:
- Регулирует обмен глюкозы в клетках органа.
- Обеспечивает проводимость реакции миокарда на воздействие катехоламинов – гормонов, которые вырабатываются надпочечниками при эмоциональных нагрузках. К числу катехоламинов относятся адреналин, норадреналин, дофамин и др.
- Усиливает обменные процессы, вызывая расщепление жира, повышенную потребность в кислороде, разрушение протеинов.
- Регулирует работу миокарда при нагрузках, усиливает рост его тканей.
Нарушение любого из этих процессов приводит к снижению качества жизни человека, необходимости ограничивать нагрузки и лечить симптомы болезней.
Тиреотоксикоз
Связь тахикардии и щитовидки прослеживается при тиреотоксикозе. При этой болезни в щитовидной железе усиливается выработка трийодтиронина. Большинство пациентов с диагнозом страдают от тиреотоксической кардиомиопатии. Обнаружить патологию сложно из-за ее симптомов, которые причисляются к типичным признакам тиреотоксикоза или других патологий.
Избыток трийодтиронина приводит к таким проблемам:
- Повышенная нагрузка на миокард за счет увеличения чувствительности к катехоламинам. Эмоциональные всплески провоцируют чрезмерную реакцию со стороны сердечно-сосудистой системы.
- Слишком быстрое расщепление белка в миокарде, дистрофические изменения.
- Сердечная недостаточность из-за развития фиброзных процессов – замещения клеток миокарда соединительной тканью.
Пациенты с повышенной выработкой гормонов щитовидной железы, осложненной тиреотоксической кардиомиопатией, жалуются на такие проблемы:
- Общие симптомы – слабость, раздражительность, повышенная утомляемость.
- Признаки сердечной недостаточности – боль за грудиной, одышка при ходьбе, нарушения сердечного ритма, сердцебиение. На начальных этапах болезни подобное происходит только при эмоциональном потрясении, в дальнейшем аритмии появляются и в состоянии покоя.
- Отеки и головная боль. При нарушениях в работе сердца страдают почки – кровь подается с недостаточным давлением для фильтрации, поэтому часть жидкости остается в организме. Она в виде отеков распределяется по конечностям.
При обследовании выявляются отклонения от нормы:
- В размерах сердца, печени и селезенки.
- В сердечном ритме. Эти отклонения хорошо видны на кардиограмме.
- В специфических показателях. Увеличивается толщина стенок в камерах сердца, повышается разница между систолическим и диастолическим давлением, в сердце возникают посторонние шумы.
Тиреотоксическая кардиомиопатия проходит после нормализации функций щитовидной железы. До тех пор показано симптоматическое лечение – бета-блокаторы для отключения реакции на катехоламины, а также мочегонные средства для уменьшения отеков.
Недостаточность щитовидки
Снижение уровня гормонов щитовидной железы представляет опасность для сердца. Трийодтиронин регулирует липидный обмен в организме, при его дефиците повышается уровень холестерина. Длительный гипотиреоз щитовидной железы приводит к атеросклеротическим изменениям в сердце и сосудах.
Результат нехватки гормонов:
- Понижение частоты сердечных сокращений (менее 60 ударов в минуту в состоянии покоя).
- Понижение систолического артериального давления на фоне отсутствия изменений в диастолическом.
- Боли в груди, которые не связаны с физической нагрузкой.
При клиническом осмотре врач обнаруживает снижение объема крови, которую сердце выбрасывает в артерии. Также приглушаются сердечные тоны, а на рентгенографическом исследовании видны изменения в структуре камер, спровоцированные белковым дефицитом.
Опасен ли для сердца эутиреоз
Эутиреоз – особенное состояние, когда при болезнях щитовидной железы уровень ее гормонов остается в норме. Это часть картины аутоиммунного тиреоидита, диффузного токсического зоба.
При эутиреозе гормоны, влияющие на состояние сердца, вырабатываются щитовидной железой в норме. Поэтому никакого влияния на миокард патология не оказывает.
 Врачи направляют пациентов с эутиреозом щитовидной железы к кардиологу, поскольку это состояние временное. По мере прогресса болезней щитовидной железы уровень гормонов будет увеличиваться или уменьшаться, что скажется на состоянии сердца и сосудов.
Врачи направляют пациентов с эутиреозом щитовидной железы к кардиологу, поскольку это состояние временное. По мере прогресса болезней щитовидной железы уровень гормонов будет увеличиваться или уменьшаться, что скажется на состоянии сердца и сосудов.
Как предотвратить болезни сердца при проблемах с щитовидкой
Связь работы щитовидки и сердечного здоровья учитывается врачами-эндокринологами. При лечении дефицита или избытка гормонов щитовидной железы врач обязательно спросит пациента о проблемах с сердечной системой – болях за грудиной, нарушениях ритма, повышении или понижении артериального давления, пульса.
Если такие симптомы есть, необходимо честно отвечать на вопросы и не пренебрегать направлением к кардиологу. Сердечные патологии на ранних стадиях поддаются лечению лучше, чем хроническая сердечная недостаточность, спровоцированная дефектами в структуре органа.
Влияние щитовидной железы на сердце
Воздействие щитовидной железы на сердце
К лечению любых заболеваний необходимо приступать, когда они находятся на начальной стадии. Особенно данное высказывание справедливо относительно щитовидной железы. Её гиперактивность может привести к болезням других органов, в числе которых находится и сердце.
Сердце и щитовидка – есть ли связь между ними?
Когда щитовидная железа работает правильно, вы чувствуете себя хорошо. Если какая-либо из её функций даёт сбой, начинает страдать весь организм.
Количество кислорода в крови снижается, сердцу приходится прикладывать больше усилий в процессе работы. В итоге у человека появляется аритмия. Но опасна не только повышенная, но и пониженная выработка гормонов.
Влияние щитовидной железы на сердце в таком случае будет выражаться в виде замедленного сердцебиения. У больного может возникнуть барикардия.
Как влияет щитовидка на сердце?
Аритмия из-за щитовидной железы развивается довольно часто, но это не единственное отрицательное последствие при проблемах с продуцированием гормонов.
Если у пациента наблюдается недостаток тиреоидов, он может столкнуться со следующими проявлениями болезни:
- сердце бьется слишком медленно, в промежутках появляются дополнительные удары;
- барикардией, которая в тяжёлых формах приводит к остановке сердца;
- колебания артериального давления.
На начальных этапах, когда гормонов становится слишком мало, давление в организме падает. Человек чувствует постоянную усталость.
По мере прогрессирования гипотиреоза давление начнёт повышаться. В результате у человека может развиться атеросклероз сосудов или ишемическая болезнь сердца. При повышенной выработке тиреоидов картина следующая:
- сильная боль в груди, не выявляемая во время проведения ЭКГ;
- повышенное артериальное давление;
- тахикардия и аритмия, которые без медицинской коррекции могут привести к приступу или смерти.
При гипертиреозе может быть повышенным только пульсовое давление, а диастолические показатели будут оставаться в пределах нормы. Такое состояние чревато тем, что у больного начнёт развиваться быстро прогрессирующий атеросклероз, который приведёт к смерти.
Мерцательная аритмия сердца и щитовидная железа
Влияние гормонов щитовидной железы на сердце может быть, как положительным, так и отрицательным. Одним из негативных моментов является мерцательная аритмия. У пациентов с этим недугом чаще всего наблюдается тиреотоксикоз и тахикардия.
Болезнь характеризуется следующими признаками:
- беспорядочными ударами сердца, частота которых может превышать 300 за минуту;
- повышенное количество сокращений желудочков (100-120 ударов);
- сердечная недостаточность, если пациент старше 50 лет;
Кардиопатия и ишемия, если у человека наблюдается аритмия и щитовидка продолжает вырабатывать много гормонов, из скрытой формы переходят в активную.
Единственный способ предотвратить развитие критического состояния заключается в прохождении диагностики. Лечить недуг начнут после того, как пациент предоставит результаты анализов.
Как лечить щитовидку и сердце?
Если наблюдается недостаток конкретных гормонов, то врач может прописать их синтетические аналоги. В случае с повышенным продуцированием биологически активных веществ подобрать лечение несколько сложнее.
Лечение запущенных стадий гипертиреоза чаще всего хирургическое удаление. Врачи просто удаляют ту часть органа, которая наиболее активна. Если речь идёт о небольших отклонениях в уровне гормонов, то применяют медикаменты.
Как только придёт в норму уровень гормонов, что производит щитовидная железа и работа сердца нормализуется, пациент может прекратить приём медикаментов.
Не стоит заниматься самолечением, если обнаружили у себя сердечные боли и другие симптомы патологии. Следует сразу направиться к эндокринологу. Специалист даст направление на анализы, а после получения их результата подберёт медикаменты.