Синдром позвоночной артерии (СПА): симптомы и причины, методы лечения и прогноз жизни
С индром позвоночной артерии — это хроническое, реже острое расстройство кровообращения в головном мозгу по причине постепенного, неуклонного снижения скорости движения жидкой ткани по сосудам, локализованным в воротниковой области.
Они питают затылочную долю, потому как раз она и экстрапирамидная система, (мозжечок) страдают первыми.
Патологический процесс годами не обнаруживается, сопровождается минимальной клиникой.
И даже когда расстройство дает выраженные симптомы, люди редко обращаются к врачу. Списывая головные боли на усталость, потерю сознания на перемены погоды и т.д. Признаки неспецифичны, что и делает расстройство довольно сложным в плане раннего выявления.
Лечение консервативное, оперативное намного реже. Момент начала очень важен. Чем дольше прогрессирует и даже просто существует расстройство, тем сложнее проводить терапию.
«Кульминацией» отклонения выступает инсульт затылочной доли, возможно обширный с развитием тяжелого неврологического дефицита или смерти больного.
Механизм становления
Основу расстройства составляет один из возможных вариантов, влияющих на проходимость позвоночных артерий. Выделяют два основных направления:
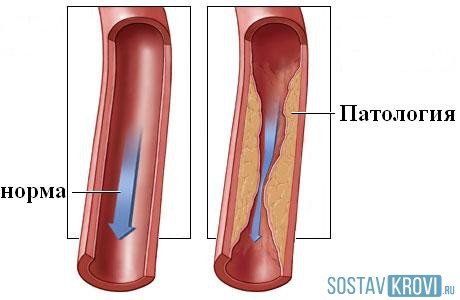
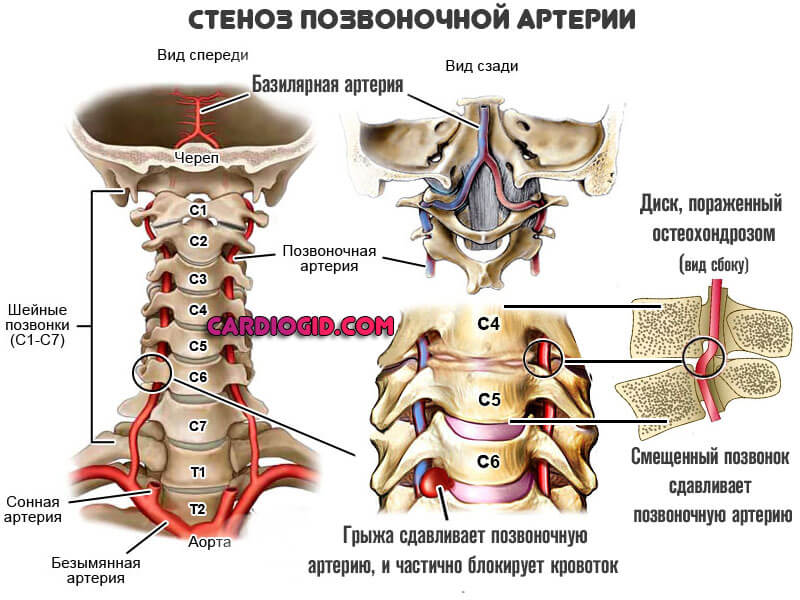
Первый и основной — стеноз. То есть сужение или спазм сосуда в результате двух групп причин.
- Вертеброгенных (связанных с позвоночником): межпозвоночная грыжа, шейный остеохондроз, увеличение остеофитов (наростов на шейных позвонках), воспалительные процессы в фасеточных суставах, травмирование позвонков приводят к сдавливанию артерий.
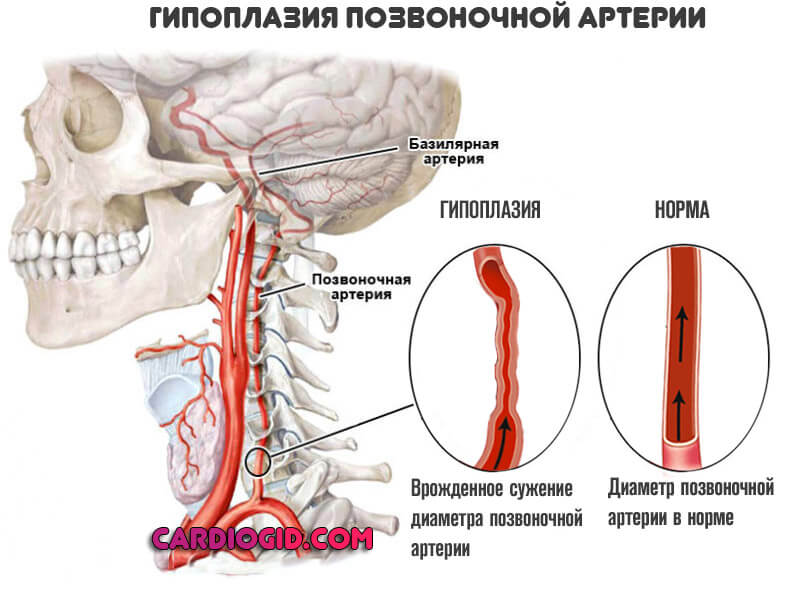
- Невертеброгенных (не связанных с позвоночником). Спазм позвоночной артерии встречается у пациентов курящих, злоупотребляющих спиртным или имеющих склонность к потреблению наркотиков.
Сужение просветов сосудов вследствие их гипоплазии (недоразвития), непрямолинейности хода ПА (чрезмерной извилистости). Реже в результате течения соматических эндокринных патологий и прочих.
Второй – отложение на стенках позвоночных артерий холестериновых бляшек. В результате длительного течения обменных нарушений.
Липиды (жиры) перемещаются по кровеносному руслу, радиально облепляют стенки, сужают просвет и не позволяют крови нормально циркулировать.
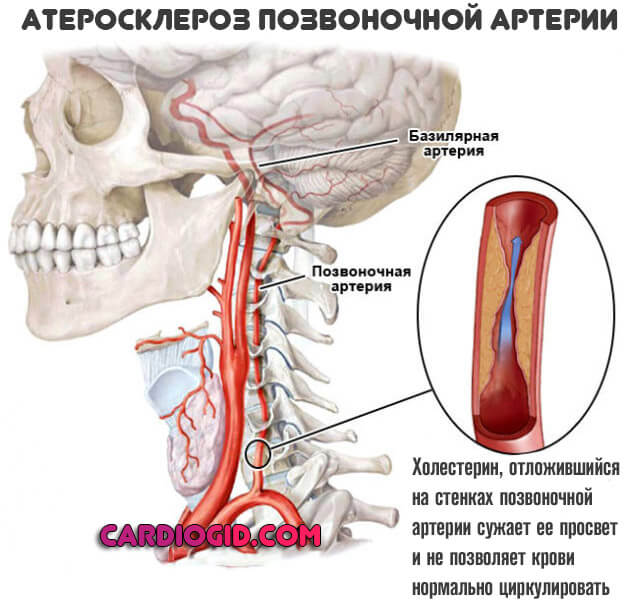
При длительном существовании атеросклероза (название самого диагноза) бляшки накапливают соли кальция, становятся твердыми как камень. Удалить их на этой этапе можно только хирургическими методами.
Третий — закупорка сосуда тромбом . Дальше многое зависит от степени обструкции. До 20% — симптоматика минимальная, до 50% — выраженная, вплоть до острого состояния, свыше 80% — не избежать инсульта обширного типа и летального исхода.
Все три клинических варианта встречаются часто, но неодинаково. На первом месте сужение, на втором — атеросклероз, на третьем — тромбоэмболия.
Церебральные структуры недополучают кислорода и полезных веществ. Отсюда неврологические симптомы.
Первым страдает мозжечок, возможно стремительное отмирание его тканей и развитие стойкой слепоты. Полной или частичной.
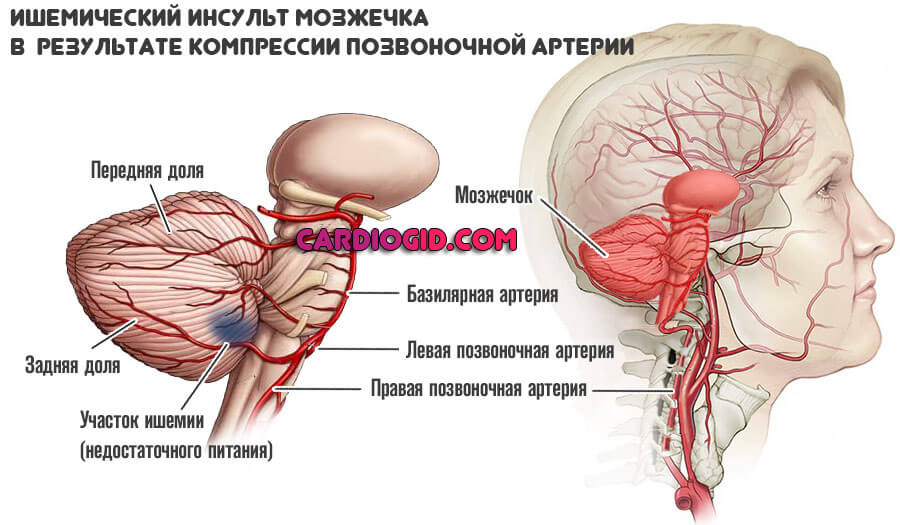
Инвалидность оказывается наиболее вероятным исходом, смерть возможна, но далеко не обязательна.
Патологический процесс может протекать без выраженной клиники при формальной полной сохранности деструктивных расстройств.
То есть человек прямой дорогой идет к тяжелому итогу, даже не подозревая об этом. На полное развитие патологии в случае хронического течения уходит не один год.
Классификация
Типизация синдрома позвоночной артерии (сокращенно СПА) проводится как по тяжести клинических проявлений, так и по формам расстройства, основному органическому происхождению отклонения.
Второй критерий позволяет выделить 4 разновидности болезни:
- Ангиоспастическую. Происходит сужение позвоночных артерий c ухудшением кровотока. На фоне чего развивается подобное — нужно выяснять отдельно с помощью инструментальных исследований.
- Компрессионную. Считается одной из основных. Суть патологического процесса в пережатии позвоночной артерии сторонними объектами.
В подавляющем большинстве случаев речь идет о мышцах в спазмированном состоянии.
Обычное дело для пациентов, страдающих остеохондрозом, спортсменов, людей длительно находящихся в положении лежа или отдыхающих на неудобной подушке.
- Ирритативную. Суть заключается в нарушении иннервации сосудов. Передается аномальный сигнал, который и провоцирует стеноз позвоночных артерий. Встречается такой вариант примерно в 10% случаев. Трудно поддается диагностике и отграничению от прочих форм расстройства.
- Смешанная разновидность. Обнаружить суть патологического процесса еще труднее. Требуется всесторонняя диагностика.
Первый же критерий подходит скорее для стадирования расстройства.
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Возможно подразделение расстройства на функциональное и органическое (разница в стойкости проявлений).
Клинические варианты синдрома и симптомы
Выделяют порядка 10 форм патологического процесса. Их не стоит отграничивать друг от друга жестко, потому как чистые разновидности встречаются исключительно редко.
Много чаще имеет место сочетание отдельных симптомов из каждой группы, собирается интересный «конструктор» из клинических признаков. Подобная типизация имеет скорее теоретическое значение.
Синдром Барре-Льеу
Неврологические проявления довольно скудные, малые по интенсивности.
- Головная боль. Слабая или чуть выше, но мучительная, длительная. Плохо снимается препаратами или вообще не поддается коррекции подручными средствами. Купируется на небольшой срок. Сопровождает больного почти всегда.
- Шум в ушах, ощущение звона. Нарушения слуха другого типа, падение восприятия звуков.
- Фотопсии. Вспышки в поле зрения, которые выглядят как яркие точки или простейшие геометрические фигуры.
Дроп-атаки
Сопровождаются опасными признаками:
Резкое нарушение проведения нервного импульса, в результате дисфункции экстрапирамидной системы, мозжечка.
Проявляется параличом тела. Голова запрокидывается, человек не может управлять собственными конечностями. Тонус мышц максимальный.
Дальше следует падение. Это опасно, потому как вероятно получение травм, несовместимых с жизнью.
Шейная или базилярная мигрень
Мало отличается от классической формы. Имеет сосудистой происхождение. Среди типичных признаков:
- Развитие ауры. Предшествующих основному приступу симптомов. Вроде выпадения участков полей зрения, появления мерцательной скотомы (область формирования ярких искорок в зоне видимости).
- Головная боль в затылке. Сильная ,невыносимая. Может спровоцировать рефлекторную неоднократную рвоту. Человек занимает вынужденное положение, чтобы как-то смягчить дискомфорт.
- Нарушение речи. Язык заплетается, управляемость мимической мускулатуры падает.
- Сильное головокружение. Ориентироваться в пространстве невозможно.
Вестибуло-атактический синдром
Сопровождается неспецифическими моментами.
- Нарушение нормального равновесия. Отсюда шаткость походки.
- Потемнение в глазах после резкой перемены положения тела и внезапно, спонтанно.
Тошнота, рвота. - Необъяснимые скачки артериального давления. Преимущественно показатели находятся на отметках ниже нормы.
- Рост числа сердечных сокращений. Тахикардия. Рефлекторная реакция организма на недостаточность питания церебральных структур.
Преходящее нарушение мозгового кровообращения
Транзиторная ишемическая атака, если говорить по-другому. Еще одно наименование — микроинсульт, что не соответствует действительности. Некроза, отмирания тканей нет.
- Дисфагия (невозможность глотать).
- Снижение силы голоса вплоть до полной его потери.
- Двоение в глазах, монокулярная и тотальная слепота.
- Тошнота, рвота.
- Головная боль, невозможность ориентироваться в пространстве.
- Длительность симптомов от пары минут до нескольких часов. Затем все спонтанно возвращается в норму.
Синдром кохлеовестибулярный
Преимущественная клиническая характеристика — нарушение слуха вплоть до его полного исчезновения. По мере прогрессирования возможно покачивание при ходьбе.
Вегетативный синдром
- Нарушения сна. По типу частых ночных пробуждений.
- Повышенная тревожность.
- Потливость или гипергидроз, сменяющийся зябкостью, ощущением холода.
- Бледность кожных покровов.
- Падение уровня артериального давления.
Проявления возникают спонтанно. В качестве отдельных приступов. Эпизод длится от 10 до 40 минут.
Регрессирует сам. Затем все повторяется. Частота разная. От 1 раза в неделю до нескольких в сутки.
Офтальмологический синдром
Сопровождаются скотомами (выпадение полей зрения, выглядят как черные статичные пятна), транзиторной (преходящей) слепотой, снижением остроты, цветовосприятия. Также возможно слезотечение, быстрая утомляемость.
Синкопальный синдром
Долго спазм позвоночных артерий с подобным признаком не считался самостоятельным диагнозом.
Суть расстройства заключается в кратковременной потере сознания или развитии предобморочного состояния при резком повороте головы или нахождении в неудобной статичной позе.
Другое название — синдром Унтерхарншайдта по имени первооткрывателя. В остальные моменты симптомы отсутствуют.
Психические расстройства
Тревожность, ипохондрия, обсессивно-компульсивный невроз, депрессия. Возможно выборочное «обострение» отдельных характеристик и качеств личности человека. Обычно негативных: агрессивность, плаксивость, обидчивость, сварливость.
Симптомы выявляются для оценки полной картины состояния. Без этого в выборе тактики терапии не обойтись.
Причины
В подавляющем большинстве случаев речь идет о двух негативных состояниях.
- Остеохондроз шейного отдела позвоночника. Хроническое дегенеративно-дистрофическое заболевание опорно-двигательного аппарата. Сопровождается нестабильностью костных тканей, воспалительными процессами и постоянной или регулярной компрессией нервных окончаний, сосудов около позвоночника.
- Миозиты, хронические спазмы мускулатуры на уровне шеи. Здесь расположены мощные мышцы. В результате неудобного положения во время сна, малоподвижного образа жизни, неверной позы при сидении развивается хронический спазм. Его трудно снять своими силами. Если не невозможно. Требуется помощь специалистов: как минимум ортопеда, массажиста и врача ЛФК, также, скорее всего, физиотерапевта.
- Чуть реже встречаются прочие причины. Среди которых грыжи шейного отдела позвоночника, курение, потребление спиртного в неумеренных количествах, наркотическая зависимость, гиподинамия, артериальная гипертензия.
В долгосрочной перспективе таким неожиданным образом сказываются некоторые застарелые травмы позвоночного столба.
Диагностика
Проводится под тщательным контролем ортопеда или травматолога. Доктора оценивают сам опорно-двигательный аппарат в системе с окружающими тканями.
Но их одних недостаточно, потому как проблема междисциплинарная. Также требуется консультация невролога или даже профильного хирурга (сосудистого).
- Устный опрос и сбор анамнеза жизни. Все жалобы и важные моменты фиксируются.
- Проверка рефлексов, функциональные тесты. Дают возможность чуть не с первого взгляда заподозрить болезнь. Для этого требуется определенный опыт.
- Рентгенография шейного отдела позвоночника, в том числе с нагрузкой. Используется для оценки анатомических структур.
- Допплерография сосудов шеи. Основная и наиболее действенная методика. Снижение кровотока по позвоночным артериям почти в 100% случаев однозначно указывает на развитие рассматриваемого патологического процесса или на его длительное существование. Зависит от полученных данных.
- Также оценивается кровоток в структурах головного мозга (дуплексное сканирование).
- Ангиография.
- КТ или МРТ.
Лабораторные тесты неинформативны. Потому к ним не прибегают почти никогда. Разве что оценить соединения липидного спектра в ходе биохимии, если предполагаемая причина синдрома позвоночной артерии кроется в атеросклерозе с отложением холестерина на стенках сосудов.
Лечение
Терапия консервативная. К операции не прибегают, не считая крайних случаев, когда есть показания и это обосновано.
Назначаются лекарства нескольких групп:
- Ангиопротекторы . Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока : Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Хирургические методы назначаются в крайних случаях. Основное показание — межпозвоночные грыжи. Также операция проводится при некоторых видах нестабильности столба, если речь о запущенном случае.
Помимо препаратов назначают массаж (кроме тех ситуаций, когда есть грыжи), ЛФК, физиотерапию.
Лечение синдрома позвоночной артерии продолжается от 3 до 12 месяцев.
Прогноз
На полное излечение рассчитывать не приходится. Потому как наблюдаются необратимые изменения анатомического плана в позвоночнике. Но есть все шансы добиться тотальной компенсации при проводимом регулярно лечении.
Вероятность выживания — 98%, сохранения трудоспособности — 78% с некоторыми ограничениями и исключая физические виды активности.
Возможные последствия
Самое грозное из осложнений синдрома позвоночной артерии — ишемический инсульт. Он затрагивает затылочную область.
Редко провоцирует летальный исход (примерно в 20% случаев, что мало для такого опасного состояния).
Неврологический дефицит — слепота, невозможность ориентироваться в пространстве при поражении мозжечка, потеря координации. Доводить до такого не стоит, все в руках человека.
В заключение
Синдром вертебральной (позвоночной) артерии — опасный патологический процесс, затрагивающий как опорно-двигательный аппарат, так и сосуды, нервную систему. Требуется напряжение сил нескольких докторов.
Шансы на восстановление хорошие даже на запущенных стадиях. Медлить с обращением в больницу не стоит, при первых же симптомах лучше проявить бдительность.
Непрямолинейность хода позвоночных артерий

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.

Непрямолинейность позвоночных артерий зачастую определяется при проведении сканирования или дуплексного обследования кровеносных церебральных сосудов. Эта патология очень опасна в плане развития транзиторного или постоянного нарушения мозгового кровообращения. Пациенты испытывают серьезные трудности с умственной работоспособностью, возникают перепады настроения, может формироваться вторичный гипертензивный синдром.
Непрямолинейность хода позвоночных артерий всегда является следствием патологии позвоночного столба в шейном отделе. Это может быть искривление, ротация тела позвонка, деструкция межпозвоночных дисков на фоне длительно протекающего остеохондроза, отложение солей кальция и многие другие заболевания. Нормальный ход позвоночной артерии обеспечивается анатомическим строением шейных позвонков, в которых есть специальные отверстия под эти кровеносные сосуды. Они надежно защищены от внешнего травмирующего воздействия. Однако при деформации тел позвонков или разделяющей их хрящевой ткани фиброзного кольца межпозвоночного диска возникает серьезная деформация и искривление.
Любая деформация хода позвоночных артерий приводит к серьезным последствиям, проявляющимся различными церебральными симптомами. О том, как распознать недуг, диагностировать и вылечить без хирургического вмешательства с помощью методик мануальной терапии, поговорим в этом материале.
Непрямолинейный (неровный) ход позвоночных артерий: что это такое?
Для начала разберемся, что это такое, непрямолинейный ход позвоночных артерий и к чему это состояние может привести в конечном итоге. Как правило, подобное заключение пациент может увидеть в расшифровке результатов проводимого дуплексного сканирования кровеносных церебральных сосудов. Либо такое заключение может быть дано по результатам УЗ допплерографии. В спорных случаях показано МРТ исследование структур шейного отдела позвоночника и головного мозга.
Неровный ход позвоночных артерий может появиться в результате изменения пути их проведения. Они анатомически располагаются в структуре шейных позвонков в специальных овальных отверстиях. При нормальном положении тел позвонков сохраняет физиологичный путь. Но, если наблюдается искривление позвоночника, смещение тел позвонков, разрушение межпозвоночного хрящевого диска, то возникают препятствия на пути хода позвоночных артерий. Они изгибаются и теряют свой проходимость. Это приводит к нарушению кровоснабжения задних (затылочных) структур головного мозга.
Патогенез развития патологии заключается в следующих факторах негативного влияния:
- на фоне остеохондроза шейного отдела происходит нарушение циркуляции крови в окружающих мышечных структурах;
- в результате этого нарушается диффузное питание хрящевой ткани фиброзного кольца межпозвоночного диска;
- оно уменьшается по высоте и происходит увеличение его площади (стадия протрузии);
- за счет данного изменения нарушается физиологическое положение тел соседних позвонков;
- ход позвоночной артерии деформируется;
- в дальнейшем возникает вторичный процесс отложения солей кальция в местах травмирования костной ткани тел позвонков;
- это в еще большей степени усугубляет течение патологии.
Унковертебральный артроз, спондилоартроз и болезнь Бехтерева являются сопутствующими факторами риска развития деформации хода позвоночной артерии. Если своевременно после обнаружения подобного диагностического признака не начать лечение, то в скором времени сформируется полноценный синдром позвоночной артерии. Это заболевание сопряжено с изменением внутричерепного давления, резким ухудшением процесса кровоснабжения церебральных структур и увеличением риска развития острого нарушения мозгового кровообращения по ишемическому типу (инсульт).
Как проявляется непрямолинейность хода позвоночных артерий между поперечными отростками?
Важно знать о том, как проявляется непрямолинейность хода позвоночных артерий между поперечными отростками, какие клинические признаки могут указывать на наличие подобного патологического изменения. Чаще всего развивается непрямолинейность хода обеих позвоночных артерий одновременно, что обусловлено анатомическими особенностями. Очень редко одностороння патология развивается после серьезной травмы шейного отдела позвоночника с разрастание костной мозоли.
В большинстве же случаев диагностируется патологическая деформация одновременно с обеих сторон. Это вызывает тотальное снижение кровотока сразу с двух сторон, что сложно не заметить по клиническим признакам. Если деформация хода позвоночной артерии развивается только с одной стороны, то возникает компенсаторная реакция по усилению кровотока во втором кровеносном сосуде. Увидеть клинически патологию в данной ситуации будет очень сложно, поскольку симптомов недостаточности церебрального кровообращения не будет. Возможна лишь случайная функциональная диагностика при проведении дуплексного сканирования сосудов по совершенно другому поводу.
Типичные симптомы непрямолинейности хода позвоночных артерий включают в себя следующие проявления:
- ломящие и распирающие боли в области затылочной части головы;
- ощущение сильного давления изнутри на костные структуры черепа в области затылка;
- регулярно возникающие сильные боли в области воротниковой зоны и шеи, связанные с длительным статическим напряжением мышц;
- ортостатическое головокружение и развитие предобморочного состояния при резком подъеме из положения сидя или лежа;
- немотивированные подъемы артериального давления, не поддающиеся стандартной фармакологической коррекции препаратами;
- повышение внутричерепного давления без видимых на это причин;
- снижение умственной работоспособности и ощущение постоянной сонливости, отсутствие свежести в утренние часы после пробуждения;
- носовые кровотечения и приступы тошноты, не связанные с приемом пищи и заболеваниями органов пищеварения;
- ощущение слабости в верхних и нижних конечностях, не связанное с физическими нагрузками и их интенсивностью;
- снижение остроты слуха и зрения;
- присутствие посторонних шумов в ушах;
- мелькание мушек или кругов перед глазами.
При серьезной деформации хода позвоночных артерий возможно развитие спинального типа инсульта (острого нарушения мозгового кровообращения). Подобная патология может развиваться даже у лиц молодого возраста (30 – 45 лет). Типичные признаки – шаткость походки, изменение мимики лица, отклонение языка в одну из сторон, паралич конечностей с правой или с левой стороны, нарушение речевой функции и т.д. Требуется немедленная медицинская помощь и помещение пациента в специальный сосудистый или неврологический стационар. Данное состояние является угрожающим жизни.
Умеренная и выраженная непрямолинейность хода позвоночных артерий
На ранних стадиях остеохондроза может определяться умеренная непрямолинейность хода позвоночных артерий, она не дает серьезных клинических проявлений. Однако своевременно назначенное и проведённое лечение позволит остановить развитие патологии и исключит опасность возникновения инсульта в будущем.
Выраженная непрямолинейность хода позвоночных артерий редко бывает связана с невертеброгенными причинами. В большинстве клинических случаев она провоцируется разрушением межпозвоночного хрящевого диска, деформацией унковертебральных суставов или воспалительными реакциями на фоне болезни Бехтерева.
Длительный спазм мышц шеи и воротниковой зоны может приводить к временной дисфункции. Поэтому часто у лиц, занятых сидячими видами труда в конце рабочего дня развивается синдром головной боли напряжения. Он связан с тем, что статически напряженные мышцы оказывают сдавливающее влияние на задние позвоночные артерии. Они не пропускают достаточное количество крови к задним церебральным структурам. Это вызывает увеличение внутричерепного давления с компенсаторной целью. Человек испытывает приступ мигрени. После небольшой прогулки на свежем воздухе все симптомы исчезают без следа.
При выраженной непрямолинейности хода артерий возникает угроза частых транзиторных атак ишемического характера. Поэтому, при появлении типичной затылочного головной боли, головокружения, повышенной умственной утомляемости срочно обратитесь к неврологу.
Записаться к этому специалисту на бесплатную консультацию можно в нашей клинике мануальной терапии. Для каждого пациента первый прием предоставляется совершенно бесплатно. Позвоните нам и запишитесь на консультацию невролога в любое удобное для вас время.
Лечение нарушения хорда позвоночных артерий (извитость и непрямолинейность)
Эффективное лечение непрямолинейности хода позвоночных артерий без хирургического вмешательства возможно только на ранних стадиях. Терапия всегда связана с тем, чтобы устранить то заболевание, которое спровоцировало извитость хода позвоночных артерий и привело к нарушению мозгового кровоснабжения.
В нашей клинике мануальной терапии лечение пациента начинается с проведения детального обследования. Врач проводит осмотр, собирает анамнез, ставит точный диагноз и вычленяет потенциальные причины патологии. Затем назначается индивидуальный курс лечения.
Он направлен на то, чтобы устранить причину, вызвавшую нарушение хода позвоночных артерий, восстановить их проходимость и улучшить кровоснабжение задних церебральных структур.
Применяются следующие методики манулаьного воздействия:
- тракционное вытяжение позвоночного столба, создающее условия для восстановления хрящевой ткани межпозвоночного диска и устраняющее компрессию с корешковых нервов;
- остеопатию, предназначенную для восстановления нормального кровоснабжения и движения энергетических потоков по тканям;
- массаж, оказывающий расслабляющее воздействие на мышечные структуры и улучшающий проходимость задних позвоночных артерий;
- кинезитерапию и лечебную гимнастику, улучшающие состояние мышечного каркаса тела человека, усиливающие кровоснабжение всех тканей;
- рефлексотерапию, предназначенную для активации скрытых резервов человеческого организма.
При необходимости может назначаться терапия лазером, электромиостимуляция и многие другие виды лечебного воздействия.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Синдром позвоночных артерий

Головная боль, головокружение, шум в ушах, мушки перед глазами… Это не что иное, как признаки синдрома позвоночной артерии — заболевания, при котором страдает кровообращение заднебоковых отделов мозга.
Лечить патологию необходимо, так как она может привести к раннему развитию ишемического инсульта.
Терапевтические меры должны быть комплексными.
Что это такое? ↑
Это сочетание симптомов, которые возникают при уменьшении просвета вышеуказанного сосуда и компрессионного воздействия на окружающее его нервное сплетение.
Для того, чтобы разобраться в том, как развивается синдром, рассмотрим топографическую анатомию позвоночных сосудов.

Всего подключичных артерии – две.
Они отходят из подключичных артерий с каждой стороны, направляются к 6 шейному позвонку, входят в канал, образованный поперечными отростками шейных позвонков, идут в нем до большого затылочного отверстия.
При костной патологии этого отдела данные сосуды страдают почти всегда.
В полости черепа они сливаются воедино, образуя базилярную артерию, которая питает такие структуры:
- ствол мозга;
- мозжечок;
- отделы височных долей;
- черепно-мозговые нервы;
- внутреннее ухо.
На них приходится всего 15-30% притока крови (остальной обеспечивают сонные артерии).
При их поражении появляются симптомы повреждения всех тех структур, которые они кровоснабжают.
Позвоночная артерия делится на такие сегменты (они обозначаются на УЗИ римскими цифрами):
- I – от отделения ее от подключичной артерии до входа в костный канал;
- II – от 6 до 2 позвонка;
- III – от места выхода из 6-го позвонка до входа в полость черепа. Именно здесь находятся изгибы артерии, то есть это место опасно тем, что в нем могут скапливаться тромбы и атеросклеротические бляшки, перекрывая ток крови;
- IV – от момента вхождения артерии в полость черепа до слияния двух позвоночных артерий.
Большая часть позвоночной артерии проходит в подвижном канале из позвонков и их отростков.

В этом же канале проходит симпатический нерв (нерв Франка), который оплетает артерию со всех сторон.
На уровне I-II шейного позвонков артерия остается прикрытой только мягкими тканями (в основном, это нижняя косая мышца живота).
Основные симптомы ↑
Начинается заболевание с того, что у человека появляются выраженные головные боли.
Они бывают связаны с вынужденным неудобным положением головы в дневное время или во время сна, охлаждением или травмой шеи.
Боль еще называют «шейной мигренью» — она имеет такие характеристики:
- распространяется от шеи через затылок к вискам;
- изменяется в зависимости от движений головой (в некоторых ее положениях может совсем проходить);
- ощущается болезненность при прощупывании позвонков шейного отдела;
- характер может быть любым: пульсирующий, стреляющий, распирающий, стягивающий;
- длительность приступа может быть любой: от минут до нескольких часов;
- сопровождается другими симптомами, описанными ниже.

Головокружение
Оно чаще всего возникает после сна, особенно если человек отдыхал на высокой подушке, но может развиваться и в течение дня, продолжается от нескольких минут до часов.
Сопровождается нарушениями зрения, слуха, шумом в ушах. Некоторые пациенты характеризуют свои ощущения как «голова куда-то ушла».
При этом симптоме воротник Шанца служит способом дифференциальной диагностики: если его ношение устраняет головокружение, значит, речь идет именно о синдроме позвоночной артерии.

Фото: воротник Шанца
Шум в ушах
При данном синдроме большинство людей отмечает именно шум в обоих ушах.
Если же шумит только в одном ухе, то это возникает почти всегда – на стороне поражения, реже – с обратной стороны.
Данный симптом появляется в разные моменты, имеет различную выраженность, что зависит от состояния лабиринта внутреннего уха и тех структур, которые имеют к нему прямое отношение.
Для периода ремиссии характерен слабый и низкочастотный шум в ухе, перед началом приступа он усиливается, становится более высоким. Если синдром был вызван остеохондрозом шейного отдела, то такой шум чаще возникает ночью, в предутренние часы.
Характер шума меняется при поворотах головы.

Онемение
Может отмечаться онемение части лица (особенно вокруг рта), шеи, одной или обоих верхних конечностей.
Это связано с нарушением кровоснабжения определенных участков.
Обморок
Если синдром был вызван стенозированием одной или двух позвоночных артерий, потеря сознания бывает обусловлена переразгибанием головы в течение длительного времени.
Причина этого состояния – вертебро-базилярная недостаточность.
Перед таким обмороком обычно появляется один из следующих симптомов:
- головокружение;
- неустойчивость;
- онемение лица;
- нарушение речи;
- преходящая слепота на одном глазу.

Тошнота
В большинстве случаев тошнота и рвота являются симптомами-предвестниками заболевания.
В данном случае этот симптом не связан с повышением внутричерепного давления.
Депрессия
Возникает не сразу, обусловлена не только нарушением нормального кровоснабжения головного мозга, но и моральными причинами, когда человек устал от частых приступов головной боли, головокружения, постоянного шума в ушах.
Признаки синдрома при шейном остеохондрозе
Вследствие дегенеративных изменений в межпозвоночных дисках происходит смещение позвонков друг относительно друга.
В результате просвет позвоночной артерии уменьшается, задействуется также и симпатическое сплетение (нерв Франка).

Это вызывает развитие таких симптомов:
- головокружение;
- головная боль, которая обычно имеет пульсирующий или жгучий характер, распространяется от затылка до надбровья или виска. Такая боль обычно локализуется в одной половине головы, она усиливается при поворотах головы и шеи;
- шум в обоих ушах;
- ухудшение слуха;
- туман перед глазами;
- тошнота, рвота;
- колебания артериального давления в любую сторону;
- ощущение сердцебиения;
- могут быть боли в плече и руке с одной стороны;
- боль в глазах.
Причины возникновения ↑
Выделяют две основных группы причин:
Вертеброгенный синдром позвоночной артерии
Это такой, который связан с патологиями позвоночника.
Так, у детей заболевание зачастую может быть вызвано аномалиями развития позвонков, а также травмами шейного отдела. У взрослых же синдром развивается при травмах позвоночника, спазме шейный мышц, а также при дегенеративных его поражениях (при болезни Бехтерева, остеохондрозе) и некоторых видах опухолей.
Предпосылкой к развитию синдрома позвоночных артерий вертеброгенного характера являются анатомические особенности костного канала, в котором проходит обозначенная артерия.
Невертеброгенные причины (не связанные с патологиями позвоночника)
Эти причины делятся на три группы:
- окклюзирующие патологии артерий: артерииты, тромбозы, их атеросклеротическое поражение, эмболии;
- деформация сосудов: их перегибы, патологическая извитость, аномалии хода артерий;
- сдавление позвоночных артерий извне – спазмированными мышцами, аномально развившимися шейными ребрами, рубцами (например, после катетеризации сосудов или операций на шее).

У ребенка синдром развивается вследствие таких причин:
- аномальный ход артерий;
- врожденная патологическая извитость сосудов;
- травмы, в том числе и родовая;
- спазм мышц вследствие переохлаждения или кривошеи – врожденной или приобретенной, возникшей из-за различных причин.
Чем опасен синдром? ↑
Если заболевание не лечить или применять неадекватную терапию, могут развиться такие осложнения:
- Нарушение кровоснабжения большего или меньшего участка головного мозга. Вначале это вызывает только лишь преходящие неврологические нарушения: например, периодически и на короткое время речь становится невнятной, или «отнимается» рука или нога. Такая симптоматика, продолжающаяся до суток, называется транзиторной ишемической атакой. Если на такие симптомы не обращать внимания, развивается следующее осложнение.
- Инсульт. В этом случае он обычно носит ишемический характер. Возникает он из-за того, что какая-то из позвоночных артерий перекрывается извне или изнутри настолько, что этой крови становится недостаточно для нормального функционирования участка мозга, который она должна обеспечивать питанием.
- Физиологическая компенсация нарушения кровоснабжения мозга повышением перфузионного давления. Для этого главным этапом компенсации будет повышенное артериальное давление. Это приводит к развитию неблагоприятных последствий не только на мозг, но и на мышцу сердца, и на орган зрения.

Человек, у которого довольно часто наблюдаются головокружения, падения при сохраненном сознании, нарушения координации и равновесия, теряет трудоспособность и даже способность к самообслуживанию.
Синдром позвоночной артерии не всегда вызывает инсульт, но инвалидность из-за недостаточного кровоснабжения мозга возникает довольно часто.
Диагностика ↑
Заподозрить синдром позвоночной артерии – задача не только невропатолога, но и врача-терапевта.
Исходя из описания симптомов, а также данных осмотра (напряжение затылочных мышц, болезненность при надавливании на отростки шейных позвонков и кожу головы), врач ставит этот диагноз под вопросом, и направляет на инструментальное исследование.
Его проводят с помощью нескольких основных методов:
- Ультразвуковая допплерография. Она выглядит и проводится как обычное УЗИ, позволяет оценить анатомию, проходимость, скорость и характер кровотока в артериях. Именно это исследование является основополагающим для постановки данного диагноза.
- МРТ головного мозга. Позволяет оценить состояние кровоснабжения мозга, выявить участки лейкомаляции, ишемические очаги, постгипоксические кисты – то есть те осложнения, к которым могло привести нарушение трофики.
- Рентгенография шейного отдела. Помогает выявить костные причины развития заболевания.

Как лечить синдром позвоночной артерии? ↑
Терапия заболевания должна быть комплексной.
Только таким образом можно добиться эффекта.
Ношение воротника Шанца при этой патологии – обязательно.
Медикаментозное лечение
Оно включает в себя прием таких препаратов:
- Противовоспалительная терапия. Таблетки «Целебрекс», «Ибупром», «Нимесулид» призваны уменьшить болевой синдром, устранить воспаление, которое почти всегда сопровождает данную патологию.
- Улучшение венозного оттока. Оптимальный препарат – «L-лизин», но его вводят только капельно внутривенно. Также применяются препараты диосмина, троксерутина.
- Улучшение проходимости артериальных сосудов: «Агапурин», «Трентал».
- Нейропротективная терапия: «Сомазина», «Глиатиллин», «Сермион».
- Антигипоксические препараты: «Актовегин», «Мексидол».
- Ноотропы: «Пирацетам», «Луцетам», «Тиоцетам».
- При головокружении: «Бетагистин», «Бетасерк».

ЛФК и упражнения
Комплекс упражнений должен быть подобран врачом индивидуально, так как чрезмерная активность может только навредить, равно как и гиподинамия.
Так, могут применяться такие движения:
- Помощник кладет руку на лоб, пациент должен давить на нее. Сначала противодавление должно быть небольшим, с течением времени оно увеличивается.
- Противодавление рукой ассистента оказывается на затылок.
- Легкие и осторожные повороты головой в стороны с постепенным наращиванием амплитуды.
- Противодавление на боковые отделы головы. Вначале такие упражнения выполняются в положении пациента лежа, затем – сидя. Сила надавливания должна возрастать.
- Пожимание плечами.
- Кивание.
- Наклоны головы в стороны.
Видео: польза йоги
Массаж
Он назначается, начиная с подострого периода заболевания.
Основная его цель – расслабить напряженные мышцы шеи, что поможет уменьшить компрессию (сдавливание) позвоночных артерий.
Непрофессиональное выполнение массажных техник может привести к развитию очень серьезных и опасных для жизни осложнений: тромбоэмболии легочной артерии, полному пережатию сосудов шеи с развитием синкопального состояния или даже инсульту.
Операция
В случае неэффективности медикаментозного и физиотерапевтического лечения, а также, когда артерии сдавлены остеофитами, опухолями, без оперативного лечения не обойтись.
Проводятся такие операции в условиях нейрохирургических отделений: удаляются остеофиты, патологические костные и некостные образования.
Также может выполняться отдельный вид операции – периартериальная симпатэктомия.

Лечение в домашних условиях
Терапия включает в себя выполнение комплекса упражнений и препаратов, назначенных врачом.
Каких-либо действенных народных методов лечения этой патологии не существует.
Лечение при беременности
Оно включает в себя такие методики:
- ношение воротника Шанца;
- остеопатия;
- лечебная гимнастика, в том числе и упражнения НИШИ;
- аутогравитационная терапия – вытяжение, которое должно применяться только квалифицированными специалистами;
- мануальная терапия;
- массаж;
- физиотерапевтические методы лечения: магнитотерапия, фонофорез с гидрокортизоном, диадинамические токи.
Иглорефлексотерапия или электрофорез, так же, как и прием каких-либо препаратов, во время беременности противопоказаны.
Профилактика ↑
Профилактические меры заключаются в следующем:
- Выполнять упражнения для шеи и плечевого пояса каждый час: поднимать и опускать плечи, аккуратно двигать головой в разные стороны, выполнять упражнения с противодавлением собственной ладонью. Особенно это важно для тех, кто работает в сидячем положении.
- Спать на ортопедической подушке в любом положении, только не на животе, и не в положении с запрокинутой головой.
- Проходить курсы массажа шеи и воротниковой зоны раз в год – полгода.
- Лечение в санаториях, специализирующихся на неврологических заболеваниях.
Важно помнить, что синдром позвоночной артерии и алкоголь – вещи несовместимые.

При этом синдроме и так нарушено кровоснабжение участка мозга, а спиртные напитки будут еще больше усиливать синдром обкрадывания мозга.
Синдром и армия ↑
Берут ли в армию с этим заболеванием, зависит от того, насколько нарушена проходимость артерии, насколько вследствие этого страдает мозг:
- если при патологии отмечаются только головные боли, и проходимость артерии можно восстановить медикаментозно, то молодого человека могут взять в армию;
- при головокружениях, судорожных приступах, если уже были транзиторные ишемические атаки, в графу о воинской обязанности ставят «Не годен».
Таким образом, синдром позвоночной артерии – полиэтиологичная патология, которая имеет определенное сочетание симптомов.
Ее лечение должно быть комплексным.
Некоторые виды терапии общие при любой причине заболевания, другие же должны бороться непосредственно с ее этиологией.
Позвоночные артерии и их патологии

Изучение причин ишемии мозга позволило установить, что в 90% случаев она вызвана внечерепными артериями, подающими кровь в голову. Наибольшую часть патологических изменений образуют сонные, подключичные и позвоночные артерии (вертебральные).
Своевременное обнаружение сегмента, ответственного за снижение кровотока, позволяет предотвратить инсульт, применить наиболее результативный метод лечения.
Что говорит статистика?
Статистическая обработка данных, полученных при компьютерной томографии, показала, что почти у 1/3 пациентов (26% изолированно и 3% в комбинации с другими сосудами) с ишемическим инсультом основной очаг расположен в вертебробазилярной зоне ответственности или бассейне. Его образуют двусторонняя позвоночная артерия, переходящая в базиллярную (основную).
Согласно клиническим заключениям, транзиторные ишемические атаки в этой зоне происходят в 3–3,5 раза чаще, чем в других экстракраниальных участках кровоснабжения мозга.
Анатомические особенности вертебральных артерий
В норме по вертебральным артериям поступает в головной мозг 30% необходимого объема крови. Анатомия играет значительную роль в создании условий для сужения диаметра сосудов.
Позвоночная артерия ответвляется от подключичной ближе к центральной части внутреннего края лестничной мышцы на шее.
Важно, что до соседнего устья щитошейного ствола, тоже являющегося ветвью подключичной артерии, остается не более 1–1,5 см. Это создает дополнительный механизм «обкрадывания» (перераспределения крови) при гипоплазии или стенозе вертебральной артерии.
Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в защищенный костный канал, образованный остистыми отростками позвонков.
Принято выделять отделы или сегменты позвоночной артерии:
- I — весь участок от VI до II шейного позвонков, где сосуд выходит из отверстия;
- II — вне канала под углом 450 отклоняется кзади и идет к поперечному отростку первого шейного позвонка (атланту);
- III — пройдя сквозь отверстие атланта на его задней стороне артерия образует петли, их роль — предупреждение нарушения кровотока при повороте головы;
- IV — направляясь в большое затылочное отверстие, артерия находится внутри плотной связки, при окостенении вместилища или костных выростах на затылочной кости создаются условия для травматизации стенок сосуда во время движений в шейном отделе;
- V — внутри затылочного отверстия (интракраниальный сегмент) вертебральная артерия проходит сквозь твердую мозговую оболочку и укладывается на поверхность продолговатого мозга.
Особенностью является компенсаторное развитие кровообращения за счет вертебральной артерии с одной стороны, если пережата другая симметричная ветка. Асимметрия кровотока по позвоночным артериям нивелируется перетеканием крови через базиллярную артерию в неповрежденную часть.
Какая анатомическая патология встречается чаще всего?
20% случаев патологии вертебральных артерий приходится на аномалии развития:
- отхождение непосредственно от аорты;
- вхождение в костный позвоночный канал выше обычного (на уровне третьего-пятого шейных позвонков);
- смещение устья в сторону кнаружи.
Чаще поражения носят комбинированный характер и делятся на следующие варианты:
- до 34% приходится на совместное действие аномалий развития и экстравазальную компрессию мышцами;
- 39% составляют стенозы атеросклеротической и тромботической природы;
- максимальную часть — 57% — представляют сдавления различными смещениями позвонков в сочетании с атеросклерозом.
Основные причины и связь с локализацией повреждения
Все причины патологии позвоночных артерий делят на 2 большие группы:
Вертеброгенные обусловлены воздействием изменений позвоночника. В детском возрасте наиболее часто встречаются:
- аномалии развития;
- травмы в шейном отделе (включая полученную в родах);
- патологическое спазмирование мышц при сильном переохлаждении, кривошее.
У взрослых имеется больше связей с заболеваниями позвонков:
Травмы также имеют значение.
Невертеброгенные представлены тремя группами заболеваний :
- вызывающие стенозирование просвета артерий (воспалительные артерииты, тромбозы, атеросклероз, эмболии);
- способствующие нарушению формы и направления сосудов (перегибы, непрямолинейный ход от шестого до второго позвонка, повышенная извитость);
- как последствие сдавления снаружи (спазмированными мышцами, аномальными ребрами, рубцовой тканью в послеоперационном периоде).
Уровень сужения позвоночной артерии соотносится с причинами патологии.
Внутри костного канала из поперечных отростков позвонков опасными для сосуда могут быть:
- увеличенные крючковидные отростки;
- подвывихи в позвоночных суставах, приводящие к защемлению одной или обеих артерий;
- последствия спондилоартроза, разрастания суставных поверхностей;
- грыжи диска (встречаются редко).
При выходе из канала артерии препятствуют:
- слишком глубокая борозда над верхним краем атланта, которая формирует дополнительный костный канал (аномалия Кимерли);
- прижатие к телам позвонков спазмированной нижней косой мышцей головы;
- атеросклеротические бляшки (установлено, что внечерепные отделы артерии чаще поражаются атеросклерозом, чем внутренние);
- повышенная извитость и дополнительные перегибы образуются чаще на уровне первого-второго шейных позвонков, обычно сочетаются с аналогичными изменениями подключичных и сонных артерий.
Тромботические изменения в позвоночных артериях находят при аутопсии у 9% людей, перенесших сосудистые заболевания мозга. Как правило, им предшествует выраженный атеросклероз. Без атеросклеротических изменений тромбозу способствует развитие синдрома «обкрадывания» с обратными вихревыми потоками крови за счет подключичной артерии и других ее ветвей.
Как проявляется нарушенная проходимость позвоночных артерий?
Клинические признаки нарушения кровотока в вертебральных артериях зависят от таких факторов:
- состояние виллизиева круга;
- развитие сети коллатералей и анастомозов с подключичной артерией;
- темпы нарастания непроходимости.
Комбинация симптомов указывает на поражение определенной части мозга. Наиболее часто встречается ишемия бассейна:
- задней артерии мозга;
- зоны ствола или мозжечка (в остром и хроническом вариантах);
- ядер и черепных нервов, вызывающих вестибулярные расстройства.
Синдром «шейной» мигрени сопутствует шейному остеохондрозу, спондилезу. Характеризуется:
- типичными болями в затылке и шее, иррадиирующими до надглазничной области;
- обмороками;
- головокружением;
- шумом в ушах.
Вестибулярные кризы сопровождаются:
- выраженным головокружением, чувством вращения предметов;
- нистагмом глаз;
- нарушенным равновесием.
Атонически-адинамический синдром появляется при ишемии продолговатого мозга:
- резкое снижение тонуса мышц;
- невозможность самостоятельно стоять.
Зрительные расстройства из-за нарушения микроциркуляции глаз:
- пятна, точки, линии перед глазами;
- потемнение;
- преходящее выпадение полей зрения;
- ощущение вспышек в глазах (фотопсии), уменьшение видимых предметов (микропсии);
- оптические обманные феномены.
- Синдром преходящих тонических судорог в руках и ногах без потери сознания, при этом напрягаются мышцы-разгибатели и вытягиваются конечности. Симптом «перемежающейся хромоты» в руках наблюдается у 65% пациентов.
- Преходящие речевые расстройства, спазм жевательных мышц.
- Внезапное сокращение диафрагмы, что проявляется приступообразным кашлем, расширением зрачка на стороне поражения, повышенным слюноотделением, тахикардией.
Вне кризов невролог заметит у пациента отдельные негрубые очаговые симптомы, парез некоторых пар черепномозговых нервов.
Характеристика основных симптомов
Головные боли имеются у 73% больных. Носят стреляющий, стягивающий, пульсирующий характер.
- при пальпации шейных позвонков;
- после сна в неудобной позе;
- в результате местного охлаждения.
Головокружение чаще беспокоит утром после сна, сопровождается нарушенным слухом, зрением, ощущением шума в голове.
Такой признак, как шум в ушах, у большинства больных ощущается с обеих сторон.
Характерно усиление высоты слышимого шума при начале сосудистого криза и его понижение в межприступном периоде. Пациенты отмечают изменение в течение дня при остеохондрозе (усиливается ночью).
Онемение наблюдается на коже шеи, вокруг рта, на руках.
Обморочные состояния провоцируются переразгибанием головы назад. Обычно им предшествуют другие перечисленные проявления.
Тошноту и рвоту считают предвестниками криза.
Длительное течение заболевания вызывает психические изменения у пациентов, сопровождается депрессией.
В чем опасность нарушений?
Нарушенная проходимость позвоночных артерий в итоге вызывает ишемию разных участков головного мозга. Сосудистые кризы представляют собой варианты транзиторных ишемических атак. Отсутствие внимания к симптоматике и неправильное лечение способствуют в скором времени развитию «полноценного» ишемического инсульта с неблагоприятными последствиями: парезами, параличами, нарушением речи, зрения.
Как выявить патологию вертебральных артерий?
По наличию симптоматики, определению ее связи с движениями шеи подозрение о патологии вертебральных артерий возникает у врача общей практики или у терапевта. Вовремя направить к неврологу и на обследование — дело опыта.
- ультразвуковая допплерография — проводится оценка всех анатомических характеристик позвоночных артерий с обеих сторон, диаметра на протяжении, скорости волны кровотока, важна как способ определения резерва мозгового кровообращения;
- магниторезонансная томография головного мозга и сосудов шеи укажет на возникшие очаги с нарушенным кровоснабжением, образование кист, аневризм;
- по рентгенограмме шейного отдела позвоночника можно судить об участии патологических разрастаний костной ткани в защемлении вертебральных артерий;
- ангиография сосудов шеи проводится путем введения контрастного вещества в подключичную артерию. Методика информативна, но проводится только в специализированных отделениях.
Способы лечения
Одним из несложных способов лечения является постоянное ношение воротника Шанца. Кстати, он используется и для диагностики: если на фоне применения воротника пациент чувствует улучшение, это подтверждает связь с патологией позвоночных артерий.
Значение ЛФК и массажа
Редкие сосудистые кризы позволяют в лечении обойтись без сильнодействующих медикаментов. Для этого необходимо овладеть упражнениями лечебной физкультуры и массажными приемами.
Движения следует делать осторожно, в медленном темпе:
- повороты головы в стороны, сначала с небольшой амплитудой, постепенно увеличивая ее;
- давление на мяч лбом;
- кивки головой;
- пожимание плечами.
Массаж не проводится в остром периоде. Его основная задача — снять напряжение шейных мышц и уменьшить давление на артерии. Не рекомендуется доверять процедуру неопытному человеку.
Лечение медикаментами
В зависимости от причины сужения врач выбирает препараты:
- противовоспалительного действия (Нимесулид, Кеторол, Найзилат);
- для поддержания сосудистого тонуса понадобится Троксерутин и группа венотоников;
- предупредить тромбообразование можно с помощью Курантила, Трентала;
- при головокружении и вестибулярных расстройствах показаны Бетасерк, Бетагистин;
- для защиты мозга от ишемии необходимы нейропротекторы (Мексидол, Пирацетам, Глиатиллин).
Физиотерапевтические методики имеют те же цели, что и массаж, способствуют обезболиванию. Назначаются курсы:
- магнитотерапии,
- диадинамических токов,
- фонофореза с гидрокортизоном.
Иглорефлексотерапию и вытяжение можно применять только в специализированных центрах.
Когда необходимо оперативное вмешательство?
Первая операция по реконструкции вертебральной артерии проведена в 1956 году, а в 1959 году впервые был извлечен тромб из подключичной артерии с захватом русла позвоночного сосуда.
Оперируют пациентов в нейрохирургических отделениях. Производят удаление костных образований, опухоли, симпатических узлов (для устранения излишнего спазма).
Устранить аномальную извитость возможно только при ее локализации в I сегменте.
Профилактика кризов
При установленном диагнозе пациент в состоянии предупредить сосудистые кризы. Для этого необходимо:
- заниматься гимнастическими упражнениями;
- отучить себя спать на животе;
- проходить не реже двух раз в год курсы физиотерапии и массажа;
- приобрести ортопедическую подушку для обеспечения ровного положения шейного отдела позвоночника во время сна;
- носить воротник Шанца;
- избавиться от факторов сужения артерий (курения, приема алкоголя).
Клиника инсульта не обязательно вызывается внутримозговыми сосудами. Экстракраниальные нарушения всегда следует иметь в виду при постановке диагноза и назначении лечения. Такая тактика позволяет предупредить опасные для жизни осложнения.
SHEIA.RU
Патологическая Извитость Позвоночных Артерий (Деформация): Симптомы, Лечение
Симптомы и лечение извитости позвоночных артерий
Очень часто, лица, подверженные повышенному кровяному давлению и нейроциркуляторной дистонии, не знают главной причины заболевания. За патологией нередко стоит извитость позвоночных артерий, повышающая риск возникновения инсульта в несколько раз, ввиду ухудшения кровотока в жизненно важных сосудах.
Такие последствия способны нарушить деятельность мозга и всей ЦНС. Обычно, извитость позвоночных артерий является наследственным недугом и развивается, когда в составе артериальной ткани преимущественно эластичные волокна. В результате сосудистые стенки быстро изнашиваются, истончаются и деформируются.

Ситуация усугубляется, если человек страдает атеросклерозом. В этой ситуации на стенках образуются бляшки, снижающие общую проходимость сосудов. В свою очередь это провоцирует неправильный кровоток в головном мозгу и остальных органах тела. Обычно, изгиб никак не проявляется, и только со временем у больного происходит нарушение кровообращения.
В результате, если вовремя не диагностировать патологию, увеличивается угроза возникновения инсультов. Случается, что болезнь выявляется в ходе стандартного медицинского осмотра. В этом случае необходимо незамедлительно начать грамотное лечение.
Симптомы
Существует несколько разновидностей патологической извитости позвоночных артерий:
- S-образной. Изгиб образуется в результате удлинения артерий. В первое время это никак не сказывается на здоровье человека. Однако в дальнейшем, деформация усиливается, превращаясь в перегибы. А это уже серьезное нарушение, оказывающая негативное воздействие на функции кровоснабжения. Это можно сравнить со шлангом с водой. При его перегибе сразу в нескольких частях, нарушается обычный ход жидкости.
- Кинкинг – резкая деформация сосудов под острым углом. Данное нарушение обычно наблюдается уже при рождении, у ребенка с первых дней жизни начинаются проблемы с нормальным кровотоком в мозгу. В некоторых случаях становится следствием S-подобного изгиба после продолжительной гипертонии или склероза сосудов. Болезнь сопровождается сильной тошнотой, рвотой, общим ослаблением организма и головокружением. Кроме того, может ощущаться шум в ушах.
- Койлинг. Наличие извитостей в виде петель. Артерия изгибается особенным образом, формируя резкие перегибы. В этих местах кровообращение существенно ухудшается, снижается его скорость. Происходит внезапное проявление симптомов, в виде приступов.
Болезнь характеризуется такими проявлениями, как:
- чувство тяжести в голове, шум в ушах;
- боли резкого характера;
- блики и черные пятна перед глазами;
- непродолжительная потеря сознания;
- ухудшение координации движения;
- ощущение слабости в области рук;
- нарушение речи.
Выявить болезнь очень сложно, поскольку ее симптомы напоминают ряд других патологий сердца и сосудов.
Диагностика
Патологическая проблема данного вида артерий имеет непосредственное отношение к нарушению работы вестибулярного аппарата. В связи с эти у больных ухудшается или полностью теряется слух. Наблюдается постоянная тошнота, рвота, боли в области головы и частые мигрени.
Следствия нарушения кровотока проявляются достаточно резко и внезапно. Пациент может упасть в обморок прямо во время сна. В эти минуты происходит замедление дыхания. Человек может хаотично двигать руками и ногами. В состоянии бодрствования возникает потемнение перед глазами, головокружение и сильная слабость в нижних конечностях. Дополняются эти симптомы шумом в ушах.
Диагностировать извитость левой позвоночной артерии и правой позвоночной артерии может только врач – невролог. Специалист назначает разнообразные исследования, позволяющие разработать максимально эффективную схему лечения. Благодаря современным методам диагностики сегодня можно без проблем определить уровень искривления, степень износа сосудистых стенок, скорость кровотока.
В этих целях могут использоваться следующие способы:
- УЗ допплерография, позволяющая рассмотреть направления движения крови, ее скорость и уровень проходимости артерий.
- Компрессионные пробы, выявляющие ресурсы, необходимые для нормализации функции кровоснабжения. Кроме того эта диагностика помогает определить методы защиты головного мозга при неожиданном сосудистом пережатии.
- Дуплексное сканирование – позволяет увидеть стенки артерии, наличие сужений сосудов и других аномалий.
- Допплерография, определяющая показатель геодинамики мозга, служит основанием для проведения операции.
- Ангиография, являющая решающим поводом для хирургического вмешательства, позволяющего скорректировать деформированный сосуд слева или справ. Предварительно проводится МРТ.
Лечение
Такая патология, как искривленная артерия, устраняется исключительно при помощи хирургических методов. Операция проводится, когда являются сильные деформации геодинамики. Это достаточно сложная процедура, которая выполняется в специализированных медицинских учреждениях. Немаловажную роль в этом вопросе играет профессионализм хирургов, способных грамотно провести операцию с максимальной гарантией благоприятного исхода.
Основная цель врача заключается в коррекции извитости и устранении проблемы, нарушающие проходимость артерий – следствия стеноза либо бляшки, возникающей при атеросклерозе. В некоторых случаях сложность хирургической процедуры незначительная. Однако чаще всего, возникает необходимость в протезировании отдельных участок сосудов.
Для устранения стеноза применяются баллонные катетеры, расширяющие необходимые участки. Также используются металлические тенты, навсегда устанавливаемые в сосуд и предотвращающие его повторное сужение

Обычно, все неблагоприятные последствия нехватки кислорода в мозгу устраняются сразу по окончанию оперативного вмешательства. Следует знать, что для пациента существует риск, но абсолютно небольшой. Важно вовремя диагностировать заболевание, определить его причины и доказательства того, что именно деформация служит главным фактором ухудшения работы функции кровоснабжения.
Если во время обследования удалось установить обратное, в дальнейшем используются консервативное лечение. А человек, в подобной ситуации, в обязательном порядке ставятся на учет и находится под постоянным контролем лечащего специалиста.
Операция проводится, когда существует риск инсульта, в следствие изгиба сосуда первого. Во всех остальных ситуациях врач назначает терапевтический курс при помощи консервативных методов, исходя из симптоматики. Цель такого лечения – снизить кровяное давление и ликвидировать последствия нарушения вестибулярного аппарата.
Естественно, дефект невозможно полностью устранить, но качество жизни больного существенно улучшится. При этом, вводится ряд противопоказаний: исключить поднятие тяжестей, массаж пораженных участков и резкое движение головой.
Профилактика
Чтобы избежать возникновения такой проблемы, как деформированная артерия, рекомендуется соблюдать следующие меры:
- контролировать уровень холестерина в крови, исключить из ежедневного рациона вредную пищу (острую, соленую, жирную, жареную и пр.);
- избавиться от вредных привычек (никотиновая зависимость). Курение негативным образом сказывается на состояние сосудистых стенок, служит главной причиной образование бляшек и сужений артерий;
- контролировать вес тела. В этих целях применяются физические занятия для всех отделов позвоночника.
Кроме того, старайтесь не поднимать тяжелые предметы, ограничьте занятия профессиональным спортом. Также нельзя делать резкие вращения, повороты и наклоны головой.
Непрямолинейность хода позвоночных артерий
Симптомы и лечение извитости позвоночных артерий

Очень часто, лица, подверженные повышенному кровяному давлению и нейроциркуляторной дистонии, не знают главной причины заболевания. За патологией нередко стоит извитость позвоночных артерий, повышающая риск возникновения инсульта в несколько раз, ввиду ухудшения кровотока в жизненно важных сосудах.
Такие последствия способны нарушить деятельность мозга и всей ЦНС. Обычно, извитость позвоночных артерий является наследственным недугом и развивается, когда в составе артериальной ткани преимущественно эластичные волокна. В результате сосудистые стенки быстро изнашиваются, истончаются и деформируются.
Ситуация усугубляется, если человек страдает атеросклерозом. В этой ситуации на стенках образуются бляшки, снижающие общую проходимость сосудов. В свою очередь это провоцирует неправильный кровоток в головном мозгу и остальных органах тела. Обычно, изгиб никак не проявляется, и только со временем у больного происходит нарушение кровообращения.
В результате, если вовремя не диагностировать патологию, увеличивается угроза возникновения инсультов. Случается, что болезнь выявляется в ходе стандартного медицинского осмотра. В этом случае необходимо незамедлительно начать грамотное лечение.
Профилактика
Чтобы избежать возникновения такой проблемы, как деформированная артерия, рекомендуется соблюдать следующие меры:
- контролировать уровень холестерина в крови, исключить из ежедневного рациона вредную пищу (острую, соленую, жирную, жареную и пр.);
- избавиться от вредных привычек (никотиновая зависимость). Курение негативным образом сказывается на состояние сосудистых стенок, служит главной причиной образование бляшек и сужений артерий;
- контролировать вес тела. В этих целях применяются физические занятия для всех отделов позвоночника.
Кроме того, старайтесь не поднимать тяжелые предметы, ограничьте занятия профессиональным спортом. Также нельзя делать резкие вращения, повороты и наклоны головой.
Основы анатомии и физиологии
Кровь поступает в головной мозг по четырем крупным артериям: левой и правой общей сонным и левой и правой позвоночным. Стоит отметить, что 70-85% крови пропускают через себя именно сонные артерии, поэтому нарушение кровотока в них зачастую приводит к острым нарушениям мозгового кровообращения, то есть к ишемическим инсультам.
мозжечок, гипоталамус, мозолистое тело, средний мозг, частично – височную, теменную, затылочную доли, а также твердую мозговую оболочку задней черепной ямки. До вступления в полость черепа от позвоночной артерии отходят ветви, несущие кровь к спинному мозгу и его оболочкам. Следовательно, при нарушении кровотока в позвоночной артерии возникают симптомы, свидетельствующие о гипоксии (кислородном голодании) участков мозга, которые она питает.
Профилактика кризов
При установленном диагнозе пациент в состоянии предупредить сосудистые кризы. Для этого необходимо:
- заниматься гимнастическими упражнениями;
- отучить себя спать на животе;
- проходить не реже двух раз в год курсы физиотерапии и массажа;
- приобрести ортопедическую подушку для обеспечения ровного положения шейного отдела позвоночника во время сна;
- носить воротник Шанца;
- избавиться от факторов сужения артерий (курения, приема алкоголя).
Клиника инсульта не обязательно вызывается внутримозговыми сосудами. Экстракраниальные нарушения всегда следует иметь в виду при постановке диагноза и назначении лечения. Такая тактика позволяет предупредить опасные для жизни осложнения.
ЛСК слева – 19 см/с; ЛСК справа – 30 см/с.
3. В левой надключичной области лоцируется расширенная до 34 мм внутренняя яремная вена. Правая внутренняя яремная вена не расширена. Вены не расширены, проходимы, лоцируется фазный кровоток.
1. Атеросклероз внечерепных отделов брахиоцефальных артерий со стенозированием области каротидной бифуркации слева на 20%, устья правой внутренней сонной артерии на 30%.
2. Непрямолинейность хода позвоночных артерий между поперечными отростками шейных позвонков, что очевидно обусловлено наличием остеохондроза шейного отдела позвоночника,C-образная извитость экстравертебрального отдела правой позвоночной артерии.
3. Эктазия внутренней яремной вены слева.
Экстравазальная компрессия позвоночных артерий служит одной из причин целого комплекса проявлений серьезных нарушений в кровоснабжении головного мозга. Дело в том, что кровь поступает в головной мозг по двум основным каналам: каротидному (две сонных артерии) и вертебробазилярному (две позвоночные артерии).
В случаях, когда нарушаются функции одного или нескольких из этих кровеносных сосудов, прекращается нормальное питание мозга: в него поступает недостаточное количество полезных веществ, также и кислорода, а больной в этом случае страдает от целого комплекса нейроциркуляторных расстройств, известных под названием «Синдром позвоночной артерии».
За снабжение кровью мозга, мозжечка и внутреннего уха отвечают артерии, берущие свое начало от подключичных артерий. Располагаются они в специальном канале, в шейных позвонках, вблизи от элементов позвоночного столба. Потому при нарушенной структуре позвоночника возникает опасность уменьшения просвета канала, по которому идет этот кровеносный сосуд – появляется возможность экстравазального влияния на него близлежащих тканей, его пережатия и нарушения кровотока.
Анатомические особенности вертебральных артерий
Позвоночная артерия ответвляется от подключичной ближе к центральной части внутреннего края лестничной мышцы на шее.
Важно, что до соседнего устья щитошейного ствола, тоже являющегося ветвью подключичной артерии, остается не более 1–1,5 см. Это создает дополнительный механизм «обкрадывания» (перераспределения крови) при гипоплазии или стенозе вертебральной артерии
Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в защищенный костный канал, образованный остистыми отростками позвонков.
Принято выделять отделы или сегменты позвоночной артерии:
- I — весь участок от VI до II шейного позвонков, где сосуд выходит из отверстия;
- II — вне канала под углом 450 отклоняется кзади и идет к поперечному отростку первого шейного позвонка (атланту);
- III — пройдя сквозь отверстие атланта на его задней стороне артерия образует петли, их роль — предупреждение нарушения кровотока при повороте головы;
- IV — направляясь в большое затылочное отверстие, артерия находится внутри плотной связки, при окостенении вместилища или костных выростах на затылочной кости создаются условия для травматизации стенок сосуда во время движений в шейном отделе;
- V — внутри затылочного отверстия (интракраниальный сегмент) вертебральная артерия проходит сквозь твердую мозговую оболочку и укладывается на поверхность продолговатого мозга.
Слияние левой и правой артерий в единый ствол (базилярную артерию) обеспечивает участие в образовании виллизиева круга в основании мозга
20% случаев патологии вертебральных артерий приходится на аномалии развития:
- отхождение непосредственно от аорты;
- вхождение в костный позвоночный канал выше обычного (на уровне третьего-пятого шейных позвонков);
- смещение устья в сторону кнаружи.
Чаще поражения носят комбинированный характер и делятся на следующие варианты:
- до 34% приходится на совместное действие аномалий развития и экстравазальную компрессию мышцами;
- 39% составляют стенозы атеросклеротической и тромботической природы;
- максимальную часть — 57% — представляют сдавления различными смещениями позвонков в сочетании с атеросклерозом.
По наличию симптоматики, определению ее связи с движениями шеи подозрение о патологии вертебральных артерий возникает у врача общей практики или у терапевта. Вовремя направить к неврологу и на обследование — дело опыта.
Дуплексное сканирование позволяет увидеть структуру сосуда, определить характер стеноза, степень повреждения стенок артерии
- ультразвуковая допплерография — проводится оценка всех анатомических характеристик позвоночных артерий с обеих сторон, диаметра на протяжении, скорости волны кровотока, важна как способ определения резерва мозгового кровообращения;
- магниторезонансная томография головного мозга и сосудов шеи укажет на возникшие очаги с нарушенным кровоснабжением, образование кист, аневризм;
- по рентгенограмме шейного отдела позвоночника можно судить об участии патологических разрастаний костной ткани в защемлении вертебральных артерий;
- ангиография сосудов шеи проводится путем введения контрастного вещества в подключичную артерию. Методика информативна, но проводится только в специализированных отделениях.
Свое начало позвоночная артерия, являющаяся парным сосудом и располагающаяся с двух сторон человеческого тела, берет у подключичной артерии. Отделы (или сегменты) позвоночной артерии проходят в канале поперечных отростков позвонков шейного отдела, за что сосуд и получил свое название.
Различают следующие отделы позвоночной артерии:
- Предпозвоночный отдел. Данный сегмент занимает участок — от начала артерии у подключичного сосуда и до входа в канал отростков позвонков;
- Шейный отдел занимает участок артерии, проходящий в канале отростков шейных позвонков;
- Шейно-затылочный сегмент. Этот отдел располагается на промежутке от выхода из канала поперечных отростков позвонков и до входа в черепную коробку;
- Внутричерепной отдел располагается от черепной коробки до места слияния двух позвоночных артерий в базилярный сосуд.
Так, более половины случаев летального исхода от мозговой недостаточности сосудов, связаны с патологией позвоночных артерий. Одним из таких нарушений является непрямолинейность хода позвоночных артерий между поперечными отростками шейных позвонков.
Современные методы диагностики и лечения патологии позвоночной артерии
- ангиодистония;
- атеросклероз;
- инсульт;
- аневризмы.
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
 Специфическим симптомом прогрессирования патологии является нарушение речи и временный паралич рук.
Специфическим симптомом прогрессирования патологии является нарушение речи и временный паралич рук.
К остальным симптомам относятся:
- Головные боли, не имеющие конкретной локализации.
- Головокружения.
- Утрата равновесия.
- Приступы, подобные мигрени.
- Потеря сознания.
- Суставная гипермобильность (актуально для молодежи).
- «Сковывание» шейных суставов (актуально для пожилых лиц).
Обследование
Когда позвоночная артерия деформируется или переплетается, не стоит медлить с посещением ангиохирурга. Для установления точного диагноза применяются следующие методы:
- Допплерография (ультразвуковая).
- Сканирование (дуплексное).
- Ангиография.
- Магнитно-резонансная терапия.
- Отоневрологическое исследование.
Помощь врача
Извитость позвоночных артерий предполагает как консервативное, так и оперативное лечение. Операция назначается только в случае существования угрозы ишемического инсульта.
Консервативное лечение направлено на снижение артериального давления. Дефект позвоночных артерий таким образом исправить невозможно, но существование пациента заметно облегчается.
Мануальная терапия при диагностировании этой патологии строго противопоказана.
Синдром позвоночной артерии
Ключевым провоцирующим фактором развития нарушения кровоснабжения головного мозга является экстравазальная компрессия позвоночных артерий.
В результате прекращения нормального питания мозга у человека нередко развивается целый «букет» нейроциркуляторных патологий, именуемых синдромом позвоночной артерии.
Симптоматика заболевания
Это достаточно сложная и серьезная патология, требующая комплексного подхода и тщательного врачебного «расследования». Основной причиной развития заболевания является шейный остеохондроз.
Экстравазальная компрессия позвоночных артерий предполагает сдавливание их опухолями (доброкачественными) или межпозвонковой грыжей на уровне четвертого и пятого шейных позвонков. В результате стеноза поступление крови в головной мозг нарушается.
В набат пора бить в случае, если наблюдаются следующие симптомы:
- Острые головные боли, локализованные в шейно-затылочной области.
- Тошнота, переходящая в рвоту.
- Звон и шум в ушах.
- Нарушения слуха.
- Нарушения зрения (актуально для развития осложнения).
Медицинская помощь
Лечение экстравазальной компрессии позвоночной артерии заключается в купировании воспалительного процесса и снятии отека.
Лекарственная терапия
После установления точного диагноза доктор назначает прием:
- Негормональных (нестероидных) противовоспалительных медикаментов (Нимесулида, Целекоксиба, Лорноксикама).
- Троксерутина.
- Диосмина полусинтетического.
Также лечение экстравазальной компрессии позвоночной артерии предполагает восстановление гемодинамики. Для этой цели лечащий врач назначает прием:
В случае некорректного подбора лекарственных препаратов проявления патологии только усилятся, что может спровоцировать возникновение геморрагического инсульта.
В случае если устранить острый болевой синдром невозможно, врач назначает новокаиновую блокаду. Операция назначается только тогда, когда консервативное лечение экстравазальной компрессии позвоночной артерии оказывается неэффективным.
Заключительный этап
После прохождения курса лекарственной терапии больному назначается санаторно-курортное лечение, включающее в себя:
- родоновые ванны;
- сероводородные ванны;
- жемчужные ванны.
Профилактические мероприятия
Больной должен регулярно посещать невролога и проходить обследование
Крайне важно избегать травм, переохлаждений и выполнять комплекс упражнений, укрепляющих мышцы шеи и спины
Во избежание рецидива необходимо исключить тяжелые физические нагрузки, интенсивные спортивные тренировки и работу, связанную с авто и мототехникой.