Дисплазия шейки матки
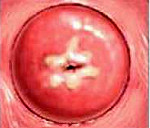
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска. В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
МКБ-10
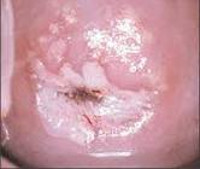
Общие сведения
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска.
В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Для понимания, патологических процессов, происходящих при дисплазии шейки матки, необходимо составить представление об особенностях ее анатомо-физиологического строения.

Виды дисплазии шейки матки
Нижний, узкий, цилиндрический отдел матки, частично расположенный в брюшной полости и частично вдающийся во влагалище (соответственно надвлагалищная и влагалищная часть), представляет собой шейку матки.
Влагалищную часть шейки матки обследуют при помощи влагалищных зеркал во время гинекологического осмотра. Внутри по шейке матки проходит узкий цервикальный (шеечный) канал длиной 1-1,5 см, один конец которого (наружный зев) открывается во влагалище, а другой (внутренний зев) – в полость матки, соединяя их.
Изнутри цервикальный канал выстлан слоем эпителиальных цилиндрических клеток и содержит шеечные железы, продуцирующие слизь. Слизистый секрет шеечного канала препятствует заносу микрофлоры из влагалища в матку. Эпителиальные цилиндрические клетки имеют ярко-красный цвет.
В зоне наружного маточного зева эпителиальные цилиндрические клетки шеечного канала переходят в многослойный плоский эпителий, покрывающий стенки влагалища, влагалищной части шейки матки и не имеющий желез. Плоский эпителий окрашен в бледно-розовый цвет и имеет многослойную структуру, состоящую из:
- базально-парабазального слоя – самого нижнего, глубокого слоя эпителия, образуемого базальными и парабазальными клетками. Базальный слой плоского эпителия граничит с нижерасположенными тканями (мышцами, сосудами, нервными окончаниями) и содержит молодые клетки, способные к размножению путем деления;
- промежуточного слоя;
- функционального (поверхностного) слоя.
В норме клетки базального слоя округлой формы, с одним крупным круглым ядром. Постепенно созревая и перемещаясь в промежуточный и поверхностный слои, форма базальных клеток уплощается, а ядро уменьшается в размере. Достигнув поверхностного слоя, клетки становятся уплощенными с очень маленьким ядром.
Дисплазия шейки матки характеризуется нарушениями в строении клеток и слоев плоского эпителия. Измененные эпителиальные клетки становятся атипичными – крупными, бесформенными, с множественными ядрами и исчезновением разделения эпителия на слои.
Дисплазия шейки матки может затрагивать различные слои клеток плоского эпителия. Выделяют 3 степени дисплазии шейки матки в зависимости от глубины патологического процесса. Чем больше слоев эпителия поражено, тем тяжелее степень дисплазии шейки матки. По международной классификации выделяют:
- Легкую дисплазию шейки матки (CIN I, дисплазия І) – изменения в строении клеток выражены слабо и затрагивают нижнюю треть многослойного плоского эпителия.
- Умеренную дисплазию шейки матки (CIN II, дисплазия ІІ) – изменения в строении клеток наблюдаются в нижней и средней трети толщи плоского эпителия.
- Тяжелую дисплазию шейки матки или неинвазивный рак (CIN III, дисплазия ІІІ) – патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания, как при инвазивном раке шейки матки, затрагивающем эти структуры.
Причины дисплазии шейки матки
Наиболее часто развитие дисплазии шейки матки вызывают онкогенные типы вируса папилломы человека (ВПЧ-16 и ВПЧ-18). Эта причина выявляется у 95-98% пациенток с дисплазией шейки матки. При длительном нахождении в организме и клетках плоского эпителия (1-1,5 года), папилломавирусная инфекция вызывает изменения в строении клеток, т. е. дисплазию. Этому способствуют некоторые отягощающие фоновые факторы:
- иммунодефицит – подавление иммунной реактивности хроническими заболеваниями, стрессами, лекарственными препаратами, неправильным питанием и т. д.;
- табакокурение активное и пассивное – увеличивает вероятность развития дисплазии шейки матки в 4 раза;
- затяжные хронические воспаления половых органов;
- нарушения гормонального фона, вызванные менопаузой, беременностью, употреблением гормоносодержащих лекарств;
- ранняя половая жизнь и роды;
- травматические повреждения шейки матки.
Симптомы дисплазии шейки матки
Дисплазия шейки матки практически не дает самостоятельной клинической картины. Скрытое течение дисплазии наблюдается у 10% женщин. Гораздо чаще к дисплазии шейки матки присоединяется микробная инфекция, вызывающая патологические симптомы кольпита или цервицита: жжение или зуд, выделения из половых путей необычного цвета, консистенции или запаха, иногда с примесью крови (после использования тампонов, полового акта и т.д.). Болевые ощущения при дисплазии шейки матки практически всегда отсутствуют. Дисплазии шейки матки могут иметь длительное течение и самостоятельно регрессировать после соответствующего лечения воспалительных процессов. Однако, обычно процесс дисплазии шейки матки носит прогрессирующее течение.
Дисплазия шейки матки часто протекает вместе с такими заболеваниями, как остроконечные кондиломы влагалища, вульвы, заднего прохода, хламидиоз, гонорея.
Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
Диагностика дисплазии шейки матки
Схема диагностики дисплазии шейки матки состоит из:
- осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.);
- кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб – обработки шейки матки раствором Люголя и уксусной кислоты;
- цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека;
- гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки;
- иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.

Лечение дисплазии шейки матки
Выбор способа лечения дисплазии шейки матки определяется степенью дисплазии, возрастом женщины, размером зоны поражения, сопутствующими заболеваниями, намерениями пациентки сохранить детородную функцию. Ведущее место в лечении дисплазии шейки матки занимают:
- Иммуностимулирующая терапия (иммуномодуляторы, интерфероны и их индукторы) – показаны при обширных поражениях и течении дисплазии шейки матки, склонном к рецидивам.
- Методы хирургического вмешательства:
- деструкция (удаление) атипичного участка с помощью криотерапии (воздействия жидким азотом), электрокоагуляции, радиоволновой терапии, аргонового или углекислого лазера;
- оперативное удаление зоны дисплазии шейки матки (конизация) или всей шейки матки (ампутация).
При степени дисплазии І и ІІ, небольших размерах измененной зоны, молодом возрасте пациентки часто выбирается выжидательная тактика ввиду высокой вероятности самостоятельного регресса дисплазии шейки матки. Проведение повторных (каждые 3-4 месяца) цитологических исследований и получение двух положительных результатов, подтверждающих наличие дисплазии шейки матки, является показанием к решению вопроса о хирургическом лечении. Лечение дисплазии ІІІ проводят онкогинекологи, с использованием одного из хирургических способов (включая конусовидную ампутацию шейки матки).
Перед проведением любого из способов хирургического лечения дисплазии шейки матки назначается курс противовоспалительной терапии, направленной на санацию инфекционного очага. В результате этого нередко уменьшается степень дисплазии шейки матки или происходит ее полное устранение.
Реабилитация после лечения
После проведения хирургического лечения дисплазии шейки матки период реабилитации длится около 4 недель. В это время могут отмечаться:
- боли ноющего характера внизу живота на протяжении 3-5 дней (длительнее всего – после деструкции лазером);
- выделения из половых путей – обильные, иногда с запахом на протяжении 3-4 недель (длительнее всего – после проведения криодеструкции);
- обильное, длительное кровотечение из половых органов, интенсивные боли внизу живота, подъем температуры тела до 38 °С и выше – служат показаниями для немедленной медицинской консультации.
С целью скорейшего выздоровления, более быстрого заживления и предотвращения осложнений, необходимым является соблюдение полового покоя, исключение спринцеваний, подъема тяжестей, использования гигиенических тампонов и точное выполнение всех рекомендаций и назначений врача.
Наблюдение и профилактика дисплазии шейки матки
Первый контроль излеченности дисплазии шейки матки проводится спустя 3-4 месяца после хирургического лечения. Берутся цитологические мазки с последующими ежеквартальными повторами в течение года. Отрицательные результаты, показывающие отсутствие дисплазии шейки матки, позволяют в дальнейшем проводить обследование планово, при ежегодных диспансерных осмотрах.
Для профилактики дисплазии шейки матки и ее рецидивов рекомендуется:
- включение в рацион питания всех микроэлементов и витаминов, в особенности витаминов А, группы В, селена;
- своевременная санация всех очагов инфекций;
- отказ от табакокурения;
- применение барьерной контрацепции (при случайных половых контактах);
- регулярное наблюдение гинеколога (1-2 раза в год) с исследованием цитологического соскоба с шейки матки.
Перспективы лечения дисплазии шейки матки
Современная гинекология имеет эффективные методы диагностики и лечения дисплазии шейки матки, позволяющие избежать ее перерождения в рак. Раннее выявление дисплазии шейки матки, соответствующая диагностика и лечение, дальнейший регулярный врачебный контроль позволяют излечить практически любую стадию заболевания. После применения хирургических методик частота излеченности дисплазии шейки матки составляет 86-95%. Рецидивное течение дисплазии шейки матки наблюдается у 5-10% пациенток, перенесших хирургическое вмешательство, вследствие носительства папилломавируса человека или неполного иссечения патологического участка. При отсутствии лечения 30-50% дисплазий шейки матки перерождаются в инвазивный рак.
Симптомы и признаки дисплазии шейки матки — нюансы операции
Дисплазия шейки матки – это серьезная патология женской сферы, чаще встречающаяся у молодых девушек в возрасте от 25 до 35 лет. Она является заболеванием, которое предшествует развитию онкологического процесса, поэтому нелеченая дисплазия со временем переходит в рак.

Болезнь тяжело диагностировать, поскольку она редко провоцирует появление выраженных симптомов, обычно изменения в шейки обнаруживают во время профилактических осмотров у гинеколога.
Лечение осуществляется двумя основными методиками – консервативная терапия и хирургическое вмешательство.
Решение по поводу способа лечения должен принимать опытный врач, поскольку важно учесть множество факторов, например, степень поражения органа, возраст больной или наличие сопутствующих патологий.
Что такое дисплазия
Шейка – это часть матки, состоящая в основном из мышечной ткани, которая сверху покрыта многослойным эпителием (слизистым шаром), а внутри – цилиндрическим.

Именно структурные изменения в эпителиальных клетках первого вида, приводящие к их атипичному строению, называются дисплазией (неоплазией).
В гинекологии выделяют несколько клеточных слоев плоского эпителия:
- базальный – самый глубокий шар, он размещается на грани слизистого эпителия и мышечных волокон. Тут возникают новые клетки, которые по мере дозревания продвигаются к поверхностному эпителию;
- парабазальный – функционально не отличается от базального шара, но парабазальные клетки более зрелые, обладают округлой формой;
- промежуточный и интраэпителиальный – тут полностью заканчиваются рост и развитие клеток;
- поверхностный – внешний шар, который прикрывает более молодой эпителий, защищая его от негативного воздействие, например, от инфекций. Клетки быстро отмирают и отшелушиваются, уступая место новым структурным единицам.
Дисплазия шейки матки – это болезнь, которая характеризуется структурными изменениями в эпителии. Слои перемешиваются между собой, клетки увеличиваются в размерах и изменяют строение – появляются лишние ядра, исчезает форма.
Причины
Основная причина, ведущая к развитию дисплазии шейки матки, – это особый папилломавирус, атакующий человека. Существует более 80 типов инфекции, но только 30 из них приводят к болезням шейки матки или других половых органов.
13 типов ВПЧ обладают высоким риском возникновения онкологического процесса, а при заражении 16 или 18 вирусом рак развивается более чем в 80% случаев.
Далеко не во всех случаях инфицирование папилломавирусом приводит к онкологии. Чтобы возникла дисплазия эпителия, которая затем перерастет в рак, нужны провоцирующие факторы:
- наличие у женщины паритета, то есть многочисленных родов в анамнезе;
- длительное использование гормональных препаратов в качестве защиты от нежелательной беременности. При приеме таблетированных форм контрацептивов в течение пяти лет риск атипических изменений в шейке маткивозрастает вдвое;
- наличие онкологических изменений в пенисе партнера;
- резкие гормональные скачки – беременность, использование посткоитальной контрацепции, менопауза;
- употребление табака – даже пассивное курение увеличивает риск развития неоплазии;
- гиповитаминоз – наиболее опасна недостача витаминов А и С;
- снижение защитных сил организма – СПИД, прием иммуносупрессоров, стрессовые состояния, истощение иммунитета диффузными инфекциями;
- наличие инфекций в половых путях, хронических воспалений.
Также к предрасполагающим факторам относят ранние беременности (до наступления 18 лет), травмы во время абортов или родов, половую жизнь, начатую в юном возрасте. Кроме того, большую роль играет наследственность.
Важно! Девушки, в роду которых женщины страдали от онкологии, должны внимательно следить за своим здоровьем и регулярно посещать гинеколога для профилактических осмотров.

Симптомы и признаки
Не существует характерных симптомов дисплазии шейки матки, только в запущенных формах могут появляться незначительные выделения с кровью или дискомфорт внизу живота.
Обычно атипиюклеток выявляют во время профилактических осмотров, или когда девушка обращается к гинекологу за помощью в лечении других заболеваний.
Часто на фоне дисплазии шейки матки появляется эрозия, поэтому при наличии такого дефекта важно провести детальную диагностику.
Признаки, которые могут свидетельствовать о развитии патологии:
- изменение характера или количества выделений из влагалища;
- появление прожилок крови во влагалищной слизи, особенно после полового акта;
- дискомфорт или болезненность при проникновении во время секса.
Наличие симптоматики – это необязательный фактор для постановки диагноза, обычно признаки появляются уже при 3 степени дисплазии шейки матки. В остальных случаях болезнь можно распознать, только проведя онкоцитологическое исследование.

Степени и виды дисплазии
Заболевание не поражает все ткани одномоментно. Вначале изменяется строение более глубоких структур, а с развитием неоплазии процесс постепенно распространяется на все типы клеток многослойного эпителия.
Дисплазия шейки матки – чем опасна, как лечить?
Рак шейки матки в числе злокачественных новообразований занимает третье место, составляя 16%. Его возникновение не является внезапным процессом. Это следствие постепенного развития такого предракового состояния, как дисплазия (неправильное формирование ткани) шейки матки, или шеечное внутриэпителиальное новообразование (CIN — по классификации ВОЗ).
Своевременное выявление и лечение дисплазии шейки матки предоставляют реальную возможность предотвратить ее перерождение в рак. Это тем более важно, что время перехода в рак без прорастания в подлежащие ткани и до 10 мм в диаметре составляет в среднем 5 лет при наличии легкой дисплазии, 3 года — умеренной и 1 год — тяжелой.

Дисплазия шейки и причины ее формирования
В мире каждый год выявляются около 30 млн. женщин с легкой степенью этого заболевания и еще 10 млн. — со средней и тяжелой. По определению Всемирной организации здравоохранения (ВОЗ) дисплазия — это патологическое состояние, сопровождающееся возникновением в толще эпителиального слоя атипичных клеток с различной степенью нарушения их дифференцировки (различия) и дальнейшим изменением слоистости эпителиальных клеток без участия в патологическом процессе опорных структур (стромы).
Это определение становится более понятным при дальнейшем знакомстве со строением слизистой оболочки шейки матки.
Анатомическое и гистологическое строение шейки
Шейка матки состоит из двух отделов — надвлагалищного, расположенного в малом тазу, и влагалищного, доступного для осмотра гинекологом. В шейке матки проходит цервикальный (шеечный) канал, открывающийся внутренним зевом в полость матки, а наружным — во влагалище. Шеечный канал покрыт цилиндрическим эпителием, а вся шейка со стороны влагалища, включая область наружного зева — многослойным плоским эпителием. Граница перехода одного вида эпителия в другой называется зоной трансформации. До 90% дисплазий локализуется именно здесь.
Многослойный эпителий состоит из следующих слоев:
- Основного (базального), наиболее глубокого. Он отделен слоем соединительной ткани от стромы (базальная мембрана). Строма представляет собой мышцы с сосудами и нервами. Клетки базального слоя наиболее молодые, они имеют крупное округлое ядро. По мере деления (размножения) и роста происходит их уплощение с уменьшением ядра и перемещением самих клеток в более поверхностные слои. Поэтому поверхностный слой представлен плоскими клетками с маленьким ядром.
- Промежуточный.
- Поверхностный слой, обращенный в полость цервикального канала.
Чем ближе к поверхностному слою, тем больше клетки каждого из слоев отличаются от предыдущего.
Виды дисплазии
Проведенная биопсия шейки матки при дисплазии позволяет под микроскопом изучить гистологическое строение материала, взятого из участка слизистой оболочки. При заболевании обнаруживаются атипичные эпителиальные клетки, то есть клетки с измененной формой и строением — в них появляются множественные мелкие ядрышки или чрезмерно крупное бесформенное ядро с нечеткими границами. Кроме того, выявляется нарушение в разделении клеток на соответствующие слои.
В зависимости от эпителиальных слоев, в которых при гистологическом исследовании обнаруживаются атипичные клетки, различают три стадии патологического процесса:
- I — атипичные клетки обнаруживаются на протяжении 1/3 толщины эпителиального слоя слизистой оболочки, считая от базальной мембраны;
- II — на протяжении 2/3;
- III — более 2/3.
В соответствии с классификацией ВОЗ, которая основана на гистологической характеристике расположения слоев эпителия, дисплазию по тяжести поражения подразделяют на три основные формы:
- 1 степени, или «CINI» (легкая), при которой поверхностный и промежуточный слои расположены нормально.
- 2 степени, или «CINII» (умеренная) — изменения охватывают больше 1/3, но менее 2/3 толщины всего эпителиального слоя.
- 3 степени, или «CINIII» (тяжелая) и неинвазивный рак (не проникающий в строму) — патологические изменения определяются в большей части пласта эпителия, кроме базальной мембраны и нескольких слоев зрелых клеток эпителия с нормальной формой и структурой со стороны шеечного канала.
Неинвазивный рак и дисплазия шейки матки 3 степени объединены в одну группу, в связи с трудностью их дифференцирования при проведении гистологического исследования. В структуре этого заболевания 30% приходится на умеренные и половина — на тяжелые формы. Процессы дисплазии у женщин до 40 лет чаще локализуются на слизистой оболочке влагалищного отдела шейки, в более позднем возрасте —в канале шейки матки.


Причины заболевания
Главной причиной развития дисплазии считают инфицирование преимущественно 16-м или 18-м штаммом (типом) вируса папилломы человека (ВПЧ). По одним результатам научных исследований в 50-80%, а по другим — даже в 98% случаев дисплазия шейки матки 2 степени и дисплазия тяжелой формы сопровождаются обнаружением ВПЧ с помощью существующих методов исследования.
Считается, что после 2-х лет половой жизни в среднем 82% женщин инфицированы ВПЧ, большинство из них составляют женщины 15-25-летнего возраста. Однако не любое инфицирование приводит к развитию дисплазии и переходу ее в рак. Для этого необходимо наличие факторов риска:
- ослабление местной иммунной защиты, проявляющееся значительным уменьшением содержания иммуноглобулинов типа “A”и “G” и увеличением иммуноглобулина “M” в слизи цервикального канала; такое нарушение обусловливает и частые рецидивы уже излеченного папилломавирусного поражения;
- заболевание желез внутренней секреции, а также гормональные дисфункции, связанные с переходным возрастом, беременностью, искусственным прерыванием беременности, инволютивным периодом, длительным применением (свыше 5 лет) гормональных контрацептивных препаратов — все это может приводить к образованию промежуточных агрессивных форм эстрадиола (16-альфа-гидроксиэстрон), влияющих на перерождение клеток, пораженных ВПЧ;
- наследственная предрасположенность — в 1,6 раза увеличивает риск заболевания;
- длительное течение воспалительных процессов половых органов, обусловленных бактериальной инфекцией (бактериальный кольпит), вирусом (тип “2”) простого герпеса или инфекциями, передающимися половым путем — хламидиоз, трихомониаз, папилломавирусная инфекция, цитомегаловирус;
- наличие диспластических процессов и кондилом половых губ или влагалища;
- отклонения результатов цитологических мазков от нормы;
- ранние (до 16 лет) сексуальные контакты и частая смена партнеров;
- частые роды, особенно сопровождаемые травмой родовых путей;
- травмы, связанные с повторными абортами, проводимыми инструментальными методами;
- два и более прерываний беременности искусственными методами;
- половой контакт с мужчиной, у которого был выявлен рак головки полового члена, а также несоблюдение половыми партнерами личной гигиены — накапливающаяся под крайней плотью смегма обладает канцерогенными свойствами;
- дефицит фолиевой кислоты, бета-каротина, витаминов “A” и “C” в продуктах питания, в результате чего нарушаются метаболизм прогестерона в печени и выведение его промежуточных продуктов из организма;
- активное или пассивное курение — в 4 раза повышает риск развития дисплазии.
При отсутствии факторов риска в большинстве случаев вирус самостоятельно выводится из организма (у молодых — в течение 8 месяцев). На протяжении 3-х лет дисплазия шейки матки 1 степени подвергается обратному развитию в 50-90% случаев, умеренная — в 39-70%, тяжелая — в 30-40%. Остальные заболевания сопровождаются повышением степени тяжести и переходом в рак. Однако возможен и такой вариант, когда два различных по этиологии, степени тяжести и динамике развития поражения присутствуют одновременно. Выявление ВПЧ у женщин с дисплазией шейки матки имеет большое прогностическое значение и играет роль в решении вопросов о необходимости лечения и выборе его методов.
Беременность и дисплазия шейки матки
Дисплазия встречается у 3,4-10% беременных и с такой же частотой, как и у женщин небеременных той же возрастной категории. Только у 0,1-1,8% из них диагностируется 3 степень. Заболевание не прогрессирует во время беременности, а после родов обратному развитию подвержены 25-60% «CINII» и 70%«CINIII». Однако другие исследования утверждают о прогрессировании дисплазии при беременности в 28% случаев. Особенности ее диагностики во время беременности, особенно первой, и в ближайшее время после родов, обусловлены высоким содержанием эстрогенов и происходящими в организме физиологическими изменениями половых органов:
- продуцирование железами непрозрачной густой слизи;
- увеличение притока крови к матке, в результате чего слизистая оболочка шейки приобретает цианотичную (синеватую) окраску;
- прогрессирующее под влиянием эстрогенов размягчение и увеличение объема шейки матки за счет утолщения стромы;
- эктопия цилиндрического эпителия как вариант нормы и др.
Эти изменения усложняют диагностику, но не оказывают влияния на достоверность лабораторных исследований. Проведение биопсии при беременности нежелательно. Как правило, достаточно осторожного забора материала специальной щеточкой для проведения цитологического исследования мазка.
Если возникает необходимость, то осуществляется не ножевая биопсия, а с помощью щипцов, предназначенных именно для этого, причем материал берется из максимально подозрительного участка слизистой оболочки из расчета на минимальное количество образцов. Конизация (конусовидная биопсия) проводится исключительно при подозрении на рак. Кольпоскопия у беременных проводится только по строгим показаниям или при наличии патологических изменений, обнаруженных в мазках, взятых еще до беременности.
Методы диагностики
Основные методы диагностического исследования — это:
- Цитологическое исследование мазка, достоверность которого повышается с увеличением степени тяжести дисплазии. Большое значение имеет применение жидкостной технологии приготовления препаратов для микроскопического изучения, позволяющей значительно повысить качество мазков.
- Кольпоскопия, являющаяся следующим этапом диагностики заболевания. Она проводится женщинам, у которых в результате цитологического исследования мазков были выявлены отклонения от нормы. Кольпоскопия позволяет более точно определить наличие патологических зон и решить вопрос о необходимости биопсии. Таким образом, она является одним из основных методов, дополняющих цитологию мазка.
- Цитологическое исследование нескольких образцов материала, взятого с помощью биопсии.
- Проведение полимеразной цепной реакции (ПЦР) для выявления ВПЧ. Этот метод характерен значительным числом ложноположительных и ложноотрицательных результатов. Более точные исследования возможны при использовании методики HCII.

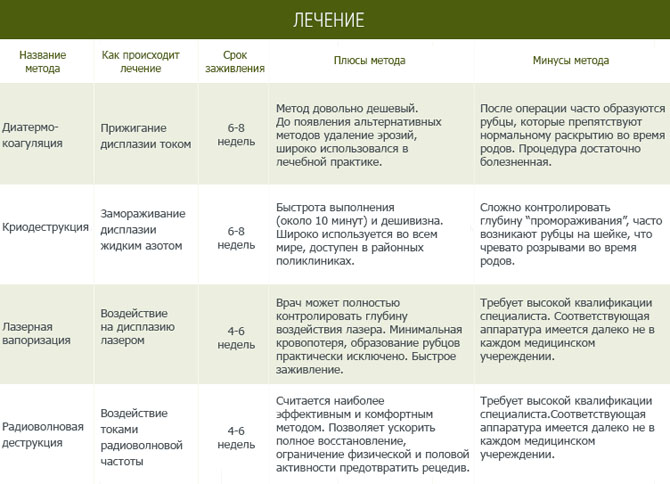
Лечение дисплазии шейки матки
Если необходимость терапии дисплазии 1 степени многими специалистами оспаривается, и высказывается мнение только о необходимости постоянного регулярного наблюдения для предотвращения перехода в более тяжелую степень, то лечение умеренной дисплазии шейки матки является обязательным. На этом этапе необходимо проведение комплексной терапии:
- повышение общего и местного иммунитета; с этой целью может быть использован препарат двойного противовирусного действия Изопринозин; он косвенно и непосредственно подавляет механизмы деления ядра ВПЧ и синтез белков вируса;
- радиоволновое лечение дисплазии шейки матки, которое является наиболее эффективным и безболезненным методом, предотвращающим образование рубцов и занос атипичных клеток в соседние ткани; возможно и применение криодеструкции, электродеструкции или лазерной вапоризации, но эти методики менее эффективны.
Лечение тяжелой дисплазии шейки матки заключается в хирургическом вмешательстве посредством диатермоэксцизии с помощью специального электрода, электроконизации (конусообразное иссечение участка ткани) с помощью ножа радиоволнового аппарата «Сургитрон» или ножевой ампутации шейки.
Эффективность лечения дисплазий зависит от правильного проведения комплексных клинико-лабораторных обследований, лечения выявленных местных воспалительных процессов, комплексной терапии с применением противовирусных и антибактериальных препаратов, динамического наблюдения в процессе и после проведенного лечения.
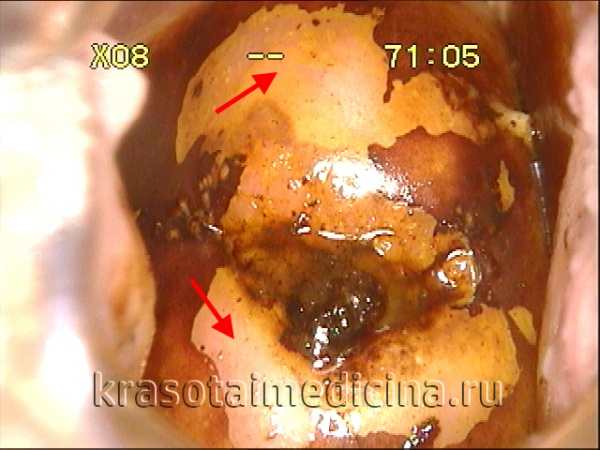
Дисплазия шейки матки

Общие сведения
Дисплазия шейки матки – это форма предрака матки, которая встречается в настоящее время особенно часто. Под дисплазией подразумевается наличие изменений слизистой оболочки шейки матки, а также влагалища, имеющие разнообразное происхождение.
При развитии дисплазии проявляются нарушения в строении клеток поверхностного слоя шейки матки. В зависимости от стадии дисплазии происходят изменения не только в поверхностных слоях, но и в более глубоких. Иногда дисплазию обозначают как эрозию шейки матки, однако большинство специалистов склоняются к мысли, что данный термин не может полностью раскрывать суть происходящего процесса. Ведь при эрозии происходит повреждение тканей, которое носит механический характер, а дисплазия шейки матки подразумевает наличие повреждений строения клеток тканей. То есть при дисплазии не только развиваются клетки, имеющие признаки атипии, но и происходит патологическое изменение тканевого комплекса в целом.
Виды дисплазии шейки матки
Устанавливая диагноз, специалисты используют классификацию дисплазии, которая определяет степень поражения многослойного плоского эпителия шейки матки.
Если у больного определяется дисплазия шейки матки 1 степени, то в данном случае поражена треть толщи эпителия. Следовательно, эта степень считается легкой. Эта стадия дисплазии иногда сочетается с отеком и вакуолизацией клеток промежуточного слоя.
Если у больной поражено от 1/3 до 2/3 толщи эпителия, то в данном случае диагностируется дисплазия шейки матки 2 степени. Речь идет о средней степени поражения. При этом нарушается полярность расположения эпителия.
Если у пациентки выявлено поражение всей толщи эпителия, то определяется дисплазия шейки матки 3 степени, которая является тяжелой степенью заболевания. При этом отсутствует деление плоского многослойного эпителия на слои, имеет место выраженный клеточный и ядерный атипизм.
Причины проявления дисплазии шейки матки
Примерно в 95% случаев дисплазия развивается в месте трансформации шейки матки. Именно в этой зоне отмечается переход цилиндрического эпителия в плоский. Под воздействием механического либо физического характера в этом месте развивается дисплазия.
Существует несколько факторов, которые определяют развитие этого заболевания у женщины. В частности, дисплазия шейки матки развивается на фоне вагинита, вагиноза, кольпита. Кроме того, причиной развития дисплазии часто становится эктопия и эрозия шейки матки, лейкоплакия вульвы. Болезнь также часто диагностируется как следствие иммунодефицита у больных СПИДом, заболеваниями, передающимися половым путем.
Очень часто дисплазия эпителия возникает на фоне поражения эпителия слизистой вирусом папилломы человека. Под воздействием вируса происходит пролиферация клеток базального и парабазального слоя. Пораженные вирусом клетки постепенно растут и перемещаются в верхние слои эпителия, в которых размножается вирус. В итоге вирусная атака провоцирует возникновение дисплазии.
Специалисты выделяют также другие факторы, влияющие на развитие дисплазии: раннее начало сексуальной жизни, а также ранние роды (в возрасте до 16 лет); частые половые контакты с непостоянными партнерами; пренебрежение методами контрацепции, в частности, использованием презерватива; многочисленные аборты или роды. Более высокий риск заболеть дисплазией существует у женщин, которые курят, так как под воздействием табачного дыма проявляется гипоксия. Как следствие, местный иммунитет значительно ухудшается, и риск возникновения микротравм эпителия значительно возрастает. Продолжительный период применения комбинированных оральных контрацептивов также может спровоцировать дисплазию шейки матки.
Также в качестве факторов, влияющих на возникновение и развитие заболевания, следует отметить дефицит некоторых витаминов (А, С, β-каротина), низкое качество жизни, наличие определенной генетической предрасположенности к заболеванию.
Проявление гормональных дисфункций любой этиологии может стать еще одной причиной развития этого недуга.
Симптомы дисплазии шейки матки
 Как правило, выраженных клинических признаков при развитии дисплазии шейки матки не проявляется. Однако при тяжелой, запущенной степени дисплазии женщина может ощущать периодическую боль внизу живота. Кроме того, иногда могут появляться выделения кровянистого характера в небольших количествах.
Как правило, выраженных клинических признаков при развитии дисплазии шейки матки не проявляется. Однако при тяжелой, запущенной степени дисплазии женщина может ощущать периодическую боль внизу живота. Кроме того, иногда могут появляться выделения кровянистого характера в небольших количествах.
Примерно у 10% женщин отмечается скрытое течение болезни. Но чаще всего к дисплазии присоединяются микробные инфекции. В таком случае пациентка уже отмечает признаки, характерные для других болезней: заметные изменения в консистенции и характере выделений, болевые ощущения, жжение, зуд.
Диагностика дисплазии шейки матки
Ввиду отсутствия выраженной симптоматики в процессе диагностики дисплазии шейки матки особое значение приобретает применение клинических, инструментальных и лабораторных методов исследования, позволяющих оценить клеточною структуру эпителия шейки матки. Целесообразность использования конкретного метода в каждом индивидуальном случае определяется лечащим врачом.
В процессе обследования применяются следующие методы: биопсия шейки матки, простая и расширенная кольпоскопия, эндоцервикальный кюретаж (процедура состоит в проведении выскабливания слизистой канала шейки матки).
К тому же применяются пробы с уксусной кислотой, исследования на наличие половых инфекций, определение иммунного статуса.
Если в процессе кольпоскопии обнаруживаются участки эпителия, на которых, вероятно, развивается дисплазия, то производится биопсия и последующее гистологическое исследование. Именно этот метод позволяет точно определить степень тяжести заболевания.
Лечение дисплазии шейки матки
 Иногда лечение дисплазии шейки матки вообще не практикуется. Необходимость применения конкретных методов терапии определяет лечащий специалист, при этом руководствуясь целым рядом факторов. У нерожавших женщин юного возраста иногда болезнь проходит самостоятельно, при условии, что речь идет о дисплазии легкой или средней формы тяжести. При этом должны соблюдаться следующие условия: возраст пациентки не превышает 20 лет, имеют место только точечные поражения, патологический процесс не затронул цервикальный канал, отсутствуют вирусные инфекции в организме. Но даже при отсутствии лечения в таком случае показано постоянное наблюдение у врача и проведение исследований каждые несколько месяцев.
Иногда лечение дисплазии шейки матки вообще не практикуется. Необходимость применения конкретных методов терапии определяет лечащий специалист, при этом руководствуясь целым рядом факторов. У нерожавших женщин юного возраста иногда болезнь проходит самостоятельно, при условии, что речь идет о дисплазии легкой или средней формы тяжести. При этом должны соблюдаться следующие условия: возраст пациентки не превышает 20 лет, имеют место только точечные поражения, патологический процесс не затронул цервикальный канал, отсутствуют вирусные инфекции в организме. Но даже при отсутствии лечения в таком случае показано постоянное наблюдение у врача и проведение исследований каждые несколько месяцев.
При назначении лечения дисплазии обязательно задействовать два направления: удаление участка, пораженного заболеванием, и последующее восстановительное лечение. Важно учесть степень заболевания, возраст женщины, наличие родов в анамнезе, других факторов риска.
Чтобы выбрать правильный метод удаления атипичного участка, врач должен обязательно учесть все индивидуальные особенности состояния здоровья пациентки. Дело в том, что определенные виды оперативного вмешательства могут спровоцировать развитие серьезных осложнений в будущем. Это может быть появление рубцов на шейке матки, бесплодие, нарушения месячного цикла, нарушения течения беременности.
Методику химической коагуляции чаще всего используют, если у женщины диагностирована истинная эрозия, и при этом поражения относительно неглубокие и необширные. Также для процедуры прижигания применяются методы с использованием электричества. Такая процедура производится быстро, однако после нее на матке могут оставаться рубцы.
Часто используются при лечении дисплазии также методы криодеструкции и криоконизации, состоящие в замораживании пораженных участков путем применения жидкого азота. Однако в случае тяжелой степени дисплазии и проявления злокачественного процесса замораживание не применяется. Недостатками такой методики считается невозможность точно регулировать глубину заморозки, а также слишком длительное проявление выделений после проведения процедуры.
Прижигание тканей также производится с использованием лазера. Операции с применением лазера позволяют максимально точно влиять на участки, которые подверглись поражению. Но при этом такое вмешательство достаточно болезненное, к тому же спустя несколько дней возможно возникновение кровотечения.
Иссечение путем холодно-ножевой конизации в настоящее время применяется нечасто, так как этот метод чреват появлением ряда осложнений: высокой травматичности, сильного кровотечения. При условии диагностирования первой стадии рака женщине назначается проведение ампутации шейки матки.
Важно учесть некоторые особенности лечения дисплазии. Операцию желательно производить в начале менструального цикла, так как именно в это время восстановление тканей происходит наиболее активно. В основном при проведении операции используется местная анестезия. Общий наркоз применяется только в отдельных случаях.
В послеоперационный период женщины отмечают появление выделений примерно на протяжении месяца. В первые недели возникает также боль внизу живота. В период восстановления после хирургической операции женщине запрещается поднимать тяжелые грузы, использовать тампоны, проводить спринцевание, жить половой жизнью. Седативные медикаментозные препараты в это время также могут применяться, но их назначают в индивидуальном порядке.
Примерно через три месяца после оперативного вмешательства важно сдать цитологический мазок с целью проверки результативности процедуры. Как правило, восстановление эпителия происходит через 6-10 недель. В течение первого года после операции проверку состояния эпителия нужно проводить не менее одного раза в три-четыре месяца.
В качестве восстановительного лечения важно пройти курс приема препаратов, содержащих витамины А, E, C, В6, В12, биофлавоноиды, β-каротин, фолиевую кислоту и другие микроэлементы. В процессе исследований была отмечена прямая связь между недостатком некоторых витаминов в организме женщины и проявлением дисплазии шейки матки. Комплексные поливитаминные средства также применяются для профилактики проявления дисплазии. В восстановительный период питание пациентки должно также включать те продукты, в которых содержится максимум указанных витаминов и элементов. Рекомендуется также каждый день употреблять зеленый чай, который позитивно влияет на восстановление эпителия.
При назначении методов лечения врач обязательно учитывает характер болезней, сопутствующих дисплазии. Перед лечением хирургическим путем происходит обязательная санация с целью ликвидации воспаления, если таковое имеет место.
Рекомендуются также некоторые народные методы, применяемые для лечения дисплазии шейки матки. Эффективен курс лечения с использованием тампонов с прополисом и сливочным маслом. Для их приготовления следует растопить 200 г сливочного масла и добавить 10 г предварительно измельченного прополиса. Кипятить эту смесь нужно на протяжении15 минут на небольшом огне. После этого жидкость процеживают через несколько слоев марли. Тампон пропитывается этой смесью и вводится во влагалище примерно на полчаса. Мазь нужно хранить в холодном месте, а процедуры с тампонами проводятся на протяжении месяца.
Также для лечения дисплазии можно приготовить тампоны с алоэ и медом. Для этого смешиваются равные части свежего сока алоэ и меда, смесью пропитывается тампон, который на ночь вводится во влагалище. Курс лечения – две недели.
Для ежедневного спринцевания, которое должно проводиться утром и вечером, используют настой зеленого чая и календулы. Чтобы его приготовить, нужно взять по одной столовой ложке цветков календулы и сухого зеленого чая, залить смесь кипятком и настаивать несколько часов. Спринцевание проводится на протяжении одного месяца.
Очень важно всегда помнить о том, что болезни шейки матки, лечение которых не проводится вовремя, могут со временем перейти в злокачественную форму. Поэтому следует вовремя проходить профилактические осмотры и предпринимать все меры для излечения недуга.
На сегодняшний день применение правильного подхода к лечению заболевания обеспечивает излечение дисплазии и предупреждение ее перерождения в злокачественную форму.
Дисплазия шейки матки

- Боль внизу живота
- Боль при половом контакте
- Влагалищные выделения с прожилками крови
- Жжение в промежности
- Зуд в промежности
- Обильная секреция молочного цвета без запаха
Одной из наиболее часто встречающихся предраковых форм у женщин является дисплазия шейки матки. Выявляют её в разных возрастных группах: начиная от двадцатилетних девушек и заканчивая женщинами, находящимися в периоде менопаузы. В основе данного заболевания лежат структурные изменения эпителиального слоя шейки матки (атипичные клетки увеличиваются в объёмах, теряют очертания и разрастаются), носящие патологический характер. Они проявляются дисфункцией процессов формирования и отторжения клеток, а также наличием нехарактерных для данной локализации процессов клеточного разрастания и перестройки.
В ряде случаев дисплазия шейки матки развивается при уже имеющейся у женщины эрозии. Зачастую данные понятия уравнивают, но это не равнозначные заболевания. Так, если эрозия возникает при механическом травмировании слизистой выстилки и не влияет на составляющие её клетки, то для дисплазии матки характерна структурная, атипичная перестройка тканей, что в конечном счёте может привести к онкологии.
По причине отсутствия выраженных симптомов, дисплазия матки выявляется только при обращении женщины в консультацию по поводу другого, сопутствующего заболевания. Обнаруживают её при гинекологическом осмотре. Если болезнь находят на ранних этапах развития, то велики шансы на полное выздоровление и предотвращение онкозаболеваний, однако, при упущении времени, её можно будет разрешить только хирургическим путём.
Тяжесть данного заболевания находится в непосредственной зависимости от степени поражения эпителиальной выстилки:
- дисплазия шейки матки 1 степени — слабая. Характеризуется незначительными изменениями, затрагивающими нижнюю треть эпителиального слоя;
- дисплазия шейки матки 2 степени — умеренная, прогрессирующая стадия заболевания, приводящая к морфологическим изменениям 2/3 толщины эпителиальной выстилки;
- дисплазия шейки матки 3 степени. Для данной стадии характерно наличие патологических клеточных изменений по всей толще эпителиального слоя. Это неинвазивный рак, при котором не наблюдается прорастания поражённых клеток в близлежащие ткани и кровеносные сосуды. В таком латентном состоянии предрак может находиться до 20 лет, а затем — перейти в инвазивный рак.
Чтобы уберечь своё здоровье от возможного появления дисплазии матки и более тяжёлого состояния, женщине важно знать истоки данного заболевания.
Причины дисплазии шейки матки
В большинстве известных современной медицине случаев (до 98%), основной причиной дисплазии матки является обнаруженный у женщины, длительно существующий (более 1 года) в слизистой шейки, вирус папилломы человека, относящийся к 16 и 18 онкогенным типам. Отягощают данное заболевание следующие предрасполагающие факторы:
-
курение (является катализатором развития дисплазии матки, ускоряя её развитие в 4 раза);
Наличие данных факторов ускоряет развитие дисплазии шейки матки и способствует катализации злокачественного её течения.
Симптомы дисплазии шейки матки

Для того чтобы определить наличие у женщины дисплазии шейки матки, важно, прежде всего, обратить пристальное внимание на сопутствующие заболеванию симптомы. Однако коварность болезни на ранних стадиях состоит в бессимптомном течении, так что обнаружить её на данном этапе практически невозможно. Только при соединении вторичных инфекций, таких, как цервинит и кольпит, а также развитии тяжёлой формы дисплазии матки, можно судить о существовании болезни. Симптомы воспалительного характера:
- болезненность при половом сношении;
- обильная секреция молочного цвета белей, не имеющих запаха;
- зуд и жжение, локализованные на половых органах в наружной их части;
- влагалищные выделения с прожилками крови (после спринцевания, полового акта, использования тампонов, а также гинекологического осмотра);
- боль ноющего свойства внизу живота.
И хотя появление у женщины вышеперечисленных симптомов прямо не говорит о наличии у неё дисплазии матки, но это является сигналом для осуществления более тщательного наблюдения за своим здоровьем.
Большой прорыв сделан медициной при выделении главенствующей роли ВПЧ, как основному источнику дисплазии, что позволило в корне поменять отношение врачей к методам, позволяющим успешно диагностировать такое заболевание.
Диагностика заболевания
Для успешного диагностирования дисплазии, ввиду того что симптомы её слабо выражены, гинекологами применяются различные методики: лабораторные, инструментальные и клинические. Основными диагностическими приёмами для обнаружения такой болезни, как дисплазия шейки матки, являются:
- осмотр слизистой влагалища посредством применения зеркал. С помощью данного исследования можно визуально оценить цвет слизистых оболочек, обнаружить области разрастания плоского эпителия, а также визуализировать патологические пятна и блеск около наружного зева;
- ПЦР-диагностика. С её помощью можно точно определить наличие ВПЧ в любой физиологической жидкости организма (слизи, моче или крови);
- кольпоскопия. Посредством применения кольпоскопа, десятикратно увеличивающего изображение слизистой, выявляется умеренная и тяжёлая дисплазия матки. При нанесении на слизистую, выстилающую шейку матки, р-ра Люголя или уксусной кислоты, проявляются скрытые дефекты, незаметные при плановом осмотре;
- цитологическое исследование взятого с поверхности шейки матки мазка. Такое исследование проводят с помощью микроскопа. Оно позволяет выявить маркеры ВПЧ и наличие атипичных клеток;
- прицельная биопсия с целью проведения дальнейшего гистологического исследования иссечённого подозрительного участка ткани. При выявлении дисплазии данный метод является самым информативным.

Следует отметить, что пристальное наблюдение за состоянием женского здоровья и своевременное обращение к гинекологу способно в корне поменять картину развития болезни и упростить методы, а также инструменты её лечения.
Лечение дисплазии шейки матки
Хотя дисплазия шейки матки, как заболевание, носит прогрессирующий, затяжной характер, но при проведении адекватного лечения, имеет свойство постепенно регрессировать. Поэтому важно как можно раньше начать лечение при обнаружении этого недуга.
Лечение дисплазии шейки матки — стационарное, проводится в медицинском учреждении гинекологом и зависит от ряда условностей:
- степени дисплазии;
- возрастного показателя пациентки;
- наличия параллельно текущих заболеваний;
- величины участка патологического поражения;
- желания сохранить функцию деторождения.
Противопоказаниями для осуществления терапии, направленной на устранение дисплазии, являются: недостижение пациенткой возраста 20 лет, отсутствие у женщины ВПЧ, наличие поражения слизистой шейки матки, носящего точечный характер, а также отсутствующие в цервикальном канале симптомы дисплазии матки.
В современной медицинской практике лёгкая дисплазия шейки матки лечится консервативным путём, включающим в себя:
- гинекологическое обследование в течение 2 лет;
- борьбу с курением;
- ежегодное проведение кольпоскопии и сдача анализа на цитологию;
- подбор альтернативных контрацептивов;
- лечение ИППП;
- терапия заболеваний эндокринной системы.
Лечение дисплазии шейки матки умеренной и тяжёлой степени осуществляется в двух направлениях:
- Иммуностимулирующая терапия — показана при обширно распространённой рецидивирующей дисплазии. Она включает в себя приём различных иммуномодуляторов, повышающих иммунный ответ;
- Хирургическое вмешательство проводится в первой фазе менструального цикла при условии отсутствия воспалительных процессов. Перед операцией пациентке назначаются анализы на ИППП, цитологический мазок, а также мазок, иллюстрирующий степень чистоты влагалища.
Хирургическое вмешательство ведётся по двум направлениям:
- деструкция поражённого участка при помощи:
- криотерапии. Посредством применения на поражённый участок слизистой жидкого азота, происходит разрушение области, поражённой дисплазией;
- диатермокоагуляции. Применяя на поражённый участок электрический ток, достигается эффект прижигания или иссечения очага заболевания;
- лазеровапоризации. Воздействием низкоинтенсивного лазерного луча на поражённый участок, достигается деструкция патологических тканей (посредством их нагревания) с последующим формированием некротических зон в местах их стыков со здоровыми участками;
- хирургическое иссечение, проводящееся по следующим направлениям:
- конизация шейки матки. Петлёй диатермокоагулятора удаляется участок шейки матки конусообразного вида;
- ампутация шейки матки.

К побочным явлениям, возникающим после хирургического вмешательства, относят повышенную секрецию влагалищной слизи, кровяные выделения и периодические боли ноющего характера, локализованные внизу живота, продолжающиеся от 3 до 5 дней. Послеоперационное восстановление длится обычно около 4–6 нед. В этот период пациентке рекомендуется воздерживаться от подъёма тяжёлых предметов, посещения бань и саун, ведения половой жизни, а также запрещается использовать гигиенические тампоны.
При проведении любой операции возможны осложнения. В данном случае к ним относят:
- рецидив заболевания;
- бесплодие;
- симптомы нарушения менструального цикла;
- обострение хронических заболеваний органов малого таза, имеющих хроническое течение;
- симптомы рубцевания шейки матки.
И хотя появление вышеперечисленных осложнений встречается редко, но их вероятность возрастает тем быстрее, чем сложнее проводимая операция и ниже операционный и квалификационный стаж хирурга, а также при несоблюдении пациенткой предписанных рекомендаций.
Через 3 месяца после проведённой операции женщине нужно повторно обратиться в медицинское учреждение для контрольного проведения кольпоскопии и взятия мазка для проведения цитологического исследования. В случае получения отрицательных результатов, через год женщину с учёта снимают.
Перенёсшей данное заболевание пациентке, важно соблюдать меры профилактики, к которым относят:
- обогащение рациона питания витаминами групп А и В;
- отказ от курения;
- незамедлительное лечение заболеваний инфекционной природы;
- прохождение регулярного гинекологического осмотра;
- пользование барьерной контрацепцией.
Соблюдение данных профилактических мер в сочетании с ранним выявлением и своевременным лечением дисплазии матки даёт положительный прогноз и позволяет сократить вероятность появления рецидивов и развития неинвазивной формы рака.
Дисплазия шейки матки и влагалища — патологии, которые молчат
При этом заболевании на слизистой нижней части матки и влагалища образуются участки измененных клеток плоского эпителия (покрывающего слоя). Обычно дисплазия поражает вагинальную область и шейку матки одновременно, что осложняет ситуацию. Дисплазию эпителия относят к предраковым патологиям.
Что такое дисплазия
В интернете эту болезнь часто описывают, как аномальный рост клеток. На самом деле, патология гораздо серьезнее, чем это примитивное описание. Дисплазию эпителия ВОЗ характеризует как комплекс нарушений, включающий:
Дисплазия шейки матки и влагалища
” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?fit=450%2C300&ssl=1?v=1572898620″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?fit=824%2C550&ssl=1?v=1572898620″ src=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?resize=896%2C598″ alt=”Дисплазия” width=”896″ height=”598″ srcset=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=896&ssl=1 896w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=450&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=768&ssl=1 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/Displaziya-sheyki-matki.png?w=824&ssl=1 824w” sizes=”(max-width: 896px) 100vw, 896px” data-recalc-dims=”1″ />
- клеточную атипию — видоизменение или замена клеток на несвойственные данной ткани;
- сбой в дифференцировке клеток — генетический код, отвечающий за функции клеток, их размер, форму и обмен веществ;
- сбой в архитектонике ткани — строение, структура и т.д.
Дисплазия — это не только клеточная атипия, это отклонения во всем тканевом комплексе.
Из-за бессимптомности заболевания на первых стадиях, лечение дисплазии влагалища часто начинается поздно, когда патологический процесс охватывает большую часть площади слизистой шейки матки и влагалища. Диагностируется ранняя дисплазия влагалища обычно на плановом приеме у гинеколога или во время осмотра, связанного с другой патологией.
Причины развития дисплазии влагалища
Основные причины перерождения клеток — генетическая предрасположенность и инфицирование онкогенными вирусами папилломы человека (ВПЧ) , HSV-2, HPV и HIV.
Развитие дисплазии ускоряют:
- Гормональные проблемы, связанные с климаксом — недостаток эстрогенов (гипоэстрогения), прием противозачаточных без рецепта и др.;
- Заболевания, изменяющие флору влагалища и ослабляющие иммунитет: вагинит, кольпит ;
- Состояния, истощающие ткани, например, натирание влагалища гинекологическим кольцом, использование вибраторов, некачественных презервативов и тампонов.
В группе риска женщины с вредными привычками — курящие, употребляющие фастфуд и алкоголь и проживающие в районах с плохим экологическим профилем.
Причины дисплазии шейки матки
Самая частая причина диспластических изменений шейки – инфицирование папилломавирусом. Типы ВПЧ 16 и 18 обнаруживаются в 98 % случаев дисплазии.
Заболевание провоцируют:
- воспалительные процессы во влагалище;
- травматизация шейки при родах и абортах ;
- гормональная дисфункция;
- сниженный иммунитет;
- алкоголь и курение;
- слишком ранняя и беспорядочная сексуальная жизнь;
- пренебрежение гигиеной половых органов.
При дисплазии нарушается структура эпителия, а слизистая не выполняет защитные функции. При выраженных диспластических изменениях женщину направляют на консультацию к онкологу.
Стадии развития дисплазии
Диспластический процесс — продолжение гиперплазии — увеличения количества клеток, вызванного хроническим воспалением и перерождением. Часто к гиперплазии и дисплазии присоединяется атрофия (отмирание) тканей, так как эти процессы имеют общие генетические механизмы.
Если быть точными, термин «дисплазия» для характеристики переходных предраковых процессов в медицине не применяется. При патологии во влагалищном секторе шейки матки состояние обозначается CIN (cervical intraepithelial neoplasia) , предраковые изменения во влагалище обозначаются — VaIN, вульвы — VIN.
Различают три степени дисплазии:
- Легкая, слабо выраженная (Д I) – затронуто до 1/3 толщины эпителиального слоя;
- Умеренная, средняя(Д II) – измененные клетки прорастают на 2/3 эпителиальной ткани;
- Тяжелая, выраженная (Д III) — весь слой изменен. Эта степень дисплазии — начальная стадия рака шейки и влагалища.
Определяющий критерий степени дисплазии — выраженность клеточной атипии. Чем тяжелее степень, тем больше размер, гиперхромность и полиморфизм клеточных ядер. Дисплазия эпителия может регрессировать (обратный процесс), быть стабильной или прогрессировать. Как быстро пойдет процесс озлокачествления зависит от степени выраженности и длительности заболевания. Чем значительнее дисплазия, тем меньше вероятность регрессии.
Дисплазия тяжелой степени расценивается гинекологами как облигатный предрак, гарантирующий развитие рака. Поэтому больные облигатным предраком ставятся на учет к онкологу.
Симптомы дисплазии влагалища
В начале болезни пациентки ничего не чувствуют. Очаги дисплазии во влагалище обнаруживаются случайно при гинекологическом осмотре . Единственный симптом, указывающий на заражением вирусом ВПЧ (он вызывает патологию в 90% случаев), который больная может увидеть невооруженным глазом, — мелкие бородавки ( остроконечные кондиломы ) в области половых органов.
По мере развития патологии появляются:
- краснота и сухость слизистой влагалища;
- кровотечения после полового акта или спринцевания;
- выделения с неприятным запахом;
- зуд, жжение и отек вагинальной области.
При тяжелой дисплазии возникают боли в крестце, отеки ног. Во время ходьбы ощущается дискомфорт в области влагалища.
Гинеколог проводя осмотр с помощью кольпоскопа (оптического прибора) видит изменения слизистой оболочки влагалища в виде выступающих красноватых или светлых пятен с неровными очертаниями. Дисплазийные участки бывают большими и затрагивают шейку матки. Для уточнения диагноза, слизистую смазывают растворами уксуса или Люголя (расширенная кольпоскопия). При запущенной дисплазии видны мозаичность слизистой и сосочковые разрастания.
Окончательный диагноз ставится после проведения биопсии подозрительных участков, при которой гинеколог берет часть клеток на анализ.
Симптомы дисплазии шейки матки
При этом состоянии в эпителии шейки появляются клетки, отличные по строению от нормальных. Процесс затрагивает базальную мембрану и верхний слой тканей. Заболевание часто не дает симптомов, поэтому, чтобы вовремя распознать заболевание, необходимо регулярно делать кольпоскопию и сдавать анализы .
При выраженной диспластической патологии женщины жалуются на зуд, боль и жжение в вагине. Выделения становятся желтоватыми или кровянистыми. Возможны контактные кровотечения.
Для подтверждения диагноза проводится кольпоскопия со взятием мазка из шейки и цервикального канала на гистологическое и цитологическое обследование. При дисплазии на шейке виден измененный участок, а в шеечной слизи обнаруживаются диспластичные клетки.
Как вылечить дисплазию влагалища
Из-за термина «предраковое состояние» пациентки, столкнувшись с дисплазией влагалища или шейки матки, погружаются в депрессию. Но на деле все не так страшно!
Лечение зависит от степени дисплазии:
- Легкая степень дисплазии не требует лечения до момента ухудшения состояния. Если доктор замечает изменения, видоизмененные клетки разрушают лазером, химическими веществами или современным радиоволновым методом . Остроконечные кондиломы удаляют этим же методом, так как они могут переродиться в рак.
- При глубокой дисплазии или начавшемся раковом перерождении показана вагинэктомия — удаление дисплазийных участков. Если процесс зашел слишком далеко, то для сохранения органа, трансплантируют кожу с ягодиц или бедер.
Лечение дисплазии шейки матки
Лечение зависит от тяжести дисплазии. При поражении слизистой первой степени применяют выжидательную тактику, особенно у нерожавших. Каждые полгода проводится плановое обследование, и, если заболевание не прогрессирует, рекомендуется профилактическое посещение гинеколога.
В более тяжелых случаях применяется оперативное лечение. Наиболее эффективные методы:
- Иссечение пораженных тканей — электроэксцизия (конизация);
Радиоволновой — самый современный способ лечения дисплазии, рекомендуемый европейскими гинекологами. - Ампутация шейки применяется в редких, особо тяжелых случаях, когда нет возможности помочь другим способом — это делают онкологи.
Для борьбы с вирусом папилломы (ВПЧ) применяют противовирусные препараты и средства для стимуляции иммунитета. Параллельно проводят лечение сопутствующих патологий.
Что нужно знать о лечении дисплазии: 5 шагов к выздоровлению
- Шаг №1 – Идите к гинекологу без паники! Опасения, что дисплазия слизистой влагалища и шейки матки не лечится, неверно. Нельзя вылечить причину дисплазии — вирус папилломы человека, а вот ее очаги и связанные с ней неприятные симптомы при правильном лечении устраняются.
- Шаг №2 – Пройдите полноценную диагностику! Гинеколог возьмет ткани для проведения гистологического анализа, чтобы определить природу дисплазии и исключить рак. Забор пробы в проводится при кольпоскопии с прицельной биопсией, когда врач выбирает для анализа конкретные участки. Параллельно сдается комплекс анализов, определяющих типа вируса папилломы, если он выступает причиной атипичных изменений клеток влагалища. Если же дисплазия шейки матки или влагалища имеет воспалительно-инфекционную природу, определяют возбудителя и его чувствительности к антибиотикам.
- Шаг №3 – Комплексное лечение. Лучший результат лечения дисплазии влагалища дает удаление патологических очагов. Это делается хирургическим или аппаратным методом, но только комплексный подход к терапии дает устойчивый результат.
- Шаг №4 – Выбирайте малотравматичные методы лечения дисплазии. Сейчас классическое хирургическое иссечение тканей при помощи скальпеля используется крайне редко. Предпочтение специалисты отдают малотравматичным и безопасным методикам, таким как лазерная коррекция и радиоволновая методика. Процедуры проводятся под местной анестезией. Операция не оставляет рубцов, имеет четкую направленность действия, обладает антибактериальным эффектом. Запаивание кровеносных сосудов во время процедуры исключает кровотечение.
- Шаг №5 – Если требуется обширное вмешательство — соглашайтесь! Если поражение дисплазией имеет внушительные размеры, может потребоваться иссечение большого участка тканей влагалища. Восстановить женское здоровье и нормальную половую активность женщины в послеоперационном периоде поможет современная методика пластики влагалища.
Лечение дисплазии женских органов, вопреки распространенным заблуждениям, эффективно и безопасно, при этом женщина получает возможность предотвратить онкологию и сохранить нормальную сексуальную активность
Профилактика онкологических заболеваний влагалища и шейки матки
Профилактика болезни заключается в своевременном лечении ИППП (половых инфекций), воспалений и гормональных нарушений. Девочкам рекомендуется вакцинация против вируса папилломы вакциной Гардасил.
Где лечат дисплазию влагалища и шейки матки в СПБ
Лечение дисплазии требует серьезного подхода, так как болезнь считается опасным предраковым состоянием. Гинекологи медицинского центра Диана в Санкт-Петербурге обладают многолетним опытом лечения дисплазии эпителия, что позволило нам разработать эффективный и безопасный подход к лечению этой патологии.
Мы рады помочь каждой пациентке с диагнозом «дисплазия», и применяем только современные подходы к лечению и инновационное аппаратное оборудование — новейший радиоволновой нож «Фотек» .
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter