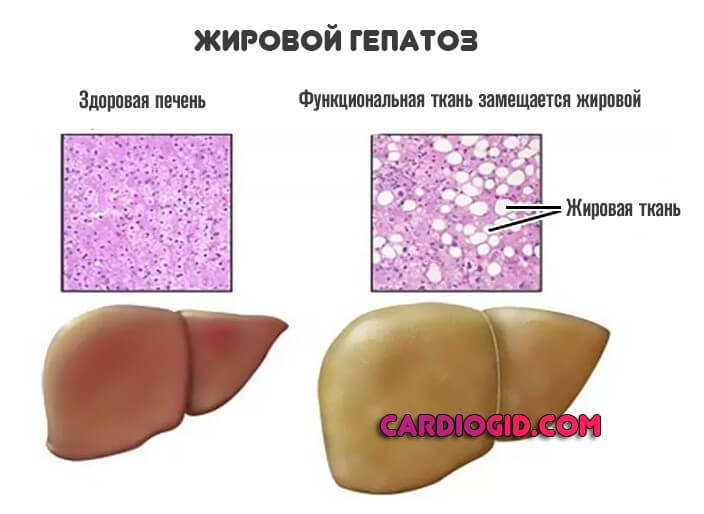
Диета при печеночной энцефалопатии
Диетотерапия при циррозе печени назначается врачом и определяется в зависимости от стадии заболевания и состояния больного.
Основной диетой для больных в течение многих десятилетий в нашей стране была диета № 5.
При составлении рационов для больных с заболеваниями печени и желчевыводящих путей должны быть учтены следующие рекомендации:
- В рационе должно быть достаточное количество полноценного, легкоусвояемого белка.
- Качество и количество жиров определяется состоянием больного.
- При необходимости усилить желчегонное действие диеты, увеличивается содержание растительных жиров, особенно при запорах.
- Количество углеводов в диете не должно превышать физиологической нормы, а у больных с избыточной массой тела – может быть снижено.
- Максимальное щажение пищеварительного тракта больного достигается кулинарной обработки пищи (вываренная, при необходимости рубленая или протертая пища).
- Частое дробное питание, которое обеспечивает лучшее переваривание и усвоение пищи, обладает хорошим желчегонным действием, улучшает моторику кишечника.
- Включение в рацион продуктов, богатых пищевыми волокнами, что повышает желчегонный эффект диеты, обеспечивает максимальное выведение холестерина со стулом.
В последние годы диета № 5 претерпела ряд изменений, были разработаны ее модификации, но принципы ее составления остались актуальными до сих пор.
Энергетическая ценность рациона должна соответствовать физиологической норме, переедание не желательно. Количество белков в рационе должно соответствовать физиологической норме: 1 г/кг идеальной массы тела, из них 50-55% должны составлять белки животного происхождения (мясо, рыба, птица, яйца, молочные продукты).
Животные белки богаты незаменимыми аминокислотами и липотропными факторами (метионином, холином), которые предупреждают развитие жировой дистрофии печени. Из продуктов растительного происхождения большое количество метионина и холина содержат соевая мука, овсяная и гречневая крупы.
Ограничивают белки пищи при печеночно-клеточной недостаточности , при этом отдавая предпочтение растительным белкам. В диету № 5 включается 70-80 г жиров с сутки. Жиры животного происхождения должны составлять 2/3, растительного 1/3 от общего количества жиров.
Ограничивают общее количество жиров в рационе до 50 г в сутки и менее лишь в некоторых случаях: при стеаторее любого генеза (печеночной, панкреатической, кишечной); при поносах; при печеночно-клеточной недостаточности.
Из животных жиров лучше всего использовать сливочное масло, так как оно хорошо усваивается и содержит витамины А , К , арахидоновую кислоту. Необходимо ограничивать потребление тугоплавких жиров (бараний, свиной, говяжий жиры), потому что они трудно усваиваются, содержат много холестерина и насыщенных жирных кислот.
Очень важно адекватное употребление растительных масел: подсолнечного, кукурузного, оливкового, хлопкового, соевого. Растительные масла усиливают процессы желчеобразования и желчеотделения за счет стимуляции синтеза гормона холецистокинина.
Ненасыщенные жирные кислоты (линолевая, линоленовая, арахидоновая) активируют ферменты липолиза, улучшают обмен холестерина. В диете №5 ограничивают жареные блюда, потому что при тепловой обработке жиров частично (на 20-40%) разрушаются полиненасыщенные жирные кислоты и образуются токсические продукты термического окисления жиров (альдегиды, кетоны, акролеин), оказывающие неблагоприятное воздействие на паренхиму печени и слизистую оболочку желудка.
Диета № 5 содержит 300-350 г углеводов, из них 60-70 г простых. В основной стандартной диете количество углеводов уменьшено за счет простых (всего 300-330 г, простые – 30-40 г). При избыточной массе тела количество углеводов ограничивают за счет моно- и дисахаридов. Диеты с низкой энергетической ценностью, состоящие исключительно из легкоусвояемых углеводов, назначают при тяжелой печеночной недостаточности.
Важную роль в питании играют неперевариваемые углеводы – целлюлоза, гемицеллюлоза, пектиновые вещества. Основные источники пищевых волокон – это фрукты, ягоды, овощи, отруби. При употреблении отрубей увеличивается количество первичных и уменьшается количество вторичных желчных кислот. Это объясняется влиянием пищевых волокон на бактериальную флору кишечника, которая участвует в дегидроксилировании первичных желчных кислот.
Связывающая способность различных пищевых волокон по отношению к желчным кислотам неодинакова. Она особенно высока у фруктов (яблок, груш), ягод (малины), овощей (цветной капусты, моркови, картофеля, пастернака, зеленого горошка), пшеничных отрубей и хлеба из непросеянной муки.
Несмотря на высокое содержание пищевых волокон в салате, орехах и бобах, данные продукты ограничивают или исключают при заболеваниях печени. Для обогащения рациона пищевыми волокнами в наше время существует большое количество биологически активных добавок к пище, содержащих отруби (пшеничные, ржаные, соевые), микрокристаллическую целлюлозу, пектин.
Большое значение в питании больных с заболеваниями печени и желчных путей имеют витамины.
Поливитаминная недостаточность может развиться у больных вследствие ограниченного поступления их с пищей, недостаточного всасывания витаминов из кишечника, а также образования биологически активных и транспортных форм витаминов в печени. Больше всего нарушается усвоение жирорастворимых витаминов ( А , D 3 , Е , К ) из-за недостаточности желчных кислот, необходимых для их всасывания.
Следует особо подчеркнуть плохую переносимость больными холодной пищи (мороженое, кефир из холодильника), которая может вызывать спазм сфинктера Одди и боль.
-
Лечебное питание при циррозе печени
-
В период компенсации заболевания
Рекомендуется диета № 5.
Если больной не истощен, достаточно 1 г/кг массы тела белков. Диета, обогащенная белком (до 1,5 г/кг), актуальна для больных алкогольным циррозом, при наличии белково-энергетической недостаточности.
При стабильном течении цирроза и отсутствии отклонений в лабораторных показателях дополнительный прием аминокислот с разветвленной цепью не требуется. Метионин или различные другие гепатопротекторы не требуются.
Без необходимости долю жиров в пище уменьшать не следует.
Пища должна быть приготовлена так, чтобы она возбуждала аппетит.
При развитии осложнений цирроза печени – печеночно-клеточной недостаточности, портальной гипертензии и асцита в диету вносят соответствующие коррективы.
Рекомендуемые продукты и блюда диеты № 5
Хлеб пшеничный из муки I и II сорта, ржаной из сеяной обдирной муки, вчерашней выпечки. Можно добавить к рациону питания выпечные несдобные изделия с вареными мясом и рыбой, творогом, яблоками, сухой бисквит.
Супы овощные и крупяные на овощном отваре, молочные с макаронными изделиями, фруктовые, борщи и щи вегетарианские; муку и овощи для заправки не поджаривают, а подсушивают; исключаются мясные, рыбные и грибные бульоны.
Мясо и птица – нежирные говядина, телятина, мясная свинина, кролик, курица в отварном или запеченном после отваривания виде. Используют мясо, птицу без кожи и рыбу нежирных сортов отварные, запеченные после отваривания, куском или рубленые. Разрешены докторская, молочная и диабетическая колбасы, неострая нежирная ветчина, сосиски молочные, вымоченная в молоке сельдь, заливная рыба (после отваривания); рыба, фаршированная овощами; салаты из морепродуктов.
Молочные продукты невысокой жирности – молоко, кефир, ацидофилин, простокваша. Полужирный творог до 20% жирности в натуральном виде и в виде запеканок, пудингов, ленивых вареников, простокваша, пахтание. Сметана используется только в качестве приправы к блюдам.
Яйца рекомендуют в виде омлетов или всмятку, яйца вкрутую и яичницу желательно исключить.
Крупы – любые блюда из круп.
Овощи различные в отварном, запеченном и тушеном виде; исключаются шпинат, щавель, редис, редька, чеснок, грибы.
Из соусов показаны сметанные, молочные, овощные, сладкие овощные подливки, из пряностей – укроп, петрушка, корица.
Закуски – салат из свежих овощей с растительным маслом, фруктовые салаты, винегреты. Фрукты, ягоды некислые, компоты, кисели.
Из сладостей разрешают меренги, снежки, мармелад, не шоколадные конфеты, мед, варенье. Сахар частично заменяют ксилитом или сорбитом.
Напитки – чай, кофе с молоком, фруктовые, ягодные и овощные соки.
Исключаемые продукты и блюда диеты № 5
Исключены из меню продукты, богатые экстрактивными веществами, щавелевой кислотой и эфирными маслами, стимулирующими секреторную активность желудка и поджелудочной железы.
Исключаются мясные, рыбные и грибные бульоны, окрошки, соленые щи.
Нежелательны жирные сорта мяса и рыбы, печень, почки, мозги, копчености, соленая рыба, икра, большинство колбас, консервы.
Исключены свиное, говяжье и баранье сало; кулинарные жиры.
Исключаются гусь, утка, печень, почки, мозги, копчености, колбасы, мясные и рыбные консервы; жирные сорта мяса, птицы, рыбы.
Исключаются яйца вкрутую и жареные.
Исключен свежий хлеб. Слоеное и сдобное тесто, пирожные, торты, жареные пирожки остаются запрещенными.
Исключены сливки, молоко 6%-й жирности.
Бобовые, щавель, редис, зеленый лук, чеснок, грибы, маринованные овощи.
Крайне осторожно следует относиться к острым приправам: хрену, горчице, перцу, кетчупам.
Исключены: шоколад, кремовые изделия, черный кофе, какао.
Примерное меню диеты № 5 на один день
Творожный пудинг – 150 г. Овсяная каша – 150 г. Чай с молоком – 1 стакан.
Морковь сырая, фрукты – 150 г. Чай с лимоном – 1 стакан.
Суп картофельный вегетарианский со сметаной – 1 тарелка. Мясо отварное запечённое под белым молочным соусом – 125 г. Кабачки, тушёные в сметане – 200 г. Кисель из яблочного сока – 200 г.
Отвар шиповника – 1 стакан. Сухое печенье.
Рыба отварная – 100 г. Пюре картофельное – 200 г. Чай с лимоном – 1 стакан.
На весь день: Хлеб белый – 200 г, хлеб ржаной – 200 г, сахар – 50-70 г.
Белковый омлет из 2 белков – 100 г. Чай с молоком – 1 стакан.
Яблоки печёные протертые – 100 г.
Суп рисовый с протертыми овощами 1/2 порции. Куры отварные в белом соусе – 115 г. Каша гречневая, протертая – 150 г. Молочное желе – 125 г.
Сухарики с сахаром. Отвар шиповника – 1 стакан.
Рыба отварная – 85 г. Картофельное пюре – 150 г. Чай с молоком – 1 стакан.
Кисель фруктовый – 1 стакан.
На весь день: Хлеб белый – 200 г, хлеб ржаной – 200 г, сахар – 50-70 г.
-
Лечебное питание при печеночной энцефалопатии
Одним из основных механизмов патогенеза печеночной энцефалопатии является нарушение образования мочевины из аммиака, который образуется при дезаминировании аминокислот в печени. При этом аммиак проникает через Гематоэнцефалический барьер Гематоэнцефалический барьер (от греч. αἷμα – кровь и εγκεφαλος – головной мозг) — анатомо-физиологический механизм мозговой ткани, регулирующий обмен веществ между кровью и тканью мозга. Ограничивает проникновение в нервную ткань из кровотока различных химических веществ, в том числе продуктов нарушенного обмена, токсинов, лекарственных препаратов, а также микроорганизмов (бактерий, вирусов). Г. и оказывает токсическое действие на центральную нервную систему.
Основной источник аминокислот – это пищевые белки. Именно поэтому необходимо уменьшить потребление белков при развитии печеночной энцефалопатии до 20 г/сут. В острых случаях можно полностью исключить из пищи белки на срок от нескольких дней до нескольких недель. Даже при хронической энцефалопатии при ограничении потребления пищевых белков в течение нескольких месяцев редко встречаются клинические признаки белково-энергетической недостаточности.
Энергетическую ценность пищи необходимо поддерживать на уровне 1600-2000 ккал или выше.
Рекомендовано проведение парентерального и энтерального питания, специализированными препаратами, разработанными для больных с патологией печени.
При улучшении состояния больного и при положительной динамике лабораторных показателей содержание белков увеличивают на 10 г через день. При возникновении рецидива энцефалопатии или ухудшении лабораторных показателей, возвращаются к предыдущему уровню суточного потребления белка.
У выздоравливающих после острого эпизода комы больных, содержание белка в пище постепенно доводят до нормы. При хронической энцефалопатии больным необходимо постоянно ограничивать количество потребления пищевых белков на уровне не выше 40–60 г/сут. Растительные белки переносятся лучше, чем животные. Однако прием растительной пищи может быть затруднен из-за развития метеоризма и диареи.
При печеночной энцефалопатии также значительнго ограничивают или полностью исключают жиры.
В достаточном количестве вводят легкоусвояемые углеводы. Рекомендуют фруктовые и ягодные соки, богатые солями калия (апельсиновый, мандариновый, виноградный, абрикосовый), настой из кураги, урюка, чернослива, чай с сахаром, медом, лимоном, вареньем, протертые компоты.
Общее количество жидкости, получаемое больным, составляет 1,5-2 л/сут. При этом необходимо контролировать количество вводимой перорально и парентерально жидкости и суточный диурез из-за опасности нарастания асцита и отеков. При признаках задержке жидкости количество поваренной соли уменьшают до 3 г в сутки (блюда готовят без соли), жидкость ограничивают из расчета – диурез предыдущих суток плюс 400 мл.
-
Лечебное питание при портальной гипертензии и асците
- генетические отклонения;
- дефекты в развитии головного мозга;
- перенесенные инфекционные болезни матерью во время беременности;
- ранние роды;
- травмы, которые получил ребенок при родах;
- большой вес плода;
- окручивание пуповиной плода в утробе или ребенка при рождении;
- гипоксия плода, возникшая из-за расстройств в функционировании важных органов и систем для жизненного обеспечения.
- 1 посттравматическая (различные травмы и повреждения головного мозга);
- 2 перинатальная (патологическое течение беременности или принятие родов);
- 3 сосудистая и гипертоническая (наличие атеросклероза, дисциркуляции или гипертонической болезни);
- 4 токсическая (регулярные отравления алкогольными и наркотическими средствами, тяжелыми металлами, лекарственными препаратами, ядохимикатами);
- 5 уремическая и печеночная (хронические болезни почек и печени соответственно);
- 6 лучевая (облучение радиацией);
- 7 венозная (причиной являются: вегетативно-сосудистая дистония, повышенное внутричерепное давление).
- наблюдается плохая память, раздражительность, проблемы со сном, повышенная утомляемость, постоянное недомогание, чувство усталости, разбитости, вялости, головная боль (у маленьких детей может наблюдаться боязнь света, запрокидывание головы, неадекватная реакция на шум и звуки, выпученные глаза, слишком часто ребенок срыгивает);
- предыдущие симптомы усугубляются, подключается головокружение, тошнота, больной может теряться во времени и пространстве, шум в ушах;
- происходят тяжелые изменения в мозговых тканях, при этом могут возникнуть расстройства психики, потеря сознания, парезы, постоянные мучительной силы головные боли, может развиться эпилепсия и болезнь Паркинсона.
- поваренная соль в больших дозах;
- вся жирная пища;
- шоколад;
- алкоголь;
- еда быстрого приготовления, полуфабрикаты, пища с Е добавками, транс жирами, пальмовым маслом, красителями и добавками;
- слишком острая пища.
- Вирусный гепатит.
- Гепатит, развившийся вследствие злоупотребления алкогольными напитками.
- Разрушительные процессы в печени.
- Острая или хроническая интоксикация спиртными напитками, наркотическими веществами, отравление медикаментозными средствами, например, успокоительными и мочегонными лекарствами.
- Чрезмерное количество белка в продуктах питания, мясная диета.
- Бурное размножение патогенной микрофлоры в кишечнике.
- Длительные тяжелые запоры.
- Инфекции разного типа.
- Кровотечения в желудочно-кишечном тракте.
- Алкоголизм или длительное частое злоупотребление спиртным.
- Последствия оперативных вмешательств.
- Цирроз – заболевание, при котором клетки печени замещаются соединительной тканью, а также его последствия.
- Общий анализ крови.
- Коагулограмма.
- Биохимический анализ крови.
- Общий анализ мочи.
- Бактериальный посев крови на выявление присоединившейся инфекции или наличие воспалительного процесса.
- УЗИ.
- МРТ или КТ.
- ЭЭГ, необходимая для выявления степени поражения мозговых структур.
- Метод «вызванных потенциалов», нужный для обнаружения реакции мозга на световые и звуковые раздражители.
- Биопсия ткани печени, которая берется в случае неустановленной причины заболевания.
- Внутривенные вливания с учетом баланса электролитов и кислотно-щелочного равновесия (от 50 до 100 мл на кг веса пациента в течение 24 часов).
- Вливание глюкозы – 5–10 г на кг веса в сутки.
- Действия по снижению уровня аммиака в крови больного. Для этого ему назначают специализированные препараты, гепатопротекторы, сифонные клизмы, антибиотики для снижения количества инфекции и уменьшения всасывания белков, промывание желудка.
- При тяжких состояниях врачом может быть назначен гемодиализ для очистки крови и/или гемосорбция.
- По показаниям врачом выписываются противосудорожные препараты.
- При повышенном возбуждении больному назначают седативные средства.
- Обнаружение и уничтожение очага инфекции.
- Ликвидация кровотечения в желудочно-кишечном тракте.
- Меры, направленные на снижение количества микроорганизмов в толстом кишечнике.
- Прием слабительных и проведение клизм для снижения всасывания вещества и уменьшения его токсического воздействия на организм.
- Уменьшение или полный отказ от приема белковых продуктов.
- Отек головного мозга.
- Присоединение сопутствующих инфекций.
- Кровотечения.
- Воспаление поджелудочной железы – панкреатит в острой форме.
- Аспирационная пневмония – опасное осложнение, которое возникает у лежачих тяжелобольных из-за вдыхания (аспирации) содержимого желудка. Оно попадает в дыхательные пути больного и вызывает острый воспалительный процесс – пневмонию, или воспаление легких.
 внутренние кровотечения в пищеводе, желудке и кишечнике;
внутренние кровотечения в пищеводе, желудке и кишечнике;- инфекционные заболевания и воспалительные процессы органов дыхания и пищеварения;
- чрезмерное или продолжительное употребление лекарств обезболивающего направления, успокоительных препаратов, антибиотиков;
- мочегонных лекарственных средств, наркотиков;
- алкоголизм или постоянное употребление алкогольных напитков;
- отравление организма химическими препаратами, токсическими веществами, ядовитыми грибами;
- наличие таких заболеваний как гепатит, опухолевые процессы, ожирение печени;
- присутствие в организме человека паразитов;
- большие химические и термические ожоги;
- обширные травмы;
- заражение крови;
- влияние общего наркоза при хирургическом вмешательстве, операции;
- избыточное количество белков в пище человека;
- почечная недостаточность.
- неестественное поведение (изменение характера человека, ухудшение мыслительной деятельности, отсутствие логического мышления);
- перепады настроения (от апатичности, вялости до возбуждённого состояния, ярости);
- потеря тонких моторных навыков;
- дрожание конечностей, судороги;
- заторможенность мышления, медлительность движения, дезориентация;
- сонливость;
- тахикардия;
- гепатит.
- ликвидация причины появления этого заболевания.
- очищение организма от токсических продуктов.
- Острая форма. Опасное состояние, характеризующееся стремительным развитием. При остром течении человек может впасть в кому через несколько часов от появления первых тревожных признаков печеночной недостаточности.
- Подострая форма. Протекает в замедленном темпе, приводя к развитию комы за 7-10 дней и более. Отличается рецидивирующим течением.
- Хроническая форма. Отличается медленным нарастанием симптоматики (в течение нескольких месяцев, иногда лет) и развивается как осложнение при циррозе печени в сочетании с портальной гипертензией.
- Гепатоцеребрально-дегенерационную. Состояние развивается по причине нарушения метаболизма меди, в результате ее ионы накапливаются во внутренних органах.
- Частичный паралич.
- Латентная. Сознание, интеллект и поведение не изменены, нейромышечные расстройства отсутствуют.
- Легкая. У больных возникают первые тревожные проявления со стороны психо-эмоциональной, интеллектуальной сферы, поведенческих реакций. Присутствуют слабо выраженные нейромышечные расстройства.
- Средняя. У больных возникают умеренные расстройства сознания, нарушается восприятие реальности. Нарастают нейромышечные дисфункции.
- Тяжелая. Расстройство психики и сознания выражено активно, больной отличается неадекватными поведенческими реакциями.
- Кома — терминальная стадия. Больной впадает в бессознательное состояние, рефлексы отсутствуют.
- Вирусные гепатиты.
- Злокачественные новообразования.
- Поражение железы множественными метастазами.
- Желчно-каменная болезнь, сопровождающаяся застойными явлениями в желчных протоках.
- Лекарственные, наркотические, токсические отравления.
- Алкогольная болезнь печени.
- Активное размножение патогенной кишечной микрофлоры.
- Избыточное употребление продуктов с высокой концентрацией белка (мясо, рыба, молоко).
- Появления депрессии, немотивированной тревожности. Иногда у больного возникает беспричинно приподнятое настроение.
- Высказывания бредовых идей. Однако сознание сохраняется ясным, человек адекватно размышляет, узнает окружающих.
- Нарушений сна. У больного развивается бессонница ночью, днем — сильная сонливость.
- Нарушений моторики и небольшого тремора рук.
- Хлопающий тремор рук.
- Пространственную и временную дезориентацию.
- Кратковременные обмороки.
- Сильные головные боли.
- Подергивание мышц на лице, верхних и нижних конечностях.
- Появление учащенного поверхностного дыхания.
- Развитие желтухи.
- Усиление специфического запаха из ротовой полости.
- Уменьшение безусловных рефлексов.
- Интенсивная желтуха.
- Уменьшение печени в объеме.
- Вялые сухожильные и зрачковые рефлексы. Но их можно вызвать — при болевой стимуляции на лице возникает гримаса.
- Запах сырой печени, исходящий от кожных покровов.
- Биохимические пробы печени. У пациентов с течением патологического процесса в печени повышается уровень билирубина, АСТ и АЛТ, щелочной фосфотазы. Растет активность трансаминаз.
- Общее исследование крови. На признаки косвенно указывает увеличение числа палочкоядерных нейтрофилов, повышение СОЭ, падение гемоглобина.
- Общий анализ мочи. У пациентов с функциональной недостаточностью печени и поражением мозга в урине выявляют примесь крови (гематурия), увеличение концентрации белка (протеинурия), обнаруживают уробилин.
- Инфекционные заболевания ЦНС.
- Алкогольная и медикаментозная энцефалопатия.
- Внутримозговое кровоизлияние.
- Разрыв аневризмы мозговых сосудов.
- Острое нарушение мозгового кровообращения.
- Организацию специальной низкобелковой диеты.
- Медикаментозное лечение.
- Дезинтоксикационные мероприятия.
- Симптоматическое лечение.
- Препаратов лактулозы (Дюфалак, Нормазе). Цель их приема — подавлять синтез аммиака в кишечнике и выводить его избыток с калом. Дополнительно препараты лактулозы снижают избыточный рост патогенной кишечной микрофлоры. Для больных в бессознательном состоянии лактулозу вводят через зонд.
- Антибиотиков (Метронидазол, Рифамиксин). Антибиотикотерапия сводится к пероральному приему лекарств, внутривенные инфузии нежелательны из-за создания высокой нагрузки на печень. Прием антибиотиков помогает уничтожить вредоносную флору в кишечнике, вырабатывающую аммиак. Дозы антибиотиков регулярно корректируют, исходя из состояния больного.
- Медикаментозных средств, нормализующих расщепление аммиака в печени (Гепа-Мерц, Орнитокс). Подобные препараты используют внутривенно, в максимальной дозировке.
- Сорбентов (Энтеросгель, Фильтрум). Прием сорбентов позволяет своевременно выводить кишечные токсины, не допуская их всасывания в кровь.
- Препаратов, подавляющих синтез кислого желудочного сока (Омез, Омепразол).
- Трансяремного внутрипеченочного портокавального шунтирования (TIPS). После операции у пациентов стабилизируется давление в воротной вене, нормализуется кровоснабжение печени, уменьшается негативная симптоматика.
- Трансплантации печени от донора. Пересадка железы показана при острых и хронических декомпенсированных формах.
У больных с асцитом с пищей в сутки должно поступать не более 22 ммоль (0,5 г) натрия , а количество получаемой свободной жидкости необходимо ограничить до 1 л. Несоблюдение рекомендованной диеты часто служат причиной развития плохо поддающегося лечению асцита. При употреблении большего, чем разрешено количества соли даже при применении мочегонных лекарственных препаратов в высоких дозах лечение может быть неэффективным.
При асците рекомендовано назначение диеты с энергетической ценностью 1500-2000 ккал, содержащей 70 г белка и не более 22 ммоль натрия в сутки (0,5 г). Диета должна быть по существу вегетарианской. Большинство продуктов с высоким содержанием белка содержат и много натрия. Рацион нужно дополнять белковой пищей с низким содержанием натрия. В пищу употребляют бессолевой хлеб и масло. Все блюда готовят без добавления соли.
В ряде случаев при четком соблюдении рекомендованной диеты и режима питания удается быстро достичь у больных лечебного эффекта даже без применения диуретиков. Это больные с впервые появившимся асцитом и отеками; с нормальной скоростью клубочковой фильтрации ( клиренсом креатинина ); с обратимым поражением печени (например, жировая печень при алкогольной болезни); с остро развившимся асцитом при инфекционном заболевании или кровотечении; с асцитом, развившимся после употребления большого количества натрия (натрийсодержащие антациды или слабительные, минеральная вода с высоким содержанием натрия).
Примерное однодневное меню диеты № 5а для больного с асцитом
Манная каша со сливками и сахаром или печёными фруктами с 60 г бессолевого хлеба, или хлебцев, или бессолевых сухарей с несолёным маслом и мармеладом (желе или мёдом). 1 яйцо. Чай или кофе с молоком.
60 г говядины или мяса домашней птицы или 90 г белой рыбы. Картофель. Зелень или листовой салат. Фрукты (свежие или печёные).
60 г бессолевого хлеба или хлебцев. Несолёное масло, джем, мёд или помидор. Чай или кофе с молоком.
Суп без соли или грейпфрут. Говядина, мясо домашней птицы или рыба (как на обед). Картофель. Зелень или листовой салат фрукты (свежие или печёные) или желе из фруктового сока и желатина. Сметана. Чай или кофе с молоком.
Энцефалопатия

Общее описание болезни
Это болезни, поражающие головной мозг не воспалительного характера (главное отличие от энцефалита), объединяющиеся в одну общую группу.
При энцефалопатии идут дистрофические изменения тканей головного мозга, из-за чего и нарушается его нормальное функционирование.
В зависимости от происхождения выделяют 2 вида энцефалопатии:
Врожденного характера – причинами возникновения считаются:
Приобретенного характера – заболевание возникает из-за воздействия каких-либо факторов в постнатальном периоде.
Виды и причины приобретенной энцефалопатии:
Также, к причинам возникновения приобретенной энцефалопатии относят наличие таких заболеваний, как: ишемия и диабет, недостаток витамина В1 в организме.
Степени энцефалопатии и их симптоматика:
Полезные продукты при энцефалопатии
Следует придерживаться средиземноморской диеты, которая включает в себя потребление морепродуктов, коричневого риса, кисломолочных продуктов, гороха – особенно турецкого, кукурузы, ржи, орехов и низкокалорийной диеты (в день количество потребляемых калорий должно быть не более 2500 кило калорий, при соблюдение этой диеты можно есть салаты из моркови, сухофрукты – изюм, курагу, инжир, вместо майонеза в качестве различных заправок использовать растительные масла, в особенности оливковое, кунжутное, льняное).
Чтобы улучшить память и повысить сосредоточенность нужно в свой рацион добавить креветки и лук.
Также, нужно съедать продукты, стимулирующие работу кровеносной системы: картофель, томаты, цитрусовые, малина, виноград, болгарский перец, петрушка и чеснок. Для уменьшения холестерина и ускорения обменных процессов и выхода токсинов из организма потребуются злаковые культуры, печень трески и все фрукты с овощами, имеющие зеленый окрас. Ко всему этому необходимо потреблять достаточное количество воды – в сутки должно выпиваться не менее 2-х литров чистой воды (соки и компоты относят к жидкости).
Весь этот перечень продуктов помогает мембранам мозговых клеток постепенно восстанавливаться (это происходит из-за очищения его сосудов и улучшения кровообращения).
Читайте также нашу специальную статью питание для мозга.
Средства народной медицины при энцефалопатии
Чтобы избавиться от головных болей, головокружений, шума в ушах, убрать вялость и слабость нужно пить настои из красного клевера, боярышника, кавказкой дискореи, шиповника, листьев белой березы, душицы, подорожника, мать-и-мачехи, пустырника, семян укропа, сушеницы. Можно добавлять немного лимона или цедры и прополиса или меда.
Эффективными и полезными будут прогулки на свежем воздухе, утренняя гимнастика, кислородные и радоновые ванны, массаж.
Опасные и вредные продукты при энцефалопатии
Все эти продукты ускоряют процесс сбора токсинов и шлаков в организме, способствуют возникновению тромбов. Все это ухудшает ток крови, из-за чего энцефалопатия прогрессирует и переходит в более тяжелую степень, грозя организму тяжелыми последствиями.
Питание при печеночной недостаточности и энцефалопатии

Основные принципы лечебного питания при печеночной недостаточности и энцефалопатии
В настоящее время термин «печеночная недостаточность» применяют для обозначения как легких нарушений, улавливаемых с помощью высокочувствительных лабораторных анализов, так и тяжелых форм, заканчивающихся печеночной комой.
Печеночная энцефалопатия – это симптомокомплекс потенциально обратимых нервно-психических нарушений, возникающих в результате острой или хронической печеночной недостаточности.
Печеночная недостаточность обусловлена резким нарушением функции печени. Понятие «печеночная энцефалопатия» охватывает все нервно-психические нарушения, которые развиваются при выраженной печеночной недостаточности при остром гепатите или циррозе печени.
К факторам риска (но не причинам) более быстрого развития, или «толчка», к развитию печеночной энцефалопатии относят избыточное потребление белка, прием алкоголя и запоры, что следует учитывать в питании больных печеночной недостаточностью до возникновения у них печеночной энцефалопатии.
Диетотерапия больных с печеночной энцефалопатией направлена:
1) на ограничение потребления белка с целью уменьшения образования аммиака в толстой кишке и снижения уровня аммиака в крови;
2) на обеспечение достаточного или хотя бы минимально необходимого поступления с пищей энергии (не менее 1500 ккал/день), что в какой-то мере снижает распад белка в организме и соответственно накопление аммиака в крови.
При выраженной печеночной энцефалопатии в рационе ограничивают количество белка до 30-40 и даже до 20-30 г (животные белки за счет молочных и кисломолочных продуктов) и жиров до 20-30 г при содержании 200-300 г углеводов. В случае прогрессирования явлений недостаточности печени жиры полностью исключают из рациона, а количество белков сводят до минимума – 2-3 г за счет их содержания в растительной пище. Диета состоит из растительных продуктов с достаточным количеством легкоусвояемых углеводов, солей калия и отчасти – витаминов (плодовые и овощные соки, настои из сухофруктов, отвар шиповника, мед, слизистые супы, протертые компоты, кисели, желе). Имеются данные, что ограничение белка следует проводить прежде всего за счет белков животного происхождения, поэтому часть указанных выше молочных белков можно заменять на растительные путем введения в диету очень жидких каш, например, из манной крупы. В диету можно включать лактозу или синтетический дисахарид – лактулозу (по 10-30 мл 3 раза в день), тормозящие образование аммиака и других вредных веществ в кишечнике. Лактулозу выпускают в виде препаратов «Дюфалак» и «Нормазе». Прием пищи – каждые 2 ч в жидком или протертом виде. Поваренную соль не добавляют. Количество свободной жидкости доводят до 1,5-2 л, если не усиливаются отеки.
Отметим, что лактулоза расщепляется в толстой кишке с образованием молочной и уксусной кислот. Это способствует росту полезных бифидобактерий и подавляет рост микробов, способствующих образованию в кишке аммиака с его дальнейшим всасыванием в кровь. Бифидобактерии относятся к пробиотикам, а лактулоза – к пребиотикам, т.е. веществам, активизирующих развитие пробиотических микробов. В настоящее время молочная промышленность стала выпускать кефир с лактулозой, который может быть полезен в питании больных с печеночной недостаточностью.
При улучшении состояния больного содержание белка в диете увеличивают постепенно – каждые 3 дня на 10 г до ежедневного потребления физиологически нормального количества белка из расчета 0,8-0,9 г на 1 кг нормальной массы тела. Длительно ограничивать белок при печеночной энцефалопатии не рекомендуется, так как это способствует распаду собственных белков организма и приводит к повышению в крови уровня аммиака и других азотсодержащих веществ. Параллельно увеличению употребления белка в рационе за счет молочных продуктов (протертый творог, кисломолочные напитки) и сливочного масла постепенно вводятся жиры. Главным источником энергии в диете временно остаются углеводы, преимущественно легкоусвояемые в виде сахара, меда, киселей, компотов, желе, варенья, фруктов, ягод и овощей и т.д.
В практическом плане важно распределить суточное количество белка на несколько приемов пищи и одновременно назначать лактулозу с целью предотвращения острой перегрузки ферментной системы, участвующей в обмене белка. Установлено, что у больных, которых считали не переносящими белок, клинические признаки печеночной энцефалопатии продолжали отсутствовать,- если суточное потребление белка повышалось очень медленно. В конце концов, эти больные могли переносить 70-80 г белка в сутки и более. Однако надо учитывать, что у больных с декомпенсированным циррозом печени диапазон между переносимым и способным вызывать явления энцефалопатии количеством белка оказывается очень узким, что получило название «синдрома одной фрикадельки» («опе meatball syndrome»). У больных с длительным строгим ограничением потребления белка (менее 40 г/сут) общее содержание белка можно восполнить с помощью препаратов аминокислот с разветвленными цепочками, которые нормализуют аминокислотный состав крови. Однако имеются сведения о том, что данный метод питания за счет дорогостоящих препаратов аминокислот не имеет большей эффективности по сравнению со стандартной диетотерапией. Только если больные тяжелой печеночной энцефалопатией в течение 3 суток, несмотря на интенсивное лечение, не могли принимать пищу, целесообразно использовать указанные препараты аминокислот.
Источник: по материалам книги Б.Л. Смолянского и В.Г. Лифляндского «Лечебное питание»
Печеночная энцефалопатия — симптомы, терапия и рекомендации по питанию
Тяжелые поражения печени приводят не только к нарушению функционирования пищеварительной системы. Печеночная энцефалопатия является серьезнейшим заболеванием, а ее симптомы могут быть разными, так как она поражает не только печень, но и нервную систему. Патология провоцирует развитие тяжких депрессий, нарушения интеллектуальных способностей и разрушение личности.
Лечить болезнь следует как можно раньше, так как эффективность вмешательства снижается по мере нарастания разрушительных признаков. Лечение должно быть профессиональным и комплексным, потому что болезнь очень серьезная, несущая огромную опасность для заболевшего человека.
Причины печеночной энцефалопатии

Печеночная энцефалопатия возникает как осложнение печеночной недостаточности
Все причины формирования нарушения принято делить на три основных типа, которые маркируются буквами алфавита.
В число основных причин, из-за которых может развиться болезнь, попадают следующие заболевания, нарушения и состояния:
Так как причин у заболевания может быть много, нельзя заниматься самолечением, которое только может усугубить течение болезни и привести к еще большему количеству патологий. При появлении признаков нарушения необходимо срочно обратиться к врачу за проведением диагностических мероприятий.
Признаки и симптомы патологии

Патология проявляется психологическими и эндокринными расстройствами
Печеночная энцефалопатия, симптомы которой связаны со стадией заболевания, проявляется не только нарушениями функционирования печени, но и отклонениями со стороны нервной системы. Все проявления зависят от формы и стадии нарушения, но сопровождаются углубляющимися признаками поражения ЦНС.
Уровень нарушения зависит от тяжести состояния больного. Чаще всего отмечаются нарушения сознания – плохой сон ночью и сильная сонливость в течение дня, фиксированный взгляд, заторможенное или чрезмерно агрессивное поведение, повышенная раздражительность или апатия, безучастное, вялое поведение, немотивированная эйфория.
Нарушения со стороны интеллекта определяются по путанной, монотонной речи с повторяющимися по несколько раз фразами.
Возникают проблемы с памятью, восприятием, реакциями, возникают специфические судорожные движения, суетливые жесты, перепады температуры, характерный «печеночный» запах изо рта.
Формы и их особенности
Выделяются следующие формы заболевания:
| Форма | |
| Острая | При ней нарушения работы печени происходит резко, внезапно. Течение заболевания тяжелое, быстро наступает кома. Количество летальных исходов особенно велико при стремительно нарастающих симптомах и отсутствии срочной медицинской помощи. |
| Подострая | При этой форме наступление комы растянуто во времени. Для этой формы характерны рецидивы, когда перед ухудшением состояния у больного наблюдается значительное улучшение. Считается, что продолжительность жизни при такой форме составляет примерно год, реже – до нескольких лет. |
| Хроническая | Такая форма болезни формируется на базе цирроза печени, сопровождающегося портальной гипертонией. Для этой формы характерны следующие признаки: перепады настроения, пониженный интеллект, рассеянное состояние, тремор, как при болезни Паркинсона, ригидность мышц. |
Полезное видео и печеночной энцефалопатии:
Стадии болезни и их развитие
Деление на стадии заболевания и их особенности проще всего проследить по следующей таблице:
| Стадия | Сознание | Интеллект | Поведение | Нейромышечные патологии |
| 0 (латентная, скрытая) | Норма | Норма | Норма | Не выявляются |
| I (легкая) | Нарушения сна | Пониженная концентрация и внимание | Неврастения | Нарушения почерка, дрожание конечностей |
| II (средняя) | Летаргия | Нарушения восприятия времени, проблемы со счетом | Апатичное состояние, страхи | Нарушения речевой функции |
| III (тяжелая) | Дезориентация | Забывчивость, невозможность выполнять простые математические действия | Нарушения нормального поведения | Спазмы, возбуждение, повышенные рефлексы |
| IV (кома) | — | — | — | Отсутствие рефлексов |
Читайте: Хронический субатрофический гастрит: признаки, лечение и диета
Печеночная энцефалопатия при циррозе печени
Если печеночная энцефалопатия, симптомы которой не имеют четкой выраженности, сопровождается циррозом печени, это серьезно осложняет состояние больного. Хотя это заболевание может считаться обратимым процессом, оно утяжеляет лечение и является одним из факторов развития печеночной комы.
Цирроз зачастую становится триггером для развития тяжелой формы энцефалопатии, поэтому такое заболевание требует к себе повышенного внимания и правильного лечения.
Лечение цирроза и точное следование медицинским предписаниям поможет улучшить состояние больного и продлить срок его жизни.
Лабораторные методы диагностики

УЗИ печени позволит определить степень заболевания
После осмотра и беседы с пациентом ему назначают следующие пробы и обследования:
Инструментальная диагностика недуга
Если у больного подозревается печеночная энцефалопатия, симптомы которой неявно выражены, назначаются следующие обследования:
Больного также могут отправить на обследование и консультацию гепатолога, гастроэнтеролога и терапевта.
Неотложная помощь
Особая опасность заболевания состоит в том, что она грозит развитием тяжелейшего осложнения – печеночной комы, угрожающей жизни больного.
Больше информации о заболевании можно узнать из видео:
При наличии подозрения на развитие комы необходимо предпринимать срочные действия, включающие в себя следующие процедуры:
В ситуации, когда любые действия оказываются бессильными и не приводят к улучшению состояния больного, единственным шансом для его спасения оказывается пересадка печени.
Лечение заболевания и прогноз
 Основное лечение при этом заболевании состоит в устранении причины, спровоцировавшей состояние:
Основное лечение при этом заболевании состоит в устранении причины, спровоцировавшей состояние:
Отказ от приема препаратов, которые могут провоцировать развитие печеночной энцефалопатии (наркотических обезболивающих, диуретиков).
Так как основное разрушительное действие на клетки печени оказывает аммиак, требуется предпринять следующие меры:
Ликвидация очагов образования аммиака в самом организме при помощи антибиотиков, влияющих на рост числа бактерий, а также ацидификация (закисление) организма с целью увеличения кислотности. Это снижает количество микроорганизмов, которые для своего бурного роста предпочитают слабокислые или щелочные среды. Врач может назначить прием ферментных препаратов, желудочного сока или препаратов соляной кислоты.
Прогноз при наличии печеночной энцефалопатии зависит от стадии заболевания.
Если болезнь захвачена на ранних стадиях, то прогноз благоприятный, полное выздоровление возможно при условии ранней диагностики и применении грамотного лечения.
В остальных случаях, особенно при наличии печеночной недостаточности, цирроза и других тяжелых патологий, развитии печеночной комы прогноз крайне неблагоприятный, смертность достигает 80%. В ряде случаев единственным средством спасения становится трансплантация органа.
Рекомендации по питанию
 Основным типом диеты при тяжелых нарушениях функции печени многие годы служит так называемый лечебный стол №5. Но печеночная энцефалопатия, симптомы которой проявляют себя достаточно отчетливо, требует снижения или полного отказа от употребления белков как основного источника аммиака. А именно это вещество и является тем компонентом, которое провоцирует разрушительное действие на центральную нервную систему.
Основным типом диеты при тяжелых нарушениях функции печени многие годы служит так называемый лечебный стол №5. Но печеночная энцефалопатия, симптомы которой проявляют себя достаточно отчетливо, требует снижения или полного отказа от употребления белков как основного источника аммиака. А именно это вещество и является тем компонентом, которое провоцирует разрушительное действие на центральную нервную систему.
При острых и тяжелых состояниях от употребления белковой пищи требуется отказаться на период от нескольких дней до нескольких недель.
Время запрета зависит от степени тяжести заболевания. В менее сложных случаях количество белков ограничивается 20 граммами в сутки. При положительной динамике в питание больного вводят по 10 граммов белков ежесуточно, постоянно контролируя его состояние. При его ухудшении возвращаются к предыдущей норме белков. Даже после полного выздоровления больному рекомендовано придерживаться скромного количества белков в пище – в пределах 40–60 граммов в сутки.
Также из питания полностью выводятся или резко сокращаются жиры. Для того, чтобы поддерживать рекомендованный уровень калорийности в 1600–2000 ккал для лежачих больных, в меню вводятся легкоусвояемые углеводы. Больным полезны фруктовые и ягодные соки, содержащие высокие количества калия, а также отвары и настои из сухофруктов (кураги, урюка, чернослива), чай с медом, сахаром и лимоном, варенье, компоты из фруктов, которые нужно предварительно протереть через сито.
Больному нужно пить жидкости в пределах 1,5–2 литров при условии нормального выделения мочи. При задержке жидкости и образовании отеков количество соли снижают до 3 граммов, а объем выпиваемой жидкости ограничивают.
Читайте: Правильная подготовка ребенка к УЗИ брюшной полости
При лечении болезни пациент должен четко понимать, что продолжать употреблять спиртные напитки, курить, бессистемно питаться и самостоятельно лечиться медикаментозными средствами без врачебного назначения для него является фактически самоубийством. Ему предстоит долгий путь в лечении, который потребует от него железной выдержки и полного внимания к своему здоровью. Только при полном содействии самого больного врач может справиться с этим тяжелым и опасным недугом.
Продолжительность жизни с печеночной энцефалопатией

Лечение печеночной энцефалопатии сложное, но чаще всего положительное
Это заболевание является наиболее неблагоприятным с точки зрения выживаемости и продолжительности жизни больного. При обнаружении болезни на ранних стадиях более 50% всех заболевших благополучно справляются с заболеванием и полностью выздоравливают.
Остальные больные, получившие те или иные осложнения во время болезни, могут прожить намного меньше. Считается, что наличие одно осложнения сокращает продолжительность жизни пациента в 2.5 раза. Чем больше осложнений, тем меньше прогнозируемая продолжительность жизни.
Если при компенсированной форме цирроза и ранних этапах энцефалопатии продолжительности жизни у большинства больных достигает 7 – 10 лет и более, то при наличии тяжких осложнений и на поздних стадиях болезни речь идет даже не о годах, а о месяцах жизни. При острой печеночной энцефалопатии возможен мгновенный или очень быстрый летальный исход.
Возможные осложнения и последствия
При наличии печеночной энцефалопатии возможно развитие следующих осложнений:
Наиболее страшным последствием энцефалопатии является развитие печеночной комы – тяжелейшего состояния, из которого большинство больных с терминальными стадиями уже не выходит.
Здоровье и печень
 Печень является основным фильтрующим механизмом в организме человека. Когда происходит нарушение в работе печени, происходит сбой в работе всего организма.
Печень является основным фильтрующим механизмом в организме человека. Когда происходит нарушение в работе печени, происходит сбой в работе всего организма.
Отказ работы печени или её недостаточность, так называемая, печеночная энцефалопатия, приводит к беспрепятственному проникновению в кровь аммиака и других токсических для человеческого организма веществ.
В результате происходят нарушения в функциях головного мозга, ЦНС, что приводит к функциональному расстройству человеческого организма.
Что такое печёночная энцефалопатия? Для того чтобы иметь возможность предупредить возникновение этого заболевания или успешно с ним бороться, необходимо детально разобраться с самим понятием. Итак, печеночная энцефалопатия — что это такое?
Если доктор ставит диагноз «печёночная энцефалопатия», это значит, что в связи с определёнными причинами имеет место печеночная энцефалопатия патогенез, то есть печень по какой-то причине прекратила выполнять свои очищающие функции.
Такое поведение печени несёт прямую угрозу интоксикации организма отравляющими веществами, которые теперь свободно проникают в кровь. Кровь разносит их ко всем органам, что приводит к нейропсихическому синдрому.
Нарушается работа головного и спинного мозга под влиянием большого количества продуктов, которыми являются аммиак, метионин, тирозин и фенол, и возникающих в результате процесса белкового распада.
Причины возникновения
Когда уже человек имеет хроническую форму заболевания печени, привести к появлению энцефалопатии могут следующие факторы:
Обычно возникает печеночная энцефалопатия при циррозе печени.
Симптоматика проявлений
Если врач ставит диагноз печеночная энцефалопатия – симптомы этого заболевания проявляются в виде расстройств нервно-мышечного характера и психоэмоционального проявления. Сюда можно отнести:
В результате нарушения биохимических процессов в крови наблюдается гипоксия. Также течению печёночной энцефалопатии свойственно нарушение мочеиспускания и дефекации. У больного человека появляется характерный печёночный запах изо рта.
Лечение печеночной энцефалопатии
Лечение пациента с диагнозом «печёночная энцефалопатия» подразумевает два основных направления.
То есть, когда поставлен окончательный диагноз: печеночная энцефалопатия – лечение как таковое должно быть щадящим. Медикаментозная терапия назначается только после детоксикационных процедур. ЖКТ пациента очищают с помощью клизмы. А также предписывается строжайшая диета, которая значительно сокращает употребление пищи с содержанием белка.

Печеночная энцефалопатия на ренгеновском снимке
Больной, у которого обнаружена острая печеночная энцефалопатия,должен находиться под постоянным врачебным контролем. При этом диагнозе обязательно нужно контролировать водный и электролитный балансы в организме больного человека. Это нужно, чтобы предотвратить впадение пациента в кому.
Чтобы избежать предкомное состояние, необходимо чётко различать признаки печеночной энцефалопатии в острой форме. На стадии обострения заболевания состояние больного характеризуется замедленными реакциями на происходящее из-за того, что мозговая деятельность угнетается, сознание его – путанное. Если больной не получает соответствующего лечения, то состояние его будет ухудшаться вплоть до потери реакций на раздражители и потери сознания, до коматозного состояния.
Диета при печеночной энцефалопатии
Большое значение при лечении этого заболевания имеет диетическое питание. Больной должен иметь ограничение в белковой пище. Поскольку печень не в состоянии перерабатывать белок, такое питание позволит уменьшить количество попадания в кровь аммиака и постепенно добиться снижения уже имеющегося в крови уровня этого продукта расщепления белка.
Для того чтобы человеческий организм имел силы бороться с заболеванием, ему нужна энергия. Поэтому правильное питание позволит дать ему эти силы.
Из рациона следует исключить жиры и белки. Употреблять следует растительную пищу, соки из овощей и фруктов, настои и отвары из сухофруктов, плодов шиповника. Рацион больного может включать легко усвояемые углеводы — мёд, кисель, компот, желе, жидкая манная каша, кефир с лактулозой.
Более наглядную информацию о заболевании предоставит «Печеночная энцефалопатия: презентация», которую Вы можете скачать по ссылке.
Лечим печень
Лечение, симптомы, препараты
Питание при печеночной энцефалопатии

К числу тяжелых патологий, обусловленных острой или хронической недостаточностью печени, относят печеночную энцефалопатию. Состояние возникает вследствие отравления мозга и ЦНС токсинами. Болезнь диагностируется нечасто, но в 80% случаев имеет неблагоприятный исход.
Течение печеночной энцефалопатии в виде осложнения хронических болезней печени встречается чаще, чем при острых состояниях. Патогенетические механизмы его формирования изучены не полностью, но над этой проблемой работают ведущие специалисты в области гепатологии и гастроэнтерологии.
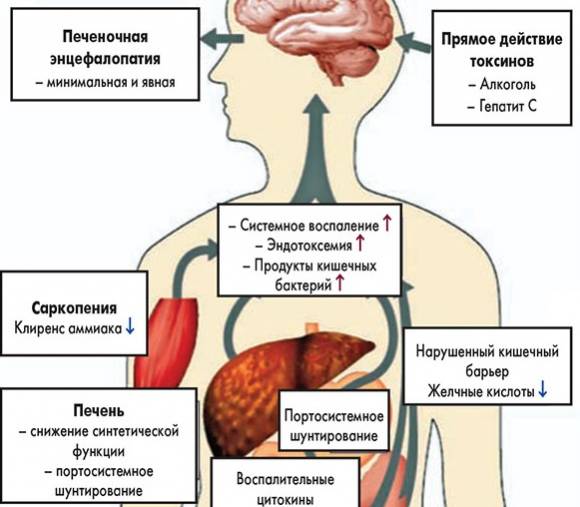
Формы и стадии
Печеночную энцефалопатию подразделяют на определенные формы, основываясь на патофизиологических нарушениях, происходящих в организме. Исходя из особенностей протекания патологических процессов существует:
Иная классификация основана на выделении форм, исходя из степени выраженности клинических проявлений. С этой позиции выделяют латентную, симптоматически выраженную и рецидивирующую печеночную энцефалопатию.
К особым формам относят:
Печеночная энцефалопатия протекает последовательно, проходя несколько стадий:
Причины заболевания
Причины развития этого патологического процесса многообразны. В гепатологии все факторы риска, провоцирующие патологию, классифицируют на несколько типов. К типу А относят перечень причин, вызывающих развитие из-за острого нарушения функционирования печени:
Перечень причин по типу В включает факторы риска, обусловленные негативным влиянием кишечных нейротоксинов и сопутствующей интоксикацией крови:
Главная причина по типу С — течение цирроза и его осложнений. Дополнительно повышают вероятность развития паразитарные инвазии, воспалительные процессы в пищеварительной системе и органах дыхания, тяжкие травмы и ожоги 3-4 степени, внутренние кровотечения.
Симптомы
Симптомы печеночной энцефалопатии проявляются по типу разнообразных неврологических и психических дисфункций, выраженность которых зависит от формы и стадии болезни. На легкой стадии у больного возникает ряд неспецифических признаков, связанных с переменой настроения, поведенческих реакций и нарушениями со стороны интеллектуальной сферы. Это проявляется в виде:
Одновременно развиваются первые признаки интоксикации организма — появление сладковатого запаха из ротовой полости, исчезновение аппетита, приступы тошноты. Появляется усталость, боли в голове и шум в ушах. Если человеку с первоначальной стадией провести ЭКГ — будут заметны нарушения со стороны работы сердца в виде расстройства альфа-ритма и повышенной амплитуды волн.
На 2 (средней) стадии тревожные симптомы выражены ярко. Человек находится в сознании, но отличается подавленным и заторможенным состоянием, которое может резко сменяться на приступы злобы, агрессии. Нередко возникают галлюцинации — слуховые и зрительные. Больной постоянно хочет спать, может засыпать даже в процессе разговора. К прочим признакам средней стадии относят:
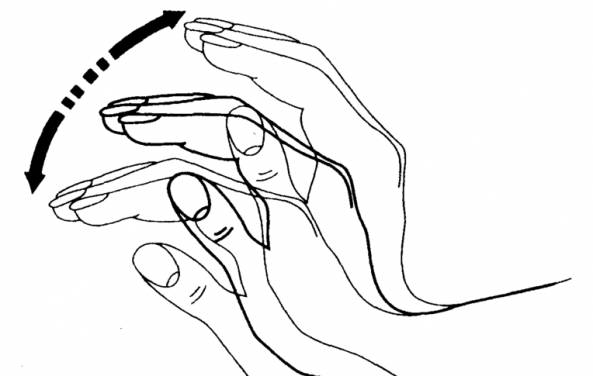
На 3 (тяжелой) стадии появляется стойкое патологическое нарушение сознания по типу оглушенности. Резкое воздействие стимулов вызывает у человека кратковременное возбуждение с галлюцинациями и бредом. После прекращения стимуляции больной возвращается в бессознательное состояние.
Прочие специфические проявления тяжелой стадии:
На терминальной стадии (кома) больной находится в полностью бессознательном состоянии. Стимуляция с помощью боли, звуков, прикосновений не действует на человека. Зрачковый рефлекс отсутствует. Развивается анурия — почки перестают функционировать и выделять мочу. Состояние осложняется нарушением сердечного ритма, внутренними кровотечениями (желудочно-кишечными, маточными). Вернуть человека к жизни из состояния печеночной комы невозможно — смерть наступает спустя несколько часов или суток.
Методы диагностики
Обследование пациентов с подозрением на печеночную энцефалопатию носит комплексный характер и требует незамедлительного проведения — от появления первых признаков поражения мозга до печеночной комы может пройти несколько часов. Важное значение в процессе обследования отводится сбору анамнеза в плане информации об имеющихся и перенесенных патологиях печени, отношении к спиртным напиткам, бесконтрольном употреблении лекарств. В процессе первичного осмотра врач обращает внимание на поведение пациента, неврологические проявления.
Подтвердить диагноз можно с помощью результатов лабораторной диагностики:
Из инструментальных методов диагностики применяют УЗИ печени для оценки размеров железы, и печеночную биопсию. Биопсия с последующим морфологическим анализом позволяет на 100% подтвердить наличие печеночной недостаточности даже на латентной стадии энцефалопатии. Обязательно проводят электроэнцефалографию для выявления активности деструктивных изменений в мозге.
В процессе обследования важно провести дифференциацию между печеночной энцефалопатией и прочими патологиями, способными вызвать поражение мозга:
Лечение
Лечение печеночной энцефалопатии организуют исключительно в условиях стационара, больных помещают в отделение интенсивной терапии. Цель лечения сводится к восстановлению работоспособности печени, ликвидации отравляющего влияния аммиака на мозг. Комплексная терапия подразумевает:
Медикаментозное лечение сводится к назначению:
К числу обязательных лечебных мероприятий относят инфузионную терапию путем внутривенного вливания полиионных и глюкозо-калий-инсулиновых растворов. Для улучшения свертываемости крови проводят переливание плазмы. Пациентам с критически высоким уровнем калия в крови организуют гемодиализ.
Пациентам показаны ежедневные высокие клизмы. Клизмы выполняют с использованием прохладного 1% содового раствора. Проведение клизм необходимо для выведения из организма кишечных метаболитов. К тому же, по окрашенной воде или цвету каловых масс можно своевременно распознать начало внутреннего кровотечения из кишечника.
Хирургическое вмешательство сводится к проведению операций в виде:
Диета
Пациенты с острым или хроническим течением нуждаются в организации диетического питания. Цель диеты — снизить выделение аммиака в кишечнике и его концентрацию в плазме крови благодаря исключению из рациона белковой пищи. Однако питание должно обеспечивать потребности организма в калориях и энергии. Недостаток аминокислот восполняют с помощью специальных смесей (Гепамине). Для пациентов в бессознательном состоянии смеси вводят через зонд.
При умеренно выраженных проявлениях суточное потребление белка ограничивают до 30 г. Ограничение накладывается и на жиры — не более 20 г в сутки. Суточный объем углеводов — до 300 г. Рацион питания больных состоит из слизистых супов, жидких каш на воде, киселей, овощных пюре. Пищу необходимо принимать каждые 2 часа, в небольших объемах.
Если состояние пациента улучшается — количество белка в рационе постепенно увеличивают — через каждые 3 суток на 10 г. Если состояние ухудшается — из рациона полностью исключают жиры, оставляя углеводы и белок не более 2-3 г в сутки. Предпочтение отдают растительным белкам.
Прогноз и профилактика
Прогноз на выживаемость у больных печеночной энцефалопатией зависит от формы и стадии недуга. Если болезнь выявлена на латентной и легкой стадиях, когда патологические изменения в печени минимальны, а расстройства сознания отсутствуют — возможно полное выздоровление. Прогноз всегда благоприятнее при хроническом течении с медленным прогрессированием. Острое течение отличается неблагоприятными прогностическими планами, особенно у детей до 10 лет и взрослых от 40 лет и старше.
При выявлении на 1-2 стадиях смертность не превышает 35%. На 3-4 стадиях летальность возрастает до 80%. Прогноз для больных, впавших в печеночную кому, всегда неблагоприятный — 9 из 10 человек умирают.
Профилактика сводится к поддержанию нормального функционирования печени, своевременному лечению болезней билиарного тракта. Немаловажная роль отводится ведению здорового образа жизни с отказом от алкоголя и никотина. Для профилактики токсического воздействия на печень важно отказаться от неконтролируемого приема лекарств и самолечения.