Питание после инсульта: что можно и что нельзя
Только до 90-х годов двадцатого века считалось, что нервные клетки не восстанавливаются. Потом очнулся человек, пробывший в коме 19 лет, и оказалось, что структуры мозга способны отстраиваться заново. Главное – все это время, даже если человек находится без сознания или неадекватен, обеспечивать его организм нужными питательными веществами. При этом нужно соблюдать определенные правила, о которых мы и поговорим.
Правильное питание – это основа качественной реабилитации после перенесенного инсульта.
Почему после инсульта нужно особое питание
Как известно, основное количество различных веществ, которые участвуют в обеспечении жизнедеятельности организма, попадает к человеку с пищей. Они изменяют состав крови, мочи и лимфы, влияют на работу кишечника и обмен веществ. И в большинстве случаев в произошедшей катастрофе, инсульте, отчасти виноваты пищевые привычки. И если в постинсультном периоде их не изменить, состав крови останется тем же, следовательно, может произойти повторный инсульт.

Кроме того, если с помощью изменения питания изменить и длительно (более года) поддерживать нужный состав крови, можно добиться перестраивания сосудистой стенки. В результате исчезают небольшие атеросклеротические бляшки и пропадают условия для дальнейшего образования их в сосудах. А именно атеросклероз является основной причиной инсультов:
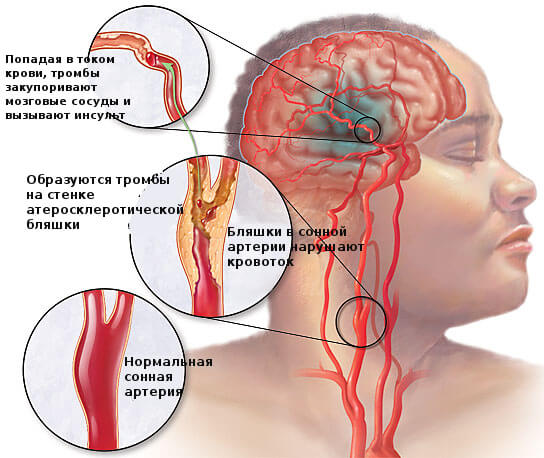
- большинство ишемических инсультов происходит из-за того, что атеросклеротическая бляшка с наросшим на ней тромбом перекрывает просвет артерии на 75% или больше. Участок мозга, который получал питание из такого сосуда, погибает;
- геморрагические инсульты являются, в основном, следствием гипертонической болезни. Также длительно существующее повышенное давление в сосудах повреждает их, провоцируя развитие здесь атеросклероза.
Таким образом, питание после инсульта должно быть особенным, чтобы оно могло обеспечить выполнение основных целей:
- обеспечить организм нужными «материалами» для восстановления после болезни, в том числе для «отстройки» (хотя бы частичной) погибшего участка головного мозга;
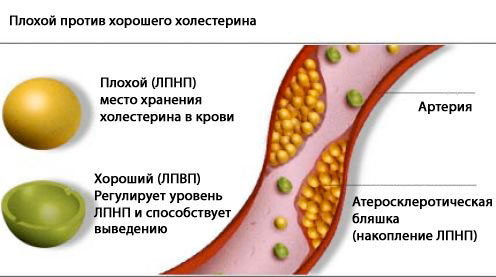
- предоставлять условия для того, чтобы растворялись атеросклеротические бляшки: не допускать поступления избытка холестерина и липопротеинов низкой и очень низкой плотности («плохих» жиров) в кишечник и, соответственно, в кровь;
- обеспечивать условия для восстановления сосудов: помогать поддерживать нормальное давление и нормальный уровень сахара;
- быть легкоусвояемым, чтобы не тратить те силы организма, которые нужны для восстановления после болезни, на переработку пищи.
Как осуществить эти цели, поговорим чуть позже. Сначала разберем, как именно нужно кормить больного.
Как технически выполняется питание после инсульта

Если человеку, у которого развился инсульт, не требуется срочная операция (это бывает, когда по данным МРТ головного мозга видно кровоизлияние в мозг), то кормить его начинают в тот же день, как он был госпитализирован. Определяя способ, которым будет проводиться питание, врачи смотрят на:
- уровень сознания. Если до человека нельзя «достучаться», или он, выслушав вопрос, отвечает на него односложно или засыпает, кормить его можно только через зонд – трубку, которая вводится в нос и проводится до желудка. В зонд можно вводить только жидкие продукты, и обычно это – питательные смеси (наподобие детского питания). Если человек нуждается в проведении искусственной вентиляции легких (например, вследствие угнетения сознания до комы), кормить его можно только через зонд;
- адекватность. Человек может находиться в сознании, но при этом не понимать обращенную к нему речь, быть возбужденным и дезориентированным, высказывать бредовые идеи. В этом случае способ питания выбирается индивидуально, чтобы исключить поперхивание и попадание пищи в дыхательные пути. Это может быть как зондовое кормление, так и кормление полужидкой пищей с ложки. При сочетании неадекватного поведения и необходимости зондового питания больной может нуждаться во введении успокоительных (седативных) средств и фиксации конечностей;
- состояние глотательного рефлекса. Инсульт, развиваясь в определенных участках мозга, может «отключить» способность глотать, тогда пища, принятая через рот, попадет в дыхательные пути и перекроет их. При этом человек может быть в сознании, адекватен (он не обязательно может разговаривать, но выполняет инструкции и понимает обращенную речь). В этом случае (такой симптом называется дисфагией) кормление только зондовое. Фиксация рук не проводится: больному объясняют, что ему нельзя самому удалять «трубку» из носа, так как придется снова ее ставить.
Если же человек в сознании, адекватен, и, несмотря на нарушения движений в конечностях или даже мимической мускулатуре лица, может глотать, его кормят не зондово, а с помощью ложки. В первые 3 дня ему дают только полужидкую пищу (перетертые каши и супы, можно молочные, картофельное пюре), впоследствии рацион может быть расширен.
Если пожилой человек, перенесший инсульт, вдруг отказывается есть, то, даже если он при этом адекватно выполняет инструкции и отвечает на вопросы, его нужно кормить принудительно. Для этого медицинскому персоналу нужно установить ему зонд, не слушая никаких возражений. А подобная симптоматика может быть признаком депрессии, которая в пожилом возрасте зачастую сопровождает любое тяжелое заболевание.
Обратите внимание: в первые 3 недели после инсульта питание осуществляется только в кровати: в положении полусидя – если человек может сам жевать и глотать, или в положении лежа – если кормление зондовое. Есть сидя еще нельзя.
Внутривенное или парентеральное питание, когда сбалансированные по белково-жирово-углеводному составу растворы вводятся в вену, после инсульта применяется только как дополнение к питанию через рот (или зонд). Кормить только «через вену» можно только, если кроме инсульта у человека развилось заболевание пищеварительной системы, когда пища не может перевариваться.
Полное голодание, даже при наличии ожирения, или длительное питание только с помощью капельниц грозит осложнениями со стороны пищеварительной системы. В этом случае уменьшается кровоснабжение кишечника и желудка, они перестают активно сокращаться. Если накормить такого человека привычным объемом пищи, это даже может закончиться смертельно, поэтому такое состояние требует длительного лечения.
Питание после инсульта изменяется в зависимости от динамики вышеуказанных показателей: состояния сознания и глотательного рефлекса. Так, если у человека нарастает отек мозга, и он становится более сонливым, его переводят на зондовое питание. И наоборот: выход больного в сознание подразумевает постепенное его отучение от зонда. Также смотрят и на глотание: когда человек продолжает поперхиваться (то есть закашливаться) при ежедневных попытках дать ему глоток воды, питание не расширяется.

Смотрите также:
При восстановлении адекватного сознания и глотания расширяется режим пациента: если ранее его кормили с ложки, то теперь ему делают массажи рук, гимнастику для рук и приучают самого держать ложку. В это же время расширяют рацион: вводят туда более твердую пищу (например, вареный или тушеный картофель уже не в виде пюре, но как нарезанный кусочками). Если у него получается освоить эти навыки, ему помогают научиться пить вначале из поильника, а потом – из чашки. Этот этап уже можно проходить и дома. Главное – следить, чтобы больной не делал больших глотков и не поперхивался. Важно также, чтобы в твердой пище, которую ест человек, не было косточек, хрящей, перца горошком, из-за которых он может подавиться.
Основные принципы диеты
Выше мы рассмотрели, для чего после инсульта нужна диета, теперь расскажем об этом конкретнее. Итак:
- Общая калорийность: от 2000 ккал/сутки при полностью постельном режиме (в первые 3 недели болезни) до 2500 ккал/сутки при расширении режима (в последующем периоде).
- Белков: 90-100 г/сутки, жиров 65-70 г/сутки (40-50 г жиров – растительных), углеводов – 400 г/сутки.
- Углеводы – это «сложные» сахара и пищевые волокна: крупы (рис, пшеница, гречка), бобовые (чечевица, горох, фасоль) – только после расширения двигательного режима, во избежание неловких ситуаций, связанных с метеоризмом. Сюда входят также тыквенные каши, блюда из картофеля (кроме жаренного) и моркови, салаты и супы со свеклой, хлебцы, отрубной хлеб, зелен, овощи и соки из них (соки – некислые).
- Соль ограничиваем: не более 6 г/сутки (это чуть меньше 1 ч.л.), при этом блюда не солятся в процессе варки, запекания или тушения, а досаливаются потом. Ограничение соли поможет снижать артериальное давление, а также уменьшает нагрузку на почки: последним не придется очищать повышенное количество крови, куда дополнительная жидкость была «притянута» с помощью соли.
- Скажите кислым продуктам – нет. Дело в том, что при любой тяжелой болезни (а инсульт к ним относится) в желудке образуются стресс-язвы. Употребляемые кислые продукты могут привести к кровотечениям из этих язв и даже к их перфорации (когда вместо «ямки» образуются сквозная «дырка»).
- В рационе должно быть достаточно продуктов, богатых витаминами. Это овощи (оптимально – приготовленные на пару), а в особенности – овощные соки. Фрукты и ягоды тоже содержат большое количество витаминов, но они также и богаты глюкозой, поэтому их нельзя есть в большом количестве.
- Жидкость – 1,2- 1,5 л/сутки, если имеются сопутствующие сердечно-сосудистые или почечные заболевания (гипертония, стенокардия). Если их нет, то употреблять нужно 30 мл/кг веса тела в сутки.
- Все блюда, которыми проводится питание после инсульта, должны быть приготовлены одним из 4 способов: 1) варка; 2) приготовление на пару; 3) запекание в духовке; 4) тушение. Жарка, маринование, засолка отныне исключаются.
- Из питания нужно обязательно исключить продукты, которые содержат большое количество холестерина («плохих жиров»): именно из него образуются липопротеины низкой плотности, которые откладываются на стенках сосудов и формируют атеросклеротические бляшки. Это субпродукты мозг и почки, желток яиц, жареные блюда, продукты, содержащие маргарин, жирные сорта рыбы и мяса.
- Обязательно включите в диету продукты, положительно влияющие на печень и снижающие уровень холестерина в крови (продукты с липотропным действием). Это пахта – продукт, образуемый при взбивании сливок, перед тем, как они превратятся в масло, изделия из необезжиренное соевой муки, творог и другие. Исключите те блюда, которые будут ухудшать ее работу (жареные блюда, копчености, продукты с большим количеством специй).
Что есть можно, что нельзя, а что – «условно нельзя»?
Лечебная диета, которая используется после инсульта, называется «Стол №10». Она подходит, если человек страдает гипертонической болезнью, ишемической болезнью сердца или другими сердечно-сосудистыми патологиями. Если инсульт произошел на фоне сахарного диабета, то нужно будет придерживаться 9 стола, о котором мы поговорим чуть ниже.
При необходимости зондового питания, чем кормить, скажет врач. Так, это может быть реализующееся в аптеках питание: «Пептамен», «Берламин Модуляр», другие смеси, которые называются энпиты от «энтеральное (то есть вводимое в ЖКТ) питание». В зонд можно вводить питьевые нежирные йогурты и кефиры, перетертое отварное мясо (курица или говядина), разведенное овощным бульоном.

Когда можно будет принимать пищу с ложки, следуйте правилам диеты №10:
| Можно есть | Нужно ограничить («условно нельзя») | Есть запрещено |
| Неаллергенные фрукты: • яблоки, особенно зеленых сортов; • сливы; • абрикосы; • персики |
Груши | Соль |
| Зелень | Субпродукт печень | Продукты, которые являются сильными аллергенами: • апельсины; • лимоны; • кальмары; • осьминоги; • шоколад; • какао |
| Овощи: • морковь; • тыкву; • свеклу; • картофель; • кабачки; • баклажаны; • огурцы; • помидоры; • перец; • цветная, краснокочанная капуста, брокколи |
Морская капуста | Субпродукты: мозг, почки, вымя |
| Натуральные приправы: розмарин, хмели-сунели, лимон, лавровый лист, тмин, кинза, базилик, кресс-салат, сушеные и измельченные листья винограда, вишни, черной смородины | Сливочное масло — не более 5 г/день (немного холестерина нужно для организма) | Жирные сорта рыбы: • натотения; • карп; • эсколар (масляная рыба) |
| Макароны, спагетти, вермишель | Сладкие ягоды: малина, клубника, ежевика, черника, голубика | Жирные сорта мяса: баранина, жирная говядина, свинина |
| Отрубной хлеб, хлебцы | Жирные виды птицы: утятина, гусятина | |
| Каши: рисовая, овсяная, манная, гречневая, ячневая | Консервы: рыбные или мясные, паштеты | |
| Первые блюда на овощном бульоне, то есть — постные: супы, щи, борщи | Яйца куриные/перепелиные — не более 2 шт в неделю | Полуфабрикаты: • пельмени, • готовые блинчики, • вареники, • полуготовые котлеты, • фаршированный перец |
| Бобовые: фасоль, горох | Алкоголь | Насыщенные жиры: майонез, кулинарный жир, маргарин |
| Зеленый чай | Напитки: кофе, горячий шоколад, какао, крепкий черный чай | Вермишель быстрого приготовления |
| Растительные масла: оливковое, рапсовое, подсолнечное — не более 1 ст.л. в день | Вареные колбасы высшего сорта | Соленые и жирные сыры |
| Леденцовые конфеты | Сахар | Хлебобулочные изделия, сдоба |
| Кисломолочные продукты невысокой жирности, особенно творог | Напитки с цикорием | Мясные изделия: копченые колбасы, вяленое мясо, бастурма, шашлык |
| Молоко | Чеснок, лук | Сало |
| Сухофрукты: курага, изюм, чернослив, инжир, финики | Жареное тесто: оладьи, блинчики, пирожки | |
| Кукуруза | Мясные и грибные бульоны | |
| Изделия из соевой муки | Соленья: • квашеная капуста, • соленые огурцы, • помидоры (зеленые или красные), • моченые яблоки или арбузы |
|
| Рыба: • скумбрия, • сардина, • лосось, • окунь, • судак, • треска, • щука, • навага |
Сало | |
| Орехи: миндаль, кешью, фундук | Снеки, чипсы | |
| Зефир, мармелад, карамель | Мороженное | |
| Изделия с кремом | ||
| Холодец, заливная рыба | ||
| Такие специи, как хрен, перец, горчица | ||
| Такие овощи, как редька, редиска и дайкон | ||
| Отдельные виды бобовых, как нут, чечевица и маш | ||
| Газированные напитки и энергетики | ||
| Грибы |
При соблюдении такого питания вам нужно следить за стулом пожилого, перенесшего инсульт родственника: при малейших признаках запора вводите в его рацион кефир и сухофрукты, особенно чернослив.Итак, можно отметить, что основа диеты – это каши, нежирные сорта мяса и рыбы (особенно той, что богата омега-ненасыщенными жирными кислотами), овощи, богатые пищевыми волокнами, а также бобовые продукты.
Что обязательно нужно включить в рацион

Питание после инсульта должно обязательно включать:
- Магний, который одновременно улучшает работу мозга, снижает артериальное давление и улучшает работу сердца. Это черная фасоль, отрубной хлеб, свежий горошек.
- Пищевые волокна, которые выводят холестерин. Они содержатся в овсяной каше, тыкве, топинамбуре, кабачках, порошка из сушеной морской капусты (его используют как пищевую добавку).
- Пектины: слива, яблоки, инжир, смородина.
- Калий, нужный для работы сердца и мягкого снижения артериального давления. Его много в печеном картофеле, бананах, сухофруктах, малине, фасоли.
- Липотропные вещества: метионин, холин, бетаин, лецитин, инозит. Они находятся в нежирном твороге, капусте, изделиях из соевой муки, говядине, судаке и треске, яйцах.
- Омега-3-жирные кислоты полиненасыщенного характера: скумбрия, лосось, палтус; растительные масла: хлопковое, подсолнечное, кукурузное, рыжиковое.
- Продукты с витамином C: смородину, клубнику.
- Продукты, богатые на фолиевую кислоту: зелень, шпинат, бобовые, семена льна, сельдерей, тыква.
Приемы пищи по часам и примерное меню
Опишем, как примерно выглядят приемы пищи человека, перенесшего инсульт:
Первый завтрак: 7-8:00
- Овсяная каша.
- Хлеб с маленьким кусочком сливочного масла.
- Зеленый чай.
Второй завтрак: 10-11:00
- 50 г отварного куриного мяса с овощами.
- Компот из сухофруктов.
- Овощной суп.
- Ячневая каша с кусочком запеченной рыбы.
- Салат из вареной фасоли,
- Фрукты или сухофрукты с творогом.
- Напиток из цикория.
- Макароны, тушеные с говядиной и спаржевой фасолью.
- Зеленый чай.
Второй ужин: 22:00
Стакан нежирного кефира с галетным печеньем или зефиром.
Диета при сахарном диабете и инсульте
Чем бы ни болел человек, у которого наблюдается сахарный диабет, его основной диетой всегда будет стол №9. Эта диета вносит в предыдущий рацион такие коррективы:
- сахар, варенье, зефир исключаются обязательно: подслащать пищу можно с помощью ксилита, сорбита;
- макаронные изделия и белый хлеб также исключается: вместо них – небольшое количество хлеба темных сортов;
- рисовую кашу исключить, можно только овсянку, гречку и кукурузную кашу;
- липотропные продукты – обязательно;
- приемы пищи – каждые 2-3 часа, маленькими порциями.
Питание после инсульта, вредные и полезные продукты, примерное меню
ГлавнаяИнсультЛечение инсульта Питание после инсульта, вредные и полезные продукты, примерное меню
Инсульт – это внезапное нарушение кровообращения в области головного мозга, следствием которого становится поражение ЦНС. При этом у человека могут онеметь конечности, сильно разболеться голова, развиться паралич отдельных частей тела. Перенесшие инсульт больные нуждаются в определенном уходе и, прежде всего, в организации для них особой системы приема пищи. От ряда продуктов придется отказаться, другие же готовить не так, как было привычно до болезни. Поговорим об основных принципах питания, запрещенных и разрешенных видах продуктов, а также о том, что можно есть после инсульта, более подробно.
Основные принципы питания после инсульта
У перенесших инсульт больных:
- могут наблюдаться проблемы с пережевыванием и проглатыванием пищи;
- возникают трудности с подвижностью рук и кисти, из-за чего им сложно без посторонней помощи держать ложку или вилку;
- развиваются нарушения памяти (больные забывают своевременно принять пищу);
- ухудшается аппетит, пропадает чувство голода.
Таким людям рекомендован постельный режим и строгая диета, целью которой является:
- снижение риска развития второго инсульта;
- обеспечение организма питательными веществами при нарушении глотательного рефлекса и бессознательном состоянии больного;
- восстановление основных функций организма.
Правильное питание после инсульта является важной частью процесса реабилитации больного. Ему придется:
- полностью отказаться от употребления спиртных напитков и курения (разрешается 1 бокал красного вина в месяц, но не более);
- значительно сократить количество соленой и сладкой пищи (от сладостей лучше и вовсе отказаться);
- снизить количество холестерина в крови, а значит перестать употреблять продукты, содержащие маргарин, сливочное масло и яичные желтки;
- следить за количеством калорий в пище (суточная норма – 2 тыс. ккал для лежачих больных и 2.5 тыс. ккал для находящихся в процессе восстановления);
- контролировать количество потребленных белков, жиров и углеводов (допускается 100 г белков, 400 г углеводов и до 70 г жиров, в том числе и растительного происхождения, в сутки);
- потреблять больше круп, бобовых и овощей, содержащих сложные углеводы (кашу можно заправлять оливковым маслом);
- ограничить количество потребленной соли, доведя его до 6 г.

Больным запрещены любые кислые продукты (квашеная капуста, малосольные огурцы и помидоры). При инсультах часто образуются язвы, поступившая в ЖКТ кислота может спровоцировать язвенное кровотечение.
Принцип питания после инсульта следующий:
- насыщение организма витаминами;
- потребление большого количества жидкости;
- изменение способа приготовления пищи (запрещена жареная пища, особенно та, что приготовлена на подсолнечном масле);
- организация дробного почасового питания после инсульта (до 5 приемов пищи в день);
- постепенная нормализация веса за счет строгой диеты.
Перенесшим инсульт людям нужно соблюдать специальную диету №10 гиполипидемический стол. Диета после инсульта призвана улучшить кровообращение и нормализовать работу сердечно-сосудистой системы. У соблюдающих ее пациентов восстанавливаются нормальный обмен веществ, работа печени и почек. Это происходит за счет щадящего режима питания после ишемического инсульта.
Как питаться при разных видах инсульта
Существуют два типа инсульта:
- Ишемический. Питающие мозг артерии, по которым поступает кровь и кислород, закупориваются тромбом.
- Геморрагический. Разрываются сосуды, что становится причиной излияния крови в область мозга.
Оба вида инсульта развиваются мгновенно. Скорость и возможность восстановления здоровья человека после их перенесения зависит от того, какие действия были предприняты в первые часы после фиксации проблемы. Немаловажным фактором остается подпитка организма полезными веществами, поступающими вместе с пищей.
Питание после инсульта тесно связано с его разновидностью, причиной, по которой было нарушено кровообращение:
- При ишемическом инсульте. Ограничивают потребление животных жиров, поскольку большое их количество увеличивает риск развития атеросклероза на фоне увеличения уровня холестерина и количества калорий.
- При геморрагической форме заболевания. Отказываются от соли (становится причиной увеличения кровяного давления), крепкого чая, кофе и любых тонизирующих напитков.
К продуктам питания предъявляют следующие требования:
- они должны быть обогащены клетчаткой;
- вся пища готовится на пару;
- приветствуется низкокалорийная пища с низким содержанием холестерина и растительного масла, за исключением оливкового;
- блюда должны содержать полиненасыщенные кислоты – Омега-3;
В пище должно быть много магния и калия.
Разрешенные продукты
Питательный рацион больного ограничивается следующим образом:
- Вегетарианскими блюдами. В основном — это супы, приготовленные с картошкой, капустой, морковью и другими овощами. В суп разрешено добавить крупу. Суп может быть молочным или фруктовым, рекомендован к употреблению холодный свекольник. Суп заправляют некислой сметаной и зеленью. Если врач разрешает, можно варить суп на мясном бульоне, но только спустя несколько месяцев после перенесенного инсульта.
- Вареным мясом птицы. Это должны быть нежирная низкокалорийная курица или индейка. Лучше всего подойдет отваренное в несоленой воде филе. В мясе содержится большое количество белков, оно очень полезно.
- Нежирными сортами мяса. Можно употреблять говядину, телятину и крольчатину. Перед готовкой обрезают жир и сухожилия, все, что повышает уровень холестерина и количество калорий. Мясо должно быть отваренным.
- Нежирными кисломолочными продуктами. Жирность молока и творога не должна превышать 10%. Творог смешивают с крупой, морковью и фруктами. Сыр можно есть только в ограниченном количестве и исключительно нежирные сорта;
- Куриными яйцами. Яйца варят всмятку, омлет готовят на пару. В день можно употребить только 1 яйцо.
Кроме того, больным разрешены следующие продукты:
- макароны;
- крупа;
- бисквит и не сдобное печенье;
- все виды овощей;
- икра из овощей;
- заливная рыба;
- сухофрукты, а также свежие фрукты и ягоды;
- компот, кисель, варенье;
- зеленый чай;
- негазированная вода;
- какао;
- мед.
Все блюда должны употребляться в ограниченном количестве в соответствие с разработанной врачом индивидуальной схемой приема. Пищу нужно готовить самостоятельно, полуфабрикатами больному питаться нежелательно, опять-таки из-за калорийности и высокого содержания холестерина.
Запрещенные продукты
Перенесшему инсульт и находящемуся в процессе восстановления здоровья человеку, придется отказаться от следующей пищи:
- свинины и любого жирного мяса;
- копченого и вяленного мяса;
- гусиного и утиного мяса;
- консервов;
- рыбной икры;
- рыбы в соленом и копченом виде (продукт может спровоцировать раздражение ЖКТ);
- приготовленных любым способом почек, печени или мозгов;
- жареных, сваренных вкрутую куриных яиц;
- бобов;
- солений, маринадов, квашеных овощей (квашенные и соленые продукты могут стать причиной открытия язвы желудка);
- лука, чеснока;
- грибов.

Запрещены любые продукты, которые могут спровоцировать раздражение желудка и кишечника. Поэтому из ежедневного рациона надолго исключают сдобу, все острое, соленое и жирное, приправы (хрен, горчица), специи, майонез. Придется отказаться даже от шоколада.
Питание для лежачих больных после инсульта
После перенесенного инсульта многие пациенты не могут подняться с постели на протяжении нескольких недель и даже месяцев. Все это время они должны полноценно питаться. Если нарушены глотательная и двигательная функции, то пациентов кормят через специальный зонд, в больнице питательные вещества вводят внутривенно. Питание при инсульте лежачих людей имеет свои особенности, связанные со снижением перистальтики кишечника из-за отсутствия движения. Если такого человека неправильно кормить, давать запрещенные продукты или не соблюдать режим кормления, могут возникнуть запоры.
Чтобы этого избежать, и заставить кишечник работать в привычном ритме:
- В ежедневное меню пациентов вводят больше фруктов и овощей, содержащих растительную клетчатку. С целью сохранения всех полезных веществ и удобства подачи продуктов больному, овощи и фрукты перемалывают в блендере до состояния пюре.
- Больному дают только что приготовленные овощные и фруктовые соки;
- Лежачего человека кормят перетертыми супами и кисломолочными продуктами. Мясную и приготовленную на пару пищу начинают давать только после восстановления функций глотания и подъема больного с кровати на ноги.

Процесс кормления лежачего больного, перенесшего инсульт, блюдами домашнего приготовления, выглядит следующим образом:
- больной приподымается, принимая полусидящее положение, под его спину подкладывается подушка;
- если человек не двигается (парализован), то его размещают на специальной кровати, спинка которой приподнимается автоматически при помощи специального механизма;
- перед больным ставят специальный столик и, помогая ему держать ложку, кормят (ложка должна быть маленькой, желательно чайной).

Если пациент самостоятельно питаться не может (в первые несколько суток после инсульта такое часто случается), пищу вводят при помощи:
- катетера;
- трубочки (возможно, если человек может глотать);
- бутылочки с соской, имеющей большое отверстие;
- поильной чашки.
Кормят пациентов жидкой пищей, блюдами только что приготовленными. Все продукты должны быть свежими. Одноразовая порция должна быть небольшой. Частота кормления – не менее 5 раз в сутки.
Примерное меню на два дня
Соблюдение больным диеты после инсульта – это залог его быстрого выздоровления. Пища должна быть разнообразной и питательной. Рекомендуется, основываясь на перечне разрешенных к употреблению продуктов составить меню на каждый день. При этом, включенные в меню продукты, должны служить дополнением друг друга.
Меню (рацион питания) 1-го дня выглядит следующим образом:
Завтрак (08.00). День начинают с завтрака. Он может состоять из:
- геркулесовой каши, сваренной на нежирном молоке;
- бутерброда из хлеба и нежирного сливочного масла;
- зеленого или некрепкого черного чая.
Второй завтрак (10.00). Предполагает употребление 1 банана.
Обед (12.00). В полуденное время употребляют:
- овощной салат с отваренной гречкой;
- приготовленную на пару котлету и свежие овощи;
- капустный салат, заправленный оливковым маслом (капуста белокочанная);
- персиковый или апельсиновый сок (свежий, только что отжатый).
Полдник (14.00-16.00). В это время можно съесть нежирный творог, смешанный с ягодами.
Ужин (18.00). Вечером больному можно приготовить:
- перловую кашу;
- рыбную котлету на пару;
- кисель из фруктов.
Разрешается включить в рацион питания 1 помидор.
Примерно за 2-2.5 часа до сна желательно принять отвар из плодов шиповника.

Питательный рацион. День 2-й:
Завтрак (08.00). Утром разрешается съесть:
- запеканку из творога;
- фруктовое варенье.
В качестве напитка употребляют зеленый чай.
Второй завтрак (10.00). Допускается употребление отрубного хлеба и нежирного питьевого йогурта.
Обед (12.00). Обедают больные:
- постным борщом, свекольником;
- отварным картофелем с вареным куриным мясом;
- овощным салатом, заправленным оливковым маслом;
- ягодным компотом.
Полдник (14.00-16.00). В это время полезно съесть немного сухого печенья и запить это все травяным отваром.
Ужин (18.00). Вечером полезно употребить:
- гречневую кашу;
- отваренную в воде морскую рыбу;
- морковный салат с добавлением тертого яблока;
- фруктовое желе.
Перед сном употребляют нежирную простоквашу. Меню нужно чередовать. Рацион питания можно корректировать, исходя из вкусов пациента и на основании перечня допустимых к употреблению продуктов.
Витамины после инсульта
Для скорейшего восстановления после инсульта необходимо восстановить поврежденные клетки, нервные окончания и сам организм, перенесший серьезный стресс. С этой целью больным назначают:
- Витамины группы А. Относящиеся к этой группе вещества влияют на скорость регенерации поврежденных тканей, действуют, как антиоксиданты, участвуют в выработке интерферона, усиливают иммунную систему, повышая ее сопротивляемость неблагоприятным факторам. Витамин А отвечает за синтез таурина, соединения необходимого для правильной передачи нервных импульсов.
- Витамины группы В, т.е. витамины «для мозга». Они принимают участие в энергетическом обмене, отвечают за переработку питательных веществ, поступивших в организм с пищей. Нехватка витамина В провоцирует анемию. Больным показан прием витаминов В6 и В12. Эти витамины отвечают за скорость роста и восстановления нервных тканей, их часто используют при лечении неврологических нарушений.
- Витамины группы D. Низкий уровень витаминов этой группы приводит к истончению стенок сосудов, что приводит к кровоизлияниям, в том числе и инсульту.
- Витамины группы Е. Недостаток витамина Е становится причиной кислородного голодания клеток, размягчения тканей мозга. Могут развиться нервно-мышечное расстройство, нарушиться координация движений.
Кроме того, в период восстановления после инсульта полезно принимать также витамины К, С и Р. Витамин К отвечает за свертываемость крови, а витамины С и Р за укрепление стенок сосудов мелких капилляров, нормализацию кровообращения.

Полезное видео на тему: Питание больных с инсультом
Все о питании после инсульта

Правильное питание после инсульта имеет огромное значение. Оно является важным компонентом реабилитационных мероприятий, включающих также медикаментозное лечение, специфический комплекс физических упражнений, направленный на восстановление подвижности парализованных конечностей, массаж.
Грамотно подобранная диета после инсульта способствует быстрому восстановлению, предотвращает рецидивы заболевания.
Коротко о заболевании
Для лучшего понимания роли диеты, коротко о патогенезе и этиологии болезни. Инсульт — это острое нарушение мозговой гемодинамики, обусловленное прекращением оксигенации отдельных участков цефальной области. В результате происходит кислородное голодание нейронов этих участков и их некроз (отмирание).
Инсульт бывает двух типов:
- ишемический — вызван тромбированием просвета сосуда или его закупорки холестериновой бляшкой;
- геморрагический — кровоизлияние в мозг или между его оболочками, образовавшийся отек сдавливает сосуды.
Основные этиологические факторы:
- артериальная гипертензия:
- тромбоз и/или отложение атеросклеротических бляшек на стенках мозговых сосудов;
- хронические кардиоваскулярные патологии;
- эндокринные болезни;
- ожирение;
- гиподинамия;
- избыточное потребление спиртных напитков, психоактивных и других лекарственных веществ, курение.
Значение диеты
Цель диеты — достижение гипохолестеринемии, свести потребление животных жиров до минимума. Грамотно подобранное питание после инсульта способствует:
- уменьшению проникновения холестерина, выведению излишков из организма;
- нормализации гемодинамики в цефальной области;
- предотвращению образования холестериновых бляшек;
- снабжению мозга полным комплектом необходимых веществ;
- стабилизации метаболизма;
- нормальной работе сердца, эндокринных желез и других внутренних органов;
- нормализации веса;
- скорейшей репарации;
- предупреждению развития осложнений и повторных атак.

Постулаты диеты
После инсульта правильное питание должно быть:
- частым (5-6 раз в день) и дробным (порция не превышает 150 г);
- по энергетическим затратам не превосходить 2500 ккал в сутки, при ожирении – 1900 — 2000;
- сбалансированным (придерживаться строгого соотношения всех компонентов обмена веществ);
- наиболее полезным и питательным – заменять равные по калорийности тяжелые для организма продукты диетическими;
- разнообразным, не вызывающим потерю аппетита. Рекомендуется «разноцветное» меню – особенно пожилым и слабовидящим. Чем ярче и красочнее от натуральных компонентов фруктов и овощей будет стол, тем больше там витаминов и микроэлементов;
- обогащенным:
- антиоксидантами, предупреждающими гипоксию нейронов;
- электролитами, способствующими проведению нервного импульса между нейроцитами;
- веществами, обладающими ангиопротекторными свойствами.
Диета №10
Меню диеты при инсульте головного мозга составляется на основе специального стола №10, который также показан при кардиологических заболеваниях. Задачи стола №10:
- употреблять достаточно белков;
- снизить употребление соли, провоцирующей отеки и гипертонию. В первые 15 – 20 дней исключить полностью, затем постепенно вводить, не превышая количество 2-3 г в день;
- отказаться от легкоусвояемых углеводов (кондитерские, мучные изделия);
- сложные углеводы предпочтительнее простых (крупы, овощи, злаки);
- животный жир заменить растительным;
- ограничить продукты с большим количеством холестерина;
- выпивать до 1,5 л простой негазированной воды в сутки, нормализующую метаболизм, способствующую выведению шлаков;
- предпочтение отдается витаминам С, Е, группы В;
- быть паровая обработка пищи или варка (жареное исключить).

Состав рациона
Что можно есть после инсульта? Продукты, содержащие следующие вещества:
Диета после инсульта: разрешенные и запрещенные продукты, примерное меню
 Заболевания сердечно-сосудистой системы чрезвычайно распространены во всем мире. К группе сосудистых заболеваний относят в том числе и инсульт. Это острое патологическое состояние, которое требует оказания экстренной медицинской помощи. Когда критический период остается позади, наступает период реабилитации после инсульта. На этом этапе важную роль играет питание человека.
Заболевания сердечно-сосудистой системы чрезвычайно распространены во всем мире. К группе сосудистых заболеваний относят в том числе и инсульт. Это острое патологическое состояние, которое требует оказания экстренной медицинской помощи. Когда критический период остается позади, наступает период реабилитации после инсульта. На этом этапе важную роль играет питание человека.
Принципы диеты после инсульта
Инсульт — это острое нарушение мозгового кровообращения. К возникновению инсульта приводят такие факторы как атеросклероз сосудов головного мозга и гипертоническая болезнь. После перенесенного инсульта ни атеросклероз, ни гипертония никуда не исчезают. А значит остается риск возникновения повторных инсультов на фоне имеющихся заболеваний в дальнейшем. С этими заболеваниями необходимо бороться как с помощью медикаментов, так и диеты.
После инсульта человеку очень важно вести здоровый образ жизни и питаться правильно. Диета преследует следующие цели: помочь организму восстановиться после инсульта, а также воздействовать на имеющиеся заболевания (атеросклероз, гипертоническая болезнь), дабы не допустить возникновения повторных инсультов.
Людям, перенесшим инсульт, врачи приписывают лечебную диету №10. Эта диета широко применяется при различных сердечно-сосудистых заболеваниях. Основные принципы диеты:
- Уменьшить содержание животного жира в пище;
- Увеличить содержание растительного жира;
- Снизить употребление легкоусвояемых углеводов (изделия из белой муки, кондитерские изделия, картофель и пр.) и отдать предпочтение сложным углеводам (злаковые культуры, крупы, овощи);
- Белки необходимо есть в достаточном количестве;
- Ограничить потребление соли;
- Ограничить поступление холестерина в организм;
- Ограничить количество выпиваемой жидкости за сутки до 1,5 л;
- Увеличить содержание витаминов В, С, Е, калия, магния в рационе;
- Еду готовить путем отваривания, приготовления на пару, избегать зажаривания.
Запрещенные после инсульта продукты
Когда люди слышат слово «диета» у многих возникает ассоциация с жесткими ограничениями и безвкусными блюдами. На самом деле диета после инсульта должна быть полноценной и обеспечивать физиологические потребности организма. Питание после инсульта не требует каких-либо строгих ограничений. Но для скорейшего восстановления после болезни стоит прислушаться к рекомендациям диетологов.
Главным врагом человека, перенесшего инсульт, является холестерин. Именно повышенный уровень холестерина в крови приводит к развитию атеросклероза и как следствие возникновения инсульта. Как известно, холестерин в больших количествах содержится в жирных продуктах животного происхождения, а именно в жирных сортах мяса и птицы (свинина, баранина, утка), субпродуктах, яичных желтках, сливочном масле, жирных молокопродуктах и сырах.
Известно, что чрезмерное потребление соли приводит к повышению артериального давления, что крайне нежелательно в данном случае. Пациентам с инсультом в анамнезе стоит ограничить потребление соли до 3 мг/сутки. Причем пищу нельзя солить во время приготовления, а только можно присыпать солью уже готовые блюда.
Обратите внимание! Для многих людей на первых порах ограничение соли дается нелегко и пища кажется какой-то безвкусной. Справедливости ради стоит отметить, что вскоре вкусовые рецепторы адаптируются к отсутствию соли, и еда снова будет казаться вкусной и приносить удовольствие.
Помимо этого необходимо ограничить употребление таких продуктов как:
- Легкоусвояемые углеводы (изделия из белой муки, кондитерские изделия, ограничение потребления картофеля);
- Колбасы;
- Наваристые мясные бульоны;
- Бобовые;
- Жирные сорта рыбы, икра;
- Щавель, шпинат;
- Грибы;
- Виноград;
- Некоторые молокопродукты: сметана, сливки;
- Шоколад;
- Кофе;
- Алкогольные напитки.
Что можно кушать после инсульта?
Питание после инсульта должно быть достаточно калорийным и содержать в необходимом количестве белки, жиры, углеводы. Как уже было сказано выше, обеспечить организм углеводами необходимо за счет сложных углеводов. Продукты питания, богатые сложными углеводами низкокалорийны, содержат пищевые волокна, витамины и минералы. В свою очередь пищевые волокна (клетчатка, пектин) оказывают хоть и небольшое, но гиполипидемическое действие, таким образом снижая уровень «вредных» липидов в крови. Необходимые сложные углеводы содержат такие продукты питания:
- Овощи (морковь, капуста, помидоры, кабачки);
- Злаковые культуры (овес, гречка, коричневый рис, пшеница);
- Продукция, изготовленная из муки грубого помола (хлеб, мюсли, макароны).
Ошибочно было бы считать, что жиры — это абсолютное зло, которого нужно избегать во что бы то ни стало. На самом деле в жирах содержатся жирные кислоты, которые оказывают различное влияние на организм. Так, насыщенные жирные кислоты, которые в основном содержатся в животных жирах, способствуют повышению уровня липидов в крови. Ненасыщенные жирные кислоты, содержащиеся в растительных маслах и рыбьем жире, наоборот снижают уровень липидов в крови. Поэтому рацион человека после инсульта должен быть богат продуктами, содержащими ненасыщенные жирные кислоты в большом количестве. Врачи рекомендуют употреблять до тридцати грамм в день растительного масла. Это может быть льняное, оливковое или даже самое обыкновенное подсолнечное масло.

Полноценное восстановление невозможно представить без белка, который в достаточном количестве содержится в мясе. В постинсультном периоде необходимо отдать предпочтение нежирным сортам мяса, а именно: курятине, крольчатине, говядине, телятине. При этом перед приготовлением с курицы удаляется кожица.
Витамины после инсульта
Чрезвычайно важно чтобы рацион в постинсультном периоде был богат необходимыми минералами и витаминами. Согласно научным исследованиям люди с артериальной гипертензией, которые используют диету обогащенную калием, имеют меньший риск возникновения инсульта. Богаты на калий такие продукты как:
Медики рекомендуют обогатить рацион витаминами группы В, которые нужны для восстановления нервной ткани после инсульта. Витамины этой группы нужно искать в злаках и отрубях, орехах, зеленых овощах, мясе.
Также нужно обратить внимание на витамин Е, который является антиоксидантом. Ученые утверждают, что витамин Е уменьшает болезненные постинсультные последствия. Этот витамин в больших количествах содержится в растительных маслах, морской рыбе и морепродуктах, орехах, злаковых культурах.

Примерное меню на день
Диету после инсульта нельзя назвать строгой. Человек соблюдающий лечебное питание не испытывает какого-либо дискомфорта, ведь ему не приходится лишать себя вкусных продуктов. Можно легко приготовить различные блюда, которые будут и разнообразными, и полезными. Примерное меню на день выглядит следующим образом:
- 8.00 — овсяная каша с добавлением сухофруктов, зеленый чай;
- 11.00 — творог пятипроцентный, компот из ягод;
- 14.00 — нежирный суп с курицей, порция свежих овощей, чай;
- 17.00 — паровой омлет, порция свежих помидоров;
- 20.00 — тушеная нежирная рыба, гречневая каша.
На ночь можно выпить нежирный кефир или ряженку. В течение дня выпивать до 1,5 литров жидкости (в том числе суп, компот, чай).
Григорова Валерия, врач, медицинский обозреватель
15,332 просмотров всего, 10 просмотров сегодня
Что можно и что нельзя кушать после инсульта?

Диета после инсульта — важный компонент восстановления здоровья, ведь пища определяет не только цвет лица, но и то, как люди поправляются после перенесенных заболеваний. Быстрее встать на ноги помогают рекомендации советской школы лечебного питания, которые разработаны почти 100 лет назад, но актуальны и эффективны до сих пор благодаря глубокому научному подходу. Подтверждением тому является использование их не только докторами в восстановлении пациентов после перенесенных болезней, но и новомодными диетологами для составления худеющим программ питания.

Принципы диеты после инсульта
Несмотря на различие вызывающих данные заболевания причин, рацион после ишемического и геморрагического инсульта сходен. Используется схема питания, разработанная для подобных случаев профессором Певзнером. Следование предлагаемому рациону помогает улучшению функций сердца и сосудов, разгружает и помогает легче и лучше работать почкам и печени, с пищеварительными органами обращается весьма бережно, нормализует метаболизм.
Когда идет речь о питании после инсульта в домашних условиях, придется учитывать, что человек с нормальным весом может ежедневно потреблять 2600 Ккал, если же имеются излишки веса — максимум 2300. Компонентный состав пищи должен быть следующим (через косую дробь приведены показатели для людей с нормальным весом и излишним):
- 100/90 г — белки, причем больше половины должны составлять животные;
- 350/300 г — углеводная составляющая;
- 80/70 г — жировая часть;
- жидкость, помимо содержащейся в пище— 1,2 л.
Соль ограничивается вплоть до полного исключения. Выздоравливающему надо научиться обходиться солями, присутствующими в продуктах. Все, что можно есть после инсульта, не должно раздражать пищеварение, возбуждать сосуды, нервы, сердце. Не допускаются тяжело перевариваемые блюда, а вот пищу, добавляющую в рацион витамины (особенно С и В), липотропные вещества, калий, магний употребляют обязательно. Увеличивается содержание ощелачивающей еды — овощей, фруктов, молочной продукции, причем последнюю лучше приобретать без включений жира или с минимальным его содержанием, допустимый максимум — 5%. А от молочных продуктов длительного хранения следует отказаться. Приветствуется включение в меню морепродуктов.
Диета после инсульта не должна содержать полуфабрикаты — в них много трансжиров, консервантов и соли, увеличивающей объем крови. Нет необходимости кушать какие-то необыкновенные продукты после инсульта. А вот готовят еду обязательно без соли, подсаливая, если очень нужно, только за столом, перед употреблением. Рыбу и мясо варят, с птицы снимают кожу, овощи измельчают, разваривая тем сильнее, чем больше в них грубой клетчатки. Подаются блюда теплыми.

Рекомендации по составу рациона
Подбирая меню, нужно обращать внимание и на калорийность, и на микроэлементный состав:
- Брокколи, спаржа, цельнозерновые продукты обеспечат организм фолиевой кислотой.
- В меню после инсульта ишемического (он же мозговой инфаркт) или геморрагического должны обязательно присутствовать продукты, содержащие много антиоксидантов — фрукты и овощи. Доказано, что люди, рацион которых не менее чем наполовину состоит из фруктов, на 30% меньше подвержены инсультам.
- Нужно употреблять больше продуктов, содержащих витамины B 6: хлеб из цельнозерновой муки, пшеничные зародыши, морковку, овощи, фрукты. Витамин B участвует в снижении уровня гомоцистеина, и, как следствие, риска развития инсульта.
- Важно есть продукты, богатые калием. Это рыба и опять же цельнозерновые продукты, фрукты, овощи. Калий уменьшает содержание в организме натрия, помогает предотвращать гипертонические явления, что способствует предупреждению инсультов. Этим микроэлементом богаты продукты, продающиеся в каждом магазине — картофель, чернослив, бананы, апельсины, помидоры.
- Сбалансированная диета при инсульте головного мозга должна содержать постное мясо, но им не нужно увлекаться — есть не чаще 1 раза в день.
Совокупность этих мер поможет нормализовать состояние сосудов, организм получит достаточно полезных веществ, повысится насыщение кислородом тканей, включая ткани мозга.
Поскольку питание после ишемического инсульта не отличается от рациона, назначаемого после его геморрагической разновидности, следует ориентироваться на следующие рекомендации по использованию продуктов (эта диета используется и при микроинсульте):
- Жиры допускаются только в виде растительного, топленого и сливочного несоленого масел. На них готовят пищу. Жиры кулинарные, используемые, например, в сдобной выпечке, а также жир с мяса запрещены — они на состояние здоровья больных влияют пагубно.
- Закуски должны состоять только из разрешенных продуктов, в их числе винегрет с заправкой из растительного масла, приветствуются салаты из тертой морковки, морепродуктов. Фруктовые салаты можно заправлять нежирными йогуртами. В рацион следует добавить морскую капусту.
- Из круп готовят рассыпчатые каши, запеканки, крупеники. Манку и рис используют нечасто, также не злоупотребляют отварными макаронами. Бобовые запрещены категорически.
- Молочные продукты — маложирные (кисломолочные изделия, молоко, творог). Нужно ограничить сливки, сметану, поскольку их обезжиренных вариантов в продаже не бывает. Поэтому данные продукты добавляют понемногу в готовую пищу. Сыр из питания исключается.
- Мясо выбирают только нежирное. Его варят, возможно дальнейшее запекание. Колбаса, мясные консервы, блюда из субпродуктов запрещены.
- Напитки подаются в виде заваренного слабо чая, отвара шиповника. В кофейные напитки добавляют молоко. Овощные соки должны быть без соли, а сладкие фруктовые и ягодные разводят водой. Сок винограда из-за повышенной сладости используют ограниченно. Сильно заваренные чай и кофе, а также какао исключают.
- Овощи варят, допускается дальнейшее запекание. В меню включают картофель, цветную капусту, огурцы, помидоры, листовой салат, морковку, тыкву, кабачки, свеклу. Петрушку, зеленый лук, укроп только добавляют в готовые блюда.
- Пряности и соусы готовят без остроты, поэтому исключают все, в чем содержится хрен, горчица, перец, чеснок, бульоны грибной, рыбный или мясной. Можно использовать лимонную кислоту, лаврушку, корицу, ванилин.
- Птица используется нежирная, без кожицы. Точно так же, как в случае с мясными продуктами, ее можно варить, потом запекать. В виде консервов птицу употреблять не разрешается.
- Рыба используется нежирных пород, отваривается, затем можно запекать. Полезны отварные морепродукты, изделия с их использованием. Запрещены консервы из рыбы и морепродуктов, икра, соленая и копченая рыба.
- Сладости используются в виде варенья, меда, сахара, конфет без шоколадных составляющих, а в случае ожирения перечисленные сладости исключаются. Можно делать молочные кисели, варить компоты. Запрещены шоколад, пирожные, а также все сдобные кондитерские изделия.
- Супы можно кушать по 250–400 г на порцию. Они должны быть вегетарианские. Варят также фруктовые и молочные супы. Можно кушать свекольник. Заправляются супы зеленью, нежирной сметаной, обезжиренным йогуртом. Запрещено использование бульонов из грибов, мяса, рыбы.
- Фрукты и ягоды используются полностью выспевшие, с мягкой мякотью, без грубой клетчатки.
- Хлеб и изделия из пшеничной муки едят подсушенными или выпеченными накануне. Можно есть несдобные печенья. Слойка и сдоба запрещаются, нельзя также кушать хлеб свежей выпечки, блины, оладьи.
- Яйца (не более одного в день) едят только в смятку, готовят паровые или запеченные омлеты, желательно только из белков. Желтки лучше не включать в питание больного. Запрещаются сваренные в крутую яйца, жареная яичница.
Диета для профилактики инсульта также базируется на перечисленных выше принципах питания, поскольку они помогают как восстанавливаться после болезни, так и предотвращать ее возникновение или повтор.

Рекомендации по питанию
В некоторых случаях важно не только то, что нужно есть, но и как. Инсульт наносит организму огромный вред и оставляет после себя тяжелые последствия, в частности дисфагию (нарушение глотания), поэтому разрабатывая питание при инсульте головного мозга, следует учитывать все особенности состояния больного. После развития болезни пациент какое-то время находится в стационаре на парентеральном питании — его «кормят» через капельницу — и так продолжается до того времени, пока не нормализуется уровень сознания и надлежащим образом не будет оценена сохранность функции глотания.
Если человеку тяжело глотать, круг используемых продуктов дополнительно сужается — дисфагию при питании после инсульта невозможно не учитывать. Кроме того значительно осложняется процесс кормления — больной кашляет во время еды, может поперхнуться пищей, продукты застревают за щекой, выпадают изо рта. Поэтому возможность проглатывать пищу следует оценить до перехода на пероральное кормление, которое в подобном случае должно быть сверхосторожным, но оставаться полноценным. Перед выпиской больного после инсульта из клиники члены его семьи должны быть обучены правильному кормлению больного и ознакомлены с тем, каких продуктов при инсульте следует избегать.
Как принимать пищу
Если трудно глотать, пища должна быть пюреобразной, а жидкости — густыми. Из рациона убирают все твердое, волокнистое и водянистое. Чтобы добиться полноценности питания после инсульта допускается использовать пищевые добавки, содержащие полезные компоненты. Если есть сахарный диабет, обязательна консультация диетолога, поскольку загустителем часто выступает крахмал, что увеличивает поступление в организм углеводов и нарушает баланс состава пищи.
При самостоятельном питании следует обращать внимание, все ли съедает выздоравливающий, потому что из-за снижения чувства удовольствия от приема пищи возможен отказ от еды или употребление минимального ее объема, что приведет к истощению без того измученного болезнью организма.
Главное — поощрять выздоравливающего питаться самостоятельно, помогая ему только при необходимости до тех пор, пока он не сможет обходиться без посторонней помощи. Если же выздоравливающий сам кушать не может, следует придерживаться следующих рекомендаций:
- исключить ситуации, которые могут отвлекать, обеспечить спокойную обстановку;
- кормить человека с инсультом только сидя, используя при необходимости как опору для спины подушки, при этом помощнику нужно находиться на уровне глаз выздоравливающего, чтобы он видел все манипуляции ассистента;
- пища принимается в медленном темпе, используется только металлическая чайная ложечка;
- жидкость пьется через соломинку или из специальной посуды-поилки с носиком.
Использовать описанное питание можно при микроинсульте, а также ишемическом или геморрагическом инсультах. Выбирая пищу, следует учитывать рекомендации для употребляемых параллельно лекарств. Некоторые выписываемые после инсульта препараты взаимодействуют с пищей не лучшим образом, поэтому может понадобиться дополнительный прием витаминов или микроэлементов, пищевых добавок. Важно следить за объемом пищи, особенно тем, кому нужно избавиться от излишков жира на теле — одна порция должна по объему быть равной стакану. Если трудно удержаться от того, чтобы не положить на тарелку лишнего, значит, еду нужно накладывать прямо в стакан, чтобы вовремя остановиться. Реабилитация после инсульта — процесс длительный, питание играет в нем важную роль, поэтому не следует пренебрегать рекомендациями лечащего врача.
Питание для восстановления после инсульта
Диета после ОНМК является одной из составляющих лечебного процесса. Но люди, перенесшие острый ишемический приступ нередко капризничают, отказываются от полезных блюд и стараются скушать запрещенные продукты. Это связано не только с капризностью больного человека, но и с изменением сознанием, вызванным гибелью участка мозга. Рассмотрим, каким должно быть питание после инсульта, и как не допустить нарушения диеты.
Общие рекомендации
Диета после инсульта должна отвечать следующим требованиям:
- не создавать большую нагрузку на пищеварительный тракт;
- не провоцировать гипертонические кризы;
- обеспечивать организм необходимыми питательными элементами;
- предотвращать образование тромбов или атеросклеротических бляшек.
Даже если больные могут самостоятельно пережевывать пищу, продукты рекомендуется измельчать.
Эти правила обязательно нужно запомнить родственникам инсультника, которые стремятся накормить повкуснее близкого человека, перенесшего ишемический приступ. Но прежде чем готовить, следует уточнить у врача: что можно кушать после перенесенного инсульта.
Советы по выбору продуктов
При инсульте не только ограничивается подвижность или нарушается умственная деятельность из-за повреждения участка головного мозга. После приступа снижаются защитные силы, и организм становится уязвимым не только перед повторным ОНМК, но и перед другими неврологическими или сердечно-сосудистыми нарушениями. А еда после инсульта может либо ускорить выздоровление, либо повысить риск возможных осложнений. Рассмотрим, какие продукты помогают быстрее выздороветь, а о какой пище нужно забыть.
Полезная еда
После ишемического приступа у человека ограничена подвижность и часто появляются проблемы с дефекацией. Диета после инсульта должна не только укреплять сосуды, сердце и нервную систему, но и предотвращать появление запора. Инсультникам полезно кушать:
- зелень (кроме щавеля и шпината);
- тыквенные культуры;
- баклажаны;
- капусту (все сорта);
- лук;
- сладкий перец;
- свекла;
- морковь;
- томаты;
- чечевицу;
- каши (при склонности к ожирению ограничить манную и кукурузную крупу);
- супы на овощном бульоне;
- нежирную молочную продукцию;
- хлеб грубого помола;
- не сдобную выпечку;
- мед;
- подсолнечные масла;
- орехи;
- семечки;
- мед;
- зеленый чай.
Обязательно включение в рацион больного мясной пищи. Из мяса разрешены говядина и баранина, а из птицы – индейка и курица. Но мяса и птица должны быть без жира.
Необходимо добавлять в рацион рыбу и морепродукты. Дары моря содержат много витаминов и Омега-3 жирные кислоты, которые препятствуют образованию атеросклеротических бляшек.
Не стоит забывать и о фруктах. Нередко родственники больного детально уточняют: можно ли виноград или можно ли есть гранат, а иногда просто приносят передачу, где собраны разрешенные и запрещенные плоды.
Чтобы не навредить человеку, ознакомимся, какие фрукты после инсульта можно:
Не следует забывать и о ягодах. Больным разрешается кушать:
Готовить блюда нужно на пару или тушить. При этом овощи и мясо необходимо измельчать для снижения нагрузки на пищеварительный тракт.
Что кушать нежелательно
При инсульте головного мозга диета допускает включение меню небольшого количества следующих продуктов:
- рыбная икра;
- жирная рыба;
- шпинат и щавель;
- бобовые;
- яичный желток;
- виноград и изюм.
Врачи разрешают включать в небольшом количестве эти продукты после инсульта головного мозга, но советуют делать это, как можно реже.
Также рекомендуется полностью убрать из рациона соль. Если это невозможно, то снизить употребление до 3 г/сутки.
Какая пища под запретом
Диета для инсультников исключает употребление следующей продукции:
- консервы;
- магазинные полуфабрикаты;
- соленья и квашенья;
- копчености;
- жирные бульоны;
- редька;
- редис;
- грибы;
- сдобную выпечку;
- масляные кондитерские крема;
- шоколад;
- напитки и сладости с какао;
- острые приправы и пряности;
- сыры;
- жирное молоко и продукты из него;
- свинину;
- субпродукты;
- колбасы;
- животные жиры.
Нередко больные или их родственники интересуются: можно ли пить кофе. Нельзя. Также под запретом находятся черный крепкий чай и газированные напитки.
Если ответить, какие фрукты при инсульте нельзя, то под запретом только бананы.
Если больной лежачий, то относительно легко исключить из рациона то, что нельзя есть после ишемического инсульта. Для этого достаточно готовить отдельно и кормить в постели.
Намного сложнее доказать ходячему человеку, что кушать после инсульта можно не всю еду. Это вызывает приступы обидчивости и часто демонстративный отказ от полезной еды. Часто подобное встречается у пожилых людей.
Если в стационаре относительно легко поддерживать правильное питание при ишемическом инсульте, то после выписки, в домашних условиях, это становится сложно. Для того, чтобы избежать ненужного конфликта, врачи советуют не держать дома вредную еду, а кушать те же блюда, что и инсультник. Доктора утверждают, что меню при ишемическом инсульте содержит необходимые питательные вещества. А если захочется съесть банан или колбасу, то это можно сделать на работе, не травмируя больного родственника.
Правила составления меню
Прежде надо учесть период восстановление после инсульта, сроки после приступа и какая диета будет зависеть от этого.
В раннем периоде необходимо щадящее питание, когда овощи и мясо подвергаются термической обработке и тщательно измельчаются. Это происходит в стационаре, а дома такая диета при ишемическом инсульте показана, если затруднено глотание.
Большинство перенесших ишемический инсульт к моменту выписки из больницы могут самостоятельно пережевывать пищу. Для таких людей диета в домашних условиях должна не только содержать термически обработанную пищу, но и овощные или фруктовые салаты.
Рассмотрим, какой должна быть диета на каждый день:
Утренний прием пищи
- каша гречневая с обезжиренным молоком;
- яблочное пюре;
- зеленый чай с галетами.
Второй завтрак
- салат из огурцов, зелени и капусты;
- творожно-рисовая запеканка;
- апельсиновый сок.
Дневная трапеза
- вегетарианские щи;
- паровые биточки из индейки;
- картофельное пюре;
- компот.
Ужин
- рыбные тефтели;
- овсянка на воде (гарнир);
- напиток из шиповника;
- персики.
Перед сном
- питьевой йогурт без консервантов.
Учитывая предложенный образец, желательно составить меню на неделю. Это поможет кормить больного разнообразно, вкусно и полезно.
Образцы кулинарных рецептов
Пока близкий человек проходит курс лечения в стационаре после ишемического инсульта, следует заранее подготовиться для последующего восстановления после болезни в домашних условиях. Это не только удобная постель, вспомогательные средства передвижения (ходунки, кресло), но и забота о правильном питании. Нужно не только узнать, что полезно кушать, но и научиться вкусно готовить. Несколько вариантов кулинарных рецептов помогут разобраться, как сделать питание вкусным.
Первые блюда
Супы в рационе больного после инсульта ишемического должны присутствовать обязательно. Готовить рекомендуется на овощном или некрепком мясном (рыбном) бульоне.
Куриный суп

- филе куриной грудки;
- лапша из муки грубого помола;
- луковица;
- морковка.
- из мяса приготовить бульон;
- готовую курицу достать и мелко порезать;
- добавить в бульон лапшу и порезанное кусочками мясо;
- овощи нашинковать и пассировать на медленном огне;
- когда лапша сварится, добавить овощную смесь и поварить 3 минуты.
В готовый супчик можно добавить мелко порезанную свежую зелень.
Кабачковый крем-суп

Его можно приготовить на мясном бульоне, но лучше для приготовления суповой основы использовать овощи.
- в кипящую воду (бульон) положить порезанный кубиками картофель;
- лук и морковь нарезать и пассировать на растительном масле;
- когда картошка сварится до полуготовности, добавить в кастрюлю пассированный лук и морковь, чищенный и порезанный кубиками кабачок;
- варить до готовности овощей;
- снять кастрюлю с огня и измельчить суп блендером.
В готовый суп добавить зелень.
Вторые блюда
Несмотря на то, что в рекомендациях, как питаться после инсульта, сказано пищу нужно измельчать, и здесь есть простор для фантазии.
Рыбные биточки

Для блюда понадобится:
- фарш рыбы (лучше взять треску);
- овсяные хлопья;
- яйцо.
- хлопья залить кипятком и оставить до разбухания;
- смешать фарш, овсяную массу и яйцо;
- сформировать биточки и приготовить в пароварке или сотейнике.
Перед подачей посыпать зеленью.
Куриные тефтели

- смешать все ингредиенты;
- сформировать шарики;
- положить в глубокую сковороду и залить до половины водой;
- тушить до готовности.
Получившийся при приготовлении тефтелей бульон можно использовать, как подливу, добавив в него для улучшения вкуса пассированный лук и рубленную зелень.
Для гарнира подойдут каши, картофельное пюре или тушеные овощи.
Десерт
После приступа острой ишемии головного мозга сдоба и выпечка под запретом. Но можно готовить сладкие запеканки.
Творожная запеканка с курагой

Готовить нужно так:
- курагу промыть, ошпарить кипятком и порезать;
- смешать все компоненты;
- полученную массу выложить в форму и запечь в духовке.
Перед подачей полить сметаной.
Можно подыскать и другие аналогичные рецепты из продуктов, разрешенных при ишемическом инсульте.
Правила приема пищи
Прежде всего, нужно обратить внимание на аппетит больных. Большинство, угнетенные своим состоянием, кушают плохо, но у некоторых отмечается патологическое повышение аппетита. Недостаток и избыток пищи одинаково вреден. В первом случае замедлится восстановление после перенесенного инсульта, а во втором – приведет к ожирению.
Если человек отказывается от еды, то это может быть из-за переживаний по поводу своего состояния или из-за того, что без соли пища кажется невкусной. Нужно создать комфортную психологическую обстановку, а готовые блюда немного подсаливать перед подачей.
Как кормить инсультника
Рассмотрим общие правила кормления больных:
- Спокойная обстановка. Во время еды нужно исключить такие раздражители, как музыка, громкий шум или работающий телевизор.
- Поощрение самостоятельности. Если человек кушает сам, но медленно, то не следует стараться самостоятельно покормить побыстрее. Это снизит веру в выздоровление и затруднит постинсультную реабилитацию.
- Обеспечить специальной посудой. Неловкие движения, когда инсультник проливает чай или обливается соком, угнетающе действуют на больного. Пока координация не восстановится, лучше пользоваться детской кружкой-непроливайкой или пить жидкость через соломинку, а вместо тарелки использовать глубокую пиалу или стакан.
Ну и заранее выяснить, что кушать после перенесенного ишемического приступа. Это необходимо, чтобы не обидеть больного отказом, когда человек просит лакомство, а родственники не знают: можно ли семечки, апельсины или орехи.
Отзывы о диете
Ознакомимся с отзывами больных и их родственников по поводу диетического питания в постинсультном периоде.
Мне немного повезло: после инсульта работа головного мозга не нарушилась, а вот правая сторона почти не работала. Врач объяснил мне, моей жене и детям, что можно есть, а что нельзя. Самое тяжелое для меня было – отсутствие соли, но я хотел восстановиться и просил добавлять в супы и котлеты побольше петрушки и укропа, так вкуснее было. Постепенно привык. Сейчас хожу уже с тросточкой, давление поднимается редко, а анализы показали снижение холестерина.
Светлана, 32 года
ОНМК у бабушки было тяжелым, врачи говорили, что она останется лежачей. Как рассказали, как кормить и мы строго соблюдали диету, радуясь, если бабушка пыталась кушать самостоятельно. Думаю, что полезное питание и наша поддержка помогли бабушке и сейчас она может с ходунками пройти от кровати до кресла.
Когда у мужа случился инсульт, то я думала, что «не потяну» специальное питание и лечение. Но когда мне рассказали, чем питаться при восстановлении после инсульта, я поняла, что продукты нам доступны. Села на диету вместе с мужем и это его поддержала. Сейчас еще сложно говорить о полном восстановлении, но гипертония прошла не только у мужа, но и у меня. И чувствовать я себя стала лучше.






