Температура при анемии у взрослых

Самарский государственный медицинский университет (СамГМУ, КМИ)
Уровень образования — Специалист
1993-1999
Российская Медицинская Академия Последипломного Образования
Одним из основных комплексных показателей состояния здоровья является температура тела. Нормальная теплорегуляция предполагает её значение на уровне +36,6 0 С. Однако, по тем или иным причинам температура может возрастать и колебаться в диапазоне от +37 до +38 0 С. Это состояние в медицинской науке называют субфебрильной температурой, причинами её появления выступают патологические процессы, протекающие в организме. Температуру в диапазоне от +38 до +39 0 С именуют фебрильной, она является следствием острого развития патологического состояния. Значения выше +39 0 С указывают на развитие пиретической и гиперпиретической (чрезмерной) лихорадок, которые без адекватного терапевтического влияния могут быть серьёзной угрозой не только здоровью, но и жизни больного.
Увеличенная температура тела всегда рассматривается специалистами как симптом заболевания, определить которое помогают специальные исследования и другие показатели здоровья организма. Правильная терморегуляция – это результат нормальной работы кровеносных сосудов и внутренних органов, в первую очередь тканей желёз. Стабильное состояние внутренней среды организма обеспечивается нормальной работой вегетативной нервной системы, а также реакциями, проявляемыми в ответ на воспалительные, инфекционные и другие болезнетворные процессы.
Анемия (малокровие) и повышение температуры неразрывно связаны. Это обусловлено нарушением биохимических процессов питания тканей и синтеза гемоглобина – элемента крови, способного обратимо связывать и переносить кислород. В основе же патологического процесса развивающегося кислородного голодания лежит уменьшение количества и изменение качественного состава эритроцитов, содержащих гемоглобин. Недостаточное снабжение клеток внутренних органов питательными веществами вызывает резкую реакцию организма, которая и проявляется увеличением температуры тела. Так организм привлекает внимание к дисбалансу своей внутренней среды.

Влияние температуры при анемии на процессы жизнедеятельности
Повышение температуры тела в течение длительного промежутка времени, или стойкая гипертермия, оказывает на организм самое неблагоприятное влияние. Такое состояние приводит к значительному нарушению процессов жизнедеятельности внутренних органов, их перегреву, а в некоторых случаях и гибели.
При лихорадке и простуде организм способен осуществлять терморегуляцию на соответствующем уровне, однако при анемии клетки тканей внутренних органов не обеспечиваются питательными веществами в необходимом количестве, что значительно снижает их жизнеспособность. Выраженное и устойчивое нарушение терморегуляции вследствие анемии наблюдается как при некоторых заболеваниях крови, так и при патологиях, развивающихся на основе гипоталамуса, щитовидной железы и других органов, которые принимают участие в процессах кроветворения.
Для мужчин, при достижении ими 60 лет, нижняя граница содержания гемоглобина в крови составляет не менее 132 г/л, а в более раннем возрасте – не менее 137 г/л. Для женщин такая граница составляет 122 г/л.
Не стоит оставлять повышение температуры без внимания. Этот тревожный симптом обычно сигнализирует о протекании в организме патологии, представляющей серьёзную угрозу здоровью. Любое заболевание, оставленное без адекватного терапевтического влияния, переходит в хроническое состояние и служит причиной появления осложнений, которые могут быть трудно поддающимися излечению.

Виды и особенности классификации анемии у взрослых
Анемии, которые могут наблюдаться у взрослых и вызывать повышение температуры тела, классифицируют в соответствии с такими показателями:
- насыщение эритроцитов гемоглобином;
- общая выраженность падения уровня гемоглобина;
- способность костного мозга к регенерации эритроцитов;
- по особенностям механизма развития анемии;
- по этиологии заболевания.
Наиболее часто используют патогенетическую классификацию, основанную на разделении видов анемий в зависимости от механизма развития этого болезнетворного процесса. Также популярным является разделение в зависимости от этиологии заболевания, ставшего причиной развития малокровия.
Согласно патогенетической классификации выделяют такие виды анемий:
- железодефицитная;
- фолиеводедифицитная (недостаток витамина В12);
- дисгемопоэтическая;
- постгеморрагическая;
- гемолитическая.

Наибольшее распространение имеет железодефицитная анемия – синдром, который характеризуется нарушением выработки гемоглобина из-за недостатка в организме больного элемента железа и одностороннего питания.
Особенности железодефицитных анемий
При одностороннем питании недостатке микроэлементов, когда организм не получает достаточно пищи, обогащённой гемами – соединениями, содержащими двухвалентное железо, нарушается процесс питания клеток различных органов и нормальный обмен веществ. Кроме того, к развитию этого вида анемий приводит недостаток витаминов группы В6 и группы В12, регулирующих выработку гемоглобина костным мозгом, а также запущенные состояния кровопотери и глистные инвазии.
От недостатка кислорода в первую очередь страдает центральная нервная система. Клетки головного мозга наиболее восприимчивы к патогенетическому воздействию. Повышение температуры при анемии у взрослых в таком случае выступает одним из ранних симптомов развивающегося болезнетворного процесса на основе нервных клеток. В этом случае у больного кроме субфебрильной температуры может наблюдаться снижение аппетита и появление простудных заболеваний.
Железодефицитная анемия, оставленная без адекватного терапевтического влияния, может вызвать появление атрофических изменений на слизистой оболочке желудочно-кишечного тракта, развитие иных воспалительных процессов.
Особенности проявления анемий и повышения температуры у женщин
Повышение температуры у взрослых женщин перед наступлением месячных выступает нормальным физиологическим процессом, который связан с выработкой женским организмом большего количества гормонов эстрогена и эстрадиола.

При беременности, когда организм женщины только начинает приспосабливаться к увеличению нагрузок, связанных с развитием плода ребёнка, появление анемии и увеличение температуры также выступает нормальным явлением. Кроме того, в течение беременности происходит естественное снижение иммунных функций организма, которое может вызвать обострение хронических состояний невылеченных своевременно заболеваний и патологических синдромов.
С течением времени показатели температуры тела должны нормализоваться, если этого не произошло, то следует незамедлительно обратиться за медицинской помощью для обследования организма. При беременности обострение некоторых патологий может сказаться на развитии плода самым негативным образом и стать причиной появления у ребёнка врождённых пороков и отклонений от нормального развития.
Действия при анемии, вызванной кровопотерей
Анемия и повышение температуры тела может быть вызвано кровопотерей. Оба явления часто связаны с запущенными состояниями кровопотери, которые обычно наблюдаются при эрозиях и язвах органов желудочно-кишечного тракта.
При анемии, вызванной кровопотерей, в первую очередь следует:
- принять меры к остановке кровотечения: если рана поверхностная – следует наложить жгут (повязку), если кровоточащая рана внутренняя – применить медицинские препараты, останавливающие кровотечение, например этамзилат, хлорид кальция, викасол и другие гемостатики/коагулянты;
- восстановить объём крови: это возможно путём выполнения медицинским специалистом профессиональных манипуляций по переливанию крови, введению эритроцитарной массы и заменителей плазмы;
- путём использования лекарственных средств и препаратов устранить причины шокового состояния, снизить артериальное давление.
При наблюдении значительной раневой кровопотери, независимо от того, когда была нанесена травма, рекомендуется оказать пострадавшему адекватную доврачебную помощь. Следует находиться возле больного вплоть до приезда медиков, это поддержит и укрепит его моральное состояние.
Диагностика причин повышения температуры при анемии
При анемии, источник которой не является явным, для правильного выяснения причины повышения температуры тела, следует обратиться за помощью к специалисту. Обычно исследования проводятся в специализированных клиниках и центрах, однако в настоящее время большинство рядовых медицинских учреждений оснащено диагностическим оборудованием, которое позволяет выполнить первоначальное тестирование и изучение организма больного.
Для определения причины повышения температуры тела при анемии в первую очередь проводят:
- лабораторные исследования химического состава крови;
- лабораторные исследования урины (мочи);
- посев мокрот на предмет изучения возможного проявления туберкулёзной инфекции;
- исследование онкологических маркеров;
- лабораторные исследования на предмет поражения вирусными инфекциями, в первую очередь ВИЧ/СПИД.
В дальнейшем, в зависимости от результатов осмотра больного и анализа его жалоб на состояние здоровья, определяют перечень специальных исследований и профильных консультаций. Анемия часто выступает не самостоятельным заболеванием, а следствием развивающегося в организме болезнетворного процесса. В таких случаях больной обычно наблюдается у нескольких специалистов, среди которых не только врач общей практики или инфекционист, но и фтизиатр, гематолог, хирург. Могут привлекаться и другие врачи, необходимость использования которых появилась в зависимости от особенностей развития патологии.
Температура при анемии: причины, опасности, лечение
Анемия (малокровие) — заболевание, связанное со снижением концентрации гемоглобина и эритроцитов в крови человека. Патология в большинстве случаев рассматривается не как отдельное заболевание, а как симптом другой болезни.
Ответ на вопрос, может ли быть температура при анемии, положительный. Заболевание приводит к тому, что ткани, в том числе мозга, недополучают кислород. В результате развивается гипоксия (кислородное голодание), нарушается обмен веществ и терморегуляция организма. Поэтому повышенная или пониженная температура при анемии — явление частое. Как с этим бороться? Какие анализы сдают и какие медикаменты принимают для выздоровления? Об этом мы расскажем ниже.

Причины анемии
Выделяют несколько видов анемии в зависимости от механизма развития патологии:
- железодефицитная (недостаток в организме железа, являющегося частью гемоглобина);
- гемолитическая (преждевременное разрушение эритроцитов);
- В12-дефицитная анемия (недостаток витамина В12, участвующего в продуцировании эритроцитов в костном мозге);
- другие.
Чаще встречается первая разновидность, поэтому большую часть статьи будем говорить о железодефицитной анемии, однако также затронем гемолитическую.

Причин развития железодефицитной формы много. Среди основных выделяют такие:
- кровопотеря в результате травм, операций и внутренних кровотечений;
- плохое усвоение железа или недостаточное его поступление в организм;
- заболевания внутренних органов (чаще щитовидной железы, кишечника и надпочечников);
- гормональные нарушения;
- повышенная потребность в железе (при беременности его потребляет растущий плод, при занятиях спортом на рост мышц расходуется много этого элемента);
- хронические воспаления;
- глисты (паразиты питаются кровью человека).
Отдельно скажем о том, когда в организме не хватает железа из-за неправильного питания. Рацион должен обеспечивать достаточное поступление данного элемента. В больших количествах он содержится в мясе, яблоках, моллюсках, белой фасоли, чечевице, шпинате, изюме, печеном картофеле, томатах и гречке. Суточная потребность мужчин в железе составляет 10 мг, женщин — 20 мг, но этот порог увеличивается до 35 мг при беременности и кормлении грудью.
Кроме того, мало потреблять достаточное количество железа, нужно его еще и усваивать. Железо плохо всасывается при недостатке витаминов С, D и В, цинка и магния. А при избытке солей кальция, переедании, расстройствах желудочно-кишечного тракта, интоксикациях, лечении антибиотиками и сульфаниламидами всасывание, наоборот, подавляется.
Остановимся на патологиях желудочно-кишечного тракта. При ряде заболеваний (воспаление, язва, полипы, рак, целиакия и др.) нарушается продвижение пищевого комка вниз и всасываемость ворсинками кишечника полезных веществ. В результате, даже если с пищей поступает достаточно железа, элемент попросту не усваивается. Также существует ряд генетических заболеваний, мешающих всасыванию и усвоению этого полезного вещества. Поэтому при анемии требуется обследование желудка и кишечника.
Симптомы анемии
При анемии бывает температура как повышенная, так и пониженная, но это не основной признак заболевания. На начальной стадии патология никак внешне не проявляется. Затем анемия имеет такие симптомы:
- головная боль;
- потемнение в глазах и головокружение;
- тошнота, рвота;
- частый и слабый пульс;
- одышка (из-за гипоксии);
- бледная кожа и слизистые оболочки (из-за нехватки эритроцитов);
- заострение черт лица;
- потливость;
- холодные руки и ноги;
- слабость, сонливость;
- частые обмороки;
- нарушения сердечного ритма;
- повышенная сухость кожи, появление трещинок;
- ломкость ногтей, выпадение волос;
- частые стоматологические проблемы;
- белый налет на языке;
- желание кушать несъедобное (мел, глину, бумагу);
- повышенная температура;
- недержание мочи (при нарушении работы нервной системы);
- снижение иммунитета;
- ухудшение аппетита;
- снижение интеллектуальной выносливости.
Не обязательно все симптомы присутствуют одновременно. Достаточно нескольких, чтобы заподозрить недуг.

Почему повышается температура при анемии
Анемия и повышение температуры — два явления, идущих рука об руку, особенно если развивается железодефицитное состояние. При данном заболевании гипертермия, как правило, держится на отметках 37-37,5. Почему же нехватка компонентов крови дает температуру?
Связаны эти явления на уровне биохимии. В результате дефицита железа организм синтезирует меньше гемоглобина, из-за чего в эритроцитах его становится меньше. К тому же при малокровии, как правило, недостаточно и эритроцитов. Задача красных кровяных телец — снабжать ткани кислородом. В результате нехватки эритроцитов и гемоглобина развивается кислородное голодание — гипоксия. А это сказывается на работе клеток головного мозга. В результате нарушается деятельность мозгового центра терморегуляции — и температура либо понижается ниже нормы, либо превышает ее.
Какая бывает температура при анемии
Анемию сопровождает пониженная (менее 36,6 градуса), нормальная (36,3-36,9), субфебрильная (37-38), фебрильная (38-39) и пиретическая (39-41) температура тела.
Как правило, процесс происходит таким образом. Вначале температура внезапно повышается до субфебрильных цифр, после чего еще подрастает, держится и затем падает. После чего отмечается следующий скачок. Такие колебания происходят в пределах субфебрильных и фебрильных значений. И так в течение нескольких дней. Но большинство людей списывает симптом на ОРВИ.
Второй вариант: температура повышается до легких субфебрильных цифр и держится постоянно либо, периодически падая до нормы, вновь возвращается на 37-37,5. Однако в данном случае наличие легкого жара может являться симптомом других заболеваний, а не только анемии, поэтому требуется дифференциальный диагноз.
Субфебрильная температура при анемии
Температура при анемии у взрослых и подростков чаще держится на субфебрильных цифрах. Иногда больного мучает субфебрилитет: термометр постоянно показывает повышенные значения. Для таких людей анемия и температура 37-37,5 градусов — два сопровождающих друг друга явления. Но многие об этом даже не догадываются. Больные начинают обследоваться в поисках воспалений и новообразований, хотя начинать нужно с банального анализа крови на гемоглобин и ферритин. Но об этом позже.
Субфебрилитет при малокровии может сопровождается такими дополнительными симптомами:
- головная боль;
- слабость;
- потливость;
- исхудание;
- депрессии на фоне постоянного недомогания.
Высокая температура при анемии
Повышенная до отметок 38-39 градусов температура при малокровии встречается реже, чем субфебрильная. Высокие показатели говорят либо о сильном сбое терморегуляции, либо о присоединении другого заболевания, например, воспаления. Либо об особом виде анемии. Рассмотрим такой случай.
Жар на отметках 39-40 градусов указывает на хроническую гемолитическую анемию, характеризующуюся уменьшением срока жизни эритроцитов в результате наследственного фактора, аутоиммунных заболеваний и ряда других причин. Данный вид анемии, как правило, проявляется в раннем возрасте и сопровождает человека всю жизнь, однако может быть и приобретенным.
Наравне с высокой температурой при гемолитической анемии развивается дрожь, тошнота, головная боль и обязательно — желтушность кожи и увеличение селезенки. Иногда появляются кровоизлияния на коже. В анализах заметен повышенный билирубин, но понижено число эритроцитов и гемоглобина (до 42-50 г/л). Меняются и другие показатели крови: корректно проанализировать их может только врач.
Пониженная температура при анемии
Температура тела ниже нормы также характерна для малокровия. Причины — те же, что и у повышенной: сбой терморегуляции. Такое состояние само по себе неопасно, но требует обследования у врача.
Температура при анемии у женщин
В группе риска по возникновению малокровия — беременные женщины, а также переживающие период гормональной перестройки подростки и дамы старшего возраста. Как уже было сказано, анемия возникает вследствие гормональных сбоев либо повышенной необходимости в железе при вынашивании плода. Это характерно для третьего триместра, когда плод большой и требует интенсивного снабжения кислородом.
Кроме того, повышение температуры в подмышечной впадине до отметки 36,9 у женщин нередко происходит перед месячными. Это состояние может продолжаться в течение менструации как реакция на потерю крови и гормональную «неполадку», после чего проходит само.
Температура при анемии у детей
Повышенная или пониженная температура при анемии у ребенка тоже вероятна. У малышей малокровие протекает тяжелее, чем у взрослых: мозг нуждается в большом количестве кислорода, а организм пока слаб, чтобы компенсировать это состояние. Ситуация усугубляется тем, что родители могут не заметить проблемы, ведь дети не всегда жалуются на плохое самочувствие.
В группе повышенного риска — ребятишки до года. У младенцев анемия развивается в таких случаях:
- у мамы была многоплодная беременность;
- ребенок родился недоношенным;
- у беременной мамы диагностировали хроническую анемию;
- у ребенка проблемы с усвоением железа.
При наличии хотя бы одного фактора родителям необходимо быть начеку. Во-первых, нужно регулярно сдавать анализы крови. Во-вторых, обращать внимание на такие признаки анемии у детей:
- бледность кожи и слизистых (может начаться при нормальном уровне гемоглобина, предшествуя развитию малокровия);
- плохой аппетит;
- болезненность;
- слабость;
- недостаточное прибавление в весе.
Если вовремя заметить приближение малокровия, то патологию в большинстве случаев удастся вылечить без последствий.
Температура при анемии у подростков
В группу риска входят подростки в переходном возрасте. У них из-за полового созревания нарушается гормональный фон: избыток эстрогенов угнетает образование эритроцитов. К тому же из-за стремительного роста тела возникают железодефицитные состояния.
Организм подростков нуждается в повышенных поступлениях железа, но тинэйджеры зачастую вместо того, чтобы вести здоровый образ жизни, наоборот, пьют алкоголь и курят, чем усугубляют состояние.
Температура при анемии у мужчин
Повышенная либо пониженная температура при малокровии у мужчин развивается также по причине сбоя терморегуляции. Однако представители сильного пола страдают этим заболеванием реже. Ведь мужчины менее подвержены гормональным перестройкам и беременности у них не бывает. Но и они оказываются в группе риска в следующих случаях:
- при активных занятиях спортом (для работы и роста мышц требуется дополнительное поступление железа);
- при курении, что способствует гипоксии;
- при травмах и кровопотерях (стоит обратить внимание на внутренние кровотечения, т.к. зачастую они выявляются не сразу).

Нужно ли сбивать температуру при анемии?
Избавляться от повышенной температуры при малокровии не имеет смысла, т.к. это всего лишь симптом. Жар стоит сбивать, только если он достигает критических отметок 38,5-39 градусов и нужно облегчить состояние. Только устранив причину анемии, можно справиться с повышенной температурой.
Диагностика и лечение
Анемия — коварное заболевание, ведь причин у него множество, а видимых проявлений на начальных стадиях нет.
 Первая стадия характеризуется скрытым дефицитом железа, что проявляется не в снижении гемоглобина, а в уменьшении запасов вещества в костном мозге. На этой стадии клинические проявления анемии отсутствуют. Простой способ определить малокровие на первом этапе — анализ на количество ферритина в сыворотке крови. Ферритин — это белковый комплекс, содержащий запас железа для организма. Анализ показывает запасы железа: если они истощаются, скоро последует вторая стадия анемии.
Первая стадия характеризуется скрытым дефицитом железа, что проявляется не в снижении гемоглобина, а в уменьшении запасов вещества в костном мозге. На этой стадии клинические проявления анемии отсутствуют. Простой способ определить малокровие на первом этапе — анализ на количество ферритина в сыворотке крови. Ферритин — это белковый комплекс, содержащий запас железа для организма. Анализ показывает запасы железа: если они истощаются, скоро последует вторая стадия анемии.
Вторая стадия заключается в дефиците железа. В этот период уже снижается количество гемоглобина в крови и есть другие проявления болезни.
На третьей стадии ставят диагноз железодефицитной анемии, указывая степень тяжести:
- слабая: гемоглобин 90-110 г/л;
- средняя: 70-90 г/л;
- тяжелая: 70 г/л и ниже.
При постановке диагноза учитывается пол и возраст пациента: для взрослых мужчин норма составляет 130-160 г/л, для женщин — 120-150 г/л, для детей трех-шести месяцев — 95-135 г/л.
 Но правильный диагноз — лишь полдела. Теперь врач обязан выяснить, по какой причине развилась патология. Если это заражение глистами, то понадобится вытравить паразитов. Если это внутренне кровотечение, потребуется срочно купировать угрожающее жизни состояние. Если это гормональные нарушения, то проверяют щитовидку и сдают анализы на гормоны. И так далее. Справиться с малокровием только при помощи сбалансированного питания и медикаментов можно лишь в случаях, когда причиной болезни стала беременность, чрезмерные занятия спортом или неправильно составленный рацион.
Но правильный диагноз — лишь полдела. Теперь врач обязан выяснить, по какой причине развилась патология. Если это заражение глистами, то понадобится вытравить паразитов. Если это внутренне кровотечение, потребуется срочно купировать угрожающее жизни состояние. Если это гормональные нарушения, то проверяют щитовидку и сдают анализы на гормоны. И так далее. Справиться с малокровием только при помощи сбалансированного питания и медикаментов можно лишь в случаях, когда причиной болезни стала беременность, чрезмерные занятия спортом или неправильно составленный рацион.
При грамотном лечении уровень гемоглобина и ферритина поднимается до нормальных отметок за 2-3 месяца. Для этого требуется:
- Вылечить патологию, которая спровоцировала развитие анемии.
- Сбалансировать рацион, включив в него продукты с железом.
- Дополнительно принимать препараты железа: «Актиферрин», «Ферроплекс», «Тардиферон», «Гемофер», «Тотема», «Феррум Лек», «Мальтофер», «Фенюльс Комплекс».
Малокровие, тем более протекающее с температурой, требует комплексного обследования под руководством грамотного врача. В первую очередь, он должен выявить причину недуга и устранить ее. Одновременно с этим медик назначает препараты железа. Ни в коем случае нельзя прописывать их себе самостоятельно: при одних видах анемии показаны первые препараты из списка, но назначение их при других видах может усугубить состояние.
После того, как анемия излечена, нормализуется и терморегуляция. Это не всегда происходит сразу: иногда требуется 2-4 месяца. Критическим сроком считается полгода. Если через 6 месяцев температура не вернулась в норму, это означает, что причиной гипотермии или гипертермии выступает другое заболевание, а анемия оказалась совпадением.
О том, что еще может вызывать постоянно повышенную температуру, читайте в другой нашей статье.
Лихорадка при анемии
Вегетоневрозы. Отличить повышения температуры при тиреотоксикозе от лихорадочных состояний, обусловленных чисто вегетоневрозом, часто чрезвычайно трудно, так как их симптомы перекрещиваются.
Диагноз вегетоневроза ставят в том случае, если указанные выше симптомы отсутствуют или мало выражены, особенно если основной обмен повышен не более чем на 20%. В картине крови — часто лимфоцитоз до 40%, но с лимфоцитозом может протекать также тиреотоксикоз и латентный туберкулез. РОЭ в большинстве случаев поразительно низкая, т. е. нередко 1—2 мм в первый час. Иногда отсутствует обычное превышение ректальной температуры над кожной на 0,5°, что можно использовать при дифференциальном диагнозе. Повышения температуры при вегетоневрозах в отличие от всех остальных типов лихорадки почти не уступают пирамидону, но они хорошо поддаются седативным средствам, что является дальнейшим дифференциально-диагностическим признаком. В отличие от вегетативного невроза, при котором кисти обычно бывают холодные, при тиреотоксикозе кисти влажные и теплые.
4. Очаговая инфекция. Наличие очагов инфекции (зубная гранулема, хронический тонзиллит, холецистит, простатит), как правило, не сопровождается повышениями температуры, но иногда после санации таких очагов наблюдается очень быстрое исчезновение ранее имевшихся повышений температуры; очаги инфекции в большинстве случаев не влияют ни на РОЭ, ни на картину крови. Ответственны ли такие очаги за суб-фебрильную температуру, клинически в большинстве случаев доказать нельзя. Диагноз ставится ex juvantibus.
5. Железодефицитная лихорадка, как правило, протекает с железодефицитной анемией. Она излечивается введением в организм препаратов железа.
6. Ревматизм часто протекает только с субфебрильной температурой.
7. Надо постоянно учитывать также все причины состояний, при которых бывает высокая лихорадка.
8. Искусственные повышения температуры больными с психопатией или истерией обычно обращают на себя внимание своим атипичным течением и несоответствием температуры частоте пульса.
При каждом таком состоянии надо пытаться исключить в качестве возможных причин следующие группы заболеваний.
1. Бактериальные инфекции (стафилококки, стрептококки, Bact. coli как важнейшие возбудители):
а) локализованные инфекции (без ограниченных нагноений или с ним и): менингит, абсцесс мозга, тонзиллит, пневмония, абсцесс легких, эмпиема, перикардит, поддиафрагмальный абсцесс, холецистит, холангит, эмпиема желчного пузыря, абсцесс печени, панкреатит, аппендикулярный абсцесс, пиелит, пиелонефрит, паранефрит, колит, карбункул почек, флебит, остеомиелит, затяжной септический эндокардит;
б) общие инфекционные болезни, вызываемые бактериями, часто с положительными культурами крови: общий сепсис (стафилококковый, стрептококковый, колисепсис и т. д.), пневмококковые инфекции, менингококковые инфекции, тифозная группа;
в) специфические, вызываемые бактериями инфекционные болезни — скарлатина, дифтерия, туляремия.

2. Туберкулез.
3. Вирусные инфекции: инфекционный мононуклеоз, краснуха, эпидемический паротит, инфекционный лимфоцитоз, полиомиелит, грипп, оспа, вирусные инфекции типа коксаки, желтая лихорадка, денге, лихорадка паппатачи, вирусная пневмония.
4. Риккетсиозы: сыпной тиф, волынская лихорадка, Q-лихорадка.
5. Спирохетозы, включая сифилис, лептоспирозы, болезнь Вейля — Васильева водную лихорадку, лихорадку canicola (контакт с собаками), болезнь свинопасов.6. Бруцеллез. Болезнь Банга и мальтийская лихорадка.
7. Грибковые инфекции: актиномикоз, гистоплазмоз и т. д.
8. Болезни, вызываемые простейшим и: токсоплазмозы, малярия, висцеральный лейшманиоз.
9. Листереллез.
Ревматические заболевания (коллагеновые болезни) с лихорадкой.
1. Ревматизм.
2. Ревматоидный артрит.
3. Системная красная волчанка.
4. Узелковый периартериит.
5. Дерматомиозит.
Лихорадочные состояния при опухолях.
1. При раке и саркоме (гипернефрома!).
2. При лейкозах.
3. При лимфогранулематозе.
Аллергические реакции.
1. Лекарственная лихорадка.
2. Повышенная чувствительность к белкам (вакцинация, сывороточная болезнь).
Лихорадочные состояния при распаде тканей.
1. Инфаркт миокарда.
2. Инфаркт легких.
3. Гангрена конечностей.
4. Панкреатит.
5. Кровоизлияния в полости тела или в желудочно-кишечный тракт.
Лихорадка: понятие, развитие, формы, симптомы и течение, диагностика, терапия

Лихорадка — неспецифическое проявление целого ряда заболеваний, которое возникает под воздействием пирогенных веществ и представляет собой повышение температуры тела, не зависящее от температуры внешней среды. Этот защитно-адаптационный механизм сформировался в ходе эволюции. Он чаще всего активизируется в ответ на инфекционное поражение. При этом подъем температуры тела сопровождается другими явлениями интоксикации — ознобом, миалгией, артралгией, головной болью, слабостью, тахикардией, учащенным дыханием. Эти признаки стереотипны: они не зависят от этиологического фактора. Данный факт позволяет отнести лихорадку к типовым патологическим процессам.
Температура тела у здоровый людей непостоянна. Она колеблется в течение суток под воздействием внешних и внутренних факторов — физической активности, приема пищи. Вечером температура тела выше, чем ночью. Эта разница в среднем составляет 0,6°С. При внедрении в организм патогенных агентов происходит динамичное изменение системы терморегуляции, результатом которого становится резкий скачок температуры тела. Активная задержка тепла обусловлена воздействием пирогенов, которые синтезируются лейкоцитарными и иммунными клетками.
Лихорадка — это не отдельная нозология, а признак борьбы макроорганизма с бактериями, паразитами и вирусами. Лихорадочный синдром может возникать при неинфекционной патологии — при аутоиммунных и онкологических процессах, острой коронарной недостаточности, травмах, обезвоживании. Прием некоторых медикаментов нередко вызывает подъем температуры. Гормонотерапия, антибиотикотерапия, лечение гипертонии — частые причины лихорадки. Когда в организме нарушается баланс между выработкой и отдачей тепла, повышается температура тела. Это случается при тепловом ударе.
Лихорадка бывает субфебрильной – 37,2 – 37,9 °С, фебрильной – 38,0 – 38,9 °С, пиретической – 39,0 – 40,9 °С, гиперпиретической – 41 °С и выше. Температуру до 38,0 °С не рекомендуют сбивать. Все остальные случаи требуют применения жаропонижающих лекарственных препаратов.
Биологическое значение лихорадки очень велико. Она помогает организму бороться с инфекцией путем усиления фагоцитоза и стимуляции выработки антител. При лихорадке активизируются Т- и В-лимфоциты, усиливается синтез интерферона, замедляется размножение микробов, снижается их резистентность к антибиотикам, повышается защитное и дезинтоксикационное влияние печени. Лихорадка — тревожный сигнал, являющийся порой единственным проявлением патологии.
Этиопатогенез
Лихорадка — полиэтиологический процесс и обязательный клинический признак любой острой инфекции.

К заболеваниям, проявляющимся лихорадкой, относятся:
- ОРВИ и ОРЗ,
- Заболевания ЛОР-органов — отит, синусит, тонзиллит, фарингит,
- Патология бронхолегочного аппарата — бронхит, пневмония, плеврит,
- Стоматологические болезни — стоматит, дентальный абсцесс,
- Дисфункция ЖКТ — гастрит, энтерит, колит, аппендицит,
- Мочеполовые расстройства — пиелонефрит, цистит, уретрит,
- Поражение ЦНС — менингит, энцефалит,
- Специфическая инфекция, вызванная спирохетами, риккетсиями, микобактериями, грибками,
- Септические состояния — абсцессы, остеомиелит, сепсис,
- Детские вирусные инфекции — корь, краснуха, ветрянка,
- Паразитозы — трипаносомозы, шистосомозы, лейшманиозы.
Лихорадка нередко возникает при неинфекционной патологии. Чаще всего ее причинами становятся:
- Злокачественные опухоли,
- Аутоиммунные болезни — системная красная волчанка, васкулит, склеродермия, ревматоидный артрит,
- Тиреотоксикоз — дисфункция щитовидной железы, приводящая к токсическому поражению организма,
- Наличии в тканях очагов некроза — инфаркт миокарда, инфаркт кишечника,
- Аллергия,
- Внутренние кровоизлияния,
- Гемолитическая анемия,
- Асептическая травма,
- Последствия переливаний крови и трансплантации органов.
Лихорадка развивается под воздействием пирогенов. Они образуются в организме или проникают в него из внешней среды. Эндопирогены синтезируются клетками-лейкоцитами. К ним относятся цитокины — интерлейкины, фактор некроза опухоли, интерфероны. Они оказывают воздействие на центр терморегуляции гипоталамуса, в результате которого у больных повышается температура тела. Кроме данной способности эти биологически активные вещества обладают целым рядом иных эффектов. Клетки иммунной системы также продуцируют пирогены. Моноциты, макрофаги, лимфоциты, эндотелиоциты, клетки микроглии выделяют пирогенные вещества при воспалении любой этиологии.

механизмы действия пирогенов
Экзогенные пирогены – компоненты возбудителей инфекции. Это сложные биополимеры, построенные из гликолипида и полисахарида клеточной стенки бактерий, а также белки и нуклеиновые кислоты микроорганизмов. Поступая извне, они воздействуют сначала на эндогенные пирогены. Это происходит благодаря активации защитных иммунных клеток, которые, связываясь с патогенами, способствуют высвобождению пирогена. При неинфекционной лихорадке экзопирогенами являются: продукты метаболизма здоровых и поврежденных тканей, комплексы из антител, антигенов и компонентов системы комплемента.
Выработка пирогенов фагоцитами происходит после их взаимодействия с различными микробами, отмершими клетками, продуктами распада белковых молекул и соединительнотканных волокон. Пирогены стимулируют секрецию простагландинов в нервных клетках центра терморегуляции, локализованного в гипоталамусе головного мозга. Передний отдел гипоталамуса воспринимает информацию от периферических и центральных терморецепторов. Центр теплопродукции располагается в ядрах заднего отдела гипоталамуса. Отсюда по волокнам симпатической нервной системы идут импульсы к органам и тканям. При этом в организме ускоряется метаболизм, сужаются сосуды кожи, активизируется работа скелетных мышц. Медиаторы повышают активность фермента аденилатциклазы, что приводит к гиперпродукции циклической АМФ и перестройке всех обменных реакций. Угнетение теплоотдачи и стимуляция теплопродукция – причины избыточного накопления тепла. Этот процесс реализуется посредством работы желез внутренней секреции и периферических отделов нервной системы.
Патофизиологические особенности
Изменения обмена веществ, обусловленные лихорадкой:

механизм развития лихорадки под действием пирогенов
Активация окислительно-восстановительных реакций — увеличение основного обмена происходит параллельно повышению температуры тела. В изменившихся условиях организму требуется больше кислорода. Развивается гипокапния, вызывающая спазм мозговых сосудов и гипоксию органа.
Особенности функционирования внутренних органов при лихорадке:
- Со стороны нервной системы — головная боль, гипервозбудимость, бред, галлюцинации, потеря сознания, судороги.
- Кардиоваскулярные изменения — тахикардия, увеличение минутного объема сердца, нарушения ритма, признаки сердечной недостаточности, колебания артериального давления вплоть до коллапса.
- Застойные явления в легких, сужение ветвей легочной артерии, легочная гипертензия.
- Увеличение диуреза в первую и третью стадии лихорадки, задержка жидкости в организме на второй стадии процесса. В моче появляются белки и гиалиновые цилиндры.
- Изменения со стороны ЖКТ – снижение слюноотделения, сухость во рту, трещины на губах, налет на языке, неприятный запах изо рта, жажда, потеря аппетита. Подавление секреции пищеварительных соков приводит к нарушению переваривания пищи, а угнетение моторики – к рвоте, запорам, метеоризму.
Стадии, виды и типы
Стадии лихорадочного процесса:
- Первая – стойкое повышение температуры тела, обусловленное усилением теплопродукции и ослаблением теплоотдачи. По воздействием пирогенов спазмируются кровеносные сосуды, кровь оттекает в глубокое сосудистое русло, прекращается потоотделение, бледнеет кожа, падает температура эпителия. Эти изменения направлены на ограничение отдачи тепла и сохранение ресурсов для борьбы с патологией. У больных из-за снижения температуры кожи возникает озноб, появляется желание прилечь, укрыться одеялом и уснуть. Мышечная дрожь обусловлена влиянием ЦНС, ограничивающим физическую активность для сбережения запасов энергии.
- Вторая – удержание высоких значений. На этой стадии процессы отдачи тепла и ее продукции уравновешиваются. Благодаря такому балансу не происходит дальнейший рост или падение температуры. Кровеносные сосуды расширяются, кожа становится горячей, ее бледность сменяется нормальной окраской, познабливание и дрожь проходят, появляется волнообразный жар.
- Третья – восстановление температурных показателей. Падение температуры бывает резким и постепенным. Оно связано с ликвидацией причины лихорадки. Нормализация происходит самостоятельно или под воздействием жаропонижающих средств. Избыток тепла выводится из организма в виде чрезмерного пото- и мочеотделения. Этот процесс значительно превышает теплопродукцию.

три стадии лихорадки
Литическое снижение температуры считается безопасным для больного. Температурная кривая медленно опускается и достигает нормальных значений за 2-3 дня. Внезапное и быстрое падение температуры тела с гипергидрозом называется критическим. Это явления сопровождается дисфункцией сердца и сосудов: ослаблением сердечной деятельности, резкой дилатацией сосудов, падением кровяного давления, нарушением гемодинамических процессов. Исходом стремительного снижения температуры может стать опасное для жизни состояние — коллапс.
- Постоянная — сохранение высоких показателей суточной температуры, колеблющихся на 1°C.
- Ремитирующая — более широкие колебания температуры на 1-2°С.
- Перемежающаяся — большие размахи температурных значений с их периодическим снижением до нормы.
- Гектическая — колебания температуры на 3-5°, неоднократное чередование ее подъемов и резких падений.
- Извращенная — снижение температуры вечером с пиками высоких отметок по утрам.
- Атипичная — широкий диапазон температурных значений.
- Возвратная – затяжные периоды подъема температуры и апирексии, длящиеся по несколько суток.
- Эфемерная – 2-3 дня,
- Острая — две недели,
- Подострая — шесть недель,
- Хроническая – более шести недель.
Тип, вид и стадия лихорадки учитываются врачами в процессе диагностики патологии. Эти данные очень важны в прогностическом отношении. Под воздействием лечебных мероприятий естественный ход развития лихорадочного процесса может изменяться. Огромное влияние на течение процесса оказывают возраст и иммунный статус больного. Маленькие дети, лица с кахексией и старики часто переносят инфекционные заболевания без лихорадки. Исход таких патологий, как правило, неблагоприятный.
Симптоматика
Лихорадка клинически проявляется целым комплексом симптомов. Клинические признаки появляются, когда температура поднимается выше 38,0°С. У больных появляется жар, головная боль, ломота во всем теле, озноб, мышечная дрожь, гипергидроз, учащенное дыхание и сердцебиение, жажда, тошнота, рвота, слабость, вялость, малоподвижность, сонливость. Визуально определяется гиперемия лица, сухость губ, налет на языке.

У пожилых лиц нарушается сознание, возникает бред, галлюциноз. Маленькие дети капризничают, плачут, раздражаются, плохо спят, отказываются от еды. У них может развиться судорожный синдром и токсическая энцефалопатия.
Проявлениям лихорадки часто сопутствуют симптомы причинного заболевания. Основные из них:
- Ригидность затылочных мышц,
- Сыпь,
- Боль в животе,
- Отечность суставов,
- Кашель с мокротой,
- Боль в ушах,
- Спутанность сознания,
- Болезненное мочеиспускание,
- Рвота,
- Боль при глотании.
Негативное влияние лихорадки на человеческий организм:
- Острая кардиоваскулярная дисфункция,
- Коллапс,
- Угнетение иммунитета,
- Судороги,
- Отек мозговой ткани,
- Резкое истощение организма,
- Летальный исход.
Диагностика
Лихорадка — важный диагностический критерий большинства заболеваний. Измерение температуры тела человека называется термометрией. Ее проводят с помощью медицинского ртутного термометра, представляющего собой стеклянный резервуар с впаянной шкалой и капилляром, который имеет на конце расширение, содержащее ртуть. При нагревании столбик ртути поступает в капилляр и остается там даже после охлаждения. Перед измерением ртутный столбик сбивают до 35°С, осматривают кожу подмышек на наличие повреждений, проверяют целостность и исправность прибора. Измерение длится 8-10 минут. Существуют также иные способы термометрии – ректальный и оральный. К ним прибегают крайне редко.

Чтобы вылечить больного, необходимо выяснить причину лихорадки. Для этого следует обратиться к врачу, который поставит диагноз и назначит лечение основного заболевания.
Диагностические мероприятия, позволяющие определить происхождение лихорадки:
- Гемограмма — признаки бактериального или вирусного воспаления, аллергии, анемии,
- Общий анализ мочи — патологические примеси в моче, указывающие на поражение органов мочевыделения,
- БАК — изменение показателей функционирования внутренних органов,
- Микробиологические исследование материала больного на микрофлору — выделение и идентификация возбудителя инфекции, определение его чувствительности к антибиотикам,
- Иммунограмма — оценка иммунного статуса больного,
- Рентгенография и томография органов грудной и брюшной полости, малого таза, забрюшинного пространства,
- ЭКГ, ЭхоКГ, УЗИ внутренних органов, эндоскопические исследования.
Лечебный процесс
Больным с лихорадкой показан строгий постельный режим, ограничивающий физическую активность, а также легкое и калорийное питание. Рекомендован дробный прием пищи — до 6 раз в сутки небольшими порциями. В рацион следует включать жидкие и пюреобразные блюда, ограничить острые, соленые, пряные продукты. Особое внимание необходимо уделить питьевому режиму. Употребление достаточного количества жидкости позволит нормализовать электролитный баланс, быстрее справиться с интоксикацией и предупредить дегидратацию. При подозрении на серьезное заболевание требуется госпитализация в стационар.
Медикаментозные средства, применяемые для борьбы с лихорадкой:
 Антипиретические препараты – «Парацетамол», «Аспирин», «Ибупрофен».
Антипиретические препараты – «Парацетамол», «Аспирин», «Ибупрофен».- Бактериальная этиология лихорадки требует лечения антибактериальными средствами – «Амоксиклавом», «Сумамедом», «Клацидом».
- Для борьбы с вирусами применяют противовирусные препараты – «Арбидол», «Цитовир», «Кагоцел».
- Всем больным показан прием иммуномодуляторов – «Полиоксидония», «Бронхомунала», «Исмигена».
Физические методы борьбы с лихорадкой:
- Обтирания больного уксусным раствором,
- Уксусные обертывания,
- Холодные компрессы на область крупных сосудов, затылок, лоб,
- Обильное питье чистой воды, чая с лимоном, ягодных морсов, компота из сухофруктов.
В помещении, где находится лихорадящий больной, необходимо регулярно проводить влажную уборку, проветривать и увлажнять воздух. Поскольку человек сильно потеет, следует периодически менять постельное и нательное белье. Если лихорадка продолжается более трех суток, температура выше 40 градусов, имеются нарушения сознания и судорожные припадки с дыхательными расстройствами, следует немедленно обратиться к врачу.
Лихорадка — опасный признак, указывающий на наличие патологии в организме. Температура не поднимается просто так. Чтобы предупредить развитие осложнений, не стоит заниматься самолечением, лучше обратиться к врачу. Он проведет комплексное обследование и выявит причину проблемы. Возможно это не банальная простуда, а серьезное и тяжелое заболевание.
Видео: медицинская лекция о лихорадке
Анемия: чем чревато низкое содержание гемоглобина в крови
Анемия является состоянием, характеризующимся недостаточным количеством эритроцитов, а также низким содержанием гемоглобина. При анемии количество гемоглобина составляет ниже нормы и величина гематокрита достигает менее 36%.

Анемия возникает когда кровь содержит недостаточное количество эритроцитов
Симптомы и причины анемии
Общими признаками анемий у взрослых становятся:
- головокружения;
- обмороки;
- учащенное сердцебиение;
- слабость;
- утомляемость;
- одышка;
- бледность или желтизна кожи (при фолиедефиците).
Специфические симптомы анемии зависят от причин, спровоцировавших ее развитие.
Причинами анемий могут стать:
- кровопотери;
- недостаток железа;
- различные болезни, вызывающие проблемы в производстве крови.
Поэтому лечение анемии начинается установлением и устранением болезней, вызвавших ее развитие.
Анемия у беременных
Часто встречается анемия у беременных, поскольку женщине нужно обеспечивать железом и свой организм, и организм ребенка. Опасной является анемия 1 степени у беременных, поскольку никаких симптомов, помимо бледной кожи, больные не наблюдают. Поэтому необходимо обязательно сделать анализ крови, чтобы вовремя выявить эту болезнь. Анемия при беременности поражает не только организм женщины, но и нерожденного малыша.
Классификация заболевания
При классификации анемий выделяют основные группы:
1. Постгеморрагические анемии;
2. Анемии из-за нарушенного кровообразования;
3. Апластические анемии;
4. Миелоктоксические анемии;
5. Серповидноклеточная анемия.
Постгеморрагическая анемия
Постгеморрагические анемии — результат большой кровопотери. При этом отмечается уменьшение количества циркулирующей крови, что влечет гипоксию, нарушения кислотно-основного состояния, также дисбаланс ионов внутри и вне клеток.

Постгеморрагическая анемия возникает в результате крупной кровопотери
Постгеморрагические анемии бывают (зависимо от скорости кровопотери) острыми и хроническими.
Острая анемия. Острые постгеморрагические анемии могут развиться из-за травм, нарушивших целостность кровеносных сосудов, вызвавших кровотечения у внутренних органов человека. Часто причиной становятся поражения матки, легких, желудочно-кишечного тракта, полостей сердца, а также большая кровопотеря из-за осложнений родов или беременности. При разрыве сосудов крупного калибра, например, дуги аорты, смерть может наступить от потери менее 1 литра крови, поскольку это резко падает артериальное давление, из-за чего полости сердца недостаточно наполняются кровью. При кровотечениях мелких сосудов для наступления смерти потребуется потеря более половины крови, находящейся в организме.
Симптомы. Симптомами постгеморрагической анемии в остром проявлении являются:
Диагностика. При диагностике острой постгеморрагической анемии учитываются такие показатели: увеличение количества ретикулоцитов (больше 11%), лейкоцитов (выше 12 Г/л), есть сдвиг влево в лейкоцитарной формуле. После острой кровопотери эритроциты и гемоглобин восстанавливаются (в течении 2-х месяцев), но это может спровоцировать развитие железодефицита (для восстановления эритроцитов и гемоглобина организм расходует свой фонд железа).
Лечение. Необходимо восстановление нормального количества крови и элементов в ней. Этого добиваются путем остановки кровотечения, а также переливанием крови, кровезаменителей и эротроцитарной массы.
Хроническая анемия.Другая форма постгеморрагической анемии – хроническая. Она возникает вследствие частых кровотечений небольшого объема (при язве желудка, заболеваниях почек, гингивите, геморрое, опухоли кишечника, дисменореи, маточных кровотечениях, геморрагических диатезах и др.). Из-за таких кровотечений со временем в организме истощаются запасы железа и развивается состояние железодефицита.

Язва желудка может привести к появлению хронической анемии
Симптомы. При хронической постгеморрагической анемии наблюдается:
-извращение обоняния (тяга или отвращение к определенным запахам);
— кожа «алебастрового» оттенка (чрезмерно белая, бледная);
— изменение вкуса;
— пастозность (отечность) голеней;
— одутловатость лица;
— волосы и ногти становятся ломкими;
— сухая и шершавая кожа;
— могут образоваться койлонехии – уплощенные и истонченные ногти;
— тошнота;
— одышка;
— головокружение;
— слабость, утомляемость;
— учащение пульса;
— температура до 37°С (субфебрильная температура);
— дефицит железа влечет кариес, глоссит;
— пониженная кислотность желудочного сока;
— потливость;
— непроизвольное мочеиспускание.
Диагностика. При диагностировании хронической постгеморрагической анемии отмечаются слабо окрашенные эритроциты уменьшенного размера, овальные эритроциты, сокращение количества лейкоцитов, в лейкоцитарной формуле – незначительный лимфоцитоз. Также концентрация железа в сыворотке крови ниже 9,0 мкмоль/л, ниже нормы содержание кальция, меди, витаминов А, В, С, повышена концентрация в крови марганца, никеля и цинка.
Лечение. При лечении необходимо устранить причину, вызвавшую потерю крови. После этого назначается сбалансированный рацион питания, включающий продукты, отличающиеся высоким содержанием железа, витаминов, фолиевой кислоты. Также могут назначаться специальные препараты железа при анемии тяжелого характера в виде таблеток, инъекций (феррум-лек, сорбифер). Препараты железа назначаются с аскорбиновой и фолиевой кислотой — они повышают усвоение железа организмом.
Анемии из-за нарушенного кровообразования
К данной группе относят:
-железодефицитные анемии;
— фолиево-В12 –дефицитные анемии;
— апластические анемии;
— миелоктоксические анемии.
Железодефицитная анемия
Причинами железодефицитной анемии становятся:
-хроническая кровопотеря;
— недостаток железа (у недоношенных детей, детей до 1 года, у беременных);
— повышенная потребность в железе (при кормлении грудью, при беременности, при усиленном росте);
— нарушение усвоения железа и дальнейшей его транспортировки.

Появление железодефицитной анемии может быть спровоцировано нарушениями усвоения железа
Симптомы. Определяются следующие симптомы железодефицитной анемии:
-гипоксический синдром – головные боли, одышка, шум в ушах, тахикардия, быстрая утомляемость, сонливость;
— анемический синдром – пониженное количество в крови эритроцитов и гемоглобина;
— сидеропенический синдром – кожа становится сухой и шершавой, приобретает «алебастровый» оттенок, нарушается питание волос и ногтей (ломкие), появляются извращенный вкус (например, желание есть мел) и обоняние (нравится запах мытых бетонных полов или др.), появляются кариес, дисфагия, пониженная кислотность желудочного сока, потливость, непроизвольное мочеиспускание (из-за осложнений при нарушении работы желудочно-кишечного тракта).
Диагностика. Железодефицитная анемия диагностируется при определении пониженного до 60-70 г/л содержания гемоглобина, до 1,5-2 Т/л количества эритроцитов, уменьшении количества или полного отсутствия ретикулоцитов. Отмечается появление эритроцитов разных размеров и форм, а также ниже нормы становится концентрация сывороточного железа.
Лечение железодефицитной анемии. Устраняется причина ее развития – производится лечение желудочно-кишечного тракта, употребляется сбалансированный рацион (продукты с повышенным содержание железа). Но особо важен прием препаратов железа (тардиферон, сорбифер, томема, феррум-лек и др.), которые в тяжелых случаях анемии вводят посредством инъекций (внутримышечно или внутривенно).
Железодефицитная анемия у детей. У детей железодефицитная анемия возникает из-за недостатка обеспечения железом от матери еще в утробе, а также из-за искусственного вскармливания после рождения (коровье молоко, чай, яйца, сыр, оксалаты, фосфаты, замедляющие поглощение железа). В лечении железодефицитной анемии у детей (которая может развиться к 5-6 месяцам у доношенного или 3-4 месяцам у недоношенного ребенка) выделяют несколько этапов: устранения анемии (восстановление концентрации гемоглобина), терапии насыщения (восстановление запасов железа), поддерживающей терапии (сохранение нормального уровня железа).
В12-фолиеводефицитная анемия
Данный вид анемии возникает из-за недостаточного поступления или невозможности утилизации витамина В12 (цианкобаламина) и фолиевой кислоты. Нормальное содержание их в организме очень важно, поскольку эти элементы участвуют в образовании эритроцитов. Если же из-за недостаточного количества или отсутствия В12 и фолиевой кислоты эритроциты не будут образовываться – возникнет анемия. Цианкобаламин содержат главным образом продукты животного происхождения, например, печень, почки, мясо, яйца, сыр, молоко, а фолиевую кислоту – дрожжи, мясо, томаты, молоко, спаржа, салат, шпинат, говяжья и куриная печень.
В12-фолиеводефицитной анемией часто страдают строгие вегетарианцев.

Регулярное употребление сыра позволяет избежать В12-фолиеводефицитной анемии
Из-за недостатка витамина В12 может развиться также пернициозная анемия, характерным признаком которой является недостаточное количество красных кровяных телец. Пернициозная анемия в основном развивается из-за недостаточного поступления или нарушения усваивания организмом витамина В12. При данной разновидности анемии возникает риск рака желудка.
Причины. Причинами В12 –фолиеводефицитных анемий становятся:
-нарушенное всасывание витамина В12 и фолиевой кислоты;
— повышение расхода витамина В12 и фолиевой кислоты, а также нарушение их утилизации в костном мозге;
— алиментарная недостаточность В12 и фолиевой кислоты (у детей, вскармливаемых молочным порошком, козьим молоком, у взрослых – в некоторых социально-этнических группах).
Симптомы. В12-фолиеводефицитная анемия имеет такие симптомы:
-нарушения в центральной нервной системе (снижение рефлексов, онемение конечностей, нарушение походки, парестезии («мурашки»), ощущение ватных ног, потеря памяти);
— нарушения работы желудочно-кишечного тракта (глоссит, чрезмерная чувствительность к кислой пище, атрофия слизистой желудка, затруднение глотания, увеличенная печень, селезенка).
Диагностика. При диагностировании В12-дефицитной анемии отмечается наличие в крови гигантских эритроцитов, имеющих укороченный срок жизни, грушевидных, овальных эритроцитов с кольцами Кабо и тельцами Жоли, а также эритроцитов яркой окраски без просветления в центре. Также присутствуют огромные нейтрофилы, становится меньше эозинофилов (или вовсе исчезают), базофилов, лейкоцитов. В то же время повышается концентрация билирубина, что заметно по желтушности склер глаз и кожи.
Лечение. Лечение В12-фолиеводефицитной анемии следует начать с налаживания сбалансированного питания (продуктами с В12) и лечения заболеваний желудочно-кишечного тракта. Для нормализации содержания витамина В12 в организме необходимо получение курса инъекций витамина В12 и последующее регулярное и достаточное поступления данного витамина с пищей. Также принимаются таблетки, содержащие фолиевую кислоту, употребляются продукты с достаточным содержание фолиевой кислоты.
Апластические анемии
Апластическая анемия представляет заболевания системы крови, которые характеризуются уменьшением производства клеток костного мозга, чаще 3 клеточных линий (эритроцито- , тромбоцито- , лейкоцитопоэза).

Причины большинства случаев апластической анемии определить невозможно
Причины. Причины более половины заболеваний апластической анемией являются неизвестными. Апластическая анемия развивается из-за экзогенных факторов (ионизирующей радиации, противоопухолевых препаратов и др), эндогенных факторов (эстерогены), факультативного миелотоксического действия (левомицетин, стрептомицин, противосудорожные, антигистаминные и др. средства). Иногда болезнь провоцирует туберкулез, гепатит, беременность.
Известны случаи наследования апластической анемии по рецессивному типу, а также заболевания детей от межродственных браков.
Симптомы. Симптомы апластической анемии следующие:
-бледность кожи, избыточный подкожный жировой слой;
— общая слабость, пониженная утомляемость, низкая работоспособность;
— кровотечения из носа, кровоточивость десен;
— желудочно-кишечные, почечные кровотечения;
— кровоизлияния в мозг или другие органы;
— геморрагии в коже, слизистых оболочках.
Лечение. Лечение апластической анемии включает использование эритроцитной массы для купирования анемии, при геморрагиях применяются трансфузии тромбоцитной массы. Необходимо благоприятное влияние на сосудистую стенку (дицинон, рутин, серотонин, аскорбиновая кислота). Если отсутствует гемостатический эффект – используется донорская плазма. При тяжелой форме — трансплантация костного мозга.
Миелоктоксические анемии
В результате влияния токсического фактора нарушается интермедиарный обмен веществ, важных для нормального кроветворения (например, таких веществ, как медь, железо, витамин В12, кобальт, фолиевая кислота) возникают так называемые миелотоксические анемии. При этом разновидность миелотоксической анемии зависит от преобладания в картине крови определенного анемизирующего фактора:
1. Териопривная анемия – зависимо от недостатка тироксина или ахилии, которые сопутствуют гипотиреозу, бывают нормохромные, гиперхромные («пернициозоподобные»), гипохромные анемии. При гипохромной анемии — снижение цветового показателя (
Гемолитическая анемия

Гемолитическая анемия – патология эритроцитов, отличительным признаком которой является ускоренное разрушение красных кровяных телец с высвобождением повышенного количества непрямого билирубина. Для данной группы заболеваний типично сочетание анемического синдрома, желтухи и увеличения размеров селезенки. В процессе диагностики исследуется общий анализ крови, уровень билирубина, анализ кала и мочи, УЗИ органов брюшной полости; проводится биопсия костного мозга, иммунологические исследования. В качестве методов лечения используется медикаментозная, гемотрансфузионная терапия; при гиперспленизме показана спленэктомия.
МКБ-10
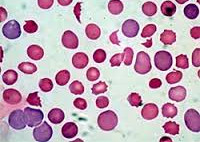
Общие сведения
Гемолитическая анемия (ГА) – малокровие, обусловленное нарушением жизненного цикла эритроцитов, а именно преобладанием процессов их разрушения (эритроцитолиза) над образованием и созреванием (эритропоэзом). Данная группа анемий очень обширна. Их распространенность неодинакова в различных географических широтах и возрастных когортах; в среднем патология встречается у 1% населения. Среди прочих видов анемий на долю гемолитических приходится 11%. Патология характеризуется укорочением жизненного цикла эритроцитов и их распадом (гемолизом) раньше времени (через 14-21 день вместо 100-120 суток в норме). При этом разрушение эритроцитов может происходить непосредственно в сосудистом русле (внутрисосудистый гемолиз) или в селезенке, печени, костном мозге (внесосудистый гемолиз).

Причины
Этиопатогенетическую основу наследственных гемолитических синдромов составляют генетические дефекты мембран эритроцитов, их ферментных систем либо структуры гемоглобина. Данные предпосылки обусловливают морфофункциональную неполноценность эритроцитов и их повышенное разрушение. Гемолиз эритроцитов при приобретенных анемиях наступает под влиянием внутренних факторов или факторов окружающей среды, среди которых:
- Аутоиммунные процессы. Образование антител, агглютинирующих эритроциты, возможно при гемобластозах (остром лейкозе, хроническом лимфолейкозе, лимфогранулематозе), аутоиммунной патологии (СКВ, неспецифическом язвенном колите), инфекционных заболеваниях (инфекционном мононуклеозе, токсоплазмозе, сифилисе, вирусной пневмонии). Развитию иммунных гемолитических анемий могут способствовать посттрансфузионные реакции, профилактическая вакцинация, гемолитическая болезнь плода.
- Токсическое действие на эритроциты. В ряде случаев острому внутрисосудистому гемолизу предшествует отравление мышьяковистыми соединениями, тяжелыми металлами, уксусной кислотой, грибными ядами, алкоголем и др. Вызывать разрушение клеток крови может прием определенных лекарств (противомалярийных препаратов, сульфаниламидов, производных нитрофуранового ряда, анальгетиков).
- Механическое повреждение эритроцитов. Гемолиз эритроцитов может наблюдаться при тяжелых физических нагрузках (длительной ходьбе, беге, лыжном переходе), при ДВС-синдроме, малярии, злокачественной артериальной гипертензии, протезировании клапанов сердца и сосудов, проведении гипербарической оксигенации, сепсисе, обширных ожогах. В этих случаях под действием тех или иных факторов происходит травматизация и разрыв мембран изначально полноценных эритроцитов.
Патогенез
Центральным звеном патогенеза ГА является повышенное разрушение эритроцитов в органах ретикулоэндотелиальной системы (селезенке, печени, костном мозге, лимфатических узлах) или непосредственно в сосудистом русле. При аутоиммунном механизме анемии происходит образование антиэритроцитарных АТ (тепловых, холодовых), которые вызывают ферментативный лизис мембраны эритроцитов. Токсические вещества, являясь сильнейшими окислителями, разрушают эритроцит за счет развития метаболических, функциональных и морфологических изменений оболочки и стромы красных кровяных телец. Механические факторы оказывают прямое воздействие на клеточную мембрану. Под влиянием этих механизмов из эритроцитов выходят ионы калия и фосфора, а внутрь поступают ионы натрия. Клетка разбухает, при критическом увеличении ее объема наступает гемолиз. Распад эритроцитов сопровождаются развитием анемического и желтушного синдромов (так называемой «бледной желтухой»). Возможно интенсивное окрашивание кала и мочи, увеличение селезенки и печени.
Классификация
В гематологии гемолитические анемии подразделяются на две большие группы: врожденные (наследственные) и приобретенные. Наследственные ГА включают следующие формы:
- эритроцитарные мембранопатии (микросфероцитоз – болезнь Минковского-Шоффара, овалоцитоз, акантоцитоз) – анемии, обусловлены структурными аномалиями мембран эритроцитов
- ферментопении (энзимопении) – анемии, вызванные дефицитом тех или иных ферментов (глюкозо-6-фосфатдегидрогеназы, пируваткиназы и др.)
- гемоглобинопатии– анемии, связанные с качественными нарушениями структуры гемоглобина или изменением соотношения его нормальных форм (талассемия, серповидно-клеточная анемия).
Приобретенные ГА подразделяются на:
- мембранопатии приобретенные (пароксизмальная ночная гемоглобинурия – б-нь Маркиафавы-Микели, шпороклеточная анемия)
- иммунные (ауто- и изоиммунные) – обусловлены воздействием антител
- токсические – анемии, обусловленные воздействием химических веществ, биологических ядов, бактериальных токсинов
- механические – анемии, вызванные механическим повреждением структуры эритроцитов (тромбоцитопеническая пурпура, маршевая гемоглобинурия)
Симптомы
Наследственные мембранопатии, ферментопении и гемоглобинопатии
Наиболее распространенной формой данной группы анемий является микросфероцитоз, или болезнь Минковского-Шоффара. Наследуется по аутосомно-доминантному типу; обычно прослеживается у нескольких представителей семьи. Дефектность эритроцитов обусловлена дефицитом в мембране актомиозиноподобного белка и липидов, что приводит к изменению формы и диаметра эритроцитов, их массивному и преждевременному гемолизу в селезенке. Манифестация микросфероцитарной ГА возможна в любом возрасте (в младенчестве, юношестве, старости), однако обычно проявления возникают у детей старшего возраста и подростков. Тяжесть заболевания варьирует от субклинического течения до тяжелых форм, характеризующихся часто повторяющимися гемолитическими кризами. В момент криза нарастает температура тела, головокружение, слабость; возникают боли в животе и рвота.
Основным признаком микросфероцитарной гемолитической анемии служит желтуха различной степени интенсивности. Вследствие высокого содержания стеркобилина кал становится интенсивно окрашенным в темно-коричневый цвет. У пациентов с болезнь Минковского-Шоффара наблюдается склонность к образованию камней в желчном пузыре, поэтому часто развиваются признаки обострения калькулезного холецистита, возникают приступы желчной колики, а при закупорке холедоха конкрементом – обтурационная желтуха. При микросфероцитозе во всех случаях увеличена селезенка, а у половины пациентов – еще и печень. Кроме наследственной микросфероцитарной анемии, у детей часто встречаются другие врожденные дисплазии: башенный череп, косоглазие, седловидная деформация носа, аномалии прикуса, готическое нёбо, полидактилия или брадидактилия и пр. Пациенты среднего и пожилого возраста страдают трофическими язвами голени, которые возникают в результате гемолиза эритроцитов в капиллярах конечностей и плохо поддаются лечению.
Энзимопенические анемии связаны с недостатком определенных ферментов эритроцитов (чаще – Г-6-ФД, глутатион-зависимых ферментов, пируваткиназы и др). Гемолитическая анемия может впервые заявлять о себе после перенесенного интеркуррентного заболевания или приема медикаментов (салицилатов, сульфаниламидов, нитрофуранов). Обычно заболевание имеет ровное течение; типична «бледная желтуха», умеренная гепатоспленомегалия, сердечные шумы. В тяжелых случаях развивается ярко выраженная картина гемолитического криза (слабость, рвота, одышка, сердцебиение, коллаптоидное состояние). В связи с внутрисосудистым гемолизом эритроцитов и выделением гемосидерина с мочой последняя приобретает темный (иногда черный) цвет. Особенностям клинического течения гемоглобинопатий – талассемии и серповидно-клеточной анемии посвящены самостоятельные обзоры.
Приобретенные гемолитические анемии
Среди различных приобретенных вариантов чаще других встречаются аутоиммунные анемии. Для них общим пусковым фактором выступает образование антител к антигенам собственных эритроцитов. Гемолиз эритроцитов может носить как внутрисосудистый, так и внутриклеточный характер. Гемолитический криз при аутоиммунной анемии развивается остро и внезапно. Он протекает с лихорадкой, резкой слабостью, головокружением, сердцебиением, одышкой, болями в эпигастрии и пояснице. Иногда острым проявлениям предшествуют предвестники в виде субфебрилитета и артралгий. В период криза стремительно нарастает желтуха, не сопровождающаяся кожным зудом, увеличивается печень и селезенка. При некоторых формах аутоиммунных анемий больные плохо переносят холод; в условиях низких температур у них может развиваться синдром Рейно, крапивница, гемоглобинурия. Вследствие недостаточности кровообращения в мелких сосудах возможны осложнения в виде гангрены пальцев ног и рук.
Токсические анемии протекают с прогрессирующей слабостью, болями в правом подреберье и поясничной области, рвотой, гемоглобинурией, высокой температурой тела. Со 2-3 суток присоединяется желтуха и билирубинемия; на 3-5 сутки возникает печеночная и почечная недостаточность, признаками которых служат гепатомегалия, ферментемия, азотемия, анурия. Отдельные виды приобретенных гемолитических анемий рассмотрены в соответствующих статьях: «Гемоглобинурия» и «Тромбоцитопеническая пурпура», «Гемолитическая болезнь плода».
Осложнения
Каждый вид ГА имеет свои специфические осложнения: например, ЖКБ – при микросфероцитозе, печеночная недостаточность – при токсических формах и т.д. К числу общих осложнений относятся гемолитические кризы, которые могут провоцироваться инфекциями, стрессами, родами у женщин. При остром массивном гемолизе возможно развитие гемолитической комы, характеризующейся коллапсом, спутанным сознанием, олигурией, усилением желтухи. Угрозу жизни больного несут ДВС-синдром, инфаркт селезенки или спонтанный разрыв органа. Неотложной медицинской помощи требуют острая сердечно-сосудистая и почечная недостаточность.
Диагностика
Определение формы ГА на основе анализа причин, симптоматики и объективных данных относится к компетенции гематолога. При первичной беседе выясняется семейный анамнез, частота и тяжесть протекания гемолитических кризов. В процессе осмотра оценивается окраска кожных покровов, склер и видимых слизистых, производится пальпация живота для оценки величины печени и селезенки. Сплено- и гепатомегалия подтверждается при проведении УЗИ печени и селезенки. Лабораторный диагностический комплекс включает:
- Исследование крови. Изменения в гемограмме характеризуются нормо- или гипохромной анемией, лейкопенией, тромбоцитопенией, ретикулоцитозом, ускорением СОЭ. В биохимических пробах крови определяется гипербилирубинемия (увеличение фракции непрямого билирубина), увеличение активности лактатдегидрогеназы. При аутоиммунных анемиях большое диагностическое значение имеет положительная проба Кумбса.
- Анализы мочи и кала. Исследование мочи выявляет протеинурию, уробилинурию, гемосидеринурию, гемоглобинурию. В копрограмме повышено содержание стеркобилина.
- Миелограмму. Для цитологического подтверждения выполняется стернальная пункция. Исследование пунктата костного мозга обнаруживает гиперплазию эритроидного ростка.
В процессе дифференциальной диагностики исключаются гепатиты, цирроз печени, портальная гипертензия, гепатолиенальный синдром, порфирии, гемобластозы. Пациента консультируют гастроэнтеролог, клинический фармаколог, инфекционист и другие специалисты.
Лечение
Различные формы ГА имеют свои особенности и подходы к лечению. При всех вариантах приобретенной гемолитической анемии необходимо позаботиться об устранении влияния гемолизирующих факторов. Во время гемолитических кризов больным необходимы инфузии растворов, плазмы крови; витаминотерапия, по необходимости – гормоно- и антибиотикотерапия. При микросфероцитозе единственно эффективным методом, приводящим к 100 % прекращению гемолиза, является спленэктомия.
При аутоиммунной анемии показана терапия глюкокортикоидными гормонами (преднизолоном), сокращающая или прекращающая гемолиз. В некоторых случаях требуемый эффект достигается назначением иммунодепрессантов (азатиоприна, 6-меркаптопурина, хлорамбуцила), противомалярийных препаратов (хлорохина). При резистентных к медикаментозной терапии формах аутоиммунной анемии выполняется спленэктомия. Лечение гемоглобинурии предполагает переливание отмытых эритроцитов, плазмозаменителей, назначение антикоагулянтов и антиагрегантов. Развитие токсической гемолитической анемии диктует необходимость проведения интенсивной терапии: дезинтоксикации, форсированного диуреза, гемодиализа, по показаниям – введение антидотов.
Прогноз и профилактика
Течение и исход зависят от вида анемии, тяжести протекания кризов, полноты патогенетической терапии. При многих приобретенных вариантах устранение причин и полноценное лечение приводит к полному выздоровлению. Излечения врожденных анемий добиться нельзя, однако возможно достижение длительной ремиссии. При развитии почечной недостаточности и других фатальных осложнений прогноз неблагоприятен. Предупредить развитие ГА позволяет профилактика острых инфекционных заболеваний, интоксикаций, отравлений. Запрещается бесконтрольное самостоятельное использование лекарственных препаратов. Необходимо тщательная подготовка пациентов к гемотрансфузиям, вакцинации с проведением всего комплекса необходимых обследований.





