Первые признаки сердечной недостаточности, симптомы на 2-3 стадиях, методы лечения и прогноз жизни
С ердечная недостаточность — это комплексное расстройство, которое сопровождается падением сократительной способности миокарда, насосной функции и качества кровотока во всем организме.
Заболевание крайне опасно, потому как ткани испытывают ишемию, начинаются дистрофические, а также компенсаторные изменения, которые ставят крест на нормальной работе тела вообще. Помимо самого сердца, страдают печень, почки, головной мозг, мускулатура, легкие.
Симптоматика недостаточно типична на ранних стадиях, но обнаружить патологию можно, посредством профилактических осмотров. Как минимум, требуется эхо- и электрокардиография.
Терапия консервативная, не считая случаев, когда одними медикаментами делу не помочь. В основном это врожденные и приобретенные пороки развития сердца и сосудов, вопрос терапии решается на усмотрение специалиста или группы врачей.
Действовать в любом случае нужно быстро. Болезнь имеет свойство стремительно прогрессировать.
Механизм развития
Сказать точно, как и почему формируется кардиальная дисфункция трудно, потому как встречается огромное количество патогенетических факторов, которые и обуславливают расстройство. Если говорить обобщенно, можно представить усредненную картину.
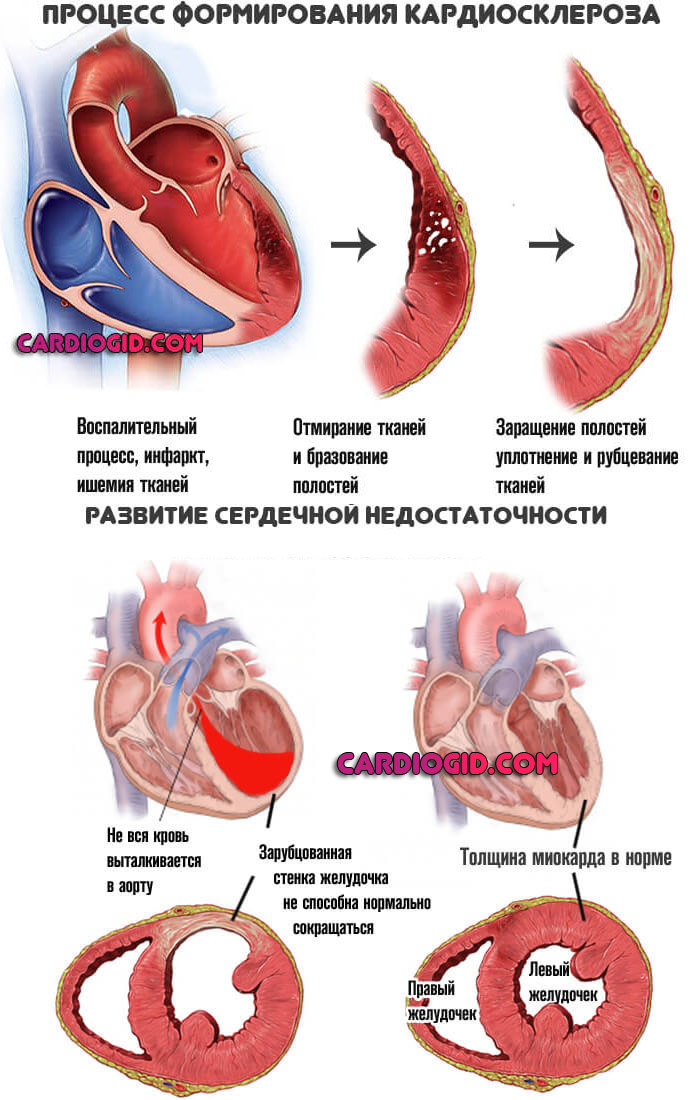
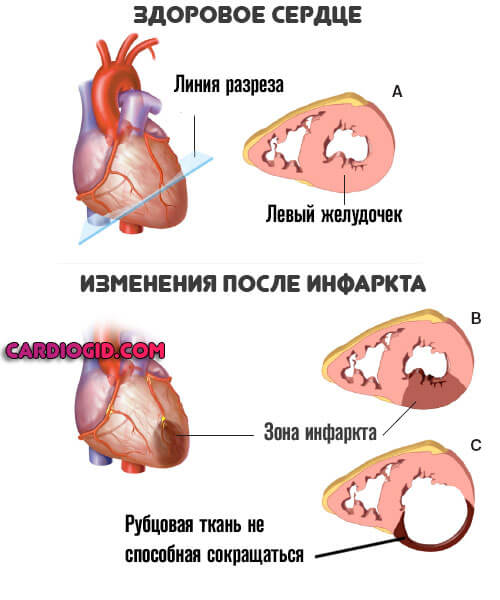
На сердце воздействует негативный фактор. Наиболее часто речь идет о стабильно высоких показателях артериального давления, при котором наблюдается быстрое истощение стенок мышечного органа, перенесенном инфаркте (на его фоне наступает отмирание клеток и замещение их рубцовой тканью).
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье .
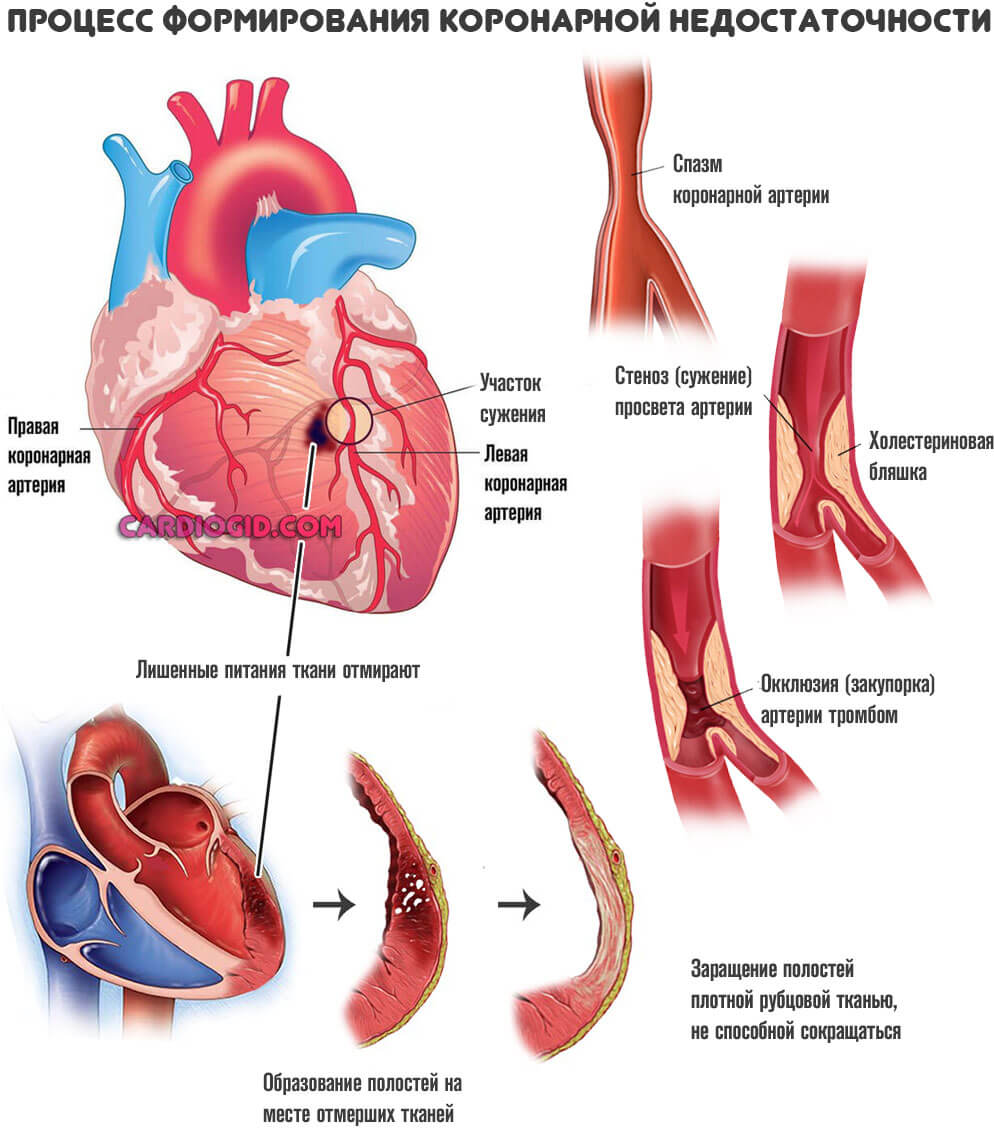
Также в качестве первичного механизма, «спускового крючка» для начала патологии рассматриваются хронические ишемические процессы (например, коронарная недостаточность , при которой орган недополучает полезных соединений и кислорода), атеросклероз, при котором артерии, питающие сердце закупориваются, и интенсивность трофики (питания) падает.
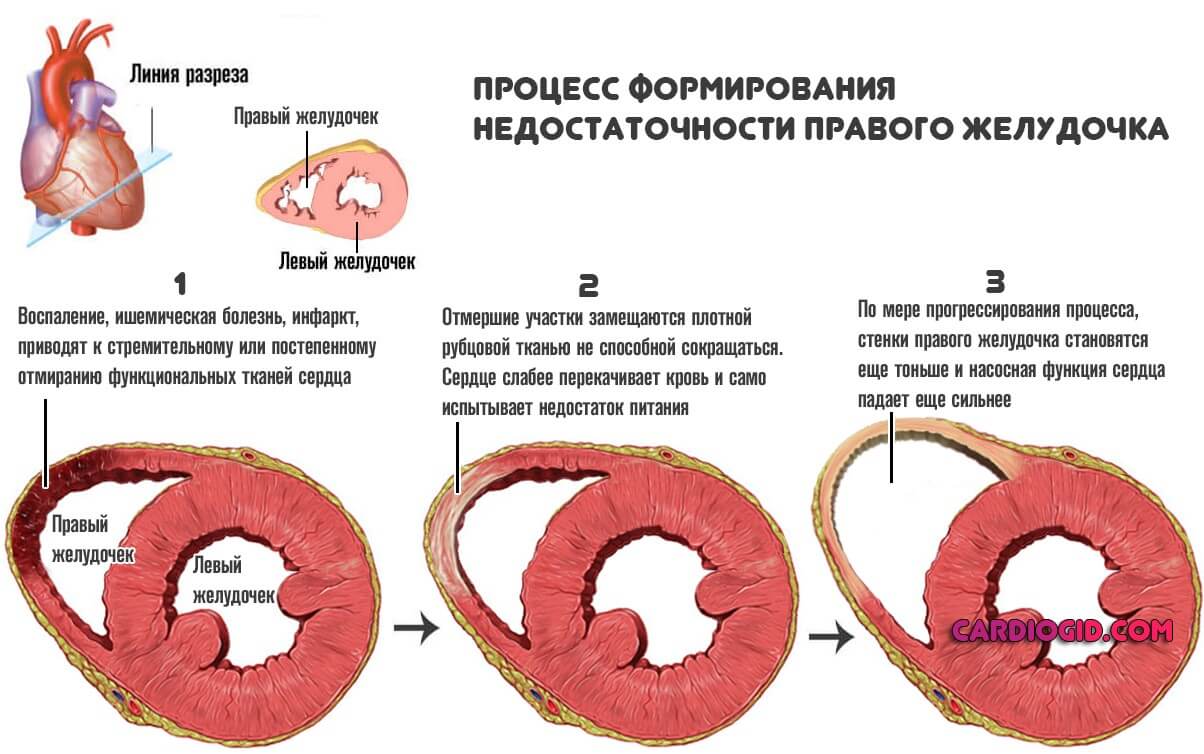
Наконец, фактор развития СН может заключаться в структурных изменениях: на фоне врожденных или приобретенных пороков.
Далее в любом случае наступает трансформация миокарда. Обычно функциональные клетки отмирают и замещаются рубцовой тканью. Орган не может сокращаться с достаточной скоростью и силой.
Падает насосная функция. Удары вялые, неспособные адекватно перекачивать кровь по всему телу.
Страдает и само сердце, поскольку по коронарным артериям поступает недостаточно необходимых веществ. Круг замыкается, разорвать его можно только при назначении лечения и то не во всех случаях. До определенного момента.
Прогрессирование патологического процесса, его скорость, зависит от конкретной причины начала расстройства. В некоторых случаях счет идет на месяцы, в других — на долгие годы.
Медлить в любой ситуации противопоказано, при первых симптомах нужно обращаться к врачу.
Если же нарушение было обнаружено посредством профилактического осмотра, рекомендуется продолжить обследование для установления точного диагноза и определения происхождения нарушения.
Симптомы
Внешние проявления сердечной недостаточности характеризуются отклонениями со стороны легких, центральной нервной системы, сердечнососудистых структур. Клиническая картина напрямую зависит от стадии заболевания. Всего выделяют три основных этапа.
Первая стадия
Латентная или скрытая. Патологический процесс развивается, но обнаружить его пациент не в силах.
Симптомы при сердечной недостаточности отсутствуют, выявляются только при критических физических нагрузках.
Среднестатистический человек не достигает в повседневной жизни и половины требуемого для выявления проблемы показателя по механической деятельности, потому нарушение часто скрыто и не дает о себе знать.
Как ни парадоксально, первыми проблему обнаруживают спортсмены и любители активного отдыха. Они не способны качественно заниматься своим делом.
Наблюдается сильная одышка, рост частоты сердечных сокращений до критических отметок, возможна потеря сознания на пике приступа недостаточности.
На данной стадии лечение имеет смысл. Есть возможность полного восстановления без последствий для организма пациента. После коррекции состояния противопоказаний для спорта или активного отдыха нет.
Вторая стадия (А)
Клиническая картина присутствует при интенсивной физической нагрузке, но порог намного ниже, чем на ранней стадии.
Клиническая картина развивается стремительно после провоцирующего фактора (пробежка, подъем груза на этаж), однако также быстро и сходит на нет.
Типичные признаки сердечной недостаточности — боли в грудной клетке, тошнота, одышка и ощущение нехватки воздуха, повышение частоты сердечных сокращений. Обнаруживается кашель без отделения мокроты. Он возникает регулярно и быстро проходит. Это типичный симптом застоя в малом (лёгочном) круге.
Подробнее о кашле при сердечной недостаточности и как отличить его от инфекционного, читайте здесь .
Проявления развиваются на фоне относительного благополучия в состоянии покоя. На этом этапе есть возможность полного излечения, потому как критических изменений в миокарде пока нет.
Спорт, интенсивные физические нагрузки исключаются. Возможна легкая лечебная гимнастика. Вопрос решается на усмотрение докторов.
Вторая стадия (Б)
Симптомы сердечной недостаточности на субкомпенсированной стадии уже заметны даже невооруженным глазом.
Кардинальным образом помочь трудно, однако все еще возможно, но потребуется масса усилий со стороны врачей и самого пациента.
Нарушен кровоток в малом и большом кругах, то есть страдает вся сердечнососудистая система разом, это опасно, потому как может привести к остановке сердца, обширному инфаркту , инсульту.
Среди клинических признаков:
- Боли в грудной клетке. Средней силы или малой интенсивности. Давящие, жгучие. Распирающие. Такой характер дискомфорта напрямую указывает на ишемические процессы, недостаточно качественную трофику.
- Одышка. Проблема наблюдается даже в состоянии покоя. Человек не в силах нормально ходить, пешие прогулки становятся непосильными. Не говоря про подъемы по лестнице или что-то большее. Нередко ставится вопрос на группе инвалидности, нетрудоспособности.
- Увеличение размеров печени. Субъективно ощущается как распирание в правом боку, под ребрами. Возможен болевой синдром. Слабый, ноющий.
- Кашель. Непродуктивный, присутствует почти постоянно или возникает часто, регулярно. Сначала без мокроты, но по мере прогрессирования отмечаются эпизоды кровохаркания. Отделения жидкой соединительной ткани прямо указывает на застойные процессы в малом круге. Это крайне тревожный признак и по мере дальнейшего прогрессирования болезни он будет усиливаться.
- Булькающие хрипы в легких при прослушивании с помощью стетоскопа. Могут быть заметны и без специального прибора.
- Отеки конечностей. В основном страдают ноги (подробнее в этой статье ). Затем в процесс вовлекаются руки, лицо.
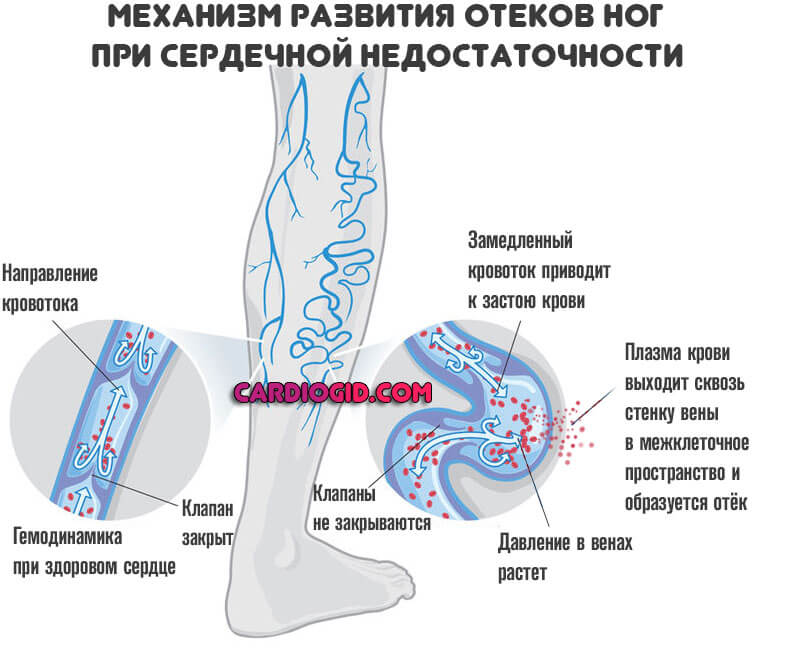
Из-за проблем с печенью увеличивается объем живота. Начинается так называемый асцит. Скопление жидкости в брюшине, что тоже можно отнести к отекам.
- Нарушения сознания. По причине слабого обеспечения головного мозга кислородом велика вероятность обмороков. Это также тревожный признак, потому как тело уже не в силах компенсировать расстройство. Следующий этап — инсульт, как правило, обширный.
Все это — симптомы застойной сердечной недостаточности, хронического типа. Острый вариант сопровождается сильными болями в грудной клетке, одышкой, нарушениями работы внутренних органов.
Это критическое, неотложное состояние, которое может привести к скорой смерти больного. В перспективе нескольких минут или, максимум, часов, если не оказать медицинскую помощь.
Третья стадия
Терминальная или конечная. Развивается спустя несколько лет, если рассматривать классические случаи. На деле же зависит от индивидуальных особенностей организма пациента и причин формирования болезни.
Клиническая картина декомпенсированной стадии остается идентичной, однако интенсивность признаков существенно растет. Так, одышка достигает критического показателя. Пациент не может даже обслуживать себя в быту. Встать с постели — уже достижение.
Вопрос об инвалидности решается однозначно, человек полностью нетрудоспособен.
Обнаруживаются массовые катастрофические изменения внутренних органов. Отсюда симптоматика со стороны других систем: печени, головного мозга, почек и пр.
В крайне редких случаях этот момент отсутствует, тогда есть шансы на восстановление радикальными мерами, посредством пересадки сердца. Хотя они и не велики. В остальном же терапия не имеет большого смысла. Смертность близится к 100%.
Характерные признаки недостаточности левого желудочка
Если классифицировать симптоматику дробно, нужно отталкиваться от типа проявления. Как правило, начало патологического процесса затрагивает не все камеры органа. По крайней мере, не сразу. Требуется время.
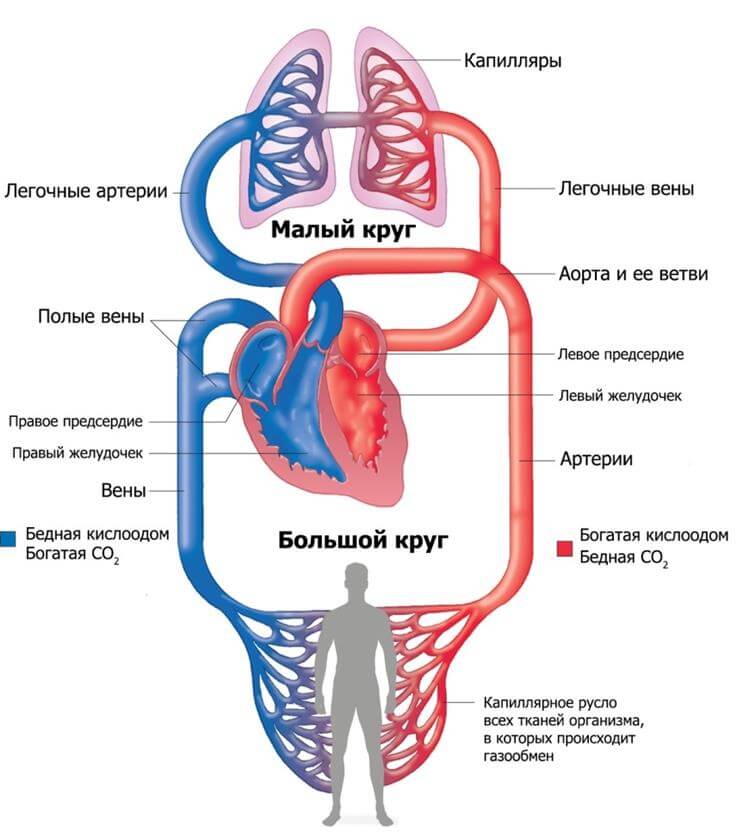
При поражении левых отделов кардиальных структур отмечаются преимущественно расстройства со стороны большого круга кровообращения. То есть страдает как сам орган, так и прочие системы.
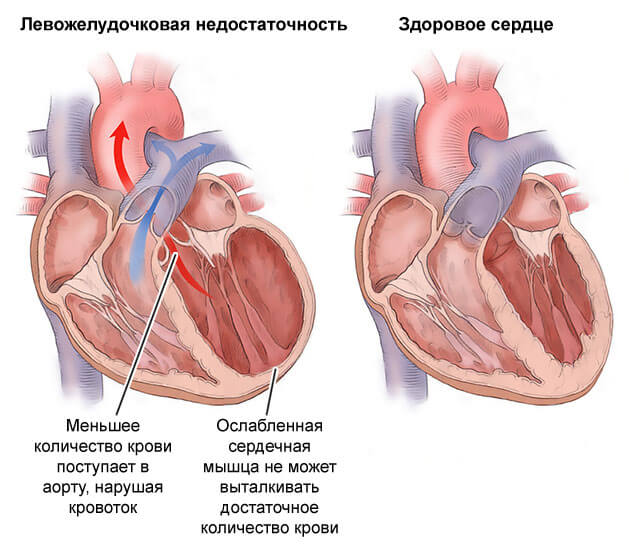
Типичные клинические признаки:
- Боли в грудной клетке. Начинаются не сразу, а спустя какое-то время. На начальной стадии таковых нет.
- Аритмии. По типу синусовой тахикардии. Когда частота сокращений существенно растет. По мере прогрессирования, обнаруживаются фибрилляция, экстрасистолия.
- Головная боль, нарушение ориентации в пространстве, неврологические дисфункции. По причине слабого кровообращения в мозге. Перечень симптомов многообразен. В основном это расстройства со сторон органов чувств, возможны проблемы с мышлением.
- Боли в правом боку. Увеличение печени. Скопление жидкости в брюшной полости (асцит). Также пожелтение кожных покровов (не всегда, сравнительно редко), изменения со стороны биохимических показателей крови.
- Боли в пояснице. Увеличение количества суточной мочи или его снижение. Если присутствуют нарушения фильтрующей функции парного органа выделительной системы, одно сменяется другим.
- Сначала полиурия, когда объемы урины существенно растут, затем обратный процесс.
- Нестабильность артериального давления. На начальных стадиях сердечной недостаточности отмечается рост показателя. Затем его падение, даже у пациентов с гипертонической болезнью. Это негативный признак.
Симптомы определяются не только и не столько самим сердцем, сколько нарушениями работы прочих органов и систем. Подробнее о левожелудочковой СН читайте здесь .
Типичные проявления недостаточности правого желудочка
Заболевание начинаются с дисфункции малого круга. Отсюда легочные проблемы.
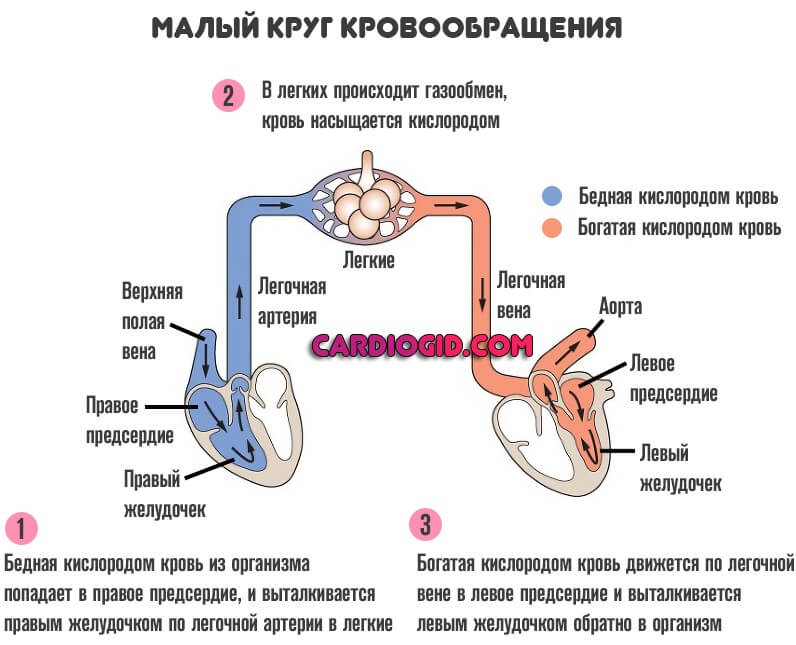
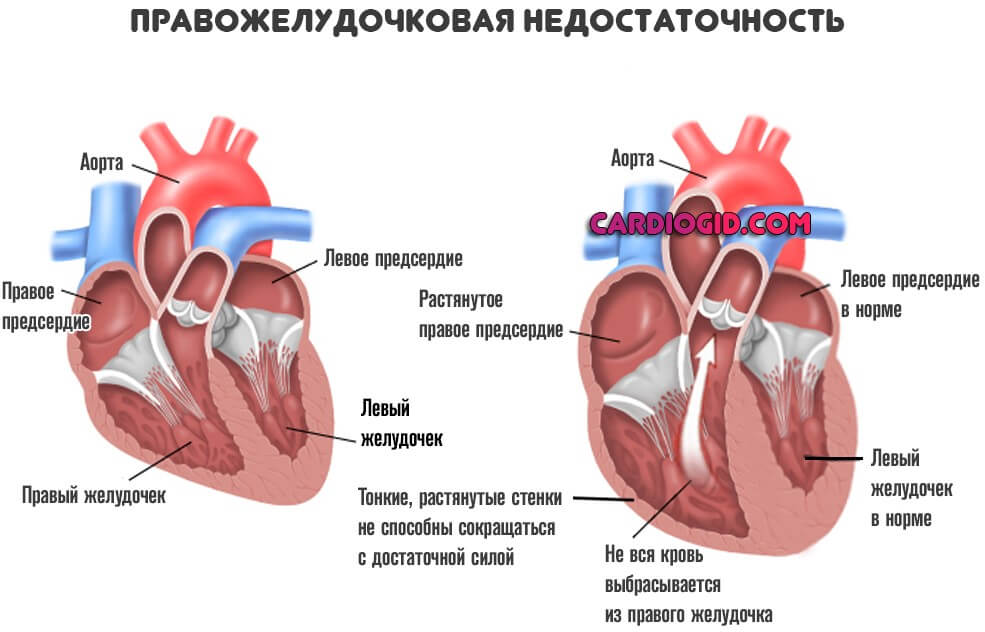
Перечень симптомов соответствующий:
- Одышка. Интенсивность таковой зависит от фазы патологического процесса. Сначала после сильных физических нагрузок, а ближе к финальной стадии болезни в состоянии покоя. Человек становится нетрудоспособен и не может даже обслуживать себя в быту.
- Кашель. Без отделения мокроты. Но это тоже временно. Затем отходит кровь, что провоцируется застоем в малом круге. Объемы могут быть значительными.
- Рост давления в венах. Особенно заметно на примере шейных сосудов, которые становятся надутыми и выпирают над поверхностью кожи.
Сердечная недостаточность проявляется как нарушениями со стороны большого, так и малого круга. Однако не в один момент. Отмечается очередность. Если не считать острых случаев, которых минимум.
Подробнее о правожелудочковой СН читайте в этой статье .
Причины
Факторы развития многообразны. Они хорошо известны врачам:
- Артериальная гипертензия. Тем более текущая длительное время. Рост давления.
- Перенесенный в прошлом инфаркт миокарда. Особенно большая вероятность нарушения в первые полгода или чуть более.
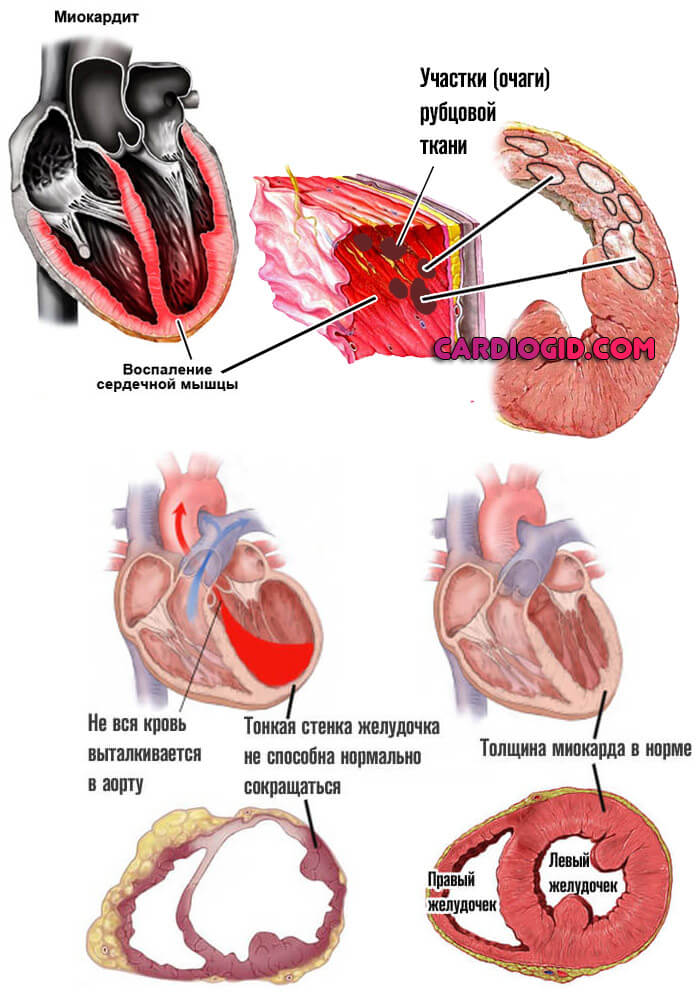
- Воспалительные, в том числе аутоиммунные или инфекционные процессы в кардиальных структурах. Например, миокардит или прочие.
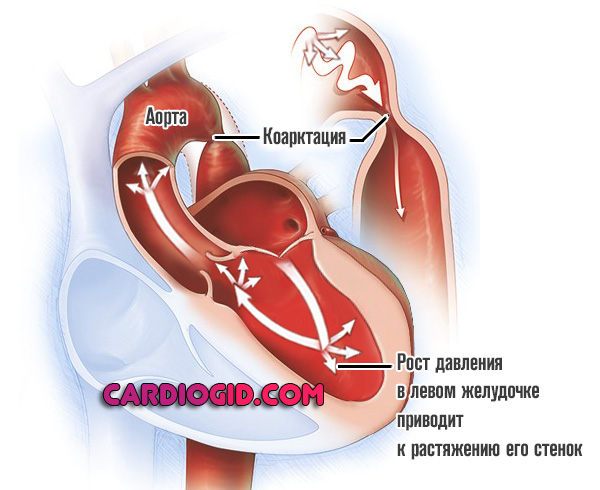
- Врожденные или приобретенные пороки развития сердца. Аортальный, митральный стеноз , также сосудистые отклонения ( коарктация аорты ). Таковых множество.
- Заболевания эндокринной системы. Сахарный диабет, малый объем выработки тиреоидных гормонов (веществ щитовидной железы).
- Редко — опухоли сердца. Также возможна недостаточность на фоне раковых патологий любой локализации на запущенных стадиях.
В категории повышенного риска находятся пациенты, склонные к курению, злоупотреблению спиртным. Наркоманы со стажем. Отказ от пагубной привычки может сыграть большую роль.
Диагностика
Обследованием занимаются специалисты по кардиологии. Действовать нужно быстро, чтобы не упустить удачный момент для коррекции состояния. Перечень мероприятий примерно одинаковый.
- Устный опрос больного. Чтобы составить полную клиническую картину и выдвинуть гипотезы относительно диагноза.
- Сбор анамнеза. Перенесенные болезни, образ жизни, привычки, семейная история и прочие факторы подлежат уточнению.
- Измерение артериального давления. Также частоты сердечных сокращений.
- Суточная оценка тех же показателей посредством мониторирования по Холтеру. Дает много информации.
- Электрокардиография. Для определения функционального состояния сердца. Требует тщательной расшифровки. В руках грамотного врача — ценный источник полезных сведений.
- Эхокардиография. Дает возможность визуализировать ткани кардиальных и окружающих структур. Без этого не обойтись в рамках диагностики. Дает возможность оценить степень органических изменений.
- Специализированные тесты. Используются для раннего выявления кардиальной недостаточности. Имеют физическую природу, включают нагрузки (приседания). Потому противопоказаны на развитых этапах, начиная со второго. Вероятны осложнения.
- Биохимический и стандартный клинический анализы крови.
- УЗИ печени, почек. Для оценки степени вовлечения этих органов в патологический процесс.
- МРТ сердца, головного мозга при необходимости. Требуются редко.
- Дуплексное сканирование церебральных структур. Чтобы понять, насколько качественно они снабжаются полезными веществами и кислородом.
- Рентген грудной клетки. В рамках диагностики нарушений работы легких.
Это не исчерпывающий перечень. Заболевание многогранное, потому на усмотрение специалиста список может быть изменен в ту или иную сторону.
Методы лечения
Терапия консервативная. Используются медикаменты нескольких фармацевтических групп:
- Сердечные гликозиды . Позволяют нормализовать сократительную способность миокарда. В то же время они снижают потребность мышечного органа в кислороде, усиливают обменные процессы, повышая, говоря образно, КПД при использовании имеющихся ресурсов. Активно назначаются Дигоксин, настойка ландыша и прочие. По показаниям.
- Противогипертонические медикаменты. Ингибиторы АПФ (Периндоприл), бета-блокаторы (Анаприлин, Карведилол), антагонисты кальция (Дилтиазем, Верапамил), средства центрального действия (Моксонидин) и прочие. Если имеет место повышенное артериальное давление.
- Диуретики. Мочегонные препараты, когда того требует ситуация. Например, когда не справляется сердце, почки и начинаются отеки.
Выведение лишней жидкости позволяет снизить нагрузку на все органы. Это необходимая часть лечения. Но длительно потреблять такие медикаменты нельзя.
В качестве экстренных используются петлевые мочегонные (Фуросемид, Лазикс).
В остальных ситуациях достаточно назначение тиазидных или калийсберегающих таблеток (Верошпирон, Спиронолактон, Гидрохлортиазид)
- Средства для нормализации обменных процессов в сердце, кардиопротекторы. Милдронат, Рибоксин.
Хирургическая терапия требуется, если имеют место нарушения структурного, анатомического плана. Например, протезирование клапанов, сосудов, искусственное расширение артерий при их сужении и прочие варианты.
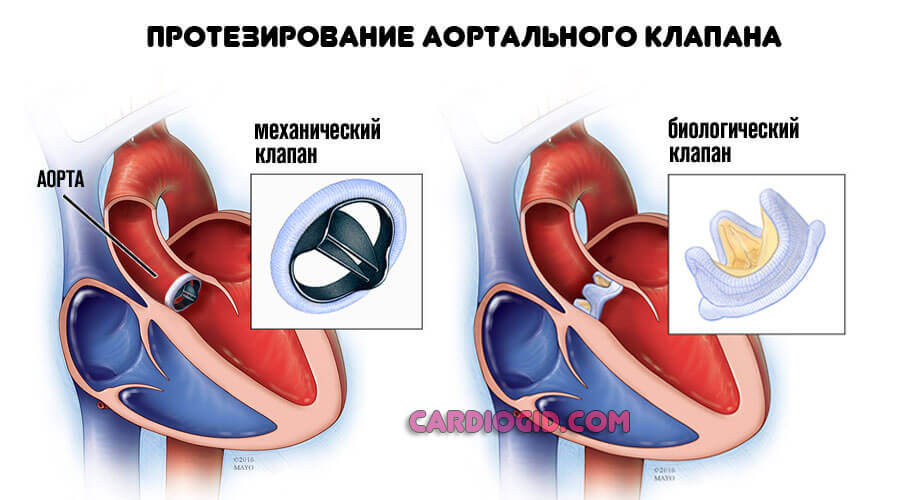
Крайней мерой выступает пересадка сердца. Операция сложная, но дает крайне высокие показатели выживаемости. Гибнет около 10% всех пациентов. Однако проблема в отсутствии доноров.
В дальнейшем в качестве вспомогательной меры рекомендуется изменить образ жизни: нормализовать массу тела, скорректировать рацион под контролем диетолога, отказаться от спиртного, табачных изделий, ограничить физическую активность. По возможности также нужно избегать стрессовых ситуаций.
Изменение характера питания должно проводиться под контролем врача. Сердечная недостаточность требовательна в плане микроэлементов и необходимых веществ. Своими силами можно сделать только хуже.
Прогноз
Зависит от стадии. Выживаемость в зависимости от этапа и примерно такая:
| Стадия | Выживаемость |
|---|---|
| Первая | 98% |
| Вторая (А) | 88% |
| Вторая (Б) | 65% |
| Третья | 8-9% |
Речь идет о пятилетней медиане. Затем нужно пересматривать перспективы. Названные цифры очень усредненные.
Возможные последствия
Основные осложнения — остановка сердца, обширный инфаркт, инсульт. Конечным итогом оказывается гибель человека или тяжелая инвалидность как минимум.
Сердечная недостаточность — опасная и сложная патология. Она не терпит промедлений и легкомысленного отношения. Если не среагировать вовремя шансов на восстановление не будет. Потому необходимо раз в полгода обращаться к кардиологу или минимум терапевту, чтобы проходить профилактические осмотры.
Острая сердечная недостаточность
Острая сердечная недостаточность (ОСН) – это состояние, наступающее в результате резкого ослабления сократительной функции сердечной мышцы, сопровождающееся застойными процессами в малом и большом круге кровообращения, а также нарушением внутрисердечной динамики. Острая сердечная недостаточность приводит к крайне тяжелым осложнениям по причине нарушений функций внутренних органов из-за неспособности миокарда обеспечить необходимое кровоснабжение.
Состояние может возникнуть как обострение хронической сердечной недостаточности или же дебютировать спонтанно у лиц, не имеющих дисфункций сердца в анамнезе. Острая сердечная недостаточность занимает первые места среди причин госпитализации и по показателю смертности во многих странах мира.
Причины острой сердечной недостаточности и факторы риска
Причины, способствующие возникновению острой сердечной недостаточности, делят условно на три группы:
- те, что приводят к увеличению сердечного выброса;
- те, что приводят к резкому и значительному увеличению преднагрузки;
- те, что приводят к резкому и значительному увеличению постнагрузки.
Среди них наиболее частых причин острой сердечной недостаточности:
- расслоение аорты;
- тромбоэмболия легочной артерии;
- пороки сердца (врожденные и приобретенные);
- обострение хронической сердечной недостаточности;
- нестабильная стенокардия;
- анемия;
- аритмии;
- гипертонический криз;
- тампонада сердца;
- осложнения ишемической болезни сердца (инфаркт, острый коронарный синдром);
- напряженный пневмоторакс;
- гипергидратация;
- обострение хронического обструктивного заболевания легких;
- кардиомиопатия у женщин во время беременности;
- тяжелые инфекционные заболевания; и др.
ОСН может развиться на фоне сепсиса, тиреотоксикоза и других тяжелых патологических состояний.
Острая сердечная недостаточность по левому типу (левожелудочковая) образуется при таких патологиях, когда нагрузка приходится преимущественно на левый желудочек: инфаркт миокарда, гипертоническая болезнь, аортальный порок сердца.
Острая сердечная недостаточность по правому типу (правожелудочковая) может быть обусловлена экссудативным перикардитом, стенозом устья легочной артерии, слипчивым перикардитом.
Формы заболевания
Ввиду разнообразия причин, способствующих возникновению острой сердечной недостаточности, она классифицируется в зависимости от преобладающих поражений тех или иных отделов сердца и механизмов компенсации/декомпенсации.
По типу гемодинамики:
- Острая сердечная недостаточность с застойным типом гемодинамики.
- Острая сердечная недостаточность с гипокинетическим типом гемодинамики (кардиогенный шок, синдром малого выброса).
Застойную, в свою очередь, делят на:
- острую сердечную недостаточность по левому типу (левожелудочковая, или левопредсердная);
- острую сердечную недостаточность по правому типу (правожелудочковая, или правопредсердная);
- тотальную (смешанную) острую сердечную недостаточность.
Гипокинетическая (кардиогенный шок) бывает следующих видов:
При кардиогенном шоке показатель летальности достигает 80%.
Согласно стандартам Европейского общества кардиологов (принята в 2008 г.) острая сердечная недостаточность подразделяется на следующие формы:
- обострение хронической сердечной недостаточности;
- отек легких;
- кардиогенный шок;
- изолированная правожелудочковая острая сердечная недостаточность;
- острая сердечная недостаточность при остром коронарном синдроме;
- хроническая сердечная недостаточность с гипертензией.
Стадии
Классификация по степени тяжести основывается на оценке периферического кровообращения:
- класс I (группа А, «теплый и сухой»);
- класс II (группа В, «теплый и влажный»);
- класс III (группа L, «холодный и сухой»);
- класс IV (группа С, «холодный и влажный»).
В зависимости от рентгенологических признаков и проявлений острой сердечной недостаточности (классификация по Киллипу) выделяют:
- класс I – без проявлений признаков сердечной недостаточности;
- класс II – влажные хрипы в нижних отделах легких, симптомы нарушения легочного кровообращения;
- класс III – влажные хрипы в легких, выраженные признаки отека легких;
- класс IV – кардиогенный шок, сужение периферических сосудов, нарушение выделительной функции почек, гипотензия.
Классификация по Килиппу разработана для оценки состояния пациентов с острой сердечной недостаточностью, развившейся на фоне инфаркта миокарда, но может использоваться и для других видов патологии.
Симптомы острой сердечной недостаточности
При острой сердечной недостаточности пациенты предъявляют жалобы на слабость, спутанность сознания. Наблюдается бледность кожных покровов, кожа влажная, холодная на ощупь, отмечается снижение кровяного давления, уменьшение количества выделенной мочи (олигурия), нитевидный пульс. Могут проявляться симптомы основного заболевания, на фоне которого развилась ОСН.
Кроме того, острой сердечной недостаточности свойственны:
- периферические отеки;
- болезненность в эпигастральной области при пальпации;
- одышка;
- влажные хрипы.
Острая левожелудочковая недостаточность
Проявлениями ОСН по левому типу являются альвеолярный и интерстициальный отек легких (сердечная астма). Интерстициальный отек легких развивается чаще на фоне физического и/или нервного напряжения, но также может проявиться во время сна в виде резкого удушья, провоцируя внезапное пробуждение. Во время приступа отмечаются нехватка воздуха, надсадный кашель с характерной одышкой, общая слабость, бледность кожных покровов. Из-за резкого усиления одышки пациент принимает вынужденное положение, сидя с опущенными ногами. Дыхание жесткое, пульс аритмичный (ритм галопа), слабого наполнения.
При прогрессировании застойных явлений в малом круге кровообращения развивается отек легких – острая легочная недостаточность, которая вызывается значительным пропотеванием транссудата в легочную ткань. Клинически это выражается удушьем, кашлем с выделением обильного количества пенистой мокроты с примесью крови, влажными хрипами, цианозом лица, тошнотой, рвотой. Пульс нитевидный, кровяное давление снижается. Отек легких относится к неотложным состояниям, требующим незамедлительного проведения интенсивной терапии из-за высокой вероятности летального исхода.
Острая сердечная недостаточность приводит к крайне тяжелым осложнениям по причине нарушений функций внутренних органов из-за неспособности миокарда обеспечить необходимое кровоснабжение.
Острая левожелудочковая недостаточность может проявляться обмороками, обусловленными гипоксией мозга из-за асистолии или снижения сердечного выброса.
Острая правожелудочковая недостаточность
Острая сердечная недостаточность по правому типу развивается на фоне тромбоэмболии легочной артерии. Застойные явления в большом круге кровообращения проявляются одышкой, цианозом кожных покровов, отеками нижних конечностей, интенсивной болью в области сердца и правом подреберье. Артериальное давление снижается, пульс частый, слабого наполнения. Наблюдается увеличение печени, а также (реже) селезенки.
Признаки острой сердечной недостаточности, обусловленной инфарктом миокарда, варьируют от незначительного застоя в легких до резкого уменьшения сердечного выброса и проявлений кардиогенного шока.
Диагностика
Для постановки диагноза ОСН проводят сбор жалоб и анамнеза, в ходе которого уточняются наличие заболеваний, на фоне которых развилась патология, уделяя особое внимание принимаемым лекарственным препаратам. Затем проводят:
- объективный осмотр;
- аускультацию сердца и легких;
- электрокардиографию;
- эхокардиографию;
- нагрузочные тесты на основе электрокардиографии (тредмил-тест, велоэргометрия);
- рентгенографическое исследование органов грудной клетки;
- магниторезонансную томографию сердца;
- общий анализ крови;
- биохимический анализ крови (уровни глюкозы, электролитов, креатинина, мочевины, печеночных трансаминаз и пр.);
- определение газового состава крови.
При необходимости проводится коронарография, в ряде случаев может потребоваться эндомиокардиальная биопсия.
Для определения поражения внутренних органов выполняют УЗИ брюшной полости.
ОСН может развиться на фоне сепсиса, тиреотоксикоза и других тяжелых патологических состояний.
С целью дифференциальной диагностики одышки при острой сердечной недостаточности и одышки, обусловленной внесердечными причинами, проводят определение натрийуретических пептидов.
Лечение острой сердечной недостаточности
Пациенты с ОСН подлежат госпитализации в кардиореанимационное отделение или отделение интенсивной терапии и реанимации.
Схема скорой помощи на догоспитальном этапе больным с острой сердечной недостаточностью по левому типу включает:
- купирование приступов так называемой дыхательной паники (в случае необходимости при помощи наркотических анальгетиков);
- инотропную стимуляцию сердца;
- оксигенотерапию;
- искусственную вентиляцию легких;
- снижение пред- и постнагрузки на сердце;
- снижение давления в системе легочной артерии.
К неотложным мероприятиям при купировании приступа острой правожелудочковой недостаточности относят:
- устранение основной причины, на фоне которой возникло патологическое состояние;
- нормализацию кровоснабжения легочного сосудистого русла;
- устранение или снижение тяжести гипоксии.
Лечение острой сердечной недостаточности в отделении кардиореанимации проводится под инвазивным или неинвазивным непрерывным мониторингом:
- инвазивный – выполняется катетеризация периферической артерии или центральной вены (по показаниям), с помощью катетера осуществляется контроль кровяного давления, сатурации венозной крови, а также вводятся лекарственные препараты;
- неинвазивный – контролируется артериальное давление, температура тела, число дыхательных движений и сердечных сокращений, объем мочи, проводится ЭКГ.
Терапия острой сердечной недостаточности в отделении кардиореанимации направлена на минимизацию нарушений функций сердца, улучшение показателей крови, оптимизацию кровоснабжения тканей и органов, а также насыщение организма кислородом.
Для купирования сосудистой недостаточности применяют введение жидкости под контролем диуреза. При развитии кардиогенного шока применяют вазопрессорные средства. При отеке легких показаны диуретические препараты, кислородные ингаляции, кардиотонические лекарственные средства.
Показатель пятилетней выживаемости пациентов, перенесших острую сердечную недостаточность, составляет 50%.
До выхода из критического состояния пациенту показано парентеральное питание.
При переводе из реанимационного отделения проводят реабилитацию больного. На этом этапе лечения определяется необходимость оперативных вмешательств.
Схема лечения острой сердечной недостаточности выбирается в зависимости от этиологических факторов, формы заболевания и состояния пациента и осуществляется посредством оксигенотерапии, а также приема лекарственных средств следующих основных групп:
- петлевые диуретики;
- вазодилататоры;
- инотропные препараты; и др.
Медикаментозная терапия дополняется назначением витаминных комплексов, также пациентам показана диета.
Если острая сердечная недостаточность развилась на фоне пороков сердца, аневризмы сердца и некоторых других заболеваний, рассматривается вопрос о хирургическом лечении.
После выписки из стационара продолжается физическая реабилитация пациента, а также осуществляется дальнейший мониторинг состояния его здоровья.
Возможные осложнения и последствия
Острая сердечная недостаточность представляет опасность именно из-за высокого риска развития жизнеугрожающих состояний:
Прогноз
При кардиогенном шоке показатель летальности достигает 80%.
Показатель пятилетней выживаемости пациентов, перенесших острую сердечную недостаточность, составляет 50%.
Отдаленный прогноз зависит от наличия сопутствующих заболеваний, тяжести протекания сердечной недостаточности, эффективности применяемого лечения, общего состояния пациента, его образа жизни и т. д.
Своевременное адекватное лечение патологии на ранних стадиях дает положительные результаты и обеспечивает благоприятный прогноз.
Профилактика
С целью предупреждения развития, а также для предотвращения прогрессирования уже возникнувшей острой сердечной недостаточности рекомендуют придерживаться ряда мер:
- своевременные консультации кардиолога при подозрении на наличие сердечной патологии;
- достаточная физическая активность (регулярная, но не изнуряющая);
- рациональное питание;
- контроль массы тела;
- своевременное лечение и профилактика заболеваний, которые могут приводить к возникновению острой сердечной недостаточности;
- отказ от вредных привычек.
Видео с YouTube по теме статьи:
Острая сердечная недостаточность
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013

27-я международная выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет

Выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет
Общая информация
Краткое описание
Указание на отсутствие конфликта интересов: отсутствует.

– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID

– Профессиональные медицинские справочники
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
VI. Правожелудочковая сердечная недостаточность характеризуется синдромом малого сердечного выброса вследствие насосной несостоятельности ПЖ (поражение миокарда или высокая нагрузка — ТЭЛА и т.п.) с повышением венозного давления в яремных венах, гепатомегалией и артериальной гипотензией.
стадия IV – кардиогенный шок (САД 90 мм рт. ст. с признаками периферической вазоконстрикции: олигурия, цианоз, потливость).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Таблица 1 – Перечень основных и дополнительных диагностических мероприятий 


Примечание: * отличие синдрома низкого СВ от кардиогенного шока субъективно, при оценке конкретного больного эти пункты классификации могут частично совпадать.
ЭхоКГ необходима для определения структурных и функциональных изменений, лежащих в основе ОСН. Ее применяют для оценки и мониторирования локальной и общей функции желудочков сердца, структуры и функции клапанов, патологии перикарда, механических осложнений ИМ, объемных образований сердца. СВ можно оценить по скорости движения контуров аорты или ЛА. При допплеровском исследовании – определить давление в ЛА (по струе трикуспидальной регургитации) и мониторировать преднагрузку ЛЖ. Однако достоверность этих измерений при ОСН не была верифицирована с помощью катетеризации правых отделов сердца (табл. 4).
Важнейшим гемодинамическим параметром является ФВ ЛЖ, отражающая сократительную способность миокарда ЛЖ. В качестве «усредненного» показателя можно рекомендовать «нормальный» уровень ФВ ЛЖ 45%, подсчитанный методом 2-х мерной ЭхоКГ по Simpson.
Радионуклидная вентрикулография считается весьма точным методом определения ФВ ЛЖ и чаще всего выполняется при изучении перфузии миокарда для оценки его жизнеспособности и степени ишемии.
Лабораторная диагностика
Вместе с тем у больных пожилого возраста эти показатели изучены недостаточно, а при быстром развитии ОСН их содержание в крови при поступлении в стационар может оставаться нормальным. В остальных случаях нормальное содержание BNP или NT-proBNP позволяет с высокой точностью исключить наличие СН.
При повышении концентрации BNP или NT-proBNP необходимо убедиться в отсутствии других заболеваний, включая почечную недостаточность и септицемию. Высокий уровень BNP или NT-proBNP свидетельствует о неблагоприятном прогнозе.
4 часов с момента возникновения симптомов. Повышенный уровень тропонинов может сохраняться до 2 недель из-за протеолиза сократительного аппарата. Каких-либо существенных отличий между тропонином T и тропонином I нет.
Так же у больных с подозрением на СН рутинно выполняются следующие лабораторные тесты: общий анализ крови (с определением уровня гемоглобина, числа лейкоцитов и тромбоцитов), электролитный анализ крови, определение уровня креатинина в сыворотке и скорости клубочковой фильтрации (СКФ), глюкозы в крови, печеночных ферментов, общий анализ мочи. Дополнительные анализы выполняются в зависимости от конкретной клинической картины (табл. 3).
Таблица 3 – Типичные отклонения от нормы лабораторных показателей у больных сердечной недостаточностью





Дифференциальный диагноз
Таблица 5 – Дифференциальная диагностика острой сердечной недостаточности с другими кардиологическими и не кардиологическими заболеваниями

Лечение
Таблица 6 – Цели лечения ОСН 
ОСН является угрожающим жизни состоянием и требует неотложного лечения. Ниже перечислены вмешательства, показанные большинству больных с ОСН. Одни из них можно выполнить быстро в любом лечебном учреждении, другие доступны лишь ограниченному числу больных и обычно проводятся после первоначальной клинической стабилизации.
1) При ОСН клиническая ситуация требует неотложных и действенных вмешательств и может достаточно быстро меняться. Поэтому за редким исключением (нитроглицерин под язык или нитраты в виде аэрозоля), препараты должны вводиться в/в, что в сравнении с другими способами обеспечивает наиболее быстрый, полный, предсказуемый и управляемый эффект.
Необходимость в немедленной инвазивной вентиляции может возникнуть при отёке лёгких на фоне ОКС.
4) При наличии артериальной гипотензии, а также до назначения вазодилятаторов надо убедиться в отсуствии гиповолемии. Гиповолемия приводит к недостаточному заполнению камер сердца, что само по себе является причиной уменьшения сердечного выброса, артериальной гипотензии и шока. Признак того, что низкое АД является следствием нарушенной насосной функции сердца, а не его недостаточного наполнения, является достаточное давление заполнение левого желудочка (давление заклинивания легочной артерии, превышающее 18 мм рт.ст.). При оценке адекватности заполнения левого желудочка в реальных клинических условиях чаще приходится ориентироваться на косвенные показатели (физикальные признаки застоя в легких, степень растяжения вен шеи, данные рентгенологического исследования), однако они достаточно поздно реагируют на благоприятные гемодинамические изменения, обусловленные лечением. Последнее может привести к использованию неоправданно высоких доз лекарственных средств.
Кроме того, ВБК эфективна при наличии митральной регугритации и дефектах межжелудочковой перегородки. Она противопоказана при аортальной регургитации, расслоении аорты и тяжелом периферическом атеросклерозе. В отличие от медикаментозного лечения она не увеличивает потребности миокарда в кислороде (как положительные инотропные агенты), не угнетает сократимость миокарда и не снижает АД (как лекарственные средства, применяемые для устранения ишемии миокарда или уменьшения постнагрузки). Вместе с тем это временная мера, позволяющая выиграть время в случаях, когда есть возможность устранить причины развившегося состояния (см. ниже). У больных, ожидающих хирургическое вмешательство, могут потребоваться другие способы механической поддержки (механические средства обхода левого желудочка и т.д.).
Вместе с тем сложные инвазивные диагностические и лечебные вмешательства не считаются оправданными у больных с терминальной стадией сопутствующиего заболевания, когда в основе ОСН лежит неустранимая причина или когда корригирующие вмешательства или трансплантация сердца невозможны.
5. Наличие ожирения или избыточного веса ухудшает прогноз больного и во всех случаях при индексе массы тела (ИМТ) более 25 кг/м2 требует специальных мер и ограничения калорийности питания.
– приступах стенокардии у пациентов с низкой фракцией выброса (ФВ), левого желудочка (ЛЖ).
Лечение обычно начинают с малых доз, которые при необходимости постепенно увеличивают (титруют) до получения оптимального эффекта. В большинстве случаев для подбора дозы требуется инвазивный контроль параметров гемодинамики с определением сердечного выброса и давления заклинивания легочной артерии. Общим недостатком препаратов этой группы является способность вызвать или усугубить тахикардию (или брадикардию при использовании норадреналина), нарушения ритма сердца, ишемию миокарда, а также тошноту и рвоту. Эти влияния доза-зависимы и часто препятствуют дальнейшему увеличению дозы.
Добутамин – синтетический катехоламин, стимулирующий в основном β-адренорецепторы. При этом происходит улучшение сократительной способности миокарда с увеличением сердечного выброса и снижением давления заполнения желудочков сердца. Из-за снижения периферического сосудистого сопротивления АД может не измениться. Поскольку целью лечения добутамином является нормализация сердечного выброса, для подбора оптимальной дозы препарата требуется мониторирование этого показателя. Обычно используются дозы 5-20 мкг/кг в мин. Добутамин можно сочетать с допамином; он способен уменьшить сопротивление легочных сосудов и является средством выбора при лечении правожелудочковой недостаточности. Вместе с тем уже через 12 ч после начала инфузии препарата возможно развитие тахифилаксии.
Ингибиторы фосфодиэстеразы III (амринон, милринон) обладают положительным инотропным и вазодилятирующими свойствами, вызывая преимущественно венодилятацию и уменьшение тонуса легочных сосудов. Также, как и прессорные амины, они способны усугубить ишемию миокарда и спровоцировать желудочковые нарушения ритма сердца. Для их оптимального использование требуется мониторирование параметров гемодинамики; давление заклинивания легочной артерии не должно быть ниже 16-18 мм рт.ст.. В/в инфузия ингибиторов фосфодиэстеразы III обычно используется при тяжелой сердечной недостаточности или кардиогенном шоке, адекватно не отвечающих на стандартное лечение прессорными аминами. Амринон достаточно часто вызывает тромбоцитопению, к нему может быстрого развиться тахифилаксия. Недавно было показано, что применение милринона при утяжелении хронической сердечной недостаточности не приводит к улучшению клинического течения заболевания, но сопровождается увеличением частоты стойкой артериальной гипотензии, требующей лечения, и суправентрикулярных аритмий.
Средства, повышающие сродство сократительных миофибрилл кардиомиоцитов к кальцию. Единственным препаратом этой группы, дошедшим до стадии широкого клинического применения при ОСН, является левосимендан. Его положительное инотропное действие не сопровождается ощутимым повышением потребности миокарда в кислороде и увеличением симпатических влияний на миокард. Другие возможные механизмы действия – селективное угнетение фосфодиэстеразы III, активация калиевых каналов. Левосимендан обладает вазодилятирующим и антиишемическим действием; из-за наличия длительно действующего активного метаболита эффект сохраняется некоторое время после прекращения введения препарата. Дигоксин имеет ограниченное значение в лечении ОСН. Препарат отличается малой терапевтической широтой и способен вызвать тяжелые желудочковые аритмии, особенно при наличии гипокалиемии. Его свойство замедлять атриовентрикулярную проводимость используется для уменьшения частоты сокращений желудочков у больных с сохраняющейся мерцательной аритмией или трепетанием предсердий.
Лечение заключается в немедленном прекращении инфузии препарата, в тяжелых случаях вводится тиосульфат натрия.
Его рассматривают как средство выбора для купирования отека легких и устранения боли в грудной клетке, связанной с ишемией миокарда и не проходящей после повторного приема нитроглицерина под язык.
К основным побочным эффектам относятся брадикардия, тошнота и рвота (устраняются атропином), угнетение дыхания, а также возникновение или усугубление артериальной гипотензии у больных с гиповолемией (обычно устраняется приподниманием ног и в/в введением жидкости).
Вводится в/в небольшими дозами (10 мг препарата разводят как минимум в 10 мл физиологического раствора, вводят в/в медленно около 5 мг, далее при необходимости по 2-4 мг с интервалами как минимум 5 мин до достижения эффекта).
5) Бета-адреноблокаторы.
Использование препаратов этой группы при ОСН, связанной с нарушением сократительной способности миокарда, противопоказано. Вместе с тем в отдельных случаях, когда отек легких возникает у больного с субаортальным или изолированным митральным стенозом и связан с возникновением тахисистолии, часто в сочетании с повышенным АД, введение бета-адреноблокатора способствует купированию симптомов заболевания.
Для в/в применения в России доступно три препарата – пропранолол, метопролол и эсмолол. Первые два вводят небольными дозами с интервалами, достаточными для оценки эффективности и безопасности предыдущей дозы (изменений АД, ЧСС, внутрисердечной проводимости, проявлений ОСН). Эсмолол обладает очень коротким периодом полувыведения (2-9 мин), поэтому у острых больных с высоким риском осложнений его использование считается предпочтительным.
Антикоагулянты показаны больным с ОКС, мерцательной аритмией, искусственными клапанами сердца, тромбозом глубоких вен нижних конечностей и ТЭЛА. Имеются данные, что п/к введение низкомолекулярных гепаринов (эноксапарин 40 мг 1 раз/сут., далтепарин 5000 ME 1 раз/сут) может уменьшить частоту тромбозов глубоких вен нижних конечностей у больных, госпитализированных с острым терапевтическим заболеванием, в т.ч. тяжелой СН. Крупные исследования по сравнению профилактической эффективности низкомолекулярных гепаринов и нефракционированного гепарина (5000 ЕД п/к 2-3 раза/сут.) при ОСН не проводились.
– Введение тромболитиков оправдано в те же сроки при ЭКГ признаках истинного заднего ИМ (высокие зубцы R в правых прекардиальных отведениях V1-V2 и депрессия сегмента ST в отведениях V1-V4 с направленным вверх зубцом Т).
Тенектеплаза (Метализе) внутривенно 30 мг при массе тела 90 кг, требуемая доза вводится в виде болюса, в течении 5-10 секунд. Для введения может быть использован ранее установленный венозный катетер, но только в случае если он заполняется 0,9 % раствором натрия хлорида, после введения Метализе он должен быть хорошо промыт (в целях полной и своевременной доставки препарата в кровь). Метализе не совместим с раствором декстрозы, и не должен применяться с помощью капельницы содержащий декстрозу. Какие-либо другие лекарственные препараты добавляться в инъекционный раствор или в магистраль для инфузии не должны. Учитывая более длительный период полувыведения из организма препарат используется в виде однократного болюса, что особенно удобно при лечении на догоспитальном этапе.
Признаки острой сердечной недостаточности, как помочь при приступе и каковы симптомы перед смертью
Острая сердечная недостаточность (ОСН) – неотложное состояние, развивающееся при резком нарушении насосной функции сердца.
Острая дисфункция миокарда влечет за собой нарушения кровообращения в большом и малом кругах, по мере прогрессирования патологического состояния развивается полиорганная недостаточность, т. е. происходит постепенный отказ всех органов и систем.
Острая сердечная недостаточность может развиться как осложнение кардиологических заболеваний, иногда возникает внезапно, без очевидных предпосылок к катастрофе. Далее вы узнаете, каковы признаки острой сердечной недостаточности и симптомы перед смертью.
Причины
Факторы развития ОСН условно подразделяют на несколько групп:
- Органические поражения миокарда;
- Другие сердечно-сосудистые патологии;
- Внесердечные заболевания, непосредственно не поражающие сердце или сосуды.
В списке причин острой сердечной недостаточности лидируют поражения сердечной мышцы, в частности, инфаркт миокарда, при котором происходит гибель мышечных клеток. Чем больше площадь очага некроза, тем выше риск развития ОСН и тяжелее ее течение. Инфаркт миокарда, отягощенный ОСН, — одно из наиболее опасных состояний с высокой вероятностью гибели пациента.

К ОСН может привести и воспалительное поражение миокарда – миокардит. Высокий риск развития ОСН присутствует также во время кардиологических операций и при применении систем искусственного жизнеобеспечения.
Острая сердечная недостаточность – одно из наиболее угрожающих осложнений многих сосудистых и кардиологических заболеваний. Среди них:
- Хроническая сердечная недостаточность (о причинах ее развития мы рассказывали тут);
- Пороки сердца, врожденные и приобретенные;
- Аритмии, приводящие к критическому ускорению или замедлению сердечного ритма;
- Артериальная гипертензия;
- Кардиомиопатии;
- Тампонада сердца;
- Нарушения циркуляции крови в легочном круге кровообращения.
Соответственно, в группу риска развития ОСН попадают люди, у которых в анамнезе присутствуют:
- Заболевания сердца и сосудов;
- Нарушения свертываемости крови;
- Заболевания почек;
- Сахарный диабет;
- Злоупотребление алкоголем, табаком, наркотическими веществами, вредные условия труда;
- Пожилые.
Предвестники ОСН
Острая сердечная недостаточность может развиться внезапно. В некоторых случаях ОСН и внезапная коронарная смерть являются первыми проявлениями бессимптомно протекающей ишемической болезни сердца.

Примерно в 75% случаев ОСН за 10-14 дней до катастрофы проявляются тревожные симптомы, которые зачастую воспринимаются как временное незначительное ухудшение состояния. Это могут быть:
- Повышенная утомляемость;
- Нарушения сердечного ритма, преимущественно тахикардия;
- Общая слабость;
- Ухудшение работоспособности;
- Одышка.
Проявления
По локализации поражения ОСН может быть правожелудочковой, левожелудочковой или тотальной. При нарушении функций правого желудочка преобладают симптомы, указывающие на застойные явления в большом круге кровообращения:
- Выделение липкого холодного пота;
- Акроцианоз, реже – желтоватый оттенок кожи;
- Набухание яремных вен;
- Одышка, не связанная с физической нагрузкой, по мере прогрессирования состояния переходящая в удушье;
- Синусовая тахикардия, понижение АД, нитевидный пульс;
- Увеличение печени, болезненность в правом подреберье;
- Отеки нижних конечностей;
- Асцит (выпот жидкости в брюшную полость).
При левожелудочковой острой сердечной недостаточности прогрессирующие застойные явления развиваются в малом кругу кровообращения и проявляются следующими симптомами:
- Одышка, переходящая в удушье;
- Бледность;
- Резкая слабость;
- Тахикардия;
- Кашель с отделением пенистой розоватой мокроты;
- Булькающие хрипы в легких.
В развитии ОСН принято выделять несколько стадий. Появление предвестников во времени совпадает с начальной или латентной стадией. Наблюдается снижение работоспособности, после физических или эмоциональных нагрузок возникает одышка и/или тахикардия. В состоянии покоя сердце функционирует нормально и симптомы исчезают.
Для второй стадии характерно проявление выраженной недостаточности кровообращения в обоих кругах. На подстадии А заметно побледнение кожи и синюшность на наиболее удаленных от сердца участках тела. Обычно в первую очередь цианоз развивается на кончиках пальцев ног, затем рук.

Проявляются признаки застойных явлений, в частности влажные хрипы в легких, больного мучает сухой кашель, возможно кровохарканье.
На ногах появляются отеки, печень несколько увеличивается в размерах. Симптомы, указывающие на застой крови, нарастают к вечеру и наутро угасают полностью или частично.
Нарушения сердечного ритма и одышка проявляются при нагрузке.
На подстадии Б пациента беспокоят ноющие боли за грудиной, тахикардия и одышка не связаны с физическими или эмоциональными нагрузками. Пациент бледен, синюшность захватывает не только кончики пальцев, но и ушей, носа, распространяется на носогубной треугольник. Отечность ног не проходит после ночного отдыха, распространяется на нижнюю часть туловища.
Третья стадия, она же дистрофическая или конечная. Недостаточность кровообращения приводит к полиорганной недостаточности, которая сопровождается нарастающими необратимыми изменениями в пораженных органах.
Развиваются диффузный пневмосклероз, цирроз печени, синдром застойной почки. Происходит отказ жизненно важных органов. Лечение на дистрофической стадии неэффективно, летальный исход становится неизбежным.
Первая помощь
При появлении первых симптомов, указывающих на сердечную недостаточность необходимо:

- Усадить пострадавшего в удобной позе, с приподнятой спиной;
- Обеспечить доступ свежего воздуха, расстегнуть или снять стесняющие дыхание предметы гардероба;
- Если есть возможность – опустить руки и ноги в горячую воду;
- Вызвать «Скорую помощь», подробно описывая симптомы;
- Измерить давление, если оно понижено – дать таблетку нитроглицерина;
- Через 15-20 минут с момента начала приступа наложить жгут на бедро, положение жгута меняют с интервалом 20-40 миут;
- В случае остановки сердца следует начать делать искусственное дыхание, непрямой массаж сердца (если есть навыки выполнения).
- Пока пострадавший находится в сознании, с ним нужно разговаривать и успокаивать.
Прибывшие на место врачи «Скорой помощи» должны стабилизировать состояние больного. Для этого выполняется:
- Оксигенотерапия;
- Устранение бронхоспазмов;
- Купирование боли;
- Стабилизация давления;
- Повышение эффективности дыхания;
- Профилактика тромботических осложнений;
- Устранение отека.
Что будет при игнорировании сигналов
Если не обращать внимания на угрожающие симптомы, патологическое состояние быстро прогрессирует. Фатальная стадия ОСН может настать в считанные часы или даже минуты.
Чем больше времени проходит с момента появления первых симптомов, тем меньше шансов выжить у пациента.
Предсмертное состояние
От внезапной смерти из-за остановки сердца не застрахован никто. Примерно в 25% случаев это происходит без видимых предпосылок, больной ничего не чувствует. Во всех остальных случаях проявляются так называемые продромальные симптомы или предвестники, появление которых совпадает во времени со скрытой стадией развития ОСН.

Каковы симптомы перед смертью при острой сердечно-сосудистой недостаточности? В половине случаев перед смертью возникает приступ острой боли в области сердца, тахикардия.
Развивается фибрилляция желудочков, предобморочное состояние, резкая слабость. Затем наступает потеря сознания.
Непосредственно перед смертью начинаются тонические сокращения мышц, дыхание становится частым и тяжелым, постепенно замедляется, становится судорожным и останавливается через 3 минуты с момента начала фибрилляции желудочков.
Профилактика
Профилактика ОСН особенно важна для людей, входящих в группу риска. Лицам, страдающим кардиологическими заболеваниями необходимо дважды в году проходить профилактические осмотры у кардиолога и выполнять предписания врача.

Многим пациентам назначается пожизненная поддерживающая терапия.
Очень важно вести посильно активный образ жизни, физические нагрузки должны вызывать чувство приятной усталости.
По возможности – исключить эмоциональное перенапряжение.
Необходимо полностью пересмотреть рацион, отказаться от жареного, слишком острого, жирного и соленого, алкоголя и табака в любом виде. Более подробные рекомендации относительно диеты может дать только лечащий врач, исходя из особенностей перенесенных заболеваний и общего состояния пациента.
Полезное видео
Много дополнительной информации вы узнаете из видео:
Острая сердечная недостаточность признаки на экг
Диагностика острой сердечной недостаточности базируется на симптомах и клинических данных, верифицированных соответствующими обследованиями (ЭКГ, рентгенологическое обследование грудной клетки, ЭхоКГ, биомаркеры и др.). При проведении клинической оценки важно систематическое исследование периферического кровотока и температуры, венозного наполнения. Так, наполнение ПЖ при декомпенсации ПЖ обычно оценивают по ЦВД в яремной вене. При интерпретации данных следует учитывать, что высокое ЦВД при ОСН может быть следствием рефлекторного снижения согласованности вен и ПЖ при его неадекватном наполнении. По данным аускультации легких косвенно оценивают давление наполнения ЛЖ (при его повышении обычно выслушиваются влажные хрипы).
Определение качества тонов сердца, ритма галопа, клапанных шумов также весьма важны для диагностики и клинической оценки ОСН. Оценивают выраженность проявлений атеросклероза (это важно у пожилых людей), проявляющуюся недостаточным пульсом и наличием шумов на сонной артерии.
Нормальная ЭКГ не характерна для острой сердечной недостаточности. Изменения ЭКГ помогают оценить ритм и этиологический фактор ОСН, а также состояние и нагрузку отделов сердца. Изменения ЭКГ могут быть индикаторами острого повреждения миокарда, перимиокардитов, ранее существующей патологии (ГГОК, ГЛЖ или ДКМП).
Рентгенологическое обследование грудной клетки должно быть проведено в ранние сроки всем пациентам с ОСН для верификации ранее существующей патологии легких и наличия застойных изменений в них сердца (определение его размеров и формы). Данные рентгенографии позволяют дифференцировать диагноз левосердечной недостаточности воспалительного генеза и инфекционных заболеваний легких. Спиральная КТ легких помогает в диагностике ТЭЛА или легочной патологии ЭхоКГ помогает оценить региональную и глобальную сократимость ПЖ и ЛЖ, состояние клапанов, перикардиальную патологию, механические осложнения ИМ и уровень ЛГ.
Анализ газов крови позволяет оценить оксигенацию крови и КЩС (его можно заменить пульсоксиметрией в нетяжелых случаях острой сердечной недостаточности).
Всем больным с острой сердечной недостаточностью показано проведение следующих лабораторных тестов АЧТВ, СРП, Д-димер, кардиальный тропонин, оценка уровней мочевины, креатинина, калия и натрия, анализ мочи.
В сложных случаях ангиография и катетеризация легочной артерии (ДЗЛА) позволяют уточнить генез острой сердечной недостаточности.
Лечение острой сердечной недостаточности.
Цели лечения острой сердечной недостаточности — уменьшение выраженности симптомов (диспноэ, слабости, клинических проявлений СН, увеличение диуреза) и стабилизация гемодинамического состояния (увеличение сердечного выброса и/или ударного объема, снижение ДЗЛА).
Проводят мониторирование температуры тела, ЧД, ЧСС, АД, ЭКГ, уровня электролитов, креатинина и глюкозы.
Больные с острой сердечной недостаточностью часто подвержены инфекционным осложнениям (обычно респираторного тракта и мочевых путей), септицемии или назокомиальной инфекции грамположительными микробами. Поэтому при необходимости им рано назначается лечение АБ ОСН у больных с СД часто сопровождается метаболическими нарушениями (нередко возникает гипергликемия). Нормальный уровень гликемии увеличивает выживаемость пациентов с СД в тяжелом состоянии.
Отрицательный тепловой и азотистый баланс (из-за сниженной кишечной абсорбции) являются неблагоприятными прогностическими факторами при ОСН. Лечение должно быть направлено на поддержание теплового и азотистого баланса. Имеется связь между ОСН и почечной недостаточностью. Оба состояния могут быть причинными факторами, усугублять или влиять на исход другого состояния. Сохранение почечной функции является основным требованием при выборе адекватной лечебной тактики у больных ОСН.
Больным с острой сердечной недостаточностью нередко необходима неинвазивная вентиляционная поддержка с созданием положительного давления в дыхательных путях. Это позволяет улучшить оксигенацию и уменьшить проявления ОСН, избежать многих инфекционных и механических осложнений.
Общепринято назначать морфин и его аналоги (вызывающие венодилатацию, дилатацию мелких артерий и урежение ЧСС) на начальных этапах лечения тяжелой ОСН, особенно у больных с одышкой и психомоторным возбуждением.
Антикоагулянтная терапия показана при лечении ОКС с СН, а также при ФП Вазодилататоры (улучшающие периферическое кровообращение и снижающие преднагрузку) показаны большинству больных с ОСН как ЛС 1-й линии при гипоперфузии, сопровождающейся адекватным уровнем АД, застойными явлениями и низким диурезом. Нитраты уменьшают застойные явления в легких, существенно не влияя на ударный объем сердца и не приводя к росту потребности миокарда в кислороде, особенно у больных ОКС. Доза нитратов должна быть уменьшена, если САД стало менее 90 мм рт ст, и введение должно быть прекращено, если АД продолжает снижаться.
– Вернуться в оглавление раздела “Кардиология.”
EKZ / СЕРДЦЕ / НЕДОСТАТОЧНОСТЬ
Острая сердечная недостаточность – является следствием нарушения сократительной способности миокарда и уменьшения систолического и минутного объемов сердца, проявляется крайне тяжелыми клиническими синдромами: отеком легких, кардиогенным шоком, острым легочным сердцем.
Острая левожелудочковая недостаточность может развиваться в двух вариантах –
1) СН, проявляющаяся застоем в малом круге кровообращения (отек легких и сердечная астма)
2) СН, проявляющаяся симптомами падения сердечного выброса (кардиогенный шок
Сердечная астма Острое легочное сердце
Патогенез острой левожелудочковой недостаточности
1) Падение сократительной способности миокарда возникает как результат перегрузки, снижения функционирующей массы миокарда.
2)Полноценно работающий правый желудочек создает повышенное давление в малом круге кровообращения.
3) Бронхиолы и легочные капилляры находятся в одном “интерстициальном ложе”. По мере нарастания гидростатического давления более 28-30 мм рт.ст. происходит проникновение жидкой части крови в интерстициальную ткань и формирование начальной фазы отека легких – “сердечной астмы”.
4) Далее жидкость проникает в альвеолы (гидростатическое давление более 30 мм рт.ст) – альвеолярный отек, или отек легких.
Факторы, провоцирующие острый отек легких:
Острый ИМ, в том числе с большим объемом поражения ЛЖ
ИМ, осложненный разрывом МЖП; разрывом папиллярных мышц
Декомпенсация хронической СН, обусловленной любым заболеванием сердца
Остро развившаяся клапанная недостаточность (митрального, трикуспидального, аортального)
Резкое повышение системного АД (гипертонический криз)
Острая тахи- или брадиаритмия
Некардиогенные причины отека легких
** Снижение онкотического давления плазмы (гипоальбуминемия)
** Повышенная проницаемость легочной мембраны
– распространенная легочная инфекция
– термическая, радиационная травма легких
– острый геморрагический панкреатит
** Лимфатическая недостаточность (лимфогенный канцероматоз)
– высотная травма лёгких
– острое расстройство функций ЦНС
Клиника острой левожелудочковой недостаточности
** одышка разной выраженности вплоть до удушья,
** приступообразный кашель, сухой или с пенистой мокротой (пена стойкая за счёт содержания белка плазмы крови, трудно отсасывается)
** выделения пены изо рта и носа,
** наличие влажных хрипов, выслушивающихся над всей поверхностью легких и на расстоянии (клокочущее дыхание)
Классификация ОСН при инфаркте миокарда (на основе Killip T. & Kimball J.)
I. Хрипов в легких и третьего тона нет
II. Хрипы в легких не более, чем над 50% поверхности или третий тон
III. Хрипы в легких более, чем над 50% поверхности (часто картина отека легких)
IV. Кардиогенный шок
ЭКГ при острой левожелудочковой недостаточности.
— Обнаруживаются различные нарушения ритма и проводимости.
— Признаки гипертрофии и перегрузки левых отделов сердца (высокий и широкий Р в I, AVL, высокий R в I и глубокий S в III стандартном, депрессия ST в I, аVL и грудных отведениях)
диффузное затенение легочных полей,
появление «бабочки» в области ворот легких (“bats wing”)
перегородочные линии Керли “А” и “В”, отражающие отечность междольковых перегородок
субплевральный отек пo ходу междолевой щели
Признак Сердечная астма Бронхиальная астма
Мокрота Пенистая Слепки бронхов
Цвет мокроты Розовая (примесь крови) Желтоватый оттенок
Характер дыхания Затруднен вдох и выдох Затруднен выдох
Поведение больного Нет газообмена – больной ищет воздух Больной чувствует поступающий воздух
Хрипы От влажных до клокочащего дыхания Сухие, свистящие
удушья Отсутствует Положительное влияние
Дифференциальная диагностика при отеке легких
Для некардиогенного ОЛ: неизмененные границы сердца и сосудистых стволов, отсутствие плеврального выпота
Для кардиогенного отека характерен транссудат (низкое содержание белка)
Для некардиогенного отека – наличие экссудата (белок выпота к белку плазы > 0.7)
Пенистую мокроту при ОЛ следует отличать от пенистой слюны, окрашенной кровью, при эпилептическом приступе или истерии
== Сердечная астма и отек легких – состояния, требующие – немедленной и интенсивной терапии. Подход к лечению больных должен быть дифференцированным в зависимости от причин этого осложнения.
== Основной задачей является борьба c гиперволемией малого круга и повышением гидростатического давления крови в легочных капиллярах
Обязательный объём исследований и манипуляций при ОЛ:
Оценка проходимости дыхательных путей, при ацидозе и артериальной гипотонии – интубация трахеи.
Обеспечение сосудистого доступа.
Мониторинг АД и ЭКГ.
OAK, электролиты крови.
Прикроватная рентгенография и ЭхоКГ.
Принципы лечения ОЛ:
Уменьшение гипертензии в малом круге кровообращения:
– снижения венозного возврата к сердцу;
– уменьшения объема циркулирующей крови (ОЦК);
Воздействие на дыхательный центр
Повышение сократимости миокарда левого желудочка
Мероприятия первого ряда
Придание больному сидячего или полусидячего положения.
Морфин в/в (0,5-1 мл 1% в 10 мл физ.р-ра, струйно, медленно). У больных старше 65 лет лучше применять промедол, т.к. он меньше угнетает дыхательный центр
Фуросемид в/в 4-6 мл 2% р-ра, струйно медленно.
Нитроглицерин под язык.
Ингаляция 40% О2 6-8 литров в мин.
Мероприятия второго ряда
При АД > 100 мм рт ст – нитроглицерин, добутамин.
Причины КШ (механические):
Разрыв перегородки сердца
Разрыв свободной стенки
Острая митральная недостаточность
Разрыв или дисфункция папиллярной мышцы
Причины КШ (немеханические) – синдром малого сердечного выброса
Неадекватность перфузии органов.
Состояние постнагрузки (повышенное АД и системное периферическое сосудистое сопротивление; повышенное давление в системе легочной артерии; эластичность сосудов; вязкость и реологические свойства крови).
Состояние преднагрузки (острый венозный застой).
Дифференциальная диагностика при шоке
Яремные вены: спавшиеся при гиповолемическом шоке; переполненые – истинный КШ; в сочетании с парадоксальным пульсом – тампонада сердца.
Асимметрия пульса и стойкий болевой синдром – расслаивающая аневризма аорты.
Дифференциальная диагностика КШ.
Следует дифференцировать истинный кардиогенный шок от рефлекторного, аритмического, лекарственного.
Поражения правого желудочка, от ТЭЛА, гиповолемии, напряженного пневмоторакса, артериальной гипотензии без шока.
Изменения гемодинамики при различных видах шока
Диагноз ДЗЛА СИ ОПС
Кардиогенный шок повышено снижен повышено
ТЭЛА снижено или норма снижен снижен
Гиповолемический шок снижено снижен повышено
Распространенный шок при сепсисе снижено повышен снижено
Мероприятия при лечении КШ:
Запись и мониторирование ЭКГ,
Биохимический анализ: активность маркеров поражения миокарда, газовый состав крови).
Учитывается количество вводимой (потребляемой) и выделяемой жидкости.
Экстренная реваскулиризация миокарда на фоне внутриаортальной баллонной контрапульсации.
– Гепарин 10 000 ед в/в.
– Аспирин 325 мг внутрь
Истинный кардиогенный шок.
= Результат массивного поражения миокарда, падения его сократительной функции, выраженного нарушения периферического сопротивления.
= Показано восстановление насосной функции миокарда с помощью инотропных препаратов (допамин, добутамин, амринон, норадреналин).
Общие принципы лечения КШ
При АД > 70-90 мм рт. ст. – добутамин, допамин 5 мкг/кг/мин.
При отсутствии эффекта – амринон или милринон начальная доза 0,55 мкг/кг в виде болюса, поддерживающая – 0,375-0,75 мкг/кг/мин).
Варикозное расширение вен нижних конечностей
Катетеризация магистральных и периферических вен
Большие хирургические операции
Синдромы острой легочной эмболии
Массивная эмболия Одышка, синкопальные состояния, цианоз с прогрессирующей системной артериальной гипотензией. (обструкция > 50% легочного кровотока)
Инфаркт легкого Боли в грудной клетке плеврального типа, кашель, кровохарканье, хрипы над легкими, шум трения плевры. (типично для периферической эмболии)
Умеренная эмболия Нормальное АД (при обструкции > 30% легочного кровотока) наличие дисфункции правого желудочка
Малая эмболия Нормальное АД, нет дисфункции правого желудочка
одышка (особенно у больных без заболевания сердца и легких),
боль в грудной клетке (похожая на возникающую при острой ишемии миокарда, а также появляющаяся при плеврите),
кашель (возможно кровохарканье),
сердцебиение, в тяжелых случаях потеря сознания;
при осмотре наиболее характерны тахикардия, тахипноэ,
трескучие хрипы в легких (несоответствие выраженных проявлений дыхательной недостаточности и скудной аускультативной картины в легких),
цианоз, набухание вен шеи, гипотония и шок.