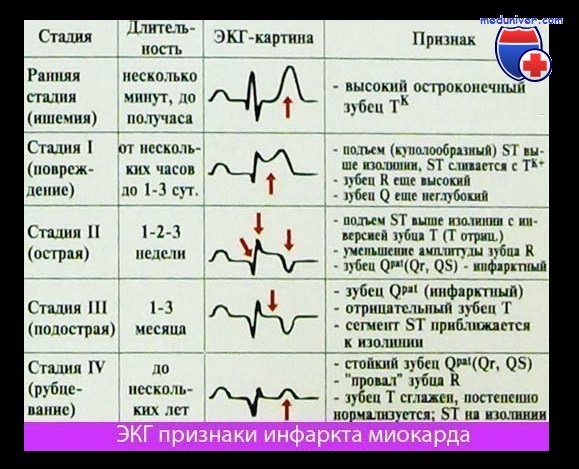
Миоглобин при инфаркте миокарда
Признаки неосложненного инфаркта (продолжение)
Резорбционно-некротический синдром является одним из основных проявлений острого периода инфаркта миокарда. Он обусловлен резорбцией некротических масс и развитием асептического воспаления в зоне некроза.
Важнейшие признаки резорбционно-некротического синдрома: повышение температуры тела; лейкоцитоз; увеличение СОЭ; появление «биохимических признаков воспаления»; появление в крови биохимических маркеров гибели кардиомиоцитов.
Подъем температуры тела обычно отмечается на 2—3-й день, она достигает величины 37,1—37,9 °С, иногда превышает 38°С. Длительность повышения температуры тела около 3—7 дней, при обширном трансмуральном инфаркте миокарда лихорадка может продолжаться до 10 дней. Более продолжительный субфебрилитет может свидетельствовать о развитии осложнений — тромбэндокардита, пневмонии, перикардита, или о затяжном течении инфаркта миокарда. Величина температуры тела и длительность ее повышения в определенной мере зависят от обширности некроза и возраста больных. При распространенном инфаркте миокарда и более молодом возрасте повышение температуры тела более значительное и продолжительное, чем при мелкоочаговом инфаркте и у лиц пожилого возраста. При осложнении инфаркта кардиогенным шоком температура тела может оказаться даже сниженной.
Повышение количества лейкоцитов в крови при данном заболевании обусловлено развитием асептического воспаления в зоне некроза и повышением глюкокортикоидной функции надпочечников. Лейкоцитоз развивается уже через 3—4 ч, достигает максимума на 2—4-й день и сохраняется около 3—7 дней. Более длительное сохранение лейкоцитоза свидетельствует о затяжном течении инфаркта, появлении новых очагов некроза, развитии осложнений, присоединении пневмонии. Обычно количество лейкоцитов повышается до 10—12 х 109/л, при распространенном и трансмуральном инфаркте — до 15 х 109/л и даже выше. Лейкоцитоз более 20 х 109/л обычно является неблагоприятным прогностическим фактором. Лейкоцитоз сопровождается сдвигом лейкоцитарной формулы влево. В первые дни болезни можно отметить полное исчезновение из крови эозинофилов, в дальнейшем, по мере улучшения состояния больного, количество эозинофилов в крови нормализуется.
Основным фактором, определяющим увеличение СОЭ, является белковый состав крови. Увеличение в крови количества белковых молекул снижает отрицательный заряд, способствующий отталкиванию эритроцитов и поддержанию их во взвешенном состоянии. Наибольшее влияние на увеличение СОЭ оказывают фибриноген, иммуноглобулины, гаптоглобин. Увеличение СОЭ отмечается со 2— 3-го дня, достигает максимума между 8—12-м днем, затем постепенно снижается, и чёрез 3—4 недели СОЭ нормализуется. Характерным при инфаркте миокарда считается феномен «ножниц» между лейкоцитозом и СОЭ: в конце 1-й—начале 2-й недели лейкоцитоз начинает снижаться, а СОЭ возрастает.
При инфаркте миокарда в крови возрастает уровень неспецифических показателей некроза и асептического воспаления, получивших образное название «биохимических маркеров воспаления». Речь идет о повышении содержания в крови фибриногена, серомукоида, гаптоглобина.
Появление в крови биохимических маркеров гибели кардиомиоцитов. При инфаркте миокарда из кардиомиоцитов выходят различные ферменты, белковые молекулы — компоненты мышечных волокон. Они поступают в межклеточную жидкость, оттекают от сердца по лимфатическим путям и далее поступают в кровь, являясь, таким образом, маркерами некроза миокарда. К маркерам гибели кардиомиоцитов относятся ферменты АсТ, ЛДГ, креатинфосфокиназа (КФК), гликогенфосфорилаза (ГФ), а также миоглобин, миозин, кардиотропонины. Указанные вещества поступают в кровь при некрозе не только миокарда, но и скелетной мускулатуры. От момента гибели кардиомиоцитов до появления маркеров в крови проходит определенный период, характерный для каждого маркера. Длительность данного периода зависит от величины белковых молекул-маркеров, обширности и продолжительности некроза миокарда. Вначале повышается концентрация в крови миоглобина, тропонина Т, далее — КФК, ее изофермента КФК-МВ, АсТ; позже увеличивается уровень в крови ЛДГ и ее изофермента ЛДГ-1.
Другой характерной особенностью маркеров гибели кардиомиоцитов является характерная для каждого маркера динамика повышения и снижения его концентрации. Объясняется это тем, что миокард постоянно сокращается — это приводит к быстрой элиминации белков-маркеров из участка некроза, а затем и к полному вымыванию этих белков в кровь.
Определение содержания в крови миоглобина. Миоглобин — гемсодержащий хромопротеид, представляющий собой легкую цепь миозина. Миоглобин транспортирует кислород в скелетной мускулатуре и миокарде, он идентичен в миоцитах скелетных мышц и кардиомиоцитах, Миоглобин постоянно присутствует в плазме крови в связанном с белками состоянии. Содержание миоглобина в крови в норме составляет: у мужчин — 22— 66 мкг/л, у женщин — 21—49 мкг/л или 50—85 нг/мл. При повреждении миокарда или скелетной мускулатуры миоглобин поступает в кровь и затем выделяется с мочой.
Кинетика миоглобина при инфаркте миокарда
1) Повышение содержания миоглобина в крови начинается через 2—3 ч;
2) максимальный уровень миоглобина в крови наблюдается через 6—10 ч от начала инфаркта;
3) длительность повышения содержания миоглобина в крови составляет 24—32 ч.
Чувствительность миоглобинового теста колеблется от 50 до 100%. Уровень миоглобина в крови может повышаться при инфаркте в 10—20 раз. Повторное повышение уровня миоглобина в крови на фоне уже наступающей нормализации может указывать на расширение зоны некроза или образование новых некротических очагов.
Определение содержания в крови легких и тяжелых цепей миозина. В миофибриллах содержатся белки миозин, актин, актомиозин, тропомиозин, тропонин, а— и в-актинин. Все перечисленные белки связаны с сократительной функцией мышц.
Определение активности общей КФК в сыворотке крови. КФК катализирует обратимое фосфорилирование креатина с участием АДФ. Наибольшее количество КФК содержится в сердечной мышце, скелетной мускулатуре, менее богаты этим ферментом головной мозг, щитовидная железа, матка, легкие.
Содержание в сыворотке крови общей КФК в норме составляет 10-195 МЕ/л.
Аспартатаминотрансфераза и лактатдегидрогеназа при инфаркте миокарда. Миоглобин и тропонины при коронарном синдроме
Хотя содержание аспартатаминотрансферазы (АсАТ) в сердце и наибольшее из всех внутренних органов, этот фермент содержится также в мозге, лёгких, скелетных мышцах, почках, печени и в других органах и тканях. Поэтому повышение активности АсАТ в крови — чувствительный, но недостаточно специфичный маркер поражения миокарда. Большинство лабораторий отказываются от его определения в связи с доступностью и информативностью определения КФК, не говоря уже о тех случаях, когда есть возможность определять кардиоспецифические тропонины.
Активность в крови лактатдегидрогеназы (ЛДГ) возрастает при инфаркте миокарда медленнее и остаётся повышенной дольше, чем КФК либо её МВ-фракции. Это полезный тест для ретроспективной диагностики инфаркта миокарда, когда больной поступает в стационар спустя сутки — неделю от начала развития коронарной катастрофы. Правда, во многих лабораториях с этой целью всё чаще используют определение кардиоспецифических тропонинов.
Подъём общей ЛДГ не является специфичным при поражении миокарда. Общая активность ЛДГ в крови может возрастать при острой и хронической мышечной патологии, тромбоэмболии лёгочной артерии, шоке любой этиологии, мегалобластной анемии, лейкозе, патологии печени и почек, а также при ряде других заболеваний. Говоря об изоферментах ЛДГ, напомним, что ЛДГ1 находится преимущественно в сердце и почках, тогда как ЛДГ4 и ЛДГ5 — в печени и скелетной мускулатуре. При гемолизе можно получить завышенные значения ЛДГР так как этот изофермент содержится и в эритроцитах.
Миоглобин — ранний маркер поражения миокарда — появляется в плазме крови в первые часы после развития инфаркта мышцы сердца. Однако интерпретация результатов определения миоглобина затруднена из-за неспецифичности этого маркера (он содержится в скелетной мускулатуре). Иными словами, при неинформативной ЭКГ нельзя диагностировать инфаркт миокарда, основываясь только на подъёме уровня миоглобина в крови. Этот результат следует «подкрепить» аналогичными сдвигами концентрации МВ-фракции КФК либо кардиоспецифических тропонинов.

Тропонины — это регуляторные белки мышечного сокращения. В сердце присутствует три их вида: С («си»), I («ай»), Т («ти»). Тропонин С, который есть не только в кардиомиоцитах, но и в гладкомышечных волокнах, не подходит для диагностики повреждения миокарда. С этой целью используют определение в крови тропонина I либо Т. Хотя незначительное количество последнего и может присутствовать в скелетной мускулатуре, считается, что в крови используемые в настоящее время тесты его не определяют.
Определение тропонинов повышает чувствительность диагностики повреждения миокарда. Образно говоря, этот тест позволяет определить гибель «считанных» кардиомиоцитов. В клиническом отношении это и хорошо, и плохо. Хорошо, так как позволяет подтвердить развитие даже самого мелкоочагового инфаркта миокарда или же выделить подгруппу с неблагоприятным прогнозом среди больных нестабильной стенокардией. У части последних длительность временной обтурации коронарной артерии оказывается достаточной для развития некроза кардиомиоцитов без характерных для инфаркта изменений на ЭКГ и/или подъёма КФК. Определение кардиоспецифичных тропонинов у больных нестабильной стенокардией служит мерилом нестабильности бляшки.
Плохо потому, что у пациентов с сердечной недостаточностью и/или гипертрофией миокарда на фоне артериальной гипертензии также может повышаться уровень кардиоспецифических тропонинов в крови без развития инфаркта миокарда. Это, естественно, осложняет диагностику инфаркта миокарда у данного контингента больных. Отметим ещё раз, что подъём уровня тропонинов крови — свидетельство поражения кардиомиоцитов любого генеза (токсического, воспалительного, электрического — при кардиоверсии, термического — при абляции) и вовсе не обязательно ишемического. Динамика подъёма тропонинов в плазме крови при инфаркте миокарда сходна с таковой МВ-фракции КФК.
— Вернуться в оглавление раздела « Кардиология. «
Оглавление темы «Причины и диагностика инфаркта миокарда»:
Миоглобин
Миоглобин является железосодержащим белком клеток мышц.
Миоглобин выполняет приблизительно те же функции, что и гемоглобин эритроцитов в крови, то есть транспортирует кислород в мышцах и в сердечных мышцах. При инфаркте миокарда миоглобин попадает в кровь и быстро выводится почками, то же самое происходит при повреждении мышц скелета.
Через два или три часа после появления боли в сердце при инфаркте миокарда наблюдается повышение уровня миоглобина в крови, высокий уровень миоглобина в крови наблюдается приблизительно двое суток. Это самый первый маркер инфаркта миокарда. Степень его повышения зависит от площади поражения сердечной мышцы. За три – шесть часов до повышения уровня креатинкиназы наблюдается пик повышения концентрации миоглобина.
Другие маркеры инфаркта миокарда достигают своего пика приблизительно через двенадцать — девятнадцать часов.
Белок миоглобин самый недолговечный маркер инфаркта миокарда, он нормализуется за двадцать четыре часа и в этом его высокая диагностическая ценность. Высокий уровень миоглобина после острого приступа инфаркта миокарда свидетельствует о развитии осложнений, о том, что зона инфаркта расширяется.
Если повышение уровня миоглобина происходит на фоне нормализации состояния, это свидетельствует о том, что образуются новые некротические очаги. Белок миоглобин самый ранний и практически единственный маркер повторного инфаркта миокарда. Становится ясно, что при приступе инфаркта миокарда особенно важно вести наблюдение за изменением концентрации уровня миоглобина в крови в течении пяти дней с начала острого приступа. Подходящим для диагностики считается только количественное определение уровня концентрации миоглобина в крови.
Высокое диагностическое значение имеет маркер миоглобин при подозрении на инфаркт миокарда, подозрения снимаются после получения двух отрицательных результатов определения белка миоглобина.
При обширных травмах, тяжелом электрошоке, ожогах, артериальной окклюзии и ишемией мышц, повреждении мышц скелета, особенно важно определить уровень миоглобина в крови. Очень часто такие травмы сопровождаются острой почечной недостаточностью.
Наблюдение за концентрацией миоглобина в крови также является важным для спортсменов, таким образом, оценивается тренированность их мышц. Повышение уровня миоглобина здесь свидетельствует о мышечном перенапряжении спортсмена.
Миоглобин при инфаркте миокарда показатели
Хотя содержание аспартатаминотрансферазы (АсАТ) в сердце и наибольшее из всех внутренних органов, этот фермент содержится также в мозге, лёгких, скелетных мышцах, почках, печени и в других органах и тканях. Поэтому повышение активности АсАТ в крови — чувствительный, но недостаточно специфичный маркер поражения миокарда. Большинство лабораторий отказываются от его определения в связи с доступностью и информативностью определения КФК, не говоря уже о тех случаях, когда есть возможность определять кардиоспецифические тропонины.
Активность в крови лактатдегидрогеназы (ЛДГ) возрастает при инфаркте миокарда медленнее и остаётся повышенной дольше, чем КФК либо её МВ-фракции. Это полезный тест для ретроспективной диагностики инфаркта миокарда, когда больной поступает в стационар спустя сутки — неделю от начала развития коронарной катастрофы. Правда, во многих лабораториях с этой целью всё чаще используют определение кардиоспецифических тропонинов.
Подъём общей ЛДГ не является специфичным при поражении миокарда. Общая активность ЛДГ в крови может возрастать при острой и хронической мышечной патологии, тромбоэмболии лёгочной артерии, шоке любой этиологии, мегалобластной анемии, лейкозе, патологии печени и почек, а также при ряде других заболеваний. Говоря об изоферментах ЛДГ, напомним, что ЛДГ1 находится преимущественно в сердце и почках, тогда как ЛДГ4 и ЛДГ5 — в печени и скелетной мускулатуре. При гемолизе можно получить завышенные значения ЛДГР так как этот изофермент содержится и в эритроцитах.
Миоглобин — ранний маркер поражения миокарда — появляется в плазме крови в первые часы после развития инфаркта мышцы сердца. Однако интерпретация результатов определения миоглобина затруднена из-за неспецифичности этого маркера (он содержится в скелетной мускулатуре). Иными словами, при неинформативной ЭКГ нельзя диагностировать инфаркт миокарда, основываясь только на подъёме уровня миоглобина в крови. Этот результат следует “подкрепить” аналогичными сдвигами концентрации МВ-фракции КФК либо кардиоспецифических тропонинов.
Тропонины — это регуляторные белки мышечного сокращения. В сердце присутствует три их вида: С (“си”), I (“ай”), Т (“ти”). Тропонин С, который есть не только в кардиомиоцитах, но и в гладкомышечных волокнах, не подходит для диагностики повреждения миокарда. С этой целью используют определение в крови тропонина I либо Т. Хотя незначительное количество последнего и может присутствовать в скелетной мускулатуре, считается, что в крови используемые в настоящее время тесты его не определяют.
Определение тропонинов повышает чувствительность диагностики повреждения миокарда. Образно говоря, этот тест позволяет определить гибель “считанных” кардиомиоцитов. В клиническом отношении это и хорошо, и плохо. Хорошо, так как позволяет подтвердить развитие даже самого мелкоочагового инфаркта миокарда или же выделить подгруппу с неблагоприятным прогнозом среди больных нестабильной стенокардией. У части последних длительность временной обтурации коронарной артерии оказывается достаточной для развития некроза кардиомиоцитов без характерных для инфаркта изменений на ЭКГ и/или подъёма КФК. Определение кардиоспецифичных тропонинов у больных нестабильной стенокардией служит мерилом нестабильности бляшки.
Плохо потому, что у пациентов с сердечной недостаточностью и/или гипертрофией миокарда на фоне артериальной гипертензии также может повышаться уровень кардиоспецифических тропонинов в крови без развития инфаркта миокарда. Это, естественно, осложняет диагностику инфаркта миокарда у данного контингента больных. Отметим ещё раз, что подъём уровня тропонинов крови — свидетельство поражения кардиомиоцитов любого генеза (токсического, воспалительного, электрического — при кардиоверсии, термического — при абляции) и вовсе не обязательно ишемического. Динамика подъёма тропонинов в плазме крови при инфаркте миокарда сходна с таковой МВ-фракции КФК.
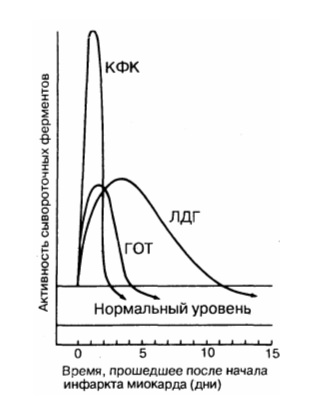 Динамика сывороточных ферментов после типичного инфаркта миокарда.
Динамика сывороточных ферментов после типичного инфаркта миокарда.
КФК – креатинфосфокиназа; ЛДГ – лактатдегидрогеназа; ГОТ – глутаматрксалоацетаттрансаминаза. 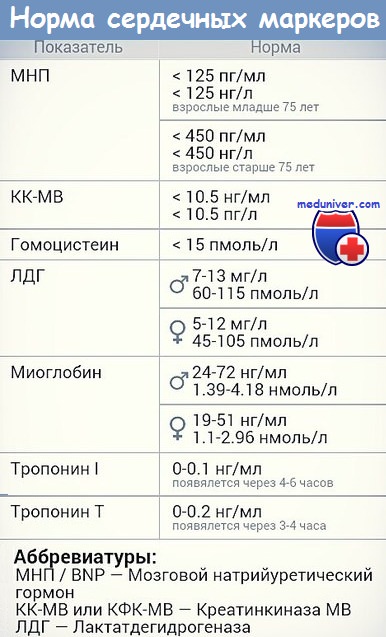
Видео урок изменений в анализе крови при инфаркте миокарда
– Вернуться в оглавление раздела “Кардиология.”
Миоглобин при инфаркте миокарда
При инфаркте миокарда (ИМ) в результате некроза клеток сердечной мышцы в кровеносное русло попадают содержащиеся в них ферменты и белки. По их наличию, времени появления и концентрации в плазме крови можно оценить ущерб, нанесенный сердечной мышце. Эти сведения дополняют данные ЭКГ и помогают в ранней диагностике ИМ, что позволяет своевременно избрать правильную тактику лечения.
Идеальный биохимический маркер должен обладать наивысшей специфичностью и чувствительностью в отношении некроза миокарда, в течение короткого времени после начала симптомов ИМ достигать в крови диагностически значимого уровня, этот уровень должен сохраняться в течение многих дней. В настоящее время маркера, полностью отвечающего всем этим требованиям, не существует, поэтому для диагностики ИМ рекомендуется параллельно использовать два маркера — «ранний» и «поздний». Содержание «раннего» маркера при ИМ диагностически значимо повышается в крови в первые часы заболевания, «поздний» —достигает диагностически значимого уровня только через 6—9 ч, но обладает высокой специфичностью в отношении некроза миокарда.
Ранние маркеры некроза миокарда:
МВ-КФК (сердечная форма креатинфосфокиназы — КФК)
Сердечная форма белка, связывающего жирные кислоты (сБСЖК)
Поздние маркеры некроза миокарда:
Сердечные тропонины I и Т
Среди множества биохимических маркеров, которые могут менять свою концентрацию в плазме крови при ИМ, наиболее кардиоспецифическими являются тропонины, МВ-фракция креатенинфосфокиназы (КФК-МВ) и миоглобулин, которые и представляют наибольшую диагностическую ценность.
Тропонин — является ферментом «быстрого реагирования», поскольку попадает в периферический кровоток из зоны некроза уже в первые часы повреждения миокарда. Тропонины Т и I присутствуют только в клетках миокарда, поэтому повышение их концентрации в крови является достоверным признаком ИМ и показателем его распространенности. Отрицательный тропониновый тест вначале сердечного приступа и через 12 часов позволяет исключить у больного ИМ и диагностировать нестабильную стенокардию. Даже незначительное повышение уровня тропонинов в периферической крови через 6-12 часов после болевого приступа расценивается как признак ишемии миокарда ведущей к некрозу и позволяет выявить ИМ без явных клинических симптомов и ЭКГ-признаков заболевания.
МВ-фракция креатенинфосфокиназы (МВ-КФК) содержится преимущественно в клетках миокарда, но в небольшом количестве присутствует и в скелетных мышцах, поэтому активность этого фермента в крови может повышаться при повреждении не только сердечной мышцы, но и других мышечных групп. Судить о повреждении миокарда на фоне сердечного приступа позволяет нарастание активности МВ-КФК в динамике. Для диагностики ИМ в первые сутки от начала сердечного приступа ее определяют 2-3 раза каждые 8 часов. Три отрицательных результата позволяют исключить ИМ, а нарастание концентрации этого фермента в крови с высокой долей вероятности свидетельствует об ИМ. Уровень активности MB — КФК позволяет определить величину инфаркта миокарда и тяжесть заболевания.
Миоглобин — очень ранний и чувствительный, но менее специфичный маркер ИМ, поскольку содержание этого мышечного белка в крови может увеличиваться и по другим причинам. Миоглобин при сердечном приступе появляется в крови еще до формирования очага некроза, на стадии выраженного ишемического повреждения сердечной мышцы. Повышение уровня миоглобина в 10 раз и больше указывает на некроз мышечных клеток.
Лактатдегидрогеназа (ЛДГ) — фермент, принимающий участие в реакциях гликолиза, катализируя превращение лактата в пируват, при этом образуется NADH. ЛДГ имеет пять изо-энзимов. В сердечной мышце содержится преимущественно изоэнзим ЛДГ-1. При ИМ концентрация ЛДГ начинает превышать нормальный уровень через 14—48 ч после начала симптомов, достигает максимального значения на 3—6-е сутки заболевания и возвращается к норме на 7—14-е сутки болезни. ЛДГ-1 была обнаружена также в эритроцитах, почках, мозге, желудке, повышение концентрации этого белка в крови больных далеко не всегда связано с некрозом миокарда. Отношение ЛДГ-1/ЛДГ-2, превышающее 0,76, обладает 90% специфичностью при выявлении некроза миокарда. Это соотношение может увеличиваться и в случае отсутствия ИМ, если у больного имеются массивный гемолиз, мегалобластическая анемия, распространенное повреждение скелетных мышц, тяжелое заболевание печени. Из-за позднего повышения концентрации ЛДГ в сыворотке крови этот маркер не применяется для ранней диагностики ИМ и суждения об успехе тромболитической терапии, однако ЛДГ длительно использовалась для диагностики ИМ в поздние сроки заболевания.
Аспартатаминотрансфераза (АсАТ) – фермент, который катализирует преобращение оксалоацетата в аспартат, перенося NH3 на первую молекулу. Вторым продуктом реакции является α-кетоглутарат. Реакция играет важную роль в высвобождении NH3 из аминокислот, который затем перерабатывается в цикле мочевины, так как аспартат, полученный в процессе реакции, нужен для образования аргининосукцината. У больных ИМ уровень АсАТ превышает норму через 8—12 ч после начала боли, достигает максимального значения к 24—З6-му часу и возвращается к норме за 3—4 дня. Большое количество этого фермента содержится в тканях печени, что сильно снижает его специфичность в отношении некроза миокарда. АсАТ неудобна как для ранней, так и для поздней диагностики ИМ, она используется только в сочетании с более чувствительными и специфичными маркерами. Низкая специфичность в отношении некроза миокарда послужила причиной того, что использование этого маркера, как и ЛДГ, для диагностики ИМ в настоящее время также признано нецелесообразным..
Повышение АСТ, превышающее повышение АЛТ, характерно для повреждения сердечной мышцы; если же показатель АЛТ выше, чем АСТ, то это, как правило, свидетельствует о разрушении клеток печени.
Неспецифическая реакция на повреждение миокарда включает нейтрофильный лейкоцитоз (появляется через несколько часов после окклюзии и длится 3-7 сут, число лейкоцитов достигает 12000-15000 в мкл). СОЭ повышается медленнее, достигает пика в 1-ю неделю и часто остается повышенной в течение 1-2 нед.
сБСЖК по последовательности аминокислот идентичен БСЖК, содержащемуся в поперечнополосатой мышечной ткани скелетных мышц, однако представлен в скелетной мускулатуре в минимальном количестве. Максимальное количество сБСЖК находится в ткани миокарда — 0,5 мг/г. Единственная мышца, в которой имеется относительно большое количество сБСЖК, — это диафрагма (примерно 25% от содержания в ткани миокарда). Некоторое количество сБСЖК содержится в тканях аорты, и можно предположить, что содержание его повышается, в крови при расслаивающей аневризме аорты. Так как сБСЖК в основном свободно расположен в цитоплазме клеток, в случае повреждения клеточной мембраны кардиомиоцита он быстро попадает в кровоток. В крови здоровых людей циркулирует небольшое количество сБСЖК.
Миоглобин при инфаркте миокарда
Хотя содержание аспартатаминотрансферазы (АсАТ) в сердце и наибольшее из всех внутренних органов, этот фермент содержится также в мозге, лёгких, скелетных мышцах, почках, печени и в других органах и тканях. Поэтому повышение активности АсАТ в крови — чувствительный, но недостаточно специфичный маркер поражения миокарда. Большинство лабораторий отказываются от его определения в связи с доступностью и информативностью определения КФК, не говоря уже о тех случаях, когда есть возможность определять кардиоспецифические тропонины.
Активность в крови лактатдегидрогеназы (ЛДГ) возрастает при инфаркте миокарда медленнее и остаётся повышенной дольше, чем КФК либо её МВ-фракции. Это полезный тест для ретроспективной диагностики инфаркта миокарда, когда больной поступает в стационар спустя сутки — неделю от начала развития коронарной катастрофы. Правда, во многих лабораториях с этой целью всё чаще используют определение кардиоспецифических тропонинов.
Подъём общей ЛДГ не является специфичным при поражении миокарда. Общая активность ЛДГ в крови может возрастать при острой и хронической мышечной патологии, тромбоэмболии лёгочной артерии, шоке любой этиологии, мегалобластной анемии, лейкозе, патологии печени и почек, а также при ряде других заболеваний. Говоря об изоферментах ЛДГ, напомним, что ЛДГ1 находится преимущественно в сердце и почках, тогда как ЛДГ4 и ЛДГ5 — в печени и скелетной мускулатуре. При гемолизе можно получить завышенные значения ЛДГР так как этот изофермент содержится и в эритроцитах.
Миоглобин — ранний маркер поражения миокарда — появляется в плазме крови в первые часы после развития инфаркта мышцы сердца. Однако интерпретация результатов определения миоглобина затруднена из-за неспецифичности этого маркера (он содержится в скелетной мускулатуре). Иными словами, при неинформативной ЭКГ нельзя диагностировать инфаркт миокарда, основываясь только на подъёме уровня миоглобина в крови. Этот результат следует «подкрепить» аналогичными сдвигами концентрации МВ-фракции КФК либо кардиоспецифических тропонинов.
Тропонины — это регуляторные белки мышечного сокращения. В сердце присутствует три их вида: С («си»), I («ай»), Т («ти»). Тропонин С, который есть не только в кардиомиоцитах, но и в гладкомышечных волокнах, не подходит для диагностики повреждения миокарда. С этой целью используют определение в крови тропонина I либо Т. Хотя незначительное количество последнего и может присутствовать в скелетной мускулатуре, считается, что в крови используемые в настоящее время тесты его не определяют.
Определение тропонинов повышает чувствительность диагностики повреждения миокарда. Образно говоря, этот тест позволяет определить гибель «считанных» кардиомиоцитов. В клиническом отношении это и хорошо, и плохо. Хорошо, так как позволяет подтвердить развитие даже самого мелкоочагового инфаркта миокарда или же выделить подгруппу с неблагоприятным прогнозом среди больных нестабильной стенокардией. У части последних длительность временной обтурации коронарной артерии оказывается достаточной для развития некроза кардиомиоцитов без характерных для инфаркта изменений на ЭКГ и/или подъёма КФК. Определение кардиоспецифичных тропонинов у больных нестабильной стенокардией служит мерилом нестабильности бляшки.
Плохо потому, что у пациентов с сердечной недостаточностью и/или гипертрофией миокарда на фоне артериальной гипертензии также может повышаться уровень кардиоспецифических тропонинов в крови без развития инфаркта миокарда. Это, естественно, осложняет диагностику инфаркта миокарда у данного контингента больных. Отметим ещё раз, что подъём уровня тропонинов крови — свидетельство поражения кардиомиоцитов любого генеза (токсического, воспалительного, электрического — при кардиоверсии, термического — при абляции) и вовсе не обязательно ишемического. Динамика подъёма тропонинов в плазме крови при инфаркте миокарда сходна с таковой МВ-фракции КФК.
 Динамика сывороточных ферментов после типичного инфаркта миокарда.
Динамика сывороточных ферментов после типичного инфаркта миокарда.
КФК — креатинфосфокиназа; ЛДГ — лактатдегидрогеназа; ГОТ — глутаматрксалоацетаттрансаминаза. 
Видео урок изменений в анализе крови при инфаркте миокарда
— Вернуться в оглавление раздела «Кардиология.»
Миоглобин – белок тканей, содержащий железо, «гемоглобин мышц». Молекула миоглобина состоит из полипептидной цепи и железосодержащего гема. Основная масса миоглобина находится в мышцах скелета и миокарде.
Миоглобин выполняет функции гемоглобина в мышечной ткани – насыщает её кислородом, участвует в тканевом дыхании. Миоглобин связывается с кислородом, образуя оксимиоглобин, и переносит его к скелетным мышцам. При недостатке кислорода во время интенсивной работы или спортивных тренировок кислород выходит из комплекса с миоглобином и участвует в синтезе АТФ (энергетического субстрата) в митохондриях клеток.
Повреждение клеток миокарда и скелетной мускулатуры или их некроз сопровождается выходом большого количества миоглобина в кровоток. При инфаркте миокарда существует прямая зависимость между размером очага некроза и концентрацией миоглобина в крови: чем больше очаг поражения, тем выше уровень миоглобина. Повышение миоглобина при инфаркте является одним из первых его признаков, поскольку оно регистрируется уже спустя два часа от начала болевого приступа, концентрация миоглобина может увеличиваться в несколько раз (до 10 раз) через 3-6 часов. Однако повышение миоглобина следует оценивать в комплексе с другими более специфичными для инфаркта миокарда ферментами.
Миоглобин быстро выводится почками, поскольку его молекула имеет небольшие размеры. Поэтому повышение его уровня в крови может отмечаться в течение нескольких часов, а затем начинается спад. При инфаркте миокарда без осложнений миоглобин возвращается к нормальным значениям уже через 24 часа после приступа. Поэтому повторное повышение его концентрации в крови указывает на рецидив инфаркта миокарда и расширение зоны некроза.
Повышение уровня миоглобина происходит и при массивном повреждении мышц скелета, к примеру, при краш-синдроме (синдроме длительного сдавления); при проведении электроимпульсной терапии; при воспалительных заболеваниях мышц.
Показания к выполнению анализа
Инфаркт миокарда, ранняя диагностика.
Повреждения скелетных мышц.
Подготовка к исследованию
От последнего приёма пищи до взятия крови временной промежуток должен быть более восьми часов.
Накануне исключить из рациона питания жирные продукты, не принимать спиртные напитки.
За 1 час перед взятием крови на анализ нельзя курить.
Не рекомендуется сдавать кровь сразу после выполнения флюорографии, рентгенографии, УЗИ, физиотерапевтических процедур.
Кровь на исследование сдают утром натощак, исключается даже чай или кофе.
Допустимо пить обычную воду.
За 20-30 минут до исследования пациенту рекомендован эмоциональный и физический покой.
Материал для исследования
Интерпретация результатов
Норма:
Повышение:
- Инфаркт миокарда.
- Интенсивная физическая нагрузка на мышцы скелета (спортивная тренировка).
- Проведение электроимпульсной терапии.
- Травмы скелетных мышц – синдром длительного сдавления.
- Судороги.
- Воспалительные заболевания мышц – миозиты.
- Ожоги.
- Длительный курс внутримышечных инъекций.
Снижение:
- Миастения (появление антител к миоглобину, циркулирующих в крови).
- Полимиозит.
- Ревматоидный артрит.
Выберите беспокоящие вас симптомы, ответьте на вопросы. Выясните, насколько серьезна ваша проблема и нужно ли обращаться к врачу.
Перед использованием информации, предоставляемой сайтом medportal.org, пожалуйста, ознакомьтесь с условиями пользовательского соглашения.
Пользовательское соглашение
Сайт medportal.org предоставляет услуги на условиях, описанных в настоящем документе. Начиная пользоваться веб-сайтом Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения до начала пользования сайтом, и принимаете все условия данного Соглашения в полном объеме. Пожалуйста, не пользуйтесь веб-сайтом, если Вы не согласны с данными условиями.
Описание услуги
Вся информация, размещённая на сайте, носит справочный характер, информация взята из открытых источников является справочной и не является рекламой. Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск лекарственных средств в данных, полученных от аптек в рамках соглашения между аптеками и сайтом medportal.org. Для удобства пользования сайтом данные по лекарственным средствам, БАД систематизируются и приводятся к единому написанию.
Сайт medportal.org предоставляет услуги, позволяющие Пользователю производить поиск клиник и другой информации медицинского характера.
Ограничение ответственности
Размещенная в результатах поиска информация не является публичной офертой. Администрация сайта medportal.org не гарантирует точность, полноту и (или) актуальность отображаемых данных. Администрация сайта medportal.org не несет ответственности за вред или ущерб, который Вы могли понести от доступа или невозможности доступа к сайту или от использования или невозможности использования данного сайта.
Принимая условия настоящего соглашения, Вы полностью понимаете и соглашаетесь с тем, что:
Информация на сайте носит справочный характер.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно заявленного на сайте и фактического наличия товара и цен на товар в аптеке.
Пользователь обязуется уточнить интересующую его информацию телефонным звонком в аптеку или использовать предоставленную информацию по своему усмотрению.
Администрация сайта medportal.org не гарантирует отсутствия ошибок и расхождений относительно графика работы клиник, их контактных данных – номеров телефонов и адресов.
Ни Администрация сайта medportal.org, ни какая-либо другая сторона, вовлеченная в процесс предоставления информации, не несет ответственности за вред или ущерб, который Вы могли понести от того, что полностью положились на информацию, изложенную на этом веб-сайте.
Администрация сайта medportal.org предпринимает и обязуется предпринимать в дальнейшем все усилия для минимизации расхождений и ошибок в предоставленной информации.
Администрация сайта medportal.org не гарантирует отсутствия технических сбоев, в том числе в отношении работы программного обеспечения. Администрация сайта medportal.org обязуется в максимально короткие сроки предпринять все усилия для устранения каких-либо сбоев и ошибок в случае их возникновения.
Пользователь предупрежден о том, что Администрация сайта medportal.org не несет ответственности за посещение и использование им внешних ресурсов, ссылки на которые могут содержаться на сайте, не предоставляет одобрения их содержимого и не несет ответственности за их доступность.
Администрация сайта medportal.org оставляет за собой право приостановить действие сайта, частично или полностью изменить его содержание, внести изменения в Пользовательское соглашение. Подобные изменения осуществляются только на усмотрение Администрации без предварительного уведомления Пользователя.
Вы подтверждаете, что ознакомились с условиями настоящего Пользовательского соглашения , и принимаете все условия данного Соглашения в полном объеме.
Рекламная информация, на размещение которой на сайте имеется соответствующее соглашение с рекламодателем, имеет пометку «на правах рекламы».
Миоглобин
Миоглобин – белок, который связывает кислород и поставляет его скелетным мышцам. Его концентрация в крови возрастает при повреждении скелетных мышц или миокарда.
Мкг/л (микрограмм на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 2-3 часов перед исследованием (можно пить чистую негазированную воду).
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Миоглобин – белок, который содержится в скелетной мускулатуре и сердечной мышце – миокарде. Использование запасенного О2 в мышечной ткани начинается при выраженном снижении парциального давления кислорода в мышцах. Он способен связывать кислород в мышечных клетках, что дает им энергию для сокращения. В норме миоглобина в крови настолько мало, что он не определяется лабораторными методами. При повреждении скелетных мышц или миокарда миоглобин в больших количествах попадает в кровоток. Он не является специфичным маркером повреждения миокарда, в отличие от креатинкиназы МВ и тропонина, однако реагирует на гибель мышечных клеток сердца одним из первых – через 1-2 часа его концентрация в крови увеличивается.
Миоглобин и гемоглобин относят к гемопротеинам, они содержат порфириновое производное – гем, который обеспечивает их красный цвет и способность взаимодействовать с О2. Гемоглобин ответственен за транспорт кислорода, а миоглобин – за его депонирование. Механизм действия обоих белков обуславливается строением гема, состоящего из двухвалентного железа и порфирина. Именно молекула гема отвечает за тропность белков к кислороду. Миоглобин связывает переносимый гемоглобином кислород, создавая депо О2. Когда в организме начинается кислородное голодание (после тяжелой физической нагрузки), он освобождает связанный кислород и “передает” его окислительным системам клеток, где запускается процесс окислительного фосфорилирования, в результате которого образуется необходимая для работы мышц энергия.
Миоглобин фильтруется почками и выводится из организма с мочой. Если происходит массивное повреждение мышц, например, в результате серьезной травмы, он начинает в больших количествах поступать в кровь и может повреждать почки, вызывая острую почечную недостаточность. При отсутствии воспалений или повреждений мышечной ткани он практически не фиксируется в крови. Это его свойство используется для уточнения диагноза “инфаркт миокарда”.
Для чего используется исследование?
Анализ на миоглобин, как правило, назначается вместе с другими маркерами повреждения сердечной мышцы, такими как креатинкиназа МВ, и используется для того, чтобы подтвердить или исключить инфаркт миокарда у пациентов с острой болью в сердце или другими симптомами.
Миоглобин начинает повышаться через 1-2 часа после повреждения миокарда, достигает своего пика через 8-12 часов и к концу дня обычно приходит в норму. Тропонин – “золотой стандарт” в определении инфаркта, так как он является более специфичным, однако преимущество миоглобина состоит в том, что он реагирует максимально рано, тем самым позволяя быстрее поставить диагноз. С другой стороны, необходимо понимать, что миоглобин может повышаться и без повреждения сердечной мышцы. Таким образом, отрицательный результат анализа на миоглобин исключает инфаркт, положительный – требует подтверждения тропонином.
Иногда тест на миоглобин необходим людям с серьезными травмами для того, чтобы определить вероятность поражения почек.
Когда назначается исследование?
Анализ на миоглобин назначается при подозрении на острый инфаркт миокарда. Кровь берут сразу при поступлении пациента в стационар и потом еще несколько раз через каждые 2-3 часа.
Такой тест обычно назначается вместе с другими маркерами повреждения сердечной мышцы, такими как креатинкиназа МВ и тропонин, что позволяет более уверенно судить о наличии или, напротив, отсутствии острого повреждения сердечной мышцы.
Кроме того, это исследование может понадобиться после массивных повреждений скелетной мускулатуры, чтобы оценить риск повреждения почек и острой почечной недостаточности.
Что означают результаты?
Референсные значения: 0 – 70 мкг/л.
Обычно содержание миоглобина в крови настолько несущественно, что даже не может быть измерено.
Повышение уровня миоглобина в крови говорит о недавнем повреждении скелетных или сердечной мышц. Назначение тропонина или креатинкиназы МВ позволяет уточнить причину повышения миоглобина. Если в течение 12 часов боли в грудной клетке повышения миоглобина не произошло, вероятность инфаркта миокарда крайне маловероятна.
Так как миоглобин, помимо сердца, содержится еще в скелетной мускулатуре, он может повышаться и в других ситуациях:
- синдром длительного сдавливания (краш-синдром) возникает в результате раздавливания или размозжения мышечной ткани, а также длительного прекращения кровотока по конечности;
- любые травмы;
- после хирургических операций;
- судороги любого происхождения;
- любые заболевания, приводящие к повреждению мышц: дерматомиозит, полимиозит, мышечная дистрофия и др.
Что может влиять на результат?
- Злоупотребление амфетаминами и алкоголем повышает уровень миоглобина.
- Так как миоглобин выводится через почки, его уровень может быть повышен при почечной недостаточности.
- Внутримышечные инъекции и физическая нагрузка не влияют на уровень миоглобина в крови.
- Повышенный уровень миоглобина – недостаточное основание для постановки диагноза “инфаркт миокарда”. Необходима комплексная оценка состояния пациента, которую может провести только врач. При этом учитывается характер болевого синдрома, история развития заболевания, ЭКГ, результаты других лабораторных и инструментальных обследований.
- В норме миоглобин не определяется в моче, настолько его в ней мало. Если уровень миоглобина повышается так, что его становится возможным измерить, то это указывает на вероятность почечной недостаточности.
Миоглобин: определение, норма, функции, концентрация и её изменения

© Автор: З. Нелли Владимировна, врач лабораторной диагностики НИИ трансфузиологии и медицинских биотехнологий, специально для СосудИнфо.ру (об авторах)
Мышечный гемоглобин? Что это такое? До сих пор многие слышали только о том железосодержащем белке, который находится в эритроцитах, доставляет кислород в органы и ткани, забирает углекислый газ и называется гемоглобином крови.
Миоглобин чаще связывают с дыханием морских млекопитающих, которые способны подолгу пребывать под водой и каким-то образом обеспечивать нормальную жизнедеятельность своего организма. Оказывается, такие способности имеют прямое отношение к присутствующему у этих животных в большом количестве белку – миоглобину. Есть этот белок и в человеческом организме, при необходимости (большая потребность мышц в О2) он может связывать до 14% полученного через легочное дыхание кислорода.
Миоглобин – краткосрочное депо кислорода
Миоглобин – это содержащий двухвалентное железо белок, и, хотя его гем, в принципе, идентичен гему гемоглобина эритроцитов, белковая часть (глобин) имеет существенные отличия (полипептидная цепь). Это понятно – он немного по-другому работает: не носится по организму с током крови, а запасает кислород, образуя оксимиоглобин, и насыщает им мышечные ткани, тем самым обеспечивая тканевое (внутреннее) дыхание.
Содержание миоглобина в крови мужчин и женщин несколько разнится. Показатели нормы для лиц мужского пола составляют от 19 до 92 мкг/л, тогда как у женщин эти значения ниже: норма – от 12 до 76 мкг/л.
Какое количество кислорода потребует ткань – зависит от того, в каком функциональном состоянии находятся ее клетки. Когда человек пребывает в спокойном состоянии, то кислород, поступающий в организм во время внешнего дыхания, начнет интенсивно поглощаться сердечной мышцей, серым веществом головного мозга, печеночной паренхимой, корковым веществом почек. И только одна ткань способна отложить кислород про запас – мышечная, поскольку только она обладает специальной депонирующим гемопротеином, называемым миоглобином.
Еще о норме
Для определения миоглобина в организме подходят такие биологические жидкости, как сыворотка, плазма крови и моча. Эти материалы должны быть свежеполученными или хранившимися при низкой температуре (-25°С) не более 2 лет.

Нельзя производить забор анализа после еды (от приема пищи до исследования должно пройти не менее 8 часов), пациенту запрещают разного рода напитки (чай, кофе, сок), разрешают пить только чистую воду. За час до взятия биологического материала больному настоятельно рекомендуют не курить, а за полчаса – исключить всякую физическую и эмоциональную активность (данный анализ «любит» спокойное состояние). Кроме этого, не желательно сдавать кровь сразу после рентгенографического обследования, УЗ-диагностики, а тем более, после лечебных процедур типа электроимпульсной терапии.
Показатели нормы могут увеличиваться в зависимости от использования различных лабораторных методов:
- Иммунонефелометрического теста;
- Радиоиммунологического анализа (РИА);
- Иммунофлюоресцентного исследования.
Однако, даже не глядя на разную чувствительность тестов, количество миоглобина обычно не превышает значения от 65 до 80 мкг/л, а норма (еще раз напомним) составляет:
- Для мужчин – 19 – 92 мкг/л (среднее – 49 ± 17 мкг/л);
- Для женщин – 12 – 76 мкг/л (среднее – 35 ± 14 мкг/л);
- В моче концентрация миоглобина – менее 20 мкг/л, как правило, у здорового человека любого пола он вообще не определяется.
Тест, определяющий уровень «гемоглобина мышц» назначают при подозрении на поражение кардиомиоцитов и/или клеток скелетных мышц.
Как он работает?
При значительных физических нагрузках, например, в период напряженных спортивных тренировок или участия в ответственных соревнованиях, кислород покидает мышечный гемоглобин и направляется в митохондрии клеток, чтобы принять участие в выработке универсального источника энергии – аденозинтрифосфата (АТФ), в котором в такие моменты организм нуждается особенно.
Миоглобин обладает уникальными способностями: он связывает гемоглобин обратимо, создавая своеобразный буфер, 1 его грамм может присоединить до 1,34 мл О2 и отложить до будущих, но очень коротких, времен. Если вдруг по каким-либо причинам сердечная мышца лишается поступления кислорода, то это количество миоглобина сумеет обеспечить дыхательный процесс до 4 секунд. В такие моменты (нарушение кровообращения в миокарде или систола) в мышце сердца связанный с кислородом гемопротеин не допустит прекращения окислительно-восстановительных реакций в местах сниженного кровотока и создаст условия для обеспечения полноценного хода этих процессов. Правда, помочь миоглобин может только в течение короткого срока, поскольку является кратковременным депо.

Повреждение кардиомиоцитов (клеток миокарда) или миоцитов скелетных мышц влечет выход больших количеств «мышечного гемоглобина» в кровеносное русло.
Инфаркт миокарда является показательным примером зависимости уровня миоглобина в крови от объема очага поражения (чем больше очаг, тем выше содержание тканевого хромопротеина – миоглобина). Определение миоглобина через пару часов после появления болевых ощущений важно, поскольку здесь повышение уровня этого белка дает основание судить не только о наличии инфаркта миокарда, но и степени поражения сердечной мышцы. Следующим биохимическим анализом, указывающим на инфаркт миокарда, будет определение креатинкиназы, а, в частности – ее изоферментного спектра (МВ-фракция).
Повышенные и пониженные концентрации «гемоглобина мышц»
Физиологически повышенный уровень миоглобина в крови наблюдается при интенсивной физической нагрузке, значительном напряжении мышечного аппарата при спортивных тренировках и состязаниях и после проведения электроимпульсной терапии.
Патологическое повышение отмечается при некоторых заболеваниях:
- Инфаркте миокарда (увеличение содержания данного гемопротеина, как правило, предшествует возрастанию активности фермента креатинкиназы). Рост значений миоглобина носит преходящий характер, поскольку наблюдать его можно через полчаса – час вслед за наступлением болевого синдрома при ИМ (и еще в течение 2 – 3 суток после его возникновения);
- Выраженной почечной недостаточности с уремическим синдромом;
- Воспалительных процессах, протекающих непосредственно в мышцах;
- Травмах (сюда можно отнести и инъекции лекарственных растворов в мышцу);
- Глубоких термических и химических ожогах;
- Судорогах.
Снижается уровень миоглобина в крови только при патологических состояниях, например, таких, как:
- РА (ревматоидный артрит);
- Полимиозит (системное воспалительное заболевание мышечной ткани);
- Миастения (повышение содержания «мышечного гемоглобина» связано с наличием в крови циркулирующих антител непосредственно к этому белку).

Как указывалось выше, в норме миоглобин в моче почти не встречается, хотя и существуют допустимые значения этого белка в данном биологическом материале. Его появление или превышение установленного показателя (20 мкг/л) обнаруживается в следующих случаях:
- Повреждения сердечной (инфаркт миокарда) или скелетных мышц;
- Вторичной токсической миоглобинурии;
- Глубоких термических или химических ожогов;
- Алкогольной интоксикации;
- Отравления отдельными видами рыбы;
- Значительного напряжения скелетных мышц, например, при занятиях спортом;
- Краш-синдрома (травматический токсикоз, развивающийся в мышечных тканях) с большим распадом мышечной массы;
- Поражений почек.
Следует отметить, что содержание миоглобина в последней биологической жидкости (моче) целиком зависит от функции почек, что следует учитывать при назначении и определении данного белка.
Видео: познавательная информация о миоглобине
Миоглобин и методы его определения в крови
Миоглобин — это особое белковое образование, которое находится в мышечной ткани, в том числе он локализуется и в сердечной мышце.
Он, так же как и гемоглобин, имеет гем, который связывается с цепочкой из аминокислот. Данное вещество относится к группе хромапротеинов и по своей структуре мономерен, так как состоит всего лишь из одной цепочки.
Что представляет собой это вещество?
В настоящий момент были исследованы следующие структуры миоглобина:
- Первичная — состоит из одной цепочки полипептидов, который представляют собой остатки аминокислот.
- Вторичная — в этом виде ¾ цепочки имеет вид а-спиральной конформации;
- Третичная — вторичная спираль, которая сворачивается в глобулу.
Вторичная и третичная разновидность миоглобина была впервые открыта в 60-х годах прошлого века. Для выявления последнего вида использовался рентгеновский анализ.
Миоглобин и гемоглобин имеют определенное сходство по многим параметрам. Они оба являются белками, которые принимают участие в процессах обмена кислородом путем его переноса в тканевые структуры.
Миоглобин обеспечивает запасы кислорода в мышечной ткани, и при необходимости высвобождает его при возникновении острой потребности и для получения энергии. Все эти процессы создают бесперебойную работу мышц в различных условиях.

По структуре миоглобин и гемоглобин несколько отличаются друг от друга. Миоглобин имеет более простое строение, так как является мономером, а гемоглобин — это полимер.
Последний еще выполняет работу по поддержанию pH крови, а миоглобин не может забирать в легких кислород и переносить его на периферию. Его более простая аминокислотная цепочка связывается с кислородом проще, но труднее происходит отдача. Таким образом, миоглобин отвечает за процессы внутреннего, или тканевого дыхания.
Этот белок, так же как и гемоглобин, когда проникает в кровь в своем свободном состоянии, является очень токсичным. В кровь он проникает в результате травмы с разрывом мышц, или инфаркта миокарда.
При этом за выведение миоглобина отвечают почки, но поскольку он высокомолекулярен, то благодаря ему начинается закупорка канальцев и часть почечной паренхимы подвергается некротическим изменениям.
При выходе миоглобина в кровь происходит процесс конкуренции этих двух веществ за свободный кислород, но поскольку миоглобин плохо его отдает, то развивается гипоксия.
Эта дивергенция гемоглобина и миоглобина приводит к гибели человека, так, например, случается при синдроме сдавления тканей. Смерть наступает в результате самоотравления организма.
Для чего нужен анализ и показатели нормы?
Анализ на миоглобин обычно проводится в следующих случаях:
- Для клиницистов показания миоглобина в крови являются важным доказательством наличия инфаркта миокарда, так при развитии этого заболевания происходит повреждение мышцы сердца и некроз волокон.
- Другое показание — это превышение уровня этого белкового вещества в результате сдавления или травмы. Это может быть так же показателем нарушения в работе почек, или при других заболеваниях, которые сопровождаются нарушением целостности мышц.
Норма в крови миоглобина в мкг/л обычно составляет:
- от 19 до 92 у мужчин;
- от 12 до 76 у женщин.
 Для определения этого белка существует иммунонефелометрический анализ, иммунофлюоресцентное исследование или радиоиммунологический способ. Итоговый результат сравнивается с принятой нормой.
Для определения этого белка существует иммунонефелометрический анализ, иммунофлюоресцентное исследование или радиоиммунологический способ. Итоговый результат сравнивается с принятой нормой.
При низкой чувствительности метода определения миоглобина в норме он может не выявляться. В моче у здорового человека он не присутствует.
Когда миоглобин снижен или повышен
Повышение миоглобина в крови происходит в результате нарушения целостности мышечных волокон при следующих патологических процессах и состояниях:
- ожоги большой площади;
- травматические повреждения с разрывом мышц;
- инфаркт миокарда;
- судорожный синдром;
- почечная недостаточность.
Снижение показателя уровня данного белка происходит при некоторых заболеваниях:
- мышечная слабость;
- ревматоидный артрит;
- выраженный миозит;
- аутоиммунные патологии.
Уровень миоглобина в крови при его повышении доказывает наличие инфаркта миокарда. И он является основным маркером данного заболевания.
Уже через пару часов от начала боли за грудиной анализ покажет увеличение этого показателя, а самые высокие цифры определяются приблизительно через 48 часов. Это позволяет диагностировать острое состояние, и своевременно принять все меры для его купирования.
Чем больше повреждение сердечной мышцы по площади, тем больше будут количественные результаты. Снижение миоглобина после острого приступа отмечается уже через 24 часа, при условии, что процесс приостановлен.
Если площадь поражения продолжает увеличиваться, то в этом случае будет расти и уровень этого специфического белка.
При наличии двух отрицательных результатов подряд, вопрос о наличии у больного инфаркта сердца снимается. В этом случае следует искать другую причину загрудинных болей.
Правильная подготовка к анализу
Для того чтобы выявить миоглобин, можно брать на исследование кровяную сыворотку, плазму или мочу. Все материалы должны быть исключительно в свежесобранном виде.
В ряде случаев они пригодны для получения информации, если их хранить при температуре −25 градусов Цельсия, но не более двух лет.
Для получения истинных цифр миоглобина, пациенту следует соблюдать некоторые правила:
- последний прием пищи должен быть за 8 часов до взятия анализа;
- пить в этот период можно только чистую воду — соки, кофе, чаи и прочие напитки категорически запрещены;
- за один час до определения миоглобина в крови больному не разрешается курить;
- за 30 минут исключается любая физическая активность;
- проводить исследование желательно на фоне ровного психоэмоционального состояния;
- не рекомендуется делать анализ сразу после УЗИ, рентгенологического обследования, а так же после некоторых физиотерапевтических лечебных мероприятий, связанных с электроимпульсными токами.
Анализ на уровень миоглобина крови имеет важное диагностическое значение. Современные клиницисты и специалисты по кардиологии в обязательном порядке используют его для дифференциальной диагностики и подтверждения эффективности лечения при инфаркте миокарда.
Иногда этот анализ применяется у профессиональных спортсменов. Увеличение показателя данного белкового вещества является свидетельством сильного мышечного перенапряжения, и говорит о необходимости снизить интенсивность тренировок.