Можно ли делать экг при температуре ребенку
Изменения миокарда на ЭКГ – что это значит для установления диагноза
Описание процедуры
Электрокардиограмма (ЭКГ) – одно из самых информативных, простых и доступных кардиологических исследований. Оно анализирует характеристики электрического заряда, который способствует сокращениям сердечной мышцы.
Динамическая запись характеристик заряда проводится на нескольких участках мышцы. Электрокардиограф считывает информацию с электродов, наложенных на щиколотки, запястья и кожу груди в районе проекции сердца, и преобразует их в графики.
Норма и отклонения – возможные причины
В норме электрическая активность участков миокарда, которую регистрирует ЭКГ, должна быть однородной. Это значит, что внутриклеточный биохимический обмен в клетках сердца происходит без патологий и позволяет сердечной мышце производить механическую энергию для сокращений.
 Если равновесие во внутренней среде организма нарушено различными причинами – на ЭКГ регистрируются следующие характеристики:
Если равновесие во внутренней среде организма нарушено различными причинами – на ЭКГ регистрируются следующие характеристики:
- диффузные изменения миокарда;
- очаговые изменения миокарда.
Причины таких изменений миокарда на ЭКГ могут быть как безобидными состояниями, не угрожающими жизни и здоровью обследуемого, так и серьезными дистрофическими патологиями, требующими неотложной медицинской помощи.
- ревматизм, как следствие скарлатины, ангины, хронического тонзиллита;
- осложнения сыпного тифа, скарлатины;
- последствия вирусных заболеваний: грипп, краснуха, корь;
- аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка.
Одной из причин изменения ткани мышцы может быть кардиодистрофия – нарушение обмена веществ в клетках сердца без поражения коронарных артерий. Недостаток питания клеток приводит к изменению их нормальной жизнедеятельности, нарушению сократительной способности.
 Причины кардиодистрофии:
Причины кардиодистрофии:
- Попадание в кровь токсических продуктов обмена вследствие тяжелых нарушений функции почек и печени;
- Эндокринные заболевания: гипертиреоз, сахарный диабет, опухоль надпочечников, и, как следствие, избыток гормонов или нарушение обмена веществ;
- Постоянные психоэмоциональные нагрузки, стресс, хроническое переутомление, голодание, несбалансированное питание с дефицитом питательных веществ;
- У детей сочетание повышенных нагрузок с малоподвижным образом жизни, вегето–сосудистая дистония;
- Нехватка гемоглобина (анемия) и ее последствия – кислородное голодание клеток миокарда;
- Тяжелые инфекционные заболевания в острой и хронической форме: грипп, туберкулез, малярия;
- Обезвоживание организма;
- Авитаминоз;
- Интоксикации алкоголем, профессиональные вредности.
Определение по кардиограмме
При диффузных поражениях сердца отклонения от нормальной картины отмечаются во всех отведениях. Они выглядят, как многочисленные участки с нарушенным проведением электрических импульсов.
Это выражается на кардиограмме, как снижение зубцов Т, которые отвечают за реполяризацию желудочков. При очаговом поражении такие отклонения регистрируются в одном или в двух отведениях. Эти отклонения выражены на графике, как отрицательные зубцы Т в отведениях.
Если очаговые изменения представлены, например, рубцами, остающимися в соединительной ткани после инфаркта, они выглядят на кардиограмме, как электрически инертные области.
Диагностика
Расшифровка данных электрокардиограммы занимает 5-15 минут. Ее данные могут выявить:
- Размер и глубину ишемического поражения;
- Локализацию инфаркта миокарда, как давно он случился у пациента;
- Нарушения электролитного обмена;
- Увеличение сердечных полостей;
- Утолщение стенок сердечной мышцы;
- Нарушения внутрисердечной проводимости;
- Нарушения сердечного ритма;
- Токсическое поражение миокарда.
Особенности диагностирования при различных патологиях миокарда:
Для лечения ГИПЕРТОНИИ наши читатели успешно используют Норматен. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

- миокардит – на данных кардиограммы ясно видно снижение зубцов во всех отведениях, нарушение сердечного ритма, результат общего анализа крови показывает наличие воспалительного процесса в организме;
- миокардиодистрофия – показатели ЭКГ идентичны данным, полученным при миокардите, дифференцировать этот диагноз можно только с помощью данных лабораторных исследований (биохимия крови);
- ишемия миокарда – данные на ЭКГ показывают изменения амплитуды, полярности и формы зубца Т, в тех отведениях, которые связаны с зоной ишемии;
- острый инфаркт миокарда – горизонтальное смещение сегмента STвверх от изолинии, корытообразное смещение этого сегмента;
- некроз сердечной мышцы – необратимая гибель клеток миокарда отражается на графике ЭКГ как патологический зубец Q;
- трансмуральный некроз – это необратимое поражение стенки сердечной мышцы по всей толщине выражается в данных кардиограммы, как исчезновение зубца R и приобретение желудочковым комплексом вида QS.
При постановке диагноза дополнительно следует обратить внимание на симптомы сопутствующих заболеваний. Это могут быть боли в сердце при ишемии миокарда, отеки ног и рук при кардиосклеротических изменениях, признаки сердечной недостаточности как следствие инфаркта, перенесенного на ногах, дрожание рук, резкое похудание и экзофтальм при гипертиреозе, слабость и головокружение при анемии.
Сочетание таких симптомов с выявленными на ЭКГ диффузными изменениями требует проведения углубленного обследования.
Какие заболевания они сопровождают
 Патологические изменения в миокарде, выявленные на ЭКГ, могут сопровождаться нарушением кровоснабжения сердечной мышцы, процессами репроляризации, воспалительными процессами и другими метаболическими изменениями.
Патологические изменения в миокарде, выявленные на ЭКГ, могут сопровождаться нарушением кровоснабжения сердечной мышцы, процессами репроляризации, воспалительными процессами и другими метаболическими изменениями.
У пациента с диффузными изменениями могут проявляться такие симптомы:
- одышка,
- загрудинные боли,
- повышенная утомляемость,
- цианоз (побледнение) кожи,
- учащенное сердцебиение (тахикардия).
Заболевания, сопровождаемые изменениями сердечной мышцы:
- Миокардиодистрофия – нарушение биохимических обменных процессов, происходящих в сердце;
- Аллергические, токсические, инфекционные миокардиты – воспаления миокарда различной этиологии;
- Миокардиосклероз – замещение клеток сердечной мышцы соединительной тканью, как последствие воспаления или обменных заболеваний;
- Нарушения водно–солевого обмена;
- Гипертрофия отделов сердечной мышцы.
Для их дифференциации необходимы дополнительные обследования.
Дополнительные диагностические исследования
Данные кардиограммы, несмотря на их информативность, не могут быть основанием для постановки точного диагноза. Для того чтобы в полной мере оценить степень изменений миокарда, врачом–кардиологом назначаются дополнительные диагностические мероприятия:

- Общий клинический анализ крови – оценивается уровень гемоглобина и такие показатели воспалительного процесса, как уровень в крови лейкоцитов и СОЭ (оседания эритроцитов);
- Анализ на биохимию крови – оцениваются показатели содержания белка, холестерина, глюкозы для анализа работы почек, печени;
- Общий клинический анализ мочи – оцениваются показатели работы почек;
- УЗИ при подозрении на патологию внутренних органов – по показаниям;
- Суточный мониторинг показателей ЭКГ;
- Проведение ЭКГ с нагрузкой;
- УЗИ сердца (эхокардиография) – оценивается состояние отделов сердца для выяснения причины патологии миокарда: расширение (дилятация), гипертрофия сердечной мышцы, признаки снижения сократительной способности миокарда, нарушение его двигательной активности.
Лечение при очаговых и диффузных нарушениях
При лечении патологий миокарда используются различные группы лекарственных препаратов:
- Кортикостероидные гормоны – как противоаллергическое средство;
- Сердечные гликозиды – для лечения диффузных изменений миокарда, проявлений сердечной недостаточности (АТФ, Кокарбоксилаза);

Если консервативное лечение не приводит к значительным улучшениям состояния пациента с заболеваниями миокарда, ему проводится операция по имплантации миокардиостимулятора.
Основные положения диетического питания:
- Употребление соли и излишней жидкости ограничивается до минимума;
- Не рекомендуется острая и жирная пища;
- В меню нужно включать овощи, фрукты, нежирную рыбу и мясо, молочные продукты.
Изменения миокарда, обнаруженные на ЭКГ, требуют дополнительного лабораторного и инструментального обследования. При необходимости врач–кардиолог назначит лечение в стационаре или в амбулаторных условиях. Своевременно принятые меры помогут избежать тяжелых осложнений.
Расшифровка ЭКГ у взрослых и детей, нормы в таблицах и другая полезная информация
Патология сердечно-сосудистой системы – одна из наиболее распространенных проблем, которой подвержены люди всех возрастов. Своевременное лечение и диагностика работы системы кровообращения может существенно снизить риск развития опасных заболеваний.
На сегодняшний день самым эффективным и легкодоступным методом исследования работы сердца является электрокардиограмма.
Основные правила
При изучении результатов обследования пациента, врачи обращают внимание на такие составляющие ЭКГ, как:
Существуют строгие параметры нормы для каждой линии на ленте ЭКГ, малейшее отклонение от которых может свидетельствовать о нарушениях в работе сердца.
Анализ кардиограммы
Вся совокупность линий ЭКГ исследуется и измеряется математически, после чего врач может определить некоторые параметры работы сердечной мышцы и её проводящей системы: ритм сердца, частоту сердечных сокращений, водитель ритма, проводимость, электрическую ось сердца.
На сегодняшний день все эти показатели исследуют высокоточные электрокардиографы.
Синусовый ритм сердца
 Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Это параметр, отражающий ритмичность сердечных сокращений, возникающих под влиянием синусового узла (в норме). Он показывает слаженность работы всех отделов сердца, последовательность процессов напряжения и расслабления сердечной мышцы.
Ритм очень легко определить по самым высоким зубцам R: если расстояние между ними одинаковое на протяжении всей записи или отклоняется не более чем на 10%, значит пациент не страдает аритмией.
Количество ударов в минуту можно определить не только считая пульс, но и по ЭКГ. Для этого необходимо знать скорость, с которой проводилась запись ЭКГ (обычно это 25, 50 или 100мм/с), а также расстояние между самыми высокими зубцами (от одной вершины к другой).
Умножая продолжительность записи одного мм на длину отрезка R-R, можно получить ЧСС. В норме его показатели колеблются от 60 до 80 ударов в минуту.

Источник возбуждения
Автономная нервная система сердца устроена таким образом, что процесс сокращения зависит от скопления нервных клеток в одной из зон сердца. В норме это синусовый узел, импульсы от которого расходятся по всей нервной системе сердца.
В некоторых случаях роль водителя ритма могут брать на себя другие узлы (предсердный, желудочковый, атриовентрикулярный). Определить это можно, исследуя зубец P — малозаметный, находящийся чуть выше изолинии.

Что такое постмиокардический кардиосклероз и чем он опасен? Есть ли возможность вылечить его быстро и эффективно? Нет ли вас в группе риска? Выясните все!
Причины развития кардиосклероза сердца и основные факторы риска подробно рассмотрены в нашей следующей статье.
Детальную и исчерпывающую информацию о симптомах кардиосклероза сердца вы можете прочесть здесь.
Проводимость
Это критерий, показывающий процесс передачи импульса. В норме импульсы передаются последовательно от одного водителя ритма к другому, не меняя порядок.
Электрическая ось
Показатель, основанный на процессе возбуждения желудочков. Математический анализ зубцов Q, R, S в I и III отведениях позволяет рассчитать некий результирующий вектор их возбуждения. Это необходимо для установления функционирования ветвей пучка Гиса.
Полученный угол наклона оси сердца оценивается по величине: 50-70° норма, 70-90° отклонение вправо, 50-0° отклонение влево.
Зубцы, сегменты и интервалы
Зубцы – участки ЭКГ, лежащие выше изолинии, их значение таково:
- P – отражает процессы сокращения и расслабления предсердий.
- Q, S – отражают процессы возбуждения межжелудочковой перегородки.
- R – процесс возбуждения желудочков.
- T – процесс расслабления желудочков.
Интервалы – участки ЭКГ, лежащие на изолинии.
- PQ – отражает время распространения импульса от предсердий до желудочков.
Сегменты – участки ЭКГ, включающие в себя интервал и зубец.
- QRST – длительность сокращения желудочков.
- ST – время полного возбуждения желудочков.
- TP – время электрической диастолы сердца.

Норма у мужчин и женщин
Расшифровка ЭКГ сердца и нормы показателей у взрослых представлены в этой таблице:

Здоровые детские результаты
Расшифровка результатов измерений ЭКГ у детей и их норма в этой таблице:

Опасные диагнозы
Какие опасные состояния можно определить по показаниям ЭКГ при расшифровке?
Экстрасистолия
Это явление характеризуется сбоем сердечного ритма. Человек ощущает временное увеличение частоты сокращений с последующей паузой. Связано с активацией других водителей ритма, посылающих наравне с синусовым узлом дополнительный залп импульсов, что и приводит к внеочередному сокращению.
Аритмия
Характеризуется изменением периодичности синусового ритма, когда импульсы поступают с разной частотой. Только 30% подобных аритмий требуют лечения, т.к. способны спровоцировать более серьёзные заболевания.
В остальных случаях это может быть проявлением физической активности, изменением гормонального фона, результатом перенесенной лихорадки и не угрожает здоровью.

Брадикардия
Возникает при ослаблении синусового узла, неспособного генерировать импульсы с должной частотой, вследствие чего замедляется и ЧСС, вплоть до 30-45 ударов в минуту.
Тахикардия
Противоположное явление, характеризующееся увеличением ЧСС более 90 ударов в минуту. В некоторых случаях временная тахикардия возникает под действием сильных физических нагрузках и эмоциональных стрессах, а также в период болезней связанных с повышением температуры.

Нарушение проводимости
Помимо синусового узла, существуют и другие нижележащие водители ритма второго и третьего порядков. В норме они проводят импульсы от водителя ритма первого порядка. Но если их функции ослабевают, человек может ощущать слабость, головокружение, вызванные угнетением работы сердца.
Также возможно понижение артериального давления, т.к. желудочки будут сокращаться реже или аритмично.
Почему могут быть различия в показателях
В некоторых случаях, при проведении повторного анализа ЭКГ, выявляются отклонения от ранее полученных результатов. С чем это может быть связано?
- Разное время суток. Обычно ЭКГ рекомендуется делать утром или днём, когда организм ещё не успел подвергнуться влиянию стрессовых факторов.
- Нагрузки. Очень важно, что бы при записи ЭКГ пациент был спокоен. Выброс гормонов может увеличить ЧСС и исказить показатели. Кроме того, перед обследованием также не рекомендуется заниматься тяжёлым физическим трудом.
- Прием пищи. Процессы пищеварения влияют на кровообращение, а спиртные напитки, табак и кофеин могут отразиться на ЧСС и давлении.
- Электроды. Неправильное их наложение или случайное смещение могут серьёзно изменить показатели. Поэтому важно не двигаться во время записи и обезжиривать кожу в области наложения электродов (использование кремов и других средств для кожи перед обследованием крайне нежелательно).
- Фон. Иногда повлиять на работу электрокардиографа могут посторонние приборы.

Узнайте все про восстановление после инфаркта — как жить, что есть и чем лечиться, чтобы поддержать свое сердце?
Положена ли группа инвалидности после инфаркта и на что рассчитывать в плане работы? Мы расскажем в нашем обзоре.
Редкий, но меткий инфаркт миокарда задней стенки левого желудочка — что это такое и почему опасно?
Дополнительные методики обследования
Холтер
Метод долговременного изучения работы сердца, возможный благодаря переносному компактному магнитофону, который способен фиксировать результаты на магнитную пленку. Метод особенно хорош, когда необходимо исследовать периодически возникающие патологии, их частоту и время появления.

Беговая дорожка
В отличие от обычной ЭКГ, записывающейся в состоянии покоя, данный метод основывается на анализе результатов после физической нагрузки. Чаще всего это используется для оценки риска возможных патологий, не выявленных на стандартной ЭКГ, а также при назначении курса реабилитации пациентам, перенесшим инфаркт.
Фонокардиография
 Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Позволяет анализировать тоны и шумы сердца. Их продолжительность, периодичность и время возникновения соотносятся с фазами сердечной активности, что дает возможность оценить работу клапанов, риски развития эндо- и ревмокардита.
Стандартная ЭКГ представляет собой графическое изображение работы всех отделов сердца. На ее точность могут повлиять множество факторов, поэтому следует соблюдать рекомендации врача.
Обследование выявляет большую часть патологий сердечно-сосудистой системы, однако для точного диагноза могут потребоваться дополнительные анализы.
Напоследок предлагаем посмотреть видео-курс по расшифровке «ЭКГ под силу каждому»:
ЭКГ беременных при подозрении на сердечные недуги: вредна ли процедура для малыша?
Одной из обязательных диагностик, которую нужно пройти во время беременности, является ЭКГ. Причина обследования – гормональный сбой, который может негативно сказаться на здоровье сердца будущей матери. Можно ли делать ЭКГ при беременности и не вредно ли это? Обо всем по порядку.
Что такое ЭКГ?
ЭКГ, или электрокардиография, – один из старейших методов проверки функциональности сердечно-сосудистой системы, позволяющий обнаружить серьезные заболевания и патологии на ранних сроках развития. Определяет активность сердца и фиксирует данные на миллиметровой бумаге.

Почему проводят ЭКГ во время беременности
ЭКГ ребенка при его вынашивании является единственным методом, при помощи которого реально продиагностировать функциональность сердечной мышцы в будущих мам, поскольку они жалуются на:
- Одышку.
- Учащенное сердцебиение.
- Быструю утомляемость.
- Болезненные ощущения в груди.

Уже во время первых месяцев беременности у женщин усиливается сердечный выброс, появляется периферическая отечность и сильно пульсирует яремная вена. Только ЭКГ при беременности поможет понять настоящую причину боли в области сердца и отличить их от таких недугов:
- Мышечный спазм.
- Гастроэзофагеальный рефлюкс.
- Пневмония.
- Сжатие пищевода.
- Гастрит.
- Паническая атака и т.д.
Как подготовится к процедуре
Особой подготовки ЭКГ не требует. Специалисты рекомендуют:
- Не кушать за 2,5 часа до проведения диагностики.
- Не нервничать.
- Спокойно посидеть перед процедурой 10-15 минут.
Как делают ЭКГ беременным
Исследование состоит из нескольких этапов:
- Женщина обнажает голень, предплечья и грудь, ложится на кушетку.
- На эти участки специалист наносит гель, улучшающий проходимость тока, и крепит электроды.
- Запускается кардиограф, после чего фиксируется работа органа.
Можно ли беременным делать ЭКГ часто?
По стандарту исследование делается только раз при пациентки на учет в женской консультации. Но если появляются жалобы, или врач заподозрил наличие сердечных патологий, беременную срочно отправляют на ЭКГ.
Причины, из-за которых надо сделать повторное обследование сердца:
- Резкие перепады АД.
- Обморок и головокружение.
- Тупая боль в левой груди.
- Учащенное сердечное сокращение.
- Проблемное дыхание.
- Затяжной токсикоз.

Кардиограмму разрешено делать в любой период беременности и не переживать, что это опасно для мамы и ребенка.
Особенности ЭКГ беременных
При анализе данных диагностики специалисты учитывают физиологические особенности пациентки. Например: вынашивание ребенка провоцирует увеличение сердечных сокращений. Это объясняется тем, что давление на сердце постепенно увеличивается, и ему надо перерабатывать много крови. Параллельно с этим ЧСС не должна быть больше 80 р./мин.
Во время беременности может появиться экстрасистола – дополнительные сердечные сокращения. Это связано с тем, что при беременности возбуждение проявляется не только в синусовом угле, а по всему сердцу. Если у будущей мамы систематически фиксируется предсердное или желудочковое сокращение, ей назначат дополнительное обследование.
В случае плохого ЭКГ при беременности пациентке требуется повторная диагностика. При повторении результатов женщине назначают ультразвуковую диагностику сердца, которая может выявить причину сбоев и подобрать оптимальную терапию.
Почему возникают проблемы с сердцем у беременных
Провоцировать недуги могут:
- Психические нарушения.
- Гормональные сбои.
- Болезни ЦНС.
- Наследственные сердечные заболевания.
- Обострение имеющейся сердечной ишемии, миокардита.
- Врожденные пороки.
- Новообразования в сердце.
Расшифровка результатов
Расшифровкой полученных данных должен заниматься квалифицированный специалист. Единственное, что женщина может посмотреть сама, – показатели пульса. В норме эта цифра варьируется в пределах 60-80 р./мин.
Важно! Для беременных характерна тахикардия и брадикардия, поэтому, если пульс равен 100 ударам за минуту при нормальном АД, женщине не нужно переживать.
Для некоторых женщин нормальным показателем пульса является 110-130 р./мин, поэтому если вы хорошо не знаете свой организм, не нужно делать поспешных выводов по кардиограмме. В любом случае, если норма ЭКГ нарушена, беременную отправляют к кардиологу, который подберет ей лечение с учетом индивидуальных особенностей и характера недуга.
ЭКГ будущего ребенка
ЭКГ плода при беременности называется кардиотокографией. Эта диагностика показывает такие данные:
- Частоту сердечных сокращений малыша.
- Движение плода в утробе матери.
- Регулярность сокращения матки (если ЭКГ беременным проводиться незадолго до родов).
Процедура полностью безопасна и не приносит дискомфорта маме и ребенку. Для ее проведения женщине на живот кладут датчики, которые фиксируют на протяжении сорока минут требуемую информацию. Расшифровка проводится специалистом сразу.
Показатели, которые измеряет кардиотокография:
- Пульс. В норме в пределах 110-170 уд/мин. Если зафиксированы незначительные отклонения в большую или меньшую стороны, это свидетельствует о незначительных нарушениях. Показатели ниже 100 или более 180 считаются опасным симптомом.
- Вариабельность сердечного ритма или показатели пульса в спокойном и активном состоянии малыша. Разница между этими цифрами в пределах 10-25 р./мин. Нарушения на 5 ударов в обе стороны не считаются опасным симптомом. Но если у малыша показатели пульса в спокойном и подвижном состоянии отличаются только на 5 ударов, это сигнализирует о серьезных проблемах.
- Реакция ребенка на внешние движения, музыку или стимуляцию. Если у малыша учащается сердцебиение, значит, все в порядке.
Вышеперечисленные критерии дают врачам возможность понять состояние ребенка и правильность его развития. Кардиотокография вместе с другими диагностиками помогает выявлять гипоксию плода, а в худшем случае влияет на решение об искусственных родах или кесаревом сечении.
Исследование назначается только после 32-й недели беременности. Раньше оно не проводится, поскольку у плода еще не до конца сформированы реакции на внешние раздражители.

В заключение
Электрокардиография при беременности и кардиотокография плода являются универсальными методами для проверки здоровья. Благодаря безвредности, результативности и отсутствию неудобств при проведении они помогают вовремя обнаружить и устранить недуги, мешающие комфортному вынашиванию ребенка.
Все больше специалистов стремятся ввести КТГ во время родов, особенно на тех, где возможны некоторые осложнения.
Как правильно сделать ЭКГ: методика проведения


Электрокардиография (ЭКГ) используется для диагностики заболеваний сердечно-сосудистой системы. От типа исследования зависит, как делают ЭКГ. Схема наложения и маркировка электродов будет отличаться при разных методиках.
Причины пройти обследование
Какой врач делает?
Подготовка к обследованию
Общий алгоритм действий при снятии ЭКГ
Как правильно снять ЭКГ
Маркировка наконечников и электродов
Особенности проведения ЭКГ по Слопаку
Снятие ЭКГ детям
Как делают ЭКГ женщинам
Есть ли особенности проведения при беременности?
Можно ли сделать ЭКГ дома?
Распространенные ошибки при регистрации ЭКГ
Комментарии и Отзывы
Что такое ЭКГ?
Электрокардиогра́фия — неинвазивная технология графической регистрации разности потенциалов электрического поля, образующихся при работе сердца. Проводится с помощью электрокардиографа.

Прибор имеет электроды, которые крепятся на определенные точки на теле пациента. Они улавливают электрические импульсы сердца, которые после усиления фиксируются гальванометром и регистрируются на бумаге с помощью кривых линий. В результате получается кардиограмма, которая подлежит дальнейшей расшифровке врачом-кардиологом или терапевтом.
Цель и задачи
Снятие электрокардиограммы необходимо для диагностики нарушений в работе сердца, а также является обязательным элементом ежегодной диспансеризации населения. Кардиологи рекомендуют делать ЭКГ каждый год всем людям после 40 лет.
Глядя на кардиограмму, врач оценит:
- Частоту (пульс), ритмичность и регулярность сердечных сокращений.
- Физическое состояние сердца.
- Наличие нарушений электролитного обмена (калий, кальций, магний и другие).
- Проводящую систему сердца (различные блокады и аритмии).
- Эффективность лечения при острых и хронических заболеваниях.
- Локализацию, размеры и степень поражения при ишемии и инфаркте миокарда.
- Присутствие сердечных осложнений при заболеваниях других органов и систем (тромбоэмболия легочной артерии).
Причины пройти обследование
Кардиограмма делается при малейших жалобах:
- на перебои в работе сердца;
- одышку;
- тяжесть и боли за грудиной;
- слабость, головокружение;
- повышенное давление;
- боли в спине, груди и шее.
- перед операциями;
- на профосмотрах;
- при беременности;
- если есть риск развития сердечных заболеваний;
- для получения медицинской книжки при устройстве на работу.
Для полноценной диагностики одной кардиограммы недостаточно. Выводы о вашем здоровье врач сможет сделать на основе комплексного обследования, учитывая результаты других обследований, анализов, ваши жалобы и историю болезни.
Какой врач делает?
В поликлинике направление на кардиографию дает терапевт. А врач, который её расшифровывает, называется кардиолог.
Также сделать заключение также может:
- врач функциональной диагностики;
- врач скорой помощи;
- семейный доктор;
- педиатр.
Саму процедуру проводят медсестры в специально оборудованном кабинете.
После получения результатов исследования необходимо записаться на прием к врачу, который назначил ЭКГ, чтобы получить рекомендации или назначения по лечению.
Длительность процедуры
Сколько будет длиться исследование зависит от вида ЭКГ.
| Тип исследования | Время |
| Стандартная ЭКГ | 5–10 минут |
| ЭКГ с нагрузкой | 10–15 минут |
Подготовка к обследованию
Правила подготовки к ЭКГ:
- В день проведения процедуры стоит воздержаться от употребления кофе, чая и энергетических напитков.
- Не есть тяжелую пищу за 2 часа до исследования.
- Не принимать седативные медикаменты. Если вы регулярно пьёте кардиологические препараты (антиаритмические, бета-блокаторы, сердечные гликозиды) — обязательно сообщите об этом врачу.
- Курильщикам за час до ЭКГ отказаться от сигарет.
- Не подвергать себя физическим нагрузкам. Желательно прийти за 10–15 минут до обследования и отдохнуть на кушетке.
- Не использовать жирный крем и лосьон в области груди.
- Одежда должна быть удобной, чтобы можно было быстро оголить запястья, голени и грудь. А также придется снять все металлические украшения и часы.
- Обязательно возьмите с собой предыдущие кардиограммы и результаты анализов.
Общий алгоритм действий при снятии ЭКГ
- Медработник записывает все данные пациента в журнал.
- Оголяются запястья, голени и грудная клетка.
- В положении лежа прикрепляются электроды. Перед этим кожу обезжиривают спиртом, а для лучшего контакта с датчиками наносят специальный гель, или используют влажные марлевые салфетки.
- Показатели записываются на бумаге, после этого клеммы снимаются, кожа протирается насухо.

Во время прохождения ЭКГ не нужно нервничать и разговаривать. Технология записи абсолютно безопасна и безболезненна. Продолжительность обследования — 10–15 минут.
Дыхание должно быть ровным и спокойным. Может понадобиться регистрация показателей на вдохе. В таком случае медсестра даст команду глубоко вдохнуть и задержать дыхание.
Манипуляция ЭКГ осуществляется в кабинете функциональной диагностики. Помещение должно быть теплым и изолированным от возможных источников электрических помех. Рекомендуется также выключить мобильный телефон.
Как правильно снять ЭКГ
Техника выполнения электрокардиографии имеет простой порядок действий и осуществляется поэтапно:
- подготовка пациента;
- наложение электродов;
- запись биоэлектрической активности на бумаге;
- расшифровка результатов.
Важно не перепутать электроды, а перед работой проверить прибор на исправность.
Видео о технике записи ЭКГ снято каналом — OFFICIAL TNU.
Наложение электродов
Для записи стандартных и усиленных отведений используются три электрода (красный, желтый и зеленый), которые накладываются на руки и левую ногу и образуют треугольник Эйнтховена. Черным электродом, который накладывается на правую ногу, система заземляется.
Ставить их нужно так:
- красный — правая рука;
- желтый — левая рука;
- зеленый — левая нога;
- черный — правая нога.

Для регистрации грудных отведений используют один или шесть электродов в виде груши (в зависимости от типа кардиографа).
Как ставить грудные электроды:
- отведение V1 — в IV межреберье по правому краю грудины;
- отведение V2 — в IV межреберье по левому краю грудины;
- отведение V3 — между второй и четвертой позицией;
- отведение V4 — в V межреберье по левой срединно-ключичной линии;
- отведение V5 — на том же горизонтальном уровне, что и V4, по левой передней подмышечной линии;
- отведение V6 — по левой средней подмышечной линии на уровне V4.5.
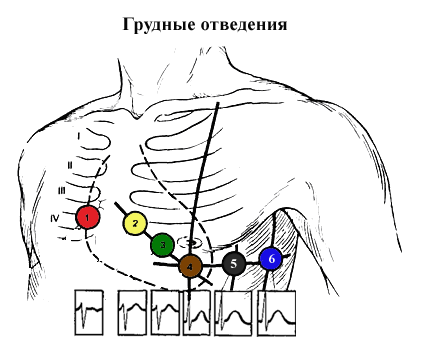
Схема наложения грудных электродов
Маркировка наконечников и электродов
Для удобства все электроды имеют свой цвет.
Расположение четырёх основных легко запомнить по светофору или по смешной напоминалке «Каждая Женщина Злее Черта».

В одноканальном кардиографе для снятия грудных отведений на ЭКГ используется одна груша белого цвета.
- V1 — красного цвета;
- V2 — желтого;
- V3 — зеленого;
- V4 — коричневого;
- V5 — черного;
- V6 — синего.
Схема отведений
При регистрации ЭКГ в настоящее время используют 12 стандартных отведений: 6 от конечностей и 6 грудных.
Каждое из 6 отведений показывает ту или иную часть сердца.
На стандартных отведениях:
- I — передняя сердечная стенка;
- II — задняя сердечная стенка;
- III — их совокупность.

Схема стандартных отведений конечностей
На усиленных отведениях:
- aVR — боковая сердечная стенка справа;
- aVL — боковая сердечная стенка впереди слева;
- aVF — нижняя стенка сердца сзади.

Схема усиленных отведений конечностей
На грудных отведениях:
- V1 и V2 — правый желудочек;
- VЗ — перегородка между двумя желудочками;
- V4 — верхний сердечный отдел;
- V5 — боковая стенка левого желудочка спереди;
- V6 — левый желудочек.

Схема грудных отведений
Таким образом упрощается задача диагностики заболеваний. Изменения в каждом отведении характеризуют патологию в определенном участке миокарда.
Запись кардиограммы
На разных кардиографах порядок действий может отличаться. Рассмотрим алгоритм записи ЭКГ на примере аппарата ЭК1Т-03М2.

Фото электрокардиографа ЭК1Т-03М2
Если аппарат имеет питание от сети 220В, его обязательно заземляют. Для этого один конец заземляющего провода подключают к гнезду заземления, а другой подсоединяют к водопроводному крану или неокрашенному участку батареи центрального отопления. Приборы с аккумулятором заземления не требуют.
После наложения электродов и включения аппарата, записывается контрольный милливольт. Это масштаб записи, он важен для дальнейших измерений и для сравнения электрокардиограмм, записанных на разных аппаратах, между собой.
На примере аппарата ЭК1Т-03М2 это делается так:
- Переключателем следует установить высоту мВ равной 10 мм, проверить, чтобы переключатель отведений был установлен в положение 1 мВ.
- Включить движение ленты со скоростью 50 мм/сек. И сразу же 3–4 раза быстро нажать на кнопку записи милливольта, после чего движение ленты остановить.
- На ленте запишутся несколько прямоугольных зубцов высотой 10 мм, при расшифровке ЭКГ их и называют милливольтом.
Далее происходит последовательная запись стандартных отведений:
- Для этого переключают аппарат в режим записи I отведения.
- Затем включить движение ленты, записать 4–5 комплексов и ленту остановить.
- Переключить аппарат в режим записи II отведения и всю процедуру повторить.
- После записи III отведения следует попросить больного сделать глубокий вдох, задержать дыхание, и в таком положении записать III отведение еще раз.
- Затем записать усиленные отведения aVR, aVL и aVF.
Запись грудных отведений:
- Для этого переключателем отведений устанавливают положение V.
- Грудной электрод ставят на грудь больного в точку записи отведения V1 и включают успокоитель пера.
- Выключают успокоитель. Записывают на скорости 50 мм/сек. 4–5 комплексов.
- Включают успокоитель и переставляют электрод в точку V2.
- Всю процедуру повторяют до записи отведения V6.
Снова записывают контрольный милливольт, ленту пропускают вперед и отрывают. Аппарат выключают.
На кардиограмме указывается:
- Ф. И. О. пациента;
- возраст;
- дата и время записи.
Особенности проведения ЭКГ по Слопаку
В медицине есть еще один способ проводить электрокардиографию — ЭКГ по Слопаку. Он отличается от стандартной процедуры. Применяется для диагностики задне-базальных инфарктов миокарда.
- Зеленый — левая нога.
- Черный — правая нога.
- Желтый электрод помещают на пятое межреберье слева по заднеподмышечной линии (на уровне грудного V6).
- Красный последовательно перемещается и используется, чтобы снимать грудные отведения.
Маркировка выглядит так:
- S1 — у левого края грудины;
- S2 — на середине расстояния между отведениями S1 и S3;
- S3 — второе межреберье слева по среднеключичной линии;
- S4 — второе межреберье слева по переднеподмышечной линии.
При этом переключатель контактов должен оставаться на I положении.
Снятие ЭКГ детям
Записывать ЭКГ можно не только взрослым, но и детям любого возраста, используя соответствующие по размеру электроды.
Родители должны успокоить ребенка, во время манипуляции он должен быть спокойным и неподвижным. Детям постарше можно объяснить, как будет проходить процедура и что от них требуется.
Как делают ЭКГ женщинам
ЭКГ женщинам делают точно так же, как и мужчинам. Единственной особенностью является то, что девушки снимают лифчик, так как импульс не проходит через ткань бюстгальтера. По той же причине не желательно надевать колготки или чулки.
Есть ли особенности проведения при беременности?
Противопоказаний для ЭКГ во время беременности нет. Это такой же этап наблюдения за здоровьем будущей мамы, как и УЗИ. Именно поэтому женщинам не стоит отказываться от выполнения такого исследования.
Во время вынашивания плода сердце испытывает повышенную нагрузку. На протяжении беременности ЭКГ назначается 2 раза. Кроме этого, электрокардиограмма выполняется не только женщине, но и плоду — такое исследование называется КТГ (кардиотокография).
При беременности на кардиограмме появляются следующие изменения:
- смещение электрической оси сердца влево;
- увеличение пульса, единичные экстрасистолы;
- отрицательный зубец Т в третьем и четвертом отведении;
- укороченный интервал PR;
- патологический зубец Q в третьем отведении и aVF (отведение от правой руки).
Можно ли сделать ЭКГ дома?
Преимуществом современных кардиографов является их компактность и мобильность. Переносные аппараты такие же точные, как и стационарные. Некоторые оснащены системой передачи данных, с её помощью врач может получать информацию о работе сердца на расстоянии в режиме реального времени. Эту функцию широко используют бригады скорой помощи.
При вызове врача на дом, вы можете не только сделать кардиограмму, но и сразу получить её расшифровку и рекомендации.
Расшифровка показателей
ЭКГ оценивают по нескольким признакам:
- Ритм — правильный и регулярный. Без внеочередных сокращений (экстрасистол).
- Частота сердечных сокращений. В норме — 60–80 уд./мин.
- Электрическая ось — в норме R превышает S во всех отведениях, кроме aVR, V1 — V2, иногда V3.
- Ширины желудочкового комплекса QRS. В норме не больше 120 мс.
- QRST — комплекс.

QRST — комплекс в норме
Краткое обозначение основных элементов пленки:
- зубец P — показывает сокращение предсердий;
- интервал PQ — время достижения импульсом атриовентрикулярного узла;
- комплекс QRS — показывает возбуждение желудочков;
- зубец Т — обозначает деполяризацию (восстановление электрического потенциала).
Видео о нормах ЭКГ от канала Mass Medika.
Распространенные ошибки при регистрации ЭКГ
Наиболее распространёнными ошибками при проведении процедуры ЭКГ являются:
- неправильное наложение электродов;
- плохой контакт с кожей;
- пренебрежение пациентом правилами подготовки;
- неудобное положение пациента, дрожь в теле.
Видео
В небольшом ролике канала Neurosoft Russia рассказано, как правильно наложить электроды.
ЭКГ сердца: особенности процедуры, показания к проведению и расшифровка результатов анализа
Электрокардиография (ЭКГ) входит в необходимый минимум средств медицинской диагностики состояния пациента. Преимуществами метода электрокардиографии являются отсутствие потребности в специальной подготовке пациента и оперативность получения данных о его сердечной деятельности. Современные электрокардиографы делают процесс обследования быстрым и комфортным.
Первый электрокардиограф был создан в 1903 году Вильямом Эйтховеном, который впоследствии получил за свое изобретение Нобелевскую премию. Ни один другой широко используемый метод клинической диагностики пока не удостоился подобной награды. К настоящему времени «зубцы» электрокардиограммы стали узнаваемым и популярным символом, который можно увидеть на логотипах и инфографике. Чем же обусловлен такой успех метода?
Суть метода
Электрокардиография (ЭКГ) – метод медицинского исследования сердца, который основан на регистрации электрических потенциалов, возникающих во время сердечной деятельности. На теле пациента размещаются специальные датчики, а считанные с их помощью сигналы выводятся на бумагу или пленку с помощью самописца. В результате получается график, называемый электрокардиограммой. Показания ЭКГ играют важную роль в диагностике сердечных заболеваний.
Современные приборы для ЭКГ – электрокардиографы – бывают портативными и стационарными. Портативные электрокардиографы используются бригадами скорой помощи, сотрудниками небольших медицинских кабинетов и клиник. Стационарный электрокардиограф менее подвержен воздействию помех и дает более точные показания. Такими приборами пользуются в более крупных лечебных учреждениях. Стационарные и портативные электрокардиографы могут быть разными по функциональности и удобству пользования. Новейшие модели электрокардиографов могут хранить в памяти сотни ЭКГ и выдавать предварительный диагноз в автоматическом режиме.
Когда электрокардиография необходима?
Для профилактики и раннего выявления сердечно-сосудистых заболеваний рекомендуется делать ЭКГ не реже одного раза в год. Показаниями к проведению ЭКГ также являются:
- боли в грудной клетке;
- одышка;
- аритмия;
- ухудшение общего самочувствия после физических или эмоциональных нагрузок;
- перенесенные соматические или инфекционные заболевания, грозящие осложнениями;
- предстоящая хирургическая операция;
- первый и третий триместры беременности;
- мониторинг состояния тяжелобольных.
ЭКГ-обследование безопасно, поскольку не оказывает воздействия на организм человека, а только регистрирует электрические импульсы, создаваемые сердцем. Противопоказаний для проведения ЭКГ не существует.
Проведение ЭКГ: особенности процедуры
Измерение ЭКГ рекомендуется проводить в теплых помещениях, удаленных от возможных источников электрических помех. Пациент должен быть раздет до пояса, голени следует освободить от одежды. Датчики (отведения) в общем случае устанавливаются на грудную клетку и конечности. Для обеспечения лучшего контакта кожи с датчиками используются специальные электропроводящие гели и растворы. Мышечная дрожь в холодном помещении или недостаточный контакт датчиков с кожей могут исказить показания. Исследование проводят в положении пациента лежа, реже – стоя. Регистрируется как минимум 6-10 сердечных циклов. Хотя специальной подготовки к ЭКГ не требуется, наиболее корректные результаты можно получить через два и более часа после приема пищи (натощак).
ЭКГ-методика имеет следующие разновидности:
- универсальная ЭКГ с 12 отведениями (3 стандартных, 3 униполярных и 6 грудных);
- ЭКГ с дополнительными грудными отведениями для детальной диагностики нарушений ритма и проводимости сердца;
- ЭКГ с отведениями от внутренних органов – например, внутрипищеводная;
- мониторинг по Холтеру с применением специального прибора, который устанавливается на пациенте на сутки для непрерывного снятия показаний;
- ЭКГ с физическими или лекарственными нагрузками – для оценки реакции сердца на возможные медицинские назначения.
Результаты исследования
Кардиограмма представляет собой периодически повторяющийся комплекс направленных вверх и вниз зубцов. Зубцы на ЭКГ обозначают латинскими буквами, каждая из которых присваивается определенному участку сердца. Одноименные зубцы в показаниях разных датчиков могут иметь разную величину.
- Возбуждение сердечной мышцы начинается с предсердий. На ЭКГ это отображается в виде зубца Р. В норме он имеет высоту 1-2 мм и продолжительность 0,08-0,1 с.
- Расстояние от начала зубца Р до зубца Q (интервал РQ) демонстрирует время распространения возбуждения от предсердий к желудочкам. В норме это 0,12-0,2 с.
- Возбуждение желудочков отражает комплекс зубцов QRS. Его продолжительность в норме составляет 0,06-0,1 с.
- При снижении возбуждения желудочков записывается зубец Т. Интервалы ST и PQ в норме выглядят сходным образом и по амплитуде различаются не более чем на 1 мм.
- За один сердечный цикл принимается расстояние между двумя ближайшими зубцами R. Подсчитав количество этих циклов в одной минуте, можно получить частоту сердечного ритма.
- Интервал ТР соответствует расслабленному состоянию сердечной мышцы (диастоле), в это время записывается прямая линия. При остановке сердца ЭКГ представляет собой сплошную прямую линию без зубцов.
- По амплитудам зубцов рассчитывается положение так называемой электрической оси сердца, которая, как правило, совпадает с геометрической осью сердца. Направление электрической оси показывает правильность расположения сердца.
В результате анализа кардиограммы можно определить состояние сердца в целом, функциональное состояние миокарда и частоту сердечных сокращений. Поверхностный анализ данных ЭКГ может провести врач любой специальности. Для этого достаточно представлять себе ЭКГ сердца в норме, а также типичные отклонения – например, при инфаркте.
Расшифровка ЭКГ должна производиться с учетом анамнеза. Например, у беременных электрическая ось сердца может быть горизонтальной из-за того, что растущий плод оказывает давление на сердце и смещает его. Горизонтальная электрическая ось сердца является нормальной при беременности, но может свидетельствовать о наличии патологии в иных случаях.
Примеры заключений по ЭКГ:
- Ритм сердца синусовый, правильный, ЧСС 84 уд. за 1 мин. Нормальное положение электрической оси сердца.
- Ритм сердца синусовый, правильный. ЧСС 76 уд. за 1 мин. Горизонтальная электрическая ось сердца. Признаки гипертрофии левого желудочка.
Стоимость электрокардиографии
На такую простую и кратковременную процедуру, как электрокардиография, цена, как правило, доступна. Средняя стоимость ЭКГ с расшифровкой в Москве составляет 1200 руб.
Можно ли делать ЭКГ при кардиостимуляторе.
Можно ли делать ЭКГ при кардиостимуляторе и делать суточное (холтеровское) мониторирование?
Люди с имплантированным кардиостимулятором часто интересуются, можно ли делать различные медицинские процедуры при кардиостимуляторе. Сегодня пойдет речь о записи электрокардиограммы (ЭКГ). Во-первых спешу заверить, что делать ЭКГ при кардиостимуляторе можно. Более того, в некоторых случаях это даже необходимо. В частности, при диагностике нарушений работы кардиостимулятора ЭКГ является главным методом. Запись ЭКГ не представляет никакой опасности для кардиостимулятора. Вся процедура заключается в том, что пациенту наклеят так называемые электроды на руки и ноги. После этого произведут запись электрических потенциалов с этих электродов. Дело в том, что сердце при работе приводит к возникновению электричества. И это электричество и будет записано при снятии ЭКГ. Суточное же мониторирование — это когда на пациента вешают специальный прибор, который осуществляет запись кардиограммы в течение суток.
Итак, еще раз, людям с кардиостимулятором выполнять запись ЭКГ можно!
Для чего людям с кардиостимулятором нужно делать ЭКГ.
Как уже было упомянуто выше, ЭКГ — это диагностическая методика, служащая для диагностики работы сердца. Таким образом, с помощью ЭКГ можно выявить те или иные нарушения работы сердца. Во-первых, можно диагностировать ишемическую болезнь сердца. Здесь у людей с кардиостимулятором имеется существенная особенность. Дело в том, что при диагностике ишемической болезни сердца, врач оценивает так называемый комплекс QRS, который отражает сокращение желудочков, а так же, зубец Т и сегмент ST. А при кардиостимуляторе, желудочки могут сокращаться в результате электрического стимула от ЭКС. Это приводит к тому, что комплекс QRS, изменен, как и зубец Т и сегмент ST. В результате этого, не всегда имеется возможность оценить наличие ишемической болезни сердца у людей с кардиостимулятором.

Тем не менее, у некоторых людей с кардиостимулятором, оценить наличие ишемии все же возможно. Прежде всего, это относится к людям у которых нет желудочковой стимуляции. К примеру, у людей с синдромом слабости синусового узла нет стимуляции желудочков и стимулируются только предсердия. В этом случае можно полноценно оценить есть ишемия у человека или нет.
Кроме ишемической болезни сердца, ЭКГ позволяет оценить наличие различных нарушений сердечного ритма, в частности предсердную или желудочковую тахикардию, предсердную или желудочковую экстрасистолию. Ну и , наконец, ЭКГ позволяет выявить нарушения в работе кардиостимулятора, такие как перелом электродов, дислокация электродов, полный разряд батареи ЭКС.
Кардиостимулятор на ЭКГ, или описание ЭКГ с кардиостимулятором.
Итак, дорогие друзья. Далее информация предназначена для медицинских работников: кардиологов, специалистов функциональной диагностики. И речь пойдет об особенностях оценки и описании ЭКГ человека с кардиостимулятором. Информация размещена в образовательных целях, потому что очень часто в специализированные центры поступают звонки и вопросы от врачей из больниц и поликлиник, которые испытывают трудности в интерпретации ЭКГ человека с кардиостимулятором.
Что оценивать при анализе ЭКГ человека с кардиостимулятором.
- Все тоже самое, что у человека без кардиостимулятора (когда это оценить возможно): синусовый ритм или нет, есть ли ишемические изменения или нет, частота сердечных сокращений, наличие экстрасистол (предсердных или желудочковых), наличие тахикардии и ее разновидность.
- Есть ли артефакты (стимулы) от кардиостимулятора. Если есть, то есть ли захват (то есть есть ли после стимулов комплекс QRS или зубец Р). Исходя из этой информации можно сделать вывод о том, однокамерный или духкамерный ЭКС. Если ЭКС однокамерный, то можно понять в предсердии или в желудочке электрод. Так же можно определить нарушения работы ЭКС, такие, как гиперсенсинг, гипосенсинг, отсутствие захвата (что может быть в результате повышения порога стимуляции, или дислокации электрода).
Теперь давайте пройдемся по порядку по всем этапам оценки ЭКГ при кардиостимуляторе.
Какой ритм: синусовый или нет.
Давайте поймем, какие могут быть варианты и когда это важно? Во первых, если стоит кардиостимулятор, то это не означает что он постоянно и непрерывно работает. Так вот, в промежутки, когда ЭКС не работает, мы можем оценить синусовый ритм или нет. К примеру ниже на иллюстрации показан нормальный синусовый ритм, когда присутствуют зубцы Р. 
Другой вариант — это фибрилляция или трепетания предсердий — когда вместо зубщов Р мы видим или волны фибрилляции или волны трепетания предсердия. Кроме того может быть ритм от ЭКС с предсердной стимуляцией, желудочковой стимуляцией или и предсердной и желудочковой стимуляцией. В этих случаях мы будем видеть спайки кардиостимулятора перед зубцами Р или перед комплексами QRS соответственно. На иллюстрации ниже — ЭКГ с примером двухкамерной стимуляции сердца. 
Частота сердечных сокращений, ишемические изменения, экстрасистолия, тахикардия.
Частота сердечных сокращений измеряется по интервалам RR точно так же, как и на ЭКГ обычного человека. Можно измерять ее и по расстояние между соседними спайками от кардиостимулятора на ЭКГ.
Ишемические изменетия оцениваются только если нет желудочковой стимуляции, иначе их оценить просто не возможно.
Наличие экстрасистолии предсердной и желудочковой и тахикардии оценивается также аналогично ЭКГ человека без кардиостимулятора.
Определение нарушения в работе ЭКС.
Существует множество нарушений в работе кардиостимулятора. Но для большинства случаем имеют значения три из них. Если вы терапевт, или кардиолог, то этих хорошее знание этих трех нарушений вам будет достаточно. Для функционального диагноста могу посоветовать найти почитать книгу Ардашева А.В. Клиническая аритмология.
Потеря захвата.
Потеря захвата — это когда есть стимул ЭКС но нет на него ответа. То есть, после артефакта от ЭКС не ни зубца Р, ни комплекса QRS. Это может быть, когда произошла дислокация электрода. В этом случае потеря захвата может быть периодической, то есть захват то есть, то нет. Это просиходит потому, что электрод как бы болтается внутри камеры сердца, и если во время стимуляции от соприкаснется со стенкой сердца, то мы увидем эффективный захват, если отойдет от стенки — захвата не будет. Другие случаи потери захвата — перелом электрод, повышение порога стимуляции, попадание стимула на рефрактерный период, к примеру, если желудчоковый стимул попадет на зубец Т, то захвата не произойдет, потому что желудочки находятся в рефрактерном периоде.
На иллюстрации ниже — пример неэффективного захвата желудочков. Возможно дислокация или перелом желудочкового электрода. 
Гиперсенсинг.
При гиперсенсинге кардиостимулятор чувствует какой либо артефакт и интерпретирует его, как сокращение сердца. К примеру пациент напряг мышцы груди, к кардиостимулятор подумал что это сократилось сердце и не нанес стимул. То есть ЭКС чувствует то что не должен чувствовать. Приведенный выше пример называется миопотенциальное ингибирование. В этом случае проблема решается простым перерограммированием в биполярный режим чувствительности ЭКС (что бы два полюса чувствительности были внутри сердца). Перепрограммированием проблему не получится решить если электрод униполярный. В современной аритмологии таких электродов практически нет. Старый биполярный электрод можно поменять. Другой пример гиперсенсинга — это гиперсинсинг при переломе электрода. Когда отломленные концы соприкасаются друг с другом возникают помехи, которые ЭКС ошибочно может принять за электрическую активность сердца.
На иллюстрации ниже — пример гиперсенсинга предсердного электрода. 
Как вы заметили при гиперсенсинге основным признаком на ЭКГ является отсутствие спайков там, где они должны быть. При этом гиперсенсинг может быть связан с миопотенциальным ингибированием или переломом электрода. Это выяснится при программировании с использованием программатора.
Гипосенсинг.
Гипосенсинг — это ситуация противоположная предыдущей. ЭКС не чувствует сокращения сердца. При этом он посылает стимулы даже тогда, когда они ненужны. Часть из этих стимулов приводит к захвату полостей сердца, часть не сопровождается захватом так как попадает в период рефрактерности.
Если материал статьи был вам полезен, то оцените статью, поделитесь ссылками в социальных сетях!
Пишите ваши вопросы и отзывы в комментариях ниже!