Дополнительная хорда в сердце
В данной статье речь пойдет о такой столь распространенной в последнее время структурной аномалии, как дополнительные хорды в полости сердца. В последнее время в связи с улучшенным качеством обследования новорожденных детей, в том числе эхографическим методом (УЗИ сердца), возросла и частота случаев регистрации данной аномалии. Многими врачами, особенно врачами УЗИ- диагностики, понятия трабекула и хорда трактуются как равнозначные, что не совсем верно с позиции анатомии и физиологии, но факт остается фактом и в заключении врача вы можете увидеть диагноз “дополнительная трабекула” вместо “дополнительная хорда”.

Но, прежде чем осветить все аспекты этой патологии, хотелось бы вкратце остановиться на анатомических особенностях сердца.
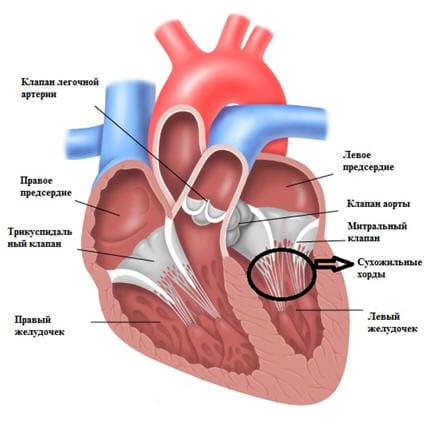
Сердце состоит из четырех камер – левого и правого предсердий и левого и правого желудочков. В нормально функционирующем сердце кровь перемещается из предсердий в желудочки. Однонаправленный ток крови обеспечивается с помощью сердечных клапанов между ними, которые смыкаются и размыкаются соответственно циклу сердечных сокращений. Чтобы клапаны сохраняли свою подвижность и гибкость, со стороны желудочков они поддерживаются «пружинками» – сухожильными нитями, или хордами. Эти нити попеременно сокращаются, натягивая клапан на себя и пропуская кровь в желудочек, и расслабляются, тогда створки клапана смыкаются, и кровь не забрасывается обратно в предсердие.
Иногда случается так, что когда сердечко малыша еще только развивается во время беременности, закладывается еще одна, или несколько (приблизительно в 35 % случаев) добавочных нитей в желудочке. Дополнительная хорда в сердце – это ни что иное, как дополнительное соединительнотканное образование, встречающееся в полости чаще левого желудочка, и в большинстве случаев не несущее значимой гемодинамической нагрузки (то есть не нарушающее функцию сердца). Относится к малым аномалиям развития сердца.
В зависимости от расположения в желудочке различают продольные, диагональные и поперечные хорды (последние встречаются реже). Продольные и диагональные не мешают продвижению крови по камерам сердца (это гемодинамически незначимые хорды), поперечные же могут оказаться гемодинамически значимыми – создавать препятствие потоку крови, что сказывается на работе сердечной мышцы в целом. Также поперечные хорды в очень редких случаях могут быть отнесены к провоцирующим аритмогенным факторам, то есть способны вызывать в более взрослом возрасте нарушения сердечного ритма (ВПВ синдром, синдром укороченного PQ).
Причины заболевания
Основной причиной возникновения дополнительной хорды в сердце принято считать наследственность. Если у матери есть какие-либо заболевания сердечно-сосудистой системы, велик процент того, что у ребенка будет диагностирована одна или несколько из аномалий развития сердца (открытое овальное окно, дополнительная хорда, пролапс митрального клапана). В то же время нельзя исключать в качестве причины неблагоприятное воздействие окружающей среды, влияние мутагенных факторов (курение, употребление алкоголя и наркотических веществ беременной) главным образом в период закладки соединительной ткани (до 5-6 недели внутриутробного развития) и в течение всей беременности.
Симптомы дополнительной хорды
На основании чего можно заподозрить заболевание? Если дополнительная хорда в сердце представлена единичной нитью, как это чаще и бывает, то она ничем себя не проявляет, течение заболевания на протяжении всей жизни бессимптомное. Заподозрить данную аномалию развития можно уже сразу после рождения на основании систолического шума в сердце при прослушивании ребенка (в подавляющем большинстве случаев диагноз устанавливается в период новорожденности и раннего детства, до 3- х лет). Увеличение частоты регистрации, как уже говорилось выше, связано с тем, что согласно не так давно принятым лечебно-диагностическим стандартам, каждому ребенку в возрасте 1 месяц назначается ЭХО-КГ (УЗИ сердца) для исключения врожденной патологии сердечно- сосудистой системы.
В ряде случаев при интенсивном росте ребенка с добавочной хордой, особенно когда рост опорно-двигательного аппарата опережает рост внутренних органов, в том числе и сердца, в связи с чем нагрузка на него возрастает, могут наблюдаться кардиалгии (боли в области сердца), ощущения сердцебиения, общая утомляемость, немотивированная слабость, психоэмоциональная лабильность и головокружения, как проявления нейроциркуляторной (вегето-сосудистой) дистонии. Могут встречаться и нарушения ритма сердца. Данная симптоматика чаще проявляется в подростковом возрасте и может сопровождать пациента во взрослой жизни.
Если же добавочных хорд в сердце несколько, врач должен помнить о том, что соединительная ткань находится не только в сердце, но и во всех внутренних органах и костно-мышечной системе, соответственно и клинические проявления могут быть со стороны многих органов и систем организма. В таких случаях говорят о соединительно-тканной дисплазии, которая характеризуется изменениями в скелете (сколиоз нижне-грудного отдела позвоночника, деформация конечностей, нарушение функций скелетной мускулатуры), изменением каркаса трахеобронхиального дерева, органов пищеварительной системы (загиб или деформация желчного пузыря, грыжа пищеводного отверстия диафрагмы, гастроэзофагеальный рефлюкс – заброс желудочного содержимого обратно в пищевод), органов мочевыделительной системы (нефроптоз – опущение почки, мегауретер – расширение мочеточника, пиелоэктазия – расширение почечной лоханки) и т.д. То есть при множественных хордах в сердце, обнаруженных с помощью УЗИ, и вышеперечисленных отклонениях в строении других органов, следует думать о том, что соединительная ткань плохо развита не только в сердце, но и по всему организму.
Таким образом, только кардиолог и врач педиатр с привлечением других специалистов могут решать, идет ли речь в каждом конкретном случае о дополнительных хордах как самостоятельном, отдельном заболевании; либо аномалия возникла как результат поражения соединительной ткани. В первом случае, как правило,симптомов не наблюдается, во втором же симптомы появляются и со стороны других органов, что требует комплексного обследования и наблюдения за пациентом.
Обследование при подозрении на дополнительную хорду
Диагностика данной аномалии сводится к следующему:
- клинический осмотр с обязательной аускультацией (выслушиванием) пациента, при которой врач услышит систолический шум в сердце;
- ЭХО- КГ (УЗИ сердца) – «золотой стандарт» в диагностике дополнительной хорды сердца.
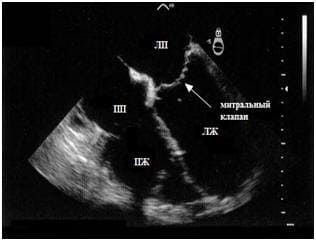
Сердце человека при эхокардиографическом обследовании (УЗИ сердца). Добавочная хорда представлена эхоплотным линейным образованием, которое можно просмотреть в двух плоскостях сечения, расположенным в полости левого желудочка (ЛЖ), ближе к митральному клапану.
Кроме УЗИ сердца. пациенту может быть назначено проведение ЭКГ (с нагрузкой и без) для исключения нарушений сердечного ритма; суточное мониторирование ЭКГ; нагрузочные пробы (велоэргометрия). Что конкретно из перечисленных методов обследования необходимо пациенту, решает врач на очном осмотре.
Лечение
Если у пациента нет клинических проявлений дополнительной хорды, в медикаментозном лечении он не нуждается. Вполне достаточно наблюдения кардиолога и регулярного эхографического обследования в дополнение к ЭКГ не реже раза в год.
В ситуациях, когда пациента беспокоят симптомы со стороны сердечно-сосудистой системы, оправдано назначение медикаментозных препаратов.
- Для улучшения трофики (питания) в миокарде (сердечной мышце) назначаются витамины: витамин В1 (тиамин) с липоевой кислотой; витамин В2 (рибофлавин); витамин РР (никотиновая кислота). Все витамины принимаются курсами длительностью не меньше месяца и не реже двух раз в год.
- Нормализовать процессы реполяризации (проведения электрического импульса по волокнам миокарда), нарушение которых лежит в основе сердечных аритмий, помогут препараты магния и калия: магне В6 (магния цитрат с витамином В6)-курсом один месяц (противопоказан детям до шести лет); магнерот (магния оротат) курсом на три- четыре недели (противопоказан лицам до 18- ти лет); калия оротат курсом три- пять недель (разрешен к применению у детей согласно возрастной дозировке); панангин (калия и магния аспарагинат) курсом один месяц (безопасность применения у детей не доказана).
- С целью улучшения метаболизма (обменных процессов) в клетках миокарда назначаются антиоксиданты: убихинон, препараты L- карнитина, цитохром С.
- При появлении признаков нейроциркуляторной дистонии назначаются ноотропные препараты (пирацетам, ноотропил).
И в любом случае при дополнительной хорде необходимы общеоздоровительные мероприятия:
– закаливание организма;
– рациональное питание, обогащенное витаминами;
– длительное пребывание на свежем воздухе;
– соблюдение режима труда и отдыха;
– адекватные физическому состоянию организма занятия спортом – гимнастика, танцы (в любом случае, решение о возможности заниматься тем или иным видом спорта должен принимать лечащий врач).
Если у пациента с поперечной хордой или в том случае, если хорды множественные, развиваются нарушения сердечного ритма (мерцательная аритмия, пароксизмальная тахикардия, экстрасистолия, Синдром Вольфа-Паркинсона-Уайта, синдром Морганьи-Эдемса-Стокса), вплоть до развития жизнеугрожающих состояний, требуется немедленная госпитализация в профильный кардиологический стационар с последующим более детальным обследованием и лечением.
Иногда в связи с тем, что в состав ложной хорды входят пучки проводящей системы миокарда, приходится прибегать к хирургическим методам лечения – криодеструкции (разрушение с помощью холодового воздействия) либо иссечению хорды.
Могут ли развиться осложнения при отсутствии лечения?
Предсказать заранее, как будет протекать то или иное заболевание у пациента, порой невозможно. Относительно дополнительной хорды левого желудочка в частности, и малых аномалий развития сердца в целом можно сказать, что врачи имеют обнадеживающие данные – как правило, эти структурные изменения не требуют специального лечения в том случае, если не нарушают функции сердечно-сосудистой системы. Осложнения развиваются редко, и при условии соблюдения приема медикаментозных препаратов их можно свести к минимуму.
Прогноз
Прогноз для жизни благоприятный при отсутствии значимых гемодинамических и аритмогенных нарушений.
Чем опасна для ребенка дополнительная хорда в сердце, причины и симптомы, диагностика и лечение такой аномалии
Дополнительная хорда в сердце у ребенка — патология, которая проявляется в период внутриутробного формирования сердечной мышцы на сроке беременности 5-6 недель. Генетическая предрасположенность является основным фактором, провоцирующим развитие добавочной сухожильной нитки в сердце.
Какова расшифровка понятия ДТЛЖ? Что такое левая трабекула в сердце? Можно ли предотвратить возникновение этой проблемы?

Понятие хорды в сердце
Сердце — это главный орган, который поддерживает жизнеспособность человеческого организма. Оно состоит из четырех камер, в которых находятся по 2 желудочка и передсердия. Между ними расположены клапаны, которые не позволяют крови перетекать в обратном направлении. В противном случае происходило бы смешивание венозной и артериальной крови. Открытие и закрытие клапанов регулируется специальными «пружинками», которые называются хордами. Таким образом, хорды выполняют две важные функции — обеспечивают нормальное функционирование клапанов и защищают их от провисания.
 В сердце находится несколько хорд. Они состоят из мышечной ткани и представляют собой крепкие нити. Если у пациента есть дополнительная хорда, ее легко заметить на ультразвуковом исследовании — она будет выделяться своей толщиной. В большинстве случаев дополнительная хорда образовывается в левом желудочке.
В сердце находится несколько хорд. Они состоят из мышечной ткани и представляют собой крепкие нити. Если у пациента есть дополнительная хорда, ее легко заметить на ультразвуковом исследовании — она будет выделяться своей толщиной. В большинстве случаев дополнительная хорда образовывается в левом желудочке.
Что такое дополнительная хорда в сердце, каковы причины ее возникновения у детей?
Дополнительная хорда закладывается внутриутробно в период формирования сердечной мышцы. Левожелудочковую единичную хорду (ДХЛЖ) врачи часто выявляют на плановом УЗИ. При рождении ребенку ставят диагноз «врожденная аномалия сердечных камер». У грудничков ложная хорда в сердце часто сочетается с другими патологиями — присутствием лишней трабекулы или открытием овального окна.
Опасна ли лишняя хорда для жизни? Это зависит от гемодинамики. Если нить не имеет гемодинамического значения, то можно утверждать, что она никак не повлияет на нормальную деятельность сердца, поэтому не требует лечения. Влияние на гемодинамику обозначает необходимость регулярного наблюдения у специалиста. В таблице изложены основные разновидности дополнительной хорды, а также их влияние на гемодинамику.
| Признак классификации | Разновидность | Гемодинамическое значение |
| Направление | Поперечная | Гемодинамически значимая хорда, которая нарушает функционирование сердца |
| Диагональная | Не имеет гемодинамического значения | |
| Продольная | Не влияет на гемодинамику | |
| Расположение в отделах | Правожелудочковая | Имеет гемодинамическое значение, выражается ускоренным сердцебиением, покалываниями в сердце |
| Левожелудочковая | Не влияет на гемодинамику | |
| Количество | Единичная | Не имеет гемодинамического значения |
| Множественная | Гемодинамически значимая хорда, которая проявляется нарушениями сердечного ритма, ухудшением общего самочувствия ребенка | |
| Расположение в желудочках | Базальная | Не воздействует на гемодинамику |
| Верхушечная | Гемодинамически незначимая хорда | |
| Серединная | Не имеет гемодинамического значения |
 ДХЛЖ развивается еще в утробе матери. Почему у детей возникает такая проблема? К числу причин возникновения патологии можно отнести:
ДХЛЖ развивается еще в утробе матери. Почему у детей возникает такая проблема? К числу причин возникновения патологии можно отнести:
- Генетическую предрасположенность. Ложная хорда может передаться ребенку от родителей. Чаще всего аномалия наследуется по женской линии, если мама имеет лишние сухожильные нити в сердце.
- Злоупотребление вредными привычками. Курение табачных изделий, прием алкоголя и наркотических средств с 4-5 недели беременности могут повлиять на внутриутробное формирование сердечной мышцы у малыша.
- Плохие экологические условия. Загрязненный воздух и вода — факторы, которые могут спровоцировать развитие патологии.
- Нервное или физическое перенапряжение. Формирование ложной хорды может произойти на фоне сильного стресса или чрезмерных физических нагрузок.
Симптомы аномалии у ребенка

Проявления нарушений работы сердца возникают у пациентов с увеличенной хордой в правом желудочке во множественном количестве. Симптомы:
- быстрая утомляемость;
- учащенный пульс;
- головокружение и головные боли;
- резкая смена настроения;
- покалывания в области сердца.
Все эти признаки начинают проявляться в период активного роста мышц и костей, т.е. в подростковом возрасте. Интенсивное развитие костно-мышечной системы дает дополнительную нагрузку на сердце. При первых тревожных симптомах родителям следует немедленно показать ребенка кардиологу.
Диагностические методы
Для исследования ложной хорды в сердце ребенка используются следующие диагностические методы:
 Ультразвуковая диагностика. Она позволяет выявить патологию в первый месяц жизни малыша. С помощью УЗИ врачу удается визуализировать дополнительную хорду, определить ее местоположение и сделать вывод о ее гемодинамическом значении. Ультразвуковое исследование должны ежегодно проходить все пациенты с диагнозом «ДТЛЖ».
Ультразвуковая диагностика. Она позволяет выявить патологию в первый месяц жизни малыша. С помощью УЗИ врачу удается визуализировать дополнительную хорду, определить ее местоположение и сделать вывод о ее гемодинамическом значении. Ультразвуковое исследование должны ежегодно проходить все пациенты с диагнозом «ДТЛЖ».- Аускультация. Добавочная нить в сердце создает специфический шум, который хорошо прослушивается с помощью стетоскопа.
- Электрокардиография. Этот диагностический метод отображает патологические изменения в активности сердца.
- Суточный мониторинг ЭКГ. Его проводят для получения всех дополнительных данных о функциональности сердца.
- Велоэргометрия. Метод подразумевает запись электрокардиограммы во время усиленных физических нагрузок. Такое исследование необходимо для выявления нарушений кровоснабжения и оценки изменений сердечного ритма.
Особенности лечения детей при наличии клинических признаков патологии
Диагноз «АХЛЖ» не требует лечения. Родителям необходимо следить за состоянием здоровья своего ребенка, а также регулярно наблюдаться у кардиолога и ежегодно проходить УЗИ и ЭКГ. Если у пациента ухудшилось самочувствие, следует записать его на внеплановый прием к врачу. После проведения необходимых диагностических мероприятий ребенку могут быть назначены следующие лекарства:
- препараты с магнием и калием — Аспаркам, Магне В6, Магнерот, Панангин, которые помогают нормализовать давление и тонус сосудов;
- антиоксиданты — Ресвератрол, Цитохром С, позволяющие стабилизировать работу сердца, а также активизировать процессы обмена в миокарде;
- ноотропные препараты — Ноотропил, Пирацетам, Анирацетам и Семакс, улучшающие когнитивные показатели;
- средства, обогащенные витамином В — Нейровитан, витаминные комплексы с липоевой и никотиновой кислотами, которые позволяют стабилизировать нервную регуляцию.
Последствия дополнительной хорды у ребенка
 Ни один врач не может предугадать, вызовет ли эта патология какие-либо осложнения или нет. Специалисты дают хороший прогноз пациентам, у которых была выявлена дополнительная нить в левом желудочке. В большинстве случаев (у 90% пациентов) левая трабекула не требует лечения. Менее утешительный прогноз дается при диагностировании поперечных и множественных хорд.
Ни один врач не может предугадать, вызовет ли эта патология какие-либо осложнения или нет. Специалисты дают хороший прогноз пациентам, у которых была выявлена дополнительная нить в левом желудочке. В большинстве случаев (у 90% пациентов) левая трабекула не требует лечения. Менее утешительный прогноз дается при диагностировании поперечных и множественных хорд.
Образ жизни ребенка при наличии аномалии
Нормализация работы сердца у детей с диагнозом «АХЛЖ» требует ежедневной физической активности, соблюдения диетического питания и режима дня. К числу посильных физических нагрузок для таких пациентов относятся:
- ежедневные прогулки на воздухе;
- гимнастика;
- танцы;
- езда не велосипеде.
Все виды физической активности должны быть согласованы с кардиологом. Врачу также следует делать акцент на необходимости правильного питания. В рацион пациента должны быть включены:
- курага, изюм и другие сухофрукты;
- кисломолочные продукты;
- твердые и мягкие сыры;
- орехи;
- бананы.
Для ребенка с ложной хордой особенно важен режим дня. Родители должны рационально распределить время для отдыха и активности. Обязателен полноценный ночной сон. Желательно ограничить занятия за компьютером и использование других гаджетов — все это можно компенсировать прогулкой на свежем воздухе.

Можно ли предупредить появление патологии?
Дополнительная хорда — патология, которая в 90-95% случаев развивается вследствие генетической предрасположенности, поэтому предупредить ее невозможно, ведь ученые до сих пор не научились менять генетический код людей. Несмотря на это, вероятность появления аномалии под воздействием некоторых неблагоприятных факторов составляет 5-10%, поэтому врачи настоятельно рекомендуют будущим мамам с самых первых недель беременности отказаться от алкоголя, табака и наркотических веществ, проводить больше времени на воздухе, избегать стрессов и физических нагрузок.
Дополнительная хорда в сердце у ребенка и взрослого: что это, опасно ли и когда нужно лечение
Д ополнительная хорда в сердце — это врожденная аномалия развития кардиальных структур, которая заключается в формировании одного или нескольких поперечных тяжей, поддерживающих створки клапанов.
Формально, дополнительная (ложная) хорда крайне редко считается патологией. Чаще о ней говорят как о малой аномалии, но не о пороке. Потому как в 90% случаев и более нет ни симптомов, ни внешних признаков, которые могли бы указать на нарушение.
Проявления в оставшихся ситуациях вариативны, зависят от тяжести расстройства. Требуется тщательная диагностика, только так можно сказать больше и поставить точку в вопросе.
В отсутствии симптомов, изменений функциональной активности сердце, угрозы для жизни нет. А значит и терапия как таковая не нужна. Задача врачей — установить характер и степень изменений. На это может потребоваться много времени.
Механизм формирования
В основе развития патологического отклонения лежит нарушение внутриутробного периода.
Дополнительная хорда в сердце у ребенка, а затем и у взрослого пациента — результат аномального генеза плода. Как правило, расстройство закладывается на ранних сроках, в самом начале первого триместра и чуть позднее.
Обнаружить изменение по результатам УЗИ невозможно. Не всегда удается выявить патологию даже после рождения, стоит ли говорить про раннюю диагностику и ее перспективы.
В чем суть нарушения? В основе лежит незначительное изменение анатомической структуры кардиальных тканей. В норме сердце состоит из четырех камер.
Двух предсердий и такого же количества желудочков. Они отграничены эластичными полосками соединительной ткани. Так называемыми перегородками или клапанами.
Лепестки этих структур играют роль ворот для крови, позволяя двигаться ей строго в одном направлении, чтобы обеспечить верную и эффективную насосную функцию.

Сами по себе они крепятся к миокарду особыми эластичными тяжами, которые как раз и называются хордами, выполняют функцию поддержания клапанов в нормальном положении, позволяют им правильно сокращаться и возвращаться в исходное место.
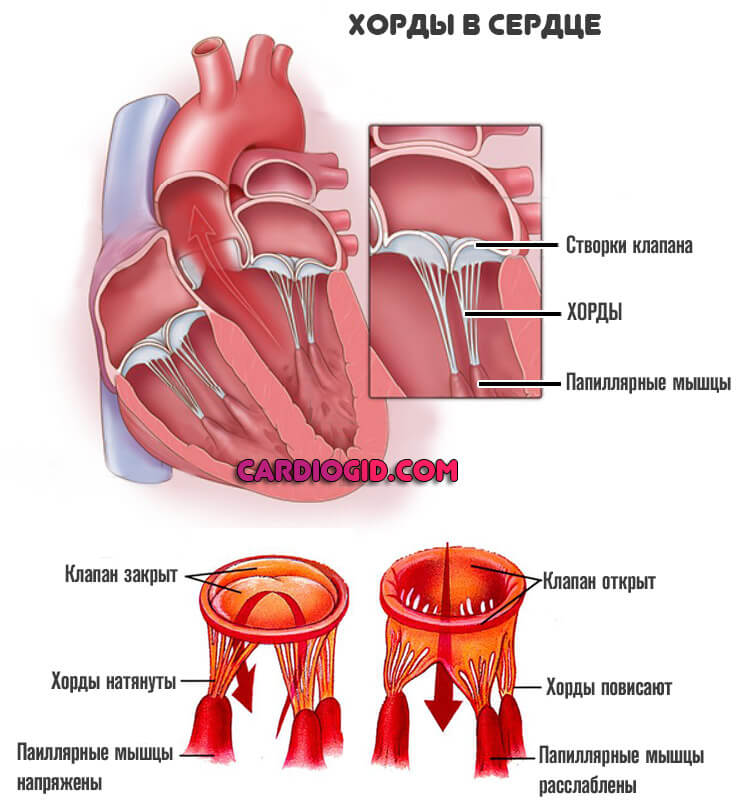
И здесь начинаются различия в состоянии. Если присутствует одна или даже нескольких хорд, но они имеют идентичное нормальным анатомическое строение, не толще и не длиннее прочих, проблем обычно не возникает.
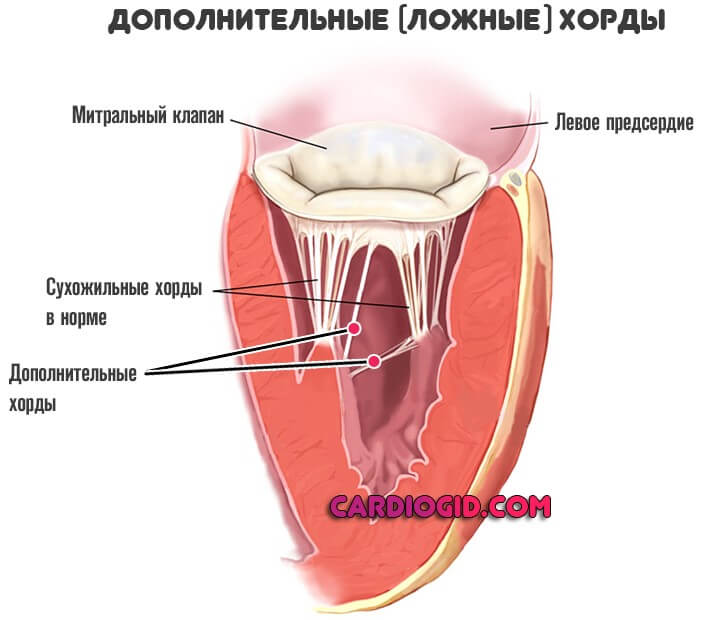
Но если таковых множество или они имеют аномалии строения, начинаются дисфункции.
Кровь не способна нормально двигаться по камерам. Сокращения становятся слабее. Все это может повлечь сердечную недостаточность разной тяжести.
Таких ситуаций минимум, как показывает практика, не более 10% случаев и даже менее того. Требуется лечение, во избежание рисков для здоровья и жизни.
Но чаще пациент даже не подозревает, что имеет место какое-то нарушение. Лишняя хорда обнаруживается случайно в процессе профилактического осмотра, по результатам эхокардиографии.
Если нет никаких данных за органические нарушения, функциональные отклонения, жалобы отсутствуют, и пациент ведет нормальную жизнь, говорят о малой аномалии и индивидуальной особенности организма. Тогда не требуется ни диагностика сверх меры, ни лечение.
Причины
Почему же развивается лишняя хорда в сердце? Причины всегда врожденные, формирование этой структуры во время биологического существования пациента уже невозможно.
Курение и прием спиртного в период беременности
Вредные вещества, входящие в состав табачной продукции, также этанол обладают мутагенными свойствами.
Возможны органические расстройства, нарушения формирования плода. Лишняя хорда — только один из вариантов, и точно не самый страшный.
Отказ от пагубной привычки позволяет свести риски к минимуму. Причем бороться с пристрастиями и зависимостями нужно задолго до гестации. На этапе планирования беременности.
Перенесенные инфекционные болезни
В недавнем прошлом или прямо в момент вынашивания плода, особенно в первый триместр.
Это крайне опасно. Порой заболевания протекают настолько вяло, что женщина не замечает проблем. Особенно справедливо сказанное для носительства вирусов герпеса и папилломы человека.
Возможно отсутствие симптомов, но плод будет инфицирован. Как и в предыдущем случае, лишняя хорда — один из возможных вариантов.
Лечение, угнетение агентов требуется на этапе планирования беременности силами группы докторов.
Отравления
Токсические поражения. При применении некоторых лекарственных средств (психотропных, противовоспалительных нестероидного происхождения, антибиотиков). Вызывают не просто аномалии — а уродства.
Выраженные дефекты встречаются не всегда. Возможны пороки сердца, большие или малые.
Тяжелые физические нагрузки
Беременность — не болезнь. Полностью исключать механическую активность не имеет смысла. Скорее напротив. Но и перетруждаться категорически воспрещается.
Во избежание развития гормонального дисбаланса, нестабильности концентрации прогестерона, эстрогенов и веществ коры надпочечников, катехоламинов.
Чем обернется измененный фон — вопрос спорный. Явно ничего хорошего подобный процесс не сулит ни матери, ни ребенку.
По этой же причине стоит по возможности избегать стрессов и психоэмоциональных перегрузок.
Несоблюдение этого правила чревато выработкой все тех же гормонов коры надпочечников в огромном количестве.
Наследственный фактор
Исследования говорят о повышенной вероятности развития аномалии у детей, чей предок по восходящей линии имел подобное же нарушение.
Риски больше при наличии двух или более родственников с аналогичной проблемой. Точное числовое выражение варьируется от 30 до 80%.
Аномалии развития
В некоторых случаях аномальная хорда или трабекула развивается как итог генетических аномалий, это результат неправильного распределения хромосом.
Но это скорее исключение, потому как рассматриваемый процесс преимущественно фенотипический. То есть гены не играют роли, проблема возникает спонтанно, именно у конкретного человека и не закладывается, а значит, не передается будущим поколениям напрямую.
Оценка причин необходима для правильного понимания механизма развития патологического процесса.
Практической значимости для предотвращения у конкретного пациента нет. Но знание дает возможность планирования общей профилактики в рамках эпидемиологической работы.
Несмотря на это, эффективных методов предотвращения не существует до сих пор.
Симптомы
Как понятно из общей ситуации, клиническая картина дополнительной хорды отсутствует в большинстве случаев.
Пациент не знает о проблеме в 90% ситуаций и даже более. Потому и не обращается к врачам.
Обнаружить отклонение можно только по результатам эхокардиографии, и то есть тщательно присмотреться. Лишь в 10% ситуаций обнаруживаются какие-либо признаки нарушения.
- Боли в грудной клетке. Слабые или средние по интенсивности. Локализуются в левой части, могут отдавать в лопатку, руку, лицо. Однако не всегда.
Как правило, возникают после физической нагрузки. В покое проходят. Характер — жгучий, давящий, распирающий.
Признак указывает на начало ишемических процессов и по мере прогрессирования сердечной дисфункции становится все более отчетливым.
- Аритмии. По типу внезапно возникающей тахикардии. Особенно заметно нарушение при повышении нагрузки на организм. Например, после быстрой ходьбы, подъема по лестнице, занятия спортом, даже приема пищи.
Внезапно частота сокращений растет, достигает более 90 ударов в минуту.
Возможно ощущение перебоев . Пациенты описывают состояние как «внезапно останавливается сердце и начинает биться снова» или «пропускает сокращения».
Это явления экстрасистолии . В некоторых случаях аритмия представлена пароксизмальной (приступообразной) тахикардией. Вариантов множество.
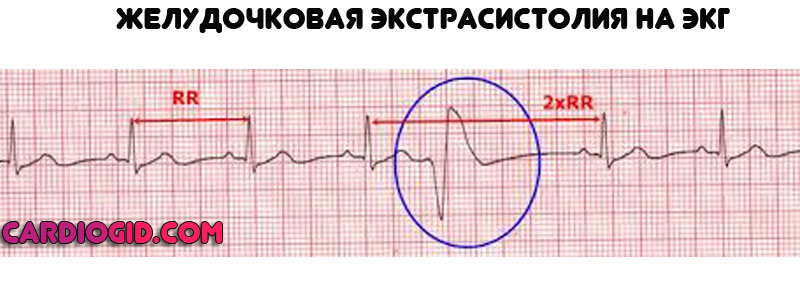
- Одышка на фоне физической активности. В течение многих лет внешне отклонение проявляется как непереносимость нагрузок. Пациент не может быстро ходить, заниматься спортом. Порой порог, когда симптом возникает, так велик, что человек его просто не достигает. А значит, и признак остается незамеченным. Разве что лишняя хорда присутствует у спортсмена.
- Слабость, сонливость. Необоснованная вялость и малая работоспособность. По мере прогрессирования кардиальной дисфункции признаки астении становятся все более выраженными. Но на это требуются годы.
- Головная боль, невозможность ориентироваться в пространстве. Результат недостаточного кровообращения в мозге. К счастью, признак не свидетельствует в пользу критических процессов. Помимо обнаруживаются и прочие неврологические дефицитарные явления: проблемы с интеллектом, мышлением, памятью, снижение остроты зрения, слуха. Вариантов множество.
Клинически, лишняя хорда соответствует сердечной недостаточности и провоцирует именно ее.
Скорость прогрессирования заболевания низкая, крайне незначительная в основном количестве случаев.
В определенный момент может наступить декомпенсация. Организм не сумеет поддерживать приемлемую функциональную активность сердца. Процесс начнет развиваться лавинообразно и приведет к катастрофе.
К счастью, это маловероятно. Потому как симптоматика вынудит человека обратиться у врачу много раньше. В детские годы признаков, как правило, нет.
Манифестация приходится на возраст свыше 15-16 лет. Как раз в этот период наступает субкомпенсация. Тело все еще поддерживает и стабилизирует работу мышечного органа, но уже не в полной мере справляется.
Диагностика
Обследование проводится под контролем кардиолога, при необходимости привлекается профильный хирург. Выявить нарушение без жалоб пациента крайне непросто, потому как нет зацепок.
Примерный перечень методик, если ведется целенаправленная оценка кардиальных структур и поиск аномалии:
- Анализ симптомов. Нужно понять, что беспокоит пациента. Если есть хотя бы несколько признаков, вопрос становится проще.
- Сбор анамнеза. Образ жизни, характер питания, профессиональной активности, семейная история, текущие и перенесенные ранее заболевания и состояния, прочие моменты. Также важно увязать их с клинической картиной, если таковая есть. Например — возникновение или усиление боли после физической нагрузки, еды и прочее.
- Эхокардиография. Основной метод визуализации тканей кардиальных структур. Используется для ранней диагностики и считается первым способом обследования. Но при незначительном объеме поражения или сложной локализации ЭХО не всегда дает достаточно информации.
- В таком случае обращаются к МРТ. Это золотой стандарт в деле визуализации. Позволяет в деталях продемонстрировать состояние мышечного органа и выявить все возможные отклонения. Контрастирование не требуется.
- Электрокардиография. Используется для выявления функциональных нарушений, аритмий. Также не показывает никаких изменений, если речь о малой аномалии. Когда же присутствуют симптомы, обнаруживаются объективные черты экстрасистолии, тахикардии, фибрилляции. В зависимости от случая.
Прочие методики не дают достаточной информации. Потому назначают их редко.
Исходя из результатов, доктора делают вывод относительно характера процесса, прорабатывают стратегию возможной терапии.
Но ситуация не так очевидна. То, что сейчас все в норме, не значит, что ситуация сохранится и далее. Потому диагноз выставляется спустя несколько месяцев, после динамического наблюдения.
Лечение
Терапия проводится под контролем кардиолога и/или специалиста по профильной хирургии. Восстановление медикаментозное, как правило.
Поскольку радикальные оперативные меры требуются крайне редко, основное число случаев предполагает длительный прием препаратов.
Какие именно лекарства применяются:
- Противогипертензивные. Если имеет место рост артериального давления. Подобное бывает не всегда. Используются ингибиторы АПФ (Периндоприл), антагонисты кальция (Верапамил), бета-блокаторы (Метопролол и прочие). Строго по показаниям.
- Противоаритмические. Если необходимо. Основной — Амиодарон.
- Средства для восстановления метаболизма в миокарде. Рибоксин или Милдронат. Они позволяют восстановить работу органа, обладают защитными свойствами.
- Крайне редко требуются сердечные гликозиды . Способствуют нормальному сокращению мышечного органа. Восстановлению насосной функции. Дигоксин как ключевое наименование.
- Витаминно-минеральные комплексы. Средства на основе калия и магния (Аспаркам, прочие).
Медикаменты не назначаются на пустом месте. Врачи зачастую занимают выжидательную позицию и оценивают состояние пациента в динамике. Только после этого можно говорить о применении каких-либо средств. Вопрос индивидуальный.
Еще сложнее обстоит дело с хирургическим лечением. Оно требуется всего в 1-2% от общего количества случаев. Заключается в малоинвазивной или открытой деструкции лишнего тяжа или пучка.
Ложная хорда в левом желудочке предполагает оперативное вмешательство наиболее часто поскольку нарушается кровообращение в большом круге. Если можно говорить об этом в контексте столь редкой методики устранения аномалии.
Во всех случаях рекомендуется определенное ограничение физической нагрузки, нормализация режима сна и бодрствования (не менее 8 часов ночного отдыха), регулярное посещение кардиолога для профилактического осмотра.
Отказ от курения, спиртного, кофеина в любом виде. Не лишней будет и коррекция рациона, хотя это и не обязательная мера. Но однозначно нужно витаминизировать собственное меню. Потреблять больше продуктов растительного происхождения. Это как минимум.
Рекомендуется консультация диетолога для составления индивидуального рациона.
Прогноз
В большинстве случаев — благоприятный. Даже при развитии симптомов проходит немало лет, прежде чем процесс достигает критической, декомпенсированной фазы.
Довести до такого можно только сознательно. Обычно симптоматика на более ранних стадиях невыносима и существенно снижает качество быта. Выбора, кроме как обращаться к врачу, нет.
Выживаемость хорошая, вероятность сохранения трудоспособности тоже. Но это не значит, что нужно сидеть, сложа руки. Без консультации и помощи кардиолога не обойтись.
Возможные осложнения
Таковые развиваются крайне редко. Основным считается сердечная недостаточность.
Хроническое нарушение, сопровождающееся падением сократительной способности миокарда, слабым питанием тканей и структур, скудным кровотоком. Все прочие последствия вытекают из него.
Инфаркт, остановка сердца. К счастью, это крайне редкие варианты. В 95% ситуаций нет никаких осложнений на протяжении многих лет или всей жизни. Но рисковать не рекомендуется.
В заключение
Дополнительная хорда встречается в сердце у 12-15% людей по всему миру. Но проявляет себя крайне редко. В 5-10% случаев всего. Потому чаще о ней говорят как о малой аномалии, а не о пороке.
Тем не менее, сказать, насколько опасно отклонение в конкретном случае может только специалист. Затягивать с обращением не нужно. Также важно раз в 6-12 месяцев проходить профилактические осмотры.
Дополнительная хорда левого желудочка: опасно ли это?

В сердце человека есть несколько хорд, которые во время сокращения этого органа не позволяют клапану прогибаться. Благодаря их присутствию, он хорошо удерживает кровь и обеспечивает адекватную гемодинамику. Нормальная хорда представляет собой своеобразную пружину с мышечной структурой. Иногда во время внутриутробного развития в одном из желудочков сердца появляется дополнительная хорда, которая представляет собой нитевидный тяж из соединительной ткани. В некоторых случаях это аномальное образование включает в себя мышечные или сухожильные волокна.
В этой статье мы рассмотрим такую малую аномалию сердца, как дополнительная хорда левого желудочка. В большинстве случаев она обнаруживается у детей до 18 лет, но некоторые люди живут с таким диагнозом многие годы и не ощущают никаких изменений в работе сердца. Обычно дополнительная хорда выявляется случайно: при обследовании по поводу другого заболевания или во время профилактического осмотра. Ни при выслушивании шумов в сердце, ни на ЭКГ она не определяется, и поставить точный диагноз можно только после проведения ЭХО-КГ. Услышав шум в сердце, врач может только заподозрить наличие этой малой аномалии сердца и порекомендовать пройти ультразвуковое исследование, позволяющее опровергнуть или подтвердить диагноз.
В нашей статье мы ознакомим вас с причинами развития, видами, симптомами, методами наблюдения, лечения и профилактики дополнительной хорды левого желудочка. Эти знания помогут родителям детей с такой аномалией сердца выбрать верную тактику отношения к проблеме и избавят их от лишних волнений.
Причины
Аномальная хорда левого желудочка – это наследственная аномалия, которая в 92% случаев предается по материнской линии (в редких случаях – по отцовской), и развивается внутриутробно из-за сбоя в развитии соединительной ткани. Именно поэтому матерям, которым ранее был поставлен такой диагноз, рекомендуется обязательно обследовать своего ребенка.
Не исключено, что причинами появления дополнительной хорды могут стать такие неблагоприятные факторы:
- плохая экология;
- курение или употребление спиртных напитков и наркотиков;
- нервное и физическое перенапряжение.
Дополнительная хорда может располагаться в разных отделах левого желудочка и иметь различное строение и структуру. Кардиологи выделяют такие виды хорд:
- по гистологической структуре: фиброзная, фиброзно-мышечная, мышечная;
- по направлению волокон соединительной ткани: продольная, поперечная, диагональная;
- по количеству нитевидных тяжей: одиночная, множественная;
- по месту крепления: верхушечная, срединная, базальная.
Симптомы
Дополнительная хорда левого желудочка в большинстве случаев не несет никакой функциональной нагрузки на сердце и не мешает его нормальной работе. Долгие годы эта малая аномалия может не обнаруживаться, т. к. не сопровождается особенными симптомами. Педиатр может выслушивать у новорожденного систолический шум в сердце, который определяется между третьим и четвертым ребром слева от грудины и никак не отражается на работе сердца.
Во время интенсивного развития, когда стремительный рост опорно-двигательного аппарата существенно опережает скорость роста внутренних органов, нагрузка на сердце возрастает, и дополнительная хорда может впервые дать о себе знать. У ребенка могут появляться такие симптомы:
- головокружения;
- быстрая или ничем не мотивированная утомляемость;
- психоэмоциональная лабильность;
- учащенное сердцебиение;
- боли в области сердца;
- нарушения сердечного ритма.
Такие же клинические проявления могут наблюдаться при множественных аномальных хордах левого желудочка. Чаще такие симптомы появляются в подростковом возрасте. В дальнейшем они могут полностью исчезать самостоятельно, но иногда остаются и во взрослом возрасте.
При появлении симптомов ребенку обязательно назначается ЭХО-КГ, ЭКГ и суточный мониторинг по Холтеру. Эти исследования позволят врачу определить наличие или отсутствие гемодинамических нарушений. Если дополнительная хорда «гемодинамически незначимая», то аномалия считается безопасной, и ребенку требуется только диспансерное наблюдение у кардиолога. При «гемодинамически значимом» диагнозе пациенту рекомендуется наблюдение, соблюдение некоторых ограничений и, при необходимости, лечение.
Опасна ли дополнительная хорда левого желудочка?
Большинством кардиологов такая малая аномалия сердца приравнивается к варианту нормы. Известие о наличии дополнительной хорды в левом желудочке не должно вызывать панику у родителей ребенка, т. к. эта аномалия не требует хирургического лечения и, при отсутствии гемодинамических нарушений, не нуждается в медикаментозной коррекции.
В некоторых случаях дополнительная хорда левого желудочка может становиться фактором, который способствует развитию других заболеваний сердца и сосудов (инфекционный эндокардит, нарушения ритма и проводимости сердца, тромбофлебит и др.). Предугадать заранее, насколько вероятно развитие таких патологий, невозможно.
Наблюдение за ребенком с дополнительной хордой при отсутствии гемодинамических нарушений
При обнаружении аномальной хорды, которая не сопровождается симптомами, никакого специального лечения не требуется. Таким пациентам достаточно регулярно наблюдаться у кардиолога и проводить контрольное ЭХО-КГ один раз в год.
Детям с такой малой аномалией сердца рекомендуется:
- соблюдать режим труда и отдыха;
- правильно питаться;
- заниматься лечебной физкультурой;
- закаляться;
- часто бывать на свежем воздухе;
- предупреждать стрессы;
- обеспечить полноценный сон;
- отказаться от тяжелых физических нагрузок;
- не принимать лекарственные препараты без рекомендаций врача;
- принимать решение о занятии тем или иным видом спортом совместно с врачом.
Родителям таких детей не рекомендуется от всего ограждать своего ребенка и относиться к нему, как к инвалиду, т. к. это может существенно повлиять на его дальнейшую социализацию. Общение с друзьями, посещение детского сада и школы, занятия в кружках и посильными видами спорта, – все это поможет ребенку нормально адаптироваться в социуме и чувствовать себя полноценным.
Лечение
При обнаружении дополнительной хорды, которая сопровождается симптомами или гемодинамическими нарушениями, помимо вышеописанных рекомендаций и более жестких ограничений в физических нагрузках, рекомендуется медикаментозная терапия.
Таким детям могут назначаться такие лекарственные препараты:
- витамины В1, В2, РР – назначаются для улучшения питания миокарда, принимаются на протяжении месяца, курс лечения повторяется два раза в год;
- Магне В6, Магнерот, Калия оротат, Панангин – назначаются для улучшения проведения нервного импульса и профилактики аритмий,
 препараты подбираются в зависимости от возраста и принимаются курсами на протяжении месяца и более;
препараты подбираются в зависимости от возраста и принимаются курсами на протяжении месяца и более; - L-карнитин, Цитохром С, Убихинон – назначаются для нормализации обменных процессов в сердечной мышце;
- Ноотропил, Пирацетам – назначаются при появлении симптомов нейроциркуляторной дистонии.
Показаниями для немедленной госпитализации в кардиологический стационар могут стать такие тяжелые нарушения сердечного ритма:
Они могут развиваться при множественных или поперечных хордах и требуют детального обследования и последующего лечения.
В редких случаях в структуру дополнительной хорды левого желудочка могут включаться мышечные волокна проводящей системы сердца. Такие аномалии сердца способны вызывать желудочковые аритмии и фибрилляцию желудочков. Для их устранения показано выполнение таких хирургических вмешательств:
Профилактика
В большинстве случаев дополнительная хорда левого желудочка появляется вследствие наследственной предрасположенности, и предупредить ее развитие во внутриутробном периоде практически невозможно. Несмотря на это, ученые не исключают возможность развития такой малой аномалии сердца под воздействием некоторых неблагоприятных факторов. Именно поэтому беременным женщинам рекомендуется:
- Правильно питаться.
- Оказаться от курения, употребления алкоголя и наркотиков.
- Исключить тяжелые физические нагрузки.
- Предупреждать стрессы.
- Гулять на свежем воздухе и заниматься гимнастикой.
При выявлении у ребенка дополнительной хорды левого желудочка родителям следует обратить пристальное внимание на его здоровье, соблюдать все рекомендации врача, но не ограждать его от социума полностью. Важной мерой профилактики осложнений станет своевременное лечение хронических заболеваний, которые могут осложняться заболеваниями сердца.
Детям с дополнительной хордой рекомендуется регулярно заниматься лечебной физкультурой, которая подразумевает индивидуальный подбор нагрузки. Упражнения на шведской стенке, танцы, гимнастика, бег на короткие дистанции, прыжки со скакалкой, – эти занятия помогут укрепить сердечную мышцу и предупредят развитие осложнения.
Физические нагрузки не должны быть чрезмерными, т. к. они способны усугубить ситуацию. Большинство кардиологов не рекомендует людям с дополнительной хордой заниматься спортом профессионально. А такие виды нагрузок, которые возникают при дайвинге, подводном плаванье или прыжках с парашютом, абсолютно противопоказаны.
Что такое дополнительная хорда в сердце?
Хорда в сердце является одной из самых распространенных врожденных аномалий сердечной мышцы на сегодняшний день. Частое ее выявление возможно благодаря развитию медицинского диагностического оборудования, которое позволяет проводить эхокардиографию сердечной мышцы. Обнаруживается чаще в детском возрасте, потому как шумы в детском сердце прослушиваются легче. Узнайте больше про шумы в сердце новорожденного.

Мировые врачи пришли к общему выводу при изучении сердечной аномалии, что особой опасности для жизнедеятельности она не несет, однако все же имеет некоторые особенности.
Что такое хорда в сердце?
Сердечная мышца в норме состоит из таких частей:
- правый желудочек;
- левый желудочек;
- левое предсердие;
- правое предсердие;
Также в органе присутствуют вспомогательные клапаны, которые помогают качать кровь. Нормальная циркуляция крови по сосудам организма с достаточной скоростью обеспечивается ритмичными сокращениями сердечной мышцы. Клапаны при этом подвижны и выполняют функцию впуска и выпуска крови из сердца.
Хорды выполняют важную защитную функцию клапанов сердца от провисания со временем. Они представляют собой крепкие сухожильные нити, которые прикрепляются к створкам предсердно-желудочковых клапанов. Хорды обеспечивают нормальную работу подвижных клапанов, придерживая их. При нормальном развитии к каждой створке клапанов должна быть прикреплена одна хорда.
Также читайте похожую статью про окно в сердце.
Какие бывают хорды в сердце?
Хорды в сердце делятся на 3 вида:
- Естественные – те, которые заложены природой для обеспечения нормальной работы сердца. Они помогают клапанам сокращаться и перегонять кровь по телу. Также имеют функцию защиты от провисания клапанов с возрастом.
- Аномальные – дополнительные хорды, которые делятся на некоторые подвиды и создают некоторые препятствия нормальной работе сердечного органа.
- Ложная хорда в сердце – при прослушивании сердца могут быть обнаружены шумы, ошибочно принятые доктором за хорды, однако, при дальнейшем диагностировании их не обнаруживается, а шумы появляются как следствие другой причины.
Аномальная хорда в сердце может делиться на такие подвиды:
- хорды правого желудочка – около 5% случаев;
- хорды левого желудочка – около 95% случаев;
- единичные – 70%;
- множественные – 30%;
- диагональные;
- продольные;
- поперечные;
- верхушечные;
- серединные;
- базальные;
Специалисты в ходе проведенных исследований разделили существующие хорды на 2 категории:
Пациенты, патологии которых относятся ко 1-му типу хорд, должны находиться под наблюдением доктора и периодически проходить обследования.
Так, например, единичные продольные хорды в желудочках сердца не создают препятствий для нормальной работы сердечного органа, а если хорда располагается поперек – она может существенно затруднять нормальный отток крови.
Множественные хорды часто являются наследственным заболеваниям и могут в дальнейшем провоцировать развитие некоторых сердечных заболеваний:
- аритмии;
- нарушения внутрижелудочковой проводимости;
- ишемический инсульт;
- в редких случаях могут спровоцировать сердечный приступ;
Множественные хорды должны находиться под наблюдением кардиолога для того, чтобы в случае необходимости вовремя начать лечение патологии.
Дополнительная хорда в сердце – что это такое?
Дополнительная хорда в сердце у ребенка формируется еще на стадии беременности, когда закладывается сердечная мышца. Зачастую они бывают единичные и не доставляют дискомфорта. Она не является серьезной патологией, которая требует врачебного вмешательства, однако, после обнаружения требуется периодическое наблюдение у специалиста.
Дополнительная хорда имеет следующие характеристики:
- Не имеет влияния на гемодинамику – такие хорды являются доброкачественными образованиями в сердечной мышце, которые никак не влияют на ее нормальную деятельность и не требуют лечения.
- Влияет на гемодинамику – в данном случае хорда тем или иным способом влияет на сердечную деятельность, особенно это касается поперечных хорд, и требует периодического наблюдения у специалиста с возможным назначением лечения.
Не всегда аномальное образование внутри сердца может быть выявлено, бывают случаи, когда люди годами живут, ничего не подозревая.
Причины аномалии
Существует несколько возможных причин, когда у ребенка при внутриутробном развитии образуется хорда левого желудочка сердца.
К ним можно отнести:
- наследственный фактор, когда один из родителей ребенка также имеет лишние жилистые образования внутри сердца, чаще всего передается по материнской линии;
- неправильный образ жизни матери – употребление наркотических веществ, напитков с содержанием алкоголя или курение табачных изделий может негативно повлиять на формирование плода. Особенно, если данные факторы имели место быть на 5-6 неделе беременности, когда идет активное формирование сердечной мышцы ребенка;
- неправильное питание с чрезмерным содержанием жиров животного происхождения;
- большие физические нагрузки на беременный организм;
- внутриутробные инфекции у плода;
- сниженный иммунитет матери в первом триместре беременности;
- проживание в загрязненном регионе (отходы химической и тяжелой промышленности, повышенный радиационный фон);
- частые стрессовые ситуации, которые имеют влияние на нервную систему и психику;
Симптомы и диагностика
В раннем детстве хорда в сердце может никак себя не проявлять и быть обнаруженной совершенно случайно, в ходе обследования другого заболевания. Также это правило касается одиночных хорд, которые располагаются в левом желудочке.
При наличии аномалий в правом желудочке во множественном количестве или поперечного расположения, можно заметить у ребенка следующие симптомы:
- учащенное сердцебиение;
- частая и быстрая утомляемость;
- чувство слабости в теле;
- появление частых головокружений;
- дискомфорт и покалывания в области сердца;
- частая смена настроения;
- нарушение сердечного ритма.
При наличии образований в правом желудочке не всегда эти проявления можно заметить в раннем детстве. Чаще всего они проявляются в период активного роста ребенка – в младшем и среднем школьном возрасте.
При подозрении на наличие хорды необходимо обратиться к врачу-педиатру, который проведет исследования, и при необходимости направит к кардиологу.
Для диагностики заболевания проводятся следующие мероприятия:
- доктор подробно расспрашивает ребенка о п
 роявлениях патологии и общем самочувствии;
роявлениях патологии и общем самочувствии; - с помощью стетоскопа прослушиваются сердечный ритм, при наличии хорды будут слышны посторонние шумы;
- ультразвуковое исследование сердечной мышцы позволяет рассмотреть патологию на мониторе, выяснить ее местоположение и определить категорию (опасные и неопасные);
- электрокардиограмма назначается с целью определения частоты сердечного ритма, чтобы исключить патологию;
- суточное снятие электрокардиограммы для определения среднего показателя в разных состояниях активности ребенка;
- при необходимости выполняется велоэргометрия – измерения сердечной деятельности при физических нагрузках.
На сегодняшний день у всех детей в возрасте 1 месяца снимают показания электрокардиограммы для диагностирования возможных сердечных заболеваний с целью профилактики и своевременного лечения патологий.
Проявления дополнительной хорды в сердце и к каким нарушениям приводит?
Дополнительная хорда в сердце может никак не проявляться, а может приводить к симптомам, описанным выше – это зависит от их количества и места конкретного расположения. Родителям важно не игнорировать жалобы ребенка на быструю утомляемость и плохое самочувствие, а провести тщательную диагностику у специалиста.
Последствия наличия новообразования в сердечной мышце могут быть следующими:
- иногда при росте органа хорда может сместиться или уменьшиться в размерах, став недоступной для ее диагностирования. В этом случае она никак не может помешать нормальной жизнедеятельности ребенка;
- появление нарушения кровеносной проводимости мышцы;
- аритмия;
- эндокардит;
- тромбофлебит;
- в тяжелых случаях ишемический инсульт;
- быстрая утомляемость даже при умеренных физических нагрузках;
- сильные головокружения, иногда обмороки;
- сбои ритма работы сердца;
- частые перепады настроения;
Нередко случается, что «опасные» виды образований могут привести к общей недоразвитости соединительной ткани, что, в свою очередь, грозит такими патологиями:
- высокий рост;
- худощавое телосложение;
- гипермобильность суставов;
- деформацией костной ткани;
- заболеваниями желудочно-кишечного тракта;
- болезнями почек и выделительной системы;
Лечение последствий дополнительной хорды
Зачастую при обнаруженной дополнительной хорде лечение не назначается, однако, при тяжелых случаях патологий с проявлениями в виде дискомфорта и боли в области сердца могут быть назначены доктором следующие препараты:
- витаминизированные комплексы, обогащенные витаминами группы В;
- препараты с содержанием магния и калия;
- антиоксиданты;
- ноотропные средства.
Следует помнить о том, что лекарственные средства назначаются только специалистом после проведения диагностических мероприятий.
В особенно тяжелых случаях, когда множественные хорды мешают нормальному функционированию сердечной мышцы, может быть назначена операция, однако, такое случается крайне редко.
Рекомендации при аномалии – образ жизни, что нельзя делать?
Для поддержания нормальной жизнедеятельности человека с аномалиями развития сердечной мышцы необходимо соблюдать следующий образ жизни:
- с детского возраста закалять
 организм, это полезно не только для укрепления сердечно-сосудистой системы, но и для профилактики острых респираторных заболеваний, укрепления общей выносливости организма;
организм, это полезно не только для укрепления сердечно-сосудистой системы, но и для профилактики острых респираторных заболеваний, укрепления общей выносливости организма; - соблюдать правильное питание с высоким содержанием витаминов, микроэлементов и других полезных содержимых. Снизить количество употребляемой жирной, соленой и острой пищи;
- наладить режим дня – уделять достаточно времени сну (не менее 8 часов в день, для детей соблюдать дневной сон), сменять трудовую деятельность отдыхом, чередовать умственную и физическую работу;
- начинать день с утренней зарядки или в течение дня заниматься посильными физическими упражнениями;
- регулярно гулять на свежем воздухе;
- полностью отказаться от вредных привычек – курения и употребления алкогольных напитков;
- по возможности исключить или снизить количество стрессовых ситуаций, влияющих на психологическое состояние человека;
- регулярно проходить курсы расслабляющего лечебного массажа;
- заниматься профилактикой инфекционных заболеваний;
С легкой степенью патологии можно вести нормальный образ жизни, не отказывая себе в активных увлечениях и занятиях спортом. Однако, дополнительная хорда и армия – несовместимые понятия, так как там даются большие физические нагрузки, противопоказанные при данной патологии.
Специалисты относят образование дополнительной хорды в сердце к незначительным патологиям, которые в большинстве случаев не требую медикаментозного лечения и оперативного вмешательства. В общем, прогноз довольно положительный. Тем не менее, следить за развитием заболевания все же необходимо, иногда посещая врачей и совершая контрольные диагностические мероприятия.
Ложная хорда левого желудочка сердца: как действовать
Поговорим о состоянии, которое педиатры и кардиологи относят к малым аномалиям развития сердца, а отдельные авторы предлагают выделять как самостоятельную ситуацию, имеющую клиническое значение. Сегодня подробно разберемся, что такое дополнительная хорда левого желудочка (ДХЛЖ), каковы причины её развития, симптомы и методы диагностики. Также мы затронем тему опасности, осложнений и показаний к лечению.
Что такое хорда: расположение и функции
Для нормальной работы сердца важно, чтобы в период систолы желудочков сообщение с предсердиями полностью перекрывалось. Это обеспечивается двумя клапанами:
- правым трехстворчатым;
- левым (его ещё называют митральным) – двустворчатым.

К створкам клапанов прикрепляются мясистые трабекулы, а также сухожильные хорды (тяжи, сердечные струны), образованные плотной соединительной тканью и отходящие от сосочковых мышц. Эти структуры природа «придумала» для того, чтобы удерживать створки клапанов:
- когда тяжи сокращаются, происходит открытие клапанов;
- в момент расслабления струн створки плотно смыкаются, создавая преграду для попадания крови в предсердия.
Иногда во время внутриутробного развития образуются добавочные, «лишние» волокна. Они могут обнаруживаться как справа, так и слева, но в 90 % случаев «страдает» левый желудочек. Если такая струна идет от папиллярных мышц к стенкам сердца или провисает свободно, кардиологи называют её ложной хордой левого желудочка (ЛХЛЖ). Если же она направляется от одной стенки желудочка к другой, то такое волокно именуют аномальным тяжем (АТЛЖ).

ДХЛЖ отличается от опорной струны митрального клапана:
- меньшей длиной и толщиной;
- структурной организацией.
Нормальное, типичное волокно характеризуется одним центральным стержнем, в котором проходит до 5 магистральных кровеносных сосудов. Ложная хорда левого желудочка образована 2 – 3-мя стержнями, разделенными соединительной тканью, внутри которой находятся сосуды микроциркуляторного русла.
Можно встретить и следующую формулировку – «дополнительная трабекула левого желудочка». Часто врачи имеют в виду при этом ДХЛЖ, хотя, с анатомической точки зрения, трабекула является отдельной структурой, продолжающей сердечную струну.
В англоязычной медицинской литературе употребляется термин falshe-chordae – «фальш-хорда». Некоторые авторы рекомендуют заменить дословный перевод на «эктопически крепящаяся хорда», как более точно отражающий суть изменений.
Причины развития аномалии
Главным этиологическим фактором возникновения такой аномалии, как дополнительная хорда в сердце у ребенка, является генетическая предрасположенность. Риск увеличивается при наличии кардиологической патологии у матери. Но специалисты не исключают и другие причины развития малых сердечных аномалий:
- употребление алкогольных напитков;
- курение;
- вирусные и бактериальные инфекции;
- стресс;
- чрезмерные физические нагрузки;
- неполноценное питание;
- загрязнение окружающей среды;
- радиация.
Аномалия соединительной ткани тесно связана с её дисплазией. Формирование сердечно-сосудистой системы плода заканчивается к восьмой неделе внутриутробного развития. Акушеры-гинекологи знают, что кровь у будущего ребенка самостоятельно циркулирует уже на 26 день беременности, клапаны сердца образовываются на 6 неделе, поэтому именно в первом триместре женщине необходимо особенно остерегаться неблагоприятных воздействий.
Симптомы и показания для визита к врачу
Детские кардиологи разделяют ДХЛЖ на гемодинамически значимые и такие, которые не влияют на здоровье и качество жизни. В подавляющем большинстве случаев родители не подозревают об имеющейся аномалии – ребенок развивается абсолютно нормально.
Клиника ДХЛЖ не имеет специфических признаков. Иногда ещё в периоде новорожденности диагностируется шум – акустическое явление в виде свиста, скрипа, которое врач слышит при выслушивании сердца. Причиной шума являются звуки от завихрений при продвижении крови в левом желудочке или вибрация дополнительной сердечной струны.
Проявление АХЛЖ определяется её внутрисердечной топографией и периодом жизни человека. Во время так называемых ростовых толчков, когда наблюдается усиленное увеличение длины тела, у детей возникают жалобы на:
- чрезмерную утомляемость;
- немотивированную усталость;
- бледность кожи;
- периодические учащения сердцебиения;
- болевые ощущения в области проекции верхушки сердца;
- чувство недостаточности воздуха.
Электрокардиографическое обследование может выявить наличие экстрасистол, нарушение проводимости, признаки гипертрофии миокарда левого желудочка. Если возникновение малой сердечной аномалии обусловлено синдромом дисплазии соединительной ткани, ДХЛЖ сопровождается следующими признаками:
- астеническое телосложение;
- низкий индекс массы тела;
- гипермобильность суставов;
- вывихи в анамнезе;
- деформация костей грудной клетки;
- нарушение осанки;
- структурные изменения внутренних органов.
Часто симптомы ДХЛЖ проявляются в подростковом периоде. Родители при этом могут связывать жалобы тинэйджера с трудностями школьной программы, переутомлением занятиями с репетиторами, перегрузками в спортивной секции, длительным сиденьем за компьютером.
Диагностика: как определить ЛХЛЖ
Когда врач говорит, что у вашего ребенка сердечный шум, это не повод для паники. Состояние не требует неотложных реанимационных мероприятий и интенсивного лечения. Главным диагностическим методом является ультразвуковое обследование. Оно поможет уточнить локализацию и количество добавочных тяжей. Различают следующие виды ДХЛЖ:
- по месту расположения в желудочке – верхушечные, средние, базальные;
- по отношению к оси сердца – диагональные, продольные, поперечные;
- по числу — единичные и множественные.

Если у малыша любого возраста с помощью эхокардиографии была выявлена в полости левого желудочка дополнительная хорда, советую родителям пройти следующие обследования:
- Общий анализ крови в плане диагностики ЛХЛЖ не имеет значения, но он выявит анемию или имеющийся воспалительный процесс в организме, который может усугубить состояние ребенка с малой сердечной аномалией.
- Электрокардиография. Желательно провести холтеровское мониторирование, которое позволит исключить аритмию с большей диагностической точностью.
- ЭКГ-пробы с физической нагрузкой покажут, насколько сердце ребенка «справляется» со своей функцией.
- Консультации узких специалистов (ортопеда, эндокринолога, отоларинголога).
Я всегда поясняю родителям грудничков, что иногда аномальная хорда может удлиниться и «врасти» в клапан, поэтому при последующих УЗИ врач ДХЛЖ не обнаруживает. В таких случаях говорят, что малыш «перерос» данную патологию.
Советы врача: как часто делать эхокардиографию при ложной хорде
Для стандартного чек-апа при малой сердечной аномалии достаточно проходить ЭхоКГ 1 раз в год. Обследование назначают внепланово, если:
- у пациента появились жалобы, включая те, что напрямую не связанные с кардиологией;
- вы замечаете, что ребенок интенсивно растет;
- произошло резкое снижение веса;
- диагностировано хроническое заболевание, например астма, гастрит, нефрит;
- ребенок идет в детский сад, школу, вуз;
- стоит вопрос о спортивной секции;
- произошел стресс: экзамен, потеря одного из членов семьи, конфликт в детском коллективе и дома;
- планируется или определяется беременность.
Единичные ДХЛЖ не считаются патологией. Специалисты рассматривают их как анатомическую особенность человека. Наличие добавочной хорды не является противопоказанием к посещению уроков физического воспитания. Юноши с аномальными тяжами могут призываться в армию, если у них не наблюдается осложнений и сопутствующей патологии. Важно лишь доступно рассказать ребенку о его состоянии и предупредить, что ему необходимо внимательно относиться к своему здоровью.
Какие осложнения могут встречаться при фальш-хорде
Прогноз при единичных аномальных хордах благоприятный. Осложнения наблюдаются редко, но множественные поперечные и диагональные хорды способны выступать пусковым механизмом для развития диастолической дисфункции сердца, повышая риск тромбообразования, бактериального эндокардита, а также сочетаться с другими врожденными аномалиями.
Иногда ЛХЛЖ может стать причиной:
- экстрасистолий;
- пароксизмальной желудочковой тахикардии;
- синдрома WPW;
- фибрилляции предсердий;
- ТЭЛА;
- тромботического поражения вен;
- ишемического инсульта;
- остановки сердца.
Данные нарушения наблюдаются во взрослом возрасте, но подросток, имеющий ДХЛЖ, должен быть проинформирован о них. Неблагоприятный прогноз свойственен только синдрому некомпактного миокарда левого желудочка (НМЛЖ), который характеризуется наличием многочисленных добавочных трабекул и хорд, сочетающихся с изменением структуры сердечной мышцы.
Несмотря на указанные осложнения, статистика утверждает: неоднократные клинические наблюдения не выявили взаимосвязи между наличием дополнительных тяжей в левом желудочке и риском сердечно-сосудистой смертности.
Лечение
Как правило, единичные ДХЛЖ без клинических проявлений лечения не требуют. Медикаменты назначаются при развитии осложнений и сопутствующей патологии сердца. Терапия симптоматическая – антиаритмические средства и вещества, корректирующие гемодинамику: мочегонные, гипотензивные, антиоксидантные, препараты калия и магния.
Хирургические методы лечения (локальная криодеструкция и иссечение ЛХЛЖ) применяются редко: если аномальный тяж выступает причиной аритмии, составляющей угрозу жизни пациента.
Рекомендации по ведению образа жизни:
- отказаться от фастфуда и сладких газированных напитков;
- минимум час в день пребывать на свежем воздухе;
- не засиживаться за компьютером;
- найти в личном расписании время для занятий физическими упражнениями;
- научиться противостоять стрессам;
- своевременно прививаться от гриппа и других инфекционных болезней;
Обязательно нужно обсуждать с подростком вопрос «вредных привычек». Важно, чтобы молодой человек осознанно считал для себя недопустимым сделать глоток слабоалкогольного напитка или вдохнуть сигаретный дым.
Женщинам с ДХЛЖ беременность не противопоказана. Она не несет угрозы для здоровья, проходит без негативных последствий для мамы и ребенка, следует лишь известить врача об имеющейся дополнительной хорде.
Методы профилактики: есть ли что-то особенное
Специфической профилактики ДХЛЖ не существует. Человек, имеющий единичную эктопически расположенную хорду, может вести активную жизнь. При отсутствии осложнений и нарушений гемодинамики нет ограничений для выбора профессии.
Для подготовки материала использовались следующие источники информации.





