Методика определения пульса на сонной артерии
1. Определить на передней поверхности шеи наиболее выступающую часть щитовидного хряща – так называемый кадык («адамово яблоко»).
2. Сместить указательный и средний пальцы по стенке хряща кнаружи и установить их между хрящом и прилегающей мышцей.
3. Подушечками пальцев определить пульсацию сонной артерии.
4. Исследование нужно проводить осторожно (с одной стороны), нельзя пережимать сонную артерию, так как она является богатой рефлексогенной зоной и существует опасность резкого рефлекторного замедления частоты сердечных сокращений вплоть до потери больным сознания.
Методика измерения АД.Положение больного: лежа илисидя в удобной позе на стуле со спинкой, рука на столе и находится на уровне сердца. Условия измерения АД: исключается употребление кофе и крепкого чая в течение 1 ч перед исследованием; рекомендуется не курить в течение 30 мин до измерения АД; отменяется прием симпатомиметиков, включая назальные и глазные капли; АД измеряется в покое после 5-минутного отдыха, если же тонометрии предшествовала психоэмоциональная или физическая нагрузка, период отдыха должен быть продлен до 30 минут. Оснащение: размер манжеты должен соответствовать размеру руки (для взрослых манжета шириной 12–13 см и длиной 30–35 см); стрелка тонометра перед началом измерения должна находиться на нулевой отметке. Кратность измерения: для оценки уровня АД на каждой руке следует выполнить не менее двух измерений с интервалом не менее минуты; при разнице ≥ 5 мм рт.ст. производят одно дополнительное измерение; за конечное значение принимается среднее из двух последних измерений; при первичном осмотре пациента АД измеряют на обеих руках, в дальнейшем измерение проводят на той руке, где АД выше; у больных старше 65 лет при наличии сахарного диабета и у лиц, получающих антигипертензивную терапию, следует также произвести измерение АД через 2 мин пребывания в положении стоя; целесообразно также измерять АД на ногах, особенно у больных моложе 30 лет; на бедренной артерии систолическое АД на 35–40 мм рт.ст., а диастолическое АД – на 15–20 мм рт.ст. выше, чем на плечевой.
1. Надеть на плечо пациента манжету тонометра на уровне его сердца (середина манжеты должна примерно соответствовать уровню четвёртого межреберья) таким образом, чтобы нижний край манжеты находился примерно на 2 см выше локтевого сгиба, а между плечом больного и манжетой можно было бы провести один палец. При этом середина баллона манжеты должна находиться точно над пальпируемой артерией, а расположение резиновой трубки не должно мешать аускультации артерии.
2. Неправильное наложение манжеты может привести к искусственному изменению АД. Отклонение положения середины манжеты от уровня сердца на 1 см приводит к изменению уровня АД на 0,8 мм рт. ст.: повышению АД при положении манжеты ниже уровня сердца и, наоборот, понижению АД при положении манжеты выше уровня сердца.
3. Левой рукой найти пульсацию артерии в локтевой ямке и установить над местом пульсации раструб фонендоскопа.
4. При закрытом вентиле сжиманием резиновой груши в манжету правой рукой быстро накачать воздух до тех пор, пока по манометру давление в манжете не превысит на 20–30 мм рт.ст. тот уровень, при котором исчезают звуки. Если воздух нагнетать в манжету медленно, нарушение венозного оттока может вызвать у пациента сильные болевые ощущения и «смазать» звучность тонов.
5. Приоткрыть вентиль и постепенно выпускать воздух из манжеты со скоростью 2 мм рт.ст. в 1 сек, выслушивая артерию.
6. При появлении первых звуков, обусловленных ударами пульсовой волны, отметить на манометре значение, соответствующее систолическому АД; значение манометра, при котором звуки исчезают, соответствует диастолическому АД.
7. Выпустить весь воздух из манжетки, открыв вентиль, затем снять манжету с руки пациента.
8. Занести полученные величины АД в температурный лист в виде столбиков красного цвета соответственно шкале АД.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Студент – человек, постоянно откладывающий неизбежность. 11181 –  | 7531 –
| 7531 –  или читать все.
или читать все.
5. Правила определения признаков клинической смерти
Правило первое. Чтобы сделать вывод о наступлении клинической смерти у неподвижно лежащего пострадавшего, достаточно убедиться в отсутствии сознания и пульса на сонной артерии.
Правило второе.Не следует терять время на определение сознания путем ожидания ответов на вопросы: «Все ли у тебя в порядке? Можно ли приступить к оказанию помощи?» Надавливание на шею в области сонной артерии является сильным болевым раздражителем.
Правило третье. Не следует терять время на определение признаков дыхания. Они трудноуловимы, и на их определение с помощью ворсинок ватки, зеркальца или наблюдения за движением грудной клетки можно потерять неоправданно много времени. Самостоятельное дыхание без пульса на сонной артерии продолжается не более минуты, а вдох искусственного дыхания взрослому человеку ни при каких обстоятельствах не может причинить вреда.
? Если подтвердились признаки клинической смерти?
Быстро освободить грудную клетку от одежды и нанести удар по грудине см. п. 5.4. При его неэффективности приступить к сердечно-легочной реанимации см. п. 5.5, 5.6.
5.1. Правила определения пульса на сонной артерии
 |
Правило первое. Расположить четыре пальца на шее пострадавшего (см. п. 5.3.) и убедиться в отсутствии пульса на сонной артерии.
Правило второе.Определять пульс следует не менее 10 секунд.
? Если подтвердились признаки клинической смерти?
Быстро освободить грудную клетку от одежды и нанести удар по грудине см. п. 5.4. При его неэффективности приступить к сердечно-легочной реанимации см. п. 5.5, 5.6.
5.2. Правила освобождения грудной клетки от одежды для проведения реанимации
Внимание! Перед тем как приступить к реанимации, необходимо уложить пострадавшего на жесткую и ровную поверхность, освободить грудную клетку от одежды и определить анатомические ориентиры (см. п. 5.3).
Правило первое. Расстегнуть пуговицы рубашки и освободить грудную клетку.
Правило второе.Джемпер, свитер или водолазку приподнять и сдвинуть к шее.
Правило третье.Майку, футболку или любое нательное белье из тонкой ткани можно не снимать. Но прежде чем наносить удар по грудине или приступать к непрямому массажу сердца, следует убедиться, что под тканью нет нательного крестика или кулона.
Правило четвертое. Поясной ремень обязательно расстегнуть или ослабить. Известны случаи, когда во время проведения непрямого массажа сердца печень повреждалась о край жесткого ремня.
? В случаях, когда на женщине надет бюстгальтер?
Его надо сдвинуть ближе к шее.
5.3. Анатомические ориентиры, необходимые для проведения сердечно-легочной реанимации
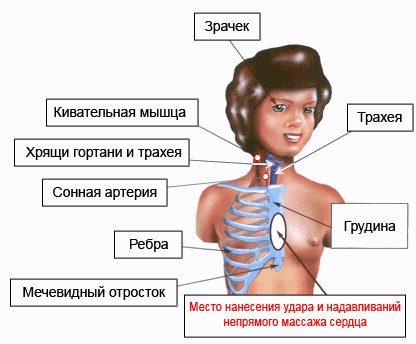 |
Кивательная мышца. Начинается возле мочки уха и заканчивается у ключицы. На всем ее протяжении можно определить пульс сонной артерии.
Хрящи гортани и трахея. Недопустимо давить на эти хрящи во время определения пульса на сонной артерии.
Сонная артерия.Наличие или отсутствие пульса свидетельствует о наличии или отсутствии сердечных сокращений.
Ребра. Во время проведения непрямого массажа сердца на них ни в коем случае нельзя опираться пальцами или давить ладонью.
В случае перелома ребер (неприятный хруст под ладонью) следует не столько уменьшить силу и глубину продавливаний, сколько снизить их частоту.
Чтобы избежать перелома ребер, очередное надавливание на грудину следует проводить после возвращения ее в исходную точку.
Мечевидный отросток. Именно его следует оберегать от повреждений при нанесении прекардиального удара и во время проведения непрямого массажа сердца.
Грудина. Во время проведения непрямого массажа сердца очередное надавливание на грудину можно начинать только после ее возвращения в исходную точку.
5.4. Правила нанесения удара по грудине
Внимание! В случае клинической смерти, особенно после поражения электрическим током, первое с чего необходимо начать помощь, — нанести удар по грудине пострадавшего. Если удар нанесен в течение первой минуты после остановки сердца, то вероятность оживления превышает 50%.
Правило первое. Убедиться в отсутствии пульса на сонной артерии.
Правило второе. Прикрыть двумя пальцами мечевидный отросток.
Правило третье.Нанести удар кулаком выше своих пальцев, прикрывающих мечевидный отросток.
Правило четвертое. После удара проверить пульс на сонной артерии. В случае отсутствия пульса сделать еще одну-две попытки.
Правило пятое. Нельзя наносить удар при наличии пульса на сонной артерии.
Правило шестое. Нельзя наносить удар по мечевидному отростку.
? Если после нескольких ударов не появился пульс на сонной артерии?
Приступить к непрямому массажу сердца.
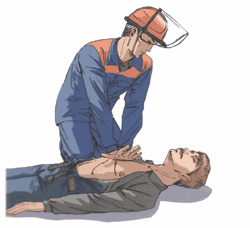
5.5. Правила проведения непрямого массажа сердца и безвентиляционной реанимации
Внимание! Чтобы непрямой массаж сердца был эффективным, его необходимо проводить на ровной жесткой поверхности.
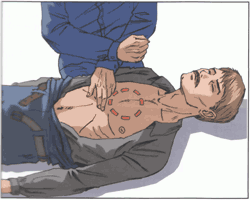
Правило первое. Расположить основание правой ладони выше мечевидного отростка так, чтобы большой палец был направлен на подбородок или живот пострадавшего. Левую ладонь расположить на ладони правой руки.
Правило второе. Переместить центр тяжести на грудину пострадавшего и проводить непрямой массаж сердца прямыми руками.
Правило третье. Продавливать грудную клетку не менее чем на 3-5 см с частотой не реже 60 раз в минуту.
Правило четвертое. Каждое следующее надавливание начинать только после того, как грудная клетка вернется в исходное положение.
Правило пятое. Оптимальное соотношение надавливаний на грудную клетку и вдохов искусственной вентиляции легких — 30:2, независимо от количества участников реанимации.
Правило шестое. По возможности приложить холод к голове.
Внимание! При каждом надавливании на грудную клетку происходит активный выдох, а при ее возвращении в исходное положение — пассивный вдох. Когда выделения изо рта пострадавшего представляют угрозу для здоровья спасающего, можно ограничиться проведением непрямого массажа сердца, т. е. безвентиляционным вариантом реанимации.
? Если под ладонью появился неприятный хруст (признак перелома ребер)?
Уменьшить не глубину и силу, а ритм надавливаний и ни в коем случае не прекращать непрямой массаж сердца.
5.6. Правила проведения вдоха ИВЛ способом «изо рта в рот»
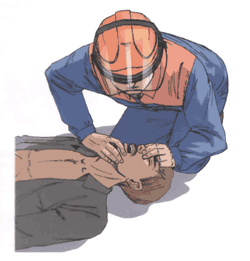 |
Внимание! Нет необходимости разжимать челюсти пострадавшего, так как зубы не препятствуют прохождению воздуха. Достаточно разжать только губы.
Правило первое. Правой рукой обхватить подбородок так, чтобы пальцы, расположенные на нижней челюсти и щеках пострадавшего, смогли разжать и раздвинуть его губы.
Правило второе.Левой рукой зажать нос.
Правило третье. Запрокинуть голову пострадавшего и удерживать ее в таком положении до окончания проведения вдоха.
Правило четвертое. Плотно прижаться губами к губам пострадавшего и сделать в него максимальный выдох. Если во время проведения вдоха ИВЛ пальцы правой руки почувствуют раздувание щек, можно сделать безошибочный вывод о неэффективности попытки вдоха.
Правило пятое. Если первая попытка вдоха ИВЛ оказалась неудачной, следует увеличить угол запрокидывания головы и сделать повторную попытку.
Правило шестое. Если вторая попытка вдоха ИВЛ оказалась неудачной, то необходимо сделать 30 надавливаний на грудину, повернуть пострадавшего на живот, очистить пальцами ротовую полость и только затем сделать вдох ИВЛ.
? Если невозможно преодолеть чувство брезгливости или выделения изо рта пострадавшего представляют угрозу для здоровья спасателя?
Следует использовать специальную пластиковую маску для проведения ИВЛ способом «изо рта в рот».
5.6.1. Правила использования защитной маски для безопасного проведения ИВЛ
Внимание! Когда контакт с выделениями из ротовой полости пострадавшего представляет угрозу инфицирования, отравления ядовитыми газами, искусственное дыхание можно проводить только через специальную защитную маску.
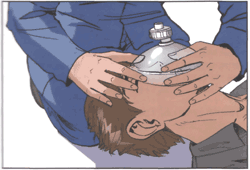
Правило первое. Правильно взять маску в правую руку. Захватить ее пальцами правой руки так, чтобы большая часть ладони осталась свободной.
Правило второе.Свободной частью ладони обхватить подбородок. Придерживая пальцами маску на лице, запрокинуть голову пострадавшего.
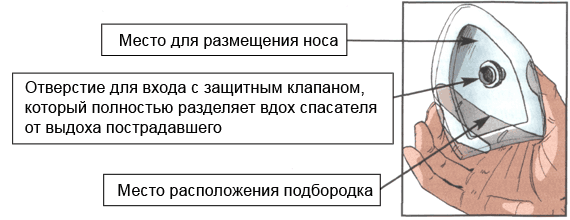
Правило третье.Левой рукой прижать маску к лицу.
Правило четвертое. Прижаться губами к отверстию с защитным клапаном и сделать в него выдох.
? Когда проведение ИВЛ «изо рта в рот» представляет угрозу для здоровья спасателя, а защитной маски нет?
Проводить непрямой массаж сердца — безвентиляционную реанимацию (см. п. 5.5) — до прибытия медицинского персонала или появления защитной маски.
5.7. Правила проведения реанимации более 10-15 минут
Внимание! Мужчина со средними физическими данными может проводить комплекс сердечно-легочной реанимации не более 3-4 минут.
Вдвоем с помощником — не более 10 минут.
Втроем — с лицами любого пола, возраста и физических данных — более часа.
Правило первое. Первый участник делает вдох искусственного дыхания. Контролирует реакцию зрачков и пульс на сонной артерии и информирует партнеров о состоянии пострадавшего: «Есть реакция зрачков!» или «Есть пульс!» и т. п.
Правило второе. Второй участник проводит непрямой массаж сердца и отдает команду: «Вдох!». Контролирует эффективность вдоха искусственного дыхания по подъему грудной клетки и констатирует: «Вдох прошел!» или «Нет вдоха!».
Правило третье. Третий участник приподнимает ноги пострадавшего для улучшения притока крови к сердцу. Восстанавливает силы и готовится сменить второго участника. Координирует действия.
Правило четвертое. Через каждые 2-3 минуты реанимации обязательно производится смена участников и проверяется наличие самостоятельного пульса.
Правило пятое.По возможности приложить холод к голове пострадавшего.
5.8. Правила расположения участников реанимации
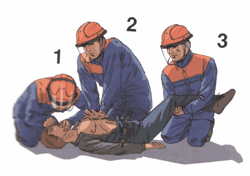 |
Такое расположение участников позволяет: – избегать столкновений головами,
– рационально использовать силы (физически слабого участника следует чаще располагать в ногах пострадавшего, но при этом он должен координировать действия всей команды),
– привлечь к реанимации любого необученного человека.
Внимание! Сначала новичку следует доверить поддерживание ног, а затем задействовать в проведении реанимации.
5.9. Понятие о фибрилляции сердца
Водитель ритма сердца — синусовый узел генерирует импульсы сокращения мышечных волокон сердца с частотой 60-90 раз в минуту. При их синхронном сокращении кровь выбрасывается в артерии. На электрокардиограмме отображается синусовый ритм.
В случае электрического или механического воздействия на сердце в момент окончания его сокращения (на электрокардиограмме это «запретная зона») синусовый узел теряет контроль над сокращением мышечных волокон и они начинают сокращаться каждое в своем ритме. Их хаотичные сокращения на электрокардиограмме выглядят как пилообразная кривая — фибрилляция сердца.
С момента появления хаотичных сокращений (фибрилляции) прекращается выброс крови в сосуды. Пострадавший в течение нескольких секунд теряет сознание, у него расширяются зрачки и исчезает пульс на сонной артерии. Наступает клиническая смерть. Однако на электрокардиограмме еще в течение нескольких минут отмечается пилообразная кривая, которая постепенно переходит в сплошную изолинию — асисистолию сердца.
Независимо от причины фибрилляции желудочков сердца, единственное, что может ее прекратить и восстановить синхронное сокращение мышечных волокон (синусовый ритм), — это резкий удар по грудине (механическая дефибрилляция) или мощный разряд электрического тока (электрическая дефибрилляция).
Но когда волны фибрилляции перешли в изолинию, эти действия становятся неэффективными.
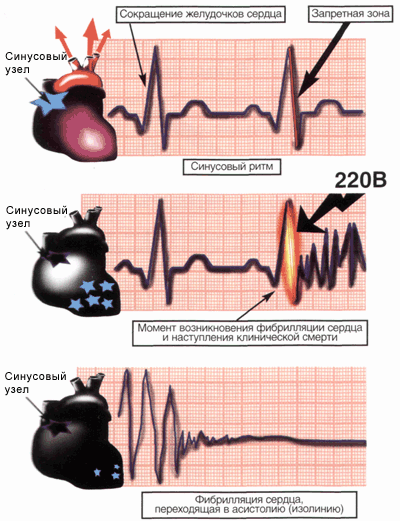
Внимание!Чем быстрее произведена механическая или электрическая дефибрилляция, тем больше шансов на спасение.
5.9.1. Автоматический дефибриллятор
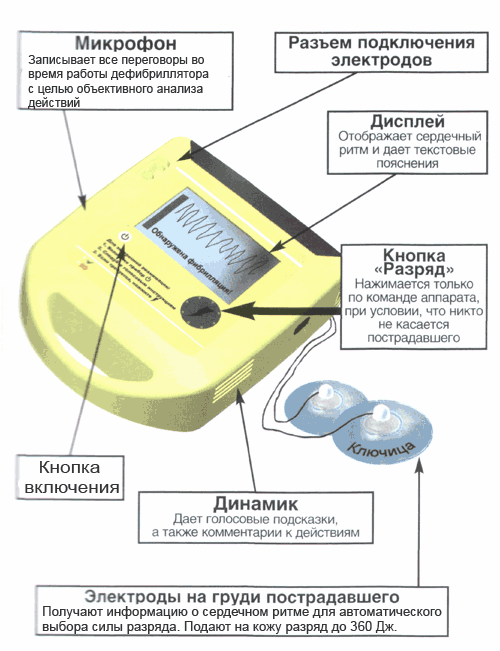 |
Внимание!Предназначен для применения персоналом, прошедшим предварительные тренировки по использованию автоматического дефибриллятора.
Автоматические дефибрилляторы после наложения электродов начинают проводить анализ сердечного ритма и обязательно подадут голосовой сигнал: «Не касайтесь пациента!», «Идет анализ ритма!»
Если дефибриллятор обнаружит фибрилляцию желудочков сердца, он сообщит: «Обнаружена фибрилляция!».
Аппарат сам выберет силу разряда и автоматически начнет заряжаться. При этом он сообщит: «Всем отойти от пациента! Нажать кнопку «Разряд!»
5.9.2. Правила подготовки к проведению дефибрилляции
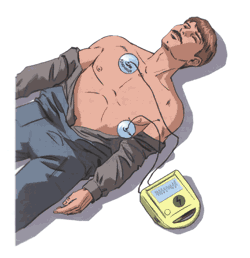
Правило первое. Нажать на кнопку «Вкл». Прозвучит команда: «Приклеить электроды!».
Правило второе. Освободить грудную клетку пострадавшего от одежды. При необходимости очистить ее от грязи и влаги при помощи салфетки, входящей в комплект или другими подручными средствами.
При наличии волосяного покрова в местах наклеивания электродов сбрить волосы одноразовой бритвой, входящей в комплект.
Правило третье. Приклеить электроды к коже пострадавшего: один — справа от грудины, ниже правой ключицы, второй — ниже левого соска.
Правило четвертое. Подсоединить электроды к дефибриллятору. При наличии фибрилляции желудочков, аппарат сообщит: «Обнаружена фибрилляция. Требуется разряд. Не касайтесь пациента. Происходит накопление энергии». После окончания зарядки начинает мигать кнопка «Разряд».
? Если аппарат обнаружил синусовый ритм сердца?
Следует попытаться привести пострадавшего в сознание (см. п. 6)
? Если аппарат обнаружил прямую линию асистолии?
Следует по рекомендации аппарата продолжить сердечно-легочную реанимацию и через 2-3 минуты повторить попытку дефибрилляции.
5.9.3. Правила проведения дефибрилляции

Правило первое. Убедиться, что пострадавший не лежит в луже крови или воды, на металлической, бетонной поверхности или асфальте.
Правило второе. Убедиться, что никто из участников реанимации не касается пострадавшего.
Внимание! Прежде чем нажать кнопку «Разряд», необходимо удостовериться, что никто из участников не касается пострадавшего!
Правило третье. Только после обязательного выполнения первых двух условий и по команде аппарата: «Всем отойти от пациента!», «Нажать кнопку «Разряд!» — нажать на кнопку «Разряд».
Внимание! Аппарат произведет разряд и автоматически проанализирует результат. В случае успеха он сообщит: «Сердечный ритм восстановлен!».
В случае неудачи аппарат предложит: «Продолжить сердечно-легочную реанимацию и произвести повторную попытку разряда».
? Если разряд дефибриллятора не привел к восстановлению сердечной деятельности?
Продолжить сердечно-легочную реанимацию в течение 2-3 минут и только после этого произвести повторную дефибрилляцию.
5.9.4. Правила нанесения прекардиального удара в ограниченном пространстве
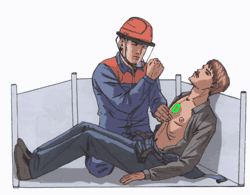 |
Правило первое. Удар можно наносить в положении пострадавшего сидя или полулежа.
Правило второе. Прежде чем наносить удар, следует убедиться в отсутствии пульса на сонной артерии и прикрыть мечевидный отросток двумя пальцами.
5.9.5. Правила проведения реанимации в ограниченном пространстве
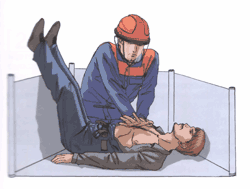 |
Правило первое. Комплекс реанимации можно проводить только в положении пострадавшего – на спине, на ровной жесткой поверхности.
Правило второе. Обеспечить возможность запрокидывать голову пострадавшего для проведения ИВЛ.
Как определить пульс на сонной артерии
При тяжёлом состоянии пациента оценивают наличие пульса на наружной сонной артерии (a. carotis externa).
1. Определить на передней поверхности шеи наиболее выступающую часть щитовидного хряща – так называемый кадык («адамово яблоко»).
2. Сместить указательный и средний пальцы по стенке хряща кнаружи, и установить их между хрящом и прилегающей мышцей.
3. Подушечками пальцев определить пульсацию сонной артерии.
Исследование нужно проводить осторожно (с одной стороны), нельзя пережимать сонную артерию, так как она является богатой рефлексогенной зоной и существует опасность резкого рефлекторного замедления ЧСС вплоть до потери больным сознания.
Артериальное давление. Методика его измерения
Артериальным называют давление, образующееся в артериальной системе во время работы сердца. В зависимости от фазы сердечного цикла различают систолическое и диастолическое АД.
* Систолическое АД, или максимальное, возникает в артериях вслед за систолой левого желудочка и соответствует максимальному подъёму пульсовой волны.
* Диастолическое АД поддерживается в артериях в диастолу благодаря их тонусу и соответствует спадению пульсовой волны.
* Разницу между величинами систолического и диастолического АД называют пульсовым давлением.
АД зависит от величины сердечного выброса, общего периферического сосудистого сопротивления, ОЦК, ЧСС. Измерение АД – важный метод контроля за состоянием гемодинамики как у здоровых, так и у больных людей.
Измерение АД можно проводить прямым и непрямым методами. Прямой метод предполагает введение датчика манометра непосредственно в кровяное русло. Этот метод применяют при катетеризации с целью определения давления в крупных сосудах или полостях сердца. В повседневной практике АД измеряют непрямым аускультативным методом, предложенным в 1905 г. русским хирургом Николаем Сергеевичем Коротковым, с использованием сфигмоманометра (аппарата Рива-Роччи, также называемого тонометром).
В современных научных эпидемиологических исследованиях используются ртутные сфигмоманометры с так называемым «плавающим нулём», позволяющим нивелировать влияние атмосферного давления на результаты измерения.
Сфигмоманометр состоит из ртутного или чаще пружинного манометра, соединённого с манжетой и резиновой грушей (рис. 13-3). Поступление воздуха в манжету регулируется специальным вентилем, позволяющим удерживать и плавно снижать давление в манжете. АД измеряется силой сопротивления пружины (в мм рт. ст.), которая передаётся стрелке, движущейся по циферблату с нанесёнными миллиметровыми делениями
1. Измерение АД проводят в положении человека лёжа или сидя на стуле. В последнем случае пациент должен сесть на стул с прямой спинкой, опереться спиной на спинку стула, расслабить ноги и не скрещивать их, руку положить на стол. Опора спины на стул и расположение руки на столе исключают подъём АД из-за изометрического мышечного сокращения.
2. Измерять АД рекомендуется через 1-2 ч после приёма пищи и не ранее чем через 1 ч после употребления кофе и курения.
3. Манжета (внутренняя резиновая её часть) сфигмоманометра должна охватывать не менее 80% окружности плеча и покрывать 2/3 его длины.
4. Необходимо произвести не менее трёх измерений с интервалом не менее чем в 5 мин. За величину АД принимают среднее значение, вычисленное из полученных за два последних измерения.
По классической методике измерения АД ВОЗ, не принятой в широкой клинической практике, его измеряют трижды с интервалами не менее 5 мин, и в историю болезни заносят самое низкое АД .
Техника измерения АД
1. Предложить пациенту принять удобное положение (лёжа или сидя на стуле); рука его должна лежать свободно, ладонью вверх.
2. Наложить пациенту на плечо манжету сфигмоманометра на уровне его сердца (середина манжеты должна примерно соответствовать уровню четвёртого межреберья) таким образом, чтобы нижний край манжеты (с местом выхода резиновой трубки) находился примерно на 2-2,5 см выше локтевого сгиба, а между плечом больного и манжетой можно было бы провести один палец. При этом середина баллона манжеты должна находиться точно над пальпируемой артерией, а расположение резиновой трубки не должно мешать аускультации артерии.
Неправильное наложение манжеты может привести к искусственному изменению АД. Отклонение положения середины манжеты от уровня сердца на 1 см приводит к изменению уровня АД на 0,8 мм рт. ст.: повышению АД при положении манжеты ниже уровня сердца и, наоборот, понижению АД при положении манжеты выше уровня сердца.
3. Соединить трубку манжеты с трубкой манометра [при использовании ртутного (наиболее точного) манометра].
4. Установив пальцы левой руки в локтевую ямку над плечевой артерией (её находят по пульсации), правой рукой при закрытом вентиле сжиманием груши в манжету быстро накачать воздух и определить уровень, при котором исчезает пульсация плечевой артерии.5. Приоткрыть вентиль, медленно выпустить воздух из манжеты, установить фонендоскоп в локтевую ямку над плечевой артерией.
6. При закрытом вентиле сжиманием резиновой груши в манжету быстро накачать воздух до тех пор, пока по манометру давление в манжете не превысит на 20-30 мм рт. ст. тот уровень, при котором исчезает пульсация на плечевой артерии (т.е. несколько выше величины предполагаемого систолического АД).
Если воздух в манжету нагнетать медленно, нарушение венозного оттока может вызвать у пациента сильные болевые ощущения и «смазать» звучность тонов.
7. Приоткрыть вентиль и постепенно выпускать (стравливать) воздух из манжеты со скоростью 2 мм рт. ст. в 1 с (замедление выпускания воздуха занижает значения АД), проводя при этом выслушивание (аускультацию) плечевой артерии.
8. Отметить на манометре значение, соответствующее появлению первых звуков (тонов Короткова, обусловленных ударами пульсовой волны), – систолическое АД; значение манометра, при котором звуки исчезают, соответствует диастолическому АД.
9. Выпустить весь воздух из манжетки, открыв вентиль, затем разъединить стык резиновых трубок и снять манжету с руки пациента.
10. Занести полученные величины АД в температурный лист в виде столбиков красного цвета соответственно шкале АД. Значение АД округляют до ближайших 2 мм рт. ст.
Где можно определить пульсацию плечевой артерии
Как прощупать пульс на сонной артерии

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Каждый человек просто обязан знать, где можно правильно просчитать биение пульса. Данное знание может понадобиться не только в рядовых ситуациях, для определения правильной нагрузки при физических упражнениях или же для максимально эффективной зарядки, помогающей в похудении – в первую очередь это может пригодиться в определении общего состояния больного человека.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Оглавление:
Нормальный пульс должен попадать в определенные пределы, а при выходе из них, это уже будет считаться отклонением от нормы, и свидетельствовать о некоторых заболеваниях. Каким образом можно достоверно определить пульс, вы узнаете из этой статьи.
Пульс – что же это такое?
Пульсом считают частоту сердечных сокращений, то есть он является отражением работы нашего сердца, не знающего отдыха и играющего одну из основных ролей в системе жизнедеятельности организма.
Сердце заставляет нашу кровь циркулировать по кровеносной системе. Каким образом можно проверить его работу? С помощью пульса – так называемого биения или потока крови в сосудах в тех местах тела, где эти сосуды максимально приближены к кожному покрову, отличающемуся отсутствием жировой и мышечной прослойки.
Следует помнить, что пульс бывает разным, ведь кровеносные сосуды располагаются по разному, а также отличаются друг от друга объемом (размером) и основными функциями. Каковы они бывают?
- Артерии – эти сосуды производят перенос крови от сердца к внутренним органам и, соответственно, в первую очередь отвечают за нормальное их функционирование.
- Вены – эти сосуды переносят кровь от внутренних органов к сердцу, давая ему необходимую подпитку и отвечая за его нормальную работу.
- Капилляры – эти сосуды являются самыми мелкими, однако, в то же время, также имеют свое особое назначение, ко всему прочему испытывая колебания от биения сердца. Однако, определять по кровотоку данных сосудов пульс бесполезно – он не позволит выяснить общую картину, поскольку такие мелкие сосуды способны дать оценку лишь кардинальным изменениям в организме, определяемым более по другим факторам, таким как посинение ногтей, губ или кончиков пальцев – а это уже самый последний вариант оценки состояния здоровья человека.
Именно поэтому самый простой способ определить пульс человека – это сделать это по артериальному кровотоку.
В каком месте можно измерить пульс
Пульс во все времена специалисты измеряли исключительно методом пальпации, то есть прощупыванием кровотока через подкожные сосуды. И это самый оптимальный способ на сегодняшний день измерить пульс любому человеку самостоятельно в бытовых условиях. В каком месте тела это реально произвести?
- На артерии лучевой. Самый первый, самый простой и общепризнанный метод. Данным образом пульсация прощупывается в районе запястья.
- На артерии локтевой. Она находится чуть выше лучевой артерии, в другой части запястья.
- На артерии плечевой. Таковая находится в районе локтевого сгиба внутренней стороны руки.
- На артерии подмышечной. Она проходит в подмышечной впадине.
- На артерии височной. Соответственно, по названию, данные артерии проходят в районе висков, над внешней стороной глаза.
- На сонной артерии. Данная артерия позволяет прощупать, так называемый, «каротидный» пульс, а сделать это можно, пальпируя шею.
- На лицевой артерии. Она находится между краем нижней челюсти и углом рта, позволяет прощупать лицевой пульс.
- На бедренной артерии. Находится в районе паха, на внутренней стороне бедра.
- На подколенной артерии. Находится во впадине, на сгибе ноги.
- На стоповой артерии. Она находится чуть ниже лодыжки, посреди подъема или сзади над сводом стопы.
Бывают различные обстоятельства, при которых проще всего будет измерить пульс в наиболее доступной точке, которой может оказаться не только запястье.
Правильное измерение пульса на руке
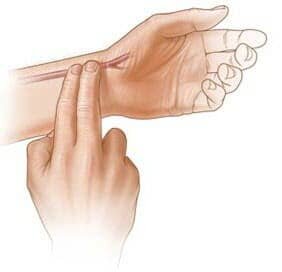
Чаще всего пульс измеряют на лучевой артерии. Он находится в районе запястья и настолько близко к поверхности кожи, что часто ее можно увидеть невооруженным глазом. Каждый человек способен измерить в этом месте пульс самому себе. Что для этого необходимо сделать?
- Левую руку повернуть ладонью вверх. Конечно, для этого можно использовать и правую руку, однако, лучше всего он прослеживается именно на запястье левой руки, поскольку она расположена ближе к сердцу.
- Держать левую руку следует на уровне груди, ни во что не опирая, допускается только положить ее на горизонтальную поверхность.
- Указательный и средний палец другой руки выпрямить и сложить вместе. Положить их на запястье левой руки в районе, находящемся чуть ниже основания большого пальца.
- Прочувствовать под кожей искомую артерию – она будет ощущаться как тонкая упругая трубочка. Слегка на нее надавить и ощутить внутри нее толчки крови.
- Просчитать, сверяясь с часами количество ударов в минуту.
Обратите внимание на то, что пульс необходимо прощупывать двумя пальцами – средним и указательным. Использовать для этого большой палец руки неправильно, поскольку в этом случае можно ошибиться в измерении, ощущая пульсацию самого большого пальца руки.
Правильное измерение пульса на сонной артерии
Если человек потерял много крови или же находится без сознания, измерение у него пульса на запястье может оказаться затруднительным, поскольку лучевая артерия, хоть и заметная, но не самая толстая из существующих и в некоторых случаях может не прощупываться. Поэтому необходимо уметь измерять пульс на сонной артерии. Для этого необходимо:
- Человека, у которого измеряете пульс, посадить или положить на спину, он не должен находиться в вертикальном положении.
- Указательным и средним пальцем руки провести по шее человека по направлению сверху вниз. Движение необходимо начинать от основания нижней челюсти и продолжать по горлу.
- Найти место наиболее выраженной пульсации – обычно это ямка на шее.
- Свободно поместить пальцы на артерии, не надавливая слишком сильно и не прощупывать одновременно две сонных артерии, поскольку это может спровоцировать обморок.
- Просчитать биение крови, сверяясь с часами.
У обычного взрослого человека в состоянии покоя должен быть пульс 60 – 90 ударов в минуту, у спортсменов допускается 40 – 60 ударов. При физической нагрузке допустимый (предельный) пульс рассчитывается путем вычитания от 220 своего возраста, а оптимальным будет число, получаемое умножением данной цифры на 0,7.
SHEIA.RU
Как Определить Наличие Пульса На Сонной Артерии Пострадавшего При Потере Сознания
Правила определения пульса на сонной артерии у пострадавшего
Знание того, как определить наличие пульса на сонной артерии пострадавшего, может оказать помощь во многих чрезвычайных происшествиях и даже спасти жизнь человека. При отсутствии пульса на сонной артерии необходимо будет сделать искусственное дыхание. Это один из самых важных элементов кровеносной системы организма, поскольку именно по ней кровь идет к головному мозг, снабжая его кислородом и нужными для полноценной работы веществами. Этот сосуд очень важен и потому, что именно он помогает измерить пульс.

Место на шее, где располагается сонная артерия, достаточно уязвимо, поскольку при сильном нажатии на него человек может потерять сознание и даже умереть. Риск состоит и в том, что надавливание на сосуд организм воспринимает в качестве симптома высокого давления. Ответной реакцией может стать понижение кровяного давления.
При этом функционирование сердца замедлиться, в результате чего произойдет обморок. Даже несущественное сужение кровообращения и его незначительная закупорка способно вызвать нарушение кровотока, что приведет к инсульту. Люди, хоть раз сильно затянувшие галстук или надевшие джемпер с узкой горловиной, наверняка замечали неприятное ощущение в области шеи. Этот дискомфорт спровоцирован как раз пережатием сонной артерии.
Перед тем, как ответить на вопрос, как определить наличие пульса на сонной артерии пострадавшего, следует сказать, что их две. Первая располагается с права шеи, вторая – слева. Артерия, проходящая по левой стороне, немного длиннее той, что находится по правой.
Осмотр сонной артерии
Осмотр сонной артерии несет важное клиническое значение, в особенности в чрезвычайных происшествиях. Качество пульсации позволяет определить состояние центральной гемодинамики, уровень кровяного давления, сердечный ритм. При диагностике необходимо найти место под скулой в яме, справа или слева от “адамова яблока”.
У человека с хорошо развитыми мышцами определение пульса подобным методом скорее всего займет немного больше времени, поскольку артерия будет закрыта мускулами. Использование данного метода считается наиболее эффективным в критических ситуациях. Это объясняется тем, что не у каждого человека ощущаются пульсации на запястье.
При потере пострадавшим сознания и наличии пульса на сонной артерии для оказания первичной медицинской помощи потребуется:
- Положить человека на спину и подложить под его голову удобный валик.
- Уложить потерпевшего на спину, при этом вытянув его ноги.
- Разметить пострадавшего на боку таким образом, чтобы согнутые в коленях ноги опирались о поверхность пола или земли, а верхняя рука была заложена под щекой.
- У большей части людей, пребывающих в спокойном состоянии, пульсация сонных артерий не видна. Только у астеников со слабо развитой мускулатурой шеи, у лиц с плохим питанием возможно заметить незначительное движение пульса в сонном треугольнике.
- У некоторых лиц пульс начинает сильнее биться при эмоциональном и физическом перенапряжении из-за увеличения сердечного ритма.
- Заметная пульсация у человека, пребывающего в покое, наблюдается при гиперкинетическом виде кровообращения (нейроциркуляторная дистония, гипертоническое заболевание, тиреотоксикоз), при аортальной недостаточности («пляска коротид»). Также сонная артерия может пульсировать при анемии.
Особенности диагностики
Правила определения пульса на сонной артерии аналогичные, что и в случае с лучевыми артериями.
Существует несколько основных вариантов пальпации.
Необходимо расположить три пальца кисти вдоль внутренней грани кивательной мышцы и аккуратно погрузить их в глубину шеи до чувства пульсации. Таким образом осуществляется диагностика от югулярной ямки до угла нижней челюсти изначально с одной, после с другой стороны. Одновременный осмотр с двух сторон способен привести к ишемии мозга, что проявляется головокружением, сильной тошнотой и даже внезапной сердечно-сосудистой недостаточностью, обмороками и угрозой летального исхода.

Чтобы выполнить следующий способ, необходимо два пальца правой руки (указательный и средний) установить в сонном треугольнике, разместить их лесенкой — с верхней стороны второй палец, чуть ниже — третий палец. Аккуратно, без сильного надавливания кончиками найдите зону максимальной пульсации.
Показатели пульса
У здоровых людей пульс на сонной артерии прощупывается легко, в особенности в сонном треугольнике и над сонным бугорком. При этом пульс равномерный, сами артерии ровные, гладкие и эластичные. Все вышеуказанные качества — аналогичны с двух сторон.
- У человека, длительное время пребывающего в спокойном состоянии, во сне частота пульса замедляется, артериальное напряжение уменьшается. В случае эмоционального и физического перенапряжения пульсация, наоборот, возрастает и учащается.
- При патологиях наполнение артерий и частота пульсовых волн снижается с одной или сразу с двух сторон. Вторая ситуация может наблюдаться у пострадавшего принизком периферическом сопротивлении сосудов, падении кровяного давления (потеря сознания, резкая сердечно-сосудистая недостаточность, шоковое состояние), снижении сократительной функции сердечной мышцы (воспаление миокарда, инфаркт миокарда). Отсутствие пульса с двух сторон говорит о снижении давления до нуля в результате критически низкого периферическою сопротивления, внезапного падения ударного объема сердца или полном прекращении работы сердца.
- Большой полный пульс наблюдается при гиперкинегическом виде кровообращения. Быстрый, скачущий — при аортальной недостаточности.
- Напряженный пульсирующий ритм (пляска каротид) встречается при гипертонии, атеросклерозе у лиц пожилого возраста, при артериите. В некоторых случаях поверхность сосудов может быть неоднородной с наличием уплотнений, что также свидетельствует о склерозировании.
Ввиду того, что сонная артерия играет одну из главных ролей в работе организме, ее повреждение чрезвычайно опасно для здоровья. Кровотечение из нее способно привести к летальному исходу за 2-3 минуты, если вовремя не остановить его и не доставить потерпевшего в больницу, где ему окажут квалифицированную медицинскую помощь. Следует понимать, что при подобном серьезном травмировании даже медики не всегда в силах помочь.
Сонная артерия: функции, где находится и основные заболевания
Анатомическое расположение и топография
Место, где находится сонная артерия на шее — это переднебоковая поверхность шеи, непосредственно под или огибая грудино-ключично-сосцевидную мышцу. Примечательно, что левая общая сонная (каротидная) артерия ответвляется сразу от дуги аорты, правая же идет из другого крупного сосуда — плечеголовного ствола, выходящего из аорты.
Местонахождение общей сонной артерии
Область сонных артерий — одна из главных рефлексогенных зон. В месте бифуркации расположен каротидный синус — клубок нервных волокон с большим количеством рецепторов. При надавливании на него замедляется сердечный ритм, а при резком ударе может возникнуть остановка сердца.
Каротидный синус и топография нервов относительно сонных артерий
Бифуркация сонной артерии, т.е. анатомическое деление ее на наружную и внутреннюю, может топографически располагаться:
- на уровне верхнего края гортанного щитовидного хряща («классический» вариант«);
- на уровне верхнего края подъязычной кости, чуть ниже и спереди от угла нижней челюсти;
- на уровне закругленного угла нижней челюсти.
Ранее мы писали уже о закупорке коронарной артерии и рекомендовали добавить эту статью в закладки.
Схема сонной артерии. «Классический» вариант бифуркации
Внутренняя сонная артерия питает головной мозг, наружная сонная артерия — остальные структуры головы и передней поверхности шеи (окологлазничную область, жевательные мышцы, глотку, височную область).
Варианты ответвлений артерий, питающих органы шеи, от наружной сонной артерии
Ветви наружной сонной артерии представлены:
- верхнечелюстной артерией (от нее отходят от 9 до 16 артерий, в их числе — небная нисходящая, подглазничная, альвеолярные артерии, средняя менингеальная и т.д.);
- поверхностной височной артерией (кровоснабжает кожу и мышцы височной области);
- глоточной восходящей артерией (из названия понятно, какой орган ею кровоснабжается).
Изучите также по теме синдром позвоночной артерии в дополнение к текущей статье.
Наружная сонная артерия — схема
Рекомендуем изучить по данной теме также:
Строение правой и левой подключичных артерий
Подключичная артерия и ее ветви является парным органом, поскольку включает в себя две части, питающие органы верхней части тела. Входя в состав большого круга кровообращения, представляет важную часть системы, которая должна бесперебойно доставлять кровь. /div
Трифуркация левой внутренней сонной артерии — это нормальная вариабельность, которая может происходить по двум типам: переднему и заднему. При переднем типе внутренняя каротидная артерия дает переднюю и заднюю мозговые артерии, а также базилярную артерию. При заднем типе из внутренней каротидной артерии выходят передняя, средняя и задняя мозговые артерии.
Разветвление внутренней сонной артерии — спереди и сбоку
Заболевания, которым подвержена сонная артерия
Атеросклероз
Суть процесса — образование бляшек из «вредных» липидов, откладывающихся в сосудах. Во внутренней стенке артерии происходит воспаление, на которое «стекаются» различные вещества-медиаторы, в том числе усиливающие агрегацию тромбоцитов. Получается двойное повреждение: и сужение сосуда растущими изнутри стенки атеросклеротическими отложениями, и образование тромба в просвете агрегирующимися тромбоцитами.
Атеросклеротическая бляшка сонной артерии и ее удаление
Бляшка в сонной артерии дает симптомы далеко не сразу. Просвет артерии достаточно широк, потому зачастую первое, единственное, а порой и последнее проявление атеросклеротического поражения сонной артерии — это инфаркт головного мозга.
Он же — полушарный синдром. Происходит окклюзия (критическое сужение) вследствие атеросклеротического поражения сонной артерии. Это эпизодическое, зачастую внезапное расстройство, включающее триаду:
- Временная резкая и быстрая потеря зрения на 1 глаз (на стороне поражения).
- Транзиторные ишемические атаки с яркими клиническими проявлениями.
- Следствие второго пункта — ишемический инфаркт мозга.
Синдром окклюзии внутренней сонной артерии
Врожденный стеноз
К счастью, в ¾ таких случаев артерия при этой патологии сужена не более, чем на 50%. Для сравнения — клинические проявления возникают, если степень сужения сосуда составляет 75% и более. Такой дефект обнаруживается случайно на допплеровском исследовании или при проведении МРТ с контрастированием.
Стеноз на ангиограмме
Рекомендуем изучить по данной теме также:
Основные функции легочной артерии и каким болезням подвержена
Легочная артерия состоит из двух крупных ветвей ствола легких, относится к малому кругу обращения крови, и только она доставляет к легким венозную кровь. Переносу венозной крови могут препятствовать болезни легочной артерии: тромбоэмболия, эмболия, стеноз, гипертензия, недостаточность клапана, гипертрофия, аневризма и иные. /div
Аневризмы
Это мешковидное выпячивание в стенке сосуда с постепенным ее истончением. Бывают как врожденные (из-за дефекта ткани сосудистой стенки), так и атеросклеротические. Разрыв чрезвычайно опасен из-за молниеносной потери огромного количества крови.
Как определить пульс на сонной артерии?
Чтобы узнать, как определить наличие пульса на сонной артерии, нужно выполнить несколько простых шагов:
- Принять удобное положение, присев на стул и облокотившись на спинку.
- Определить расположение артерии можно положив указательный и средний палец на аорту между гортанью и переднебоковой мышцей.
- Для определения пульса следует перенести пальцы в ямку, расположенную на 2 см ниже между подбородком и ухом. Надавливая на сонную артерию, следует быть осторожным, сильно давить нельзя!
- Почувствовав пульс следует произвести измерения с помощью секундомера или часов. В идеале вы должны почувствовать значения в пределах 60-80 ударов в минуту. Если значения завышены или занижены, есть все основания обратиться к специалисту.
Поражение сонной артерии
Ветви внутренней сонной артерии в здоровом состоянии имеют гладкую поверхность и не препятствуют прохождению кровотока через себя. Но с возрастом в организм человека начинает скапливаться холестерин и прочие липидные фракции, которые закупоривают сосуды, создавая бляшки и травмируя стенки артерий. Со временем эти бляшки разрастаются и мешают проходить достаточному количеству кровотока из сердца в мозг. Последний, не получая достаточного количества крови и полезных веществ, начинает работать некорректно, возрастает риск развития инсульта.
Другим опасным поражением сонной артерии могут быть тромбы, образованные в результате истончения и микроразрывов стенок аорты, которые организмом воспринимаются как травма, на месте которой образуется тромб. Оторвавшийся тромб моментально приводит к летальному исходу. Поэтому необходимо проходить профилактические осмотры у специалиста и делать УЗИ сонных артерий. Если тщательно следить за изменениями в организме, можно предупредить развитие множества заболеваний.
Атеросклероз – болезнь при которой происходит частичная или полная закупорка крупных кровеносных сосудов, расположенных на шее и отвечающих за поставку крови и веществ от сердца к мозгу. Бляшка в сонной артерии часто вообще никак себя не проявляет, и первым симптомом заболевания является инсульт. Чаще болезнь поражает людей в преклонном возрасте.
Симптомы атак появляются спонтанно и могут проявляется в течение нескольких минут или 1 часа, после чего они бесследно пропадают. Игнорировать сигналы организма и не знать где находится сонная артерия на шее, нельзя. Если состояния проявились однажды, они могут повторяться, а если не обращать на них внимания, произойдет инсульт.
На ранних стадиях болезнь лечат с помощью препаратов, разжижающих кровь и носящих противовоспалительный характер. Если пациент имеет другие хронические заболевания, их параллельно пролечивают. На более запущенной стадии пациенту выписывают тромболитики и антикоагулянты. Лечение длительное и требует выдержки, курс терапии в среднем длится несколько лет.
Ветви сонной артерии в здоровом состоянии имеют правильную форму и однородную структуру. При аневризме аорты участки артерии расширяются и стенки истончаются. Болезнь может быть врожденной патологией или приобретенной вследствие травмы шеи или головы. Опасно заболевание еще и тем, что развивается бессимптомно и разрыв аневризмы может моментально привести человека к смерти.
Стентирование сонных артерий
Операция на сонной артерии именуемая стентированием представляет собой оперативное вмешательство, которое направлено на восстановление проходимости кровеносного потока по полости аорты. С помощью хирургического вмешательства можно избежать развития ишемического инсульта и нормализовать работу сонной артерии.
После операции могут возникнуть следующие осложнения:
- Эмболия. Может произойти закупорка сосудов эмболами (инородными частицами) и вокруг тента может образоваться тромб .
- Рестеноз. Прочищенные сосуды могут вновь закупориться и операцию придется повторить.
- Интоксикация. Контрастное вещество, вводимое во время операции, может оказать токсическое воздействие на почки.