Инфаркт миокарда: Как предотвратить катастрофу?
 Инфаркт миокарда известен большинству больных как страшный, угрожающий жизни диагноз. Его развития опасаются практически все больные сердечно-сосудистой и смежной патологией. Среди них больные гипертонией, стенокардией, атеросклерозом, сахарным диабетом. А ведь это огромная, подавляющая группа населения, как правило, в возрасте старше 40 лет. Таким образом, инфаркт несет прямую угрозу жизни для каждого подобного больного. Для того, чтобы вовремя предупредить развитие сосудистой катастрофы, каждому больному необходимо обладать самой важной информацией об инфаркте. Возможно, именно эта информация поможет спасти здоровье и жизнь.
Инфаркт миокарда известен большинству больных как страшный, угрожающий жизни диагноз. Его развития опасаются практически все больные сердечно-сосудистой и смежной патологией. Среди них больные гипертонией, стенокардией, атеросклерозом, сахарным диабетом. А ведь это огромная, подавляющая группа населения, как правило, в возрасте старше 40 лет. Таким образом, инфаркт несет прямую угрозу жизни для каждого подобного больного. Для того, чтобы вовремя предупредить развитие сосудистой катастрофы, каждому больному необходимо обладать самой важной информацией об инфаркте. Возможно, именно эта информация поможет спасти здоровье и жизнь.
В этой статье мы обсудим:
- Диагноз инфаркт – что это означает?
- Почему инфаркта так боятся больные?
- Как вовремя заметить наступление инфаркта?
- Как отличить боль при инфаркте от стенокардии?
- Когда вызывать скорую?
- Что делать до прибытия скорой, чтобы выжить?
- Как вовремя предотвратить инфаркт?
- Как избежать повторной сосудистой катастрофы?
Что же такое инфаркт?
 Инфаркт миокарда – это гибель участка сердечной мышцы в результате внезапно случившейся нехватки притока кислорода с кровью. При этом предпосылки к развитию инфаркта могут формироваться у больного годами и даже десятилетиями. Однако, сам инфаркт случается внезапно и протекает очень скоротечно.
Инфаркт миокарда – это гибель участка сердечной мышцы в результате внезапно случившейся нехватки притока кислорода с кровью. При этом предпосылки к развитию инфаркта могут формироваться у больного годами и даже десятилетиями. Однако, сам инфаркт случается внезапно и протекает очень скоротечно.
Так уже 15 минут полного перекрытия притока крови к участку сердечной мышцы достаточно, чтобы произошла необратимая гибель клеток. Важно понимать – чем дольше не принимаются меры – тем серьезнее и обширнее будет область инфаркта. А значит – опаснее для жизни его последствия. Именно поэтому чрезвычайно важно с самых первых минут приступа заподозрить вероятное развитие инфаркта и срочно начать принимать меры для спасения здоровья и жизни.
Почему кровь внезапно перестает поступать к участку сердца? Основных причин всего две:
- Формирование тромба (сгустка крови), полностью перекрывающего питающий сердце сосуд (коронарную артерию). Часто такие тромбы формируются там, где сосуд сердца уже и без этого сужен. Тромб может садиться на холестериновую бляшку, может отрываться от нее и кочевать по сосуду, может формироваться в местах естественного сужения сосуда. Во всех этих случаях может произойти закупорка сосуда, внезапное перекрытие сердечного кровотока и развиться инфаркт.
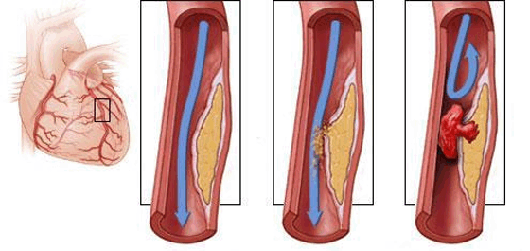
- Спазм сосуда, питающего сердце – довольно редкая, но возможная причина развития инфаркта.
Чем опасен инфаркт, почему его так боятся больные?
Широко известно – если вовремя не оказать помощь, от инфаркта можно умереть. Это действительно так. Инфаркт миокарда занимает одно из лидирующих мест в статистике смертности населения нашей планеты. От 25% до 35% всех случившихся инфарктов приводят к летальному исходу. Но что же c остальными 75%?
Перенесенный инфаркт может привести к потере работоспособности и даже к инвалидизации больного. Почему так происходит? Все дело в том, что потерянный в результате инфаркта участок сердечной мышцы выключается из работы сердца и перестает выполнять свои функции. Так развивается несостоятельность работы сердца – сердечная недостаточность той или иной степени. Не менее опасно и второе возможное последствие инфаркта – появляются нарушения ритма работы сердца (аритмии) . Аритмии всегда требуют контроля и лечения, так как являются потенциально угрожающими жизни состояниями и сами по себе способны привести к остановке сердца. В результате всего этого человек, по сути, теряет возможность полноценно переносить нагрузки – как физические, так и психические. Безусловно, потеря функций сердца напрямую зависит от обширности перенесенного инфаркта.
Чем опасен микроинфаркт? Микроинфаркт, как правило, не ведет к значимой потере трудоспособности. Пострадавший участок сердечной мышцы – маленький. Опасность такого состояния и его перспектив легко недооценить. Так именно больные, перенесшие микроинфаркт, наиболее подвержены повторным инфарктам в будущем. А значит, для них точно также крайне важна правильная диагностика причин случившегося и дальнейшая профилактика.
Есть ли у инфаркта предвестники?
Можно ли спрогнозировать заранее наступление инфаркта? Такая возможность есть, но представляется такой шанс довольно редко. Так, в некоторых случаях уже за несколько недель или дней до инфаркта могут появляться боли за грудиной, иногда отдающие в левую половину тела. В случае если уже имеется большое количество сопутствующих заболеваний, либо пожилой возраст без предшествующих болей в области сердца – это практически единственный шанс насторожиться, обследоваться и спрофилактировать наступление сосудистой катастрофы.
К сожалению, в подавляющем большинстве случаев такие предвестники отсутствуют. А сам инфаркт происходит внезапно, опираясь на основную патологию, которой больной страдает годами. Так, список факторов, способных значительно повысить вероятность развития инфаркта включает:
- Пожилой возраст
- Ранее перенесенный инфаркт
- Курение
- Сахарный диабет
- Артериальная гипертония
- Высокий уровень холестерина
- Избыточный вес
Как понять, что случился инфаркт? Отличия от стенокардии!
Для любого больного жизненно важно знать, заподозрить, что произошел именно инфаркт. Чем раньше будут приняты меры – тем больше шансов сохранить здоровье и спасти жизнь. Ниже мы рассмотрим основные признаки, позволяющие заподозрить инфаркт:
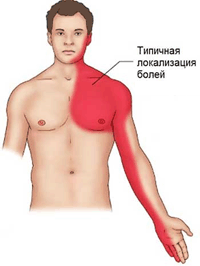
Острая боль за грудиной – в отличие от любой другой боли:
НЕ исчезает после приема нитроглицерина
НЕ зависит от положения тела, дыхания и движений
ДЛИТСЯ более 15 минут
 Так типичный приступ боли в сердце при стенокардии, как правило, проходит в течение 3-5 минут после приема таблетки нитроглицерина. Боли при инфаркте от нитроглицерина в лучшем случае незначительно уменьшаются, а затем снова возрастают и продолжаются.
Так типичный приступ боли в сердце при стенокардии, как правило, проходит в течение 3-5 минут после приема таблетки нитроглицерина. Боли при инфаркте от нитроглицерина в лучшем случае незначительно уменьшаются, а затем снова возрастают и продолжаются.
Если больной до инфаркта долгие годы страдает стенокардией и боли в области сердца ему знакомы – инфаркт отличит необычная, чрезвычайно интенсивная, долго не проходящая боль. Такая боль будет существенно отличаться от привычного приступа стенокардии.
Одышка, холодный пот, падение давления, чувство страха смерти – все эти симптомы нередко сопровождают приступ острой боли в сердце во время инфаркта.
Важно понимать! Вышеперечисленные симптомы с высокой долей вероятности могут указывать на инфаркт миокарда и являются поводом немедленно вызвать скорую помощь. Однако, к сожалению, нередки варианты «бессимптомного» развития инфаркта. В подобных случаях типичных острых болей в сердце может не быть, может появиться только одышка, либо различного рода неприятные ощущения. Вплоть до полного отсутствия каких либо сопровождающих развитие инфаркта симптомов. Поэтому самое главное для каждого больного, страдающего сердечно сосудистой патологией, – своевременно профилактировать свое заболевание и заранее предотвратить возможность развития острого инфаркта миокарда.
Когда вызывать скорую помощь?
Если приступ боли в сердце случился впервые в жизни, боль эта интенсивная, не связана с дыханием и положением тела, не утихает в течение 5-7 минут надо вызывать скорую помощь.
Если уже имеется ряд сопутствующих хронических заболеваний, в том числе и сердечно-сосудистых, например: гипертония, диабет, стенокардия. Когда боли в области сердца периодически случаются, – дома, как правило, уже имеется нитроглицерин (таблетки, спрей). В такой ситуации, если возникает приступ непривычной, крайне интенсивной боли в сердце, а от приема таблетки нитроглицерина она практически не утихает – надо вызывать скорую помощь.
Что делать до приезда скорой помощи?
Скорая помощь вызвана. До приезда скорой помощи необходимо:
- Прекратить физическую нагрузку
- При возможности обеспечить доступ свежего воздуха
- Лечь на кровать с приподнятым головным концом
- Ослабить пуговицы, ремень, воротник, галстук
- Померить давление. Если верхнее давление больше чем 100 мм.рт.ст – можно принимать нитроглицерин. Принять под язык 1 таблетку нитроглицерина (если имеется). Вне зависимости от результата каждые десять минут принимать еще по 1 таблетке и так до прибытия скорой помощи.
- Если дома есть таблетки аспирина – принять одну таблетку, предварительно разжевав.
- Ожидать приезда скорой помощи.
Как вовремя предотвратить инфаркт? Как избежать повторного?
Из всего описанного выше в данной статье становится совершенно очевидно – доводить болезнь до инфаркта нельзя. Бороться с таким заболеванием необходимо уже на дальних подступах. Тревожных сигналов для начала активных профилактических действий предостаточно – появляется артериальная гипертония или сахарный диабет, в крови высокий холестерин, приступы стенокардии, снижается переносимость физических нагрузок. Все это ранние предвестники инфаркта, все это необходимо воспринимать как сигнал к активным действиям. Действиям по диагностике и лечению развивающихся заболеваний. Действиям, направленным на модификацию образа жизни, трудовых нагрузок и питания.
Поможет ли метод Бутейко предотвратить инфаркт?
Да, поможет. Метод Бутейко воздействует на одну из главных причин возникновения и развития сосудистой патологии – чрезмерную глубину дыхания больного. Чрезмерная глубина дыхания со временем превращает организм в Чернобыль – разрушает обменные процессы, извращает работу целого ряда жизненно-важных систем. Именно эту причину нельзя убрать никакими лекарствами. Остается причина, остается и болезнь. Регулярное применение метода дыхания по Бутейко восстанавливает обмен веществ в организме, понижает артериальное давление и успокаивает нервную систему. Таким образом, метод Бутейко действует на предотвращение целого ряда факторов, приводящих к инфаркту миокарда.
Особое значение применение метода Бутейко приобретает для больных в пожилом возрасте, обладающих массой ограничений на прием лекарственных препаратов. Регулярные занятия позволяют без лекарств значительно облегчить состояние таких больных. В случае же комбинированного лечения метод Бутейко существенно повышает эффективность проводимой лекарственной терапии.
Что такое метод Бутейко и как его освоить?
 В 1952 году советский ученый-физиолог Константин Павлович Бутейко совершил революционное открытие в области медицины – Открытие болезней глубокого дыхания. На его основе он разработал цикл специальных дыхательных тренировок, который позволяет восстановить здоровое нормальное дыхание. Как показала практика тысяч больных, которые прошли через центр Бутейко – сама по себе нормализация дыхания навсегда избавляет от необходимости в лекарствах больных с начальными степенями заболевания. В тяжелых, запущенных случаях дыхание становится огромной помощью, позволяющей совместно с лекарственной терапией спасти организм от безостановочного прогресса болезни.
В 1952 году советский ученый-физиолог Константин Павлович Бутейко совершил революционное открытие в области медицины – Открытие болезней глубокого дыхания. На его основе он разработал цикл специальных дыхательных тренировок, который позволяет восстановить здоровое нормальное дыхание. Как показала практика тысяч больных, которые прошли через центр Бутейко – сама по себе нормализация дыхания навсегда избавляет от необходимости в лекарствах больных с начальными степенями заболевания. В тяжелых, запущенных случаях дыхание становится огромной помощью, позволяющей совместно с лекарственной терапией спасти организм от безостановочного прогресса болезни.
Для того чтобы изучить метод доктора Бутейко и достигнуть значимого результата в лечении необходим контроль опытного методиста. Попытки самостоятельно нормализовать дыхание, используя материалы непроверенных источников, в лучшем случае не приносят результата. Необходимо понимать дыхание – жизненно важная функция организма. Постановка здорового физиологического дыхания несет огромную пользу, неправильное дыхание несет огромный вред здоровью.
Если вы желаете нормализовать ваше дыхание – подайте заявку на прохождение курса заочного обучения методу Бутейко по интернет. Занятия проходят под контролем опытного методиста, что позволяет достигнуть необходимого результата в лечении заболевания.
Главный врач Центра эффективного обучения методу Бутейко,
Врач-невролог, мануальный терапевт
Константин Сергеевич Алтухов
Как обучиться методу Бутейко?
Открыта запись на обучение методу Бутейко с получением «Практического видео-курса по методу Бутейко»
Основы профилактики инфаркта миокарда
Инфаркт миокарда – это одно из опаснейших осложнений ишемической болезни сердца, которое возникает вследствие спазма коронарных артерий и сопровождается некрозом, т. е. омертвением участка сердечной мышцы. Это одна из наиболее распространенных причин смерти в нашей стране.
Тем не менее, предупреждение инфаркта под силу каждому. Большинство факторов, которые вызывают заболевание, можно контролировать. Все могут вести здоровый образ жизни, а именно он является залогом успеха.
Как предотвратить развитие инфаркта миокарда
 Ишемическую болезнь сердца, как и ее следствие, инфаркт миокарда, считают побочным продуктом цивилизации. В странах третьего мира сердечные патологии встречаются куда реже. Индустриальная и информационная эра принесла значительные изменения образа жизни, но это означает смертельного приговора. Каждый способен повлиять на свое здоровье.
Ишемическую болезнь сердца, как и ее следствие, инфаркт миокарда, считают побочным продуктом цивилизации. В странах третьего мира сердечные патологии встречаются куда реже. Индустриальная и информационная эра принесла значительные изменения образа жизни, но это означает смертельного приговора. Каждый способен повлиять на свое здоровье.
Понятие о группах риска
Далеко не у всех людей одинаковые шансы развития инфаркта миокарда. Существуют определенные факторы, которые хотя и не вызывают непосредственно сердечного приступа, однако значительно повышают риск. К ним можно отнести:
- пол – избежать инфаркта у мужчин куда сложнее, чем у женщин;
- возраст – пожилые люди рискуют больше;
- избыточный вес;
- злоупотребление спиртными напитками и курение;
- гиподинамия;
- постоянные эмоциональные стрессы;
- отягощенная наследственность – если в семье уже были подобные случаи, то риск инфаркта выше;
- сопутствующие заболевания – артериальная гипертензия, сахарный диабет, атеросклероз, пороки сердца, ревматизм и другие.
На некоторые из этих факторов мы не можем повлиять, но, например, физическая активность или вредные привычки вполне поддаются нашему контролю.
Меры первичной профилактики
Первичная профилактика показана тем, кто еще не сталкивался с проблемами с сердцем, но входит в любую из перечисленных выше групп риска. Обычно рекомендации включают изменение образа жизни и лечение уже существующих заболеваний:
 регулярные физические нагрузки – не меньше двух раз в неделю, лучше всего подходят аэробные тренировки;
регулярные физические нагрузки – не меньше двух раз в неделю, лучше всего подходят аэробные тренировки;- рациональное питание – 4–5 приемов пищи в день, в одно и то же время, причем ограничить продукты с высоким содержанием углеводов и жиров, отдавая предпочтение фруктам и овощам;
- отказ от употребления алкоголя и курения – безопасная доза спиртных напитков (в пересчете на чистый спирт) составляет около 30 мл для мужчин и 20 мл для женщин в сутки;
- избегание эмоциональных перегрузок – в этом вам поможет полноценный отдых, здоровый сон, физические нагрузки, медитация, аутотренинг и консультации психотерапевта;
- периодические профосмотры – посещайте врача хотя бы раз в год, это позволит выявить патологические изменения на ранних стадиях;
- лечение сопутствующих заболеваний – очень важно контролировать диабет, повышенное давление и другие болезни, приводящие к инфаркту.
Что такое вторичная профилактика
 Вторичная профилактика необходима тем пациентам, которые уже пережили инфаркт миокарда. У таких людей даже после успешного лечения и реабилитации риск повторного приступа очень высок, поскольку в сердце уже произошли необратимые изменения.
Вторичная профилактика необходима тем пациентам, которые уже пережили инфаркт миокарда. У таких людей даже после успешного лечения и реабилитации риск повторного приступа очень высок, поскольку в сердце уже произошли необратимые изменения.
Вторичная профилактика включает все вышеперечисленные меры первичной, однако теперь все проходит под строгим врачебным контролем. Слишком усердные занятия спортом могут лишь усугубить ситуацию. Помимо немедикаментозных средств, в этом случае показан прием лекарств.
Выделяют следующие препараты для профилактики инфаркта миокарда:
- антиангинальные (Нитроглицерин, Сустак) – позволяют предупредить приступы стенокардии;
- антиагреганты (Аспирин, Клопидогрель) – с их помощью предотвращают тромбоз;
- антиаритмические (Новокаинамид, Амиодарон) – для лечения аритмий ;
- гипотензивные препараты (бета-блокаторы, ингибиторы АПФ, диуретики) – для снижения артериального давления;
- кардиотоники (Дигоксин, Коргликон) – для улучшения деятельности сердца;
- статины (Аторвастатин) – снижают синтез холестерина.
Больным с ишемической болезнью сердца (ИБС) рекомендуют периодически проходить курс лечения и дополнительного обследования в стационаре. Также нужно обращаться к врачу, когда симптомы начинают появляться чаще.
Как часто нужно наблюдаться у врача, чтобы избежать осложнений
Все зависит от функционального класса сердечной недостаточности, который определяет врач с помощью нагрузочных тестов.
Больным первых двух классов нужно бывать у кардиолога не меньше одного раза в 4-6 месяцев. Пациентам с третьим и четвертым – каждый месяц.
Для тех, кто уже перенес инфаркт, существует следующая схема:
- первый месяц после приступа – каждую неделю;
- второй-шестой месяцы – 1 раз в 2 недели.
- следующие полгода – 1 раз в месяц;
- второй год и дальше – поквартально.
Какие обследования нужно проходить для ранней диагностики
Помимо стандартных анализов и ЭКГ, рекомендуется использовать следующие диагностические процедуры:
- эхокардиография;
- функциональные нагрузочные тесты;
- холтеровское ЭКГ-мониторирование;
- гликемический профиль;
- биохимический анализ крови на холестерин, маркеры ишемии.
Также рекомендуется ежедневно контролировать давление и пульс самостоятельно. При появлении любых тревожных симптомов (острая боль, одышка, беспричинный кашель, внезапная слабость) нужно сразу же вызвать скорую помощь.
Выводы
Несмотря на обширное распространение заболевания, предотвратить инфаркт не так уж сложно. Здоровый образ жизни является важным условием профилактики и других патологий.
Очень важной является вторичная профилактика после уже перенесенного инфаркта. Доказано, что даже одна таблетка аспирина в день значительно улучшает прогноз. Помните, что ваше здоровье во многом зависит от вас.
Для подготовки материала использовались следующие источники информации.
Инфаркт можно остановить!
Если появилась сильная давящая, жгучая боль за грудиной, которая не проходит ни от валидола, ни от нитроглицерина и сохраняется дольше 20 минут, то срочно надо звонить в скорую помощь. Как правило, инфаркт на ЭКГ определяется. Если по каким-то причинам врач скорой не сможет срочно доставить вас в больницу, он введет тромболитики — препараты, которые разжижают тромб в артерии и восстанавливают кровоток.
— Нередко за сердечные принимают боли при остеохондрозе или межреберной невралгии. А как на самом деле болит сердце? На что обратить внимание и какие меры принять?
— Самая типичная боль сердца — это боль за грудиной. Чаще всего она оценивается человеком даже не как боль, а как дискомфорт, как что-то давящее, сжимающее. Эти ощущения всегда связаны с физической нагрузкой. Например, человек быстро идет или поднимается по лестнице, и в этот момент возникает чувство давления или сжатия за грудиной. Приходится остановиться, подождать… Обычно через 2-3 минуты боль проходит, и можно идти дальше. Это типичная сердечная боль, она называется стенокардией напряжения. Пациенты со стажем при таких приступах кладут под язык таблетку нитроглицерина — это самый действенный препарат, он моментально расширяет сосуды и позволяет продолжить движение. Иногда давящая боль за грудиной или дискомфорт ощущаются в спине, в руке, даже в челюсти. Правда, такое случается редко.
Стенокардическая боль может быть связана и со стрессом. Сердце при этом начинает быстрее сокращаться и требует больше крови и кислорода. А суженные атеросклерозом артерии ограничивают приток нужного количества крови к мышце сердца. Это называется ишемией. При этом человек может испытывать загрудинную боль или дискомфорт — то есть типичную стенокардию.
Обычно приступ стенокардии длится 2-3 минуты, но если боль не проходит, а нарастает, может развиться инфаркт миокарда! Похожая боль в груди, которая длится часами, а также если человеку удается отвлечься и забыть про нее, скорее всего, не сердечная боль. Если в сердце появились боли, надо пройти комплексное кардиологическое обследование. Помимо электрокардиограммы (ЭКГ), необходимо выполнить эхокардиографию (УЗИ сердца), которая позволит оценить состояние клапанов, размеры сердечных полостей, выявить зоны сниженной сократимости. При нормальных показателях электрокардиограммы желательно провести пробу с нагрузкой — велоэргометрию, то есть сидя на велотренажере и крутя педалями, под возрастающей нагрузкой делается электрокардиограмма и одновременно измеряется артериальное давление. В итоге врач сделает выводы о том, насколько хорошо работает сердце. Велоэргометрия — основной метод, выявляющий ишемию.
— Когда нужно начинать профилактику, чтобы неожиданно не умереть от инфаркта или инсульта?
— В группе риска мужчины с больными сосудами и сердцем, особенно курящие, а также женщины и мужчины с повышенным артериальным давлением, даже с незначительным, здесь же и те, кто мало двигается, имеет лишний вес и плохую наследственность. Что такое плохая наследственность? Это означает, что у родственников (в возрасте 55 лет у женщин и до 50 лет у мужчин) были инфаркты, инсульты или внезапные смерти. Если у мужчины имеется несколько факторов риска, после 40 лет ему надо пройти кардиологическое обследование и сделать анализ крови на липидограмму (холестерин и его фракции), даже если у него нет болей в сердце. Причем недостаточно определить уровень общего холестерина, надо знать уровень вредного холестерина — липопротеидов низкой плотности. У здоровых людей он не должен превышать 3,5 ммоль. Если же показатель значительно выше, требуется строгая диета. Если высокий уровень вредного холестерина достался человеку по наследству, придется принимать статины — препараты, которые будут его снижать и тем самым тормозить атеросклероз. Доказано, что статины спасают от инфаркта и инсульта более чем на 40%. Не лишне знать и уровень полезного холестерина — липопротеидов высокой плотности. Женщинам повезло больше: в отличие от мужчин, особенно курящих, как правило, у них много хорошего холестерина. Повышать уровень такого холестерина гораздо сложнее, чем снижать уровень вредного. Но три способа все-таки существуют: регулярные физические нагрузки, отказ от курения и употребление с пищей жирных кислот омега-3 и омега-6. Еще надо соблюдать кардиологическую диету, включающую в себя, в первую очередь, рыбу, оливковое масло, овощи, фрукты и морепродукты.
— Что такое коронарография и можно ли самому, без назначения врача, пройти это обследование?
— Коронарография — это исследование коронарных артерий с помощью рентгеноконтрастного вещества, которое доставляется к сердцу с помощью тоненького катетера. Его протягивают через бедренную артерию, в которой делают маленькое отверстие — около 2 мм. Процедура выполняется без наркоза, пациент все время находится в сознании. После такого вмешательства на 6 часов накладывают давящую повязку. Всем подряд проводить это обследование не стоит. Все-таки это серьезная процедура, которая у одного пациента из тысячи заканчивается реанимацией. Кого направляют на коронарографию? Чаще всего в экстренном случае с острым инфарктом. Если же состояние пациента стабильно, желательно провести те исследования, о которых говорилось выше, и если по их результатам выявляется ишемия, врач должен направить пациента на коронарографию.
Эта процедура позволяет хорошо рассмотреть состояние коронарных артерий. Достоверность этого исследования почти стопроцентная. Доктор видит, все ли сосуды проходимы, имеют ли сужения, насколько сильно они выражены, где расположены и насколько опасны. По результатам коронарографии врач определяет, какое назначить лечение: принимать таблетки, уколы или в суженный сосуд необходимо имплантировать стент. А может, болезнь зашла так далеко, что не обойтись без операции аортокоронарного шунтирования.
— Можно ли с помощью лекарственных препаратов растворить бляшки и обойтись без стентирования или шунтирования?
— Если обнаружено сильное сужение артерий и если эта артерия крупная, а не какая-то маленькая веточка, то растворить бляшку медикаментозным путем невозможно. Препараты для снижения холестерина (статины) могут укрепить поверхность этой бляшки и не дать ей надорваться. Если бляшка надрывается, то на ее поверхности быстро формируется тромб, который может закрыть просвет артерии и вызвать инфаркт. При регулярном и длительном приеме (не менее года) статины могут даже уменьшить бляшки. Но если речь идет о стенозе, который перекрывает кровоток к сердцу, то уменьшить эту бляшку с помощью лекарств не получится. Расширить артерию можно только стентом.
— Говорят, что всем мужчинам после 40 лет нужно принимать разжижающие кровь препараты, содержащие аспирин…
— Аспирин в виде «Кардиомагнила», «Тромбо-асса», «Аспирина-кардио» не раздражает слизистую оболочку желудка. Прием этих препаратов в малых дозах позволяет держать кровь в разжиженном состоянии и тем самым предотвращать развитие инфарктов и инсультов. Если поставлен диагноз ишемическая болезнь сердца или мозга, то принимать эти препараты нужно пожизненно. После имплантации стента или ухудшения течения заболевания кроме аспирина врач назначает более сильный препарат для разжижения крови. Всем гипертоникам, особенно старше 50 лет, надо постоянно принимать аспирин. Если же человек здоров, у него нет проблем с давлением, он не входит в группу риска, аспирин ему не нужен. Но для профилактики один раз в год все же надо посещать кардиолога, сдавать кровь на анализ и снимать ЭКГ. Делать каждый год УЗИ сердца необязательно, достаточно выполнять это исследование раз в два-три года. Если же вы находитесь в группе риска, то желательно ежегодно делать нагрузочную пробу.
— В группу риска входят мужчины после 40 лет. Но разве женщины реже страдают сердечно-сосудистыми заболеваниями?
— Ишемическая болезнь сердца у женщин возникает позднее. До наступления менопаузы женщины редко болеют ишемией. В группу риска попадают или курящие женщины, или женщины с ранним климаксом, лишним весом или плохой наследственностью. Если женщина ведет здоровый образ жизни, не имеет серьезных наследственных проблем, ей можно обращаться к кардиологу после наступления менопаузы. Ишемия сердца у женщин начинается после 60 лет, когда эстрогены перестают работать.
— Россияне, особенно пожилые, часто терпят любую боль до последнего, боясь потревожить врачей. Когда нужно срочно вызывать скорую, чтобы не умереть?
— Если появилась сильная давящая, жгучая боль за грудиной, которая не проходит ни от валидола, ни от нитроглицерина и сохраняется дольше 20 минут, то срочно надо звонить в скорую помощь. Как правило, инфаркт на ЭКГ определяется, хотя и не всегда — бывают и исключения. Иногда боль прекращается до приезда скорой, и тогда какой-то период времени ЭКГ может быть в норме. Но доктор должен заподозрить такую ситуацию и предложить пациенту госпитализацию, чтобы в течение суток разобраться, нет ли опасности развития острого инфаркта. Если есть подозрения на предынфарктное состояние, то выполняется коронарография.
— Как быстро надо попасть в больницу при остром инфаркте миокарда, чтобы не стать инвалидом?
— Важно в течение полутора часов оказаться в клинике, где круглосуточно работает ангиографическая лаборатория и отделение кардиореанимации. Поэтому не терпите боль в сердце, а сразу же вызывайте скорую помощь. Если по каким-то причинам врач скорой не сможет срочно доставить вас в больницу, он введет тромболитики — препараты, которые разжижают тромб в артерии и восстанавливают кровоток. Хотя этого может быть недостаточно.
И. Н. Егоров, кардиолог, врач высшей категории
Как распознать подступающий инфаркт и можно ли его предотвратить, — врач-кардиолог

Каждые три часа в столице у кого-то случается инфаркт миокарда. Если помощь оказана вовремя, то даже при обширном поражении сердца человека удается спасти. Как распознать подступающий инфаркт? Можно ли его предотвратить? Под какие заболевания чаще всего маскируются сердечные недуги? На эти и другие вопросы наших читателей во время прямой линии «ФАКТОВ» ответил кардиолог отделения кардиологии Киевской городской клинической больницы № 8 Александр Яремчук.
«Во время стресса подскакивает давление и учащается сердцебиение»
*— Здравствуйте, Александр Петрович! Звонит Анна из Киева. У брата, которому 51 год, случился инфаркт. К счастью, ему вовремя поставили стент и спасли. Меня интересует, почему сердце не выдержало? Брат не пьет, не курит, у него нет лишнего веса.
— Видимо, потихоньку развивался атеросклероз. Внутри коронарных сосудов (по ним кровь поступает в сердце) формируется холестериновая бляшка. Когда она разрывается, то образуются сгустки крови — тромбы. Это защитная реакция: тромб закрывает разрыв. Но если он большой, то одновременно возникает острый приступ ишемии: к сердцу поступает меньше крови и ухудшается его кровоснабжение. Если вовремя не устранить сужение в сосуде, то какая-то часть сердечной мышцы погибнет (это называется некроз) — возникнет инфаркт миокарда. Он после инсульта занимает второе место среди причин смертности.
— А как проявляется ишемическая болезнь сердца? Маме врач написал такой диагноз в карточке.
— Приступами стенокардии — боли за грудиной. Человек подбежал за автобусом или принес тяжелую сумку с рынка — и тут же почувствовал давящую и жгучую боль. Она может пройти, если отдохнуть три—пять минут или принять лекарство.
*— Беспокоит Ольга из Херсонской области. Отец (ему 62 года) на работе сильно перенервничал и попал в больницу с инфарктом. Его вызвал стресс?
— Молва преувеличивает опасность стресса. Наука не считает его серьезным фактором риска, в отличие от других — артериальной гипертензии, курения, гиподинамии, сахарного диабета. Хотя совсем сбрасывать стресс со счетов нельзя, ведь у человека во время сильного волнения подскакивает давление, увеличивается частота сердечных сокращений.
— От чего зависит, насколько сильно от инфаркта пострадает сердце?
— От степени сужения сосуда (обтурации) и времени, в течение которого сердце не получает полноценного кровоснабжения. Если обтурация стопроцентная, то достаточно 15 минут, чтобы обескровленная сердечная мышца погибла. При сужении меньше 70 процентов шансы на спасение увеличиваются. Но помощь необходимо оказать как можно скорее, пока не закрылось «золотое окно» и сердечная мышца еще жива. Чем быстрее восстановим кровоснабжение сердца, тем меньше шансов у инфаркта. Если он и случится, то будет менее обширный.
*— Алевтина из города Дубно. Инфаркт всегда проявляется ярко?
— Отнюдь. Почему-то многие люди считают, что должно болеть слева в груди. Но типичная боль локализуется по центру за грудиной. Одни люди принимают ее за проблемы с бронхами, другие ищут причину в пищеводе и желудке. Боль со временем может отпустить, а потом врач на кардиограмме видит, что больной перенес инфаркт на ногах.
— У вас были такие пациенты?
— Да. Например, человек, посчитавший, что боль за грудиной связана с бронхами, занимался силовыми упражнениями и поднимал гири. И только на третий день поступил к нам в отделение, но уже с обширным инфарктом. Иногда причиной болезни становится непривычная нагрузка. Малоподвижный человек, который в городе ходит обычно от остановки к дому, выбрался в лес за грибами. Целый день провел на ногах, пока не возникла боль за грудиной. Перетерпел, отлежался дома. Когда через год сделал кардиограмму, то она показала инфаркт.
Важно знать, что болезнь может проявиться нетипично. Человек теряет сознание или его начинает тошнить, возникают рвота и боль в животе. Бывает, что инфаркт пропускают медики, если человек жалуется на боль под лопаткой или между лопатками. Также инфаркт трудно распознать у тех, кто страдает диабетом. Смазанные симптомы бывают у пожилых людей. Сложно иногда выявить повторный инфаркт, который произошел в той же зоне сердца, что и предыдущий.
- Острая боль за грудиной, чаще всего давящая или жгучая.
- Слабость.
- Головокружение.
- Липкий пот.
- Чувство страха, паника.
«После инфаркта каждый день полезно проходить на 50 метров больше»
*— Прямая линия? Меня зовут Людмила, киевлянка. Муж перенес инфаркт, ему вовремя поставили стент. Хотя прошло уже полгода, вижу, как осторожно он живет: боится поднять мусор, случайно упавший мимо ведра. Говорит, что врач запретила наклоняться. Какие рекомендации вы даете пациентам?
— О запрете наклоняться я не слышал. Обычно тем, кто перенес инфаркт, мы рекомендуем ограничивать поднятие тяжестей. Но вообще, человек, который, образно говоря, заглянул в бездну, меняется — часто становится мнительным, боязливым. Важно не преувеличивать опасность, сидя на диване. Сердце этого не любит.
— Какой должна быть физическая нагрузка?
— Это зависит от вида инфаркта, насколько он был обширный. Когда врач разрешает ходить, то можно регулировать нагрузку по такой схеме (она досталась нам еще с советских времен): каждый день пройденное расстояние увеличивать на 50 метров. Оптимально — ходить по 30—45 минут в удобном темпе, не допуская появления боли или одышки.
Обычно люди начинают со ста метров и доходят до шести—восьми километров. Если постоянно тренироваться, то открываются обходные пути для кровотока — «спящие» сосуды (коллатерали), а это хорошо сказывается на работе сердца.
— Как насчет занятий в тренажерном зале, плавания или езды на велосипеде?
— Можно, но с осторожностью. В тренажерном зале нельзя поднимать тяжелый вес, чтобы не спровоцировать подъем давления. Плавать — медленно и без усилий, не заплывать далеко от берега. Кататься на велосипеде в свое удовольствие, а не крутить педали через боль или явную одышку. Если возникли неприятные симптомы, нужно сразу остановиться и отдохнуть.
*— К вам обращается Леонид из Харькова, 49 лет. В начале года я перенес инфаркт. Все закончилось хорошо, вышел на работу. Но возникают сложности с питанием: в офисе пью много чая (люблю черный), ем серый или белый хлеб. Это не вредно?
— Крепкий сладкий чай и хлеб из муки высшего сорта — не самая здоровая пища. Она богата быстрыми углеводами, что не нравится сердцу и сосудам. Еще более опасны животные жиры, которые способствуют повышению уровня «плохого» холестерина — липопротеидов низкой плотности. Их с пищей должно поступать как можно меньше, ведь это строительный материал для атеросклеротических бляшек.
— Как правильно питаться?
— Следует ограничить яйца (до одного-двух в неделю), сливочное масло (не больше 20 граммов в сутки), жирные молочные продукты — молоко, сметану, творог, а также сало, смалец, жирную свинину, баранину, мясо гуся, утки. А вот в растительных жирах, способствующих уменьшению «плохого» холестерина, можно себе не отказывать. Давно известна польза оливкового масла холодного отжима, которым хорошо заправлять салаты вместо майонеза. Полезно есть океаническую рыбу, богатую омега-3 жирными кислотами. Налегайте на овощи и фрукты, но не увлекайтесь слишком сладкими — виноградом, грушами, бананами: глюкоза и фруктоза повышают уровень сахара в крови, прибавляют лишние килограммы.
Хлеб лучше есть цельнозерновой или из муки грубого помола. Углеводы нужны, но не легкие (белый хлеб, сахар, сладости, сдоба), а те, которые медленно всасываются — овсянка (не хлопья, а зерновая), гречневая каша. Очень полезны семена льна. Мы рекомендуем пациентам принимать по две-три столовые ложки измельченных семян в день. Такое питание поможет уменьшить вес, снизить холестерин. Сейчас важным показателем считается объем талии. У мужчины он не должен превышать 102 сантиметра (у женщин — 88).
*— Звонит Виктор из Мукачево, 55 лет. Начало прихватывать сердце, врач выписал лекарства и посоветовал бросить курить. Сказал, что даже алкоголь менее вреден, чем табак. Это так?
— Доктор прав. Курение усугубляет ишемическую болезнь сердца, причем гораздо больше, чем алкоголь. У заядлых курильщиков сужаются сосуды и поражается их внутренняя выстилка — эндотелий. Он воспаляется, и в пораженных местах начинают быстрее развиваться атеросклеротические бляшки — ускоряется развитие атеросклероза. Если откажетесь от табака, самочувствие улучшится.
Как быстрее восстановиться после сердечной катастрофы
- Принимать лекарства: сдерживающие атеросклероз (статины), разжижающие кровь и другие, назначенные врачом.
- Заниматься физкультурой, не допуская появления боли и одышки.
- Исключить или хотя бы ограничить животные жиры, а больше налегать на растительную пищу.
- Регулярно делать кардиограмму, проверять уровень холестерина и сахар в крови.
«Боль за грудиной человек нередко считает симптомом заболеваний бронхов, пищевода или позвоночника»
*— Это «ФАКТЫ»? Раиса Ивановна из Киева, 61 год. Меня мучают сильные боли слева в груди, которые отдают в плечо, иногда в спину. Врач назначил таблетки, но они мало помогают. Что делать?
— Углубленно обследоваться. При желании можете обратиться к специалистам нашего отделения кардиологии. Столичная больница № 8 находится на улице Юрия Кондратюка, 8. Мои рабочие телефоны — (044) 502−37−39 или (044) 502−37−32 (с 10 до 16 часов в будние дни).
Часто боль в области сердца вызвана не ишемической болезнью, а кардиалгией (кардионеврозом). Причина — в реакции нервной системы, например, на частые стрессы. Человек понервничал — и возникли головная боль, головокружение, дискомфорт в груди. Пациент обследуется, делает томографию — компьютерную и магнитно-резонансную, проходит различные исследования работы мозга, а врачи разводят руками.
Сердечная боль четко связана с физической нагрузкой. Например, человек поднялся на пятый этаж без лифта — за грудиной сдавило или запекло. Подождал несколько минут — боль утихла. А при кардиалгии боль затяжная и может длиться несколько часов. Если бы в ткань сердца так долго не поступала кровь, то она погибла бы.
*— Алексей из Белой Церкви Киевской области. Маме 62 года, и в последнее время она жалуется, что во время ходьбы возникают боль в груди, преимущественно слева, одышка, ощущение жжения на языке. Она считает, что это стенокардия. Какие обследования нужно пройти?
— Для начала сдать общий анализ крови, проверить, нет ли в организме анемии и достаточно ли витамина В12. Эти нарушения по симптомам напоминают стенокардию. Но при анемии кровь плохо поступает к сердцу не за счет сужения сосуда, а из-за низкого гемоглобина, который связывает кислород. Сердце при нагрузке сокращается чаще, а ему не хватает кислорода — возникает боль. У женщин эти нарушения бывают чаще, чем у мужчин.
— У мамы еще сколиоз.
— Искривление позвоночника тоже нередко имитирует сердечную боль, особенно если сколиоз левосторонний. Но при этом болевые ощущения не связаны с физической нагрузкой, и могут беспокоить, когда человек пребывает в спокойном состоянии, делает вдох-выдох, поворачивается или лежит на левом боку.
— Какие еще заболевания можно перепутать с сердечными?
— Остеохондроз шейно-грудного отдела позвоночника часто проявляется болью в груди слева. Это объясняется тем, что у человека-правши мышцы в левой половине тела слабее. Протрузии межпозвонковых дисков тоже провоцируют боль, в основном с левой стороны, но она не связана с физической нагрузкой.
Нередко болевые ощущения в груди вызваны межреберной невралгией и опоясывающим лишаем. Он возникает из-за поражения нервных узлов герпес-вирусной инфекцией. Человека беспокоит жесточайшая боль, которая длится три-четыре дня, а затем появляются высыпания. Пока их нет, больной думает, что у него проблемы с сердцем или даже инфаркт.
Также маскируется под сердечные недуги миозит: грудная мышца простыла, растянулась с левой стороны — возникла боль. Она появляется и при заболеваниях желудка и пищевода (гастроэзофагеальный рефлюкс). Когда из желудка забрасывается кислое содержимое в пищевод (там щелочная среда), возникает спазм и появляется сильная боль за грудиной, напоминающая приступ стенокардии.
Имитируют недуги сердца
- Анемия.
- Сколиоз.
- Шейно-грудной остеохондроз.
- Межреберная невралгия.
- Опоясывающий лишай.
- Миозит.
- Гастроэзофагеальный рефлюкс.
Напомним, ранее во время прямой линии «ФАКТОВ» доктор медицинских наук Олеся Зиныч рассказала о заболеваниях эндокринной системы, в частности — как влияет высокий уровень сахара в крови на потенцию мужчин.
Как избежать инфаркта: простые советы, как продлить жизнь

Из этой статьи вы узнаете:
Как избежать инфаркта и что нужно знать о нем
Как нужно питаться и какой образ жизни следует вести
Какие способы профилактики инфаркта существуют
Как распознать инфаркт и какие действия предпринять
Как избежать инфаркта? Для того чтобы получить ответ на данный вопрос, необходимо знать, что такое инфаркт.
Прежде всего, данное заболевание предполагает проблемы с кровообращением, возникающие в сердечной мышце. Причина – закупорка или спазм кровеносного сосуда, результатом чего становится отмирание тканей миокарда.
Не секрет, что инфаркт является одним из самых распространенных заболеваний с летальным исходом. Причем жертвами этого недуга все чаще становятся молодые люди. Нередко от инфаркта погибают люди, которым только недавно исполнилось 30 лет.
Что чаще всего провоцирует возникновение инфаркта? Первое – эмоциональные переживания и стрессы, второе – физическая усталость, избежать которую в современном мире нелегко. Бывает, что больной даже не подозревает о том, что уже подвержен предынфарктному состоянию. В этом случае приступ происходит внезапно. Как избежать инфаркта? Давайте рассмотрим способы профилактики и факторы риска подробнее.
Как избежать инфаркта, ведя правильный образ жизни
Избежать инфаркта можно, если четко следовать всем инструкциям, которые описываются в медицинских пособиях. Во-первых, врачи рекомендуют проходить специальные (лекарственные) терапии, направленные на сокращение уровня холестерина и количества тромбов. Кроме того, предполагается прием бета-блокаторов и адренорецепторов для сердца. Главная цель – снижение артериального давления.
Рекомендуемые к прочтению статьи:
Но для начала, конечно же, стоит оценить, насколько вы подвержены данному заболеванию. А для этого нужно осознать, какие именно причины могли привести ваш организм к ишемии сердца:
Избыточный вес. При росте жировой массы в организме увеличивается и число кровеносных сосудов, которое существенно влияет на нагрузку на сердце. Кроме того, при ожирении инфаркту предшествуют возникновение сахарного диабета и «скачущее» артериальное давление. Для того чтобы избежать инфаркта, требуется оценить избыточность веса. Для этого нужно высчитать индекс массы тела: вес человека в килограммах разделить на рост того же человека в метрах в квадрате. Для понимания: оптимальной считается цифра, находящаяся в диапазоне от 20 до 25.
Отсутствие нормального питания. Избежать инфаркта можно, если употреблять в пищу больше рыбы, свежих фруктов и овощей. При этом рекомендуется сократить употребление соли.
Минимальная физическая нагрузка. Без нее невозможно избежать ожирения и повышения сахара в крови. Более того, спорт в некоторых случаях помогает при предупреждении повторного инфаркта.
Курение и алкоголизм. Плохие привычки являются причинами возникновения ишемии. Так, у курящего человека это происходит в связи с тем, что никотин обладает сосудосуживающим эффектом. Злоупотребление спиртным усложняет течение ишемической болезни сердца, зачастую приводя к инфаркту миокарда. Людям, находящимся в зоне риска, разрешается лишь красное сухое вино, в частности, при приемах пищи и в небольших количествах.
Гипертония. Если у вас уже повышенное давление, лучше постоянно контролировать ситуацию. Гипертония является серьезным фактором, указывающим на риск возникновения инфаркта. Избежать страшного диагноза можно, если приводить давление в норму, принимая лекарственные препараты и гомеопатические средства.
Стресс. Постоянное негативное состояние вызывает сокращения сердечной мышцы с огромным выбросом крови. В связи с этим врачи рекомендуют сохранять спокойствие в любых, пусть даже самых стрессовых ситуациях. Лучше избежать стресса, чем получить инфаркт.
Как избежать инфаркта, соблюдая рациональное питание
Огромные порции, чревоугодие, жирные, жареные блюда, сдоба и десерты – все, что может привести к инфаркту. Все это является высокоуглеводным питанием. Для того чтобы избежать инфаркта, необходимо перейти на правильный рацион.
Что представляет собой рациональное питание? Прежде всего, это прием достаточного количества белков, жиров и углеводов. В такой диете большая роль отводится легким сортам мяса (курица, кролик, белая рыба и т.д.), свежим овощам и фруктам, богатым витаминами и минералами. При этом запрещается употреблять в пищу жирные, острые блюда и продукты. Их лучше избегать.
Пряная зелень (петрушка, укроп, кинза);
Желтые и красные овощи и фрукты (тыква, помидоры, перец, сливы, персики);
Растительные масла (нерафинированные, не подвергавшиеся тепловой обработке, 1-2 ст.л. в день);
Орехи (ограничено, около 1 горсти в день);
Жирная рыба (лосось, скумбрия, сельдь, пикша, не более 2-3 раз в неделю);
Морепродукты (дикие, а не выращенные искусственно);
Кислые фрукты и ягоды;
Алкоголь (чрезмерное употребление);
Соль (рекомендуется до 5 грамм в день);
Креветки, особенно крупные;
Блюда, приготовленные во фритюре;
Полезной считается еда, приготовленная на пару или запеченная в духовке. Жареное тем, кто хочет избежать инфаркта, употреблять в пищу вообще не стоит.
Как избежать инфаркта мужчинам
Чаще всего ишемической болезни сердца подвержены представители сильной половины человечества. Если брать в расчет людей в возрасте 21-50 лет, то в этой категории число больных мужчин превышает количество страдающих недугом женщин в пять раз. Если же рассматривать категорию 51-60 лет, то там соотношение составляет 2 к 1. При этом, как уверяют врачи, сегодня значительно растет доля больных мужчин в возрасте около 40 лет.
Важным фактором также является наследственность. Наличие болезней сердца у ваших родственников может свидетельствовать о том, что они могут быть у вас. При этом сопутствующими заболеваниями, которые также говорят о возможном риске инфаркта в вашей семье, являются сахарный диабет и повышенное артериальное давление.
Если все указанное уже входит в список заболеваний ваших родственников, то не стоит усугублять проблему. Ведите здоровый образ жизни, не злоупотребляйте алкоголем, бросьте курить, перестаньте нервничать по пустякам и больше двигайтесь.
Как избежать инфаркта у женщин
По статистике, инфаркт у женщин возникает примерно на 10-15 лет позже, чем у мужчин. Отчего именно появился приступ, врачи могут сказать практически во всех случаях. Среди причин: тромбы в коронарной артерии, ее спазм вследствие стенокардии и/или нежелательный эффект после хирургических вмешательств.
Также специалисты отмечают, что есть иные причины, знание о которых поможет избежать инфаркта:
Труд на морозе. При низкой температуре наблюдается сужение сосудов, в особенности, если речь идет о работе без рукавиц, перчаток. На морозе возникает усиленная нагрузка на организм, соответственно сердцу приходится интенсивнее работать. При суженных сосудах такой процесс приводит к возникновению стенокардии, а далее – к инфаркту миокарда.
Длительное нахождение в пробках. Если вам приходится часто стоять в автомобильных пробках, длительное время дышать воздухом с предельно высокой концентрацией вредных веществ, то вы подвергаете себя риску появления инфаркта. Из-за удушливых выхлопных газов ваши красные кровеносные клетки не могут распространять по организму кислород, без которого сердечной мышце приходится работать в усиленном режиме. Результатом этого становится «изнашиваемость» тканей и их омертвление, что может привести к инфаркту.
Переедание. Когда человек принимает пищу, он фактически заставляет кровь наполнить увеличившиеся сосуды желудочно-кишечного тракта. Если же у вас есть проблемы (например, атеросклероз), то нормального течения процесса не произойдет. В итоге, сложности с приливом крови могут возникнуть не только в сосудах ЖКТ, но и в работе сердца. Именно по этой причине нередко приступы стенокардии и инфаркта случаются после обильного приема пищи. В связи с этим врачи советуют отказываться от больших порций, ограничившись весом блюда в 200 грамм для женщин и 300 грамм для мужчин.
Как избежать инфаркта: профилактика
Что делать, чтобы избежать инфаркта? Выполнять все, что помогает устранить уже имеющуюся ишемическую болезнь, снизить риск появления тромбов в кровеносных сосудах, развития проблем с обменом веществ в организме.
Профилактика инфаркта в зависимости от возраста
1-я категория: 20-29 лет. Для начала поймите, с каким врачом вы сможете победить недуг. Лучше, если этот человек будет «держать руку на пульсе», знать последние варианты профилактики болезней сердца.
Затем начните проходить обязательную процедуру медицинских осмотров, исследований. Следите за своим весом и давлением, не переедайте. Хотя бы раз в неделю выходите на пробежку в парк или просто уделяйте время спорту. Еженедельный формат поможет быстрее привыкнуть к физическим упражнениям, и, тем самым, избежать инфаркта.
И последний совет: бросьте курить и посоветуйте сделать это тем, кто подвергает вас пассивному курению.
2-я категория:30-39 лет. Поговорите с женой/мужем, с детьми. Может быть, они готовы поддержать вас в пробежках, занятиях спортом? А еще лучше, если вам удастся активно отдыхать на свежем воздухе. Помогает, кстати, в этом стремлении наличие собаки в доме. Так вам придется постоянно выгуливать питомца, бегать с ним.
Второй важный момент: узнайте, страдал ли в вашей семье кто-то из близких родственников от заболеваний сердца, были ли среди них скончавшиеся от инфаркта. Расскажите о том, что узнали, своему врачу.
Уделяйте время не только работе, но и личной жизни. Снижайте нагрузку в случае, если чувствуете себя излишне уставшим, избегайте стрессовых ситуаций.
Успокоить нервы помогает йога, восточные практики и общение с Богом (конечно, если вы верующий).
Слабой половине человечества врачи советуют следить за состоянием щитовидки.
3-я категория: 40-49 лет. В этот период у человека возникает такая проблема, как ухудшение обмена веществ. Постарайтесь избегать повышения массы тела, для этого занимайтесь спортом и отслеживайте уровень гликированного гемоглобина в крови. Проходить процедуру достаточно один раз в три года. Потребляйте меньше углеводов, стремитесь снизить гликированный гемоглобин до 5,5% и менее. Если же показатель будет выше, то вероятность наступления инфаркта возрастает на 28%. Если гемоглобин составляет более 6,5%, то считайте это признаком сахарного диабета. Совет мужчинам: если вы храпите во сне, обследуйтесь на наличие ночного апноэ.
4-я категория: 50-59 лет. Выпишите себе все симптомы инфаркта и постоянно перечитывайте этот список. Если вы мужчина, то определить приступ сможете легко. У сильной половины человечества обычно симптоматика инфаркта ярко выраженная. У женщин, наоборот, выявить предынфарктное состояние бывает не так просто. Им рекомендуется обращаться с любыми подозрениями к врачу, контролировать артериальное давление, гликированный гемоглобин, холестерин и другие показатели. Если врач посчитает необходимым, принимайте назначенные лекарства.
5-я категория: 60 лет и старше. Ровно так же, как вы уделяли время работе, уделяйте время своему здоровью. Следите за массой тела, ешьте чаще, но понемногу. Старайтесь заниматься спортом, контролируйте состояние сосудов. Не допускайте возникновение и/или развитие атеросклероза, варикоза и других опасных заболеваний.
Лекарственные препараты
Можно ли избежать инфаркта с помощью лекарственных препаратов? Врачи уверены, что да. Чаще всего, такая профилактика направлена на решение предшествующих данному заболеванию проблем. В их числе повышенное артериальное давление, атеросклероз, ишемическая болезнь сердца, тромбоз.
Нередко врачи назначают прием ацетилсалициловой кислоты (аспирина). Принимается препарат раз в день, таблетка 100 мг после обеда. Аспирин, по мнению специалистов, разжижает сгустки крови, предотвращая тем самым возникновение тромбов в сосудах. Нельзя принимать препарат тем, кто страдает от склонности к кровотечениям, язв и гемофилии.
В аптеках сегодня продается немало производных от аспирина, которые представляются, как профилактические препараты, помогающие избежать инфаркта. В их числе: «Тромбо АСС», «Кардиомагнил» и другие.
Особую роль в профилактике инфаркта играет борьба с повышенным артериальным давлением и гипертонией. В этой ситуации назначаются лекарственные препараты, стимулирующие расширение сосудов. Нередко с этой целью принимают «Плендил», «Норваск» и иные лекарства.
Кроме того, с помощью «химии» можно избежать, а точнее исключить такой фактор риска, как холестерин в крови. Отлично справляется с этой задачей спектр препаратов-статинов: «Креастор», «Липитор», «Виторин» и т.п. Данные лекарства не только снижают уровень холестерина, но и лечат атеросклероз.
Однако врачи напоминают: статины назначаются профессионалами, а лечение ими должно быть постоянным и непрерывным. Только в этом случае возможен положительный результат.
Помощь народной медицины
Можно ли избежать инфаркта с помощью «дедовских» методов? Заменить аспирин или статины гомеопатией невозможно, но можно сократить риски возникновения инфаркта.
Обычно, для того чтобы понизить уровень холестерина в крови, применяют настой. В его состав входят черная редька, листья хрена, грецкий орех, перец и водка (реже – чистый или разведенный спирт). Настаивается такая смесь около двух недель.
Лечили атеросклероз наши деды с помощью белой ивы. Настой из данного растения по свойствам схож с аспирином. Помимо этого, он снижает риск возникновения тромбов и позволяет избежать инфаркта.
Также специалисты по травам советуют пить профилактические чаи. В состав такого сбора входят ромашка, бессмертник, почки березы, зверобой. Травы завариваются кипятком и настаиваются несколько часов.
Как избежать повторного инфаркта
Что делать, чтобы избежать повторения инфаркта? Даже если лечение омертвевшей ткани миокарда проходит хорошо, и больной не чувствует ухудшения состояния, врачи уверены, что пострадавший, в любом случае, будет подвержен новым приступам. Чаще всего именно с этим фактом пережившему инфаркт смириться сложнее всего.
Чтобы избежать повторного инфаркта, больному назначаются аспирины и «Тиклопидин». Их прием позволяет снизить количество образуемых в сосудах тромбов. Для того чтобы избежать высокого артериального давления, выписываются бета-блокаторы.
Но чаще всего больные по собственной воле перестают принимать таблетки, что провоцирует наступление новых приступов инфаркта и летальный исход. При этом, игнорируя советы врачей, они продолжают вести пассивный образ жизни. Хотя для нормализации работы сердца нередко требуется лишь 10 минут ежедневной ходьбы пешком.
Избежать повторного инфаркта можно, если оптимизировать рацион. Диета должна прописываться вашим кардиологом. Вероятнее всего, он посоветует есть больше зеленых фруктов и овощей, сократить потребление жирного, острого и всего того, что подразумевает большие объемы холестерина. Также не рекомендуется пить кофе, использовать в приготовлении блюд много специй и соли.
Важную роль в реабилитации больного играет его психическое и эмоциональное состояние. После перенесенного инфаркта рекомендуется избегать стрессовых, тревожных ситуаций, применять успокаивающие препараты. Особенно важно, чтобы рядом с больным находились близкие и дорогие ему люди.
Безусловно, чтобы избежать повторения инфаркта, нужно навсегда распрощаться с вредными привычками. Алкоголь и сигареты должны остаться в прошлом.
На самом деле, как уверяют специалисты, инфаркта можно избежать даже в том случае, если он уже был. Главное – придерживаться рекомендаций, которые вам дал врач.
Чтобы получить подробную информацию по всем
интересующим вопросам, Вы можете оставить свой телефон или
позвонить по номеру: +7-495-021-85-54
Инфаркт: симптомы и лечение
Что происходит во время инфаркта миокарда, его признаки и последующая реабилитация

giphy.com
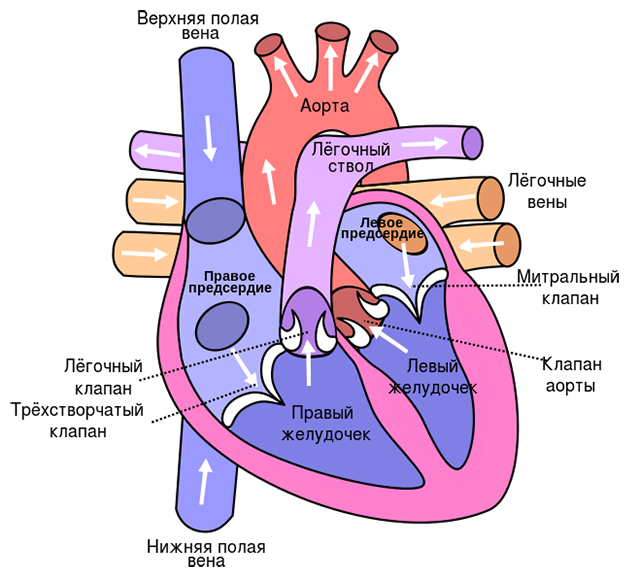
Миокард
Сердце — это мышечный орган, который состоит из четырех камер (двух предсердий и двух желудочков). С внешней стороны оно покрыто перикардом — это плотная соединительно-тканная сумка, внутри которой находится самый толстый слой сердца — миокард. Внутри желудочки сердца выстилаются эндокардом. Итак, миокард — это самый толстый слой, вся толща сердечной мышцы, именно к нему подходит большинство сосудов.
Сердце очень требовательно к поступлению крови. Его ресурсы и энергетический запас минимальны, поэтому оно постоянно нуждается в притоке большого количества крови. Если руку, например, можно пережать жгутом на час и потом жгут этот отпустить, ничего катастрофического не случится, а для сердца уже несколько минут пребывания без кровотока технически крайне опасно. То есть время, в течение которого сосуды к сердцу могут быть перекрыты, после чего может произойти восстановление, составляет всего 30 минут. Спустя эти 30 минут после того, как кровоток к сердцу прекратился (как правило, закрылся тромбом), начинается прогрессивная гибель клеток сердца. В бассейне, который кровоснабжается закупоренной артерией, через два часа после закупорки в живых остается только половина клеток. А через шесть часов их остается около 10%.

Причины инфаркта
Основная причина — это все-таки курение, даже очень редкое, потому что оно, во-первых, приводит к долговременному поражению здоровой внутренней оболочки сосудов, которые перестают «отталкивать» холестерин, а во-вторых, повышает риск разрыва оболочки артерии, когда бляшка уже выросла. На втором месте — высокое артериальное давление. На третьем месте — плохая наследственность, возраст, высокий уровень холестерина и перенесенные в течение последних пяти лет инфаркты и инсульты. Есть мощнейшая связь между уровнем «плохого» холестерина (липопротеинов низкой плотности, ЛНП) и риском инфаркта.
Остальные факторы — это лишний вес, сахарный диабет, неправильное питание, низкий уровень физической активности, депрессия, стресс и общее состояние, в том числе различные воспаления. При системном воспалении (то есть при воспалении внутри организма, а не связанном, например, с повреждением кожных покровов) формируется С-реактивный белок, который повышает риск инфаркта.
Что происходит во время инфаркта
Весь ансамбль событий развивается на фиброзной покрышке, которая отделяет атеросклеротическую бляшку от кровотока. Не вполне понятно, почему бляшки так полюбили сосуды сердца, но они там селятся и постепенно растут. И если бляшка большая, крупная (более 70% диаметра сосуда), она мешает прохождению крови. Человек начинает ее «ощущать» в том случае, если он, например, бежит. Сердце начинает «чувствовать» эту бляшку, она действительно затрудняет прохождение крови по сосуду. Если бляшка очень большая, закупоривает более 90% сосуда, то боль может отмечаться даже в покое — это стенокардия (иначе — грудная жаба). Но очень большую опасность могут представлять и маленькие бляшки с тонкой фиброзной покрышкой, которые «не болят» даже при высокой физической нагрузке.
В случае разрыва бляшки ее содержимое устремляется в кровь, и срабатывает система свертывания крови. Сначала на разрыв начинают налипать тромбоциты. Потом образуется белый тромб, а затем — так называемый красный тромб с включением нитей фибрина — белка, образующегося под действием фермента тромбина. Параллельно с процессом тромбообразования активируется система, которая противостоит тромбообразованию и делает так называемый тромболизис. Это наша внутренняя система, которая и создана для того, чтобы противостоять возникновению тромбов. Ее мощность обычно значительно меньше, чем мощность системы тромбообразования, поэтому в подавляющем большинстве случаев тромб формируется. То есть система свертывания крови, которая спасает жизнь при кровотечениях, здесь активируется на полную мощность, что порой приводит к смерти.
При этом важно понимать, что чем крупнее сосуд, который закупоривается, и чем ближе к устью сосуда образуется тромб, тем более тяжелый инфаркт. Тем не менее иногда есть счастливый сценарий: если произошел разрыв небольшой атеросклеротической бляшки, то система, противостоящая тромбообразованию, может рассосать этот тромб, тогда инфаркта не будет.
Симптомы инфаркта
Человек при инфаркте начинает внезапно чувствовать сильную боль в грудной клетке или в некоторых случаях в животе — если поражена задняя стенка. У пациентов с сахарным диабетом инфаркты могут сопровождаться слабой болью, поэтому им нужно быть особенно внимательными. Если в течение шести часов препятствия току крови будут устранены при помощи тромболитиков, то, скорее всего, последствия инфаркта будут не очень страшными. В противном случае есть риск, что большая часть клеток сердца погибнет и его насосная функция сильно упадет, что приведет к сердечной недостаточности.

Виды инфаркта
Мы разделяем инфаркт миокарда на разные категории, в первую очередь по проявлениям на кардиограмме — это очень удобно с клинической точки зрения. Нужно сказать, что есть три ключевых признака при диагностике инфаркта миокарда: первый — сильная боль в грудной клетке; второй — характерное для инфаркта миокарда изменение на кардиограмме; и третий — это попадание в кровь белков сердца, которые называются тропонинами. Сердечная мышца погибает, и высвобождается тропонин. Чтобы поставить диагноз, нужно, чтобы сошлись эти три признака. На самых-самых ранних этапах инфаркта еще не успевает увеличиться концентрация тропонина в крови. Тогда диагноз устанавливается клинически — достаточно боли и еще ряда признаков, чтобы начать действовать.
На кардиограмме очень хорошо видно инфаркт. Один вид инфаркта протекает с так называемой депрессией сегмента ST, а другой — с элевацией сегмента ST. Депрессия говорит о том, что, скорее всего, закупорена не очень большая артерия, которая снабжает внутренний слой сердечной мышцы. А элевация, то есть повышение сегмента ST, говорит о закупорке крупной артерии. В случае депрессии, как правило, пронзающего всю толщу сердечной мышцы рубца не образуется. А если есть элевация сегмента ST на кардиограмме, обозначающая поражение крупного сосуда, то это значит, что поражается стенка сердца на всю толщу. Раньше это называлось трансмуральный инфаркт миокарда, а сейчас мы его обозначаем как Q-образующий инфаркт миокарда. Если на кардиограмме есть глубокие зубцы Q, значит, на сердце есть большой и глубокий рубец, в котором нет живых мышечных клеток, а есть только соединительная ткань.
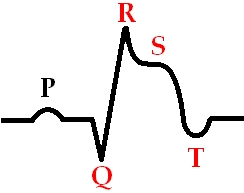
У нас есть правая и левая коронарные артерии. Правая коронарная артерия идет по задней стенке, левая делится на огибающую артерию, которая кровоснабжает боковую стенку, и переднюю межжелудочковую, снабжающую переднюю стенку. Чаще всего поражается «самая главная», передняя межжелудочковая ветвь. Мы выделяем виды инфаркта по степени поражения толщи миокарда, а также по локализации: инфаркт миокарда в области передней стенки, задней стенки, огибающей — в общем, в зависимости от пораженной артерии.
Как уже отмечалось ранее, значительную опасность могут представлять не только большие, но и маленькие бляшки с тонкой фиброзной покрышкой. Такие часто бывают у мужчин, особенно молодых, у которых бляшка только начала расти. Соответственно, это разные клинические сценарии: разрыв маленькой бляшки и разрыв большой бляшки. Они разнообразны, но оба приводят к инфаркту.

Инфаркт нужно отличать от других форм перебоев с поставкой крови к сердцу. Например, от ишемии — кислородного голодания. Оно может длиться достаточно долго и не приводить к развитию инфаркта. Сосуд может быть закрыт наполовину, бляшка выросла, и в покое сердце может даже не ощущать того, что бляшка есть, потому что крови, которая проходит через закрытый наполовину сосуд, достаточно для того, чтобы удовлетворить потребность в кислороде. Если человек, например, бежит, то крови, которая поступает через закупоренный наполовину сосуд, становится недостаточно, и сердце начинает болеть.
Лечение
Наблюдение пациентов с инфарктом в клинических условиях пришло в практику в 60-х годах XX века. В частности, одним из адептов лечения пациентов в условиях реанимации был живущий ныне российский кардиолог Абрам Львович Сыркин, заведующий кафедрой кардиологии в МГМУ. История борьбы с инфарктом миокарда достаточно свежая, потому что до сих пор живы люди, которые разрабатывали подходы к лечению этого заболевания.
Что касается препаратов, то в первую очередь появились те, которые понижают сердечный ритм. Если понизить сердечный ритм, то падает потребность сердца в кислороде, шансы выжить у сердечной мышцы выше. К тому же появились препараты, которые растворяют тромбы в сосудах. Что интересно, эти препараты были получены из продуктов жизнедеятельности бактерий, и они активируют нашу внутреннюю противосвертывающую систему крови.
Одними из самых распространенных лекарств являются тромболитики — препараты, которые разжижают кровь. Но они, во-первых, не очень эффективны, потому что не все тромбы растворяются. Во-вторых, они могут быть опасными, потому что активируют противосвертывающую систему во всех органах и тканях, из-за чего могут развиваться сильные кровотечения. Поэтому более правильный подход — это подойти с помощью катетера к пораженному сосуду сердца, вытащить из него маленький проводник и пройти через тромб. По этому проводнику, как по монорельсу, провести баллон, раздуть баллон, и в этот момент тромб, который находится в сосуде сердца, вдавливается в стенки сосуда — так, как будто вы ступаете ногами по мокрому песку. После этого баллон сдувается, и кровоток восстанавливается. Это самая прогрессивная техника. Она называется ангиопластика.
В максимальном варианте крайне важно дополнять раздувание баллона установкой внутри сосуда своеобразного корсета — стента. Стент будет поддавливать изнутри остатки этой атеросклеротической бляшки и не даст образоваться новому тромбу. Потому что, как вы понимаете, если сосуд в каком-то месте поврежден, то там будет и дальше происходить налипание на это же место тромбоцитов, поэтому простая ангиопластика без стентирования не очень эффективна.
Профилактика
После открытия действия аспирина начала подниматься эра профилактики, нацеленная на то, чтобы атеросклеротическая бляшка не разрывалась. Ключевые препараты здесь — это статины. Когда у врачей не хватает времени объяснить, они говорят, что они «снижают холестерин». Мне, современному кардиологу, кажется, что снижение холестерина в крови как таковое — это скорее даже побочный эффект, а не основное действие, потому что главная точка приложения этого препарата — это та самая фиброзная покрышка атеросклеротической бляшки.
На фоне снижения уровня холестерина активируется система, которая начинает выносить холестерин из различных участков сосудов, в том числе из бляшек. Удаляется холестерин с желчью. Бляшка становится плотнее, покрышка становится плотнее, риск ее разрыва снижается, даже если человек продолжает курить и вести нездоровый образ жизни. Главное при профилактике инфаркта — сделать покрышку менее склонной к разрыву. Второй важнейший аспект — это контроль артериального давления, потому что оно является провоцирующим фактором разрыва бляшки. Поэтому почти все препараты, которые снижают артериальное давление, предотвращают инфаркт миокарда.

Расчет риска инфаркта — это достаточно сложная вещь. Если риск низкий, то можно обойтись без лекарств вообще. Если риск средний, тогда, может быть, достаточно только статина. Если риск высокий, например если у человека уже был инфаркт или у него есть боль в грудной клетке, связанная с тем, что есть бляшки, тогда крайне важно применять одновременно и статин, и препарат, снижающий артериальное давление, и пульсурежающий препарат (для снижения нагрузки на миокард). Очень распространено заблуждение, что для того, чтобы принимать статин, нужно знать, какой у тебя холестерин. Нет разницы, какой холестерин у человека. Если у него уже болит сердце или был инфаркт, ему обязательно нужно принимать статин.
Современные исследования
Святой Грааль сегодня — открыть надежные, неинвазивные способы оценки стабильности фиброзной покрышки атеросклеротической бляшки. Тогда можно будет найти людей, которым требуется исключительно массированная профилактика инфаркта. Кроме того, изыскиваются способы упрощения процедуры лечения инфаркта. Сейчас уже созданы устройства, которые позволяют очень быстро провести реваскуляризацию, то есть восстановить кровоток в закупоренных сосудах, но очень важная проблема здесь — это как не допустить повторного инфаркта в том же или расположенном рядом поврежденном участке сосуда, питающего сердце. Атеросклеротическая бляшка настолько агрессивна, что прорастает сквозь сетку стента, даже если на нее были нанесены мощнейшие препараты, которые умерщвляют живые клетки. Важно научиться останавливать рост бляшки после инфаркта миокарда.
Еще один вопрос: как сделать так, чтобы после перенесенного инфаркта миокарда кровь была достаточно текучей, чтобы избежать повторного инфаркта и снизить риск кровотечений? Есть препараты, разжижающие кровь, а также те, которые влияют на способствующую тромбообразованию активность тромбоцитов. После того как произошел инфаркт, насосная функция сердца падает, и сердце не может удовлетворить потребность организма в кислороде — это называется сердечной недостаточностью. Поэтому очень большие усилия направлены на то, чтобы лечить именно ее. Для этого используются и стволовые клетки, которые вводят, чтобы они селились внутрь рубцовой ткани, и различные препараты, улучшающие функционирование оставшихся в живых клеток сердца, и это устройства для поддержания кровообращения — искусственное сердце или какие-то более миниатюрные девайсы.
Также важную роль играет профилактическая кардиология: инфаркт миокарда проще предупредить, чем лечить. Нужно сказать, что для обывателей, в первую очередь в России, нужно организовать нормальную систему транспортировки пациентов, чтобы скорая помощь привозила людей вовремя, в течение первых шести часов после появления боли в грудной клетке, когда еще можно сделать ангиопластику. Тогда функция сердца будет восстановлена, а у инфаркта миокарда не будет тяжелых последствий. В отношении того, что можно сделать после инфаркта миокарда, — организовать нормальную систему лечения и применения средств, которые прекрасно себя зарекомендовали.
Во всем мире частота смертей от инфаркта миокарда снижается, но статистика в данном случае — вещь очень лукавая. Инфаркт миокарда, развившаяся вследствие него сердечная недостаточность и развивающийся сходным образом инсульт находятся на первом месте среди причин смерти в развитых странах мира.