Кальциноз: что это такое, как лечить?

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Что значит кальциноз? Это образование скоплений нерастворимых кальциевых солей там, где их наличие не предусмотрено ни с анатомической точки зрения, ни с физиологической, то есть вне костей.
Среди всех биогенных макроэлементов человеческого организма доля кальция – в форме кристаллов гидроксилапатита костной ткани – самая значительная, хотя кровь, клеточные мембраны и внеклеточная жидкость тоже содержат кальций.
И если уровень данного химического элемента значительно повышен, то развивается кальциноз – нарушение минерального обмена (код Е83 по МКБ-10).
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины кальциноза
Метаболизм кальция – многоступенчатый биохимический процесс, и на сегодняшний день ключевые причины кальциноза, как одной из разновидностей нарушения минерального обмена, определены и систематизированы. Но, с учетом тесной взаимосвязи всех протекающих в организме обменных процессов, в клинической эндокринологии принято одновременно рассматривать и патогенез отложения кальцинатов (или кальцификатов).
Первостепенной причиной известковой дистрофии признана перенасыщенность крови кальцием – гиперкальциемия, этиологию которой связывают с повышенным остеолизом (разрушением костной ткани) и высвобождением кальция из костного матрикса.
Из-за гиперкальциемии, а также гипертиреоза или патологий паращитовидных желез сокращается выработка щитовидной железой кальцитонина, который регулирует содержание кальция, угнетая его выведение из костей. Предполагается, что именно наличие скрытых проблем со щитовидной железой у женщин в период постменопаузы – в совокупности со снижением уровня эстрогенов, удерживающих кальций в костях – появляются внекостные кальциевые отложения, то есть развивается кальциноз при остеопорозе.
Есть и другие патологические состояния, которые заставляют кальциевые соли концентрироваться в неположенных местах. Так, у пациентов с первичным гиперпаратиреозом, гиперплазией паращитовидных желез или их гормонально активной опухолью синтез паратиреоидного гормона (паратгормона или ПТГ) возрастает, в результате чего подавляется действие кальцитонина, а уровень кальция в плазме крови, как и деминерализация костей, повышается.
Необходимо учитывать важность фосфора в метаболизме кальция, потому что нарушение пропорций содержания этих макроэлементов в организме ведет к гиперфосфатемии, которая усиливает образование «залежей кальция» и в кости, и в мягких тканях, и в кровеносных сосудах. А перенасыщение кальциевыми солями паренхимы почек приводит к почечной недостаточности и развитию нефрокальциноза.
Механизм повышенного остеолиза с выходом фосфата и карбоната кальция из костных депо при наличии раковых опухолей любой локализации объясняют так называемым паранеопластическим синдромом: рост злокачественных неоплазий сопровождается гиперкальциемией, так как мутировавшие клетки способны продуцировать полипептид, по действию подобный паратгормону.
Общеизвестно, что патогенез образования кальциевых солей может быть обусловлен избытком витамина D, с которым в эндокринологии связывают увеличение синтеза 1,25-дигидрокси-витамина D3 – кальцитриола, активно участвующего процессе метаболизма кальция и фосфора. Причастны к развитию известковой дистрофии гипервитаминоз витамина А, приводящий к остеопорозу, а также дефицит поступающего с пищей витамина K1 и эндогенного витамина K2.
При отсутствии эндокринных патологий содержание в плазме крови общего кальция не выходит за пределы физиологической нормы, и тогда причины кальциноза иные, обусловленные местными факторами. В их числе осаждение фосфата кальция на мембранах органоидов поврежденных, атрофированных, ишемизированных или погибших клеток, а также повышение уровня рН жидкости межклеточного пространства из-за активизации щелочных гидролитических ферментов.
Например, процесс обызвествления в случае атеросклероза сосудов представляется так. Когда осевший на стенке сосуда холестерин покрывается оболочкой, формирующейся из гликопротеиновых соединений эндотелия, образуется холестериновая бляшка. И это классический атеросклероз. Когда же ткани оболочки атероматозной бляшки начинают «пропитываться» солями кальция и затвердевают, это уже атерокальциноз.
Далеко не последнее место в этиологии нарушения кальциевого обмена отводится сдвигу водородного показателя кислотности крови (pH) в щелочную сторону при частичной дисфункции физико-химической буферной системы крови (бикарбонатной и фосфатной), поддерживающей кислотно-щелочное равновесие. Одной из причин его нарушения, приводящего к алкалозу, признан синдром Бернетта, который развивается у тех, кто употребляет много содержащих кальций продуктов, принимая от изжоги или гастрита пищевую соду или нейтрализующие кислоту желудочного сока антациды, адсорбирующиеся в ЖКТ.
Считается, что любое из названных выше эндокринных нарушений усугубляет чрезмерное поступление кальция с пищевыми продуктами. Однако, как утверждают исследователи Harvard University, до сих пор нет веских подтверждений того, что кальций пищи повышает вероятность кальцификации тканей, поскольку не вызывает стойкого повышения уровня Са в крови.
 [9], [10], [11], [12], [13], [14], [15], [16]
[9], [10], [11], [12], [13], [14], [15], [16]
Что за патология кальциноз сосудов ног, почему она развивается и как лечить?
Содержание:
 Кальциноз сосудов ног – опасное состояние, при котором вены и артерии нижних конечностей по тем или иным причинам начинают накапливать кальций. Это делает их не только хрупкими, но и ломкими. Они не могут выполнять свои функции и при любом нарушении состояния просто лопаются.
Кальциноз сосудов ног – опасное состояние, при котором вены и артерии нижних конечностей по тем или иным причинам начинают накапливать кальций. Это делает их не только хрупкими, но и ломкими. Они не могут выполнять свои функции и при любом нарушении состояния просто лопаются.
Всего в организме человека содержится примерно килограмм кальция. Практически весь он находится в костной системе, и только менее 1% от всей массы растворено в крови. Что же может повлиять на повышение уровня этого элемента и как бороться с данным заболеванием?
Причины
В первую очередь следует заподозрить нарушение работы щитовидной железы. Именно здесь вырабатывается вещество кальцитонин, отвечающий за нормальную работу всей костной системы.
Вторая причина – сдвиг щелочного баланса в крови и других жидкостях. При этом кальций не может раствориться, и накапливается в органах и системах, а также в сосудах. Причиной может оказаться и нехватка хондроитина, который помогает кальцию переходить из кровеносного русла в кости.
Ещё одна довольно частая причина – переизбыток витамина D. Особенно это следует учитывать тем родителям, которые дают малышам это лекарство в форме капель.
К причинам можно отнести и заболевания почек, при которых они не в состоянии вывести излишки этого микроэлемента, и он начинает повторно всасываться.
Симптомы
Кальциноз сосудов нижних конечностей может иметь самые разные симптомы. Причём лечение не всегда оказывается эффективным, особенно если оно начинается при запущенной стадии.
Основное проявление – слабость в ногах. Правда, на начальном этапе каких-либо симптомов нет, и пациент не обращается к врачу, упуская время. Иногда отмечается небольшой дискомфорт и неприятные ощущения при физической нагрузке, но в покое всё проходит.
Постепенно симптомы становятся всё более выраженными. Боли появляются уже и в покое, и могут длиться несколько часов подряд. Основным симптомом на данном этапе становится перемежающаяся хромота. Её особенность в том, что пациент не может нормально передвигаться, ему приходятся хромать из-за болевых ощущений в ногах. Но в покое все боли полностью проходят.
При попытке начать двигаться снова все симптомы возвращаются. По тому, на какое расстояние человек может пройти до появления перемежающей хромоты, зависит и тяжесть заболевания, а также степень нарушения кровообращения.
Также при длительно текущем нарушении кровообращения из-за кальциноза начинает страдать кожа. Появляются трофические язвы, при лопании сосуда появляются гематомы, причём пациент считает, что появились они абсолютно без причины.
Если заболевание остаётся без лечения, тогда всё заканчивается развитием гангрены и отмиранием конечности.
Диагностика
Основной диагностический критерий – анализ на содержание кальция в крови. Без него поставить точный диагноз и назначить правильное лечение нельзя. К дополнительным методам можно отнести рентгенографию ног. На снимке будут видны не только кости, но и забитые кальцием сосуды, чего в норме быть не должно.
Также диагностика может проводиться при помощи МРТ или КТ исследований. Иногда врач может посоветовать провести допплер сосудов при ультразвуковой диагностике. Этот метод также считается одним из самых надёжных.
Как избавиться
 Надо понимать, что кальциноз сосудов любой локализации — неизлечимое заболевание. Таблетки или уколы могут всего лишь снять симптомы. И даже если снизить уровень кальция в крови и устранить симптомы, которые к этому приводят, вернуть сосудам первоначальное состояние уже не получится.
Надо понимать, что кальциноз сосудов любой локализации — неизлечимое заболевание. Таблетки или уколы могут всего лишь снять симптомы. И даже если снизить уровень кальция в крови и устранить симптомы, которые к этому приводят, вернуть сосудам первоначальное состояние уже не получится.
Лечение направлено на улучшение кровообращения в нижних конечностях. Для этого применяются препараты, которые могут расширить сосуды и улучшить кровоток. Также обязательны к приёму блокаторы кальциевых каналов, применяются лекарства, которые помогают снизить уровень липидов в крови.
При необходимости используется гормональное лечение, которое позволяет нормализовать уровень кальцитонина в крови. Если причиной повышенного кальция стала опухоль щитовидной железы, рекомендуется провести её удаление.
Профилактика
Важно раз в год сдавать анализ крови на содержание кальция. Если этот показатель окажется повышенным, следует обязательно пройти дополнительное обследование и выявить причину.
Также при малейших симптомах нужно посетить врача, дабы не запустит заболевание, ведь избавиться от него будет невозможно. А вот профилактика – дело простое и не сложное, которое доступно каждому.
Заболевания сосудов ног и лечение
 Заболевания сердечно-сосудистой системы стоят на первом месте по частоте возникновения среди взрослого населения. Значительная часть приходится на болезни сосудов на ногах. Лечение необходимо начинать при появлении первых симптомов, так как сосудистые заболевания склонны к прогрессированию.
Заболевания сердечно-сосудистой системы стоят на первом месте по частоте возникновения среди взрослого населения. Значительная часть приходится на болезни сосудов на ногах. Лечение необходимо начинать при появлении первых симптомов, так как сосудистые заболевания склонны к прогрессированию.
Виды сосудистых заболеваний на ногах
Существует множество различных заболеваний кровеносных сосудов ног, для каждого из них характерны свои симптомы. Поставить правильный диагноз и определить причину болезни может только врач, но пациенты должны знать, как проявляются признаки того или иного заболевания.
Варикозное расширение вен
При варикозном расширении вен нижних конечностей истончаются венозные стенки, на венах образуются узловатые расширения, которые проступают под кожей в виде бугорков. Среди причин варикоза главными являются:
 Наследственность.
Наследственность.- Беременность.
- Избыточная масса тела.
- Стоячая или сидячая работа.
- Подъем тяжестей.
- Ношение тесного белья.
- Гормональный дисбаланс.
Первые симптомы варикоза — отеки, тяжесть и боли в ногах к концу дня, появление сосудистой сеточки на коже. Со временем пораженные вены становятся заметны под кожей, из-за нарушения венозного кровообращения возникают застойные явления, развиваются трофические нарушения (язвы).
Раннее лечение варикозной болезни позволяет замедлить ее прогрессирование, уменьшить интенсивность клинических симптомов.
Атеросклероз сосудов
Атеросклероз сосудов развивается в результате нарушения липидного (жирового) обмена в организме, что приводит к отложению холестериновых бляшек на сосудистых стенках. В результате просветы сосудов сужаются, кровообращение ухудшается, нарушается питание тканей. Без лечения количество отложений увеличивается, что вызывает полную закупорку сосудов и летальный исход.
Причинами заболевания становятся такие факторы:
 Курение.
Курение.- Избыточный вес.
- Жирная пища.
- Гормональные нарушения в организме.
- Наследственность.
- Частые стрессы.
- Гипертоническая болезнь.
- Возраст.
- Низкая физическая активность.
При начальной стадии атеросклероза пациенты могут не испытывать никаких симптомов, может появиться боль в ногах после длительной ходьбы. С прогрессированием патологии болезненность ощущается уже после пройденных 250−900 м. Заключительная стадия развития болезни характеризуется появлением болей после 50 м пройденного расстояния, ноги могут болеть в состоянии покоя. Далее развивается закупорка сосудов, возникает необходимость в ампутации конечности.
Настораживающие симптомы, которые помогают заподозрить атеросклероз ног на начальной стадии: онемение стоп, зябкость, судороги, бледность кожи, выпадение волос на голенях, язвочки на коже.
Кальциноз артерий
Кальциноз сосудов нижних конечностей развивается при избыточном скоплении кальция в организме. Заболевание поражает не только сосуды ног, но и аорту, коронарные сосуды. Из-за того, что кальций не выводится естественным путем, он начинает откладываться на стенках сосудов в виде кристаллического вещества. Кальцинированные сосуды теряют эластичность, становятся хрупкими. Состояние грозит разрывом артерий при сильном повышении артериального давления.
Признаки кальциноза сосудов:
- Быстрая утомляемость.
- Ограничение подвижности суставов ног.
- Бессонница.
- Одышка.
- Боли в области сердца.
- Ухудшение состояния волос.
Перечисленные симптомы могут присутствовать на начальной стадии других заболеваний, поэтому диагностировать кальциноз можно только после лабораторного обследования.
Тромбофлебит и тромбоз

Тромбофлебит — воспалительный процесс, при котором в стенках вен развивается воспаление и формируется тромб (кровяной сгусток). Основные симптомы заболевания — уплотнение и отек на вене, болезненность воспаленного участка, повышение температуры тела.
Тромбофлебит обычно развивается на фоне варикозного расширения вен, при хронических болезнях сердечно-сосудистой системы, заболеваниях крови, после травм и тяжелых инфекционных заболеваний. Если не предпринимать лечебных мер для снятия воспаления и рассасывания тромба, развивается тромбоз.
Тромбоз вен нижних конечностей — это образование кровяных тромбов, которые мешают нормальному току крови, при этом существует высокий риск отрыва тромба. При формировании тромбоза поверхностных вен нижних конечностей состояние не представляет опасности для пациента, при тромбозе глубоких вен создается опасность для жизни. Симптомы тромбоза глубоких вен: распирающие боли в ноге, сильная боль при надавливании на вену, отек и повышение местной температуры, синюшность кожи на ноге. При возникновении этих симптомов нужно срочно обращаться к врачу.
Облитерирующий эндартериит
Для заболевания характерно прогрессирующее течение. Облитерирующий эндартериит — это закрытие просветов сосудов вследствие их зарастания соединительной тканью. Заболевание развивается постепенно, начинается с возникновения сосудистого спазма, который сопровождается дистрофическими изменениями в тканях, ухудшением кровообращения. Эндартериит приводит к некрозу и гангрене нижних конечностей, чтобы спасти пациента, приходится ампутировать больную ногу.
Особенность заболевания — его мультифакторность, то есть причинами развития облитерирующего эндартериита выступают такие факторы:
 Курение.
Курение.- Нервно-психическое перенапряжение.
- Хронические интоксикации.
- Частое переохлаждение ног.
- Неврологические заболевания.
- Гормональные нарушения.
- Аутоиммунные процессы.
- Аллергические реакции.
- Перенесенный сифилис.
- Заболевания крови.
Симптомы заболевания в зависимости от стадии развития:
- Ишемическая стадия — в ногах появляются усталость, зябкость, судороги, чувство покалывания и онемения.
- Трофическая стадия — все жалобы, характерные для ишемической стадии, усиливаются. Добавляется боль в ногах при ходьбе, появляется хромота. Замедляется рост ногтей, они деформируются.
- Язвенно-некротическая — боль не исчезает даже при покое, развивается атрофия мышц, на коже появляются трофические язвы.
- Гангренозная стадия — развивается гангрена.
Методы лечения
Перед тем как приступить к лечению сосудов ног, необходимо пройти комплексное обследование. Для этого нужно прийти на прием к флебологу — врачу, который занимается проблемами сосудов. Он назначит такие исследования:
- Анализ крови общий.
- Анализ крови на холестерин.
- Анализ крови на гормоны.
- Ангиографию.
- Измерение артериального давления.
- Периферическую артериографию.
- Определение пульсации артерий.
- Дуплексное сканирование.
- Ультразвуковую доплерографию вен (УЗДГ).
- Реовазографию.
Лечение каждого вида заболевания индивидуально, но зависит от того, на какой стадии была выявлена патология, есть ли у пациента сопутствующие болезни. Для лечения заболеваний сосудов нижних конечностей применяются такие методы:
- Прием антикоагулянтов — препаратов, которые препятствуют свертыванию крови и образованию тромбов.
- Прием гиполипидемических средств — препаратов, которые предотвращают отложение холестериновых бляшек на стенках сосудов.
- Прием препаратов, которые расширяют сосуды, укрепляют их стенки, улучшают микроциркуляцию.
- Витаминотерапия.
- Наружное использование мазей и гелей, которые укрепляют стенки сосудов, снимают отек и предупреждают развитие воспаления.
- Физиотерапевтическое лечение — гирудотерапия, дарсонвализация, грязелечение, электрофорез с новокаином.
- Хирургическое лечение — включает в себя ангиопластику, шунтирование, эндартерэктомию, склерозирование, стентирование, ампутацию.
- Диета с преобладанием растительной пищи, с минимальным присутствием животных жиров.
- Умеренные физические нагрузки.
- Ношение компрессионного белья.
- Выполнение комплекса упражнений, направленного на нормализацию кровообращения, поддержание тонуса мышц и сосудов.
- Лечение сопутствующих заболеваний: сахарного диабета, гипертонической болезни и других.
- Народные методы — применяются после согласования с врачом. Это могут быть примочки и растирки на травах, внутренний прием травяных отваров и настоев.
Обращаться за помощью к врачам пациенты должны при первых симптомах заболевания. Как вылечить сосуды на ногах, какие методы использовать, может решить только врач. Чем раньше начать лечение, тем больше вероятность остановить прогрессирование болезни, предотвратить развитие тяжелых осложнений.
Кальциноз сосудов — что это?

Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
С возрастом некоторые заболевания приводят к излишнему накоплению в организме кальция, который не способен уже выводиться естественным способом. Жизненно необходимый организму макроэлемент, откладываясь на стенках кровеносных сосудов, приводит к их патологическим изменениям. Кальциноз (обызвествление) сосудов делает их хрупкими, словно фарфор. Они способны «треснуть» при любом перенапряжении. Терапия патологии призвана вывести из организма излишки кальция и очистить кровеносные сосуды.
Причины обызвествления сосудов
Кальциноз прогрессирует под воздействием многих причин: болезней, внешних раздражителей, возрастных изменений. Чаще всего возникновение патологии провоцируют:
- сбои в работе желез внутренней секреции – заболевания щитовидной железы, секретирующей гормон кальцитонин, проблемы с паращитовидными железами;
- сдвиг рН-уровня (соли кальция теряют способность растворяться и нерастворенными накапливаются на стенках сосудов) и повышения концентрации кальция в крови;
- пониженная секреция хондроитин сульфата, участвующего в построении костной и хрящевой тканей;
- развитие новообразований, хронических патологий внутренних органов;
- переизбыток витамина D;
- последствия травмирования мягких тканей (послеоперационный период после имплантации функциональных устройств).

В соответствии с характером течения патологии выделяют несколько разновидностей кальциноза:
- метастатический – последствие обострения патологий органов грудной клетки, брюшной полости, органов малого таза или переизбытка витамина D у пациентов преклонного возраста и детей. Продолжительный период бессимптомен;
- метаболический – возникает у пациентов с высокой восприимчивостью к солям кальция. Имеет выраженную симптоматику, способен к быстрому прогрессированию;
- идиопатический – связан с врожденными аномалиями развития сердечно-сосудистой системы. Обычно диагностируется у детей.
Кальциноз сердца по своим клиническим проявлениям идентичен кардиосклерозу, гипертонии и ревматизму.
Симптоматика кальцификации сосудов
Кальцификация проявляется по-разному – в зависимости от пострадавших органов и патологии, спровоцировавшей избыточную концентрацию макроэлемента. Обызвествление продолжительное время развивается бессимптомно, иногда можно заметить лишь системные изменения. Кальций накапливается в коже в виде незначительных по размеру темных уплотнений. Порой эти болезненные кальцинаты преобразуются в свищи.
Проявления системной кальцификации можно заметить и в костно-мышечной системе. Отложения кальция, возникшие на поверхности суставов и в сухожилиях, понижают подвижность и вызывают боли. Кальцинаты могут образовываться на зубах и зубных протезах, в мышечных оболочках и нервах. Понять, что такое кальциноз, можно и при проявлении так называемой известковой подагры – пластинок в кожном покрове пальцев.

Обызвествление церебральных сосудов
Наиболее распространенная патология мозга – кальцификация его сосудов. В них формируются единичные или многочисленные очаги липидных отложений, чаще – холестериновых (атеросклероз). Разросшиеся ткани внутренней среды (склероз) вызывают сужение прохода сосуда, вплоть до полного его смыкания. Подобное явление провоцирует недостаточность мозгового кровоснабжения.
Признаки патологии зависят от обширности очага поражения и его расположения, но всегда сопровождаются некрозом тканей органа. Диагностируют кальциноз церебральных сосудов в соответствии с симптомами их отдельных зон. Поначалу он проявляется:
- головокружениями, частыми головными болями;
- проблемами с памятью;
- чрезмерной утомляемостью;
- раздражительностью.
Кальцификация аорты
Кальцификация аорты обычно проявляется у пациентов, перешагнувших 60-летний рубеж. Поражения в грудном отделе сопровождаются:
- болями в груди, нарастающими при стрессах и физической нагрузке;
- ощущением жжения в грудине, отдающим в шею, руки, верхний отдел живота, спину;
- высоким давлением крови;
- нарушением глотательной способности;
- изменением тембра голоса (хриплость);
- потерей сознания.

При обызвествлении брюшного отдела аорты наблюдаются:
- мозжащие кишечные боли после еды;
- метеоризмы;
- проблемы со стулом;
- плохой аппетит;
- снижение массы тела.
Если кальциноз поразил аорту в месте ее разветвления, проявляются:
- прихрамывание;
- похолодание нижних конечностей;
- нарушение потенции;
- изъязвления пальцев ног.
Тяжелое последствие патологии – аневризма аорты: ее расширение, выпячивание и иногда разрыв.
Кальциноз сосудов сердца
В норме коронарная артерия эластичная и ровная, похожая на резиновый зонд, по которому беспрепятственно движется кровь. При физической нагрузке она способна растягиваться, увеличивая подачу крови к сердцу. У пациентов с кальцинозом стенки сосудов сердца «оккупированы» накоплениями холестерина и прочих жироподобных веществ (атеросклеротические бляшки). Пораженный атеросклерозом сосуд напоминает засорившийся шланг. Бляшки сужают его и делают жестким. Потерявшая упругость артерия деформируется, ограничивая доступ крови к миокарду.

Отложения холестерина могут быть одиночными и многочисленными, различаются по консистенции и локализации, что находит отражение в выраженности симптомов:
- загрудинные боли;
- сердечные боли, иррадиирующие в шею, руку или ногу (обычно на левой стороне тела).
Патология провоцирует развитие инфаркта миокарда.
Микрокальциноз яичек часто провоцирует возникновению абсцессов и нагноений. Без своевременной терапии патология ведет к бесплодию, онкологическим заболеваниям.
Диагностика патологии
Диагностику обызвествления начинают с анализа крови на определение концентрации кальция. Однако повышению уровня макроэлемента в крови может способствовать не только кальциноз сосудов. Для установления истинной причины возникновения нарушений применяют дополнительные методы диагностики:
- ультрасонографию (ультразвуковое обследование сосудов);
- катетеризацию сердца (зондирование при помощи катетера);
- аортографию (рентгенография аорты с введением рентгенконтрастного вещества);
- УЗИ сердца;
- вентрикулографию (рентгенография желудочков с введением рентгенконтрастного вещества);
- КТ, МРТ.
Кальциноз легких чаще развивается после контакта с больным туберкулезом. Таким образом иммунная система борется с попавшей в организм инфекцией.

Терапия обызвествления сосудов
Методов воздействия на причины обызвествления сосудов пока не существует, поэтому медики используют патогенетические принципы лечения – устраняют основные механизмы развития патологии (атеросклероз, тромбоз, обменные нарушения). Перед тем, как лечить кальциноз, пытаются восстановить электролитический баланс и нормализовать кислотность внутриклеточных и внеклеточных жидкостей организма. Большое значение придается сбалансированности концентрации кальция и магния.
Магний восполняют при помощи лекарственных препаратов и питания. При подборе диеты учитывают содержание кальция в продуктах. Из рациона пациента исключают или ограничивают в употреблении:
- молоко и продукты на его основе;
- овощи с высоким содержанием кальция;
- витамин D.
При лечении кальцификации сосудов назначают:
- средства, содержащие магний (Верапамил, Тиапамил, Фелипамин);
- мочегонные средства (Фуросемид, Верошпирон);
- стабилизаторы кровяного давления (Сустонид, Арфонад);
- кардиотрофические препараты (Дигоксин, Строфантин, Коргликон).
Медикаментозное лечение кальциноза не предупредит обызвествления сосудов, но по максимуму понизит риск дальнейшего развития заболевания. Для этого показаны средства, способствующие очищению кровеносных сосудов:
- кислоты желчи;
- ниацин;
- препараты группы статинов.

К оперативному вмешательству при кальцинозе прибегают редко – оно не ликвидирует причин накопления макроэлемента, а целостность здоровых тканей при осуществлении хирургических манипуляций нарушает. На сформировавшихся рубцах будут оседать новые кальцинаты. Однако при высокой возможности разрыва аорты без хирургической терапии не обойтись. В этом случае рекомендуют:
- установку протеза, расширяющего сосуд (аортальная баллонная вальвулопластика);
- замену клапана аорты.
Народные средства терапии
Средства народной медицины при обызвествлении сосудов не заменят традиционной терапии, но в качестве дополнения весьма эффективны. Процессам кальцификации успешно препятствуют травяные настои, чеснок. Для приготовления средства от кальциноза следует измельчить головку чеснока. Добавить полученную массу в стакан подсолнечного масла и настоять смесь в холодильнике около суток. Добавить в средство сок одного лимона, хорошо перемешать и пить по чайной ложечке трижды в день. Через четыре месяца сделать двухмесячный перерыв.
Благотворно влияет на состояние сосудов сбор пустырника, ромашки и березовых почек. Отвар из этих ингредиентов (по столовой ложке) пьют по полстакана дважды в день в течение двух недель. Можно добавлять в отвар мед. Неплохо зарекомендовали себя при очищении сосудов синий йод, артишок (свежеприготовленный сок и настой), софора (отвар из семян). Препятствуют образованию кальцинатов и продукты с большим содержанием магния – орехи (арахис, грецкие, миндаль) и семена подсолнечника.
Профилактика обызвествления сосудов
Для профилактики кальцификации сосудов необходимо:
- держать под контролем вес;
- правильно питаться;
- наблюдать за гормональным уровнем и содержанием кальция в крови;
- расстаться с пагубными привычками;
- регулярно заниматься физкультурой;
- периодически посещать врача и проходить обследование.
Лечение кальциноза сосудов – задача не из лёгких. Гораздо проще позаботиться о здоровье до проявления первых симптомов патологии – забыть о табакокурении, острой, жирной, копченой пище, регулярно заниматься спортом. Но отчаянию предаваться не стоит, даже если время упущено. При обнаружении патологии следует придерживаться рекомендаций грамотного специалиста и внимательно относиться к изменениям, происходящим в организме.
Кальциноз сосудов

Заболевания – Кальциноз сосудов
Кальциноз сосудов – Заболевания
Кальций – это очень важный элемент, необходимый для формирования крепкого и здорового скелета. В организме взрослого человека содержится от 1 до 1,5 грамм макроэлемента, который находится в костной ткани. Избыток данного вещества провоцирует возникновение такого явления как кальциноз сосудов. Кальцификация – это очень опасный патологический процесс, развивающийся вследствие оседания кальция в сосудах, а, точнее, на их стенках.
В результате обызвествления стенки сосудов начинают сильно утончаются, теряют свою эластичность и могут разорваться под воздействием различных факторов, даже самых небольших. При возникновении такого состояния нужно немедленно обратиться за помощью в медицинское учреждение. Несвоевременно оказанная первая помощь может привести к летальному исходу больного.
Причины
Основными местами локализации кальцификации являются следующие виды сосудов: аорта, коронарные артерии, сосуды головного мозга, митральный клапан, аортальный клапан. На сегодняшний день известно множество болезней и других факторов, которые могут спровоцировать возникновение кальциноза.
Основными из них являются:
- нарушения в работе эндокринной системы;
- заболевания щитовидной железы;
- превышения уровня Ph и количества кальция в крови;
- наличие опухолевых новообразований;
- чрезмерное насыщение организма витамином D;
- уменьшение выработки хондроитина сульфата;
- частные повреждения тканей;
- возрастные патологические изменения;
- быстрое вымывание кальция;
- болезни почек;
- сахарный диабет;
- неправильный образ жизни, наличие вредных привычек;
- несбалансированное питание;
- частые стрессы;
- ожирение;
- болезни сердечно-сосудистой системы;
- наследственность;
- заболевания кровеносной системы.
В медицинской практике различают несколько видов этого недуга: метастатический, универсальный, дистрофический, идиопатический.
Метастатический
Возникает вследствие развития болезней и нарушений в работе внутренних органов, таких как:
Очень часто причиной развития метастатического обызвествления становится переизбыток витамина D не только у взрослого поколения, но и у маленьких детей. Огромным недостатком этого вида является то, что он длительный временной период не провоцирует возникновения какой-либо симптоматики.
Универсальный
Данный тип болезни возникает у пациентов, которые имеют гиперчувствительность к солям кальция. Он характеризуется быстрым прогрессированием и сразу же после проявления сопровождается сильно выраженной симптоматикой.
Дистрофический
Возникая, данный тип кальцификации способствует образованию панциря вокруг сердца или других внутренних органов. В результате этого нарушается их нормальное функционирование и начинают развиваться различные заболевания.
Идиопатический
Этот вид ещё называют врождённым, так как диагностируется он у деток самой маленькой возрастной категории. Причиной его появления являются патологические отклонения в развитии сердечно-сосудистой системы.
Симптомы
Для того чтобы максимально быстро узнать о возникшем недуге, нужно знать характерную для него симптоматику. Основной проблемой в выявлении кальциноза сосудов является то, что длительный период времени заболевание может себя не проявлять и не вызывать возникновения каких-либо симптомов.
В случаях чрезмерного скопления кальция на стенке аорты или створках клапана, могут возникать следующие признаки:
- сильные болевые ощущения в грудной области, верхних конечностях, спине и шее;
- после приема пищи появляется ноющая боль в животе;
- пропадает аппетит;
- происходит быстрое снижение веса;
- возникают проблемы со стулом, в виде частых запоров и метеоризмов;
- на пальцах нижних конечностей развиваются язвенные новообразования;
- больной начинает хромать;
- холод в ногах, особенно в области стоп и голеностопного сустава.
Болезненность может гораздо усиливаться и не переставать на протяжении нескольких дней, при выполнении физических нагрузок или в результате перенесения сильного стресса.
Симптоматика, возникающая в результате кальциноза коронарных артерий, имеет огромное сходство с проявлениями стенокардии, кардиосклероза, гипертонической болезни. Такое сходство очень мешает максимально быстро установить правильный диагноз и начать его лечение. Болевые ощущения возникает в области грудной клетки и её усиление происходит при резкой смене положения тела, приеме пищи, изменении погодных условий и так далее.
Когда происходит поражение митрального клапана, больной ощущает:
- сильную задышку;
- значительное повышение ЧСС;
- быструю утомляемость;
- появляется частый кашель, иногда он сопровождается откашливанием кровянистых выделений;
- изменяется тембр голоса, который стает сиплым.
При возникновении малейших проявлений нужно сразу обратиться за консультацией специалиста и пройти необходимое обследование. Данная манипуляция поможет выявить недуг на ранней стадии и максимально быстро устранить его.
Диагностика
После обращения к специалисту для установления точного диагноза и назначения правильного и эффективного курса терапии будут назначены следующие методы диагностирования: ультрасонография, катетеризация сердца, артография, рентгенография, ультразвуковая диагностика сердца, вентрикулография, МРТ.
Помимо электронных способов диагностирования недуга, необходимо как можно быстрее сдать анализ на показатель кальция в крови.
Лечение
После полного обследования и сдачи анализа крови доктор сможет определить вид заболевания и назначить необходимые методы терапии. Для лечения обызвествления применяются следующие способы: медикаментозный, хирургический, народные методы.
Медикаментозное
Данный способ избавления от недуга представляет собой приём различных групп медикаментозных препаратов, которые способствуют:
- уменьшают количество кальция в сосудах;
- улучшают кровоток;
- борются с возникновением застойных явлений и разжижают кровь;
- снижают показатели артериального давления;
- устраняют возможность развития ишемической и других видов заболеваний.
Основными из них являются:
- Верапамил;
- Тиапамил;
- Фелипамин;
- Фурасемид;
- Верошпирон;
- Коргликон;
- Сустонид;
- Дигоксин;
Хирургическое
Данный недуг диагностируется у людей более взрослой и пожилой возрастной категории, и в случае его определения он уже находится на поздней стадии протекания. Это явление вызвано тем, что кальциноз длительный период времени не провоцирует возникновение симптоматики и определить точный период её развития очень тяжело.
В этой ситуации для избегания осложнений, которые могут привести к смерти человека, используется хирургическая терапия. Хирурги удаляют пораженные сосуды или сердечные клапаны заменяя их на специальные протезы.
Такое вмешательство выполняется в очень крайних случаях. В связи с тем, что после чистки и удаления пораженного участка возникает рубец и в этом месте может повторно откладываться кальций.
Народные методы
Известно огромное количество народных рецептов, которые помогут избавиться от накопления кальция на стенках сосудов. Но применять их рекомендуется в комплексном лечении после консультации со специалистом. Для их приготовления используются только натуральные травы и другие природные компоненты.
Чеснок – обладает полезными свойствами, которые помогают устранить проблемы с кровяным давлением, способствуют укреплению стенок сосудов и выведению излишков кальция из организма.
Для приготовления настойки возьмите 300 грамм чеснока и хорошо измельчите его. Полученную смесь залейте одним стаканом спирта и поставьте настаиваться в защищенное от прямого попадания солнечных лучей место на семь дней. После истечения срока состав готов для употребления.
Чтобы средство приносило результат его нужно принимать по такой схеме:
- Средство принимают по одной капле три раза в сутки, разбавляя их небольшим количеством молока. На протяжении пяти дней необходимо ежедневно увеличивать дозу на одну каплю. По окончании пятидневного курса количество капель будет равно 15.
- Последующие пять суток происходит уменьшение дозировки по такому же принципу, как и происходило увеличение.
- Затем средство принимают по 25 капель три раза в день.
Травяной отвар. В его состав входят следующие травы:
Все компоненты, которые используются, обязательно должны быть предварительно высушены и измельчены. Для приготовления смеси возьмите по одной чайной ложке каждого вещества и залейте кипячёной водой. Отвар выпивается по пол стакана два раза на день. Желательно такую манипуляцию выполнять утром и вечером на протяжении 14 дней. Перед самым употреблением для вкуса можно добавить одну ложечку мёда.
Синий йод. Данное средство становится одним широко применяемым не только для очищения сосудов, но и терапии различных заболеваний. Для правильно приготовления необходимо:
- взять чайную ложку картофельного крахмала и развести её в 50 миллилитрах воды;
- в полученную смесь добавить одну ложку сахара и небольшое количество лимонной кислоты;
- довести до кипения 150 миллилитров воды и добавить в неё полученный состав;
- снять с огня и дать настоятся;
- после остывания добавить чайную ложку йода и хорошо всё вымешать.
Данный состав употребляют по чайной ложке после приёма пищи один раз в сутки на протяжении 5 дней. После этого делается перерыв и средство пьют уже через день.
Артишок. После проведения огромного количества исследований было выявлено, что артишок способствует снижению холестерина в крови, а также отлично очищает сосуды от накопления солей и других макроэлементов. Для приготовления лекарства необходимо промыть листья растения, просушить, и хорошенько их измельчить.
После этого одну столовую ложку полученной смеси залить горячей кипячёной водой и оставить немного настояться. После остывания жидкость выпивают. Приблизительный курс терапии составляет 30 дней.
Перед использованием какого-либо народного способа терапии нужно обязательно проконсультироваться с врачом для того, чтобы способствовать выздоровлению, а не спровоцировать возникновение осложнений и развитие других сопутствующих болезней.
Продукты (видео)
Профилактика
Для того чтобы снизить риск развития кальцификации нужно:
- нормализовать вес;
- отказаться от вредных привычек;
- перейти к здоровому образу жизни и правильно питаться;
- не употреблять жирные продукты, а также сладости;
- каждый год проходить обследование и сдавать необходимые анализы.
Рекомендуется также употреблять пищу, которая богата магнием, а также обогатить рацион такими орешками: кешью, фисташки, грецкие, арахис. Придерживаясь таких мер, вы сможете избежать возникновение не только кальциноза, но и других видов болезней.
Оптимизация лечения больных пожилого возраста с синдромом диабетической стопы и медиакальцинозом артерий
Опубликовано в журнале:
«Успехи геронтологии » № 1, Т.29, 2016
И. Я. Михалойко 1 , В. Д. Скрипко 1 , Р. В. Сабадош 1 , А.Л. Коваленко 2
1 Ивано-Франковский национальный медицинский университет, 76018 Ивано-Франковск, ул. Галицкая, 2, Украина;
2 Институт токсикологии Федерального медико-биологического агентства, 192019 Санкт-Петербург, ул. Бехтерева, 1
Целью исследования стало изучение эффективности препарата «Цитофлавин» в комплексном лечении синдрома диабетической стопы смешанной формы с медиакальцинозом артерий у 75 пациентов пожилого возраста с сахарным диабетом 2-го типа. В зависимости от схемы лечения, больные были разделены на две группы: контрольная получала базовую терапию; основная группа, дополнительно к базовой, получала препарат «Цитофлавин» по 10 мл на 0,9 % NaCl 200 мл в течение 10 дней, с последующим переходом на таблетированную форму препарата – по 2 таблетки 2 раза в сутки внутрь в течение 1 мес. Включение Цитофлавина в схему лечения повышало эффективность терапии, что выражалось в улучшении оксигенации тканей за счет нормализации базального напряжения кислорода, восстановлении активности ферментов антиоксидантной системы и, как следствие, в достоверном уменьшении средних сроков стационарного лечения, в уменьшении числа повторных оперативных вмешательств и реампутаций в течение последующего года.
Ключевые слова: сахарный диабет 2-го типа, синдром диабетической стопы, медиакальциноз, Цитофлавин
I. Ya. Myhaloyko 1 , V. D. Skrypko 1 , R. V. Sabadosh 1 , A. L. Kovalenko 2 Optimization of treatment of elderly patients with diabetic foot syndrome and mediakaltsinozom arteries
1 Ivano-Frankivsk national medical university, 2, ul. Halytskaya, Ivano-Frankovsk 76018, Ukraine;
2 Institute of toxicology of Federal Medical-Biology Agency, 1, ul. Behtereva, St. Petersburg 192019
The objective of the research was to study the effectiveness of the drug Cytoflavin in the comprehensive treatment of mixed form diabetic foot syndrome with media calcification arteries in 75 elderly patients with type 2 diabetes. Depending on the regimen, patients were divided into two groups: control received basic therapy; main group in addition to the base, received the drug Cytoflavin 10 ml 0,9 % NaCl 200 ml for 10 days, followed by a transition to the tablet form of the drug – 2 tablets 2 times per day orally for one month. The inclusion of the drug Cytoflavin in the treatment regimen increased the effectiveness of treatment, which was shown to improve tissue oxygenation due to the normalization of the basal oxygen tension, restoring the activity of antioxidant enzymes and, consequently, in an authentic decrease in the average time of hospital treatment and a decrease in the number of repeated surgical interventions and reamputatsy over the next year.
Keywords: type 2 diabetes, diabetic foot syndrome, media calcification, Cytoflavin
У пожилых пациентов с СД 2-го типа поражаются, преимущественно, крупные сосуды (макроангиопатия), что приводит к ишемическим осложнениям. В формировании диабетической макроангиопатии, по современным научным данным, участвуют два патогенетических механизма: атеросклероз крупных сосудов, который проявляется формированием атеросклеротических бляшек с сужением просвета сосудов, и кальцифицирующий артериосклероз Менкеберга, или медиакальциноз (МК) артерий [1, 5, 12].Синдром диабетической стопы – самое частое осложнение сахарного диабета (СД) [1]. С ним связана примерно 1/3 госпитализаций этих больных. Синдром возникает у 80 % больных СД спустя 15-20 лет после начала болезни и в половине случаев заканчивается ампутацией одной или обеих нижних конечностей. 2/3 пациентов умирают от гангрены нижних конечностей, причем ее развитие у больных СД наблюдают в 40 раз чаще, чем в общей популяции [2, 3, 6].
Особенности атеросклероза при СД изучены на сегодняшний день достаточно хорошо. Что касается МК, то о нем в литературе встречаются лишь единичные данные [1]. Вместе с тем, это осложнение привлекает к себе все большее внимание клиницистов. Это объясняется, во-первых, тем, что МК является распространенным патологическим процессом, частота которого сопоставима с атеросклерозом, во-вторых, отложение солей кальция в сосудистую стенку не является случайным явлением, как считалось ранее: обызвествление артерий не только нарушает их функциональные свойства, но и оказывает существенное влияние как на местное кровообращение, так и на общую гемодинамику [2, 5, 13]. В результате МК, артерия превращается в ригидную трубку с фиксированным диаметром, что создает предпосылки для развития «функциональной» ишемии конечности, – ишемии, возникающей на фоне состояний, требующих увеличения объемного кровотока и, в первую очередь, при физической нагрузке, а также, возможно, и при других состояниях (воспаление).
Поэтому использование вазодилататоров у пациентов с МК для улучшения оксигенации тканей стопы неэффективно и приводит к развитию «синдрома обкрадывания», тем самым углубляя ишемию [3, 6, 8]. При СД в процесс вовлекаются также мелкие коллатеральные артерии, в которых обнаруживают явления МК [11]. Это препятствует развитию коллатерального кровообращения, что, в свою очередь, усиливает явления гипоксии тканей [1, 7].
Кальциноз стенок артерий нижних конечностей может обнаруживаться у людей с нормальным углеводным обменом, причем с возрастом его частота возрастает. Его обнаруживают у лиц моложе 45 лет в 5 % случаев, у лиц 45-60 лет – в 16 %, у пожилых старше 60 лет – в 37 % [2, 6, 13]. Однако у больных СД, кальциноз артерий нижних конечностей во всех возрастных группах выявляется, в среднем, в 3 раза чаще – в 15; 53 и 100 %, соответственно. Наиболее выраженные изменения обнаруживают у мужчин старше 80 лет с длительностью СД более 10 лет. У больных с гангреной нижней конечности на фоне СД артериосклероз Менкеберга выявляют практически всегда[1, 7, 15].
Многие считают, что обызвествление артериальной стенки является важным предиктором тяжелых сосудистых событий, следовательно, своевременное выявление у пациентов кальцификации артерий должно сигнализировать об опасности и способствовать проведению адекватного лечения [8, 9]. По современным научным данным, в патогенезе медиакальциноза участвует дистальная полинейропатия, микроангиопатия (поражение vasa vasorum), а также оксидативный стресс. Арсенал современных лекарственных средств, которые обладают широким спектром воздействия на развитие и течение синдрома диабетической стопы, в наше время весьма ограничен [7, 14].
На современном этапе развития медицины используют многокомпонентные препараты, в том числе с антигипоксическими и антиоксидантными свойствами. В этом плане интересен препарат «Цитофлавин» (ООО «НТФФ «ПОЛИСАН», Санкт-Петербург), использование которого в клинической практике является весьма перспективным. Современные представления о течении патологического процесса при синдроме диабетической стопы дают основания для применения этого препарата при данной патологии [8-10].
Цель работы – оценка эффективности препарата «Цитофлавин» в комплексном лечении синдрома диабетической стопы с медиакальцинозом артерий у пациентов с СД 2-го типа.
Материалы и методы
Проанализированы результаты лечения 75 пожилых (средний возраст – 68,7±4,2 года) больных (60 мужчин и 15 женщин) с диагнозом СД 2-го типа (субкомпенсированная форма), с синдромом диабетической стопы смешанной формы, с медиакальцинозом артерий стопы и голени, находившихся на лечении в хирургическом отделении Ивано-Франковской ЦГКБ.
В зависимости от схемы лечения, все больные были разделены на две группы: контрольная (n=37) получала базовую терапию: инсулинотерапию, антибактериальные, дезинтоксикационные, иммунномодулирующие средства, вазодилататоры, спазмолитики, анальгетики, витаминотерапию; основная (n=38), дополнительно к базовой терапии, получала препарат «Цитофлавин» по 10 мл на 0,9 % NaCl 200 мл в течение 10 дней, с последующим переходом на таблетированную форму препарата – по 2 таблетки 2 раза в сутки внутрь в течение 1 мес; больным основной группы была отменена вазодилатационная и спазмолитическая терапия.
Хирургическое лечение гнойно-некротических процессов при синдроме диабетической стопы (характер процесса оценивали по F. W. Wagner, 1979) включало: при гнойно-некротических ранах стопы – радикальную хирургическую обработку, при очаговых некрозах кожи стопы, трофических язвах – некрэктомию, при флегмонах, абсцессах стопы и панарициях пальцев стопы – радикальную некрэктомию и дренирование раны, при остеомиелите костей стопы – секвестрэктомию или некрэктомию. В случае развития влажной гангрены пальца проводили его экзартикуляцию с резекцией 2/3 плюсневых костей, при влажной гангрене дистальных отделов стопы – трансметатарзальную ампутацию или ампутацию по Лисфранку, при влажной гангрене всей стопы с переходом процесса на голень – ампутацию нижней конечности на уровне верхней или средней трети бедра.
Послеоперационное местное консервативное лечение проводили в зависимости от фазы раневого процесса: в I фазе при перевязках проводили химическую и ферментативную некрэктомию, накладывали повязки с гидрофильными мазями, антибиотиками широкого спектра действия, ингибиторами протеаз, антисептиками; во II фазе накладывали повязки с нейтральными мазями.
Помимо общепринятого клинико- лабораторного обследования, пациентам были проведены: рентгенография пораженной стопы и голени в прямой и боковой проекциях – для определения наличия и степени выраженности медиакальциноза, который оценивали по классификации В. А. Горелышева (1989) [5]; дуплексное сканирование – для определения типа кровотока по артериям стопы; определение ферментов анти-оксидантной системы – каталазы и СОД – по стандартным методикам [4]. Для оценки микроангиопатии изучали показатель транскутанного напряжения кислорода (tcpO2) аппаратом «ТСМ-2 Radiometer» (Дания), который укомплектован нагревательным кислородным электродом типа «Clark». При этом измеряли как базальный уровень tcpO2, так и динамику изменений при проведении ортостатической пробы с опусканием ноги (tcpO2OH) [6].
Все больные были обследованы в динамике – до начала лечения, на 10-й день и по завершении курса приема Цитофлавина (40-й день). Отдаленные последствия лечения (в течение года) оценивали по частоте повторных операций, в том числе реампутаций.
Статистическую обработку полученных результатов проводили с использованием стандартного пакета программ Statistica 6.0. Распределение каждой из исследуемых переменных была проверена «на нормальность» методом Шапиро-Уилка. Для описания переменных с нормальным распределением использовали среднее арифметическое значение (М) и среднее квадратическое отклонение (σ). Описание переменных, распределение которых отличалось от нормального, осуществлено с помощью медианы (Ме) нижнего и верхнего квартилей (q 1 и q 3 ). Оценка достоверности различий средних величин для выборок с нормальным распределением проведена с использованием критерия Стьюдента. При сравнении в двух независимых группах показателей, распределение которых не соответствовало закону нормальности, использовали критерий Манна-Уитни. Критический уровень значимости (p) при проверке статистических гипотез в данном исследовании принимали равным 0,05.
Результаты и обсуждение
Анализ полученных данных выявил более выраженную положительную динамику клинико-лабораторных данных у больных, получавших Цитофлавин, по сравнению с контрольной группой. Так, до начала лечения у пациентов обеих групп были выявлены признаки нарушения микроциркуляции субкомпенсированной формы (табл. 1). В динамике (на 10-е и 40-е сутки) лечения уровень базального напряжения кислорода в тканях стопы достоверно повысился у пациентов, получавших Цитофлавин, – 36,5±1,98 мм рт. ст. по сравнению с контрольной группой (27,4±1,18 мм рт. ст.), где он оставался на грани критической ишемии (p 0,05, P1>0,05, Р2>0,05, Р3>0,05). Это закономерно, поскольку антигипоксическое средство не может влиять на ригидность сосудистой стенки, а соответственно, и на максимальное напряжение кислорода в тканях. Таким образом, Цитофлавин улучшает оксигенацию тканей за счет нормализации базального напряжения кислорода.
Таблица 1. Динамика нарушения микроциркуляции в процессе лечения, M±σ
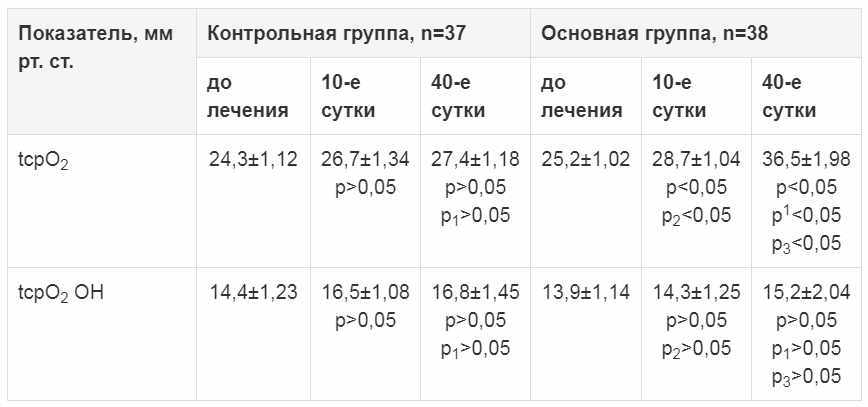
Примечание. Здесь и в табл. 2:
p – достоверность разницы показателей на 10-е, 40-е сутки лечения по сравнению с показателями до лечения;
р1 – достоверность разницы показателей на 40-е сутки лечения по сравнению с показателями на 10-е сутки;
р2 – достоверность разницы показателей на 10-е сутки лечения в основной группе больных по сравнению с контрольной;
р3– достоверность разницы показателей на 40-е сутки лечения в основной группе больных по сравнению с контрольной
Таблица 2. Динамика уровня ферментов антиоксидантной системы в процессе лечения, M±σ
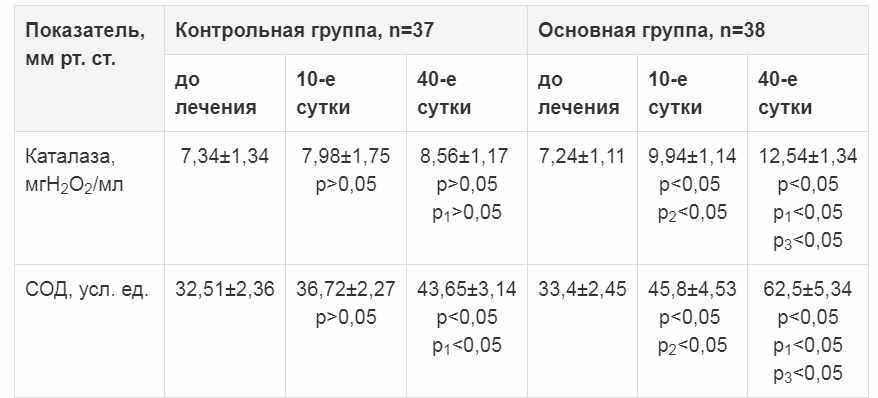
В ряде исследований было подтверждено, что в основе антиоксидантного эффекта Цитофлавина лежит его способность к повышению уровня клеточных антиоксидантов за счет активного компонента – янтарной кислоты. Кроме того, препарат косвенно стимулирует синтез низкомолекулярных антиоксидантов (убихинон, α-токоферол) [6, 7].Изучение механизмов функционирования антиоксидантной системы (АОС) позволяет регулировать процессы ПОЛ и белков. Система антиоксидантов включает высокомолекулярные СОД, глутатионпероксидазу и каталазу, глутатионредуктазу и глутатионзависимую трансферазу и низкомолекулярные антиоксиданты (восстановленный глутатион, витамины Е, С, А и каротиноиды и др.). СОД является внутриклеточным ферментом, который участвует в реакциях дисмутации супероксидного анионрадикала. Каталаза катализирует расщепление пероксида водорода, который образуется в результате действия СОД и органических гидропероксидов липидов [7,12]. Анализ состояния АОС показал, что в динамике наблюдения (на 10-е и 40-е сутки) у пациентов основной группы по сравнению с контрольной были достоверно более высокие показатели каталазы и СОД (табл. 2).
Анализ сроков пребывания пациентов в стационаре выявил, что пациенты, получавшие Цитофлавин, находились на стационарном лечении в среднем 22±2 сут, в то время как больные контрольной группы достоверно больше – 32,7±5 сут (Р Литература
- Атаман Ю.А. Исследование особенностей поражения артерий нижних конечностей у людей старческого возраста, больных сахарным диабетом 2 типа // Вестн. СумГУ (Серия «Медицина»). 2009. № 1. С. 47-49.
- Бенсман В. М. Дискуссионные вопросы классификации синдрома диабетической стопы // Хирургия. 2009. № 4. С. 37-41.
- Грекова Н.М., Бордуновский В. Н., Гурьева И. В. Диагностика и хирургическое лечение синдрома диабетической стопы. Челябинск: Пирс, 2010.
- Камышнев В. С. Справочник по клинико-биохимическим исследованиям и лабораторной диагностике. М.: 2004.
- Ляпю М. О., Герасимчук П. О. Синдром стопи дiабетика.Тернотль: Укрмедкнига, 2001.
- Маркевич Ю.А., Бойко Н.И., Павловский М.П. Современный подход к классификации, диагностике и комплексному лечению диабетической стопы // М. П. AML ХИ. 2005. № 4. С. 105-109.
- Маркевич П. С., Маркевич Л.Б., Даниленко С.Ю., Плеханов А.Н. Опыт применения препарата «Цитофлавин» у больных с синдромом диабетической стопы // Бюл. ВСНЦ СО РАМН. 2013. № 2 (2). С. 44-49.
- Маркевич П. С., Даниленко С.Ю., Янкин А. В. Роль препарата «Цитофлавин» в клинической практике // Бюл. ВСНЦ СО РАМН. 2010. № 3. С. 109-112.
- Международное соглашение по диабетической стопе: Составлено Международной рабочей группой по диабетической стопе. М.: Берег, 2000.
- Токмакова А.Ю. Современная концепция диагностики и лечения хронических ран у больных с синдромом диабетической стопы // Сахарный диабет. 2009. № 1. С. 14-17.
- Удовиченко А.В., Грекова Н. М. Диабетическая стопа. М.: Практич. мед., 2010.
- Drueke T. B. Arterial intima and media calcification: distinct entities with different pathogenesis or all the same? // Clin. J. Amer. Soc. Nephrol. 2008. Vol. 3. P. 1583-1584.
- Edmonds M., Morrison N., Laws J. Medial arterial calcification and diabetic neuropathy // Brit. med. J. 2009. № 284. P. 928-930.
- International Consensus for Wound healing and treatments for people with diabetic foot ulcers // Diabetes Metab. Res. Rev. 2007. № 20. (Supl. 1). P. 78-89.
- Proudfoot D., Shanahan С. Biology of calcification in vascular cells: intima versus media // Herz. 2006. № 26 (4). Р. 245-251. Adv. geront. 2016. Vol. 29. № 1. P. 102-106






