Гипертония прогноз
Прогноз при гипертонической болезни
Прогноз при гипертонической болезни в смысле полного выздоровления обычно неблагоприятен. Лишь, в транзиторной стадии возможно прекращение дальнейшего развития заболевания. Однако современные методы лечения позволяют замедлить прогрессирование болезни, предотвратить развитие осложнений, облегчить состояние больных и поддерживать их трудоспособность длительное время.
Прогноз у каждого больного определяется многими обстоятельствами, прежде всего клинической формой и стадией заболевания. При медленно текущей форме он благоприятнее, особенно в I и, в известной степени, во IIА стадии. Во IIБ стадии прогноз более серьезен, поскольку здесь возможны тяжелые осложнения, особенно мозговой инсульт, инфаркт миокарда. В III стадии развиваются необратимые изменения. Трудоспособность резко снижается, в дальнейшем больные переходят на инвалидность, длительное время находятся на постельном режиме в стационаре, особенно если развивается аритмия и недостаточность кровообращения. Весьма неблагоприятен прогноз при почечном варианте течения, особенно когда развивается артериолосклероз почек. Ухудшает прогноз присоединение атеросклероза в любой стадии гипертонической болезни. Всегда требуется настороженность при стойком высоком артериальном давлении.
Смертельный исход при гипертонической болезни, чаще всего, связан с развитием различных осложнений (стенокардия, инфаркт миокарда, недостаточность кровообращения, мозговой инсульт, уремия, расслаивающая аневризма аорты и др.). Большую опасность могут представлять гипертонические кризы.
Проф. Г.И. Бурчинский
«Прогноз при гипертонической болезни» — статья из раздела Кардиология
Читайте также в этом разделе:
Артериальная гипертензия
Артериальная гипертензия — повышение артериального давления в покое систолического (до 140 мм рт. ст. и выше), диастолического (до 90 мм рт. ст. и выше) или обоих.
Артериальная гипертензия. причина которой неизвестна (первичная, эссенциальная), встречается наиболее часто; гипертензия с известной причиной возникновения (вторичная артериальная гипертензия) чаще всего бывает следствием заболевания почек. Обычно пациент не ощущает наличия гипертензии до того момента, пока она не становится выраженной или постоянной. Диагноз устанавливают измерением артериального давления. Другие исследования применяют для выяснения причины, оценки риска и выявления других факторов сердечно-сосудистого риска. Лечение артериальной гипертензии предполагает изменение образа жизни и прием препаратов, таких как диуретики, b-адреноблокаторы, ингибиторы АПФ, блокаторы рецепторов ангиотензина II, блокаторы кальциевых каналов.
В США артериальная гипертензия присутствует примерно у 50 млн человек. Только 70 % из них знают о том, что у них артериальная гипертензия, 59 % лечатся и лишь 34 % имеют адекватный контроль артериального давления (АД). Среди взрослых артериальная гипертензия чаще встречается у афроамериканцев (32 %), чем у лиц европеоидной расы с белым цветом кожи (23 %) или мексиканцев (23 %). Заболеваемость и смертность также выше у афроамериканцев.
АД повышается с возрастом. Около двух третей людей старше 65 лет страдают артериальной гипертензией. Люди после 55 лет с нормальным АД имеют 90 % риск развития артериальной гипертензии со временем. Поскольку повышение АД часто встречается у пожилых, такая «возрастная» гипертензия может казаться естественной, однако повышенное АД увеличивает риск осложнений и смертности. Артериальная гипертензия может развиваться во время беременности.
Согласно критериям диагностики артериальной гипертензии, принятым Всемирной организацией здравоохранения совместно с Международным обществом гипертензии (WHO-ISH), и Первому докладу экспертов научного общества по изучению артериальной гипертензии Всероссийского научного общества кардиологов и Межведомственного совета по сердечно-сосудистым заболеваниям (ДАГ-1), артериальная гипертензия — состояние, при котором уровень систолического артериального давления равен или превышает 140 мм рт.ст. и/или уровень диастолического артериального давления равен или превышает 90 мм рт.ст. при 3 различных измерениях артериального давления.
Согласно современной классификации артериальных гипертензии, под почечной артериальной гипертензией понимают артериальную гипертензию, патогенетически связанную с заболеванием почек. Это самая большая группа заболеваний из вторичных артериальных гипертензий, которая составляет около 5% от числа всех больных, страдающих артериальной гипертензией. Даже при нормальной функции почек почечную артериальную гипертензию наблюдают в 2-4 раза чаще, чем в общей популяции. При снижении почечной функции частота её развития увеличивается, достигая 85-90% в стадии терминальной почечной недостаточности. С нормальным артериальным давлением остаются только те больные, которые страдают сольтеряющими заболеваниями почек.
Причины артериальной гипертензии
Артериальная гипертензия может быть первичной (85-95 % всех случаев) или вторичной.
Первичная артериальная гипертензия
Гемодинамические и физиологические составляющие (такие как объем плазмы крови, активность ренина плазмы крови) изменяются, что подтверждает предположение о том, что первичная артериальная гипертензия вряд ли имеет одну причину развития. Даже если в начале преобладающее значение отводится одному фактору, в дальнейшем множество факторов, вероятно, принимает участие в постоянном поддержании высокого АД (мозаичная теория). В приносящих системных артериолах дисфункция ионных насосов сарколеммы гладкомышечных клеток может приводить к хроническому повышению сосудистого тонуса. Предрасполагающим фактором бывает наследственность, однако точный механизм неясен. Факторы внешней среды (например, количество натрия, поступающего с пищей, ожирение, стресс) имеют значение, вероятно, только у людей с наследственной предрасположенностью.
Вторичная артериальная гипертензия
Причины артериальной гипертензии включают почечные паренхиматозные заболевания (например, хронический гломерулонефрит или пиелонефрит, поликистоз почек, заболевания соединительной ткани, обструктивную уропатию), реноваскулярные заболевания, феохромоцитому, синдром Кушинга, первичный гиперальдостеронизм, гипертиреоз, микседему и коарктацию аорты. Чрезмерное употребление алкоголя и использование пероральных контрацептивов бывают частыми причинами курабельной артериальной гипертензии. Часто вклад в повышение АД вносит применение симпатомиметиков, глюкокортикоидов, кокаина или солодки корней.
Связь между почками и артериальной гипертензией привлекает внимание исследователей уже более 150 лет. Первыми в числе исследователей, внёсших существенный вклад в эту проблему, стоят имена R. Bright (1831) и F. Volhard (1914), которые указали на роль первичного поражения сосудов почек в развитии артериальной гипертензии и представили связь между почками и повышением артериального давления в виде порочного круга, где почки были одновременно и причиной артериальной гипертензии, и органом-мишенью. В середине XX столетия положение о первичной роли почек в развитии артериальной гипертензии было подтверждено и получило дальнейшее развитие в исследованиях отечественных (Е.М. Тареев, Г.Ф. Ланг, А.Л. Мясников и др.) и зарубежных учёных (Н. Goldblatt, A.C. Guyton et al.). Открытие ренина, вырабатываемого почкой при её ишемии, и почечных простагландинов: вазодилататоров и натрийуретиков — легло в основу развития знаний о почечной эндокринной системе, способной регулировать артериальное давление. Задержка натрия почками, ведущая к увеличению объёма циркулирующей крови, определяла механизм повышения артериального давления при остром нефрите и хронической почечной недостаточности.
Большой вклад в исследование артериальной гипертензии внёс А.С. Guyton с соавт. (1970-1980). В серии экспериментов авторы доказали роль первично-почечной задержки натрия в генезе эссенциальной артериальной гипертензии и постулировали, что причиной любой артериальной гипертензии выступает неспособность почек при нормальных значениях артериального давления обеспечивать натриевый гомеостаз, в том числе в выведении NaCl. Поддержание гомеостаза натрия достигается «переключением» почки на режим работы в условиях более высоких значений артериального давления, уровень которого затем закрепляется.
В дальнейшем в эксперименте и в клинике были получены прямые доказательства роли почек в развитии артериальной гипертензии. Они основывались на опыте трансплантации почек. И в эксперименте, и в клинике трансплантация почки от донора с артериальной гипертензией вызывала её развитие у реципиента, и, наоборот, при трансплантации «нормотензивных» почек ранее высокое артериальное давление становилось нормальным.
Значительной вехой в исследовании проблемы почек и артериальной гипертензии стали работы В. Brenner и соавт. появившиеся в середине 1980-х годов. Сохраняя в качестве основного механизма патогенеза артериальной гипертензии первичную задержку натрия почками, причину этого нарушения авторы связывают со снижением числа почечных клубочков и соответствующим уменьшением фильтрующей поверхности почечных капилляров. Это приводит к снижению почками экскреции натрия (гипотрофия почки при рождении, первичные заболевания почек, состояние после нефрэктомии, в том числе и у доноров почки). Одновременно авторы досконально разрабатывали механизм повреждающего действия артериальной гипертензии на почки как на орган-мишень. Артериальная гипертензия поражает почки (первично-сморщенная почка как исход артериальной гипертензии либо артериальная гипертензия ускоряет темп развития почечной недостаточности) за счёт нарушений внутрипочечной гемодинамики — повышения давления внутри почечных капилляров (внутриклубочковая гипертензия) и развития гиперфильтрации. В настоящее время последние два фактора рассматриваются как ведущие в неиммунном гемодинамическом прогрессировании почечной недостаточности.
Таким образом, было подтверждено, что почки могут быть одновременно причиной артериальной гипертензии и органом-мишенью.
Основную группу заболеваний, которые приводят к развитию почечной артериальной гипертензии, составляют почечные паренхиматозные заболевания. Отдельно выделяют реноваскулярную артериальную гипертензию, возникающую в результате стеноза почечной артерии.
К паренхиматозным заболеваниям почек относят острые и хронические гломерулонефриты, хронические пиелонефриты, обструктивные нефропатии, поликистоз почек, диабетическую нефропатию, гидронефроз, врождённую гипоплазию почек, травмы почек, ренинсекретирующие опухоли, ренопривные состояния, первичную задержку натрия (синдромы Лиддла, Гордона).
Частота выявления артериальной гипертензии при паренхиматозных заболеваниях почек зависит от нозологической формы почечной патологии и состояния функции почек. Практически в 100% случаев синдром артериальной гипертензии сопровождает ренинсекретирующую опухоль почек (рениному) и поражения магистральных почечных сосудов (реноваскулярная гипертензия).
Патофизиология артериальной гипертензии
Поскольку артериальное давление зависит от сердечного выброса (СВ) и общего периферического сопротивления сосудов (ОПСС), патогенетические механизмы должны включать увеличение СВ, повышение ОПСС или оба данных изменения.
У большинства больных СВ нормален или слегка увеличен, а ОПСС повышено. Такие изменения характерны для первичной артериальной гипертензии и гипертензии, вызванной феохромоцитомой, первичным альдостеронизмом, реновас-кулярной патологией и почечными паренхиматозными заболеваниями.
У других больных СВ повышен (возможно, вследствие констрикции крупных вен), а ОПСС остается относительно нормальным для соответствующего СВ; по мере развития заболевания ОПСС нарастает, а СВ возвращается к норме, вероятно, вследствие саморегуляции. При некоторых заболеваниях, увеличивающих СВ (тиреотоксикоз, артериовенозные шунты, аортальная регургитация), особенно когда увеличивается ударный объем, формируется изолированная систолическая артериальная гипертензия. У некоторых пожилых больных присутствует изолированная систолическая гипертензия с нормальным или сниженным СВ, вероятно, из-за снижения эластичности аорты и ее основных ветвей. Больные со стойким высоким диастолическим давлением всегда имеют сниженный СВ.
При нарастании артериального давления возникает тенденция к снижению объема плазмы; иногда объем плазмы остается прежним или увеличивается. Объем плазмы при артериальной гипертензии увеличивается вследствие первичного гиперальдостеронизма или почечных паренхиматозных заболеваний и может существенно уменьшаться при артериальной гипертензии, связанной с феохромоцитомой. При нарастании диастолического артериального давления и развитии склероза артериол происходит постепенное снижение почечного кровотока. До поздних стадий развития заболевания ОПСС остается нормальным, в результате фильтрационная фракция увеличивается. Коронарный, церебральный и мышечный кровоток сохраняется до того момента, пока не присоединяется тяжелое атеросклеротическое поражение сосудистого русла.
Изменение транспорта натрия
При некоторых вариантах артериальной гипертензии транспорт натрия через клеточную стенку нарушен вследствие аномальности или угнетения Na, К-АТФазы либо из-за повышенной проницаемости стенки для Na. Результатом этого становится повышенное содержание внутриклеточного натрия, что делает клетку более чувствительной к симпатической стимуляции. Ионы Са следуют за ионами Na, поэтому накопление внутриклеточного кальция также может быть ответственным за повышенную чувствительность. Поскольку Na, К-АТФаза может возвращать норадреналин обратно в симпатические нейроны (таким образом инактивируя этот нейромедиатор), угнетение этого механизма может также усиливать эффекты норадреналина, способствуя повышению артериального давления. Дефекты транспорта ионов натрия могут встречаться у здоровых детей, если их родители страдают артериальной гипертензией.
Симпатическая нервная система
Симпатическая стимуляция приводит к повышению артериального давления, обычно в большей степени у пациентов с пограничными цифрами артериального давления (120-139/80-89 мм рт. ст.) или с артериальной гипертензией (систолическое АД 140 мм рт. ст. диастолическое 90 мм рт. ст. либо оба изменения), чем у пациентов с нормальным АД. Возникает эта гиперреактивность в симпатических нервах или в миокарде и мышечной оболочке сосудов — неизвестно. Высокая ЧСС в покое, которая может быть результатом повышенной симпатической активности, — хорошо известный предиктор артериальной гипертензи. У некоторых больных артериальной гипертензией содержание циркулирующих в плазме катехоламинов в покое выше нормы.
Ренин-ангиотензин-альдостероновая система
Эта система участвует в регуляции объема крови и, соответственно, артериального давления. Ренин, энзим, синтезирующийся в юкстагломерулярном аппарате, катализирует превращение ангиотензиногена в ангиотензин I. Это неактивное вещество превращается при помощи АПФ, преимущественно в легких, но также в почках и мозге, в ангиотензин II — мощный вазо-констриктор, который также стимулирует автономные центры в мозге, увеличивая симпатическую активность, и стимулирует высвобождение альдостерона и АДГ. Оба эти вещества способствуют задержке натрия и воды, повышая артериальное давление. Альдостерон способствует также выведению К + ; низкое содержание калия в плазме крови ( 55 лет
Гипертоническая болезнь
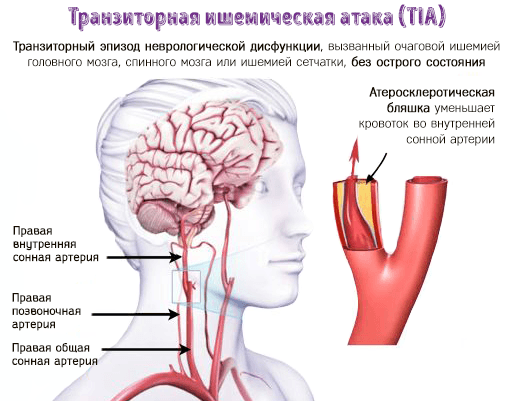
Гипертоническая болезнь – это патология сердечно-сосудистого аппарата, развивающаяся в результате дисфункции высших центров сосудистой регуляции, нейрогуморального и почечного механизмов и ведущая к артериальной гипертензии, функциональным и органическим изменениям сердца, ЦНС и почек. Субъективными проявлениями повышенного давления служат головные боли, шум в ушах, сердцебиение, одышка, боли в области сердца, пелена перед глазами и др. Обследование при гипертонической болезни включает мониторинг АД, ЭКГ, ЭхоКГ, УЗДГ артерий почек и шеи, анализ мочи и биохимических показателей крови. При подтверждении диагноза производится подбор медикаментозной терапии с учетом всех факторов риска.
Общие сведения
Ведущее проявление гипертонической болезни – стойко высокое артериальное давление, т. е. АД, не возвращающееся к нормальному уровню после ситуативного подъема в результате психоэмоциональных или физических нагрузок, а снижающееся только после приема гипотензивных средств. Согласно рекомендациям ВОЗ, нормальным является артериальное давление, не превышающее 140/90 мм рт. ст. Превышение систолического показателя свыше 140-160 мм рт. ст. и диастолического – свыше 90—95 мм рт. ст., зафиксированное в состоянии покоя при двукратном измерении на протяжении двух врачебных осмотров, считается гипертонией.
Распространенность гипертонической болезни среди женщин и мужчин приблизительно одинаковая 10-20%, чаще заболевание развивается в возрасте после 40 лет, хотя гипертония нередко встречается даже у подростков. Гипертоническая болезнь способствует более быстрому развитию и тяжелому течению атеросклероза и возникновению опасных для жизни осложнений. Наряду с атеросклерозом гипертония является одной из самых частых причин преждевременной смертности молодого трудоспособного населения.

Причины
Различают первичную (эссенциальную) артериальную гипертонию (или гипертоническую болезнь) и вторичную (симптоматическую) артериальную гипертензию.Первичная артериальная гипертония развивается как самостоятельное хроническое заболевание и составляет до 90% случаев артериальных гипертензий. При гипертонической болезни повышенное давление является следствием дисбаланса в регулирующей системе организма.
Симптоматическая гипертензия составляет от 5 до 10% случаев гипертонии. Вторичная гипертензия служит проявлением основного заболевания:
Факторы риска
Ведущую роль в развитии гипертонической болезни играет нарушение регуляторной деятельности высших отделов ЦНС, контролирующих работу внутренних органов, в т. ч. сердечно-сосудистой системы. Основные факторы, способствующие развитию гипертонической болезни:
- Часто повторяющееся нервное перенапряжение, длительное и сильное волнение, частые нервные потрясения. Возникновению гипертонической болезни способствует излишнее напряжение, связанное с интеллектуальной деятельностью, работой по ночам, влиянием вибрации и шума.
- Повышенное употребление соли, вызывающее спазм артерий и задержку жидкости. Доказано, что потребление в сутки > 5 г соли существенно повышает риск развития гипертонии, особенно, если имеется наследственная предрасположенность.
- Наследственность, отягощенная по гипертонической болезни, играет существенную роль в ее развитии у ближайших родственников (родителей, сестер, братьев). Вероятность развития гипертонической болезни существенно возрастает при наличии гипертензии у 2-х и более близких родственников.
- Способствуют развитию гипертонической болезни и взаимоподдерживают друг друга артериальная гипертензия в сочетании с заболеваниями надпочечников, щитовидной железы, почек, сахарным диабетом, атеросклерозом, ожирением, хроническими инфекциями (тонзиллит).
- У женщин риск развития гипертонической болезни возрастает в климактерическом периоде в связи с гормональным дисбалансом и обострением эмоциональных и нервных реакций. 60% женщин заболевают гипертонической болезнью именно в период климакса.
- Чрезвычайно благоприятствуют развитию гипертонической болезни алкоголизм и курение, нерациональный режим питания, лишний вес, гиподинамия, неблагополучная экология.
- Возрастной фактор и половая принадлежность определяют повышенный риск развития гипертонический болезни у мужчин. В возрасте 20-30 лет гипертония развивается у 9,4% мужчин, после 40 лет – у 35%, а после 60-65 лет – уже у 50%. В возрастной группе до 40 лет гипертоническая болезнь чаще встречается у мужчин, в поле старшем возрасте соотношение изменяется в пользу женщин. Это обусловлено более высоким показателем мужской преждевременной смертности в среднем возрасте от осложнений гипертонической болезни, а также менопаузальными изменениями в женском организме. В настоящее время все чаще гипертоническая болезнь выявляется у людей в молодом и зрелом возрасте.
Патогенез
В основе патогенеза гипертонической болезни лежит увеличение объема минутного сердечного выброса и сопротивления периферического сосудистого русла. В ответ на воздействие стрессового фактора возникают нарушения регуляции тонуса периферических сосудов высшими центрами головного мозга (гипоталамусом и продолговатым мозгом). Возникает спазм артериол на периферии, в т. ч. почечных, что вызывает формирование дискинетичесного и дисциркуляторного синдромов. Увеличивается секреция нейрогормонов ренин-ангиотензин-альдостероновой системы. Альдостерон, участвующий в минеральном обмене, вызывает задержку воды и натрия в сосудистом русле, что еще более увеличивает объем циркулирующей в сосудах крови и повышает АД.
При артериальной гипертензии увеличивается вязкость крови, что вызывает снижение скорости кровотока и обменных процессов в тканях. Инертные стенки сосудов утолщаются, их просвет сужается, что фиксирует высокий уровень общего периферического сопротивления сосудов и делает артериальную гипертензию необратимой. В дальнейшем в результате повышения проницаемости и плазматического пропитывания сосудистых стенок происходит развитие элластофиброза и артериолосклероза, что в конечном итоге ведет к вторичным изменениям в тканях органов: склерозу миокарда, гипертонической энцефалопатии, первичному нефроангиосклерозу.
Степень поражения различных органов при гипертонической болезни может быть неодинаковой, поэтому выделяют несколько клинико-анатомических вариантов гипертонии с преимущественным поражением сосудов почек, сердца и мозга.
Классификация
Гипертоническую болезнь классифицируют по ряду признаков: причинам подъема АД, поражению органов мишеней, по уровню АД, по течению и т. д. По этиологическому принципу различают: эссенциальную (первичную) и вторичную (симптоматическую) артериальную гипертензию. По характеру течения гипертоническая болезнь может иметь доброкачественное (медленно прогрессирующее) или злокачественное (быстро прогрессирующее) течение.
Наибольшее практическое значение представляет уровень и стабильность АД. В зависимости от уровня различают:
- Оптимальное АД – 115 мм рт. ст.
Доброкачественная, медленно прогрессирующая гипертоническая болезнь в зависимости от поражения органов-мишеней и развития ассоциированных (сопутствующих) состояний проходит три стадии:
- Стадия I (мягкой и умеренной гипертонии) – АД неустойчиво, колеблется в течение суток от 140/90 до 160-179/95-114 мм рт. ст., гипертонические кризы возникают редко, протекают нетяжело. Признаки органического поражения ЦНС и внутренних органов отсутствуют.
- Стадия II (тяжелой гипертонии) – АД в пределах 180-209/115-124 мм рт. ст., типичны гипертонические кризы. Объективно (при физикальном, лабораторном исследовании, эхокардиографии, электрокардиографии, рентгенографии) регистрируется сужение артерий сетчатки, микроальбуминурия, повышение креатинина в плазме крови, гипертрофия левого желудочка, преходящая ишемия головного мозга.
- Стадия III (очень тяжелой гипертонии) – АД от 200-300/125-129 мм рт. ст. и выше, часто развиваются тяжелые гипертонические кризы. Повреждающее действие гипертензии вызывает явления гипертонической энцефалопатии, левожелудочковой недостаточности, развитие тромбозов мозговых сосудов, геморрагий и отека зрительного нерва, расслаивающей аневризмы сосудов, нефроангиосклероза, почечной недостаточности и т. д.
Симптомы гипертонической болезни
Варианты течения гипертонической болезни разнообразны и зависят от уровня повышения АД и от задействованности органов-мишеней. На ранних этапах гипертоническая болезнь характеризуется невротическими нарушениями: головокружением, преходящими головными болями (чаще в затылке) и тяжестью в голове, шумом в ушах, пульсацией в голове, нарушением сна, утомляемостью, вялостью, ощущением разбитости, сердцебиением, тошнотой.
В дальнейшем присоединяется одышка при быстрой ходьбе, беге, нагрузке, подъеме в лестницу. Артериальное давление стойко выше 140-160/90-95 мм рт ст. (или 19—21/ 12 гПа). Отмечается потливость, покраснение лица, ознобоподобный тремор, онемение пальцев ног и рук, типичны тупые длительные боли в области сердца. При задержке жидкости наблюдается отечность рук («симптом кольца» – сложно снять с пальца кольцо), лица, одутловатость век, скованность.
У пациентов с гипертонической болезнью отмечается пелена, мелькание мушек и молний перед глазами, что связано со спазмом сосудов в сетчатке глаз; наблюдается прогрессирующее снижение зрения, кровоизлияния в сетчатку могут вызвать полную потерю зрения.
Осложнения
При длительном или злокачественном течении гипертонической болезни развивается хроническое поражение сосудов органов-мишеней: мозга, почек, сердца, глаз. Нестабильность кровообращения в этих органах на фоне стойко повышенного АД может вызывать развитие стенокардии, инфаркта миокарда, геморрагического или ишемического инсульта, сердечной астмы, отека легких, расслаивающей аневризмы аорты, отслоение сетчатки, уремии. Развитие острых неотложных состояний на фоне гипертонической болезни требует снижения АД в первые минуты и часы, т. к. может привести к гибели пациента.
Течение гипертонической болезни нередко осложняется гипертоническими кризами – периодическими кратковременными подъемами АД. Развитию кризов могут предшествовать эмоциональное или физическое перенапряжение, стресс, перемена метеорологических условий и т. д. При гипертоническом кризе наблюдается внезапный подъем АД, который может продолжаться несколько часов или дней и сопровождаться головокружением, резкими головными болями, чувством жара, сердцебиением, рвотой, кардиалгией, расстройством зрения.
Пациенты во время гипертонического криза испуганы, возбуждены либо заторможены, сонливы; при тяжелом течении криза могут терять сознание. На фоне гипертонического криза и имеющихся органических изменений сосудов нередко могут возникать инфаркт миокарда, острые нарушения мозгового кровообращения, острая недостаточность левого желудочка.
Диагностика
Обследование пациентов с подозрением на гипертоническую болезнь преследует цели: подтвердить стабильное повышение АД, исключить вторичную артериальную гипертензию, выявить наличие и степень повреждения органов-мишеней, оценить стадию артериальной гипертонии и степень риска развития осложнений. При сборе анамнеза особое внимание обращают на подверженность пациента воздействию факторов риска по гипертонии, жалобы, уровень повышения АД, наличие гипертонических кризов и сопутствующих заболеваний.
Информативным для определения наличия и степени гипертонической болезни является динамическое измерение АД. Для получения достоверных показателей уровня артериального давления необходимо соблюдать следующие условия:
- Измерение АД проводится в комфортной спокойной обстановке, после 5-10-минутной адаптации пациента. Рекомендуется исключить за 1 час до измерения курение, нагрузки, прием пищи, чая и кофе, применение назальных и глазных капель (симпатомиметиков).
- Положение пациента – сидя, стоя или лежа, рука находится на одном уровне с сердцем. Манжету накладывают на плечо, на 2,5 см выше ямки локтевого сгиба.
- При первом визите пациента АД измеряют на обеих руках, с повторными измерениями после 1-2-минутного интервала. При асимметрии АД > 5 мм рт.ст., последующие измерения должны проводиться на руке с более высокими показателями. В остальных случаях, АД, как правило, измеряют на «нерабочей» руке.
Если показатели АД при повторных измерениях различаются между собой, то за истинное принимают среднее арифметическое (исключая минимальный и максимальный показатели АД). При гипертонической болезни крайне важен самоконтроль АД в домашних условиях.
Лабораторные исследования включают клинические анализы крови и мочи, биохимическое определение уровня калия, глюкозы, креатинина, общего холестерина крови, триглицеридов, исследование мочи по Зимницкому и Нечипоренко, пробу Реберга.
На электрокардиографии в 12 отведениях при гипертонической болезни определяется гипертрофия левого желудочка. Данные ЭКГ уточняются проведением эхокардиографии. Офтальмоскопия с исследованием глазного дна выявляет степень гипертонической ангиоретинопатии. Проведением УЗИ сердца определяется увеличение левых отделов сердца. Для определения поражения органов-мишеней выполняют УЗИ брюшной полости, ЭЭГ, урографию, аортографию, КТ почек и надпочечников.
Лечение гипертонической болезни
При лечении гипертонической болезни важно не только снижение АД, но также коррекция и максимально возможное снижение риска осложнений. Полностью излечить гипертоническую болезнь невозможно, но вполне реально остановить ее развитие и уменьшить частоту возникновения кризов.
Гипертоническая болезнь требует объединения усилий пациента и врача для достижения общей цели. При любой стадии гипертонии необходимо:
- Соблюдать диету с повышенным потреблением калия и магния, ограничением потребления поваренной соли;
- Прекратить или резко ограничить прием алкоголя и курение;
- Избавиться от лишнего веса;
- Повысить физическую активность: полезно заниматься плаванием, лечебной физкультурой, совершать пешеходные прогулки;
- Систематически и длительно принимать назначенные препараты под контролем АД и динамическим наблюдением кардиолога.
При гипертонической болезни назначают гипотензивные средства, угнетающие вазомоторную активность и тормозящие синтез норадреналина, диуретики, β-адреноблокаторы, дезагреганты, гиполипидемические и гипогликемические, седативные препараты. Подбор медикаментозной терапии осуществляют строго индивидуально с учетом всего спектра факторов риска, уровня АД, наличия сопутствующих заболеваний и поражения органов-мишеней.
Критериями эффективности лечения гипертонической болезни является достижение:
- краткосрочных целей: максимального снижения АД до уровня хорошей переносимости;
- среденесрочных целей: предупреждения развития или прогрессирования изменений со стороны органов-мишеней;
- долгосрочных целей: профилактика сердечно-сосудистых и др. осложнений и продление жизни пациента.
Прогноз
Отдаленные последствия гипертонической болезни определяются стадией и характером (доброкачественным или злокачественным) течения заболевания. Тяжелое течение, быстрое прогрессирование гипертонической болезни, III стадия гипертонии с тяжелым поражением сосудов существенно увеличивает частоту сосудистых осложнений и ухудшает прогноз.
При гипертонической болезни крайне высок риск возникновения инфаркта миокарда, инсульта, сердечной недостаточности и преждевременной смерти. Неблагоприятно протекает гипертония у людей, заболевших в молодом возрасте. Раннее, систематическое проведение терапии и контроль АД позволяет замедлить прогрессирование гипертонической болезни.
Профилактика
Для первичной профилактики гипертонической болезни необходимо исключение имеющихся факторов риска. Полезны умеренные физические нагрузки, низкосолевая и гипохолестериновая диета, психологическая разгрузка, отказ от вредных привычек. Важно раннее выявление гипертонической болезни путем контроля и самоконтроля АД, диспансерный учет пациентов, соблюдение индивидуальной гипотензивной терапии и поддержание оптимальных показателей АД.
Лечение артериальной гипертонии и прогноз для гипертонии

Гипертоническую болезнь, как и некоторые другие хронические заболевания(например, сахарный диабет или бронхиальную астму) невозможно вылечить навсегда.
Однако, гипертонию можно контролировать — т.е. не допускать обострений и осложнений, сохранять нормальное самочувствие и работоспособность долгие годы.
Именно такие цели — контроль над давлением, длительная ремиссия и оптимизация уровня жизни, предупреждение инсульта, инфаркта, стенокардии и других осложнений — стоят перед врачом и пациентом, вступающими на путь борьбы с этим недугом.
Первая помощь при гипертонии
При резком ухудшении самочувствия гипертоника прежде всего необходимо вызвать врача.
Пока врач не приехал, следует:
- принять положение полусидя в постели или в удобном кресле;
- согреть стопы и голени с помощью грелки, ножной горячей ванны, горчичников на голени;
- внутрь принять корвалол (или валокордин) — 30-35 капель, а также внеочередную дозу того препарата, который систематически принимает больной;
- появление загрудинной боли требует немедленного приема нитроглицерина под язык;
- необходимо воздержаться от еды;
- при интенсивной головной боли можно принять таблетку мочегонного препарата, если он уже применялся для лечения.
Лечение мягкой и умеренной гипертонии
Выше уже говорилось о том, что мягкая и умеренная гипертония, вне зависимости от тяжести симптомов, опасна своими осложнениями. Именно мягкой формой гипертонии страдает большинство гипертоников — около 70 %, при этом на их долю приходится 60% нарушений мозгового кровообращения. Кроме того, 25% летальных исходов, связанных с гипертонией, происходит в случаях, когда давление у больного не поднимается выше 140/90 мм рт. ст.
Лечение мягкой и умеренной гипертонии проводится поэтапно, в зависимости от реакции организма на тот или иной применяемый препарат.
1 ступень
Не медикаментозное лечение гипертонии
Примерно половина больных умеренной гипертонией может поддерживать нормальное давление, не прибегая к лекарствам. Для этого необходимо всего лишь отказаться от некоторых вредных привычек. Опыт развитых стран показывает, что только пропаганда здорового образа жизни дает большее снижение смертности от гипертонии, чем любые фармацевтические новинки, вместе взятые. К сожалению, в нашей стране большинство взрослых людей скептически относится к подобным рекомендациям медиков или не прикладывает достаточно волевых усилий, чтобы им следовать.
Не медикаментозная терапия АД включает низко солевую и низко жировую диету, нормированные физические нагрузки, отказ от табака и алкоголя, аутотренинг и рефлексотерапию, а также акупунктуру, фитотерапию, электро сон и даже лечение классической и релаксационной музыкой.
Если в анамнезе пациента присутствуют отягощающие факторы (гипертонические кризы, резкие колебания давления, гипертрофия левого желудочка сердца, атеросклероз коронарных артерий, заболевание родителей тяжелой и злокачественной гипертонией или случаи смерти от сердечно-сосудистых заболеваний в семье), то сразу же после уточнения диагноза назначают лекарственную терапию.
2 ступень
Не медикаментозное лечение гипертонии + один лекарственный препарат
Если в течение 3-4 месяцев 1 ступени лечения не наблюдается стойких положительных результатов, а тем более при переходе болезни в более тяжелую стадию, следует начинать лекарственную терапию.
Как правило, лечение назначают одним препаратом, начиная с минимальных рекомендованных доз. Большое значение имеет правильный выбор препарата, с которого начинают терапию. Особенно важно при этом учитывать возможные противопоказания к применению тех или иных лекарств у конкретного больного, а также возможность лекарственной коррекции сопутствующих факторов риска.
Наиболее часто врачи прописывают т. н. “препараты первого ряда”, т. е., удовлетворяющие при длительном приеме следующим требованиям:
- не нарушать углеводный и жировой обмен;
- не задерживать в организме жидкость;
- не провоцировать резких скачков давления после отмены;
- не отражаться на содержании электролитов в крови и в тканях;
- не угнетать деятельность центральной нервной системы.
Главное правило медикаментозного лечения — непрерывность. Никогда нельзя резко прекращать прием препарата, т. к. у некоторых больных даже временные перерывы в терапии чреваты такими грозными осложнениями, как инфаркт миокарда и мозговой инсульт.
Для повышения эффективности лекарственной терапии следует помнить, что:
- быстрое действие препарата обеспечивается его приемом за 1 ч до еды или через 2 ч после еды, так как всасывание препарата происходит в основном в кишечнике;
- если препарат принимают во время еды, пища должна быть теплой (> 37°С), так как в этом случае ускоряется процесс ее эвакуации из желудка;
- потребление пищи с высоким содержанием белков снижает терапевтическую эффективность препаратов;
- целесообразно запивать препараты кипяченой водой в количестве 50-100 мл.
Лечебный эффект считается достигнутым при стойком снижении артериального давления до нормального или пограничного уровня (ниже 160/95 мм рт. ст.), а в случае выраженной гипертонии — на 10-15% от исходных показателей. Кроме того, положительный эффект от лекарственной терапии должен заключаться в снижении сердечного выброса, уменьшении суточных колебаний АД и сердечных сокращений, обратном развитии гипертрофии левого желудочка сердца.
3 ступень
Комбинация препаратов + коррекция образа жизни при гипертонии
Обычно лечащий врач стремится как можно дольше удержать пациента на монотерапии. Если при постепенном наращивании дозы препарата давление все же не нормализуется, врач назначает препарат из другой группы либо начинает лечение комбинацией из двух препаратов разных групп. Как правило, применяются следующие комбинации препаратов:
- бета-адреноблокатор и диуретик;
- бета-адреноблокатор и антагонист кальция;
- бета-адреноблокатор и ингибитор АПФ;
- ингибитор АПФ и диуретик;
- ингибитор АПФ и антагонист кальция.
При недостаточном эффекте от применения этих комбинаций добавляют третий препарат.
Рекомендации по питанию, физическим нагрузкам, отказу от вредных привычек и психической ауторегуляции остаются актуальными и на этой ступени лечения. Более того, за месяцы, прошедшие с того дня, как впервые прозвучал диагноз “гипертоническая болезнь”, выполнение этих простых правил должно стать для пациента естественным, превратиться в новый, здоровый образ жизни. Только при этом условии можно долгие годы удерживать контроль над недугом.
Лечение тяжелой и злокачественной гипертонии
Клиническая картина тяжелой и злокачественной артериальной гипертонии определяется не только цифрами артериального давления, но и степенью поражения органов-мишеней, в том числе, как правило, серьезными нарушениями механизмов ауторегуляции мозга, почек, сердца, сосудов глазного дна.
У пациентов с тяжелой гипертонией резкое снижение артериального давления (на 25-30% от исходного уровня) грозит ухудшением кровоснабжения этих органов и другим опасным для жизни осложнениям. Поэтому нормализация артериального давления осуществляется постепенно: на первом этапе не более чем на 15% от исходного уровня. Затем, если позволяет общее состояние больного (отсутствие преходящего нарушения мозгового кровообращения, стенокардии, почечной недостаточности), стремятся к нормализации артериального давления.
Обычно используют комбинации трех или четырех гипотензивных препаратов:
- бета-адреноблокатор + диуретик + ингибитор АПФ;
- бета-адреноблокатор + диуретик + антагонист кальция + альфа-адреноблокатор;
- ингибитор АПФ + диуретик + антагонист кальция + альфа-адреноблокатор.
Если синдром злокачественной артериальной гипертонии сочетается с коронарной, цереброваскулярной, сердечной или почечной недостаточностью, одновременно с антигипертензивной терапией проводят симптоматическую терапию этих состояний, а в некоторых случаях прибегают и к хирургическому лечению.
Результаты терапии при синдроме злокачественной артериальной гипертонии расценивают как положительные при достижении следующих результатов:
- снижение артериального давления на 25% и более по сравнению с соответствующим показателем до начала лечения;
- исчезновение симптомов гипертонической энцефалопатии;
- улучшение картины глазного дна и улучшение зрения, подтвержденное объективными данными;
- улучшение азотовыделительной и концентрационной функции почек.
Даже при полной нормализации артериального давления необходимо тщательное врачебное наблюдение, регулярный прием назначенных гипертензивных средств. Обязательно ежедневное измерение давления с записью результатов в специальный дневник.
Показываться врачу нужно не реже, чем раз в три месяца, поскольку за это время может развиться привыкание (толерантность) к применяемому препарату.
Прогноз — гипертония
Гипертония — основной фактор риска большинства сердечно-сосудистых заболеваний, смертность от которых составляет 53,1% от общей смертности населения.
Несмотря на это, прогноз для конкретного больного может быть вполне благоприятным. Для этого необходимо своевременное выявление болезни, корректная тактика лечения, а также осознанный труд пациента, направленный на то, чтобы избежать грозных осложнений болезни или ее перехода в более тяжелую форму.
У мужчин прогноз менее благоприятен, чем у женщин. На течение и исход болезни влияют такие факторы, как уровень и стабильность давления, быстрота прогрессирования атеросклероза, наличие сопутствующих заболеваний, таких как ишемическая болезнь сердца, сахарный диабет, заболевания почек, дисциркуляторная энцефалопатия.
В частности, риск развития инсульта у больных гипертонией возрастает:
- при гипертрофии миокарда;
- при гиперренинной (ангиотензинзависимой) форме АГ;
- при наличии у больного комплекса церебральных жалоб;
- у больных с гипертоническими артериальными кризами.
Частота осложнений зависит от возраста, в котором человек заболел гипертонией: чем раньше появились первые симптомы болезни, тем прогноз хуже. Однако выявление и лечение больных в комплексе с коррекцией у них факторов риска уже через три года существенно снижает риск смерти.
Самым же главным фактором, положительно влияющим на прогноз артериальной гипертонии, всегда будет оставаться отношение самого пациента к своей болезни и его готовность точно и последовательно выполнять предписания лечащего врача.
Внимание! Перед употреблением любых средств для самостоятельного лечения гипертонии внимательно ознакомьтесь с инструкцией и не забудьте посоветоваться с лечащим врачом!
Артериальная гипертензия
Хроническая артериальная гипертензия является распространенной медицинской проблемой XXI века, с которой в развитых странах обращаются к специалистам люди разных возрастов.
Специалисты Юсуповской больницы проводят диагностику и лечение пациентам с артериальной гипертензией. Появление симптомов гипертонической болезни должно стать поводом для обращения к врачу.
В распоряжении врачей имеются современные методы лечения гипертонии. Добиться положительного результата в лечении гипертонии возможно лишь при комплексном подходе и тщательном соблюдении указаний специалиста.
Своевременно проведенное обследование может спасти вам жизнь и здоровье.
Гипертоническая болезнь: общие сведения
При артериальной гипертензии у человека постоянно наблюдается повышенное артериальное давление. Возникает данное состояние из-за спазма сосудов, вследствие чего затрудняется ток крови по ним. Диагноз артериальная гипертензия ставится специалистом при стабильном повышении систолического давления выше отметки 140 мм рт. ст.
Для определения давления необходимо проводить не менее трех измерений в различное время. Пациент должен находиться в спокойном состоянии и не принимать лекарственных препаратов, понижающих или повышающих давление.
Причины возникновения артериальной гипертензии
Причины артериальной гипертензии специалистам не удается установить в 90% случаев. В 10% случаев заболевание может развиваться как осложнение другого заболевания или вследствие приема препаратов. Риск развития синдрома артериальной гипертензии может увеличиваться из-за некоторых факторов:
- наследственная предрасположенность;
- возраст и пол человека;
- курение;
- частые стрессовые ситуации;
- употребление алкоголя в больших количествах;
- чрезмерное употребление соли в пищу;
- малая подвижность и ожирение;
- заболевания почек;
- нарушение метаболизма;
- сахарный диабет.
Виды артериальной гипертензии
Классификация артериальной гипертензии основывается на различных параметрах, одним из которых является происхождение. По происхождению у пациента может быть диагностирована:
- первичная артериальная гипертензия обусловлена многими факторами, выяснением которых занимаются специалисты во всем мире. Однако достоверно установлено, что в основе данного заболевания лежит неблагоприятная наследственность в совокупности с действующими на нее факторами. Подавляющее большинство пациентов – около 90% – страдают данной разновидностью артериальной гипертензии. Данное заболевание имеет второе название – эссенциальная гипертония;
- вторичная артериальная гипертензия проявляется при поражении органов, принимающих участие в регуляции артериального давления, поэтому иначе заболевание называется симптоматическая артериальная гипертензия.
Диагностика артериальной гипертензии
При данном заболевании в организме происходят необратимые изменения, которые требуют незамедлительного лечения. Диагностика проходит в несколько этапов и включает в себя осмотр специалиста и сбор материалов для постановки диагноза.
Диагностика пациента начинается с измерения артериального давления, для того чтобы подтвердить диагноз, требуется не менее трех измерений. При получении высоких показателей пациент направляется на лабораторно-инструментальные исследования:
- электрокардиограмму;
- общий и клинический анализ мочи;
- биохимический развернутый анализ крови;
- УЗИ сердца и внутренних органов.
Схема обследования подбирается врачом индивидуально для каждого пациента. В случае, если врач предполагает, что у пациента вторичная артериальная гипертензия, классификация которой обширна, проводятся дополнительные исследования органов, нарушение которых могло вызвать артериальную гипертензию.
Классификация артериальной гипертензии
Специалистами за время изучения артериальной гипертензии было разработано несколько классификаций по различным основаниям: этиологии, причинам повышения давления, степени поражения систем и органов, стабильности и уровню давления, характеру развития заболевания. Некоторые классификации с течением времени не утратили своей актуальности: по стадиям и степени заболевания.
На основе рекомендаций Всемирной организации здравоохранения разработана классификация по уровню давления, имеющая практическое значение, выделяются следующие состояния и степени артериальной гипертензии:
- оптимальное артериальное давление находится на уровне 120/80 мм рт. ст.;
- нормальное АД не превышает 120/80 – 129/84 мм рт. ст.;
- пограничное АД находится в диапазоне 140/90 – 159/99 мм рт. ст.;
- артериальная гипертензия 1 степени диагностируется при уровне давления от 140/90 до 159/99 мм рт. ст. В международной практике при постановке диагноза учитываются факторы риска. Так, у человека при данных показателях артериального давления и при отсутствии отягощающих факторов может быть поставлен диагноз: артериальная гипертензия 2 степени риск 1;
- артериальная гипертензия 2 степени характеризуется АД в диапазоне 160/100 – 179/109 мм рт. ст. При одном или двух отягощающих факторах отмечается артериальная гипертензия 2 степени риск 2;
- артериальная гипертензия 3 степени отмечается у пациента при давлении от 180/110 мм рт. ст. и выше. При действии более чем трех отягощающих факторов диагностируется артериальная гипертензия 3 степени риск 3. Если при этом наблюдается поражение органов, то устанавливается диагноз артериальная гипертензия 3 степени риск 4;
- изолированная артериальная гипертензия характеризуется систолическим АД, равным или превышающим отметку 140, а диастолическим – ниже 90 мм рт.ст.
Классификация заболевания важна при диагностике гипертонии, определении путей лечения в зависимости от степени и стадии. Так, артериальная гипертензия 1 степени риск 2 и артериальная гипертензия 2 степени риск 3 предполагают различные методы лечения гипертонии.
Классификация артериальной гипертензии по стадиям
В настоящее время медиками используется классификация по характеру поражения органов, в которой выделяется 3 стадии артериальной гипертензии:
- артериальная гипертензия 1 стадии. При данной стадии у пациента наблюдается непостоянное и незначительное повышение артериального давления, отсутствуют какие-либо жалобы. Функционирование сердечно-сосудистой системы не нарушено.
- артериальная гипертензия 2 стадии, в частности 2 степени, характеризуется повышением артериального давления. На данном этапе развития заболевания увеличивается левый желудочек, также может отмечаться сужение сосудов сетчатки глаза.
- артериальная гипертензия 3 стадии. Для данной стадии характерны следующие состояния пациента: стенокардия, сердечная недостаточность, инфаркт, инсульт, почечная недостаточность, нарушения в кровоснабжении мозга и глаз.
Артериальная гипертензия: лечение современными методами
Выбор лечения гипертонии осуществляется специалистами на основании данных исследований. Методы лечения артериальной гипертензии подразделяются на немедикаментозные и медикаментозные.
Пациенты, у которых диагностирована гипертония в легкой форме, в частности артериальная гипертензия 1 степени 1 стадии, могут быть освобождены врачом от приема специальных препаратов. Главным методом немедикаментозного лечения является изменение образа жизни больного:
- отказ от вредных привычек;
- контроль веса;
- регулярные умеренные физические нагрузки. Результативными являются ежедневные занятия, такие как умеренная ходьба или легкие силовые тренировки;
- уменьшение стресса. Во время стрессовых ситуаций у человека может повышаться давление, понизить его возможно с помощью массажа, дыхательных упражнений или медитации;
- включение в рацион пищи, богатой макро- и микроэлементами, и уменьшение потребления соли.
Лекарства при артериальной гипертензии назначаются пациентам в том случае, когда нелекарственная терапия оказалась неэффективной в течение 3-4 месяцев, а также имеются факторы риска. Так, артериальная гипертензия 2 риск 3 требует приема специальных препаратов. Количество препаратов определяется показателем артериального давления и наличием сопутствующих заболеваний.
Современные врачи препараты для лечения артериальной гипертензии назначают в соответствии с одной из стратегий: монотерапией или комбинированной терапией. При составлении плана лечения вопрос о допустимости использования одного препарата является наиболее актуальным для специалиста.
При монотерапии пациенту с I степенью назначается один препарат в начале курса лечения. Важным фактором при назначении препарата является его эффективность по снижению риска возникновения осложнений. В настоящее время для контроля артериального давления врачи используют наиболее изученные препараты, относящиеся к двум группам: тиазиподобные и тиазидные диуретики, обладающие мочегонным действием.
Комбинированная терапия назначается пациентам с высокой степенью риска, а также с II и III степенью заболевания. При данном способе лечения подбираются препараты с разным механизмом действия для снижения артериального давления и уменьшения возможных побочных эффектов.
Специалисты в вопросе о том, если у пациента артериальная гипертензия, как лечить данное заболевание с помощью препаратов, предпочитают использовать несколько групп лекарственных средств:
- бета-блокаторы. На протяжении нескольких десятилетий бета-блокаторы применялись в качестве основных препаратов лечения гипертонии у детей и подростков. Однако в настоящее время выявлены множественные побочные эффекты, в связи с чем их применение стало ограничено. К основным побочным эффектам специалисты относят: нарушение сна, повышение уровня глюкозы в крови, слабость и перепады настроения. Важным условием при использовании данных средств является проведение электрокардиограммы, регулярный контроль сахара в крови;
- диуретики назначаются пациентам на длительный период, они выводят избыток жидкости из организма. Среди побочных действий выделяют: обмороки, снижение в крови уровня кальция;
- блокаторы кальциевых каналов. Препараты данной группы применяются для лечения пациентов достаточно широко, врачи отдают предпочтение лекарственным средствам с длительным периодом действия. К побочным эффектам блокаторов относятся: расстройства желудочно-кишечного тракта, учащенное сердцебиение, слабость, головокружения и отеки;
- ингибиторы АПФ. Механизм действия данных препаратов заключается в блокировании действия ферментов, которые участвуют в образовании сосудосуживающего вещества;
- альфа-аденоблокаторы. Действие препаратов данной группы проявляется в снижении давления через блокирование рецепторов, расположенных в стенке артерии.
Прогноз при артериальной гипертензии
Лечение вазоренальной артериальной гипертензии и прогноз при данном заболевании зависят от соблюдения пациентом рекомендаций лечащего врача и адекватности назначенной терапии. Прогноз для гипертонии может быть вполне благоприятным. Однако для этого важно своевременно выявить проблему, разработать тактику лечения.
Прогноз у женщин, как показывает врачебная практика, благоприятнее, чем у мужчин. На течение болезни оказывают влияние следующие факторы: скорость развития заболевания, стабильность давления и наличие заболеваний других органов и систем. Современные стандарты лечения артериальной гипертензии позволяют добиться успеха в более чем 85% случаев.
Профилактика артериальной гипертензии
Отказ от вредных привычек и нормализация образа жизни лежат в основе профилактики гипертензии. Знание принципов профилактики гипертонии позволяет предупредить заболевание, облегчить его протекание, а также исключить возможные осложнения. Специалисты выделяют первичную и вторичную профилактику.
Первичная профилактика заключается в предупреждении развития гипертонии. Люди с высоким риском развития артериальной гипертензии должны не только бороться с вредными привычками и придерживаться принципов правильного питания, но и следить за своей физической активностью.
Вторичные профилактические мероприятия проводятся для людей с установленным диагнозом, например, гестационная артериальная гипертензия. Усилия врачей и пациентов при этом направлены на предотвращение осложнений. Вторичная профилактика состоит из двух компонентов: артериальная гипертензия (лечение таблетками) и немедикаментозное лечение.
Врачи Юсуповской больницы имеют огромный опыт лечения артериальной гипертензии. Качество предоставляемых услуг в больнице находится на европейском уровне. Все диагностические и лечебные процедуры выполняются на новейшем медицинском оборудовании. Палаты оборудованы с максимальным комфортом для пациентов. Записаться на прием к врачу можно по телефону.
Артериальная гипертензия
Артериальная гипертензия – это заболевание, характеризующееся повышенным артериальным давлением (свыше 140/90 мм рт. ст.), которое было зафиксировано неоднократно. Диагноз артериальной гипертензии ставится при условии, что повышенное артериальное давление (АД) фиксируется у пациента не менее чем при трех измерениях, произведенных на фоне спокойной обстановки и в разное время, при условии, что пациент не принимал никаких лекарственных средств, способствующих его повышению или понижению.
Артериальная гипертензия диагностируется примерно у 30% людей среднего и пожилого возраста, но может наблюдаться и у подростков. Средний показатель заболеваемости мужчин и женщин практически одинаков. Среди всех форм заболевания на умеренные и легкие приходится 80%.
Артериальная гипертензия представляет собой серьезную медико-социальную проблему, так как может приводить к развитию опасных осложнений (в числе которых инфаркт миокарда, инсульт), способных стать причиной стойкой утраты трудоспособности, а также летального исхода.
Длительное или злокачественное течение артериальной гипертензии приводит к значительному поражению артериол органов-мишеней (глаз, сердца, почек, мозга) и нестабильности их кровообращения.
Факторы риска
Основная роль в развитии артериальной гипертензии принадлежит нарушениям регуляторной функции высших отделов центральной нервной системы, осуществляющих контроль функций всех внутренних органов и систем, в том числе и сердечно-сосудистой. Именно поэтому артериальная гипертензия чаще всего развивается у людей, часто переутомляющихся психически и физически, подверженных сильным нервным потрясениям. Факторами риска развития артериальной гипертензии являются и вредные условия труда (шум, вибрация, ночные смены).
Другие предрасполагающие к развитию артериальной гипертензии факторы:
- Наличие артериальной гипертензии в семейном анамнезе. Вероятность развития заболевания увеличивается в несколько раз у людей, у которых два и более кровных родственника страдают от повышенного артериального давления.
- Нарушения липидного обмена как у самого пациента, так и у его ближайших родственников.
- Сахарный диабет у пациента или его родителей.
- Заболевания почек.
- Ожирение.
- Злоупотребление алкогольными напитками, курение.
- Злоупотребление поваренной солью. Употребление свыше 5,0 г поваренной соли в день сопровождается задержкой жидкости в организме и спазмом артериол.
- Малоподвижный образ жизни.
В климактерическом периоде у женщин на фоне гормонального дисбаланса обостряются нервные и эмоциональные реакции, повышая риск развития артериальной гипертензии. Согласно статистике, примерно у 60% женщин заболевание возникает именно с наступлением климактерического периода.
Возрастной фактор оказывает влияние на риск развития артериальной гипертензии у мужчин. До 30 лет заболевание развивается у 9% мужчин, а после 65 лет им страдает практически каждый второй. До 40 лет артериальная гипертензия чаще диагностируется у мужчин, в более старшей возрастной группе возрастает заболеваемость у женщин. Это объясняется тем, что после сорока лет в организме женщин начинаются гормональные изменения, связанные с наступлением менопаузы, а также высокой смертностью мужчин среднего и старшего возраста от осложнений артериальной гипертензии.
В основе патологического механизма развития артериальной гипертензии лежит увеличение сопротивления периферических кровеносных сосудов и повышение минутного сердечного выброса. Под влиянием стрессового фактора нарушается регуляция продолговатым мозгом и гипоталамусом тонуса периферических сосудов. Это приводит к спазму артериол, развитию дисциркуляторного и дискинетического синдромов.
Спазм артериол увеличивает секрецию гормонов ренин-ангиотензин-альдостероновой группы. Альдостерон принимает непосредственное участие в минеральном обмене, способствует задержке ионов натрия и воды в организме пациента. Это, в свою очередь, способствует увеличению объема циркулирующей крови и повышению уровня АД.
На фоне артериальной гипертензии у пациента происходит увеличение вязкости крови. В результате скорость кровотока снижается, а обменные процессы в тканях ухудшаются.
Со временем стенки кровеносных сосудов утолщаются, за счет чего сужается их просвет и возрастает уровень периферического сопротивления. На этой стадии артериальная гипертензия принимает необратимый характер.
Дальнейшее развитие патологического процесса сопровождается повышением проницаемости и плазматическим пропитыванием стенок кровеносных сосудов, развитием артериолосклероза и элластофиброза, становясь причиной вторичных изменений в разных органах и тканях. Клинически это проявляется первичным нефроангиосклерозом, гипертонической энцефалопатией, склеротическими изменениями в миокарде.
Формы заболевания
В зависимости от причины выделяют эссенциальную и симптоматическую артериальную гипертензию.
Артериальная гипертензия диагностируется примерно у 30% людей среднего и пожилого возраста, но может наблюдаться и у подростков.
Эссенциальная (первичная) гипертензия наблюдается примерно в 80% случаев. Причину развития данной формы заболевания установить не удается.
Симптоматическая (вторичная) гипертензия возникает вследствие поражения органов или систем, принимающих участие в регуляции артериального давления. Чаще всего вторичная артериальная гипертензия развивается на фоне следующих патологических состояний:
- заболевания почек (острый и хронический пиело- и гломерулонефрит, обструктивные нефропатии, поликистоз почек, заболевания соединительной ткани почек, диабетическая нефропатия, гидронефроз, врожденная гипоплазия почек, ренинсекретирующие опухоли, синдром Лиддла);
- неконтролируемый длительный прием некоторых лекарственных препаратов (пероральные контрацептивы, глюкокортикоиды, антидепрессанты, симпатомиметики, нестероидные противовоспалительные средства, препараты лития, препараты спорыньи, кокаин, эритропоэтин, циклоспорин);
- эндокринные заболевания (акромегалия, синдром Иценко – Кушинга, альдостеронизм, врожденная гиперплазия надпочечников, гипер- и гипотиреоз, гиперкальциемия, феохромоцитома);
- сосудистые заболевания (стеноз почечной артерии, коарктация аорты и ее основных ветвей);
- осложнения беременности;
- неврологические заболевания (повышение внутричерепного давления, опухоли головного мозга, энцефалит, респираторный ацидоз, апноэ во время сна, острая порфирия, отравление свинцом);
- хирургические осложнения.
Стадии артериальной гипертензии
Для определения степени артериальной гипертензии необходимо установить нормальные значения артериального давления. У людей старше 18 лет нормальным считается давление, не превышающее 130/85 мм рт. ст.. Давление 135–140/85–90 – пограничное между нормой и патологией.
По уровню повышения артериального давления выделяют следующие стадии артериальной гипертензии:
- Легкая (140–160/90–100 мм рт. ст.) – давление повышается под влиянием стресса и физических нагрузок, после чего медленно возвращается к нормальным значениям.
- Умеренная (160–180/100–110 мм рт. ст.) – АД колеблется в течении дня; признаков поражения внутренних органов и центральной нервной системы не отмечается. Гипертонические кризы наблюдаются редко и протекают в легкой форме.
- Тяжелая (180–210/110–120 мм рт. ст.). Для этой стадии характерны гипертонические кризы. При проведении медицинского обследования у пациентов выявляют преходящую ишемию головного мозга, гипертрофию левого желудочка, повышение креатинина в сыворотке крови, микроальбуминурию, сужение артерий сетчатой оболочки глаз.
- Крайне тяжелая (свыше 210/120 мм рт. ст.). Гипертонические кризы возникают часто и протекают тяжело. Развиваются серьезные поражения тканей, приводящие к нарушению функций органов (хроническая почечная недостаточность, нефроангиосклероз, расслаивающая аневризма кровеносных сосудов, отек и геморрагии зрительного нерва, тромбоз мозговых сосудов, сердечная левожелудочковая недостаточность, гипертоническая энцефалопатия).
По течению артериальная гипертензия может быть доброкачественной или злокачественной. Злокачественная форма характеризуется быстрым прогрессированием симптомов, присоединением тяжелых осложнений со стороны сердечно-сосудистой и нервной систем.
Симптомы
Клиническое течение артериальной гипертензии отличается вариабельностью и определяется не только уровнем повышения артериального давления, но и тем, какие органы-мишени задействованы в патологическом процессе.
Для ранней стадии артериальной гипертензии характерны нарушения со стороны нервной системы:
- преходящие головные боли, чаще всего локализующиеся в затылочной области;
- головокружение;
- ощущение пульсации сосудов в голове;
- шум в ушах;
- нарушения сна;
- тошнота;
- сердцебиение;
- быстрая утомляемость, вялость, чувство разбитости.
При дальнейшем прогрессировании заболевания в дополнении к вышеперечисленным симптомам присоединяется одышка, которая возникает при физической нагрузке (подъем по лестнице, бег или быстрая ходьба).
Повышение артериального давления более 150–160/90–100 мм рт. ст. проявляется следующими признаками:
- тупые боли в области сердца;
- онемение пальцев;
- мышечный тремор, напоминающий озноб;
- покраснение лица;
- повышенная потливость.
Если артериальная гипертензия сопровождается задержкой жидкости в организме, то к перечисленным симптомам присоединяются одутловатость век и лица, отек пальцев рук.
На фоне артериальной гипертензии у пациентов происходит спазм артерий сетчатки, что сопровождается ухудшением зрения, появления перед глазами пятен в виде молний, мушек. При значительном повышении уровня АД может произойти кровоизлияние в сетчатку, результатом чего может стать слепота.
Диагностика
Программа обследования при артериальной гипертензии направлена на следующие цели:
- Подтвердить наличие стабильного повышения артериального давления.
- Выявить возможные повреждения органов-мишеней (почки, сердце, головной мозг, орган зрения), оценить их степень.
- Определить стадию артериальной гипертензии.
- Оценить вероятность развития осложнений.
Собирая анамнез, особое внимание придается выяснению следующих вопросов:
- наличие факторов риска;
- уровень повышения артериального давления;
- длительность заболевания;
- частота возникновения гипертонических кризов;
- наличие сопутствующих заболеваний.
При подозрении на артериальную гипертензию АД следует измерять в динамике с обязательным соблюдением следующих условий:
- измерение производят в спокойной обстановке, дав пациенту 10–15 минут на адаптацию;
- за час до предстоящего измерения пациенту рекомендуется не курить, не пить крепкий чай или кофе, не принимать пищу, не закапывать в глаза и нос капли, в состав которых входят симпатомиметики;
- при измерении рука пациента должна располагаться на одном уровне с сердцем;
- нижний край манжеты должен располагаться на 2,5–3 см выше локтевой ямки.
При первом осмотре пациента врач производит измерение артериального давления на обеих руках два раза. Перед повторным измерением необходимо выждать 1-2 минуты. Если отмечается асимметрия давления, превышающая 5 мм рт. ст., то все дальнейшие измерения проводят на руке с большими показателями. В тех случаях, когда асимметрия отсутствует, измерения следует производить на левой руке у правшей и на правой руке у левшей.
Диагноз артериальной гипертензии ставится при условии, что повышенное артериальное давление (АД) фиксируется у пациента не менее чем при трех измерениях, произведенных на фоне спокойной обстановки и в разное время.
Пациенты, страдающие артериальной гипертензией, должны научиться измерять артериальной давление самостоятельно, это позволяет лучше контролировать течение заболевания.
Лабораторная диагностика при артериальной гипертензии включает:
При артериальной гипертензии пациентам обязательно проводят электрокардиографическое исследование в 12 отведениях. Полученные данные при необходимости дополняют результатами эхокардиографии.
Пациенты с установленной артериальной гипертензией должны быть проконсультированы офтальмологом, с обязательным осмотром глазного дна.
Для оценки поражения органов-мишеней выполняют:
- УЗИ органов брюшной полости;
- компьютерную томографию почек и надпочечников;
- аортографию;
- экскреторную урографию;
- электроэнцефалографию.
Лечение артериальной гипертензии
Терапия артериальной гипертензии должна быть направлена не только на нормализацию повышенного АД, но и на коррекцию имеющихся нарушений со стороны внутренних органов. Заболевание носит хронический характер, и хотя полное выздоровление в большинстве случаев невозможно, правильно подобранное лечение артериальной гипертензии позволяет предотвратить дальнейшее развитие патологического процесса, снижает риск возникновения гипертонических кризов и тяжелых осложнений.
При артериальной гипертензии рекомендуется:
- соблюдение диеты с ограничением поваренной соли и повышенным содержанием магния и калия;
- отказ от употребления спиртных напитков и курения;
- нормализация массы тела;
- повышение уровня физической активности (пешеходные прогулки, лечебная физкультура, плавание).
Медикаментозное лечение артериальной гипертензии назначает кардиолог, оно требует длительного времени и периодической коррекции. В схему терапии помимо гипотензивных средств по показаниям включаются диуретики, дезагреганты, β-адреноблокаторы, гипогликемические и гиполипидемические средства, седативные препараты или транквилизаторы.
Основными показателями эффективности проводимого лечения артериальной гипертензии являются:
- снижение артериального давления до хорошо переносимого пациентом уровня;
- отсутствие прогрессирования повреждения органов-мишеней;
- предупреждение развития осложнений со стороны сердечно-сосудистой системы, способных значительно ухудшить качество жизни больного или стать причиной летального исхода.
Возможные последствия и осложнения
Длительное или злокачественное течение артериальной гипертензии приводит к значительному поражению артериол органов-мишеней (глаз, сердца, почек, мозга) и нестабильности их кровообращения. В результате стойкое повышение АД провоцирует возникновение инфаркта миокарда, сердечной астмы или отека легких, ишемического или геморрагического инсульта, отслоения сетчатки, расслаивающей аневризмы аорты, хронической почечной недостаточности.
Согласно статистике, примерно у 60% женщин заболевание возникает с наступлением климактерического периода.
Артериальная гипертензия, особенно тяжелого течения, часто осложняется развитием гипертонического криза (эпизодами внезапного резкого повышения артериального давления). Развитие криза провоцируется психическим перенапряжением, переменой метеорологических условий, физическим переутомлением. Клинически гипертонический криз проявляется следующими симптомами:
- значительное повышение АД;
- головокружение;
- интенсивная головная боль;
- усиленное сердцебиение;
- чувство жара;
- тошнота, рвота, которая может быть неоднократной;
- расстройства зрения (мелькание «мушек» перед глазами, выпадение полей зрения, потемнение в глазах и т. д.);
- кардиалгия.
На фоне гипертонического криза происходят нарушения сознания. Пациенты могут быть дезориентированы во времени и пространстве, испуганы, возбуждены или же, наоборот, заторможены. При тяжелом варианте течения криза сознание может отсутствовать.
Гипертонический криз способен привести к острой недостаточности левого желудочка, острому нарушению мозгового кровообращения (инсульт по ишемическому или геморрагическому типу), инфаркту миокарда.
Прогноз
Прогноз при артериальной гипертензии определяется характером течения (злокачественное или доброкачественное) и стадией заболевания. Факторами, ухудшающими прогноз, являются:
- быстрое прогрессирование признаков повреждения органов-мишеней;
- III и IV стадия артериальной гипертензии;
- тяжелое поражение кровеносных сосудов.
Крайне неблагоприятное течение артериальной гипертензии отмечается у людей молодого возраста. У них высок риск развития инсульта, инфаркта миокарда, сердечной недостаточности, внезапной смерти.
При раннем начале лечения артериальной гипертензии и при условии тщательного соблюдения пациентом всех рекомендаций лечащего врача, удается замедлить прогрессирование заболевания, улучшить качество жизни пациентов, а иногда и добиться длительной ремиссии.
Профилактика артериальной гипертензии
Первичная профилактика артериальной гипертензии направлена на предотвращение развития заболевания и включает следующие мероприятия:
- отказ от вредных привычек (курение, употребление алкогольных напитков);
- психологическая разгрузка;
- правильное рациональное питание с ограничением жиров и поваренной соли;
- регулярные умеренные физические нагрузки;
- длительные прогулки на свежем воздухе;
- отказ от злоупотребления напитками, богатых кофеином (кофе, кола, чай, тоники).
При уже развившейся артериальной гипертензии профилактика направлена на замедление прогрессирования заболевания и предупреждение развития осложнений. Такая профилактика называется вторичной, она включает соблюдение пациентом предписаний врача, касающихся как лекарственной терапии, так и модификации образа жизни, а также осуществление регулярного контроля уровня АД.
Видео с YouTube по теме статьи:
MedGlav.com
Медицинский справочник болезней
Гипертоническая болезнь. Типы, степени и лечение артериальной гипертонии.
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ (ГБ).
Гипертоническая болезнь, ГБ (Артериальная гипертензия ) — заболевание, основным признаком которого является стойкое повышенное артериальное кровяное давление, от 140/90 мм.рт.ст и выше, так называемая гипертония.
Гипертоническая болезнь является одним из самих распространенных заболеваний. Она развивается обычно после 40 лет. Нередко, однако наблюдается начало болезни и в молодом возрасте, начиная с 20-25 лет. Гипертонией чаще заболевают женщины, причем за несколько лет до прекращения менструаций. Но у мужчин заболевание имеет более тяжелое течение; в частности они имеют большую склонность к заболеванию атеросклерозом венечных сосудов сердца — стенокардией и инфарктом миокарда.
При значительном физическом и психическом напряжении кровяное давление может на короткий срок (минуты) повыситься и у вполне здоровых людей. Более или менее длительное повышение давления артериальной крови бывает и при ряде болезней, при воспалительных процессах почек (нефрит), при заболевании желез внутренней секреции (надпочечников, придатка головного мозга, рот базедовой болезни, и др.). Но в этих случаях оно является лишь одним из многих симптомов и представляет собой следствие анатомических изменений соответствующих органов., свойственным указанным болезням.
В противоположность этому при Гипертонической болезни повышенное артериальное давление не является следствием анатомических изменений в каком-либо органе, а представляет собою основное, первично возникшее проявление болезненного процесса.
В основе Гипертонической болезни лежит повышенное напряжение (повышенный тонус) стенок всех мелких артерий (артериол) организма. Повышенный тонус стенок артериол влечет за собой их сужение и, следовательно, уменьшение их просвета, что затрудняет продвижение крови из одного участка сосудистой системы (артерии) в другой (вены). При этом давление крови на стенки артерий повышается и, таким образом, возникает гипертония.
Этиология.
Полагают, что причиной первичной гипертонии является то, что из сосудисто-двигательного центра, находящемся в продолговатом мозгу, по нервным путям (блуждающий и симпатический нервы) к стенкам артериол идут импульсы, вызывающие или повышение их тонуса и, стало быть, их сужение, или, наоборот, понижение тонуса и расширение артериол. Если сосудодвигательный центр находится в состоянии раздражения, то к артериям идут преимущественно импульсы, повышающие их тонус и ведущие к сужению просвета артерий. Влияние центральной нервной системы на регуляцию кровяного давления обьясняет связь этой регуляции с психической сферой, имеющей большое значение в развитии Гипертонической болезни.
Артериальная гипертензия (гипертония) характеризуется повышением систолического и диастолического давления.
Она подразделяется на эссенциальную и симптоматическую гипертензию.
- Эссециальная гипертензия – первичная гипертония
- Симптоматическая – вторичная гипертония
Экзогенные факторы риска:
- Нервное перенапряжение и психическая травматизация (жизненные ситуации, связанные с длительной или часто повторяющейся тревогой, страхом, неуверенностью в своем положении и пр.);
- Нерациональное, избыточное питание, особенно мясной, жирной пищи;
- Злоупотребление солью, алкоголем, курение;
- Малоподвижный образ жизни;
Эндогенные факторы риска:
- Все эти факторы имеют решающую роль при обязательном наличии наследственногопредрасположения ( ген депонирования норадреналина);
Вспомогательные факторы: - Атеросклероз;
- Ожирение;
- Болезни почек (Хроническийпиелонефрит,Гломерулонефрит,Нефрит, Хроническая почечная недостаточность и др.);
- Эндокринные заболеваниях и нарушения обмена (тиреотоксикоз,гипотиреоз-микседема,болезнь Иценко-Кушинга, климакс и др);
- Гемодинамический фактор — количество крови, которое выделяется в 1 мин, отток крови, вязкость крови.
- Нарушения Гепато-ренальной системы,
- Нарушения Симпатико-адреналиновой системы,
Пусковое звено гипертонии – это повышение активности симпатико-адреналиновой системы под влиянием повышения прессорных и понижения депрессорных факторов.
Прессорные факторы: адреналин, норадреналин, ренин, альдостерон, эндотенин.
Депрессорные факторы: простогландины, вазокинин, вазопрессорный фактор.
Повышение активности симпатико-адреналиновой системы и нарушение гепато-ренальной системы в итоге приводит к спазму венул, увеличиваются сердечные сокращения, увеличивается минутный обьем крови, сосуды сужаются, происходит развитие ишемии почек, гибель надпочечников, повышается артериальное давление.
Классификация по ВОЗ.
Нормальное давление — 120/80
Высоко-нормально давление — 130-139/85-90
Пограничное давление — 140/90
Гипертензия 1 степени — 140-145/90-95
Гипертензия 2 степени, умеренная — 169-179/100-109
Гипертензия 3 степени, тяжелая — 180 и больше / 110 и больше.
Органы мишени.
1 стадия – отсутствие признаков повреждений органов мишени.
2 стадия – выявление одного из органов мишени (гипертрофия левого желудочка, сужение сетчатки, атеросклеротические бляшки).
3 стадия – энцефалопатия, инсульты, кровоизлияние глазного дна, отек зрительного нерва, изменение глазного дна по методу Кеса.
Типы гемодинамии.
1. Гиперкинетический тип – у молодых людей, повышение симпатико-адреналиновой системы. Повышение систолического давления, тахикардия, раздражительность, бессоница, чувство тревоги
2. Эукинетический тип – поражение одного из органов мишени. Гипертрофия левого желудочка. Бывают гипертонические кризы, приступы стенокардии.
3. Гипокинетический тип – признаки атеросклероза, смещение границ сердца, помутнение дна глаза, инсульты, инфаркты, отек легких. При вторичной гипертонии (натрийзависимая форма) — отек, повышение систолического и диастолического давления, адинамичность, апатичность, мышечная слабость, мышечные боли.
Существует 2 типа гипертензии:
1-ая форма – доброкачественная, медленнотекущая.
2-ая форма – злокачественная.
При 1-ой форме симптомы нарастают в течение 20-30 лет. Фазы ремиссии, обострения. Поддается терапии.
При 2-ой форме резко повышается и систолическое и диастолическое давление, не поддается медикаментозному лечению. Чаще бывает у молодых, при почечной гипертензии, симптоматическая гипертензия. Злокачественной гипертонии сопутствуют заболевания почек. Резкое ухудшение зрения, повышение креатинина, азотемия.
Виды гипертензивных кризов (по Кутаковскому).
1. Нейровегетативный — больной возбужден, беспокоен, тремор рук, кожа влажная, тахикардия, в конце криза — обильное мочеиспускание. Механизм гиперадренергической системы.
2. Отечный вариант — больной заторможен, сонлив, диурез снижен, отечность лица, рук, мышечная слабость, повышение систолического и диастолического давления. Чаще развивается у женщин после злоупотребления поваренной солью, жидкостью.
3. Судорожный вариант — встречается реже, характерна потеря сознания, тонические и клонические судороги. Механизм — гипертензивная энцефалопатия, отек мозга. Осложнение – кровоизлияние в мозг или субарахноидальное пространство.
Клинические симптомы.
Болезненные признаки развиваются постепенно, только в редких случаях она начинается остро, быстро прогрессируя.
Гипертоническая болезнь в своем развитии проходит ряд этапов.
1-ая стадия. Неврогенная, функциональная стадия.
На этом этапе болезнь может проходить как без особых жалоб, так и проявляться утомляемостью, раздражительностью, периодическими головными болями, сердцебиениями, иногда болями в области сердца и ощущением тяжести в затылке. Артериальное давление доходит до 150/90, 160/95, 170/100мм.рт.ст., которое легко снижается до нормы. В этой стадии подьем артериального давления легко провоцируется психо-эмоциональными и физическими нагрузками.
2-ая стадия. Склеротическая стадия.
В дальнейшем болезнь прогрессирует. Жалобы усиливаются, головные боли становятся интенсивнее, бывают ночью, рано утром, не очень интенсивные, в затылочной области. Отмечаются головокружения, чувство онемения в пальцах рук и ног, приливы крови к голове, мелькание “мушек” перед глазами, плохой сон, быстрое утомление. Повышение артериального давления становится стойким в течение длительного времени. Во всех малых артериях обнаруживаются в большей или меньшей степени явления склероза и потери эластичности, главным образом мышечного слоя. Эта стадия обычно длится несколько лет.
Больные активны, подвижны. Однако нарушение питания органов и тканей вследствие склероза малых артерий приводит в итоге к глубоким расстройствам их функций.
3-я стадия. Конечная стадия.
В этой стадии обнаруживается недостаточность сердца или почек, нарушение мозгового кровообращения. В этой стадии заболевания его клинические проявления и исход в значительной мере определяются формой Гипертонической болезни. Характерны стойкие гипертонические кризы.
При сердечной форме развивается сердечная недостаточность (одышка, сердечная астма, отеки, увеличение печени).
При мозговой форме болезнь главным образом проявляется головными болями, головокружениями, шумом в в голове, расстройствами зрения.
При гипертонических кризах появляются головные боли по типу Ликворных болей, которые усиливается при малейшем движении, появляется тошнота, рвота, ухудшение слуха. В этой стадии подьемы артериального давления могут привести к нарушению мозгового кровообращения. Есть опасность кровоизлияния в мозг (инсульт).
Почечная форма гипертонической болезни приводит к почечной недостаточности, которая проявляется симптомами уремии.
ЛЕЧЕНИЕ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ.
Немедленное лечение и медикаментозное курсовое.
Немедленное лечение — уменьшение массы тела при избыточном весе, резкое ограничение употребления соли, отказ от вредных привычек, лекарственных препаратов, способствующих подьему аретриального давления.
Медикаментозное лечение.
СОВРЕМЕННЫЕ ГИПОТЕНЗИВНЫЕ ПРЕПАРАТЫ.
Альфа-адреноблокаторы , В-блокаторы, Са-антагонисты, АПФ- ингибиторы, диуретики.
- Альфа-адреноблокаторы.
1. Празозин (пратсилол, минипресс, адверзутен) — расширяет венозное русло, уменьшает периферическое сопротивление, снижает АД, уменьшает сердечную недостаточность. Благоприятно влияет на функцию почек, почечный кровоток и клубочковая фильтрация нарастают, мало влияет на электролитный баланс, что позволяет назначать при хронической почечной недостаточности (ХПН). Обладает легким антихолестеринемическим действием. Побочное действие — постуральная гипотензивная головокружение, сонливость, сухость во рту, импотенция.
2. Доксазозин (кардура) — обладает более долгим действием, чем празозин, в остальном его действие аналогично празозину; улучшает обмен липидов, углеводов. Назначается при сахарном диабете. Назначается 1—8 мг 1 раз в день. - В- блокаторы.
Липофильные В-блокаторы — всасываются из ЖКТ. Гидрофильные В-блокаторы, выделяются почками.
В-блокаторы показаны при гипертензии гиперкинетического типа. Сочетание АГ с ИБС, сочетание АГ с тахиаритмией, у больных с гипертиреозом, мигренью, глаукомой. Не изпользуется при AV- блокаде, брадикардии, при прогрессирующей стенокардии.
1. Пропранолол (анаприлин, индерал, обзидан)
2. Надолол (коргард)
3. Окспреналол (транзикор)
4. Пиндолол (вискен)
5. Атеналол (атенол, принорм)
6. Метапролол (беталок, снесикер)
7. Бетаксолол (локрен)
8. Талинокол (корданум)
9. Карведилол (дилатренд) - Блокаторы Кальциевых Каналов. Са-антагонисты.
Обладают отрицательным инотропным действием, снижает сокращение миокарда, снижает постнагрузку , приводит тем самым к снижению общего периферического сопротивления, уменьшает реабсорбцию Na в почечных канальцах, расширяет почечные канальца, увеличивает почечный кровоток, уменьшьшает агрегацию тромбоцитов, имеет антисклеротическое действие, антиагрегатное действие.
Побочные действия — тахикардия, покраснение лица, синдром «обкрадывания» с обострением стенокардии, запоры. Они пролонгированного действия, действуют на миокард 24 часа.
1. Нифедипин (Коринфар, Кордафен )
2. Риодипин (Адалат)
3. Нифедипин ретард ( Форидон)
4. Фелодипин (Плендил)
5. Амлодипин (Норвакс, Нормодипин)
6. Верапамил (Изоптин)
7. Дилтиазем (Алтиазем)
8. Мифебрадил (Позинор). - Диуретики.
Они снижают содержание Na и воды в русле, тем самым снижается сердечный выброс, снижается отечность сосудистых стенок, снижается чувствительность к альдостерону.
1. ТИАЗИДЫ – – действуют на уровне дистальных канальцев, подавляет реабсорбцию натрия. Устранение гипернатриемии приводит уменьшению сердечного выброса, периферического сопротивления. Тиазиды применяют у больных с сохранной функцией почек, применяют их у больных с почечной недостаточностью. Гипотиазид, Инданамид (Арифон), Диазоксид.
2. ПЕТЛЕВЫЕ ДИУРЕТИКИ — действуют на уровне восходящей петли Генле, обладают мощным натрийуретическим эффектом; параллельно вывод из организма К, Мg, Са, показан при почечной недостаточности и у больных с диабетической нефропатией. Фуросемид – при гипертонических кризах, сердечной недостаточности, при тяжелой почечной недостаточности. Вызывает гипокалиемию, гипонатриемию. Урегит ( этакриновая кислота).
3. КАЛИЙСБЕРЕГАЮЩИЕ ДИУРЕТИКИ. Амилорид — повышает выделение ионов Na, Cl, уменьшает выведение К. Противопоказан при ХПН из-за угрозы гиперкалиемии. Модуретик — /Амилорид с Гидрохлортиазидом/.
Триамтерен — Увеличивает экскрецию Na, Mg, бикарбонатов, К удерживает. Диуретический и гипотензивный эффекты слабо выражены.
4. СПИРОНОЛАКТОН ( Верошпирон) — блокирует рецепторы альдостерона, повышает выделение Na, но уменьшает выделение К. Противопоказан при ХПН с гиперкалиемией. Показан при гипокалиемии, развившейся при длительном применении других диуретиков.
ОСОБЕННОСТИ ЛЕЧЕНИЯ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ
ПРИ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ (ХПН).
Комплексная терапия — ограничение поваренной соли, диуретики, гипотензивные препараты (чаще 2-3).
1. Из диуретиков наиболее эффективны Петлевые диуретики (Фуросемид, Урегит), которые повышают скорость клубочковой фильтрации (СКФ), усилив экскрецию К.
Тиазидные диуретики противопоказаны! Калийсберегающие тоже противопоказаны!
2. Рекомендуется назначить Антагонисты Са.
Их можно комбинировать с В-блокаторами, Симпатолитиками, Ингибиторами АПФ.
3. Мощные Вазодилататоры
- Диазоксид (гиперетат) – 300 мг в/в струйно, можно вводить при необходимости 2-4 дня.
- Нитропруссид натрия — 50 мг в/в капе льно в 250 мл 5% раствора глюкозы. Можно вводить 2-3 дня.
НЕОТЛОЖНАЯ ТЕРАПИЯ ГИПЕРТОНИЧЕСКОГО КРИЗА
У БОЛЬНЫХ С НЕУПРАВЛЯЕМЫМ ПОЧЕЧНЫМ ДАВЛЕНИЕМ.
1. Введение Ганглиоблокаторов — Пентамин 5% — 1,0 мл в/м, Бензогексоний 2,5% — 1,0 мл п/к
2. Симпатолитики — Клофелин 0,01 % – 1,0 мл в/м или в/в с 10-20 мл физ. раствора, медленно.
3. Антагонисты кальция — Верапамил 5-10 мг в/в струйно.