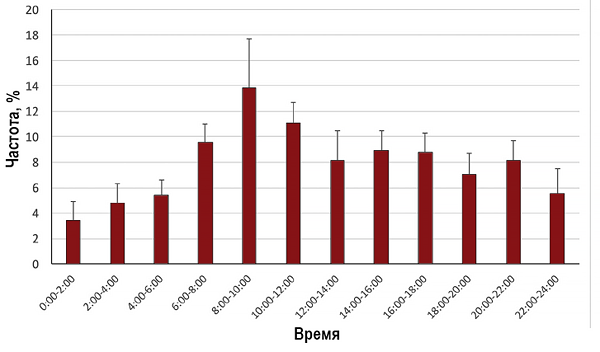
Причины и лечение атеросклероза брюшного отдела аорты
Атеросклероз брюшного отдела аорты – это образование на ее внутренней поверхности холестериновых бляшек, вследствие чего стенки утолщаются, затвердевают от оседающих солей кальция, теряют эластичность.

Аорта представляет собой самую большую артерию, разносящую кровь от сердца ко всем внутренним органам. Имеет вид изогнутой дуги:
Большая часть всех заболеваний аорты приходится на ее брюшной отдел, отвечающий за кровоснабжение нижней части органов малого таза, ног.
Кровоснабжение внутренних органов брюшной полости и нижних конечностей затрудняется, что приводит к кислородному голоданию, некрозу тканей питаемых органов. Развиваются осложнения не совместимые с жизнью.
Причины заболевания
Существует несколько теорий возникновения атеросклероза. Общепризнанной является липидная, доказывающая причину нарушений жирового, холестеринового обмена. Благоприятствуют ее развитию факторы:
- вредные привычки;
- гипертония;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- повышенный холестерин;
- стресс, депрессивное состояние;
- гормональные сбои;
- лишний вес;
- сахарный диабет;
- заболевания щитовидной железы;
- наследственная предрасположенность.
При обнаружении у себя нескольких из перечисленных проблем, нужно пройти медицинское обследование.
Симптомы болезни
На начальной стадии атеросклероз брюшного отдела диагностируется крайне редко, так как протекает бессимптомно.

Уже по мере прогрессирования появляются жалобы на:
- острую боль в районе живота;
- тошноту;
- отрыжку;
- изжогу;
- вздутие живота;
- нарушение стула;
- снижение веса.
Методы диагностики
Чтобы выявить нарушение кровотока, поставить достаточно точный диагноз, нужно провести следующие обследования:
- анализ крови на липидный комплекс, свертываемость;
- УЗИ органов брюшной полости;
- гастроскопию (ФГС);
- дуплексное сканирование брюшного отдела;
- ангиографию.
Последнее исследование «ангиографию», благодаря возможности получать полную информацию о состоянии сосудов, называют методом “золотого стандарта” – самого качественного из доступных средств диагностики заболеваний.
Периоды развития заболевания
Атеросклероз брюшной аорты может развиваться бессимптомно, никак не проявляясь. Ученые выделяют периоды развития заболевания:
- Бессимптомный или доклинический. Клинические проявления болезни отсутствуют, патология при инструментальном исследовании сосудов не выявляется. Только анализ крови с повышенным содержанием холестерина говорит о риске развития атеросклероза.
- Латентный. Склеротические бляшки на стенках сосудов уже присутствуют, заболевание прогрессирует, но клинических проявлений больной не замечает. Выявить болезнь возможно с помощью современных методов диагностики сосудов (ангиографии, допплерографии).
- Ишемический. Стенки артерий теряют эластичность, нарушается кровоснабжение внутренних органов. Проявляются признаки кислородного голодания со стороны почек, органов пищеварения. Появляются боль, вздутие живота, изжога, изменения стула, другие признаки.
- Период осложнений. Отложения атеросклеротических бляшек увеличиваются. Возможны тромбоз, эмболия. Наблюдаются закупорка брюшной аорты, отходящих от нее сосудов, патологические изменения работы почек, кишечника. Увеличивается риск аневризмы, разрыв которой грозит летальным исходом.
Чем опасен атеросклероз брюшной аорты
Больные могут принимать начальные симптомы атеросклероза за проявления гипертонической болезни, не обращаюсь к врачу. Только почувствовав пульсацию живота, боль, чувство распирания, люди решаются пройти обследование, которое констатирует развитие аневризмы.
Разрыв аневризмы
Аневризмой аорты называется ее необратимое расширение или выпячивание части стенки наружу. Опасным является быстрое прогрессирование заболевания. В среднем за год ее диаметр увеличивается на 0,5 см. Эластичность стенок артерий с прогрессированием атеросклероза уменьшается, при резком увеличении давления аорты, может произойти ее разрыв. Большой объем крови попадает в брюшину, человек умирает. Статистика говорит, что 30% таких случаев имеет летальный исход.
Почечная недостаточность
Первыми ощущают недостаток кровообращения почки. Они уменьшаются в размере, происходит замена здоровой ткани соединительной, что приводит к следующими нарушениям:
- отечность конечностей;
- редкое мочеиспускание;
- изменение состава мочи, определяемое анализами.
При возникновении холестериновой бляшки в брюшной аорте, возможен ее тромбоз. Развивается почечная недостаточность, возникающая по причине постепенного некроза тканей почки.
Инфаркт кишечника
Не менее грозное осложнение – инфаркт кишечника. Это некроз стенки кишечника, развивающийся из-за блокировки кровяного потока из аорты в брыжеечные артерии, питающие кишечник. Причиной является тромб или оторвавшаяся холестериновая бляшка.
Требует срочного хирургического лечения, так как некроз кишки осложняется перитонитом, часто (от 50 до 100% случаев) заканчивается летальным исходом.
Острая боль в животе, тошнота, рвота заставляют приступить к детальному обследованию. Своевременная диагностика добавляет шансов для положительного прогноза.
Гангрена
Продолжением висцеральных кровеносных сосудов, отходящих от аорты, являются бедренные артерии. При их непроходимости, развивается гангрена нижних конечностей, 30% случаев заканчивающаяся ампутацией.
Особенности лечения
Тактику лечения, особенно на последних стадиях атеросклероза брюшной аорты, выбирают только после полного, тщательного обследования, постановки диагноза основного и сопутствующих заболеваний, консультаций у кардиолога, сосудистого хирурга, гастроэнтеролога или других специалистов.
Операция на аорте
Операцию при атеросклерозе брюшной аорты проводят, когда без хирургического вмешательства невозможно восстановить нормальный кровоток артерий.

Различают следующие методы:
- Тромбэндартериэктомия – иссечение тромба с измененной оболочкой артерии.
- Резекция сосуда с протезированием – удаление участка поврежденного сосуда, вживление синтетического протеза или аутоартериального трансплантата.
- Постоянное обходное шунтирование – использование искусственной артерии или аутоартериального трансплантата для заместительного кровоснабжения органов вместо непроходимого.
- Боковая пластика – увеличение проходимости сосуда за счет вживления в пораженную стенку заплаты.
- Операция «переключения» артерий – перераспределение кровотока из русла с пораженными сосудами в другое русло с удовлетворительной проходимостью.
Лекарственная терапия
Считается, что для лечения атеросклероза или его последствий в 80% случаев помогает прием лекарственных препаратов. Такое лечение совмещают с диетическим питанием, лечебной физкультурой.
Препараты от повышенного холестерина:
- Статины – угнетают функцию печени по выработке холестерина. Отрицательно влияют на пищеварительную систему. Параллельно больным необходимо принимать лекарства для улучшения работы сердечно-сосудистой системы, органов пищеварения.
- ЖК-секвестранты – связывают холестерин, желчные кислоты, которые синтезируются из холестерина. Тем самым активируется расходование холестерина из организма для нормального пищеварения. Имеют противопоказания при длительном применении.
- Фибраты – способствуют расщеплению жирных структур, выведению их с желчью. Противопоказаны при болезнях печени.
- Препараты никотиновой кислоты – снимают спазмы сосудов, имеют сосудорасширяющий эффект.
Профилактика
Профилактика атеросклероза состоит из отказа от вредных привычек, перехода к здоровому образу жизни, включающий лечебную физкультуру, прогулки на свежем воздухе, а главное – диетическое питание.
Диетическое питание
Диета для больных атеросклерозом – это минимум жиров животного происхождения, разнообразие витаминов, минеральных солей, ненасыщенных жирных кислот.
Образование холестерина происходит в печени и тонком кишечнике. Помогает этому процессу высококалорийная пища с большим содержанием жиров, углеводов.
Нужно убрать из рациона: сало, жирные мясо или рыбу, сметану, творог, твердый сыр, сливки, сливочное масло, субпродукты. Вредны острые, жареные блюда, алкоголь, шоколад, кондитерские изделия, сладкие газированные напитки.
Это позволит снизить калорийность пищи до допустимых 2000-2500 калорий.
Органические кислоты содержат фрукты и овощи, нормализуют обмен веществ, тормозят превращение углеводов в жиры. Поэтому полезны капуста, помидоры, огурцы, морковь, яблоки, айва, смородина.
Избыточный холестерин выводится с желчью. Следовательно, все желчегонные продукты – помощники в борьбе с холестерином – растительные масла, мед, редьку, свеклу, другие продукты, богатые клетчаткой.
Разрушению холестерина способствуют присутствие витаминов: C, B2, B6, PP и минеральных солей: йода, магния, марганца, кобальта. Поэтому разнообразное питание должно круглый год содержать большое количество растительной пищи, богатой перечисленными веществами: овощи, фрукты, ягоды, зелень.
Яйца употреблять нужно, но умеренно (не более трех за неделю). Яйца содержат холин, понижающий уровень холестерина. Он вырабатывается из метонина, содержащегося в белке яиц, твороге.
Из молочных продуктов к постоянному употреблению пригодны нежирные творог, кефир.
Масло растительное (оливковое, кукурузное, льняное, кунжутное) полезно, но не более 1-2 столовых ложек/день.
Народные средства
В целях улучшения обмена веществ, процесса желчеотделения и кровообращения больные атеросклерозом часто используют лекарственные растения: шиповник, боярышник, подорожник, валериану, пустырник, зверобой, одуванчик. Из них готовят отвары или настойки.

Вот некоторые из них:
- На два стакана воды добавить по 1 столовой ложке плодов боярышника, черноплодной рябины, земляники – кипятить на водяной бане 15 минут. Настоять 1 час, процедить. Разделить на 3 порции, пить 3 раза/день за полчаса до еды.
- Одну столовую ложку листьев подорожника залить стаканом кипятка, настоять 10 мин. Пить небольшими глотками.
- Одну столовую ложку листьев земляники залить стаканом воды, прокипятить 10 минут, настоять 2 часа, процедить. Принимать по 1/4 стакана 3-4 раза/день.
При атеросклерозе нельзя использовать:
- спиртовые настойки, травмирующие слизистую оболочку кишечника;
- чесночные, перцовые препараты;
- грелку, горячие компрессы;
- уринотерапию.
Фитотерапия
Большее доверие при лечении травами вызывает фитотерапия под контролем врача. Растительные препараты не могут полностью заменить медикаментозное лечение, но подходят для профилактики болезни.
Из-за отсутствия побочного действия, применяются длительными курсами, устраняя проявления атеросклероза, сопутствующих заболеваний.
Многокомпонентные сборы комплексного действия: “Травы Алтая” – “Атеросклероз”, сбор трав 35, 38:
- улучшают обмен веществ:
- очищают сосуды;
- снимают спазм;
- разжижают кровь;
- повышают тонус сосудов;
- успокаивают нервную систему;
- насыщают витаминами, минеральными веществами.
Фитотерапевты, по результатам наблюдений за лечением больных, констатируют улучшение биохимических показателей крови, постепенное оздоровление, улучшение общего состояния сердечно-сосудистой системы.
Симптомы и способы лечения атеросклероза аорты брюшной полости
Атеросклероз аорты, а особенно брюшной части – очень частое заболевание сердечно-сосудистой системы. Болеют им преимущественно люди пожилого возраста, но у патологии существует тенденция к омолаживанию – все чаще ее симптомы проявляются в раннем возрасте.
Сегодня мы рассмотрим первые симптомы, которые могут указывать на атеросклероз брюшного ствола аорты, правила диагностики, профилактики и лечения.
Что такое атеросклероз брюшной аорты
Атеросклероз аорты – это поражение эндотелия главного сосуда брюшной полости. Аорта состоит из двух главных частей – грудной и брюшной.
Нижний (брюшной — БОА) отдел дает веточки, кровоснабжающие большинство внутренних органов большого и малого таза – почки, печень, петли тонкого и толстого кишечника, селезенку, кожные покровы. Поражение артерии такого калибра может повлечь за собой множественные сбои в работе различных систем организма.

Стартовым этапом в механизме развития болезни становится длительное стойкое повышение свободного холестерина в периферической крови. Особенно – его вредной фракции (ЛПНП И ЛПОНП). Вслед за этим происходит депонирование этих липопротеидов в слабых участках эндотелия. После липидного пропитывания в этих очагах возникает локальный воспалительный процесс. По его итогу, происходит образование пенистых клеток. Это – макрофаги, которые не завершили процесс фагоцитоза отложений и холестерина инфильтрировали эндотелий.
В таком очаге накапливаются крупные клетки и молекулы крови, начинает формироваться атеросклеротическая бляшка в стенках аорты. В последствие она пропитывается ионами кальция, становится плотной и обызвествленной. Такое выпячивание не только вредит самому сосуду, снижая его эластичность и тонус, но и вызывает нарушение циркуляции крови, из-за появившегося стеноза. В месте сужения могут застревать тромботические массы и другие крупные структуры периферической крови. Возникают симптомы ишемии, возрастает риск развития аневризм, инфарктов и инсультов.
Как проявляется болезнь
При прогрессии атеросклероза сосудов брюшной полости, появляются следующие местные и общие симптомы:
- Ощущение дискомфорта в абдоминальной области.
- Частый болевой синдром в области ЖКТ, особенно после приема пищи.
- Диспепсия, нарушение пищеварения и моторики – диарея и задержка стула.
- Изжога, после еды может подташнивать.
- Вокруг пупка и на левой стороне живота отмечается повышенная пульсация.
- Постепенное уменьшение веса тела.
С развитием следующих стадий атеросклероза брюшной аорты, выделяются и новые признаки. Они неспецифические и требуют более детального обследования.
- Пациенты начинают страдать от отечности на руках и ногах, особенно в утренние часы.
- Возможна отечность лица.
- Нарушенный диурез – мочеиспускание реже, затруднено. Связано это уже с осложнением – почечной недостаточностью.
На данном этапе атеросклероза, он очень ярко проявляется – как в биохимическом анализе крови, так и в анализе мочи. Однако некоторые характерные симптомы могут маскироваться под другой недуг – гипертоническую болезнь. Очень важно дифференцировать эти да заболевания и вовремя поставить правильный диагноз.
Самолечение исключено – при появлении любой из перечисленных жалоб, следует незамедлительно обратиться к профильному специалисту.
Зачастую, атеросклеротический очаг в брюшной аорте сопровождается образованием аневризмы – сосудистого выпячивания. Этот процесс чреват очень тяжелыми, порой даже летальными, осложнениями, которые, как показывает статистика, совсем не редкость. Стенки кровеносного сосуда с аневризмой истончаются, а давление в ней постоянно повышенное. Все это создает условия для возможного разрыва и массивного кровоизлияния в брюшную полость.
Причины развития патологии
Полагается, что атеросклероз брюшного отдела аорты – это патология, часто встречающаяся в основном у пожилых люди в возрасте старше 55-60 лет. Но современные исследования показывают, что это далеко не так, и атеросклероз аорты может проявиться и в молодом возрасте.
Риск возникновения этой сосудистой патологии индивидуален для каждого и зависит от наличия факторов риска, которые приводят к развитию атеросклеротического процесса.
Рассмотрим самые основные и часто встречающиеся:
- Вредные привычки – табакокурение и злоупотребление спиртными напитками.
- Гиподинамия, сидячий стиль жизни, малое количество физических и спортивных нагрузок.
- Вредное, несбалансированное питание – обилие жареного, копченого, соленого, острого.
- Частые стрессовые состояния, неправильный режим, переутомления.
- Наличие фоновых заболеваний, которые могут выступать в роли факторов, способствующих развитию атеросклероза – гипертоническая болезнь (состояние, при котором повышено артериальное систолическое давление до цифр табильно выше 140 мм рт. ст.), сахарный диабет, гипертиреоз
- Нарушения липидного и протеинового обменов веществ, вследствие чего повышается продукция холестерина в кровь.

Диагностика заболевания
Наиболее ранние признаки развития болезни – сбои в липидном балансе, которые будут видны на липидограмме. Поэтому первый и один из основных методов диагностики атеросклероза брюшной аорты – лабораторный биохимический анализ крови.
Среди инструментальных методов диагностики аортального атеросклероза, выделяют ангиографию, ультразвуковое исследование с доплерографией, дуплексное и триплексное сканирование, реоэнцефалография. Данные инструментальные методики дадут представление об уровне и качестве кровоснабжения интересующих органов и тканей. В качестве дополнительных методов исследования, используют сфигмограмму, электрокимограмму и баллистокардиограмму. Наиболее эффективны они на начальных этапах атеросклероза.
Как лечить атеросклероз брюшной аорты
Как вылечить атеросклероз брюшных сосудов? Прежде всего, терапия должна быть комплексной и всесторонней, как и при атеросклерозе любой другой локализации. Она должна включать в себя медикаментозные средства, общеклинический подход с модификацией образа жизни и питания, лечение народными средствами и при надобности, хирургическое вмешательство.
Диета при атеросклерозе состоит из большого количества свежих фруктов, рыбопродуктов низкой жирности, клетчатки. Следует ограничить жареные, копченые, острые и соленые блюда. Отдается предпочтение трем другим способам приготовления пищи – на пару, запеканию и варке. Так, продукты сохраняют полезные витамины и микроэлементы, не приобретая массу липидов животного происхождения.
Стиль жизни должен быть активным, с ежедневными физическими нагрузками. Полезными будут утренняя гимнастика, ЛФК, дозированная ходьба, массаж. Следует отказаться от вредных привычек, стараться избегать стрессовых ситуаций.

Медикаментозное лечение также подбирается индивидуально, согласно с данными лабораторных и инструментальных исследований. Наиболее популярные во врачебных назначениях препараты из групп фибратов и статинов. К первой группе препаратов – фибратам – относят Липантил 200, Гемфиброзил, Фенофибрат, Тайкор. В группу статинов входят лекарственные средства четырех поколений – от Аторвастатина, до Крестора, Ливазо, Симвастатина и Розувастатина. Последние из них обладают противовоспалительным действием, тем самым не только снижая уровень вредного холестерина, но и восстанавливая поврежденные сосуды.
Прогноз жизни и возможные осложнения
Не допустить развитие атеросклероза брюшной части аортального ствола гораздо легче, чем лечить его. Поэтому важно следить за своим питанием, избегать вредных привычек и стрессовых ситуаций, вести здоровый активный образ жизни – это самая главная профилактика. Если есть сопутствующие заболевания, входящие в список факторов риска атеросклероза, следует уделить внимание их лечению. Если придерживаться рекомендаций лечащего врача и скорректировать образ жизни — с заболеванием можно жить без особых проявлений и проблем.
Атеросклероз брюшного аортального ствола – это тяжелое заболевание с быстрыми темпами прогрессии. Однако если вовремя распознать болезнь и начать лечение, можно предотвратить ее тяжелые осложнения и проявления. При появлении первых жалоб, схожих на таковые при атеросклерозе, следует незамедлительно обратиться к лечащему доктору.
Симптомы и лечение склероза аорты
Вследствие увеличения липидов в организме появляется опасное заболевание — склероз аорты. Зачастую недуг поражает людей после 45 лет, что подтверждают исследования ученых из Якутского научного центра комплексных медицинских проблем СО РАМН. Но также встречается у молодых, которые страдают от ожирения, инфекционных болезней и частых стрессов. Лечение, которое предлагают врачи, включает лекарственные и хирургические методы. Выбор терапии зависит от стадии протекания атеросклероза.

Этиология и механизм развития
Склероз аорты сердца связан с нарушением обмена холестерина в организме.
Считается, что склеротическое нарушение поражает людей в пожилом возрасте, но также поражением страдают и молодые люди, а иногда дети. Основной причиной развития становится ожирение. Оно может быть вызвано не только перееданием, но и заболеваниями эндокринной системы. В зону риска входят люди, склонные к неправильному питанию и вредным привычкам.
К источникам патологии относят:
- гипертония;
- подагра;
- инфекционные болезни (туберкулез, сифилис);
- стрессы;
- отсутствие физическое активности;
- наследственная предрасположенность.
 Склеротические бляшки способствуют утончению сосудов, что со временем приводит к их разрыву.
Склеротические бляшки способствуют утончению сосудов, что со временем приводит к их разрыву.
В начале развития заболевания в организме нарушается выработка липидов, что способствует развитию гиперхолестеринемии. Изменения числа липидов, накопления соединительных тканей и кальция на стенках сосудов приводят к тому, что появляются склеротические бляшки. Они мешают оттоку крови в аорте и вызывают нарушения работы сердца. Склерозирование стенок сосудов приводит к их утоньшению, что ведет к разрыву. Вследствие развития болезни возникает кислородное голодание.
Симптомы склероза
Признаки зависят от расположения поражения отдела аорты. Примеры приведены в таблице:
| Расположение | Характеристика |
| Склероз дуги аорты | Человек ощущает спазмы в области груди или одышку |
| Появляется жжение в области сердца, патология сопровождается и другими симптомами сердечной недостаточности | |
| Склероз брюшной аорты | Вздутие и увеличение живота |
| После приема пищи появляются спазмы, понос или запор | |
| Склероз грудной аорты | Частые мигрени, головокружение и судороги, пациенты жалуются на онемение головы и высокое давление |
| Утолщение корня и восходящего сегмента аорты | |
| Склероз аорты легких | Жжение в груди |
| Ухудшение голосовых данных и дыхания |
 Нарушение кровообращение сопровождается такими симптомами, как потеря сознания и переменчивость настроения.
Нарушение кровообращение сопровождается такими симптомами, как потеря сознания и переменчивость настроения.
Симптомы также включают:
- обморок;
- изменение голоса;
- полоски возле зрачков;
- отеки;
- ухудшение эмоционального фона.
Вернуться к оглавлению
Как диагностируют?
Склероз стенок аорты часто выявляют на последней стадии, когда его сложнее вылечить. С помощью ежегодной электрокаридографии фиксируют изменения сосудов и нарушения работы сердца, а. При осмотре кардиолог обязательно отмечает жалобы пациента и проводит пальпацию. Для постановки более точного диагноза проводят такие исследования, чтобы выявить проблемы с циркуляцией крови:
- электрокардиография (ЭКГ);
- рентгенография;
- реоэнцефалография;
- ангиография.
Вернуться к оглавлению
Лечение склероза
На более ранних этапах врачи проводят медикаментозная терапия заболевания. Если склероз аорты находится в запущенной форме, то практикуют хирургическое вмешательство. Для поддержания здоровья можно использовать народные средства. Врачи рекомендуют придерживать диеты для уменьшения холестерина. Кроме этого, необходимо соблюдать правильный образ жизни и увеличить активность.
Медикаменты
Такой метод направлен на стабилизирования обмена холестерина. Все препараты назначаются строго под контролем врача. Курс помогает постоянно поддерживать здоровье больного, это означает, что препараты придется принимать пожизненно. Большая часть лекарств не рекомендуется использоваться во время беременности. Для восстановления давления назначают гипотензивные лекарства. Для укрепления применяют витамины С, В. Против атерослкероза принимают такие препараты:
| Лекарство | Примеры |
| Фибраты | «Ципрофибрат» |
| «Фенофибрат» | |
| Статины | «Розувастатин» |
| «Симвастатин» | |
| Гиполипедемические средства | «Пробуркол» |
| «Ангионорм» | |
| Секвестры | «Колестипол» |
| «Колестирамин» |
Вернуться к оглавлению
Хирургическое вмешательство
Если аорта склерозирована и заболевание находится на позднем этапе, чтобы предотвратить развитие осложнений, проводят операцию. Для этого участок аорты, в котором находится атеросклеротическая бляшка, удаляют. Вместо него устанавливают протез. Такой способ помогает сохранить проток крови и избежать разрыва сосудов, ишемии и других нарушений при таком заболевании.
Народные методы
Такие средства не используются как самостоятельное лечение. Традиционными методами склерозированная аорта лечится под строгим наблюдением врача. Так для остановки развития атеросклероза делают смесь из чеснока и сока лимона. Продукт мелко режут и заливают 500 миллилитрами воды. Пить надо перед завтраком. Другое эффективное средство — настойка из шиповника. Ягоды заливают водой и пьют в течение 14 дней по 20 капель. Против болезни помогает бороться сок из боярышника. Другое средство — хрен и сметана. Ингредиенты смешивают в кашицу и принимают перед едой.
Осложнения
Без терапии изменения уровня липидов приводит к тяжелым последствиям, которые опасны для жизни пациента. При накапливании бляшек происходит тромбоз аорты. Это способствует появлению голодания, инсульту или инфаркту миокарды. Другое последствие болезни: почечная недостаточность. У больных, которые не занимаются терапией, есть риск разлитого перитонита. Значит патологию нужно вовремя выявить и оказать лечение.
Профилактика
Основной способ предотвратить развитие болезни — соблюдение правильного образа жизни. Кардиологи советуют умеренную физическую активность, правильно низкокалорийное питание и прогулки на свежем воздухе. Желательно стараться избегать стрессов на работе и в учебе. Обязательно следует исключить весь алкоголь и сигареты. Ежедневный рацион должен включать больше свежих овощей и фруктов. Надо стараться употреблять меньше соли, мучного, жирных сортов рыбы и мяса.
Способы лечения атеросклероза брюшной аорты и причины заболевания
Малоподвижный образ жизни вкупе с неправильным питанием приводит к заболеваниям различных органов. Особенно сильно страдает организм человека от употребления продуктов, богатых холестерином, т.к. из-за них развивается атеросклероз брюшной аорты — что это такое и как справиться с недугом, вы узнаете, прочитав эту статью.
Атеросклероз брюшной аорты — что это?
Недуг характеризуется нарушением липидного обмена, что приводит к отложению на стенках сосудов бляшек холестерина. Спустя время они кальцинируются, закупоривают просвет и приводят к ухудшению тока крови. Атеросклероз брюшной аорты характеризуется уменьшением эластичности сосудистых стенок.
холестерина. Спустя время они кальцинируются, закупоривают просвет и приводят к ухудшению тока крови. Атеросклероз брюшной аорты характеризуется уменьшением эластичности сосудистых стенок.
Аорта – самый крупный сосуд в человеческом организме, разделенные на 2 части: грудную и брюшную. Диаметр сосуда очень большой, поэтому атеросклероз брюшного отдела аорты диагностируют в 95% случаев у пожилых пациентов.
Закупорка сосудов сопровождается ишемией, что позволяет во время проведения диагностики выявить признаки недуга.
Причины заболевания
Появляются кальцинированные атеросклеротические бляшки брюшного отдела аорты из-за проблем с жировым обменом. Вместо липопротеидов высокой плотности кровь заполняют вещества низкой плотности. Это становится главной причиной появления бляшек на стенках сосудов. Как только просвет аорты перекрывается на 70%, развивается ишемическая болезнь сердца.
К основным причинам появления атеросклероз сосудов брюшной полости относят:
- Генетическую предрасположенность;
- Отсутствие физических нагрузок;

- Болезни эндокринной системы;
- Ожирение;
- Инфекционные заболевания;
- Наличие вредных привычек;
- Чрезмерное употребление жирной пищи;
- Хроническое нервное перенапряжение.
Любая из перечисленных может спровоцировать сильное нарушение обмена жиров, что это к атеросклерозу брюшного отдела аорты приведет. Если сосуд будет перекрыт полностью, органы начнут отмирать, а больной умрёт.
Классификация заболевания
Существует 3 способа классификации атеросклероза аорты брюшной полости. Первая система основана на особенностях клинической картины недуга и определяется степенью ишемических расстройств.
Различают следующие разновидности нарушения проходимости сосудов:
- Низкая окклюзия. Наблюдается бифуркация брюшной аорты.
- Средняя окклюзия. У пациентов диагностируют закупорку аорты на проксимальном уровне.
- Высокая окклюзия. Нарушается проходимость сосуда ниже местоположения почечных артерий.

При диагностике атеросклероза брюшного отдела аорты и подвздошных артерий в больницах врачи чаще всего используют классификацию Фонтейна, где выделяют 4 стадии течения заболевания:
- Доклиническая стадия. Болезнь себя не проявляет, инструментальное исследование не даёт положительных результатов. В организме содержится нормальное количество липидов. При химическом исследовании крови можно выявить повышение численности беталипопротеидов и гиперхолестеринемию, что подтверждает предрасположенность пациента к развитию атеросклероза. Рекомендуется предпринимать профилактические меры.
- Латентная стадия. Установить изменения в артерии и её физическом состоянии можно с помощью инструментального исследования. Если на фоне проблем с гемодинамическими функциями установлено нарушение жирового обмена, то больному диагностируют атеросклероз.
- Стадия неспецифических клинических проявлений. У пациента проявляются ишемические расстройства органов, боли в состоянии покоя и во время сна. Выявить эту стадию недуга можно с помощью инструментального обследования.
- Развитие хронической артериальной окклюзии и трофических расстройств. Наблюдается ишемия сосуда и прилежащих органов в месте поражения бляшками. У пациентов диагностируют фиброзные изменения в тканях.
Осложнения недуга
Примерно 95% пациентов не знают, какие осложнения возникают при атеросклерозе брюшной аорты, если своевременно его не диагностировать.
своевременно его не диагностировать.
При сильной закупорке сосуда развивается воспаление органов брюшной полости. Состояние пациента резко ухудшается, интенсивность болей растёт.
Если отложить госпитализацию, то может развиться гангрена нижних конечностей, что приведёт к летальному исходу. К наименее опасным для жизни человека осложнениям относят инсульты, почечную недостаточность и ишемию почек.
Симптомы заболевания
В 95% случаев недуг проявляет себя умеренной и сильной болью. Она может локализироваться в разных отделах брюшной полости.
Также симптомы атеросклероза брюшной аорты включают:
- Боль во время приёмов пищи, связанная с недостаточностью кровообращения;
- Проблемы с работой кишечника;
- Уменьшение массы тела.
Установить симптомы атеросклероза брюшной аорты и лечение получить можно только в больнице. Не рекомендуется заниматься самодиагностикой и пытаться избавиться от проявлений заболевания с помощью обезболивающих и стимулирующих работу ЖКТ препаратов, т.к. это затруднит диагностику непроходимости сосудов.
Нестенозирующий атеросклероз брюшного отдела аорты характеризуется изменением сосудистой стенки. Традиционная при обычной форме заболевания боль не проявляется. Вместо неё пациент испытывает слабость и онемение в конечностях, шум в ушах. Учащаются головокружения. У ряда пациентов заболевание проявляется уменьшением скорости кровотока без физических проявлений.
Диагностика заболевания
Прежде чем начать лечение атеросклероза брюшного отдела аорты, необходимо установить его наличие. Из-за выраженных проблем с ЖКТ пациента направляют к гастроэнтерологу. В 70% случаев специалист не находит проблемы, а больного отправляют на разноплановое исследование.
Для выявления нарушения кровотока брюшных органов, проводят:
- УЗИ;

- Гастроскопию (ФГС);
- Анализ липидного спектра крови;
- Аортоангиографию;
- Обследование степени свертываемости крови;
- Дуплексное сканирование брюшного отдела аорты.
Последний способ позволяет выявить атеросклероз брюшной полости на ранней стадии. Ещё одним эффективным способом диагностики является ангиография. Эти методики позволяют врачу подтвердить диагноз.
Пациенты пожилого возраста редко понимают, как это опасно – атеросклероз аорты брюшной полости и почему нужно приступать к его оперативному лечению. Они поступают в больницу на последних стадиях заболевания, когда организму нанесен значительный вред. Регулярное прохождение медосмотров поможет избежать таких ситуаций и выявить недуг в начале развития.
Способы лечения заболевания

Лечение атеросклероза брюшной аорты носит комплексный характер. Врач берёт в расчет состояние пациента, его возраст, выраженность симптомов и степень прогрессирования болезни. Самостоятельно проводить лечение народными средствами атеросклероза брюшного отдела аорты не рекомендуется, т.к. они могут привести к аллергии.
Медикаментозная терапия проводится следующими препаратами:
- Статинами, уменьшающими естественную выработку холестерина;

- Дезаргентами, разжижающими кровь;
- Витаминами группы B, оказывающими антиоксидантное влияние на организм;
- Фибратами, уменьшающими выработку липидов;
- Антагонистами кальция, расширяющими сосудами.
Диета при атеросклерозе брюшной аорты подразумевает полное исключение жирной пищи на время обострения недуга. После того, как в состоянии пациента проявятся улучшения, можно будет ввести животные жиры в рацион.
Пациентам рекомендуется привести в порядок массу тела, выполнять каждый день гимнастику. Также в борьбе с атеросклерозом помогут длительные пешие прогулки.
Для профилактики недуга рекомендуется есть больше чеснока, принимать настойку боярышника, ягоды рябины. При наследственной склонности к закупорке сосудов следует раз в год сдавать кровь на определение липидного спектра и следить за лишним весом.
Узнав, что это — атеросклероз аорты брюшной полости и как лечить недуг, любой пациент сможет вести полноценный образ жизни.
Что такое атеросклероз аорты брюшной полости: его признаки, последствия и методы лечения
 Атеросклероз – очень опасное заболевание, оно влечет за собой тяжелые последствия, одно из которых – ишемия органов брюшной полости в результате закупорки брюшной аорты. Состояние мгновенно вызывает летальный исход, поэтому очень важно диагностировать его на ранних стадиях и проводить полноценный курс лечения.
Атеросклероз – очень опасное заболевание, оно влечет за собой тяжелые последствия, одно из которых – ишемия органов брюшной полости в результате закупорки брюшной аорты. Состояние мгновенно вызывает летальный исход, поэтому очень важно диагностировать его на ранних стадиях и проводить полноценный курс лечения.
В статье будут подробно рассмотрены основные проявления атеросклероза брюшного отдела аорты и методы его терапии.
Атеросклероз брюшной аорты: что это такое?
Аорта представляет собой самый крупный сосуд тела человека. Через него проходит кровь к органам грудного отдела и брюшины. Аорта имеет два соответствующих разветвления: брюшное и грудное. Нас интересует первая из ее ветвей.
Если у человека нарушен липидный баланс и «плохой» холестерин (ЛПНП) избыточно циркулирует в крови, он начинает оседать на стенках сосудов в виде атеросклеротических бляшек . Если бляшки покрывают изнутри брюшное разветвление аорты, то речь идет об атеросклерозе брюшной аорты и подвздошных артерий.

При повышенном уровне, холестерин накапливается на стенках сосудов и со временем закупоривает их.
Заболевание формируется очень медленно, так как просвет в брюшной аорте широкий. Перекрыть его могут лишь бляшки колоссальных размеров. Болезнь диагностируется исключительно в пожилом возрасте – после 50 лет. Бляшки постепенно наслаиваются и увеличиваются в размерах, пока не нарушат полноценное кровоснабжение органов брюшины. Если просвет будет полностью закупорен – наступит смертельный исход.
Причины развития
Атеросклероз развивается в результате первоначального нарушения липидного баланса, когда «плохой» холестерин (атерогенные фракции – те, которые формирует холестериновые бляшки) повышается, а «хороший» холестерин (удаляющий избыток жиров из крови) снижается. Такое состояние развивается в результате следующих факторов:
- злоупотребление жирными и жареными продуктами питания;
- злоупотребление спиртными напитками и курением;

Гиперхолестеринемия – устойчивое повышение уровня холестерина в крови.
Под влиянием этих факторов холестериновые бляшки в брюшной аорте растут и в конце концов проявляются первые симптомы атеросклероза указанной области.
Симптомы и характерные признаки
Основные признаки болезни – это боли в брюшной полости. Они возникают у 95% больных. Точная локализация болей не установлена, они могут быть «плавающие», проявляться спонтанно в разных отделах брюшной полости, особенно ярко боль ощущается после еды.
Вторично возникают проблемы с кишечником, нарушение полноценного кровоснабжения ведет к коликам, запорам, метеоризму, постоянным спастическим болям в животе. Нарушается всасывание питательных веществ в тонком кишечнике, организм истощается, проявляются первые симптомы авитаминоза:
- ломкость ногтей и волос;
- шелушение кожи;
- тусклость волос;
- состояние дистрофии организма;
- резкое снижение веса.
Состояние авитаминоза влечет за собой нарушения в работе иммунитета, больной становится восприимчивым к инфекциям, простудным заболеваниям и аллергическим реакциям. Человек ослабевает в целом, снижается работоспособность, проявлена перманентная усталость и сонливость.
Согласно классификации Фонтейна у атеросклероза брюшной аорты существует несколько клинических стадий течения болезни. У каждой есть свои особенности и симптомы.
Специфика каждой из стадий

Постепенное накопление холестерина на стенках сосудов и развитие атеросклероза.
- Доклиническая. Симптоматика атеросклероза не проявляется, неприятные ощущения отсутствуют полностью, любые исследования не дают положительных результатов. На биохимическом анализе крови холестерин повышен незначительно. По результатам анализов можно сделать заключение о предрасположенности больного атеросклерозу, но не о наличии заболевания.
- Латентная. С помощью инструментальных способов обследования (УЗИ, компьютерная томография) можно выявить патологические образования на стенках аорты. Но на основании данных этих исследований диагноз не ставится, нужно провести дополнительные лабораторные тесты на уровень различных фракций холестерина в крови. Если присутствуют отклонения на липидограмме, то ставится окончательный диагноз – атеросклероз.
- Неспецифические клинические проявления. По органам брюшной полости активно распространяется ишемический процесс. Появляются сильные боли, преимущественно ночные, больной мучается запорами и газообразованием. Диагноз легко ставится на основании данных УЗИ или КТ.
- Стадия трофических расстройств. Возникают локальные очаги отмирания органов. Больному грозит летальный исход.
Осложнения и последствия при отсутствии лечения
Если заболевание не лечить, то атеросклеротические бляшки разрастаются и полностью перекрывают просвет брюшной аорты. Интенсивность развития осложнения зависит от степени перекрытия кровеносного сосуда. Чем меньше крови поступает к органам брюшины, тем тяжелее им работать, ведь они не получают достаточного количества кислорода и питательных веществ. Развивается кислородное голодание. Органы начинают постепенно «отказывать».
Все начинается с почек и кишечника. Проявляются симптомы почечной недостаточности хронической или острой формы. На кишечнике образуются очаги некроза (отмирания клеток), нарушается его сократительная способность, развиваются запоры и метеоризм. Кроме того, все эти состояния сопровождаются сильными болями.
При отсутствии лечения, ткани кишечника и почек полностью отмирают, чтобы спасти жизнь человека требуется срочная операция по очистке аорты от холестериновых отложений и удалению очагов некроза в кишечнике.
Другими опасными последствиями болезни будут инсульт и гангрена нижних конечностей. Она развивается также в результате плохого кровоснабжения ног.
Диагностика
Для того чтобы начать лечение болезни, ее нужно диагностировать. Симптомы желудочно-кишечных расстройств приводят больного к гастроэнтерологу, он назначает разноплановые исследования, так как диагностика атеросклероза брюшной аорты всегда затруднительна.

Расшифровка снимка УЗИ, на котором видны признаки атеросклероза брюшной аорты.
Используют следующие методы диагностики:
- УЗИ брюшной полости;
- ФГС и ГДС (гастродуоденоскопию);
- биохимический анализ крови (интересует липидный спектр);
- тесты на свертываемость крови;
- КТ (компьютерная томография).
Существует еще один относительно новый метод – дуплексное сканирование брюшной аорты, он позволяет диагностировать болезнь на ранних этапах развития и своевременно начать лечение.
Но для этого необходимо внимательно относиться к своему здоровью и при недомогании обращаться к врачу.
Лечение атеросклероза брюшного отдела аорты и подвздошных артерий
Своевременно обнаруженное заболевание вполне возможно излечить без хирургического вмешательства. Лечение атеросклероза брюшной аорты без операции включает в себя несколько этапов. Начинается оно с коррекции питания. Этот этап самый важный, так как ни один медикамент не будет эффективен, если больной продолжит употреблять в пищу большое количество жирных и жареных продуктов.
Принципы питания и диета

Полезные и вредные жиры.
Больной атеросклерозом должен полностью исключить из рациона жиры животного происхождения. Они содержатся в следующих продуктах:
- жирное мясо;
- сало;
- копченые продукты;
- яйца;
- майонез;
- жиры молочных продуктов;
- мясные бульоны;
- колбаса;
- сыр.
Около 20% холестерина поступает с пищей. Если человек исключает его из рациона, то организм начинает расходовать избыточные жиры из кровотока, растворять существующие бляшки в сосудах.
Заменять животные жиры нужно растительными. Это такие же жировые молекулы, но атомы в них связаны особыми видами связей. Растительные жиры обладают обратными свойствами, они содержат вещество омега-3, которое растворяет холестериновые бляшки в сосудах. Но при этом растительные жиры полностью заменяют холестерин животного происхождения, они точно также участвуют во всех жизненно-важных процессах и дают энергию.
Растительные жиры содержатся в:
- маслах: ореховое, льняное, кунжутное, оливковое;
- орехах;
- авокадо;
- крупах.
Эти продукты желательно употреблять ежедневно. Отдельного внимания заслуживает рыба. В жирных сортах содержится большое количество омега-3. Больным атеросклерозом рыбные блюда нужно употреблять минимум 3-4 раза в неделю. Предпочтение отдавайте жирным сортам: сельди, скумбрии, лососю, форели, семге.

От молочных продуктов полностью отказываться не обязательно, достаточно просто контролировать жирность блюд. Выбирайте обезжиренные продукты, а молоко можно заменить растительным: соевым, миндальным, конопляным.
Откажитесь от малоподвижного образа жизни, каждый день делайте упражнения и прогуливайтесь на свежем воздухе. При данном заболевании хороший кровоток очень важен.
Лекарственные препараты
Лекарственная терапия осуществляется по следующим направлениям:
- устранение желудочно-кишечных симптомов, боли;
- снижение уровня холестерина в крови.
Для устранения симптомов используются следующие препараты:
- Обезболивающие. Применяются спазмолитики и анальгетики. К спазмолитическим средствам относятся: «Тримедат», «Дюспаталин», «Но-шпа», препараты снимают спазм гладкой мускулатуры кишечника, устраняют запор, боль и газообразование. К собственно анальгетикам относятся: «Анальгин», «Кетопрофен», «Кеторол». Эти лекарства снимают боль, но не устраняют ее причину.
- Наркотические средства. На поздних стадиях болезни, когда прогрессирует ишемия органов брюшной полости, простые анальгетики не эффективны. Для обезболивания врачи назначают пациентам наркотические препараты.
Для снижения холестерина применяют следующие группы средств:
 Статины . Самые популярные препараты от повышенного холестерина. Они высокоэффективны и хорошо переносятся больными. Наименования лучших лекарств: «Аторвастатин», «Розувастатин», « Аторис », «Розарт». Таблетки принимаются один раз в сутки длительное время. Максимальный эффект достигается через месяц после начала применения.
Статины . Самые популярные препараты от повышенного холестерина. Они высокоэффективны и хорошо переносятся больными. Наименования лучших лекарств: «Аторвастатин», «Розувастатин», « Аторис », «Розарт». Таблетки принимаются один раз в сутки длительное время. Максимальный эффект достигается через месяц после начала применения.- Фибраты . Производные фиброевой кислоты. Оказывают влияние на процесс образования в печени «плохого» холестерина, менее эффективны по сравнению со статинами, применяются в комплексной терапии атероскероза. «Клофибрат», « Фенофибрат ».
- Секвистранты желчных кислот. Эти препараты связывают желчные кислоты и активно выводят их из организма. Печень потребляет большое количество холестерина из крови для восполнения запасов. К этим лекарствам относится «Холестирамин» и «Колестипол».
Можно ли лечить заболевание народными средствами?
Рецепты народной медицины используются в качестве вспомогательных методов лечения, они усиливают эффект основной терапии, но не вылечивают заболевание самостоятельно.
Самые эффективные из народных средств лечения атеросклероза:
- льняное семя . Продукт измельчается на кофемолке и употребляется ежедневно по 1 ст.л. перед едой. Измельченный лен можно заливать горячей водой. Он размягчается, а образующийся кисель оказывает благоприятное влияние на желудок и кишечник;
- оливковое масло. Прием лекарства начинают с 1 ч.л. 3 раза в день до еды, постепенно дозу повышают до одного стакана. Средство употребляется в течение трех недель и обладает высокой эффективностью.
Можно ли полностью вылечить патологию, сколько длится терапия?
Нормализовать уровень холестерина в крови можно, если начать лечить болезнь на ранних стадиях. Это может занять от 5-6 месяцев до 2-3 лет. Если атеросклероз запущен, то можно лишь облегчить состояние больного и препятствовать дальнейшему ухудшению болезни.
При атеросклерозе висцеральных ветвей брюшной аорты самое главное – это не допустить некроз внутренних органов. Процесс может стать необратимым, вплоть до летального исхода.
К какому врачу обращаться?

Если у вас есть подозрение на повышенный холестерин , периодически возникают боли в брюшной полости и характерные симптомы болезни, обратитесь к терапевту. Первое, что он сделает – это назначит вам проведение биохимического анализа крови . На нем выясняется уровень холестерина в крови и делается предположение о наличии атеросклероза.
Заключение
Атеросклероз брюшной аорты – это тяжелое заболевание с опасными последствиями. Если у вас официально подтвержден повышенный уровень холестерина в крови, то внимательно относитесь к проявлениям желудочно-кишечных симптомов. При малейшем подозрении на присутствие болезни, обращайтесь к врачу и проходите все доступные методы обследования. На первых стадиях атеросклероз не опасен и вполне поддается лечению.
Атеросклероз брюшной аорты: способы диагностики и лечения
Атеросклероз – заболевание, поражающее крупные артерии, что способствует нарушению кровообращения в органах. Атеросклероз брюшной аорты возникает при поражении крупнейшего сосуда организма человека холестериновыми бляшками. Заболевание, локализованное в аорте, опасно постепенным нарастанием симптомов, которые могут привести к смертельному исходу.
Классификация заболевания
Атеросклероз брюшного отдела аорты классифицируется по течению заболевания:
- Стадия компенсации. Бессимптомная форма не вызывает никаких ощущений развития болезни, возникает при незначительном закрытии холестериновой бляшкой аорты. Микросимптоматический вариант стадии проявляется только при функциональной перегрузке органов пищеварения (переедание, употребление алкогольных напитков), специфических признаков нет.
- Стадия субкомпенсации. Симптомы этой стадии возникают вследствие нарушения кровообращения в органах брюшной полости и проявляются при пищеварении без функциональной перегрузки.
- Стадия декомпенсации. Симптомы болезни возникают в покое независимо от употребления пищи.
- Стадия некротических изменений. Происходит гангрена органов брюшной полости.
Триада абдоминального ишемического синдрома

Симптомы атеросклероза сосудов брюшной полости проявляются при поражении аорты и трёх её ветвей: брюшного ствола, верхней и нижней брыжевых артерий. В медицинской практике редко встречается изолированное поражение сосуда.
Абдоминальный ишемический синдром, возникающий при атеросклерозе брюшной аорты, проявляется характерной триадой симптомов:
- Боль в животе.
- Нарушение моторики кишечника, секреции железистыми клетками ЖКТ соляной кислоты, желудочного и поджелудочного соков, желчи, а также всасывания компонентов употребленной пищи и воды.
- Нарастающая потеря массы тела, даже при достаточном питании.
Характер симптомов при атеросклерозе брюшной аорты

Болевые ощущения в животе возникают через 10 минут после употребления пищи, длятся несколько часов. Человек с атеросклерозом сосудов питающих кровью органы брюшной полости чувствует интенсивные спазмы или колики по всему животу. Боль настолько сильная, что заставляет людей переставать употреблять пищу в привычных объемах.
Нарушение моторики, секреции и всасывания в пищеварительном тракте проявляется запорами, которые сменяются появлением зловонных жидких каловых масс. В кале можно обнаружить части непереваренной пищи и кровь. Изменения связаны с нарушением нервной регуляции пищеварительного тракта, сопровождающейся острой непроходимостью из-за спазма или паралича кишечника. На последних стадиях возникают некротические изменения в органах пищеварения. Гангрена кишечника развивается быстро и приводит к воспалению всей брюшной полости.
Потеря массы тела происходит из-за страха очередного приступа боли, связанного с употреблением пищи. Расстройства моторики кишечника приводит к постоянной рвоте, диарее. Появляются нарушения метаболизма белков, жиров, углеводов и минеральных веществ.
Классификация клинических форм заболевания
Симптомы атеросклероза брюшного отдела аорты можно разделить по вариантам клинического развития болезни:
- Брюшная форма. При поражении ветвей брюшной артерии отходящей от аорты ишемии подвергаются печень, поджелудочная железа, часть двенадцатиперстной кишки. Боль, возникающая при нарушении кровообращения в этих органах, ведёт к появлению боли в верхней части живота по центру, в подреберьях, иногда носит опоясывающий характер.
- Дисфунция тонкой кишки. Нарушение моторики является ведущим симптомом для этой формы. Возникает кишечная непроходимость, метеоризм, кровотечение, образуются язвы. Длительная ишемия тонкой кишки приводит к гангрене и перитониту.
- Дисфункция толстой кишки. Характерно вздутие живота, появление язв на слизистых и кровотечения из прямой кишки. Гангрена этого участка опасна массивным выходом микроорганизмов обитающих в кишечнике в брюшную полость.
Диагностика и контроль лечения препаратами
Для диагностики атеросклероза в брюшном отделе аорты используются рентгенологические и ультразвуковые методы исследований. Допплеросонография позволяет оценить проходимость и состояние сосудов, скорость кровотока по ним. Рентгенологический метод в виде мезентерикографии или аортографии более старый метод, но не менее эффективный, активно используется хирургами при планировании операции по восстановлению кровообращения.
В качестве дополнительных методов диагностики используют липидограмму. Это биохимический анализ крови позволяющий оценить степень нарушения обмена холестерина и липидов, метод отлично подходит для контроля эффективности проводимой лекарственной терапии.
Диагностические центры
Общие принципы терапевтического лечения атеросклероза брюшной аорты и диета
Лечение атеросклероза брюшного отдела аорты требует комбинированного подхода. Терапевтический метод используется при незначительной степени стеноза артерии. Группы препаратов использующихся для лечения:
- Статины угнетают фермент способствующий образованию холестерина и липидов низкой плотности. Препараты восстанавливают обмен веществ и уменьшают имеющиеся бляшки.
- Фибраты активируют фермент, растворяющий атерогенные липиды, и выводят их из плазмы крови. Препарат увеличивает фракции липопротеидов высокой плотности, являющихся безопасными для организма человека.
- Секвестранты желчных кислот. Уменьшается всасывание жирных кислот и холестерина, стимулирует образование желчных кислот из холестерина. Эти процессы приводят к снижению компонентов способствующих атеросклерозу сосудов.
- Антиагреганты. Улучшают свойства крови и не дают тромбам организоваться на поверхности холестериновых бляшек. Не влияют на обмен липопротеидов, но необходимы для включения в схему лечения.
Для успешного лечения препаратами с гиполипидемическими свойствами назначается диета, снижающая поступление экзогенного холестерина. Не рекомендуется употреблять жареное и жирное мясо, кондитерские изделия, соль и фастфуд. Питаться следует растительной пищей и обезжиренными молочными продуктами.
Хирургические методы восстановления аорты

Хирургический подход лечения атеросклероза брюшной аорты используется при значительном нарушении кровотока в органах пищеварения, а также при осложнённом течении болезни. Лучшим способом является эндартерэктомия, в ходе которой удаляется поражённая внутренняя оболочка сосуда, поражённая атеросклерозом. Также используется реконструкция артерии путём использования аллопротеза или аорто-висцеральное шунтирование. В случае невозможности проведения реконструктивных операций используют декомпрессонный метод с рассечением связок, сдавливающих брюшной отдел аорты, и десоляризация, которая предусматривает удаление симпатических нервных сплетений сужающих просвет сосуда.
Атеросклероз сосудов брюшной полости – угрожающее жизни состояние, требующее усилий многих специалистов. Участвуйте в обсуждении проблемы, оставляйте ваши комментарии и делитесь советами.