Все о разрыве аорты: причины, симптомы и шансы выжить
Дата публикации статьи: 01.06.2018
Дата обновления статьи: 4.09.2018
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
Самый крупный сосуд в теле человека — аорта. Она обеспечивает транспортировку крови по всему организму и является центральным и наиважнейшим сосудом, от которого, словно ветви от ствола дерева, отходят более мелкие.
Аортальные проблемы часто серьезны настолько, что больному грозит быстрая смерть, если не позаботиться о его скорейшем спасении.
Одной из таких проблем является разрыв аорты — разрушение стенки сосуда, возникающее вследствие скопления крови в мешке аневризмы, или травмы грудной клетки.
Это тяжелое состояние, которое в большинстве случаев приводит к моментальной смерти человека вследствие большой кровопотери и шока.
Как устроена аорта и что такое аневризма?

Аорта из-за своего размера была разделена на несколько условных отделов:
- Восходящий отдел аорты – начинается от левого желудочка сердца.
- Дуга, откуда выходят ветви, питающие грудную клетку, руки и голову.
- Грудной отдел аорты, продолжающийся до диафрагмы (еще называется нисходящим отделом).
- Брюшная часть, длящаяся ниже диафрагмы, проходит через отверстие в ней в брюшную полость.
Само строение этого сосуда включает:
- Внутреннюю полость, по которой и происходит ток крови.
- Внутреннюю стенку из плотных плоских клеток, обеспечивающих беспрепятственное прохождение крови.
- Среднюю стенку, состоящую из соединительной и небольшого количества гладкомышечной ткани, прочную и эластичную, позволяющую крови двигаться по внутренней полости в нормальном режиме.
- Внешнюю стенку, состоящую из фиброзной ткани, позволяющую фиксировать положение всего сосуда в пространстве и сохранять его целостность.
Повреждения могут возникнуть на любой «глубине» аорты и в любом отделе, и чаще всего принимают форму аневризмы.

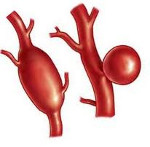
Аневризма — патологическое изменение стенок сосуда, при котором происходит их расширение вследствие воспаления, атеросклероза или механического повреждения.
Кровь скапливается в этом своеобразном мешке, зона поражения разрастается, пока стенки сосудов не перестают выдерживать нагрузку.
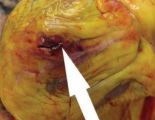
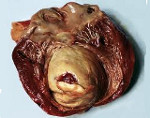
После этого происходит разрыв аорты — кровь свободно выплескивается наружу, кровоток быстро ухудшается или прерывается вовсе, возникают необратимые внутренние повреждения из-за кровотечения.
Почему может произойти разрыв?
Причинами, побуждающими артерию разрастаться и разрываться, бывают:
- В пожилом возрасте – ухудшение эластичности сосудов.
- Отмирание тканей в стенках сосудов вследствие инфекций или ухудшения работы иммунной системы.
- Врожденная патология сужения сосуда – коарктация.
- Атеросклероз.
- Недоразвитость соединительных тканей, вызванная генетической предрасположенностью – синдром Марфана.
- Гипоплазия.
- Аневризма.
- Опухолевое поражение стенки аорты, в том числе опухоли пищевода, желудка, кишечника, поджелудочной железы.
- Травмы в области груди и живота.
При наличии любого из всех этих факторах состояние пациента может ухудшиться очень быстро.
Причинами смерти становятся большая потеря крови и шок.
По статистике, без неотложной помощи, и, если разрыв сосуда был крупный — человек погибает в 90 процентах случаев.
При обнаружении симптомов на ранних стадиях развития повреждения стенок шансы выжить возрастают.
Стадии расслоения и возможные формы
Существует три этапа развития патологии:
- Происходит надрыв внутреннего слоя стенок — интимы.
- Из-за разрыва средняя оболочка (медиа) начинает отделяться — происходит отслоение.
- Идет растяжение внешней стенки (адвентиции) с последующим разрывом от большого давления.
В нормальном состоянии адвентиция достаточно прочная, чтобы разрыв не происходил спонтанно под влиянием самого кровотока или его изменения (например, вследствие учащенного сердцебиения). Однако ухудшение состояния сосудов из-за их хронического поражения или моментального сильного повреждения (например, при травмах) приводит к расслоению и расхождению слоев.

Формы расслоения зависят от времени протекания процесса:
- Острая — до двух суток. Возможна моментальная гибель.
- Подострая — от 14 до 30 дней. В любой момент из-за нагрузки на стенки может возникнуть разрыв и человек умирает.
- Хроническая — больше месяца, может длиться годы. Наименее опасная форма, позволяющая оказать своевременную помощь.
По локализациям выделяют:
- Дистальную форму — процесс протекает в нижней части аорты.
- Проксимальную форму — процесс протекает в верхней части с дальнейшим переходом в нижнюю или без него.
Методы диагностики
Комплекс обследований, в ходе которых определяется тяжесть и форма состояния:
- Ангиография — рентген с контрастом, на котором осматривают все отделы аорты и выявляют патологию. Повреждения внутренней стенки во время этого исследования не просматривается.
- ЭКГ — назначается, чтобы исключить инфаркт миокарда, с которым часто путают разрыв сосуда.
- Компьютерная томография — если позволяют время и средства. Является самым надежным методом диагностики.

Обычно доктор выбирает один из вышеперечисленных тестов, чтобы не подвергать организм пациента дополнительным нагрузкам и не потерять время. При постановке диагноза учитывается вся симптоматика состояния.
Признаки разрыва
Разрыв аневризмы аорты имеет довольно четкие проявления — симптомы отличаются в зависимости от локализации, которая может быть:
- Брюшной — с угрозой кровотечения в брюшине.
- Грудной — способна привести к сердечной недостаточности.
Тяжесть состояния и симптомы также зависят от стадии:
- Повреждена внутренняя оболочка: боль, повышение АД, сонливость, слабость, головная боль, бледность.
- Повреждена средняя стенка: резкая и жгучая боль, пониженное АД, нарушение в работе органов.
- Разрыв: падение АД, бледность, повышение температуры, редкое мочеиспускание, внутреннее кровотечение и шок.
Брюшная
Разрыв брюшной аорты (классификация по МКБ-10: I71.3 и I71.4) или, как его еще называют — разрыв в абдоминальном отделе аорты сопровождается:
- Шоком.
- Сильной болью в животе.
- Слабостью.
- Помутнением зрения.
- Кровотечением в брюшную полость с формированием забрюшинной гематомы.
- Почечной недостаточностью.
Грудная
Разрыв аорты грудного отдела (классификация по МКБ-10: I71.1 и I71.2) имеет такие признаки:
- Сильная боль в груди.
- Одышка.
- Отек шеи и верхней части туловища.
- Набухание вен.
- Посинение кожи.
- Слабость.
- Быстрый пульс.
Как спасти и как проводится лечение?
Основная форма лечения — своевременная операция на сосуде, во время которой производится замена разорванного участка искусственным. Без нее шансов выжить у человека немного, но и после операции осложнения могут привести к смерти.
При выявлении первых симптомов, человека необходимо срочно спасать — вызвать скорую и оказать специфическую первую помощь.
Приемы первой помощи
При подозрении на аортальный разрыв, необходимо:
- Переместить или уложить человека так, чтобы его голова была поднята (полусидя, например).
- Не давать ему двигаться и зря не передвигать с места на место.
- Исключить питье и еду, как бы сильно не хотелось.
- Не применять лекарственные средства. В крайних случаях – дать выпить нитроглицерин.
- Собрать необходимые документы для транспортировки больного в медицинское учреждение.
Необходимость госпитализации возникает при быстром развитии аневризмы. Если разрыва еще не произошло, но есть характерные симптомы отрыва стенок — необходимо срочно обратиться к врачу. Состояние будет ухудшаться до тех пор, пока аневризму не устранят. Сделать это медикаментозно — не получится, поэтому больному показана операция.
Проведение операции
Операция на аорте довольно рискованна — во время ее проведения вступают в игру такие факторы, как — сильная кровопотеря, поражение других органов и т.д.
При некоторых состояниях спасти человека не удается (например, если человек старше 75 или у него есть сопутствующие заболевания.
Если разрыв произошел в восходящей части или в грудной аорте:
- Хирург вскрывает грудную клетку пациента.
- Дефект сосуда удаляется – поврежденные ткани иссекаются, индивидуально подготавливается протез удаленного участка.
- Вживляется синтетический протез.

Во время процедуры идет постоянное дренирование с отводом жидкости из полости, поскольку кровоизлияние в этой области может привести к моментальной остановке сердца.
Если разрыв главной артерии в этой области привел к ухудшению в работе сердца (порокам), назначается дальнейшее протезирование клапана.
Если разрыв произошел в брюшной части:
- Производится вскрытие живота (полостная операция).
- Временно смещается кишечник для лучшего обзора и проникновения.
- Производится рассечение брюшины для того, чтобы получить доступ к аорте.
- Кровоток выше и ниже разрыва перекрывается (аорта пережимается).
- Удаляется аневризма вместе с тромбами.
- Производится протезирование участка.
- Перекрытие кровотока прекращается.

Подобная операция может иметь ряд негативных последствий:
- Если аневризма была близко к почечным артериям – возможна почечная недостаточность.
- Длительное отключение аорты во время операции может приводить к ишемии органов.
- Несостоятельность послеоперационного шва сосуда приводит к острой кровопотере и смерти в послеоперационном периоде.
Как можно предотвратить эту патологию?
Предотвращение разрыва аорты направлено на лечение аневризмы:
- Прохождение ежегодных медицинских обследований(диспансеризации).
- Своевременная операция (если аневризма уже больше пяти сантиметров).
- Лечение и профилактика заболеваний — предшественников диабета, гипертонии и т.д.
- Здоровый образ жизни, полноценное питание, контроль массы тела.
- Контроль уровня холестерина, при необходимости — диета, способствующая снижению его уровня.
- Отказ от курения.
- Физкультура.
- Прием препаратов, защищающих стенки сосудов (витамины C и P, БАДы с омега-3 жирными кислотами).
Прогноз жизни
Шансы на выживание и дальнейшую беспроблемную жизнь малы при любых формах заболевания, кроме хронической. Однако последнюю необходимо выявить достаточно рано, чтобы успеть провести операцию или восстановить поврежденные стенки сосуда.
Если произошел полный разрыв, прогноз неутешителен даже при идеально выполненной операции. Кровоизлияние и нарушение кровообращения в целом приводят к шоку и поражению внутренних органов – сердца, почек и других в выбранной локализации.
Даже при выживании (менее 10 процентов случаев), человек получает инвалидность, поскольку в дальнейшем ему потребуются особые условия жизни с протезом и теми патологиями, что возникли из-за разрыва.
Если разрыв был неполный или еще не произошел — шансы повышаются. Вовремя поставленный диагноз и успешное протезирование способны гарантировать полное возвращение человека в обычную жизнь.
Кардиохирург: как предупредить внезапную смерть от разрыва аорты
После неожиданной гибели известного журналиста Сергея Доренко многие задались вопросом: что такое разрыв аорты, почему это происходит, и можно ли уберечься от такой катастрофы. На вопросы “Российской газеты” ответил Главный кардиохирург Северо-Западного Федерального округа, академик РАН Геннадий Хубулава.


Геннадий Григорьевич, поясните, пожалуйста: почему такая беда случается совершенно неожиданно, когда человек вроде бы чувствовал себя нормально? Насколько высок риск такой катастрофы?
Геннадий Хубулава: Вот это, пожалуй, ключевые слова: “вроде бы чувствовал себя нормально”, но на самом деле такая катастрофа – это в большинстве случаев финал хронического заболевания. Разрывы аорты случаются в результате расслоения измененной патологическим процессом аорты либо увеличения в размере уже существующей хронической аневризмы, то есть патологического расширения аорты, о котором человек мог не знать. Частота таких разрывов достигает шесть случаев на 100 тысяч населения в год. Казалось бы, не так много, но смотрите – 6 на 100 тысяч, это уже 60 случаев на миллион. Например, в Санкт-Петербурге, где пять миллионов жителей, в год происходит 300 новых случаев в год – это достаточно большая цифра.
Как диагностируют аневризму аорты?
Геннадий Хубулава: Если говорить о диагностике – это чаще всего случайная находка при обследовании. Вот поэтому врачи и настаивают, чтобы была регулярная диспансеризация. Но важно знать, что при любом неприятном ощущении в грудной клетке – необходимо обратиться к своему кардиологу. Бывают случаи врожденной патологии – слабости соединительной ткани – так называемый синдром Марфана. У таких пациентов аневризма может возникнуть уже в юном возрасте, и за такими больными необходимо тщательно наблюдать.


Но, конечно, регулярные обследования важны для всех людей. Особенно, если есть факторы риска – человек страдает атеросклерозом, гипертонией. Еще один фактор риска – курение. Ну, и конечно, пожилой возраст. Аорта стареет так же, как и весь организм. Это, по сути, трубка, через которую проходит очень большое количество крови – за год около 200 миллионов литров, и со временем она начинает изнашиваться. Поэтому пациенты в возрасте, тем более, страдающие гипертонией, атеросклерозом, ишемической болезнью сердца, нуждаются в более тщательном, регулярном обследовании и наблюдении, чтобы предотвратить острые ситуации. Медицинские технологии, и в кардиологии, конечно, тоже, постоянно развиваются и совершенствуются. Так, одно из важнейших направлений в научных исследованиях кафедр в Военно-медицинской академии имени С.М.Кирова и Первого Санкт-Петербургского государственного медуниверситета имени И.П.Павлова, которые я возглавляю, – мы изучаем прочность аортальной стенки, вероятности прогнозирования разрывов аорты, разрабатываем модели организации оказания помощи пациентам в острых ситуациях. Моделирование этих сложных процессов невозможно без использования современных информационных технологий, и в этом мы плотно сотрудничаем с недавно открытым Военным инновационным технополисом “Эра”. Научные исследования, внедренные в практику, помогут предотвратить многие острые сосудистые катастрофы.
Но нужно понимать, что сохранение собственного здоровья во многом зависит и от самого человека. Пациенты должны ответственно относиться к своему здоровью.
Что для этого нужно делать?


Геннадий Хубулава: Самое простое – мы рекомендуем каждый год делать флюорографию грудной клетки. Вроде бы самое обычное, рутинное исследование, и, как нередко говорят, не слишком информативное. Но, тем не менее, на флюорограмме можно увидеть и увеличение контуров аорты, и ее кальциноз, и, например, кальциноз клапанов сердца. И провести такому пациенту уже более углубленное исследование. Обычно выполняют эхокардиографию – ультразвуковое исследование сердца и сосудов. Третий этап, если потребуется уточнить диагноз – компьютерная томография. Но в первую очередь, надо помнить, что предотвратить катастрофу проще, чем бороться с ее последствиями.
Как лечат аневризму аорты?
Геннадий Хубулава: Если увеличение размеров аорты достигает определенной степени – показана плановая хирургическая операция. При плановой операции результаты значительно лучше, так как пациент более тщательно обследован, операция и все необходимое к ней заранее готовятся.
В острых случаях – когда расслоение или разрыв случается неожиданно – это очень сложная ситуация и большая проблема. Но и здесь во многих случаях, если помощь оказать своевременно, есть шансы на спасение пациента.


В Санкт-Петербурге уже третий год действует программа лечения острого аортального синдрома. Это первая в нашей стране внедренная в практику программа оказания неотложной хирургической помощи больным с острыми поражениями грудной аорты. За это время организовали логистику оказания экстренной помощи таким пациентам, разработали и внедрили новые организационные и клинические подходы. Много поработали как практические врачи, так и руководители и организаторы медицинской помощи в нашем городе. Результаты за три года работы улучшаются. Но, конечно, самое важное – не доводить до таких острых состояний. Если диагноз установлен – в плановом порядке выполняется хирургическое лечение. Видов операций множество, но суть – выполняется протезирование аорты различными сосудистыми протезами или эндоваскулярно устанавливаются стент-графты (специальные сосудистые протезы).
Кому грозит разрыв аорты
Если напор крови в этом сосуде повышается, то «авария» неизбежна. Не допустить аварийной ситуации может незамедлительное хирургическое вмешательство.Наш консультант – член-корреспондент РАМН, руководитель отделения хирургии аорты и ее ветвей РНЦХ РАМН, профессор Юрий Белов.
По лезвию бритвы
Аневризмой, то есть расширением стенок аорты, называют состояние, предшествующее разрыву кровеносного сосуда. Человек, страдающий этим недугом, рискует своей жизнью ежесекундно, так как «прореха» в аорте неминуемо влечет за собой скорый (в течение 1-3 минут) летальный исход.
Опасность этого заболевания в том, что оно может протекать без всяких проявлений. Если признаки этого недуга есть, то они зависят в основном от расположения аневризм.
Аневризма грудной аорты проявляется в связи с тем, что расширенный сосуд начинает сдавливать соседние органы. Может появиться глубокая боль в грудной клетке, одышка, охриплость голоса, кровохарканье, сухой кашель.
Подавляющее большинство аневризм, возникающих в грудном и грудо-брюшном отделах аорты, – врожденные аномалии соединительной ткани, из которой состоит сосуд. Аорта у таких больных тонкая, с синюшным оттенком, слабая на разрыв, практически под рукой хирурга она слоится и рассыпается. Дожить до старости с таким кровеносным сосудом проблематично, поэтому необходимость в операции возникает уже в молодом возрасте (от 20 до 40 лет).
Аневризма брюшной аорты в 40% случаев является случайной находкой при клиническом или рентгенологическом исследовании, так как симптомы ее слабо выражены. Больной может отмечать периодически возникающую боль в животе или спине без четкой локализации и ощущение пульсации.
Расширение брюшной аорты обычно вызывает атеросклероз. Сосуд теряет свою эластичность, на его стенках оседает кальций, делая внутреннюю поверхность аорты похожей на песок или гречневую крупу. Провоцируют атеросклероз повышенный уровень холестерина в крови, сахарный диабет, высокое артериальное давление, стрессы, принадлежность к сильному полу (¾ пациентов – мужчины).
Искать и не сдаваться
Расслаивающаяся аневризма (продольный разрыв аорты) протекает практически бессимптомно. В момент разрыва сосуда больной испытывает сильнейшую «раздирающую» боль в груди, которую часто принимают за симптомы другого сердечно-сосудистого заболевания, например инфаркта миокарда. Если не принять скорых хирургических мер, смерть после разрыва аорты может наступить через 2 часа.
Дабы не довести до такой ситуации, нужно вовремя пройти обследование. При ультразвуковом исследовании можно обнаружить аневризму даже в том случае, когда опасного расширения сосуда еще нет, но оно вот-вот появится. Рентгенография очень информативна при брюшной аневризме, так как она хорошо просматривается за счет оседания кальция на стенках сосуда. Более детальные исследования – компьютерную и магнитно-резонансную томографию – проводят после ультразвукового метода. Они позволяют определить стратегию дальнейшего лечения. Считается, что, если диаметр аневризмы менее 5 см, опасность разрыва сосуда невелика. При больших размерах риск увеличивается.
Замена деталей
Консервативное лечение применяется лишь при серьезных противопоказаниях к оперативному вмешательству (пожилой возраст, наличие сопутствующих системных заболеваний и т. д.). Чаще всего используются хирургические методы.
Имплантация синтетического протеза. Искусственный сосуд обладает хорошей биосовместимостью и может существовать в организме неограниченное время. Проведение этой операции требует от хирурга высочайшего профессионализма и виртуозного владения техникой. Труднее всего оперировать грудные и грудобрюшные аневризмы, поскольку эти довольно длительные и сложные хирургические манипуляции осуществляются в условиях искусственного кровообращения. Полостную операцию выполняют при всех видах аневризмы, но на брюшной части аорты может быть применен менее травматичный способ лечения.
Метод стентирования. Путем пункции бедренной артерии в аорту вводят металлический стент, снаружи покрытый специальной тканью. Открываясь в аорте, он укрепляет стенки сосуда и предохраняет его от разрыва. После операции пациент должен постоянно поддерживать нормальное давление и избегать чрезмерных нагрузок.
В тему
Подавляющее большинство случаев развития аневризмы аорты – до 80% – вызвано атеросклерозом сосудов. Уменьшить риск его возникновения помогут отказ от курения, ограничение жирной пищи и алкоголя и физическая активность.
Интересно
Согласно исследованию американских ученых, жители стран Восточной Европы и бывшего СССР начали страдать ожирением, после того как экономика их государств перешла на рыночные рельсы. При этом людей, страдающих ожирением, в Западной Европе сейчас заметно меньше. В наибольшей степени эта проблема затронула Венгрию (19%), Россию и Литву (по 18%).
Главными причинами набора лишних килограммов стали:
>> психологические стрессы, связанные с реформами;
>> изменение режима работы (резко увеличилось число людей, занятых офисной работой и работой на компьютере);
>> экспансия сетей быстрого питания;
>> появление многочисленных магазинов, где продаются дешевые упакованные продукты (чипсы, печенье), которые удобно есть на ходу;
>> массовая автомобилизация населения.
Кстати
Всем известно, что болезнь легче предупредить, но редко кто следует этому правилу. С годами человек начинает нуждаться в более внимательном отношении к своему здоровью, особенно обращая внимание на сердце и сосуды, ведь не секрет, что сердечно-сосудистые заболевания стоят на первом месте во всем мире.
Отказ от вредных привычек, таких как курение и алкоголь, употребление пищи, богатой витаминами, ежедневные прогулки на свежем воздухе – это все обязательные условия здорового образа жизни и профилактики сердечно-сосудистых заболеваний.
К сожалению, городскому жителю с каждым годом все труднее выполнять эти вроде бы несложные правила. Воздух не назовешь свежим, а пища не так уж богата витаминами. В таких условиях организм постоянно находится в стрессовом состоянии.
Противостоять капризам погоды, улучшить самочувствие, продлить активный период своей жизни нередко помогают поливитаминные препараты. Они восполняют тот дефицит витаминов и микроэлементов, которые не поступают в организм в достаточном количестве. В зрелом и пожилом возрасте особое внимание надо уделить комплексам с витаминами С и Е (в первую очередь из-за их антиоксидантных свойств), а также с витаминами группы В, которые играют значительную роль в работе сердечно-сосудистой системы. Комплексы, включающие помимо данных витаминов еще такие микроэлементы, как селен и магний, позволяют значительно повысить эффект от приема.
Что делать, если при вас умирает человек
Рассказ врача экстренной медицины
Ответ на этот страшный и трудный вопрос знает врач экстренной медицины Филип Аллен Грин — но не потому, что работал в приемном покое обычной американской больницы и через его руки прошли сотни пациентов с самыми разными болезнями и травмами. А потому, что среди его больных были и те, кто выбрал смерть. И врач принял их выбор.

Я смотрю, как она умирает.
Ей восемьдесят шесть лет, два месяца, двадцать три дня, четыре часа, шесть минут и девятнадцать секунд. Нет, уже двадцать секунд.
Я стою возле кровати в приемном покое. На потолке палаты висит огромная лампа. Ослепительный свет направлен прямо на кровать, на которой сидит женщина, положив одну руку на живот, а другой прикрывая глаза от яркого света.
— Извините, — говорю я и выключаю лампу. Приходится несколько раз моргнуть, прежде чем глаза привыкают к изменению освещения.
Женщина слегка покачивается и не обращает на меня внимания. Я замечаю ее длинные прямые волосы, которые доходят почти до талии. Волосы у нее белые, серебристые и густые. Как у умирающей женщины могут быть такие живые волосы?
“И все же они у нее есть”, — думаю я про себя.
Пациентка с аневризмой аорты
Я смотрю на монитор. Давление восемьдесят три на сорок. Слишком низкое. Еще в скорой помощи ей поставили две большие капельницы. Оба аппарата работают на полную мощность, низкое гудение моторов наполняет комнату.
Физиологический раствор капает в прозрачные пластиковые трубки, подведенные к ее рукам. Жидкость поступает в кровеносные сосуды. Поступает с той же скоростью, с какой вытекает кровь. У пациентки аневризма, и кровь вытекает в брюшную полость.
У нее аневризма аорты — крупнейшего кровеносного сосуда человеческого тела. Это живой трубопровод, который идет от сердца по грудной клетке и дальше в живот. Затем аорта разветвляется на более мелкие бедренные артерии. Аневризма у пациентки располагается чуть выше места разветвления, прямо в самой широкой части сосуда.
С каждым биением сердца кровь выплескивается из сосуда. Восемьдесят шесть лет высокого давления сказались на состоянии трубопровода. Сейчас он растянут, как воздушный шар, и рвется с каждым ударом. Кровь вытекает, сочится, стенки утончаются и рвутся, готовые лопнуть совсем. Когда это произойдет, она умрет.
Я стою рядом с зондом ультразвука. Напряженный живот пациентки смазан специальным голубоватым гелем. Десять секунд назад я приложил зонд к ее животу и увидел внутри большой черный шар. Это могло означать только одно.
— У вас в животе прорвалась аневризма, — произнес я, отводя взгляд от экрана. — Если не сделать операцию немедленно, вы умрете.
Так я и сказал: операция или смерть. Она может умереть, даже если выберет операцию, но так у нее хотя бы будет шанс. Без операции смерть гарантирована. Иногда нужно просто дать людям возможность выбора. Сегодня ее очередь выбирать.
Ей нужно принять решение. И нужно сделать это немедленно. Ждать нельзя. Каждая секунда повышает вероятность смерти на операционном столе.
Я замечаю, что она все еще держится левой рукой за бок — наверное, ей больно. Я вижу, как колышется рука на животе — с каждым ударом сердца она слегка поднимается. Я почему-то думаю о беременной женщине, которая прислушивается к толчкам своего еще не родившегося ребенка. Уверен, что пациентка чувствует толчки своей аорты — точно так же, как будущая мать — удары маленькой ножки. Только эти толчки приведут к концу, а не к началу. При моих словах ее рука слегка соскальзывает вбок, и я замечаю, что женщина теряет интерес к тому, что толкается в ее животе.
Я жду, что она кивнет. Жду, что она скажет: “Да, помогите мне. Мне больно”. Ей достаточно лишь сказать. Я готов выбежать из палаты и вызвать хирурга. Это по-настоящему экстренная операция. Аневризма — это бомба, и когда она взорвется, сделать уже ничего будет нельзя.
У меня начинает кружиться голова, и я понимаю, что затаил дыхание. Я медленно выдыхаю и пытаюсь заставить себя расслабиться. Странно, что этот случай так сильно меня задел. Не моя жизнь висит на волоске. Останется эта женщина жить или умрет, у меня ничего не изменится. И все же сердце колотится в груди так, словно от ее решения зависит и моя жизнь.

Остальным придется подождать
Она по-прежнему молчит. Левой рукой отводит несколько непослушных прядей с лица. На мгновение взор ее затуманивается. Женщина смотрит вдаль. “О чем она думает?” — задаюсь я вопросом. Проходит еще несколько секунд. Я покашливаю — не хочу ее торопить, но часы неумолимо тикают.
Она моргает, и я понимаю, что она приняла решение. Я наклоняюсь вперед. Она смотрит на меня, а потом делает нечто невероятное. Она улыбается.
Несмотря на ужасную боль, она мне улыбается. В эту минуту я понимаю, что передо мной смелая женщина. Женщина, которая не боялась жить и теперь, как это ни невероятно, не боится умирать.
Я пытаюсь сглотнуть, но во рту у меня пересохло. Я знаю, что она скажет, и это меня пугает. Я не такой смелый, как она. Пока еще нет.
— Если я откажусь от операции и умру, вы сможете сделать так, чтобы мне не было больно?
Я замираю на секунду, пытаясь тщательно подобрать слова. Я хочу быть уверенным в том, что скажу. Мои слова будут последними в ее жизни, поэтому я не хочу ее обманывать. Я хочу, чтобы она умерла, слыша правду, какой бы та ни была.
— Да. Да, я могу это сделать, — киваю я. — Обещаю, что боль мы снимем. Что бы ни случилось, больно вам не будет.
Хотя бы избавить ее от страданий я в состоянии.
Она стискивает зубы от очередного приступа боли, хватается за живот обеими руками и стонет. На лбу ее выступает пот. А потом она снова говорит:
— Обещайте мне. Обещайте, что вы останетесь со мной, чтобы мне не было больно.
Я мысленно пролистываю список остальных пациентов приемного покоя. Женщина с болью в животе — по-видимому, желудочный грипп. Двадцатитрехлетний парень с зубной болью. Пятилетняя девочка с температурой — простуда. Кашляющий старик. Подросток, пытавшийся покончить с собой. Женщина с болью в груди. И куча бумажной работы, которую нужно закончить.
Всем придется подождать. Им это не понравится. Они будут злиться на меня, если это затянется. Они наверняка заполнят больничные анкеты и напишут, что я заставил их ждать. Я пожимаю плечами. Когда они приготовятся умереть, я буду здесь и приму их. И тогда наступит их очередь заставлять других ждать.
— Да, — говорю я. — Обещаю. Я вас не оставлю.
Она кивает. Седые волосы колышутся. Лицо ее слегка расслабляется.
— Хорошо, — шепчет она, собираясь с духом, и смотрит мне прямо в глаза. — Я не хочу операции, — она умолкает, не отводя взгляда. — Я готова умереть. Давайте сделаем это.
Холодок пробегает у меня по спине. Вам кажется, что после пятнадцати лет работы подобные вещи не должны меня трогать. Но они все еще трогают меня.
Удивительно, но я ничего о ней не знаю. Совсем ничего. Ее просто доставили в приемный покой на каталке, с жалобами на боль в животе и низкое давление. Десять минут назад я и не подозревал о ее существовании, а теперь я буду тем, кто окажется рядом с ней в смертный час.
— Мне кого-нибудь вызвать? — спрашиваю я.
— Они не успеют. Им ехать часов шесть или больше. Мои дети живут за горами.
— Хотите, я им позвоню?
Она смотрит на меня.
— Нет. Посидите рядом со мной. Они только что приезжали на День благодарения. Пусть они запомнят меня такой, как на праздничном ужине. Просто скажите им, что я умерла быстро.
— Хорошо, — отвечаю я.
Входит сестра и дает ей морфин. Я вижу, как лицо женщины расслабляется — боль отступает под напором опиатов.
— Хотите, я посижу с ней? — спрашивает сестра.
Пациентка смотрит на меня. Я вспоминаю свое обещание.
— Нет, не нужно. Я вызову вас, если ей понадобится еще обезболивающее.
Сестра пожимает плечами и выходит.
Мы снова остаемся вдвоем.
Почему я стал врачом
Я бросаю взгляд на монитор. Шестьдесят восемь на тридцать два. Все кончится быстро.
Она закрывает глаза и откидывается на подушки. О чем она думает? О чем бы думал я в последние минуты жизни? О семье? О работе? Стал бы я думать о том, что происходит, когда наше время на земле заканчивается? Не знаю. Придется дождаться своей очереди, как всем остальным.
Мы сидим молча. Негромко пищит монитор. Я думаю о своей жизни. В последнее время я почти выгорел. Мне кажется, что я делаю одно и то же, бессмысленно бегая по замкнутому кругу.
Сотрудники злятся. Пациенты злятся. Раздраженные пациенты, их недовольные супруги, братья и сестры. Порой кажется, что весь этот гнев направлен на меня, потому что им просто больше не на кого его направить.
Иногда мне хочется сказать людям: “Я не виноват, что вы заболели”. Но я знаю, что им будет легче, если они смогут накричать на меня. Они хотя бы смогут на кого-то накричать. Но потом мне хочется все бросить, уйти и никогда не возвращаться. Мне хочется сказать: “Я тоже болен. Я тоже устал”. Мне хочется возразить. Но я никогда этого не делаю.
А потом что-то происходит. Я смотрю на нее. Она умирает. Я — последний человек, с которым она разговаривает. Последний, кого она видит. Последний человек на этой планете, который внимал ее голосу, видел ее лицо, слышал ее кашель и улавливал ее улыбку.
Именно поэтому я стал врачом. Не потому, что могу зашить рану, вправить вывих или сделать массаж сердца.
Я стал врачом, чтобы быть с людьми в самые важные моменты. Чтобы стоять на краю обрыва вместе с другим человеком и вместе с ним вглядываться во мрак неизвестности. Я стал врачом, потому что тоже боюсь. Потому что хочу хоть как-то ослабить страх — не только свой, но и страх всех людей.
Она открывает глаза и немного хмурится. Гримаса боли проскальзывает по ее лицу.
— Вам больно? — спрашиваю я. Она смущенно кивает.
— Я не хочу, чтобы вы страдали, — говорю я. — Не бойтесь сказать мне.
Я вызываю медсестру.
— Еще десять морфина.
Сестра кивает, достает препарат и вводит его в капельницу. Я киваю в ответ, и сестра выходит. У нее есть и другие пациенты.
— Спасибо, — говорит женщина и садится.

Держи его за руку
Моя рука лежит на поручнях рядом с ней. Она берет меня за руку и крепко сжимает.
— Спасибо, что сидите со мной.
— Что вы. — бормочу я. — Что вы.
— Как вас зовут? — спрашивает она.
— Я доктор Грин, — привычно отвечаю я.
Она удивленно моргает.
— Нет, как ваше имя?
Я не сразу ее понимаю. Иногда я бываю таким тугодумом. Но потом до меня все же доходит:
— Меня зовут Филип.
— Привет, Филип, я — Энн, — она легонько пожимает мою руку.
— Привет, Энн. Рад знакомству.
Я улыбаюсь, мы пожимаем руки, словно встретились в первый и последний раз — впрочем, так и есть.
— Я тоже рада, — улыбается она.
Мы пожимаем руки.
Держать руку умирающего человека очень печально, но в то же время и прекрасно. Ужасно и прекрасно. Монитор фиксирует каждый удар ее сердца, каждый ее вздох, уровень кислорода в крови и артериальное давление. В одной этой комнате три компьютера, не считая специального робота для лечения инсульта. Я впервые думаю, что меня окружает столько же приборов, сколько и пилота космического шаттла.
Но ни один из них не поможет мне в такую минуту.
Я держу ее за руку, и этого достаточно. Это рука матери, жены и дочери. Это человеческая рука. Так приятно держать ее руку. Это же так просто.
Это лучшее, что я сделал в этой больнице за несколько месяцев. На мгновение я забываю про гнев, про усталость. Забываю обо всем, что не имеет значения.
Энн бледнеет прямо на глазах. У нее почти не осталось крови. Кровь вытекает в живот. Я смотрю на монитор. Пятьдесят на двадцать два. Двадцать восемь ударов сердца в минуту. Линии на мониторе становятся все более ровными. Я замечаю, что ее сердце пропускает отдельные удары.
Она снова открывает глаза и поворачивается ко мне. Она улыбается — широкая, теплая, добрая улыбка. Это драгоценный подарок, который я сохраню навсегда.
— Спасибо, Филип, — шепчет она.
А потом она умирает.
Я все еще держу ее за руку. Рука теплая, но я знаю, что Энн ушла. Я держу ее, даже когда линия на мониторе становится абсолютно прямой. Я не хочу отпускать ее первым. Обещание есть обещание.
Я медленно поднимаюсь. “Как странно, — думаю я. — Как странно, что именно этим я зарабатываю на жизнь”.
Сигнал монитора нарушает тишину, как церковный колокол на далеком холме. Я подхожу и выключаю его.
В комнате становится тихо. Я слышу шум приемного покоя. Другие пациенты. Другие люди с их проблемами. Мне не хочется уходить — не хочется уходить сейчас.
Почему-то я вспоминаю разговор на вечеринке несколько лет назад. Собеседник, узнав, что я работаю врачом приемного покоя, спросил:
— Что мне делать, если кто-то будет умирать, а помощь окажется слишком далеко?
Тогда я рассказал про попытки освободить дыхательные пути, остановить кровотечение, про массаж сердца.
— Но если все это не поможет? — настаивал он. — Если я буду знать, что человек умирает? Что мне делать?
Тогда я не знал, что ответить. Но теперь, благодаря моей подруге Энн, я знаю ответ. И скажу его вам, потому что тому человеку ответить уже не могу.
Бояться такого момента совершенно естественно и нормально. Назовите себя, назовите свое имя. И возьмите человека за руку, когда он будет покидать этот мир. Этого будет достаточно.
Этого будет достаточно.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Названа причина смерти Сергея Доренко


Причиной смерти российского журналиста Сергея Доренко стал разрыв аорты, сообщила радиостанция «Говорит Москва», главным редактором которой покойный работал с момента ее основания в 2014 году.
«Аневризма грудной части аорты разорванная», — указано в заключении судебно-медицинской экспертизы по итогам вскрытия,
состоявшегося в ночь на пятницу, 10 мая, в морге при Троекуровском кладбище.
До этого РБК со ссылкой на источники в бюро судебно-медицинской экспертизы сообщал о том, что медики при вскрытии тела Доренко обнаружили скопление жидкости, препятствующее работе сердца — гемотампонаду, которую изначально ошибочно назвали причиной трагедии.
Правоохранительные органы исключили криминальные версии гибели журналиста. Доренко стало плохо во время езды на мотоцикле по Садовому кольцу в четверг, 9 мая. Потеряв управление, его транспортное средство сместилось влево, пересекло несколько полос и врезалось в отбойник. Усилия прибывших на место ЧП медиков, пытавшихся провести экстренные реанимационные действия, оказались тщетными — Доренко скончался.
Разрыв аорты – достаточно распространенная причина смерти. От нее в разные годы ушли из жизни такие знаменитости, как, например, американский ученый Альберт Эйнштейн, советский артист Андрей Миронов и французский президент Шарль де Голль.
Аорта — это самая большая артерия организма человека, по которой кровь поступает из сердца во все остальные органы.
Часть аорты, которая проходит в грудной клетке, называется грудной аортой. При некоторых заболеваниях нарушается строение стенки артерии, диаметр ее увеличивается — это называется аневризмой. Примерно 25% таких случаев приходится на грудной отдел, остальные 75% — на брюшной отдел аорты.
В месте аневризмы может образоваться разрыв, который приводит к тому, что кровь затекает между слоями стенок аорты и расслаивает их дальше.
Расслоение может возникать в грудном отделе и распространяться по всей аорте, нарушая кровоток в артериях нижних конечностей, почек, спинного мозга и других органах.
Если расслоение прорывает стенку аорты полностью (все три слоя), то происходит быстрая массивная кровопотеря. В более чем 95% случаев это приводит к смерти, даже если вовремя начато правильное лечение.
Причиной разрыва аорты могут стать атеросклероз со значительным изменением сосудов аорты, ишемия стенки аорты, гипертоническая болезнь и резкие колебания артериального давления, сифилис, врожденные дефекты развития аорты (например, синдром Марфана), физическое и нервно-эмоциональное перенапряжение, повреждение аорты при заболеваниях или инородным телом, закрытая травма грудной или брюшной полости.
Кроме того, более предрасположены к развитию аневризмы аорты мужчины, курильщики и люди в возрасте старше 55 лет. Среди других факторов риска — избыточный вес и отсутствие физических нагрузок.
Примерно в половине случаев признаки заболевания на ранних стадиях отсутствуют. Симптомы зависят от того, где расположена аневризма, каковы ее размеры. Возможны следующие жалобы — боль в спине, шее, нижней челюсти, в грудной клетке, кашель, осиплость голоса, затрудненное дыхание.
Иногда могут возникать признаки сердечной недостаточности из-за нарушения работы сердца. Симптомы расслоения аорты появляются внезапно. Например, выраженная раздирающая боль в грудной клетке и в спине. Очень важно немедленно обратиться к врачу при появлении подобных симптомов.
Если аневризма небольших размеров, врач может рекомендовать динамическое наблюдение.
Это означает, что каждые 6 месяцев необходимо проходить обследование. Если аневризма не увеличивается, и ее форма не изменяется, то проводят лечение, направленное на снижение артериального давления и устранение факторов риска прогрессирования атеросклероза.
Однако, если аневризма больших размеров или быстро увеличивается, проявляется клинически, необходимо активное лечение, чтобы предотвратить разрыв аорты.
Единственный шанс пациента с разрывом аорты выжить — это экстренная госпитализация и операция.
Иногда кризис разрешается успешно. Так, в конце 2018 года врачи одной из больниц столичного региона провели операцию при разрыве аневризмы брюшной аорты, диаметр которой достигал 12 см, а диаметр общих подвздошных артерий – порядка 6 см. Медики выполнили удаление пораженного участка и протезирование. Ранний послеоперационный период у пациента прошел без осложнений.
Еще более любопытный случай имел место летом 2015 года в Китае, когда хирург Ху Фанбинь завершил операцию на сердце пациента по поводу инфаркта миокарда, несмотря на то, что в ходе процесса у него самого произошел разрыв аорты. Врач решил не прерывать операцию, так как замена хирурга могла подвергнуть пациента дополнительному риску. Коллеги поставили Ху Фанбиню два обезболивающих укола, после чего врач продолжил операцию.
Когда операция завершилась, коллеги осмотрели кардиохирурга и поставили ему диагноз — разрыв аневризмы аорты сердца. Медику была сделана операция, длившаяся 12 часов, в результате которой поврежденная аорта была заменена 15-сантиметровым участком сосуда из бедра Ху Фанбиня.
Характеристика аневризмы аорты грудного отдела
Крупнейшая артерия в организме – это аорта. Она представляет собой сосуд самого большого диаметра, состоящий из трех отделов: восходящего, нисходящего (в нем выделяют брюшной и грудной участки) и дуги. Он непарный, выходит из левой части сердца (из желудочка), дает начало большому кругу кровообращения и объединяет в одно целое всю кровеносную систему. Именно в аорту выбрасывается кровь во время систолы, откуда она разносит кислород и питание ко всем органам. Важнейшая артерия постоянно испытывает сильную нагрузку на свои стенки, в ней фиксируется максимальное артериальное давление.
В нормальном состоянии стенки аорт у здоровых людей очень эластичны, они хорошо растягиваются, принимая в себя мощный кровяной поток, а затем возвращаются к своим начальным размерам во время диастолы. Иногда, по разным причинам, отдельные участки сосуда становятся слабыми и уязвимыми, что приводит к нарушению их структуры и развитию аневризм.
Определение и принципы классификации
 Аневризмой называют выбухание сосудистой стенки, ведущее к изменению диаметра кровеносного русла в сторону увеличения. В растянутом участке собирается кровь, что провоцирует еще большее растяжение аортального просвета, при этом внутренние структуры имеют свойство расслаиваться и истончаться. Иногда размер выпячивания в несколько раз превосходит ширину сосуда, и тогда оно может разорвать артерию и привести к смерти.
Аневризмой называют выбухание сосудистой стенки, ведущее к изменению диаметра кровеносного русла в сторону увеличения. В растянутом участке собирается кровь, что провоцирует еще большее растяжение аортального просвета, при этом внутренние структуры имеют свойство расслаиваться и истончаться. Иногда размер выпячивания в несколько раз превосходит ширину сосуда, и тогда оно может разорвать артерию и привести к смерти.
Аневризмы аорты грудного отдела могут выглядеть по-разному:
- как мешочек, выпирающий с одной стороны сосуда;
- как веретено, которое расширяет сосудистые стенки одновременно по всей окружности.
Патологические образования можно классифицировать и по другим параметрам:
- По величине — маленькая аневризма (диаметр менее 5 см), средняя (от 5 до 7 см), большая (свыше 7 см).
- По месту формирования — выпячивание участка нисходящего или восходящего отдела аорты, или новообразование в зоне дуги артерии.
- По природе своего развития — воспалительного происхождения (грибок, сифилис, Такаясу), врожденного происхождения (коарктация аорты, гипоплазия, синдром Марфана), невоспалительного типа (атеросклероз, травмы, повышенное артериальное давление).

- По механизму образования — аневризмы грудной аорты с расслоением и без расслоения стенок.
- По структуре — настоящая аневризма и псевдообразование (формируется снаружи при микротрещинах в стенке сосуда, не приводит к расширению просвета).
- По числу — единичная патология и множественная (несколько образований на всей протяженности грудной аорты).
Код заболевания по МКБ-10
В международной классификации болезней десятого пересмотра к 9-му классу относятся «Болезни системы кровообращения» (коды 100-199). Этот класс содержит разные уточняющие диагнозы. В группе «Болезни артерий, артериол и капилляров» (коды 170-179) в пункте 171 значится «Аневризма и расслоение аорты». Упоминание об аневризме аорты грудного отдела можно найти под кодами: 171.1, 171.2, 171.5, 171.6.
Причины аневризм грудного отдела аорты
Чтобы развилась аневризма аорты грудного отдела, зачастую требуется не одна, а несколько причин, как внешних, так и внутренних. Вот основные из них:
- артериальная гипертония;
- пороки клапанного аппарата сердца;
- наследственный фактор;
- атеросклеротические изменения сосуда;
- поражение артерии инфекционным вторжением;
- ожирение;
- пристрастие к сигаретам, алкоголю;
- возрастной фактор (люди после 60 лет);
- гендерная принадлежность (мужчины в группе риска);
- механическое повреждение грудной клетки или позвоночника;
- патология Марфана (поражается соединительная ткань) и другие врожденные заболевания;
- инфекционные и неинфекционные воспалительные процессы (сифилис, туберкулез, артрит, сепсис, бактериальный эндокардит, синдром Такаясу, синдром Кавасаки).

Симптомы
Аортальная аневризма может развиваться незаметно для человека, особенно это характерно для ранней стадии патологического образования. Диагностировать аномалию в этом периоде очень сложно. Отсутствие симптомов не защищает пациента от возможных последствий. Разрастание выпячивания опасно расслоением и нарушением целостности стенок. Кровоизлияние при разорванной аневризме в грудной части аорты быстро приводит к смертельному исходу.
Если выпячивание не увеличивается или растет очень медленно, риск осложнений минимален. Стремительное и значительное расширение сосуда требует принятия немедленных мер. В этом случае аневризма начинает давить на окружающие ее органы, и пациент способен ощущать выраженные симптомы патологии. Но и они могут быть похожи с проявлениями других болезней.
- Одышка в спокойном состоянии.
- Тупая постоянная боль в груди.
- Приступы икоты.
- Синий оттенок губ, пальцев, шеи, висков, лицевых сосудов.
- Может болеть спина, шея, низ челюсти.
- Гипотония, упадок сил, вертиго, головные боли.
- Трудности при совершении глотательного движения (воздействие на зону пищевода).
- Тяжелый сухой кашель (сдавлена трахея).
- Хриплый голос (зажата гортань).
- Дрожание грудины с левой стороны при пальпации.
- Проявление симптомов Горнера: зрачки сужены, веки спущены, выделяется много пота, пульсирующие толчки в грудной клетке (признаки давления на рецепторы вегетативного отдела нервной системы).
Разрыв аневризмы – это практически всегда неизбежная смерть. Одно из опаснейших осложнений – развитие гемоперикарда (кровоизлияние в околосердечную полость). Спасти человека в таких случаях бывает не под силу даже хирургам. Сопровождают это явление признаки, почти такие же, как при остром инфаркте миокарда: резко и сильно болит грудь, неприятные ощущения расходятся по всему телу, высоко поднимается давление, ритм сердца может частить, рвота с выделением крови.
Разрыву часто предшествует расслоение аневризмы. Оно проявляется внезапной и довольно ощутимой болью (режущего характера) в области грудины. Клинику острого состояния дополняют обильный пот, резкий спад давления, белизна кожных покровов, чувство страха на лице. Подобные симптомы могут наблюдаться и перед инфарктом.
Диагностика аневризм в аорте грудного отдела
 Предполагая у больного аневризму, врач назначает комплекс исследований для установления точного диагноза. Наиболее информативными будут инструментальные способы обследования пациента.
Предполагая у больного аневризму, врач назначает комплекс исследований для установления точного диагноза. Наиболее информативными будут инструментальные способы обследования пациента.
- Выполнение рентгеновского снимка – один из самых простых и доступных методов диагностик. На изображении обследуемой артерии хорошо виден контур и размер пораженного участка. При наличии аневризмы тень сосуда будет расширена, очертания средостения изменены. Может наблюдаться еще давление на близкие органы, поэтому их тоже дополнительно осматривают при помощи рентгена.
- УЗИ грудной клетки проводят как обычным способом, так и при помощи датчика, введенного в пищевод. Метод позволяет хорошо рассмотреть структурные нарушения сосудистых стенок, определить место расположения аневризмы и ее диаметр.
- УЗИ, соединенное с доплеровским исследованием, дает представление о ширине просвета аорты, степени поражения ее стенок, оценить гемодинамику в сосуде.
- Ультразвуковое исследование внутри сосуда – это инвазивная процедура диагностирования с введением специального датчика прямо в артерию. Он выдает информацию о разных слоях сосудистой стенки, выявляет наличие тромбов, атеросклеротических бляшек, расслоение или разрыв структур аорты.
- Компьютерное томографическое исследование отображает в деталях все составляющие стенок сосуда, имеющиеся дефекты, размеры и локализацию выпячивания. Можно также увидеть тромбы на стенках, зафиксировать отложение кальциевых солей.
- Применение аортаграфии с введением контрастного элемента внутрь артерии. На рентгене видны просвет сосуда, аневризма, ее расслоение, повреждение стенок аорты.
- КТА или компьютерная томографическая ангиография использует метод контрастного изучения при помощи рентгеновских лучей и введенного в кровеносное русло специального вещества. При этом отчетливо визуализируется магистральный сосуд, возможно выявление участков стеноза и выбухания, расслаивающихся стенок, ложных образований.
- МРТ или магнитно-резонансная томография – это диагностический способ, для которого характерно использование свойств электромагнитных волн. Устанавливает размеры аневризмы, ее расположение и вид, разграничивает стенку сосуда и кровоток.
Принципы лечения
Лечение аневризмы зависит от ее размера и уровня прогрессирования. Если новообразование незначительное, и оно не растет или увеличивается очень медленно, предлагается консервативная поддерживающая терапия. Ее смысл заключен в наблюдении за изменением сосудистой патологии для профилактики ее разрыва. Важно при этом контролировать артериальное давление, особенно пациентам с явным развитием атеросклероза.
Вылечить подобную патологию невозможно, есть лишь вероятность отсрочить ухудшения ситуации.
Только оперативное вмешательство даст шанс на спасение человека, не позволив ему преждевременно умереть.
Показаниями для проведения плановой операции являются большие размеры аневризмы, ее быстрый рост, образование тромбов и начало расслоения сосуда. Есть два варианта хирургического лечения: эндоваскулярное и открытое вмешательство.
Методика первого варианта предполагает использование катетера, который вводит стент в пораженную зону аорты через сделанный в бедренной артерии прокол. Каркас укрепляет стенку, снижает воздействие на нее кровяного потока.
Во время открытой операции специалист вживляет протез взамен удаляемой поврежденной части артерии. В этом случае для реабилитации больного понадобится больше времени.
Прогноз при аневризме грудного отдела аорты
Прогноз в этом случае зависит от разных факторов. Однозначно плохим он будет, если не проводить лечение и не контролировать происходящие изменения в сосуде. Шансы на выздоровление повышаются во много раз при вовремя оказанной помощи хирургов. Потому что только операция может избавить от аневризмы и осложнений, с ней связанных.
Бессимптомное существование выпячивания является самым опасным. Человек не знает о проблеме, не принимает никаких мер по предотвращению роста, расслаивания и самопроизвольного вскрытия патологического новообразования. Смерть от разорванной аневризмы грудной части аорты может наступить в любой момент, она будет внезапной и быстрой. Чтобы ее спровоцировать, достаточно попасть в рядовое ДТП, получить сильный удар, испытать физическую или нервную перегрузку. Хирургия в этом случае, скорее всего, будет бессильна.
Когда же факт развития аневризмы установлен, и за ней ведется постоянное наблюдение, а больной соблюдает все предписанные рекомендации, жить он сможет довольно долго. К тому же, оперативное лечение не всем показано, в некоторых ситуациях оно способно принести дополнительные, еще более серьезные осложнения, и даже привести к гибели пациента. Такие люди вынуждены жить с аневризмой в постоянном ожидании возможной катастрофы.
 Насколько долгой будет жизнь без оперативного вмешательства? Вот факторы, которые в состоянии значительно ускорить разрыв грудной аорты:
Насколько долгой будет жизнь без оперативного вмешательства? Вот факторы, которые в состоянии значительно ускорить разрыв грудной аорты:
- возраст старше 50 лет;
- врожденные патологии аорты;
- активное прогрессирование атеросклероза и гипертонической болезни;
- большой размер аневризмы и ее стремительное увеличение;
- склонность к полноте, пристрастие к жирной, богатой холестерином пище;
- наличие вредных привычек, особенно опасны сигареты;
- серьезные хронические заболевания, дополняющие клиническую картину (например, сахарный диабет);
- пораженная аорта может разовраться быстрее при отсутствии поддерживающей терапии и регулярного медицинского контроля.
Аневризма опасна и непредсказуема. Такая патология повышает риск внезапной смерти и ухудшает качество жизни. Человек вынужден жить в постоянном стрессе, потому что в любой момент ситуация может выйти из-под контроля. Правильный подход к питанию, разумный баланс нагрузок и отдыха, укрепление кровеносной системы физкультурой, стабилизация состояния нервной системы, а также регулярные осмотры у специалистов помогут предотвратить развитие сосудистой аномалии или вовремя ее устранить. Но такая профилактика действенна, только если она становится полноценным образом жизни, а не только когда придерживаются ее методов в наиболее опасные периоды.