Смешанная гиперлипидемия
Рубрика МКБ-10: E78.2
Содержание
Определение и общие сведения [ править ]
Семейная смешанная гиперлипопротеидемия
Этот тип гиперлипопротеидемии встречается чаще, чем семейная гиперхолестеринемия и семейная гипертриглицеридемия вместе взятые. Доказано, что семейная смешанная гиперлипопротеидемия — моногенная болезнь, но мутация, лежащая в ее основе, не выявлена. Известно, однако, что экспрессивность этой мутации изменяется в широких пределах и зависит от факторов окружающей среды. Поэтому у разных больных выявляются фенотипы липопротеидов IIa, IIb, IV или V. Фенотип липопротеидов может изменяться с возрастом.
Этиология и патогенез [ править ]
В отличие от семейной гиперхолестеринемии, при семейной смешанной гиперлипопротеидемии функция рецепторов ЛПНП не нарушена. У многих больных повышен риск атеросклероза из-за избыточного накопления апопротеина B100 (гиперапобеталипопротеидемии).
Клинические проявления [ править ]
Ксантомы нехарактерны. Самые частые сопутствующие заболевания — эндогенное ожирение, инсулинорезистентность и сахарный диабет.
Смешанная гиперлипидемия: Диагностика [ править ]
1) У 30—35% больных семейной смешанной гиперлипопротеидемией и их родственников с дислипопротеидемией наблюдается гиперхолестеринемия.
2) В 30—35% случаев наблюдается гипертриглицеридемия.
3) В остальных случаях гиперхолестеринемия сочетается с гипертриглицеридемией.
У некоторых больных снижен уровень холестерина ЛПВП при нормальном содержании холестерина ЛПНП; могут определяться мелкие ЛПНП.
Дифференциальный диагноз [ править ]
Смешанная гиперлипидемия: Лечение [ править ]
Профилактика [ править ]
Прочее [ править ]
Гиперлипопротеинемия 3-го типа
Синонимы: дислипидемия 3-го типа, семейная дисбеталипопротеинемия, семейная гиперлипопротеинемия типа 3, гиперлипидемия 3-го типа, широкая беталипопротеинемия
Определение и общие сведения
Гиперлипопротеинемия 3-го типа представляет собой редкую комбинированную гиперлипидемию, характеризующуюся высокими уровнями холестерина и триглицеридов, переносимыми липопротеинами промежуточной плотности и высоким риском преждевременного развития атеросклероза и сердечно-сосудистых заболеваний.
Распространенность оценивается порядка 1/10 000 в общей популяции. Соотношение мужчин и женщин составляет около 2: 1. Гиперлипопротеинемия 3-го типа очень редко встречается до начала взрослой жизни или у женщин в пременопаузе.
Этиология и патогенез
Гиперлипопротеинемия 3-го типа возникает из-за мутаций в гене APOE (19q13.31), кодирующем белок аполипопротеин E, вовлеченный в клеточное поглощение богатых триглицеридами липопротеиновых остатков (липопротеины промежуточной плотности, с примерно равным количеством холестерина и триглицеридов). Мутации приводят к накоплению остаточных липопротеинов в плазме и их накоплению в артериальной стенке. Многие пациенты несут две копии аллеля APOE е2, что является генотипом восприимчивости для развития болезни. Диетические (насыщенные жиры, рафинированные сахара или алкоголь), метаболические (диабет, метаболический синдром, безалкогольный стеато-гепатит, нефропатия) и гормональные (гипотиреоз, синдром поликистозных яичников, беременность) факторы могут усугубить заболевание, а также хроническое воспаление, прием ксенобиотиков (иммунндепрессанты, ретиноиды, антидепрессанты) или другие генетические кофакторы (например, мутации генов APOA5, APOC3, LIPC, варианты LPL).
В большинстве случаев, связанных с генотипом APOE е2, наследование является псевдодоминирующим или условно-рецессивным. Носители этого генотипа демонстрируют фенотип гиперлипопротеинемии 3-го типа только при наличии других метаболических или генетических факторов. Однако некоторые пациенты являются гетерозиготными по редким вариантам APOE, которые являются достаточными для развития заболевания, в этих случаях передача является аутосомно-доминантной.
Большинство пациентов бессимптомны. Клиническими признаками, которые могут появляться во время взрослой жизни, являются ксантомы век (например, ксантелазмы), переходные ксантомы на ладонях (например, плоские ксантомы ладоней) или туберозный ксантомоз локтей или коленей. Также можно наблюдать гепатомегалию. У пациентов постепенно развивается атеросклероз, который может привести к сердечно-сосудистым заболеваниям – инсульт, коронарная болезнь с инфарктом миокарда, артериопатия нижних конечностей, – в возрасте до 50 лет.
Диагноз гиперлипопротеинемии 3-го типа основан на обнаружении аномального профиля липопротеинов с повышенными концентрациями холестерина и триглицеридов натощак в сыворотке крови и снижением уровня холестерина липопротеинов высокой плотности в плазме ( Источники (ссылки) [ править ]
Гиперлипидемия
Что такое гиперлипидемия?
Высокий уровень холестерина — или гиперлипидемия, как это назвал бы врач, — очень распространенное состояние, возникающее, когда в крови накапливается слишком много жиров (называемых липидами). Холестерин — это тип жира, который может накапливаться в артериях, ограничивая кровоток и увеличивая риск сердечно-сосудистых заболеваний, инсульта или других проблем со здоровьем.
Увеличить риск повышения уровня холестерина могут многие факторы. В то время как некоторым нельзя помочь (например, с семейной историей болезни), другими можно помочь, например, диетой и физическими упражнениями. Многие люди с диагнозом гиперлипидемия могут снизить уровень холестерина, питаясь здоровой пищей, занимаясь физической активностью и поддерживая здоровый вес.
Симптомы гиперлипидемии

Один только высокий уровень холестерина не заставит чувствовать себя плохо, поэтому многие люди не знают, что их уровень холестерина слишком высок, пока врач не поставит диагноз по обычным лабораторным анализам.
В редких случаях высокий уровень холестерина может привести к образованию желтоватых жировых узелков под кожей возле глаз, локтей или коленей (см. фото выше), называемые ксантомы.
Другие необычные проявления включают увеличение печени (гепатомегалия) или увеличение селезенки (спленомегалия) и возникновения бледных колец вокруг радужной оболочки глаза.
Однако, если не контролировать, высокий уровень холестерина может привести к другим серьезным проблемам, которые более заметны, например, высокое кровяное давление (артериальная гипертензия), сердечный приступ и образование тромбов.
Гиперлипидемия удваивает риск сердечных заболеваний.
Причины и факторы риска гиперлипидемии
Холестерин — воскообразный жир, который организм вырабатывает в печени или который человек поглощает из пищи. Холестерин является важным строительным блоком для клеток организма и важен для различных функций, таких как выработка гормонов и пищеварительной жидкости. Тем не менее, избыток холестерина в крови может стать важным фактором риска сердечно-сосудистых заболеваний.
В частности, когда слишком много циркулирующего холестерина присоединяется к липопротеинам низкой плотности (ЛПНП, известный как «плохой холестерин»), риск сердечных заболеваний значительно возрастает. Избыток холестерина ЛПНП может откладываться в слизистой оболочке артерий — наряду с кальцием, воспалительными клетками и другими веществами — образуя атеросклеротические бляшки, которые могут ограничивать кровоток в артериях.
С другой стороны, холестерин, присоединенный к липопротеину высокой плотности (ЛПВП, известный как «хороший холестерин»), представляет собой избыточный холестерин, который удаляется из тканей.
Гиперлипидемия возникает, когда в крови слишком много холестерина ЛПНП. Избыток «плохого холестерина» связывается с кальцием и другими веществами в стенках артерий, образуя бляшки, которые могут препятствовать кровотоку.
Со временем накопление холестериновых бляшек может привести к сердечным приступам (инфаркт миокарда), инсультам или сгусткам крови (тромбы).
Высокий уровень холестерина зависит не только от того, сколько холестерина человек принимает. Он также имеет непосредственное отношение к тому, как тело обрабатывает и выделяет холестерин с течением времени, и на это может влиять широкий спектр факторов. Эти факторы риска включают семейный анамнез, возраст, состояние здоровья, лекарства и поведение в отношении своего здоровья.
Семейный анамнез.
Мы много чем делимся с членами нашей семьи. В частности, наша генетическая структура передается из поколения в поколение и может влиять на наши риски определенных заболеваний, которые, как известно, способствуют гиперлипидемии, например, ожирение или диабет.
Семьи также могут унаследовать многие привычки, поведения и выбор, особенно когда речь идет о диете и физических упражнениях.
В результате, люди, чьи родственники имеют высокий уровень холестерина, также имеют больше шансов заболеть. Определенные генетические условия также могут сделать человека предрасположенным к высокому холестерину, в том числе:
- Семейная комбинированная гиперлипидемия. Семейная комбинированная гиперлипидемия является наиболее распространенным генетическим заболеванием, которое может привести к увеличению количества жиров в организме. Он вызывает высокий уровень холестерина и триглицеридов и усугубляется другими хроническими заболеваниями, такими как алкоголизм, диабет и гипотиреоз.
- Семейная гиперхолестеринемия: это наследственное заболевание не позволяет организму удалить ЛПНП-холестерин из крови, что приводит к ненормально высокому уровню «плохого» холестерина в организме.
- Семейная дисбеталипопротеинемия. У пациентов с семейной дисбеталипопротеинемией есть генетический дефект, приводящий к накоплению холестерина и триглицеридов в крови. Как семейная комбинированная гиперлипидемия, некоторые проблемы со здоровьем могут усугубить семейную дисбеталипопротеинемию.
Возраст и пол.
Некоторые факторы риска находятся под нашим контролем, а другие нет. По мере старения организму становится все труднее выводить из крови избыток холестерина, а также повышается уровень риска. Определенную роль может сыграть и чей-то пол. Мужчины, в среднем, имеют меньше «хорошего» холестерина, чем женщины, в то время как женщины (особенно в возрасте до 55 лет) часто имеют меньше «плохого» холестерина.
Чем старше человек становится, тем более вероятно, что ему поставят диагноз гиперлипидемия, однако молодые люди также не застрахованы.
В некоторых случаях у детей с сидячим образом жизни и плохим питанием может развиться гиперлипидемия. Приблизительно 7,4 процента всех детей в возрасте от 9 до 10 лет соответствовали критериям гиперлипидемии в период между 2011 и 2014 годами. Распространенность была выше среди детей и подростков с ожирением: 11,6 процента.
Заболевания.
Уже многим известно, что наличие определенных заболеваний повышает риск возникновения ненормального уровня холестерина:
- диабет;
- болезнь почек;
- беременность;
- синдром поликистозных яичников (СПКЯ);
- нарушениями в работе щитовидной железы.
В частности, наличие диабета может повлиять на риск развития высокого уровня холестерина. Хотя не совсем понятно, почему это так, некоторые исследования показывают, что высокие уровни инсулина могут отрицательно влиять на уровень холестерина, повышая количество «плохого» и уменьшая количество «хорошего» холестерина. Это особенно актуально для людей с диабетом 2 типа.
Лекарственные препараты.
Лекарства могут также увеличить вероятность развития высокого уровня холестерина. Прием таких препаратов, как бета-блокаторы, диуретики (мочегонные средства), определенные противозачаточные таблетки или некоторые антидепрессанты, могут способствовать повышению уровня холестерина в крови.
Образ жизни.
Определенные решения, касающиеся образа жизни, могут повлиять на количество хорошего и плохого холестерина в крови, включая то, что вы едите, как часто вы занимаетесь спортом, и курите ли.
- Питание: в то время как печень производит большую часть холестерина в организме, вы также поглощаете холестерин из определенных продуктов, включая продукты с высоким содержанием насыщенных жиров. Продукты с высоким содержанием насыщенных жиров включают красное мясо, мясо птиц и жирные молочные продукты. Хотя есть некоторые споры по этому вопросу, большинство экспертов по-прежнему рекомендуют ограничить количество насыщенных жиров в рационе. Однако все эксперты сходятся во мнении, что исключение транс-жиров из рациона (в основном из обработанных продуктов), употребление большого количества фруктов и овощей, а также внесение других разумных изменений в рацион может снизить уровень ЛПНП и риск сердечно-сосудистых заболеваний.
- Физическая активность: регулярные физические упражнения могут помочь сохранить здоровый вес, а также снизить уровень холестерина. Низкая физическая активность может привести к увеличению веса и повышению уровня ЛПНП.
- Вес тела. Избыточный вес или ожирение могут изменить то, как тело будет использовать холестерин, что приведет к повышению его уровня в крови.
- Курение: Курение не вызовет скачка уровня ЛПНП, но может привести к падению уровня ЛПВП (хорошего холестерина), а также к повреждению артерий и ускорению их отверждения.
- Употребление алкоголя: употребление алкоголя сильно повышает уровень холестерина и триглицеридов, другого типа жира, обнаруженного в крови.
Диагностика

Гиперлипидемия не вызывает каких-либо физических признаков или симптомов заболевания, поэтому врачи должны полагаться на анализы крови, чтобы определить ее наличие. Наиболее распространенный способ диагностики высокого уровня холестерина — липидный профиль.
Липидный профиль.
Простой анализ крови, называемый липидным профилем (липидограмма), может быть использован для проверки уровня холестерина в крови. В тесте используется анализ крови, взятый после голодания в течение примерно 12 часов.
Уровни крови, которые могут привести к диагностике:
- Общий холестерин составляет более 200 мг/дл (миллиграммов на децилитр).
- Липопротеины низкой плотности (ЛПНП) составляет более 100 мг/дл.
- Липопротеины высокой плотности (ЛПВП) составляет менее 40 мг/дл.
- Триглицериды более 150 мг/дл.
Если анализ крови возвращается к норме, врач может периодически проводить тесты — каждые 4-6 лет или около того — чтобы следить за любыми изменениями, сигнализирующими о повышении уровня холестерина.
Хотя общий уровень холестерина более 200 мг/дл обычно указывает на гиперлипидемию, врач может принять во внимание другие факторы (например, возраст и историю болезни), прежде чем ставить диагноз на основании результатов. Затем врач будет использовать результаты, чтобы установить цели уровня холестерина, а также сформулировать план лечения.
Лечение гиперлипидемии

Некоторые люди могут снизить уровень холестерина путем внесения некоторых изменений в образ жизни, например, улучшив питание и больше занимаясь физической активностью. Другим может понадобиться лекарственные средства. То, что врач порекомендует, будет во многом зависеть от результатов лабораторного анализа, истории болезни и любых других факторов риска, которые могут повлиять на сердечно-сосудистое здоровье.
Изменения в образе жизни.
Многие люди могут самостоятельно снизить уровень холестерина, внеся некоторые изменения в образ жизни:
- Диета: поскольку считается, что некоторое количество холестерина поступает из пищи, медицинские работники рекомендуют людям с гиперлипемией сократить употребление определенных продуктов животного происхождения, тропических растительных масел (таких как пальмовое масло), сыра и других продуктов с высоким содержанием насыщенных или транс-жиров. Вы должны придерживаться продуктов с низким содержанием жиров и ненасыщенных жиров, таких как фрукты, овощи, нежирные белки (например, рыба) и орехи. Однако большая часть холестерина в крови вырабатывается печенью, а не пищей, поэтому важно внести и другие изменения в свой образ жизни.
- Активность: Физическая активность может помочь снизить уровень холестерина в крови. Кардиологии рекомендует выполнять по крайней мере 40 минут аэробных упражнений средней или высокой интенсивности 3-4 раза в неделю, и некоторые исследования показывают, что упражнения всего лишь по 10 минут за раз могут помочь снизить уровень общего холестерина. Это может включать ходьбу во время обеденного перерыва, катание на велосипеде или участие в групповых упражнениях — все, что заставляет двигаться.
- Потеря веса: Избыточный вес или ожирение могут способствовать повышению уровня холестерина в крови. Переход к здоровому индексу массы тела (ИМТ) может улучшить состояние тела для более эффективного выделения и переработки липопротеинов и предотвращения их накопления в кровотоке. К счастью, лучший способ похудеть — здоровое питание и частые физические упражнения, которые также помогут снизить уровень холестерина.
- Отказ от курения. Отказ от курения не обязательно снизит риск гиперлипидемии, но может снизить риски других серьезных проблем со здоровьем, например, инфаркта или инсульта.
Если не получается снизить уровень холестерина в результате изменения образа жизни, врач может назначить препараты. Эти препараты часто должны приниматься в течение длительного времени и использоваться только по указанию врача. Наиболее распространенные лекарства, используемые для лечения гиперлипидемии:
- Статины: Препараты из группы статинов являются наиболее важными препаратами, используемыми для снижения холестерина ЛПНП и снижения сердечно-сосудистого риска. Эти препараты снижают уровень ЛПНП, уменьшая количество холестерина, выделяемого печенью. Кроме того, они имеют другие важные свойства, которые снижают риск сердечно-сосудистых заболеваний, независимо от их способности снижать уровень холестерина. Фактически, статины являются единственным классом препаратов, которые продемонстрировали в клинических исследованиях эффективность, снижая сердечно-сосудистый риск.
- Секвестранты желчных кислот: Препараты удаляют желчные кислоты из организма. Когда печень пытается восполнить недостаток желчи, она потребляет часть холестерина из крови.
- Ниацин (никотиновая кислота): Некоторые рецептурные формы этого витамина B повышают уровень ЛПВП, а также снижают уровень ЛПНП и триглицеридов. Однако недавние исследования показывают, что ниацин не может существенно снизить сердечный риск в сочетании со статинами, и, кроме того, фармацевтический ниацин может вызывать серьезные побочные эффекты. Большинство врачей больше не назначают его людям, которые принимают статины.
- Фибраты. Эти препараты в основном снижают количество триглицеридов в крови.
- Ингибиторы PCSK9: Препарат для инъекций, этот тип лекарств является относительно новым вариантом, доступным для лечения людей с семейной гиперхолестеринемией, которая вызывает высокий уровень ЛПНП.
В целом, эти препараты обычно назначают только лицам, которые уже имели или имеют повышенный риск сердечного приступа или инсульта, очень высокие уровни ЛПНП (190+ мг/дл) или определенные факторы риска, такие как диабет в комбинации с уровнем ЛПНП выше 70 мг/дл.
Заключение
Гиперлипидемия может значительно увеличить риски серьезных проблем с сердцем, включая инфаркты и инсульты. Хотя некоторые факторы риска (например, гены или семейный анамнез) находятся вне вашего контроля, есть несколько вещей, которые вы можете сделать, чтобы снизить риск гиперлипидемии или снизить уровень холестерина, если они уже высоки.
Поскольку люди с гиперлипидемией часто не имеют каких-либо симптомов, важно спросить своего врача о регулярном обследовании и о том, как часто нужно проходить анализ на высокий уровень холестерина на основе вашей текущей или прошлой истории болезни.
Прогноз
При ранней диагностике прогноз благоприятный. Заболевание может годами протекать без выраженных признаков, пока не появятся осложнения. Даже в этом случае шансы на восстановление высокие.
Причины и лечение гиперлипидемии, гипертриглицеридемии
В основе самых смертоносных болезней 21 века – инфаркта миокарда, инсульта лежит нарушение обмена жиров – липопротеинов очень низкой, промежуточной, высокой плотности, триглицеридов. Повышенное содержание ЛПОНП, ЛПНП, нейтральных жиров приводит к образованию на стенках сосудов холестериновых бляшек и развитию атеросклероза. Суммарное количество всех видов липопротеидов называют общим холестерином.

Гиперлипидемия – это любое врожденное или приобретенное нарушение, которое сопровождается увеличением плазменной концентрации одной или нескольких фракций липидов: холестерина, липопротеинов, триглицеридов.
Независимо от природы патологии сам факт повышения уровня жиров вторичен. Поэтому патология обмена липидов – это скорее симптом, чем самостоятельное заболевание. Разберемся, почему развивается дислипидемия, какими симптомами сопровождается, рассмотрим основные методы диагностики, лечения, профилактики патологии.
Разновидности нарушений
Существует несколько видов классификаций гиперлипидемий. Самая простая – по типу повышения фракции липидов:
- гиперхолестеринемия – повышенное содержание общего холестерина;
- гипертриглицеридемия – увеличение концентрации триглицеридов;
- гиперлипопротеинемия – аномальный уровень липопротеинов;
- гиперхиломикронемия – высокие хиломикроны.
Однако на практике такой подход применить сложно: большинство нарушений протекает с повышением нескольких типов жиров. Поэтому были разработаны более комплексные типирования.
Соленосно международной классификации болезней 10 пересмотра (МКБ-10) гиперлипидемии вместе с другими нарушениями обмена жиров вынесены в отдельную группу – Е78, состоящую из нескольких подгрупп:
- Е78.0 – чистая гиперхолестеринемия;
- Е78.1 – чистая гиперглицеридемия;
- Е78.2 – смешанная гиперлипидемия;
- Е78.3 – другие гиперлипидемии;
- 5. – гиперлипидемия неуточненная.
Также широко используется утвержденная ВОЗ классификация американского врача Фредриксона. Он разделил все виды нарушений обмена жиров на 6 классов, основываясь на содержании отдельных видов липидов в плазме крови. Подробнее по ссылке https://sosudy.info/dislipidemiya#i
Почему развивается патология?
Все причины, провоцирующие повышение концентрации жиров можно разделить на 3 группы:
- первичные (врожденные) – различные генные дефекты, которые передаются по наследству;
- вторичные (приобретенные) – заболевания, погрешности образа жизни, лекарственные препараты, вызывающие повышение концентрации одной или нескольких групп липидов;
- алиментарные – связанные с неправильным питанием.
Основные причины возникновения различных видов первичных гиперлипидемий.
| Вид | Причины первичные | Причины вторичные |
|---|---|---|
| Гиперхолестеринемия
(ІІа тип) |
Полигенная гиперхолестеринемия |
|
| Семейная гиперхолестеринемия | ||
| Гипертриглицеридемия
(І или ІV тип) |
Семейная гипертриглицеридемия |
|
| Комбинированная наследственная гиперлипидемия | ||
| Гиперхолестеринемия + гипертриглицеридемия
(ІІб, ІІІ или V тип) |
Семейная смешанная гиперлипидемия |
|
| Семейная дисбеталипопротеинемия | ||
| Тяжелая гипертриглицеридемия в сочетании с умеренной гиперхолестеринемией (хиломикронемия)
(І или V тип) |
Семейный дефицит липопротеинлипазы |
|
| Семейный апо-С-ІІ-дефицит |
Симптомы заболевания
Большинство случаев гиперлипидемии, особенно на начальных стадиях, протекает бессимптомно. Это объясняется особенностями развития патологии. Первое время организм способен компенсировать повышенное содержание жиров. Затем наступает фаза декомпенсации, когда нарушение баланса липидов провоцирует начало развития системных патологий, которые далеко не сразу проявляются клинически.
На прохождение всех перечисленных стадий могут уходить годы. Поэтому часто гиперлипидемия обнаруживается случайно во время планового осмотра или обследования по другому поводу.
Признаки более тяжелых нарушений различны, зависят от природы заболевания. Наследственные формы могут проявляться появлением подкожный опухолевидных образований (ксантом) на различных частях тела, включая веки (ксантелазмы), излишним весом, изменениями структуры сосудов глаза. Симптомы приобретенных гиперлипидемий специфичны для каждого конкретного заболевания.
Современные методы диагностики
Для диагностики гиперлипидемии, определения ее типа человеку достаточно сдать специфический анализ крови из вены – липидограмму. Он позволяет оценить количественное содержание основных фракций липидов (общего холестерина, липопротеидов низкой, очень низкой, высокой плотности, триглицеридов), а также их соотношения.

Второй этап диагностики – установление причины нарушения. Это гораздо более сложная задача, ведь спровоцировать гиперлипидемию могут самые разнообразные факторы. Среди всех возможных причин врач выбирает те, которые наиболее вероятны при имеющейся клинической картине, анамнезе. Диагноз подтверждается инструментальными методами. План обследования пациента может включать:
- общий анализ крови, мочи;
- анализ крови на гормоны щитовидной железы;
- кардиограмму;
- УЗИ органов брюшной полости, сердца, щитовидной железы;
- допплерографию;
- иммунологическое тестирование;
- методы визуальной диагностики (КТ, МРТ, рентген).
После исключения всех возможных причин подозревается наследственная форма патологии. Наличие некоторых ее форм можно подтвердить генетическим тестированием. Если диагноз «наследственная гиперлипидемия» подтверждается, братьям, сестрам пациента, а также их родителям рекомендуется пройти аналогичное тестирование.
Заключительный этап диагностики – оценка опасности нарушения для дальнейшей жизни человека. Один из самых распространенных методик вычисления риска – шкала SCORE. Это специфический инструмент, при помощи которого врач просчитывает вероятность смертельного исхода от сердечно-сосудистых заболеваний, с учетом пола, возраста, показателей систолического артериального давления, концентрации общего холестерина крови пациента.
Особенности лечения
Если риск развития сердечно-сосудистых заболеваний по шкале SCORE составляет менее 5%, гиперлипидемия лечится без применения лекарств. Каждые 5 лет такие пациенты проходят обследования с повторной оценкой состояния. Если риск остается не высоким, схему лечения не меняют.
Люди, получившие по шкале SCORE оценку от 5% и более, также проходят курс немедикаментозной терапии. Если за 3 месяца показатель общего холестерина нормализуется (ниже 5 ммоль/л), лечение продолжают без изменений с обязательной сдачей липидограммы 1 раз/3 месяца. Пациентам, у которых концентрация общего холестерина превышает 5 ммоль/л, показано назначение гиполипидемических средств.

Коррекция образа жизни
Доказано, что гиперлипидемия начальных стадий во многих случаях хорошо убирается без применения лекарств. Специалисты Европейского общества кардиологов и Европейского общества атеросклероза признали самым эффективным способом снижения уровня липидов диету. Им удалось сформулировать 8 принципов питания, соблюдение которых отлично понижает холестерин, триглицериды, ЛПНП (3).
| Диетический принцип | Реализация |
|---|---|
| Выбор пищи с пониженным содержанием насыщенных жиров, холестерина и замена их продуктами с моно-, полиненасыщенными жирными кислотами | Необходимо есть меньше красного мяса, особенно жирных сортов, сала, топленного животного жира, молочных продуктов с высоким содержанием липидов. Из растительных продуктов – уменьшить потребление пальмового, кокосового масел.
Полезными, ненасыщенными жирными кислотами богаты растительные масла, семечки, семена льна, чиа, орехи, рыба жирных сортов, авокадо. |
| Ограничение количества продуктов, богатых простыми сахарами | Кроме очевидных источников сахара (варенье, сладости, сладкая выпечка, мед) существуют скрытые. Следите за количеством съедаемых сухофруктов и выпиваемых фруктовых соков. Они содержат огромное количество сахара. |
| Отказ от транс-жиров | Транс жиры образуются при промышленной переработке растительных масел. В группе риска – маргарин, а также все продукты, изготовленные с его добавлением. Информация о наличии транс-жиров должна быть нанесена на упаковку (раздел пищевая ценность). |
| Увеличение количества продуктов, содержащих пищевые волокна | Цельнозерновые каши, овощи, зелень, фрукты, бобовые – хороший ресурс клетчатки. Обогатить свой рацион пищевыми волокнами можно также за счет отрубей. |
| Ограничение потребление алкоголя | Ежедневное потребление этилового спирта не должно превышать 14 г для женщин, 28 г для мужчин. |
| Обогащение рациона омега-3 жирными кислотами | Авокадо, семена льна, чиа, грецкие орехи и особенно скумбрия, лосось, сельдь, тунец, макрель, анчоус обязательно должны входить в ваш рацион. |
| Регулярное употребление соевого белка | Любые соевые продукты: тофу, вегетарианские котлеты, гуляши, соевое молоко, сами бобы хорошо понижают холестерин |
| Прием пищевых добавок, содержащих фитостеролы | Некоторые растения содержат фитостеролы – вещества, понижающие холестерин. Однако их содержание недостаточно для заметного эффекта. Поэтому врачи рекомендуют принимать концентрированные экстракты черного тмина, облепихи крушиновидной, сои для получения максимального результата. |

Кроме диеты содержание жиров нормализуют:
- снижение массы тела до здоровых показателей (при ее избытке);
- ежедневная физическая активность – не менее 30 минут/день;
- отказ от курения.
Лекарственные препараты
Лекарства назначают пациентам, находящимся в группе риска сердечно-сосудистых осложнений, которым не помогают диета, занятие спортом, отказ от курения, похудение. Снижение концентрации всех видов холестерина, триглицеридов достигается назначением гиполипидемических средств. К ним относятся:
- статины;
- фибраты;
- препараты витамина РР (никотиновая кислота);
- препараты омега-3 жирных кислот;
- ингибиторы всасывания холестерина;
- секвестранты жирных кислот.
Выбор препарата зависит от типа нарушения жирового обмена (таблица). Также при назначении лечения врач учитывает уровень холестерина, триглицеридов, наличие сопутствующих заболеваний.
Тактика медикаментозного лечения.
| Тип нарушения | Оптимальный препарат |
|---|---|
| І | Лекарственное лечение не разработано. Рекомендована диета |
| ІІa | Статины, витамин РР |
| ІІб | Статины, витамин РР, гемфиброзил |
| ІІІ | Преимущественно фибраты |
| ІV | Преимущественно витамин РР |
| V | Витамин РР, гемфиброзил |
Лечение вторичных гиперлипидемий предусматривает назначение лекарств, устраняющих причину заболевания, его симптомы, предупреждающих развитие осложнений.
| Заболевание | Препараты |
|---|---|
| Атеросклероз |
|
| Сахарный диабет |
|
| Гипотиреоз | гормоны щитовидной железы |
Народные средства
Гиперлипидемия, не требующая медикаментозной терапии, хорошо поддаются устранению «природными» лекарствами. Большинство из них имеет растительное происхождение, а гиполипидемический эффект достигается биологически активными веществами, входящими в их состав, что подтверждено научно. К наиболее сильным средствам относятся:

- Овсяные отруби хороший источник растворимых пищевых волокон, которые понижают содержание плохого холестерина (ЛПНП). Их можно добавлять в выпечку, супы, салаты, каши. Для достижения лечебного эффекта необходимо ежедневно съедать 5-10 г отрубей.
- Корень имбиря подходит для лечения гиперлипидемии, профилактики атеросклероза. По данным Медицинского центра университета Мериленда каждый день необходимо съедать не менее 4 г имбиря. Из корня растения можно готовить напитки, добавлять как приправу в соусы, овощные блюда, супы, выпечку.
- Чеснок понижает триглицериды, ЛПНП, а также предупреждает окисление. Его можно есть сырым, готовым или принимать настойку, сделанную на основе пряности. 250 г чеснока очистите, измельчите. Залейте полученную массу 300 г медицинского спирта. Плотно закупорьте тару и поставьте в темное место. Через 3 дня аккуратно слейте верхнюю прозрачную жидкость, а оставшийся осадок – выкиньте. Принимайте настойку по 10-15 капель 3 раза/сутки. Через 3 недели сделайте перерыв.
- Рыбий жир богат омега-3 жирными кислотами, эффективно снижающими уровень триглицеридов, в меньше мере холестерина, витаминами А, Е. Выпускается в виде капсул, жидкостей.
- Кинза обладает антиоксидантным эффектом, блокирует всасывание холестерина из кишечника, стимулирует его использование для производства желчных кислот. Поэтому ежедневное потребление пряности благоприятно сказывается на уровне липидов крови.
Осложнения и прогноз
Основное следствие гиперлипидемии – атеросклероз. Это заболевание сопровождается образованием на стенках сосудов холестериновых бляшек, нарушающих проходимость артерий. Из-за недостаточного кровоснабжения работа внутренних органов, прежде всего сердца, головного мозга, нарушается. Дальнейшее прогрессирование атеросклероза приводит к инфаркту миокарда, инсульту.
Зависимость атерогенности от типа гиперлипидемий.
| Фенотип | Атерогенность |
|---|---|
| І | отсутствует |
| ІІа | высокая |
| ІІб | высокая |
| ІІІ | высокая |
| ІV | высокая или умеренная |
| V | низкая |
Вероятность образования холестериновых бляшек при различных видах нарушений жирового обмена неодинакова. Наиболее атерогенными гиперлипидемиями считаются ІІа, ІІб, ІІІ типы. IV вид также может быть высокоатерогенным, если у пациента понижен уровень ЛПВП, имеются расстройства углеводного обмена веществ: повышенный уровень сахара, нарушение толерантности к глюкозе, резистентность к инсулину (1).
Редко к развитию атеросклероза приводит V тип гиперлипидемии, а І вид вовсе не считается атерогенным.
Профилактика
Наследственная гиперлипидемия профилактике не поддается. Основной принцип предупреждения других нарушение обмена жиров – исключение всех возможный причин развития патологии:
- курения;
- лишнего веса;
- малоподвижности;
- неправильного питания;
- своевременное лечение заболеваний, протекающих с развитием гиперлипидемии.
В возрасте 9-11, а затем 17-21 лет дети должны сдавать первые анализы на общий холестерин или липидограмму. После 20 лет их необходимо повторять каждые 4-6 лет. При наличии склонности к гиперлипидемии рекомендуются более частые скрининги.
Что такое гиперлипидемия: классификация и симптомы, причины, лечение и возможные последствия
Г иперлипидемия — это обобщенное наименование группы заболеваний, суть у которых примерно одна: рост концентрации определенных жиров (не только холестерина, это следствие, а не причина, частный случай) в кровеносном русле.
Насчитывается несколько типов расстройства, каждое провоцируется отдельной группой липидов, определяет формирование того или иного осложнения.
В любом случае, требуется лечение. Чем быстрее, тем лучше. Потому как без коррекции под контролем эндокринолога не миновать атеросклероза, нарушений работы печени, поджелудочной железы, вероятны критические дисфункции сердца.
Проблема состоит в том, что на ранних стадиях расстройство можно обнаружить исключительно лабораторными методами и то не всегда. Стандартное исследование предполагает оценку только холестерина, этого недостаточно.
Все становится понятно к тому моменту, когда расстройство в самом разгаре. Начинаются структурные изменения. От времени начала терапии зависит прогноз.
Механизм развития
Основу патологического процесса составляет нарушение обмена веществ. Если не вдаваться в подробности, отклонение прогрессирует постепенно и заключается в невозможности нормального депонирования жиров.
Они запасаются в неестественно больших количествах, проникают в кровеносное русло, зацепляются за артерии, закупоривают их, формируют атеросклеротические бляшки.
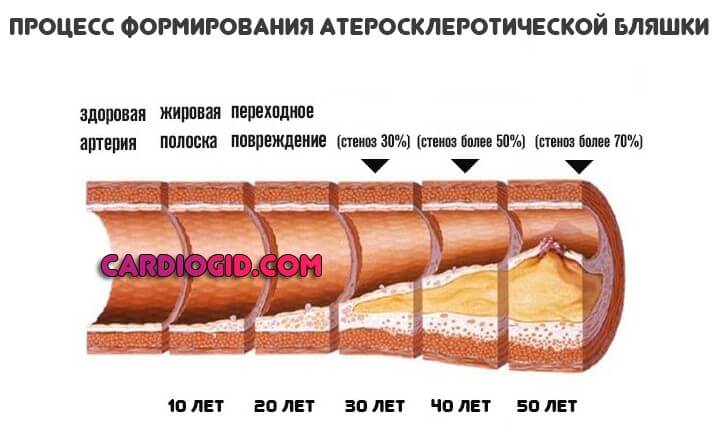
Для переработки такого количества липидов особенно напряженно функционируют печень, поджелудочная железа, что приводит к быстрому развитию воспалительных, дегенеративных процессов в этих органах.
Гиперлипидемия начинается спонтанно, часто расстройство манифестирует в пубертатный период, когда как раз стартуют изменения гормонального фона.
Момент особенно неблагоприятен, в течение всего созревания нужно регулярно проходить профилактические осмотры под контролем эндокринолога как минимум.
Мужчины в период пубертата подвержены развитию обменного нарушения реже, чем женщины. При приближении к возрастной группе 30+ ситуация диаметрально противоположная, сглаживается она по пришествии климакса.
Огромная роль в развитии гиперлипидемии отведена наследственному фактору. Согласно профильным исследованиям, пациенты, у которых хотя бы один родитель имеет проблемы обменного характера, вероятность формирования гиперлипидемии составляет порядка 30%. Два — более 60%.
При этом в расчет нужно брать также предков по восходящей линии живших еще ранее: дедушек, бабушек. Но столь глубокая оценка возможна не всегда.
Отклонения существуют годами незамеченными, не во всех случаях прогрессируют в принципе.
Но если имеет место движение, динамика, она не остановится, пока существует провоцирующий фактор. Когда таковыми выступают наследственность, генетика, рассчитывать на спонтанное восстановление и тем более регресс отклонения не приходится. Необходима диагностика и лечение.
Единственный способ обнаружить нарушение своевременно — регулярно проводить лабораторные тесты с расширенной картиной по липидным соединениям.
Классификация
Подразделение патологического процесса проводится по ключевому основанию — тип липида, провоцирующего нарушение (классификация гиперлипидемии по Фредриксону).
Также косвенно учитывается осложнение, которое развивается по мере движения болезни вперед.
Тип 1
Встречается крайне редко. Среди всех прочих разновидностей обнаружить его вероятность ниже всего.
Сопровождается ростом концентрации особых транспортных веществ, переносящих жиры (хиломикронов). Есть четкая связь между определенными биохимическими процессами и развитием подобного явления.
Основное осложнение, с которым встречаются пациенты с гиперлипидемией 1 типа — панкреатит. Воспалительное поражение поджелудочной железы.
Есть и абсолютно обусловленные генетикой разновидности патологического процесса. Она складываются в результате мутаций.
При этом не долю наследственных форм приходится менее процента от общего числа случаев. Примерно 0.5%. Это так называемый тип гиперлипидемии IIa. Сопровождается ростом концентрации ЛПНП (липопротеинов низкой плотности).
Другое название вещества — плохой холестерин , согласно устоявшемуся мнению, он считается наиболее атерогенным. Вызывает отложение на стенках сосудов и развитие бляшек, недостаточного кровообращения.
Подавляющее большинство ситуаций сопряжено с алиментарным фактором — неправильным питанием.
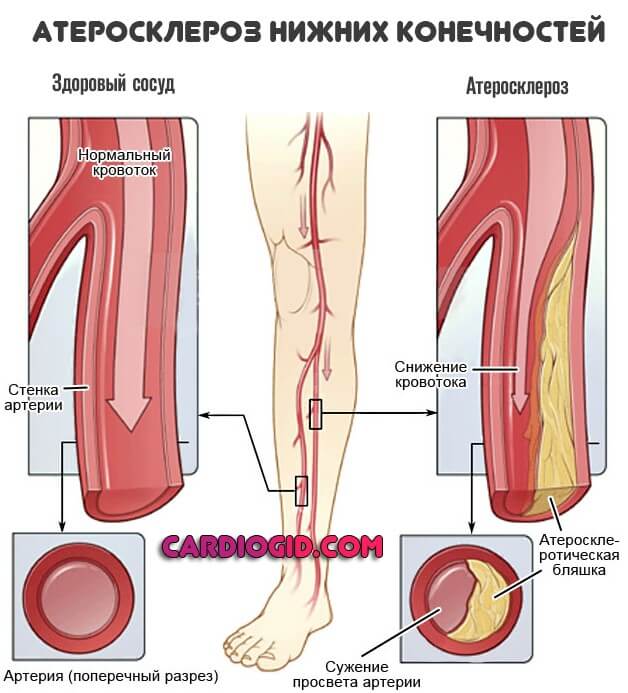
Преимущественно обуславливает развитие атеросклероза по всему организму, поражаются крупные сосуды: нижние конечности, сердце (аорту), головной мозг
Тип IIb
Обнаруживается чуть реже. Если в первом случае наблюдается отклонение в выработке одного фактора, регулирующего концентрацию жирных веществ (апо B или кофермента А), в данном случае изменена выработка сразу двух соединений плюс ко всему растет количество триглицеридов.
В системе они могут быть классифицированы как ЛПОНП. Липопротеины очень низкой плотности. Гиперлипидемия 2 а типа встречается у 7% населения, что довольно много и обуславливает в основном коронарную недостаточность, повышает риски инфаркта.
Признаки предынфарктного состояния описаны здесь .

Однако возможны и прочие нарушения, вроде ИБС , проблем с питанием головного мозга (ишемией), что приводит к инсульту.
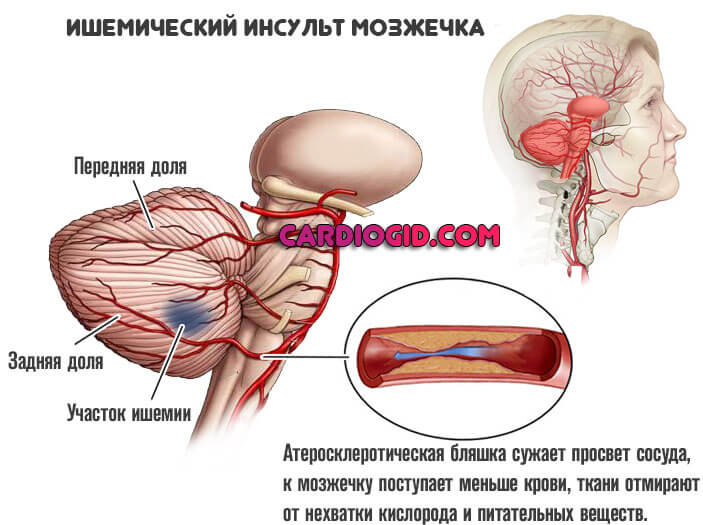
Тип III
Встречается исключительно редко, намного меньше десятой доли процента. В пересчете на население планеты выходит порядка полутора миллионов человек.
Патология имеет чисто наследственное происхождение, обуславливается нарушением синтеза особого вещества, которое называется апо Е.
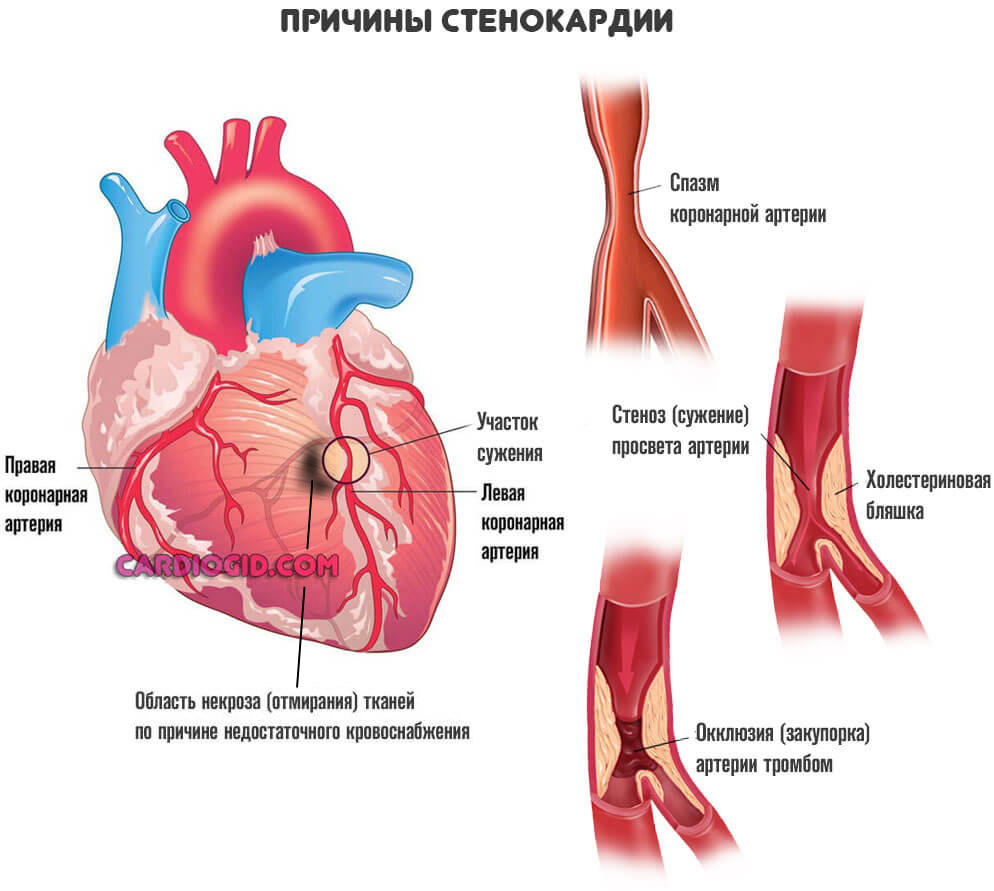
Этот белок играет одну из ключевых ролей в обменных процессах с участием холестерина, потому расстройства всегда тяжелые. Вроде атеросклероза сосудов нижних конечностей, стенокардии , ишемической болезни сердца.
Для этой формы типично спонтанное длительное развитие и сравнительно ранняя манифестация спустя несколько лет от начала заболевания.
Триггером, тем фактором, который станет виновником расстройства и запустит изменения, может оказаться гормональный сбой, ожирение, пубертат, беременность. И еще множество моментов.
Оценка таковых — задача эпидемиологии как науки, зная особенности и механизмы можно разработать пути профилактики. Пока однозначного ответа, как предотвратить болезнь, нет.
IV тип
Встречается в 1% случаев. Сопровождается усилением выработки триглицеридов, липопротеинов очень низкой плотности.
Для гипертриглицеридемии типично незначительное повышение уровня холестерина, но не всегда. Стремительный рост концентрации жирных веществ обнаруживается позднее, по мере прогрессирования отклонения.
Подобная патология повышает риск сахарного диабета, гипертонической болезни, вызывает дальнейшее увеличение массы тела.
V тип
Еще одна наследственная форма расстройства. Напоминает самый первый названный вид, с той разницей, что растет концентрация не только хиломикронов, но и липопротеинов очень низкой плотности.
Чаще всего нарушение провоцирует тяжелые формы воспаления поджелудочной железы — панкреатита.
Точный механизм манифестации расстройства не ясен. Предполагается, что толчком к развитию становится несбалансированное питание.
При всех этих заболеваниях сам холестерин может быть в норме или совсем незначительно повышен.
Хотя он и является одним из ключевых веществ в деле развития негативных последствий гиперлипидемии, основу, фундаментальный механизм болезни составляют специальные белки и вещества, названные выше, которые участвуют в транспортировке холестерина.
Есть и другой способ классифицировать гиперлипидемию. Исходя из ее происхождения, называют две крупных группы нарушений:
- Заболевание уточненного генеза. Причина очевидна или хотя бы есть возможность оценить природу отклонения, выставить точный диагноз в результате диагностики. Большая часть проблем относится именно к этому виду. Хотя для полного обследования может потребоваться не один месяц динамического лабораторного наблюдения.
- Гиперлипидемия неуточненная. Выявить точный фактор развития патологического процесса невозможно. Однако с этого зачастую начинается диагностика. До момента выставления диагноза может пройти довольно много времени. Не всегда получается определиться с происхождением обменного нарушения.
Обе классификации активно используются врачами. Первая играет ключевую роль в назначении специального терапевтического курса.
Симптомы
Клиники как таковой повышение концентрации жиров в крови не имеет ровно до того момента, как начинается спровоцированное нарушением заболевание.
Вариантов тут может быть множество: от стенокардии или аритмии , до сахарного диабета, панкреатита и, наиболее часто, атеросклероза сосудов нижних конечностей , головного мозга , кардиальных структур (коронарных артерий).
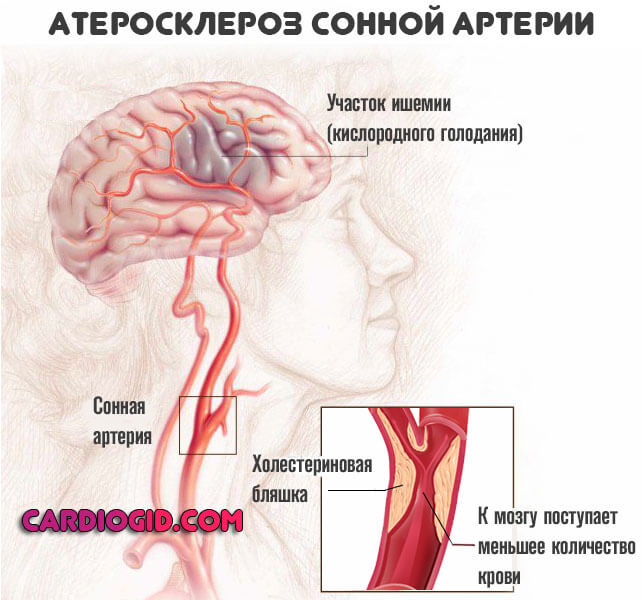
Выделить единый комплекс признаков невозможно, потому как форм и последствий течения обменного отклонения слишком много. Говоря строго, это не симптомы гиперлипидемии, речь о клинике тех осложнений, которые она спровоцировала.
На развитие патологического процесса порой уходит не год и даже не один их десяток. Зависит от запаса прочности организма, сопротивляемости и способности к саморегуляции.
Мужчины подвержены заболеванию больше женщин, потому как у последних роль расщепителя жиров и регулятора обменных процессов играет эстроген, который в организме представителя сильного пола имеет ничтожную концентрацию.
Причины
Перечень таковых огромен. Стоит назвать лишь некоторые:
- Сахарный диабет.
- Гипертоническая болезнь или симптоматический рост уровня давления до стабильно высоких отметок.
- Ожирение. Изменение массы тела, нескорректированное.
Парадоксально, но триада этих отклонений может быть причиной гиперлипидемии и следствием ее течения, в качестве осложнения. Связи нужно «распутывать» вместе с врачом.
- Патологии почек. Недостаточность в любой фазе. Особенно в декомпенсации.
- Наследственный фактор. Определенную роль играет во всех пяти формах заболевания. Ключевым фундаментальным виновником вступает в двух случаях. В рамках диагностики обязательно проводится оценка семейного анамнеза.
- Патологии печени, поджелудочной железы. Воспалительного, дегенеративного характера.
- Беременность, особенно тяжелая, поздняя, многоплодовая.
- Пубертатный период с нестабильностью гормонального фона.
- Гипотиреоз. Снижение концентрации специфических веществ щитовидной железы: Т3, Т4, ТТГ (формально он относится к соединениям, синтезируемым гипофизом).
- Бесконтрольный прием оральных контрацептивов. Убивают нормальный фон специфических веществ женской репродуктивной системы. Не рекомендуются к применению даже по совету врача и с его согласия, последствия непредсказуемы. Это не только проблемы с уровнем липидов, но и бесплодие, падение полового влечения. Расстройства со стороны почек, печени, сердечнососудистой системы.
- Курение, потребление спиртного. Тем более наркотических веществ. Это крайне опасно. Вредные привычки тормозят обменные процессы. Даже после отказа организму потребуется время, чтобы перестроиться на адекватный, физиологичный лад.
- Расстройства со стороны гипофиза.
Огромную роль играет неправильное питание с избытков фаст-фуда, соли, жирного, жареного.
Диагностика
Обследование проводится под контролем как минимум эндокринолога. При необходимости привлекаются и прочие специалисты.
Мероприятия по выявлению примерно одинаковы всегда:
- Устный опрос больного. Есть ли жалобы, если да — когда они возникли и так по цепи. Чтобы составить полную клиническую картину. Но, как было сказано, в начальной стадии и даже при длительном течении в большинстве случаев, проявлений нет никаких.
- Сбор анамнеза. Привычки, характер питания, профессиональная активность, семейная история болезней.
- Исследование крови на вещества липидного профиля. Направлено на подробное описание концентрации различных структур: липопротеинов низкой, высокой плотности, холестерина, определяется атерогенный индекс. Рекомендуется проводить это исследование регулярно, пациентам с текущий гиперлипидемией — раз в полгода. В рамках профилактического скрининга — в 12 месяцев или чуть реже.
- Это основные методы диагностики собственно нарушения. Что касается выявления осложнений этой проблемы:
- УЗДГ сосудов нижних конечностей, шеи, оценка коронарных артерий, в том числе методом ЭХО.
- Ангиография при необходимости.
- МРТ или КТ по потребности.
Вероятно назначение прочих исследований.
Лечение
Терапия зависит от формы патологического процесса. Исходя из вида гиперлипидемии, назначается определенная схема.
Тип 1
Требует диеты, это основной метод восстановления. Строгих правил нет. Достаточно разнообразить рацион, включить в него больше свежих и термически обработанных овощей, фруктов, доля растительных компонентов в меню — не менее 50%. Лучше довести ее до 60%.
Обязателен белок, вегетарианский рацион возможен, но при желании. В качестве мяса нужно потреблять куриную грудку, индейку. В разумных количествах возможно использование в готовке телятины без жира.
Исключаются жареные, копченые блюда, соленья и маринады с большой осторожностью. Сладостей меньше, разве что варенье собственного приготовления без сахара.
Соль ограничивается. Не более 5-7 граммов в день, потому ни о каких консервах, полуфабрикатах речь также не идет.
Продолжительность такой диеты — от 3 до 12 месяцев. Возможно, к ней нужно будет возвращаться регулярно или же перейти на новый рацион.
Тип 2а
Лечится с применением статинов. Они выводят избыток липидов из организма. В качестве вариантов — Аторвастатин, Аторис и аналогичные. Также назначают средства на основе никотиновой кислоты.
Тип 2b
Предполагает применение тех же препаратов плюс подключение еще одной группы — фибратов. Устраняющих избыточный синтез условно вредных веществ. В качестве основного наименования назначается Гемфиброзил.
Тип 3
Использование статинов и никотиновой кислоты возможно, но клиническая практика говорит о минимальной эффективности в таком случае .
Показано использование фибратов. Уже названного препарата. Длительность лечения значительная, порядка нескольких месяцев до достижения стойкого результата.
Тип 4
Необходимо использовать никотиновую кислоту.
При последней, 5 форме патологического процесса помимо нее применяется еще и Гемфиброзил. Или его аналоги из группы фибратов.
Все названные схемы лечения очень примерные. Есть огромное количество препаратов, торговых наименований. Эффективное сочетание назначает только специалист.
В оперативном лечении гиперлипидемии смысла нет. Речь о фундаментальном расстройстве.
Клиники предлагают инновационные, не апробированные до конца методики, вроде гравитационной очистки крови, но эффективность такого пути туманна. Пока больше вопросов, чем ответов.
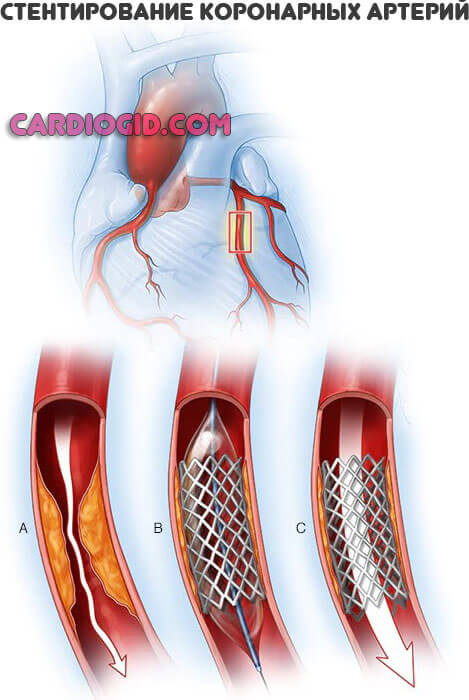
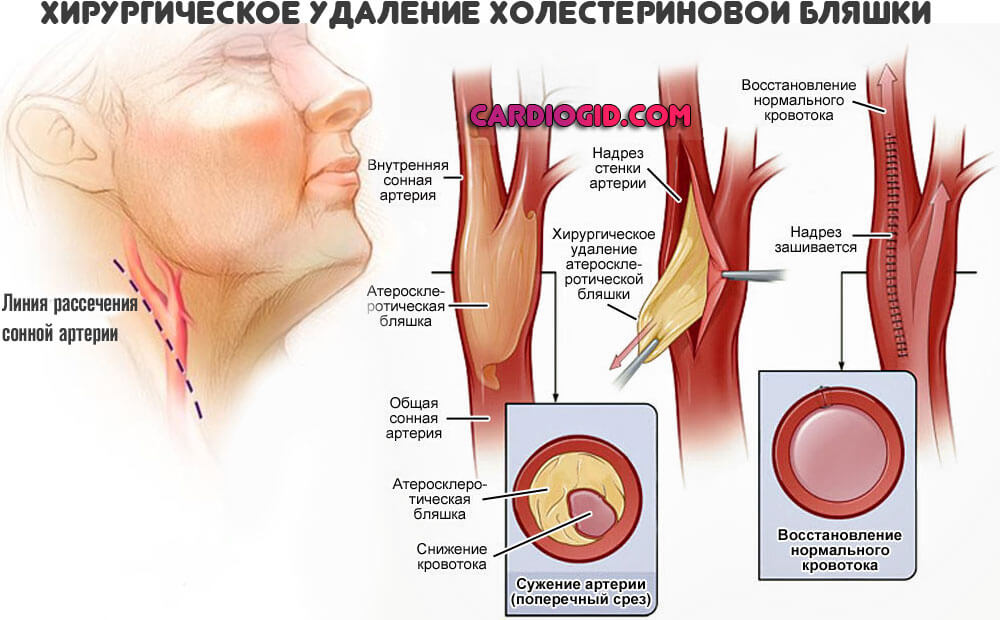
Хирургическое вмешательство требуется при развитии осложнений. Вроде критического сужения сосудов нижних конечностей, закупорки артерий сердца, кальцификации бляшки, когда образование из холестерина становится жестким, как камень.
Лечить гиперлипидемию нужно под контролем эндокринолога. Имеет смысл и при прочих формах процесса кроме первой придерживаться диеты, отказаться от курения, спиртного, тем более наркотических веществ.
Если нарушение стало вторичным, то есть обусловлено прочими диагнозами, нужно устранить первопричину и только потом бороться с последствиями.
Прогноз
При раннем обнаружении благоприятный. Заболевание годами протекает без выраженной клиники, пока не провоцирует критические нарушения. Даже в этом случае шансы на восстановление хорошие.
Главное не медлить с терапией и придерживаться всех рекомендаций лечащего специалиста.
Возможные последствия
- Коронарная недостаточность . Скудное питание сердца по одноименным артериям. Часто заканчивается инфарктом, со всеми вытекающими последствиями.
- Инсульт. Острое нарушение трофики тканей головного мозга.
- Атеросклероз сосудов мозга и ног.
- Сосудистая деменция.
- Острый панкреатит, воспаление поджелудочной железы с отмиранием ее клеток.
- Проблемы с печенью, почками.
Гиперлипидемия — сложный системный процесс. Обращаться нужно к врачу-эндокринологу. Без лечения почти всегда нарушение движется вперед, с разной скоростью.
Чем это закончится — представить нетрудно, список чуть выше красноречиво говорит о возможных последствиях. При ответственном же подходе есть все шансы на восстановление.
Список литературы использованной при подготовке статьи:
РОССИЙСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ СЕМЕЙНОЙ ГИПЕРХОЛЕСТЕРИНЕМИИ. Ежов М.В., Сергиенко И.В., Рожкова Т.А., Кухарчук В.В., Коновалов Г.А., Мешков А.Н., Ершова А.И., Гуревич В.С., Константинов В.О., Соколов А.А., Щербакова М.Ю., Леонтьева И.В., Бажан С.С., Воевода М.И., Шапошник И.И.
Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации. V пересмотр. В.В. Кухарчук, Г.А.Коновалов, А.В. Сусеков, И.В. Сергиенко, А.Е. Семенова, Н.Б.
Горнякова, Е.Ю. Соловьева, М.Ю. Зубарева
Гиперлипидемия: что это такое, почему возникает, чем опасна и как лечить?
Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-гематологу в вашем лечебном учреждении!
Соавторы: Марковец Наталья Викторовна, врач-гематолог
Синдром гиперлипидемии развивается при многих заболеваниях, делает их течение более тяжелым и приводит к развитию осложнений. Профилактика и лечение гиперлипидемии очень важны для предупреждения атеросклероза, нормального функционирования органов, продолжительной и активной жизни.
Содержание:
Что такое липиды, липопротеиды и гиперлипидемия?
Бытует мнение, что жиры вредны для организма. Это совсем не так. Жиры являются важнейшим составным элементом всех живых организмов, без которых невозможна жизнь. Они являются главной «энергетической станцией», вырабатывают при химических реакциях энергию, необходимую для обмена веществ, обновления клеток.

Вредными жиры становятся, когда их содержание избыточно, особенно отдельные виды, которые приводят к атеросклерозу и другим заболеваниям — липиды низкой плотности, или атерогенные. Все жировые вещества в организме подразделяются на 2 группы по своему химическому составу:
Липиды
Название происходит от греческого lipos — жир. Это целая группа жирообразующих веществ в организме, включающая:
- жирные кислоты (насыщенные, мононенасыщенные, полиненасыщенные);
- триглицериды;
- фосфолипиды;
- холестерин.
Жирные кислоты, о которых всем известно и которые играют большую роль в развитии атеросклероза — именно насыщенные. Они содержатся в животных продуктах. Ненасыщенные кислоты, наоборот, препятствуют развитию атеросклероза, содержатся в растительных маслах, морепродуктах (омега 3, омега 6, омега 9 и другие).
Триглицериды — это нейтральные жиры, производные глицерина, являющиеся основными поставщиками энергии. Их повышенное содержание способствует развитию заболеваний. Фосфолипиды содержат остаток фосфорной кислоты, они необходимы для поддержания нервной ткани.
Наконец, всем известный холестерин — главный виновник многих болезней, и самой распространенной «болезни века» — атеросклероза. Он бывает 2-х видов: высокой плотности, или «хороший холестерин», и низкой плотности, или «плохой холестерин». Именно он и откладывается в органах, вызывая жировую дистрофию, в сосудах, вызывая нарушение кровообращения.

Проблема повышенного уровня холестерина особенно остро встала в последние несколько десятилетий. Высоким холестерин считается тогда, когда его норма превышена на треть. При этом настоящей угрозой для человеческого организма является определенный тип холестерина — липопротеиды низкой плотности. Скапливаясь на стенках сосудистой системы, ЛПНП забивают сосуды.
Липопротеиды
Это — более сложные соединения, включающие липиды и молекулы белка. Они подразделяются на:
- хиломикроны, которые выполняют транспортную функцию, доставляют жир из кишечника к тканям и органам, в том числе способствуют отложению его в подкожной клетчатке;
- липопротеиды различной плотности — высокой (ЛПВП), низкой (ЛПНП), промежуточной (ЛППП) и очень низкой (ЛПНП).
Липопротеиды и липиды низкой плотности, хиломикроны способствуют накоплению жировых веществ, «плохого» холестерина в организме, то есть развитию гиперлипидемии, на фоне которой и развиваются болезни.
Нормальное содержание основных жировых веществ в крови представлено в таблице:
Наименование вещества
Нормальный показатель
Липопротеиды низкой плотности (ЛПНП)
1,92 — 4,82 ммоль/л
Липопротеиды высокой плотности (ЛПВП)
Каковы причины гиперлипидемии?
В обмене жиров в организме играют роль многие органы: печень, почки, эндокринная система (щитовидная железа, гипофиз, половые железы), а также влияет образ жизни, питания и так далее. Рекомендуем также изучить информацию о симптомах гиперкалиемии на нашем портале. Поэтому причины гиперлипидемии могут быть следующие:
- неправильное питание, избыточное поступление жировых веществ;
- нарушение функции печени (при циррозе, гепатите);
- нарушение функции почек (при гипертонии, пиелонефрите, почечном склерозе);
- снижение функции щитовидной железы (микседема);
- нарушение функции гипофиза (гипофизарное ожирение);
- сахарный диабет;
- снижение функции половых желез;
- длительный прием гормональных препаратов;
- хроническая алкогольная интоксикация;
- наследственные особенности жирового обмена.
Важно: Не следует думать, что перечисленные причины обязательно ведут к ожирению. Речь идет о гиперлипидемии — повышенном содержании жировых веществ в крови, органах, а не о подкожных жировых отложениях.

Классификация, виды гиперлипидемии
По причинам повышения липидов в организме выделяют 3 вида патологии:
- первичная гиперлипидемия (наследственная, семейная), связанная с генетическими особенностями жирового обмена;
- вторичная, развивающаяся на фоне заболеваний (печени, почек, эндокринной системы);
- алиментарная, связанная с избыточным потреблением жира.
Существует также классификация гиперлипидемии в зависимости от того, какая фракция липидов находится в повышенной концентрации в крови:
- С повышением концентрации триглицеридов.
- С повышенной концентрацией «плохого» холестерина (ЛПНП) — гиперлипидемия 2а типа, наиболее часто встречающаяся.
- С увеличением содержания хиломикронов.
- С повышенной концентрацией триглицеридов и холестерина.
- С повышенной концентрацией триглицеридов, холестерина и хиломикронов.
- С повышением содержания триглицеридов и нормальным содержанием хиломикронов.
Такое распределение важно с клинической точки зрения, то есть врач по анализу крови может ориентироваться, какое заболевание может быть более вероятным у данного пациента. Чаще всего в практике встречается гиперлипидемия смешанного характера, то есть с повышением содержания всех жировых компонентов.
Симптомы и диагностика гиперлипидемии
Сама по себе гиперлипидемия — это не болезнь, а синдром, на фоне которого развиваются другие заболевания. Поэтому она как таковая не имеет никаких симптомов, а проявляются уже вызванные ею заболевания.
Например, повышенная концентрация холестерина приводит к атеросклеротическому поражению кровеносных сосудов — артерий сердца, мозга, почек, конечностей. Соответственно этому появляются и клинические симптомы:
- при атеросклерозе коронарных сосудов — боли в области сердца (приступы стенокардии), одышка, нарушения ритма, в тяжелых случаях может развиться снижение памяти, нарушения чувствительности, расстройства речи, психики, может развиться острое нарушение мозгового кровообращения (инсульт);
- при атеросклерозе сосудов конечностей — боли в мышцах, повышенная зябкость, истончение кожи, ногтей, трофические расстройства, участки некроза на пальцах, гангрена;
- при атеросклерозе почечных сосудов — нарушение клубочковой фильтрации, артериальная гипертония, развитие почечной недостаточности, сморщивание почки.
Ранее мы уже писали о высоком холестерине при беременности и рекомендовали добавить статью в закладки.

Важно: При повышении уровня липидов развиваются не только перечисленные заболевания. Поражаться может практически любой орган за счет атеросклероза питающих его сосудов и жировой дистрофии, например, гиперлипидемия печени.
Диагностика гиперлипидемии проводится по биохимическому анализу крови, в котором учитываются следующие основные показатели:
- холестерин (холестерол) — «плохой», то есть низкой плотности (ЛПНП), его содержание не должно превышать 3,9 ммоль/л, и «хороший», то есть высокой плотности (ЛПВП), его уровень должен быть не ниже 1,42 ммоль/л;
- общий холестерин — не должен превышать 5,2 ммоль/л;
- триглицериды — не должны превышать 2 ммоль/л.
Более подробно изучить, что такое Триглицериды в биохимическом анализе крови вы сможете в статье на нашем портале.
Также учитывается коэффициент атерогенности (КА), то есть вероятности развития атеросклероза. Он рассчитывается следующим образом: от общего холестерина вычитают ЛПВП, затем полученную сумму делят на ЛПВП. В норме КА должен быть меньше 3. Если КА равен 3-4, то у пациента имеется небольшой риск развития атеросклероза, если 5 и более — это высокая степень вероятности развития инфаркта, инсульта.
При выявлении в крови гиперлипидемии проводится полное обследование пациента: ЭКГ, эхография сердца, энцефалография, контрастная ангиография, УЗИ печени, почек, исследование эндокринной системы.
Чем лечат гиперлипидемию?
Комплекс лечения гиперлипидемии состоит из 4-х основных компонентов: диетотерапии, приема статинов (препаратов, снижающих уровень холестерина), очищающих процедур и повышения физической активности.

Анизоцитоз — отклонение размеров форменных элементов крови от нормы. Это симптом, дающий неспецифическую клиническую картину. Но он значим и достоверен как доказательство нарушений в системе гемопоэза и/или иммунитета, поэтому его обнаружение требует комплексного обследования пациента.
Диетотерапия
Питание при гиперлипидемии должно содержать минимум жира — не более 30%. Рекомендуется замена животных жиров на растительные масла, причем не рафинированные, содержащие полиненасыщенные жирные кислоты (подсолнечное, оливковое, льняное, кунжутное). Их рекомендуется принимать в сыром виде, то есть без термической обработки. Также следует сократить количество углеводов — сладких блюд, мучных и кондитерских изделий.
Пища должна содержать большое количество грубой клетчатки — не менее 40-50 г в сутки, она содержится в сырых овощах и фруктах, зерновых кашах, бобовых, зелени, а также в них много витаминов и микроэлементов. Рекомендуется в качестве жиросжигающих продуктов артишоки, ананас, цитрусовые, сельдерей. Противопоказан алкоголь, который содержит большое количество углеводов.
Статины
Это целая группа препаратов, которые блокируют фермент ГМГ-КоА-редуктазу, необходимую для синтеза холестерина. Практика показала, что регулярный прием статинов снижает на 30-45% количество инфарктов, инсультов. Наиболее популярными являются симвастатин, ловастатин, розувастатин, флувастатин и другие.

Очищение организма
Имеется в виду очищение от накопившихся токсинов, избытка пищевых веществ. Рекомендуется периодический прием сорбентов, которые также в большом выборе. Это активированный уголь, сорбекс, энтеросгель, полисорб, атоксол и другие. Отлично зарекомендовал себя хитозан — препарат из порошка панциря ракообразных, хорошо адсорбирующий и выводящий из кишечника молекулы жира.
В тяжелых случаях гиперлипидемии в условиях стационара проводят экстракорпоральное очищение крови. Венозная система пациента подключается к аппарату с множеством мембран-фильтров, проходит через них и возвращается обратно, уже очищенная от «плохих» липидов.
Важно: Прием сорбентов следует согласовывать с врачом. Избыточное увлечение ими может привести к выведению из организма, кроме жира и токсинов, полезных и нужных веществ.
Повышение физической активности
ЛФК при гиперлипидемии — обязательное условие для улучшения кровообращения, выведения липидов и уменьшения оседания их в сосудах и органах. Также любые занятия спортом, игры, пешие прогулки, езда на велосипеде, посещение бассейна, просто гигиеническая зарядка по утрам — каждый может выбрать для себя по своему вкусу и возможностям. Главное, устранить гиподинамию.
Возможна ли профилактика?
Если только гиперлипидемия не связана с органической патологией, наследственностью и гормональными нарушениями, то предупредить ее вполне реально. И эта профилактика не является «открытием Америки», а состоит из нормализации питания, отказа от вредных привычек, застолий и гиподинамии, повышения физической активности.
Статистика говорит о том, что в большинстве случаев гиперлипидемия имеет алиментарный (пищевой) и возрастной характер. Поэтому и профилактика ее в большинстве случаев вполне реальна. Даже в пожилом и преклонном возрасте можно избежать патологии.
Гиперлипидемия — это синдром, возникающий при многих заболеваниях, а также приводящий к развитию тяжелых заболеваний. Регулярное обследование и лечение, а также профилактические меры помогут избежать серьезных последствий.
Гиперлипидемия: симптомы, диагностика, лечение
Запишись на прием по телефону +7 (495) 604-10-10 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Клиника “Столица” гарантирует полную конфиденциальность Вашего обращения.

- Причины
- Симптомы
- Лечение
- Диагностика
Гиперлипидемия – повышенное содержание жиров в организме, в основном, холестерина и/или триглицеридов.
Повышенный уровень холестерина в крови – это, как правило, результат комплекса причин, среди которых обычно выделяют:
- Наследственные заболевания
- Заболевания почек, например, хроническая почечная недостаточность
- Гипертония
- Сахарный диабет
- Болезни печени, например, острые и хронические гепатиты, цирроз печени
- Заболевания поджелудочной железы, например, опухоль, острый и хронический панкреатит
- Сахарный диабет
- Гипотиреоз
- Дефицит соматотропного гормона
- Беременность – повышает количество «плохого» и уменьшает уровень «хорошего» холестерина
- Злоупотребление алкоголем или явный алкоголизм
- Курение
- Нарушения обмена веществ
- Ожирение
- Применение некоторых медикаментов, среди которых оральные контрацептивы, стероидные гормоны, диуретики и ряд других
- Приобретенные хронические заболевания в зрелом и пожилом возрасте
Отметим ещё раз: ключевая опасность гиперлипидемии заключается в том, что этот патологический процесс сам по себе практически никак не проявляется.
Если вы любите жирную и жареную пищу, не брезгуете фаст-фудом, курите, любите выпить и не очень жалуете спорт, велика вероятность, что у вас повышенный уровень холестерина в крови.
Провертись, чтобы избежать опасных для жизни последствий. Запишитесь на приём к нашим специалистам прямо сейчас.
Самое главное в лечении гиперлипидемии – найти и убрать причины, спровоцировавшие повышение уровня жиров в организме. Диета и коррекция образа жизни – одно из ключевых условий успешного лечения. О том, как питаться и какой образ жизни вести предпочтительней, мы расскажем ниже, а сейчас поговорим о медикаментозном лечении гиперлипидемии.
Как правило, на ранних стадиях развития гиперлипидемии достаточно скорректировать питание и образ жизни, чтобы нормализовать уровень жиров в организме. Лекарственные препараты обычно назначаются людям, которым в течение первого месяца лечения диетотерапия не помогла.
Какие препараты вам могут назначить наши специалисты:
- Статины
- Фибраты
- Витамин В5 или никотиновую кислоту
- Препараты, которые связывают желчные кислоты
Все препараты наш специалист подберёт строго индивидуально – исходя исключительно из вашей ситуации.
Важно помнить: лечение гиперлипидемии – не разовая мера. Если у вашего организма есть склонность к этому заболеванию, проводить терапию необходимо постоянно: правильно питаться, вести верный образ жизни и при необходимости корректировать уровень жиров в организме лекарственными препаратами.
Обратите внимание: одна из ключевых причин выбрать лечение гиперлипидемии в сети наших клиник – возможность очистить сосуды от лишнего холестерина высокотехнологичными методами гравитационной хирургии крови.
Диагностировать гиперлипидемию помогает анализ крови, который называется липидный профиль. Ничего не ешьте и не пейте за 9-12 часов до забора крови.
Анализ поможет оценить уровень жиров, выявить или исключить характерные для гиперлипидемии изменения цвета сыворотки.
Важно: чтобы максимально обезопасить своё здоровье, анализ на липидный профиль необходимо повторять раз в 5 лет.
Если анализ крови покажет, что у вас повышенный уровень холестерина и других жиров, врач может назначить вам дополнительные диагностические исследования, которое помогут выявить или исключить различные сопутствующие патологические процессы:
- УЗДГ сосудов
- Компьютерная томография
- Ангиография
- Дополнительные лабораторные исследования