Лимфаденопатия
 Лимфаденопатия — это патологическое состояние организма, при котором наблюдается увеличение лимфатических узлов.
Лимфаденопатия — это патологическое состояние организма, при котором наблюдается увеличение лимфатических узлов.
Этот процесс может протекать в острой или хронической форме. В области шеи расположено несколько групп лимфоузлов, как поверхностных, так и глубоких — это затылочные, околоушные, глубокие шейные, подчелюстные и др.
Именно в лимфатических узлах осуществляется очистка жидкости от чужеродной ДНК и «отработанных» лейкоцитов, обезвреживание бактерий, обогащение лимфы иммунокомпетентными клетками. Если лимфоузлы увеличиваются, это свидетельствует об инфекционном или онкологическом процессе в организме.
Что это такое?
Простыми словами, лимфаденопатия — это состояние, при котором увеличиваются в размерах лимфоузлы.
Такие патологические изменения свидетельствуют о тяжёлом заболевании, которое прогрессирует в организме (нередко онкологического характера). Для постановки точного диагноза требуется проведение нескольких лабораторных и инструментальных анализов.
Лимфаденопатия может образоваться в любой части тела и поражает даже внутренние органы.
Причины
Каждая группа лимфоузлов отвечает за определенную анатомическую область. В зависимости от того, какой лимфоузел увеличен, часто можно сделать определённый вывод о том, что явилось первопричиной лимфаденопатии. Рассмотрим возможные причины увеличения разных групп лимфатических узлов.
Подчелюстная лимфаденопатия — одна из частых спутниц многих заболеваний, связанных с воспалением лимфоглоточного кольца, лор-органов, особенно проявляющихся гнойным расплавлением тканей (абсцесс). Заболевания нижней челюсти, воспаление слизистой дёсен и полости рта нередко сопровождаются подчелюстной лимфаденопатией.
Паховый лимфаденит (локальная лимфаденопатия) может быть вызван следующими заболеваниями и процессами:
- сифилитическая инфекция, вызванная специфическим возбудителем — бледной трепонемой;
- микоплазменная инфекция половых органов;
- поражение стафилококком и другой бактериальной флорой;
- кандидозная инфекция;
- остроконечные кондиломы при их инфицировании;
- мягкий шанкр;
- гонорея;
- ВИЧ-инфекция;
- хламидиоз половых органов.
Далее рассмотрим возможные причины увеличения лимфатического узла (узлов) и лимфаденопатии с локализацией в одной регионарной группе (регионарной лимфаденопатии):
- инфекционный воспалительный процесс в определенной анатомической зоне, например воспалительные заболевания лор-органов (ангина, обострение хронического тонзиллита, синусит, отит, фарингит), заболевания челюсти, пародонта, зубов, стоматиты и другие стоматологические заболевания, инфекционные заболевания с поражением органа зрения;
- воспалительные заболевания кожи и подкожной клетчатки (травма, инфицированная рана, панариций, рожистое воспаление, фурункул, дерматит, экзема);
- поствоспалительные изменения в коже и окружающей клетчатке вследствие укусов насекомых, животных или после их царапин на коже;
- осложнения после оперативных вмешательств также могут сопровождаться локальной лимфаденопатией и увеличением лимфоузлов. При этом воспаляются лимфатические образования, находящиеся на пути оттока лимфы из соответствующей анатомической зоны;
- опухоли различной природы и локализации по мере своего роста прежде всего вызывают увеличение ближайшего к себе лимфатического узла — сначала появляется локальная лимфаденопатия.
Другие причины лимфаденопатии:
- В ряде случаев увеличение лимфоузлов и лимфаденопатия могут быть следствием посещения жарких экзотических стран, в которых распространена специфическая местная инфекция, паразитарные заболевания и гельминтозы. Заражение данными патогенами вызывает местный или общий процесс, проявляющийся многими симптомами, в том числе лимфаденопатией.
- Длительный контакт с некоторыми животными и инфицирование передаваемыми ими инфекционными агентами также могут приводить к лимфаденопатиям разной локализации.
- Пребывание в эндемичных районах по заболеваниям, передающимся клещами, другими насекомыми.
- Другие причины инфекционной лимфаденопатии — лейшманиоз, туляремия, риккетсиоз, лептоспироз.
- Инфекции, этиологическими факторами которых являются лимфотропный вирус Эпштейна-Барр, цитомегаловирус, вирусы иммунодефицита (ВИЧ), гепатитов В, С, группа герпес-вирусов, токсоплазмы. Нередко у одного больного может присутствовать несколько антигенов данных возбудителей. Практически любые вирусы могут вызывать лимфаденопатию у человека. Наиболее частыми из них, помимо перечисленных, являются вирусы кори, краснухи, аденовирусы и другие вирусные агенты, вызывающие многие ОРВИ.
- Грибковые патогены при определённых обстоятельствах и резком снижении иммунитета способны вызывать как локальную, так и генерализованную лимфаденопатию (кандида, криптококкоз и другие).
Причины генерализованного увеличения нескольких групп лимфоузлов (генерализованной лимфаденопатии)
Генерализованная лимфаденопатия неопухолевого характера может быть вызвана следующими причинами:
- ВИЧ-инфекция (заболевание, обусловленное вирусом иммунодефицита) в период острой фазы инфекционного процесса часто протекает в виде распространённого увеличения лимфатических узлов.
- Инфицирование такими вирусными инфекциями, как краснуха, ЦМВ (цитомегаловирус), токсоплазмы и вирусы простого герпеса, часто проявляется генерализованной лимфаденопатией.
- Лимфаденопатия, являющаяся следствием реакции на введение вакцин и сывороток.
Факторы, имеющие значение при выяснении причины лимфаденопатии неопухолевого генеза:
- Наличие травмы, ранения конечностей, рожистого воспаления кожи.
- Связь увеличения лимфоузлов (лимфаденопатии) с известными локальными или генерализованными инфекциями.
- Случаи употребления плохо термически обработанного мяса, рыбы, молока (инфекции, передаваемые с продуктами питания).
- Профессиональные особенности — работа, связанная с сельским хозяйством, животноводством, охотой, обработкой шкур и мяса.
- Контакт с больным туберкулезом и возможное заражение микобактериями туберкулеза.
- Переливание крови в анамнезе, наркомания с использованием внутривенных вливаний.
- Частая смена половых партнёров, гомосексуализм.
- Применение в течение времени лекарственных средств (некоторые группы антибиотиков, гипотензивные и противосудорожные средства).
Другой большой группой генерализованных лимфаденопатий является поражение лимфатических узлов опухолевого характера:
- гемобластозы и опухолевые процессы лимфоидной ткани (лимфомы) Ходжкина и другие, хронический лимфолейкоз, миелолейкоз;
- отдалённые метастатические поражения лимфоузлов от опухолей, расположенных в тканях лёгкого, матки, молочных желез, простаты, желудка, кишечника, а также опухолей практически всех локализаций.

Симптомы
При шейной, паховой или подмышечной лимфаденопатии в соответствующей области наблюдается увеличение лимфатических узлов, от незначительного до заметного невооруженным глазом (от мелкой горошины до гусиного яйца). Их пальпация может быть болезненной. В ряде случаев над увеличенными лимфатическими узлами отмечается покраснение кожных покровов.
Выявить лимфаденопатию висцеральных узлов (мезентеральные, перебронхиальные, лимфоузлы ворот печени) визуально или пальпаторно невозможно, она определяется только в ходе инструментального исследования пациента.
Помимо увеличения лимфатических узлов существует и еще ряд признаков, которые могут сопровождать развитие лимфаденопатии:
- необъяснимая потеря веса тела;
- повышение температуры тела;
- повышенная потливость, особенно в ночное время;
- увеличение печени и селезенки;
- рецидивирующие инфекции верхних дыхательных путей (тонзиллиты, фарингиты).
Лимфаденопатия шейных узлов
Самой распространенной формой поражения лимфатических узлов воспалительного характера является лимфаденопатия шейных лимфоузлов, которая в большей степени является уделом педиатров, так как сопровождает течение основных инфекционных заболеваний детского возраста. Локализуются эти воспалительные изменения, как правило, в ротовой полости или слюнных железах, в связи с чем, близость расположения шейной группы лимфатических узлов позволяет быстрому присоединению реактивной лимфаденопатии. Данный тип лимфаденопатии редко нуждается в проведении специфической терапии, и изменения лимфатических узлов самостоятельно нивелируются после устранения первопричины заболевания.
Взрослая категория пациентов в меньшей степени страдает данной патологией и при наличии у них изменений шейных групп лимфатических узлов, следует предполагать опухолевый генез лимфаденопатии. В связи с этим, при первичном обращении пациента с шейной лимфаденопатией необходимо провести полное инструментальное обследование не только пораженной области, но и других органов и систем с целью исключения злокачественных новообразований.
Поражение той или иной группы шейных лимфатических узлов может стать важным диагностическим и прогностическим признаком различных патологических состояний в организме. Так, увеличением задней шейной группы лимфатических узлов сопровождаются инфекционные очаги, локализованные в волосистой части головы, а также токсоплазмоз и краснуха. Инфицирование век и конъюнктивы чаще всего сопровождаются увеличением размеров передних шейных лимфатических узлов. А при имеющихся изменениях всех групп лимфатических узлов следует предположить наличие у пациента лимфомы.
Туберкулезная инфекция характеризуется быстрым прогрессирующим увеличением шейных лимфатических узлов с последующим их нагноением. Надключичная группа лимфатических узлов поражается крайне редко и возникновение данной лимфаденопатии следует расценивать как неблагоприятный прогностический признак (метастатическое поражение при локализации первичного опухолевого очага в органах грудной полости). Эпитрохлеарный лимфатический узел поражается при саркоидозе и вторичном сифилисе, при этом увеличение узлов носит двухсторонний симметричный характер. Одностороннее его поражение чаще всего сопутствует инфицированному поражению кожных покровов верхней конечности.
Диагностика
Врач проводит сбор анамнеза, для выявления патопроцессов, которые могли послужить первопричиной поражения органов лимфатической системы. Подобному состоянию могут сопутствовать многие заболевания. Например:
- употребление в пищу сырого мяса – токсоплазмоз;
- контакт с кошками – токсоплазмоз, болезнь кошачьих царапин;
- недавние гемотрансфузии – гепатит В, цитомегаловирус;
- контакт с больными туберкулезом – туберкулезный лимфаденит;
- внутривенное введение наркотиков – гепатит В, эндокардит, ВИЧ-инфекция;
- случайные половые связи – гепатит В, цитомегаловирус, герпес, сифилис, ВИЧ-инфекция;
- работа на скотобойне или животноводческой ферме – эризипелоид;
- рыбная ловля, охота – туляремия.
Основные диагностические методы объединяют:
- Анализы на выявление ВИЧ и гепатита;
- Развернутый анализ крови;
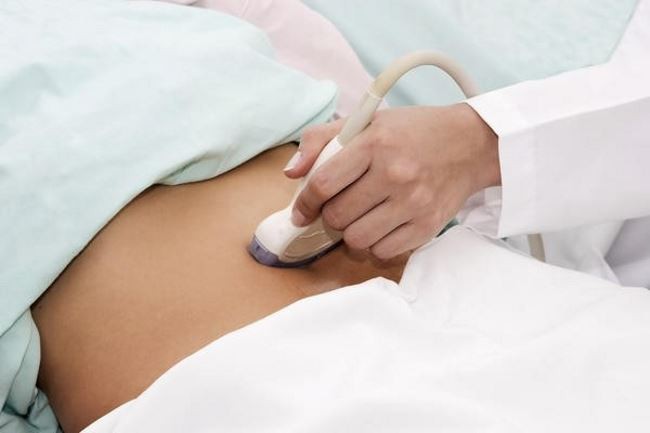
- Ультразвуковое обследование органов брюшной, грудной полости, пораженных лимфоузлов;
- Гистологические исследования биоптата;
- Рентгенография;
- Обследования на томографе (КТ, МРТ).
При необходимости может быть проведена биопсия увеличенного лимфоузла с последующим гистологическим и цитологическим исследованием полученных образцов ткани.
Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.

Лечение лимфаденопатии
Выбор методики лечения лимфаденопатии зависит от поставленного диагноза. Кроме этого, при назначении плана лечения врач принимает во внимание и такие факторы:
- индивидуальные особенности пациента;
- анамнез;
- результаты обследования.
Лечение народными средствами может быть уместно с разрешения врача и только в тандеме с медикаментозной терапией. Самолечение при таких патологических процессах недопустимо.
Осложнения и прогноз
Как и любая болезнь, лимфаденопатия шейных лимфоузлов имеет свои риски. При адекватном и, главное, своевременном лечении опасность развития осложнений минимальная. Если затягивать с лечением неспецифической лимфаденопатии возможно развитие:
- разложения узла, как следствие гнойного процесса;
- образования абсцессов и свищей;
- травмирования сосудов, как следствие — кровотечение;
- застоя лимфы;
- сепсиса.
Развитие хронической лимфаденопатии происходит по причине нарушения работы иммунитета. То есть основная угроза в этом случае — даже не воспаление лимфоузлов, а риск генерализации процесса из-за того, что защитные силы организма ослабли.
Нарушение функционирования лимфатического узла может привести к застою лимфы — лимфостазу. В народе эту болезнь называют слоновьей. В результате нарушения оттока лимфы, она собирается в одном участке (чаще конечности), что приводит к увеличению размеров части тела.
Опасность специфической лимфаденопатии обуславливается основным заболеванием. В этом случае увеличенные лимфоузлы — это, скорее, симптом, чем болезнь. Если у вас диагностирована такая форма заболевания следует немедленно приступить к лечению и постараться не заразить своих близких.
Профилактика
В силу разнообразия причин и факторов, провоцирующих развитие лимфаденопатии, главной мерой профилактики следует считать своевременное выявление и лечение основных патологий разного генеза.
При этом следует вести здоровый образ жизни, оптимизировать режим физической активности, качество питания, соблюдать правила гигиены и придерживаться рекомендаций, направленных на минимизацию рисков инфицирования и заражения паразитами.
Лимфаденопатия
Лимфаденопатия – это патологическое состояние, характеризующееся увеличением лимфатических узлов и являющееся одним из ведущих симптомов многих заболеваний.
Примерно у 1% пациентов со стойкой лимфаденопатией в ходе медицинского обследования выявляют злокачественные новообразования.
Лимфатические узлы представляют собой периферические органы лимфатической системы. Они играют роль своеобразного биологического фильтра, очищающего лимфу, поступающую в них от конечностей и внутренних органов. В теле человека существует порядка 600 лимфатических узлов. Однако пропальпировать можно только паховые, подмышечные и подчелюстные лимфоузлы, т. е. те, что расположены поверхностно.

Причины
К развитию лимфаденопатии приводят инфекционные заболевания:
- бактериальные [чума, туляремия, сифилис, доброкачественный лимфоретикулез (болезнь кошачьих царапин), пиогенные бактериальные инфекции];
- грибковые (кокцидиомикоз, гистоплазмоз);
- микобактериальные (лепра, туберкулез);
- хламидийные (лимфогранулема венерическая);
- вирусные (ВИЧ, гепатит, корь, цитомегаловирус, вирус Эпштейна – Барр);
- паразитарные (филяриатозы, трипаносомозы, токсоплазмоз).
К развитию лимфаденопатии может привести терапия некоторыми лекарственными препаратами, среди которых цефалоспорины, препараты золота, сульфаниламиды, Каптоприл, Атенолол, Аллопуринол, Карбамазепин, Фенитоин, Пенициллин, Гидралазин, Хинидин, Пириметамин.
Наиболее часто выраженная лимфаденопатия наблюдается на фоне следующих заболеваний:
Увеличение лимфатических узлов в правой надключичной области нередко связано со злокачественным процессом в пищеводе, легких, средостении.
К шейной лимфаденопатии нередко приводят инфекции ротоглотки. Обычно это состояние развивается у детей и подростков на фоне детских инфекционных заболеваний и связано с функциональной незрелостью иммунной системы, которая не всегда адекватно реагирует на инфекционные раздражители. Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
К возникновению подмышечной лимфаденопатии приводят:
В зависимости от количества вовлеченных в патологический процесс лимфатических узлов выделяют следующие виды лимфаденопатии:
- локализованная – увеличение одного лимфатического узла;
- регионарная – увеличение нескольких лимфоузлов, располагающихся в одной-двух смежных анатомических областях, например, подмышечная лимфаденопатия;
- генерализованная – увеличенные лимфоузлы локализуются в нескольких несмежных анатомических областях, например, паховая и шейная аденопатия.
Локализованные лимфаденопатии встречаются значительно чаще (в 75% случаев), чем регионарные или генерализованные. Примерно у 1% пациентов со стойкой лимфаденопатией в ходе медицинского обследования выявляют злокачественные новообразования.
В зависимости от этиологического фактора лимфаденопатия бывает:
- первичная – вызывается первичными опухолевыми поражениями лимфатических узлов;
- вторичная – инфекционная, медикаментозная, метастатическая (вторичный опухолевый процесс).
В свою очередь, инфекционная лимфаденопатия подразделяется на специфическую (обусловлена туберкулезом, сифилисом и другими специфическими инфекциями) и не специфическую.
К развитию паховой лимфаденопатии обычно приводят инфекции, передающиеся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
По длительности клинического течения выделяют лимфаденопатию острую и хроническую.
Признаки лимфаденопатии
При шейной, паховой или подмышечной лимфаденопатии в соответствующей области наблюдается увеличение лимфатических узлов, от незначительного до заметного невооруженным глазом (от мелкой горошины до гусиного яйца). Их пальпация может быть болезненной. В ряде случаев над увеличенными лимфатическими узлами отмечается покраснение кожных покровов.

Выявить лимфаденопатию висцеральных узлов (мезентеральные, перебронхиальные, лимфоузлы ворот печени) визуально или пальпаторно невозможно, она определяется только в ходе инструментального исследования пациента.
Помимо увеличения лимфатических узлов существует и еще ряд признаков, которые могут сопровождать развитие лимфаденопатии:
- необъяснимая потеря веса тела;
- повышение температуры тела;
- повышенная потливость, особенно в ночное время;
- увеличение печени и селезенки;
- рецидивирующие инфекции верхних дыхательных путей (тонзиллиты, фарингиты).
Диагностика
Поскольку лимфаденопатия является не самостоятельной патологией, а всего лишь симптомом интоксикации при многих заболеваниях, ее диагностика направлена на выявление причин, повлекших увеличение лимфатических узлов. Обследование начинается с тщательного сбора анамнеза, что во многих случаях позволяет поставить предварительный диагноз:
- употребление в пищу сырого мяса – токсоплазмоз;
- контакт с кошками – токсоплазмоз, болезнь кошачьих царапин;
- недавние гемотрансфузии – гепатит В, цитомегаловирус;
- контакт с больными туберкулезом – туберкулезный лимфаденит;
- внутривенное введение наркотиков – гепатит В, эндокардит, ВИЧ-инфекция;
- случайные половые связи – гепатит В, цитомегаловирус, герпес, сифилис, ВИЧ-инфекция;
- работа на скотобойне или животноводческой ферме – эризипелоид;
- рыбная ловля, охота – туляремия.
При локализованной или регионарной лимфаденопатии проводят исследование области, от которой происходит отток лимфы через пораженные лимфоузлы, на предмет наличия опухолей, кожных поражений, воспалительных заболеваний. Исследуют и другие группы лимфатических узлов с целью выявления возможной генерализованной лимфаденопатии.
В теле человека существует порядка 600 лимфатических узлов. Однако пропальпировать можно только паховые, подмышечные и подчелюстные лимфоузлы.
При локализованной лимфаденопатии анатомическая локализация увеличенных лимфатических узлов позволяет значительно сузить количество предполагаемых патологий. Например, к развитию паховой лимфаденопатии обычно приводят инфекции, передающиеся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
Увеличение лимфатических узлов в правой надключичной области нередко связано со злокачественным процессом в пищеводе, легких, средостении. Левая надключичная лимфаденопатия сигнализирует о возможном поражении желчного пузыря, желудка, простаты, поджелудочной железы, почек, яичников, семенных пузырьков. Патологический процесс в брюшной или тазовой полости может привести к увеличению параумбиликальных лимфатических узлов.
Клиническое обследование пациентов с генерализованной лимфаденопатией должно быть направлено на поиск системного заболевания. Ценными диагностическими находками является обнаружение воспаления суставов, слизистых оболочек, спленомегалии, гепатомегалии, разных видов сыпи.

С целью выявления причины, приведшей к лимфаденопатии, по показаниям проводят разные виды лабораторных и инструментальных исследований. В схему стандартного обследования обычно включаются:
При необходимости может быть проведена биопсия увеличенного лимфоузла с последующим гистологическим и цитологическим исследованием полученных образцов ткани.
Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
Лечение лимфаденопатии
Лечение лимфаденопатии заключается в устранении основного заболевания. Так, если увеличение лимфоузлов связано с бактериальной инфекцией, показан курс антибактериальной терапии, лечение лимфаденопатии туберкулезной этиологии проводится по специальной схеме ДОТС+, лечение лимфаденопатии, вызванной онкологическим заболеванием, состоит в противоопухолевой терапии.
Профилактика
Профилактика лимфаденопатии направлена на предупреждение заболеваний и интоксикаций, способных спровоцировать увеличение лимфатических узлов.
Видео с YouTube по теме статьи:
Лимфаденопатия шейных лимфоузлов
Лимфаденопатия шейных лимфоузлов – это такое состояние организма, при котором лимфатические узлы увеличиваются в размерах. В нормальном состоянии ни увидеть, ни прощупать лимфоузлы нельзя. У детей они в здоровом состоянии чуть видны из-за отсутствия жировой прослойки на шее. Вдобавок увеличение может спровоцировать не только начинающееся заболевание, а и другие факторы. Лимфаденопатия – не просто увеличение, это воспаление лимфатических узлов, которое расценивается как самостоятельный симптом и как запущенная форма лимфаденопатии. В медицине лимфаденопатия обозначается также термином аденопатия (обозначающий увеличение, припухлость и начало воспаления железистых либо лимфоидных тканей).
По Международной классификации болезней десятого пересмотра МКБ-10 лимфаденопатия имеет код – R59.
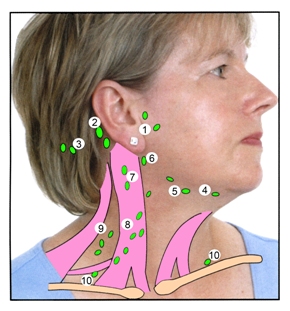
Лимфатический узел – образование из лимфоидной и соединительной тканей розово-серого цвета, расположеное по ходу крупных глубоких вен, иногда вдоль крупных нервов. Визуально лимфоузел напоминает фасоль. Нормальный размер лимфоузлов составляет до 1-1,1 см в диаметре. В организме лимфатические узлы располагаются, как правило, группами. Хирурги разделяют на шее шесть анатомических областей. В рамках конкретной области лимфоузлы расположены следующим образом:
- 1 область – лимфоузлы делятся на два типа: поднижнечелюстные (находятся в зоне, ограниченной нижней челюстью, шилоподъязычной мышцей и передним брюшком двубрюшной мышцы) и подбородочные (подъязычная кость, передние брюшки двубрюшных мышц).
- 2 область – верхние яремные лимфатические узлы. 2 группы – передние и задние. Разделяет их добавочный нерв.
- 3 область – средние яремные узлы. Уровень находится в границах между нижним краем подъязычной кости и нижним краем перстневидного хряща.
- 4 область – нижние яремные лимфоузлы. Находятся между нижним краем перстневидного хряща, ключицами, грудино-ключично-сосцевидной мышцы и латеральным краем грудино-щитовидной мышцы.
- 5 область – содержит лимфоузлы заднего треугольника шеи. Делится на два уровня, разделяет верхние и нижние узлы дуга перстневидного хряща.
- 6 область – передние шейные лимфатические узлы. Включают предтрахеальные, паратрахеальные и предгортанные (дельфийские). Находятся между яремной вырезкой грудины снизу, с латеральной стороны рядом с сонными артериями.
Лимфатическая система – «сигнальная» часть иммунной и кровеносной систем. В организме человека выполняет ряд взаимосвязанных функций:
- защитный барьер от посторонних инфекций – бактерий и вирусов;
- призвана очищать кровь от «мусора», который состоит из не переработанных пептидных цепочек, продуктов жизнедеятельности клеток и тканей;
- служит буфером для обмена веществ между кровью и тканями.
Причины появления лимфаденопатии шейных лимфоузлов
Шейные лимфатические узлы пропускают через себя лимфу от органов и их частей: нижняя губа, дно полости рта, верхушка языка, подсвязочный и связочный отдел гортани, верхушки грушевидных синусов, шейный отдел пищевода, носоглотка, волосистая часть кожи головы, ушных раковин, поверхность шеи.
Увеличение лимфоузлов не обязательно говорит о патологии. Лимфаденопатия, особенно у взрослых, возможна в указанных случаях:
- перегрузка нервной системы как следствие продолжительного и интенсивного стресса;
- сезонное ослабление иммунитета, весенний авитаминоз;
- нарушения обмена веществ;
- чрезмерное употребление алкоголя;
- резкий перепад температуры воздуха;
- аллергическая реакция;
- механическая травма лимфатического узла.
Если говорить о заболеваниях, сопровождающих увеличение узлов, причина порой кроется в следующем:

- Наличие инфекционного заболевания вирусной или бактериологической природы – ОРВИ, грипп, корь, гайморит, краснуха, ветряная оспа. Также туберкулёз, сифилис, гепатит, мононуклеоз, дифтерия.
- Заболевания, вызванные грибками – кандидоз, гистоплазмоз, актиномикоз.
- Болезни, вызванные паразитами – токсоплазмоз, лямблиоз.
- Аутоиммунные болезни – поражающие иммунную систему – подагра, ревматический артрит, волчанка. На фоне системной волчанки или ревматоидного артрита может развиться двусторонняя шейная лимфаденопатия. У детей такими же симптомами проявляется реактивный артрит.
- Гипертиреоз – болезнь щитовидной железы, сопровождается чрезмерным выделением гормонов.
- Онкологические болезни – доброкачественного и злокачественного происхождения – рак мозга, языка, горла щитовидной железы, нейробластома, лимфома, лейкемия. Как правило, это 5% случаев.
- Хронические воспалительные заболевания.
Одной из причин увеличения (гиперплазии) тканей лимфоузлов становится неспецифическая инфекция, вызванная микроорганизмами с условной патогенностью, которые постоянно находятся в организме человека. Если человек здоров, неудобств указанные микроорганизмы не причиняют.
Часто увеличение шейных лимфатических узлов связано с появлением инфекции в полости рта. Ребёнок грудного возраста может переживать лимфаденопатию, когда у него начинают резаться зубы. Сопровождается процесс повышенной температурой тела.
Увеличение шейных узлов у детей младшего и среднего школьного возраста возможно при детских инфекциях. Их иммунная система незрелая и реактивная – агрессивно реагирует на различные раздражители. Особенно этому подвержены дети, не прошедшие вакцинацию.
Симптомы лимфаденопатии
Лимфаденопатия не является самостоятельной патологией. Как правило, она указывает на другое заболевание. Различают три вида лимфаденопатии, в зависимости от распространённости:
- увеличивается один отдельный лимфоузел – это локальная лимфаденопатия;
- происходит увеличение нескольких лимфоузлов в пределах одной группы – это регионарная лимфаденопатия шейных узлов;
- увеличиваются узлы нескольких групп, переходят на другие части тела – это генерализованная лимфаденопатия.
Увеличение шейных лимфоузлов могут сопровождать следующие симптомы:
- Беспричинная слабость, утомляемость.
- Повышение температуры тела и конкретного кожного участка над узлом.
- Увеличение единичного узла или группы лимфоузлов в размерах, которые превышают нормальный 1,1 см. Узел можно заметить визуально, при пальпации он хорошо прощупывается на ощупь – они бугристые с отёком рядом расположенных мягких тканей.
- Степень сродства с окружающими тканями, подвижность лимфоузлов в поражённом участке – подвижность падает.
- Плотность и консистенция тканей в узле увеличивается.
- Нарушается сон.
- Частые головные боли.
- Повышенное выделение пота.
- Может сопровождаться потерей веса, сыпью, увеличением печени и селезёнки.
Если лимфаденопатия переходит в форму гнойного лимфаденита, появляется сильный болевой синдром. Он проявляется также в районе ответственности подчелюстных (боль уходит вверх) и подмышечных (боль уходит вниз) лимфоузлов. Если лимфаденопатия запущена, возможно разрушение лимфоидной ткани лимфоузла. В последнем случае он подлежит удалению, так как не сможет более выполнять свои функции даже тогда, когда болезнь окажется излечена.

При туберкулёзе узел сам становится источником инфекции, поэтому должен быть удалён.
Если увеличение шейных узлов является признаком онкологических заболеваний, подобные припухлости не дают болевой синдром. Могут содержать метастазы, приходящие не только от органов головы и шеи, но и от органов, которые находятся в грудине. Зафиксированы случаи, когда метастазы от рака молочной железы обнаружены в лимфоузлах шейного отдела.
Воспаление генерализированного типа, если оно передаётся на шейные узлы от группы надключичных узлов слева, там, где находится узел Вихрова, говорит о наличии рака желудка в 3-4 стадии.
Диагностика лимфаденопатии
Чтобы лечение стало эффективным, нужно правильно установить причину возникновения лимфаденопатии. Это под силу исключительно квалифицированному врачу. Чтобы установить всю клиническую картину заболевания, специалист проводит первичный осмотр, включающий пальпацию увеличенных лимфоузлов. Так возникает шанс определить их плотность, консистенцию тканей, степень сродства с соседними тканями, а также подвижность, температуру, количество жидкости в узле, наличие болевого синдрома. Если болевой синдром есть, изучается его степень и распространение. Далее врач даёт направление на клиническое обследование и анализы:
- Анализ биологических жидкостей организма:
- Общий анализ крови – определение уровня лейкоцитов, соотношение между группами лимфоцитов, соотношение общей массы лейкоцитов по отношению к другим клеткам крови.
- Анализ крови на аллергены.
- Исследования крови на онкологические маркеры.
- Общий анализ мочи может определить начало системной волчанки, подагры, наличие вирусных инфекций, грибков, бактерий типа кишечной палочки.
- Диагностическая пункция лимфоузла – через прокол шприцем забирается жидкость и помещается на предметное стекло. В норме в препарате будут находиться только макрофаги и лимфоциты. Если есть нейтрофилы, в организме идёт воспалительный процесс, если есть онкология – в препарате будут присутствовать атипичные клетки. Также исследуется жидкость из увеличенного узла на степень чувствительности к препаратам противомикробного назначения.
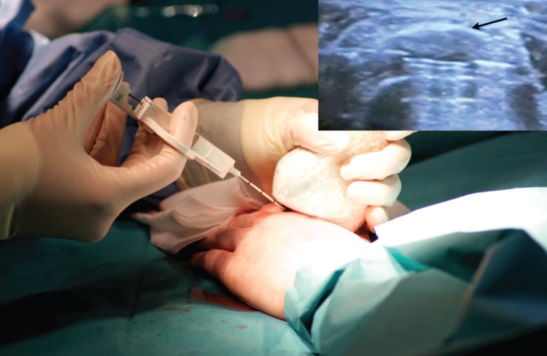
- Компьютерная или магнитно-резонансная томография назначается для того, чтобы исключить онкологические заболевания. А если такие имеются, с помощью исследования определяются границы очага поражения и наличие метастазов.
- Ультразвуковое исследование сосудов или ультрасонография – показывает консистенцию и наличие жидкости в лимфоузле, степень соединения узла с окружающими тканями, срастаются ли между собой лимфоузлы группы. Гнойные воспалительные увеличения шейных узлов покажут на ультразвуковом исследовании отсутствие кровотока в этих областях.
- Гистологическое исследование тканей лимфатических узлов или биопсия. Назначается для выявления злокачественных образований, метастазов или наличия деструктивных явлений в ткани, как при туберкулёзе.
- Флюорография назначается для исключения туберкулёза.
После получения результатов анализов лечащий врач может назначить лечение либо направить к специалисту узкого профиля: к пульмонологу, иммунологу, онкологу, гематологу. Такой врач скорректирует лечение, может назначить дополнительные исследования.
Лечение лимфаденопатии вирусного, бактериального и другого происхождения
Чтобы устранить лимфаденопатию, нужно ликвидировать причину, её вызвавшую. Чаще всего её вызывают воспалительные процессы в организме, в частности, заболевания, затрагивающие органы головы, шеи и верхней части грудной клетки.

- При вирусной природе заболевания назначают комплекс противовирусных препаратов и общее укрепление иммунитета.
- Если лимфаденопатия имеет бактериальное происхождение, назначают курс антибиотиков в равновесии с пробиотиками для последующего восстановления полезной микрофлоры кишечника.
- Противогрибковое лечение.
- Терапия, которая направлена на устранение воспаления и болевого синдрома.
- Применение антисептических препаратов локального воздействия – полоскание ротовой полости, горла, промывание носоглотки, пазух носа.
- Физиотерапия. Однако следует помнить, что резкие перепады температуры, особенно прогревания вредны для лимфоузлов в случае, если установлен воспалительный процесс или онкология. При нагревании инфекция начнет плодиться и распространяться дальше по организму.
- Укрепление иммунитета с помощью витаминных комплексов и специальных физических упражнений (методы лечебной физкультуры).
- При гнойном образовании в области дыхательных путей хирургическим путём удаляют нагноение, чистят рану или ставят дренаж, а потом проводят медикаментозное лечение. Удаление миндалин происходит только по медицинским показаниям, когда другие методы лечения не дают результатов.
Профилактика лимфаденопатии предполагает устранение причин, провоцирующих болезнь:
- нормализация режима дня в плане чередования отдыха и работы;
- отказ от алкоголя;
- укрепление иммунитета в межсезонье – переходные периоды между зимой и весной;
- закаливание организма;
- профилактика простудных болезней;
- в летнее время избегать помещений с кондиционерами.
Лимфаденопатия

- Боль в грудной клетке
- Боль при глотании
- Высыпания на коже
- Головная боль
- Затрудненность дыхания
- Кашель
- Лихорадка
- Нарушение сердечного ритма
- Недомогание
- Ночная потливость
- Осиплость
- Отечность конечностей
- Повышенная температура
- Потеря веса
- Расширение вен на шее
- Синюшность кожи лица
- Слабость
- Тошнота
- Увеличение зрачков
- Увеличение лимфоузлов
Лимфаденопатия — это состояние, при котором увеличиваются в размерах лимфоузлы. Такие патологические изменения свидетельствуют о тяжёлом заболевании, которое прогрессирует в организме (нередко онкологического характера). Для постановки точного диагноза требуется проведение нескольких лабораторных и инструментальных анализов. Лимфаденопатия может образоваться в любой части тела и поражает даже внутренние органы.
Этиология
Выяснить точную причину лимфаденопатии можно только после проведения соответствующих исследований. Наиболее частыми причинами увеличения лимфоузлов может быть следующее:
- вирусные заболевания;
- инфицирование лимфоузла;
- травмы и болезни соединительной ткани;
- сывороточная болезнь (действие медикаментозных препаратов);
- грибок;
- инфекционные заболевания, которые угнетают иммунную систему.
У ребёнка чаще всего развивается лимфаденопатия брюшной полости. Причиной этому служит бактериальное и вирусное инфицирование организма. Лимфаденопатия у детей требует немедленного осмотра терапевта, так как симптомы могут указывать на тяжёлый инфекционный недуг.
Симптоматика
Помимо патологического изменения лимфоузлов, можно наблюдать дополнительные симптомы. Характер их проявления зависит от того, что послужило причиной развития такой патологии. В целом можно выделить такие симптомы:
- высыпания на коже;
- повышенная температура;
- усиленное потоотделение (особенно ночью);
- приступы лихорадки;
- увеличение спленомегалия и гепатомегалия;
- резкая потеря веса, без видимых на то причин.
В большинстве случаев увеличение лимфоузлов является маркером других сложных заболеваний.
Классификация
В зависимости от характера проявления и локализации заболевания, различают следующие формы лимфаденопатии:
Генерализованная лимфаденопатия
Генерализованная лимфаденопатия считается наиболее сложной формой заболевания. В отличие от локальной, которая затрагивает только одну группу лимфоузлов, генерализованная лимфаденопатия может поражать любую область человеческого организма.
Генерализованная лимфаденопатия имеет следующую этиологию:
- аллергическое заболевание;
- аутоиммунные процессы;
- острые воспалительные и инфекционные недуги.
Если увеличение лимфатических узлов наблюдается при хроническом инфекционном недуге, то подразумевается персистирующая генерализованная лимфаденопатия.
Наиболее часто патологический процесс затрагивает узлы в непересекающихся зонах — в передней и задней шейной цепочке, в подмышечной и забрюшинной области. В некоторых случаях увеличение лимфоузлов возможно в паховой области и в надключичной.
Чаще всего диагностируется лимфаденопатия шеи. Шейная лимфаденопатия может указывать на недуги, вызванные недостаточной или чрезмерной выработкой гормонов или болезни онкологического характера.
Реактивная лимфаденопатия
Реактивная лимфаденопатия — это реакция организма на инфекционные заболевания. Поражаться может любое количество лимфатических узлов. Симптоматика при этом не выражена, болезненных ощущений нет.
Стадии развития болезни
По сроку давности лимфаденопатию условно можно разделить на такие группы:
Кроме этого, любая форма лимфаденопатии может принимать как опухолевую, так и неопухолевую форму. Однако любая из них является опасной для жизни человека.
Характерная локализация поражений
В организме человека более 600 лимфоузлов, поэтому патологический процесс может развиться практически в любой системе человеческого организма. Но наиболее часто поражения диагностируются в следующих местах:
- брюшная полость;
- молочные железы;
- область средостения;
- паховая область;
- лёгкие;
- подчелюстная область;
- область подмышек;
- шея.
Каждый из этих типов патологии свидетельствует о фоновом заболевании. Нередко это онкологический недуг. Установить точные причины образования такого патологического процесса можно только после полной диагностики.
Лимфаденопатия брюшной полости
Увеличение узлов в брюшной полости свидетельствует об инфекционном или воспалительном заболевании. Реже такой патологический процесс выступает маркером онкологического или иммунологического недуга. Симптомы, в этом случае, соответствуют вышеописанным пунктам. У ребёнка перечень может добавляться такими симптомами:
- повышение температуры ночью;
- слабость и недомогание;
- тошнота.
Диагностика, при подозрении на поражение брюшной полости, начинается со сдачи лабораторных анализов:
Особенное внимание при диагностике уделяется анамнезу и возрасту пациента, так как некоторые недуги присущи только ребёнку.

Лечение
Основной курс лечения при поражении брюшной полости направлен на локализацию патологического процесса и прекращение роста опухоли. Поэтому применяют химио- и радиотерапию. По окончании курса назначается общеукрепляющая терапия для восстановления иммунной системы. Если лечение такого плана не приносит должных результатов или развивается патология неясного патогенеза, то производится хирургическое вмешательство — поражённый лимфатический узел полностью удаляется.
Лимфаденопатия молочной железы
Увеличение лимфатических узлов молочной железы может указывать на опасное онкологическое заболевание, в том числе и рак. Поэтому при наличии таких симптомов, следует незамедлительно обратиться к врачу.
В этом случае стоит отметить характер проявления опухоли. Если увеличение узлов наблюдается в верхней части молочной железы, то можно предположить доброкачественное образование. Однако практически любой доброкачественный процесс может переродиться в злокачественную опухоль.
Увеличение узлов в нижней области молочной железы может указывать на образование злокачественного процесса. Следует незамедлительно обратиться к доктору.
Увеличение лимфатических узлов в области молочных желез визуально можно легко заметить. Как правило, образования замечает сама женщина. Болезненных ощущений не наблюдается.
Любое постороннее образование в области молочных желез как женщины, так и мужчины, требует немедленного осмотра профильным врачом, для уточнения диагноза и корректного, своевременного лечения. Чем раньше обнаружится болезнь, тем больше шансов на положительный результат. Особенно, что касается внутригрудных патологических изменений.
Лимфаденопатия средостения
Лимфаденопатия средостения, по статистике, диагностируется у 45% больных. Чтобы понимать, что из себя представляет патология, следует уточнить, что такое средостения.

Средостения – это анатомическое пространство, которое образуется в полости грудной клетки. Спереди средостение закрыто грудной клеткой, а сзади позвоночником. По обеим сторонам от этого образования расположены плевральные полости.
Патологическое увеличение узлов в этой области разделяют на такие группы:
- первичные увеличения лимфоузлов;
- злокачественные опухоли;
- поражение органов, расположенных в области средостения;
- псевдоопухолевые образования.
Последнее может быть обусловлено пороками при развитии крупных сосудов, тяжёлых вирусных и инфекционных заболеваниях.
Симптоматика
Лимфаденопатия средостения имеет хорошо выраженную клиническую картину. Во время развития такого патологического процесса наблюдаются такие симптомы:
- резкие, интенсивные боли в области грудной клетки, которые отдают в шею, плечо;
- расширенные зрачки или западание глазного яблока;
- осиплость голоса (чаще наблюдается при хронической стадии развития);
- головные боли, шум в голове;
- тяжёлая проходимость пищи.
В отдельных случаях может наблюдаться синюшность лица, набухание вен на шее. Если болезнь имеет хроническую стадию развития, то клиническая картина более развёрнута:
- повышенная температура;
- слабость;
- отёк конечностей;
- нарушение ритма сердца.
У ребёнка может сбиваться дыхание и наблюдается повышенное потоотделение, особенно ночью. Если проявились такие симптомы, то требуется немедленно госпитализировать ребёнка.
Лимфаденопатия лёгких
Увеличенные лимфоузлы лёгких сигнализируют о текущем фоновом заболевании. Не исключается, в этом случае, и образование метастаз (рак лёгких). Но ставить такой диагноз самостоятельно, по одним только первичным признакам, не стоит ни в коем случае.
Одновременно с увеличением лимфатических узлов лёгких, может образоваться такой же патологический процесс в области шеи и средостения. Клиническая картина такова:
- кашель;
- боль при глотании;
- затруднённое дыхание;
- повышенная температура, особенно ночью;
- боль в области грудной клетки.
Поражение лёгких может быть обусловлено тяжёлым инфекционным заболеваниям – туберкулёзом, саркоидозом и перенесёнными травмами. Также не следует исключать курение и чрезмерный приём алкоголя.
Подчелюстная патология
Подчелюстная лимфаденопатия чаще всего диагностируется у детей дошкольного возраста и подростков. Как показывает медицинская практика, в большинстве случаев такие изменения временны и не несут угрозы жизнедеятельности ребёнка. Но это не значит, что на такие симптомы не следует обращать внимание. Причиной увеличения лимфоузлов может служить опасное онкологическое образование. Поэтому визит к терапевту откладывать не стоит.
Подмышечная лимфаденопатия
Подмышечный тип патологии (аксиллярная лимфаденопатия) может развиться даже из-за травмы руки или инфекционного заболевания. Но воспаление подмышечных лимфоузлов может свидетельствовать о воспалении молочной железы. Поэтому визит к терапевту откладывать не стоит.
Как показывает статистика, именно увеличение лимфоузлов в подмышечной области и в молочных железах является первым признаком появления метастаз в теле молочной железы. Если своевременно обнаружить недуг, то шансы на полное излечение от рака молочной железы существенно возрастают.
Диагностика
Диагностические методы зависят от локализации патологии. Чтобы назначать корректный курс лечения, нужно не только поставить точный диагноз, но и выявить причину прогрессирования патологического процесса.
Стандартная процедура включает в себя:
Так как ЛАП это своеобразный маркер другого заболевания, то в первую очередь следует диагностировать причину развития недуга.
Лечение
Выбор методики лечения зависит от поставленного диагноза. Кроме этого, при назначении плана лечения врач принимает во внимание и такие факторы:
- индивидуальные особенности пациента;
- анамнез;
- результаты обследования.
Лечение народными средствами может быть уместно с разрешения врача и только в тандеме с медикаментозной терапией. Самолечение при таких патологических процессах недопустимо.
Профилактика
К сожалению, профилактики таких проявлений как таковой нет. Но, если вести правильный образ жизни, следить за здоровьем и своевременно обращаться к врачу, можно свести к минимуму риск прогрессирования опасных недугов.
Аденомопатия что это
 Генерализованные лимфаденопатии В статье рассмотрены заболевания, которые являются причиной генерализованных лимфаденопатий: инфекционный мононуклеоз; инфекционно-аллергические формы псевдотуберкулеза и генерализованные формы кишечного иерсиниоза; В19 парвовирусная инфекция; листериоз; токсоплазмоз; корь и краснуха; лейшманиоз; бруцеллез; сифилис; хронические вирусные гепатиты.
Генерализованные лимфаденопатии В статье рассмотрены заболевания, которые являются причиной генерализованных лимфаденопатий: инфекционный мононуклеоз; инфекционно-аллергические формы псевдотуберкулеза и генерализованные формы кишечного иерсиниоза; В19 парвовирусная инфекция; листериоз; токсоплазмоз; корь и краснуха; лейшманиоз; бруцеллез; сифилис; хронические вирусные гепатиты.
Инфекционный мононуклеоз
Наиболее типичной инфекцией с генерализованной лимфаденопатией является инфекционный мононуклеоз. Чаще всего заболевание диагностируют у лиц младшего возраста. Возможное его течение в острой, затяжной и хронической формах. Острый инфекционный мононуклеоз характеризуется лихорадкой, лимфаденопатией, болью в горле и появлением в гемограмме лимфомоноцитоза и атипичных мононуклеаров. Длительность лихорадки – до 1 мес и более. Как правило больные достаточно хорошо ее переносят, лихорадка не сопровождается ознобом и потоотделением. Лимфаденопатия является одним из наиболее типичных признаков болезни, она появляется раньше, а проходит позже других патологических проявлений. Сначала увеличиваются в размерах (в виде гирлянды) шейные лимфатические узлы вдоль m. sternocleidomastoideus, диаметр которых может достигать 5-7 см (рис. 1).
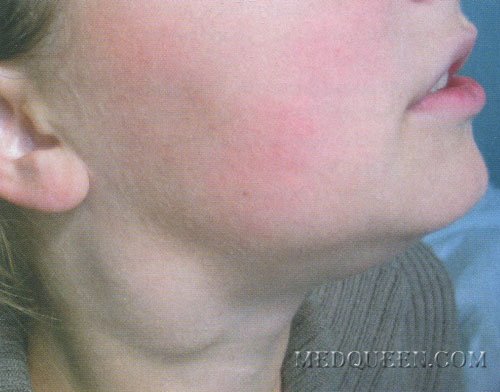
Рис. 1. Диагноз – инфекционный мононуклеоз, период разгара. Шейный и подчелюстной лимфаденит
В разгар заболевания отмечается увеличение и других групп лимфоузлов (затылочных, подчелюстных, подмышечных и паховых), а в ряде случаев – над- и подключичных и даже кубитальных. При пальпации они, как правило, болезненные, эластичные, не спаянные между собой и окружающими тканями; их диаметр составляет от 0,5 до 3 см, иногда больше. Шейный лимфаденит является наиболее выраженным в сравнении с увеличением других групп лимфоузлов. Увеличиваются и внутренние лимфатические узлы (в воротах печенки и/или селезенки, парааортальные и др.), что ассоциируется с тяжелым течением болезни. Увеличение размеров перибронхиальных и перитрахеальных лимфоузлов, гиперплазия лимфоидных образований в носовой и ротовой полости («миндалины, что целуются») и отек языка обуславливают усложненное дыхание у больного. Боль в горле обусловленный тонзиллитом или/и фарингитом.
В 10-20% случаев заболевание характеризуется кожными высыпаниями, которые могут быть разнообразными – уртикарным, пятнистым, геморрогическим. Значительно чаще (в 25-50% случаев) в сравнении с экзантемой наблюдается энантема на мягком небе. Экзентема при инфекционном мононуклеозе является не столько одним из его клинических проявлений, сколько осложнение вследствие применения препаратов, прежде всего полусинтетических пенициллинов и цефалоспоринов. В значительном количестве больных с экзантемой, которым назначали препараты группы ампициллина, высыпания имели макулопапулезный (кореобразный) характер с типичной для кори этапностью высыпаний, длительностью от 3 до 5 дней с дальнейшей регрессией и шелушением кожи. В некоторых случаях могут отмечаться и геморрагические элементы, чаще всего в виде петехий.
Практически у всех пациентов в период разгара заболевания (2-3-я неделя) наблюдается увеличение печени и селезенки, достаточно часто (в 5-25% случаев) возникает незначительная желтуха. Повышение активности аминотрансферазы выявляют у большинства больных.
Гематологические изменения при инфекционном мононуклеозе очень специфические, поэтому по данным общего анализа крови можно быстро установить диагноз.
Клинический спектр проявлений хронического инфекционного мононуклеоза очень широкий – от бессимптомных форм до тяжелого течения с выраженной дыхательной недостаточностью. Нередко наблюдают генерализованную лимфаденопатию, синдром «барабанных палочек», паротит, поражение ЦНС и др.
Результаты исследований, проведенных в последние годы, подтвердили, что инфекционный мононуклеоз является полиэтиологическим заболеванием. Кроме традиционно признанного вируса Эпштейн-Барр как его этиологического фактора, доказана роль и других возбудителей, прежде всего представителей семейства герпесвирусов – ЦМВ и герпесвирусов 6-8-го типов. Мононуклеозный синдром является одним из самых частых вариантов манифестации ВИЧ-инфекции, поэтому требует обязательного динамического наблюдения за такими больными. На поздних стадиях заболевания причиной лимфаденопатии могут быть также сопутствующие грибковая или микабактериальная инфекция, саркома Капоши и лимфома, собственно говоря, большинство оппортунистических инфекции.
Инфекционно-аллергические формы псевдотуберкулеза и генерализованные формы кишечного иерсиниоза
Генерализованная лимфаденопатия является важным проявлением инфекционно-аллергической формы псевдотуберкулеза и генерализованной формы кишечного иерсиниоза – двух чрезвычайно похожих между собой заболеваний, которые вызывают подобные возбудители семейства иерсиний. Дифференциальная диагностика этих двух нозологий сложная, на клиническом уровне возможна только в классических случаях прежде всего за счет разного характера высыпаний.
Развитие этих заболеваний связано с употреблением термически необработанных овощей (капуста, морковь, свекла), в которых за время зимнего хранения накапливаются иерсинии, поэтому иерсиниозу свойственна зимне-весенняя сезонность. Отмечены случаи инфицирования в процессе приготовления и хранения молочных продуктов, возможен водный путь передачи инфекции. Температурный оптимум размножения возбудителя составляет 6-8°C (температура холодильника). Клинически генерализованная форма псевдотуберкулеза начинается остро с лихорадки, головной боли, першения или боли в горле, часто боли в животе, незначительной диареи. За несколько дней появляется генерализованная лимфаденопатия с преимущественным поражением подчелюстных лимфатических узлов, явления острого тонзиллита, артралгия, иногда артрит, незначительная или умеренная желтуха, скарлатиноподобная сыпь, гиперемия лица, шеи, кистей и стоп (так называемые симптомы «капюшона», «носков» и «перчаток»), гепатолиенальный синдром, позитивный симптом Падалки (мезаденит). Боль в животе обусловлена в основном мезаденитом, значительно реже – аппендицитом. Как правило заболевание заканчивается выздоровлением, но может рецидивировать. В свое время была установлена связь между ревматоидным артритом и псевдотуберкулеза. Лимфаденопатия при псевдотуберкулезе постепенно проходит по мере выздоровления пациента.
В19 парвовирусная инфекция
Чаще всего заболевание протекает по типу ОРВЗ-подобного синдрома, с лихорадкой, болью в горле, миалгией, артралгией и генерализованной лимфаденопатией. Преимущественно увеличиваются шейные и подчелюстные лимфоузлы. У детей и лиц подросткового возраста лимфаденопатия часто сочетается с инфекционной эритемой. Сначала появляется яркая гиперемия щек, которую часто описывают как «след от пощечины». Через несколько дней на туловище и конечностях появляется макуло-папулезные высыпания, создавая сетчатый рисунок. Третья стадия длится 2-3 едели и характеризуется периодическим подсыпанием элементов сыпи, субфебрильной лихорадкой и кожным зудом. Характерным симптомом болезни является артропатия (примерно 50% случаев). Как правило поражаются межфаланговые, лучевые, локтевые и коленные суставы, болевой синдром сохраняется на протяжении 1-2 недель. У здоровых взрослых и детей болезнь не требует специфического лечения, последствия благоприятные. Изменения в анализе крови незначительные – ретикулоцитопения, лимфопения, нейтропения и тромбоцитопения.
Листериоз
Листериоз – сапронозная инфекция с пищевым (реже контактным от животных) путем заражения. У человека болезнь может протекать в железистой, гастроэнтерической, нервной (менингит, менингоэнцефалит) и септической формах. Лимфаденопатия является характерным синдромом наиболее распространенной – железистой – формы заболевания, течение которого имеет два варианта: ангинозно-железистый и глазно-железистый. Первый вариант отличается повышением температуры тела, интоксикацией, тонзиллитом (язвенно-некротическим или пленочный), увеличением и болезненностью подчелюстных, реже шейных и подмышечных лимфоузлов, увеличением печени и селезенки. Период лихорадки длится 5-7 дней, заболевание напоминает инфекционный мононуклеоз (в гемограмме отмечается моноцитоз). Некоторые авторы отдельно выделяют железисто- септический вариант заболевания, при котором объединяются тонзиллит, гепатоспленомегалия, длительная лихорадка гектического типа, выраженная интоксикация, генерализованная лимфаденопатия и экзантема.
Для глазно-железистого варианта типичным является односторонний гнойный конъюнктивит с выраженным отеком век и сужения глазной щели. На переходной складке конъюнктивы появляется узелковая сыпь. Снижается острота зрения, увеличиваются и становятся болезненными околоушные и подчелюстные лимфоузлы с соответствующей пораженной стороны.
Токсоплазмоз
Токсоплазмоз – зоонозное протонозное заболевание, которое характеризуется хроническим течением, полиморфизмом клинических проявлений, преимущественным поражением ЦНС, органов зрения, иногда печени и легких. Источником инфекции служат представители семейства кошачьих. Заболевание является иммунозависимым, практически у всех зараженных лиц протекает бессимптомно. Течение острого токсоплазмоза имеет вид лихорадочного самоликвидного заболевания с полиаденопатией. Диагноз установить практически невозможно из-за отсутствия специфических симптомов. При хроническом токсоплазмозе возникают вышеуказанные основные клинические симптомы, а также гепатолиенальный синдром и субфебрилитет. Однако именно хронический токсоплазмоз имеет наименьшее значение в патологии человека, за исключением оппортунистической патологии при ВИЧ-инфекции, при которой он приобретает черты СПИД-маркерной инфекции с необычными и очень специфическими проявлениями – токсоплазмозный энцефалит или абсцесс мозга. При хроническом течении у иммунокомпетентных лиц лимфоузлы одиночные, их диаметр редко превышает 3 см, они не болезненные и не гноятся. Частота обнаружения увеличенных групп лимфатических узлов у больных имеет следующую последовательность: шейные – затылочные – подключичные – подмышечные – паховые.
Корь и краснуха
Полиаденопатия, которая развивается у больных корью и краснухой, объединяется со специфическим высыпанием (макулезным и макуло-папулезным) и сроками его появления: в 1-е сутки при краснухе, на 3-4-е сутки – при кори. Чаще развивается шейный, подчелюстной лимфаденит, а также специфический и обязательный при краснухе – затылочный (рис. 2). Следует отметить, что краснуха может протекать вообще без высыпаний, но с обязательным увеличением затылочных лимфатических узлов.
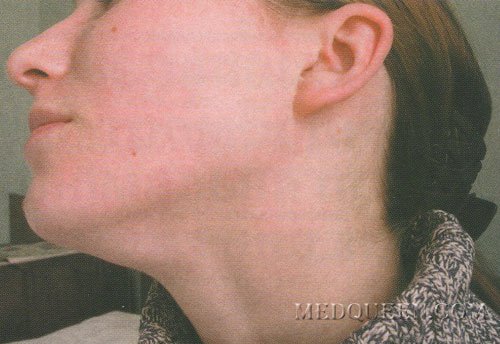
Рис. 2. Краснуха, период разгара. Увеличенные подчелюстные и затылочные лимфатические узлы
Лейшманиоз
Актуальным на протяжение последнего десятилетия стал лейшманиоз – кожный и особенно висцеральный, который регулярно завозят трудовые мигранты и другие группы населения даже из стран Западной Европы (Португалия, Испания, Италия).
Лейшманиозы – группа протозойных заболеваний, которые передаются человеку через укусы москитов. Кожные формы заболевания характеризуются развитием первичного аффекта (папула-язва), не редко лимфангитом, лимфаденитом и генерализованным высыпанием. Возможно развитие геморрагического синдрома, язвенно-некротического поражения ротоглотки. Характерным симптомом является значительное увеличение размеров печени и селезенки. Заболевание приобретает рецидивное течение. Длительность приступов лихорадки и периодов ремиссии – от нескольких суток до нескольких месяцев.
Значительно серьезное течение имеет висцеральная форма. При висцеральном лейшманиозе поражаются органы ретикулоэндотелиальной системы (костный мозг, печень, селезенка, лимфатические узлы). В этих органах развиваются некротические и дегенеративные процесс, разрастается соединительная ткань. Характерная полиаденопатия, которая длительное время сохраняется без тенденции к самоликвидаци. Обнаруживают анемию, лейкопению, агранулоцитоз, тромбоцитопению и увеличенное СОЭ. Без специфического лечения больные часто умирают.
Бруцеллез
Еще одним заболеванием из группы зоонозов, которое проявляется генерализованной лимфаденопатией и приобретает хронически-рецидивирующее течение, является бруцеллез. Официальная статистика свидетельствует об отсутствии случаев бруцеллеза в Украине, практически отсутствует эффективная серологическая диагностика. Однако результаты ограниченных исследований, приведенных в западных регионах страны, свидетельствуют про постепенное распространение проблемы бруцеллеза. Заболевание возникает преимущественно у лиц, которые контактируют с крупным рогатым скотом, овцами или свиньями, употребляют не пастеризованное «домашнее» молоко и кисломолочные продукты. Для заболевания характерны высокая лихорадка с высокой суточной амплитудой, повторными приступами озноба и проливным потом. Несмотря на высокую лихорадку, самочувствие больных остается удовлетворительным, даже сохраняется трудоспособность. Органные расстройства свойственны для затяжного и хронического течения.
Типичными для заболевания являются поражение опорно-двигательного аппарата (полиартрит, периартрит, параартрит и др.), позвоночника, миозит, нарушение функции центральной нервной системы (миелит, менингит, энцефалит), половой системы (орхит у мужчин, сальпингит, метрит, эндометрит – у женщин), глаз (ирит, хориоретинит, кератит и др.). Характерным является увеличение всех групп лимфатических узлов (некоторые из них чувствительны при пальпации) и гепатолиенальный синдром.
Лимфатические узлы не увеличиваются во время длительного течения и последующих обострений. С течением времени увеличивается количество пораженных лимфоузлов, которые умножаются по мере прогрессирования заболевания, сначала это основные регионарные лимфатические узлы с дальнейшим присоединением новых групп периферических лимфоузлов – кубитальных, подколенных, на кистях и стопах. Их пальпируют в виде цепочек или четок размером 3-5 мм, они малоболезненные или вообще безболезненные, с четкими границами, подвижные. Их размеры могут уменьшаться только благодаря адекватному антибактериальному лечени.
Сифилис
При сифилисе генерализованная лимфаденопатия возникает во II стадии (шанкр при этом отсутствует). Имеются кожные проявления на туловище или лице (корона Венеры и др.), позитивные серологические реакции (Вассермана и др.).
Полиаденопатия может сопровождать такие паразитарные заболевания, как микрофиляриоз и токсокароз.
Хронические вирусные гепатиты
Полиаденопатия может быть одним из разнообразных внепеченочных проявлений хронических гепатитов (чаще хронического гепатита С). У таких больных преобладают признаки поражения печени (увеличение размеров печени, повышение ее плотности, увеличение лимфоузлов в воротах печени, желтуха и др.).
Что такое лимфаденопатия? Симптомы, причины, диагностика и лечение патологии
Лимфаденопатия — это состояние, характеризующееся увеличением размеров лимфатических узлов.

Лимфоузлы — это органы иммунной системы. Они расположены по всему организму человека, являются частью лимфосистемы. Лимфа — это разновидность соединительной ткани, которая очищает организм человека от вредоносных бактерий и веществ и переносит их к лимфоузлам, которые отфильтровывают чужеродные элементы. В этих органах лимфосистемы сосредоточены особые клетки, позволяющие избавиться от вредных веществ и вирусов.
Самое минимальное увеличение лимфатических узлов сигнализирует о развитии патологических процессов. Лимфоузлы «сообщают» нарушении общего состояния организма. Проникновение в них болезнетворных микробов стимулирует активный синтез лимфоцитов, в результате чего лимфоузел увеличивается в размерах.
Развитие патологического процесса в лимфатическом узле может спровоцировать воспаление. Патосостояние может развиться как в одном, так и в нескольких органах лимфосистемы. В результате незаметно развивающаяся патология приобретает явный характер.
Причины аденопатии лимфоузлов могут скрываться во многих заболеваниях, но только специалист может их точно определить. Изменения данных органов могут свидетельствовать о тяжелой патологии, в том числе и онкологического характера. Лимфаденопатия может образоваться в любом месте организма, зачастую поражая даже внутренние органы.
Этиология
На основе соответствующих исследований можно выявить первопричину патосостояния. В большинстве случаев факторами, провоцирующими увеличение узлов, являются:
- Инфекционные поражения;
- Вирусные заболевания;
- Травмы и повреждения;
- Последствия длительного приема медикаментов.
Лимфаденопатия брюшной полости чаще всего возникает у ребенка. Это происходит вследствие проникновения вирусной и бактериальной инфекции. Данное состояние требует незамедлительного вмешательства специалиста, поскольку может сигнализировать о тяжелом инфицировании организма.
Симптомы лимфаденопатии
Основным симптомом лимфаденопатии является укрупнение лимфатических узлов. Кроме увеличенных размеров органов лимфосистемы, сопуствующими признаками являются:
- Высыпания на кожных покровах;
- Ознобы;
- Повышение температурных показателей тела;
- Чрезмерная потливость (наиболее выражена в ночное время);
- Увеличение размеров селезенки, печени;
- Резкое беспричинное снижение весовых показателей;
- Отечность;
- Болезненность лимфоузла – еще один из важных признаков лимфаденопатии.
к содержанию ↑
Причины лимфаденопатии
Развитие патосостояния может провоцироваться множеством причин, среди которых:
- Инфекционное поражение лимфатических узлов;
- Поражение бактериальной природы. Данная причина характерна для больных туберкулезом, сифилисом, бруцеллезом;
- Вирусные заболевания (гепатит, ВИЧ, цитомегаловирус);
- Грибок (кокцидиомикоз, гистоплазмоз, актиномикоз);
- Паразитарные поражения (трипаносомоз, лямблиоз, токсоплазмоз, филяриоз, токсокаро);
- Венерическая лимфогранулема (хламидиоз);
- Метастазирование в лимфатические узлы при онкозаболеваниях;
- Саркоидоз, ревматоидный артрит, эндокринопатия;
- Длительное употребление ряда лекарственных препаратов.
В зависимости от расположения воспаленных органов лимфосистемы можно говорить о наличии у пациента тех или иных болезней.
Абдоминальная лимфаденопатия может свидетельствовать о развитии инфекции, которая генерализуется в организме.
Подчелюстная лимфаденопатия говорит о возможных опухолевых процессах, кариозных поражениях или заболевания ЛОР-органов.
По характеру течения лимфаденопатию делят на 2 вида: острую и хроническую. При острой форме патологии органы лимфасистемы болезненны, температура тела повышается очень быстро, появляются отеки.
Хроническая лимфаденопатия характеризуется слабой выраженностью симптомов и длительным течением. Проявления усиливаются при ослаблении организма и возникновении обострении хронических заболеваний, и исчезают после наступления ремиссии болезни. Хроническую форму часто приобретает паховая лимфаденопатия, она часто возникает вследствие болезней, передающихся половым путем. Эти инфекции могут долго лечиться или и вовсе не подвергаться никакой коррекции, поэтому лимфатические узлы будут увеличены постоянно.
Патосостояние может быть специфическим и неспецифическим. Неспецифическая лимфаденопатия, состояние, когда у больных с локальным лимфаденитом наблюдаются неспецифические изменения узла, имеющие характер воспалительного процесса.
Классификация
Формы лимфаденопатии могут быть 3 типов, подразделяются в зависимости от расположения, характера проявления патологии:
- Генерализованный тип;
- Реактивный;
- Локальный.
Генерализованная лимфаденопатия
Генерализованная лимфаденопатия является одной из самых сложных видов патосостояния. Данный вид заболевания может поразить любую область организма, характеризуется изменением состояния 3 и более групп лимфоорганов. Патология может быть следствием следующих причин:
- Аутоиммунные расстройства;
- Аллергические реакции;
- Инфекционные и воспалительные поражения острого характера.
к содержанию ↑
Реактивная лимфаденопатия
Реактивная лимфаденопатия — это патология, которая развивается вследствие инфекционного поражения организма человека. Данный вид способен поразить разное количество лимфатических узлов. Состояние протекает практически бессимптомно, болезненные ощущения не наблюдаются.
Локальная
Локальная форма характеризуется поражением определенной группы лимфоорганов и является наиболее распространенным видом заболевания (более 70% случаев).
Стадии развития
В своем развитии лимфаденопатия может проходить определенные этапы:
- Острая форма патологии;
- Хроническое течение заболевания;
- Рецидивирующее изменение органов лимфосистемы.
Каждая их разновидностей лимфаденопатии может трансформироваться в опухолевую форму и несет для пациента серьезную опасность.
Лимфаденопатия брюшной полости
Лимфаденопатия брюшной полости – это патология, которая характеризуется укрупнением лимфовыводящих сосудов.
В большинстве случаев в брюшной полости развивается лимфаденопатия локальной формы, когда изменениям подвергается один из узлов.
Патология регионального характера, поражает данную область гораздо реже. Региональная форма заболевания характеризуется изменением состояния (укрупнение) нескольких лимфатических узлов, сосредоточенных в одной области либо поражает узлы, расположенные в 2х соседних анатомических участках.
Клиническими проявлениями, характеризующими поражение лимфоорганов брюшной полости, являются:
- Увеличенные размеры печени, селезенки;
- Чрезмерное потоотделение, наиболее выраженное в ночное время;
- Высокие температурные показатели.
к содержанию ↑
Лимфаденопатия молочной железы
Увеличенные лимфатические узлы грудной железы могут сигнализировать о развитии опасных процессов, в том числе и онкопоражения.
В большинстве случаев, укрупнение лимфоорганов верхней области грудной железы носит доброкачественный характер. Более опасным является увеличение узлов в нижней области груди – это может указывать на развитие онкопроцесса.
Лимфаденопатия средостения легких
Средостение – это пространство, которое образуется в полости грудной клетки. Спереди данная анатомическая область ограничена грудной клеткой, сзади – позвоночным столбом. По обеим сторонам от этой структуры расположены плевральные полости.
Лимфаденопатия лимфоузлов средостения сигнализирует о текущем фоновом заболевании. Одновременно с патопроцессом в области легких, может развиваться изменение состояния узлов шейной области.
- Приступы кашля;
- Затруднения и болезненность при глотании;
- Нарушения дыхательной функции (затруднения вдоха-выдоха);
- Повышение температурных показателей;
- Болевой синдром, локализованный в области грудины.
Развитие патологического процесса в легких может спровоцировать тяжелое заболевание инфекционной природы (саркоидоз, туберкулез), травмирование. Факторами, способствующими возникновению состояния, могут выступить вредные привычки: курение, алкоголизм.
Лимфаденопатия средостения обладает выраженной симптоматикой. Развитие патологического процесса сопровождается следующими проявлениями:
- Острый болевой синдром высокой интенсивности, локализованный в грудине;
- Западание глазного яблока;
- Приступы головных болей, ощущение шума в голове;
- Нарушения голосового тембра (осиплость);
- Нарушения глотания;
- В ряде случаев может наблюдаться цианоз лица, набухшие вены шеи.
При хроническом течении патологии, симптоматика проявляется обширнее:
- Повышение температурных показателей;
- Отечность рук и ног;
- Сильная слабость, быстрая утомляемость;
- Сбои сердечного ритма;
- Инфекционные заболевания ЛОР-органов (тонзиллит, фарингит);
- Увеличенные размеры селезенки, печени.
Медиастинальная лимфаденопатия легких представляет собой одно из редких и сложно диагностируемых патологий. Данное патосостояние не является отдельным заболеванием, представляя симптом, сигнализирующий о развитии серьезной фоновой патологии.
В начале развития при незначительном укрупнении узлов, данный вид лимфаденопатии практически себя не проявляет. Прогрессирование патологии, в результате которой увеличившиеся лимфатические органы начинают давить на близлежащие органы и ткани, характеризуется следующей симптоматикой:
- Болезненные ощущения в области груди;
- Компрессия нервных корешков области гортани приводит к осиплости;
- Приступы кашля, нарушение дыхательной способности;
- Сдавливание пищевода приводит к нарушению глотания;
- Компрессия вен провоцирует отеки лица, шеи, плеч.
Подобные проявления могут сопровождать не только лимфаденопатию, но и ряд других патологий. По этой причине, пациентов с данной симптоматикой назначается комплексное диагностическое обследование. Необходимо сделать компьютерную томографию грудной клетки, обследование ультразвуком, рентгенографию, анализы крови, мочи.
В случаях определения укрупненных медиастинальных узлов необходимо исследование биоптата (проведение биопсии). Процедура позволит детально определить природу патологии: инфекционно-воспалительный процесс, сарокидоз, онкопоражение.
Лимфаденопатия корней легких достаточно распространенное явление. Односторонее изменение данной области характерно для туберкулезного бронхоаденита, в случае двустороннего поражения, можно говорить о начальном развитии саркоидоза. 2 стадия болезни Бенье характеризуется распространением воспалительного процесса в легкие, прикорневая лимфаденопатия сохраняется, но развитие патологии постепенно стихает.
Односторонне укрупнение корней легких может сигнализировать о метастазировании в лимфатические узлы данной области. В большинстве случаев метастазы распространяются из соответствующего органа. Увеличение корня легкого может сопутствовать лимфомам злокачественного характера, когда поражаются прикорневые узлы органа.
Парааортальная лимфаденопатия — болезнь, при которой происходит распухание сосудов, отводящих из тканей и органов лимфу, расположенных в забрюшинном пространстве. Подобная патология развивается по причине стремительного прогрессирования тяжелого заболевания в организме человека. В большинстве случаев, состояние сигнализирует о развитии онкологических болезней. Чтобы точно выявить первопричину парааортальной патологии необходимо провести ряд лабораторно-инструментальных исследований.
Подчелюстная лимфаденопатия
Подчелюстная лимфаденопатия – это состояние, характеризующееся увеличением органов лимфосистемы в области подчелюстного пространства.
Поскольку лимфатические узлы в этой области расположены довольно близко к зоне попадания различных инфекций, для данного вида патологии характерно бессимптомное развитие.
Ведущей причиной, провоцирующей изменения состояния узлов подчелюстной области, являются поражения инфекционного характера. В случае своевременного определения патологии, лимфаденопатия подчелюстных лимфоузлов успешно поддается лечению, возможен благоприятный прогноз на полное выздоровление. Бесконтрольное течение заболевания, несвоевременное диагностирование и терапия могут привести к серьезным последствиям и осложнениям.
Подмышечная лимфаденопатия
Данный тип патосостояния может стать следствием инфекционного поражения, травмирования подмышечной области. Увеличение лимфоузлов данной области может сигнализировать о воспалительных процессах в молочной железе, в том числе онкопоражений. Поэтому, даже при незначительном увеличении лимфоузлов под мышкой, нужно обратиться к специалисту.
Лимфаденопатия шейных лимфоузлов
Лимфаденопатия шейных лимфоузлов — это изменение состояния, укрупнение лимфатических узлов, расположенных в шейной области: зона подбородка, затылка, неба, подчелюстного, околоушного пространства. Специалист определяет степень поражения и укрупнения узлов данной области.
Причины аденопатии шейных лимфоузлов, могут иметь различную природу. Наиболее распространены:
- Грибковые поражения;
- Проникновение паразитов;
- Бактериальные инфекции;
- Вирусные поражения тканей и органов шеи;
- Корь;
- Цитомегалия;
- Инфекционный мононуклеоз;
- СПИД и ВИЧ;
- Токсоплазмоз;
- Саркоидоз;
- Онкоболезни крови.
Аденопатия шейных лимфоузлов может развиваться по многим причинам, поэтому, независимо от симптомов и степени дискомфорта, при появлении малейших подозрений, стоит немедленно обращаться к своему терапевту. Это поможет быстро купировать заболевание и предупредить более серьезную патологию.
Шейная лимфаденопатия в большинстве случаев сопровождается болезненными ощущениями, но даже отсутствие выраженного болевого синдрома не означает отсутствие воспалительного процесса. На это просто могут быть другие причины.
Диагностические процедуры
Врач проводит сбор анамнеза, для выявления патопроцессов, которые могли послужить первопричиной поражения органов лимфатической системы. Подобному состоянию могут сопутствовать многие заболевания. Поэтому, для точного определения первопричины спровоцировавшей изменения узлов, степень развития патологии, характер основного заболевания, необходимо провести ряд диагностических мероприятий.
Основные диагностические методы объединяют:
- Анализы на выявление ВИЧ и гепатита;
- Развернутый анализ крови;
- Ультразвуковое обследование органов брюшной, грудной полости, пораженных лимфоузлов;
- Гистологические исследования биоптата;
- Рентгенография;
- Обследования на томографе (КТ, МРТ).
к содержанию ↑
Лечение лимфаденопатии
Выбор лечебного направления определяет поставленный диагноз. При назначении терапевтического курса, специалист учитывает следующие факторы:
- Возраст и индивидуальные особенности пациента;
- Наличие хронических заболеваний;
- Образ жизни (вредные привычки);
- Результаты обследования.
Категорически запрещено самоназначение препаратов и лечение лимфаденопатии средствами народной медицины, подобные действия могут ухудшить состояние, привести к развитию тяжелых осложнений и последствий.
Первичная терапия направлена на устранение заболевания, явившегося первопричиной развития изменений в органах лимфосистемы.
Антибиотикотерапия для лечения лимфаденопатии шейных лимфоузлов, показана в случаях развития гнойной инфекции, бактериальных поражениях. В ряде случаев, острое гнойное образование удаляется хирургическим путем или дренированием.
Противовирусные препараты и иммуномодуляторы назначаются при вирусных поражениях организма.
При наличии болевого синдрома, назначается прием антибиотиков для снятия симптоматики.
В большинстве случаев, когда ликвидирована первопричина патологии, состояние узлов может нормализоваться в течение 4-6 недель. Сохранение лимфаденопатии после назначенного лечения является причиной проведения биопсии и назначения нового лечебного плана, после результатов процедуры.
Профилактика лимфаденопатии
Развитие лимфаденопатии является признаком развития в организме патологических процессов. Состояние может сигнализировать о различных нарушениях – от ОРВИ, до более серьезных заболеваний, вплоть до образований злокачественного характера. Любое изменение состояния лимфоузлов: увеличение размеров, уплотнение, болезненность, являются поводом незамедлительного посещения врача.
Основными профилактическими мерами являются:
- Укрепление иммунитета: адекватная физическая активность, полноценное сбалансированное питание, отказ от вредных привычек, стабильное психоэмоциональное состояние. Сильная иммунная система способна противостоять множеству заболеваний и патологических состояний, в том числе и лимфаденопатии;
- Плановые посещения терапевта для контроля над имеющимися заболеваниями, предотвращения новых патологий;
- Незамедлительное посещение врача при обнаружении изменения состояния органов лимфосистемы, что позволит вовремя выявить первопричину и вылечить патологию.
к содержанию ↑
Возможные осложнения патологического состояния
Несвоевременное лечение, бесконтрольное течение состояния долгое время, может спровоцировать серьезные осложнения:
- Гнойное размягчение, растворение пораженного узла, развитие абсцессов, свищевых ходов;
- Кровотечение вследствие прорастания сосудистой стенки;
- Закупорка вен пораженного участка;
- Нарушения лимфотока в пораженной области, следствием чего является развитие лимфостаза;
- Заражение крови.
Своевременная адекватная терапия поможет избавиться от патологического состояния, позволит предотвратить возможные последствия и серьезные осложнения.