Заражение крови при родах
Причины заражения крови после родов

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Развиться подобная патология может абсолютно от любой инфекции. Если в период беременности у будущей мамы имелись какие-либо проблемы со здоровьем, риски вырастают в разы. В группе риска находятся те женщины, которые пережили тяжелые роды и столкнулись с серьезным кровотечением.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Стоит заметить, что заболевание проявляется не сразу. Все зависит от состояния иммунной системы человека. Если защитные силы срабатывают оперативно, то осложнения будут минимальными. Но у женщин после родов иммунитет зачастую снижен. Поэтому болезнетворные микроорганизмы в крови могут быстро распространяться и привести к серьезным последствиям.
В том случае, когда у будущей мамы на момент родов в организме присутствовали половые инфекции, риск сепсиса вырастает в несколько раз.
К примеру, если в половой системе присутствуют хламидии, трихомонады либо стрептококки из группы В, а роды будут осложненными либо станут проходить путем кесарева сечения, не исключается заражение крови. Опасно и то, что инфекция может передаваться ребенку во время появления на свет. Лечить новорожденного малыша будет очень трудно, поэтому следует быть предельно внимательными и не допускать заражения опасными болезнями ни до, ни во время родов.
Определить, что у женщины произошло заражение крови, может быть довольно сложно. Некоторое время болезнетворные микроорганизмы будут активно распространяться. На этом этапе никаких явных симптомов может и не возникнуть. Чаще всего проблемы начинаются с резкой потери веса, но после родов не все молодые мамы обращают на это внимание. Далее появляется повышенное потоотделение, не исключены боли при мочеиспускании и развитие патологий почек. При сепсисе часто отмечается нарушение обмена веществ.
На этом этапе необходимо обязательно обратиться к врачу и пройти обследование. Если не принимать никаких мер, могут появиться нагноения и воспаления. Они возникают и на коже, и на внутренних органах. В результате сепсис может привести к отказу одного из них.
Основные факторы заражения
Заражение крови (сепсис) возникает в случае распространения инфекции по организму из-за слишком слабого иммунитета. В кровь проникают патогенные микроорганизмы – бактерии, вирусы или грибки. Способы попадания инфекции в кровь:
- через открытую рану;
- если есть инфекция в дыхательных путях или в ротовой полости;
- через родовые пути;
- при гнойном отите;
- из-за послеоперационного нагноения ран.
Факторы, способствующие заражению:
- когда имеется очаг инфекции, расположенный вблизи кровеносных сосудов (при пиелонефрите, стоматологических заболеваниях);
- ВИЧ-инфекция;
- во время лечения цитостатиками, угнетающими иммунитет;
- состояние после удаления селезёнки (спленэктомии);
- при лейкозах;
- если имеется онкологическое заболевание.
Чаще всего заражение крови происходит в результате нагноения раны, если у больного дефицит иммунитета, эндокринные заболевания, онкология. В основе сепсиса лежит неспособность организма в силу разных причин отграничить местный гнойный очаг от остальных органов и тканей. Происходит проникновение патогенных микроорганизмов в кровеносное русло. В результате чего они разносятся по всему телу. Содержание микробов в крови нарастает, они выделяют токсины, что сопровождается генерализованным поражением всех органов и тканей организма, образованием гнойных метастазов. Сепсис может быть: молниеносным, острым, подострым, хроническим и рецидивирующим. Сроки протекания болезни – от 1 суток до нескольких лет. Сепсис характеризуется тяжёлым течением с постоянно увеличивающейся прогрессией. Это тяжелое состояние, не имеющее тенденции к спонтанному улучшению. Сепсис заканчивается смертью больного в 30-40% случаев, но вовремя начатая терапия может спасти ему жизнь.
Вызвать заражение крови могут стафилококки, менингококки, пневмококки, сальмонеллы, энтерококки, вирус герпеса, грибы Кандида. Опасные возбудители болезней иногда живут в организме, никак себя не проявляя, но при ослабленном иммунитете могут вызвать сепсис. Он часто появляется у людей, которые перенесли тяжёлые операции или принимали лекарства, подавляющие иммунную систему.
Первоначальным очагом заболевания может стать инфекция, поразившая мягкие ткани, суставы, кости или органы. К заражению часто приводят инфицированные ожоги, флегмоны, фурункулы, а также гнойные раны. Сепсис может произойти при порезе, ранении или царапине, а также при любой операции, после абортов, при родах. Некоторые инфекции в типичных случаях протекают в генерализованной форме со всеми признаками тяжелого сепсиса и развитием шока (менингококковая инфекция, чума, сибирская язва, лептоспироз и др.)
Причиной болезни может стать инфицирование тромба, случайно попавшего в вену. Нередко к патологии приводит катетеризация вен. Инфицирование может произойти при переливании крови. При открытых кариесных полостях возможно возникновение заражения крови от зуба. По-гречески название болезни означает – гниение, при сепсисе заражается не только кровь, но и моча, практически все ткани организма.
Важно! У ребёнка с ослабленным иммунитетом сепсис может возникнуть как осложнение после краснухи или из-за инфекции уха и дыхательных путей.
Что такое стафилококк?
Если рассматривать возбудитель под микроскопом, то можно увидеть малоподвижные клетки шарообразной формы. Они скапливаются, напоминая гроздь винограда.
Каждый из штаммов стафилококка характеризуется разной степенью агрессивности, поэтому риски для здоровья также бывают разные. При ослаблении иммунитета и попадания микробов в организм развивается воспалительный процесс.
Особую опасность несут ферменты и токсины, которые вырабатываются микроорганизмами. Их воздействие сказывается на коже, подкожной клетчатке и соединительной ткани.
Стафилококк может стать причиной развития таких заболеваний:
- сепсис;
- отравление организма;
- токсический шок;
- пневмония;
- расстройства ЦНС;
- гнойные образования на кожных покровах.
Причины
Возбудители, способные вызвать у человека заражение крови, крайне разнообразны. Чаще всего в крови больных обнаруживаются кишечная палочка, пневмококк, стафилококк, палочки Коха, клебсиелл, менингококк, грибы рода кандида, вирусы человеческого герпеса. Но не только возбудитель определяет течение болезни. Состояние организма человека, стойкость иммунитета в большей степени определяют развитие болезни. У здорового человека попавший в кровь возбудитель будет сразу же убит защитными клетками, сепсис не возникнет.
Способов заражения довольно много. У каждого возбудителя имеются «излюбленные» пути попадания в организм человека. Все они естественные, микроорганизм может попадать в кровь следующими путями:
- через нарушенные кожные покровы
- инфицирование ротовой полости
- инфицирование среднего и внутреннего уха
- воспаление половых органов, чаще матки и придатков в родах
Отдельно от всех можно выделить внутрибольничное заражение крови, в этом случае заражение происходит через недостаточно тщательно обработанные медицинские инструменты, из-за большого количества возбудителей в больничной среде.
Повышенным фактором риска являются длительно стоящие в постоперационных ранах, венах и артериях медицинские катетеры.Известно, что в условиях стационара микробы более агрессивны.
Отдельно стоит выделить криптогенный сепсис, когда путь попадания инфекции в кровь и сам возбудитель не выявляются.
При лечении заражения крови очень важно найти и санировать источник инфекции в организме. Без этого шага лечение будет напрасным. Но это не всегда означает, что если есть какой-либо рассадник микробов, то разовьется сепсис. Чтобы заболевание привело к заражению крови, необходимо соблюдение следующих условий:
- обнаружение первичного очага инфекции, связанного с кровотоком и лимфатическими путями
- массивное проникновение микроорганизмов в кровеносную систему
- появление по всему телу вторичных очагов отсева. Впоследствии они становятся самостоятельными источниками дополнительных микробов
- несостоятельность иммунной системы, ее ослабленность
При соблюдении этих условий специалисты могут выставить правильный диагноз – сепсис.
Причины развития
Причина сепсиса крови у человека заключается в проникновении патогенных микроорганизмов в ткани или жидкости тела. Обычно возбудители болезни относятся к одному виду, редко бывают комбинированные инфекции. Бактерии, вирусы и грибки, которые чаще всего провоцируют сепсис:
- стафилококки;
- пневмококки;
- менингококки;
- стрептококки;
- энтерококки;
- протей;
- палочки Коха;
- герпесвирусы;
- клебсиеллы;
- кишечные палочки;
- грибы рода Кандида.
Часто причиной патологии становятся условно-патогенные микроорганизмы, входящие в состав здоровой микрофлоры. При обычных условиях они безвредны, но определённые изменения (нарушения иммунитета, ослабление организма) превращают их в опасные болезнетворные бактерии. В других случаях возбудители попадают в кровь из внешней среды. Это происходит такими способами:
- через порезы, открытые раны, гнойно-воспалительные поражения, ожоги, фурункулёзы;
- при операциях из-за недостаточной подготовки персонала, нестерильных инструментов и бинтов, чаще всего сепсис возникает как осложнение экстренных вмешательств;
- при неправильном проведении аборта;
- при переливании крови;
- при приёме препаратов и проведении медицинских процедур (например, лучевой и рентгеновской терапии), которые подавляют иммунитет;
- через инфицированные тромбы в венах;
- при распространении инфекции из хронических очагов, возникших из-за гнойно-воспалительных заболеваний — пневмонии, перитонита, остеомиелита, тяжёлой ангины, отита и так далее;
- при употреблении наркотиков и использовании многоразовых шприцев;
- при несоблюдении правил гигиены во время медицинских процедур различного характера;
- при стоматологических операциях без должного обеззараживания;
- как осложнение онкологических заболеваний, особенно рака крови, а также врождённого или приобретённого иммунодефицита;
- при родах риску подвержены как мать, так и новорождённый.
Довольно часто точную причину заражения крови определить не получается. Такой сепсис называется криптогенным.
Диагностика: признаки сепсиса у детей
Этим заболеванием, по данным ВОЗ, каждый год болеет не менее трех миллионов детей и 1.2 млн новорожденных. 1 Недуг почти всегда сопровождается жаром, дыхательной недостаточностью, дисфункцией сердечно-сосудистой системы и других органов.
У детей все процессы скоротечны, поэтому есть ряд признаков, на которые надо обратить внимание родителям. Итак, каковы симптомы сепсиса у детей?
- слабость;
- увеличение частоты дыхания;
- кашель при воспалении легких;
- боли в спине при пиелонефрите;
- лихорадка с температурой выше 38,3°С;
- учащение пульса до 160 ударов в минуту;
- нарушения моторики ЖКТ с тошнотой и рвотой;
- снижение температуры тела ниже 36°С
Если вовремя не диагностировать сепсис крови у ребенка, то может наступить и летальный исход от септического шока. 2
Сепсис – что это за болезнь
Синдром системной воспалительной реакции – это неспецифический воспалительный процесс, проявляющийся как результат действия широкого спектра агрессивных (провоцирующих) факторов.
Для того чтобы заподозрить у пациента синдром системной воспалительной реакции, у него должно быть выявлено минимум два обязательных критерия SIRS, одним из которых должен быть:
- повышение температуры выше 38.5 градусов или снижение ее ниже 36 градусов (кроме стандартного измерения в подмышечной впадине, температура также должна быть измерена ректально и в ротовой полости);
- изменение количества лейкоцитов . В анализе крови могут выявлять как лейкоцитоз свыше 12*109/л, так и лейкопению со снижением числа лейкоцитов менее 4*109/л. Показательно также выявление в периферической крови более десяти процентов несегментированных (юных) клеток.
Дополнительными критериями синдрома системной воспалительной реакции являются увеличение частоты сердечных сокращений (тахикардия) и/или частоты дыханий (тахипноэ) более чем в два раза от нормальных возрастных значений для данного пациента.
SIRS может иметь как инфекционный, так и неинфекционный характер. Для развития инфекционного SIRS, в крови больного должны присутствовать жизнеспособные патогенные микроорганизмы и продукты их жизнедеятельности.
Развитие сепсиса будет сопровождаться возникновением септицемии (тяжелая генерализованная инфекция). Для септицемии характерно существование первичных септических очагов, из которых инфекция гематогенным или лимфогенным путем распространяется по всему организму. При этом, в самом очаге продолжается постоянное размножение патогенных микроорганизмов.
В этом случае, генерализация инфекции может сопровождаться не только развитием сепсиса, но и метастазированием септических очагов (септикопиемия). То есть, помимо первичного очага инфекции, возникают еще несколько более мелких очагов (например, абсцесс печени при септицемии на фоне гнойного аппендицита), поддерживающих септическое состояние у больного.
В более широком смысле, сепсис – это сочетание присутствия в крови и тканях больного патогенных микроорганизмов, а также их токсинов и системной воспалительной реакции организма на деятельность этих микроорганизмов.
Сепсис крови является крайне серьезным диагнозом. При отсутствии экстренной медицинской помощи развивается токсический шок и смерть от полиорганной недостаточности.
Сепсис после родов — это опасная быстро развивающаяся патология
Сепсис – это опасная быстро развивающаяся патология, по сути, означающая заражение крови. Нередко возникает у женщин в послеродовом периоде. Развивается в результате попадания инфекции в кровь через открытую рану, образовавшуюся после родов на месте прикрепления плаценты. Нельзя назвать сепсис после родов часто встречающимся осложнением. Однако патология опасна и может привести к инфекционно-токсическому шоку и летальному исходу.

Симптомы и диагностика
Микробы могут попасть в кровь через рану на внутренней стенке матки. После попадания в кровоток количество патогенов стремительно растет. Иммунная система начинает их атаковать, но будучи ослабленной после родов, не в силах выполнить свою функцию. Развивается сильная интоксикация, воспалительный процесс. Образуются очаги нагноения на внутренних органах или на коже.
В начале заболевания, когда микробы активно размножаются, симптоматика может быть слабой. Через несколько суток резко падает вес, повышается потливость, появляется сильный упадок сил. Из-за поражения почек и мочевыводящих путей появляется болезненное мочеиспускание.
Ухудшение самочувствия после родов должно насторожить женщину. И в случае появления описанных признаков следует незамедлительно обращаться к врачу.

Причины заболевания
Любая дремлющая в организме инфекция может стать толчком к развитию сепсиса после родов. В зоне риска находятся женщины, пережившие тяжелые роды, послеродовое кровотечение или кесарево сечение.
Половые инфекции, обнаруженные во время беременности, повышают риск развития патологии после родов. Присутствие в организме таких заболеваний, как хламидиоз, стрептококковая инфекция при условии осложненных родов или кесарева сечения повышает риск заражения крови.
Разновидности послеродового сепсиса
Различают несколько разновидностей сепсиса. Их классифицируют по времени возникновения и по тяжести протекания болезни. Каждая форма заражения крови имеет свои особенности и подходы к лечению.
По времени возникновения болезни
- Молниеносный сепсис
Развивается в первые 2-3 дня после родов. Активное размножение микроорганизмов приводит к сильной интоксикации организма. Появляется тошнота, рвота, повышение температуры тела до 39°. При молниеносном сепсисе необходимо начать лечение в первые сутки заболевания. Промедление может привести к летальному исходу. - Острый сепсис
Если признаки заболевания появились на 4 день после родов и позже, говорят об остром сепсисе. Признаки заболевания в таком случае имеют вялотекущий характер. Симптомы могут появиться лишь через 2-3 недели после начала развития заболевания. - Затяжной сепсис
Часто встречается у женщин с сильным иммунитетом. В течение 2 месяцев организм борется с заболеванием. Первые симптомы воспаления могут проявиться лишь спустя 2 месяца после начала заболевания.
По форме протекания болезни
Заражение крови подразделяется на 2 вида по форме протекания заболевания: септицемия и септикопиемия. Оба вида сепсиса опасны и требуют обязательного обращения к врачу и незамедлительного лечения.
- Септицемия
Проявляется на 2-3 сутки после родов и протекает в ярко выраженной форме. Быстрое распространение инфекции приводит к бурной интоксикации организма. Проявляется такими симптомами как: падение артериального давления, сильный озноб, тошнота, рвота, слабость, бледность кожных покровов. - Септикопиемия
Проявляется не ранее, чем через неделю после родов. На кожных покровах и на внутренних органах образуются гнойничковые очаги. Особенно опасны очаги гноя внутри. Они могут появляться на всех внутренних органах женщины. Кроме того, гнойничковые высыпания могут затруднять работу дыхательной и сердечно-сосудистой системы. Если вовремя не начать лечение, то поражение внутренних органов и ЦНС может быстро привести к летальному исходу.
По мере развития заболевания нарастает лихорадка, увеличивается количество гнойничковых очагов на поверхности кожи, общее состояние женщины ухудшается.

Лечение сепсиса после родов
При любых признаках воспаления, повышенной слабости, повышении температуры тела после родов женщина должна быть комплексно обследована. Своевременно принятые меры помогут вовремя диагностировать не только сепсис, но и другие опасные послеродовые осложнения.
Важное значение имеет личная гигиена после родов. Женщина должна тщательно соблюдать все правила личной гигиены, чтобы не допустить попадания и развития инфекции через родовые пути.
Кормить грудью во время сепсиса нельзя. Болезнетворные микроорганизмы будут проникать через кровь в молоко, и попадать к ребенку.
Основными направлениями во время лечения заражения крови обычно становятся:
- Первостепенная задача — улучшение гемодинамических показателей крови.
После диагностики заболевания пациентку переводят в палату интенсивной терапии и начинают проводить инфузионную и ионотропную терапию с помощью капельниц. Эти процедуры необходимы для поддержки иммунитета пациентки. Проводят контроль артериального давления, температуры, показателей крови.
Эффективным методом лечения считается вливание свежезамороженной плазмы крови. Высокое содержание антитромбина во вливаемой плазме крови препятствует тромбообразованию.
- В случае стремительного развития болезни при необходимости проводят вентиляцию легких.
- В случае острого сепсиса страдают обменные процессы и в особенности кишечник. Для восстановления функций кишечника и улучшения обмена веществ, проводят питание специальными смесями через зонд.
- Антибактериальная терапия. Для лечения сепсиса требуется проведение антибиотикотерапии. Но для того чтобы определить тип возбудителя инфекции и подобрать правильный препарат требуется проведение анализа и это занимает в среднем 2 суток. Поэтому поддерживающая терапия, описанная выше, проводится в это время.
- Хирургическое лечение. В самых запущенных случаях, когда антибиотикотерапия не справляется с заражением крови. А также в случае очагов гнойного воспаления в матке, родовых путях и в случае гниения остатков плаценты в матке проводят удаление матки и маточных труб.
В случае естественных родов сепсис возникает довольно редко. Риск повышается после операции кесарева сечения или послеродовых кровотечений. Восстановление после заболевания протекает долго и требует назначения специальной медикаментозной терапии и физиопроцедур.
Акушерский сепсис ( Родильная горячка )

Акушерский сепсис – это системное осложнение инфекций женской мочеполовой системы и молочной железы, развившееся во время беременности, изгнания плода и в послеродовом (послеабортном) периоде. Проявляется тяжёлым общим состоянием, нарастающей слабостью, лихорадкой, сердцебиением, одышкой, снижением артериального давления. По мере прогрессирования присоединяются помутнение сознания, выраженное затруднение дыхания, резкое уменьшение объёма отделяемой мочи. Диагноз устанавливается на основании данных физикального осмотра, УЗИ, лабораторных исследований крови. Лечение комплексное: хирургическая санация гнойников, антибиотикотерапия, интенсивная терапия.
МКБ-10
Общие сведения
Акушерский сепсис (родильная горячка) – угрожающее жизни состояние, характеризующееся нарушениями гемодинамики, метаболизма, свертывания крови, полиорганной недостаточностью и возникающее в ответ на инфекционное воспаление в половых и мочевыделительных органах, а также в молочной железе в гестационном, родовом и послеродовом периодах. Устаревший синоним сепсиса «заражение крови» ныне неактуален: проникновение инфекционного агента в кровь не является обязательным условием развития септического процесса – бактериемия регистрируется только у 50% больных. Сепсис развивается у одной из 5000 беременных и родящих и сопровождается септическим шоком в 10% случаев, доля заболевания в структуре материнской смертности составляет 12%. В 44% случаев сепсис регистрируется на этапе беременности (с равномерным распределением по периодам гестации), в 10% – в родах, в 46% – в послеродовом периоде.

Причины
Акушерский сепсис всегда вторичен, его источником является локальная инфекция. Основные возбудители гнойно-воспалительных заболеваний – представители оппортунистической флоры (пиогенный стрептококк, стрептококк группы B, золотистый стафилококк, кишечная палочка, клебсиелла, протей, пептококк, пептострептококк, бактероид, грибок кандида), чаще всего населяют нижние отделы мочеполовой сферы и кишечника и приводят к патологии только под воздействием определённых факторов. К основным причинам и источникам инфицирования относятся:
- Хирургические операции и травмы тканей. Раневая поверхность служит воротами инфекции и способствует значительному снижению местного иммунитета. Гнойный процесс может стать исходом кесарева сечения, раннего отхождения околоплодных вод (при неправильном положении плода, многоплодии), полученных в родах разрывов и оперативных вмешательств на промежности.
- Лечебно-диагностические манипуляции. Возбудитель передаётся при контакте с обсеменённым инструментом, кроме того, микротравмы, полученные при исследовании, создают благоприятные условия для лимфо- и гематогенного заражения. В группе факторов риска – цервикальный серкляж, амниоцентез, кордоцентез, уретральная катетеризация, экстракорпоральное оплодотворение, многократные влагалищные исследования в ходе родов.
- Физиологические изменения, вызванные беременностью. Растущая матка сдавливает и смещает окружающие анатомические структуры, а прогестерон снижает тонус гладкой мускулатуры. Эти факторы приводят к нарушению уродинамики и создают предпосылки для развития гестационного пиелонефрита и уросепсиса.
- Застой грудного молока. В результате лактостаза происходит активный рост стафилококков, вызывающих мастит. Нарушение оттока молока – основная причина послеродовых абсцессов и флегмон.
С другой стороны, гнойные процессы могут осложниться сепсисом лишь при условии гипо- или гиперреактивности иммунного ответа. Функциональные расстройства иммунной системы приводят к усилению активности оппортунистических микроорганизмов и формированию патологической реакции на гнойное воспаление. К факторам риска относятся ожирение, сахарный диабет, анемия, острые и хронические воспаления (генитальные и экстрагенитальные), недостаток питания, возраст старше 35 лет.
Патогенез
Массивное поражение ткани инфекцией сопровождается перманентным или периодическим выбросом в кровоток медиаторов воспалительного ответа, что истощает регуляторную функцию иммунной системы и запускает ряд неконтролируемых реакций в дистантных органах и тканях. В результате повреждается эндотелий, ухудшается микроциркуляция (перфузия), снижается транспорт кислорода. Эти изменения приводят к нарушениям гомеостатической регуляции, развитию синдрома острой полиорганной недостаточности (СПОН) и ДВС-синдрома.
Желудочки миокарда расширяются, происходит снижение сердечного выброса, нарушается сосудистый тонус. В лёгких образуются ателектазы, и развивается респираторный дистресс-синдром. В результате снижения объёма циркулирующей крови (ОЦК) и гемостатических нарушений ухудшается микроциркуляция почечной ткани и кровоснабжение коркового слоя с последующей острой функциональной недостаточностью. В печени нарушаются обменные процессы, а недостаток кровоснабжения влечёт формирование некротических участков. Гипоперфузия приводит к патологической проницаемости слизистой оболочки кишечника с выбросом токсинов и микроорганизмов в лимфатическую систему, в результате ишемии на стенках органов ЖКТ образуются стрессовые язвы. Нарушение обменных процессов и микроциркуляции головного мозга обусловливает неврологические расстройства.
Классификация
Акушерский сепсис классифицируют по разным критериям: по возбудителю, по метастатическому распространению (септицемия, характеризующаяся наличием лишь первичного очага, и септикопиемия – наличие гнойных отсевов в других тканях и органах) или по клиническому течению. В современном акушерстве принята классификация, отражающая последовательные этапы формирования системной воспалительной реакции:
- Синдром системного воспалительного ответа (ССВО). Предвестник септического состояния – системная реакция на воспалительный процесс любой этиологии. Устанавливается при наличии воспалительного заболевания и на основании не менее двух клинических проявлений ССВО: тахикардии, тахипноэ или гипервентиляции, гипо- или гипертермии, лейкоцитоза (лейкопении) или повышения доли незрелых нейтрофилов. У 12% больных сепсисом признаки ССВО отсутствуют.
- Сепсис. Патологический системный ответ на первичную или присоединившуюся инфекцию. Диагноз выставляется при наличии инфекционного очага или на основании верифицированной бактериемии и остро развившихся признаков функциональной недостаточности двух и более органов (СПОН).
- Септический шок. Крайняя форма патологической реакции. Сопровождается выраженными, стойкими, плохо поддающимися медикаментозной коррекции гипотензией и нарушением перфузии.
Симптомы акушерского сепсиса
Послеродовый сепсис манифестирует на второй-третий день после изгнания плода сукровично-гнойными выделениями, явлениями общей интоксикации (тахикардией, одышкой, слабостью, потерей аппетита, иногда рвотой и диареей) и повышением температуры до 39-40°C с ознобами. Гипертермия обычно устойчивая, однако могут наблюдаться формы с постепенным повышением или большим разбросом суточной температуры и редкими приступами ознобов. Отмечаются боли в животе или молочных железах, могут регистрироваться генерализованные высыпания. Выраженность симптомов и длительность заболевания различны в зависимости от формы клинического течения.
Для молниеносного акушерского сепсиса нарастание симптоматики характерно в течение суток, при острой форме клиническая картина разворачивается в течение нескольких дней. При подострой форме признаки выражены менее ярко, процесс развивается неделями. Хрониосепсис характеризуется слабо выраженными изменениями (субфебрилитетом, повышенным потоотделением, головной болью и головокружениями, сонливостью, диареей) и вялым течением в течение многих месяцев. Рецидивирующая форма представляет череду затуханий (периодов ремиссии без заметных проявлений) и обострений (периодов с яркой симптоматикой) и характерна для септикопиемии, когда ухудшение состояния обусловлено повторными эпизодами образования вторичных гнойников.
При отсутствии лечения нарастает интоксикация организма и развивается тяжёлая форма с шоковым синдромом. В ранней («тёплой») фазе прогрессирует слабость, отмечается головокружение. Одновременно до нормы или субфебрильных величин снижается температура, нарастает тахикардия. Слизистые оболочки и ногтевые ложа приобретают синюшный оттенок, кожные покровы гиперемированы. Наблюдается возбуждение, сознание может быть ясным или спутанным, нередки психозы, галлюцинации. Средняя продолжительность ранней стадии составляет 5-8 часов, реже – до двух суток. В случае грамотрицательной инфекции эта фаза может длиться несколько минут.
Поздняя («холодная») стадия знаменуется усилением или ослаблением сердцебиения с переходом в брадикардию, падением температуры ниже нормы, значительным затруднением дыхания. Беспокойство и возбуждение усиливается, затем сменяется адинамией, сознание затемняется. Кожа приобретает землистый оттенок, покрывается липким холодным потом, на ногах проступает цианотично-мраморный рисунок, особенно выраженный в области колен. Развивается олигурия, иногда появляется желтуха.
Особенно тяжёлым течением и рядом специфических признаков отличается анаэробный сепсис, ассоциированный с гангреной матки. Заболевание протекает молниеносно или остро, сопровождается интенсивной некупируемой болью внизу живота, крепитацией и усилением боли при пальпации матки, выделением из влагалища газа и зловонной жидкости с пузырьками воздуха, бронзовой окраской кожи, бурым цветом мочи. Явления септического шока проявляются уже в самом начале болезни.
Осложнения
У больных, переживших острый период, может развиться тяжёлое, нередко летальное осложнение – суперинфекция. Значительное ухудшение качества жизни или гибель пациентки часто влекут другие последствия сепсиса: сопряжённые с ишемией или гнойным метастазированием необратимые органные изменения почек, печени, лёгких, сердца, головного мозга, прободение и кровотечения из гастроэнтеральных стресс-язв, артериальная тромбоэмболия и флеботромбоз. Сепсис у беременных может вызвать преждевременные роды, гибель плода, энцефалопатию и ДЦП рожденного ребенка.
Диагностика
В диагностике акушерского сепсиса участвуют акушер-гинеколог, терапевт, реаниматолог, микробиолог, осложнённые формы требуют привлечения нефролога, кардиолога, невролога, гепатолога. В ходе гинекологического исследования и общего осмотра по наличию очага гнойного воспаления в органах малого таза или молочной железе, а также признакам ССВО можно заподозрить септическое состояние. Проводятся следующие исследования:
- Определение возбудителя. Культуральный анализ крови и влагалищного мазка позволяют выявить инфекционный агент и подобрать эффективный препарат для лечения инфекции. Бактериемия подтверждает наличие септического процесса. При отсутствии бактериемии для дифференцирования локальной и генерализованной инфекции проводится тест на прокальцитонин.
- Инструментальные исследования. УЗИ малого таза и почек подтверждает (выявляет) наличие первичного гнойного очага в мочеполовых органах. УЗИ органов брюшной полости, рентгенография органов грудной клетки, ЭхоКГ позволяют обнаружить вторичные абсцессы в печени, лёгких, сердце.
- Клинико-биохимические анализы крови. Общий анализ крови обнаруживает лейкоцитоз, лейкопению, сдвиг лейкоцитарной формулы влево – значения, косвенно подтверждающие септическое состояние. Данные биохимического исследования говорят о нарушениях водно-электролитного баланса и функций почек, печени. Анализ газов крови выявляет нарушения КЩС и дыхательную недостаточность. По результатам коагулограммы определяются нарушения свёртывания крови. Тестирование уровня лактата в плазме позволяет обнаружить тканевую гипоперфузию и оценить тяжесть шока. Иммунограмма свидетельствует о расстройствах иммунной активности.
Акушерский сепсис следует дифференцировать с гестозами, амниотической эмболией и тромбоэмболией лёгочной артерии, острыми инфекциями (тяжёлым гриппом, бруцеллёзом, тифом, малярией, милиарным туберкулёзом), острым панкреатитом, лейкозами, лимфогранулематозом. Для дифференциальной диагностики может потребоваться консультация кардиохирурга, инфекциониста, фтизиатра, онкогематолога.
Лечение акушерского сепсиса
Лечебные мероприятия проводятся в условиях гинекологического или обсервационного акушерского отделения, больные с тяжёлыми формами сепсиса переводятся в отделение реанимации и интенсивной терапии. Лечение комплексное, включает хирургические и консервативные методы и направлено на борьбу с инфекцией и коррекцию витальных функций:
- Инфузионная терапия. Лечение предусматривает коррекцию гомеостатических расстройств (гипотонии, коагулопатии, нарушений кислотно-щелочного и водно-солевого и обмена, дефицита ОЦК), восстановление тканевой перфузии, дезинтоксикацию. С этими целями вводятся солевые и коллоидные растворы, альбумин, криоплазма, инотропы и вазопрессоры.
- Антибактериальная терапия. Направлена на уничтожение инфекционного агента с целью блокировки воспалительного каскада. Стартовое лечение включает внутривенное введение комбинации препаратов широкого спектра. После выделения возбудителя приступают к этиотропной антибиотикотерапии.
- Хирургическое лечение. Ликвидация гнойных очагов повышает эффективность интенсивной терапии и улучшает прогноз. Лечение предполагает санацию первичного и вторичных очагов – вскрытие и опорожнение абсцессов, кюретаж, вакуум-аспирацию или удаление матки (гистерэктомию).
В случае необходимости проводится искусственная вентиляция лёгких, энтеральное питание пациентки. Дополнительные методы интенсивной терапии включают применение кортикостероидов, выполнение хирургической детоксикации (плазмаферез, гемосорбция, гемофильтрация) после оперативного лечения нагноений, иммунотерапию.
Прогноз и профилактика
На ранних стадиях, когда не развились выраженные признаки СПОН, устойчивая гипотензия и ДВС-синдром, прогноз благоприятный. При развитии септического шока смертность может достигать 65% (в среднем – 45%). Профилактические мероприятия состоят в своевременном лечении воспалительных заболеваний (как на этапе планирования, так и в течение беременности), борьбе с внебольничными вмешательствами (внутриматочными и вагинальными манипуляциями, криминальными абортами, домашними родами), рациональной превентивной антибиотикотерапии при оперативных вмешательствах, полноценном питании, стабилизации уровня глюкозы в крови при сахарном диабете.
Акушерско-гинекологический сепсис после родов
Сепсис после родов является очень опасной патологией. Это заболевание вызывается инфекцией, которая проникает через открытые раны. Без срочной помощи со стороны специалистов женщине грозят серьезные осложнения, которые могут привести к летальному исходу.
Главная причина сепсиса заключается в проникновении возбудителей инфекции через открытую рану, которая всегда появляется во время родовой деятельности. Болезнетворные микроорганизмы начинают активно размножаться в крови, но иммунная система их атакует, что вызывает интоксикацию. В зависимости от того, как быстро будут приняты меры по устранению подобной проблемы, возникнут те или иные осложнения. Без последствий сепсис не обходится. Септицемия может провоцировать и появление нагноений, и нарушение работы внутренних органов, и даже способна привести к летальному исходу. Из всех заболеваний, которые связаны с кровью, сепсис является наиболее опасным и сложным недугом.
Причины заражения крови после родов
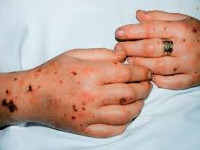
Развиться подобная патология может абсолютно от любой инфекции. Если в период беременности у будущей мамы имелись какие-либо проблемы со здоровьем, риски вырастают в разы. В группе риска находятся те женщины, которые пережили тяжелые роды и столкнулись с серьезным кровотечением.
Стоит заметить, что заболевание проявляется не сразу. Все зависит от состояния иммунной системы человека. Если защитные силы срабатывают оперативно, то осложнения будут минимальными. Но у женщин после родов иммунитет зачастую снижен. Поэтому болезнетворные микроорганизмы в крови могут быстро распространяться и привести к серьезным последствиям.
В том случае, когда у будущей мамы на момент родов в организме присутствовали половые инфекции, риск сепсиса вырастает в несколько раз.
К примеру, если в половой системе присутствуют хламидии, трихомонады либо стрептококки из группы В, а роды будут осложненными либо станут проходить путем кесарева сечения, не исключается заражение крови. Опасно и то, что инфекция может передаваться ребенку во время появления на свет. Лечить новорожденного малыша будет очень трудно, поэтому следует быть предельно внимательными и не допускать заражения опасными болезнями ни до, ни во время родов.
Определить, что у женщины произошло заражение крови, может быть довольно сложно. Некоторое время болезнетворные микроорганизмы будут активно распространяться. На этом этапе никаких явных симптомов может и не возникнуть. Чаще всего проблемы начинаются с резкой потери веса, но после родов не все молодые мамы обращают на это внимание. Далее появляется повышенное потоотделение, не исключены боли при мочеиспускании и развитие патологий почек. При сепсисе часто отмечается нарушение обмена веществ.
На этом этапе необходимо обязательно обратиться к врачу и пройти обследование. Если не принимать никаких мер, могут появиться нагноения и воспаления. Они возникают и на коже, и на внутренних органах. В результате сепсис может привести к отказу одного из них.
Разновидности сепсиса
Заболевание может иметь несколько видов. Все зависит от степени заражения и длительности течения недуга.
Молниеносным сепсисом называют тот, который выдает первые признаки уже через 2-3 дня после родов. Этот вид заболевания характеризуется сильной интоксикацией организма и быстрым размножением патогенной микрофлоры. Действовать в такой ситуации необходимо незамедлительно. В противном случае не исключены серьезные осложнения, вплоть до летального исхода.
Если болезнь стала проявлять себя не ранее, чем на 4 день после родов, это говорит о развитии острого сепсиса. Иногда заболевание не вызывает никаких явных симптомов до 2 месяцев. Чем раньше появятся признаки проблемы, тем более бурным будет течение недуга.
Подострый сепсис в медицинской практике еще называют затяжным. Его симптомы могут возникнуть через 2 месяца после появления малыша на свет либо еще позже.
Часто он развивается у женщин с сильным иммунитетом.
Протекает болезнь, как правило, не слишком тяжело, но и этот случай требует обязательной медицинской помощи.
Заражение крови может быть и хроническим. Признаки заболевания появляются через несколько месяцев после родов либо хирургического вмешательства. Зачастую при таком недуге возникают проблемы с диагностикой, т. к. даже современные методы не всегда дают возможность точно определить возбудителя болезни. Соответственно, лечение тоже становится затрудненным. Хронический сепсис невозможно полностью устранить. Периодически у представительницы прекрасного пола будут появляться обострения. Но в большинстве случаев опасных симптомов, таких как воспаление и нагноение во внутренних органах, не отмечается.
Хронический сепсис чаще всего возникает после операций. Это может быть не только кесарево сечение, но и аборт либо хирургическое вмешательство для устранения патологий половых органов. Послеродовой сепсис встречается в медицинской практике гораздо чаще, чем заражение крови в результате аборта. Последний случай вполне вероятен, если операция проводится вне медицинского учреждения. Сепсис может появиться и при выкидыше на позднем сроке беременности. Поэтому в такой ситуации женщине нужно обязательно посетить врача и пройти обследование.
Формы послеродового сепсиса
Заражение по степени тяжести течения делят на септицемию и септикопиемию. Каждый из этих вариантов достаточно опасен и требует обязательной помощи со стороны медиков.
Септицемия отличается острым течением. Быстрое развитие недуга провоцирует серьезную интоксикацию и бактериемию. Для этой формы заражения крови характерны такие симптомы, как постоянный озноб, лихорадка, низкое артериальное давление, все признаки интоксикации, тахикардия и нарушение работы центральной нервной системы. Женщина становится заторможенной и очень бледной. Со временем кожный покров приобретет серый оттенок.
Подобная форма заболевания может возникнуть на 2-3 сутки после сложных родов. Таким образом может проявляться и сепсис после кесарева сечения, если медиками была допущена ошибка.
Септикопиемия вызывает сильную интоксикацию организма и появление септических гнойников. Они могут возникнуть на коже либо на внутренних органах. Причиной нагноения становится действие микробных токсинов. Септикопиемия развивается не ранее, чем через неделю после родов. Эта форма заболевания очень опасна, т. к. проблема может затронуть абсолютно все органы женщины.
Специалисты отмечают, что при септикопиемии больше всего страдает ЦНС. Может быть поражена дыхательная система и почки. Если вовремя не принять нужных мер, внутренние органы могут оказаться чрезмерно травмированными и откажут. Если акушерско-гинекологический сепсис затронет дыхательную либо сердечно-сосудистую систему, летального исхода не избежать.
Заражение крови может иметь первичные и вторичные проявления. В последнем случае, как правило, отмечаются множественные очаги, которые могут распространиться на все внутренние органы. Интоксикация и лихорадка при этом существенно усиливаются.
Специалисты отмечают, что при естественных родах риск развития любой формы заражения крови меньше, чем при появлении ребенка методом кесарева сечения. Причиной этому становится значительное снижение иммунитета после операции.
Методы диагностики
Любые признаки инфицирования крови должны быть обязательно взяты во внимание. Не исключено, что снижение веса либо высокая температура окажутся проявлением совершенно другого недуга, но перестраховаться все же необходимо.
Если врач во время обследования пациентки заметит признаки заражения крови, должна быть назначена комплексная диагностика. Это позволит выявить не только сепсис, но и возможный гнойный пиелонефрит, послеродовые воспалительные процессы в матке, поражение слизистой и различные инфекционные недуги.
В комплекс диагностических мероприятий входит обязательное измерение артериального давления, пульса, уровня лейкоцитов в крови и центрального венозного давления. Это важные факторы, по которым можно выявить сепсис либо воспалительные недуги. Кроме того, врач должен назначить измерение количества газов в крови и определить частоту дыхания.
Каждый час у пациентки должен браться анализ мочи. Для исследования могут брать кровь и цервикальную жидкость. Примерно 4 раза в сутки женщина должна измерять температуру тела. Лучше всего проводить измерения ректально, чтобы получить максимально точные показатели.
В дополнение к комплексу диагностики пациентке могут быть назначены ЭКГ и УЗИ внутренних органов. Пользу может принести и рентген. По всем этим показаниям удастся определить, насколько сильно повреждены внутренние органы.
Очень важно не скрывать от врача все свои неприятные ощущения. Любая жалоба на плохое самочувствие должна быть поводом для проведения обследования. Послеродовой сепсис опасен тем, что при отсутствии должного лечения на определенном этапе заболевание может стоить женщине жизни.
В особенной группе риска находятся те молодые мамы, которые перенесли сложные роды либо кесарево сечение. Они требует тщательного ухода и внимания со стороны медиков. Особую сложность первое время будет представлять личная гигиена. И тут необходимо соблюдать все правила, чтобы не допустить развития болезни и различных осложнений. Несоблюдение гигиенических требований может стать причиной инфицирования ран. Кроме того, болезнетворные микроорганизмы могут передаться и ребенку. При сепсисе грудное вскармливание будет недоступно, т. к. через материнское молоко бактерии проникают в неокрепший детский организм.
Большинство клиник оборудовано современной техникой, с помощью которой допустимо диагностировать любой вид сепсиса на ранней стадии. Это дает возможность своевременно назначить правильное лечение. При любом виде заражения крови важно правильно подобрать антибактериальную терапию. Это позволит не только избавиться от всех неприятных симптомов, но и исключить появление осложнений.
Как лечить сепсис
При первых подозрениях на заражение крови пациентку должны сразу отправить в отделение интенсивной терапии. Здесь проводится инфузионная и ионотропная терапия, что позволяет поддержать иммунитет, а также нормализовать гемодинамические показатели. Препараты для капельницы назначаются только после тщательного обследования пациентки и получения всех необходимых анализов. Для начала врач должен определить частоту дыхания, уровень пульса и давления, провести анализы мочи и крови. В процессе введения лекарственных средств специалист должен периодически проводить измерение венозного давления и делать анализ крови. Это позволит контролировать получение организмом пациентки важных веществ.
При сепсисе считается эффективным средством свежезамороженная плазма крови. Здесь содержится много антитромбина, что позволяет избежать скопления тромбов в сосудах. Это очень важно для безопасного лечения.
Специалисты настоятельно не рекомендуют использовать для капельницы глюкозу, если у пациентки был диагностирован акушерский сепсис. Это провоцирует увеличение газов в крови, что влечет за собой ишемическое повреждение органов, а в первую очередь отражается на головном мозге. Глюкоза необходима только при проявлениях гипогликемии у молодой мамы.
После того как у женщины будут нормализованы гемодинамические показатели, специалисты вводят дополнительную ионотропную поддержку организма. Кроме того, следует постоянно контролировать газообменные процессы и проводить вентиляцию легких, если в этом будет необходимость. Часто при сепсисе страдает кишечник. Чтобы восстановить его функции, требуется энтеральное питание. При помощи диеты и медикаментозных средств постепенно будет приходить в норму метаболизм. Контроль над обменными процессами является важным условием для нормального восстановления организма.
Антибактериальная терапия
Для устранения непосредственной причины заболевания требуются антибиотики. Это важнейший этап, от которого зависит и скорость восстановления организма, и возможные осложнения. Но для того, чтобы выбрать правильные препараты, требуется для начала установить тип возбудителя заболевания. Для этого используются различные методы. Но для получения точной информации о возбудителе требуется минимум 2 дня.
Поэтому до назначения правильного антибиотика всегда проводят поддерживающую терапию с использованием капельницы.
При терапии сепсиса требуются не бактериостатические лекарства, а бактерицидные. При этом первое время препараты подбираются таким образом, чтобы оказывать комплексное влияние на внутренние органы и обязательно охватывать своим действием иммунную систему, почки и печень. Для антибиотиков, которые используются в борьбе с сепсисом, очень важен иммуностимулирующий эффект. Предпочтение должно отдаваться монотерапии, а не использованию сразу нескольких лекарств. Это позволит сократить уровень интоксикации организма и уменьшить количество побочных эффектов. В наше время для решения подобных проблем существует немало качественных медикаментов.
Зачастую послеродовый сепсис лечится с помощью противогрибковых препаратов. В терапевтический комплекс могут входить и дополнительные препараты. Все они подбираются исключительно по назначению лечащего врача.
Хирургическое лечение
В самых запущенных случаях для спасения жизни пациентки приходится использовать операцию. При этом происходит удаление матки и маточных труб.
Показанием для хирургического вмешательства может быть отсутствие эффекта от лекарственных средств, гнойные воспаления в половой системе и сильное кровотечение. Если сепсис станет последствием гниения остатков последа в матке, обязательно проводится хирургическое удаление органа. Но перед этим следует провести все необходимые диагностические процедуры, в т. ч. и УЗИ.
Для быстрого восстановления организма при заражении крови могут быть назначены лечебные процедуры. Сюда нужно отнести плазмаферез и диализ.
Бактериальный сепсис у новорожденного
Что такое бактериальный сепсис новорожденного? Это заражение крови, крайне тяжёлое инфекционное заболевание с гнойным воспалением органов и нарушением их функционирования. При сепсисе происходит циркуляция в крови вредоносных бактерий. Заболевание возникает у детей первого месяца жизни и является одной из причин смерти новорожденного ребёнка.
Врожденный сепсис может проявиться до рождения ребёнка (внутриутробное заражение), на четвёртый день после рождения (поздний неонатальный), в первый месяц жизни (неонатальный), в первые трое суток после рождения (ранний неонатальный).

Причины
Сепсис у детей возникает вследствие влияния патогенных бактерий на организм. Заражение ребенка происходит после рождения, во время родов или внутриутробно.
Внутриутробный сепсис может произойти из-за наличия у беременной женщины острых или хронических заболеваний. Инфекционные болезни, наличие гнойно-воспалительных процессов может спровоцировать заражение ребёнка. Причины внутриутробного сепсиса новорожденного берут начало от разного рода акушерских вмешательств, токсикоза при беременности и продолжительного безводного периода.
Неонатальный сепсис проявляется в первые 28 дней жизни ребёнка. Входными воротами для инфекции наиболее часто становятся:
- Аппарат искусственной вентиляции лёгких;
- хирургическое вмешательство;
- мочевые пути новорожденного;
- уши и глаза ребёнка;
- повреждение кожного покрова;
- внутричерепная травма во время родов;
- незрелость иммунитета недоношенных детей;
- асфиксия, гипоксия (недостаток кислорода);
- острые вирусные инфекции.
Пупочный и грибковый сепсис у новорожденного происходят из-за заражения крови болезнетворными микробами, попавшими через пупочную ранку. Инфицирование может произойти:
- При многочисленных катетеризациях пупочной и центральных вен;
- При введении растворов лекарств в пупочную вену (при переливании крови);
- Из-за высокой проницаемости кожного покрова (в особенности у недоношенных детей);
- При недостаточной зрелости сосудов пуповины.
Пупочный сепсис новорожденного часто происходит при неблагоприятной санитарной и эпидемиологической обстановкой в родильном доме.

Причины болезни кроются в факторах, влияющих на защитные функции естественных путей, значительно снижая сопротивление организма к инфекции. От зоны заражения бактерии с потоком крови распространяются по организму ребёнка. Попадая в органы (почки, печень, мозг и др.), они вызывают острое гнойное воспаление.
Сепсис крайне опасен для детей, родившихся раньше срока. Иммунитет недоношенных детей более чем уязвим к инфекциям.
Симптомы
Ранние симптомы сепсиса у новорожденных можно определить по крайне тяжёлому состоянию:
- Повышение температуры тела;
- Кожный покров со значительными дерматитами и бледно-серой окраской;
- Обезвоживание организма;
- Отёчность;
- Геморрагическая сыпь;
- Желтуха (заболевание типично для большинства недоношенных детей, но при сепсисе кожа обладает зеленоватым или восковидным оттенком);
- Срыгивание;
- Пониженное артериальное давление;
- Рвота;
- Большая первичная потеря массы тела;
- Околоплодные воды с зеленоватой окраской;
- Увеличение печени и селезёнки.
Поздние симптомы сепсиса новорожденных развиваются поэтапно, ухудшение состояния происходит на первой либо второй неделе после рождения малыша:
- Повышение температуры тела на протяжении продолжительного времени;
- Бледность кожных покровов с градационным приобретением серого или зеленоватого оттенков;
- Беспокойство, плохой сон;
- Вялость,слабая подвижность;
- Заостренные черты лица;
- Зеленоватый кал со слизью;
- Отказ от питания, угасание сосательного рефлекса;
- Покраснение в области пупка (кровоточивость), плохое заживление пупочной ранки;
- Рвотой (обильным срыгиванием);
- Судороги;
- Снижение массы тела;
- Одышка;
- Усиленная выраженность и длительная продолжительность желтухи;
- Гнойничковые высыпания на слизистых оболочках;
- Поверхностное отрывистое дыхание;
- Отёчность конечностей и стенки живота;
- Гнойное воспаление кожи.

Симптомы сепсиса новорожденных могут быть нечётко выражены, а проявляться только в срыгивании, низким сосательном рефлексе и небольшой прибавкой в массе тела.
Диагностика
- Общий анализ крови;
- Общий анализ мочи;
- Бактериологическое исследование;
- Биохимический анализ крови;
- Бактериологический анализ мочи, кала, ликвора;
- Ультразвуковая диагностика, электрокардиограмма.
Осложнения
Самое опасное для ребёнка – септический шок, при котором состояние относится к крайне критическому. Под воздействием инфекции происходит нарушение циркуляции крови в организме ребёнка.
Синдромы характерные для септического шока:
- Синдром нарушений в ЦНС. У ребёнка появляются: беспокойство, вялость, снижение врождённых рефлексов, судороги, низкий тонус мышц, ребёнок может впасть в кому;
- Почечный синдром. Скудное мочеиспускание ребёнка или полное отсутствие;
- Синдром дыхательной недостаточности. Обусловлен шумным дыханием, влажными хрипами, синюшностью кожи (из-за недостатка кислорода);
- Синдром неспецифического нарушения системы гемостаза (увеличение свёртываемости крови в сосудах);
- Нарушение циркуляции крови. Вследствие усиленного снабжения кровью головного мозга и сердца из кровообращения исключаются важные органы: почки, мышцы, кожный покров.
Симптомы нарушения циркуляции крови:
- Снижение артериального давления;
- Снижение температуры тела;
- Бледность кожи;
- Сохранение пульса только на сонной артерии;
- Тахикардия;
- Похолодание конечностей.
Анализ крови показывает увеличение или понижение количества лейкоцитов. Выявляется анемия и наличие в крови воспалительного процесса. Анализ гноя из очага воспаления, позволяет установить присутствие патогенных микроорганизмов, вид и реакцию на антибиотики.
Последствия сепсиса у новорожденного ребёнка часто носят необратимый характер. Септический шок затрагивает все жизненно важные органы и повышает вероятность летального исхода, особенно, у недоношенных детей.
Патология способна к скоротечному течению, поражая все важные органы и системы жизнедеятельности малыша. Летальный исход наступает в течение одного-двух дней. Кроме тяжёлого течения болезни, различают: острый, подострый и рецидивирующий сепсис.
Сроки протекания болезни разнятся от 1 мес. до 6 месяцев, а рецидивирующий сепсис способен к волнообразному течению. Нормальное самочувствие ребёнка может заменяться обострением болезни. Хронический сепсис может протекать больше года.

Лечение
Заболевших детей, в срочном порядке, госпитализируют в отделение патологии или в хирургическое для новорожденных. Основными направлениями в лечении сепсиса являются: укрепление иммунитета больного, подавление жизнедеятельности патогенных микробов, лечение очага инфекции. Больного малыша нужно кормить грудным молоком.
Препараты
Лечение происходит с помощью мероприятий, стимулирующих иммунные механизмы. Благодаря использованию антител создаётся искусственный иммунитет. Синтетические препараты усиливают влияние на иммунные клетки, и улучшается обмен веществ.
Для борьбы с инфекцией используют антибиотики. Для лечения применяют более сильные средства борьбы с характеристиками инфекционного процесса. Антибиотики применяют внутривенно или внутримышечно. Длительность терапии длится до наступления стойкого лечебного эффекта и обычно составляет от 7 до 14 дней.

При инфекционных заболеваниях часто возникают аллергические реакции. Для борьбы с ними, применяются средства подавляющие аллергию и гормональные препараты. К лечению гормонами обязывают только крайние случаи:
- Бурные реакции на инфекционные заболевания;
- Недостаточная естественная выработка гормонов;
- Применение гормональной терапии до заболевания;
- Лечение антибиотиками или антибактериальными препаратами в больших дозах;
- Сильная аллергическая реакция на вредоносные микроорганизмы;
- Крайне тяжёлое течение заболевание.
Для нормализации обмена веществ и поражённых органов, ребёнку назначаются дополнительные витамины группы B. Для нормализации циркуляции крови в головном мозге применяются успокоительные препараты.
Физиотерапия
Происходит лечение дыхательной и сердечно-сосудистой систем. Больному вводят энергетические смеси, подключают к искусственной вентиляции лёгких, очищают кровь и применяют мочегонные средства. В период реабилитации рекомендовано проходить физиопроцедуры, массаж, применять лечебно-физические упражнения и пропить курс гомеопатических препаратов.
Прививать детей, перенёсших заражение крови, запрещено до одного года после выздоровления.
Профилактика
Женщине в период вынашивания ребёнка, необходимо посещать консультацию гинеколога, соблюдать режим дня, правильно питаться, следить за протеканием болезни. Если анализ крови указывает на воспалительные процессы в организме, необходимо пройти лечение.

Необходимо внимательно следить за состоянием новорожденных и недоношенных детей. Пройти тщательное обследование, в случае небольшого изменения в состоянии: возникновение очагов воспаления на коже или пупочной ранке, отита, сбоях в функциональности кишечника. По истечении первого месяца жизни необходимо сдать общие анализы мочи и крови. Пройти исследование на иммунограмму в случае частых воспалительных болезней у малыша.
Сепсис во время беременности

Сепсис во время беременности – системная тяжелая патология, при которой инфекция распространяется по всему организму. Проблема несет угрозу жизни матери и ребенка, развивается как осложнение на фоне других воспалительных процессов.
Что это за патология

Акушерский сепсис – системная воспалительная реакция, развивается на фоне резкого снижения иммунитета, с кровотоком инфекция распространяется по всему организму.
Проблема возникает на разных сроках беременности, после выкидыша, аборта или родов, требует особого подхода в терапии.
- Синдром системного воспалительного ответа. Ответная реакция организма на воспалительный процесс. Диагноз ставят при наличии 2 и более симптомов: тахикардия, лейкоцитоз, повышенное содержание незрелых нейтрофилов, снижение или повышение температурных показателей, учащенное поверхностное дыхание. Примерно у 12% пациентов подобные признаки могут вовсе отсутствовать.
- Сепсис. Патологический системный ответ на первичную или вторичную инфекцию. При этом присутствует явный инфекционный очаг или в крови обнаруживают бактерии, развивается острая функциональная недостаточность двух и более органов.
- Септический шок. Тяжелая форма патологического состояния, сопровождается стойкой гипотензией, которая плохо поддается медикаментозной коррекции.
Сепсис – одна из наиболее частых причин смертности беременных женщин.
Причины

Основная причина заражения крови – несвоевременная диагностика и лечение микробных инфекций. Микробы проникают в организм матери через повреждения и ранки на коже и слизистых, на фоне ослабленного иммунитета начинают расти и размножаться.
Основные возбудители – условно-патогенные или внутрибольничные патогенные микроорганизмы – стафилококки, стрептококки, синегнойная и кишечная палочка. Реже диагностируют сальмонеллезную, пневмококковую форму болезни.
- Травмы и оперативные вмешательства. Раневая поверхность – ворота для проникновения болезнетворных микробов, на фоне массового заражения резко снижается местный иммунитет. Гнойный процесс нередко возникает после кесарева сечения, при многоплодной беременности, из-за преждевременного отхождения околоплодных вод. Заражение крови при родах – следствие разрывов, нарушения гигиенических норм.
- Инвазивные лечебные и диагностические манипуляции. Инфекция проникает в организм при несоблюдении правил дезинфекции инструментов, бактерии проникают через микротравмы, полученные во время процедур. К опасным манипуляциям относят амниоцентез и кордоцентез, ЭКО, установку уретрального катетера.
- Физиологические изменения. Матка увеличивается в размерах, сдавливает и смещает внутренние органы, на фоне повышения уровня прогестерона снижается тонус гладкой мускулатуры. Все это приводит к нарушению процесса уродинамики, в организме создаются оптимальные условия для развития пиелонефрита и уросепсиса.
- Лактостаз. При застое грудного молока в молочных железах начинают размножаться стафилококки, развивается мастит.

Спровоцировать заражение крови может ангина, гайморит, зубные инфекции, отит, травмы, обильная кровопотеря, выкидыш или подпольный аборт.
Провоцирующие факторы – наличие хронических инфекционных болезней, анемия, ожоги, длительное пребывание на сохранении, сахарный диабет, ожирение, авитаминоз, возраст роженицы более 35 лет.
Симптомы
Бактериальный сепсис развивается стремительно, в течение нескольких часов, максимум – нескольких дней.
- резкое повышение температуры до 39 и более градуса;
- повышенное потоотделение;
- обмороки, судороги, нарушение сознания;
- сильный озноб;
- бледность, мраморность кожи, иногда отмечается покраснение лица и посинение конечностей;
- увеличение всех лимфатических узлов;
- слизистые в ротовой полости пересыхают, на языке появляется налет коричневого цвета;
- частые приступы рвоты и тошноты;
- сыпь по телу в виде красных пятен, кровоподтеки;
- боль в нижней части живота, паховой и поясничной области;
- кашель, одышка, учащенный пульс и дыхание;
- влагалищные выделения с неприятным запахом, примесями крови, гноя.

При тяжелых формах отмечается маточное, носовое кровотечение, на фоне сильной интоксикации развивается токсический шок, резко снижается артериальное давление, наступает кома.
Чем опасен
Самое опасное осложнение – гибель матери или плода, септический шок.
- внутриутробное инфицирование плода, ДЦП, энцефалопатия и другие аномалии и пороки развития;
- выкидыш, преждевременные роды;
- поражение внутренних органов – инфаркт легкого, абсцесс головного мозга, болезни почек, печени.
Когда и кому обратиться
При появлении первых признаков патологического состояния следует незамедлительно вызвать скорую помощь, обратиться в ближайший роддом или к лечащему гинекологу.
Промедление и самолечение приводит к развитию опасных и смертельных осложнений.
Диагностика

Первичный диагноз ставят на основе внешних проявлений и сбора анамнеза. Для оценки степени тяжести патологии назначают дополнительные анализы.
- ОАК – наблюдается значительное повышение или снижение уровня лейкоцитов, уменьшение тромбоцитов и эритроцитов, количество незрелых лейкоцитарных клеток на 10% и более, нейтрофилия, высокая СОЭ;
- биохимия – увеличивается C-реактивый белок, нарушается электролитный баланс, уровень глюкозы завышен или занижен, уменьшение общего белка и альбумина;
- коагулограмма, тест на газы, лактат в плазме;
- иммунограмма;
- общий анализ мочи – присутствует белок, повышенное количество лейкоцитов;
- культуральный анализ крови и мазка из влагалища, ПЦР для выявления типа возбудителя;
- тест на прокальцитонин – это вещество всегда присутствует в крови при сепсисе;
- анализ на выявление чувствительности микробов к антибиотикам;
- УЗИ плода и плаценты, органов малого таза и брюшной полости, почек.
Для выявления вторичных абсцессов в сердце, легких, печени проводят ЭхоЭГ, рентген грудной клетки.
Лечение

Терапию проводят только в условиях стационара, препараты подбирают с учетом степени тяжести патологии, срока гестации.
Как проводят лечение сепсиса у беременных:
- Антибактериальная терапия. Назначают сразу 2 антибиотика из группы пенициллинов, макролидов, цефалоспоринов, они считаются наиболее безопасными для плода.
- Детоксикация организма. Внутривенно вводят раствор глюкозы, плазму, физраствор, Полиглюкин, Гемодез.
- Противовоспалительные и жаропонижающие средства. Препарат выбора – Парацетамол, в I и II триместре разрешается применять Ибупрофен.
- Хирургическое лечение. Санация первичных или вторичных очагов воспаления – удаление абсцессов, вакуумная аспирация, кюретаж.
- Дополнительные методы интенсивной терапии. Применение глюкокортикостероидов, гемофильтрация, плазмаферез, гемосорбция.
- Иммунотерапия.

Большинство врачей считает, что наиболее эффективный метод лечения – внутривенное введение иммуноглобулина, обогащенного антителами типа IgM (Пентаглобин).
Методы профилактики
Чтобы избежать развития сепсиса во время беременности, необходимо своевременно выявлять и лечить все инфекционные заболевания, устранять гнойные процессы.
- неукоснительное соблюдение правил гигиены;
- все ранки и царапины на коже сразу обрабатывать любым антисептиком;
- избегать контакта с почвой и песком, при необходимости все работы проводить в перчатках;
- постоянно укреплять иммунитет, посещать всех специалистов, соблюдать рекомендации врачей.
Сепсис – следствие невнимательного отношения к собственному здоровью, избежать проблемы несложно, если соблюдать простые правила профилактики.
При своевременной диагностике и правильном лечении можно избежать развития тяжелых осложнений, в запущенных случаях уровень смертности составляет более 45%.