Расстройства психики или слабоумие после инсульта
Инсульт относится к заболеваниям, развивающимся из-за отсутствия адекватного кровообращения мозга. Является следствием цереброваскулярных расстройств. Появляется достаточно быстро, с яркой симптоматикой и несет за собой целый комплекс осложнений, в том числе психические расстройства.
Факторы риска и причины нарушения психики
Главными прчиами является нарушение обмена веществ преимущественно в мозговой ткани и кровеносных сосудах, сидячий образ жизни, а также нерациональное питание.
В факторы риска входят люди в возрасте от тридцати до шестидесяти лет, то есть трудоспособное население в самом расцвете сил. По статистике заболеванию больше подвержены мужчины, а не женщины. Чаще возникает у людей с вредными привычками, особенно у курильщиков.
Негативно может отразиться прием лекарств в токсической дозе, продукты химического производства, пары ядовитых газов. Возможна наследственная предрасположенность.
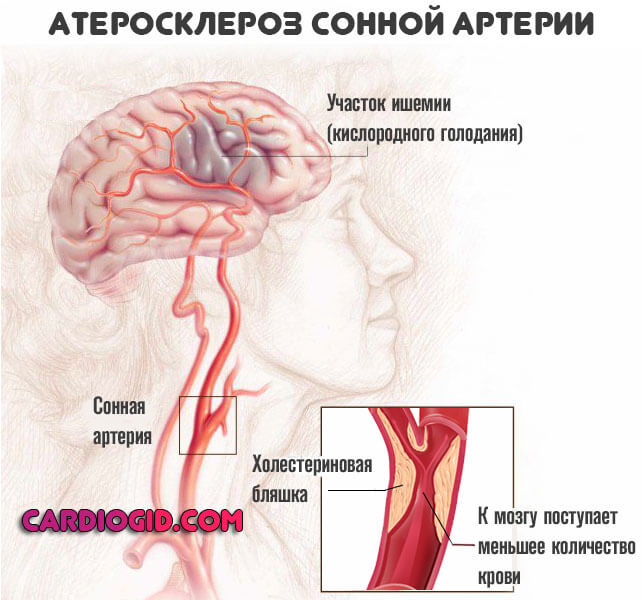
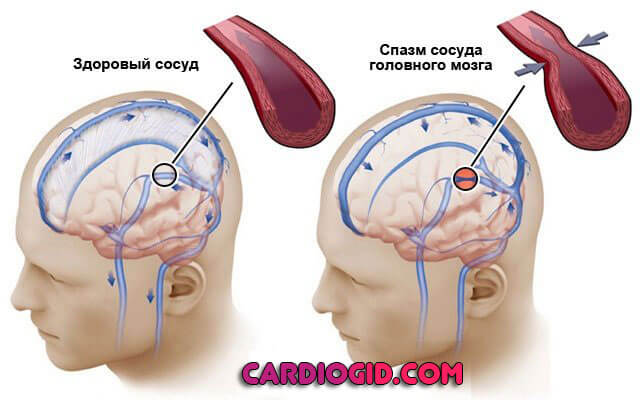
Основных причин развития инсульта две: спазм мозговых артерий и закупорка сосуда. Первое зависит от работы вегетативной нервной системы. Если произошел сбой в передачи импульса, повлиял сильный стресс, мышечный слой сосуда резко сокращается.
Закупорка сосуда может быть следствием развития атеросклеротических поражений как в голове, так и где-то в другом отделе организма. Со временем атеросклеротическая бляшка изъязвляется, на ее месте образуется тромб. Он способен оторваться от стенки артерии, например, нижней конечности и достигнуть мозга.
Нельзя исключать из причин и сдавливание сосуда извне развивающимся злокачественным или доброкачественным образованием.
Клиническая картина деменции
Психические расстройства после инсульта можно разделить на несколько групп:
- Астенические;
- Эксплозивные;
- Апатические;
- Эйфорические.
По времени возникновения можно выделить ранние, возникающие спустя несколько месяцев после развития патологии и поздние.
Астенический тип психических расстройств характеризуется малой заинтересованностью к окружающему миру, повышенной чувствительностью к внешним раздражителям, снижением работоспособности. Появляется расстройство памяти, внимательности, заторможенность речи.
К астеническому типу можно отнести деменцию — резкое снижение познавательной способности и утрата когда-то приобретенных навыков, иными словами слабоумие. При деменции больные жалуются на постоянную депрессию, головокружение, общее недомогание, слабость.
Крайней стадией заболевания является забывание собственного имени, места жительства, даты рождения, названий самых элементарных вещей.
Эксплозивные психопатии — полная противоположность астении в эмоциональном плане. Пациенты сильно возбуждены, вспыльчивы, агрессивны, могут поднять шум из-за мельчайшего повода. После эмоционального всплеска человек чувствует себя гораздо лучше, описывая сложившуюся ситуацию «потерей самоконтроля».
Апатия отличается от других двух типов расстройств полным безразличием к окружающему миру. Больной не чувствует ни агрессии, ни печали, ни радости. Отсутствие каких-либо эмоций сопровождается потерей аппетита, постоянной сонливостью, ленью. На фоне апатии может развиться шизофрения — расстройство мышления и восприятия окружающего мира в сочетании с бредом, маниакальными идеями, паранойями и галлюцинациями.
Эйфория — нечастое психическое расстройство. Человек находится в расслабленном состоянии, в приподнятом настроении без каких-то особых причин. При этом пациент слегка заторможен, испытывает ощущения дереализации, испытывает периодический прилив сил и энергии. На фоне эйфории может развиться астения, апатия, как следствие исчерпанности резервов организма.
Диагностика
Диагноз психических расстройств на фоне церебро-васкулярных расстройств ставится на основании жалоб пациента, наличия пережитого инсульта, объективных исследованиях самого врача так и путем инструментального подтверждения.
Психиатр должен внешне оценить поведение больного, его телодвижения, речь, провести психологические тесты и подробнее поговорить о жалобах, о том, что вызывает те или иные отклонения в психоэмоциональном статусе.
Инструментально можно лишь подтвердить наличие инсульта и расстройства мозгового кровообращения. С этой целью проводится магниторезонансная и компьютерная томография, допплерография, исследование глазного дна.
В биохимическом анализе крови возможно уменьшение количества липидов.
Лечение
После постановки диагноза и определения типа психических нарушений врач обязан в первую очередь выписать препараты, улучшающие мозговое кровообращение. К ним относят «Винпоцетин», «Сермион», «Фенилин».
При вероятности развития тромбов необходимо применение антикоагулянтов, например, аспирина с постоянным контролем МНО. Рекомендуются для лечения такие ноотропы, как «Пирацетам», «Аминалон», «Пантогам».
В случае эксплозивных психопатий необходима терапия снотворными, противотревожными препаратами, седативными медикаментами: «Валокордин», бромиды, таблетки на основе пустырника, зверобоя и валерианы.
При астениях и апатиях хороший эффект оказывают адаптогены: женьшень, элеутерококк, радиола розовая, лимонник. В некоторых странах применяют нагрузочные дозы витаминов группы В.
Лечение слабоумия включает в себя не только применение медикаментов, но еще и психотерапию. Нужно разговаривать с пациентом, выслушивать его личные переживания, успокаивать, подбадривать, объяснять что к чему. Применяются психотерапевтические методы, включающие аутогенную тренировку, гипноз, психоанализ.
Профилактика
Профилактикой патологии является своевременная диагностика и лечение инсульта, постоянный контроль за больным человеком. Немаловажно разъяснить пациенту, как контролировать собственные эмоции. Должны быть устранены все физические нагрузки и установлен адекватный режим труда и отдыха.
При инсульте надо регулярно проходить исследования, посещать кардиолога, невролога, терапевта и при наличии первых симптомов психических нарушений психиатра.
Очень важно соблюдать диету, направленную на снижение употребления жиров, соли. Это помогает избежать разрастания атеросклеротической бляшки и возникновения повторного инсульта.
Пациент обязан постоянно сдавать общий и биохимический анализ крови, регулярно проверять уровень артериального давления, следить за частотой дыхания и сердцебиения, заниматься лечебной физкультурой и проводить больше времени на свежем воздухе.

Leave a Reply
Существует ли риск инсульта?
1. Повышенное(более 140) артериальное давление:
- часто
- иногда
- редко
2. Атеросклероз сосудов
3. Курение и алкоголь:
- часто
- иногда
- редко
4. Болезни сердца:
- врожденный порок
- клапанные нарушения
- инфаркт
5. Прохождение диспансеризации и диангостики МРТ:
- каждый год
- раз в жизни
- никогда
Итого: 0 %
Инсульт достаточно опасное заболевание, которому подвержены люди далеко не только старческого возраста, но и среднего и даже совсем молодого.
Инсульт – чрезвычайная опасная ситуация, когда требуется немедленная помощь. Зачастую он заканчивается инвалидностью, во многих случаях даже смертельным исходом. Помимо закупорки кровеносного сосуда при ишемическом типе, причиной приступа может стать и кровоизлияние в мозг на фоне повышенного давления, иначе говоря геморрагический инсульт.
Ряд факторов увеличивает вероятность наступления инсульта. Не всегда виновны, например, гены или возраст, хотя после 60 лет угроза значительно возрастает. Тем не менее, каждый может что-то предпринять для его предотвращения.
1. Избегайте гипертонии
Повышенное артериальное давление является основным фактором угрозы развития инсульта. Коварная гипертония не проявляется симптомами на начальном этапе. Поэтому больные замечают ее поздно. Важно регулярно измерять кровяное давление и принимать лекарства при повышенных уровнях.
2. Бросьте курить
Никотин сужает кровеносные сосуды и повышает артериальное давление. Опасность инсульта у курильщика вдвое выше, чем у некурящего. Тем не менее, есть и хорошие новости: те, кто бросают курить, заметно снижают эту опасность.
3. При избыточной массе тела: худейте
Ожирение – важный фактор развития инфаркта мозга. Тучные люди должны задуматься о программе похудения: есть меньше и качественнее, добавить физической активности. Пожилым людям стоит обсудить с врачом, в какой степени им полезно снижение веса.
4. Держите уровни холестерина в норме
Повышенный уровень “плохого” холестерина ЛНП ведет к отложениям в сосудах бляшек и эмбол. Какими должны быть значения? Каждый должен выяснить в индивидуальном порядке с врачом. Поскольку пределы зависят, например, от наличия сопутствующих заболеваний. Кроме того, высокие значения «хорошего» холестерина ЛВП считаются положительными. Здоровый образ жизни, особенно сбалансированное питание и много физических упражнений, может положительно повлиять на уровень холестерина.
5. Ешьте здоровую еду
Полезной для сосудов является диета, которая обычно известна как «средиземноморская». То есть: много фруктов и овощей, орехи, оливковое масло вместо масла для жарки, меньше колбасы и мяса и много рыбы. Хорошие новости для гурманов: можно позволить себе один день отступить от правил. Важно в общем правильно питаться.
6. Умеренное потребление алкоголя
Чрезмерное употребление алкоголя увеличивает гибель пострадавших от инсульта клеток мозга, что не допустимо. Полностью воздерживаться необязательно. Стакан красного вина в день даже полезен.
7. Двигайтесь активно
Движение иногда лучшее, что можно сделать для своего здоровья, чтобы сбросить килограммы, нормализовать артериальное давление и поддержать эластичность сосудов. Идеальны для этого упражнения на выносливость, такие как плавание или быстрая ходьба. Продолжительность и интенсивность зависят от личной физической подготовки. Важное замечание: нетренированные старше 35 лет должны быть первоначально осмотрены врачом, прежде чем начать заниматься спортом.
8. Прислушивайтесь к ритму сердца
Ряд заболеваний сердца способствует вероятности инсульта. К ним относятся фибрилляция предсердий, врожденные пороки и другие нарушения ритма. Возможные ранние признаки проблем с сердцем нельзя игнорировать ни при каких обстоятельствах.
9. Контролируйте сахар в крови
Люди с диабетом в два раза чаще переносят инфаркт мозга, чем остальная часть населения. Причина заключается в том, что повышенные уровни глюкозы могут привести к повреждению кровеносных сосудов и способствуют отложению бляшек. Кроме того, у больных сахарным диабетом часто присутствуют другие факторы риска инсульта, такие как гипертония или слишком высокое наличие липидов в крови. Поэтому больные диабетом должны позаботиться о регулировании уровня сахара.
10. Избегайте стресса
Иногда стресс не имеет ничего плохого, может даже мотивировать. Однако, продолжительный стресс может повысить кровяное давление и восприимчивость к болезням. Он косвенно может стать причиной развития инсульта. Панацеи от хронического стресса не существует. Подумайте, что лучше для вашей психики: спорт, интересное хобби или, возможно, упражнения на расслабление.
Последствия ишемического инсульта

Ишемический инсульт (инфаркт мозга) – это острое нарушение мозгового кровообращения, вследствие которого происходит частичное отмирание клеток мозга. В современном мире инсульт занимает лидирующие позиции среди заболеваний, приводящих к летальному исходу.
Статистика неутешительна так в мире от этой болезни каждый год умирает около 6 миллионов человек. В первый месяц после болезни умирает около 30% людей, а около 50% умирают в течение года. Люди, которым удалось выжить, часто становятся инвалидами и теряют трудоспособность.
Ишемический инсульт, встречается намного чаще, чем геморрагический и составляет 80% случаев. Чаще всего инфаркт мозга поражает людей в пожилом возрасте, но в последнее время, это заболевание очень помолодело и всё больше, встречаются случаи диагностирования болезни у молодых людей. Существуют вероятность полного выздоровления после лёгких форм болезни, но чаще последствия ишемического инсульта напоминают о себе на протяжении всей жизни.
Причины заболевания

Развитие ишемического инсульта
Отмирание клеток мозга происходит вследствие закупорки сосуда, отвечающего за доставку крови в определённый участок мозга, эмболом или тромбом. Присутствие в анамнезе таких патологий, как артериальная гипертензия и ТИА (транзиторная ишемическая атака), вдвое увеличивает риск возникновения инсульта.
Провоцирующими факторами также могут стать:
- Пороки сердца и сосудов;
- Аневризма аорты;
- ИБС;
- Пожилой возраст;
- Гормональная контрацепция;
- Односторонняя головная боль (мигрень);
- Вредные привычки;
- Сахарный диабет;
- Повышенная вязкость крови;
- Употребление трансжиров.
Если сочетаются сразу несколько факторов, то это является серьёзным поводом для того, чтобы побеспокоиться о своём здоровье, быть крайне внимательным и знать малейшие признаки патологии.
Первая помощь

Ишемический инсульт — первая помощь
Для оказания первой помощи необходимо знать начальные симптомы проявления болезни, ведь от правильных действий впервые минуты инсульта зависит не только здоровье, но и жизнь человека. Если человеку стало плохо, то заподозрить инсульт можно по следующим признакам:
-
Ассиметричность лица;
Нарушение речи;
Попросить человека поднять обе руки, сделать он этого не сможет.
- Больного уложить, обеспечить покой;
- Обеспечить приток свежего воздуха;
- Следить за состоянием дыхания;
- Предотвратить западание языка;
- Следить за давлением;
- Не дать больному потерять сознание.
Последствия ишемического инсульта
Последствия ишемического инсульта напрямую зависят от размера пораженного участка мозга и своевременности оказания помощи. Когда помощь оказана своевременно и назначено адекватное лечение, возможно полное или хотя бы частичное восстановление функций. Иногда, несмотря на назначенное лечение, симптоматика нарастает, это может привести к тяжёлым последствиям.
Головные боли
Головные боли – наиболее распространённое последствие ишемического инсульта, сопровождающее больного на протяжении всей жизни.
Нарушения речи

Нарушение речи – распространённое последствие ишемического инсульта. Узнать человека, перенесшего эту болезнь можно по его разговору. Когда поражена левая сторона головного мозга, то нарушение речи это типичный симптом проявления заболевания.
Нарушения речи могут проявляться как:
- Моторная афазия – характеризуется тем, что больной чётко понимает и воспринимает сказанную речь, но сформировать ответ он не в состоянии. Эти пациентам трудно писать и читать.
- Сенсорная афазия – человек не воспринимает сказанные слова, а его речь напоминает несвязные, неразборчивые словосочетания. Сенсорная афазия сильно сказывается на эмоциональном состоянии пациента.
- Амнестическая афазия – речь больного свободна, но называть предметы ему тяжело.
- Чем больше область поражение, тем хуже будет восстанавливаться речь. Наиболее активно язык восстанавливается в первый год после болезни, затем процесс восстановления замедляется. Больной должен заниматься специальными упражнениями с логопедом. Некоторые дефекты всё-таки остаются, но человек быстро приспосабливается к ним.
Когнитивные расстройства

Когнитивные расстройства – снижение памяти, умственной трудоспособности и других функций. Расстройства происходят при поражении височной доли.
В зависимости от тяжести течения, когнитивные расстройства делятся на:
- Субъективные – для данной формы характерны такие симптомы: ухудшение внимания и памяти. Особого дискомфорта при появлении субъективных симптомов пациенты не ощущают.
- Легкие – проявляются как отклонение от возрастной нормы. Когнитивные нарушения оказывают небольшое влияние на качество жизни.
- Умеренные – влияют на качество жизни. Человек испытывает трудности в повседневной жизни. На выполнение простых заданий ему требует много времени.
- Тяжелые расстройства – человек, становится полностью зависим от окружающих. Развиваются такие расстройства, как деменция, истерия и другие.
Это последствие ишемического инсульта развивается в 30 – 60% случаев. Статистика показывает, что расстройства в 30% случаев умеренные или легкие, 10% составляют тяжёлые нарушения.
Нарушение координации

Происходят при локализации очага поражения в височной доле, ведь там находятся центры, отвечающие за координацию движений. В зависимости от степени выраженности шаткость при ходьбе может проявляться на протяжении длительного времени. Для восстановления координации назначаются медикаментозное лечение, направленное на восстановление кровообращение в головном мозге и лечебная физкультура. Высокую эффективность имеет лечебный массаж.
Паралич

Паралич – потеря или нарушение двигательной функции, поражающее определённый участок тела. Тяжёлое последствие инсульта. Когда поражена левая сторона мозга происходит паралич правой половины туловища, при поражении правого полушария отмечается паралич левой стороны тела. Если параличу подвергается левая сторона тела наблюдается нарушение речи, слуха, ухудшается зрение на левом глазу, ухудшается двигательная способность левой руки и ноги.
Когда поражена левая сторона мозга, то происходит парализация правого отдела туловища. Признаки будут такими же, как при поражении левой стороны только справа.
Недержание
Катастрофическое последствие ишемического инсульта для больного человека. Фронтальный отдел мозга отвечает за регулировку мочеиспускания и при его поражении возникает такая проблема, как недержание мочи. С большой вероятностью это последствие инсульта пройдёт по истечении нескольких месяцев.
Отек мозга

Одно из самых тяжёлых последствий ишемического инсульта. В тканях происходит скопление жидкости и появляются сильные головные боли. Обычно отёк возникает сразу после приступа и стремительно развивается. Симптомы осложнения – это рвота, потеря зрения, нарушение сознания, судороги, головные боли, потеря памяти. Осложнение в виде отёка может перерасти в более тяжёлое последствие, такое как кома.
Потеря или ухудшение зрения
Возникает как осложнение после поражения затылочной доли. Обычно происходит выпадение полей зрения. Поражение правого полушария приводит к выпадению полей зрения слева, и наоборот. Нередки случаи возникновения парезов мышц глаза.
Эпилепсия
Встречается чаще среди пожилых людей. Появляется она в виде различных по интенсивности приступов. Предвестники припадков – это чувство тревоги, головные боли. Во время припадка по возможности нужно обезопасить человека от излишней травматизации, повернуть ему голову набок во избежание западания языка.
Нарушение глотания
Распространённое явление после инфаркта мозга, у большинства людей глотание восстанавливается на протяжении месяца. Но есть процент тех людей, у которых остаточные явления остаются на длительное время. Эта патология доставляет не только дискомфорт, но и может привести к более тяжёлым последствиям, таким как пневмония.
Пневмония

Пневмония проявляется почти в 35% случаев. В группу риска возникновения пневмонии входят люди пожилого возраста, пациенты, страдающие хроническими болезнями, ожирением и другие. Признаки раннего проявления пневмонии: небольшое повышение температуры, нарушение дыхательной функции. Основной симптом пневмонии такой как, кашель может совсем не проявляться, это связано с угнетением кашлевого рефлекса. При несвоевременной диагностике пневмонии на ранних стадиях, симптоматика усугубляется.
Повторный инсульт
Повторный инсульт – типичное последствие инсульта. Возникновение повторного приступа наиболее вероятно на протяжении первых пяти лет с момента предыдущего инфаркта мозга. Если даже при первой атаке, никаких последствий не проявилось, то после второго инсульта вероятность их появления составляет почти 100%.
Пролежни
Пролежни – длительное нахождение пациента в одном положении приводит к таким осложнениям, как пролежни. Для предотвращения этого неприятного явления уход за больным человеком должен быть тщательным.
Тромбоз
При парализации и длительном пребывании в одном положении скорость движения крови замедляется и она начинает густеть, что приводит к образованию тромбов. Наиболее велика вероятность образования тромбов в конечностях. Нужно приложить как можно больше усилий на профилактику тромбоза, ведь он может привести к более тяжёлым последствиям.
Потеря слуха
Поражение височной доли головного мозга может привести к потере слуха.
Депрессия после инсульта

Депрессия после инсульта
Депрессия после инсульта – расстройство психики, характеризующееся длительным снижением настроения. Признаки депрессии – это грусть, отсутствие влечения к жизни, отрицательная оценка самого себя и окружающих людей, заторможенность. Среди пациентов, которые перенесли инсульт, возникновение депрессии достегает 30%. Наиболее вероятно возникновение депрессии в случае тяжёлого течения болезни. Учёные определили такой интересный факт о постинсультной депрессии, у женского пола возникновение этого расстройства более вероятно при поражении левого полушария, а у мужчин правого. Больной агрессивен, раздражителен, вспыльчив. Сконцентрировать на чём-либо, своё внимание, становится для него невыполнимой задачей. Появляется нарушение сна, потеря веса, мысли о самоубийстве.
Медикаментозное лечение должно проводиться незамедлительно, оно может не только уберечь от нежелательных осложнений, но и спасти человеку жизнь.
Состояние больных после инсульта
В первые пару-тройку дней, прошедших после случившегося «удара», ни один врач-терапевт или невропатолог не сможет гарантированно прогнозировать, каковы будут осложнения и последствия, как будет в ближайшем будущем меняться тяжесть состояния здоровья и общее, так сказать, состояние пациента, и как долго придется ожидать хотя бы частичного выздоровления.
Прогноз заболевания
Есть вещи, которые еще больше затрудняют прогнозирование исхода случившейся сердечно-сосудистой катастрофы — состояние больного при инсульте крайне нестабильно на протяжении длительного периода времени.
Доктора-клиницисты неоднократно описывали случаи, когда вроде бы «надежная» больная без видимых причин давала рецидив, который имел летальный исход.
Классификация и развитие
Классификация ОНМК построена по патогенетическому механизму развития нарушения функции кровообращения:

- Ишемический инсульт (его распространенность составляет 80-85% случаев) развивается как следствие обтурации кровеносного сосуда или его сильного сужения (так называемой вазоконстрикции), вызывающего значительное несоответствие кровотока текущим потребностям нейроклеток, интенсивность работы которых превышает оную во всех остальных клетках человеческого организма.
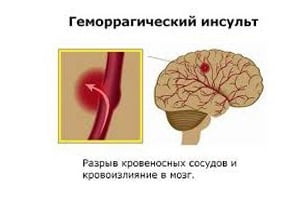
- Геморрагический инсульт (частота данной патологии составляет 10-15%) возникает в результате из-за деструкции сосуда и последующего кровоизлияния в подконтрольные (снабжаемые им кровью) структуры паренхимы головного мозга.
Оценка состояния больного при инсульте
Первоочередно у человека с подозрением на возникновение инсульта берутся во внимание витальные — жизненно важные для работы организма функции:
- Степень поражения ВНД.
- Недостаточность сердечно-сосудистой и респираторной (дыхательной) систем.
После этого необходимо установить степень выраженности нарушений когнитивных (мозговых) функций, и дать оценку степени несостоятельности ВНД. Очередной этап:
- Квалификация тяжести нарушения сознания. Наличествующая общемозговая нейросимптоматика определяет распространенность и локализацию патологического очага, масштаб некропоражения головного мозга (процент гибели нейронов). Кроме того, у этого пациента могут быть еще определены очаговые симптомы. К таковым относится нарушение периферической чувствительности — причем как тактильной (температурной, кинестетической), так и физической, а также соматические (двигательные) расстройства, дефекты работы зрительного анализатора.
- Квалификация нарушений со стороны сердечно-сосудистой системы – осуществляется измерение АД, подсчет пульса на магистральных сосудах и определение ЧСС (в том случае, если будет наблюдаться расхождение этих значений, придется говорить о фибрилляции предсердий, которая значительно ухудшает прогноз заболевания).
Учтите, что после перенесенной сердечно-сосудистой катастрофы (тем более такой тяжелой, как инфаркт головного мозга), продолжительность жизни пациентов значительно сокращается.
Оценка степени нарушения сознания
У пациентов с манифестацией того или иного типа инсульта для классификационной оценки степени выраженности нарушения сознания применима специальная шкала Глазго, которая оценивает тяжесть состояния пациента по тем признакам, которые имеют наибольшее значение. Определение дается по бальной системе. Итак, чтобы определить тяжесть состояния больного, а также то, насколько оно стабильно, необходимо обратить внимание на перечисленные ниже параметры:

- Открывание глазной щели;
- Дефекты речи и лексическая нагрузка произносимого;
- Осуществляемые пациентом двигательные реакции и его соматическая активность.
После того как будет дана оценка каждому из приведенных выше состояний, баллы складываются воедино, и по их сумме идентифицируется уровень нарушения сознания человека.
Оценка внешнего дыхания
При поражениях некротическим процессом головного мозга не исключается вариант расстройства дыхания — изменяются такие его характеристики, как ритм, глубина и частота (возникает так называемая патологическая респираторная активность, которая именуется еще дыханием Чейн-Стокса). Его идентифицировать можно следующим образом: у больного медленно, но стабильно возрастают по глубине осуществляемые вдохи, но при этом они периодически чередуются с наступлением поверхностного дыхания.
В иных ситуациях вообще устанавливаются кратковременные остановки дыхания. Частота, с которой пациент осуществляет дыхательные движения, достигает порядка 30 в минуту. При наиболее тяжелых поражениях паренхимы ГМ наблюдается фактическая асфиксия.
Оценка сердечнососудистой системы
Квалификация состояния ССС подразумевает измерение уровня АД и пульса на магистральных сосудах. АД при этом состоянии может быть как гипо- так и гипертоническим; а ритмичные сокращения кардиомиоцитов могут привести к полной остановке миокарда — состояние такого больного может не ухудшаться даже на продолжении относительно длительного периода времени, а потом произойдет рецидив сердечно-сосудистой катастрофы.
Общемозговая неврологическая оценка
Она непосредственно говорит о наличествующих масштабах деструктивных поражений нейронов (нервной ткани, паренхимы) ГМ:

- Нарушение ВНД, в том числе сознания и когнитивных функций.
- Необъяснимое ощущение своеобразной «туманности» сознания.
- Сильная, приступообразная головная боль; непрекращающийся шум в голове; беспрерывное головокружение; заложенность ушей (сравнимая с состоянием, которое возникает при резком погружении на глубину); резкая боль в глазах с мерцанием «мушек»; диспепсический синдром — тошнота и рвота.
- В некоторых случаях при этой болезни наблюдается высокая температура тела.
При разрыве мозгового сосуда кровь в принципе может достигнуть всех трех мозговых оболочек. В этом случае характерной симптоматикой будет наличие менингиальной симптоматики.
Очаговые симптомы
Перечисленные ниже симптомы непосредственно указывают на инсульт, причем в большинстве случаев наблюдается одновременная манифестация нескольких из них:
- Сильная и неожиданно появившаяся слабость;
- Онемение (потеря чувствительности — всех видов, и двигательной активности) ноги или руки;
- Нарушение координации движений, а также помутнение или тотальная потеря сознания у пациента;
- Нарушение мимики чувства равновесия.
Ниже будет приведен достаточно эффективный и легкий тест, благодаря которому можно будет быстро идентифицировать первые, патогномоничные симптомы инсульта. Называется этот тест УЗП:
У – Попросите пациента, у которого вы заподозрили ОНМК, улыбнуться. На начальной стадии ОНМК улыбка у пациента будет искривленной или даже перекошенной.
З – Пусть больной начнет общение с вами — его речь становится невнятной, как у пьяного.
П – Попросите пациента одномоментно поднять кверху обе верхние конечности. Результат скажет сам за себя — со стороны поражения рука будет находиться намного ниже, чем вторая.
Лечение пациента будет проводиться с учетом данных этого теста.
Нарушение высшей нервной деятельности
В первую очередь необходимо отметить нестабильность и нарушение следующих функций высшей нервной деятельности:

- Снижение памяти и концентрации внимания;
- Нарушения разговорной речи (афазия);
- Затруднение осуществления комбинированных движений по причине тотального отсутствия разного рода нейрочувствительности и нормальной координации.
- Утрата необходимой человеку способности идентификации знакомых предметов, запахов, и цветов (эти состояния именуются еще как зрительная агнозия, слуховая агнозия).
- Нарушение ориентации в собственном теле (то есть, больной забывает, где у него какая конечность и так далее).
Какими осложнениями грозит патология?
Исходя из наличествующей распространенности и дислокации некротического очага, определяются возможные осложнения после случившегося инсульта. Последствия разительно отличаются — они могут быть крайне значимыми, среднетяжкими и легкими.
При гипертоническом ОНМК – более 80% человек в ближайшее время умирает, а после инфаркта ГМ – гибелью завершается 40% случаев, при СА кровоизлиянии – до 60%.
После инсульта высока частота такого осложнения, как отек ГМ. Он происходит в течение двух суток после произошедшего инсульта, а максимальная выраженность симптоматики приходится на 3-5 сутки. Есть и другие осложнения:
- Сопорозное состояние;
- Пневмония
- Воспаление органов мочевыводящей системы, полная или частичная потеря памяти, дефект ухода — пролежни, различные психические расстройства, вплоть до возникновения маниакально-депрессивного синдрома и шизофрении.
Сопорозное состояние
Исчезновение сознания при условии отсутствия вербального контакта и наличия координированных и защитных ответных реакций на действующие болевые раздражители. При проведении диагностирования:
- Выполнение каких-либо словесных команд вообще отсутствует.
- Отмечаются координированные ответные защитные движения на действующие болевые раздражители.
- Человек в таком состоянии не в состоянии ощущать каких-либо мотивов или желаний, а кроме того, он не определяет свое состояние странным, попросту пребывая в угнетении, как будто перенес контузию.
Отек мозга
Одно из наиболее опасных и параллельно с этим часто встречающихся осложнений. Состояние являет собой скопление жидкости в паренхиме ГМ. Как прямое последствие этого осложнения, увеличивается объем внутри черепа, повышается давление и манифестируют сильнейшие головные боли. Прекращение адекватного кровоснабжения мозга (либо его участка) становится причиной как общей, так и локальной реакции нервной ткани, причем вне зависимости от того, с правой или с левой стороны имел место некроз.

Пневмония
Главенствующие механизмы возникновения воспаления легких у пациентов, больных инсультом:
- При значительном нарушении глотательных функций еда может попадать в дыхательные пути. Это осложнение обязательно приводит к возникновению аспирационной пневмонии. Как правило, возникает поражение правых отделов легких.
- Длительная немобильность и случившийся застой в малом круге кровообращения становится причиной гипостатической пневмонии.
В обоих случаях прогноз неутешителен.
Паралич
Нарушение моторики, которое происходит вследствие инсульта, классифицируется следующим образом:
- Паралич – тотальная утрата двигательной активности конечностей.
- Парез – частичная потеря выполнять активные движения.
- Центральные – потеря ощущения всего тела или какой-то его части, кроме того, бывает паралич конечности;
- Периферические – снижается тонус, не исключена его полная его утрата.
Как правило, пациентов с параличами отправляют сразу в реанимацию.
Повторный инсульт
Рецидив-инсульт может проявляться намного тяжелее, а спровоцировать это осложнение в разы проще, чем первый ОНМК. А вот лечение и реабилитация будет проходить трудно и долго.
Но на самом деле, предотвратить его достаточно просто. Достаточно будет скорректировать образ жизни и попросту выполнять врачебные советы.

Практикующие врачи называют наиболее значимой, если не основной причиной половины повторных инсультов попросту халатное отношение самых больных к состоянию своего собственного организма. А ведь придерживаться их совсем нетрудно!
Воспаление мочевыводящей системы
После случившегося инсульта с высокой долей вероятности может развиться инфекция мочевыводящих путей, задержка мочеизвергания или наоборот, недержание. По этой причине проводится в первые дни заболевания катетеризация мочевика, которая запросто может стать причиной возникновения септического процесса.
С целью профилактики этих осложнений показано соблюдать строжайше асептические условия во время установки катетера. Кроме того, его нужно будет промывать 3-4 раза на дню. Согласитесь, совсем не тяжело следовать этим правилам.
Потеря памяти
В случае инсультов достаточно часто наблюдается потеря памяти. Она может возникать сразу же после возникновения первичной симптоматики инсульта, но может проявиться и на третьи-четвертые сутки с момента начала лечения.
Как правило, это ухудшение связывают с распространением очага некроза. Если же немедленно не будут предприняты меры, велика вероятность того, что пациент вообще окажется в бессознательном состоянии.
Это состояние однозначно не предвещает ничего хорошего — скорее всего, пациент умрет. Основные характеристики комы:
- Отсутствие сознания и какой-либо реакции на внешние раздражители.
- Патологическое изменение тонуса сосудов.
- Наличие реакции зрачков на свет, а также присутствие всех вегетативных функций.

Пролежни
У больных с инсультом вследствие расстройства кровообращения могут проявляться пролежни (так называется некроз мягких тканей).
Наибольшая вероятность возникновения пролежней заключается в том, что некроз распространяется вглубь, вплоть до костей и хрящей.
Эти раны заражаются и становятся причиной развития генерализованной септической реакции и геморрагического шока. Именно поэтому необходимо менять положение лежачего больного каждые несколько часов.
Психические расстройства
Чаще всего приходится отмечать деменцию – развившееся слабоумие, которое становится причиной утраты имеющихся до этого знаний и навыков. Причем доходит до того, что человек забывает базовые навыки, которые необходимы ему для самообслуживания.
Стоит ли говорить о том, что обучить такого пациента чему-то новому не представляется возможным.
Заключение
По той простой причине, что «жертвой» ОНМК становится наиболее сложная структура, которая есть в человеческом организме – головной мозг, осуществлять прогнозирование в отношении его дальнейшего функционирования достаточно затруднительно.
Состояние может резко ухудшиться даже на 3-4 недели лечения.
Можно ли вернуться к нормальной жизни после инсульта? Эффективные методы реабилитации
Столкнувшись с последствиями инсульта у близких, мы часто не в силах сразу оценить, насколько важно не опускать руки, бороться за приближение того момента, когда родной человек снова вернется к привычной жизни. Но для того чтобы реабилитация прошла успешно, необходимо понимать, что нужно делать и, главное, — когда. Вникнуть в проблемы, связанные с восстановлением после инсульта, мы постараемся в этой статье.





Последствия инсульта
Существует два основных вида инсульта — ишемический и геморрагический, каждый из них вызван особенными причинами и имеет специфические последствия.
Человек после геморрагического инсульта
Этот вид инсульта принято считать наиболее опасным, ведь он связан с кровоизлиянием в мозг, а значит, область поражения может иметь значительную площадь. Больные, перенесшие геморрагический инсульт, испытывают серьезные проблемы с движениями, речью, памятью и ясностью сознания. Частичный паралич — одно из самых распространенных последствий; он затрагивает правую или левую часть тела (лицевая часть, рука, нога) в зависимости от локализации поражения мозга. Наступает полная или частичная потеря двигательной активности, изменение мышечного тонуса и чувствительности. Помимо этого меняется поведение и психологическое состояние: речь после инсульта становится невнятной, несвязной, с явными нарушениями последовательности слов или звуков. Возникают проблемы с памятью, распознаванием символов, а также депрессивные состояния и апатия.
Человек после ишемического инсульта
Последствия этого типа инсульта могут быть менее тяжелыми, в самых легких случаях через небольшой промежуток времени наступает полное восстановление функций организма. Тем не менее позитивные прогнозы врачи дают не так уж часто — проблемы кровообращения головного мозга редко проходят бесследно. После ишемического инсульта возникают нарушения глотания, речи, двигательной функции, обработки информации и поведения. Часто инсульту этого типа сопутствуют последующие болевые синдромы, которые не имеют под собой физиологической почвы, а вызваны неврологическими проблемами.
На всем протяжении восстановительного периода после инсульта нужно тщательно следить за верхней границей артериального давления больного, чтобы вовремя принять меры в случае опасного повышения. Нормальным показателем является 120–160 мм рт. ст.
Особенности ухода за пациентами после инсульта: советы специалистов
Если результатом инсульта стал паралич, то больному необходим постельный режим. При этом каждые 2–3 часа следует менять положение тела пациента во избежание образования пролежней. Нужно следить за регулярностью и качеством выделений, своевременно менять белье, наблюдать за любыми изменениями кожного покрова и слизистых оболочек. На более поздних этапах следует практиковать сначала пассивную, а затем и активную гимнастику, массаж, необходимо восстанавливать двигательные функции пациента, если это возможно. В этот период очень важна психологическая и эмоциональная поддержка родных и близких.
Методы восстановительной терапии и оценка их эффективности
Способы ускорения реабилитации после инсульта регулярно совершенствуются, что помогает больным частично или полностью восстанавливать утраченные функции и возвращаться к прежнему уровню жизни.
Медикаментозное лечение
Главная задача медицинских препаратов в этот период — восстановить нормальный ток крови в головном мозге и предотвратить повторное образование тромба. Поэтому врачи назначают пациентам лекарства, снижающие уровень свертываемости крови, улучшающие мозговое кровообращение, понижающие давление, а также нейропротекторы для защиты клеток. Назначить конкретные лекарства и следить за курсом лечения может только профессиональный врач.
Ботокс-терапия
Спастика — медицинский термин, означающий состояние, когда отдельные мышцы или их группы находятся в постоянном тонусе. Такое явление характерно для пациентов, недавно перенесших инсульт. Для борьбы со спазмами используют инъекции ботокса в проблемную область, миорелаксанты снижают напряжение мускулатуры или даже полностью сводят его на нет.
Это один из самых простых, но действенных способов вернуть рукам и ногам подвижность после инсульта. Основная задача лечебной физкультуры — «разбудить» живые, но впавшие в биохимический стресс нервные волокна, создать новые цепочки связей между ними, чтобы пациент смог вернуться к нормальной жизни или обходиться минимальной помощью посторонних.
Массаж
После инсульта мышцы нуждаются в восстановлении, и для этого врачи рекомендуют использовать специальный лечебный массаж. Эта процедура улучшает кровообращение, снижает спастические состояния, выводит жидкости из тканей и положительно влияет на работу центральной нервной системы.
Физиотерапия
Методы, основанные на различных физических воздействиях. Могут быть очень эффективны для восстановления кровообращения, снижения болевых синдромов, улучшения работы различных органов. Обилие методов позволяет выбирать подходящий вариант для каждого конкретного случая или разрабатывать целый комплекс мер, направленный на реабилитацию систем организма. К физиотерапевтическим процедурам относятся электростимуляция мышц, лазеротерапия, электрофорез, вибромассаж и другие.
Рефлексотерапия
Воздействие на акупунктурные или биологически активные точки организма помогает активизировать его жизненные силы, по сути являясь эффективным дополнительным методом лечения. Иглоукалывание и введение инъекций снижают тонус мышц при спастических состояниях, регулируют работу нервной системы и улучшают состояние опорно-двигательного аппарата.
Кинестетика
Один из самых современных способов восстановления самостоятельности пациента после инсульта. Он заключается в постепенном обучении выполнению движений, не вызывающих болевых ощущений. Например, для лежачих пациентов одной из главных задач кинестетики становится возможность самостоятельно регулярно изменять положение тела, чтобы предотвратить образование пролежней.
Бобат-терапия
Это целый комплекс мер, основанный на способности здоровых областей мозга брать на себя обязанности, которые ранее были прерогативой поврежденных. День за днем пациент заново учится принимать и адекватно воспринимать правильные положения тела в пространстве. На протяжении всего процесса терапии рядом с больным находится врач, который препятствует возникновению патологических двигательных реакций тела и помогает осуществлять полезные движения.
Дието- и фитотерапия
В постинсультном состоянии больному необходимо правильное питание с минимальным содержанием жирной пищи — основного источника вредного холестерина. Основой меню чаще всего становятся свежие овощи и фрукты, постное мясо, цельнозерновые культуры. Лучше всего, если диету назначит врач, исходя из особенностей конкретного случая. В качестве фитотерапевтических методов используют лечение эфирными маслами (розмарин, чайное дерево, шалфей), а также употребление отваров и настоек (шиповник, зверобой, душица).
Психотерапия
После инсульта любому пациенту необходима психологическая помощь, желательно, оказанная профессионалом. Помимо того, что депрессивные состояния могут быть вызваны нарушениями работы мозга, больной испытывает постоянный стресс в связи со своей беспомощностью. Резкая смена социального статуса может негативно сказаться на психологическом состоянии пациента и даже замедлить ход восстановления в целом.
Эрготерапия
Поведенческие реакции в период восстановления также чаще всего меняются, поэтому больному нужно заново учиться самым простым вещам — обращению с бытовыми приборами, использованию транспорта, чтению, письму, построению социальных связей. Основная цель эрготерапии заключается в возвращении пациента к обычной жизни и восстановлению трудоспособности.
Некоторое время после первого инсульта вероятность возникновения второго повышается на 4–14%. Самым опасным периодом являются первые 2 года после приступа.
Длительность реабилитации после инсульта
Принимать меры по восстановлению каждой утраченной функции организма после инсульта необходимо сразу же, как только состояние больного стабилизируется. При комплексном подходе к этой задаче двигательная активность возвращается к пациенту уже через 6 месяцев, а речевой навык — в течение 2–3 лет. Конечно, срок зависит от степени поражения мозга, качества проводимых процедур и даже от желания самого больного, но если подойти к решению проблемы со всей ответственностью, то первые результаты не заставят себя долго ждать.
Чем внезапнее случается инсульт, тем более шокирующими становятся последствия. Еще вчера ваш близкий родственник был здоров и весел, а сегодня не может обходиться без посторонней помощи. Необходимо понимать, что в данной ситуации многое зависит от тех людей, которые находятся рядом с ним. И дело не только в степени профессионализма (хотя это немаловажный фактор), но и в простой человеческой заботе и понимании.
В какой центр реабилитации можно обратиться?
Восстановление после инсульта можно ускорить, достаточно поместить больного в те условия, которые будут способствовать скорейшему выздоровлению. Круглосуточный контроль, уход, процедуры, прогулки на свежем воздухе и отсутствие дополнительных стрессов — все это необходимо для пациента. Современный мегаполис, такой как Москва, с его неблагоприятной атмосферой и отсутствием подходящих условий для комфортной жизни людей с ограниченными возможностями мало способствует процессу выздоровления. Зато в ближайшем Подмосковье расположились уютные реабилитационные центры, похожие на обычные санатории, но с четкой специализацией по восстановлению нормальной жизнедеятельности людей, перенесших инсульт. Одним из хороших примеров подобного заведения служит известный реабилитационный центр «Три сестры». Это частное заведение находится в 30-ти км от МКАД по Щелковскому шоссе, в экологически чистом районе. Окруженный благоухающим сосновым лесом, этот центр всегда открыт для тех, кому нужна помощь, а также для их близких. Здесь работают квалифицированные специалисты, которые разработают индивидуальную программу реабилитации после инсульта и осуществят ее на самом высоком уровне. Физическая терапия по новейшим и классическим методикам, эрготерапия, массаж, занятия с психологом и логопедом, кинезотерапия — вот лишь неполный список восстановительных процедур, предлагаемых центром «Три сестры». 35 комфортабельных номеров оборудованы в соответствии с состоянием пациентом — в каждой комнате есть тревожная кнопка, специальная мебель, а также телефон, телевизор и даже доступ в Интернет. Проживание в реабилитационном центре «Три сестры» — это не только необходимая мера для скорейшего восстановления после инсульта, но и приятное времяпрепровождение в комфортной и дружественной обстановке.
Лицензия Министерства здравоохранения Московской области № ЛО-50-01-009095 от 12 октября 2017 г.
Последствия ишемического и геморрагического инсульта

Последствия инсульта могут быть обратимыми или необратимыми. Последствие инсульта и сможет ли человек выжить, напрямую зависят от того, какой процент занимает пораженный участок мозга. Скорость оказания терапевтического воздействия, верная диагностика и вовремя начатое лечение также влияют на последствия инсульта.
Последствия инсульта в зависимости от его типа
Обширный инсульт делят на ишемический и геморрагический. Обширный инсульт последствия и последствия геморрагического и ишемического инсульта схожи между собой. Разница в скорости и тяжести их развития.
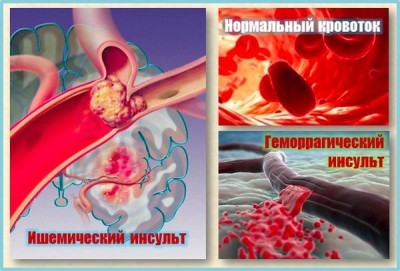
Ишемический инсульт характеризуется нарушением кровоснабжения участков мозга вследствие закупорки артерии атеросклеротической бляшкой. Ишемический инсульт имеет более благоприятные прогнозы на восстановление больного. Последствия ишемического инсульта обычно проявляются нарушениями двигательной активности, мышечной слабости, потерей контроля двигательной активности, проблемами с координацией, трудностями концентрации и восприятия, речевыми расстройствами, потерей чувствительности, эпилепсией.
Геморрагический инсульт является следствием разрыва сосуда, в результате, происходит кровоизлияние в мозг. В результате возникает отек мозга, развивается острый воспалительный процесс, что приводит к некрозу мозга и его отмиранию. Очень часто он случается из-за повышенного артериального давления, при критическом его уровне.
Геморрагический инсульт представляет большую опасность, тяжело лечится, характеризуется высокой смертностью, при обширном поражении мозга может наступить кома и смерть. Последствие геморрагического инсульта, как правило, неутешительно: человек может стать инвалидом, остаться до конца жизни слепым, глухим, нечувствительным к боли и теплу, запахам и обращенной к нему речи. Человек не способен самостоятельно себя обслуживать – не может есть, и сдерживать дефекацию и мочеиспускание. Общее состояние больного — заторможенность.
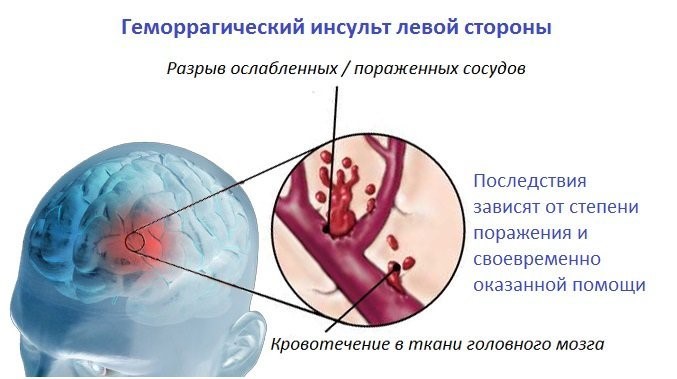
При обширном инсульте для состояния больного важно, как быстро ему будет оказана помощь. Последствия зависят именно от степени поражения мозга. При обширном инсульте может быть парализована левая часть тела, пострадать память и мыслительный процесс, замедлится реакция. Лицевые мышцы будут затронуты – перекошены и искажены выражения мимики у больного. Со стороны психики – апатия, чувство отрешенности и безысходности. Возникают стойкие парезы, страдает чувствительность, могут быть нарушены движения глаз.
Когда больного с обширным инсультом увозят в больницу, его родных беспокоят вопросы: что такое диагноз «обширный инсульт», каковы последствия, шансы выжить, возможность восстановления состояния больного?
Все зависит от возраста больного – пожилое состояние усугубляет диагноз, степени тяжести поражения, сил организма, пола. В течение первых дней после инсульта умирает примерно 25% больных, подвергшихся обширному инсульту. При поражении обширным инсультом жизненно важных отделов мозга 95% больных умирают сразу, а остальные 5% впадают в кому. Восстановление от обширного инсульта без последствий возможно только 5% больным. К сожалению, они не застрахованы от повторного инсульта, в течение года после первого приступа он возникает у 25%, а у 40 % через 5 лет. Пожилое состояние усугубляет шанс повторного инсульта.

Последствия инсульта разделяются по типу:
- Двигательные: парализация конечностей, парез, увеличенный мышечный тонус, парализация части туловища – левой или правой стороны, проблемы с глотанием;
- Расстройства вестибулярного аппарата: нарушение координации, ориентации, равновесия, головокружение;
- Нарушения зрения: слепота – частичная или полная, нарушение движения глаз, косоглазие, агнозия зрения, раздвоение «картинки» в глазах;
- Нарушения слуха: возникновение галлюцинаций, снижение слуха или его потеря, слуховая агнозия;
- Потеря обоняния, утрата болевых ощущений, нарушений тактильной чувствительности или напротив – появление гиперчувствительности;
- Когнитивные: снижение и нарушение внимания, снижение интеллекта (слабоумие), логики, нарушения памяти или ее потеря (амнезия), информационного восприятия, речевые проблемы;
- Психические: тревожные состояния, агрессивность, нестабильность психики и эмоционального фона, депрессия, апатия.
Последствия инсульта в пожилом возрасте – очень часто приводят к слабоумию, потому что разрушенные клетки мозга замещаются на соединительную ткань.
Инсульт, последствия, возможность восстановления
Повышенное давление после инсульта говорит на активную деятельность сердца, которое работает в усиленном режиме, пытаясь устранить последствие инсульта – нарушение кровоснабжения. Как правило, не оказывает особого влияния на ход дальнейшего развития болезни. В некоторых случаях может быть причиной отека мозга и возникновению энцефалопатии, что может вызвать повтор инсульта.
Повышение температуры после инсульта – довольно частый симптом, не сулящий ничего хорошего. Начинается повышение потоотделения, температура не сбивается. Появления подобного симптома говорит о плохом прогнозе в дальнейшем и способствует развитию риска смерти на 30 %.
Сопорозное состояние проявляется в отсутствии самоконтроля у больного и возникновения заторможенности. Особенно часто этот симптом проявляется у больных, пострадавших от геморрагического инсульта – проявляется в 20 % случаев. Через некоторое время могут проявиться судороги. У больных с ишемическим инсультом проявляются в 3% случаев, при геморрагическом у 8%.
Боли в голове – этот симптом возникает у 65% больных. Чаще проявляется у молодых женщин.
Паралич – ведет к потере двигательной активности. Часто ему сопутствует слепота, глухота.
Потеря памяти – самый частый симптом инсультов. Проявляется в виде амнезии, гипермнезии, парамнезии, гипомнезии.
Нарушение речевых функций является симптомом левостороннего инсульта. Может быть, как полным, так и частичным. Проявляется в бессвязной речи, нарушении произношения звуков, в неверном согласовании фраз и предложений.
Нарушение моторики проявляется слабостью мышц рук – больной не способен совершать точные движения пальцами – застегнуть пуговицу, взять ложку в руку. В дальнейшем может быть устранено специальными упражнениями.

Симптомами комы у больного являются отсутствие реакции на раздражители, потеря сознания, самопроизвольная дефекация или мочеиспускание. При этом может сохраняться глотательный рефлекс, что очень важно для питания больного.
Судороги, потеря сознания, резкое снижение давления, температура – эти проявления также означать инсульт, симптомы и последствия комы. К сожалению, в большинстве случаев при коме возможен летальный исход. Критический порог при коме составляет 60 минут.
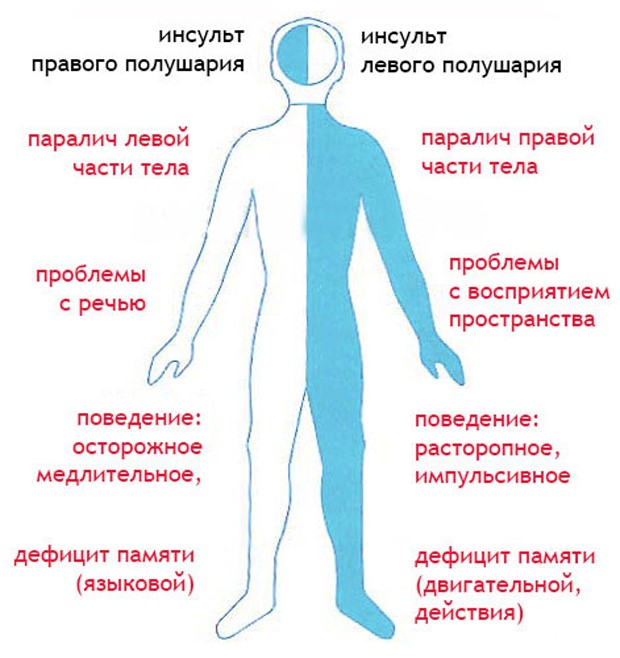
Инсульт левой стороны последствия
Принято считать, что левополушарные нарушения лучше поддаются восстановлению, чем правосторонние, но родственников пациента беспокоит вопрос, который они задают врачу: инсульт левая сторона последствия сколько живут? Примерно 1/4 больных не достигают возраста в 65 лет. Из перенесших инсульт, лишь 20% остаются полностью трудоспособными. Тем не менее, случаются случаи восстановления от инсульта, с минимальными последствиями для человека.

Если поражено левое полушарие, то это выражается в таких последствиях, как:
- Параличом, нарушением чувствительности правой стороны туловища, парез;
- Нарушением зрения – правый глаз;
- Нарушением памяти, речи;
- Нарушением восприятия – больной не понимает, что ему говорят;
- Последствие нарушения мыслительного процесса, логики и интеллекта;
- Последствие нарушений в психической сфере.
Инсульт правой стороны последствия
Если поражено правое полушарие, то оно проявляется:
- Парализацией правой стороны туловища и нарушения его чувствительности;
- Неспособностью узнавать лица;
- Нарушениями памяти без нарушений речевой функции, проблемами с краткосрочной памятью;
- Последствиями в психоэмоциональной сфере, неспособностью распознать эмоции других людей, их лица;
- Нарушениями в ориентировании в пространстве.
Все зависит от возраста больного, пожилое состояние усиливает риск летального исхода, первичности или повторного инсульта, насколько вовремя была оказана медицинская помощь, как именно проводились восстановительные мероприятия, общего настроя больного и его родных.
У пожилых, правосторонний инсульт проявляется прогрессирующей дисциркуляторной энцефалопатии в виде ярко-выраженного нарушения памяти, слабоумия, нарушенного психоэмоционального состояния.
Качественное лечение, наблюдение грамотного невропатолога – залог хорошего самочувствия и снижения тяжести последствий инсульта.
Жизнь после инсульта. Уход за пациентами и методы восстановительной медицины
Среди всех заболеваний системы кровообращения сосудистые заболевания головного мозга (инсульт), являются второй наиболее распространенной причиной смертности после инфаркта миокарда. Спортсмены в данной статистике – не исключение. Напротив, профессиональные атлеты в силу некоторых причин более подвержены инфарктам и инсультам, чем «обычные» люди.
В особой группе риска находятся бодибилдеры, культуристы, пауэрлифтеры и все спортсмены, употребляющие стероиды. Исследования выявили, что анаболические стероиды оказывают влияние на свертываемость крови, в результате чего у совсем молодых и абсолютно здоровых спортсменов может произойти инфаркт миокарда, инсульт и легочный шок. Помимо этого, решающее влияние могут оказать чрезмерные физические нагрузки, которые приводят к хронической гипертонии, нарушениям в работе сердца и, как следствие, – к инсульту. Если для обычных людей дозированные физические нагрузки являются профилактикой инсульта, то в случае со спортсменами, увы, ситуация совершенно иная. Спортсмены зачастую не обращают внимания на предельный уровень допустимой нагрузки на организм, в результате чего получают такой страшный удар, как инсульт. Нередко причиной мозгового кровоизлияния становятся черепно-мозговые травмы: такого рода инсультам подвержены боксеры.
Последствия инсульта
Выделяют три основных вида инсульта:
- Ишемический – инфаркт мозга, который развивается при сужении или закупорке артерий, питающих головной мозг.
- Геморрагический – внутримозговое кровоизлияние, причиной которого в 85% случаев является гипертоническая болезнь или тяжелая черепно-мозговая травма.
- Субарахноидальное кровоизлияние – происходит вследствие разрыва артериальной аневризмы или получения черепно-мозговой травмы.
Мы рассмотрим лишь два наиболее распространенных вида инсультов – ишемического и геморрагического. Их последствия могут различаться в зависимости от того, какие отделы мозга были затронуты. В первом случае кровь не может достичь некоторых областей мозга, а во втором внутримозговое кровотечение поражает одну или несколько частей мозга, вызывая воспалительные и некротические процессы. Соответственно нарушается функционирование тех органов и частей тела, за которые отвечают пораженные области мозга.
После геморрагического инсульта
Осложнения, которые могут возникнуть после инсульта:
- Нарушение координации и двигательных функций: парезы, паралич, потеря чувствительности, слабость. Чаще всего наблюдается гемипарез – нарушение движений только правой или левой стороны тела.
- Нарушение глотания, в результате чего возможно обезвоживание организма и проблемы с пищеварением.
- Проблемы с речью бывают двух типов: неправильное восприятие чужой речи и воспроизведение собственной. Также возникают сложности с чтением, письмом и счетом.
- Нарушения зрительного и слухового восприятия.
- Осложнения, связанные с когнитивным восприятием – утрачивается способность к анализу внешней информации, ухудшается память и логическое мышление, теряются навыки обучения.
- Возможны проблемы с мочеиспусканием и дефектацией.
- Зачастую возникают сложности эмоционального и психологического характера, болевые ощущения, которые не снимаются обезболивающими препаратами, у 7-20% людей развивается эпилепсия.
После ишемического инсульта
Последствия ишемического инсульта не сильно отличаются от геморрагического, однако могут быть менее явными в силу отсутствия отеков и воспалительных процессов в тканях мозга. При своевременном обращении за медицинской помощью особо тяжких последствий в виде паралича можно избежать.
Особенности ухода
Если кто-то либо из ваших близких перенес инсульт, крайне желательно обеспечить больному полноценную реабилитацию. Если у вас нет возможности уделять все ваше время пациенту, необходимо отправить его в специализированный реабилитационный центр.
Методы восстановительной терапии после инсульта
Медикаментозное лечение
Применяется для снятия болевого синдрома, при повышении или понижении тонуса мышц конечностей, пораженных парезом, а также при зрительных, речевых и когнитивных нарушениях. В некоторых случаях медикаментозная терапия бывает необходима для преодоления депрессивного состояния и эмоциональных нарушений.
Незаменимый комплекс упражнений для восстановления двигательных функций, мышечного тонуса и чувствительности. Выполняется с помощью тренажеров с биологической обратной связью. Поначалу гимнастика может носить пассивный характер, затем можно переходить на специальные тренажеры, предназначенные для реабилитации.
Массаж
Массаж должен применяться исключительно по назначению лечащего врача и выполняться только специалистом! Самодеятельность в данном вопросе может привести к ухудшению состояния больного и вызвать повторный инсульт.
Физиотерапия
Физиотерапевтические процедуры могут включать в себя электрофорез, электромиостимуляцию мускулатуры, дарсонвализацию, магнитотерапию при параличе конечностей, тепло-холодолечение, различные виды ванн и аппликаций. В результате полноценного курса физиотерапии улучшается кровообращение в головном мозге и снижается интенсивность сосудистых проявлений заболевания.
Рефлексотерапия
Стоит ли говорить, что иглоукалывание должен проводить только профессиональный, опытный специалист, так как одно неудачное движение может привести к осложнениям после инсульта. Рефлексотерапия включает в себя акупунктуру, электропунктуру и лазеропунктуру, которые особенно полезны при мышечно-тонических синдромах, спастических геми- и парапарезах.
Эрготерапия
Эрготерапия помогает восстановить утраченные двигательные навыки в повседневной, бытовой жизни. Задача эрготерапевта – помочь больному заново научиться ухаживать за собой, принимать пищу, работать, общаться и т.д. Эрготерапия – это восстановление с помощью деятельности, направленной на тренировку мелкой моторики и координации.
Диетотерапия
Диета крайне необходима всем пациентам, перенесшим инсульт, для предотвращения повторного удара. Диета после инсульта предполагает отказ от всех хлебобулочных изделий, сладкого, от маргарина и сливочного масла, от жирных сортов мяса. Рекомендуется ограничить прием молочных продуктов, яиц, а иногда даже постного мяса, которое может содержать в себе скрытые жиры. Категорически показан отказ от алкоголя и курения.
Психотерапия
Работа с психологом и психотерапевтом – не менее важная составляющая реабилитационного процесса, так как практически у всех пациентов после инсульта наблюдаются серьезные психоэмоциональные проблемы, глубокие депрессии, повышенная агрессивность и эмоциональные срывы. Крайне важно создать для больного комфортную психологическую атмосферу, в которой он сможет вернуть позитивное восприятие жизни.
В какой центр реабилитации можно обратиться?
При выборе реабилитационного центра после инсульта обратите внимание на следующие критерии:
- спектр методик реабилитации, которые реализуются в центре;
- полноценный штат врачей, включающий в себя неврологов, психотерапевтов, физиотерапевтов, логопедов, педагогов, массажистов и других специалистов;
- наличие необходимого оборудования, тренажеров и других технологий для реабилитации;
- перечень услуг, включенных в стоимость программы восстановления, необходимость доплат в ходе лечения.
Например, реабилитационный центр «Три сестры» – один из самых современных центров восстановительного лечения в Москве, удовлетворяет всем вышеперечисленным критериям для эффективного восстановления после инсульта. Руководитель центра – врач категории PM&R Дмитрий Викторович Кухно – имеет 20-летний опыт восстановительного лечения в лучших клиниках США. «Три сестры» создавался по примеру частных, высокотехнологичных медучреждений Европы и США, а потому здесь вы найдете идеальное сочетание индивидуального отношения к пациентам и комплексного подхода в лечении. Центр окружен сосновым лесом, располагает собственным тренажерным залом и бассейном.
Реабилитационная программа включает в себя огромное количество разнообразных традиционных и новейших методик, а также собственные методы восстановления, разработанные врачами центра на основе многолетнего опыта. Ценовая политика крайне проста и работает по принципу «все включено». Пациенты проживают в комфортабельных одноместных палатах, оборудованных всем необходимым для людей с ограниченными возможностями.
Лицензия Министерства здравоохранения Московской области № ЛО-50-01-009095 от 12 октября 2017 г.

Проблема отечественной медицины в отношении восстановления после инсультов заключается в том, что:
- во-первых, реабилитацию назначают далеко не всегда и не сразу;
- во-вторых, если ее назначили, то дожидаться свободного места в специализированном отделении можно неделями, тогда как время работает против больного;
- в-третьих, техническая оснащенность соответствует мировому уровню только в именитых государственных реабилитационных центрах;
- в-четвертых, персонифицированное отношение к пациентам в казенных медицинских учреждениях скорее исключение ввиду их загруженности;
- в-пятых, комплексный мультидисциплинарный подход применяется крайне редко из-за отсутствия команды необходимого количества врачей требуемой специализации и квалификации.
Все это навевает на грустные мысли, развеять которые помогают только частные реабилитационные центры.