Патологии верхней и нижней полых вен
Кровеносная система – одна из важнейших в организме человека, состоящая из сердца и сосудов, по которым движется кровь. Самыми крупными являются полые вены.
Верхняя полая вена выполняет функцию сбора крови, идущей от тканей головы, шеи, верхних конечностей, грудной клетки, пищевода, брюшной полости, вен между ребер.
По нижней полой вене кровь движется снизу вверх. Она поступает от нижних конечностей, живота, органов таза.
Любое повреждение этих сосудов вызывает серьезные изменения в процессе кровообращения и нарушает правильную работу сердца.
Сдавление, тромбоз полых вен вызываются разными причинами. Чаще всего эти недуги являются следствием широкого спектра заболеваний. С подобными повреждениями сталкиваются в кардиологии, гематологии, гинекологии, онкологии. Лечение предполагает устранение патологии сосудов и ее первопричины.
Синдром верхней полой вены чаще беспокоит мужчин. Повреждением нижней полой вены обычно страдают женщины, что связано с гинекологическими проблемами, беременностью и процессом родоразрешения.
Синдром полой вены предполагает проведение комплексных терапевтических мероприятий. Наряду с консервативными методами, применяется оперативное вмешательство. Важно вовремя диагностировать заболевание и пройти курс лечения.
Система верхней и нижней полой вены
Для понимания того, что представляет собой заболевание полых сосудов и какие последствия для здоровья несут изменения их деятельности, необходимо рассмотреть общий принцип, лежащий в основе функционирования этих систем.

Верхняя полая вена – это сосуд, находящийся на передней стенке сердца. Его ширина составляет примерно 1,5–2 см, а длина достигает 7–8. Сама вена образуется в результате слияния плечеголовных сосудов и находится в окружении:
- в передней части – тимуса (вилочковой железы) и переднего края правого легкого, покрытого плеврой;
- сзади – передней поверхности (корня) правого легкого;
- с правой стороны – плевры;
- слева – части аорты.
Эти сосуды располагаются около сердца, камеры которого в момент расслабления воздействуют на них.
Во время дыхания вены также находятся под давлением грудной клетки.
Основная функция верхней полой вены – сбор венозной крови, которая насытилась углекислым газом, из верхней части тела: от головы, шеи, рук, верхней части груди, а также от бронхов и легких, частично от стенок брюшной полости. У вены отсутствуют клапаны. Сосуд впадает в полость перикарда (сердечной сумки) и в правое предсердие.
Его притоком служит непарный сосуд с двумя клапанами на конце, где собирается кровь от жил, располагающихся между ребрами.
Нижняя полая вена достигает в диаметре 2–3,5 см и имеет длину в грудной части – 2–4 см, в брюшной – около 18. Сосуд образуется путем слияния двух подвздошных вен в области 4 и 5 позвонков.
Движение крови осуществляется снизу вверх. Кровь поступает от нижней части туловища: нижних конечностей, органов таза, диафрагмы, живота. С левой стороны располагается аорта.
Вена не имеет клапанов. В процессе дыхания происходит изменение ее диаметра: на вдохе сжимание сосуда, на выдохе – расширение.
Это самая мощная система организма, осуществляющая передвижение примерно 70% венозной крови.
Причины возникновения синдрома и характерные симптомы
Синдром верхней полой вены
Причины сдавливания просвета верхней полой вены могут быть самые различные. В большинстве случаев патология является следствием хронических заболеваний:
- онкологической природы (рак легкого, крови, груди);
- гинекологических проблем;
- аномальных процессов в щитовидной железе;
- туберкулеза.
Симптомы синдрома верхней полой вены имеют некоторые особенности. Обычно признаки нарастают постепенно. Если причиной заболевания является плотная закупорка тромбом, симптомы проявляются стремительно, без каких-либо предварительных сигналов о патологическом процессе.
Общими свидетельствами того, что повреждена верхняя полая вена, являются:
- синюшная окраска лица и области грудной клетки;
- отечность на лице, при которой изменяются мимика, черты;
- головная боль, приступы головокружения, обмороки;
- тошнота;
- кашель с одышкой, интенсивность которой с каждым разом нарастает;
- чувство усталости, недомогание.
Синдром нижней полой вены

Нарушения в работе нижней полой вены встречаются реже по сравнению с патологией верхней. Причиной заболевания также является закупорка просвета сосуда или его сдавливание.
1. Сдавливание сосуда в период беременности или вследствие онкологических заболеваний.
У беременных женщин, по мере развития плода, матка увеличивается и создает препятствия для нормального функционирования нижней полой вены. С наибольшей вероятностью этот синдром будет обнаружен при наличии многоводия или при больших размерах плода. При этом симптоматика проявляется лишь в 10% случаев заболевания. Нередко беременность осложняется и другими патологическими процессами нарушения гемостаза.
При сдавлении нижней полой вены возникают следующие симптомы:
- боль в области живота и поясницы;
- отечность нижних конечностей, живота, лобка (если отек затрагивает голень и переходит на бедро, усиливается к вечеру и спадает утром, это свидетельствует о развитии такого посттромботического синдрома);
- гепатоюгулярный рефлюкс – набухание вен шеи при нажатии в зоне правого предреберья.
2. Тромбоз сосуда.
Это одна из самых распространенных причин возникновения синдрома нижней полой вены. Нередко он сопровождается другими заболеваниями, что осложняет диагностику и требует комплексного подхода к лечению.
В медицинской науке принято говорить о следующей классификации тромбоза:
- первичный, при котором тромб некрепко прикрепляется к стенкам сосуда и образуется в результате формирования новообразований различной природы, перенесенных травм или врожденных заболеваний;
- вторичный, для которого характерны более прочное присоединение тромба и формирование тромбофлебита.
Симптоматика синдрома имеет свои особенности, связанные с местом образования тромба и степенью развития патологии. Особую опасность для жизни человека представляет поражение сосудов, идущих от печени. Если посмотреть на фото пациента, страдающего данным типом патологии, можно заметить характерное изменение цвета кожи. Возникают симптомы со стороны желудочно-кишечного тракта – тошнота, рвота. Почки и печень не выполняют свои функции в полном объеме, может возникнуть состояние анурии, когда количество выделяемой мочи снижается или она не выделяется. Больного лихорадит, временами повышается температура.

Если задеты сосуды поясничного отдела, в этой области развивается сильный отек. Человек испытывает интенсивные боли. Ярко выражен гепатоюгулярный рефлюкс.
Диагностика
Диагностика повреждения верхней полой вены предполагает проведение ряда исследований:
- рентгенография легких направлена на выявление патологии, изменений в функционировании органов сердечно-сосудистой и кровеносной систем, а также на определение границ и степени распространения патологического очага;
- магнитно-резонансная и компьютерная томография (МРТ, КТ), дающие более точную картину о локализации сдавливания, тромбоза или новообразования, состоянии лимфоузлов, органов средостения;
- флебография – дифференциальная диагностика, направленная на обследование вен нижних конечностей, выявление степени и места закупоривания сосуда.
В качестве дополнительных методов применяются:
- офтальмологическое исследование состояния глазного дна;
- УЗИ сосудов шеи и головы;
- биопсия, бронхоскопия – при заболевании органов грудной клетки.
Терапевтическое воздействие
На выбор методики лечения синдрома верхней полой вены влияет фактор, вызвавший изменения в сосудах. Может быть назначено консервативное лечение, подразумевающее использование лекарственных препаратов (антикоагулянтов).
Если процесс возникает на фоне онкологических новообразований, требуются лучевая и химиотерапия, проведение операции.
Когда причина дисфункции полой вены – тромбоз, необходима тромболитическая терапия, включающая прием препаратов противосвертывающего действия.
В некоторых случаях может потребоваться удаление тромба. При необратимом изменении стенок сосуда требуется неотложная помощь. Проводится хирургическая операция, направленная на резекцию поврежденного участка, то есть его удаление с последующим соединением сохраненных частей.
Радикальными методами лечения являются стентирование (расширение до оптимального размера) и шунтирование (создание с помощью трансплантатов дополнительного пути, по которому проходит ток крови, обходя поврежденный участок).
Прогноз и профилактика
Своевременная диагностика и лечение синдрома позволяют избежать серьезных последствий для здоровья человека.
Прогноз зависит от общего состояния организма и от того, что стало первопричиной заболевания, какое распространение получил патологический процесс.
При повреждении нижней полой вены существует риск развития посттромбофлебитического синдрома, особенно нижних конечностей. Одним из проявлений недуга является варикозное расширение вен. Развившийся тромбофлебит в 90% случаев становится причиной постфлебитического синдрома, связанного с патологией венозных сосудов конечностей.
Чтобы избежать развития серьезных нарушений, связанных с работой венозных сосудов, необходимо соблюдать простые рекомендации. Важно следить за своим здоровьем, правильно питаться, не пренебрегать посильной физической нагрузкой. Положительное влияние оказывает специальная гимнастика, которую можно самостоятельно выполнять дома. Полезно также чаще бывать на свежем воздухе.
Синдром нижней полой вены
Используйте навигацию по текущей странице
 Синдром нижней полой вены развивается вследствие закупорки этого крупного сосуда и представляет собой тяжёлую форму венозной непроходимости. В это понятие входит ряд клинических проявлений: изменение венозной гемодинамики, нарушение функций органов брюшной полости, признаки хронической венозной недостаточности нижних конечностей. В зависимости от места закупорки выделяют нижнюю, среднюю и высокую форму хронической окклюзии нижней полой вены.
Синдром нижней полой вены развивается вследствие закупорки этого крупного сосуда и представляет собой тяжёлую форму венозной непроходимости. В это понятие входит ряд клинических проявлений: изменение венозной гемодинамики, нарушение функций органов брюшной полости, признаки хронической венозной недостаточности нижних конечностей. В зависимости от места закупорки выделяют нижнюю, среднюю и высокую форму хронической окклюзии нижней полой вены.
- Нижняя закупорка до уровня почечных вен.
- Средняя – уровень почечных вен
- Верхняя выше почечного сегмента (синдром Бадда-Киари)
Нижняя полая вена (НПВ) находится с правой стороны от аорты; затем она проходит позади тонкой кишки и поджелудочной железы; проникает через диафрагму в средний отдел грудной полости и в полость правого предсердия. Через систему кровообращения нижней полой вены проходит 70% всей венозной крови. Поэтому нарушение проходимости по этому крупному сосуду ведёт к системным нарушениям гемодинамики и ухудшению венозного оттока из нижних конечностей.
Классификация
Различают две формы синдрома НПВ:
- Острый тромбоз нижней полой вены
Развивается при травме НПВ или тромбозе ранее установленного кава-фильтра. Иногда может произойти на фоне компрессии полой вены опухолью и увеличении степени свёртываемости крови. Характеризуется внезапным отёком обеих нижних конечностей, может сопровождаться болями в ногах и вздутием подкожных вен. При острой закупорке НПВ возможно развитие циркуляторного шока из-за внезапного уменьшения венозного возврата (“пустой” выброс из сердца).
- Хроническая обструкция нижней полой вены
Развивается на фоне синдрома сдавливания НПВ опухолью или рубцовых изменениях после установленного кава-фильтра. Хроническая окклюзия сопровождается медленным развитием хронической венозной недостаточности, появлением вторичного варикозного расширения вен на брюшной стенке и нижних конечностях. С течением времени возможно развитие трофических язв на обеих голенях.
 Причины возникновения и факторы риска
Причины возникновения и факторы риска
Синдром нижней полой вены может быть вызван такими заболеваниями как:
- Илеофеморальный флеботромбоз (часто развивается у больных с патологией малого таза и у беременных),
- Острый тромбофлебит вен нижних конечностей.
- Синдром сдавления нижней полой вены опухолью брюшной полости, поджелудочной железы, почки и мочеполовых органов.
- Синдром Бадда-Киари – закупорка печёночного сегмента НПВ.
- Болезнь Ормонда – редкое заболевание, связанное с разрастанием соединительной ткани в забрюшинном пространстве, сопровождающееся сдавлением органов мочевыделительной системы, а также крупных вен, не исключая нижней полой вены.
- Беременность является фактором риска венозных тромбозов, особенно при врождённой склонности к тромбофилии. В зоне особого риска находятся беременные женщины, вынашивающие многоплодную беременность и имеющие в анамнезе тромбофлебиты.
- Наркомания с внутривенным введением наркотиков.
- Операции на органах брюшной полости и забрюшинного пространства.
- Операции на нижней полой вене, в том числе установка кава-фильтра.
Симптомы заболевания
Симптомы синдрома НПВ, а также течение заболевания зависят от уровня закупорки. Наиболее характерные из них – симптомы присущие хронической венозной недостаточности нижних конечностей:
- Боль, которая распространяется на ногу, спину, пах, ягодицы и живот, иррадиирует в левом боку.
- Увеличение окружности бедра и голени.
- Онемение нижней конечности.
- Отёк половых органов и брюшной стенки.
- Трофические язвы на ногах.
- Появляется видимое расширение вен над лобком и на животе.
Симптоматика закупорки почечного сегмента НПВ:
- Нарушение функций желудочно-кишечного тракта (рвота, диарея и т.д.)
- Нефротический синдром – нарушение функции почек
- Затруднённое мочеиспускание и дефекация.
- Кровотечения из заднего прохода
Прогноз
При остром развитии клинической картины окклюзии нижней полой вены прогноз для жизни неблагоприятен. Необходимо рассчитывать на эффективность лечения методами тромболизиса или тромбэктомии из нижней полой вены. В случае восстановления кровотока необходимо длительно наблюдаться у флеболога и искать причины развития заболевания, чтобы не допустить рецидива.
Хроническая окклюзия НПВ протекает с постепенным ухудшением венозного оттока. При успешном выполнении реканализации нижней полой вены возможно обратное развитие симптоматики хронической венозной недостаточности.
Дифференциальный диагноз
Необходимо проводить различие с отёком на фоне хронической сердечной недостаточности и асцитом, связанным с циррозом печени. Для сердечной недостаточности характерны другие симптомы, такие как одышка, низкая толерантность к физической нагрузке. Инфаркты или мерцательная аритмия в анамнезе. Для цирроза печени более характерно скопление жидкости в животе, в то время как ноги остаются обычного объёма. Желтуха и расширение подкожных вен живота характерны для цирроза, в тоже время крупный варикоз передней брюшной стенки чаще встречается при синдроме нижней полой вены, а лечение у этих двух заболеваний разное.
Ультразвуковое исследование глубоких вен
Имея в наличии современные аппараты ультразвуковой диагностики можно достоверно оценить проходимость нижней полой вены и подвздошных вен. В зависимости от степени поражения сосуда может наблюдаться сужение или полная закупорка нижней полой вены. УЗИ может помочь с определением проходимости почечных вен и печёночного сегмента. Диагностический алгоритм включает исследование поверхностных и глубоких вен нижних конечностей, системы вен малого таза. Нередко УЗИ позволяет выявить патологию, которая привела к развитию венозного тромбоза. С помощью ультразвука возможно оценить проходимость кава-фильтра в НПВ и корректность его установки по отношению к почечным венам. Данных ультразвукового исследования обычно бывает достаточно для назначения консервативного лечения.
Если предполагается хирургическое лечение, то необходима точная визуализация поражённых венозных сегментов. Современная медицина располагает для этого большими возможностями.
МРТ – флебография
Это бесконтрастное исследование глубоких вен при помощи магнитно-резонансного томографа. В сильном магнитном поле протоны отклоняются и затем, возвращаясь в обычное положение, выделяют электромагнитный сигнал. Так как организм состоит преимущественно из воды, изучение энергии протонов позволяет выявить структуру органов и тканей. С помощью МРТ можно оценить проходимость глубоких вен нижних конечностей и брюшной полости, выявить состояние окружающих внутренних органов. Исследование позволяет не только обнаружить сосудистую патологию, но и причины её вызывающие (сдавление опухолями малого таза, почек и забрюшинного пространства).
МСКТ – флебография
Это рентгеновское контрастное исследование глубоких вен с помощью компьютерного томографа. В отличие от обычной компьютерной томографии флебография должна выполняться специально обученным персоналом, так как контраст, вводимый в подкожные вены ног должен быть чётко дозирован для лучшей визуализации проблемной области.
Флебография
Это контрастное исследование, выполняемое через введение контраста непосредственно в глубокие вены нижних конечностей к зоне хирургического интереса. Применяется перед выполнением эндоваскулярной операции в качестве окончательного метода диагностики.
 В Инновационном сосудистом центре владеют всеми необходимыми технологиями для лечения острой и хронической окклюзии нижней полой вены. Наши специалисты имеют успешный опыт решения этой сложной проблемы.
В Инновационном сосудистом центре владеют всеми необходимыми технологиями для лечения острой и хронической окклюзии нижней полой вены. Наши специалисты имеют успешный опыт решения этой сложной проблемы.
Острый тромбоз нижней полой вены требует лечения в условиях специализированного стационара сосудистой хирургии. Задачей лечения является восстановление проходимости НПВ. Эта задача успешно решается с помощью методов эндоваскулярной хирургии. Существуют современные тромболитические препараты и эндоваскулярные зонды для удаления тромботических масс.
Тромболизис
Растворение венозных тромбов специальными препаратами – тромболитиками. К ним относятся стрептокиназа, урокиназа и актилизе. Эффективным является только непосредственное введение тромболитика через катетер в тромб с регулярным контролем за проходимостью поражённого сегмента. Вариантами тромболизиса может быть применение специальной установки Ангиоджет. Раствор тромболитика подается через специальный зонд под высоким давлением, а затем тромбы всасываются специальным отсосом. Другим похожим устройством, применяемым в нашей клинике, является зонд Аспирекс. Это специальный спиральный отсос, который мягко извлекает тромботические массы. Применение Аспирекса в нижней полой вене ограничивается из-за ее большого диаметра, поэтому катетерный тромболизис является самым приемлемым методом. Выполнение тромболизиса возможно только в первые 10 дней от начала заболевания, пока тромбы ещё не зарубцевались.
 Ангиопластика и стентирование
Ангиопластика и стентирование
Хроническая форма синдрома НПВ сложнее в лечении. При декомпенсации венозного оттока становится необходимым восстанавливать проходимость сосуда. Открытые операции, связанные с выделением НПВ и её заменой на сосудистый протез выполнимы, но очень травматичные и малоэффективные. Искусственный протез полой вены часто повторно тромбируется и сложная операция становится совершенно бесполезной. С появлением новых композитных материалов для стентов большого диаметра, в нашей клинике начали выполнять эндоваскулярные методы восстановления проходимости полой вены.
Ангиопластика и стентирование НПВ проводится опытными эндоваскулярными хирургами Инновационного сосудистого центра. Смысл вмешательства заключается в восстановлении проходимости закрытого сегмента нижней полой вены специальным проводником, баллоном высокого давления и установкой металлического каркаса – стента.
Консервативная терапия
Наиболее частым вариантом лечения является консервативная терапия с применением антикоагулянтов. К препаратам, применяемым при синдроме нижней полой вены, относят антикоагулянт варфрин или ксарелто. Для улучшения оттока крови из ног применяют детралекс или флебодию. Основным средством консервативного лечения является постоянное ношение компрессионных колготок 2-3 класса компрессии. Их необходимо менять каждые 3 месяца, так как они теряют свои свойства при длительной носке.
Лечение симптомов синдрома нижней полой вены лекарственными препаратами и компрессией способно уменьшить хроническую венозную недостаточность. Учитывая техническую сложность хирургического лечения, консервативные методы являются преобладающими в современной медицинской практике.
Анатомия нижней полой вены, функции
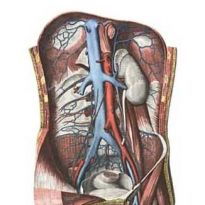
Кровеносная система человеческого организма имеет сложное строение. Важной ее частью являются вены, которые предназначены для сбора отработанной крови. Наиболее крупной из них считается нижняя полая вена.
Нарушения в ее работе могут приводить к серьезным последствиям для здоровья. Поэтому важно знать нормальное строение этого сосуда и его возможные аномалии.
Предназначение и местонахождение нижней полой вены
Нижняя полая вена — крупнейший сосуд в организме. В нем нет клапанов. Ответ на вопрос, где находится этот сосуд, однозначный.
Свое начало эта вена берет между четвертым и пятым позвонками поясничной части позвоночника. Местом ее образования становится соединение левой и правой подвздошных вен. Сосуд поднимается по передней части поясничной мышцы.
Далее он проходит вдоль задней поверхности двенадцатиперстной кишки, располагается в борозде печени, проникает сквозь специальное отверстие в диафрагме и оказывается в перикарде. Из этого становится понятно, куда впадает вена, ее конец располагается в правом предсердии. Левая сторона контактирует с аортой.
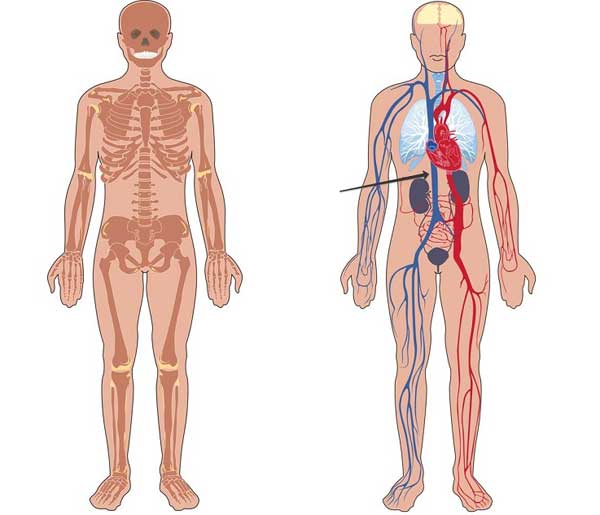
Во время дыхательного процесса диаметр сосуда меняется. На вдохе вена несколько сжимается, а при выдохе расширяется. Колебания диаметра находятся в пределах от 2 до 3,4 см, это норма.
Основным предназначением сосуда становится сбор отработанной крови со всего организма. Она передается напрямую в сердце.
Строение
Анатомия нижней полой вены несложная. Она имеет два вида притоков: висцеральные и париетальные.
Висцеральные притоки нижней полой вены предназначены для забора крови от внутренних органов. Среди них выделяют следующие вены:
- Печеночные. Впадают в нижнюю полую вену на том ее участке, который проходит вдоль печени. Эти притоки короткие. Чаще у них нет ни одного клапана.
- Надпочечниковая. Это сосуд небольшой длины, у которого нет клапанов. Начинается от ворот надпочечника. Выделяют левую и правую вены. Это зависит от того, из какого надпочечника они выходят.
- Почечные. Каждый впадает в сосуд на уровне пространства между 1м и 2м позвонком. Левый сосуд немного длиннее правого.
- Яичниковые или яичковые. У мужчин сосуд берет начало у задней стенки яичка. Он представляет собой лозовидное сплетение нескольких небольших сосудов, входящее в семенной канатик. У женщин истоками становятся ворота яичников.
Париетальные притоки расположены в области таза и брюшины. Включают в себя следующие вены:
- Поясничные. Закладываются в стенках брюшной полости. Как правило, их количество не превышает четырех. Содержат клапаны.
- Нижние диафрагмальные. Выделяют правые и левые. Соединяются с нижней полой веной в зоне ее выхода из борозды печени.
Сложная система нижней полой вены приводит к тому, что любые патологии негативно сказываются на здоровье человека.
Синдром нижней полой вены
Чаще встречается синдром нижней полой вены у беременных. Такое состояние нельзя назвать заболеванием, скорее это нарушение процесса приспосабливания организма к увеличенному размеру матки, а также изменениям кровообращения.
В большинстве случаев такое отклонение от нормы проявляется у женщин, вынашивающих слишком крупный плод или несколько малышей одновременно. Так как стенки сосуда слишком мягкие, а кровоток в нем имеет низкое давление, он легко сдавливается.
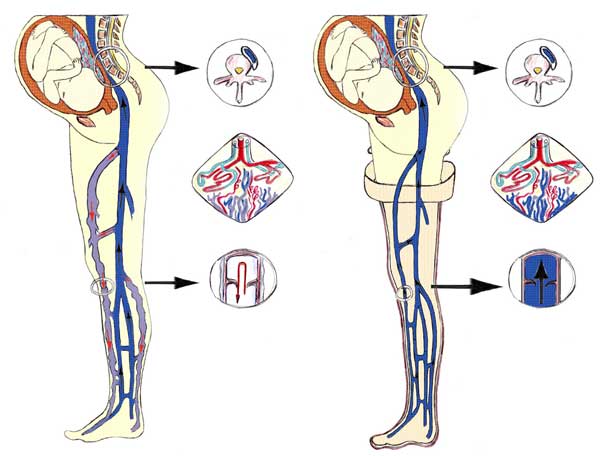
Синдром может быть вызван следующими причинами:
- Изменение состава крови.
- Наследственность.
- Повышенная свертываемость крови.
- Инфекционные заболевания вен.
- Наличие опухоли в брюшине.
Схема течения заболевания во многом зависит от особенностей конкретного организма. Чаще происходит закупорка основания нижней полой вены, образуется тромб.
Симптоматика проблемы во многом зависит от степени поражения. Чаще первые признаки проявляются в третьем триместре. Они усиливаются, когда женщина лежит на спине. Среди основных признаков выделяют:
- Ощущение легкого покалывания в нижних конечностях.
- Головокружение.
- Отечность ног.
- Варикозное расширение вен.
- Болевые ощущения в конечностях, слабость.
В большинстве случаев синдром сдавления не приносит особого вреда здоровью. Но в некоторых случаях может развиться коллаптоидное состояние. Если сдавливание при беременности значительное, это может негативно влиять на состояние плода. Иногда это приводит к отслоению плаценты, варикозному расширению вен или тромбообразованию.
Сдавление сосуда приводит к уменьшению сердечного выброса, следовательно, к тканям поступает меньше питательных веществ и кислорода. Может развиваться гипоксия.
Лечение подбирается врачом индивидуально, исходя из особенностей пациентки. Так как применение лекарственных препаратов при беременности возможно только в крайне тяжелых случаях, специалисты советую проводить терапию при помощи корректировки поведения и питания.
Необходимо соблюдать следующие правила:

- Нельзя спать в положении на спине. Это приводит к усилению неприятной симптоматики.
- Запрещено делать упражнения, которые подразумевают нахождение на спине, а также задействуют мышцы брюшного пресса.
- Во время отдыха лучше всего располагаться на левом боку или в полусидячем состоянии. Можно использовать специальные подушки, которые подкладываются под спину и ноги.
- Нормализовать кровоток поможет ходьба. Она приводит к активному сокращению мышц ног, что помогает крови подниматься вверх.
- Хороший эффект дает плавание. Во время нахождения в воде создается компрессионный эффект, который выводит кровь из нижних конечностей.
- Показано употребление повышенного количества аскорбиновой кислоты и витамина Е.
Соблюдение таких рекомендаций поможет восстановить нормальный кровоток и улучшить состояние здоровья.
Тромбоз
Строение нижней полой вены простое. Патологии в этой области — редкость. Иногда наблюдается закупорка просвета. Она может происходить из-за следующих причин:
- Проблемы со свертываемостью крови.
- Повреждение стенки вены.
- Уменьшение скорости кровотока.
Такие факторы приводят к образованию тромба. Усугубить ситуацию могут инфекционные заболевания, травмы, злокачественные опухоли, длительное пребывание в обездвиженном состоянии.
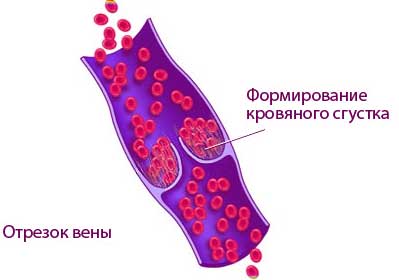
Заболевание может протекать бессимптомно. Среди главных его признаков выделяют: покраснение и отеки конечностей, быстрая утомляемость, сонливость. В редких случаях появляются распирающие болевые ощущения.
Лечение такого заболевания направлено на предупреждение тромбоэмболии, остановку дальнейшего развития тромбоза, снижение степени отечности тканей, восстановление просвета сосуда. Для этих целей применяются несколько методик:
- Медикаментозная терапия. Она включает в себя применение антикоагулянтов — препаратов, разжижающих кровь, а также средств, направленных на растворение тромба. Если болезнь сопровождается серьезными болевыми ощущениями, врач назначает нестероидные противовоспалительные средства. В период, когда заболевание протекает в острой фазе, показано ношение специального эластичного бинта.
- Хирургическое вмешательство. Его рекомендуют в случае, когда велика вероятность появления тромбоэмболии. В зависимости от тяжести поражения и состояния пациента проводят эндоваскулярное вмешательство или пликацию.
В комплекс лечебных мероприятий входит обязательное соблюдение диетического режима питания. В рацион должно входит как можно больше продуктов, содержащих витамины К и С. При составлении меню в него обязательно вводят чеснок и зеленый перец.
Эндоваскулярное вмешательство
Эндоваскулярное расширение подразумевает установку кава-фильтра. Он представляет собой небольшое устройство из проволоки, сформированной в форме песочных часов, зонтика или гнезда.
Такие конструкции устойчивы к коррозии и не имеют ферромагнитных свойств. Устанавливать их несложно. При этом они отлично справляются со своей задачей. Их изготавливают из титана, нитинола или высококачественной стали.
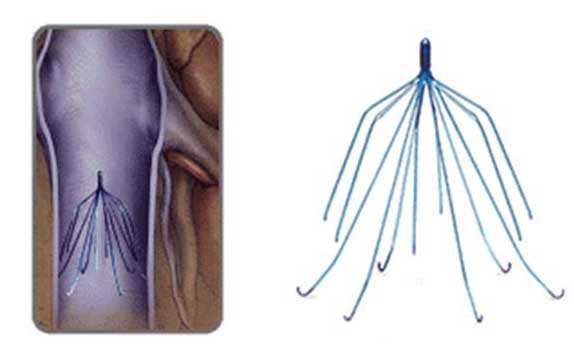
Такой фильтр подбирается индивидуально для каждого пациента. При этом учитываются особенности строение нижней полой вены и ее диаметр. Кава-фильтры разделяют на три основные группы:
- Постоянные. Удалить их впоследствии невозможно. Они плотно закрепляются на стенках сосуда при помощи специальных усиков.
- Съемные. После того как они выполнили поставленную задачу, их снимают.
Показаниями к установке фильтров считается: невозможность применение терапии с помощью антикоагулянтов, большая вероятность рецидива тромбоэмболии. Не допускается установка такого устройства, если сужение просвета критическое или нет свободного доступа к сосуду.
Пликация
Пликация нижней полой вены заключается в формировании просвета сосуда с помощью специальных П-образных скоб. В результате просвет оказывается разделенным на несколько каналов. Диаметр одного канала не превышает 5 мм. Такой величины достаточно для того, чтобы восстановить нормальный кровоток, при этом тромбы не смогут проходить дальше.
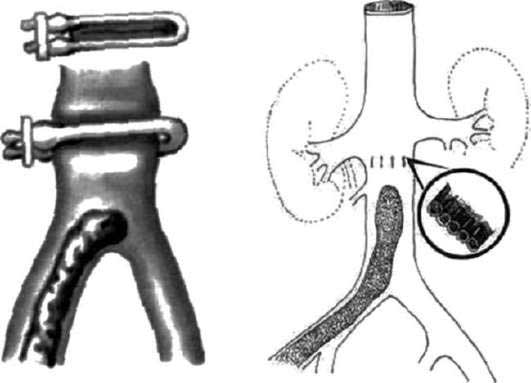
Пликацию целесообразно проводить, когда монтирование кава-фильтров по каким-либо причинам невозможно. В ходе процедуры удаляется сформированный в сосуде тромб. Показанием к проведению такой операции становится наличие опухоли в брюшной полости или забрюшинном пространстве.
Такое вмешательство можно проводить даже на поздних сроках беременности. Но перед этим придется сделать женщине кесарево сечение и извлечь плод.
Нижняя полая вена — немаловажная составляющая кровеносной системы. Ее заболевания часто протекают бессимптомно, поэтому необходимо периодически проходить медицинское обследование.
Все о поражениях верхней и нижней полых вен
Кровеносная система считается одной из важнейших компонентов организма, поскольку по ней проходит транспортировка крови, которая доставляет органам питание. Когда происходит поражение даже маленького капилляра, то он не может уже работать в полном объеме, а если страдают полые вены, то последствия могут быть самыми печальными. Данная статья расскажет о том, что такое полые вены, каковы их функции и рассмотрим, какие патологии могут быть у данных систем.
Что представляет верхняя полая вена?
Верхняя полая вена – это жила, находящаяся на передней стенке сердца. Она входит в состав большого круга кровообращения и образовывается за счет слияния сосудов, исходящих из обеих сторон плеча. С одной ее стороны располагается отрезок аорты, а с другой находится плевра.
 Даже при небольших изменениях происходит сдавливание и, как следствие, ухудшение функционирования. Длина ее колеблется от 5 до 8 см, а диаметр –от 20-25 мм.
Даже при небольших изменениях происходит сдавливание и, как следствие, ухудшение функционирования. Длина ее колеблется от 5 до 8 см, а диаметр –от 20-25 мм.
Верхняя полая вена выполняет функцию сбора крови, насытившейся углекислым газом, из таких частей, как: шея, руки, верхняя часть грудной клетки, голова. Она лишена клапанов и впадает в районе второго подреберья в область перикарда, а чуть пониже – в область правого предсердия.
Притоком этой жилы является непарный сосуд, снабженный двумя клапанами, которые расположены в конечном участке, где происходит сбор крови от жил, находящихся посреди ребер. Другие сосуды, от которых поступает кровь к верхней полой вене,лишены клапанов и характеризуются низким давлением.
Система верхней полой вены
Система верхней полой вены имеет следующие части:
- Верхняя полая вена. Является частью данной системы.
- Непарная часть. С впадающими сосудами из грудной области.
 Полунепарная. Начинается из полости живота и проходит по местоположению непарной вены, куда и вливается в районе 7 позвонка грудной клетки.
Полунепарная. Начинается из полости живота и проходит по местоположению непарной вены, куда и вливается в районе 7 позвонка грудной клетки.- Межреберные. Одновременно с артериями создают пучки сосудов. Они собирают вены со спиной ветви: с позвоночника и спинного мозга.
- Плечеголовная. Возникает путем соединения яремной и подключичной жил, куда впадает кровь из таких областей, как гортань, пищевод, трахея, голова и шея.
- Внутренняя яремная часть. Проходит вдоль шеи одним ходом с сонной артерией. Она собирает кровь из шеи, головы, жевательных мышц, челюсти, языка, глотки, щитовидной железы.
- Наружная яремная. Образуется благодаря соединению задней ушной и задней челюстных жил. По ней отходит кровь от шеи, затылка.
к оглавлению ↑
Синдром верхней полой вены
Синдром верхней полой вены – это патологическое состояние, в основе которого лежит тромбоз данного участка, нарушающий выход венозной крови от плеча, верхней половины тела, головы. Данное заболевание, от которого страдает верхняя полая вена, чаще всего встречается у мужского населения от 30 до 60 лет, часто оно приводит к летальному исходу.

Синдром верхней полой вены
Нередко с данным синдромом встречаются пульмонологи, хирурги, онкологи, флебологи и кардиохирурги, так как этот сосуд окружен такими структурами, как: аорта, грудная стенка, бронхи, трахея, лимфоузлы. Благодаря этому синдрому в этом участке кровообращения сильно увеличивается давление, которое вызывает такие симптомы, как:
 одышка;
одышка;- отечность;
- удушье;
- охриплость;
- боль в грудной клетке;
- головная боль;
- шум в голове;
- потеря сознания.
Данный синдром вызывает довольно серьезные последствия, а именно:
- отечность головного мозга;
- повышенное внутричерепное давление;
- инсульт;
- тромбообразование в сосудах головного мозга.
Что представляет нижняя полая вена?
Этот участок кровообращения образуется от соединения подвздошных жил с левой и правой стороны в районе 4-5 позвонка поясницы. Он имеет длину около 20 см, диаметр 3,5 см и является довольно крупным сосудом.
 Нижняя полая вена направлена направо вверх по печеночной борозде, одновременно принимая кровь из жил печени. После чего проходит черезгрудную полость сквозь окно диафрагмы и поступает в правое предсердие, где она утолщается.
Нижняя полая вена направлена направо вверх по печеночной борозде, одновременно принимая кровь из жил печени. После чего проходит черезгрудную полость сквозь окно диафрагмы и поступает в правое предсердие, где она утолщается.
Недавно я прочитала статью, в которой рассказывается о натуральном креме «Пчелиный Спас Каштан» для лечения варикоза и чистки сосудов от тромбов. При помощи данного крема можно НАВСЕГДА вылечить ВАРИКОЗ, устранить боль, улучшить кровообращение, повысить тонус вен, быстро восстановить стенки сосудов, очистить и восстановить варикозные вены в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала одну упаковку. Изменения я заметила уже через неделю: ушла боль, ноги перестали “гудеть” и отекать, а через 2 недели стали уменьшаться венозные шишки. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
По этому сосуду происходит отток крови от живота, таза, ног. В него впадают артерии, отходящие от полости живота: от поясничных сосудов, диафрагмальных жил. Нижняя полая вена лишена клапанов, во время дыхания ее диаметр меняется, то есть на вдохе сосуд сжимается, на выдохе, наоборот, расширяется.
Данная система считается самой мощной, поскольку на нее приходится около 70% всей венозной крови организма.
Этот сосуд выполняет функцию сбора крови из органов малого таза, живота, бедер, органов брюшной полости, нижних конечностей.
Система нижней полой вены
Система нижней полой вены состоит из следующих составляющих:
- Нижняя полая вена.
- Поясничные сосуды. Формируются в брюшной полости, где они собирают кровь.
 Нижние диафрагмальные жилы. Впадают в данный участок кровеносной системы.
Нижние диафрагмальные жилы. Впадают в данный участок кровеносной системы.- Яичковая жила. Начинаются у ворот яичников, проходящая по семенному канатику (у мужчин), затем поступающая в нижнюю полую жилу.
- Почечный сосуд. Начинается от ворот почки. Затем впадает в нижнюю полую вену в районе 1-2 позвонка области поясницы. Причем почечная жила, исходящая с левого органа, несколько длиннее правой.
- Надпочечниковый сосуд. Берет начало в надпочечниках, причем левый сосуд входит в левую почечную жилу. Правый проходит через нижний полый сосуд.
- Печеночные жилы. Проходят через борозду печени, от них начинается нижняя полая вена.
к оглавлению ↑
Нарушения нижней полой вены
К сожалению, данная система часто страдает от патологических явлений. Среди них нередко возникают следующие явления, которые образуют синдром нижней полой вены:
 Нижняя полая вена подвергается сдавливанию, которое часто возникает во время беременности. Данная проблема актуальна при большом плоде и многоплодной беременности. Также сдавливание провоцируют опухолевые процессы в печени, почках, поджелудочной железы.
Нижняя полая вена подвергается сдавливанию, которое часто возникает во время беременности. Данная проблема актуальна при большом плоде и многоплодной беременности. Также сдавливание провоцируют опухолевые процессы в печени, почках, поджелудочной железы.

Для лечения ВАРИКОЗА и чистки сосудов от ТРОМБОВ, Елена Малышева рекомендует новый метод на основании крема Cream of Varicose Veins. В его состав входит 8 полезных лекарственных растений, которые обладают крайне высокой эффективностью в лечении ВАРИКОЗА. При этом используются только натуральные компоненты, никакой химии и гормонов!
Самой распространенной причиной является беременность, поскольку плод на поздних сроках давит на сосуд, что приводит к повышенному давлению на ноги и малому количеству крови, возвращаемой к сердцу. Данная патология вызывает кислородное голодание плода и организма матери.Женщина ощущает головокружение, недостаток воздуха.
 Следующей проблемой является тромбоз данного сосуда. По медицинской статистике 11% от всех тромбозов приходится именно на нее. Тромбоз классифицируется на первичный и вторичный. Первичный формируется от образованных опухолей как злокачественного, так доброкачественного характера, травм или врожденной патологии.
Следующей проблемой является тромбоз данного сосуда. По медицинской статистике 11% от всех тромбозов приходится именно на нее. Тромбоз классифицируется на первичный и вторичный. Первичный формируется от образованных опухолей как злокачественного, так доброкачественного характера, травм или врожденной патологии.
Первичное заболевание характеризуется непрочным присоединением тромба к стенкам. Вторичный тромбоз отличается более крепким присоединением тромба к стенкам и формированием тромбофлебита. Особенно сложным считается тромбоз участка печени, характеризующийся серьезными нарушениями, нередко приводящими к смертельному исходу.
Многие наши читательницы для лечения ВАРИКОЗА активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
При этом нарушении изменяется цвет кожного покрова, появляются боли, наблюдается увеличение слезинки и печени. Тромбоз поясничного отдела приводит к отечности данной области. Данный сосуд может перенести отделившийся тромб в верхнюю часть организма, что приведет к серьезным последствиям.
Верхние и нижние полые сосуды являются важнейшей частью кровообращения, и любая их патология приводит к сбоям в функционировании организма, из-за чего может развиться стойкая инвалидность или смертельный исход.
Нижняя полая вена: строение, функции и патологии сосуда
Венозная система человека состоит из сложной системы трубок разного диаметра. Одна из самых крупных называется нижней полой веной и располагается внутри брюшной полости в промежутке от поясницы до грудной части. Ее внутренний диаметр может достигать 3,5 см, а протяженность составляет около 22 см.
По своему анатомическому строению полая вена мало отличается от других сосудов такого типа, однако у нее есть ряд особенностей, обусловленных возложенными на нее функциями.
Строение и функции нижней полой вены
В организме человека существует две полые вены — верхняя и нижняя. Нижняя полая вена (сокращенно НПВ) располагается в забрюшинном пространстве и прилегает ближе к позвоночнику, то есть позади органов брюшной полости. Место, где находится ее начало, располагается на уровне поясничного отдела (IV-V позвонок), а верхний конец длиной около 2 см располагается в грудной полости на уровне диафрагмы. Находящаяся в этой области часть сосуда плотно соединяется с диафрагмой коллагеновыми и мышечными волокнами.

Стандартная для такого типа кровеносных трубок анатомия характерна и для НПВ. Ее стенка состоит из трех слоев:
- внутренней, состоящей из эндотелиальных клеток;
- средней, состоящей из небольшого количества спирально расположенных мышечных клеток и коллагена;
- наружной, состоящей из коллагеновых и соединительнотканных клеток.
В отличие от большинства сосудов венозной системы, которые имеют меньший диаметр, одна из самых широких трубок не оснащена клапанами. Проталкивающая кровь функция выполняется за счет изменения диаметра во время дыхания: на вдохе ее просвет расширяется, а на выдохе становится уже.
Эта часть кровеносного бассейна собирает кровь от нижней части тела: в нее впадают подвздошные сосуды, транспортирующие кровь от конечностей, а также от поясничной части тела и некоторых органов брюшной полости. Также полая вена при беременности отвечает за отведение крови от матки и плаценты. Примечательно, что у беременных эта трубка может незначительно изменять локализацию и диаметр под давлением увеличивающейся в размерах матки.
Система
Строение системы нижней полой вены считается наиболее сложным, так как через нее проходит до 70% объема крови, имеющейся в организме. Она отвечает за сбор крови практически со всего тела, включая конечности, тазовые органы, тазовые стенки и брюшную полость. Эта полая вена соединяется с висцеральными и париентальными венозными системами. Первые отвечают за отведение крови от находящихся внутри брюшной полости тканей и органов, а вторые — за кровообращение пристеночных областей.
К нижнему устью нижней полой вены присоединяются сосуды, идущие от нижних конечностей:
- подвздошные и подвздошно-поясничные;
- латеральные крестцовые;
- ягодичные (нижние и верхние);
- гонадные ответвления, отвечающие за отведение крови от половых желез (яичников).
Чуть выше на уровне поясницы в нее впадает:
- три пары париентальных поясничных сосудов, отводящих кровь от передней брюшной стенки, спины, позвоночника;
- висцеральные парные почечные и надпочечниковые, непарные печеночные и диафрагмальные трубки.
В верхней части полая вена соединяется с левым предсердием.
Основная сложность системы НПВ состоит в наличии многочисленных коллатеральных протоков, соединяющих отдельные сплетения среднего диаметра между собой. Благодаря такому строению она способна компенсировать непроходимость сосудов, перенаправляя венозную кровь в обход поврежденного участка.
Патологии
Для НПВ характерны те же заболеваний, как для других отделов венозной системы. В просвете трубки могут образоваться тромбы. На долю таких патологий приходится около 11% всех заболеваний. Условно их делят на две группы:
- Первичные тромбозы, возникающие на фоне врожденных аномалий этого участка кровеносной системы или травмы сосуда.
- Вторичные тромбозы, возникшие на фоне длительного сдавливания трубки, прорастания в нее опухоли. Сюда же специалисты относят распространение тромбоза с нижних конечностей.
Симптоматика при первичном и вторичном тромбозе НПВ схожа, но неоднородна. Набор клинических проявлений зависит от участка, где локализован тромб. При расположении в расположенных снизу отделах НПВ патология провоцирует цианоз и отечность ног, ягодиц и поясницы, иногда живота вплоть до грудной клетки. Если тромб располагается вблизи почечных ответвлений, может наблюдаться симптоматика, схожая с гипертонией. При закупорке сгустком крови трубки на уровне печени пациент довольно быстро впадает в крайне тяжелое состояние, угрожающее летальным исходом.
В отдельную категорию патологий этого сосуда вынесен синдром НПВ, который диагностируется только у женщин во время беременности. Он наблюдается у пациенток, вынашивающих крупный плод или многоплодную беременность. Чрезмерное увеличение матки приводит к сдавливанию просвета трубки и венозному застою в тазовой части и ногах. Патология сопровождается отечностью, гипотонией, нарушением маточно-плацентарного кровоснабжения.
Вена нижняя полая и ее притоки
Нижняя полая вена является самой крупной веной в человеческом организме. Она имеет самый большой диаметр и совершенно лишена клапанов. Ее начало приходится на уровень расположения межпозвоночного диска между четвертым и пятым поясничными позвонками. Именно тут происходит соединение правой и левой подвздошных вен. В этом же месте находится и бифуркация аорты. Затем нижняя полая вена тесно соприкасается с аортой, располагаясь справа от нее. Миновав полость живота, нижняя полая вена проходит через отверстие в сухожильном центре диафрагмы и впадает в правое предсердие вместе с верхней полой веной. Среди притоков нижней полой вены различают две больших группы: висцеральные и париетальные.
Париетальные притоки нижней полой вены
Поясничные вены – это аналоги поясничных артерий. Они имеют точно такой же ход и собирают кровь от всей поясничной области. В ряде случаев две верхних поясничных вены могут впадать не в нижнюю полую, а в непарную вену, являющуюся притоком верхней полой вены. В поясничные вены также осуществляется отток крови от нижних отделов спинного мозга.
Нижние диафрагмальные вены осуществляют отток крови от нижней поверхности диафрагмы. Они также проходят вместе с одноименными артериями.
Висцеральные притоки нижней полой вены
Висцеральные притоки нижней полой вены собирают кровь от многих внутренних органов.
Печеночные вены отводят кровь от печени. В них могут располагаться клапаны, но они не одинаково хорошо выражены у разных людей. Все печеночные вены впадают в тот участок нижней полой вены, который проходит в борозде на нижней поверхности печени, до того, как достигает диафрагмы.
Надпочечниковые вены соответствуют средним надпочечниковым артериям. Они начинаются в ткани надпочечников. Они представляют собой сосуды, имеющие очень небольшую протяженность и лишенные клапанов. Впадение их с обеих сторон осуществляется не одинаково: слева надпочечниковая вена является притоком почечной вены, а справа – непосредственно самой нижней полой вены.
Почечная вена является парным сосудом. Она начинается в воротах почки (см. раздел «почки и мочеточники») и затем пролегает в горизонтальном направлении. Ее впадение в нижнюю полую вену происходит на уровне расположения межпозвоночного диска между первым и вторым поясничными позвонками. Правая и левая почечная вены образуют анастомозы с поясничными венами.
Яичковые (яичниковые) вены, соответственно, берут свое начало от яичек у мужчин и яичников у женщин. Из органа выходит большое количество вен, которые образуют большое количество анастомозов. Вместе это сплетение называется лозовидным, или гроздьевидным. В дальнейшем все мелкие вены соединяются и образуют один большой ствол, который направляется к нижней полой вене. При этом правая яичковая и яичниковая вены при впадении в нижнюю полую образуют с последней острый угол, в то время как левые – тупой. Это создает предпосылки для того, чтобы слева чаще возникали различные нарушения оттока крови. Чаще всего это случается с Яичковой веной у мужчин, так как она длиннее, чем яичниковая. В результате нарушения оттока вены лозовидного сплетения способны значительно расширяться. Это состояние известно как варикоцеле.
Общая подвздошная вена
Две общих подвздошных вены, правая и левая, являются корнями нижней полой вены. В свою очередь, каждая общая подвздошная вена образуется при слиянии наружной и внутренней подвздошных вен. Это происходит в месте расположения сочленения между крестцом и подвздошными костями, там же, где общая подвздошная артерия делится на внутреннюю и наружную подвздошные вены.
Внутренняя подвздошная вена проходит рядом с одноименной артерией, позади нее. Этот крупный сосуд образуется в результате соединения вен, которые осуществляют отток крови от стенок таза.
Наружная подвздошная вена является прямым продолжением бедренной вены. В самом начале этой вены в ее просвете находится чаще всего один, а в некоторых случаях – два клапана. Повторяя расположение наружной подвздошной артерии, эта вена находится несколько кнутри по отношению к ней. На протяжении наружной подвздошной вены, к ней присоединяются притоки, осуществляющие отведение крови от надчревной области и стенок малого таза.
Система вен нижней конечности
Все вены нижней конечности можно подразделить на поверхностные и глубокие.
Поверхностные вены ноги начинаются от тыльных и подошвенных венозных сплетений пальцев стопы. Эти сплетения впадают, соответственно, в тыльную и подошвенную венозную дугу стопы. Из данной системы берут начало такие крупные подкожные вены голени, как малая и большая подкожные вены ноги, а также задние большеберцовые вены.
Большая подкожная вена ноги принимает в себя кровь от подошвенной поверхности стопы и далее поднимается вверх по внутренней поверхности конечности, на уровне верхней трети бедра впадает в бедренную вену, которая является частью глубокой венозной сети. По своему ходу большая подкожная вена ноги принимает в себя большое количество притоков. Собирающих кровь от внутренней и передней поверхности нижней конечности, а также от наружных половых органов. Также на протяжении этой вены имеется весьма большое количество клапанов.
Малая подкожная вена ноги собирает кровь от тыльной, наружной поверхности стопы, а также от ее пятки. Затем малая подкожная вена поднимается по задненаружной поверхности голени, проникает в подколенную область, где впадает подколенную вену из глубокой венозной сети. Так же, как и большая, малая подкожная вена имеет на своем протяжении большое количество клапанов. Она принимает множественные притоки, несущие кровь от задненаружной поверхности голени. Характерной особенностью малой подкожной вены является то, что она образует очень большое количество анастомозов как с глубокими венами ноги, так и с большой подкожной веной.
Глубокие вены нижней конечности имеют ход, который полностью соответствует ходу одноименных артерий, при этом рядом с каждой артерией находится две вены. Единственным исключением из этого правила является глубокая вена бедра. Эти вены ветвятся так же, как и артерии и имеют очень большое количество клапанов.
Клапаны в венах нижней конечности очень важны, так как они препятствуют обратному току крови, направляя ее вверх, к сердцу, и помогая ей преодолеть силу тяготения. Это очень актуально, так как вены ног наиболее удалены от сердца, поэтому и риск развития в них застойных явлений весьма велик. Если клапаны перестают справляться со своими функциями, то наблюдается значительное расширение вен нижних конечностей – развивается варикозная болезнь.






