Гипоплазия сосудов головного мозга
Гипоплазия сосудов головного мозга – это сосудистое заболевание, характеризующееся недостаточным развитием структур кровеносной системы ГМ. При нем структуры, питающие орган, имеют неправильную форму, аномально извиты, дефектны и не могут правильно функционировать. Такая патология ведет к недостаточному кровоснабжению головного мозга и соответствующим последствиям.

Виды гипоплазии
В широком смысле гипоплазия – это аномалия формирования любого органа, при которой он полностью или частично уменьшен. Одной из самых тяжелых форм аномалии такого рода считается гипоплазия мозолистого тела головного мозга у ребенка. При ней отсутствует мозолистое тело – структура ЦНС, соединяющая полушария. В 70-75% клинических случаях ребенок становится инвалидом.
Головной мозг чаще всего поражают сосудистые заболевания той или иной сложности. При этом всякая патология моментально сказывается на состоянии человека, так как этот орган чувствителен к недостатку микроэлементов.
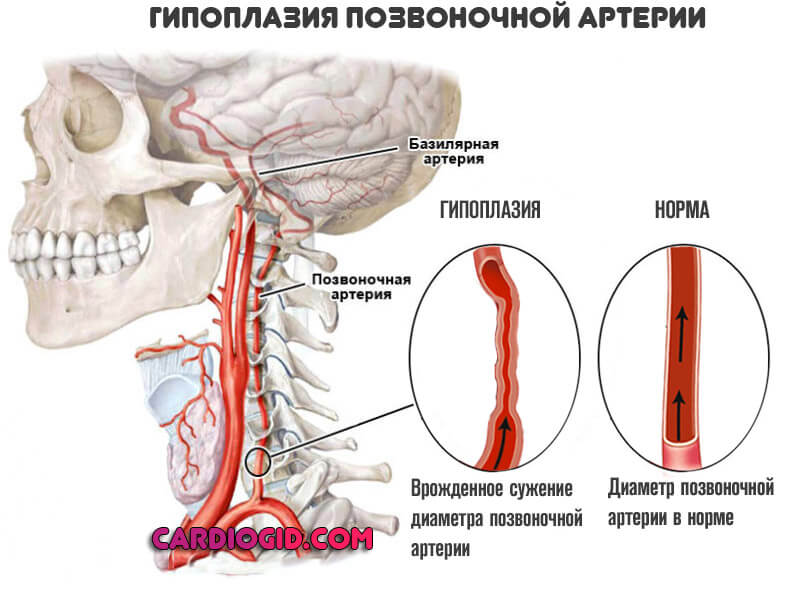
Гипоплазия артерий головного мозга может быть приобретенной или врожденной. Первая развивается на фоне воздействия неблагоприятных факторов, а второй вид патологии – является следствием неправильного развития тканей артерий и вен в период внутриутробного развития ребенка. В медицинской практике чаще всего диагностируется врожденная гипоплазия.
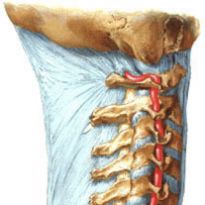
Кровоснабжение головного отдела ЦНС происходит через две внутренние сонные артерии и две позвоночные – левую и правую. У здорового человека они развиты равномерно на всем протяжении. Если во время формирования кровеносной системы головного мозга плода произошел сбой, то это приводит к недоразвитию некоторых кровеносных сосудов. Специалисты выделяют правостороннюю, левостороннюю и двустороннюю гипоплазию.
При закупорке основных сосудов кровоснабжение головного мозга осуществляется через структуры виллизиева круга, который формируют основные магистральные артерии возле основания черепа.
Нормально развитый виллизиев круг встречается лишь у 25-40% населения, в остальных случаях его составляющие имеют аномальное строение. Часто это – гипоплазия передних или задних соединительных артерий, отсутствие и деформация первых сегментов передней и задней мозговой артерии.
Патология также может поразить венозные синусы – коллекторы, в которые с поверхности головного мозга собирается отработанная кровь. От них она поступает в две яремные вены – парные кровеносные сосуды, находящиестя на шее. При гипоплазии венозных синусов отмечается снижение венозного оттока.
Поражение правой артерии
Позвоночные кровеносные сосуды сначала сливаются в одну базилярную артерию, которая затем разделяется на правую и левую заднюю мозговую артерию. От них отходят правая и левая задние соединительные артерии соответственно. Через эти кровеносные сосуды кровь поступает к заднему отделу мозга, мозжечку и таламической области.

Поэтому при гипоплазии правой позвоночной артерии первую очередь страдает двигательная активность человека, зрение и психоэмоциональное состояние человека. Некоторые признаки патологии можно спутать с проявлениями депрессии: снижение самооценки, появление чувства вины, пессимизм, расстройства сна, метеозависимость, апатия и вялость.
Иногда симптомы гипоплазии схожи с проявлениями развития опухоли:
- Частые головокружения;
- Расстройство координации движения;
- Головная боль.
Основная опасность патологии сводится к тому, что гипоплазия ведет к недостаточному кровообращению в вертебро-базилярном бассейне и появления в нем сгустков крови — тромбов. Также могут появиться дегенеративные изменения в веществе головного мозга и развиться фоновые заболевания, например атеросклероз, при котором налипшие на стенках холестериновые бляшки дополнительно уменьшат просвет сосуда и будут мешать нормальному кровообращению.
Поражение левой артерии
Гипоплазия может быть как правой, так и левой позвоночной артерии. При этом левосторонняя патология выражается не сразу, так как этот кровеносный сосуд физиологически шире правого и его дисфункция может длительное время компенсироваться организмом самостоятельно. Часто симптомы появляются только при обострении хронических заболеваний, например при атеросклерозе, гипертонии, и т.д.

Со временем симптоматика будет усиливаться вместе с возрастными изменениями в тканях и органах тела человека. Основным признаком гипоплазии этого сосуда является цефалгия, распространяющаяся на шейный отдел позвоночника.
По мере сужения позвоночных артерий в организме образуются компенсационные анастомозы – соустья сосудов. Через них впоследствии кровь идет окольным путем, минуя гипопластичные участки кровеносной системы.
Клиническая картина гипоплазии левого поперечного синуса обуславливается степенью недоразвития левой позвоночной артерии. Легкая форма патологии практически не проявляется, тогда как при тяжелой степени изменений аномалия визуализируется на МРТ-снимках. О ее наличии сигнализируют также ночные головные боли, тошнота, рвота.
Тяжелая гипоплазия синусов головного мозга может быть причиной тромбоза, отека зрительного нерва и выпадения полей зрения.
Основные причины и последствия патологии
Гипоплазия структур кровеносной системы головного мозга обычно является врожденной патологией, дебют которой обычно приходится на первые годы жизни ребенка. В этом случае провоцирующем заболевание фактором является интоксикация вредными веществами в период беременности.
К этому могут привести:
- Курение;
- Употребление спиртных напитков;
- Отравление организма продуктами жизнедеятельности болезнетворных организмов (краснуха, грипп);
- Неконтролируемый прием лекарственных препаратов, интоксикация ими.
Неправильное формирование позвоночных артерий может быть следствием стресса и депрессии беременной.

Легкая гипоплазия головного мозга может не проявляться достаточно долгое время, однако в период обострения хронических заболеваний сердечно-сосудистой системы серьезно осложнит ситуацию.
Приобретенная патология чаще всего появляется из-за механического повреждения соответствующих структур кровеносной системы или защемления их между позвоночными дисками. Такие изменения возникают из-за нарушения целостности шейных позвонков или долгого ношения шейного фиксатора.
Тяжелая форма гипоплазии сосудов всегда сопряжена с серьезными последствиями. К ним относят:
- Риск развития аневризм и как следствие их разрыва – инсульт;
- Нестабильность артериального давления, гипертония;
- Ухудшение общего самочувствия, быстрая утомляемость, сонливость;
- Головокружения, обмороки, в тяжелой степени – рвота.
Недоразвитие сосудов головного мозга у плода чревато серьезными последствиями, вплоть до развития пороков структур ЦНС. Впоследствии они могут привести к дисфункции мозолистого тела, недоразвития мозжечка и т.д.
Симптомы гипоплазии
Из-за гипопластических изменений в сосудах головного мозга снижается объем проходящей по ним крови. Это приводит к недостатку питательных веществ и кислорода необходимого для нормального функционирования ЦНС, о чем сигнализируют следующие симптомы:
- Хроническая усталость;
- Головные боли, головокружения;
- Изменение АД.
Патология отражается на психоэмоциональном состоянии заболевшего: у него может появиться раздражительность, отмечается снижение умственных способностей, страдает память, нарушается концентрация внимания.
Локальные проявления гипоплазии артерии головного мозга зависят от степени патологии и объема нарушений, которые были вызваны недостаточным кровообращением.
Гипоплазия задних соединительных артерий приводит к дисфункции задних отделов органа. Это проявляется в тошноте, рвоте, головокружениях. Нередко при таком состоянии развиваются чувствительные расстройства: онемение конечностей, покалывания в них, чувство жара и т.д. Со стороны зрительной системы отмечается диплопия.
Поскольку задние соединительные артерии наряду с другими ответвлениями позвоночных кровеносных сосудов образуют валлизиев круг, их недостаточность приводит к его дисфункции. У здорового человека симптомы патологии практически не сказываются на самочувствии, однако при проведении обследования специалисты все же отмечают незначительную асимметрию кровоснабжения.
Гипоплазия этого участка кровеносной системы мозга может привести к негативным последствиям, так как он выполняет функцию «спасательного круга», когда прекращается кровоснабжение по магистральным артериям.
Двусторонняя гипоплазия бассейнов вертебральных (позвоночных) артерий приводит к вертебрально-базилярной недостаточности. Эта патология влечет недостаточное кровообращение сразу на нескольких участках мозга: затылочной части, мозжечке и стволе.
Впоследствии у заболевшего отмечается ишемическое поражение тканей ЦНС с последующими функциональными расстройствами функционирования соответствующих структур.
Недоразвитие одной из позвоночных артерий также сказывается на самочувствии пациента. Например, при тяжелой патологии левого кровеносного сосуда отмечаются:
- Сильные пульсирующие боли в затылочной части головы;
- Частые головокружения, обмороки;
- Гипертония;
- Ощущение сдавленности в области затылка;
- Нарушение координации движений;
- Сонливость;
- Чувствительные расстройства.
У заболевшего время от времени могут появляться слуховые и зрительные галлюцинации, появляется раздражительность, неустойчивость настроения. Отмечается серьезное нарушение регуляции процессов «сна-бодрствования».
Как ставят диагноз
Оптимальным способом выявления гипоплазии сосудистой системы головного мозга считается классическая ангиография и ее вариации, например селективное исследование. С помощью нее специалисты оценивают функционирование всех артерий и вен головы, их протяженность, выявляют наличие дополнительных путей кровотока.

Несмотря на преимущества, этот метод исследования имеет ряд противопоказаний:
- Аллергия на йод (является компонентом контрастного вещества);
- Хронические заболевания: почечная недостаточность, сердечная, легочная недостаточность, онкопатология;
- Воспалительные процессы в организме;
- Тромбофлебит;
- Психические заболевания;
- Беременность.
При такой патологии как гипоплазия правой или левой позвоночной артерии головного мозга специалист может назначить УЗИ-допплерографию (УЗДГ). Этот не инвазивный метод исследования позволяет в кратчайшие сроки получить информацию о толщине стенок пораженного сосуда, характер и фазность кровотока в нем, симметричность парных структур, скорость кровотока и резистивный индекс.
Методы лечения
Тактика терапии заболевшего определяется исходя из характеристик патологии и степени влияния ее на кровоснабжение головного мозга. Это может быть консервативное лечение или оперативное вмешательство.
В качестве дополнения при гипоплазии сосудов специалисты рекомендуют основное лечение сочетать с народными методами. Однако заниматься самолечением опасно, так как медикаментозные препараты могут быть не совместимы с лекарственными растениями.
Лечение медикаментами
Консервативное лечение заключается в приеме медикаментозных препаратов, действие которых направлено на улучшение показателей крови и метаболизма тканей. В некоторых случаях могут применяться гормональные средства.
Важно помнить, что даже при выполнении всех рекомендаций специалиста проблема не исчезнет, однако защитит головной мозг от более серьезных заболеваний.
Оперативное вмешательство
При остром состоянии, когда кровоток препаратами восстановить невозможно, пациенту назначают хирургическое вмешательство.
Обычно это операция по эндоваскулярной методике: в пораженный сосуд посредством эндоскопа вводят специальный расширитель, который впоследствии будет держать его стенки и не допустит их спазм.
Народные средства
При гипоплазии применение народной медицины не ограничивается, однако следует помнить, что такая помощь не может являться основным лечением, а только дополнит его.
Прием народных снадобий нужно обязательно согласовать с лечащим врачом.
Продукты, влияющие положительно на качественный состав крови:
- Оливковое, льняное масло;
- Мед;
- Сок лимона;
- Картофель;
- Семена укропа;
- Чеснок;
- Отвар мелисы.
К нетрадиционным методам терапии гипоплазии сосудистой системы головного мозга относят также иглоукалывание, массаж и гимнастические упражнения.
Гипоплазия задних соединительных артерий головного мозга
Гипоплазия – это фундаментальный термин в патологической анатомии, обозначающий недоразвитие тканей определенного органа или всего организма, которое определяется дефектами во время эмбрионального созревания. Всякий орган может поддаться гипоплазии: артерии, сердца, мозга, почек, яичек или коленного сустава.
Внутриутробное недоразвитие органа относится к нарушениям приспособления и адаптации организма. Данное заболевание – это необратимый процесс. Родственные понятия:
- Аплазия – крайняя степень недоразвития органа, который появляется у новорожденного в зачаточном виде.
- Дисплазия – неправильное формирование органа.
Заболевание не всегда проявляет себя с момента рождения ребенка. Недоразвитие органа, если он парный, может быть скомпенсировано другим органом. Например, каждая почка нагружена на 10%. При гипоплазии одного из органа другая почка будет загружаться на 30-50%. Нередко порок развития обнаруживается случайно на плановом исследовании.
Причины
К нему приводят следующие причины:
- Наследственные факторы. Например, один из родителей может носить рецессивный ген, который вследствие кровных браков проявляется у ребенка. Характерно для закрытых сообществ, где инцест разрешен. Яркий пример – гипоплазия мозжечка вследствие нарушения работы гена VLDLR, который проявляется в случаях родственного смешения крови.
- Тератогенные факторы: физическое, биологическое и химическое воздействие на организм матери и ребенка. Например, нейроинфекции, проживание в областях с высоким уровнем радиации, лекарственные средства, не прошедшие тест на тератогенность.
- Травмы во время беременности.
- Токсикоз матери.
- Курение, алкоголизм и наркомания родителей.
- Патологически уменьшенное количество околоплодной жидкости.
Симптомы
Специфичность признаков определяется локализацией гипоплазии.
Гипоплазия артерии головного мозга
Недоразвитие артерий мозга приводит к уменьшению его кровотока вследствие сужения просвета или отсутствия сосуда совсем. Из-за того, что единичный объем кровообращения снижается, уменьшается поступление кислорода и питательных веществ к мозгу, что приводит к таким симптомам:
- постоянная усталость;
- головные боли и головокружение;
- резкие изменения артериального давления;
- нарушение эмоционального состояния: раздражительность, возбудимость, непереносимость яркого света или звука;
- ухудшение когнитивных функций: снижение общего интеллекта, замедленное мышление, малый объем кратковременной памяти, нарушение концентрации;
- гипоплазия сосудов головного мозга может спровоцировать олигофрению – врожденную умственную отсталость ребенка, так как во время внутриутробного развития мозг плода не получал должного количества крови и кислорода.

Гипоплазия задних соединительных артерий
Недоразвитие сосуда приводит к:
- головокружению и тошноте;
- парестезиям: онемение, покалывание, чувство жара в конечностях;
- диплопии – двоение в глазах;
- ухудшению координации.

Гипоплазия правой вертебральной артерии
Нарушение развития артерии приводит к вертебрально-базилярной недостаточности. Клиническая картина:
- внезапное появление головокружения, которое длится от нескольких минут до часа; в тяжелых случаях больного начинает рвать, он потеет, у него нарушается частота сердечных сокращений и изменяется артериальное давление; иногда головокружение приводит к обморокам;
- головная боль, обыкновенно локализирующаяся в затылке; боль тупая и пульсирующая;
- кратковременные утраты зрения; перед глазами появляются мушки, иногда выпадают боковые поля зрения;
- диплопия;
- внезапное и резкое снижение слуха; появление шума в ушах;
- психастенический синдром: апатия, усталость, потеря интереса к миру, раздражительность и утомляемость;
- если болезнь прогрессирует – появляются нарушения речи и слуха, расстраивается функция глотания;
- возможное последствие – транзиторная ишемическая атака и ишемический инсульт.

Гипоплазия левого поперечного синуса
Клиническая картина недуга зависит от степени недоразвития. В при легких формах гипоплазии симптом нет. Если гипоплазия уже визуализируется на магнитно-резонансной томографии, – она может проявиться острым началом заболевания, ночными головными болями, тошнотой и рвотой. Глубокая гипоплазия может вызвать тромбоз синуса, отек зрительного нерва и внезапное выпадение полей зрения.
Гипоплазия правой задней соединительной артерии
Этот сосуд входит в Виллизиев круг – совокупность артерий, располагающаяся в основании головного мозга. Он обеспечивает компенсацию поставок крови в случае, когда основные магистральные сосуды не смогут этого сделать. Аномалия артерии не дает симптомов, однако приводит к асимметрии кровоснабжения. Виллизиевое соединение артерий выступает в роли спасательного круга, когда главный сосуд не снабжает кровью мозг. При гипоплазии этого спасательного круга нет.
Гипоплазия левой па головного мозга
Патология характеризуется вариабельностью состояния, но имеет общий корень симптомов:
- сильные головные боли в затылочной области, чаще всего пульсирующего характера;
- частое головокружение;
- повышение артериального давления; ощущение сдавливания в голове;
- нарушение координации и высших навыков;
- сонливость и заторможенность;
- парестезии;
- нарушение восприятия: зрительные и слуховые иллюзии (искажение восприятия реально существующих объектов и явлений). Например, на ковровых рисунках больной разглядывает фантастического монстра, который пытается его убить;
- расстройства эмоций: раздражительность, лабильность настроения;
- нарушение сна;
- боли в шее
Диагностика и лечение
Существует несколько методов исследования:
- Золотой стандарт в диагностике нарушений кровотока головного мозга – церебральная ангиография. С помощью метода можно оценить всю сосудистую организацию мозга. Однако церебральная ангиография имеет противопоказания.
- УЗИ-допплерография. Преимущественно оценивается кровоснабжение мозга в передней, средней и задней мозговой артерии.
- Селективная ангиография. Для этого проводится прокол бедренной артерии, вводится катетер, который проводится до сосудов головного мозга. После этого в кровь вводятся йодсодержащие средства, распределяющиеся по артериальным руслам. На нейровизуализации изображается проходимость йода по артериям.
- Ангиография на компьютерной томографии. Сначала вводится рентгенконтрастное средство. Отслеживается его распространение по артериям и синусам мозга. Спустя время мозг сканируется. В итоге врач получают серию изображений, на которых видны сосуды мозга на срезах.
Лечится гипоплазия двумя путями: консервативным подходом и операцией. В первом случае больному назначаются средства, улучшающие кровоток и расширяющие сосуды мозга. После лечения пропадает боль, головокружение и восстанавливаются высшие психические функции.
Оперативное вмешательство назначается при неэффективности консервативного лечения. Больному проводится эндоваскулярная операция, при которой в недоразвитую артерию вводится искусственный расширитель, позволяющий крови проходить беспрепятственно.
ВСЁ ПРО МЕДИЦИНУ
Гипоплазия головного мозга
 Микроцефалией или гипоплазией головного мозга называется уменьшение его размера, связанное с недоразвитием мозговых тканей. Очень часто данная патология встречается на фоне и каких-либо других дефектов развития конечностей, спинного мозга, сердца и ряда других внутренних органов.
Микроцефалией или гипоплазией головного мозга называется уменьшение его размера, связанное с недоразвитием мозговых тканей. Очень часто данная патология встречается на фоне и каких-либо других дефектов развития конечностей, спинного мозга, сердца и ряда других внутренних органов.
Причины гипоплазии головного мозга
Гипоплазия головного мозга всегда начинает развиваться на этапе внутриутробного формирования плода и поэтому по своей сути является врожденной патологией. К ее возникновению могут привести самые различные негативные факторы, воздействующие на организм будущей мамы:
- Злоупотребление спиртными напитками;
- Наркомания;
- Токсикомания;
- Табакокурение;
- Некоторые инфекционные заболевания (токсоплазмоз, краснуха, грипп);
- Ионизирующая радиация.
Наиболее опасно воздействие перечисленных выше факторов на самых ранних сроках беременности, когда идет активная закладка и формирование всех органов плода, в том числе и непосредственно головной мозг.
Симптомы гипоплазии мозга
Микроцефалия прежде всего проявляется значительным уменьшением как массы, так и объема головного мозга. Помимо этого в нем изменяется строение внутренних структур, а также наблюдаются и другие грубые нарушения анатомического строения. Извилины в лобной и височных долях недоразвиты и неглубоки. При этом мелкие извилины практически полностью отсутствуют и сохраняются лишь самые крупные.
При микроцефалии также уменьшаются в своих размерах зрительный бугор, ствол мозга, а также пирамиды продолговатого мозга.
Уменьшенный размер головного мозга приводит к тому, что диаметр черепа оказывается меньше, возрастной нормы. В дальнейшем, по мере роста малыша с гипоплазией головного мозга, кости его лицевой части черепа начинают расти значительно быстрее, чем мозгового отдела. Это приводит к видимой деформации черепа.
У всех больных наблюдается нарушение интеллекта, выраженное в большей или меньшей степени. Также у больных детей имеется и задержка физического развития. Они достаточно поздно начинают держать головку, поворачиваться на бок, сидеть, ползать, стоять и ходить.
Гипоплазия головного мозга: лечение
В настоящее время, к огромному сожалению, вылечить микроцефалию врачи не могут. Лечение головного мозга чисто симптоматическое, то есть оно направлено на уменьшение интенсивности различных неврологических симптомов.
Дети с микроцефалией обычно живут недолго. И практически нет никакой надежды, что у больного малыша удастся восстановить утраченные мозговые функции. Только небольшой процент детей с гипоплазией головного мозга сможет пройти обучение и то, во вспомогательной школе. Остальные же всю свою жизнь будут нуждаться в постоянной круглосуточной опеке и заботе.
Гипоплазия мозжечка
Недоразвитие головного мозга может быть не только общим, но и частичным, захватывающим лишь определенные мозговые структуры, например мозжечок.
Таким образом, гипоплазией мозжечка называют один из видов врожденных пороков развития, при котором недоразвитыми остаются некоторые его функциональные зоны или же его кора.
Гипоплазия мозжечка, как и все остальные виды этой патологии, возникают у ребенка еще на стадии его внутриутробного развития. В 50% случаев развитие этой патологии связана с генетическими нарушениями, а в остальных случаях она обусловлена воздействием на организм будущей мамы негативных факторов внешней среды.
Гипоплазия мозжечка: симптомы и лечение
Основными проявлениями недоразвития мозжечка являются следующие симптомы:
- Задержка психомоторного развития ребенка. У детей задерживается становление речевой функции, они поздно начинают сидеть, стоять и ходить.
- Нередко уже на первом году жизни у больных малышей появляется дрожание (тремор) конечностей и головки.
- Возникают проблемы с поддержанием тела в состоянии равновесия;
- Неуклюжая походка. Многие дети, страдающие гипоплазией мозжечка, не могут передвигаться самостоятельно и нуждаются в посторонней помощи.
Нарастание выраженности интенсивности перечисленных выше симптомов продолжается до достижения ребенком возраста десяти лет. После чего состояние несколько стабилизируется.
У некоторой части больных гипоплазия мозжечка сопровождается развитием умственной недостаточности и/или утратой функции зрения, слуха.
Врачи сегодня не могут вылечить малышей с гипоплазией мозжечка. Терапия в основном заключается в очень длительном проведении мер двигательной и социальной реабилитации. Сюда относят занятия с логопедом, лечебную физкультуру, массаж, баланс-терапию, трудотерапию. Это позволяет не только привить пациентам навыки по самообслуживанию, но и несколько улучшить их общее состояние.
Никогда не стоит отчаиваться! Даже в таких случаях, когда ребенку выставлен такой серьезный и страшный диагноз. Медицина не стоит на месте и то, что невозможно сегодня, вполне возможно будет доступно завтра! А уж про исцеляющую силу материнской любви и говорить не приходится!
Опасность выявления гиперплазии
Гиперплазия – что это? Таким вопросом задаются многие женщины, столкнувшиеся с этим диагнозом. Гиперплазией называют разрастание клеток внутренних органов. Данный процесс диагностируется в разных системах организма. При своевременном выявлении и лечении не представляет опасности. Если же заболевание запущено, то есть риск перерождения гиперплазированного участка в рак.
Общие сведения
Гиперплазия представляет собой патологическое разрастание тканей, вследствие которого пораженный орган увеличивается. Со временем его деятельность нарушается. Диагностируется патология в разных возрастах и у взрослых, и у детей.
Локализация болезни может быть различной. Существует гиперплазия молочной железы, простаты, лимфоузлов и прочих органов. У женщин также возможна гиперплазия плаценты при беременности, матки, яичников. Выделяется также фокальная нодулярная гиперплазия печени, диагностика которой часто составляет трудность, поскольку ее сложно отличить от злокачественной опухоли.
Доктора применяют несколько классификаций данного патологии. Отмечают следующие типы:
- Физиологический. К ней относится патология молочной железы, возникающая в период вынашивания или кормления ребенка.
- Патологический. Сюда входят разрастания любых органов и тканей.
Также имеет в медицине такая классификация болезни:
- Очаговая. Разрастание происходит в конкретно определенных участках органа.
- Диффузная. Болезнь охватывает полностью всю поверхность оболочки.
- Полипы. Формируются, когда разрастание происходит неравномерно. При таком виде патологии риск преобразования в онкологию увеличивается.

Часто медики выделяют такие разновидности заболевания как:
- Железистая. Гиперплазия железистого эпителия отличается разрастанием слоя железистых клеток.
- Железисто-кистозная. При таком типе железистая гиперплазия развивается вместе с небольшими кистами.
- Аденоматозная. Является самой опасной формой гиперплазии, потому что характеризуется наличием в тканях атипичных клеток, которые склонны к перерождению в рак.
Причины
Причины развития патологии внутренних органов могут быть разными. В зависимости от локализации разрастания факторы могут отличаться. К примеру, железистая гиперплазия матки или эндоцервикса шейки у женщины возникает по следующим причинам:
- Новообразования в яичниках.
- Отсутствие овуляции.
- Заболевания надпочечников.
- Болезни гипофиза.
- Длительный или неправильный прием гормональных контрацептивов.
- Воспалительный процесс в матке хронического типа.
Но главной причиной доктора считают гормональный дисбаланс, при котором нарушается эстрогенов и прогестерона. Также фактором развития болезни может быть сбой метаболизма веществ в организме, который наблюдается у женщин, страдающих от избыточного веса тела, высокого уровня холестерина, сахарного диабета.
Гиперплазия желудка возникает также вследствие нарушения гормонального фона. Только виновниками являются гормоны, относящиеся к пищеварительной системе. Виновником также может быть воздействие на слизистую желудка продуктов распада тканей, вредных веществ, развитие гастрита в хронической форме.

Виновниками того, что возникает гиперплазия молочной железы, являются:
- Гормональный дисбаланс.
- Наследственность.
- Частые стрессы.
- Патологии эндокринных органов.
- Длительная лактация.
- Контакт с вредными веществами.
- Повреждения груди.
- Прием некоторых лекарственных средств.
Гиперплазия лимфоузлов возникает по причине отклонения в работе какого-либо внутреннего органа. Поэтому их увеличение не должно оставаться без внимания. К примеру, разрастание узлов над ключицами является следствием раковой опухоли в желудке, почках, яичниках.
Причинами, почему возникает фокальная нодулярная гиперплазия печени, могут быть тромбоза кровеносных сосудов или эмболизация. В некоторых случаях виновника патологии установить не удается.
Гиперплазия железистого эпителия простаты возникает из-за гормонального дисбаланса, а также сбоя в обменном процессе тестостерона.
Симптомы
Клиническая картина патологии различается в зависимости от местонахождения разрастания тканей. К общим симптомам относят уплотнение ткани пораженного органа, болезненность, увеличение органа в размерах и нарушение его деятельности.
Гиперплазия молочной железы проявляет себя следующим образом:

- В груди возникает болевой синдром.
- Наблюдается уплотнение в железе.
- Из сосков идут выделения.
- Нарушается менструальный цикл.
- У женщины меняется настроение, возникает депрессивное состояние.
Гиперплазия эндоцервикса шейки или эндометрия матки проявляет себя следующими признаками:
- Маточные кровотечения.
- Малокровие. Возникает из-за обильных кровотечений, так как организм не успевает поддерживать достаточный уровень железа в крови. Поэтому пациентка чувствует слабость, кожа становится бледной, повышается утомляемость.
- Выделения с примесями крови, появляющиеся после полового контакта.
- Изменение менструального цикла.
- Болевые ощущения внизу живота.
При развитии гиперплазии лимфатических узлов наблюдается их быстрый рост, боль, при ощупывании чувствуется эластичность разрастания. При злокачественности патологии узлы становятся очень плотными, болевого синдрома не возникает.
Железистая гиперплазия желудка на ранней стадии никак себя не проявляет. Часто признаки начинают беспокоить при переходе заболевания в хроническую форму. Тогда появляются следующие симптомы:
- Выраженный болевой синдром в желудке, при котором происходят спазмы тканей. Боль может быть периодической или постоянной.
- Расстройство деятельности органа, проявляющееся в виде диареи, рвоты, тошноты.
- Слабость.
Диагностика
При возникновении симптомов гиперплазии следует обратиться к врачу. Чем раньше это будет сделано, тем быстрее удастся избавиться от патологии и избежать неблагоприятных последствий.

Сначала доктор проводит ощупывание и осмотр разрастания. Но в большинстве случаев заболевание развивается во внутренних органах, осмотреть которые без аппаратной диагностики невозможно. Поэтом врач назначает следующие методы исследования:
- Ультразвуковое исследование.
- Рентгенография.
- Лабораторные исследования крови и мочи.
- Биопсия.
- Анализ на гормоны.
- Компьютерная томография.
Выбор методики обследования зависит от того, в каком органе возникла железистая гиперплазия. В любом случае диагностика должна быть комплексной, чтобы поставить точный диагноз и не упустить возможный злокачественный процесс.
Лечение
Тактика лечения также зависит от местонахождения разрастания. Если выявлена железистая гиперплазия щитовидки, назначают гормональные препараты. Но это только в том случае, если нет перерождения в рак. При онкологических признаках проводится оперативное вмешательство.
Гиперплазия молочной железы лечится с помощью лекарственных препаратов. К хирургическому вмешательству также прибегают при наличии злокачественности патологии или большой площади разрастания. Если болезнь доброкачественная, то удаляют пораженную область железы. Если же присутствует онкология, то приходится удалять всю грудь, захватывая лимфоузлы и мышечную ткань. Это позволяет предупредить распространение патологии.

Гиперплазия эндоцервикса шейки или самой матки у женщин лечится с помощью выскабливания внутреннего слоя органа. Операция проводится под контролем гистероскопии, чтобы не упустить пораженные участки в труднодоступных местах матки. После оперативного вмешательства женщинам назначают курс гормонотерапии, чтобы восстановить функционирование эндоцервикса.
При гиперплазии желудка в первую очередь требуется скорректировать рацион питания пациенток. Следует отказаться от жирных блюд, вредного фаст-фуда, спиртных напитков. Принимать пищу необходимо по режиму. Составлением лечебного меню занимаются только диетологи.
Если желудка протекает на ранней стадии, то назначается прием медикаментов, чаще всего гормонального характера. При неэффективности консервативного типа лечения возможно проведение оперативного вмешательства.
Народные методы
Для борьбы с гиперплазией внутренних органов нередко применяются народные средства. Прибегать к нетрадиционной медицине без разрешения лечащего врача ни в коем случае нельзя.
Наиболее популярны в лечении патологии следующие методы:

- Отвар полыни. 1,5 столовой ложки травы заливают стаканом кипятка, настаивают в течение 3 часов, процеживают. Пьют напиток первые 3 дня по чайной ложке в утреннее и вечернее время, а следующие 7 дней – по столовой ложке.
- Отвар зверобоя. 2 больших ложки растения заваривают 2 стаканами кипятка, даю настояться 2 часа и процеживают. Принимают средство 2 раза в день по стакану.
- Ореховый компресс при заболевании лимфоузлов.
- 10 измельченных листьев грецкого ореха заливают кипятком, чтобы вода покрыла их. Оставляют настаиваться на так, чтобы она 30 минут, затем процеживают, обмакивают марлю и прикладывают к больному лимфатическому узлу. Держать компресс следует 20 минут, повторять 2 раза в сутки.
- Настой из медуницы. 30 г травы заваривают 1 л кипятка, дают остыть и пьют раз в день перед приемом пищи по стакану.
- Отвар шиповника. Большую ложку растения заливают 200 мл воды, добавляют еще ложку спорыша. Ставят на огонь на 25 минут, затем настаивают в течение часа и процеживают. Принимают сначала с четверти стакана, затем дозу постепенно увеличивают, но не более 150 мл в сутки.
Необходимо помнить о том, что народные средства не способны вылечить гиперплазию, поэтому отказываться от традиционных методов терапии ни в коем случае нельзя.
Диета
Пациентам с гиперплазией внутренних органов обязательно назначают диету. Благодаря ей удается уменьшить разрастание, избежать неблагоприятных осложнений патологии.
К разрешенным продуктам питания относятся:

- Свежие овощи, фрукты, ягоды.
- Пища с содержанием кислот омега-3, к примеру, рыба, орехи, масло льна.
- Блюда с высоким уровнем целлюлозы и клетчатки, например, яблоки, морковь, злаковые.
- Нежирные сорта мяса.
- Хлеб.
- Крупы.
- Кисломолочные обезжиренные продукты.
- Пища, обогащенная витаминами С и Е. Это могут быть цитрусовые, земляника, шиповник, петрушка, яйца.
Пациентам женского пола рекомендуется употреблять продукты, содержащие большое количество стеролов. Эти элементы предотвращают повышенное производство половых гормонов. Содержатся данные вещества в тыквенных и подсолнечных семечках, чесноке, зеленом горошке.
Для предупреждения злокачественного перерождения необходимо кушать бобовые культуры. Предотвращать раковый процесс эти продукты способны благодаря наличию особых веществ в их составе.
Обязательно требуется соблюдать питьевой режим, употребляя не менее 2 литров воды в день. Принимать пищу следует дробным путем, то есть 5-6 раз в день, но небольшими порциями.
Не разрешается употреблять при гиперплазии внутренних органов следующие продукты питания:
- Кофе, газированные и спиртные напитки.
- Маргарин.
- Острые, копченые, пересоленные, жареные блюда.
- Колбасы, сосиски.
- Консервированные продукты.
- Различные соусы и майонез.
- Жирное мясо.
- Фаст фуд.
- Приправы.
- Кондитерские изделия.
- Молочные продукты с высоким уровнем жирности.
- Пища с добавлением красителей, вкусовых усилителей.
Соблюдение диетического питания позволит избежать зашлакованности организма. Накопление вредных веществ и отходов способно спровоцировать развитие гиперплазии внутренних органов.
Гиперплазия головного мозга что это такое

Как лечить гиперплазию
Выбор тактики, по которой проводится лечение гиперплазии эндометрия, зависит от многих факторов – возраст женщины (репродуктивный или климактерический период), тяжесть заболевания, наличие кист или полипов, пожелание пациентки.
Ранее болезнь лечилась радикально при помощи удаления проблемного органа, то есть матки.
Обычно патология проявляется в виде обильных длительных месячных. Поэтому на первом этапе терапии главное – это остановить кровотечение. Для этого проводится выскабливание полости матки.
Процедура носит как лечебный, так и диагностический характер, поскольку полученные ткани отправляют на исследование в гистологическую лабораторию. Далее, получив результаты обследований, врач выбирает тактику и назначает нужное лечение.
Медикаменты
Чтобы остановить патологическое разрастание эндометриального шара матки, лечащие врачи используют три основные группы препаратов, относящихся к гормональным средствам:
- КОК. Комбинированные контрацептивы, содержащие женские половые гормоны в разных концентрациях и соотношениях. Назначаются девушкам, у которых в анамнезе отсутствует беременность. Лучше всего КОКи помогают при железистой и железисто-кистозной гиперплазии. Препарат стабилизирует гормональный фон пациентки, учит ее организм, как, в каком порядке и сколько нужно вырабатывать эстрогенов и прогестерона. Курс терапии длительный, в лучшем случае лечение занимает полгода, но бывает, что девушкам приходится принимать таблетки в течение нескольких лет. Наиболее известные представители – Ярина и Жанин.
- Синтетический прогестерон. Обычно гиперпластические изменения во внутреннем шаре матки происходят из-за недостаточной выработки прогестерона женским организмом. Поэтому назначение штучного гормона способствует стабилизации менструального цикла и выздоровлению. Прогестерон эффективен при любых видах гиперплазии, кроме того, отсутствуют особые указания по поводу возраста пациентки. Минусом препарата является то, что в некоторых случаях он способен спровоцировать появление межменструальных кровотечений. Курс лечения составляет от 3 до 6 месяцев, чаще всего используются такие представители, как Дюфастон или Норколут.
- Антагонисты рилизинг-гормона, влияющего на секрецию гонадотропина. Прием препаратов замедляет секрецию эстрогенов в женском организме, а поскольку именно они стимулируют рост слизистой оболочки матки, то эндометрий перестает гиперплазироваться. Его клетки прекращают деление, происходит обратное развитие – атрофия. Плюс медикаментов в удобстве применения – достаточно одной инъекции раз в месяц. Первые 10-14 дней организм старается компенсировать влияние антагониста, повышая выработку эстрогенов, поэтому женщины жалуются на ухудшение состояния. Через две недели происходит обратный эффект, и самочувствие пациентки улучшается – исчезает болезненность, стабилизируется менструальный цикл.
Хирургическое вмешательство заключается в полном удалении матки, иногда вместе с маточными трубами и яичниками. Этот метод является радикальным способом лечения гиперплазии эндометрия.
К нему прибегают для избавления от патологии у женщин в климактерическом периоде, а также в любом возрасте, если после фракционного выскабливания обнаружились атипичные клетки, поскольку такие структуры свидетельствуют о раковом преобразовании слизистого шара.
Если нет обильного кровотечения и пациентка не требует экстренной помощи, то вмешательство проводят в плановом порядке. Перед ним женщину тщательно обследуют на наличие сопутствующих патологий, вылечивают острые заболевания, а хронические доводят до стойкой ремиссии.
По результатам исследований определяют объем операции – удаление только матки или ее придатков в том числе. Если в яичниках и фаллопиевых трубах отсутствуют патологические изменения, то их оставляют на месте.
Выскабливание
Основной способ терапии и диагностики. Заключается в удалении функционального эндометрия из матки при помощи специального инструментария.
Процедура проводится под общим наркозом, она не требует разрезов и наложения швов. Инструменты вводятся в полость органа через влагалище и шейку матки, вход в которую расширяют особым приспособлением – расширителями Гегара.
Длительность мини-операции около 20 минут. Если вмешательство прошло успешно и без осложнений, то уже через несколько часов после его окончания женщина может идти домой.
Криодеструкция
Метод лечения очаговой гиперплазии. Под контролем камеры (гистероскопа) в матку вводится криодеструктор – прибор, через который подается жидкий азот, прицельно замораживающий патологические участки.
Под влиянием холода ткани отмирают, а со временем отторгаются и выводятся наружу. Криодеструкция так же, как и выскабливание, временный способ остановки болезни.
Народные методы
Лечение гиперплазии эндометрия народными методами не имеет никакого научного обоснования.
Некоторые средства способны улучшить общее самочувствие, поднять уровень гемоглобина после кровопотери или стабилизировать тонус миометрия (мышечного шара матки), но они не влияют на само заболевание.
То есть нетрадиционную медицину можно использовать только в качестве симптоматической терапии, которая является дополнением к основному лечению.
- Настойка из листьев крапивы – приводит уровень гемоглобина в норму после кровотечений, помогает предотвратить последующие кровопотери.
- Отвары и спиртовые настойки на основе кипрея, ярутки стабилизируют гормональный фон, угнетают выработку эстрогенов.
- Боровая матка – влияет на тонус миометрия, приводя его в физиологическое состояние.
Прибегать к народным рецептам можно только наряду с традиционным лечением. Использование лишь фитотерапии приводит к усугублению болезни и развитию осложнений.
Что такое атипическая гиперплазия эндометрия?
Атипичная гиперплазия эндометрия является предраковым состоянием, которое может развиваться в слизистой оболочке матки (называемой эндометрием).

Этот термин в России практически не используется. Но он приблизительно соответствует аденоматозной гипертрофии эндометрия с атипией. Так называется разрастание слизистой оболочки матки, когда в ткани преобладают внешне измененные железы, в которых находят атипичные клетки. Атипичные клетки — это клетки, которые изменили свои свойства и приобрели вид, нехарактерный для клеток ткани, из которой они развились. Это первый признак перерождения гиперплазии эндометрия в рак (аденокарциному) эндометрия.
Заболевание начинается с нарушения гормонального сопровождения менструального цикла. Вызывается это сбоями в работе системы кора головного мозга – гипоталамус (отдел головного мозга, отвечающий за работу эндокринной системы) — гипофиз (главная железа внутренней секреции, которая регулирует деятельность остальных желез) – яичники.
Происходит такая разбалансировка за счет сложных обменно-эндокринных нарушений в организме женщины, механизм которых в настоящее время до конца не выяснен. Имеет значение наличие у женщины ожирения, сахарного диабета, заболеваний щитовидной железы и так далее.
Все это вызывает увеличение секреции женских половых гормонов эстрогенов (они обеспечивают гормональную поддержку первой половины менструального цикла) и снижение или полное отсутствие женского полового гормона прогестерона, который необходим во второй половине менструального цикла.
Эстрогены способствуют разрастанию (пролиферации) эндометрия, а прогестерон подавляет пролиферацию и «запускает» фазу секреции, которая окончательно готовит слизистую оболочку матки к предстоящей беременности. Если беременность не наступает, гормональное сопровождение падает и слизистая оболочка отторгается. Но так бывает в норме.
При гипертрофии эндометрия фазы секреции нет, и слизистая оболочка продолжает разрастаться, а когда и эстрогенов становится мало, она отторгается, чаще всего постепенно, участками, что приводит к обильному длительному менструальному кровотечению. Некоторые участки слизистой оболочки отторгаются и в межменструальный период, что также вызывает кровотечения.
Кроме того, без второй половины менструального цикла не наступает овуляция, а значит, невозможна и беременность.
Со временем слизистая оболочка меняет свои свойства, в ней появляются измененные железы (аденоматоз), а затем в этих железах появляются неправильные (атипичные) клетки — признак предракового состояния.
Лечение атипической гиперплазии эндометрия может быть консервативным или оперативным. Показанием к плановой госпитализации в репродуктивном возрасте являются кровотечения и кровянистые выделения, в постменопаузе — кровотечения, продолжительные водянистые или гнойные выделения. Экстренная госпитализация проводится при обильных кровотечениях.
В случае метроррагии или меноррагии сначала проводят остановку кровотечения и восполнение кровопотери, для этого проводят выскабливание эндометрия, назначают введение окситоцина и холод на низ живота.
После остановки кровотечения пациентке от 3 до 6 месяцев проводят гормональную терапию, направленную на подавление пролиферации слизистой оболочки. В дальнейшем назначают гормональные препараты для восстановления двухфазного менструального цикла либо достижения стойкой менопаузы. Гормонотерапия сопровождается приемом витаминов, гипосенсибилизирующих препаратов и гепатопротекторов.
Классификация заболевания

По характеру поражения и типу клеток, которые преобладают в патологических тканях, выделяют несколько видов гиперплазии эндометрия:
- Атипический – опасная форма болезни, характеризующаяся наличием неправильных клеток. Они в любой момент могут поддаться раковому преобразованию. Атипическую гиперплазию обычно лечат удалением матки и придатков.
- Очаговый – патологическому разрастанию поддается не весь слизистый шар, а только отдельные его участки, поэтому возникают небольшие очаги поражения.
- Железисто-кистозный – железы эндометрия увеличиваются в размерах, по всей его поверхности образовываются кисты.
- Железистая – железистая ткань внутреннего шара матки разрастается, значительно увеличивая толщину всего эндометрия.
- Сложная – это второе название атипического вида патологии, или аденоматоза. Нарушается структура эндометриальных клеток, преобладает разрастание железистого эпителия.
- Простая гиперплазия эндометрия характеризуется равномерным увеличением всех клеток слизистой оболочки и отсутствием структурных изменений.
Причины и факторы риска
Развитие атипической гиперплазии эндометрия обусловлено повышением уровня эстрогенов, снижением уровня прогестерона и наличием либо отсутствием овуляции. Циклические изменения эндометрия обусловлены уровнем эстрогенов и прогестерона, которые участвуют в его регуляции. В первой фазе менструального цикла эстрогены отвечают за пролиферацию клеток. Во второй фазе прогестерон ингибирует пролиферацию и активирует секрецию.
Если фаза овуляции отсутствует, в следствии относительной или абсолютной гиперэстрогенемии фаза секреции не наступает или она недостаточно выражена. Однако клетки несмотря на отсутствие овуляции функциональный слой эндометрия продолжают разрастаться и развивается гиперплазия.
Развитию атипической гиперплазии эндометрия способствуют:
- раннее начало менструаций;
- гормональные изменения во время менопаузы;
- позднее начало климакса ;
- расстройства и состояния, которые сопровождаются ановуляцией и нарушением функции яичников;
- воспалительные заболевания и врожденные аномалии репродуктивной системы;
- множественные аборты;
- диагностические выскабливания;
- геенетическая предрасположенность;
- заместительная гормональная терапия только эстрогенами (ЗГТ);
- использование тамоксифена (нольвадекс, тамофен), применяемого для лечения рака молочной железы .
Атипическая гиперплазия эндометрия проявляется патологическим разрастанием функционального слоя слизистой оболочки матки, при этом в железистой ткани эпителия происходят более выраженные изменения по сравнению с элементами стромы. При гистологическом исследовании эндометрия наблюдается увеличение количества желез и отек стромы.
С учетом расположения железистых клеток в эндометрии различают две формы атипической гиперплазии эндометрия – простую и аденоматозную. Первая форма заболевания обусловлена увеличением количества и избыточным разрастанием клеток. При этом типе заболевания не происходит изменения структуры слизистой оболочки.
При аденоматозном типе недуга из железистых клеток происходит формирование особых структур, которые не характерны для здорового эндометрия матки. При диффузном типе заболевания такие структуры располагаться на всем протяжении эндометрия, при очаговой форме они образуют отдельные очаги. Помимо этого, участки аденоматозной гиперплазии иногда выявляются в области полипов матки.
Причины патологии
Наиболее частая причина возникновения гиперплазии эндометрия – это сбой в выработке гормонов, вследствие чего снижается уровень прогестерона и повышается концентрация эстрогенов в крови женщины.
Также болезнь может появиться из-за иммунной дисфункции, когда антитела атакуют клетки эндометрия, что приводит к ускоренному росту.
Повреждение базального слоя эндометрия, например, после неаккуратно проведенных абортов, приводит к заболеванию. Рецепторы, реагирующие на насыщенность организма прогестероном, повреждаются, и даже при нормальном уровне гормонов рост слизистого шара не останавливается.
Генетический фактор играет большую роль в гиперплазии эндометрия матки. Если у близких родственников было диагностировано заболевание, то риск его появления увеличивается.
Симптомы и признаки
Главным симптомом атипической гиперплазии эндометрия считаются маточные кровотечения. У пациенток такие кровотечения могут возникать на фоне задержки менструации длительностью от 1 до 3 месяцев. У некоторых больных наблюдаются регулярные циклы при длительности меноррагии более семи дней.
Примерно у 25% больных обнаруживаются ановуляторные маточные кровотечения, при этом примерно в 10% случаев выявляются метроррагии. Также возможно появление скудных кровянистых выделений в середине менструального цикла или в случае отсутствия менструаций.
Можно ли вылечить гиперплазию эндометрия
Лечение патологии длительное и требует четкого выполнения назначений врача, но избавиться от гиперплазии можно. После приведения в норму гормонального фона разрастание тканей прекращается.

В случае, когда консервативная терапия бессильна, прибегают к радикальным методам – удалению матки.
Без надлежащего лечения заболевание будет только усугубляться, поэтому нельзя игнорировать симптомы и назначения специалиста.
Если гиперплазия прошла сама, значит, изначально был поставлен неверный диагноз, поскольку такая серьезная болезнь требует специальной терапии.
Прогноз
Прогноз при атипической гиперплазии эндометрия зависит от возраста, склонности заболевания к рецидивированию, наличия сопутствующей генитальной и экстрагенитальной патологии. Возможно полное выздоровление с сохранением репродуктивной функции, выздоровление с утратой репродуктивной функции или перерождение в злокачественную опухоль эндометрия. В последнем случае потребуется гистерэктомия или пангистерэктомия (удаление матки совместно с аднексэктомией).
Прогностически неблагоприятными считаются сочетания атипической гиперплазии эндометрия с любыми обменными нарушениями и заболеваниями эндокринной системы, особенно — в возрасте старше 45 лет. Риск злокачественного перерождения при простой форме заболевания составляет 10%, при аденоматозной — 30%.
Гиперплазия
Оглавление

Под гиперплазией понимают изменение строения тканей, сопровождающееся увеличением в них количества составляющих их клеток. При этом в клеточных элементах растет количество внутренних структур. Такое разрастание тканей связано с тенденцией к ускоренному клеточному делению под действием физиологических (естественных) или патологических причин. Оно может привести к увеличению органа или его части в размере, что напоминает доброкачественную опухоль.
Гиперплазия может быть предраковым состоянием. При дальнейшем увеличении количества клеток в них появляются мутации, характерные для опухолевого роста, меняется форма. Поэтому необходимо своевременное распознавание этого процесса и лечение соответствующих заболеваний.
Классификация гиперплазии
Гиперплазии в первую очередь подвергаются клетки, которые и в норме достаточно быстро делятся. Чаще всего они выстилают слизистые оболочки (эндотелий), образуют железы (железистая гиперплазия) или входят в состав иммунной системы (лимфоидная гиперплазия).
В зависимости от распространенности патологического процесса различается очаговая гиперплазия, диффузная, а также подобные клетки могут образовывать ограниченные образования – узлы и полипы.
Примером физиологического процесса служит гиперплазия молочных желез во время беременности и грудного вскармливания. При этом разрастаются клетки, секретирующие молоко. Этот процесс обратимый, впоследствии железистая ткань постепенно сменяется жировой.
При заболевании в начальной стадии под действием патологических стимулов возникает доброкачественная гиперплазия. Она проявляется лишь увеличением количества клеток в ткани без изменения их свойств. В дальнейшем в таких клетках происходят структурные изменения, и процесс приобретает черты предракового. Так возникает, например, атипическая гиперплазия эндометрия.
Причины и признаки гиперплазии
Основные причины гиперплазии:
- избыточное механическое, физическое, химическое воздействие на эпителий или эндотелий, что приводит к ускоренному обновлению клеток этих тканей;
- хроническое воспаление;
- усиление гормонального влияния на рецепторы клеточной оболочки, например, повышение уровня эстрогенов;
- определенные режимы физических тренировок, приводящие не к увеличению размера мышечных волокон (их гипертрофии), а к возрастанию их количества, что увеличивает мощность сокращения мышц.
Гиперплазия считается естественной реакцией организма на воздействие какого-либо стимула, например, гормона. При устранении провоцирующего фактора постепенно исчезают и симптомы гиперплазии. Этим она отличается от неопластических процессов, лежащих в основе рака и доброкачественных опухолей, которые не реагируют на прекращение действия вредного фактора. Однако патологическая гиперплазия может постепенно трансформироваться в неоплазию.
Симптомы и диагностика гиперплазии
Диагноз этого состояния основан на морфологической характеристике тканей, то есть на обнаружении увеличенного количества клеток при исследовании под микроскопом. Для этого используются разные виды биопсии – мазок, соскоб с поверхности эндотелия, пункция, щипковая, браш-биопсия и так далее. При обнаружении патологических изменений ставится предварительный диагноз заболевания и проводится его дальнейшая диагностика – анализы крови на гормоны, УЗИ органов и другие необходимые исследования.

Наиболее часто встречаются такие клинические формы:
- гиперплазия предстательной железы – увеличение органа, вызывающее у мужчин затруднение мочеиспускания и сексуальные расстройства;
- гиперплазия эндометрия – разрастание его клеток в ответ на избыточное воздействие эстрогенов, например, при поликистозе яичников; в дальнейшем может формироваться атипичная гиперплазия, являющаяся предраковым состоянием;
- гиперплазия желудка, а именно его желез, эндотелия, лимфоидной ткани, нередко сопутствующая гастриту и язвенной болезни;
- гиперплазия щитовидной железы, возникающая вследствие компенсаторного увеличения количества клеток органа при недостаточном поступлении йода; это помогает поддерживать нормальный уровень тиреоидных гормонов, но при значительном увеличении железы приводит к симптомам зоба;
- гиперплазия лимфоузлов – еще один пример приспособительного характера этого процесса; она возникает при разнообразных воспалительных, аутоиммунных или опухолевых заболеваниях и сопровождается увеличением количества иммунных клеток в лимфатическом узле;
- гиперплазия шейки матки возникает вследствие увеличения количества в ней желез, что происходит под действием инфекции, гормональных нарушений; на ее фоне могут развиться предраковые процессы.
Лечение гиперплазии
Эти морфологические изменения тканей могут привести:
- к увеличению органа и сдавлению окружающих структур;
- к развитию предракового процесса.
Лечение гиперплазии зависит от того, в каком органе она сформировалась и насколько она выражена. Например, при поражении эндометрия необходима консультация гинеколога, а сама терапия включает назначение лекарственных препаратов, выскабливание при кровотечении или другие хирургические методы.

При гиперплазии щитовидной железы может быть достаточно восстановить поступление йода в организм. Если образовавшийся узел слишком крупный и сдавливает трахею, мешает дыханию и глотанию, его удаляют хирургическим путем.
Гиперплазия простаты лечится с помощью лекарственных средств, а при их неэффективности назначается операция – резекция железы.
Определить, как лечить гиперплазию в каждом индивидуальном случае, может только врач. Народные методы в этом случае будут малоэффективны, а отсутствие своевременной помощи может стать причиной злокачественного перерождения гиперплазированных тканей.
Преимущества клиники для всей семьи «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» приглашает на обследование и лечение при гиперпластических процессах любой локализации:
- наши филиалы расположены в Москве и других городах;
- предлагаем консультации специалистов разного профиля – гинеколога, уролога, эндокринолога и других;
- проводим контроль эффективности лечения с помощью современных лабораторных и инструментальных исследований;
- предлагаем доступные цены на услуги клиники.
Для записи на прием приглашаем позвонить по телефону, указанному на сайте, или заполнить соответствующую заявку.
Отзывы

Доктор внимательно осмотрела моего мужа, назначила ЭКГ и поставили предварительный диагноз. Дала рекомендации по нашей ситуации и назначила дополнительное обследование. Пока замечаний нет. Финансовые договоренности соблюдены.

Роах Ефим Борисович
Я просто в восторге от доктора и клиники. Давно не получал удовольствия в клиниках. Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.

Лузина Софья Хамитовна
Мне очень понравилась доктор Власова. Приятная и милая женщина, хороший специалист. На все свои вопросы я получила ответ, врач дала мне много хороших советов. Визитом осталась довольна более чем.

Посетили с ребенком Клинику «Мама Папа Я». Нужна была консультация детского кардиолога. Клиника понравилась. Хороший сервис, врачи. В очереди не стояли, по стоимости все совпало.

Очень понравилась клиника. Обходительный персонал. Была на приеме у гинеколога Михайловой Е.А. осталась довольна, побольше таких врачей. Спасибо.

Удалял жировик у Алины Сергеевны, операцию сделала великолепно! Огромное ей спасибо за чуткое внимание и подход к каждой мелочи.

Сегодня обслуживалась в клинике, осталась довольна персоналом, а также врачом гинекологом. Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания.

Клиника “Мама Папа Я” в Люберцах очень хорошая. Коллектив дружелюбный, отзывчивый. Советую данную клинику всем своим знакомым. Спасибо всем врачам и администраторам. Клинике желаю процветания и много адекватных клиентов.

Сегодня удаляла родинку на лице у дерматолога Кодаревой И.А. Доктор очень аккуратная! Корректная! Спасибо большое! Администратор Борщевская Юлия доброжелательна, четко выполняет свои обязанности.

Хочу выразить благодарность работникам клиники Мама, Папа, я. В клинике очень дружелюбная атмосфера, очень приветливый и веселый коллектив и высококвалифицированные специалисты. Спасибо вам большое! Желаю процветания вашей клинике.

Первое посещение понравилось. Меня внимательно осмотрели, назначили дополнительные обследования, дали хорошие рекомендации. Буду продолжать лечение и дальше, условия в клинике мне понравились.

Хорошая клиника, хороший врач! Раиса Васильевна может понятно и доступно объяснить, в чем суть проблемы. Если что-то не так, она обо всем говорить прямо, не завуалированно, как это порой делают другие врачи. Не жалею, что попала именно к ней.