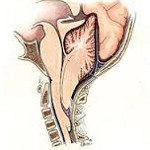
Инсульт спинного мозга

Спинной мозг играет не менее значимую роль, чем головной. Многочисленные нервные пучки и стволы несут необходимую информацию для анализа и принятия правильного решения по «руководству» органами, системами. А в обратном направлении поступают сигналы к органам, мышцам, внутренним железам, обеспечивающие потребность человеческого организма в различных ситуациях.
Спинальный инсульт встречается менее часто, чем головной, реже сопровождается смертельным исходом. С одинаковой частотой поражаются люди обоего пола. Его доля в общем количестве нарушений мозгового кровообращения не более одного процента. Однако промедление с лечением вызывает стойкую инвалидизацию пациента, потерю способности двигаться, расстройства внутренних органов.
Что нужно знать о кровоснабжении спинного мозга
Клинические проявления спинального инсульта зависят от нарушения кровообращения в конкретном питающем сосуде. Анатомическое расположение внутри общего канала позвоночника обеспечивает в нормальных условиях достаточную защиту от внешнего воздействия. Внутри костного каркаса предусмотрены специальные отверстия для сосудов. Приводящие артериальные ветки расходятся в соответствии с сегментарным строением позвоночного столба, они носят название радикуломедуллярных или корешково-спинальных. Наиболее крупные артерии отходят от двух сосудистых узлов:
- от подключичной и позвоночной артерий;
- непосредственно от аорты.
Большие сосуды разветвляются на корешково-спинальные ветви, которые в свою очередь идут вдоль спинного мозга, объединяются в переднюю и 2 задние спинальные артерии.
Наиболее широкая артерия подходит к поясничному отделу позвоночника и носит название артерии Адамкевича (в просвете до 2 мм). У 30% людей она одна питает всю нижнюю половину спинного мозга с восьмого грудного сегмента. Поэтому спинальный инсульт на этом уровне вызывает характерные симптомы.
В диагностике важно учитывать участие артерий в обеспечении определенной площади сечения спинного мозга. Между артериями имеются анастомозы, позволяющие в качестве коллатеральных сосудов помогать в случае снижения спинномозгового кровоснабжения какой-либо зоны.
Нарушение спинального кровотока происходит по трем вариантам:
- ишемическому,
- геморрагическому,
- смешанному.
Причины заболевания
Все причины инсульта спинного мозга можно разделить на:
- первичные , зависящие от состояния проходимости питающего сосуда — тромбозы и эмболии артерий, аномалии развития (повышенная извитость, перегибы), аневризматические расширения, сдавление варикозно расширенными венами, внутреннее воспаление (васкулиты) инфекционно-аллергической и другой природы (сифилис, ВИЧ);
- вторичные , обусловленные общим заболеванием, влияющим на систему кровоснабжения — распространенный атеросклероз, гипертония, заболевания позвоночника (остеохондроз, туберкулезный спондилит), врожденные аномалии позвонков, воспаление оболочек спинного мозга, опухоли мозговой и костной ткани, болезни крови с повышенной свертываемостью, эндокринные нарушения.
Любые причины приводят к прерыванию кровоснабжения спинного мозга и его отдельных структур за счет сдавливания отеком тканей, гематомой, опухолью. Последствия выражаются в симптомах кислородного голода, нарушении функционирования нейронов проводящих путей. Зная иннервацию органов, мышечных групп и кожных зон, неврологи устанавливают уровень повреждения спинного мозга.
Как протекает ишемический инсульт
Ишемический инсульт спинного мозга чаще всего встречается у лиц после 50-ти лет, поскольку он сопровождает патологические изменения в позвоночнике, атеросклероз артерий, пристеночный тромбоз нисходящего отдела аорты. Эти заболевания в свою очередь осложняются общей недостаточностью кровообращения.
Симптомы нарастающей ишемии проходят несколько стадий заболевания.
Отдаленные или ближайшие предвестники проявляются в период от 1,5–2 месяцев до недели. Выражаются в жалобах пациента на:
- кратковременную слабость в руках или ногах, проходящую самостоятельно;
- онемение, замерзание или жжение на участках кожи;
- ноющие боли в мышцах;
- возможно учащение мочеиспускания или задержка;
- болевые ощущения в области позвоночника.
Характерно начало заболевания после злоупотребления алкоголем, перегрева, тяжелой физической работы.
Дальнейшая симптоматика развивается в зависимости от поражения спинного мозга по длине и в поперечном сечении.
Стадия инфаркта — за несколько часов или минут боли прекращаются (прерывается чувствительные каналы). Возникают:
- выраженная слабость в конечностях с одновременной утратой чувствительности;
- нарушаются функции тазовых органов;
- признаки нарушения кровообращения в головном мозге (головные боли, головокружение до обморочного состояния, тошнота).
Стабилизация и обратное развитие — клиническое течение перестает прогрессировать, отмечается улучшение состояния.
Стадия остаточных явлений — клиника отличается разнообразием форм, зависит от пораженной артериальной ветви.
В неврологии принято выделять синдромы (комплексы симптомов), по которым можно судить о локализации ишемии.
При тромбозе передней спинальной и позвоночной артерий внезапно появляется:
- тетраплегия (двухстороннее обездвиживание рук и ног);
- нарушения чувствительности;
- парез сфинктеров (мочевого пузыря и ануса);
- затрудненное дыхание в связи с парезом дыхательных мышц и атрофией мышц плечевого пояса, а также блокадой путей из нижних отделов продолговатого мозга;
- при очаге, расположенном высоко в шейном сегменте проявляется нарушенная чувствительность на лице, редко опущение века с одной стороны, сужение зрачка.
Поражение задней спинальной артерии проявляется:
- расстройством поверхностной чувствительности;
- тремором рук;
- парезом (неполный паралич) мышц ног.
При ишемии на уровне позвоночной и корешковых артерий:
- сниженная чувствительность, парестезии (мурашки);
- нарушения работы мышц и суставов;
- снижение некоторых суставных рефлексов, но повышение сухожильных;
- судорожные подергивания мышц.
Поражение корешковых артерий выражается в:
- межреберных, опоясывающих болях;
- выпадении чувствительности к температуре и болям по сегментам позвоночного столба;
- повышении коленных и ахилловых рефлексов;
- снижении брюшных рефлексов;
- при нарушении поступления крови в крестцовом отделе параличи не развиваются, но пациенты теряют возможность контролировать мочеиспускание и страдают недержанием каловых масс.
Ишемия на уровне артерии Адамкевича:
- преходящая слабость в ногах с нарушением чувствительности;
- сбой функций мочевого пузыря и прямой кишки;
- типично быстрое формирование пролежней.
Описано множество синдромов, указывающих на уровень очага ишемии.
Особенности геморрагических проявлений
Кровоизлияние возможно в вещество спинного мозга (гематомиелия) или под оболочки (гематорахис). Клинические проявления зависят от размера гематомы.
- острой опоясывающей болью в туловище;
- параличом одной или всех конечностей;
- нарушением болевой и температурной чувствительности в конечностях;
- массивное кровоизлияние вызывает изменение функционирования тазовых органов.
Тематорахис — редкая патология, при которой кровь поступает в подоболочечное пространство. Чаще в связи с травмой или разрывом аневризмы. Вызывает:
- острые боли стреляющего характера;
- сопровождается проявлениями симптомов поражения головного мозга, которые длятся по несколько суток.
Важно, что при этом отсутствуют проявления поражения вещества мозга.
При эпидуральном расположении гематомы боль локализована в определенном отделе позвоночника, усиливается по мере скопления крови, склонна к повторениям.
Тактика лечения спинальной ишемии
Для снятия ишемии спинного мозга применяют целевые медикаментозные средства:
- Антикоагулянты для разжижения крови и препараты, предупреждающие склеивание тромбоцитов (Гепарин, Аспирин, Клопидогрель, Дипиридамол, Трентал).
- Для расширения коллатералей, устранения спазма сосудов используются Кавинтон, Никотиновая кислота, Пентоксифиллин, Ницерголин, Троксевазин.
- С целью защиты вещества мозга и артериальной стенки назначают: Церебролизин, Актовегин, Ноотропил, Аскорутин.
- Для устранения отека используются мочегонные средства.
- Улучшения мышечного тонуса удается достичь с помощью Нейромидина, Мидокалма, витаминов группы В.
- При связи с воспалительной причиной проводится лечение Нимесулидом, Диклофенаком, Ибупрофеном.
После острого периода добавляется лечебная гимнастика, массаж, физиотерапия. В зависимости от внешних причин ишемии может понадобиться иммобилизация позвоночника, применение блокад, использование техник вытяжения.
Если спинальный инсульт связан с конкретно установленным сдавливающим фактором (опухолями, смещением позвонков, грыжей межпозвоночного отверстия, аневризмой артерии), то после консультации нейрохирурга решается вопрос о проведении оперативного лечения.
Лечение геморрагического инсульта
При терапии кровоизлияния необходимо локализовать его, снять отечность окружающих тканей.
Используются кровоостанавливающие препараты: Гордокс, Дицинон, Аминокапроновая кислота, Контрикал.
Также, как при ишемии, назначают ангиопротекторы и средства для восстановления нейронов, витаминотерапия.
Особенности ухода
При спинальных инсультах большое значение уделяется предупреждению пролежней. Для этого пациенту необходим постоянный уход:
- контроль за чистотой белья;
- протирание тела камфорным спиртом;
- переворачивание при параличе;
- применение резинового подкладного круга;
- использование мочеприемника.
С целью профилактики пневмонии и урогенитальной инфекции назначаются антибактериальные средства, рекомендуется дыхательная гимнастика.
Какие могут быть последствия
Последствиями спинального инсульта могут быть нарушения двигательной активности (параличи), отсутствие чувствительности, расстройство тазовых органов. Для некоторых пациентов даже при минимальных изменениях это равнозначно потере профессии.
Как проводится реабилитация
Реабилитация пациента со спинальным инсультом обязательно включает расширение двигательной активности. Постепенные занятия сначала с использованием пассивных сгибаний и разгибаний конечностей, затем подключение аппаратов для дозированной нагрузки. Лучше всего после стационарного лечения поместить пациента в реабилитационный центр, где он освоит минимум самостоятельных упражнений.
Обучение хождению начинается с использования ходунков, затем переходят на трости.
Для преодоления мышечной слабости назначается электростимуляция, массаж, иглотерапия, подводный душ, озокеритовые аппликации.
Некоторых пациентов приходится обучать самообслуживанию. Самый подходящий срок для реабилитации – первые полгода. Затем дважды в год следует проходить повторные курсы. Положительные сдвиги возможны в течение трех лет, поэтому любое отчаяние необходимо отбросить и убедить больного в рациональном последовательном лечении.
Ишемия спинного мозга
Острое поперечное поражение позвоночника может развиться и без видимых причин.
• Ишемия спинного мозга может развиваться внезапно как истинная сосудистая апоплексия. Следует подчеркнуть, что нередко она носит прогрессирующий характер, проявляясь в виде отдельных приступов в течение нескольких часов или дней. Изредка выявляются внешние факторы, провоцирующие развитие острой ишемии: гипотония при шоке, введение контрастного вещества в артерию при выполнении аортографии, поражение спинальной артерии вследствие инъекции или оперативного вмешательства. При так называемой фиброкартилагинозной эмболии в первую очередь развивается спинальная ишемия (в головной или средней части спинного мозга), обусловленная ретроградным внедрением вещества межпозвонкового диска через синусоидальное венозное сплетение в корешковые артерии при внезапном повышении внутрибрюшного давления (подъем тяжелого груза, кашель и т.п.).
Нередко поражаются молодые здоровые мужчины и даже подростки. В некоторых случаях выявляют пролапс диска. Наряду с более частой артериальной ишемией наблюдаются и венозные тромбозы, например, при тромбофлебитах. Ишемия спинного мозга нередко сопровождается болью (не так регулярно и не такой интенсивной, как при эпидуральной гематоме, см. ниже), а параличи, как правило, редко бывают обратимыми. Схема кровообращения в спинном мозге представлена на рисунке. Различают следующие формы нарушений кровообращения:
– Синдром передней спинальной артерии характеризуется относительно симметричными очагами в веществе спинного мозга на определенном уровне. Поражаются боковые канатики с пирамидными путями (поэтому развивается спастическая параплегия) и боковые спиноталамические пути (с чем связано нарушение болевой и температурной чувствительности) на фоне сохранных задних столбов, в которые кровь поступает из задней спинальной артерии (сохранена тактильная и глубокая чувствительность). При осмотре такого пациента полная плегия обеих ног на фоне сохранной тактильной чувствительности вызывает удивление и подозрение на психогенное нарушение.
Решающим для диагностики служит исследование температурной чувствительности (и признаки нарушения функции мочевого пузыря). Синдром передней спинальной артерии может носить и посттравматический характер, например, при вывихе медиальной грыжи диска в грудном отделе.
– Синдром сулькокомиссуральной артерии, при котором вследствие ишемии развивается синдром Броун-Секара.
– Синдром задней спинальной артерии наблюдается редко и характеризуется нарушением функции задних канатиков в виде расстройства чувствительности, а также вариабельными двигательными нарушениями.

– Тотальная миеломаляния представляет собой полное разрушение поперечника спинного мозга на определенном уровне, которое может остро или подостро развиваться, например, при системной красной волчанке. Иногда при поперечном сосудистом поражении спинного мозга присоединяется распространенное центромедуллярное разрушение (или даже тотальная миеломаляция всех расположенных ниже участков спинного мозга). Следствием этого является полное выпадение функций всех его структур. Поэтому после 2—3-недельной фазы спинального шока сохраняется вялая плегия с арефлексией, отсутствием пирамидных знаков и мышечными атрофиями. Это в значительной степени препятствует реабилитации пациента.
– Венозные инфаркты редко развиваются остро, чаще они имеют подострое или хроническое прогрессирующее течение, в частности, при спинальной артериовенозной мальформации.
• Перемежающееся нарушение кровообращения в спинном мозге может вызывать либо погресси-рующую, либо преходящую рецидивирующую параплегию, например, при артериовенозной мальформации.
• Кровоизлияние в вещество спинного мозга может развиваться вследствие травмы (травматическая гематомиелия, см. ниже), спонтанно, при приеме антикоагулянтов либо на фоне артериовенозной мальформации или опухоли с большим количеством сосудов (метастазы, эпендимома, астроци-тома). Поперечное поражение спинного мозга бывает при этом относительно полным и может развиваться внезапно или в течение нескольких часов.
– При спинальной артериовенозной мальформации в анамнезе иногда выявляются предыдущие эпизоды нарушения функции спинного мозга. Очень часто сначала пациент жалуется на боль в спине или корешковую боль, вслед за которой развивается синдром поперечного поражения спинного мозга. Поражение спинного мозга сопровождается обычно относительно объемным субарахноидальным кровоизлиянием, которое может при поверхностной ангиоме выходить и на первый план (клиническая картина соответствует субарахноидальному кровоизлиянию с болью в спине вначале, признаки внутричерепной сосудистой мальформации отсутствуют). При спинальных артериовенозных мальформациях возможны также преходящие признаки полного поперечного поражения спинного мозга, частичное поражение или сочетание отдельных симптомов (синдром Фуа—Алажуанина). Однако чаще всего встречается прогредиентное течение заболевания на протяжении нескольких месяцев или лет.
– Спинальные эпендимомы часто локализуются в области конуса, поражают мужчин среднего или пожилого возраста и могут вызывать кровоизлияние, например, при нагрузке или внезапном неосторожном движении.
– Двустороннее ишемическое поражение в зоне кровоснабжения передних мозговых артерий может вызывать острый тетрапарез, преимущественно в ногах, который отличается от ишемического поражения в системе базилярных артерий сохранным сознанием и отсутствием признаков поражения ствола мозга (нистагм диссоциированные движения глаз, перекрестные нарушения чувствительности и т.д.). – При двусторонней ишемии в проксимальным отделах области кровоснабжения средних мозговых артерий, особенно передних хориоидальных артерий, также может развиваться тетрапарез, преимущественно в руках. При двусторонних инсультах в средней мозговой артерии у пациентов обычно наблюдаются сомноленция, двусторонний птоз, ограничения вертикальных движений глаз на фоне сохранных функций ствола и стволовых рефлексов.
• Психогенная параплегия также может развиваться остро. Нередко при этом можно выявить предшествующие конфликты или психотравмирующие переживания. Для доказательства психогенного характера параплегии решающим является отсутствие истинных объективных симптомов, независящих от сознательной деятельности пациента. Мышечный тонус и сухожильные рефлексы неизменены, пирамидные знаки не определяются. Предъявляемый уровень нарушения чувствительности при повторном осмотре с закрыванием глаз изменяется. Бессмысленно и недостойно пытаться «уличить» пациента в обмане с помощью интенсивных болевых раздражений при подозрении на психогенную анестезию и аналгезию, так как это разрушает доверительные отношения междуврачом и пациентом, необходимые для оказания помощи.
Существуют и другие технические приемы, позволяющие выявить психогенный характер нарушений чувствительности (применимые и для расстройств чувствительности другой локализации). При исследовании с закрытыми глазами пациент быстро реагирует на прикосновение, отвечая, что он «ничего не чувствует». При проверке различения цифр, рисуемых на коже, вибрационного чувства, ошущения острого и тупого предмета или температурной чувствительности с закрытыми глазами пациент также заявляет, что он ничего не чувствует или дает неправильный ответ, что доказывает сохранность тактильной чувствительности. Если пациент жалуется на анестезию в руках, ее психогенный характер выявляют, предложив ему застегнуть пуговицу или ощупать предмет с закрытыми глазами: с этими заданиями он обычно легко справляется. Этот симптом следует отличать от астереогнозии, при которой, наоборот, больной не идентифицирует ощупываемый предмет, тогда как тактильное чувство остается сохранным.
Объективизировать отсутствие органических нарушений чувствительности на ногах можно также с помощью вызванных спинальных или корковых соматосенсорных потенциалов.
Нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения – острые и хронические циркуляторные расстройства, обусловленные патологией или экстравазальной компрессией сосудов, кровоснабжающих спинной мозг. Клиническими проявлениями нарушения спинномозгового кровообращения могут служить пара- и тетраплегии, парезы, нарушение различных видов чувствительности, расстройство мочеиспускания и дефекации. В диагностике сосудистых нарушений используются КТ и МРТ позвоночника, ангиография, электрофизиологические исследования. Для нормализации спинального кровообращения проводится медикаментозная терапия, иногда – хирургическая реваскуляризация спинного мозга. Для восстановления нарушенных функций показана реабилитация.
Общие сведения
Сосудистые поражения спинного мозга, сопровождающиеся нарушением спинномозгового кровообращения, могут иметь различную этиологию. Различная патология сосудов спинного мозга или их сдавление извне приводят к нарушению нормального кровотока и поражению кровоснабжаемого ими участка спинного мозга. В большинстве случаев нарушения спинномозгового кровообращения встречаются в виде миелоишемии (ишемический спинальный инсульт). Реже наблюдаются кровоизлияния в спинной мозг (гематомиелия).
В одних случаях нарушения спинномозгового кровообращения могут носить обратимый характер, в других – приводить к необратимым неврологическим нарушениям и стойкой инвалидизации. В неврологии их принято рассматривать, как критические неотложные состояния, требующие немедленного реагирования.

Причины нарушения спинномозгового кровообращения
Среди причин ишемического нарушения спинномозгового кровообращения выделяют 3 группы факторов:
1. Патологические изменения сосудов, кровоснабжающих спинной мозг, являются причиной 20% миелоишемий.
- врожденные: гипоплазия сосудов, аневризмы, коарктация аорты;
- приобретенные: атеросклероз, тромбоз, эмболия, варикоз, артериит, флебит, недостаточность кровообращения при сердечной недостаточности
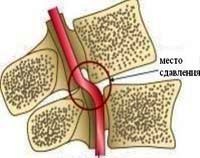
2. Сдавление сосудов, кровоснабжающих спинной мозг, извне наиболее распространенная причина ишемических нарушений спинномозгового кровообращения, она встречается в 75% случаев миелоишемий. Так опухоли или увеличенные лимфоузлы грудной и брюшной полости могут сдавливать аорту и ее ветви; межпозвоночная грыжа, опухоль, воспалительный инфильтрат, обломки позвонка при его переломе могут приводить к сдавлению артерий и корешковых вен спинного мозга.
3. Влияние ятрогенных факторов является этиологическим фактором 5% миелоишемий. Это осложнения оперативных вмешательств на позвоночнике или аорте, диагностических операций (люмбальная пункция), спинномозговой анестезии, локального введения лекарственных препаратов в позвоночник, мануальной терапии и др.
Нарушения спинномозгового кровообращения в виде спинального кровоизлияния, как правило, вызваны разрывом аневризмы спинального сосуда или повреждением сосуда при травме позвоночника. К развитию гематомиелии могут привести такие заболевания, как инфекционный васкулит, геморрагический диатез и другие.
Классификация нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения разделяют на:
- острые — внезапно возникающие: ишемический и геморрагический спинальный инсульт;
- преходящие (транзиторные) — внезапные нарушения спинномозгового кровообращения, при которых все симптомы исчезают в течение первых суток от момента их появления, к ни относятся: синдром «падающей капли», синдром Унтерхарншейдта, миелогенная перемежающаяся хромота, каудогенная перемежающаяся хромота;
- хронические — длительно протекающие и медленно прогрессирующие: хроническая миелоишемия.
Симптомы нарушения спинномозгового кровообращения
Ишемический спинальный инсульт. Острые ишемические нарушения спинномозгового кровообращения чаще развиваются в течение нескольких минут или 1-2 часов, но в отдельных случаях симптомы могут нарастать постепенно в течение нескольких суток. Приступы преходящих ишемий могут быть предвестниками развития ишемического спинального инсульта. Если инсульт развивается быстро, у пациента может наблюдаться повышение температуры тела и озноб. В остальном клиническая картина инсульта зависит от локализации и степени распространения ишемии по поперечнику спинного мозга.
При ишемическом инсульте на уровне С1-С4 сегментов спинного мозга (верхнешейный отдел) отмечается отсутствие движений во всех конечностях (тетраплегия), повышение мышечного тонуса, нарушение всех видов чувствительности (болевой, тактильной, температурной) ниже уровня поражения, задержка мочеиспускания. Возможно развитие паралича дыхательной мускулатуры, а при быстром развитии ишемии — спинальный шок.
Ишемическое поражение шейного утолщения (С5-С6) характеризуется мышечной слабостью всех конечностей (тетрапарез или тетраплегия) с понижением мышечного тонуса в руках и повышением его в ногах, нарушением всех видов чувствительности ниже уровня поражения, задержкой мочеиспускания. Характерен синдром Горнера — энофтальм, сужение зрачка и глазной щели.
Для острого ишемического нарушения спинномозгового кровообращения в грудном отделе характерны слабость в ногах с повышением мышечного тонуса (нижняя спастическая параплегия), нарушение чувствительности, задержка мочеиспускания. При этом брюшные рефлексы не выявляются.
При ишемии на поясничном уровне развивается периферический (вялый) паралич верхних отделов ног, характеризующийся снижением мышечного тонуса. При этом мышечная сила в ступнях сохранена, ахилловы рефлексы повышены, а коленные – не определяются. Нарушены все виды чувствительности от паховой складки и ниже. Происходит задержка мочеиспускания. При ишемическом нарушении спинномозгового кровообращения в области мозгового конуса (нижние поясничные и копчиковый сегменты) наблюдается нарушение чувствительности в промежности, недержание мочи и кала. При нарушении спинномозгового кровообращения на любом уровне спинного мозга происходят трофические изменения иннервируемых тканей и образуются пролежни.
Геморрагический спинальный инсульт развивается остро при травме позвоночника или после значительной физической нагрузки (например, подъем тяжестей). Клинические симптомы зависят от уровня расположения гематомы, образовавшейся в результате кровоизлияния. Появляется мышечная слабость, развиваются нарушения чувствительности и изменения мышечного тонуса, как и при ишемическом инсульте, соответствующие уровню поражения. Может произойти нарушение мочеиспускания и дефекации. При кровоизлиянии в верхнешейные сегменты спинного мозга возможен паралич мышц диафрагмы, приводящий к нарушению дыхания.
Синдром «падающей капли» – это транзиторное нарушение спинномозгового кровообращения, происходящее при запрокидывании головы назад или ее резком повороте. При этом пациент внезапно падает из-за резкой слабости в конечностях, потери сознания не происходит. Часто отмечается боль в шее и затылке. Через несколько минут приступ проходит и сила в мышцах конечностей восстанавливается. Но при очередном резком повороте головой приступ может повториться. Такие состояния происходят из-за ишемии шейных сегментов спинного мозга и наблюдаются при тяжелых дегенеративно-дистрофических изменениях позвоночника в шейном отделе, выраженных атеросклеротических поражениях позвоночных артерий.
Синдром Унтерхарншейдта имеет клиническую картину, сходную с синдром «падающей капли», но для него характерна потеря сознания. Приступ внезапной слабости в конечностях возникает при резких поворотах головой и сопровождается отключением сознания на 2-3 минуты. После приступа сознание восстанавливается несколько раньше, чем мышечная сила, и пациент очнувшись не может двигать ни рукой, ни ногой. Через 3- 5 минут движения восстанавливаются, остается чувство слабости во всем теле. Синдром Унтерхарншейдта возникает, когда ишемические нарушения спинномозгового кровообращения затрагивают не только шейные сегменты спинного мозга, но и примыкающий к ним сверху ствол головного мозга.
Миелогенная перемежающаяся хромота — это приступообразно возникающая слабость в нижних конечностях, сопровождающаяся их онемением, а в некоторых случаях — внезапным и сильным позывом к мочеиспусканию или дефекации. Приступы возникают при физической нагрузке или ходьбе на большие расстояния. После 10-минутного отдыха все симптомы проходят и пациент идет дальше. Такие больные отмечают частое подворачивание ног при ходьбе. Этот вариант нарушения спинномозгового кровообращения зачастую развивается на фоне сопутствующих болей в пояснице (люмбалгия) или болей по ходу седалищного нерва (люмбоишиалгия). В таком случае он обусловлен остеохондрозом и сдавлением одной из корешково-спинномозговых артерий поясничного отдела грыжей диска. Реже перемежающая хромота возникает при атеросклеротическом поражении ветвей брюшной аорты или спинальном васкулите.
Каудогенная перемежающаяся хромота проявляется появляющимися при ходьбе приступами парестезий в виде онемения, покалывания, ползанья мурашек. Парестезии начинаются в дистальных отделах ног, поднимаются выше, захватывают паховую область и половые органы. Если пациент пытается продолжить ходьбу, то он отмечает резкую слабость в ногах. После непродолжительного отдыха все эти симптомы проходят. Такой вид нарушения спинномозгового кровообращения характерен для сужения позвоночного канала на поясничном уровне. В некоторых случаях встречается сочетанная миелогенная и каудогенная хромота, для которой характерна как слабость в ногах, так и выраженные парестезии.
Хроническая недостаточность спинального кровообращения, как правило, начинается с возникновения преходящих нарушения спинномозгового кровообращения. Постепенно развиваются стойкие и часто прогрессирующие нарушения двигательной сферы и чувствительности. В зависимости от уровня поражения они могут проявляться мышечной слабостью в руках и ногах (тетрапарез) или только в ногах (нижний парапарез), снижением или выпадением чувствительности, изменением мышечного тонуса, нарушенем мочеиспускания и дефекации.
К неврологическим осложнениям нарушений спинномозгового кровообращения относится отек спинного мозга, к соматическим — пролежни, вторичные инфекционные заболевания мочевыводящих путей, сепсис.
Диагностика нарушения спинномозгового кровообращения
Для постановки точного диагноза, дифференцировки нарушений спинномозгового кровообращения от опухолевых и воспалительных процессов, определения ишемического или геморрагического характера спинального инсульта применяется магнитно-резонансная томография (МРТ позвоночника), а при невозможности ее проведения – компьютерная томография (КТ позвоночника).
Для диагностики патологических изменений в сосудах и при решении вопроса об оперативном вмешательстве проводят спинальную ангиографию. Электрофизиологические методы исследования (электронейрография, электромиография, вызванные потенциалы, транскраниальная магнитная стимуляция) назначаются для определения степени и уровня поражения проводящих нервных волокон и состояния нервно-мышечной передачи.
Лечение нарушения спинномозгового кровообращения
Пациент с острым нарушением спинномозгового кровообращения должен быть как можно скорее госпитализирован в отделение неврологии. При транспортировке больной лежит на спине на специальном щите. Медикаментозная терапия ишемического спинального инсульта сходна с лечением ишемического инсульта головного мозга. Применяют препараты, расширяющие мозговые сосуды (винпоцетин, ницерголин, циннаризин); сосудорасширяющие препараты, улучшающие коллатеральное кровобращение (бендазол, эуфиллин, папаверин, никотиновую кислоту, дротаверин); препараты, стимулирующие работу сердечно-сосудистой системы (никетамид, скополамин) и препараты, разжижающие кровь (пентоксифиллин, дипиридамол, декстраны). Под контролем свертывания назначают антикоагулянты (гепарин, надропарин, аценокумарол, фениндион и др.).
Медикаментозная терапия геморрагического спинального инсульта соответствует лечебным мероприятиям при геморрагическом инсульте головного мозга. Это препараты, способствующие формированию тромба и прекращению кровотечения, направленные на укрепление стенки сосуда и понижение ее проницаемости.
Независимо от вида инсульта пациенту необходим постельный режим, регулярное опорожнение мочевого пузыря, предупреждение пролежней. Для профилактики отека мозга проводится дегидратационная терапия (маннитол, фуросемид). Медикаментозную терапию, направленную на восстановление утраченных функций, обычно начинают на вторые или третьи сутки. В нее входят неостигмин, галантами. Через неделю назначают нейропротекторы (препарат из мозга свиньи), ноотропы (пирацетам, экстракт гинко билоба), антигипоксанты (гопантеновая кислота, фенибут, мельдоний), антиоксиданты (карнитин, витамин Е), витамины группы В и др. Наряду с медикаментозным лечением применяют лечебную физкультуру, физиотерапию и массаж пораженных конечностей.
Хирургическое лечение проводится нейрохирургами. Операция реваскуляризации спинного мозга показана при неэффективности консервативной терапии. Операции на позвоночнике необходимы и в случаях, когда нарушение спинномозгового кровообращения вызвано сдавлением артерии опухолью, межпозвонковой грыжей, очагом воспаления и т. п. Вмешательство необходимо при выявлении аневризмы сосуда, поскольку позволяет предупредить ее разрыв и кровоизлияние в спинной мозг.
Прогноз и профилактика нарушения спинномозгового кровообращения
Прогноз нарушения спинномозгового кровообращения зависит от его вида, локализации и обширности поражения вещества спинного мозга. Раннее прекращение повреждающего воздействия этиологического фактора и начало лечения улучшают прогноз. Однако даже в случае благоприятного исхода часто сохраняются стойкие нарушения двигательной и чувствительной сферы. Пролежни и инфекционные осложнения могут привести к развитию сепсиса и летальному исходу.
Профилактика нарушений спинномозгового кровообращения предусматривает раннее выявление факторов, приводящих к их развитию (например, аневризм).
Хронические нарушения спинномозгового кровообращения
… существует большое число этиологических факторов, приводящих к сосудистому поражению спинного мозга. У преобладающего большинства больных развивается ишемическое поражение мозга (миелоишемия) и только изредка встречаются кровоизлияния (гематомиелия).
Медленно прогрессирующее течение сосудистого поражения спинного мозга наблюдается при различной этиологии, в литературе часто описывается под названием « миелопатии » и может начинаться с преходящих расстройств, затем переходить в стойкую органическую стадию и заканчиваться ишемическим инсультом. Это связано с субкомпенсированной или декомпенсированной стадией нарушения спинномозгового кровообращения. Морфологическую основу дисциркуляторной миелоишемии составляют диффузные тяжелые изменения нервных клеток и рарефикация мозговой ткани.
При субкомпенсированной миелоишемии имеются двигательные расстройства (спастические, атрофические и смешанные парезы), иногда с нестойким нарушением чувствительности и функцией сфинктеров. Больные при этом сохраняют в полной мере двигательную способность.
При декомпенсированной миелоишемии двигательные нарушения более выражены с наличием спастических, атрофических и смешанных пара- или тетрапарезов. Она может сопровождаться более стойкими расстройствами чувствительности и функций сфинктеров. Такие больные нередко нуждаются в посторонней помощи.
При медленно прогрессирующем ишемическом поражении спинного мозга двигательные расстройства могут достигать стадии паралича, вследствие которых больные прикованы к постели. Патологоанатомические изменения здесь более грубые, имеется многосегментарный некротический распад мозговой ткани с образованием полостей.
Несмотря на обычно медленное постепенное развитие заболевания, не исключается острое его начало с дальнейшим хроническим течением. Иногда течение заболевания длительное время может оставаться стабильным, а летальный исход наступает в результате наступления дыхательных и сердечнососудистых осложнений или от других интеркуррентных заболеваний.
Этиологическими факторами хронической миелоишемии могут быть: остеохондроз дисков, атеросклероз аорты и ее ветвей, гормональная спондилопатия, врожденный синостоз, хронический оболочечный процесс и другие факторы. Естественно, что у одного больного возможно сочетание различных патогенетических факторов, например атеросклероз аорты и ее ветвей и вертебральный остеохондроз.
Важную роль в патогенезе миелоишемии играют: 1) состояние коллатерального кровообращения, которое зависит от варианта васкуляризации спинного мозга (при магистральном типе число притоков крови невелико и выключение даже одного русла не компенсируется смежными корешково-спинномозговыми бассейнами); 2) разнообразие этиологических факторов; 3) состояние общей гемодинамики. При выключении крупной корешково-спинномозговой артерии на уровне ее основного ствола (до разделения на восходящую и нисходящую ветви) ишемия в определенных зонах спинного мозга может развиваться по принципу синдрома «обкрадывания» (патогенная компенсация спинномозгового кровообращения).
Длительность заболевания колеблется от 2 до 20 лет, у большинства больных составляет 2-3 года. Заболевание начинается у части больных с гипотрофии мышц или фасцикулярными подергиваниями, чаще в руках. Этим признакам нередко предшествует длительная рецидивирующая шейная радикулопатия. У других больных вначале появляется скованность или слабость в ногах, реже – боли (в пояснице, руках, ногах, суставах), онемение или чувство парестезии в ногах. В дальнейшем эти первоначальные симптомы в зависимости от локализации сосудистого процесса развиваются с преобладанием признаков атрофических параличей и парезов, у других – спастических парезов, у третьих – смешанных. Эти двигательные нарушения могут иногда сопровождаться расстройствами чувствительности и функции тазовых органов.
При ишемическом процессе на уровне шейных сегментов спинного мозга у больных развивается атрофический парез рук с арефлексией и нечеткими расстройствами чувствительности. Иногда в терминальных стадиях атрофия мышц плечевого пояса переходит ниже, на мышцы туловища, ног. Атрофический парез может длительное время не прогрессировать (на протяжении 10 лет и более). В других случаях он медленно прогрессирует в течение 2-3 лет и заканчивается летально.
При патологии шейного отдела спинного мозга нередко заболевание начинается с атрофии мышц плечевого пояса с повышением глубоких рефлексов, то есть развивается синдром амиотрофического бокового склероза. Если миелоишемия связана с патологией позвоночной артерии, то нарушения кровообращения распространяются и на продолговатый мозг – бульбомиелоишемия. Бульбарные расстройства проявляются атрофией мышц языка, фасцикулярными подергиваниями, парезом круговой мышцы рта, мягкого неба и другими симптомами. Спастический парез развивается при локализации ишемии на уровне верхнешейных сегментов. При ишемии грудных сегментов спинного мозга возникает спастический нижний парапарез.
Патогенез дисциркуляторной миелоишемии со спастическим тетрапарезом без нарушения глубокой чувствительности следует объяснять сосудистой недостаточностью на уровне «критической зоны» шейного отдела на стыке передних и задних спинальных артерий и сосудистого венца, где проходят пирамидные тракты. При поражении задних спинальных или задних корешковых артерий, которые питают задние канатики, задние рога и пирамидные волокна к мотонейронам нижних конечностей, развиваются спастический тетрапарез и нарушения глубокой чувствительности с клиникой сенситивной ататксии.
Хроническая дисциркуляторная миелоишемия нижней половины спинного мозга сопровождается спастическим парапарезом ног, проводниковым и/или сегментарным типом расстройств чувствительности и нарушением функций сфинктеров. Эти явления вначале иногда носят перемежающийся характер: усиливаются при ходьбе и уменьшаются покое. Позже спинальные признаки становятся стойкими и необратимыми.
Патогенез спастического синдрома при миелоишемии в нижней половине спинного мозга связан со стенозом и уменьшением кровообращения в одной из радикуломедуллярных артерий, вызванными чаще дискартрозными изменениями, вторичным саечным процессом или патологией аорты. При уменьшении кровотока в радикуломедуллярных артериях развивается ишемия спинного мозга и в дистальных концевых участках – «последнее (дальнем) луге».
Течение миелоишемии бывает медленным, длительным (от 1 года до 15 и более лет). В начале заболевания симптомы имеют преходящий характер, затем – постепенно прогрессирующий. Нередко течение заболевания становится стабильным и годами может не прогрессировать. Иногда миелоишемия развивается толчкообразно, прогрессирующе, каждый раз усиливаясь после провоцирующих факторов (травма, простуда, физическое перенапряжение), и нередко переходит в инфаркт спинного мозга с необратимыми симптомами.
Для диагностики сосудистых заболеваний спинного мозга используют допплерографию, реоэнцефалографию, компьютерную томографию, магнитно-резонансную томографию, магнитно-резонансную ангиографию, спинальную (селективную) ангиографию, рентгенографическое и термографическое исследования позвоночника, анализ цереброспинальной жидкости, свертывающей системы крови, а также клинический анализ крови. Кровь, моча, спинномозговая жидкость и температура тела при хронической дисциркуляторной миелоишемии, протекающей без осложнений (воспаление легких, уроцистит, пролежни), бывают в норме. Конечно, в каждом отдельном случае врач выбирает необходимое сочетание упомянутых методов исследования.
Принципы лечение и профилактика. При хронических нарушениях спинномозгового кровообращения применяют средства, направленные на лечение ведущего заболевания: осложнения дегенеративных заболеваний позвоночника (стеноз позвоночного и корешкового каналов, дископатия, спондилоартроз, нестабильность и др.), атеросклероз, гипертоническая болезнь и др. Усиление коллатерального кровообращения достигается сосудорасширяющими средствами, нормализующими общий кровоток, а также реопозитивными препаратами. Применяют антихолинэстеразные препараты (прозерин, ипидакрин), а при спастическом параличе и парезе – средства, снижающие мышечный тонус (толперизон, сирдалуд, балкофен). Витаминотерапия (комбилипен, бенфолипен, мильгамма). При миелоишемии любого генеза из общетерапевтических мероприятий используются антиоксидантные препараты, антагонисты серотонина. При всех формах спинальных нарушений кровообращения показаны физические методы лечения – массаж, лечебная физкультура, электростимуляция спинного мозга, магнитная стимуляция, магнитотерапия и др.; гипербарическая оксигенация.
Из физиопроцедур используют: электрофорез лидокаина, теофиллина, корепазима; в случае выраженной миотонической реакции – электрофорез оксибутирата натрия; для профилактики образования спаек – электрофорез ферментов (лидаза, папаин); если преобладают чувствительные расстройства – дарсонвализация, ультратонотерапия; при наличии парезов – электрофорез прозерина, кальция, дибазола; в случае вегетативных нарушений – магнитотерапия, ДМВ–терапия; для улучшения венозного оттока – фонофорез троксерутина с нативным глицерином (в соотношении 1:1), 4,0 на кожу, по 3 мин. на поле, до 4 полей.
Рекомендуется санаторно-курортное лечение с применением грязевых аппликаций и ванн (Славянок, Евпатория, Саки, Синяк, Хмельник, Мироновка, Пятигорск и др.). Профилактика нарушений спинального кровообращения заключается в предупреждении и лечении заболеваний, которые наиболее часто приводят к развитию этих нарушений. Вне зависимости от возраста пациента рекомендуется проводить реабилитационные мероприятия с учетом состояния сердечно-сосудистой системы и интеллектуально-мнестических функций.
справочная информация
Установлено, что несколько верхних шейных сегментов спинного мозга снабжают кровью передняя и задняя спинальные артерии, отходящие от позвоночных артерий. Сегменты, расположенные ниже сегментов C3-C4, получают кровь по радикуломедуллярным артериям. Каждая такая артерия, подойдя к поверхности спинного мозга, делится дихотомически на восходящую и нисходящую ветви, которые соединяются с аналогичными ветвями выше и ниже расположенных радикуломедуллярных артерий и формируют вдоль спинного мозга передний и два задних артериальных анастомотических тракта (переднюю и заднюю спинальные артерии). По ходу анастомотических трактов имеются участки с противоположно направленным кровотоком, в частности в местах деления основного ствола радикуломедуллярной артерии на восходящую и нисходящую ветви. В число радикуломедуллярных артерий входит от 2 до 27 (чаще 4-8) передних артерий и от 6 до 28 (чаще 15-20) задних.
Существует два крайних типа строения снабжающих спинной мозг сосудов – магистральный и рассыпной. При магистральном типе имеется небольшое число радикуломедуллярных артерий (3-5 передних и 6-8 задних). При рассыпном типе таких артерий бывает больше (6-12 передних и 22 и более задних).
Наиболее крупные передние радикуломедуллярные артерии находятся в среднешейном отделе спинного мозга (артерия шейного утолщения) и в нижнегрудном или верхнепоясничном отделе (артерия поясничного утолщения, или большая передняя радикуломедуллярная артерия Адамкевича). В позвоночный канал артерия Адамкевича входит рядом с одним из спинномозговых корешков (Th2-L5), чаще с корешками Th9-Th11 или Th12, обычно слева. В 15-16% случаев имеются крупная передняя радикуломедуллярная артерия, которая сопровождает корешок L5 или S1 и нижняя дополнительная радикуломедуллярная артерия, снабжающая сегменты эпиконуса и конуса спинного мозга.
Истоками радикуломедуллярных артерий на уровне шеи являются глубокие артерии шеи (реже позвоночные артерии), на уровне грудного отдела – задние межреберные артерии, на уровне поясничного – поясничные артерии, на уровне крестца – латеральные крестцовые и подвздошно-поясничные артерии. Передние радикуломедуллярные артерии снабжают кровью передние (вентральные) 4/5 поперечника спинного мозга, а ветви задних радикуломедуллярных артерий – заднюю часть поперечника.
Синдромы поражения спинного мозга на различных уровнях
Заболевания спинного мозга – опасные, сложные как в лечении, так и в диагностике. Если происходит поражение спинного мозга на различных уровнях, человека одолевает множество симптомов, по мере развития которых жизнь становится невыносимой – вплоть до паралича. Эти сложные патологии встречаются не так уж часто, но если диагноз поставлен, нужно получить максимум информации о них.
Строение спинного мозга
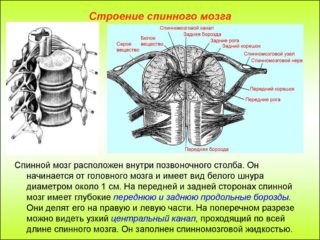 Спинной орган относится к центральной нервной системе и отвечает за снабжение головного мозга всеми необходимыми импульсами. Он служит распределительным звеном между главным органом ЦНС, другими системами, мышцами. В его состав входит нервная ткань нескольких видов, способная принимать и отправлять полученные сигналы.
Спинной орган относится к центральной нервной системе и отвечает за снабжение головного мозга всеми необходимыми импульсами. Он служит распределительным звеном между главным органом ЦНС, другими системами, мышцами. В его состав входит нервная ткань нескольких видов, способная принимать и отправлять полученные сигналы.
Главные составляющие – белое и серое вещество, нервы и клетки. Посередине находится чистая нервная ткань. Любые патологии спинной ткани крайне опасны для жизни человека и в большинстве случаев ведут к летальному исходу, а также сложно поддаются лечению. Даже небольшие компрессии, вызванные грыжами, могут привести к сбоям в работе внутренних органов.
Демиелинизирующее заболевание спинного мозга, а также другие патологии нередко вызывают симптомы, которые заметны даже на начальных этапах болезни.
Общие признаки патологий
К симптомам диастематомиелии спинного мозга, ишемии и других патологий органа на начальных стадиях можно отнести признаки, по которым не всегда человек может подумать именно на эту систему:
- болезненные ощущения в голове и других частях тела;
- повышенное артериальное давление;
- частые, необоснованные головокружения;
Боль при патологиях спинного мозгового вещества часто сосредоточена в средней линии спины. Может распространяться на верхние и нижние конечности.
Симптоматика заболеваний спинного мозга во многом зависит от их формы и поражений тех или иных отделов. При инфаркте и ишемических расстройствах боль будет совсем не такой, как при рассеянном склерозе.
Причины дисфункций спинного мозга
 Вызывать заболевания спинного мозга могут другие патологии, а также нарушения, характерные только для этого органа:
Вызывать заболевания спинного мозга могут другие патологии, а также нарушения, характерные только для этого органа:
- Опухоли. Опасны как доброкачественные, так и злокачественные новообразования.
- Метастазы. Могут проникать в спинной мозг из других органов – легких, груди, простаты.
- Рассеянный склероз. Поражает участки белого вещества.
- Воспаление и инфекции. Сепсис, а также другие нарушения, включая остеомиелит, могут наносить вред мозгу.
- Сосудистые нарушения. Варикоз позвоночных вен, атеросклероз, повреждения сахарным диабетом могут спровоцировать ишемию.
- Дегенеративные процессы. Такие патологии, как болезнь Бехтерева, остеохондроз, грыжи могут вызывать компрессию спинного мозга.
- Травмы. Проникающие, непроникающие ранения и переломы.
Каждый из этих факторов может спровоцировать те или иные нарушения, которые сложно поддаются диагностике и имеют тяжелое течение.
Артериовенозные мальформации (АВМ) артерии
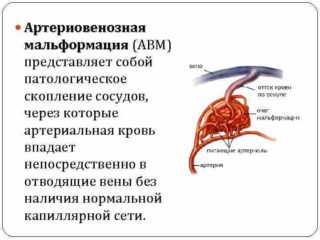 АВМ, или артериовенозная мальформация позвоночной артерии – аномальная сосудистая сетка без связующих капилляров. Расположены мальформации внутри спинного мозга и в его оболочках. Это редкая, но сложная патология, встречающаяся в возрасте от 20 до 40 лет. Считается врожденным пороком развития, который вызван следующими факторами:
АВМ, или артериовенозная мальформация позвоночной артерии – аномальная сосудистая сетка без связующих капилляров. Расположены мальформации внутри спинного мозга и в его оболочках. Это редкая, но сложная патология, встречающаяся в возрасте от 20 до 40 лет. Считается врожденным пороком развития, который вызван следующими факторами:
- сбой при внутриутробном развитии в мелких и средних сосудах;
- интоксикация матери при беременности: инфекция, гипоксия, плохая экология, употребление препаратов с тератогенным эффектом;
- избыточные физические нагрузки;
- травмы позвоночника;
- посещение бани или переохлаждение.
Длительное сохранение патологии способствует развитию других заболеваний, чаще всего – аневризм. Ткани спинного мозга в области положения патологии могут страдать от гипоксии и ишемии.
Симптомы АВМ зависят от формы заболевания:
- Апоплексическая. Встречается всего у 20% больных и обнаруживается в молодом возрасте. Протекает с разрывом аномальных сосудов, что приводит к кровоизлиянию. Появляется интенсивная, острая боль в позвоночнике, слабость в верхних или нижних конечностях, а также гипертонус затылочных мышц. У некоторых пациентов возникают дисфункции тазовых органов.
- Паралитическая. Развивается постепенно, симптомы развиваются неуклонно. Пациент может испытывать периоды улучшения. Сначала появляется корешковый синдром, который может отдавать в руку, грудную клетку или ногу. Затем появляется мышечная слабость, утомляемость, судороги и спазмы нижних конечностей. Постепенно нарушаются процессы дефекации и мочеиспускания.
Терапия АВМ спинного мозга требует обязательного хирургического вмешательства. Нейрохирурги используют разные методы удаления патологических образований, включая открытые операции на позвоночнике.
Ишемия и инфаркт спинного мозга
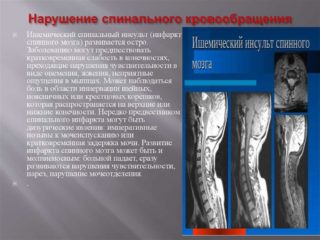 Ишемия спинного мозга – состояние, при котором происходит интенсивное ухудшение кровообращения на определенном участке. Этот процесс запускает быстрое отмирание тканей органа. Некоторые сегменты мозга особенно подвержены ишемическим нарушениям из-за отсутствия коллатерального кровообращения.
Ишемия спинного мозга – состояние, при котором происходит интенсивное ухудшение кровообращения на определенном участке. Этот процесс запускает быстрое отмирание тканей органа. Некоторые сегменты мозга особенно подвержены ишемическим нарушениям из-за отсутствия коллатерального кровообращения.
Патологии провоцируют образование спаек между артериолами и венулами, из-за чего кровь поступает в вены сразу же, минуя правильный ток. Под действием высокого давления такие сформированные сплетения разрываются.
При разрыве происходит инфаркт спинного мозга, для которого характерны следующие симптомы:
- мгновенное снижение чувствительности организма;
- непроизвольное выделение газов, дефекация или мочеиспускание;
- резкие, выраженные боли в пояснице, чаще всего опоясывающие, не устраняемые медикаментами, кроме как наркотическими;
- параличи, парезы, нарушение двигательных функций.
Симптомы инфаркта развиваются за несколько дней: мурашки по позвоночнику, хромота, онемение в ногах.
Не всегда удается установить причину миелопатии, но сопровождается она интенсивными симптомами, включая резкий отек. Очень часто провоцирует состояние злокачественное новообразование в легких.
Диастематомиелия спинного мозга
 При диастематомиелии поражается позвоночный канал. Это врожденная патология, которая обычно диагностируется у женщин в возрасте до 7 лет. Обусловлена патология множественными факторами, включая наследственную предрасположенность и поведение матери при беременности: недостаток фолиевой кислоты в рационе, злоупотребление таблетками, наркотиками и алкоголем, внутриутробное заражение плода инфекциями.
При диастематомиелии поражается позвоночный канал. Это врожденная патология, которая обычно диагностируется у женщин в возрасте до 7 лет. Обусловлена патология множественными факторами, включая наследственную предрасположенность и поведение матери при беременности: недостаток фолиевой кислоты в рационе, злоупотребление таблетками, наркотиками и алкоголем, внутриутробное заражение плода инфекциями.
У диастематомиелии сложная клиническая картина, при которой нередко обнаруживается множество дополнительных нарушений. Чаще всего симптомы проявляются после 2-3 лет жизни:
- вдоль срединной линии спины появляются втяжения, рубцы и спину;
- появляются пигментные пятна и подкожные липомы;
- возникает аномальный рост густых волос – «хвост фавна»;
- многочисленные ортопедические нарушения – кифоз, тяжелый сколиоз, изменение походки, деформации грудной клетки, перекосы таза.
Также возникают неврологические расстройства: сенсорный дефицит, мышечная слабость, недержание кала и мочи.
Демиелинизирующие заболевания ЦНС
При этих патологиях происходит повреждение миелиновых оболочек мозга. Поэтому чаще всего развивается неврологическая симптоматика. Это такие патологии, как рассеянный склероз, оптиконевромиелит, острый диссеменированный энцефаломиелит.
Кавернома мозга
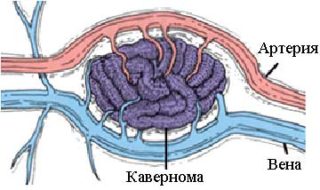 Кавернома спинного мозга сопровождается поражением сосудов головного и спинного мозга. Образуются клубочки, заполненные кровью, разделенные перегородками. При разрыве провоцируют кровоизлияние. Наиболее опасны крупные клубочки, достигающие размера до 5 см. Основной причиной считается генетическая предрасположенность, но ионизирующее излучение и другие негативные внешние факторы тоже могут повлиять на пациента.
Кавернома спинного мозга сопровождается поражением сосудов головного и спинного мозга. Образуются клубочки, заполненные кровью, разделенные перегородками. При разрыве провоцируют кровоизлияние. Наиболее опасны крупные клубочки, достигающие размера до 5 см. Основной причиной считается генетическая предрасположенность, но ионизирующее излучение и другие негативные внешние факторы тоже могут повлиять на пациента.
Методы диагностики болезней
 Патологии сложно поддаются обнаружению. Иногда требуется провести с десяток сложных диагностических процедур и сдать много анализов. В тяжелых случаях постановка диагноза занимает несколько лет. Обычно это дорогостоящие и сложные процедуры:
Патологии сложно поддаются обнаружению. Иногда требуется провести с десяток сложных диагностических процедур и сдать много анализов. В тяжелых случаях постановка диагноза занимает несколько лет. Обычно это дорогостоящие и сложные процедуры:
- МРТ всех отделов спинного органа;
- электронейрография;
- электромиография;
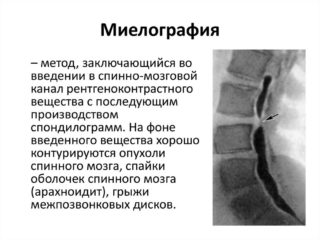
- дискография и миелография;
- посев спинномозговой жидкости и другие ее исследования;
- ангиография тканей;
- рентген позвоночника;
- ультрасонография во время беременности для выявления аномалий развития плода;
- общие и биохимические анализы крови.
КТ-сканирование также используется для диагностики костных перегородок с целью предоперационного планирования.
Заболевания спинного мозга сложно поддаются терапии, протекают с очень сильными, неприятными симптомами, приводящими человека к инвалидности. Но при раннем обнаружении шансы у пациента на сдерживание негативных признаков прогресса гораздо выше.
Спинальный инсульт: причины, симптомы и лечение

Спинальный инсульт – это острое нарушение кровообращения в спинном мозге. Эта патология встречается значительно реже, чем нарушение кровообращения в головном мозге, однако от этого она не становится менее опасной. Спинальный инсульт бывает ишемический и геморрагический. Это тяжелое заболевание, требующее обязательной и наискорейшей госпитализации, достаточно длительного лечения. При отсутствии медицинской помощи спинальный инсульт может приводить к утрате трудоспособности и инвалидизации.
Для того, чтобы вовремя обратиться к специалисту и начать своевременное лечение спинального инсульта, крайне важно знать симптомы заболевания и представлять себе причины развития данной патологии.
Общие сведения о кровоснабжении спинного мозга

Кровоснабжение спинного мозга осуществляется из двух бассейнов: позвоночно-подключичного и аортального. Позвоночно-подключичный бассейн питает спинной мозг в верхних отделах: шейные сегменты и грудные до Th3 (третий грудной сегмент). Аортальный кровоснабжает грудные сегменты от Th4 и ниже, поясничные, крестцово-копчиковые сегменты. От позвоночной артерии, подключичной артерии и аорты отходят корешково-спинальные артерии, которые формируют переднюю спинальную артерию и две задние спинальные артерии, идущие вдоль всего спинного мозга.
Кровоснабжение спинного мозга очень вариабельно,количество корешково-спинальных артерий колеблется от 5 до 16. Наиболее крупная передняя корешково-спинальная артерия (до 2 мм в диаметре) называется артерией поясничного утолщения, или артерией Адамкевича. Выключение ее приводит к развитию характерной клинической картины с тяжелой симптоматикой. В трети случаев одна артерия Адамкевича питает всю нижнюю часть спинного мозга, начиная с 8-10-го грудного сегмента. В части случаев, кроме артерии поясничного утолщения, обнаруживаются: небольшая артерия, входящая с одним из нижних грудных корешков, и артерия, входящая с V поясничным или I крестцовым корешком, снабжающая конус и эпиконус спинного мозга — артерия Депрож-Готтерона.
Система передней спинальной артерии васкуляризирует 4/5 поперечника спинного мозга: передние и боковые рога, основания задних рогов, кларковы столбы, боковые и передние столбы и вентральные отделы задних столбов. Задние спинальные артерии снабжают задние столбы и вершину задних рогов. Между системами есть анастомозы (естественные соединения органов).
Знание ангиоархитектоники (строения) спинного мозга необходимо для понимания механизмов нарушения кровообращения и клинической диагностики.
Причины
Существует множество причин, приводящих к нарушению спинального кровотока. У большинства больных развиваются ишемические поражения мозга (миелоишемия) и только изредка – кровоизлияния (гематомиелия).
Все причины можно классифицировать следующим образом.
Первичные сосудистые поражения: когда в основе лежит патология самого сосуда.
- Общесоматические болезни – атеросклероз, гипертоническая болезнь, острая сердечная недостаточность, инфаркт миокарда и др.;
- Патология сосудов и сосудистые мальформации – аневризмы, стенозы, тромбозы, эмболии, перегибы и петлеобразования сосудов, варикоз;
- Васкулиты – инфекционно-аллергические, при сифилисе, ВИЧ-инфекции.
Вторичные сосудистые поражения: когда сосудыпоражаются процессом извне.
- Болезни позвоночника – остеохондроз, спондилолистез, туберкулезный спондилит, врожденный синостоз;
- Болезни оболочек спинного мозга – арахноидит, лептопахименингит;
- Опухоли спинного мозга и позвоночника.
Прочие причины.
- Травмы (в том числе и при оперативных вмешательствах – радикулотомия с пересечением корешково-спинальной артерии, пластика аорты);
- Болезни крови;
- Эндокринные заболевания.
Конечно, у многих больных наблюдается одновременно несколько факторов развития болезни, что увеличивает риск ее возникновения. Какая бы причина не была источником нарушения кровообращения, в итоге страдает ткань мозга, не получившая питание или разрушенная в результате пропитывания (сдавления) кровью. Клинически это проявляется нарушением функций пораженной области, на чем и основывается неврологическая диагностика.
Симптомы

Спинальный инсульт может быть двух видов:
- ишемический – инфаркт спинного мозга;
- геморрагический – кровоизлияние в толщу мозга называется гематомиелия, кровоизлияние под оболочки мозга – гематорахис, эпидуральная гематома.
Ишемический инсульт спинного мозга
Одинаково часто развивается у мужчин, и у женщин. Чаще этим заболеванием страдают люди старше 50 лет, так как основной причиной является патология позвоночника.
В течении выделяют несколько стадий:
- Стадия отдаленных и близких предвестников – за несколько дней, недель до развития инфаркта больного начинают беспокоить двигательные нарушения в виде кратковременной и преходящей слабости в ногах или руках (это зависит от того, какой сосуд подвергается поражению – из позвоночно-подключичного или из аортального бассейна). В этих же конечностях выявляются и чувствительные расстройства: онемение, чувство ползания мурашек, зябкость, жжение, просто неприятные ощущения в мышцах. Иногда могут быть повелительные позывы к мочеиспусканию, задержка или учащение мочеиспускания. Может беспокоить боль в области позвоночника, преходящая на верхние или нижние конечности, связанная с нарушением питания чувствительных корешков и оболочек спинного мозга. С развитием инсульта боль проходит, что связано с перерывом прохождения болевых импульсов в пораженной зоне. Часто выявляются предрасполагающие факторы: употребление алкоголя, физическое перенапряжение, перегрев, резкие движения в позвоночнике.
- Стадия развития инфаркта – в течение нескольких минут или часов развиваются выраженная мышечная слабость (парез) в конечностях, утрачивается чувствительность в этих же конечностях, появляются выраженные нарушения функции тазовых органов. Болевой синдром прекращается (причины описаны выше). В момент развития инсульта возможны и симптомы поражения головного мозга (рефлекторно): головная боль, головокружение, обмороки, тошнота, общая слабость. Клиника поражения того или иного участка мозга зависит от локализации пораженного сосуда.
- Стадия стабилизации и обратного развития – симптомы перестают нарастать и регрессируют на фоне адекватного лечения.
- Стадия резидуальных явлений – остаточные явления перенесенного инсульта.
В зависимости от того, какой участок мозга поражен, выделяют следующие клинические синдромы:
- при поражении передней спинальной артерии в самых верхних отделах – тетрапарез (все 4 конечности) по спастическому типу, нарушение болевой и температурной чувствительности во всех конечностях, признаки поражения 5-й и 12-й пар черепно-мозговых нервов;
- при поражении передней спинальной артерии в области верхних шейных сегментов – то же, что и в предыдущем пункте, но без поражения черепно-мозговых нервов;
- при поражении передней спинальной артерии в области перекреста пирамид – круциатная гемиплегия: парез руки на стороне очага и ноги на противоположной стороне;
- суббульбарный синдром Опальского – на стороне очага парез конечностей, нарушение чувствительности на лице, атаксия, иногда синдром Клода-Бернара-Горнера (птоз, миоз, энофтальм). На противоположной стороне – нарушение поверхностной чувствительности на конечностях и туловище;
- синдром по типу бокового амиотрофического склероза – периферический или смешанный парез верхних конечностей, спастический нижних конечностей, возможны непроизвольные подергивания мышц плечевого пояса;
- синдром Персонейдж-Тернера – выраженные боли в верхних отделах рук, вслед за которыми развивается паралич. С развитием паралича боль уходит;
- синдром передней ишемической полиомиелопатии – периферический парез одной или обеих рук;
- синдром ишемической псевдосирингомиелии – сегментарные расстройства поверхностной чувствительности и легкие парезы мышц;
- синдром ишемии краевой зоны передних и боковых канатиков – спастический парез конечностей, мозжечковая атаксия, легкое снижение чувствительности;
- синдром поражения верхней дополнительной корешково-спинальной артерии (средние грудные сегменты) – спастический парез ног, нарушение болевой и температурной чувствительности с уровня сосков и ниже, нарушение мочеиспускания по типу задержки;
- синдром Броун-Секара – парез в одной конечности или на одной половине тела (т.е. например, в правой руке и ноге), нарушение болевой и температурной чувствительности на другой стороне;
- патология артерии Адамкевича – парез обеих ног, нарушение всех видов чувствительности от нижнегрудных сегментов, нарушение функции тазовых органов. Быстро развиваются пролежни;
- синдром парализующего ишиаса – при поражении нижней дополнительной корешково-спинальной артерии (артерия Депрож-Готтерона). Обычно развивается на фоне длительного пояснично-крестцового радикулита. Проявляется в виде паралича мышц голени со свисанием стопы. Болевой синдром с развитием пареза исчезает. Также наблюдаются нарушения чувствительности с уровня поясничных или крестцовых сегментов. При осмотре не обнаруживают ахилловы рефлексы;
- синдром поражения конуса (нижние крестцовые сегменты) – параличи не возникают. Есть расстройства функции тазовых органов – недержание мочи и кала. Больные не ощущают позывов, не чувствуют прохождение мочи и кала;
- патология задней спинальной артерии (синдром Уиллиамсона) – развивается нарушение глубокой чувствительности в конечностях (с сенситивной атаксией) и умеренный парез в этих же конечностях.
Большая вариабельность в строении сосудистой системы спинного мозга создает трудности в диагностике очага поражения, но грамотный специалист всегда сможет поставить правильный диагноз.
Геморрагический инсульт спинного мозга
При кровоизлиянии в толщу вещества спинного мозга (гематомиелия) возникает острая опоясывающая боль в туловище с одновременным развитием паралича в одной или нескольких конечностях. Параличи чаще носят периферический (вялый) характер. В этих же конечностях наблюдается нарушение болевой и температурной чувствительности. При массивных кровоизлияниях возможно развитие тетрапареза с нарушениями чувствительности и функций тазовых органов. Комбинации клинических симптомов могут быть самыми разными, как и при ишемическом инсульте. Большую роль играет размер гематомы: мелкие могут рассасываться, не оставляя после себя при лечении никаких признаков; крупные всегда имеют остаточные явления.
Гематорахис — еще один вид геморрагического инсульта, довольно редкий. В этом случае происходит кровоизлияние в субарахноидальное пространство спинного мозга. Чаще причиной становится разрыв аномального сосуда (аневризма, мальформация), травма спинного мозга или позвоночника. После провоцирующего фактора развивается выраженный болевой синдром по ходу позвоночника или опоясывающего характера. Боль может быть стреляющей, пульсирующей, «кинжальной», держится несколько дней или даже недель. В момент кровоизлияния могут наблюдаться общемозговые симптомы: головная боль, тошнота, рвота, головокружение, нарушение сознания по типу оглушения. Появляются некоторые симптомы раздражения мозговых оболочек: четче выражен симптом Кернига, а вот ригидности затылочных мышц нет вообще. Симптомы поражения вещества спинного мозга либо отсутствуют вообще, либо появляются позже и имеют умеренно выраженный характер.
Эпидуральная гематома характеризуется резкой локальной болью в позвоночнике в сочетании с корешковыми болями и медленно нарастающими симптомами сдавления спинного мозга. Локальная боль однотипна, склонна к повторению, ремиссии от нескольких дней до нескольких недель.
Лечение
Тактика лечения определяется индивидуально после точной диагностики природы и локализации процесса. Например, если причиной инсульта стал выраженный остеохондроз с грыжей диска, сосудистая аномалия или опухоль, то стоит рассмотреть возможность оперативного лечения.
Для лечения ишемического инсульта спинного мозга применяют:
- антикоагулянты и антиагреганты – гепарин
 , фраксипарин, аспирин, плавикс, клопидогрель, курантил (дипиридамол), трентал;
, фраксипарин, аспирин, плавикс, клопидогрель, курантил (дипиридамол), трентал; - вазоактивные препараты – кавинтон, пентоксифиллин, оксибрал, ницерголин, инстенон, энелбин, ксантинола никотинат;
- венотоники – троксевазин, эскузан, цикло-3-форт
- нейропротекторы – актовегин, танакан, церебролизин, цитохром С, ноотропил, рибоксин;
- ангиопротекторы – аскорутин, добезилат кальция, троксерутин;
- гемодилюция – свежезамороженная плазма, низкомолекулярные декстраны (реоплиглюкин, реомакродекс);
- противоотечные – диуретики (фуросемид, лазикс), Л-лизина эсцинат;
- нестероидные противовоспалительные препараты – диклофенак, целебрекс, нимесулид, ибупрофен;
- средства, улучшающие нервно-мышечную проводимость – нейромидин;
- для снижения мышечного тонуса – мидокалм, баклофен;
- витамины группы В – нейрорубин, мильгамма.
Дополнительно используются (в зависимости от причины инсульта): иммобилизация пораженного позвоночного сегмента, вытяжение, медикаментозные блокады, массаж, ЛФК, методы физиолечения.
Консервативное лечение геморрагического инсульта заключается в применении:
- препаратов, укрепляющих сосудистую стенку, способствующих предотвращению рецидивов кровоизлияния – дицинон (этамзилат натрия), контрикал, гордокс, аминокапроновая кислота;
- препаратов для профилактики вазоспазма – нимотоп, верапамил;
- нейропротекторов и ангиопротекторов.
При неэффективности консервативного лечения и в случаях травм спинного мозга, опухолевых образований, сдавливающих мозг, показано оперативное лечение у нейрохирурга.
Особую роль в лечении спинальных инсультов играет профилактика пролежней, пневмонии и урогенитальных инфекций, которые часто осложняют это заболевание при недостаточном уходе за больным.
Чтобы избежать пролежней, необходимо следить за чистотой нательного белья, протирать тело камфорным спиртом, припудривать складки кожи тальком, переворачивать больного каждые 1-1,5ч. Можно использовать специальные приспособления для профилактики пролежней – резиновый круг, кольца.
При невозможности самостоятельно мочиться проводят катетеризацию мочевого пузыря, при недержании используют мочеприемники. Половые органы необходимо содержать в чистоте для профилактики восходящей инфекции.
Во избежание развития пневмонии необходимо проведение дыхательной гимнастики каждый час по 5 минут (пока соблюдается постельный режим). В дальнейшем при расширении режима необходима дозированная двигательная активность.
Последствия

Последствия перенесенного спинального инсульта могут быть самыми разными. При незначительных размерах очага, вовремя проведенной медикаментозной терапии или оперативном лечении возможно 100% выздоровление, однако больной должен подвергаться диспансерному наблюдению и профилактическим лечебным курсам. Возможен и менее благоприятный исход, когда, несмотря на лечение, у больного остаются двигательные, чувствительные и тазовые нарушения. Такие нарушения могут приводить к инвалидности:
- парезы конечностей (одной или нескольких) – сохраняется слабость в мышцах, что затрудняет самостоятельное передвижение и самообслуживание;
- участки гипестезии или анестезии – на туловище или конечностях снижена или отсутствует чувствительность. Это может быть как болевая, температурная, тактильная чувствительность, так и более сложные виды чувствительности, такие как чувство локализации, стереогноз (узнавание предметов на ощупь с закрытыми глазами), двумерно-пространственное чувство (способность узнавать с закрытыми глазами нарисованные на теле буквы, цифры) и др. Для некоторых больных это может служить причиной утраты трудоспособности – швея или музыкант не могут выполнять профессиональные навыки при отсутствии чувствительности в руках;
- нарушения мочеиспускания и дефекации – эта проблема особенно мучительна для больных, так как затрагивает интимную сферу человека. Возможны самые разные по степени и характеру нарушения: недержание мочи, постоянное выделение мочи по каплям, периодическое неконтролируемое мочеиспускание, необходимость тужиться, чтобы помочиться, недержание кала.
Восстановление
Восстановление после спинального инсульта может быть длительным. Наиболее активно оно протекает в первые 6 месяцев. В первую очередь такие больные нуждаются в психосоциальной адаптации, так как спинальный инсульт резко меняет их привычный образ жизни. Восстановление после перенесенного спинального инсульта – процесс длительный и трудоемкий, иногда на восстановление утраченных функций уходят годы. Однако качественные реабилитационные мероприятия после стационарного лечения позволяют большинству больных вернуться к полноценной жизни.
Реабилитация
В течение восстановительного периода больному показаны повторные медикаментозные курсы (минимум 1 раз в полгода).
Важная роль принадлежит кинезиотерапии – лечебной физкультуре. В период, когда больной сам не может пошевелить конечностью, это пассивная гимнастика. Когда произвольные движения становятся возможными, это уже специальный комплекс упражнений статического и динамического характера (желательно разработанный реабилитологом индивидуально для конкретного больного).
Многим больным приходится учиться передвигаться с помощью дополнительных средств – тростей, ходунков, специальных лонгеток. В некоторых случаях может понадобиться ортопедическая обувь.
Очень хороший эффект в восстановительном периоде оказывает массаж. Повторные курсы увеличивают результативность. Наряду с массажем возможно использование иглорефлексотерапии.
При мышечной слабости показана электростимуляция. Среди других методов физиолечения следует отметить магнитотерапию, синусоидальные модулированные токи (при парезах), ультрафонофорез и электрофорез, подводный душ-массаж, сероводородные и углекислые ванны, парафиновые и озокеритные аппликации.
Трудотерапия и профориентация также входят в комплекс реабилитационных мероприятий.
Конечно, наиболее полно комплекс восстановительных мер реализуется при санаторно-курортном лечении.