Причины наджелудочковой экстрасистолии, симптомы, лечение и возможные последствия
Н аджелудочковая экстрасистолия — это появление атипичных сокращений кардиальных структур вне связи с работой синусового узла. Очаг патологического возбуждения, как и следует из названия состояния, локализуется выше желудочков. Обычно это атриовентрикулярный узел, который в норме проводит импульс, но не генерирует его.
Обнаружить патологическое проявление сложно, если не сказать невозможно, когда возникают единичные экстрасистолы. При множественных или групповых проявления минимальны, но присутствуют. Их выраженность зависит от длительности и характера процесса.
Оценку состояния здоровья проводит врач-кардиолог. В тандеме с иными специалистами определяется этиология проблемы. Лечение требуется незамедлительно, вероятны летальные осложнения.
Механизм развития патологии
Для начала нужно обратиться к основам физиологии и анатомии. Сердце — это мышечный орган. Его клетки, так называемые кардиомиоциты, способны к спонтанному возбуждению.
Потому кардиальные структуры расположены к полноценной работе вне сторонней стимуляции. Частично скорость сокращений регулируется головным мозгом и в меньшей мере гормональными веществами.
Генерация электрического импульса проходит в особом скоплении цитологических единиц: синусовом узле. Это нормальное естественное явление.
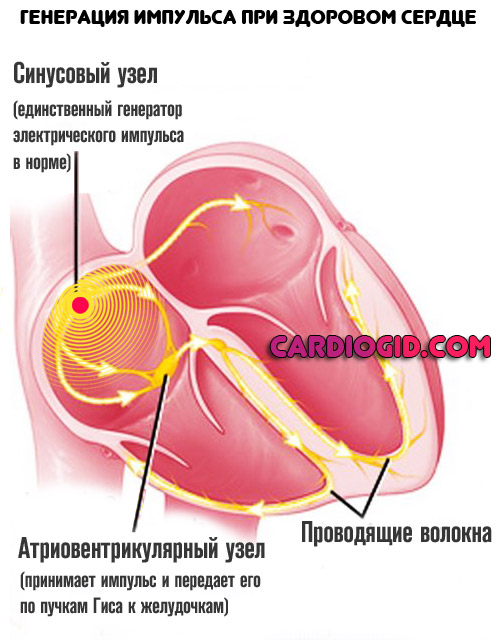
При наличии поражений самого сердца или иных систем, возможно формирование сигнала в других, нетипичных местах.
Наиболее частая локализация экстрасистол — предсердия (как раз описанное расположение). В отличие от иных разновидностей проблемы, подобная не столь летальна, хотя степень опасности должна определяться характером процесса.
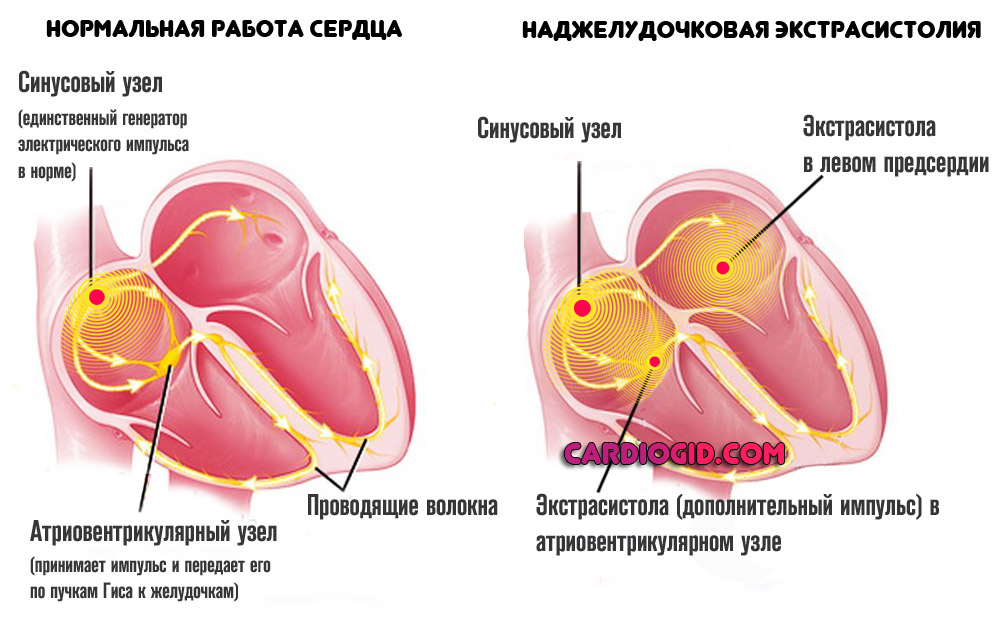
Частые наджелудочковые экстрасистолы развиваются в ответ на стимуляцию кардиальных структур извне или в результате пороков, врожденных и приобретенных. Чем больше длительность патологического процесса, тем выше вероятность летальных осложнений.
Классификация
Рассматриваемая проблема имеет несколько способов типизации.
Исходя из частоты возникновения неправильных сокращений, можно назвать:
- Одиночные наджелудочковые экстрасистолы. Наиболее распространенный вариант. Не несут опасности для здоровья или жизни, поскольку характеризуется сиюминутным нарушением, которое не успевает закрепиться в организме пациента. Более того, люди даже не чувствуют изменений со стороны тела, симптоматики нет. С течением времени возможна трансформация процесса, его усложнения и повышение рисков. Обнаружить отклонения выйдет только посредством объективных исследований, и то не всегда.
- Множественные наджелудочковые экстрасистолы. Определяются на кардиограмме как участки избыточного возбуждения сердца. Проявляется ярко, дает клиническую картину неспецифичного рода. Симптомы могут соответствовать разным процессам, вплоть до мерцательной аритмии. Точку в вопросе можно поставить только после кардиографии.
Другой метод классификации — исходя из момента начала патологического процесса.
В такой ситуации выделяют:
- Суправентрикулярную экстрасистолию. Раннее появление атипичного сокращения сердечной мышцы. Самый распространенный вариант, он же наиболее опасный.
- Средняя разновидность.
- Поздний тип.
Редко рассматриваемое явление имеет гомогенное происхождение. Чаще оно политопное — источники измененного сигнала локализуются в разных участках.
Наконец, можно типизировать процесс по расположению генерации электрического импульса.
- Предсердное. Определяется в 25% случаев или около того.
- Атриовентрикулярное. Примерно 2-4% клинических ситуаций.
- Смешанная наджелудочковая разновидность. Не свыше 15%.
Существуют и иные критерии: по ритмическому рисунку, частоте развития в течение определенного периода (обычно в расчет берется один час).
Наибольшее клиническое значение имеет опасность той или иной формы. Так, редкие, единичные экстрасистолии определяются малой степенью угрозы, потому лечение проводится в плановом порядке.
Частые и множественные требуют срочной терапии, желательно в условиях стационара. Отсутствие помощи заканчивается осложнениями в 65% случаев или около того, основные последствия — инфаркт миокарда, остановка сердца, недостаточность или ИБС.
При наличии подозрений рекомендуется обращаться к кардиологу.
Причины возникновения проблемы
Факторы развития экстрасистолии многообразны, всегда они имеют болезнетворную природу. Потому необходима своевременная диагностика.
Среди возможных патологий:
- Чрезмерная физическая активность. Регулируемый момент, зависящий от самого пациента. Обычно речь идет об избыточной нагрузке, которая не соответствует потребностям и возможностям организма самого человека. В отсутствии тренированности возникает тахикардия, затем она сменяется интенсивной генерацией патологических сигналов. Это своего рода адаптивный механизм. Но он не приводит к нормализации, все заканчивается как минимум существенным перебоями в работе. Как вариант — кардиогенным шоком и остановкой.
- Недостаток механической нагрузки. В таком случае речь о следствии гиподинамии, сердце нетренированное, деятельность его становится слабее. Потому рекомендуется, как минимум 2-3 часа в сутки гулять на свежем воздухе, не допуская превышения порога активности (он рассчитывается исходя из индивидуальных особенностей организма конкретного человека).
- Стрессы. Как сиюминутные нервные потрясения, так и длительного характера. Оба случая сопровождаются выбросом большого количества кортизола, адреналина и иных веществ. Гормонов коры надпочечников и гипофиза. Возможна интенсивная клиническая картина с обмороком, проблемами с ритмом и иными. Лечение обычно не требуется. Все приходит в норму по окончании психотравмирующей ситуации.
- Гормональные факторы. Такие, как гипертиреоз, избыточная выработка соединений щитовидной железы. Другой клинический вариант — синтез веществ коры надпочечников. Типы заболеваний — токсикоз, синдром Иценко-Кушинга и иные. Сопровождаются выраженной клинической картиной. Суть процесса становится очевидна даже при беглом взгляде эндокринолога на пациента. Верификация проводится лабораторными и инструментальными методами.
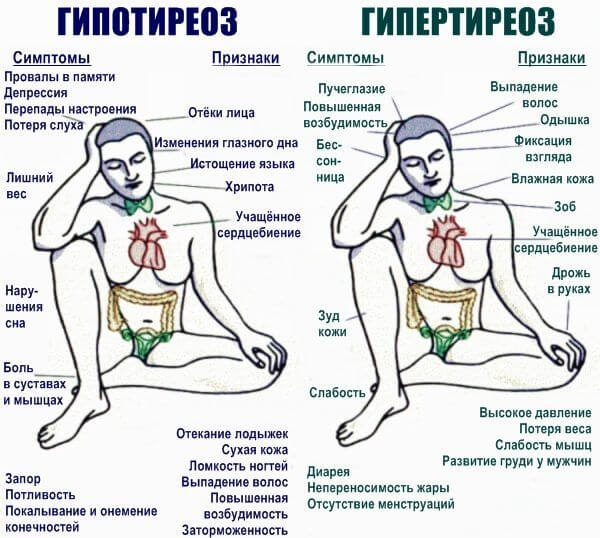
- Сахарный диабет. Стоит особняком в категории гормональных причин. Представляет собой нарушение синтеза или же чувствительности тканей к инсулину. Процесс обоих типов сопровождается массой симптомов, весь организм под ударом.
- Нарушения со стороны нервной системы. Изменяется характер торможения сигнала, отсюда интенсивная стимуляция кардиальных структур. Лечение сложное, проводится под контролем профильного специалиста (невролог). Клиническая картина минимальна. Дает знать о себе вегето-сосудистой дистонией. Это не самостоятельный диагноз и не единица, а комплекс проявлений, входящий в структуру того или иного состояния.
- Отравление организма вредными веществами. Спровоцировать экстрасистолию, причем опасную может этиловый спирт (составная часть алкогольной продукции), никотин, соли тяжелых металлов, ядовитые элементы.
- Повышение температуры тела на фоне раковых или инфекционных процессов. Необходимо купирование первопричины. Тогда и сердечная деятельность придет в норму.
- Метаболические проблемы. Обычно недостаток калия, магния, частично кальция. Восстановление проводится в короткие сроки и больших сложностей не представляет.
- Передозировка антигипертензивных препаратов, гликозидов и средств для лечения кардиальных патологий.
- Проблемы с сердцем. Различного происхождения. Кардиомиопатии, перенесенные в недавнем прошлом инфаркты, воспаления структур, недостаточность, ИБС, приобретенные и врожденные пороки развития.
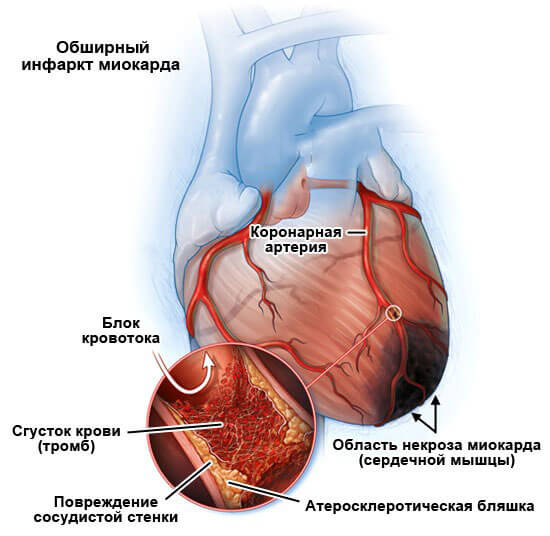
Все это факторы риска. Как правило, обуславливают они групповые экстрасистолы, которые несут опасность существованию пациента. Контроль состояния проводится кардиологом, в рамках профилактики, скрининговой программы.
Характерные симптомы
Наджелудочковый тип экстрасистолии, в отличие от прочих разновидностей сама по себе менее опасна, потому как дает больше времени на выявление. С другой же стороны, с момента появления первых признаков до летальных осложнений проходят годы. Отсюда возможность своевременной реакции на проблему.
На начальных стадиях экстрасистолия вообще никак себя не проявляет. На поздних такое случается тоже. В общем и целом клиническая картина представлена следующими моментами:
- Ощущение биения собственного сердца. При нормальном положении вещей такого быть не должно.
- Перебои в работе. Орган пропускает удары, спонтанно замедляется или ускоряется. Такого быть не должно. Дисфункция требует коррекции в сиюминутном порядке. Нужен вызов неотложной помощи.
- Головокружение или же вертиго. Проявляется как ответ на недостаточное питание тканей мозга, в частности мозжечка.
- Цефалгия. Возникает спонтанно, без видимых причин. Сопровождает экстрасистолию не всегда.
- Одышка. В легких формах на фоне физической активности. Чем она больше, тем выше вероятность проблем с легкими.
- Ощущения в груди непонятного, необъяснимого характера. Пациенты описывают их как тяжесть, переворачивание сердца, трепыхание и т.д. Это указание на выраженность процесса. Единичные патологические сокращения не ощущаются вообще. Значит, речь идет об опасной форме, требуется срочная помощь. Возможна остановка сердца и летальный исход без перспектив реанимации.
- Слабость, сонливость, проблемы с работоспособностью. Человек становится вялым, не может выполнять ежедневные обязанности быту.
- Когнитивные нарушения. В качестве таковых выступает снижение памяти, концентрации внимания. За подобным пациентом нужно тщательно наблюдать родственникам, возможны опасные действия.
- Паническая атака. Только в некоторых случаях у больных определенного склада. Сопровождается страхом, вегетативными проявлениями.
Симптомы требующие срочной медицинской помощи
- Резкая головная боль.
- Давящий, невыносимый дискомфорт в груди.
- Удушье.
- Параличи, парезы, онемения конечностей.
- Невозможность контроля мышечных структур.
- Отклонения со стороны зрения, слуха, двигательной активности и других функций, управляемых нервной системой.
При любом из вышеперечисленных признаков показан вызов бригады скорой помощи.
Диагностические меры
Обследование пациентов с экстрасистолией — задача врачей-кардиологов. Констатации факта, однако, недостаточно. Выявить этиологию можно посредством лабораторных и инструментальных методов.
Здесь компетенции одного врача уже недостаточно, может потребоваться помощь сторонних докторов.
- Опрос пациента на предмет жалоб. Все данные фиксируются для последующего анализа.
- Сбор анамнеза. Образ жизни, семейная история, вредные привычки, характер лечения если таковое проводится, соматические патологии и многие иные факторы подлежат записи.
- Выслушивание сердечных тонов. Они глухие, ритмичные, необычайно громкие.
- Измерение артериального давления и ЧСС. В комплексе. Лучше несколько раз с интервалом в 10-15 минут.
- Суточное мониторирование с помощью холтеровского автоматического тонометра.
- Электрокардиографическая методика. Основная в деле выявления экстрасистолии. Ранние этапы процесса могут пройти незамеченными, это возможно. Потому показан регулярный скрининг. При наличии соматических патологий, не реже, чем раз в полгода
- Эхокардиография. УЗИ методика. Выявляет органические нарушения.
- Ангиография.
- Нагрузочные тесты. С большой осторожностью.
Возможны другие способы. Основными все же остается суточное мониторирвоание и ЭКГ.
Норма наджелудочковых экстрасистол в сутки не определяется. Нужно оценивать количество в час. Приемлемый показатель — 30-40 патологических сокращений. Все что больше — уже повод насторожиться и искать органические нарушения.
Признаки проблемы на ЭКГ
- Раннее возникновение зубца P на графике.
- Преждевременное появление комплекса QRST.
- Расстояние между указанными показателями в 0.8-0.11 с.
- Отклонение полярности пиков.
- Малая компенсаторная пауза.

Проявления должны оцениваться врачом-кардиологом и специалистом по функциональной диагностики. При наличии сомнений в компетентности докторов стоит получить дополнительное мнение.
Лечение
Терапевтическая тактика системная. Назначаются медикаменты, показано изменение образа жизни. Также возможно хирургическое вмешательство.
- Антиаритмические. Амиодарон и аналоги для восстановления адекватной деятельности мышечного органа.
- Калиевые и магниевые комплексы (B6, Аспаркам).
- Блокаторы кальциевых каналов. Верапамил подходит в большей мере, Дилтиазем чуть менее.
- Метопролол, Анаприлин, Карведилол и иные средства подобного же рода.
Возможно назначение других медикаментов. Сочетания и дозировки определяются кардиологами по итогам оценки состояния здоровья.
Хирургическое вмешательство показано в крайних случаях. Среди методик: кататеризация (устранение очагов патологического сигнала), резекция предсердий для тех же целей.
Эндоваскулярная абляция способ куда более щадящий, почти не дает осложнений. Потому к нему прибегают чаще.
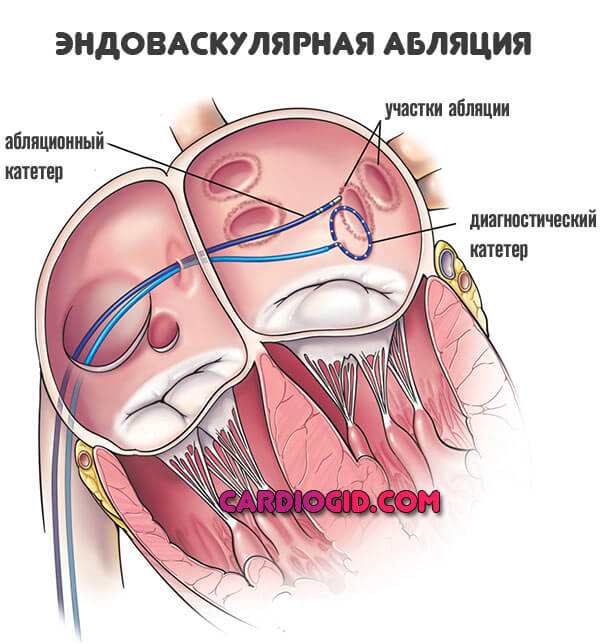
При наличии внекардиальных проблем показано устранение первопричины. Этиотропная терапия (устранение первопричинного заболевания) может быть разной: применение заместителей гормонов, операция, прием ноотропов, цереброваскулярных средств и т.д. Это обширный вопрос, решается он под контролем специалистов других профилей.
Изменение образа жизни играет большую роль.
- Отказ от курения и спиртного. Ничего хорошего они не дают, только разрушают организм. Тем более нельзя принимать наркотики.
- Нормализация сна. 8 часов за ночь или чуть выше, но не перебарщивать.
- Отказ от самостоятельного применения препаратов. Только по рекомендации врача, причем справедливо сказанное для всех лекарств.
- Питьевой режим – 2 л в сутки.
- Физическая активность — 2 ч прогулок, лучше распределить их равномерно.
- Кисломолочные продукты натурального происхождения.
- Овощи и фрукты.
- Масло сливочное.
- Яйца.
- Мед.
- Сухофрукты и кисели.
- Каши из круп.
- Супы на нежирных бульонах, диетические сорта мяса.
- Семечки и орехи.
Не стоит употреблять:
- Кофе.
- Чай.
- Энергетики.
- Фаст-фуд.
- Колбасы.
- Полуфабрикаты.
- Консервы
- Жареное.
- Копченое.
- Слишком соленое (более 7 граммов натриевых соединений принимать не стоит).
Частота приемом пищи — 4-6 раз в сутки или более. Нельзя переедать, потреблять продукты за 2-3 часа до сна. Нормализация рациона показана под контролем диетолога. Разрешается самостоятельно создать меню, опираясь на лечебные столы №3 и №10.
Возможные осложнения
Среди последствий не леченого патологического процесса:
- Остановка сердца. Наиболее вероятное явление.
- Кардиогенный шок.
- Инфаркт миокарда.
- Инсульт или острое ослабление мозгового кровообращения.
- Тромбоэмболия. В результате слипания мертвых форменных клеток крови-тромбоцитов.
- Когнитивные отклонения по типу раннего слабоумия, снижения интенсивности мышления и падение памяти.
Последствия наджелудочковой экстрасистолии обусловлены нарушением гемодинамики и гипоксией тканей. Помимо уже названных моментов, повышается риск болезней Паркинсона и Альцгеймера.
Прогноз
Прогностические данные разнятся.
- Отсутствие нарушения сократимости миокарда.
- Нормальная проводимость структур и пучков Гиса.
- Адекватная реакция организма на лечение.
- Раннее начало терапии.
В общем можно сформулировать прогноз таким образом. Единичные патологические сокращения устраняются в 100% случаев, риски определяются 2-5%. Множественные характеризуются вероятностью летальных осложнений, описанных выше в 25-30% ситуаций. Перспективы — 3-5 лет с момента возникновения первых симптомов.
В заключение
Наджелудочковая экстрасистолия — это появление лишних сокращений кардиальных структур, источником которых оказываются предсердия или атриовентрикулярный узел.
Даже опасные формы процесса считаются менее летальными, чем иные, схожие по этиологии и клинической картине. Так, при вовлечении в явление желудочков, вероятность смерти вдовое выше.
Терапия под контролем кардиолога. Профилактика заключается в регулярной ранней оценке состояния кардиальных структур (скрининг).
Какую опасность для здоровья представляет наджелудочковая экстрасистолия?
Наджелудочковая экстрасистолия – это атипичные сокращения миокарда вне связи с генерацией импульсов синусовым узлом, разновидность аритмии.
Общие данные
При наджелудочковой экстрасистолии очаг патологического возбуждениялокализуется выше желудочков. Обычно это атриовентрикулярный узел, который в норме проводит импульс, но не генерирует его. Обнаружить патологическое проявление сложно, если не сказать невозможно, когда возникают единичные экстрасистолы. При множественных или групповых проявления минимальны, но присутствуют. Их выраженность зависит от длительности и характера процесса.
Оценку состояния здоровья проводит врач-кардиолог. В тандеме с иными специалистами определяется этиология проблемы. Лечение требуется незамедлительно, вероятны летальные осложнения.

Механизм развития патологии
Для начала нужно обратиться к основам физиологии и анатомии. Сердце — это мышечный орган. Его клетки, так называемые кардиомиоциты, способны к спонтанному возбуждению. Потому кардиальные структуры расположены к полноценной работе вне сторонней стимуляции. Частично скорость сокращений регулируется головным мозгом и в меньшей мере гормональными веществами. Генерация электрического импульса проходит в особом скоплении цитологических единиц: синусовом узле. Это нормальное естественное явление.
При наличии поражений самого сердца или иных систем, возможно формирование сигнала в других, нетипичных местах. Наиболее частая локализация экстрасистол — предсердия (как раз описанное расположение). В отличие от иных разновидностей проблемы, подобная не столь летальна, хотя степень опасности должна определяться характером процесса.
Частые наджелудочковые экстрасистолы развиваются в ответ на стимуляцию кардиальных структур извне или в результате пороков, врожденных и приобретенных. Чем больше длительность патологического процесса, тем выше вероятность летальных осложнений.
Причины
Наджелудочковая экстрасистолия может возникнуть по причине как сердечных заболеваний, так и других факторов.
| Группа причин | Перечень причинных факторов |
|---|---|
| Заболевания сердца | Хроническая ишемическая болезнь и инфаркт миокарда |
| Любые кардиомиопатии – заболевания сердечной мышцы (миокарда) | |
| Врожденные и приобретенные сердечные пороки | |
| Миокардит (воспалительное поражение сердечной мышцы) | |
| Сердечная недостаточность | |
| Медикаментозные воздействия | Передозировка, бесконтрольный прием препаратов: дигоксина, антиаритмических средств, мочегонных средств |
| Нарушения обмена электролитов | Снижение или повышение концентрации калия, кальция и натрия в крови |
| Интоксикация и отравление организма | Алкоголь, химикаты, вредности на производстве, курение, инфекционные болезни, заболевания, сопровождающиеся кислородным голоданием тканей: хроническая анемия, патология бронхо-легочной системы. |
| Патология нервной системы | Нейроциркуляторная дистония и другие виды вегетативных нарушений |
| Эндокринные болезни | Снижение или повышение гормональной активности надпочечников и щитовидной железы, |
| Сахарный диабет | |
| Становление, дисбаланс, угасание функции яичников (начало менструаций, менопауза) | |
| Особенности образа жизни | Излишняя нервозность, переживания, отрицательные эмоции |
| Частые стрессовые ситуации | |
| Избыток физических нагрузок и низкая физическая активность | |
| Идиопатическая | Причину болезни установить невозможно, так как проблема возникает сама по себе |
Экстрасистолы наджелудочкового типа могут быть отдельным патологическим состоянием, но крайне редко (не чаще 5–10%). Это значит, что если они есть, обязательно нужно искать первичную причину – заболевание, проявляющееся сердечными экстрасистолами. В 50% – это патология сердца.
Классификация
- Предсердные (очаг локализуется в области предсердий);
- Атриовентрикулярные (место расположения очага – в перегородке, отделяющей желудочки от предсердий).
По количеству очагов:
- Один очаг (монотопная экстрасистолия);
- Два или более очагов (политопная экстрасистолия).
По времени возникновения:
- Ранние (образуются при сокращении предсердий);
- Интерполированные (точка локализации – на границе между сокращениями желудочков и предсердий);
- Поздние (могут возникать при сокращении желудочков или при полном расслаблении сердечной мышцы – в период диастолы).
По частоте (в одну минуту):
- Единичные (пять или менее экстрасистол);
- Множественные (больше пяти);
- Групповые (несколько подряд);
- Парные – (по две одновременно).
Варианты наджелудочковых экстрасистол с учетом наиболее важных характеристик приведены в таблице:
| Вид экстрасистол | Что означает |
|---|---|
| Предсердные | Возникают из предсердий |
| Атриовентрикулярные | Возникают из перегородки между желудочками и предсердиями |
| Монотопные | Очаг импульсов один |
| Политопные | Два и более очагов импульсов |
| Ранние | Совпадают с сокращением предсердий |
| Поздние | Совпадают с сокращениями желудочков |
| Единичные | Частота менее 5 раз в минуту |
| Множественные | Чаще 5 раз в минуту |
| Групповые | Несколько экстрасистол подряд |
Симптомы и клинические проявления
Типичные симптомы и жалобы больных такие:
- Чувство перебоев в работе сердца. В норме никаких ощущений сердцебиения быть не должно. Если они появились в любом виде (удары в области сердца, перебои, дрожание, переворачивание), это должно настораживать в отношении экстрасистолии.
- Неритмичная пульсация артерий (на шее, грудной клетке, конечностях). Пульс становится прерывистым, аритмичным – между регулярными ритмичными биениями встречаются внеочередные, после которых следует пауза.
- Общая слабость, бессилие, головокружение, обморок. Сопровождают только частые экстрасистолы, обуславливающие нарушения кровообращения (в первую очередь в головном мозге).
- Легкое чувство сдавления в груди и нехватки воздуха, одышка. При экстрасистолах до 10–15 в минуту беспокоят при нагрузках, а при более частых – и в покое.
- Тревога, беспокойство, дрожь по телу, немотивированное чувство страха. Так проявляются множественные экстрасистолы.
Симптомы, требующие срочной медицинской помощи
- Резкая головная боль.
- Давящий, невыносимый дискомфорт в груди.
- Удушье.
- Параличи, парезы, онемения конечностей.
- Невозможность контроля мышечных структур.
- Отклонения со стороны зрения, слуха, двигательной активности и других функций, управляемых нервной системой.
При любом из вышеперечисленных признаков показан вызов бригады скорой помощи.
Диагностические меры
Сама по себе наличие СЭ не свидетельствует о наличии какого-либо сердечного заболевания. Диагноз ставят на основе:
- жалоб больного;
- общего осмотра с выслушиванием и измерением частоты сердечных сокращений (ЧСС);
- данных об образе жизни, вредных привычках пациента, перенесенных болезнях и оперативных вмешательствах, наследственности; лабораторного анализа крови (общий, биохимический, гормоны щитовидной железы и надпочечников).
При необходимости назначают ЭКГ, холтеровский мониторинг, ультразвуковое исследование сердца, тесты под нагрузкой с записью ЭКГ до и после нагрузки.
Дифференциальная диагностика СЭ проводится с помощью ЭКГ и электрофизиологического исследования сердца (ЭФИ), которые регистрируют внутрисердечные потенциалы.
Первая помощь при СЭ:
- успокоить человека,
- снять верхнюю одежду (если приступ случился не на улице в холодное время года) или расстегнуть воротник,
- дать выпить воды,
- посадить в прохладное, тихое место.
Методы диагностики, определяющие как сам факт экстрасистолии, так и то, что она именно наджелудочковая, разделяют на общие и специальные. Они перечислены в таблице.
| Общие методы | Специальные методы |
|---|---|
| Пальцевое исследование пульса | Суточное холтеровское мониторирование |
| Выслушивание сердца (аускультация через фонендоскоп) | Нагрузочные сердечные пробы |
| Электрокардиография (ЭКГ) | УЗИ сердца |
| Электрокардиостимуляция |
Признаки проблемы на ЭКГ

Признаки на ЭКГ Наджелудочковую экстрасистолию очень легко распознать на кардиограмме. Основные признаки:
- внеочередное (экстрасистолическое) появление патологического деформированного зубца Р и следующего за ним неизмененного комплекса QRST;
- наличие компенсаторной паузы, т. е. прямой линии на пленке.
Если в разных отведениях зубец Р имеет различную форму, такое явление называется политопной предсердной экстрасистолией. Ее обнаружение с высокой вероятностью свидетельствует о заболевании сердца или легких и требует более тщательной диагностики.
Экстрасистолия у детей
Раньше считалось, что более часто встречаемая форма экстрасистолии у детей – желудочковая. Но сейчас все виды экстрасистол встречаются практически с одинаковой частотой. Связано это с тем фактом, что детский организм растет быстро, и сердце, не справляясь с такой нагрузкой, «включает» компенсаторные функции за счет все тех же внеочередных сокращений. Обычно, как только рост ребенка замедляется, болезнь исчезает сама собой.
Но игнорировать экстрасистолию нельзя: она может являться признаком серьезного заболевания сердца, легких или щитовидной железы. Дети обычно предъявляют те же жалобы, что и взрослые, то есть жалуются на «перебои» в работе сердца, головокружение, слабость. Поэтому, при возникновении подобных симптомов, ребенка необходимо тщательно обследовать.
Если у ребенка была выявлена желудочковая экстрасистолия, то вполне возможно, что лечение здесь и не потребуется. Ребенка обязательно ставят на диспансерный учет и обследуют один раз в год. Это необходимо для того, чтобы не пропустить ухудшение его состояния и появление осложнений.
Медикаментозное лечение экстрасистолии у детей назначается лишь в том случае, если количество экстрасистол за сутки достигает 15000. Тогда назначается метаболическая и антиаритмическая терапия.
Особенности терапии
Комплексный лечебный подход при экстрасистолии включает:
- коррекцию образа жизни и питания;
- лечение основного причинного заболевания;
- прием специальных противоаритмических препаратов;
- хирургическое лечение.
Болезнь излечима, но необходим индивидуальный подход к каждому конкретному случаю. За помощью обращайтесь к врачу-кардиологу.
Если наджелудочковая экстрасистолия носит доброкачественный характер, то лечение чаще всего отсутствует. Если нет эндокринных и сердечных заболеваний, пациенту рекомендуется выполнять некоторые требования:
- Соблюдение режима дня, полноценный отдых и сон.
- Проявлять умеренность при физических нагрузках, стараться ограждать себя от стрессов, не принимать все близко к сердцу.
- Больше времени проводить на улице и дышать свежим воздухом.
- Придерживаться здорового питания. В рационе должно быть больше зелени, овощей, фруктов. Острые, жареные, консервированные продукты следует исключить. Также нежелательно есть горячую пищу.
Лечение наджелудочковой экстрасистолии необходимо в следующих случаях:
- Плохая переносимость симптомов, которую нельзя игнорировать, так как она невротизирует пациентов.
- Риск возникновения фибрилляций предсердий у пациентов с пороками сердца, а также с прогрессирующими органическими патологиями предсердий.
- Частая экстрасистолия – около 1000 в сутки и больше.
Лечение направлено на облегчение симптомов наджелудочковой экстрасистолии. Медикаментозная терапия заключается в выборе антиаритмического средства. Это зависит от этиологии и частоты экстарсистол:
- Назначают бета-адреноблокаторы, антиаритмические препараты I класса, антагонисты кальция. Эффективность определяется клинически и при помощи холтеровского мониторирования.
- Кроме этого, в зависимости от показаний, проводится лечение инфекций с помощью противовоспалительных, противовирусных средств, глюкокортикоидов.
- Назначают вегетотропные и психотропные препараты.
- Средства, содержащие калий (Панангин, Аспаркам). В виде уколов обладают умеренным противоаритмическим эффектом, у средств в таблетках – эффект слабый.
- Бета-блокаторы (Бисопролол, Метопролол, Небивалол). Лечебный эффект выражен хорошо, особенно при учащенном сердцебиении (более 90 ударов в минуту). Выпускаются только в таблетках, больше подходят для лечения хронической экстрасистолии со стабильным течением.
- Блокатор каналов кальция (Верапамил). Используется в виде внутривенных уколов с целью экстренного лечения приступов частой экстрасистолии из верхних отделов сердца.
- Амиодарон (Кордарон, Аритмил) – универсальное противоаритмическое средство. Выпускается в ампулах для внутривенных уколов и в таблетках. Одинаково хорошо ликвидирует стабильную наджелудочковую экстрасистолию и в виде приступов.
Помимо этого, обязательно лечение основной патологии. Какие бы методы лечения не использовались, наджелудочковая экстрасистолия не может быть полностью вылечена, пока не будет устранена ее причина. Обязательно нужно заниматься лечением основного заболевания (ишемической болезни сердца, кардиомиопатии, эндокринной патологии и пр.)
Немедикаментозное лечение включает психотерапевтические методы и устранение внесердечных причин возникновения экстрасистолии. Это связано с такими сопутствующими заболеваниями, как психовегетативные расстройства, гипертиреоз, рефлекторная наджелудочковая экстрасистолия. Следует ограничить употребление алкоголя, крепкого чая, кофе, а также полностью отказаться от курения.
Хирургическое вмешательство показано при частой, обычно монотопной экстрасистолии, если медикаментозное лечение не оказывает действия. Проводится радиочастотная абляция.

Если комплексная консервативная терапия не ликвидирует тяжелую экстрасистолию (более 10–15 экстрасистол в минуту, нарушение кровообращения), показано оперативное лечение. Операция по устранению аномальных очагов в предсердиях выполняется двумя путями:
- Эндоваскулярно – введение катетера в предсердие через сосуды конечностей. С его помощью радиочастотными волнами разрушаются очаги, издающие экстрасистолы. Очень щадящий и эффективный метод.
- Открытым способом – разрез грудной клетки, удаление участка предсердия с ушиванием образованных ран.
Возможные осложнения
Среди последствий не леченого патологического процесса:
- Остановка сердца. Наиболее вероятное явление.
- Кардиогенный шок.
- Инфаркт миокарда.
- Инсульт или острое ослабление мозгового кровообращения.
- Тромбоэмболия. В результате слипания мертвых форменных клеток крови-тромбоцитов.
- Когнитивные отклонения по типу раннего слабоумия, снижения интенсивности мышления и падение памяти.
- Последствия наджелудочковой экстрасистолии обусловлены нарушением гемодинамики и гипоксией тканей. Помимо уже названных моментов, повышается риск болезней Паркинсона и Альцгеймера.
Прогноз
Если установлена причина и проводятся соответствующие лечебные мероприятия – последствия 80–90% наджелудочковых экстрасистолий не тяжелые и не смертельные. Они излечиваются либо полностью, либо уменьшают выраженность.
Для этого в 80–85% достаточно консервативного лечения (прием медикаментов годами в виде курсов по несколько недель или месяцев при обострении), в 15–20% требуется операция. Последний метод эффективный на 95%. Но даже он не может помочь при патологии, обуславливающей необратимые изменения со стороны сердца.
В 70–80% единичные экстрасистолы (менее 5 раз в минуту) устраняются только диетой и коррекцией образа жизни.
Не обращаться к специалисту или не выполнять его рекомендаций даже при наличии редких экстрасистол – неправильное решение. Рано или поздно все закончится прогрессированием заболевания. Не допускайте этого и будьте здоровы!
Что такое наджелудочковая (суправентрикулярная) экстрасистолия и как ее лечить
Наджелудочковая (суправентрикулярная) экстрасистолия считается одной из наиболее распространенных аритмий. Она характеризуется внезапным возникновением внеочередного сердечного сокращения, после которого следует небольшая пауза. Источник импульса в данном случае находится выше желудочков — в предсердиях, атриовентрикулярном соединении. В МКБ-10 зашифрована кодом I49.2 и встречается реже, чем желудочковая форма.
Причины возникновения
НЖЭ развиваются вследствие многих причин. Даже банальное чихание или испуг могут вызвать внеочередное сокращение миокарда. Самыми частыми виновниками экстрасистол являются различные заболевания сердца: ишемическая болезнь, кардиомиопатии, врожденные и приобретенные пороки, миокардиты, перикардиты, хроническая сердечная недостаточность и т. д.
Также суправентрикулярная экстрасистолия развивается при следующих факторах, состояниях и болезнях:
- нарушение вегетативной регуляции (синдром автономной дисфункции);
- физический и эмоциональный стресс;
- невротические расстройства;
- рефлекторное раздражение сердечных нервов при заболеваниях ЖКТ: язвенная болезнь 12-перстной кишки, желчнокаменная болезнь;
- наличие вредных привычек;
- кофемания;
- прием таблеток: антидепрессанты, психостимуляторы для снижения аппетита, сосудосуживающие носовые капли, лекарства от повышенного давления. Даже некоторые антиаритмические средства в ряде случаев вызывают НЖЭ;
- инфекционные заболевания;
- тяжелые болезни дыхательной системы: бронхиальная астма, хроническая бронхообструктивная болезнь легких;
- патология эндокринных органов: болезнь Грейвса, тиреоидит Хашимото, сахарный диабет;
- избыток или недостаток в организме минеральных веществ (кальция, магния, натрия);
- травмы грудной клетки.
В некоторых случаях причину нарушения ритма выявить не удается. Тогда устанавливают диагноз «НЖЭ невыясненной этиологии».
Суточная норма наджелудочковых экстрасистол
Были проведены масштабные клинические исследования, в ходе которых удалось установить норму НЖЭ. У здорового человека без кардиологической патологии норма наджелудочковых экстрасистол в сутки составляет около 200—300. Такое количество НЖЭ не представляет опасности для здоровья.
Классификация и виды
Существует множество видов НЖЭ, разделяющихся по разным признакам.
В зависимости от источника импульса выделяют предсердные экстрасистолии и экстрасистолии (ЭС) из атриовентрикулярного (АВ) соединения. По количеству различают одиночные и парные. Три и более ЭС подряд уже считается эпизодом тахикардии (также это называют «пробежкой»).
У своих пациентов я часто наблюдаю такой ЭКГ-феномен, как аллоритмия — регулярное возникновение экстрасистол. Существуют ее следующие виды:
- бигеминии — появление на кардиограмме ЭС после каждого нормального сокращения сердца (подробнее об этом явлении читайте здесь)
- тригеминии — после каждого второго комплекса;
- квадригеминии — после каждого третьего комплекса.
В зависимости от причины выделяют НЖЭ следующих типов:
- функциональные — при физической нагрузке, рефлекторных влияниях;
- органические — при заболеваниях сердца;
- токсические — при передозировке лекарств;
- механические — при травмах.
Одиночные экстрасистолы
Наиболее доброкачественным вариантом НЖЭ, в основном встречающимся у здоровых лиц, являются одиночные суправентрикулярные экстрасистолы. Они почти всегда проходят незаметно для человека и не представляют угрозы для здоровья.
Частые симптомы
У большинства моих пациентов суправентрикулярная экстрасистолия протекает скрыто, без симптомов. И все-таки при продолжительном течении болезни некоторые люди могут испытывать чувство страха, неприятные ощущения замирания, перебои в работе сердца, «перекатывания» в груди. Часть пациентов, страдающих заболеваниями сердца, жалуются на кратковременное затруднение дыхания, головокружение и слабость. Также иногда наблюдаются потливость и жар.
Признаки на ЭКГ
Наджелудочковую экстрасистолию очень легко распознать на кардиограмме. Основные признаки:
- внеочередное (экстрасистолическое) появление патологического деформированного зубца Р и следующего за ним неизмененного комплекса QRST;
- наличие компенсаторной паузы, т. е. прямой линии на пленке.
Если в разных отведениях зубец Р имеет различную форму, такое явление называется политопной предсердной экстрасистолией. Ее обнаружение с высокой вероятностью свидетельствует о заболевании сердца или легких и требует более тщательной диагностики.

Бывает так, что после внеочередного зубца Р отсутствует комплекс QRST. Такое случается при блокированной предсердной экстрасистоле. ЭС из атриовентрикулярного соединения отличается тем, что зубец Р отрицательный или вовсе не регистрируется из-за наслоения на зубец Т.
Во время снятия ЭКГ в покое экстрасистол можно не застать. Поэтому, чтобы их «поймать» и выяснить, как часто они происходят, я назначаю своим пациентам холтеровское мониторирование. При сопутствующих болезнях человеку проводят УЗИ сердца (ЭхоКГ).
После наджелудочковых ЭС пауза длится меньше, чем при желудочковых.
Лечение: когда, как и чем
Суправентрикулярные экстрасистолии почти всегда протекают доброкачественно. Если внеочередные сокращения сердца единичны, не сопровождаются никакой симптоматикой и не провоцируют возникновение тяжелых нарушений ритма, лечение наджелудочковой экстрасистолии не требуется. Главное – бороться с ее причиной.
Когда НЖЭ ухудшают состояние пациента, я назначаю медикаментозную терапию. Наиболее эффективными препаратами для прекращения ЭС являются бета-адреноблокаторы — «Бисопролол», «Метопролол». При противопоказаниях к их применению (например, тяжелая бронхиальная астма) я перевожу больного на блокаторы медленных кальциевых каналов — «Верапамил», «Дилтиазем». О том, как лечат экстрасистолию медикаментами, читайте тут.
Что касается народных методов, на сегодняшний день нет убедительных доказательств их эффективности. Я в своей практике рекомендую больным ни в коем случае не заменять традиционное лечение народной медициной. Но если вы иного мнения, мы предлагаем вам ознакомиться с материалом здесь.
Если развитие НЖЭ связано с эмоциональным стрессом или невротическим расстройством, можно выпить седативные средства и записаться на прием к психотерапевту.
Главными критериями успешности терапии считаются прекращение симптомов и нормализация состояния пациента.
В редких случаях, когда медикаментозное лечение не оказывает ожидаемого положительного эффекта, применяется хирургическое вмешательство, в частности, такая методика, как радиочастотная катетерная абляция. Такую операцию я обычно назначаю молодым пациентам, поскольку с возрастом увеличивается риск развития тяжелых осложнений, вплоть до летального исхода.
Крайне редко, по жизненным показаниям, проводится операция открытым доступом, с рассечением грудной клетки и удалением того участка миокарда, где формируются внеочередные импульсы.
Чем опасны суправентрикулярные экстрасистолы и какие их последствия
Внеочередные наджелудочковые экстрасистолы сами по себе не представляют опасности для жизни человека и часто остаются незамеченными. Однако они могут спровоцировать появление более тяжелых сбоев ритма: наджелудочковые тахикардии, фибрилляцию и трепетание предсердий, которые приводят к резкому снижению артериального давления, ухудшению кровоснабжения миокарда и повышенному риску образования тромбов в сердце. Нередко наблюдается сочетание НЖЭ с синусовой тахикардией.
Наиболее неблагоприятными считают длительные политопные и блокированные ЭС.
Последствия наджелудочковой экстрасистолии определяются наличием: ишемической болезни сердца, хронической сердечной недостаточности и т. д. Само по себе нарушение ритма почти не вызывает каких-либо осложнений.
Совет специалиста
Несмотря на то, что чаще всего НЖЭ относительно безобидны, в случае их частого возникновения в сопровождении симптомов (ощущения замирания, перебоев в работе сердца, головокружения, чувства дурноты), нужно обратиться к врачу для выяснения причины, в том числе для обследования на предмет кардиологического и других заболеваний. Я стараюсь объяснять своим пациентам, что немаловажное значение в лечении НЖЭ имеет устранение причинного фактора. Поэтому я даю рекомендации по изменению образа жизни: необходимо бросить курить, стараться избегать сильного стресса, существенно ограничить употребление алкоголя и кофе. Если у человека на фоне приема лекарственных препаратов появились признаки НЖЭ, обязательно надо сказать об этом врачу. Снижение дозировки или замена лекарства часто помогают избавиться от экстрасистол.
Клинический случай
Ко мне на прием обратился мужчина 33 лет с жалобами на учащенное сердцебиение, периодические ощущения «замирания» и перебоев в работе сердца в течение последних 3 недель. Никакие медикаменты самостоятельно не принимает. Не курит, алкоголь не употребляет. При общем осмотре выявлены высокая ЧСС (105 ударов в минуту) и повышение артериального давления — 140/80 мм рт. ст. В ходе беседы я обратил внимание на нехарактерную раздражительность пациента и пучеглазие. При расспросе о наличии заболеваний у родственников мужчина отметил, что отец страдал Базедовой болезнью. Назначено холтеровское мониторирование ЭКГ. Обнаружены синусовая тахикардия, предсердная экстрасистолия по типу бигеминии, большое количество одиночных внеочередных сокращений (967). Выдано направление к эндокринологу для проверки щитовидной железы (ЩЖ). По рекомендации специалиста проведено ультразвуковое исследование и взята кровь на гормональные анализы. Полученные результаты: диффузное увеличение ЩЖ, снижение уровня ТТГ, повышение концентрации свободного Т4, высокие титры антител к рецептору ТТГ. Подтвержден диффузный токсический зоб. Назначена терапия Мерказолилом с последующим контролем уровня гормонов. Для урежения сердцебиения и борьбы с экстрасистолией рекомендованы бета-адреноблокаторы («Бисопролол»).
Заключение
Услышав диагноз «наджелудочковая экстрасистолия», не нужно паниковать. С большой долей вероятности, если вы слегка скорректируете ваш образ жизни, НЖЭ пройдет сама собой. Однако не стоит относиться к ней слишком легкомысленно, так как при длительном течении возможно развитие неблагоприятных последствий. Очень важно ориентироваться на собственное самочувствие: когда приступы учащаются и вызывают яркий дискомфорт, необходимо обратиться за консультацией к кардиологу.
Для подготовки материала использовались следующие источники информации.
Наджелудочковая экстрасистолия

Наджелудочковая экстрасистолия – это один из видов аритмии. При этом происходит внеочередное возбуждение какого-либо отдела сердца, вызванное возникновением преждевременного импульса в верхних отделах сердца или в антривентрикулярном узле.
Причины наджелудочковой экстрасистолии разнообразны. Экстрасистолы бывают функциональными и органическими. Функциональные могут возникать у людей со здоровым сердцем, в частности у детей и высокорослых юношей. Это редкая одиночная наджелудочковая экстрасистолия с количеством сокращений менее 30 в течение часа.
К функциональным принято относить экстрасистолы следующего происхождения: нейрогенного; дисэлектролитного; дисгормонального; токсического; лекарственного.
Нейрогенные, в свою очередь, делятся на гипоадренергические, гиперадренергические и вагусные.
Гипераденергические экстрасистолы связаны с усиленной физической и умственной работой, эмоциональным возбуждением, принятием алкоголя, курением, употреблением острой пищи.
Гипоаденергические распознаются с трудом. Их существование подтверждается экспериментальными данными и клиническими наблюдениями.
При вагусной экстрасистолии перебои с сокращением сердца случаются после еды и во время сна, то есть в горизонтальном положении.
Органические наджелудочковые экстарсистолии обусловлены заболеваниями сердца, среди которых:
- ишемическая болезнь сердца;
- пороки сердца;
- кардиомиопатии;
- миокардиты;
- пролапс трикуспидального клапана;
- пролапс митрального клапана с возвратом крови в левое предсердие;
- незначительный дефект межпредсердной перегородки;
- расширение ствола легочной артерии;
- расширение предсердий при ожирении, сахарном диабете, хронической алкогольной интоксикации.
Синусовая экстрасистолия чаще всего обусловлена хронической ИБС. Об органической природе наджелудочковой экстрасистолии можно говорить, если она развивается:
при синусовой тахикардии;
исходит из нескольких очагов (политопная);
связана со стенокардией;
экстрасистол больше чем 30 в час во время мониторной регистрации ЭКГ и больше 5 в минуту при осмотре врача.
Наджелудочковая экстрасистолия – это один из видов аритмии. При этом происходит внеочередное возбуждение какого-либо отдела сердца, вызванное возникновением преждевременного импульса в верхних отделах сердца или в антривентрикулярном узле.
Этиология и виды наджелудочковых экстрасистолий
Причины наджелудочковой экстрасистолии разнообразны. Экстрасистолы бывают функциональными и органическими.
Функциональные могут возникать у людей со здоровым сердцем, в частности у детей и высокорослых юношей. Это редкая одиночная наджелудочковая экстрасистолия с количеством сокращений менее 30 в течение часа.
К функциональным принято относить экстрасистолы следующего происхождения:
- нейрогенного;
- дисэлектролитного;
- дисгормонального;
- токсического;
- лекарственного.
Увеличение щитовидной железы и ее повышенная функция часто могут быть причиной наджелудочковой экстрасистолии
Нейрогенные, в свою очередь, делятся на гипоадренергические, гиперадренергические и вагусные.
Гипераденергические экстрасистолы связаны с усиленной физической и умственной работой, эмоциональным возбуждением, принятием алкоголя, курением, употреблением острой пищи.
Гипоаденергические распознаются с трудом. Их существование подтверждается экспериментальными данными и клиническими наблюдениями.
При вагусной экстрасистолии перебои с сокращением сердца случаются после еды и во время сна, то есть в горизонтальном положении.
Органические наджелудочковые экстарсистолии обусловлены заболеваниями сердца, среди которых:
- ишемическая болезнь сердца;
- пороки сердца;
- кардиомиопатии;
- миокардиты;
- пролапс трикуспидального клапана;
- пролапс митрального клапана с возвратом крови в левое предсердие;
- незначительный дефект межпредсердной перегородки;
- расширение ствола легочной артерии;
- расширение предсердий при ожирении, сахарном диабете, хронической алкогольной интоксикации.
Синусовая экстрасистолия чаще всего обусловлена хронической ИБС. Об органической природе наджелудочковой экстрасистолии можно говорить, если она развивается:
- при синусовой тахикардии;
- исходит из нескольких очагов (политопная);
- связана со стенокардией;
- экстрасистол больше чем 30 в час во время мониторной регистрации ЭКГ и больше 5 в минуту при осмотре врача.
Кроме этого наджелудочковая экстрасистолия классифицируется следующим образом:
- По количеству эктопических очагов: монотопная (один очаг), политопная (несколько очагов).
- По локализации: предсердные с источником возбудимости в предсердиях и антривентрикулярные – в перегородке между верхними и нижними отделами сердца.
- По частоте: парная (подряд две экстрасистолы), единичная (меньше 5 в минуту), множественная (больше 5 в минуту), групповая (подряд несколько преждевременных сокращений).
Зачастую у людей с наджелудочковой экстрасистолией отсутствуют симптомы. Наиболее характерные признаки:
- Головокружение, ощущение слабости.
- Одышка, нехватка воздуха.
- Страх, тревога, паника, боязнь смерти.
- Перебои в работе сердца, ощущение его переворотов.
- Чувство остановки или замирания сердца.
- После замирания – толчок в грудь.
Суправентрикулярная (наджелудочковая) экстрасистолия: особенности, опасно ли, требуется ли терапия
В норме человеческое сердце сокращается ритмично, после систолы (сокращения) наступает диастола (расслабление).
Любое нарушение сердечного ритма (его ритмичности, длительности пауз между систолой и диастолой, дополнительные сокращения и т.д.) называется аритмией.
Появление дополнительных неполноценных сердечных сокращений – экстрасистол – является патологией сердечного ритма и может нарушить работу сердца.
Наджелудочковая экстрасистолия — что же это такое, опасна ли и чем, к каким последствиям могут привести редкие одиночные или частые приступы?
Что это такое
Экстрасистола возникает из-за появления эктопического (аномального) очага триггерной активности в миокарде (сердечной оболочке) или его отделах. В зависимости от участка возбуждения различают суправентрикулярную (наджелудочковую — предсердную и из предсердно-желудочковой перегородки) и желудочковую экстрасистолии.
У кого бывает
Суправентрикулярная экстрасистолия (СЭ) встречается у 60-70% людей. В норме может возникать и у клинически здоровых пациентов.
 Наличие наджелудочковой экстрасистолии (НЖЭС) еще не говорит о том, что человек болен.
Наличие наджелудочковой экстрасистолии (НЖЭС) еще не говорит о том, что человек болен.
СЭ чаще регистрируется у взрослых и детей старшего возраста, так как маленькие дети еще не способны описать свои ощущения и не очень понимают, что с ними происходит.
У новорожденных и маленьких детей суправентрикулярная экстрасистолия выявляется при проведении ЭКГ во время диспансеризации, общего обследования или в связи с предполагаемым нарушением в работе сердца (врожденные пороки, резкое ухудшение состояния ребенка при отсутствии внешних факторов).
Причины возникновения и факторы риска
Наджелудочковая экстрасистолия может быть идиопатической, то есть возникнуть без видимой причины. Встречается у практически здоровых людей любого возраста.
У людей среднего возраста основная причина возникновения СЭ – функциональная:
- стресс;
- табак и алкоголь;
- злоупотребление тонизирующими напитками, особенно чаем и кофе.
У пожилых чаще встречается органическая причина СЭ из-за увеличения с возрастом случаев ИБС, кардиосклероза и других сердечных заболеваний. У таких пациентов присутствуют глубокие изменения в сердечной мышце: очаги ишемии, дистрофии или некроза, склерозированные участки, из-за чего в сердечной мышце формируется электрическая неоднородность.
Органические причины можно разделить на 5 групп:

Сердечные заболевания:
- острый инфаркт миокарда;
- ИБС;
- пороки сердца врожденные и приобретенные;
- высокое артериальное давление;
- хроническая сердечная недостаточность;
- миокардит сердца (что это?);
- кардиомиопатии.
- болезни надпочечников;
- гипертиреоз или тиреотоксикоз;
- сахарный диабет.
- гликозидов;
- лекарств от сердечной аритмии;
- мочегонных препаратов.
Классификация и виды
Наджелудочковые экстрасистолии различаются по нескольким признакам.
По месторасположению очага возбуждения:
- предсердные – находятся в предсердиях, т.е. верхних отделах сердца;
- антриовентрикулярные – в антриовентрикулярной перегородке между предсердиями и желудочками.
По частоте экстрасистол за 1 минуту:
- единичные (до 5 дополнительных сокращений);
- множественные (больше 5 за минуту);
- групповые (несколько экстрасистол одна за другой);
- парные (2 подряд).
По количеству очагов возбуждения:
- монотопные (1 очаг);
- политопные (больше одного очага).
По появлению:
- ранние (возникают в момент сокращения предсердий);
- средние (между сокращением предсердий и желудочков);
- поздние (в момент сокращения желудочков или при полном расслаблении сердца).
По упорядоченности:
- упорядоченные (чередование полноценных сокращений с экстрасистолами);
- неупорядоченные (отсутствие закономерности).
Симптомы и признаки
Нередко наджелудочковая экстрасистолия протекает бессимптомно, особенно если ее происхождение обусловлено органическими причинами.
Для экстрасистол функционального происхождения характерны неврозы и вегетативные нарушения: чувство нехватки воздуха, тревожность, потливость, страх, бледность кожных покровов, головокружение, слабость.
 У детей наджелудочковая экстрасистолия часто протекает без симптомов. Дети старшего возраста жалуются на утомляемость, головокружения, раздражительность, ощущение «переворотов» сердца.
У детей наджелудочковая экстрасистолия часто протекает без симптомов. Дети старшего возраста жалуются на утомляемость, головокружения, раздражительность, ощущение «переворотов» сердца.
У пациентов с органической причиной СЭ аритмии проявляются меньше в лежачем положении (пациент чувствует себя лучше) и сильнее – в положении стоя.
Больные, у которых причина СЭ функциональная, лучше себя чувствуют в положении стоя, и хуже – лежа.
Диагностика и первая помощь
Сама по себе наличие СЭ не свидетельствует о наличии какого-либо сердечного заболевания.
Диагноз ставят на основе:
- жалоб больного;
- общего осмотра с выслушиванием и измерением частоты сердечных сокращений (ЧСС);
- данных об образе жизни, вредных привычках пациента, перенесенных болезнях и оперативных вмешательствах, наследственности;
- лабораторного анализа крови (общий, биохимический, гормоны щитовидной железы и надпочечников).
При необходимости назначают ЭКГ, холтеровский мониторинг, ультразвуковое исследование сердца, тесты под нагрузкой с записью ЭКГ до и после нагрузки.
Дифференциальная диагностика СЭ проводится с помощью ЭКГ и электрофизиологического исследования сердца (ЭФИ), которые регистрируют внутрисердечные потенциалы.
Тактика лечения
Если у больного нет жалоб, нарушений гемодинамики (снижения мозгового, коронарного и почечного кровотоков) и отсутствуют органические поражения сердца, специфическое лечение при наджелудочковой экстрасистолии не проводится. Одиночные экстрасистолы не опасны для здоровья и лечения не требуют.
 При частом проявлении симптомов суправентрикулярной экстрасистолии и плохой их переносимости можно прописать успокоительные средства.
При частом проявлении симптомов суправентрикулярной экстрасистолии и плохой их переносимости можно прописать успокоительные средства.
Антиаритмические препараты назначаются врачом в исключительных случаях из-за большого количества побочных эффектов. Редкая СЭ (несколько десятков или сотен дополнительных сокращений в сутки) такой серьезной терапии не требует.
Таким образом, если нет клинических проявлений, нарушения кровотока и сердечных заболеваний достаточно успокоить больного и рекомендовать:
- Правильно наладить питание, по возможности исключить из рациона жирное, соленое, горячее. Потреблять больше клетчатки, овощей и фруктов.
- Исключить табак, алкоголь и энергетики.
- Больше времени проводить на свежем воздухе.
- Исключить стрессы и большие физические нагрузки.
- Обеспечить достаточную продолжительность сна.
При наличии выраженного снижения кровотока, сердечных заболеваний и СЭ на их фоне назначают консервативное лечение антиаритмическими препаратами и гликозидами. Лекарства подбирает только лечащий врач индивидуально каждому больному.
При лечении основного сердечного заболевания симптомы СЭ ослабляются или полностью исчезают.
В настоящее время существует два варианта хирургического лечения СЭ:
- Операция на открытом сердце, во время которой удаляют эктопические участки. Обычно такая операция показана в случаях вмешательства в связи с протезированием сердечного клапана.
- Радиочастотная абляция эктопических очагов – в крупный кровеносный сосуд вводят катетер, через него вставляют электрод, которым прижигают участки возникновения патологических импульсов.
Реабилитация
 Специфической реабилитации при наджелудочковой экстрасистолии не требуется.
Специфической реабилитации при наджелудочковой экстрасистолии не требуется.
Общие рекомендации такие же, как после любой операции на сердце:
- покой, никаких стрессов;
- минимальные физические нагрузки: пешие прогулки, никаких тяжестей;
- диетическое питание;
- спокойный продолжительный сон;
- полностью исключить курение, алкоголь, энергетические напитки;
- не перегреваться (не выходить в жару, не посещать баню и сауну, одеваться по сезону).
Прогноз, осложнения и последствия
По мнению некоторых специалистов, частая наджелудочковая экстрасистолия через несколько лет может привести к развитию сердечной недостаточности, мерцательной аритмии и вызвать изменение конфигурации предсердий.
Прогноз при СЭ благоприятный. Это заболевание не приводит к внезапной смерти, в отличие от желудочковой экстрасистолии в сочетании с органическим поражением сердца.
Предотвращения рецидивов и меры профилактики
Специфической профилактики при наджелудочковой экстрасистолии не требуется. Врачи советуют наладить здоровый образ жизни и питания:

- спать в прохладном помещении не меньше 7-8 ч в сутки;
- сократить в рационе до минимума соленое, жареное, горячее;
- как можно меньше курить и употреблять алкоголя, энергетики лучше убрать совсем;
- гулять пешком на свежем воздухе не меньше часа в день, лучше 2 ч;
- умеренная физическая активность: плавать в бассейне, подниматься по лестнице вместо того, чтобы подниматься на лифте, кататься на лыжах или бегать в парке. Особенно это актуально людям с сидячей работой.
Наджелудочковая (суправентрикулярная) экстрасистолия встречается у людей любого возраста. Легкие случаи не требуют лечения. Более серьезные могут сопровождаться сердечными и иными заболеваниями и требуют медикаментозной терапии, а в крайних случаях – хирургического лечения. Главное при этом заболевании – сохранять спокойствие и вести здоровый образ жизни.
Опасны ли одиночные экстрасистолы?
Одиночные наджелудочковые экстрасистолы – это внеочередные сокращения сердечной мышцы. Они бывают патологическими и непатологическими, в зависимости от причинного фактора. Определить данную форму аритмии можно инструментальными методами диагностики. Лечение обычно сводится к приему медикаментов, но иногда требуется провести операцию по устранению очага эктопических (замещающих) сигналов.
Что такое экстрасистолия?
 Одиночные суправентрикулярные экстрасистолы – это неполноценные сокращения, возникающие выше вентрикулярной (желудочковой) области. Очаги ложных импульсов обычно локализуются в предсердиях и атриовентрикулярном узле. Возникает подобная форма сбоя в сердечном ритме у 70% людей под влиянием различных факторов.
Одиночные суправентрикулярные экстрасистолы – это неполноценные сокращения, возникающие выше вентрикулярной (желудочковой) области. Очаги ложных импульсов обычно локализуются в предсердиях и атриовентрикулярном узле. Возникает подобная форма сбоя в сердечном ритме у 70% людей под влиянием различных факторов.
Проявление экстрасистолии еще не означает, что человек болен. Причина проблемы может заключаться в приеме медикаментов, гормональном дисбалансе и стрессах. Больному достаточно исключить раздражающий фактор для нормализации состояния. Совершенно иная ситуация, если внеочередные сокращения являются следствием заболеваний сердца. Для их устранения придется заняться лечением основного патологического процесса.
Редкие экстрасистолии вовсе не опасны, но если они проявляются все чаще, то повышается вероятность нежелательных последствий. Это:
- сердечная и почечная недостаточность;
- нарушение церебрального кровообращения;
- пароксизмальная тахикардия;
- фибрилляция желудочков или предсердий.
Классификация
Экстрасистолии, возникающие выше желудочной области сердца, делятся на определенные типы в зависимости от выбранного критерия:
| Название | Описание |
|---|---|
| По очагу | • предсердные; • атриовентрикулярные. |
| По количеству источников ложных импульсов | Монотопные (мономорфные) – равные предэктопические интервалы, указывающие на наличие одиночных очагов эктопических импульсов. Политопные (полиморфные) – разные интервалы сцепления характерные нескольким источникам ложных сигналов. |
| По частоте возникновения (в минуту) | • единичные – 1-2; • редкие – не более 7; • частые – от 7 и больше. |
| По времени | • ранние – одновременно с сокращением предсердий; • промежуточные – между сокращением сердечных отделов; • поздние – во время диастолы или импульсации желудочков. |
| По порядку | • Хаотичное чередование – экстрасистолии проявляются беспорядочно. • Аллоаритмии – есть закономерность. Делится экстрасистолии по чередованию с естественными сокращениями: o через 1 (бигеминия); o через 2 (тригеминия); o через 3 (квадригеминия); o через 4 (пентагеминия). |
| По причинному фактору | Органическая форма проявляется из-за структурных изменений сердца, вызванных различными заболеваниями. Функциональные наджелудлочные экстрасистолии возникают под влиянием раздражающих факторов (медикаментов, токсинов, электролитных сбоев, физических и психоэмоциональных перегрузок). |
У здоровых людей количество внеочередных сокращений не превышает 100 за 24 часа. При их учащении до 30 и выше за 1 час следует обратиться к врачу.
Причины
Причин проявления экстрасистолии довольно много. Для удобства они были поделены на несколько групп:
| Название | Перечень |
|---|---|
| Сердечные патологии | • кардиомиопатия; • ишемическая болезнь (недостаточное кровоснабжение тканей сердечной мышцы); • воспалительные патологии оболочек сердца (миокардит, перикардит эндокардит); • пороки развития (врожденные, приобретенные); • инфаркт миокарда (развитие некроза сердечной стенки); • ревматизм; • сердечная недостаточность. |
| Негативное воздействие медикаментов | • мочегонные средства, применяемые для вывода лишней влаги; • сердечные гликозиды, предназначенные для стимуляции работы сердца; • прочие медикаменты для устранения аритмии и стабилизации кровяного давления. |
| Сбои в электролитном балансе | Нехватка или чрезмерная концентрация магния, калия или натрия. |
| Влияние токсинов | • употребление спиртных напитков; • применение наркотических средств; • курение. |
| Вегетативные сбои | • У детей проявляется в подростковом возрасте из-за гормональных перестроек. • Во взрослом возрасте суть проблемы может заключаться в несоблюдении здорового образа жизни, развитии остеохондроза и проявлении дисфункций желез внутренней секреции. |
| Гормональные сбои | • чрезмерный синтез гормонов щитовидной железы; • сахарный диабет; • патологии надпочечников. |
| Кислородное голодание сердца | • короткие остановки дыхательной функции во сне (апноэ); • хронический бронхит; • малокровие. |
| Идиопатическая (неопределенная) форма | Во время диагностики органических повреждений не выявляется. Часто приравнивается к функциональным формам аритмии. |
У каждого 3 человека экстрасистолии являются функциональными. Их часто сопровождают признаки вегетативных сбоев. В большинстве случаев подобные нарушения в сердцебиении провоцируются стрессами и переутомлением. Выявляют клиническую картину аритмии обычно ближе к вечеру.
Симптомы аритмии
Функциональные формы экстрасистолии слабо выражены, особенно в дневное время. Они проявляются после стрессов и физических перегрузок, но быстро проходят. Органические разновидности могут возникать даже в состоянии покоя и купируются медикаментозно или путем вызова скорой помощи.
Для экстрасистолии характерна следующая клиническая картина:
- Ощущение перебоев в работе сердца является основным признаком аритмии. В норме его быть не должно. Обычно больной начинает чувствовать ускоренное сердцебиение, сильные толчки и дрожь в груди.
- Пульсовые волны, распространяющиеся по сосудам, становятся неритмичными. Приложив пальцы к запястью или шее, можно почувствовать толчки, искажающие обычный ритм. Затем идет кратковременная пауза.
- Гипоксия является следствием гемодинамических сбоев, возникающих на фоне аритмии. Особенно выражено недостаточное кровоснабжение головного мозга, на фоне которого возникает общая слабость, предобморочное состояние и головокружение.
- Нарастающая одышка и ощущение тяжести и сдавливания в области сердца возникают при 10-15 внеочередных сокращениях в минуту на фоне получения физических нагрузок. При усугублении экстрасистолии дискомфорт проявляется в состоянии покоя.
Иногда во время приступа можно обнаружить и другие симптомы:

- паническая атака;
- тремор (дрожь);
- нарушение сна.
Приступ экстрасистолии может перерасти в фибрилляцию предсердий или пароксизмальную тахикардию, что часто приводит к опасным осложнениям. Для их предотвращения необходимо обратиться к врачу при обнаружении подозрительных симптомов.
Диагностика
Аритмии наджелудочковые диагностирует врач-кардиолог. Он проведет опрос, чтобы узнать о беспокоящих больного симптомах. Затем осмотрит его, проведя аускультацию (выслушивание) и замер артериального давления и пульса. Сделав для себя определенные выводы, специалист направит человека на обследование:
- анализ крови и мочи;
- эхокардиография (ЭхоКГ);
- рентгенография;
- магнитно-резонансная томография (МРТ);
- электрокардиография (ЭКГ).
Экстрасистолии не всегда есть возможность обнаружить в состоянии покоя. Аритмия имеет хаотичный характер проявления, поэтому могут потребоваться и другие методы обследования:
- Велоэргометрия позволит визуализировать работу сердца под влиянием физических нагрузок;
- Суточный мониторинг ЭКГ даст возможность оценить сердечный ритм на протяжении 24 часов.

На электрокардиограмме ложные зубцы Р, отображающие внеочередные сокращения, могут быть 2 видов (в зависимости от количества эктопических очагов):
- мономорная форма проявляется не искаженным зубцом Р;
- полиморфной разновидности характерен измененный зубец Р.
Различаются показания ЭКГ в зависимости от локализации источника ложных сигналов:
- Предсердным экстрасистолам характерно возникновение зубца Р раньше положенного срока. Его форма может остаться неизменной или немного деформироваться. Далее, следует нормальный желудочковый комплекс. Следом идет пауза, незначительно превышающая стандартный интервал R – R. Во втором отведении зубец Р может быть положительным, если произошло сокращение верхнепрдесредной области и отрицательным в случае с нижнепредсердной частью.
- Экстрасистолы, возникающие по вине эктопического очага в атриовентрикулярном узле, на кардиограмме отображаются в виде отрицательных зубцов Р во втором, третьем и aVF отведении. Иногда они наслаиваются на желудочковый комплекс.
Аберрантная форма у комплекса суправентрикулярной экстрасистолы проявляется из-за внутрижелудочковой блокады функционального характера. Причина возникшей проблемы заключается в проведении преждевременного импульса. Во время диагностики доктора стремятся дифференцировать ее с желудочковыми экстрасистолами. Особенно при наслаивании зубца Р на Т с его последующей деформацией.
Понять, что такое единичная желудочковая экстрасистолия, помогут ее отличительные признаки:

- появляются внеочередные комплексы QRS;
- сразу после экстрасистолы следует пауза;
- перед внеочередным желудочковым сокращением отсутствует зубец р;
- комплексы QRS, отображающие экстрасистолы, деформированы.
По результатам обследования врач оценит степень опасности аритмии:
- Доброкачественному сбою в сердечном ритме характерно отсутствие органических повреждений и сбоев в гемодинамике.
- Потенциально злокачественная форма проявляется незначительными нарушениями в кровообращении и работе сердечной мышцы.
- Злокачественная аритмия сопровождается тяжелыми сбоями в гемодинамике. На фоне экстрасистолии часто проявляется фибрилляция предсердий и повышается риск асистолии (остановки сердца.
Курс терапии
Схема лечения экстрасистолии составляется в зависимости от ее причинного фактора и количества внеочередных сокращений:
- Лечение функциональной формы аритмии обычно не проводится. Больному лишь дадут ряд советов касаемо коррекции образа жизни и порекомендуют избегать раздражающих факторов, больше отдыхать и не нервничать.
- Сбой в сердечном ритме на фоне стресса купируется седативными средствами. Если состояние не угрожающее, то достаточно выпить настойку боярышника или валерианы. Подобные легкие успокоительные средства помогут стабилизировать ритм сердца, снизить нервную возбудимость и нормализовать давление.
- Сбои в работе сердца по вине физических и умственных перегрузок лечатся коррекцией режима дня. Необходимо больше времени уделить отдыху и прогулкам на свежем воздухе. Ложиться спать желательно не позже 11 вечера. Длительность сна должна составлять 7-8 часов.
- Экстрасистолии, возникающие вследствие развития остеохондроза, можно купировать лишь с помощью препаратов для улучшения кровообращения, снятия воспаления и устранения спазмов. Сочетать их желательно с седативными средствами. После выхода из острой стадии больному придется заниматься лечебной гимнастикой для предотвращения рецидивов.

- В качестве лечения органических форм экстрасистолии придется использовать медикаменты. Сочетать их прием следует с коррекцией образа жизни. Схема терапии должна быть направлена на устранение основного патологического процесса. Подбором препаратов и их дозировкой занимается врач, ориентируясь на результаты диагностики. Больному придется лишь в точности следовать всем его указаниям и контролировать пульс.
Самолечение в данной ситуации лишь повысит шансы на развитие более опасных видов сбоя и прочих осложнений. Лишь опытный специалист сможет дать дельные советы и составить эффективные схему терапии.
Медикаменты
В медикаментозную схему терапии могут входить следующие группы лекарственных средств с антиаритмическим эффектом:
- Блокаторы натриевых каналов («Хинидин», «Дизопирамид») замедляют волну возбуждения по отделам сердечной мышцы, что помогает купировать сигналы из очагов ложных импульсов.
- Бета-адреноблокаторы («Тразикор», «Корданум») назначают для уменьшения интенсивности и частоты сердечных сокращений. Благодаря снижению восприятия адреналина потребность миокарда в кислороде падает и нормализуется артериальное давление.
- Антагонисты кальция («Амлодипин», «Фелодипин») способствуют стабилизации ритма сердца за счет блокировки кальциевых каналов.
- Седативные средства («Персен», «Ново-пассит») успокаивают нервную систему. Их используют в качестве лечения экстрасистолии, вызванной стрессами и в виде дополнения терапии патологических форм сбоя.
Хирургическое вмешательство
При отсутствии результата больному порекомендуют операцию:
- Монтирование кардиостимулятора или дефибриллятора в качестве искусственного водителя ритма поможет избежать развития тяжелых форм аритмии и стабилизирует работу сердца.
- Радиочастотная абляция представляет собой малоинвазивную процедуру, целью которой является прижигание очага эктопических сигналов.
Успешно проведенная операция существенно повышает шансы на выздоровление и улучшает качество жизни больного. Плюсом малоинвазивных вмешательств является быстрый период восстановления.
Народная медицина
Народными средствами можно купировать функциональные аритмии или дополнить схему лечения патологических форм сбоев. Готовятся лекарства из натуральных компонентов, что позволяет избежать побочных реакций и насытить организм полезными веществами. Длительность курса терапии составляет от 1 до 3 месяцев в зависимости от выбранного средства.
Во избежание передозировок рекомендуется в точности следовать рецепту:
- Настоять в холодной воде на протяжении 12 часов цветки прострела. Затем убрать из настоя сырье и пить по 1/3 чашки 3 раза в сутки. Хранить средство желательно подальше от света.
- Залить 1,5 ст. л. хвоща 850 мл кипятка. Затем закрыть емкость и подождать 3 часа. Перед использованием настой процедить. Пить по 30-50 мл до 6 раз в сутки.
- Залить календулу кипятком в соотношении 1 ч. л. ингредиента на 250 мл жидкости. После остывания желательно убрать сырье. Пить лекарство по 2 стакана в день, разделив на 4 подхода.
Специалисты настоятельно рекомендуют посоветоваться с лечащим врачом перед использованием средств народной медицины. Они не вызывают серьезных побочных эффектов, но способны спровоцировать аллергическую реакцию.
Особенности лечения детей
 Возникновение экстрасистолии у детей связано с активным ростом. Сердечная мышца не справляется со своими функциями, что приводит к проявлению внеочередных сокращений. По мере взросления аритмия проходит самостоятельно. Не обращать внимания на проблему врачи не советуют, так как не всегда речь идет о ее физиологических разновидностях. Иногда сбой в сердцебиении развивается из-за заболеваний легких, сердца и желез внутренней секреции.
Возникновение экстрасистолии у детей связано с активным ростом. Сердечная мышца не справляется со своими функциями, что приводит к проявлению внеочередных сокращений. По мере взросления аритмия проходит самостоятельно. Не обращать внимания на проблему врачи не советуют, так как не всегда речь идет о ее физиологических разновидностях. Иногда сбой в сердцебиении развивается из-за заболеваний легких, сердца и желез внутренней секреции.
Проявляется экстрасистолия у детей так же, как и у взрослых людей. Медикаменты назначаются при достижении порога в 15 тысяч внеочередных сокращений в сутки. Основу лечения составят препараты, направленные на устранение причинного фактора и нормализацию обменных процессов, ритма сердца и гемодинамики.
Профилактика
Во избежание развития сбоев в сердечном ритме специалисты рекомендуют придерживаться правил профилактики:
- избегать стрессов;
- заниматься спортом;
- правильно построить рацион питания;
- полноценно отдыхать и высыпаться;
- стараться не допускать физических и умственных перегрузок;
- ежегодно обследоваться;
- отказаться от вредных привычек;
- больше времени уделять прогулкам на свежем воздухе.
Наджелудочные экстрасистолы представляют собой внеочередные сокращения, спровоцированные эктопическим очагом в области предсердий и атриовентрикулярного узла. Они могут быть патологическими и непатологическими. Схема лечения составляется в зависимости от причины аритмии и наличия прочих заболеваний. В нее входят медикаменты и коррекция образа жизни. Дополняют курс терапии народными средствами. Запущенные случаи устраняются оперативным путем.



