Радиочастотная абляция сердца (РЧА): операция, показания, результат

Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии для Операция.Инфо ©
Еще несколько десятилетий назад пациенты с нарушениями ритма по типу тахикардии (учащенного сердцебиения) испытывали серьезные симптомы и подвергались высокому риску кардиологических осложнений в виде тромбоэмболии, инфарктов и инсультов. Это связано с тем, что не всегда даже хорошо подобранная медикаментозная терапия могла предотвратить внезапные приступы (пароксизмы) тахиаритмии и удерживать частоту сердечных сокращений в нужном ритме.
 В настоящее время радикально решить проблему ускоренного проведения импульсов по сердечной мышце, лежащую в основе тахикардии, позволяет операция радиочастотной абляции (РЧА), или методика “прижигания сердца”. С помощью данной методики ликвидируется небольшой участок ткани, осуществляющий патологически частое возбуждение сердечной мышцы. Это осуществляется путем воздействия на ткань радиочастотных сигналов, оказывающих повреждающее действие. В результате дополнительный путь проведения импульсов прерывается, в то же время нормальные пути проведения импульсов не повреждаются, и сердце сокращается в своем обычном ритме, с частотой 60-90 ударов в минуту.
В настоящее время радикально решить проблему ускоренного проведения импульсов по сердечной мышце, лежащую в основе тахикардии, позволяет операция радиочастотной абляции (РЧА), или методика “прижигания сердца”. С помощью данной методики ликвидируется небольшой участок ткани, осуществляющий патологически частое возбуждение сердечной мышцы. Это осуществляется путем воздействия на ткань радиочастотных сигналов, оказывающих повреждающее действие. В результате дополнительный путь проведения импульсов прерывается, в то же время нормальные пути проведения импульсов не повреждаются, и сердце сокращается в своем обычном ритме, с частотой 60-90 ударов в минуту.
Показания для операции
Основными показаниями для проведения радиочастотной катетерной абляции являются нарушения ритма по типу тахикардии или тахиаритмии. К ним относятся:

Мерцательная аритмия – нарушение ритма, при котором мышечные волокна предсердий сокращаются по отдельности, изолированно друг от друга, а не синхронно, как при нормальном ритме. При этом создается механизм циркуляции импульса, и возникает патологический очаг возбуждения в предсердиях. Это возбуждение распространяется на желудочки, которые начинают также часто сокращаться, что вызывает ухудшение общего состояния пациента. Частота сердечных сокращений при этом достигает 100 – 150 ударов в минуту, иногда более.
Противопоказания
Несмотря на доступность и малую травматичность метода, он имеет свои противопоказания. Так, метод РЧА не может быть применен, если у пациента наблюдаются следующие заболевания:
- Острый инфаркт миокарда,
- Острый инсульт,
- Лихорадка и острые инфекционные заболевания,
- Обострение хронических болезней (бронхиальная астма, декомпенсация сахарного диабета, обострение язвенной болезни желудка и др),
- Анемия,
- Тяжелая почечная и печеночная недостаточность.
Подготовка к процедуре
Госпитализация в стационар, где будет проводиться абляция, осуществляется в плановом порядке. Для этого пациент должен быть максимально обследован в поликлинике по месту жительства лечащим аритмологом, а также ему необходимо получить консультацию кардиохирурга.

Перечень обследования перед операцией включает в себя:
- Общие анализы крови и мочи,
- Анализ свертывающей системы крови – МНО, протромбиновое время, протромбиновый индекс, АЧТВ, время свертывания крови (ВСК),
- УЗИ сердца (эхокардиоскопия),
- ЭКГ, а при необходимости мониторирование ЭКГ по Холтеру (оценка сердечного ритма по ЭКГ за сутки),
- ЧПЭФИ – чрезпищеводное электрофизиологическое исследование – может понадобиться в том случае, если врачу необходимо точнее установить локализацию источника патологического возбуждения, а также если нарушения ритма по ЭКГ не регистрируются, хотя у пациента сохраняются жалобы на приступообразное учащенное сердцебиение,
- Пациентам с ишемией миокарда может быть показано проведение коронароангиографии (КАГ) перед операцией,
- Исключение очагов хронической инфекции – консультация стоматолога и ЛОР-врача, а также уролога для мужчин и гинеколога для женщин – как и перед любой операцией,
- Исследование крови на ВИЧ, вирусные гепатиты и сифилис.
После того, как пациент запланирован на операцию, он должен госпитализироваться в стационар за два-три дня до назначенной даты. За сутки до операции следует отказаться от приема антиаритмических или иных препаратов, могущих оказывать влияние на сердечный ритм, но только по согласованию с лечащим врачом.
Накануне операции вечером пациент может позволить себе легкий ужин, а вот завтрака утром быть не должно.
Больному важно сохранять позитивный настрой, ведь успех вмешательства и послеоперационного периода во многом зависит и от психологической обстановки вокруг пациента.
Как проводится операция при аритмии?
Перед тем, как пациента доставят в отделение рентгенохиругии, его осматривает врач анестезиолог для выяснения возможных противопоказаний к наркозу. Наркоз является комбинированным, то есть больному внутривенно вводятся седативные препараты, а в кожу на месте введения катетера вводится местный анестетик. Чаще всего выбирается бедренная артерия или вена в паховой области.
Далее осуществляется введение проводника (интродьюсера), по которому проводится тонкий зонд с миниатюрным датчиком на конце. Каждый этап контролируется с помощью новейшего рентгенологического оборудования, пока зонд не будет установлен в том или ином отделе сердца, в зависимости от того, откуда исходит аритмия – в предсердии или в желудочке.

Следующим этапом после осуществления доступа к сердцу “изнутри” является установление точной локализации дополнительного источника возбуждения сердечной мышцы. “На глаз” такое место, разумеется, установить невозможно, тем более, что волокна представляют собой мельчайшие участки мышечной ткани. В этом случае на помощь врачу приходит проведение эндоЭФИ – эндоваскулярное (внутрисосудистое) электрофизиологическое исследование.
Проводится ЭФИ следующим образом – через интродьюсеры, которые уже установлены в просвете ведущей артерии или вены, вводится электрод от специального оборудования, и происходит стимуляция сердечной мышцы физиологическими разрядами тока. Если данный стимулируемый участок сердечной ткани проводит импульсы в нормальном режиме, то значимого учащения ЧСС не возникает. Значит, этот участок прижигать не нужно.
Далее электрод стимулирует следующие участки до тех пор, пока по ЭКГ не будет получена патологическая импульсация с сердечной мышцы. Такой участок и является искомым и требует абляции (разрушения). Именно в связи с поиском нужного участка ткани длительность операции может варьировать от полутора до шести часов.
После процедуры врач ожидает 10-20 минут, и, если по ЭКГ продолжает регистрироваться нормальный сердечный ритм, извлекает катетер и накладывает давящую асептическую повязку на место пункции (прокола) кожи.

После этого пациент в течение суток должен соблюдать строгий постельный режим, а по прошествии нескольких дней может быть выписан из стационара под наблюдение в дальнейшем в поликлинике по месту жительства.
Видео: катетерная абляция при аритмиях
Возможные осложнения
Операция абляции является малотравматичной, поэтому осложнения могут появиться в крайне редких случаях (менее 1%). Тем не менее, регистрируются следующие неблагоприятные состояния после операции:
- Инфекционно-воспалительные – нагноения кожи в месте пункции, инфекционный эндокардит (воспаление внутренней полости сердца),
- Тромбоэмболические осложнения – формирование тромбов вследствие травматизации сосудистой стенки и распространение их по сосудам внутренних органов,
- Нарушения сердечного ритма,
- Прободение артерий и стенки сердца катетером и зондом.
Стоимость операции РЧА
В настоящее время проведение операции доступно в любом крупном городе, который имеет кардиологические клиники, оснащенные кардиохирургическим отделением и необходимым инструментарием.
Стоимость операции варьирует от 30 тыс руб (РЧА при мерцательной аритмии и предсердных тахикардиях) до 140 тыс рублей (РЧА при желудочковых тахикардиях) в разных клиниках. Операция может быть оплачена из средств федерального или регионального бюджета, если пациенту выдается квота в региональных отделениях Минздрава. Если же пациент не может ожидать получение квоты на протяжении нескольких месяцев, он вправе получить данный вид высокотехнологичной медицинской помощи по платным услугам.
Так, в Москве услуги по проведению РЧА предоставляют в Центре эндохирургии и литотрипсии, в Волынской больнице, в Институте хирургии им. Вишневского, в НИИ СП им. Склифосовского, а также в других клиниках.
В Санкт-Петербурге подобные операции выполняются в Военно-Медицинской академии им. Кирова, в ФМИЦ им. Алмазова, в СПГМУ им. Павлова, в Клинике им. Петра Великого, в Областном кардиодиспансере и в других лечебных учреждениях города.
Образ жизни и прогноз после операции
Образ жизни после операции должен соответствовать следующим принципам:
- Рациональное питание. В связи с тем, что основной причиной нарушений ритма сердца является ишемическая болезнь сердца, следует стремиться к профилактическим мерам, снижающим уровень”вредного” холестерина в плазме крови и предупреждающим его отложение на стенках сосудов, питающих сердечную мышцу. Самым главным из подобных мероприятий является снижение потребления животных жиров, продуктов фаст-фуд, жареной и соленой пищи. Приветствуется употребление зерновых, бобовых культур, растительных масел, нежирных сортов мяса и птицы, кисломолочных продуктов.
- Адекватные физические нагрузки. Заниматься легкой гимнастикой, ходьбой и легким бегом полезно для здоровья сердца и сосудов, но должно быть начато через несколько недель после операции и только по разрешению лечащего врача.
- Отказ от вредных привычек.Учеными давно доказано, что курение и алкоголь не только повреждают стенку сосудов и сердце изнутри, но и могут оказывать прямой аритмогенный эффект, то есть провоцировать пароксизмальные тахиаритмии. Поэтому прекращение курения и отказ от крепких спиртных напитков в больших количествах является профилактикой нарушений ритма.
В заключение необходимо отметить – несмотря на то, что РЧА является хирургическим вмешательством в организм, риск осложнений сравнительно не велик, а вот польза от операции несомненна – большинство пациентов, судя по отзывам, перестают испытывать неприятные симптомы и менее подвержены риску сосудистых катастроф, связанных с пароксизмами тахиаритмий.
Видео: операции радиочастотной абляции
Радиочастотная абляция сердца (РЧА): техника, отзывы и стоимость
Радиочастотная абляция сердца известна не более двух столетий, но уже приобрела широкую популярность в детской и взрослой интервенционной аритмологии. Это современная малоинвазивная операция, помогающая избавиться от различных аритмий, которые невозможно убрать лекарственным способом.
Физическая основа метода РЧА
Термин «абляция» происходит от латинского ablatio и обозначает процесс испарения вещества с поверхности твердого тела под воздействием излучений и обтекающего потока горячего газа.

Катетерная абляция сердца заключается в использовании переменного тока радиочастотной энергии мощностью от 300 до 750 кГц. Под его воздействием происходит разрушение определенных участков сердца. Ресурс для него – стандартный электрический генератор, производящий немодулированный биполярный ток установленной частоты. Энергия действует между активным концом катетера, подводимого к необходимой точке миокарда, и наружным адгезивным электродом, располагающимся на левой половине грудной клетки или пояснице. Деструкция ткани происходит путем ее прижигания. Таким образом некротизированный участок утрачивает возможность генерировать импульсы.
Показания и противопоказания
Радиочастотную катетерную абляцию применяют в тех случаях, когда пациент не может или не желает длительно принимать антиаритмические препараты, либо же медикаментозная терапия не приносит положительного эффекта. Показания – такие нарушения сердечного ритма:
- мономорфная желудочковая тахикардия (устойчивая и эпизодическая);
- фибрилляция и трепетание предсердий с высокой частотой сокращений;
- желудочковая экстрасистолия;
- синоатриальная и АВ-узловая реципрокная тахикардия;
- предсердная эктопия;
- синдром Вольфа-Паркинсона-Вайта (ВПВ).
Метод максимально безопасен, с небольшим количеством абсолютных противопоказаний. К ним относятся:
- выраженная почечная недостаточность;
- электролитные нарушения;
- нарушения свертываемости крови;
- высокое артериальное давление;
- значительное сужение отверстия митрального клапана;
- гиперчувствительность к контрастному веществу;
- острые инфекционные заболевания и высокая температура тела;
- первые дни острого инфаркта миокарда;
- декомпенсация сердечной недостаточности.
Малоэффективной считают абляцию при аритмогенной дисплазии правого желудочка, дилатационной кардиомиопатии.
Однако каждое состояние индивидуально, и решение о целесообразности, соотношении пользы и вреда процедуры принимает доктор, тщательно изучив анамнез и результаты обследования пациента.
Техника процедуры
Радиочастотная абляция сердца предусматривает обязательное электрофизиологическое исследование (ЭФИ). Его делают в условиях операционной специализированного центра или обустроенного кардиодиспансера. Вмешательство не требует наркоза, поскольку процедура малоинвазивная и не предвидит разрезов или выраженных болезненных ощущений. Пациента седируют, обрабатывают нужные участки тела. Затем через кожу пунктируют бедренную, подключичную или яремную вену. Иногда используют бедренную или лучевую артерию. Вводят проводник и катетер такой длины, чтобы достигнуть необходимой камеры сердца. После попадания электрода в нужное место и подключения к специальному устройству, подают электрические разряды, которые стимулируют внутрисердечные сигналы. Компьютер оценивает и выводит на экран ответ сердца на раздражитель. Таким образом доктор распознает очаги эктопического возбуждения (те участки миокарда, которые запускают аритмию или тахикардию). Во время ЭФИ пациент ощущает неприятное покалывание, приступы сердцебиения, замирания или кувырков. Однако не стоит переживать, ведь это ответ на стимуляцию.
Когда проблемный очаг найден, делают собственно радиочастотную абляцию. На пораженную зону воздействуют потоком высокочастотной энергии. Затем повторно делают ЭФИ с целью оценки эффективности лечения. При положительном результате операцию завершают, пациента переводят в палату для дальнейшего наблюдения.
Как проходит операция, смотрите в видео ниже.
Осложнения после выполнения
Как и любое вмешательство в организм, послеоперационный период и отдаленные последствия характеризуются рядом осложнений. В основном они обусловлены травматизмом прилегающих органов и тканей.
Рассмотрим некоторые из них:
- Термическое повреждение диафрагмального нерва, который анатомически расположен вблизи от верхней полой вены и правой верхней легочной вены. Протекает бессимптомно, однако у некоторых людей возможно появление одышки, кашля.
- Повреждение блуждающего нерва приводит к чувству переполнения желудка, вздутию, возможно нарушение моторики ЖКТ.
- Повреждение пищевода, образование фистул проявляется болью при глотании, повышенной температурой тела, воспалительными изменениями в крови.
- Нарушения целостности сосудов (гематомы, артериовенозные фистулы, псевдоаневризмы, кровотечения).
- Перикардиальный выпот и тампонада сердца – жизнеугрожающие состояния (потенциальный риск любых операциях).
- Гиперволемия малого круга кровообращения. У пациентов с сердечной недостаточностью и низкой сократительной способностью миокарда гиперволемия проявляется признаками застоя: одышка, малопродуктивный кашель, учащенное сердцебиение.
- Стеноз легочных вен. Первые признаки появляются через шесть месяцев, что вводит в заблуждение докторов. Отмечается одышка, кашель, кровохарканье, частые пневмонии.
- Тромбоэмболии вследствие образования внутрисердечных тромбов.
- Смерть. Летальный исход случается крайне редко, однако он возможен при тяжелом соматическом состоянии больного.
Восстановление после вмешательства
Реабилитация после РЧА сердца начинается сразу при переводе больного в палату общего профиля. Первые шесть-восемь часов показан постельный режим; нельзя сгибать ногу, где артерию использовали для введения электрода. На место прокола накладывают давящую повязку. Эти меры направлены на предотвращение развития кровоподтека на бедре. Вода и умеренный прием легкой пищи разрешены на следующие сутки после процедуры.
Иногда происходит повторный срыв ритма, что не стоит расценивать как неэффективность операции. Сердцу необходимо восстановиться, пораженным участкам зарубцеваться. С целью удержания правильного ритма в ранний послеоперационный период назначают антиаритмические препараты. В стационаре начинают прием антикоагулянтных средств для предотвращения образования тромбов.
После выписки реабилитацию продолжают в домашних условиях. Первые пару дней рекомендовано беречь себя от простуд, не заниматься спортом, побольше отдыхать.
Через три месяца оценивают результат РЧА и определяют дальнейшую тактику. Доктор отменяет антиаритмики, антикоагулянты (при показаниях терапию продлевают до года и более). В будущем каких-либо ограничений нет, человек возвращается к работе и повседневной жизни.
Отзывы о радиочастотной абляции
Отзывы о прижигании сердца при аритмии в основном положительные и у кардиологов, и пациентов, что подтверждает эффективность метода. Однако помнят: РЧА подходит только для определенных патологий нарушения ритма, а это – залог успешности ее проведения. Большинство процедур заканчиваются позитивным результатом и существенно увеличивают длительность и качество жизни больного.
Стоимость операции РЧА
Стоимость прижигания при лечении аритмии сердца зависит от учреждения, в котором его делают. Если пациент обращается в профильный исследовательский институт, всегда можно получить чек на меньшую сумму, чем в частной клинике. В зависимости от условий, оплачивают только стоимость расходных материалов и препаратов, или, став в очередь по государственной программе, ждут и получают медицинскую помощь бесплатно.
На сегодня цена непосредственно операции колеблется от 20000 до 900000 рублей в зависимости от города, клиники и курса валюты. К сумме добавляют предоперационный пакет анализов и пребывание в стационаре, если учреждение частное.
Жизнь после абляции
После абляции пораженных очагов или устья легочных вен рекомендовано придерживаться таких принципов:
- Сбалансированное питание с исключением трансжиров, уменьшением потребления насыщенных жирных кислот. Большую часть рациона составляют фрукты и овощи, а не мясные продукты. Ограничивают соль до чайной ложки в день.
- Алкоголь в разумных пределах. Полный отказ от алкогольных напитков не обязателен, допустимым считается 20 г спирта в сутки для мужчин и 10 г для женщин.
- Отказ от курения. Никотин сужает сосуды, что вызывает повышение давления, кислородное голодание миокарда и ишемию.
- Кофеин действует как сигаретный дым.
- Регулярная физическая активность. Положительно на сердечно-сосудистую систему влияет бег, плаванье, ходьба, езда на велосипеде. Предпочтительнее делать уклон на кардиотренировки, а не силовые нагрузки.
- Контроль артериального давления и сопутствующих заболеваний.
Если соблюдать здоровый образ жизни, происходит полное восстановление организма, уменьшается риск повторных срывов ритма, улучшается прогноз на скорейшее выздоровление и активное долголетие.
Выводы
Катетерную абляцию сердца с использованием радиочастотной энергии широко применяют в современной аритмологии. Операция предусматривает высокую эффективность в лечении желудочковых и предсердных нарушений, минимальную смертность. Пациенту не требуется длительная реабилитация, через несколько дней самочувствие приходит в норму, он возвращается к привычным делам. Единственный минус процедуры – высокая стоимость и недоступность некоторым больным.
Для подготовки материала использовались следующие источники информации.
Абляция (РЧА сердца): что это такое, показания и противопоказания к операции, как ее делают, реабилитация и возможные осложнения
А бляция — это способ малоинвазивного лечения расстройств сердечного ритма, методика имеет четкие показания, в основном, связанные с нестабильным, неустойчивым биением мышечного органа. Например, к диагнозам относят тахикардию, вызванную избыточной стимуляцией камер и пр.
Вариантов может быть много. Процедура в целом вполне безопасна, имеет минимум противопоказаний. При этом эффект наблюдается более чем у 80% пациентов. Прочие случаи связаны с неправильным диагнозом или неверной техникой выполнения.
В отличие от операции, абляция не требует долгого восстановления. Спустя сутки или даже раньше пациент может отправляться домой.
Ограничения в реабилитационный период минимальные: не носить тяжести, не заниматься интенсивной физической нагрузкой и т.д. Но есть масса нюансов, которые нужно учитывать.
Суть способа, и какие задачи он решает
В основе мероприятия лежит воздействие электрического тока на сердце. Если говорить подробнее.
Заболевания, которые провоцируют аритмии, в основном влияют несколькими путями.
- Первый — избыточная выработка биоэлектрического импульса. Как правило, это врожденная особенность. Назвать подобное патологией можно лишь условно. Однако она создает огромные проблемы.
Чрезмерная активность синусового узла приводит к тому, что мышечный орган начинает сокращаться чаще. Естественный водитель ритма еще и восприимчив к провоцирующим факторам.
То есть достаточно незначительной физической нагрузки, чтобы сердца работало в разы активнее, чем следовало бы. В таком случае абляцию проводят, чтобы снизить активность выработки биоэлектрического импульса.
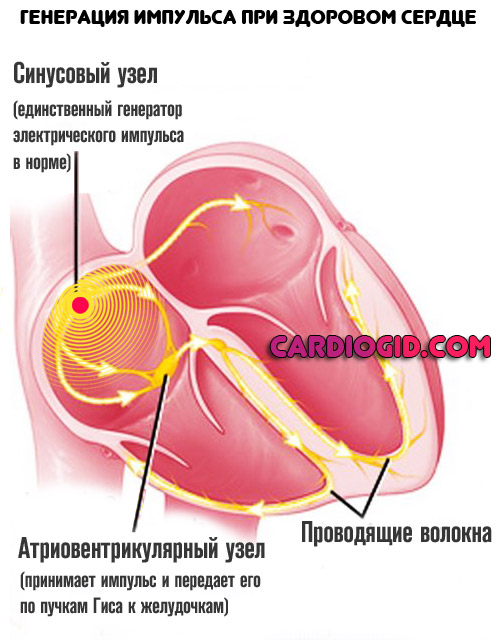
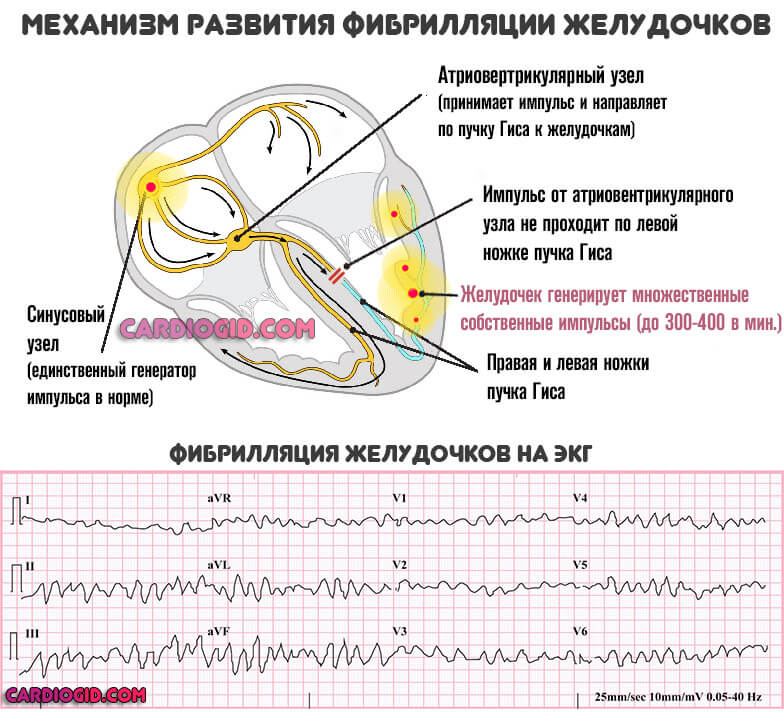
Есть и другая крайность. Например, если наблюдается блокада проводящей системы на каком-либо участке. Биоэлектрический импульс начинают вырабатывать и прочие кардиомиоциты (клетки сердца).
В норме такого быть не может. Поскольку синтезом занимается естественный водитель ритма — синусовый узел. Он расположен в правом предсердии.
В этом же аномальном случае, наблюдается полный хаос. Все камеры сокращаются в собственном темпе. Это так называемая фибрилляция. Если ничего не делать, очень вероятна остановка сердца.
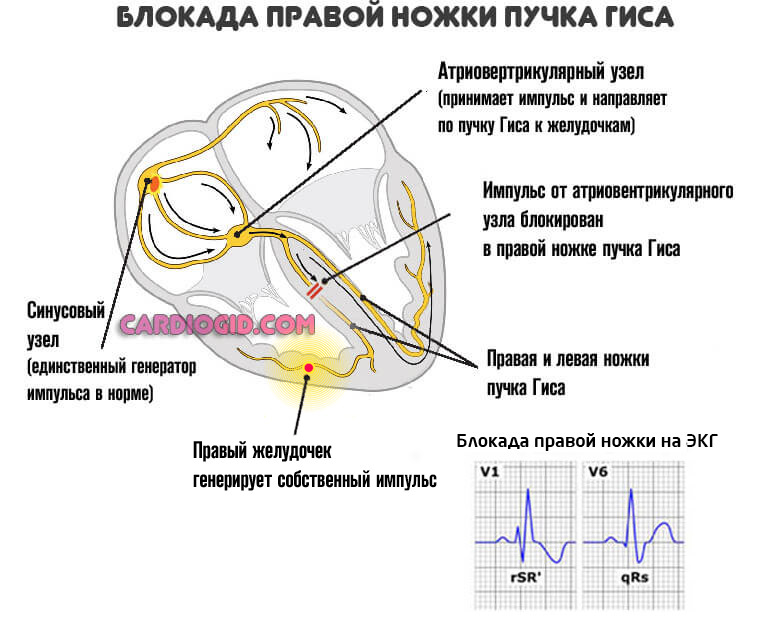
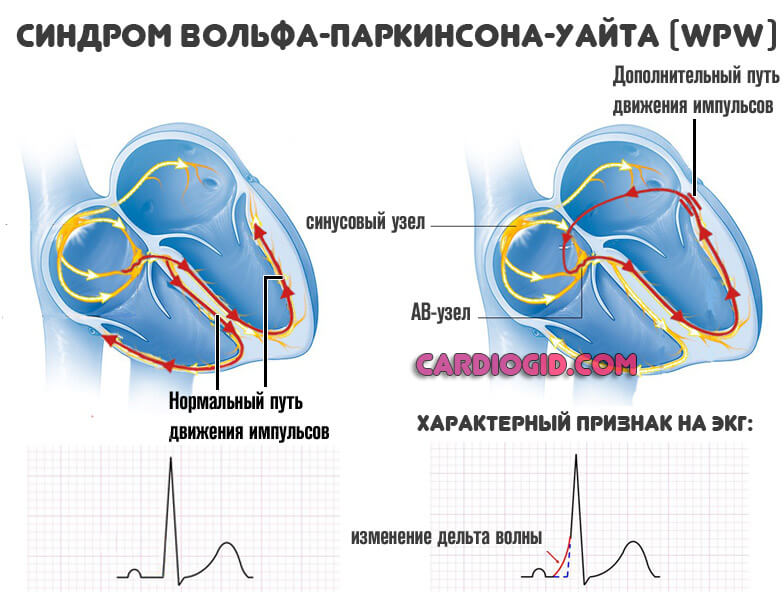
- Второй — воздействие нормального по интенсивности импульса. Но при условии, что присутствуют дополнительные проводящие пучки (синдром WPW).
В этом случае биоэлектрический сигнал синтезируется как должно. Однако, из-за того, что присутствуют дополнительные проводящие пути, они распространяют сигнал за пределы нормального анатомического положения.
Задача врачей в этом случае — устранить лишние пучки. В том и состоит суть абляции.
Малоинвазивная процедура, РЧА сердца — это такой способ, с помощью которого врачи прижигают и уничтожают аномальные микро-участки мышечного органа.
Перед специалистами стоит несколько задач:
- Восстановление нормального ритма. В зависимости от того, какой патологический процесс превалирует, способ коррекции будет своим. Например, прижигание отдельных скоплений кардиомиоцитов (клеток сердца), чтобы предотвратить фибрилляцию. Или же уничтожение врожденного лишнего проводящего пучка. Вариантов несколько.
- Предотвращение рецидивов патологического процесса. Благодаря абляции удается свести к нулю риски повторения расстройства. Поскольку основной виновник будет уничтожен.
- Возвращение нормальной переносимости физической нагрузки. Понижение толерантности к механической активности — типичный симптом заболеваний сердца. Пациент на развитых стадиях не может подняться по лестнице, пройти и ста метров без одышки.
Если устранить причину, ритм сердца тоже вернется к адекватным значениям. Человек сможет заниматься привычной активностью без особых ограничений. При условии, что еще не сформировались необратимые изменения, и лечение подоспело вовремя.
- Восстановление общего нормального самочувствия пациента. Возвращение к здоровой жизни. Хотя, зачастую приходится принимать поддерживающие препараты. Кардиопротекторы вроде Милдроната или Рибоксина. Если не постоянно, то, по крайней мере, курсами.
Суть терапии в том, чтобы устранить участки аномальной электрической активности. При достаточной квалификации врача удается решить проблему раз и навсегда.
Показания
Оснований для абляции сердца несколько. Условно, можно говорить о трех классах. Они подразделяются по приоритетности. Если называть показания от самых важных и до наименее принципиальных, список будет такой.
Первый класс
Атриовентрикулярная или пароксизмальная тахикардия.
АВ-узел расположен в центральной области сердца. Он отвечает за перераспределение поступающего электрического сигнала. Не позволяет желудочкам сокращаться до тех пор, пока процесс не закончится в предсердиях.
Затем же транспортирует импульс далее. Сам он не продуцирует сигнала. Однако, на фоне названного патологического процесса все наоборот.
Складывается участок дополнительного сокращения. Атриовентрикулярный узел сам начинает работать как водитель ритма. Это крайне опасно и приводит к существенному росту частоты сердечных сокращений. До 180 ударов в минуту и более.
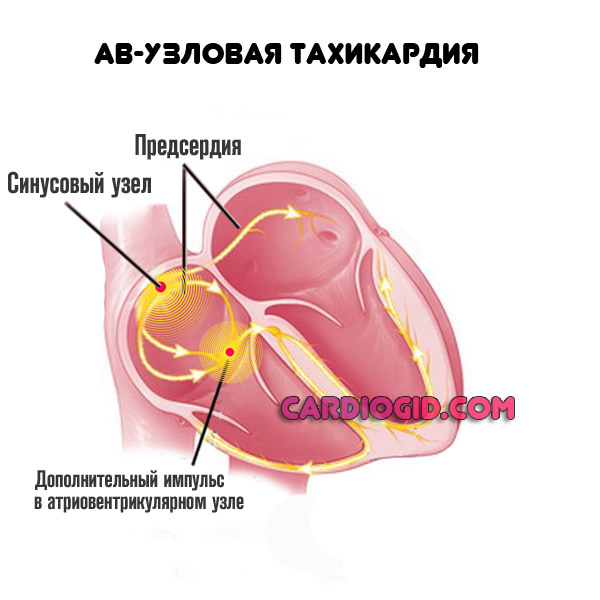
На фоне приступа возможна остановка кардиальной деятельности и гибель пациента. Как правило, задействован не весь узел, а его часть. Посредством катетерной абляции врачи прижигают именно аномальную анатомическую область.
Подробнее о пароксизмальной тахикардии читайте в этой статье .
Или синдром WPW . Сравнительно редкий патологический процесс. По разным оценкам, встречается менее чем у 0.1-2% пациентов по всему миру. Суть расстройства примерно описана выше.
К желудочкам проходят дополнительные проводящие пучки. Они выступают независимыми транспортными путями, огибают атриовентрикулярный узел и идут прямо к камерам мышечного органа.
Следовательно, нормальный сократительный порядок меняется. Желудочки начинают работать до того, как свою функцию выполнят предсердия. Это не нормально.
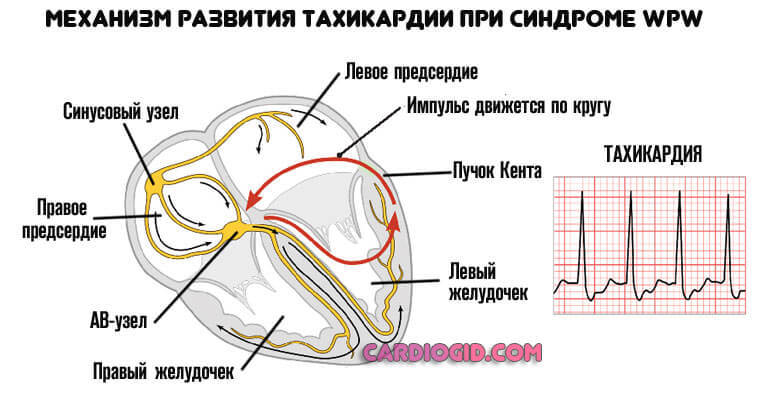
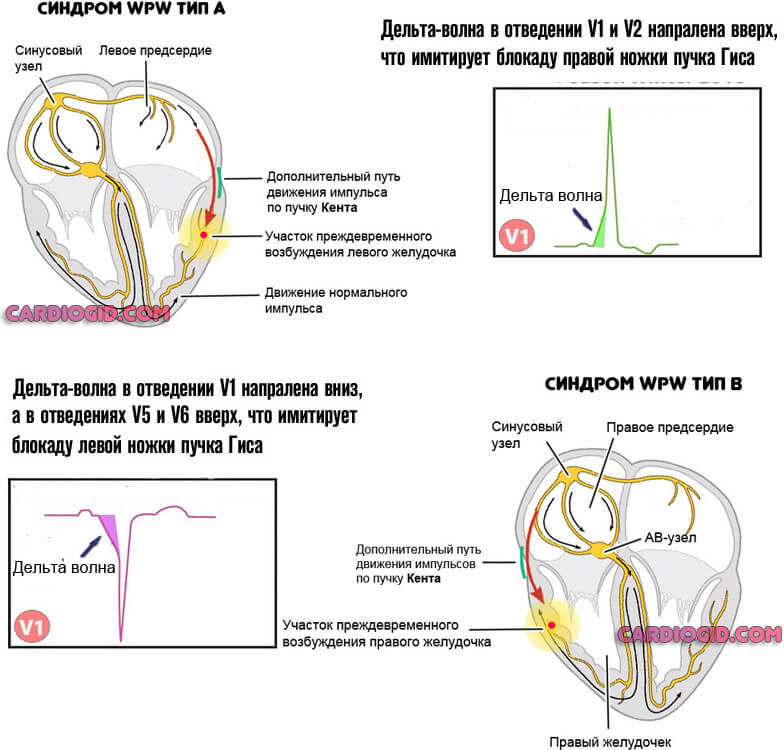
Вспомогательные пучки прижигают.
Трепетание или фибрилляция предсердий.
Сопровождается спонтанным ростом электрической активности наджелудочковых структур мышечного органа. Они начинают хаотично сокращаться. Этого быть не должно.
Специалисты искусственно стимулируют области сердца, провоцируют неправильную работу. Тем самым, обнаруживают виновников проблемы. Далее остается их устранить и восстановить нормальный ритм.
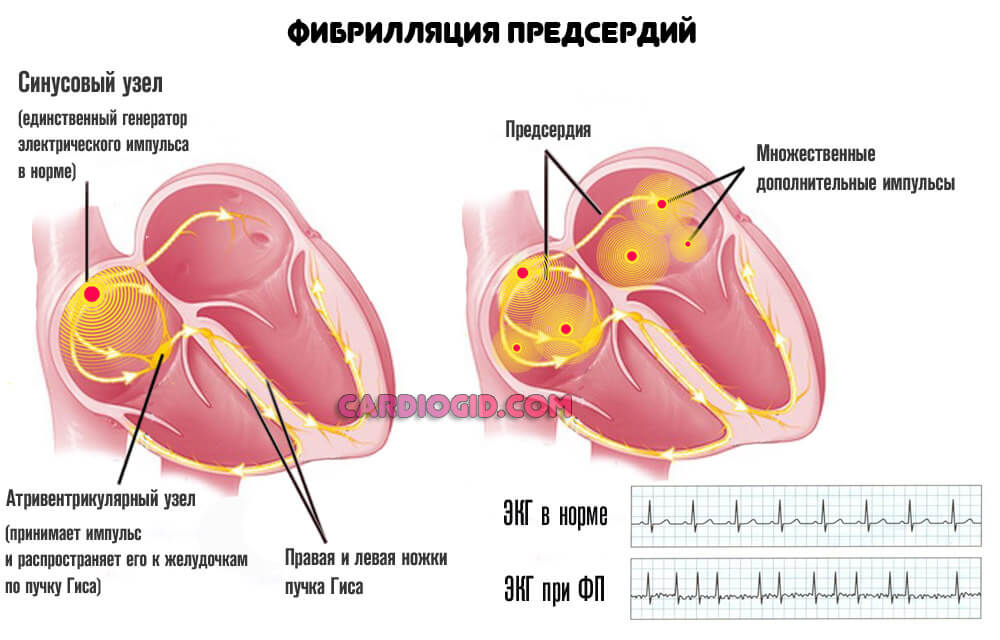
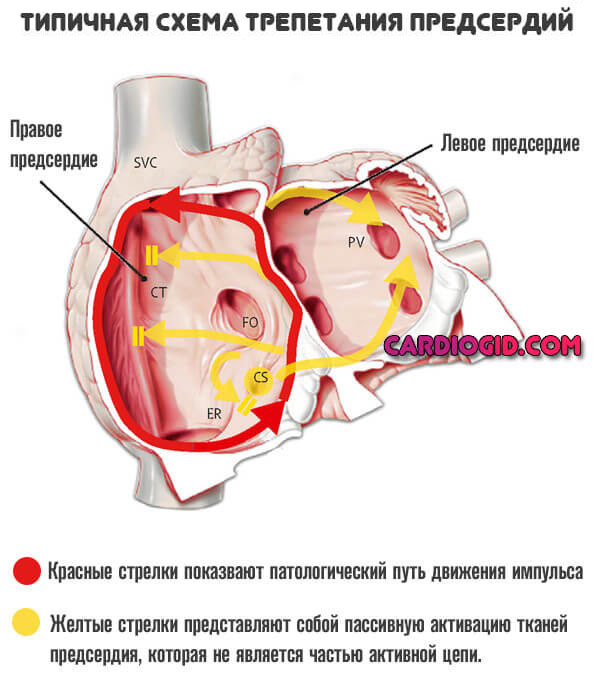
Трепетание предсердий подробно описано в этой статье , а фибрилляция в этой .
Три названных патологии — это основные показания для срочной терапии. Кроме операции РЧА (радиочастотной абляции) других возможностей восстановить нормальное сердцебиение не существует. Есть и менее специфичные основания для такого лечения.
Второй класс
Неэффективность антиаритмических препаратов на фоне трепетания предсердий.
Иногда до того как назначить специфическую коррекцию, специалисты прибегают к медикаментозному лечению. В ход идут специальные препараты вроде Амиодарона или Хинидина.
Если фармацевтические средства не помогают устранить патологический процесс, имеет смысл провести абляцию.
Суть примерно та же самая. Время от времени кардиальные структуры начинают создавать импульс самостоятельно. В эти моменты проскакивают лишние, внеочередные удары. Они ощущаются как перевороты, резкие сокращения мышечного органа.
Это опасное состояние, но лечат его в первую очередь препаратами. Радиочастотная абляция сердца для устранения экстрасистол, назначается только при неэффективности медикаментозной терапии. В качестве меры второй линии.
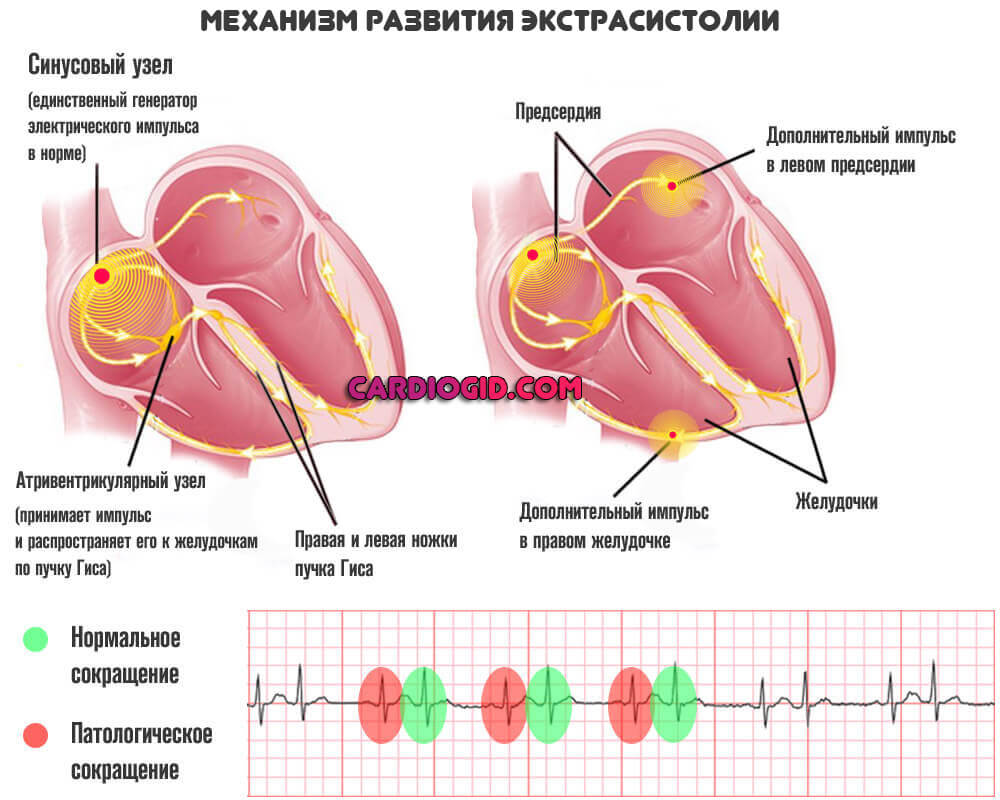
Обычно на то, чтобы выявить причину таковой, уходит несколько недель упорных обследований. Как правило, всему виной лишние очаги возбуждения. Решить эту проблему можно только инвазивным путем. Таблетки бесполезны и лишь на время снимают симптоматику.
Третий класс
Существуют показания, которые не предполагают обязательной операции. Вопрос решают врачи с учетом мнения пациентов.
Желудочковая тахикардия — главное основание этой подгруппы. Ее лечат медикаментозно. Только при неэффективности назначают абляцию.
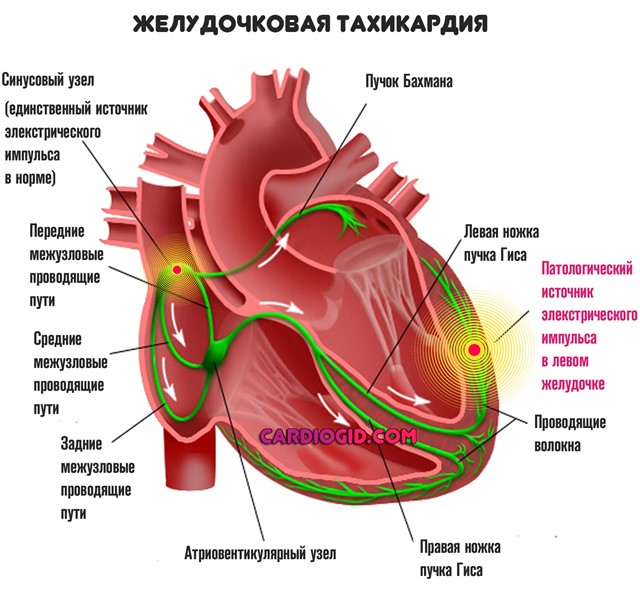
Показаний множество. Но бездумно РЧА не делают. Поэтому до того, как пройти процедуру, пациента направляют на дополнительные обследования.
Противопоказания
Оснований отказываться от радиочастотной абляции не так много.
Сердечная недостаточность в фазе декомпенсации
Поскольку кардиальные структуры как раз и подлежат вмешательству. Возможна остановка работы органа и гибель пациента от осложнений. До тех пор, пока состояние не приведут в норму, не компенсируют, назначать и проводить операцию категорически воспрещается.
Признаки сердечной недостаточности у женщин подробно описаны здесь , а у мужчин тут .
Заболевания почек в тяжелой фазе
Например, нефропатия, с дисфункциональной недостаточностью. Проблема в том, что все подобные состояния заканчиваются стремительным ростом артериального давления. Тем самым, под ударом оказывается сердце.
Вмешательства при почечных нескорректированных патологиях запрещено.
Инфаркт миокарда и несколько дней после него
До тех пор, пока область поражения полностью не рубцуется. Желательно и вовсе выждать несколько недель, а то и месяцев. При условии, что такой затяжной выжидательный период не приведет к опасным осложнениям.
Вопрос решает врач на месте. После тщательной оценки состояния пациента. Степени и скорости восстановления от инфаркта.
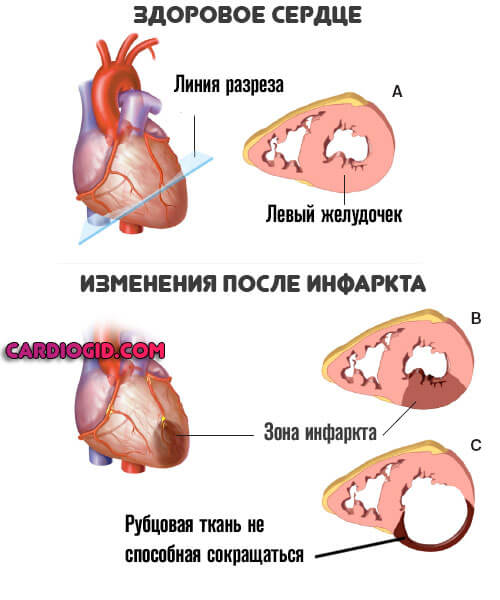
Электролитические проблемы
Недостаток калия, кальция, магния или натрия. Так же как и избыток. Патологии подобного плана часто провоцируют нарушения ритма. Потому легко спутать, где органические проблемы, а где дефицит электролитов или обратный процесс.
Пока не станет ясно, что и к чему, операцию откладывают. Тем более что при дисбалансе водно-солевого обмена абляция бесполезна и даже критически опасна.
Острые инфекции
Независимо от локализации. В период, когда организм борется с вирусами, бактериями, проводить операцию нельзя. Поскольку велик риск осложнений вплоть до остановки сердца.
Нужно дождаться полного восстановления организма от патологии и только потом лечить сердце.
Непереносимость контрастирующего вещества
Абляцию проводят методом катетеризации. То есть к кардиальным структурам перемещают электрод. Чтобы контролировать продвижение инструмента от артерии и до миокарда, используют специальный сканер.
Контрастирующее соединение улучшает видимость. Но на эти препараты может быть аллергия. Поэтому до назначения, пациента тщательно опрашивают на предмет непереносимости медикаментов.
Проводят тесты с контрастом, чтобы исключить реакцию «в полевых» условиях.
Коагулопатии
Проще говоря — нарушения свертываемости крови.
Артериальная гипертензия
Рост давления выше 140 на 90 мм ртутного столба. Это основание отложить операцию до тех пор, пока состояние не вернется в норму. Возможно, придется принимать препараты.
Некоторые пороки сердца
Например, сужение митрального клапана . Вопрос открытый. Его решают кардиологи и профильные хирурги.
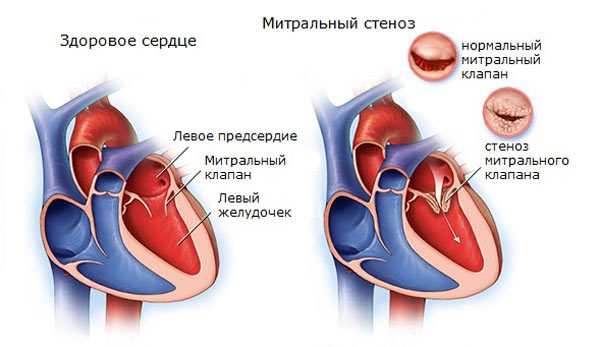
Радиочастотная абляция сердца — безопасная процедура, но только в том случае, если соблюдать все противопоказания. От этого зависит исход и период реабилитации. Его длительность, тяжесть.
Подготовка
Не представляет особых сложностей:
- Проводят эхокардиографию . Эта методика позволяет исследовать органическое положение сердца. Его анатомическое состояние. Выявляет все структурные изменения.
- Обязательна и ЭКГ. В отличие от предыдущей методики, показывает функциональные отклонения. Оба способа назначают в системе.
- Анализ крови общий и биохимия. Чтобы выявить возможные воспалительные, инфекционные или аутоиммунные процессы. Которые относятся к противопоказаниям.
- Также коагулограмма. Исследование свертываемости крови. Поскольку основания для отказа от процедуры возможны и в этих случаях.
Назначают и дополнительные меры. Как вариант, рентгенографию грудной клетки или же УЗИ внутренних органов. Исследование мочи. Лучше уточнить этот момент у своего врача. Далее начинается собственно сама подготовка.
- За 12 часов до процедуры отказываются от еды и воды. Это снизит интенсивность дискомфорта и повысит переносимость абляции.
- За 24-48 часов отказываются от курения, спиртного. Они вызывают сужение просвета сосудов, рост артериального давления. Врачи вряд ли возьмутся за работу, если пациент в таком состоянии.
- Необходимо посоветоваться с врачом о препаратах. Когда больной принимает медикаменты вроде противогипертонических, антиаритмических , нужно обсудить это со специалистом. Возможно, имеет смысл отказаться от некоторых препаратов. Но ни в коем случае не самостоятельно.
- На месте уведомите врачей об установленном кардиостимуляторе. Если таковой имплантирован.
В остальном, достаточно подойти на место к назначенному времени.
Ход операции
Пациент ложится на кушетку.
- Область бедренной, лучевой артерии или иные места доступа обрабатывают анестетиком. Больше ничего не требуется.
- Затем вводят контрастирующий препарат для лучшей видимости.
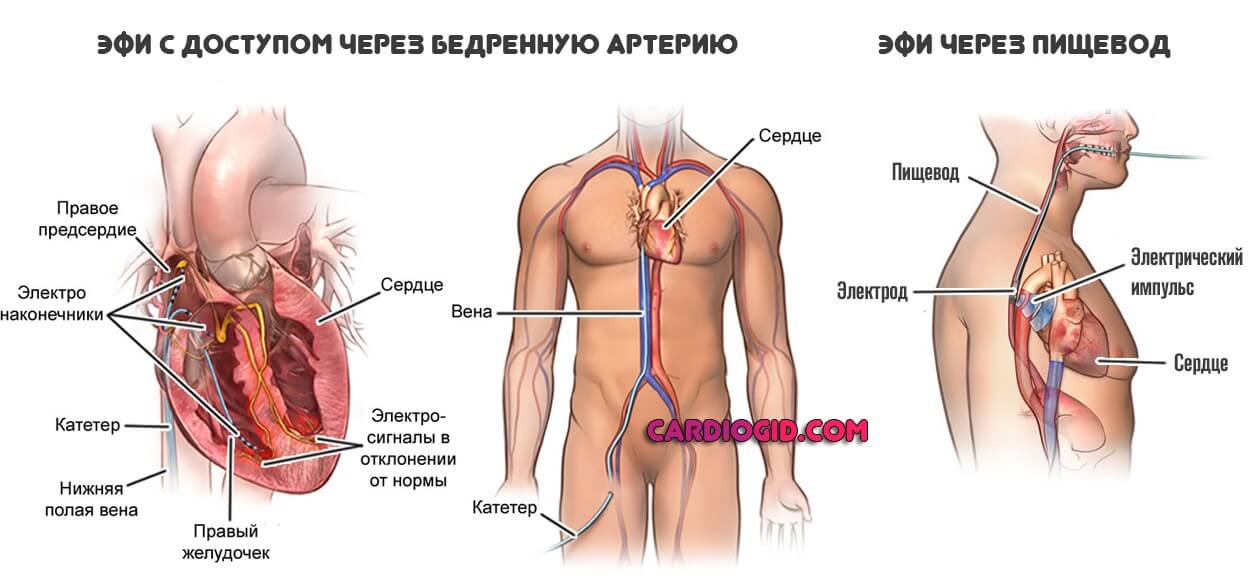
- Специалист проводит ЭФИ. С помощью электродов через пищевод или инвазивным доступом стимулируют сердце. В разных очагах пропускают ток небольшой силы. Это нужно, чтобы определить точную локализацию аномалии. Встречаются случаи, когда таких областей несколько. Значит, обрабатывать нужно их все.
- Затем, после того как проведено ЭФИ, начинается собственно радиочастотная операция. Электрод подключают к специальному аппарату. Аномальные участки прижигают с помощью тока. Делают это постепенно и под полным контролем аппарата. Данные визуализируют и выводят на экран.
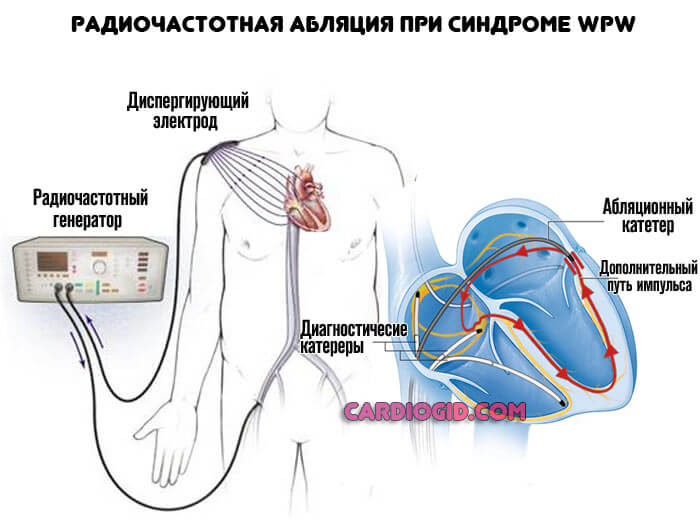
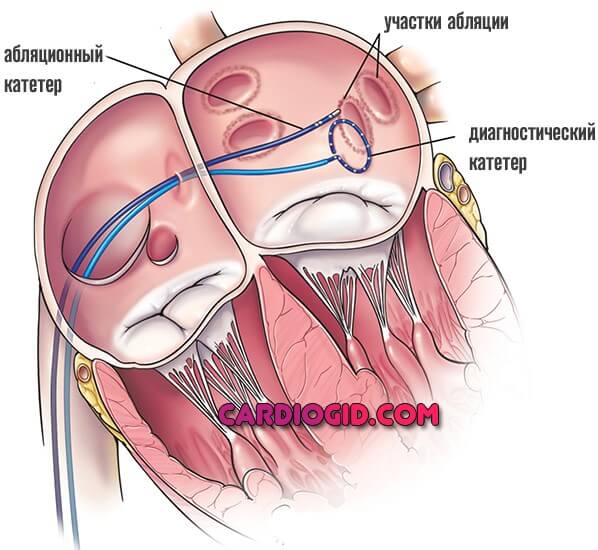
- После того, как РЧА операция завершена, врач повторно делает ЭФИ, стимулирует сердце и смотрит на отклик органа. В норме, он должен быть минимальным. В ответ на правильное проведение электрического импульса сокращается все сердце, а не отдельные камеры.
В течение процедуры возможно ощущение перевертывания, трепетания сердца. Это вполне нормально. О любом дискомфорте стоит сразу же говорить врачу-кардиологу или хирургу.
Реабилитация
Период восстановления длится около недели. Первые сутки-двое человек находится в условиях стационара. Чтобы специалисты присматривали за послеоперационным пациентом. Оценивали состояние и по необходимости помогали.
- В течение 3-4 часов нужно лежать. Чтобы сердце перестроилось на новый лад, а также не открылись раны в области доступа катетера.
- Как только человека выписывают, можно вернуться к привычной жизни. Но ограничения касаются физической активности. Нельзя бегать, прыгать, носить тяжести более 10 кг. В течение недели придется соблюдать щадящий режим.
- Соответственно, никаких перепадов температур или влияния выраженного холода/жара. Противопоказаны бани, долгие горячие ванны.
Примерно через 7 дней нужно показаться специалисту. Затем с его разрешения можно вернуться к обычной жизни.
Возможные последствия
Осложнения встречаются в 1-2% случаев. Есть данные о больших или меньших показателях.
Среди возможных последствий РЧА:
- Повреждения нервных окончаний. Редкий случай. Только если врач недостаточно квалифицирован.
- Поражения пищевода. Приводят к неприятным ощущениям в глотке, животе. Вероятны кровотечения.
- Боли в месте доступа катетера.
- Тромбоэмболия — осложнение после РЧА на сердце, если были повреждены сосуды.
- Также возможен летальный исход. Но это исключительно редкое осложнение. Встречается только у пациентов, которым принципиально противопоказана эндоваскулярная абляция. Если по какой-либо причине основание для отказа не было учтено, возможность гибели существует.
РЧА в кардиологии — незаменимый способ лечения аритмий. Правда, не всех. Методика на на 100% безопасная, присутствуют риски, хоть и не большие. Вопрос целесообразности такой процедуры решает врач.
Техника проведения и эффективность операции РЧА на сердце
Разнообразные нарушения ритма сердца довольно распространены. Существуют различные методики их купирования и лечения. К ним относятся целый ряд медикаментозных средств, вводимых в организм перорально и с помощью инъекций, специальные гимнастики. Но не всем эти способы помогают.
Большим прорывом в кардиологии явилась операция на сердце РЧА. Это современный метод, позволивший лечить аритмии без открытого доступа, сложного наркоза и серьёзной реабилитации.
Радиочастотная абляция: особенности процедуры
Абляция выполняется малоинвазивным методом специальными катетерами. Они вводятся в артерию бедра и по ней достигают нужного участка внутри органа. Суть процедуры заключается в разрушении очага, вызывающего патологический ритм сердца. Кроме радиочастотных волн могут применяться лазер, ультразвук.
Анестезия применяется местная, контроль происходит специальной рентгеновской установкой. Получившийся участок некроза не влияет на функцию органа, сокращения выполняются в полном объёме. Но больной избавляется от приступов аритмии навсегда.
Повод для назначения операции
Радиочастотная абляция является методом хирургического вмешательства на сердце. Она несет определённый риск, имеет свои показания и рекомендации, когда процедуру проводить не следует. Манипуляция назначается при таких состояниях:
 отсутствие положительной реакции на медикаментозные средства;
отсутствие положительной реакции на медикаментозные средства;- стойкая мерцательная аритмия;
- пароксизмальная тахикардия;
- гипертрофическая кардиомиопатия;
- упорная экстрасистолия.
Врач рекомендует применение данного метода после подробного обследования. Он учитывает заболевание, состояние организма и применяемые раньше способы терапии. Обычно РЧА назначают в случаях, когда испробованы другие алгоритмы и положительный результат не достигнут. При необходимости эту процедуру можно проводить одновременно с установлением протеза митрального клапана.
Запрет на проведение
Существует целый ряд состояний, являющихся противопоказанием для абляции. Выполнение методики при них несёт риск для жизни пациента. Операция не проводится в следующих случаях:
- гипертермии;
- острое нарушение дыхания;
- высокие цифры артериального давления;
- эндокардит;
- аневризма аорты;
- инфаркт миокарда в острый период;
- анемия;
- патология свёртывающей системы;
- нарушения солевого баланса;
- большая декомпенсация при сердечной недостаточности;
- реакция на йод и рентгенконтраст;
- патологии почек.
Некоторые из этих нарушений можно устранить, и после соответствующего лечения манипуляция будет проведена. Другие симптомы являются абсолютными противопоказаниями.
Ожидаемый результат
Если процедура РЧА сердца выполнена по показаниям и на отличном уровне, больной соблюдает все рекомендации, результат виден с первых дней. Наиболее хороший отзыв при синдроме Вольфа-Паркинсона-Вайта (ВПВ) у молодёжи, желудочковых пароксизмальных тахикардиях.
Проявления мерцательной аритмии навсегда исчезают у 80% пациентов, у остальных он переходит в длительную ремиссию или значительно снижается интенсивность. Эта операция проводится с минимальным риском, смертность составляет менее 0,7%.
Подготовка к операции
Операцию РЧА проводят в плановом порядке. Накануне следует употреблять только легкую пищу, за 12 часов до процедуры есть уже нельзя. Вечером ставят очистительную клизму.
В паховой области и районе ключицы выбриваются волосы. Обязательно проводится консультация с лечащим врачом и анестезиологом на предмет употребления медикаментов за день до вмешательства и непосредственно перед манипуляцией.
Алгоритм выполнения
Процедура устранения аритмии длится около двух часов. Начинается операционный период с постановки венфлона, позволяющего вводить необходимые медикаменты непосредственно в кровяное русло. Пациенту для снижения тревожности могут быть назначены седативные препараты. Затем проводится местная анестезия. Далее пунктируется бедренная артерия для введения электродов.
Подключаются датчики ЭФИ-системы, предназначенной для записи наружных и внутренних электрокардиограмм. Данные транслируются на компьютер, что помогает управлению. Подаётся контрастное вещество, позволяющее определить участки, вызывающие неправильные сокращения. Выполняется нагревание очага, подающего пучок ложных импульсов, до 60 градусов, что вызывает некроз.

Восстановительный период
После выполнения процедуры катетерной абляции сердца пациента отправляют в палату, где ведется мониторинг работы органа, измеряется давление. Человек остаётся в отделении на 1-2 суток. Вмешательство малотравматично, после него не возникает сильных болевых ощущений, требующих приёма специальных препаратов. Нет и швов, которые нужно обрабатывать длительный срок. Отсутствует в последствии косметический дефект в виде рубца.
Необходимо в дальнейшем вести правильный образ жизни, отказаться от вредных привычек, снизить употребления соли. Умеренные физические нагрузки должны стать нормой. Реабилитация после РЧА сердца проходит легко, рецидивы возникают крайне редко.
Риск осложнений и прогноз
Существует риск осложнений, возникающих в результате процедуры. Частота их минимальна, обычно манипуляция протекает благополучно. В редких случаях может проявиться одно или несколько из следующих последствий:
- кровотечение;
- повреждение тканей сердца;
- тромбоз;
- осложнение функции почек в следствие воздействия контраста;
- нарушение целостности сосудов.
Чаще всего такие состояния возникают у пожилых пациентов, анамнез которых отягощен серьёзными сопутствующими заболеваниями. Менее 1 % людей испытываю усугубление аритмии. Все эти состояния успешно купируются квалифицированными медиками. Если пациент выполняет все рекомендации, процесс восстановления проходит без неприятных последствий.
Стоимость процедуры
Процедура радиочастотной абляции сердца проводится во многих кардиоцентрах. В Санкт-Петербурге это клиника высоких медицинских технологий Н.И. Пирогова. Московская ЦКБ, Аритмологический центр института хирургии А. В. Вишневского, исследовательский университет Мешалкина с успехом решают проблему нарушения ритма сердца.
 Занимается лечением таких больных Национальный Медицинский Исследовательский Центр Кардиологической хирургии Бакулева. Цены зависят от вида аритмии, требующей РЧА. В ННМЦ города Астаны стоимость операции от 18 000 до 595200. Кардиоцентр А. Л. Мясникова проведет вмешательство при узловой тахикардии за 210000 рублей, трепетании предсердий – 325000, а мерцательную аритмию вылечат за 380000. За границей манипуляция стоит намного больше, в клиниках Израиля, например, катетерная абляция дороже в 3-5 раз.
Занимается лечением таких больных Национальный Медицинский Исследовательский Центр Кардиологической хирургии Бакулева. Цены зависят от вида аритмии, требующей РЧА. В ННМЦ города Астаны стоимость операции от 18 000 до 595200. Кардиоцентр А. Л. Мясникова проведет вмешательство при узловой тахикардии за 210000 рублей, трепетании предсердий – 325000, а мерцательную аритмию вылечат за 380000. За границей манипуляция стоит намного больше, в клиниках Израиля, например, катетерная абляция дороже в 3-5 раз.
Отзывы пациентов и врачей
Процедура РЧА сердца по отзывам кардиологов явилась настоящим прорывом в лечении тяжёлых аритмий. Раньше для этого требовалась сложное хирургическое вмешательство на открытом органе, имевшая значительный процент рисков и осложнений. Больной долго восстанавливался, не мог вести нормальный образ жизни. При отсутствии лечения аритмии часто становились причиной инвалидности.
Сергей, врач, стаж работы 35 лет.
Когда я начинал свою практическую деятельность, с нарушениями ритма сердца боролись только с помощью медикаментов. Обычно состояние больных со временем ухудшалось, приступы становились длительными, упорными, требовалось оперативое вмешательство.
Но не все решались на такое лечение, могло не позволить состояние здоровья. Вот и приходилось людям сидеть всю жизнь на таблетках и терпеть проблемы до смерти. Появление методики процедуры РЧА дало возможность помогать очень большому количеству пациентов, не нанося травмы организму, без разрезов и сложной реабилитации.
Михаил, кардиолог, стаж работы 10 лет
От коллег с большим стажем работы знаю, что еще не так давно аритмии лечились в тяжелых случаях только оперативным вмешательством на открытом сердце. Больные долго восстанавливались, не могли длительное время вернуться к нормальному образу жизни. Хорошо, что создали такой метод. У меня уже целый ряд пациентов прошел через такую процедуру. Все перенесли её легко, очень довольны, рецидив не наблюдался ни у кого.
Радиочастотная абляция сердца заслужила положительные отзывы и комментарии от пациентов. Они избавились от тяжёлых приступов без разрезов и последующих рубцов. Пребывание в стационаре и восстановительный период заняли совсем небольшой промежуток времени.
Страдала мерцательной аритмией более 10 лет. Приступы с годами стали частыми, лекарства плохо помогали. Состояние было очень мучительным. Врач рекомендовал пройти радиочастотную абляцию. Я долго сомневалась, но дети настояли, и я обратилась в Бакулевскую клинику.
Там мне подробно объяснили, как проходит вмешательство. Процедура прошла легко. Во время манипуляции были только небольшие моменты неприятных ощущений. Послеоперационное восстановление не осложнилось.
На следующий день меня уже отпустили домой. Через неделю об операции уже ничего не напоминало, я вернулась к нормальному образу жизни. Прошло уже более 5 лет, аритмия не возвратилась.
Несколько лет назад возникли приступы пароксизмальной тахикардии, сердцебиение достигало 180 ударов в минуту. Купировались они плохо и на непродолжительное время, часто приходилось лежать в кардиологии. Доктор сказал, что лучшим выходом будет процедура РЧА. Год тому назад я согласилась на манипуляцию. Вмешательство и реабилитационный период прошли хорошо, сейчас я чувствую себя отлично, аритмия не возникает, я вернулась к привычному укладу.
Образ жизни после операции
После такого хирургического вмешательства пациент может вернуться к нормальному образу жизни уже через несколько дней. Но вредные привычки должны быть исключены. Не рекомендуется употреблять кофе.
В течение года больной должен находиться на учёте в кардиодиспансере. Наблюдает его аритмолог.
Заключение
Методика процедуры радиочастотной абляции сердца является современным способом лечения большого количества аритмий. Эта малоинвазивная манипуляция помогает избавиться от нарушений ритма тем пациентам, которым противопоказано обширное вмешательство.
Ранее они навсегда были обречены жить с такой серьёзной проблемой, терпеть мучительные приступы, соблюдать ограничения в быту. Теперь эта патология устраняется без разрезов и возвращает радость полноценной жизни многим людям.
Показания к проведению и период восстановления после РЧА
Показания к проведению РЧА и восстановительный период после операции
В современной медицине радиочастотная абляция сердца или просто РЧА является важнейшим методом кардиохирургии. РЧА сердца рекомендуется при наличии мерцательной аритмии. Процедура отличается малой инвазивностью, поскольку делать её можно без разрезов на теле пациента. Появилась такая операция на сердце в 80-х годах прошлого века. Сначала методику опробовали на собаках, а после успешных опытов удалось разработать полноценный аналог современного катетера-электрода. Впервые на человеке операцию провели в 1987 году. Теперь она считается одной из наиболее эффективных при устранении аритмии.
Показания и противопоказания
Не всегда, когда пациенту требуется проводить лечение мерцательной аритмии, прибегают к помощи РЧА сердца. Такая процедура хоть и имеет низкую инвазивность, всё же имеет ряд противопоказаний к её проведению. Только врач решает на основе проведённых анализов и обследований, возможно ли использовать такое лечение для конкретного больного.
РЧА сердца проводят, если:
- медикаментозное лечение не дало ожидаемого результата, и не наступило улучшение состояния пациента;
- при лечении медикаментами лекарственные препараты дали побочный эффект;
- присутствует высокая вероятность внезапной остановки сердца у больного.
Относительно показаний к РЧА и противопоказаний к процедуре нужна предварительная обязательная консультация кардиолога. Для этого может потребоваться пройти дополнительные обследования.
Операция на сердце методом абляции, если возникла аритмия, может проводиться при:
- синдроме WPW;
- увеличенном сердце;
- желудочковой тахикардии;
- реципрокной тахикардии.
Но подобным методом нельзя осуществлять лечение, если у пациента имеются противопоказания. К подобным факторам относятся:
- хронически высокая температура;
- заболевания или нарушения функций лёгких;
- хроническая гипертония;
- недостаточная свёртываемость крови;
- почечная недостаточность;
- повышенная чувствительность к йоду.

РЧА на сердце могут временно отложить, но спустя определённое время провести операцию. Это возможно при заболеваниях, которые проходят или переходят в состояние ремиссии. Такое делают при:
- анемии;
- лихорадке;
- инфекционных заболеваниях.
Аритмия часто успешно лечится с помощью медикаментозной терапии. Потому не спешите выбирать метод абляции. Хирургическое вмешательство, несмотря на свои объективные сильные стороны, имеет противопоказания. Плюс после РЧА потребуется восстановление. Полная реабилитация может занимать не так много времени.
Преимущества метода
Когда у человека нарушается пульс и развивается аритмия в результате ряда сердечно-сосудистых заболеваний, ему требуется пройти комплексное обследование. Часто врачи рекомендуют применить метод катетерной абляции, то есть РЧА сердца. Они сделали такой выбор во многом из-за широкого списка преимуществ методики при минимальном количестве недостатков. Потому эта операция на сердце считается одной из лучших.
Радиочастотная абляция сердца как способ борьбы с заболеваниями этого органа отличается такими достоинствами.
- Хорошая переносимость. Большинство больных без проблем переносят операцию. Если врачи решили прибегнуть к радиочастотной абляции, процедура займёт не больше 2 – 3 дней со всеми подготовительными мероприятиями. Если сравнивать с иными хирургическими методами, такой срок крайне мал. Здесь не нарушается целостность организма, не делаются надрезы, потому восстановление не занимает много времени. В условиях стационара больной находится не больше 3 дней.
- Малая инвазивность. Для введения катетера при радиочастотной абляции не нужны крупные разрезы. Всё делается через бедренную артерию, в которую вводится специальная игла.
- Отсутствие болезненных ощущений. Те пациенты, которые прошли через хирургические операции, знают, насколько ужасной может быть боль после открытых видов вмешательства. Чтобы подавить эти ощущения, пациент принимает большое количество обезболивающих средств. РЧА не сопровождается такими болезненными последствиями. Человек ощущает дискомфорт, но не боль. Потребности в обезболивающих средствах нет.
- Реабилитационный период. После операции пациенту достаточно провести несколько дней в стационаре. Если показания будут в норме, тогда его выписывают. Всё остальное вы восстановите уже в домашних условиях, соблюдая простейшие рекомендации.
- Влияние на эстетику внешнего вида. Абляция отличается отсутствием последствий в виде шрамов на теле. Это важное преимущество перед открытыми операциями.
Объективно радиочастотная абляция сердца является высокоэффективной и безопасной операцией. Нарушенный пульс, выраженная аритмия, фибрилляция на предсердиях и другие проблемы с сердцем можно устранить, введя катетер через артерию. Хотя не всем операция РЧА разрешена, при такой возможности лучше отдать предпочтение ей.
Этапы процедуры
Если у пациента возникает необходимость перейти от медикаментозного лечения к хирургическому вмешательству, тогда лучше остановить свой выбор на РЧА. Это возможно, если появились осложнения или угроза остановки сердца повысилась из-за недостаточной эффективности используемой тактики лечения. Не всегда медикаменты положительно влияют на нарушение пульса, аритмия не проходит, плюс присоединяются побочные последствия от приёма лекарств. Тут уже стоит переходить к операции. Вся процедура условно состоит из 3 этапов:
- подготовительные мероприятия;
- проведение операции;
- восстановительный период.
Сложного для пациента здесь ничего нет. Но ваше правильное поведение до операции и во время её проведения во многом может повлиять на результат. Слушайте и выполняйте всё, о чем говорит кардиохирург. Ваши резкие движения или нарушение рекомендаций по подготовке могут негативно отразиться на итогах абляции. Вот почему важно соблюдать установленные правила. Теперь по каждому этапу пройдёмся отдельно.
Подготовка
Если мерцательная аритмия устраняется подобным методом, пациенту придётся пройти подготовительный этап перед операцией. Для этого проводится комплекс обследований и анализов, куда входят:
- общий анализ крови для определения группы и резус-фактора;
- тест для определения отсутствия или наличия проблем с иммунитетом, заболеваний ВИЧ, гепатита и сифилиса;
- электрокардиограмма;
- тест на стрессоустойчивость;
- Эхо электрокардиограмма;
- МРТ сердечной мышцы.

В рамках этих мероприятий иногда появляются причины отказаться от РЧА из-за обнаруженных противопоказаний. К ним относят и ХОБЛ, то есть хроническую обструктивную болезнь лёгких. Операцию могут отменить совсем или отсрочить на некоторое время до устранения препятствующих её проведению факторов. Если проведённые обследования дали положительный результат и врач одобрил возможность выполнения абляции, тогда назначается дата проведения РЧА. Каждому пациенту врач даёт индивидуальные рекомендации. Обычно в их перечень входят:
- отказ от некоторых лекарственных препаратов за несколько дней до РЧА (препараты против аритмии, средства для снижения уровня сахара в крови и пр.);
- не есть минимум за 12 часов до запланированной процедуры;
- не пить воду за 10 – 12 часов до операции;
- избавиться от волосяного покрова в той области, через которую будут вводить катетер.
Проведение РЧА
Это хирургическое вмешательство, проходящее в условиях клиники, начинается с подготовки кабинета. Там устанавливается специальное оборудование, необходимое для введения катетера и мониторинга всех этапов процедуры. Врач обязан контролировать показатели пациента и внимательно следить за продвижением инструмента, вводимого через артерию. Из-за грядущей операции у человека повышается чувство тревоги, он начинает нервничать и напрягаться, что может негативно отразиться на проведении процедуры. Потому врач обязан дать больному седативный препарат и сделать местную анестезию, чтобы не произошёл конфуз, человек резко не дёрнулся и не испугался. В общем наркозе нет необходимости.

После этого можно начинать операцию.
- Для введения катетера выбирают артерию на левом или бравом бедре пациента. Иногда используют лучевую артерию. Перед проколом кожу обрабатывают антисептиком и покрывают стерильной тканью.
- Через сосуд вводится игла, после чего начинается продвижение по артерии катетера-зонда. Его движение чётко контролируется на специальном мониторе.
- Когда катетеры достигли своего места, они располагаются в камерах сердечной мышцы. Затем их электроды подключают к аппаратам, необходимым для записи электрокардиосигналов. С помощью такого метода можно обнаружить причины нарушенного пульса и источники проблем, из-за которых появилась аритмия. При необходимости врач искусственно создаёт условия для аритмии.
- При включении электрод начинает нагревать ткани сердечной мышцы. Они прогреваются до 40 градусов Цельсия. Нагрев создаёт микро-повреждения или шрамы, а также искусственную АВ-блокаду.
- Для поддержания искусственной блокады применяются введённые электроды.
- Чтобы убедиться в эффективности операции, делается повторная электрокардиограмма. При неудовлетворительном итоге пациентам устанавливают кардиостимуляторы. Если операция прошла успешно, тогда электроды и зонды выводятся.
- Остаётся на месте прокола выполнить антисептическую повторную обработку, остановить ток крови и закрыть участок антибактериальной повязкой.
- Первые 24 часа после РЧА больной обязан придерживаться полноценного постельного режима. Если для введения катетера использовалась бедренная артерия, тогда сгибать ноги категорически не рекомендуется.
Абляция продолжается от 1,5 до 6 часов. Продолжительность зависит от того, насколько глубоко оказался провокатор аритмии сердца. Выписывать пациента можно через 2 – 3 дня. В редких случаях пациент задерживается в стационаре на 4 дня.

Подобным методом удаётся справиться с аритмией и другими проблемами сердечно-сосудистой системы с высоким процентом успешности. Но иногда операция сопровождается осложнениями. Они могут проявиться сразу после РЧА или через некоторое время:
- на участке прокола возобновляется кровотечение;
- повреждаются сосудистые стенки;
- образуются тромбы, которые затем распространяются по артериям организма;
- сужаются просветы вен лёгких;
- нарушается сердечный ритм или ухудшается аритмия;
- наблюдается изменение в нормальной работе почек.
Если с вами произошёл подобный случай, незамедлительно обратитесь за помощью. Осложнения встречаются сравнительно редко, но их вероятность всегда присутствует. Консультируйтесь с врачом, выбирайте квалифицированного специалиста для лечения и строго следуйте рекомендациям в послеоперационный период.
Реабилитация
Как только РЧА завершается, больного переводят в палату, где он должен лежать в течение суток. Параллельно его наблюдают врачи и мониторят состояние с помощью компьютерного оборудования. Периодически проводятся повторные электрокардиограммы. Первая делается через 6 часов, вторая через 12 и третью ЭКГ проводят через 24 часа после РЧА.

Дополнительно замеряют давление и температуру тела. Приготовьтесь к тому, что после операции вы можете испытывать неприятные ощущения в области грудной клетки и боль в месте прокола. Это считается нормальным явлением, но должно продолжаться максимум 30 – 50 минут. Принимать какие-либо лекарства для снятия симптомов не надо. Они пройдут самостоятельно. Если дискомфорт продолжается более 30 минут, обязательно сообщите врачу. Некоторые пациенты отправляются домой уже на второй день после радиочастотной абляции. Но и дома нужно придерживаться определённых рекомендаций. Восстановительный послеоперационный период в домашних условиях продолжается 2 – 3 месяца. Врач назначит специальные лекарственные препараты и даст индивидуальные рекомендации.
РЧ-абляция сердца: особенности, подготовка, процедура, восстановление после

© Автор: Чернышева Лариса под редакцией врача первой категории З. Нелли Владимировны, специально для СосудИнфо.ру (об авторах)
Оперативное вмешательство в случае заболеваний сердца нередко имеет своей целью не только повышение качества жизни пациента, но и ее спасение. Это относится, в частности, и к такой востребованной в кардиохирургии процедуре, как радиочастотная абляция сердца.
Решение о необходимости проведения операции на основе данных диагностического обследования принимает кардиолог или кардиохирург. Он определяет тип предстоящей операции на сердце и сценарий последующего послеоперационного восстановления.
Типы операций на сердце
В последнее время все большую популярность наряду с операциями на открытом сердце приобретают методы малоинвазивной хирургии, основанные на приемах лапароскопии и катетеризации:
Операции на открытом сердце
Наряду с медикаментозной терапией некоторые заболевания сердечно-сосудистой системы в определенный момент могут потребовать и прямого хирургического вмешательства, которое осуществляется путем открытия грудной клетки, непосредственного обнажения сердца и принудительной его остановки (при этом кровообращение в организме пациента поддерживается с помощью аппарата искусственного кровообращения «сердце – легкие»).
Подобная остановка сердца производится, к примеру, с целью пересадки сердца, замены клапана, устранения врожденных дефектов сердца и кровеносных сосудов, шунтирования и др. После успешного проведения операции сердце снова «запускается» – восстанавливается его нормальная деятельность.
Операция коронарного шунтирования сердца
 В случае атеросклероза коронарных артерий больному может быть назначено аорто-коронарное обходное шунтирование (АКШ). Утолщение и сужение артерий из-за отложений холестерина, кальция, отмерших клеток и пр. на их стенках грозит пациенту инфарктом, инсультом и др., и не всегда «раскупорка» артерий путем катетеризации или имплантации стента (расширителя сосуда) решает возникшую медицинскую проблему.
В случае атеросклероза коронарных артерий больному может быть назначено аорто-коронарное обходное шунтирование (АКШ). Утолщение и сужение артерий из-за отложений холестерина, кальция, отмерших клеток и пр. на их стенках грозит пациенту инфарктом, инсультом и др., и не всегда «раскупорка» артерий путем катетеризации или имплантации стента (расширителя сосуда) решает возникшую медицинскую проблему.
На сегодняшний день существует несколько способов шунтирования: традиционный – с открытием грудины и принудительной остановкой сердца, и новые, выполняемые на бьющемся сердце, – методики OPCAB и MIDCAB. В результате операции шунтирования с помощью системы шунтов хирургом создается дополнительный путь в обход пораженного участка сосуда.
Операция по замене клапанов сердца
Четыре сердечных клапана (трикуспидальный, митральный, аортальный и пульмональный), поддерживающих правильное направление кровотока, т. е. от левого желудочка – к аорте, в силу разных причин (врожденный порок сердца, различные инфекции или травмы, артрит, слабость тканей, кальцификация и др.) могут с годами изнашиваться раньше времени. В итоге работа сердца нарушаются, что и приводит к необходимости операции по коррекции или замене клапанов, дабы избежать сердечной недостаточности и возможного летального исхода.
Чаще всего данный тип операции не требует открытия грудной клетки. Хирурги могут получить доступ к клапанам путем торакотомии – срединного рассечения грудины, однако все большую популярность приобретает хирургическая лапароскопия – операция с произведением небольшого разреза (0,5—1,5 см) между ребрами на груди. Получая, таким образом, прямой доступ к сердцу, хирург посредством камеры и специальных инструментов корректирует работу клапана или осуществляет его замену на другой – биологический или механический – клапан, восстанавливая нормальный кровоток.
Операция на аорте
Являясь в организме человека крупнейшим кровеносным сосудом (около 3 см в диаметре), аорта отвечает за доставку крови ко всем органам. В случае некоторых ее патологий (аневризма, т. е. расширение, расслоение или разрыв аорты), угрожающих больному летальным исходом, ему может быть назначена инвазивная операция по замене пораженного участка на синтетическую трубку из лавсана.
Подобная операция предполагает открытие грудной клетки, подключение к аппарату «сердце – легкие», резекцию поврежденного участка аорты и замену его на лавсановый имплантат.
Хирургическое лечение фибрилляции предсердий
Фибрилляцией предсердий (ФП) в медицинской терминологии называется нарушение ритма сердца (мерцательная аритмия). Оно может быть спровоцировано повышенным количеством электрических контуров в предсердиях, которые приводят к беспорядочным сокращениям желудочков сердца и к недостаточности эффективного сокращения предсердий. Это, в свою очередь, становится причиной образования сгустков крови в предсердиях, что может в итоге привести к закупорке сосудов головного мозга и смерти пациента.

Среди основных методов лечения при мерцательной аритмии на сегодняшний день – медикаментозная терапия, катетеризация, а также хирургическая лабиринтная методика (Maze) – довольно сложная и потому не очень популярная среди кардиохирургов.
«Новым словом» в лечении мерцательной аритмии стала радиочастотная абляция сердца (РЧА) – малоинвазивная операция путем небольших проколов, осуществляемая с применением последних компьютерных технологий и в условиях постоянного рентгеновского контроля.
Видео: специалист об операциях на сердце и аритмиях
Виды абляции сердца
Нормальный сердечный ритм восстанавливается при абляции путем прижигания небольшого участка сердца с помощью разнообразных физических факторов и через создание, таким образом, АВ-блокады: т. к. в результате прижигания этот участок блокирует проведение импульса, а функционирование тканей сердечной мышцы, прилегающих к полученному рубцу, не нарушается, тахикардия прекращается.
Данная методика стала активно применяться в хирургии еще в 80-е годы, а уже в 90-е был впервые применен метод радиочастотной абляции.
Современная кардиохирургия «вооружена» несколькими видами абляции.
Радиочастотная абляция сердца
Выполняется с применением комбинированной анестезии и представляет собой следующую последовательность действий: после произведения местной и внутривенной анестезии через один из сосудов к сердцу больного подводится катетер (потому данная хирургическая процедура еще носит название «катетерная абляция»).

Далее следует, во-первых, установка эндокардиальных зондов-электродов (они будут осуществлять постоянную кардиостимуляцию, а также временную стимуляции правого желудочка), а во-вторых, установка в переднесептальной зоне правого предсердия абляционного электрода. Следующий этап операции – диагностика деятельности пучка Гиса путем многократной перестановки электродов и последующее высокочастотное воздействие с помощью высокой температуры, равной 40—60°С, – с целью деструкции очага, генерирующего патологические электрические импульсы, приводящие к тахикардии.
Полученная полная искусственная АВ-блокада требует поддержания сердечного ритма путем временного стимулирования правого желудочка – с применением упомянутых выше эндокардиальных электродов. Если полученный эффект характеризуется стабильностью, РЧ-абляция завершается вживлением постоянного водителя ритма – если есть такая необходимость.

После абляции: хаотичные импульсы, провоцирующие аритмию, не могут попадать в полость предсердия
Все этапы операции, длящейся от 1,5 до 6 часов, проходят под постоянным контролем необходимого электрофизиологического оборудования и рентгентелевидения.
Подобная деструкция патологического очага может осуществляться также путем прочих физических воздействий, в соответствии с чем выделяют и другие виды абляции:
- Лазерная абляция.
- Ультразвуковая абляция.
- Криодеструкция, т. е. абляция с применением низких температур.
Однако на данный момент применение высокочастотной электрической энергии для создания АВ-блокады при тахикардии признано наиболее безопасным и в то же время самым эффективным методом. Именно поэтому катетерная хирургическая абляция остается наиболее «популярной» разновидностью абляции сердца.
Подготовка к РЧ-абляции сердца
Подготовка к данной операции заключается в проведении электрофизиологического исследования (ЭФИ) сердца. Необходимость РЧА у конкретного пациента констатируется его лечащим врачом на основании истории заболевания и данных таких диагностических методов, как:
- Электрокардиография (ЭКГ) – популярный метод электрофизиологической инструментальной диагностики, основанный на регистрации и исследовании электрических полей, которые образуются при работе сердца;
- Длительная регистрация ЭКГ (Холтеровское мониторирование) – электрофизиологическая диагностика, суть которой заключается в непрерывном регистрировании электрокардиограммы на протяжении минимум 24 часов.
После регистрации с помощью ЭКГ приступа тахикардии пациент госпитализируется в стационар для прохождения полного курса обследования и сдачи перечня необходимых анализов, на основе которых ему может быть назначена радиочастотная абляция сердца:
- Лабораторные анализы крови (биохимический анализ, исследование гормонального фона, определение уровня липидов, электролитов и т. п.);
- Ультразвуковое исследование сердца (ЭхоКГ);
- Стресс-тест, тредмил, велоэргометрия;
- Магнитно-резонансная томография (МРТ).
Непосредственно перед операцией пациент прекращает прием пищи и воды за 8—12 часов. Это касается и многих медикаментов.
Показания к применению радиочастотной абляции

Показаниями к проведению РЧ-абляции являются нарушения сердечного ритма, которые уже невозможно скорректировать медикаментозно:
Наряду с показаниями к РЧА, абляция имеет и перечень противопоказаний:
- Тяжелое общее самочувствие больного.
- Острые инфекционные заболевания.
- Тяжелые заболевания дыхательной системы и (или) почек.
- Эндокардит – воспаление внутренней оболочки сердца.
- Нестабильная стенокардия в течение 4 недель.
- Острый инфаркт миокарда.
- Сердечная недостаточность у пациента в стадии декомпенсации.
- Тяжелая артериальная гипертензия.
- Аневризма левого желудочка с тромбом.
- Наличие тромбов в полостях сердца.
- Гипокалиемия и прочие проявления электролитного дисбаланса в крови.
- Анемия, т. е. патология клеточного состава крови.
- Аллергическая реакция, вызванная рентгенконтрастным веществом.
- Йодонепереносимость и другие.
Реабилитационный период после РЧА
Осложнения после РЧА сердца крайне редки: вероятность негативных последствий абляции не превышает 1%. Потому РЧА причисляется к категории операций с малой степенью риска. Однако для профилактики осложнений существует ряд специальных мер, принимаемых на каждом из этапов обнаружения и лечения тахикардии.
Среди рисков, связанных с РЧА, – следующие вероятные осложнения:
- Кровотечение в области внедрения катетера.
- Нарушение целостности кровеносных сосудов при продвижении катетера.
- Случайное нарушение целостности тканей сердечной мышцы в момент абляции.
- Сбои в работе электрической системы сердца, усугубляющие нарушение сердечного ритма и требующие имплантации кардиостимулятора.
- Формирование тромбов и распространение их по кровеносным сосудам, угрожающее летальным исходом.
- Стеноз легочных вен, т. е. сужение их просвета.
- Повреждение почек красителем, применяемым при РЧА.
Риск подобных осложнений повышается в тех случаях, когда пациент является диабетиком, если у него нарушена свертываемость крови, а также если он преодолел 75-летний возрастной порог.
В послеоперационный период пациент некоторое время наблюдается у врача, который осуществляет контроль его общего состояния.
 Непосредственно после операции прооперированный может испытывать некоторый дискомфорт, связанный с ощущением давления в месте хирургического разреза. Однако подобное состояние редко длится более 25—30 мин. Если же это ощущение сохраняется или усугубляется, пациент должен обязательно информировать об этом врача.
Непосредственно после операции прооперированный может испытывать некоторый дискомфорт, связанный с ощущением давления в месте хирургического разреза. Однако подобное состояние редко длится более 25—30 мин. Если же это ощущение сохраняется или усугубляется, пациент должен обязательно информировать об этом врача.
В целом реабилитация после РЧА длится несколько месяцев, в течение которых пациенту может быть назначен прием антиаритмических препаратов (к примеру, «Пропафенон», «Пропанорм» и др.), в том числе и тех, которые больной принимал до абляции. Постельный режим с контролем сердечного ритма и артериального давления показан больному лишь в самые первые сутки после операции, в течение которых происходит быстрое восстановление и стабилизация нормального общего самочувствия пациента. Необходимость же повторной РЧА, как показывает практика, у прооперированных пациентов возникает крайне редко, особенно если пациент пересмотрит свой привычный образ жизни:
- Ограничит потребление напитков с алкоголем и кофеином;
- Снизит объем соли в своем рационе;
- Станет придерживаться соответствующей диеты;
- Выберет оптимальный режим физической активности;
- Бросит курить и откажется от других вредных привычек.
Таким образом, можно с уверенностью говорить о следующих несомненных плюсах радиочастотной абляции сердца в сравнении с традиционными инвазивными операциями на сердце:
- Малая инвазивность, исключающая необходимость значительных разрезов.
- Легкая переносимость операции пациентом, целостность организма и работа системы кровообращения которого существенно не нарушаются.
- Сокращение периода послеоперационной реабилитации – до 2—7 дней.
- Косметический эффект – отсутствие каких-либо значительных шрамов после прокола кожи для введения катетеров.
- Безболезненность восстановления в послеоперационный период, что исключает необходимость приема обезболивающих препаратов.
Эти преимущества – главные аргументы в пользу стоимости РЧА: цена операции может колебаться в пределах от 12 000 до 100 000 российских рублей – в зависимости от ее сложности.
Видео: репортаж с операции на сердце с применением РЧА
)



