Опухоль мму симптомы
а) Синоним. Менингиома мосто-мозжечковой цистерны.
б) Определение. Менингиомы мостомозжечкового угла (ММУ) развиваются из арахноидальной оболочки области пирамиды височной кости и растут в мосто-мозжечковую цистерну и/или область ската.
Эти опухоли могут достигать больших размеров, не вызывая какой-либо симптоматики, и обычно сложны с хирургической точки зрения. Опухоль смещает черепно-мозговые нервы кзади, что позволяет визуализировать их на раннем этапе, усложняя при этом само удаление. Хирургу приходиться оперировать через естественные окна между каудальной группой нервов (IX, X, XI), акустико-фациальной группой (VII, VIII), а также тройничным нервом (V).
в) Этиология/эпидемиология. Менингиома развивается приблизительно у 6/100000 человек в год, составляя 13-26% от всех интракраниальных опухолей. Однако эти данные относятся к опухолям с супратенториальной локализацией, менининиомы задней черепной ямки занимают только 10%. Истинная распространенность, следовательно, должна быть 0,5-1 на 100000 человек. В 60-70% случаях это доброкачественная опухоль, I степени по классификации ВОЗ, наиболее распространенное цитогенетическое изменение—потеря 22 хромосомы.
Развитие более агрессивных форм ассоциируется с делецией lp, 6р, 10q 14q и 18q для атипической менингиомы и 9р (CDKNA) для анапластических новообразований. Женщины заболевают чаще, чем мужчины с соотношением 2:1 и с пиком встречаемости на шестой и седьмой декаде жизни.
г) Симптомы петрокливальной менингиомы. Специфических симптомов, помогающих диагностировать менингиому задней черепной ямки, не существует. Данные опухоли растут медленно и могут долгие годы оставаться бессимптомными. Возможно воздействие на любые черепно-мозговые нервы, что может вызвать тошноту, головокружение, снижение слуха, слабость мимической мускулатуры и расстройства чувствительности на лице. Очень редко опухоль может вызывать окклюзию отверстий Люшка и Мажанди, что ведет к развитию острой гидроцефалии, требующей срочной операции.
д) Клиническое течение. Петрокливальные менингиомы—медленно растущие опухоли. В группе очень пожилых пациентов показано наблюдение с постоянным клиническим и нейровизуализационным контролем. У молодых предпочтительно хирургическое лечение.
е) Осложнения. В случае естественного течения заболевания осложнения редки, ухудшение состояния может быть связано с повреждением каудальной группы нервов и развитием аспирационной пневмонии. Реже возможно развитие гидроцефалии в связи с обструкцией ликворопроводящих путей.
ж) Диагностические мероприятия. Рекомендуемый европейский стандарт:
– Тщательное выяснение анамнеза заболевания
– Неврологическое обследование
– Функции черепно-мозговых нервов (II—XII)
– Аудиограмма (VIII) и слуховые вызванные потенциалы
– Функции мозжечка и тесты для оценки вестибулярной системы
– МРТ
– КТ в костном окне для оценки костной эрозии, расширения внутреннего слухового прохода, отношения яремной луковицы к слуховому проходу
– При планировании операции в положении сидя — трансэзофагеальная эхокардиография для выявления открытого овального окна
– Клинический анализ крови, коагулограмма, электролиты, ферменты печени, креатинин, ЭКГ
– Дигитальная субтракционная ангиография (ДСА) для оценки кровоснабжения, особенно из тенториальных ветвей внутренней сонной артерии (ВСА).
з) Дополнительные диагностические мероприятия:
– Соматосенсорные вызванные потенциалы при очень больших опухолях, сдавливающих ствол мозга
– Исследование поля зрения (периметрия) только при больших опухолях, сопровождающихся гидроцефалией
– Тест с распознаванием речи в случаях поражения слуха
– ЭНМГ лицевого нерва в случаях поражения последнего.
и) Консервативное лечение петрокливальной менингиомы:
– Наблюдение лиц пожилого возраста, а также пациентов со «случайно» выявленными опухолями.
к) Хирургическое лечение:
• Удаление опухоли из субокципитального ретросигмовидного доступа.
л) Дифференциальный диагноз:
• Вестибулярная шваннома
• Гломангиома
• Хордома
• Эпидермоид
• Метастазы
м) Прогноз. Зависит от степени анаплазии: при доброкачественных менингиомах рецидив возникает в 7-20% случаев, при атипических (степень II по ВОЗ) около 33% и при анапластических (степень III) в 60-80% случаев. Гистологическое разделение на подтипы (менинготелиоматозная, фибробластическая, переходная и др.) играет в прогнозе небольшую роль. У пациентов со злокачественными менингиомами и сопутствующей мозговой инвазией продолжительность жизни составляет менее двух лет.
н) Принципы хирургического лечения петрокливальной менингиомы:
1. Субокципитальный ретросигмовидный доступ:
– Через линейный разрез кожи позади сосцевидного отростка, выполняют краниотомию протяженностью 3 см, ограниченную с латеральной стороны сигмовидным синусом и с краниальной стороны поперечным синусом. Твердую мозговую оболочку (ТМО) вскрывают вдоль синусов, полушария мозжечка укрывают тампонами. Вскрывают субарахноидальные цистерны, при больших опухолях необходимо вскрыть мозжечково-медуллярную цистерну. Идентифицируют нижние артерии мозжечка, внутреннюю слуховую артерию и черепно-мозговые нервы.
– Рассекают капсулу задней части опухоли между группами черепно-мозговых нервов, сохраняя каменистую и другие вены, а также по возможности избегая тракции мозжечка. Необходимо сохранять арахноидальную оболочку мозжечка и ствола мозга.
– Опухоль удаляют пофрагментно, без использования биполярной коагуляции; кровотечение останавливают после удаления опухоли. Выполняют тщательный гемостаз, ирригацию и контроль функций лицевого и слухового нервов. По возможности резецируют матрикс опухоли, и, если необходимо, для герметичного закрытия ТМО используют вставку. В любом случае необходимо коагулировать матрикс опухоли.
2. Техника:
– Жесткая фиксация в скобе Мейфилда
– Непрерывный мониторинг лицевого нерва (m. orbicularisoculi, m. orbicularisori)
– Непрерывная регистрация слуховых вызванных потенциалов
– Субокцппитальная ретросигмовидная краниотомия вплоть до сигмовидного синуса
– Использование воска на сосцевидные ячейки для предотвращения ликворреи и на выпускники для предотвращения воздушной эмболии
– Предотвращение тракции мозжечка путем дренирования ликвора
– Избежание использования биполярной коагуляции вблизи нервов и слухового прохода
– Идентификация всех черепно-мозговых нервов
– Пофрагмен гное удаление опухоли без какой-либо тракции нервов
– Герметичное ушивание ТМО с дополнительной вставкой
– Установка на место костного лоскута.
3. Дополнительные полезные мероприятия:
– Перикардиальная или трансэзофагеальная ультрасонография для выявления воздушной эмболии
– Использование костного цемента для закрытия дефекта, если невозможна установка собственной кости.
4. Возможные хирургические осложнения:
– Ликворея (около 10-15%)
– Кровотечение (около 1-2%)
– Гидроцефалия (2-5%)
– Раневая инфекция (1-2%)
5. Особое примечание. Частота осложнений может превышать опубликованные показатели даже в опытных руках. Осложнения в виде ликворреи достаточно часты. Стереотаксическая радиохирургия применяется в случаях рецидива или остаточной опухоли, но не первично, так как размеры опухоли обычно слишком большие.
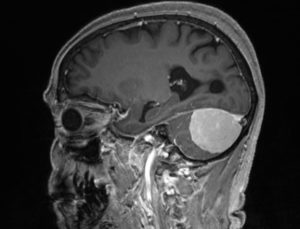
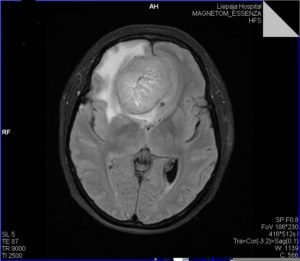
 А. Петрокливальная менингиома слева.
А. Петрокливальная менингиома слева.
Обращает на себя внимание растяжение опухолью каудальной группы нервов и смещение каудально задней нижней артерии мозжечка.
Б. Каудальная группа нервов после тотального удаления опухоли.
Менингиома головного мозга — что это такое и последствия после операции
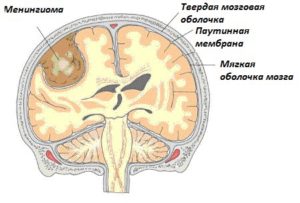 Менингиома (внемозговая опухоль), так же называемая менингиоматозом и арахноидэндотелиомой в основном, доброкачественное новообразование, которое образуется из мягкой оболочки головного мозга, в некоторых случаях из сплетений сосудов. Образоваться может как на спинном, так и на головном мозге.
Менингиома (внемозговая опухоль), так же называемая менингиоматозом и арахноидэндотелиомой в основном, доброкачественное новообразование, которое образуется из мягкой оболочки головного мозга, в некоторых случаях из сплетений сосудов. Образоваться может как на спинном, так и на головном мозге.
В медицинской практике, чаще всего менингиома встречается на поверхности мозга (внемозговая), но опухоль может образоваться и в других частях мозга. Развитие новообразования занимает достаточно большой период времени. В редких случаях наблюдается перерастание доброкачественного новообразования в злокачественное.
Арахноидэндотелиома не образуется из твердой оболочки мозга.
В международной классификации код менингиомы по МКБ 10(Международная классификация болезней 10-го пересмотра): С71. Преимущественно возникает у взрослых от 35 до 70 лет, в основном у женского пола. У детей, опухоль, образуется в очень редких случаях, примерно 2% от всех видов опухолей у детей. Примерно десять процентов новообразований несут злокачественный характер.
В чем причина развития?
Причину возникновения болезни ученые установить не могут. Некоторые факторы могут быть причиной заболевания:
- Возраст (40 лет и больше);
- Воздействие небольшой дозировки радиации (ионизирующее излучение);
- Генетические отклонения (в 22 хромосоме);
Сотрясение мозга может привести к посттравматической менингиоме.
Ведущие клиники в Израиле



ВНИМАНИЕ! Диагностирование злокачественного новообразования головного мозга у мужчин чаще, чем у женщин. Но по статистике доброкачественное образование диагностируется у женщин чаще, чем у мужчин, из-за дополнительных факторов.
 Из-за особенностей женского организма, а так же дополнительных факторов развития заболевания, у женского пола менингиома встречается чаще, чем у мужского пола. Развитию менингиомы у женщин, включая вышеизложенные факторы, способствует отклонения в гормональном фоне организма, а так же рак молочной железы, беременность способствует развитию опухоли головного мозга!
Из-за особенностей женского организма, а так же дополнительных факторов развития заболевания, у женского пола менингиома встречается чаще, чем у мужского пола. Развитию менингиомы у женщин, включая вышеизложенные факторы, способствует отклонения в гормональном фоне организма, а так же рак молочной железы, беременность способствует развитию опухоли головного мозга!
Местоположение менингиомы (процентное соотношение):
- В четверти всех случаев(25%) новообразование располагается на фальксе, парасагиттально;
- Конвекситально в своде черепа – 19;
- На крыльях кости – 17;
- Супрексально – 9;
- В палатке мозжечка (намет) – 3;
- В задней и ольфакторной черепной ямке – 8;
- В средней и передней черепной ямках – 4;
- Менингиома зрительного нерва – 2;
- В большом затылочном отверстии – 2;
- В боковом желудочке – 2.
У детей менингиома может быть локализована в печени, болезнь развивается еще до рождения, поэтому является врожденной.
Классификация менингиомы
Менингиома бывает нескольких видов:
- Менинготелиоматозная;
- Переходная;
- Псаммоматозная;
- Ангиоматозная;
- Секреторная;
- Хордоидная;
- Светлоклеточная;
- Петрокливальная;
- Гиперостотическая ольфакторная;
- Кальцинированная;
- Фибропластическая;
- Обызвествленная.
Заболевание делится на 3 основные категории, в зависимости от того на сколько образование злокачественно:
- Доброкачественная менингиома (типичная) – медленно растущее новообразование, которое не прорастает в ткань мозга, скорее сдавливает. Чаще всего имеет поверхностную локализацию.
- Атипическая менингиома – так же называемая полудоброкачественной, характеризуется митотической активностью роста, может прорастать в ткань мозга.
- Злокачественная менингиома (анапластическая) – проникает в ткань мозга, имеет возможность поражать другие органы организма, что приводит к развитию заболевания в других частях организма. Вызывает рак.
Симптоматика
На начальных стадиях развития возможно отсутствие, каких либо симптомов. У пациента может отсутствовать дискомфорт. Новообразование начинает проявлять себя после приобретения достаточных размеров.
Общими признаками могут быть:
- Головные боли;
- Повышенное давление черепной коробки;
- Тошнота, даже послервотная;
- Провалы в памяти;
- Психические отклонения;
- Судорожные припадки;
- Общая слабость;
- Потеря равновесия;
- Проблемы со слухом;
- Проблемы со зрением;
- Нарушение обоняние (менингиома лобной доли).
Внимание! Проявление любого из вышеизложенных симптомов, повод для немедленного обследования, не стоит ждать дальнейшего ухудшения состояния.
Симптомы напрямую зависят от локализации (в области кавернозного синуса, мостомозжечкового угла, пирамиды височной кости) новообразования в области мозга.
Симптомы и локализация менингиомы:
- Симптомы поверхностного образования провоцируют к головным болям, судорогам. Головные боли обостряются утром и ночью;
- Поражение лобной доли способствует изменению психики больного, он становится более агрессивным, перестает трезво оценивать окружающих. В частности наблюдается нарушение зрения, потеря обоняния;
- Менингиома височной области приводит к проблемам со слухом, влияет на речь пациента, общая слабость;
- Менингиома сагиттального синуса, характеризуется ухудшением мышления, памяти, появление судорожных припадков. Парасаггитальная менингиома в области позвоночника влияет на слух и координацию пациента;
- Новообразование мозжечковой области (намет мозжечка) приводит к потере равновесия, Нарушение дыхательного процесса может быть опасным для жизни заболевшего;
- Опухоль мостомозжечкового угла (ММУ) (левой и правой областей) – в основном доброкачественная, однако, опухоль в данном случае оказывает давление на ствол мозга, на мозжечок. Такие же симптомы имеются при опухоли гемисферы мозжечка;
- Менингиома бугорка турецкого седла, ската обусловлена нарушением зрения, приводящем к полной слепоте;
- Менинготелиоматозная опухоль состоит из клеток в виде мозаики, не имеющая определенную структуру;
- Менингиома теменной области – нарушается ориентация в пространстве.
Внутричерепная менингиома встречается чаще, чем менингиома спинного мозга, но заболевание не всегда проявляет симптомы, чаще всего при маленьких размерах опухоли.
Диагностика
Диагностика заболевания весьма затруднительна, особенно при маленьких новообразованиях, на ранних стадиях развития. Во многих случаях, симптомы путают с возрастными особенностями пациентов.
Диагностируют менингому только при прохождении обследования под наблюдением:
При выявлении первых симптомов пациенту назначается полноценное обследование. Для окончательного диагностирования проводят:
- Компьютерную томографию (КТ) — точность результата составляет 90%;
- Магнитно-резонансную томографию (МРТ) – с точностью 85%;
- Проверка слуха, зрения;
- Анализом крови;
- Позитронно-эмиссионную томографию (ПЭТ)
- Биопсия применяется для определения типа образования.
Каждый из типов томографии необходим для получения полной картины состояния опухоли:
- МРТ – определяет наличие новообразования;
- КТ – определяет задействованность костной ткани и опухолевых кальцинатов;
- ПЭТ – определяет степень рецидива опухоли, т.е. распространения на другие части организма.
Хотите узнать стоимость лечения рака за рубежом?
* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Лечение менингиомы. Может ли рассосаться опухоль?
Опухоль это такое образование, которое нужно удалять или принять меры по остановке развития. Если не проводить лечения, опухоль может привести к большому количеству осложнений, не исключается летальных исход. Так же стоит избегать лечения менингиомы народными средствами (различными травами, настойкам), необходимо обратиться к врачу для дальнейших обследований.
Лечение менингиомы назначается после прохождение полной диагностики, в зависимости от местоположения новообразования, степени её злокачественности и размера менингиомы. Основные методы лечения:
- Наблюдение (лечение без операции) — проводится только в случае с доброкачественной опухолью, с заторможенным развитием, такая менингиома не влияет на организм пациента. Один раз в полгода пациент проходят МРТ, для контроля опухоли;
- Хирургия основания черепа (менингиолиз) – зависит от доступности хирурга к новообразованию. Большинство менингиом не прорастают в ткань мозга, при хирургическом вмешательстве не задеваются здоровые ткани. Такой метод удаления применяется при гигантских размерах опухоли, но в некоторых случаях опухоль полностью не удаляется, за оставшейся частью проводят наблюдения (касается атипичных и злокачественных образований, которые могут прорастать в ткани мозга);
- Лучевая терапия – применяется для удаления злокачественной опухоли, имеющая множество локализаций (менингиоматоз оболочек). Процесс проводится неоднократно, обычно занимает несколько недель. Данные метод позволяет пациенту безболезненно избавиться от опухоли, обычно пациент сразу отправляется домой. Но данная методика имеет некоторые осложнения, такие как лучевой дерматит, выпадение волос. К такому методу врачи прибегают лишь в случае недоступности опухоли для хирургического вмешательства или противопоказаний для непосредственного удаления;
- Радиохирургия (гамма-нож) – опухоль удаляется с помощью мощного ионизирующего излучения, при этом здоровые клетки не затрагиваются. Так же не имеет реабилитационного периода после удаления. После прохождения курса, с применением гамма-ножа дальнейшее развитие опухоли останавливается. Невозможно применять при больших новообразованиях.
Для лечения менингиомы в Израиле подбираются современные эффективные методы радиотерапии, позволяющие сфокусировать излучение точно на опухолевый очаг и не задеть здоровую ткань.
Стоимость операции, в зависимости от местоположения менингиомы, её размеров и способа операции варьируется от 50 000 до 250 000 рублей.
Как жить после операции
После операции по удалению образования, для восстановления организма требуется симптоматическая терапия (в основном лекарствами). Направлена она на устранение отека мозга, назначаются глюкокортикостероиды. Антиконвульсанты, при судорогах.
При очень больших менингиомах, которые невозможно удалить только при хирургическом вмешательстве, из-за риска повреждения здоровых тканей, после непосредственного удаления проводится курс лучевой терапии.
При менингиоме советуется соблюдать диету, отказаться от всякой жирной и копченой пищи, стоит больше употреблять свежих фруктов, пить соки из свежевыжатых фруктов.
Прогноз
Дальнейшее прогнозирование жизни пациента после операции зависит от:
- Размера новообразования;
- Локализации;
- Вида образования;
- Общего состояния пациента (наличие других заболеваний);
- Степени заражения здоровых клеток;
- Предыдущее хирургическое вмешательство.
Сколько живут с менингиомой?
 Небольшие менингиомы, которые во время обнаруживаются и удаляются, не отражаются на дальнейшей жизни пациента, возможно полное излечение, пятилетний прогноз летального исхода составляет 10-30%. Если же опухоль атипичная или злокачественная, прогноз на пятилетнюю выживаемость не превышает 30%. Так же при наличии других онкозаболеваний или пожилом возрасте, а так же сахарного диабета шансы на благоприятный прогноз жизни пациента снижаются в несколько раз.
Небольшие менингиомы, которые во время обнаруживаются и удаляются, не отражаются на дальнейшей жизни пациента, возможно полное излечение, пятилетний прогноз летального исхода составляет 10-30%. Если же опухоль атипичная или злокачественная, прогноз на пятилетнюю выживаемость не превышает 30%. Так же при наличии других онкозаболеваний или пожилом возрасте, а так же сахарного диабета шансы на благоприятный прогноз жизни пациента снижаются в несколько раз.
Осложнения. Чем опасна менингиома?
Из-за больших размеров образования головной мозг (спинной мозг) может быть сдавлен, что может привести к неминуемым последствиям, даже после проведения операции:
- Потеря зрения;
- Частичная или полная потеря памяти;
- Возможно наступление паралича;
- В некоторых случаях проблемы со слухом.
При полном удалении объемного образования шанс на повторное образование не превышает 3 %. Если опухоль невозможно удалить полностью шанс повторного развития опухоли составляет 20-60%, в случае злокачественной опухоли составляет 70-80%.
Профилактические меры
Так как точных причин образования менингиомы не установлено, точные профилактические меры не установлены. Рекомендуется вести здоровый образ жизни (правильное питание, нормализованные физические нагрузки), избегать различного рода излучения (даже самой маленькой дозировки), избегать всяческих мозговых травм, контролировать гормональный баланс.
Видео по теме: Кратко о менингиомах
Отзывы читателей
Анонимно. Недавно моей матери (ей 56 лет) удалили опухоль головного мозга, после проведения ряда исследований, опухоль оказалась доброкачественной. После удаления менингиомы (опухоль была слева), конечности (ноги и рука) правой части тела перестали функционировать, но врачи сказали, что организм восстановится в течение 6 месяцев.
Анонимно, 42 года. 3 года назад у меня обнаружили менингиому, размером 70 мм. После удаление (опухоль была справа) в себя пришла на 4 день. До операции были осложнения с механикой левой стороны тела. После операции чувствую себя лучше, но левая рука оправилась не полностью, есть небольшие проблемы с памятью. Самое главное в такой ситуации это психологическая помощь.
Анонимно. Мне 46 лет, полгода назад удалили опухоль. Определили возможные осложнения, потом тип операции. Решили делать операцию путем хирургического вмешательства, после операции были небольшие осложнения с правой частью тела. Через месяц организм пришел в себя, были небольшие проблемы с памятью. Сейчас уже собираюсь выходить на работу.
Опухоль мосто-мозжечкового угла

Регистрация: 25.12.2007 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз –>
Добрый день. У моей мамы обнаружили опухоль мосто-мозжескового угла. Ниже ссылки на результаты исследования. Нужно делать операцию. Подскажите пожалуйста где ее лучше делать, какие возможны последствия. Есть вероятность перекоса лица, что можно сделать чтобы избежать этого.
Рассматриваем вариант операции в Екатеринбурге (сами проживаем в Ижевске), что можете сказать насчет проведения операции там. Лучше ли делают в питере или москве. На сколько там будет дороже ( в Екатеринбурге нам озвучили примерную стоимость лечения 150 т.р.)
Заранее большое спасибо.
Файлы:
http://forum.cgm.ru/getfile?id=11362&
http://forum.cgm.ru/getfile?id=11363&
http://forum.cgm.ru/getfile?id=11364&
Регистрация: 29.06.2006 Сообщений: 2,102 Поблагодарил(а): 0 раз Поблагодарили: 0 раз –>
работает только первая ссылка – с описанием исследования. судя по нему альтернативы хирургическому лечению нет. Важно правильно оценить ситуацию и последовательность действий. Возможно, первым этапом будет необходимо установить наружный дренаж или шунтирующую систему в боковой желудочек для уменьшения внутренней гидроцефалии. Показания к этому будут ясны только после обследования больного – МРТ, глазное дно, клинический осмотр.
Попытка тотального удаления опухоли подобной локализации и размеров действительно имеет высокий риск снижения или утраты слуха (если еще не утрачен), нарушения функции лицевого нерва (перекос лица), а также других неврологических проявлений (мозжечковых и стволовых нарушений). Однако отказ от операции, в данной ситуации означает, что подобные нарушения и так возникнут, но обязательно.
По мнению одного из ведущих мировых экспертов в лечении неврином слухового нерва (это наиболее частая опухоль данной локализации) M.Samii из Ганновера, оптимальным вариантом является субтотальное удаление опухоли с последующей радиохирургией ее остатков, в т.ч. на Гамма-ноже

Регистрация: 25.12.2007 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз –>
Спасибо за ответ. Залил на ifolder. http://ifolder.ru/4744852
Какова примерная стоимость лечения без тотального удаления с последующим лечением с использованием гамма-ножа(сможем ли мы вообще рассчитывать по деньгам на это или нет). Также посоветуйте где лучше делать операцию. Что скажете про Екатеринбург (городская больница № 40) и Суслова Сергея Анатольевича. Может посоветуете какую то другую клинику.
У мамы плохо слышит левое ухо, часто кружится голова, шаткая походка, боязнь высоты лесенок и т.п. То что надо делать операцию мы поняли, Мучает вопрос где. роем инет, но совсем непонятно как вообще выбирать клинику куда обращаться, по каким критериям. В ижевске делать не хотим т.к. тут почти у всех( даже скорее у всех) прооперированных пациентов перкос лица после операции.
Регистрация: 29.06.2006 Сообщений: 2,102 Поблагодарил(а): 0 раз Поблагодарили: 0 раз –>
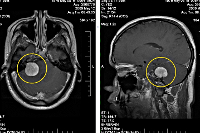
Снимки низкого качества, но тем не менее можно предположить, что, вероятнее всего, речь идет о менингиоме в области мосто-мозжечкового угла. Опухоли эти в большинстве случаев доброкачественные. Однако патологическое воздействие в данной ситуации обусловлено давлением на прилежащие мозговые структуры (ствол мозга, мозжечок). Хирургическое лечение должно способствовать уменьшению объема опухоли и, соответственно, уменьшению сдавления указанных структур.
Операция сложная. Стоимость ее в НИИ нейрохирургии составляет порядка 120-150 тысяч. Важным условием благоприятного результата является наличие в лечебном учреждении хорошо оснащенной нейрореанимации. В НИИ Бурденко есть все условия и специалисты. К тому же вы можете постараться получить квоту на лечение в институте в вашем Департаменте здравоохранения. Радиохирургия на Гамма-ноже – 230 тысяч. Квот пока нет.
Что касается ГБ № 40 – насколько я представляю, они неплохо оснащены. Подробностей не знаю. С Сусловым С.А. лично не знаком, но по телефону как-то общались. Впечатление благоприятное. Мне он показался совершенно адекватным и трезвомыслящим человеком

Регистрация: 25.12.2007 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз –>
15.01.08 была проведена операция. Опухоль была удалена субтотально, т.к. как сказал врач там были очень сильно переплетены нервы ( лицевой, слуховой и зрительный вроде бы) и пришлось бы их разрезать. Поэтому удалили только часть.
16.01.08 сразу после операции проведена компьютерная томография:
На серии КТ головного мозга в аксиальной плоскости с шагом 10 мм определяется состояние после ДТ ЗЧЯ слева и удаления крупной менингиомы ММУ. В области ножки мозга определяется небольшой фрагмент неудаленной опухоли размером 3х2 ммм повышенной плотности. данных на гематому нет. В лобной области субдурально и в ликворных системах определяется воздух. Желудочковая система без дислокации, не расширена. Конвекситальные ликворные щели не дифферинцируются.
Заключение: Состояние после удаления менингиомы ММУ слева. Пневмоцефалия.
22.01.07 была сделана МРТ:
Определяются послеоперационные изменения в левом ММУ, резидуальная часть менингиомы размером 14х10х14мм, прилегающей к ножке мозга и медиобазальному отделу левой височной доли. Желудочковая система легко расширена, не смещена, ассиметрична. Дно 3-го желудочка легко выбухает вниз.
Заключение: Состояние после субтотального удаления менингиомы ММУ слева. Данных за гематому не получено. Внутренняя открытая гидроцефалия 1 степени.
Снимки выложить не могу, т.к. не знаю где и как их отсканировать.
Операцию делали в Екатеринбурге. После операции сзади остался след в виде полосы шириной 1 см, как от удавки и там не растут волосы (с этим что то можно сделать?). Это конечно ерунда и не главная проблема.
В целом после операции маму стало больше шатать, говорит хожу как пьяная.
1. Начинает неметь область левой щеки, челюсти, подбородка в левой части, как будто поставлен обезбаливающий укол, также левая часть головы в некоторых местах не чувствуется, тоже онемение но уже не периодически а уже почти всегда. Из-за чего это происходит и что можно с этим сделать, временно это или нет? Какое лечение необходимо предпринимать, можно ли делать массаж этих частей.
2. Менингиома удалена не полностью, какое профилактическое лечение необходимо , чтобы предотвратить рост опухоли, и вообще что делать сейчас. Ждать, наблюдать, а потом если будет расти то гамма-нож? До какой степени ждать и как часто делать томографию?
3. Сейчас пьет таблетки билобил(выписывали также танакан на выбор, но эти дешевле и действие одинаковое сказали). А также невропатолог выписал финлепсин от онемения (но результатов нет, а также большая сонливость от них).
Да и что такое гидроцефалия и пневмоцефалия. Заранее спасибо за ответы, у нас в больницах мама наблюдается у невропатолога, но я как то опасаюсь, и думаю что надо сейчас проводить какой то курс реабилитации, принимать какие то препараты( от онемения и головокружения, пока не поздно). Поэтому спрашиваю у вас, надеюсь на поддержку.

Регистрация: 25.12.2007 Сообщений: 0 Поблагодарил(а): 0 раз Поблагодарили: 0 раз –>
Опухоли головного мозга
Опухоли головного мозга — внутричерепные новообразования, включающие как опухолевые поражения церебральных тканей, так и нервы, оболочки, сосуды, эндокринные структуры головного мозга. Проявляются очаговой симптоматикой, зависящей от топики поражения, и общемозговыми симптомами. Диагностический алгоритм включает осмотр невролога и офтальмолога, Эхо-ЭГ, ЭЭГ, КТ и МРТ головного мозга, МР-ангиографию и пр. Наиболее оптимальным является хирургическое лечение, по показаниям дополненное химио- и радиотерапией. При его невозможности проводится паллиативное лечение.

Общие сведения
Опухоли головного мозга составляют до 6% всех новообразований в организме человека. Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек. Традиционно к церебральным опухолям относят все интракраниальные новообразования — опухоли церебральной ткани и оболочек, образования черепных нервов, сосудистые опухоли, новообразования лимфатической ткани и железистых структур (гипофиза и шишковидной железы). В связи с этим опухоли головного мозга делят на внутримозговые и внемозговые. К последним относят новообразования церебральных оболочек и их сосудистых сплетений.
Опухоли головного мозга могут развиваться в любом возрасте и даже носить врожденный характер. Однако среди детей заболеваемость ниже, не превышает 2,4 случая на 100 тыс. детского населения. Церебральные новообразования могут быть первичными, изначально берущими свое начало в тканях мозга, и вторичными, метастатическими, обусловленными распространением опухолевых клеток вследствие гемато- или лимфогенной диссеминации. Вторичные опухолевые поражения встречаются в 5-10 раз чаще, чем первичные новообразования. Среди последних доля злокачественных опухолей составляет не менее 60%.
Отличительной особенностью церебральных структур является их расположение в ограниченном интракраниальном пространстве. По этой причине любое объемное образование внутричерепной локализации в той или иной степени приводит к сдавлению мозговых тканей и повышению интракраниального давления. Таким образом, даже доброкачественные по своему характеру опухоли головного мозга при достижении определенного размера имеют злокачественное течение и могут привести к летальному исходу. С учетом этого особую актуальность для специалистов в области неврологии и нейрохирургии приобретает проблема ранней диагностики и адекватных сроков хирургического лечения церебральных опухолей.

Причины опухоли головного мозга
Возникновение церебральных новообразований, как и опухолевых процессов другой локализации, связывают с воздействием радиации, различных токсических веществ, существенным загрязнением окружающей среды. У детей высока частота врожденных (эмбриональных) опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде. Черепно-мозговая травма может служить провоцирующим фактором и активизировать латентно протекающий опухолевый процесс.
В ряде случаев опухоли головного мозга развиваются на фоне проведения лучевой терапии пациентам с другими заболеваниями. Риск появления церебральной опухоли повышается при прохождении иммуносупрессивной терапии, а также у других групп иммунокомпрометированных лиц (например, при ВИЧ-инфекции и нейроСПИДе). Предрасположенность к возникновению церебральных новообразований отмечается при отдельных наследственных заболеваниях: болезни Гиппеля-Линдау, туберозном склерозе, факоматозах, нейрофиброматозе.
Классификация
Среди первичных церебральных новообразований преобладают нейроэктодермальные опухоли, которые классифицируют на:
- опухоли астроцитарного генеза (астроцитома, астробластома)
- олигодендроглиального генеза (олигодендроглиома, олигоастроглиома)
- эпендимарного генеза (эпендимома, папиллома хориоидного сплетения)
- опухоли эпифиза (пинеоцитома, пинеобластома)
- нейрональные (ганглионейробластома, ганглиоцитома)
- эмбриональные и низкодифференцированные опухоли (медуллобластома, спонгиобластома, глиобластома)
- новообразования гипофиза (аденома)
- опухоли черепно-мозговых нервов (нейрофиброма, невринома)
- образования церебральных оболочек (менингиома, ксантоматозные новообразования, меланотичные опухоли)
- церебральные лимфомы
- сосудистые опухоли (ангиоретикулома, гемангиобластома)
Внутримозговые церебральные опухоли по локализации классифицируют на суб- и супратенториальные, полушарные, опухоли серединных структур и опухоли основания мозга.
Метастатические опухоли мозга диагностируются в 10-30% случаев ракового поражения различных органов. До 60% вторичных церебральных опухолей имеют множественный характер. Наиболее частыми источниками метастазов у мужчин выступают рак легких, колоректальный рак, рак почки, у женщин — рак молочной железы, рак легких, колоректальный рак и меланома. Около 85% метастазов приходится на внутримозговые опухоли полушарий мозга. В задней черепной ямке обычно локализуются метастазы рака тела матки, рака простаты и злокачественных опухолей ЖКТ.
Симптомы опухолей головного мозга
Более ранним проявлением церебрального опухолевого процесса является очаговая симптоматика. Она может иметь следующие механизмы развития: химическое и физическое воздействие на окружающие церебральные ткани, повреждение стенки мозгового сосуда с кровоизлиянием, сосудистая окклюзия метастатическим эмболом, кровоизлияние в метастаз, компрессия сосуда с развитием ишемии, компрессия корешков или стволов черепно-мозговых нервов. Причем вначале имеют место симптомы локального раздражения определенного церебрального участка, а затем возникает выпадение его функции (неврологический дефицит).
По мере роста опухоли компрессия, отек и ишемия распространяются вначале на соседние с пораженным участком ткани, а затем на более удаленные структуры, обуславливая появление соответственно симптомов «по соседству» и «на отдалении». Общемозговая симптоматика, вызванная внутричерепной гипертензией и отеком головного мозга, развивается позже. При значительном объеме церебральной опухоли возможен масс-эффект (смещение основных мозговых структур) с развитием дислокационного синдрома — вклинения мозжечка и продолговатого мозга в затылочное отверстие.
- Головная боль локального характера может быть ранним симптомом опухоли. Она возникает вследствие раздражения рецепторов, локализующихся в черепных нервах, венозных синусах, стенках оболочечных сосудов. Диффузная цефалгия отмечается в 90% случаев субтенториальных новообразований и в 77% случаев супратенториальных опухолевых процессов. Имеет характер глубокой, достаточно интенсивной и распирающей боли, зачастую приступообразной.
- Рвота обычно выступает общемозговым симптомом. Основная ее особенность — отсутствие связи с приемом пищи. При опухоли мозжечка или IV желудочка она связана с прямым воздействием на рвотный центр и может являться первичным очаговым проявлением.
- Системное головокружение может протекать в виде ощущения проваливания, вращения собственного тела или окружающих предметов. В период манифестации клинических проявлений головокружение рассматривается как очаговый симптом, указывающий на поражение опухолью вестибулокохлеарного нерва, моста, мозжечка или IV желудочка.
- Двигательные нарушения (пирамидные расстройства) бывают в роли первичной опухолевой симптоматики у 62% пациентов. В остальных случаях они возникают позже в связи с ростом и распространением опухоли. К наиболее ранним проявлениям пирамидной недостаточности относится нарастающая анизорефлексия сухожильных рефлексов с конечностей. Затем появляется мышечная слабость (парез), сопровождающаяся спастичностью за счет мышечного гипертонуса.
- Сенсорные нарушения в основном сопровождают пирамидную недостаточность. Клинически проявлены примерно у четверти пациентов, в остальных случаях выявляются только при неврологическом осмотре. В качестве первичного очагового симптома может рассматриваться расстройство мышечно-суставного чувства.
- Судорожный синдром больше характерен для супратенториальных новообразований. У 37% пациентов с церебральными опухолями эпиприступы выступают манифестным клиническим симптомом. Возникновение абсансов или генерализованных тонико-клонических эпиприступов более типично для опухолей срединной локализации; пароксизмов по типу джексоновской эпилепсии — для новообразований, расположенных вблизи мозговой коры. Характер ауры эпиприступа зачастую помогает установить топику поражения. По мере роста новообразования генерализованные эпиприступы трансформируются в парциальные. При прогрессировании интракраниальной гипертензии, как правило, наблюдается снижение эпиактивности.
- Расстройства психической сферы в период манифестации встречается в 15-20% случаев церебральных опухолей, преимущественно при их расположении в лобной доле. Безынициативность, неряшливость и апатичность типичны для опухолей полюса лобной доли. Эйфоричность, самодовольство, беспричинная веселость указывают на поражение базиса лобной доли. В таких случаях прогрессирование опухолевого процесса сопровождается нарастанием агрессивности, злобности, негативизма. Зрительные галлюцинации характерны для новообразований, расположенных на стыке височной и лобной долей. Психические расстройства в виде прогрессирующего ухудшения памяти, нарушений мышления и внимания выступают как общемозговые симптомы, поскольку обусловлены растущей интракраниальной гипертензией, опухолевой интоксикацией, повреждением ассоциативных трактов.
- Застойные диски зрительных нервов диагностируются у половины пациентов чаще в более поздних стадиях, однако у детей могут служить дебютным симптомом опухоли. В связи с повышенным внутричерепным давлением может появляться преходящее затуманивание зрения или «мушки» перед глазами. При прогрессировании опухоли отмечается нарастающее ухудшение зрения, связанное с атрофией зрительных нервов.
- Изменения полей зрения возникают при поражении хиазмы и зрительных трактов. В первом случае наблюдается гетеронимная гемианопсия (выпадение разноименных половин зрительных полей), во втором — гомонимная (выпадение в полях зрения обоих правых или обоих левых половин).
- Прочие симптомы могут включать тугоухость, сенсомоторную афазию, мозжечковую атаксию, глазодвигательные расстройства, обонятельные, слуховые и вкусовые галлюцинации, вегетативную дисфункцию. При локализации опухоли головного мозга в области гипоталамуса или гипофиза возникают гормональные расстройства.
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ. При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии). Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.
Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта. МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.

Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Лечение опухоли головного мозга
Консервативная терапия опухоли головного мозга осуществляется с целью снижения ее давления на церебральные ткани, уменьшения имеющихся симптомов, улучшения качества жизни пациента. Она может включать обезболивающие средства (кетопрофен, морфин), противорвотные фармпрепараты (метоклопрамид), седативные и психотропные препараты. Для снижения отечности головного мозга назначают глюкокортикостероиды. Следует понимать, что консервативная терапия не устраняет первопричины заболевания и может оказывать лишь временный облегчающий эффект.
Наиболее эффективным является хирургическое удаление церебральной опухоли. Техника операции и доступ определяются местоположением, размерами, видом и распространенностью опухоли. Применение хирургической микроскопии позволяет произвести более радикальное удаление новообразования и минимизировать травмирование здоровых тканей. В отношении опухолей малого размера возможна стереотаксическая радиохирургия. Применение техники КиберНож и Гамма-Нож допустимо при церебральных образованиях диаметром до 3 см. При выраженной гидроцефалии может проводиться шунтирующая операция (наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование).
Лучевая и химиотерапия могут дополнять хирургическое вмешательство или являться паллиативным способом лечения. В послеоперационном периоде лучевая терапия назначается, если гистология тканей опухоли обнаружила признаки атипии. Химиотерапия проводится цитостатиками, подобранными с учетом гистологического типа опухоли и индивидуальной чувствительности.
Прогноз при опухолях мозга
Прогностически благоприятными являются доброкачественные опухоли головного мозга небольших размеров и доступной для хирургического удаления локализации. Однако многие из них склонны рецидивировать, что может потребовать повторной операции, а каждое хирургическое вмешательство на головном мозге сопряжено с травматизацией его тканей, влекущей за собой стойкий неврологический дефицит. Опухоли злокачественной природы, труднодоступной локализации, больших размеров и метастатического характера имеют неблагоприятный прогноз, поскольку не могут быть радикально удалены. Прогноз также зависит от возраста пациента и общего состояния его организма. Пожилой возраст и наличие сопутствующей патологии (сердечной недостаточности, ХПН, сахарного диабета и др.) затрудняет осуществление хирургического лечения и ухудшает его результаты.
Профилактика
Первичная профилактика церебральных опухолей заключается в исключении онкогенных воздействий внешней среды, раннем выявлении и радикальном лечении злокачественных новообразований других органов для предупреждения их метастазирования. Профилактика рецидивов включает исключение инсоляции, травм головы, приема биогенных стимулирующих препаратов.
Опухоль мму симптомы
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ВАРИАНТОВ ПОРАЖЕНИЯ МОСТОМОЗЖЕЧКОВОГО УГЛА
Чиж Андрей Георгиевич
студент 6 курса, кафедра нервных и нейрохирургических болезней, Белорусский государственный медицинский университет, г. Минск
Шамкалович Андрей Владимирович
научный руководитель, канд. мед. наук, ассистент, кафедра нервных и нейрохирургических болезней, Белорусский государственный медицинский университет, г. Минск
Целью работы является определение эпидемиологических, клинических, лечебно-тактических и прогностических характеристик различных поражений мостомозжечкового угла (ММУ) и оценка возможности их дооперационной дифференциальной диагностики на основании клинической картины и данных нейровизуализации. В процессе работы нами ретроспективно было проанализировано 88 клинических случаев поражения ММУ у взрослых, подвергшихся оперативному лечению в больнице скорой медицинской помощи г. Минска за период с 2008 по 2011. Были оценены встречаемость и выявлены особенности клинической картины различных поражений ММУ, уточнено влияние вида патологического образования на избираемую лечебную тактику и прогноз.
C точки зрения микрохирургической анатомии [9], ММУ представлен цистерной, медиальной границей которой является латеральная поверхность ствола мозга (мост), латеральной — пирамидка височной кости, верхней — средняя мозжечковая ножка и мозжечок, нижней — ткань паутинной оболочки нижних черепных нервов (ЧН), задней — ножки мозжечка. Вверху цистерна ограничена наметом, а внизу — не ограничена и продолжается в латеральную часть cisternacerebellomedullaris. ММУ содержит цереброспинальную жидкость, паутинную оболочку, ЧН (V, VII и VIII) и сосуды (переднюю нижнюю мозжечковую артерию и вены), а также зачастую и эмбриологически незрелые ткани. Вблизи ММУ расположены задняя нижняя мозжечковая артерия и верхняя мозжечковая артерия, снизу прилежит бульбарная группа ЧН. Любой из этих компонентов может обусловить патологический рост [3].
Опухоли ММУ составляют 6—10 % интракраниальных опухолей [3, 4]. Чаще всего встречается вестибулярная шваннома (ВШ) (до 80 % всех поражений ММУ по данным публикаций) [3, 4]. Для нее характерна многогранность клинических проявлений (детали клиники подробно описаны во многих руководствах) и технологически сложный арсенал диагностических методов. Опухоль хорошо отвечает на лечение, особенно в сравнении с результатами, полученными при лечении других интракраниальных опухолей. Однако расположение в труднодоступном месте с близко находящимися критическими структурами определяет сложность оперативного вмешательства. За это Dandy в 1941 году назвал ВШ «доброкачественной опухолью со злокачественной локализацией» и «королевой интракраниальных опухолей». Стоит отметить, что значительный прогресс как в области лечения поражений ММУ, так и в целом в развитии оперативной нейрохирургии (интраоперационное мониторирование нервов, использование микроскопа) связан именно с этой опухолью [3].
По нашим наблюдениям, ВШ составила 61 % всех патологических образований ММУ у взрослых. По данным других авторов эта цифра достигает 80 % [3—4]. 61 % всех оцененных нами пациентов составили женщины, 39 % — мужчины. По некоторым данным [5], женский пол — предрасполагающийфактор развития ВШ, однако степень влияния является не очень значительной. Средний возраст пациентов — 52 года. Правый ММУ в наших наблюдениях поражался в 61 %, левый — в 39 % случаев.
Последовательность развёртывания клинической картины при ВШ описана Cushing еще в 1917 году под названием синдрома ММУ: постепенное прогрессирование ипсилатеральной потери слуха, гипестезии лица, гидроцефалии и дислокации головного мозга [2]. В настоящее время такое течение заболевания практически не встречается.
Наиболее частыми клиническими симптомами и жалобами при поступлении в клинику в нашем наблюдении были одностороннее снижение слуха (97,5 %), головная боль разной интенсивности и локализации (71,8 %), шаткость походки (69,2 %), головокружение (57,5 %), гипо- или анестезия лица и вторичные невралгии тройничного нерва (48,3 %), отёк диска зрительного нерва с вторичным нарушением зрения (46,1 %), ощущение шума в ухе (28,2 %), парез ЧН VII(28,2 %), бульбарные нарушения (23,1 %). При сравнении с другими литературными данными [3], можно сделать вывод, что в нашей группе превалируют клинические симптомы и жалобы, характерные для пациентов с достаточно крупными и распространенными поражениями. Так средний размер опухоли (высчитывался как самая большая диагональ на КТ или МРТ) в нашем наблюдении составил 31,2 мм. Во многих случаях, как установлено из анамнеза, пациенты с вышеуказанными симптомами наблюдались в амбулаторных учреждениях на протяжении нескольких лет.
Интересным является факт относительно редкого поражения ЧН VII с небольшими степенями пареза по сравнению с другими близлежащими ЧН при росте ВШ. Более значительные поражения n. facialis почти всегда являются послеоперационными осложнениями. Так, в 79,5 % случаев нашего наблюдения нерв был анатомически прерван интраоперационно. В остальных случаях, кроме одного, нерв был анатомически цел, но не функционировал в ранний восстановительный период. По литературным данным функциональная сохранность ЧН после операции достигается в подавляющем большинстве случаев [7], однако при лечении крупных и гигантских ВШ сохранность ЧН VII достигается гораздо реже (до 29 % при лечении опухолей размером более 20 мм) [6].
Парез ЧН VII является одним из наиболее психотравмирующих событий для пациентов с ВШ и кроме эстетических нарушений, сопровождается развитием серьёзных осложнений, в том числе нейропаралитической кератопатии [7]. В нашем наблюдении для реабилитации в таком случае использовалась пластика лицевого нерва добавочным.
Прогноз для жизни у пациентов с ВШ благоприятный с низким уровнем рецидивирования этой медленнорастущей доброкачественной опухоли. В нашем случае резекция опухоли была субтотальной в 13,7 %. В группе ВШ был всего один случай послеоперационной летальности.
Встречаются и другие виды поражений ММУ. Они описываются в современной литературе под названием nonvestibular schwannoma tumors (NST) [2]. Эта гетерогенная группа включает более редкие опухоли и другие поражения данной области:
2) эпидермоидные кисты;
3) редкие поражения внецеребрального происхождения:
а) первичные (арахноидальные кисты, шванномы ЧН V—XII, гемангиомы, липомы, дермоид/тератомы);
б) вторичные (параганглиомы, хондромы, хордомы);
4) поражения пирамидки височной кости;
5) сосудистые мальформации (вертебробазилярные долихоэктазии, петли передней нижней мозжечковой артерии, аневризмы, гемангиомы, параганглиомы);
6) внутримозговые поражения (астроцитомы, эпиндимомы, медуллобластомы, гемангиомы/гемангиобластомы, папилломы ворсинчатого сплетения);
Зачастую данные о них представлены единичными наблюдениями, а чёткие критерии диагностики и ведения таких пациентов не установлены. Дифференциальный диагноз с ВШ до получения биопсии в ходе операции важен, так как лечение в данном случае может потребовать других подходов, а прогноз различается. Так, к примеру, выявление B-клеточной лимфомы ММУ требует проведения облучения, а радикальность удаления опухоли не является приоритетной задачей [7]. Ситуация осложняется отсутствием в большинстве центров возможности экстренной интраоперационной биопсии.
Учитывая вышеизложенные факты, естественной является разработка достоверных методов дооперационной дифференциальной диагностики данных поражений. Принимая во внимание факт первичного обращения пациента с поражением ММУ к врачам непрофильных специальностей (в основном терапевты амбулаторного звена) важной является их осведомленность о проявлениях данных заболеваний. На уровне профильных центров необходимо проведение дифференциальной диагностики на основе клинических данных и данных нейровизуализации.
В данном наблюдении менингиомы ММУ составили 24 %. 86,4 % всех оцененных нами пациентов составили женщины, 13,6 % — мужчины. Средний возраст пациентов — 56,5 лет. Тотальная резекция была достигнута в 77,3 % случаев, субтотальная — в 22,7 % при среднем диаметре 41 мм. По данным литературы [8], рецидив зависит от тотальности резекции и от гистологической принадлежности — эти опухоли больше сдвигают или окружают ЧН и сосуды, чем прорастают их и могут быть сильно сращены с ними, в таких случаях более рациональна субтотальная резекция. Клиническими симптомами и жалобами при поступлении в клинику в нашем наблюдении были одностороннее снижение слуха (50 %), головная боль разной интенсивности и локализации (100 %), шаткость походки (75 %), головокружение (75 %), гипо- или анестезия лица и вторичные невралгии тройничного нерва (67,7%), отёк диска зрительного нерва с вторичным нарушением зрения (33,3 %), ощущение шума в ухе (33,3 %), парез ЧН VII(16,7 %), бульбарные нарушения (25 %).
Также, с учетом данных биопсии, были выявлены следующие патологические образования ММУ: медуллобластома, B-клеточная лимфома, аденома гипофиза, три случая эпидермальных кист, астроцитома, тератоидная/рабдоидная опухоль. Для всех случаев было характерно более резкое отклонение от стандартной неврологической симптоматики, описанной при ВШ.
В результате проделанной работы сделаны следующие выводы:
1) Клиницист должен помнить, что практически до 40% всех поражений ММУмогут составлять не вестибулярные шванномы.
2) Клиническая картина поражения ММУ неспецифична (многие поражения зачастую напоминают ВШ по своим неврологическими проявлениям, связанным с вовлечением черепных нервов, структур моста и мозжечка). Однако последовательность развития и преимущественность неврологической симптоматики различна для разных поражений: отличные от ВШ поражения должны быть заподозрены в случае, если потеря слуха не является доминирующим симптомом, преобладает поражение других черепных нервов, а данные нейровизуализации нетипичны.
3) Тщательно проведенное обследование помогает в дифференциальном диагнозе, что отражается на стратегии лечения таких пациентов.
4) Ввиду низкой настороженности населения и врачей первичного звена, поражения ММУ диагностируются на поздних стадиях развития, когда тотальное удаление опухоли и сохранение лицевого нерва не всегда выполнимо, в связи с чем увеличивается число рецидивов и осложнений.
Признаки опухоли головного мозга

Всемирный прирост онкозаболеваемости внушает, по меньшей мере, опасения. Только за последние 10 лет он составил более 15%. Причем растут показатели не только заболеваемости, но и смертности. Опухоли начинают занимать лидирующие позиции среди заболеваний различных органов и систем. К тому же отмечается значительное «омоложение» опухолевых процессов. По статистике, в мире 27 000 людей в день узнают о наличии у себя онкозаболевания. В день… Вдумайтесь в эти данные… Во многом ситуация осложняется поздней диагностикой опухолей, когда помочь больному практически невозможно.
Опухоли головного мозга хоть и не являются лидерами среди всех онкологических процессов, тем не менее, представляют собой опасность для жизни человека. В этой статье мы поговорим о том, чем проявляет себя опухоль головного мозга, какие симптомы она вызывает.
Основные сведения об опухолях головного мозга

Опухоль головного мозга – это любая опухоль, расположенная внутри черепа. Этот вид онкологического процесса составляет 1,5% от всех известных медицине опухолей. Встречаются в любом возрасте, независимо от пола. Опухоли головного мозга могут быть доброкачественными и злокачественными. Также их делят на:
- первичные опухоли (образуются из нервных клеток, оболочек мозга, черепных нервов). Заболеваемость первичными опухолями в России составляет 12-14 случаев на 100 000 населения в год;
- вторичные, или метастатические (это результаты «заражения» мозга опухолями другой локализации через кровь). Вторичные опухоли головного мозга встречаются чаще, нежели первичные: по некоторым данным показатель заболеваемости составляет 30 случаев на 100 000 населения в год. Эти опухоли являются злокачественными.
По гистологическому типу насчитывается более 120 видов опухолей. Каждый тип имеет свои особенности не только строения, но и скорости развития, места расположения. Однако все опухоли головного мозга любого вида объединяет тот факт, что все они являются «плюс»-тканью внутри черепа, то есть растут в ограниченном пространстве, сдавливая рядом расположенные структуры. Именно этот факт и позволяет объединять симптомы различных опухолей в единую группу.
Признаки опухоли головного мозга
Все симптомы опухоли головного мозга принято делить на три разновидности:
- местные, или локальные: возникают в месте возникновения опухоли. Это результат сдавления тканей. Иногда их еще называют первичными;
- отдаленные, или дислокационные: развиваются в результате отека, смещения ткани мозга, нарушения кровообращения. То есть становятся проявлением патологии участков мозга, расположенных на отдалении от опухоли. Их еще называют вторичными, потому что для их возникновения необходимо, чтобы опухоль выросла до определенных размеров, а значит, вначале какое-то время изолированно просуществуют первичные симптомы;
- общемозговые симптомы: следствие повышения внутричерепного давления из-за роста опухоли.
Первичные и вторичные симптомы считаются очаговыми, что отражает их морфологическую сущность. Поскольку каждый участок мозга имеет определенную функцию, то «проблемы» на этом участке (очаге) проявляют себя специфическими симптомами. Очаговые и общемозговые симптомы по отдельности не свидетельствуют о наличии опухоли головного мозга, но вот если существуют в сочетании, то становятся диагностическим критерием патологического процесса.
Некоторые симптомы можно отнести и к очаговым, и к общемозговым (например, головная боль как результат раздражения мозговой оболочки опухолью в месте ее расположения – это очаговый симптом, а как следствие повышения внутричерепного давления – общемозговой).
Какие именно симптомы возникнут первыми, сказать трудно, потому что на это влияет расположение опухоли. В мозге существуют так называемые «немые» зоны, сдавление которых клинически долго не проявляется, а значит, очаговые симптомы не возникают первыми, уступая пальму первенства общемозговым.
Общемозговые симптомы

Головная боль является, пожалуй, самым распространенным из общемозговых симптомов. А в 35% случаев вообще является первым признаком растущей опухоли.
Головная боль носит распирающий, давящий изнутри характер. Появляется ощущение давления на глаза. Боль диффузная, без какой-либо четкой локализации. Если головная боль выступает как очаговый симптом, то есть возникает в результате местного раздражения болевых рецепторов оболочки мозга опухолью, тогда она может носить сугубо локальный характер.
Поначалу головная боль может быть периодической, но затем становится постоянной и упорной, полностью устойчивой к любым обезболивающим препаратам. В утренние часы интенсивность головной боли может быть даже выше, чем днем или вечером. Это легко объяснимо. Ведь в горизонтальном положении, в котором человек проводит сон, затрудняется отток ликвора и крови из черепа. А при наличии опухоли головного мозга, он затрудняется вдвойне. После того, как человек проводит какое-то время в вертикальном положении, отток ликвора и крови улучшается, снижается внутричерепное давление, и головная боль уменьшается.
Тошнота и рвота также являются общемозговыми симптомами. У них есть особенности, позволяющие отличить их от аналогичных симптомов при отравлении или заболеваниях желудочно-кишечного тракта. Мозговая рвота не связана с приемом пищи, не вызывает облегчения. Часто сопровождает головную боль по утрам (даже натощак). Регулярно повторяется. При этом полностью отсутствуют боли в животе и другие диспепсические расстройства, аппетит не меняется.
Рвота может быть и очаговым симптомом. Это бывает в случаях расположения опухоли в области дна IV желудочка. В таком случае, ее возникновение связано с изменением положения головы и может сочетаться с вегетативными реакциями в виде внезапной потливости, нарушения сердцебиения, изменения ритма дыхания, изменения цвета кожных покровов. В ряде случаев даже может возникать потеря сознания. При такой локализации рвота еще сопровождается упорной икотой.
Головокружение также может возникать при повышении внутричерепного давления, при сдавлении опухолью сосудов, обеспечивающих кровоснабжение головного мозга. Оно не имеет каких-либо специфических признаков, отличающих его от головокружения при других заболеваниях головного мозга.
Нарушение зрения и застойные диски зрительных нервов являются практически обязательными симптомами опухоли головного мозга. Однако они появляются в той стадии, когда опухоль существует уже довольно долго и имеет значительные размеры (за исключением случаев расположения опухоли в области зрительных путей). Изменения остроты зрения не корригируются линзами и постоянно прогрессируют. Больные жалуются на туман и пелену перед глазами, часто протирают глаза, пытаясь таким способом устранить дефекты изображения.
Нарушения психики также могут быть следствием повышения внутричерепного давления. Начинается все с нарушения памяти, внимания, способности концентрироваться. Больные рассеянны, витают в облаках. Нередко эмоционально неустойчивы, причем при отсутствии повода. Довольно часто эти признаки являются первыми симптомами растущей опухоли головного мозга. По мере увеличения размеров опухоли и нарастания внутричерепной гипертензии могут появляться и неадекватность в поведении, «странные» шутки, агрессивность, дурашливость, эйфория и так далее.
Генерализованные эпилептические припадки у 1/3 больных становятся первым симптомом опухоли. Возникают на фоне полного благополучия, однако имеют тенденцию к повторению. Появление генерализованных эпилептических приступов впервые в жизни (не считая лиц, злоупотребляющих спиртным) – грозный и весьма вероятный в отношении опухоли головного мозга симптом.
Очаговая симптоматика
В зависимости от места в головном мозге, где начинает развиваться опухоль, могут возникнуть следующие симптомы:
- нарушения чувствительности: это могут быть онемение, жжение, чувство ползания мурашек, снижение чувствительности в отдельных частях тела, ее повышение (прикосновение вызывает боль) или утрата, неспособность определять заданное положение конечности в пространстве (при закрытых глазах);
- двигательные нарушения: снижение мышечной силы (парез), нарушение мышечного тонуса (обычно повышение), появление патологических симптомов типа Бабинского (разгибание большого пальца и веерообразное расхождение остальных пальцев стопы при штриховом раздражении наружного края стопы). Двигательные изменения могут захватывать одну конечность, две с одной стороны или даже все четыре. Все зависит от расположения опухоли в мозге;
- нарушение речи, способности читать, считать и писать. В головном мозге есть четко локализованные зоны, отвечающие за эти функции. Если опухоль развивается именно в этих зонах, то человек начинает невнятно говорить, путает звуки и буквы, не понимает обращенную речь. Конечно, подобные признаки не возникают в один момент. Постепенный рост опухоли приводит к прогрессированию этих симптомов, и тогда речь может исчезнуть полностью;
- эпилептические припадки. Они могут быть парциальными и генерализованными (как следствие застойного очага возбуждения в коре). Парциальные припадки считаются очаговым симптомом, а генерализованные могут быть как очаговым, так и общемозговым симптомом;
- нарушения равновесия и координации. Эти симптомы сопровождают опухоли в области мозжечка. У человека меняется походка, могут возникать падения на ровном месте. Довольно часто это сопровождается ощущением головокружения. Люди тех профессий, где нужна точность и меткость, начинают замечать за собой промахивания, неуклюжесть, большое количество ошибок при выполнении привычных навыков (например, швея не может вставить нитку в иголку);
- нарушения когнитивной сферы. Являются очаговым симптомом для опухолей височной и лобной локализации. Память, способность к абстрактному мышлению, логике постепенно ухудшаются. Выраженность отдельных симптомов может быть различной: от небольшой рассеянности до отсутствия ориентации во времени, собственной личности и пространстве;
- галлюцинации. Они могут быть самыми разнообразными: вкусовыми, обонятельными, зрительными, звуковыми. Как правило, галлюцинации кратковременны и стереотипны, поскольку отражают конкретную область поражения мозга;
- нарушения со стороны черепно-мозговых нервов. Эти симптомы возникают из-за сдавления корешков нервов растущей опухолью. К таким нарушениям относят нарушения зрения (снижение остроты, туман или пелену перед глазами, двоение, выпадение полей зрения), опущение верхнего века, парезы взора (когда становятся невозможными или резко ограниченными движения глазами в разные стороны), боли по типу невралгии тройничного нерва, слабость жевательных мышц, асимметрию лица (перекашивание), нарушение вкуса на языке, снижение или утрату слуха, нарушение глотания, изменение тембра голоса, неповоротливость и непослушность языка;
- вегетативные расстройства. Они возникают при сдавлении (раздражении) вегетативных центров в головном мозге. Чаще это приступообразные изменения пульса, артериального давления, ритма дыхания, эпизоды повышения температуры тела. Если опухоль растет в области дна IV желудочка, то подобные изменения в сочетании с выраженной головной болью, головокружением, рвотой, вынужденным положением головы, кратковременным помрачением сознания называют синдромом Брунса;
- гормональные нарушения. Могут развиваться при сдавлении гипофиза и гипоталамуса, нарушении их кровоснабжения, а могут быть результатом гормонально активных опухолей, то есть тех опухолей, клетки которых сами продуцируют гормоны. Симптомами могут быть развитие ожирения при обычном режиме питания (или наоборот резкое похудение), несахарный диабет, нарушения менструального цикла, импотенция и нарушения сперматогенеза, тиреотоксикоз и другие гормональные расстройства.
Конечно, у человека, у которого начинает расти опухоль, появляются не все эти симптомы. Поражению различных отделов головного мозга свойственны определенные симптомы. Ниже будут рассмотрены признаки опухолей головного мозга в зависимости от их расположения.