Коронарное шунтирование сосудов сердца: отзывы пациентов, осложнения. Реабилитация после шунтирования сосудов сердца
Заболеваний сердца большое количество, и каждое из них по-своему опасно для человека. Но самым распространенным и достаточно сложным в лечении считается закупорка сосудов, когда холестериновые бляшки преграждают путь потоку крови. В этом случае человеку назначают специальную операцию – шунтирование сосудов сердца.
Что такое шунтирование?
Прежде всего надо разобраться, что такое шунтирование сосудов, которое часто является единственным способом восстановить их жизнедеятельность.
Заболевание связано с плохим проходом крови по сосудам, ведущим к сердцу. Нарушение кровообращения может быть как в одном, так и сразу в нескольких коронарных сосудах-артериях. Вот именно это показание и подразумевает такую операцию, как коронарное шунтирование сосудов сердца.
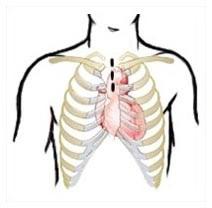
Ведь если даже один сосуд перекрыт, значит, наше сердце не получает нужного количества крови, а вместе с ней питательные вещества и кислород, которые насыщают сердце, а от него – и весь наш организм всем необходимым для жизнедеятельности. Нехватка всех этих составляющих может привести не только к серьезному заболеванию сердечной системы, но в некоторых случаях приводит даже к смерти.
Хирургическое вмешательство, или шунтирование
Если у человека уже пошли сбои в работе сердца и есть признаки того, что кровеносные сосуды забиты, врач может назначить лечение лекарственными препаратами. Но если выявлено, что медикаментозное лечение не помогло, то в этом случае назначается операция – шунтирование сосудов сердца. Операцию проводят в такой последовательности:
- После того как больному на операционном столе провели анестезию, на его груди делается разрез, не более 25 см. Во время операции больного подключают к аппарату искусственного дыхания, он выполняет функцию насыщения тканей всего организма кровью, в то время пока сердце не работает. В настоящее время есть и более усовершенствованные методики, которые позволяют проводить шунтирование сосудов сердца без подключения пациента к аппарату искусственного кровообращения. Такую методику используют в тех случаях, если у пациента есть противопоказания к использованию подобной методики. Если говорить проще, во время операции сердце само продолжает снабжать организм кровью.
- Следующий этап операции заключается в том, чтобы создать обходной путь для потока крови, а забитый участок заблокировать. Для этих целей используют артерию, взятую из ноги больного, так как именно она самая длинная в человеческом организме. Один ее конец пришивают к артерии, а другой соединяют с отверстием, проделанным в аорте. Были случаи, когда для этих целей хирурги использовали артерию из грудной клетки пациента, так как она уже соединена с аортой. Врачам остается только пришить ее второй конец к коронарной артерии.
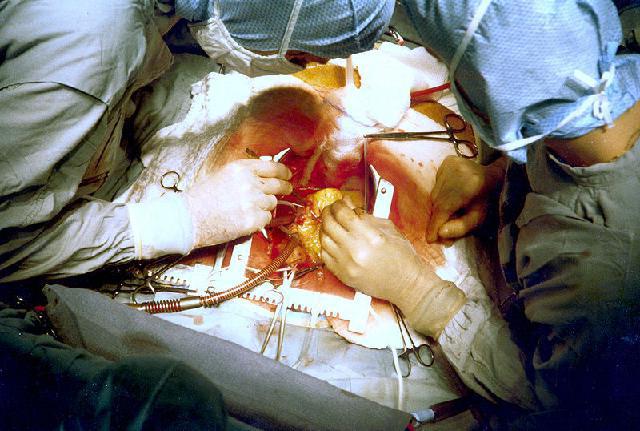
Вот этот обходной путь и называют шунтом. Для правильного кровотока в организме человека создается новый путь, который будет функционировать на полную силу. Подобная операция длится около 4 часов, после нее пациента помещают в палату интенсивной терапии, где за ним круглосуточно наблюдает медперсонал.
Положительные моменты операции
Почему человеку, у которого есть все предпосылки к шунтированию, надо обязательно идти на операцию, и что конкретно может дать ему коронарное шунтирование сосудов сердца:
- Полностью восстанавливает поток крови в области коронарных сосудов, где была слабая проходимость.
- После хирургического вмешательства пациент возвращается к привычному образу жизни, но небольшие ограничения все-таки есть.
- Значительно снижается риск инфаркта миокарда.
- Стенокардия уходит на второй план, и приступов больше не наблюдается.
Техника ведения операции изучена уже давно и считается очень эффективной, позволяющей продлить жизнь пациенту на долгие годы, поэтому больному стоит решиться на шунтирование сосудов сердца. Отзывы пациентов только положительные, большинство из них довольны исходом операции и дальнейшим своим состоянием.
Но, как и у каждого хирургического вмешательства, у этой процедуры также есть свои минусы.
Возможные осложнения при шунтировании
Любое хирургическое вмешательство – это уже риск для человека, а вмешательство в работу сердца – это особый разговор. Какие возможны осложнения после шунтирования сосудов сердца?
- Кровотечение.
- Тромбоз глубоких венозных сосудов.
- Мерцательная аритмия.
- Инфаркт миокарда.
- Инсульт и разного рода нарушения кровообращения в головном мозге.
- Инфекции операционной раны.
- Сужение шунта.
- После операции возможно расхождение швов.
- Хронические болевые ощущения в области раны.
- Келоидный послеоперационный рубец.
Вроде операция проведена успешно и никаких тревожных ноток нет. Почему же могут произойти осложнения? Может ли это быть как-то связано с теми симптомами, которые наблюдались у человека до того, как было проведено шунтирование сосудов сердца? Осложнения возможны, если незадолго до операции у пациента наблюдался:
- острый коронарный синдром;
- нестабильная гемодинамика;
- тяжелый вид стенокардии;
- атеросклероз сонных артерий.

Для того чтобы предупредить все возможные осложнения, перед операцией пациент проходит ряд исследований и процедур.
Однако можно делать операцию, используя не только кровеносный сосуд из организма человека, но и специальный металлический стент.
Противопоказания к проведению стентирования
Главное преимущество проведения стентирования заключается в том, что у данной процедуры почти отсутствуют противопоказания. Исключением может быть только отказ самого пациента.
Но некоторые противопоказания все-таки есть, и врачи учитывают всю тяжесть патологий и принимают все меры предосторожности, чтобы их влияние на ход операции было минимальным. Стентирование или шунтирование сосудов сердца противопоказано людям с почечной или дыхательной недостаточностью, с заболеваниями, которые влияют на свертываемость крови, при аллергических реакциях на препараты, содержащие йод.
В каждом из вышеуказанных случаев предварительно с пациентом проводится терапия, ее цель – максимально снизить развитие осложнений хронических заболеваний больного.
Как проводится процедура стентирования?
После того как пациенту сделана инъекция анестетика, на его руке или ноге делается прокол. Он необходим для того, чтобы через него можно было ввести в организм пластиковую трубку – интродьюсер. Она необходима, чтобы потом через нее вводить все необходимые инструменты для проведения стентирования.
Через трубку из пластика к поврежденной части сосуда вводят длинный катетер, он устанавливается в коронарную артерию. После этого по нему вводят стент, но со сдутым баллоном.
Под давлением контрастного вещества баллон надувается и расширяет сосуд. Стент оставляют в коронарном сосуде человека на всю жизнь. Длительность проведения подобной операции зависит от того, до какой степени у больного поражены сосуды, и может доходить до 4 часов.
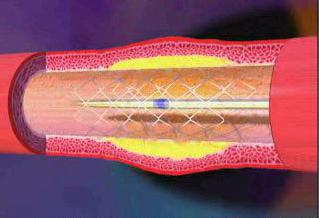
Операция проводится с использованием рентгеновского оборудования, которое позволяет точно определить место, где должен располагаться стент.
Разновидности стентов
Обычная форма стента – это тоненькая трубка из металла, которую вводят внутрь сосуда, у нее есть способность к врастанию в ткани спустя определенный промежуток времени. С учетом этой особенности был создан вид со специальным лекарственным покрытием, увеличивающим эксплуатационный срок службы искусственного сосуда. Также повышается вероятность положительного прогноза на жизнь пациента.
Первые дни после операции
После того как больному было проведено шунтирование сосудов сердца, первые дни он находится под пристальным вниманием врачей. Его после операционной отправляют в палату реанимации, где и проходит восстановление работы сердца. Очень важно в этот период, чтобы дыхание пациента было правильным. Перед операцией его обучают тому, как он должен будет дышать после ее проведения. Еще в больнице проводят первые мероприятия по реабилитации, которые в дальнейшем должны быть продолжены, но уже в реабилитационном центре.
Большинство пациентов после такой довольно сложной операции на сердце снова возвращаются к той жизни, которую они вели до нее.
Реабилитация после операции
Как и после любого вида операции, больному никак не обойтись без этапа восстановления. Реабилитация после шунтирования сосудов сердца продолжается в течение 14 дней. Но это еще не означает, что человек, прошедший такую сложную процедуру, может продолжать и дальше вести тот же образ жизни, что и до болезни.
Ему необходимо обязательно пересмотреть свою жизнь. Больной должен полностью убрать из своего рациона напитки, содержащие спирт, и бросить курение, так как именно эти привычки могут стать провокаторами к дальнейшему стремительному витку болезни. Запомните, никто не даст вам гарантии, что следующая операция будет закончена успешно. Этот звонок говорит о том, что наступила пора вести здоровый образ жизни.
Одним из главных факторов, позволяющих избежать рецидива, является диета после шунтирования сосудов сердца.
Диета и питание после операции
После того как человек, прошедший шунтирование, возвращается домой, ему хочется питаться привычной для него пищей, а не диетическими кашами, которые ему давали в больнице. Но питаться так, как было до операции, человек уже не может. Ему нужно специальное питание. После шунтирования сосудов сердца меню придется пересмотреть, обязательно в нем должно быть сведено к минимуму количество жиров.
Не следует употреблять жареную рыбу и мясо, маргарин и масло принимать в маленьких дозах и желательно не каждый день, а топленое масло вообще убрать из рациона, заменив его оливковым. Но не переживайте, ведь вам можно кушать в неограниченном количестве красное мясо, птицу и индейку. Доктора не рекомендуют есть сало и куски мяса с прослойками жира.
В рационе человека, который прошел такую серьезную операцию, как шунтирование сосудов сердца, после операции должно быть много фруктов и овощей. Очень хорошо отразится на здоровье вашего сердца 200 г свежевыжатого апельсинового сока ежедневно по утрам. Каждый день в рационе должны присутствовать орехи – грецкий и миндаль. Очень полезна ежевика, так как она насыщена большим количеством антиоксидантов, а они помогают снизить уровень холестерина в крови.

От жирных молочных продуктов также следует отказаться. Хлеб лучше брать диетический, в котором не присутствует ни масло, ни маргарин.
Постарайтесь ограничить себя в газированных напитках, больше пейте очищенной воды, можно употреблять кофе и чай, но без сахара.
Жизнь после операции
Ни один из способов лечения заболеваний сердца и расширения сосудов нельзя считать идеальным, который бы избавил от болезни на всю жизнь. Проблема заключается в том, что после расширения стенок сосуда в одном месте никто не даст гарантии, что через время атеросклеротические бляшки не перекроют другой сосуд. Атеросклероз – это болезнь, которая продолжает прогрессировать, и вылечиться от нее окончательно не получится.
В течение нескольких дней после операции пациент проводит 2-3 дня в больнице, а потом его выписывают. Дальнейшая жизнь после шунтирования сосудов сердца пациента зависит только от него, он должен следовать всем предписаниям доктора, которые касаются не только питания, нагрузок, но и поддерживающих препаратов.
Список лекарств может дать только лечащий доктор, и у каждого пациента он свой, ведь во внимание берутся и сопутствующие заболевания. Есть одно лекарство, которое назначают всем больным, прошедшим шунтирование, – это препарат «Клопидогрел». Он помогает разжижать кровь и препятствует возникновению новых бляшек.
Принимать его стоит длительное время, иногда до двух лет, он помогает замедлить прогрессирование атеросклероза в кровеносных сосудах. Эффект будет только в том случае, если больной полностью ограничит себя в приеме жирной пищи, алкоголя и курении.
Стентирование или шунтирование – это щадящая операция, которая позволяет на длительный срок восстановить проходимость крови по сосудам сердца, но положительный эффект от нее зависит только от самого больного. Человек должен быть максимально аккуратен, следовать всем рекомендациям лечащего доктора, и только в этом случае он сможет вернуться к работе и не чувствовать каких-либо неудобств.
Шунтирования не стоит бояться, ведь после него все ваши симптомы исчезнут, и вы снова станете дышать полной грудью. Если вам рекомендуют операцию, тогда стоит соглашаться, ведь другого лечения от тромбоза и атеросклеротических бляшек в сосудах пока не изобрели.
Шунтирование сердца
Общие сведения
Коронарное шунтирование сосудов сердца — это оперативное вмешательство, во время которого создаётся обходной путь кровоснабжения определённого участка миокарда. Шунтирование позволяет полностью восстановить питание миокарда при сужении венечной артерии. В качестве шунта используются собственные вены голени или лучевая артерия. Оперативное вмешательство позволяет уменьшить выраженность ишемической болезни сердца и повысить качество жизни пациента.
Что такое шунтирование сердца после инфаркта?
Остановить распространение инфаркта миокарда при его развитии можно путём проведения операции по шунтированию сердца в течение 6-15 часов после сердечно-сосудистого события. Технически вмешательство проводится стандартно с учетом некоторых особенностей:
- как можно более раннее выполнение;
- рекомендовано аортокоронарное соединение;
- доступ через грудину на неработающем сердце и искусственном кровообращении.
Классификация
Хирурги используют различные соединения в зависимости от локализации поражённых сосудов и их количества:
- аортокоронарное шунтирование — соединение с аортой;
- маммакоронарное шунтирование — соединение с грудной артерией.
Разница между шунтами заключается в том, что они получают питание из разных сосудов: из внутренней грудной артерии и аорты.
Аортокоронарный шунт
Из руки или ноги выделяют сосуд и соединяют его с аортой. Второй конец вшивается ниже участка суженной венечной артерии. Это позволяет обеспечить питание поражённого участка миокарда напрямую из аорты, что положительно сказывается на метаболических процессах в миокарде и обеспечивает его нормальное функционирование. У пациента улучшается переносимость физических нагрузок, уменьшается выраженность болевого синдрома.
Маммарокоронарный шунт
Маммарокоронарный шунт соединяет маммарные (грудные) артерии и повреждённые атеросклерозом коронарные сосуды сердца. Анатомия расположения сосудов позволяет соединять левую внутреннюю артерию груди с левой венечной, а правую — с правой венечной либо с межжелудочковой артерией.
Бимаммарное шунтирование
Проводится при распространённом поражении венечных сосудов. Оперативное вмешательство рекомендуется при неэффективности ранее проведённого АКШ, при тромбозе вен (невозможности их использования), сужении и закупорке шунта, сужении лучевых артерий. Преимущества данного метода:
- прочность стенки;
- устойчивость к образованию холестериновых бляшек и тромбов;
- широкий просвет грудной артерии.
Миниинвазивное коронарное шунтирование
Доступ к венечным артериям получают путём небольшого разреза в межребёрном промежутке слева от грудины. Грудная клетка при этом не вскрывается. Заживление происходит намного быстрее, а операция считается менее травматичной. Хирургическое вмешательство проводится без подключения к аппарату искусственного кровообращения, на работающем сердце. Миниинвазивная операция проводится при повреждении 1 или 2-х коронарных ветвей на передней стенке левого желудочка. Существенный недостаток данного метода – невозможность обеспечить полноценное восстановление коронарного кровотока.
Коронарное стентирование сосудов сердца
Считается щадящей, малоинвазивной, внутрисосудистой операцией на сосудах сердца, которая заключается в расширении суженной артерии путём расправления введённого стента. Стентирование обычно проводится сразу после коронароангиографии, которая позволяет выявить степень поражения венечной артерии и подобрать необходимый по диаметру и длине стент.
Причины
АКШ позволяет улучшить коронарный кровоток, что уменьшает выраженность болевого синдрома и снижает количество приступов стенокардии. После операции пациенты лучше переносят физические нагрузки, повышает работоспособность, улучшается психологическое состояние. Операции по реконструкции сосудистой сетки сердца снижают риск развития инфаркта миокарда.
Показания для установки шунта:
- критическое сужение коронарных артерий;
- стенокардия напряжения 3 и 4 степени (приступы беспокоят при обычной физической активности и в покое);
- аневризма сердца на фоне коронаросклероза;
- отсутствие возможности провести стентирование;
- сужение венечных артерий в сочетании с постинфарктной аневризмой и пороками строения сердца.
Симптомы
После оперативного вмешательства пациенты попадают в отделение реанимации, где проводится катетеризация мочевых путей и искусственная вентиляция лёгких. Стандартно вводятся обезболивающие средства и назначаются антибиотики. Работа сердца оценивается на мониторе в виде электрокардиографии. После стабилизации состояния пациента переводят на самостоятельное питание и дыхание. Объём движений увеличивается постепенно, поэтапно.
В первое время пациентов беспокоят загрудинные боли, что связано со спецификой проводимой операции, т.к. она проводится на открытом доступе. По мере срастания грудины болевой синдром утихает. Также дискомфортные ощущения наблюдаются и в области, где брали вену. Вся симптоматика носит временный характер и постепенно пациент возвращается к привычному образу жизни.
Анализы и диагностика
Полную информацию о состояния сосудистой системы сердца получают после проведения коронароангиографии и мультиспиральной компьютерной томографии. Оба метода исследования позволяют оценить степень поражения венечных сосудов и определиться с дальнейшей тактикой лечения.
МРТ сердца и коронарных сосудов
Магнитно-резонансная томография считается неинвазивным диагностическим исследованием, который основывается на методе ядерного магнитного резонанса. МСКТ позволяет получить чёткое изображение сердца и оценить состояние коронарных сосудов. Абсолютные противопоказания:
- наличие зажимов, скоб и имплантов из металла;
- наличие инсулиновой помпы, кардиостимулятора, феррамагнитного импланта и других электронных систем.
Цена исследования колеблется в диапазоне от 15 до 35 тысяч рублей. В сравнении с магнитно-резонансным методом исследования КТ сердца является более информативным в плане оценки состояния сосудистой системы сердца.
Дополнительные методы обследования:
- коагулограмма;
- биохимический и общий анализ крови;
- УЗИ органов брюшной полости;
- липидный спектр;
- рентгенография органов грудной клетки;
- УЗДС нижних конечностей;
- ЭКГ;
- ЭхоКГ;
- анализ мочи.
Лечение
Медикаментозная терапия направлена на:
- поддержание нормального уровня кровяного давления и пульса;
- профилактику тромбообразования;
- снижение уровня холестерина, выравнивание липидного спектра;
- улучшение трофики и питания сердечной мышцы.
Лекарства
Основные препараты, назначаемые после стентирования и шунтирования:
Профилактика и реабилитация после операции на сердце
Оперативное вмешательство не устраняет истинную причину заболевания — атеросклеротические изменения на сосудах, а лишь позволяет ликвидировать последствия. Для профилактики рекомендуется смена рациона питания и образа жизни. Реабилитационный период несколько отличается после шунтирования и после стентирования венечных сосудов.
Аортокоронарное шунтирование, основные рекомендации по профилактике осложнений после оперативного вмешательства и для скорейшего восстановления в послеоперационный период:
- полный отказ от курения и употребления алкогольсодержащей продукции;
- диетическое питание со сниженным содержанием животных жиров;
- поддержание нормальных цифр кровяного давления;
- постепенное наращивание физических нагрузок;
- ношение специального компрессионного трикотажа (колготы, чулки);
- контроль над частотой сердечных сокращений;
- профилактическая лекарственная терапия;
- ежедневные прогулки на свежем воздухе;
- регулярное наблюдение у лечащего врача.
Основные рекомендации, которые необходимо соблюдать сразу после операции АКШ:
- ежедневная ходьба пешком продолжительностью не меньше 20 минут с постепенным увеличением продолжительности до 1 часа;
- уделять время для дыхательной гимнастики, медитаций и полного расслабления тела;
- постепенное избавление от лишнего веса за счёт коррекции питания и умеренных физических нагрузок;
- заменить мясные продукты питания (баранина, свинина, утка) на рыбу;
- полностью исключить субпродукты, сливочное мясо и жаренные блюда;
- уменьшить потребление соли;
- заменить выпечку и сладости на мёд и сухофрукты;
- бороться с лишним весом.
После шунтирования сердца в домашних условиях самостоятельно делать гимнастику, избегая чрезмерных перегрузок и подъёма тяжести. Лёгкие упражнения после АКШ позволяют держать мышечный корсет спины в тонусе.
После стентирования сосудов сердца ограничений чуть меньше, ввиду того, что не производится вскрытие грудной клетки, что позволяет пациентам уже с первых дней постепенно наращивать физическую активность и тренировать сердечную мышцу, не позволяя ей расслабиться и облениться. Шунтирование подразумевает более длительный реабилитационный период.
Диета после шунтирования
Основным фактором, негативно влияющим на состояние сосудистой стенки и кровоснабжение миокарда, является чрезмерное содержание холестерина в крови. Именно поэтому так важно отказаться от животных жиров и разнообразить рацион продуктами, которые выводят холестерин из организма и препятствуют его отложению на стенках сосудов.
В рационе должны присутствовать в достаточном количестве овощи, зелень, блюда из рыбы, курицы без жира. Молочные продукты лучше выбирать с пониженным показателем содержания жира. В качестве источника жира рекомендовано употребление растительного масла – 2 столовые ложки в день.
Последствия и осложнения
Осложнения могут развиться при наличии у пациента сопутствующей патологии:
Чаще всего после оперативного вмешательства возникают кровотечения в области анастомозов и регистрируются нарушения ритма. Возможные осложнения:
- острое нарушение кровообращения в головном мозге и миокарде;
- тромбирование венозного русла;
- недостаточность почечной системы;
- местные осложнения в виде инфицирования раны и формирования послеоперационных келоидных рубцов;
- закрытие или сужение шунта.
Прогноз, сколько живут после операции
Если по коронарным артериям полностью восстановлен кровоток после проведённого коронарного шунтирования и пациент принимает всю назначенную терапию, то прогноз считается благоприятным.
Восстановление адекватного кровоснабжения миокарда позволяет избавить пациента от болевого синдрома, связанного с ишемией миокарда, уменьшить число приступов стенокардии, улучшить переносимость физических нагрузок.
Отдалённые результаты хирургического вмешательства:
- восстановление трудоспособности;
- снижение риска развития инфаркта миокарда;
- снижение риска внезапной смерти от острого коронарного синдрома;
- улучшение переносимости физических нагрузок;
- увеличение продолжительности жизни;
- лекарственные препараты принимаются только с профилактической целью.
Сколько живут после операции шунтирование сердца?
В среднем длительность функционирования шунта составляет 10 лет. Для оценки состоятельности шунта проводят коронароангиографию, по результатам которой принимается решение о необходимости повторного хирургического лечение. Полный курс реабилитации после оперативного вмешательства на сердце позволяет максимально увеличить срок службы установленного шунта.
Отзывы пациентов, перенесших шунтирование, в основном положительные. После проведённой операции идёт ремонделирование сердца, в этом период пациенты отмечают ухудшение самочувствия, и им кажется, что операция прошла неудачно. Однако, спустя время, после полной перестройки кровоснабжения миокарда, самочувствие пациентов значительно улучшается, повышается переносимость физических нагрузок, уходят загрудинные боли. В отдалённом периоде отзывы в большинстве своём положительные.
Щадящим вариантом оперативного вмешательства по восстановлению адекватного кровоснабжения миокарда является стентирование сердца. Суть операции заключается во введении в венечный сосуд специального стента, который после раскрытия полностью раскрывает просвет поражённой артерии и восстанавливает кровоток. Реабилитационный период после операции по стентированию гораздо меньше, чем при шунтировании, т.к. вмешательство проводится не на открытом сердце, а стент вводится через пах или через руку.

Образование: Окончила Башкирский государственный медицинский университет по специальности «Лечебное дело». В 2011 году получила диплом и сертификат по специальности «Терапия». В 2012 году получила 2 сертификата и диплома по специальности «Функциональная диагностика» и «Кардиология». В 2013 году прошла курсы по «Актуальным вопросам оториноларингологии в терапии». В 2014 году прошла курсы повышения квалификации по специальности «Клиническая эхокардиография» и курсы по специальности «Медицинская реабилитация». В 2017 году прошла курсы повышения квалификации по специальности «УЗИ сосудов».
Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Возможные последствия аортокоронарного шунтирования
13 марта 2020 г. 9:07
Пациенты с раком имеют подавленную иммунную систему и более восприимчивы к инфекциям.
12 марта 2020 г. 8:26
Исследователи представили структуру и механизм белков, которые экспрессируются при различных формах рака и связаны с плохим прогнозом пациента.
9 марта 2020 г. 12:07
В низких дозах тетродотоксин заменяет опиоиды для облегчения боли, связанной с раком.
5 марта 2020 г. 14:24
Новый метод картирования сил, которые кластеры клеток оказывают на микроокружение, может помочь в изучении развития тканей и метастазирования рака.
 Делать шунтирование сердца медики стали свыше 50 лет назад. Сегодня технологии поменялись, улучшилось оборудование, хирургический инструментарий обогатился, мастерство специалистов возросло, однако осложнения после АКШ на сердце периодически встречаются. Это не повод считать, что риски перед проведением манипуляций высоки. Выполняемые в Израиле операции достигли максимального уровня безопасности. Однако далеко не все зависит от оперирующего врача. Иногда сбои связаны с индивидуальными реакциями организма пациента, общим состоянием его здоровья и другими сторонними факторами.
Делать шунтирование сердца медики стали свыше 50 лет назад. Сегодня технологии поменялись, улучшилось оборудование, хирургический инструментарий обогатился, мастерство специалистов возросло, однако осложнения после АКШ на сердце периодически встречаются. Это не повод считать, что риски перед проведением манипуляций высоки. Выполняемые в Израиле операции достигли максимального уровня безопасности. Однако далеко не все зависит от оперирующего врача. Иногда сбои связаны с индивидуальными реакциями организма пациента, общим состоянием его здоровья и другими сторонними факторами.
Кровотечение после АКШ
Кровотечение после операционного вмешательства может проявляться от пары часов до нескольких дней. Причиной чаще становится не врачебная ошибка, а недостаточная скорость свертываемости крови пациента из-за использования лекарственных средств, стимулирующих кровоток возросшего артериального давления. Чтобы не допустить послеоперационные осложнения аортокоронарного шунтирования, важно соблюдать выданные врачом рекомендации по подготовке к процедуре и после ее проведения.
Тромбоз
Устанавливаемые вены или артерии изымаются хирургами из тела больного для создания альтернативного пути кровоснабжения сердечной мышцы. Обычно материал берется из нижних конечностей и предплечья. Это создает временные трудности в восстановлении кровотока в месте изъятых сосудов. Когда проводится аортокоронарное шунтирование, последствия могут проявиться в виде тромбоза глубоких вен. Свидетельствуют о негативных изменениях болевые ощущения и отек ног после аортокоронарного шунтирования, которые возникают спустя несколько дней после вмешательства. Внимательное отношение врачей позволит заметить отклонения на ранней стадии и устранить их без вреда для здоровья пациента. Во многих ситуациях последствия легко предупредить, если провести профильное введение препаратов, благоприятно воздействующих на текучесть крови.
Нарушения ритма сердца
Операция АКШ – сложная процедура, требующая высокого мастерства от проводящего ее хирурга. Суть метода проста. Одним концом экспроприированный из другой области шунт вшивается в аорту. Второй конец уходит в коронарный сосуд под сужающимся местом. Несмотря на высокую квалификацию хирургов может возникнуть нарушение сердечного ритма сразу после операции или в постреабилитационный период. Если осложнения АКШ выражены таким образом, терапия состояния включает лекарственные средства антиаритмического действия, в тяжелых случаях – электрическую кардиоверсию.
Инфаркт
Тяжелейшим последствием негативного характера является инфаркт миокарда, характерный для раннего периода восстановления после операции. Произойти инфаркт может в первые несколько часов или дней. Должна насторожить сильная боль в груди после АКШ, давление, жжение в центре грудины, не проходящие после принятия препаратов. Атеросклероз поражает большие площади сосудов. Комплексный подход в лечении и постоянный контроль состояния больного после процедуры шунтирования не всегда способны предотвратить осложнение. Объясняется это активизацией вызывающих воспалительный процесс клеток, обуславливающих рост способности крови к свертыванию.
Спровоцированные изменения в сосудистой сетке могут привести к атеротромбозу. В медицинской статистике отмечены случаи, когда во время АКШ миокард не получает должного снабжения кровью, что вызывает инфарктное состояние. Важно прислушиваться к советам врачей на этапе подготовки к операции: исключить вредные привычки, давать организму полноценный отдых при нагрузках, приучая себя к режиму. Инфаркт после АКШ можно предотвратить, снизив вызывающие его факторы риска.
Инсульт
Наблюдения за практикой проведения операций способствуют формированию статистики. В 40 % низкое давление после АКШ, нарушение кровоснабжения мозга приводят к развитию инсульта в первые сутки после хирургического вмешательства. В 60 % случаев осложнений инсульт происходит в первую неделю восстановительного периода. Сигнализирует о нем онемение конечностей, сложности с движениями и артикуляцией. Способствовать развитию негативного состояния может и дооперационное состояние пациента, если в анамнезе присутствует атеросклероз коронарных артерий и мозговых сосудов.
Сужение шунтов
Отправляя больного на аортокоронарное шунтирование, риски врач обозначает сразу. В числе часто встречаемых осложнений – сужение шунтов, атеросклероз установленных сосудов и тромбоз. Наблюдается состояние в первый год после процедуры у 20% пациентов, у остальных сосуды сужаются спустя 7-10 лет. Это требует повторного проведения операции, освобождения кровотока от закупоривающих сосуды атеросклеротических бляшек. Здесь многое зависит от пациента. Чем тщательнее больной придерживается врачебных рекомендаций, тем дольше сохраняется операционный результат.
Факторы влияния на возникновение осложнений
Если прошла АКШ операция, последствия вмешательства зависят от врача и пациента. Выше перечислен не полный список возможных осложнений. Следует отметить заражение раны, несостоятельность швов, медиастинит, диастаз грудины, перикардит. Часть состояний вызывает серьезную опасность для жизни. Должна настораживать аритмия после АКШ, низкое или высокое давление, болевые симптомы. Статистика фиксирует цифру смертельного исхода после операции на сердце в пределах 3%. Это не большой показатель, учитывая сложность врачебных манипуляций. В медицине выделяют факторы, провоцирующие развитие осложнений. В их числе:
- Наличие в анамнезе стенокардии, инфаркта. Патология свидетельствует о повреждении сердечной мышцы и сосудистой сетки до операции, что не может способствовать быстрой реабилетации и беспроблемному восстановительному периоду.
- Существенное осложнение аортокоронарное шунтирование дает при стволовых поражениях левой коронарной артерии, дисфункции левого желудочка. Этот фактор в числе первых отмечается врачом при обследовании и направлении на проведение операции.
- Сердечная недостаточность с выраженным хроническим характером.
- Атеросклероз сосудов периферии, артерий.
- Согласно исследованиям, риск осложнений выше у женщин.
- Легочные заболевания в хронической форме.
- Сахарный диабет.
- Почечная недостаточность.
Восстановление после операции
Несколько дней в реанимации после операбельного вмешательства способствуют первичному восстановлению пациента. Тянущая боль в грудине после АКШ объясняется хирургическими разрезами и наложением швов. Чтобы не возникло загнивание раны и инфицирование, проходит обработка антисептиками. Некоторое время пациент будет испытывать дискомфорт, жжение, но вскоре они проходят. Через пару недель при успешной реабилитации разрешается принять душ.
Нарушенные вмешательством кости заживают дольше – до 7 недель. Этот срок рекомендуется носить эластичные чулки, избегать физических нагрузок, чтобы не спровоцировать нежелательные осложнения. Анемия восполняется правильным питанием с включением продуктов, содержащих железо. Важно учиться правильно дышать, чтобы не вызвать застои в легких. Нормальным считается кашель после АКШ, врачи учат больного откашливаться, возвращая способность легким к самостоятельному функционированию.
Не настораживают врачей отеки ног после АКШ, которые должны пройти в течение 2-х недель. Если отечность сохраняется, назначаются дополнительные исследования, профильные препараты и процедуры. В дальнейшем возможна небольшая припухлость в месте изъятия вен, так как сеть сосудов еще плохо справляется с оттоком крови. Для выяснения состояния назначается дуплексное сканирование, лимфография, ультразвуковая диагностика, обследование почек, сдача анализов мочи и крови.
Кардиореабилитация снизит риск развития осложнений
Самостоятельно ставить диагнозы о запрете или разрешении проведения АКШ нельзя. Направление на операцию даст профессиональный врач после прохождения пациентом тщательного обследования, выявления рисков развития негативных реакций во время процедуры и в восстановительный период. Лучший вариант из возможных – предотвратить ишемическую болезнь. Если сделать это невозможно, следует внимательно отнестись к рекомендациям медиков, чтобы результаты шунтирования не были нарушены возникшими осложнениями.
К моменту оперирования нужно тщательно готовиться. Первая беседа с врачом должна пройти доверительно. Необходимо предупредить о перенесенных заболеваниях, хронических болезнях. Внимательность следует проявить в выборе медицинского учреждения, где выполняется операция. Клиника Ассута славится уровнем оказания неотложной помощи и операциями, проводимыми в плановом режиме. Высокая квалификация кардиохирургов, современное оборудование, отработанная техника ведения тяжелых больных – факторы успешного лечения.
Уделить внимание следует послеоперационному периоду. Пройдя АКШ, стоит принимать выписанные врачом лекарственные препараты, посещать процедуры восстановительной терапии, вести здоровый образ жизни. Первые дни возможно головокружение после аортокоронарного шунтирования, боль в груди, небольшая отечность. Вскоре негативные симптомы пройдут, организм начнет восстанавливать силы. После операции многие пациенты живут полноценно длительный срок, превышающий несколько десятилетий. Поэтому бояться последствий и осложнений не стоит, профессиональный врач сделает все возможное, чтобы снизить риск развития патологических реакций.
Рекомендуем к прочтению

Аортокоронарное шунтирование – отзывы пациентов
Вернуть здоровье поможет аортокоронарное шунтирование, отзывы пациентов клиники Ассута в Израиле дадут понять специфику операции, расскажут о сроках восстановления сил.
Пациенты русскоязычных стран выбирают доктора Давида Лурье – опытного кардиолога, помогающего обрести здоровье людям с серьезными осложнениями в работе сердечной мышцы. Запишитесь на прием в клинику Ассута.
ЗАЯВКА НА ЛЕЧЕНИЕ
Отправляя форму Вы соглашаетесь с политикой конфиденциальности
Шунтирование сосудов сердца: что это, показания и противопоказания, виды и ход операции, реабилитация и возможные осложнения
Ш унтирование сердца — это радикальная методика восстановления нормального кровотока в миокарде, в процессе операции врачи создают обходные пути, чтобы обеспечить трофику тканей и предотвратить смертельно опасные осложнения.
Процедура трудная, в среднем у команды врачей и персонала в 8-10 человек уходит около 3-4 часов.
Есть и другое название этой методики — коронарное шунтирование сосудов сердца. Это равнозначные наименования.
Выбор способа, определение тактики хирургического лечения, вообще целесообразность такой терапии. Все эти вопросы решает кардиохирург после полного обследования.
При правильной подготовке, нормальном состоянии здоровья и достаточной квалификации врачей-специалистов риски минимальные.
Суть и виды операции
Чтобы понять, что собой представляет коронарное шунтирование, нужно разобраться в анатомии.
Сердце, его мышечный слой или миокард требует огромного количества ресурсов. Это понятно, учитывая, какая нагрузка ложится на орган. Питание и клеточное дыхание обеспечивается через две крупных ветви, отходящие от аорты. Они называются коронарными артериями.
В свою очередь, правый и левый стволы разделяются на еще более мелкие структуры, а те в свою очередь на дополнительную сеть. Так происходит трофика всего сердца.
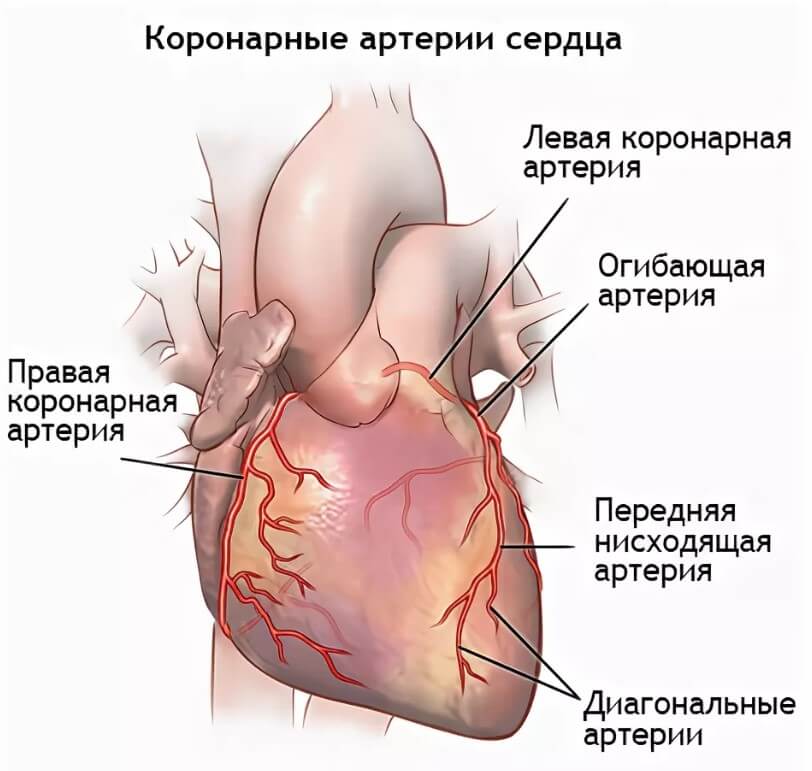
При некоторых заболеваниях, например, атеросклерозе, сосуды уже не могут выполнять свою работу и перегонять кровь к нужному месту. В описанном случае причина в том, что на стенках артерий откладываются холестериновые бляшки. Это механические препятствия.
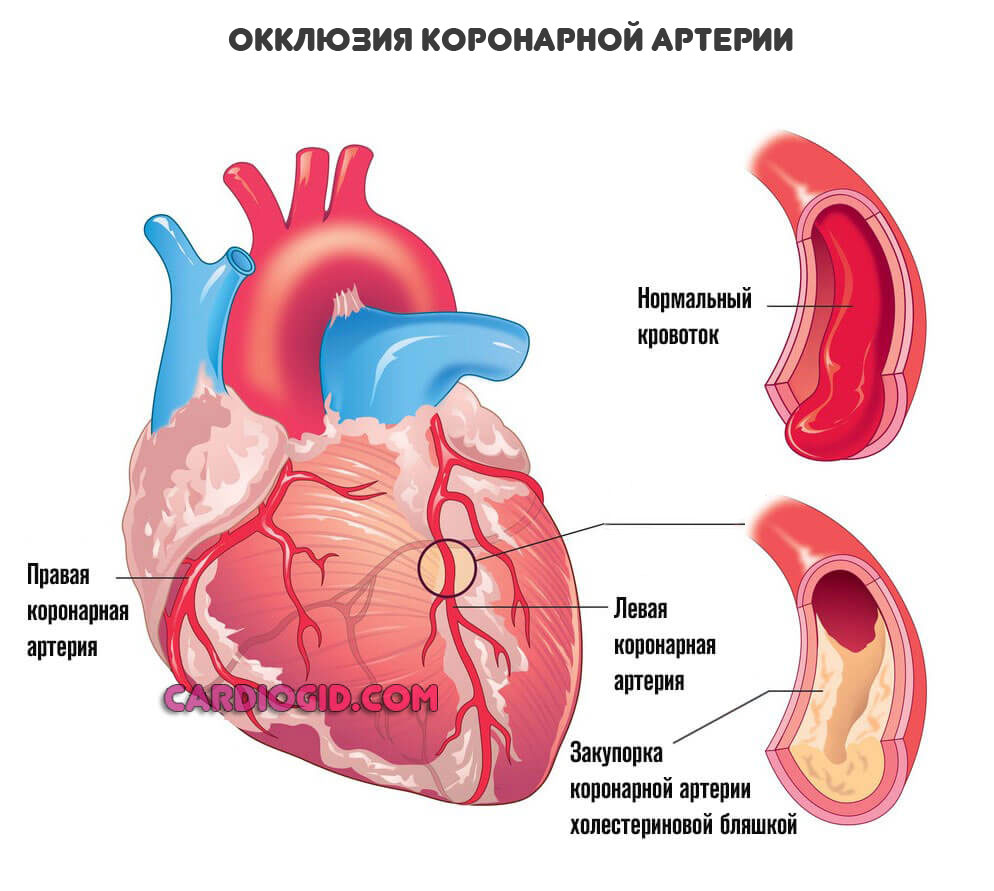
Чем больше образование, наслоение жиров — тем меньшее количество полезных веществ и кислорода в единицу времени получит орган.
Конечный итог — ишемическая болезнь сердца . Также возможна стенокардия . Процессы разные, а суть примерно одна: недостаточный кровоток, нарушение питания и дыхания, постепенное отмирание функциональных тканей самого мышечного слоя, который как раз и обладает сократимостью, перекачивает кровь.
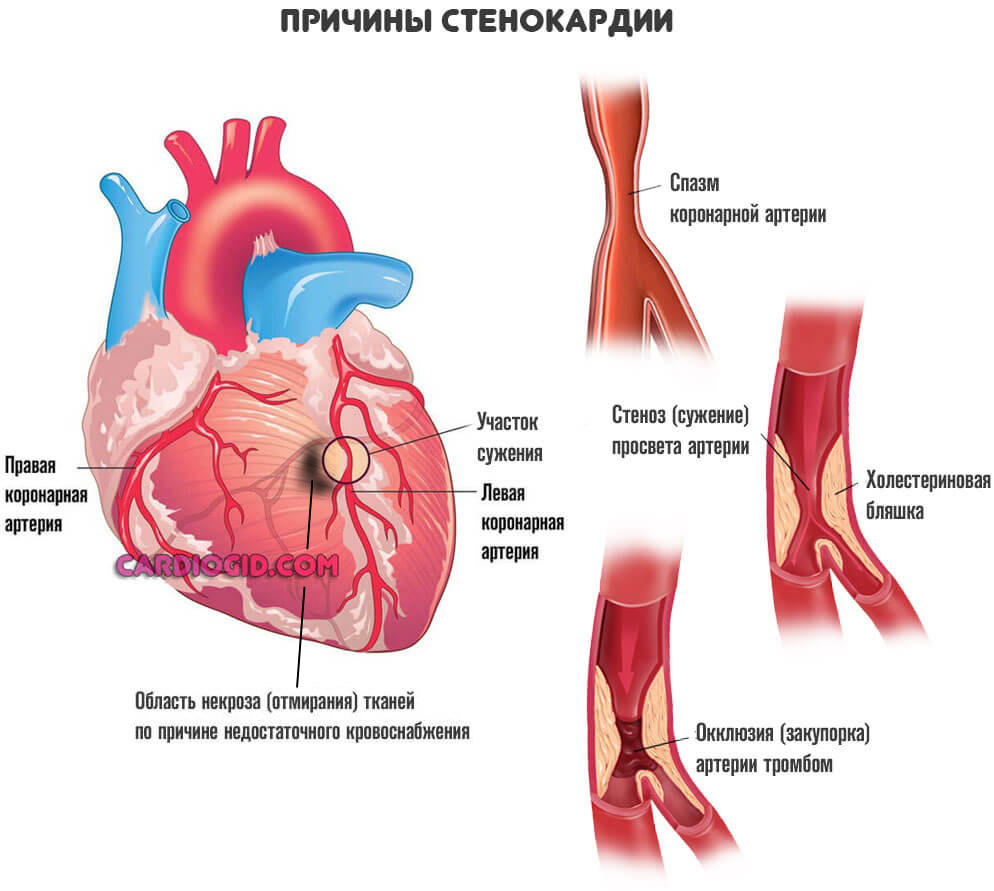
Возможны и другие виновники ишемии. Например, врожденные аномалии развития или тромбы. При условии, что нельзя устранить механические препятствия другими методами (стентированием, баллонированием, то есть расширить участок), прибегают к шунтированию сердца.
Суть можно описать несколькими пунктами:
- Определиться, какой путь может быть основным для обхода. Предстоит соединять коронарную артерию и здоровый сосуд.
- Выбрать вену или другую структуру, которая по размерам, калибру и свойствам могла бы стать шунтом.
- Найти область, которая перекрыта механически или иным образом изменена.
- Создать обходной путь от сосуда-донора до места, куда кровь из-за механического препятствия уже не поступает. Ключевых варианта, какая область может стать источником всего два (см. ниже).
Тем самым, врачи создают искусственную коллатераль. Обходной путь для нормального кровотока.
Существует 3 вида кардиошунтирования. Классификацию проводят по сосуду, который становится донором. Это довольно сильно влияет и на эффективность в разных случаях, и на технику самой операции.
Всего можно назвать три ключевых подхода:
- Аортокоронарное шунтирование (АКШ). Классическая методика. В этом случае кровоток к миокарду поступает напрямую из аорты. Чтобы создать такой обходной путь, нужен довольно крупный фрагмент сосуда. Например, участок вены ноги.
- Маммарокоронарное шунтирование (МКШ). Его используют реже. В основном к методики прибегают, если неэффективной оказалась предыдущая. Также такая операция возможна, когда есть противопоказания: тромбозы, аномалии сосудов.
Суть процедуры заключается в соединении внутренних грудных артерий и собственно миокарда, чтобы обеспечить обходной путь. Если поражены сразу обе коронарные структуры, можно создать двойной шунт.
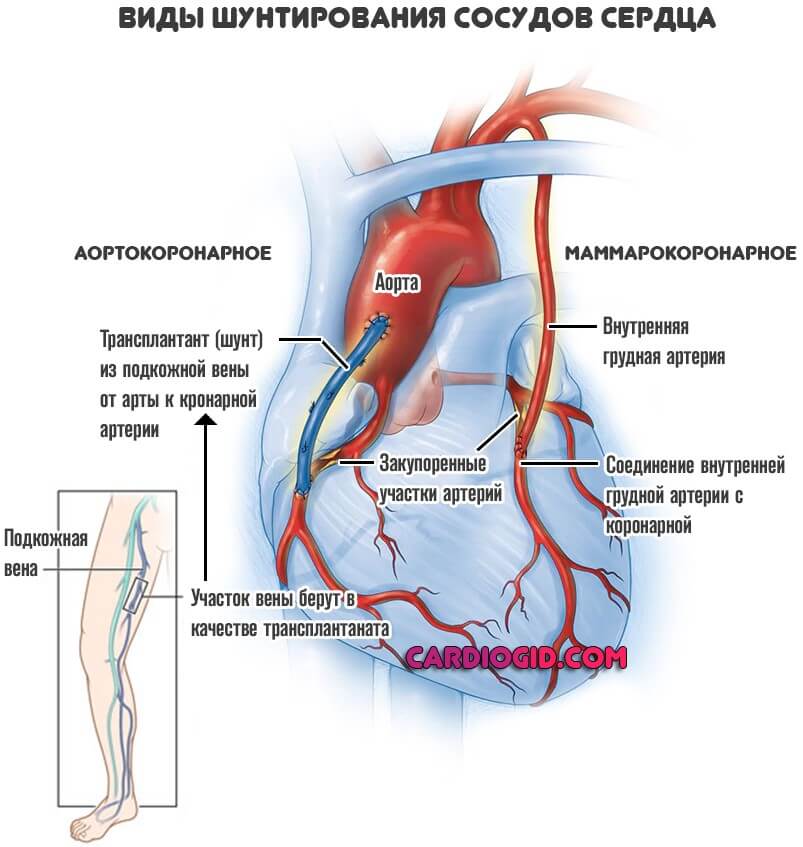
- При незначительных объемах поражения сердца, врачи прибегают к микроинвазивному шунтированию. Это не самый лучший выбор, если имеются атеросклеротические изменения.
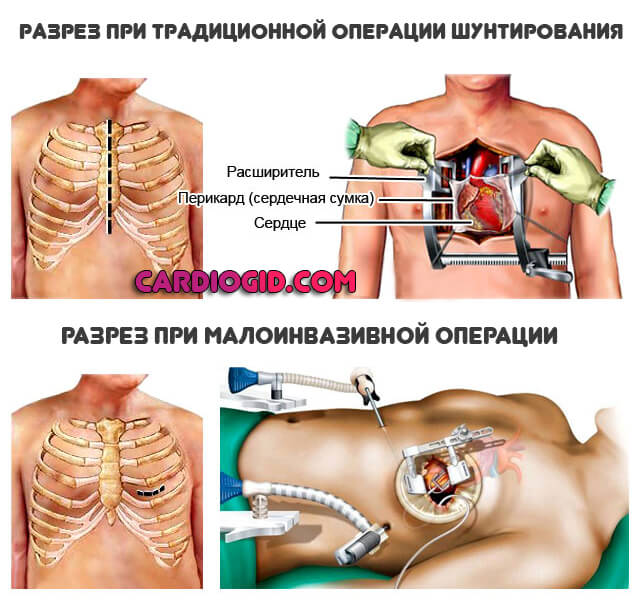
Классифицировать операцию можно и по другому основанию — состояние сердца в момент процедуры. Соответственно, выделяют еще два вида:
- Вмешательство на работающем сердце. Считается куда более трудной методикой терапии, поскольку во время процедуры орган бьется, сокращается. Однако снижаются риски послеоперационных осложнений, реабилитационный период становится куда короче.
- Вмешательство на неработающем сердце. В этом случае пациента приходится подключать к аппарату искусственного кровообращения. В целом, остановка кардиальной деятельности не нормальна и не сулит пациенту ничего хорошего.
После процедуры выше вероятность осложнений, в том числе вторичной ишемии, внезапной остановки сердца. Также возможен отек легких, острые тяжелые воспалительные процессы, которые разрушают миокард.
Тромбозы, в том числе отдаленные, локализованные в сосудах головного мозга — еще один неприятный сюрприз. Вариантов много и все они опасные.
Поэтому долгое время пациент находится в стационаре, а затем под присмотром кардиолога.
Срок восстановления больше в 1.5-2 раза.
Аортокоронарное шунтирование (АКШ) считается золотым стандартом хирургического лечения. Отступать от него или нет, насколько, в какую сторону — зависит от случая. Решение остается за кардиохирургом.
Показания к операции
Оснований для такого лечения довольно мало. Они жесткие, поскольку и сама операция несет огромные риски. Просто так, без четкого понимания, никто не назначает шунтирование. Среди основных показаний:
Развитая стенокардия
Речь идет о процессе, при котором сосуды сужаются резко в ответ на напряжение. Изменение температуры среды, погодных условий. Также при физических нагрузках. Это патологическое состояние называется стенокардией напряжения .
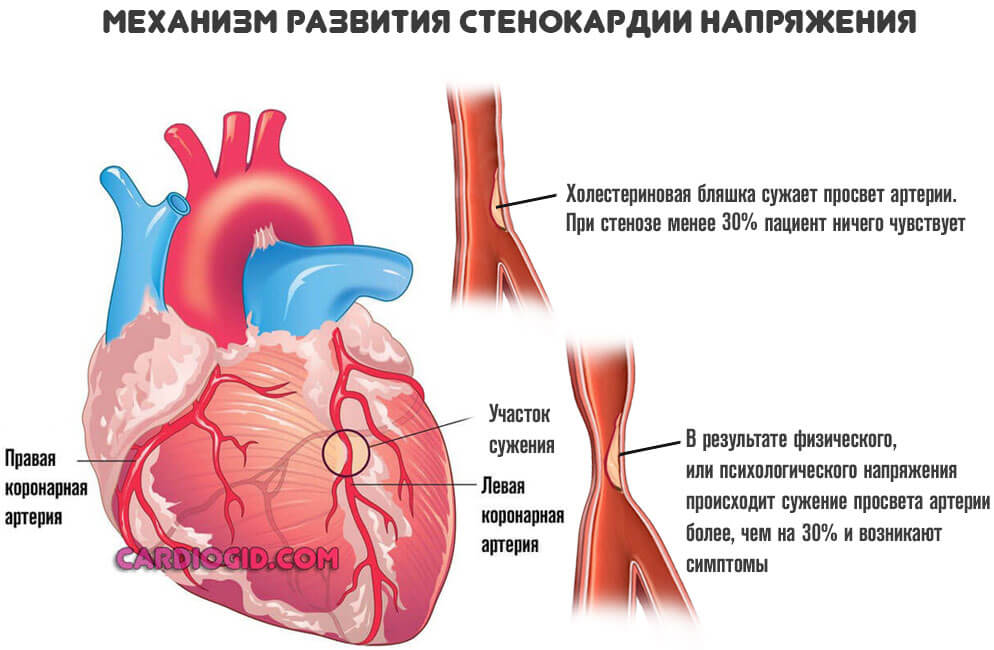
Процесс нестабилен. Его справедливо считают предвестником инфаркта . Как быстро разовьется неотложное состояние, никто заранее не скажет. Поэтому врачи работают в превентивном порядке.
Ишемическая болезнь сердца
Обобщенное наименование для процесса, сопряженного с нарушением местного кровотока. Мышечный орган недополучает кислорода, также полезных соединений.
Поскольку трофика ослабевает, начинаются дистрофические процессы. Ткани сердца отмирают. Но не как при инфаркте — резко, а постепенно.
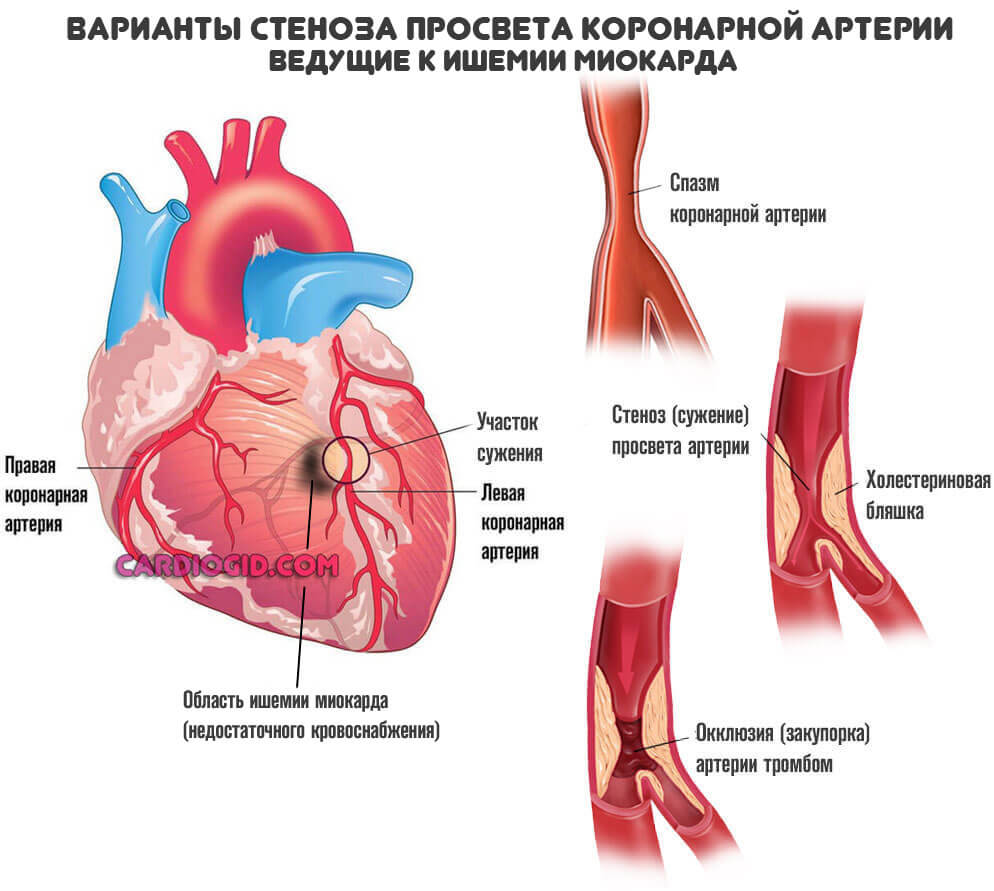
Результат примерно тот же. Снижение выносливости, сократительная способность миокарда падает, начинаются критически опасные осложнений со стороны внутренних органов, мозга.
В конечном итоге наступает инфаркт или инсульт. Чтобы этого не допустить назначают коронарное шунтирование.
Невозможность стентирования или баллонирования
Эти операции тоже направлены не то, чтобы восстановить кровоток в мышечном органе. В то же время, суть совсем иная. Заключается в механическом расширении просвета пораженной артерии. Например, при стентировании используется специальный металлический сетчатый каркас (подробнее об операции читайте в этой статье ).
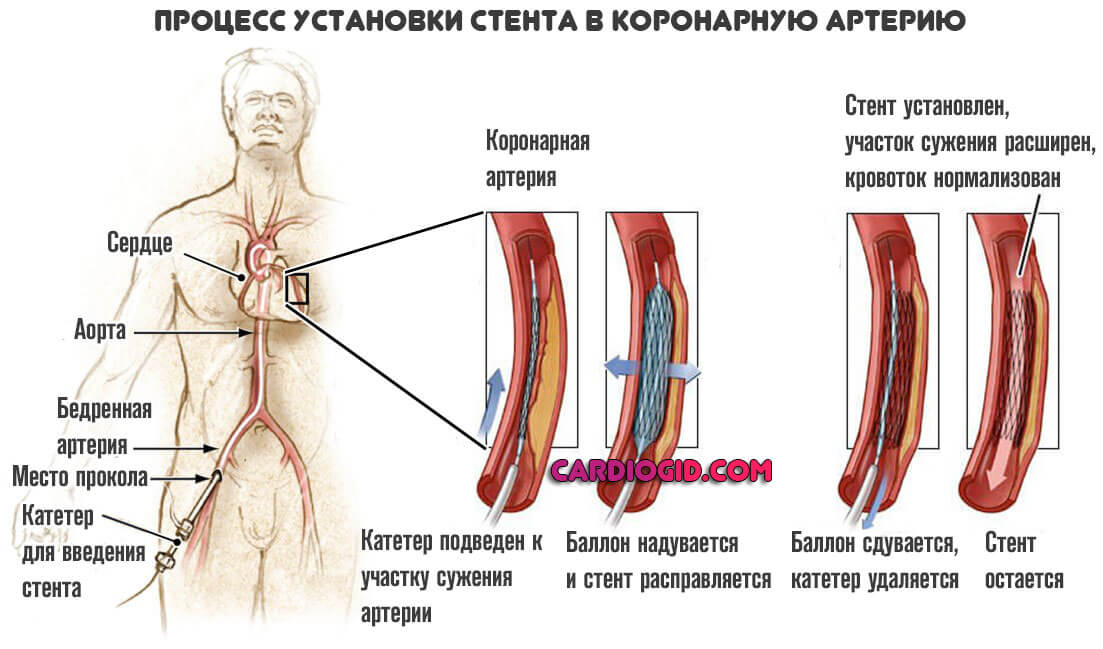
В некоторых случаях смысла в таких мерах нет. Например, если имеет место приобретенный или врожденный порок артерий. Аномальное развитие. В этих случаях необходимо только шунтирование.
Аневризма сосудов сердца
Представляет собой стеночное выпячивание. С одной (мешкоообразное) или сразу двух сторон. Как правило, пораженная артерия уже не способна работать как прежде.
Аневризму нужно удалить, но структура сосуда не позволяет выполнять функции. Потому создают вспомогательный путь. Коллатераль.
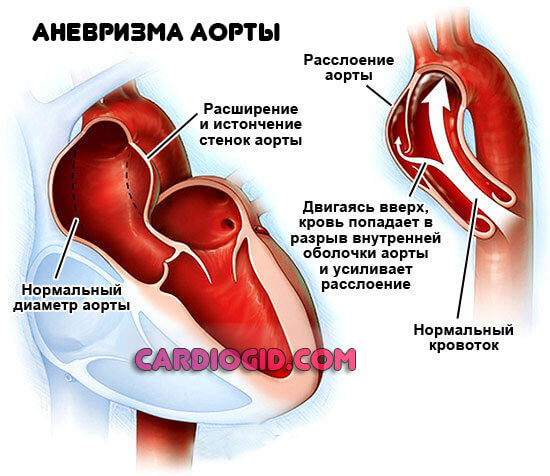
Показаний к шунтированию сосудов сердца не много. На свое усмотрение, врач может назначить операцию в других случаях. Например, при врожденных пороках и прочих состояниях.
Ожидаемые эффекты
Эффективность процедуры разнится, зависит от исходных данных. Как правило, после оперативного лечения пациент может рассчитывать на значительное улучшение состояния.
- Количество приступов стенокардии после шунтирования коронарных артерий падает до нуля. Нет не болевых ощущений, ни прочих симптомов. Это серьезно сказывается на уровне жизни. В положительном ключе.
- Вероятность инфаркта также становится существенно меньше. По разным оценкам, успешное шунтирование сосудов сердца снижает вероятность острого нарушения кровообращения в миокарде в 3-4 раза. Риски выравниваются и становятся примерно такими же, как у здоровых людей.
- Повышается физическая выносливость, переносимость нагрузок. Это результат адекватного питания самого миокарда, мышечной, нервной ткани. Пациент может самостоятельно ходить, в том числе без проблем поднимается по лестницам.
Однако, больным с шунтом все же не рекомендуется превышать допустимую, рекомендуемую норму. Как часто, с какой интенсивностью можно заниматься физической активностью, лучше уточнить у своего кардиохирурга.
- Количество препаратов постепенно уменьшается. Нет необходимости принимать лекарства в прежнем объеме. Хотя определенный минимум все-таки сохраняется. Это поддерживающая мера.
- Риск внезапной смерти также становится ниже.
- Пациент может работать. Выполнять обязанности по дому.
Операция устраняет все возможные риски. Позволяет вернуться к здоровой жизни.
Противопоказания
Оснований для отказа довольно много. Это связано с общей травматичностью и тяжестью операции. Среди них можно назвать:
- Декомпенсированный сахарный диабет. Вызывает генерализованные нарушения работы всех органов и систем. Сосуды страдают чуть ли не в первую очередь. Отсюда повышенная вероятность тромбозов и осложнений. В том числе встречаются и обратные явления. Коагулопатии. Когда свертываемость крови падает.
- Острые инфекционные процессы. Относительное противопоказание. Операцию нельзя делать до тех пор, пока состояние не минует. После лечения и полного восстановления можно прибегнуть к вмешательству. Контролируют динамику по результатам клинических, лабораторных тестов.
- Заболевания легких с декомпенсированой дыхательной недостаточностью. То же самое, пока процесс не отойдет на второй план. Делать операцию пациентам с пульмонологическими болезнями опасно, поскольку резко возрастает вероятность отека легких. Также возможна пневмония после проведенного вмешательства.
- Опухоли, рак. Злокачественные процессы в принципе исключают хирургическое лечение не по профилю. Это большие и совершенно напрасные риски. Поэтому ограничиваются менее радикальными методами. По крайней мере, до тех пор, пока онкологию не устранят или не переведут в стойкую полноценную ремиссию.
- Поражения почек и печени. Суб- и декомпенсированные формы дисфункций. Например, на фоне запущенного нефрита, цирроза.
- Сужение конечных участков коронарных артерий. В этом случае большого смысла от лечения не будет. Нужны другие пути. Хотя формально противопоказаний к шунтированию нет.
- Обширный инфаркт . Опасно вмешиваться, поскольку можно спровоцировать остановку сердца. Или как минимум рецидив неотложного состояния.
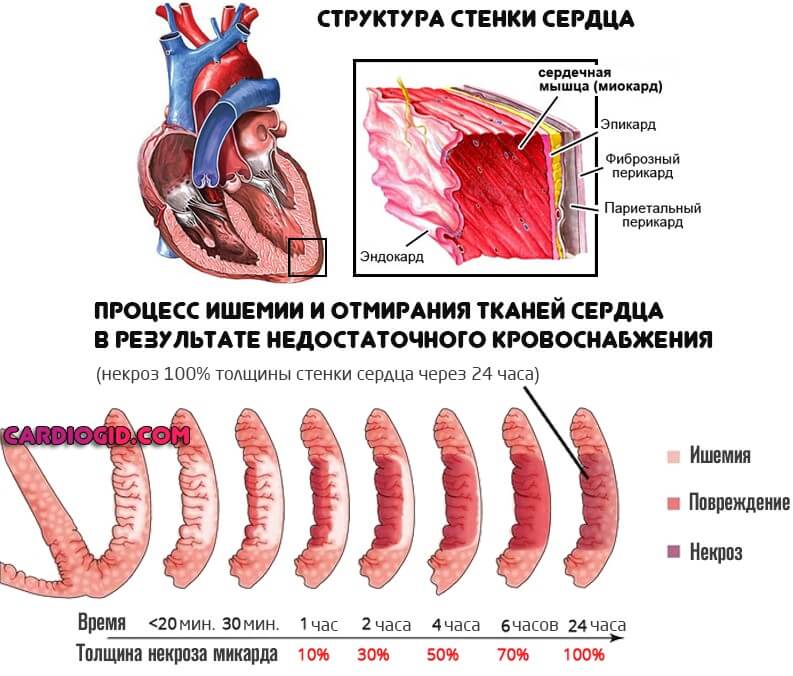
- Выраженный кардиосклероз . Замещение функциональной активной ткани, миоцитов, на рубцовую. Она не способна сокращаться. Операция в этом случае бесполезна, поскольку восстановить кровоток невозможно из-за органических изменений миокарда.
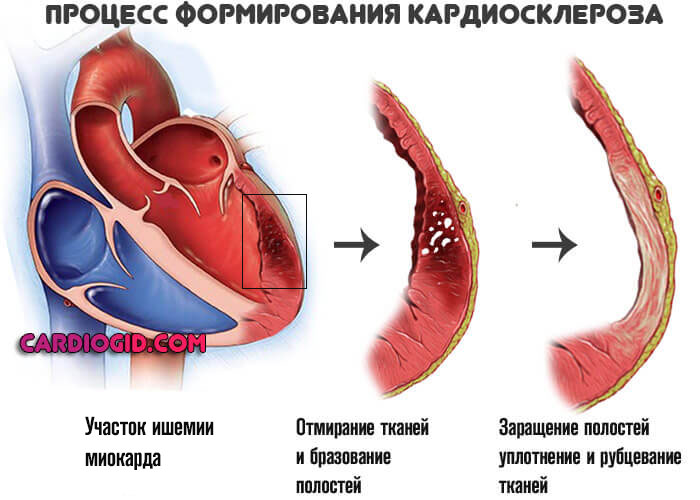
- Декомпенсированная сердечная недостаточность. На запущенных стадиях операция несет слишком большие риски. Потенциальная польза куда меньше вероятных осложнений.
Противопоказания к шунтированию коронарных артерий в основном связаны с общим тяжелым состоянием пациента. Риском, что он не выдержит вмешательство. Потому перед началом проводят полную всестороннюю диагностику.
Подготовка
Обследование — это основа. Правильные мероприятия снижают риск опасных осложнений после операции.
Какие процедуры назначают:
- ЭХО. УЗИ-методика, задача — оценить органическое состояние сердца, миокарда.
- ЭКГ. По результатам строит график, на основании которого можно сделать выводы о функциональных нарушениях со стороны мышечного органа. Назначается в паре с эхокардиографией.
- Коронарография . Обязательная методика. По своей сути — это рентген с контрастным усилением. Позволяет подробно рассмотреть сосуды сердца, исследовать участки сужения и прочие аномалии. Используется в первоочередном порядке.
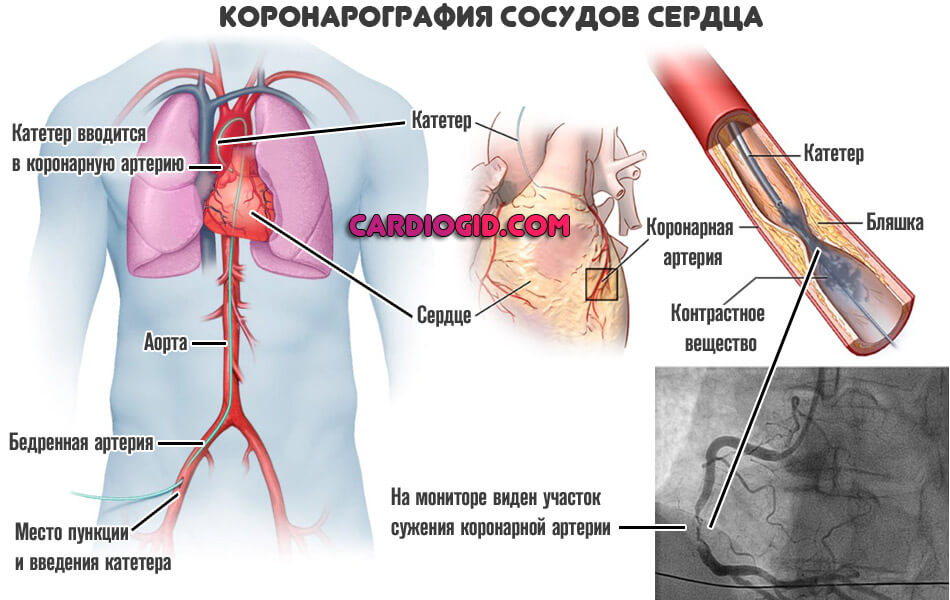
- ФВД. Функция внешнего дыхания. Ее проводят, чтобы оценить качество работы легких. В том числе при повышенной нагрузке. Это важно, чтоб представлять в каком состоянии дыхательная система.
- Анализ крови общий, биохимия. Чтобы исключить воспалительные процессы.
Исследование мочи. С той же самой целью. - Специальные тесты на инфекционных возбудителей. Реакция Вассермана, анализы на ВИЧ и прочие.
- Консультация анестезиолога. Поскольку предстоит длительный наркоз, нужно ответить на вопросы специалиста. Желательно подробно, не упуская ничего. От этого зависит безопасность.
За сутки до операции пациент отказывается от пищи. Также за несколько дней до начала лечения или даже больше отменяют препараты. Антикоагулянты , прочие опасные. Но строго по усмотрению специалиста. Это нужно, чтобы свести к минимуму риски кровотечений, аритмий.
Выполнение коронарного шунтирования
Операцию по коронарному шунтированию сосудов сердца делают в кардиохирургическом стационаре. Алгоритм процедуры отработан и хорошо известен:
- Пациента вводят наркоз.
- Далее нужно взять участок неповрежденного сосуда, который и будет тем необходимым обходным путем (шунтом). Для этих целей годятся грудная, лучевая артерии или вена ноги. Вопрос решает врач еще до начала мероприятия.
- Следующий шаг — вскрытие грудной клетки, мобилизация тканей, сердца. Создают собственно сам шунт. Если участков сужения или прочего поражения несколько, то больше одной искусственной коллатерали. Как правило, в качестве нового «донора» используют аорту или грудные артерии.
- Шунт проверяют, рану ушивают. Процедуру можно считать оконченной.
Операция длится 3-4 часа. Редко больше. Далее начинается сложный восстановительный период.
Реабилитация
На раннем этапе восстановления пациент находится в реанимации от 2-х до 10 суток. Плюс-минус по потребности. Все это время врачи обрабатывают швы.
- На период до полугода пациенту запрещены тяжелые физические нагрузки. Максимум 3-4 кг без наклона, распределяя вес на обе руки. Поскольку кости грудины только срастаются. Не стоит создавать себе дополнительные проблемы. Чтобы облегчить состояние можно надевать специальные бандажи.
- Ходить нужно, но перетруждаться — запрещено. Медленный шаг. При этом, чтобы избежать венозно-лимфатического застоя рекомендуется надевать специальные компрессионные чулки.
- В течение пары месяцев нужна диета с высоким содержанием железа, витаминов и белка, но переедание исключено, это повышенная нагрузка на сердце.
Внимание:
Пока человек находится в больнице, не может нормально передвигаться, рекомендована дыхательная гимнастика. Так пациент предотвратит воспаление легких.
- После выписки физические нагрузки повышают постепенно. Как только кости грудины срастутся, можно заниматься ЛФК.
Реабилитация продолжается после выписки в специальном центре. Раз в год пациенту рекомендуется посещать санаторий.
Риски и возможные осложнения
Последствия операции, если она сделана правильно, встречаются довольно редко, в среднем, в 5-7% случаев. Зависит от конкретной проблемы.
- Инсульт или инфаркт. Расстройство питания головного мозга и самого сердца соответственно.
- Нарушение процесса сращения грудных костей. Потребует дополнительной медицинской помощи.
- Тромбозы.
- Кровотечения. Обычно на начальной стадии реабилитации. Сразу после операции.
- Болевые ощущения. От них никуда не деться.
- Проблемы с почками.
- Остановка сердца. В результате острого нарушения питания миокарда.
К счастью, действительно серьезные проблемы встречаются редко и польза операции значительно превышает вероятные риски.
Прогнозы и сроки службы шунтов
Перспективы в целом благоприятные. Вероятность инфаркта снижаются в 2-4 раза, то же касается внезапной смерти.
Если сердце не изменено, можно вернуться к полноценной жизни с небольшими ограничениями в физических нагрузках. Операция никак не влияет на ее продолжительность, а уменьшает риски неотложных состояний.
Шунт в идеальных условиях служит около 10-15 лет. Но существуют погрешности. Поэтому стоит рассчитывать на сроки в 7-8 лет или около того.
После ― вновь возникают показания к операции по шунтированию сосудов сердца и нужна вспомогательная терапия.
Сколько живут после аортокоронарного шунтирования сердца: возможные осложнения
Одной из самых распространенных кардиологических операции является шунтирование сердца. Такое хирургическое вмешательство снижает риск инфаркта миокарда, уменьшает нагрузку на больной орган, но прибегают к нему, только когда результата от других методов лечения нет. Поэтому многим, кто, так или иначе, сталкивается с подобной операцией, хочется знать, сколько живут после аортокоронарного шунтирования сердца и какие могут случиться осложнения.
Особенности операции
Такую процедуру назначают лицам, имеющим проблемы с кровообращением в сосудах сердца. В ходе операции специалист прикрепляет концы здорового сосуда к аорте и коронарной артерии ниже зоны ишемии, чтобы создать обходной путь для кровотока – вот что такое шунтирование сердца. Сколько живут после операции, зависит от множества факторов:
- история болезни (с чем именно пациент попал на хирургический стол?);
- возраст пациента (преимущественно от этого зависит переносимость операции);
- соблюдение рекомендаций врача;
- техника проведения операции (насколько квалифицированным был хирурги и не допустил ли ошибок).
Если шунтирование сердца проводилось планово, значит состояние больного до этого было стабильным. В таком случае летальность находится в пределах 0,2%. А вот при экстренном оперировании шансы, что человек будет жить так же, как и до болезни, ниже, и в 7% случаев существенно отодвинуть летальный исход не получается.
У лиц с плановым шунтированием прогнозы при следовании рекомендациям врача такие:
- 15% живут еще около 30 лет;
- 40% пациентов живут 20 лет.
Но при этом за указанный срок придется сделать операцию повторно 1-2 раза, поскольку шунт рассчитан всего на 10 лет. Если же человек подвергается регулярным физическим нагрузкам, то эта цифра уменьшается. При этом некоторым пациентам (по статистике это 7-8%) могут после операции дать инвалидность, однако через год после плановых обследований её обычно снимают. Человек возвращается к полноценной жизни, он абсолютно работоспособен.
Осложнения и последствия

До момента заживления тканей пациент может испытывать боли в грудной клетке и чувство дискомфорта, а также жаловаться на кашель. Эти моменты являются естественными во время реабилитации. Редко развивается воспаление на участке, откуда взяли сосуд для шунта, или в месте шва, но это должно пройти при регулярном применении антисептических препаратов. Более тяжелые осложнения:
- длительное кровотечение;
- закупорка сосуда-шунта.
В этих ситуациях требуется срочно вызвать врача. Не исключено повторное проведение операции.
У лиц, которые имеют в анамнезе сахарный диабет, гипертонию, атеросклероз, патологии почек, также возникают осложнения после операции, которые требуют лечения:
- инфицирование раны;
- тромбоз сосудов нижних конечностей;
- нарушения кровообращения в мозге;
- анемия;
- келоидные рубцы;
- аритмия;
- инфаркт;
- остеомиелит.
У лиц, которые имеют описанные патологии и осложнения также повышен риск смерти после операции до 10%.
Как прожить после шунтирования сердца дольше?
Из стационара пациента выписывают примерно через 7-10 дней, если нет никаких осложнений. В это же время снимают швы. В идеале реабилитацию проходить в специальном центре, чтобы повысить шансы на хороший исход, но можно это делать и дома. На полное заживление тканей уйдет примерно 6-8 месяцев, на протяжении которых человек носит специальный бандаж, фиксирующий грудину. Отеки ног предотвращает компрессионное белье, которое выписывает врач.
Человеку, перенесшему шунтирование сердца, противопоказан подъем тяжестей. Кроме того, об интенсивных физических нагрузках придется забыть.
Легкие прогулки больному разрешают еще в стационаре, их длительность здесь и после согласовывают с лечащим врачом. Что касается образа жизни, то через год умеренную физическую активность себе не только можно, но и нужно давать, чтобы предотвратить проблемы с кровообращением и тренировать сердце. Сначала для восстановления организма пациент будет проходить курсами лечебную физкультуру.
В первые месяцы после операции человеку рекомендовано спать на спине или боку, верхнюю часть туловища немного приподнять. На живот переворачиваться нельзя. В положении лежа нежелательно проводить больше 10 часов.
Все лекарства, которые человек принимал до операции, ему придется продолжать пить, поскольку шунтирование не влияет ни на что, кроме нарушения кровотока. Если человек попал на хирургический стол из-за атеросклероза, его холестерин и бляшки никуда не денутся. Лекарства помогут устранить болезнь и предотвратить осложнения.
Немаловажным моментом в реабилитации и дальнейшем прогнозе на жизнь является питание. Шунтирование только помогает кровообращению пойти по правильному пути, но не исключает новых рецидивов болезни. Человеку запрещены топленые масла, маргарин, жареные блюда, рыба, газированные напитки и фастфуд. Количество соли снижают до 5 г в сутки. В рационе должны присутствовать:
- апельсиновый свежевыжатый сок в объеме 200 мл, можно с добавлением морковного или яблочного (по 50 мл);
- отварная говядина, гречка и печень, чтобы предотвратить анемию;
- ежевика и клюква;
- миндаль, грецкие орехи;
- твердый сыр, молоко 0% жирности;
- оливковое масло холодного отжима (1-2 ч. л. в сутки).

Обязательно употребляйте свежие овощи и фрукты. Можно пить некрепкий чай, кофе без добавок. От алкоголя придется отказаться на всю жизнь, как и от сигарет. Хотя некоторые источники утверждают, что красное сухое вино в небольших дозах положительно скажется на состоянии крови. Однако этот вопрос всегда решается в индивидуальном порядке с врачом.
Читайте также:
На то, сколько живут после операции шунтирования сердца, влияет множество факторов. Она призвана продлить этот срок у пациентов с тяжелыми кардиологическими болезнями, однако если человек не приложит собственных усилий, все действия хирурга будут впустую. Шунтирование – шанс практически начать все с нуля, поэтому пересмотрите после операции свой образ жизни и строго соблюдайте рекомендации врача.
Аортокоронарное шунтирование – показания, техника и длительность, реабилитация и осложнения
Наличие ишемической болезни сердца с выраженной клинической симптоматикой в виде загрудинной боли и одышки служит частым поводом для обращения к кардиологу. Радикально решить проблему помогает оперативное вмешательство. Тактика выбора для некоторых подобных пациентов – аортокоронарное шунтирование сердца. Это вмешательство, в процессе которого суженный и закупоренный бляшками сосуд меняют на трансплантат с вены ноги. В результате восстанавливается кровоток в миокарде, а больному сохраняют жизнь.
Показания и противопоказания к проведению
В основе ИБС как правило лежит атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуются бляшки, нарушающие проходимость сосудов. Сердце получает недостаточный объем кислорода с током крови, и человек чувствует боли в груди по типу стенокардии. В народе это состояние известно как грудная жаба. Оно проявляется давящими, сжимающими, жгучими кардиалгиями приступообразного характера, поначалу связанными с физической нагрузкой или сильным волнением, а в дальнейшем возникающими и в покое.
Показание к операции коронарного шунтирования стенозированных сосудов сердца – необходимость восстановления кровотока в миокарде при таких заболеваниях:
- прогрессирующая, постинфарктная и стенокардия напряжения;
- инфаркт миокарда.
Подобные состояния требуют выполнения коронаровентрикулографии (КВГ) перед выбором тактики действий.
Аортокоронарное шунтирование (АКШ) выступает методом выбора, если при КВГ обнаружено:
- гемодинамически значимый стеноз венечного сосуда сердца (сужение более чем на 75%), в том числе ствола левой коронарной артерии;
- одновременное поражение нескольких веток русла;
- дефект ближних отделов правой межжелудочковой ветви;
- сохраненный диаметр артерии составляет менее 1,5 мм.
Поскольку шунтирование на сердце требует от организма хороших восстановительных возможностей, оно имеет ряд противопоказаний. К ним относятся тяжелые соматические заболевания:
- печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- почек (почечная недостаточность последних стадий);
- легких (эмфизема, тяжелая пневмония, ателектаз).
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст больных сам по себе – не противопоказание к шунтированию сердца, когда нет тяжелых сопутствующих болезней.
Перечисленные показания и противопоказания доктор рассматривает комплексно, определяя степень операционного риска и решая, как действовать дальше.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими).
Методики и техника выполнения
Шунтирование – полостная операция, предполагающая образование дополнительного пути кровотока к сердцу, минуя пораженные сегменты венечных артерий. Оперируют и в плановом, и в экстренном порядке. Существуют два метода создания анастомозов в кардиологической хирургии: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном пути как субстрат замены используют большую подкожную вену бедра или вены голени, а при МКШ – внутреннюю грудную артерию.
Последовательность действий
- Выполняют доступ к сердцу (как правило через разрез грудины).
- Одновременный со стернотомией забор трасплантатов (изъятие сосуда с другой части тела).
- Канюляция восходящей части аорты и полых вен, подключение аппарата искусственного кровообращения АИК (заключается в перекачивании через специальный прибор – мембранный оксигенатор, который насыщает венозную кровь кислородом, при этом позволяя миновать аорту).
- Кардиоплегия (остановка сердца путем охлаждения).
- Наложение шунтов (сшивание сосудов).
- Профилактика воздушной эмболии.
- Восстановление сердечной деятельности.
- Ушивание разреза и дренирование перикардиальной полости.
Затем проверяют функционирование анастомоза при помощи специальных методик. Иногда делают малоинвазивную операцию без подключения АИК. Ее выполняют на работающем сердце, она грозит меньшим риском осложнений и сокращенной продолжительностью восстановления. Однако этот вид вмешательства требует чрезвычайно высокой квалификации хирурга.
Подробнее о технике выполнении АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней лежит в палате реанимации. В этот период наблюдают за жизненно важными показателями, обрабатывают швы антисептическими растворами, промывают дренажи. Каждый день выполняют анализ крови, регистрируют кардиограмму, измеряют температуру тела. Поначалу естественное явление – незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике, чтобы эффективно выводить жидкость из легких и предотвратить застойную пневмонию. С этой же целью больного часто поворачивают в стороны и несколько раз выполняют рентгенографию ОГК. Пациент получает необходимые лекарства.
Если состояние стабильно, а жизни пациента ничего не угрожает, его переводят в общую палату, чтобы далее наблюдать и восстанавливать после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати, по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице колеблется в пределах недели и более.
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
- Стационарный период направлен на расширение двигательного режима. Пациенту разрешают садиться, потом стоять, ходить по палате и т. д., каждый день увеличивая нагрузку на сердце под строгим контролем персонала.
- Длительное наблюдение. После выписки из кардиологического центра продолжается восстановление после операции шунтирования сосудов сердца в домашних условиях. Пациент, как правило, находится на больничном листе, чтобы избежать перегрузок и простуд. Вернуться к работе можно не раньше чем через шесть недель после выписки (срок устанавливают индивидуально). Водителю или строителю его обычно продлевают еще до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита ему выполняют ЭКГ, определяют биохимический спектр липидов, общий анализ крови, при необходимости — рентгенографию органов грудной клетки. Основной принцип реабилитационного процесса на этом этапе заключается в модификации образа жизни. Понятие подразумевает полноценный сон (не менее 7 часов), частое дробное питание с обязательным включением в диету полиненасыщенных жирных кислот, отказ от курения и злоупотребления алкоголем, достаточная физическая активность, поддержание нормальной массы тела (окружность талии у женщин Сколько живут после операции?
Длительность жизни после вмешательства — довольно индивидуальный параметр, который зависит от объема пораженного миокарда и длительности пребывания сердечной мышцы в условиях ишемии. Большую роль играет наличие сопутствующих заболеваний, таких как сахарный диабет и гипертоническая болезнь. В среднем, пациенты после АКШ живут от 5 до 25 лет, но статистика в этом вопросе — фактор не ключевой, важным моментом является конкретное состояние организма человека, о котором ведут речь.
Осложнения
Осложнения после шунтирования могут возникать во время операции и после выписки. Как указывалось выше, риск неблагоприятных последствий оценивают перед вмешательством, он зависит от фонового состояния организма. К наиболее частым проблемам относят:
- острую почечную недостаточность;
- тромбоз;
- остановку сердца;
- нарушения ритма;
- инфаркт миокарда;
- инфицирование, в том числе сепсис;
- пневмонию;
- кровотечение;
- перикардит и тампонаду сердца;
- отек легких;
- кардиогенный шок;
- невроз.
Отдаленное осложнение – стеноз шунтов из-за несоблюдения рекомендаций врача. В таком случае проходимость сосудов снова утрудняется, возникает типичная клиническая картина стенокардии. Такая ситуация требует повторного аортокоронарного шунтирования.
Отзывы пациентов после шунтирования
Существует большое количество методик восстановления кровообращения в сердечной мышце: стентирование, баллонирование и прочие. Шунтирование – самая радикальная из возможных техник, разрешающая возобновить кислородное питание, заменив сосуд. Пациенты, которым выполняют подобное вмешательство, всегда ощущают улучшение состояния. Оно связано с полным исчезновением симптомов, повышением переносимости физических нагрузок и качества жизни. Мы никогда не рекомендуем отказываться от проведения этой процедуры в случаях, когда для нее имеются аргументированные показания, ибо только таким способом у больного появляется шанс на выздоровление.
Стоимость в России и других странах
Цена на процедуру достаточно высока: в зарубежных клиниках операция может стоять от 8 до 40 тысяч долларов, в отечественных кардиологических центрах — от 100 до 300 тысяч рублей. Граждане РФ всегда могут поинтересоваться о квотах и льготах на прохождение лечения у своего профильного кардиолога.
Выводы
Операция коронарного шунтирования сосудов сердца приобрела популярность в современной кардиохирургии. Метод обеспечивает адекватную перфузию миокарда, тем самым улучшая качество жизни, предотвращая раннюю инвалидность и достоверно снижая смертность от сердечно-сосудистой патологии.
Для подготовки материала использовались следующие источники информации.



