Шунтирование сосудов сердца: что это, показания и противопоказания, виды и ход операции, реабилитация и возможные осложнения
Ш унтирование сердца — это радикальная методика восстановления нормального кровотока в миокарде, в процессе операции врачи создают обходные пути, чтобы обеспечить трофику тканей и предотвратить смертельно опасные осложнения.
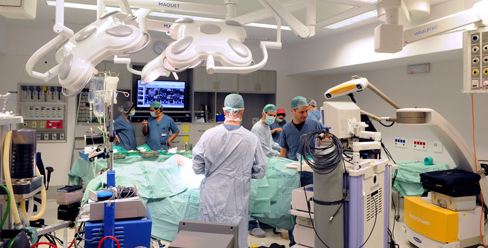
Процедура трудная, в среднем у команды врачей и персонала в 8-10 человек уходит около 3-4 часов.
Есть и другое название этой методики — коронарное шунтирование сосудов сердца. Это равнозначные наименования.
Выбор способа, определение тактики хирургического лечения, вообще целесообразность такой терапии. Все эти вопросы решает кардиохирург после полного обследования.
При правильной подготовке, нормальном состоянии здоровья и достаточной квалификации врачей-специалистов риски минимальные.
Суть и виды операции
Чтобы понять, что собой представляет коронарное шунтирование, нужно разобраться в анатомии.
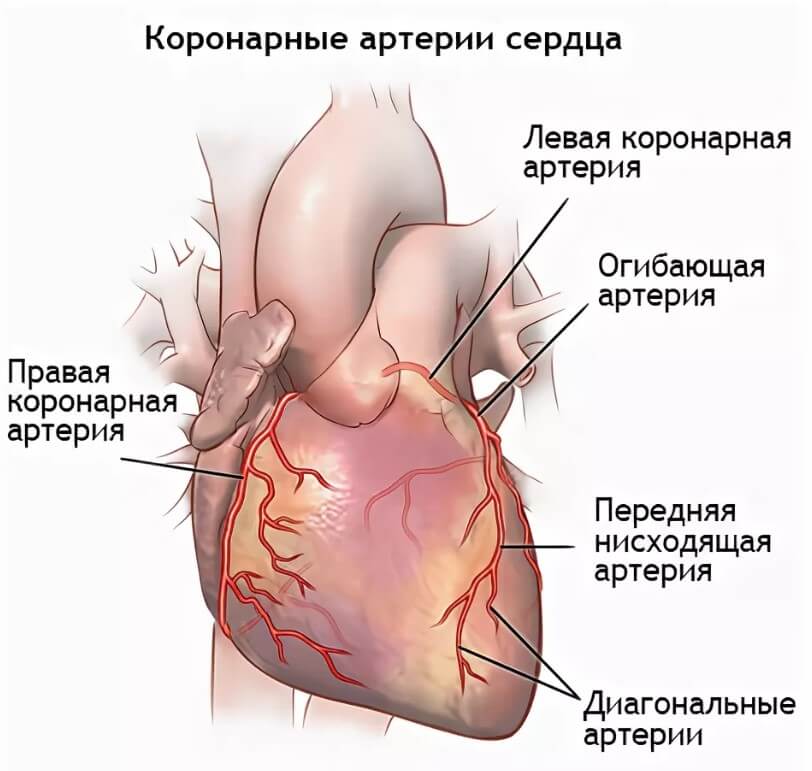
Сердце, его мышечный слой или миокард требует огромного количества ресурсов. Это понятно, учитывая, какая нагрузка ложится на орган. Питание и клеточное дыхание обеспечивается через две крупных ветви, отходящие от аорты. Они называются коронарными артериями.
В свою очередь, правый и левый стволы разделяются на еще более мелкие структуры, а те в свою очередь на дополнительную сеть. Так происходит трофика всего сердца.
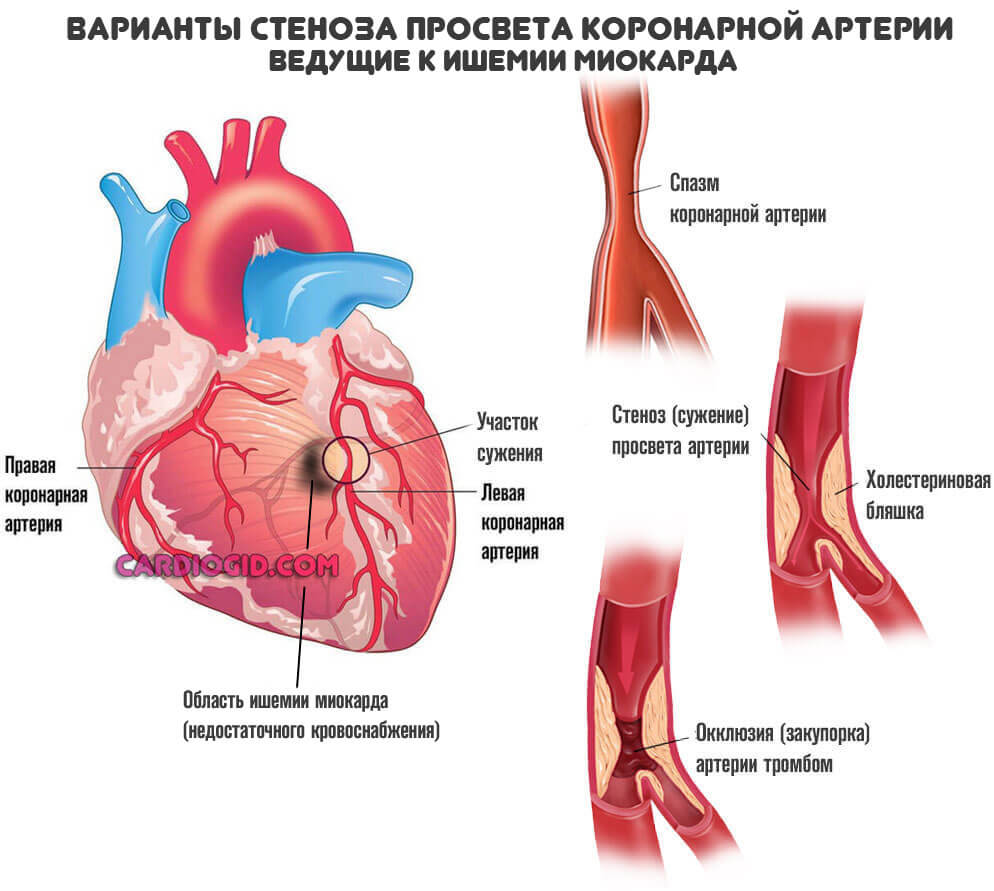
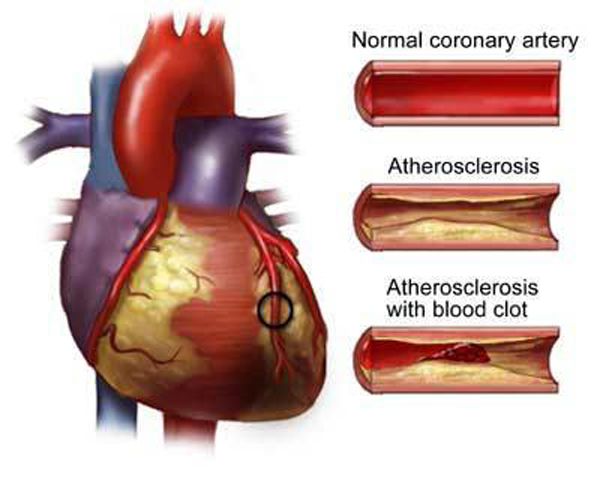
При некоторых заболеваниях, например, атеросклерозе, сосуды уже не могут выполнять свою работу и перегонять кровь к нужному месту. В описанном случае причина в том, что на стенках артерий откладываются холестериновые бляшки. Это механические препятствия.
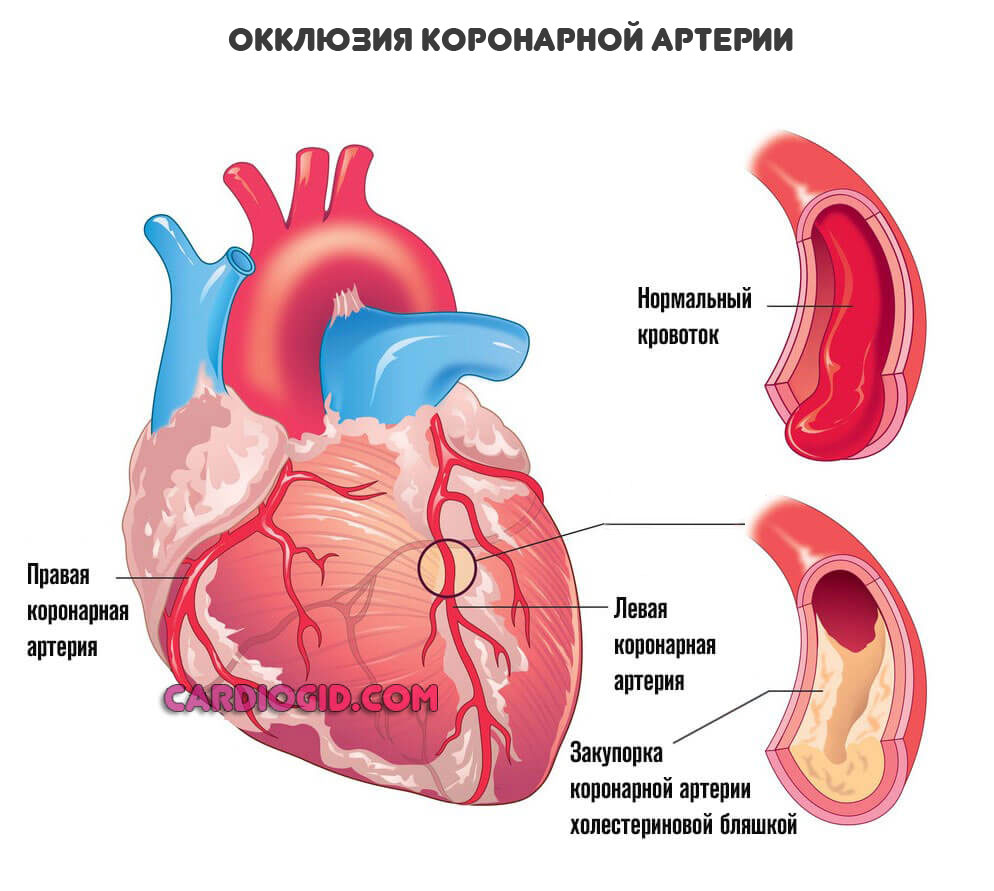
Чем больше образование, наслоение жиров — тем меньшее количество полезных веществ и кислорода в единицу времени получит орган.
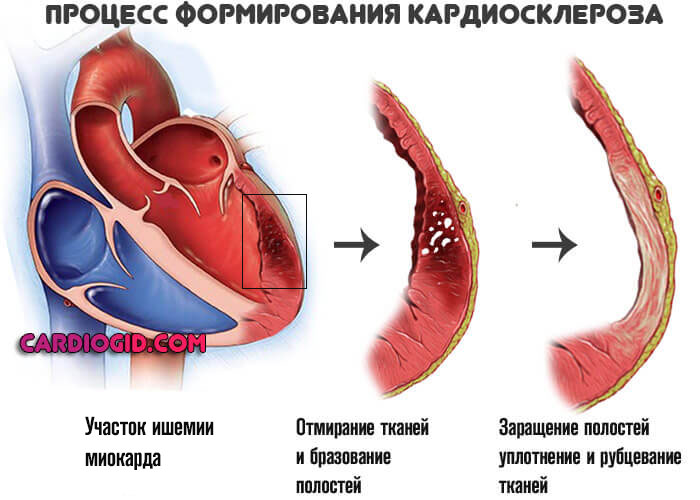
Конечный итог — ишемическая болезнь сердца . Также возможна стенокардия . Процессы разные, а суть примерно одна: недостаточный кровоток, нарушение питания и дыхания, постепенное отмирание функциональных тканей самого мышечного слоя, который как раз и обладает сократимостью, перекачивает кровь.
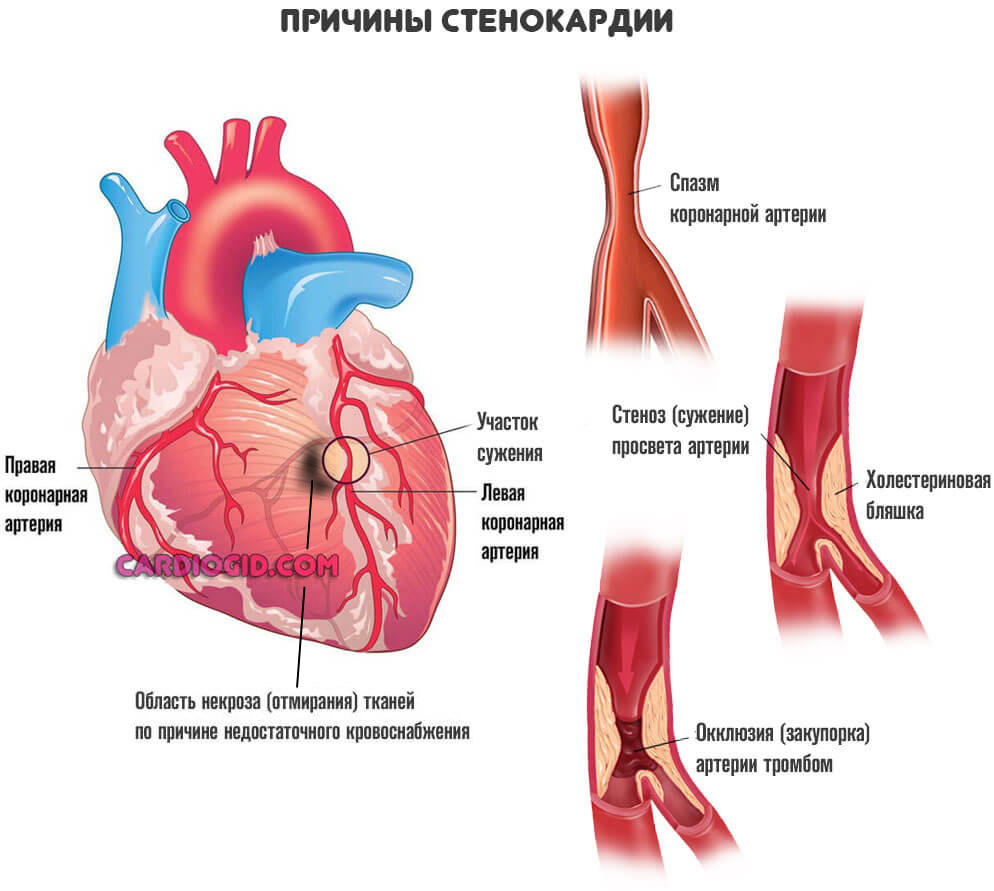
Возможны и другие виновники ишемии. Например, врожденные аномалии развития или тромбы. При условии, что нельзя устранить механические препятствия другими методами (стентированием, баллонированием, то есть расширить участок), прибегают к шунтированию сердца.
Суть можно описать несколькими пунктами:
- Определиться, какой путь может быть основным для обхода. Предстоит соединять коронарную артерию и здоровый сосуд.
- Выбрать вену или другую структуру, которая по размерам, калибру и свойствам могла бы стать шунтом.
- Найти область, которая перекрыта механически или иным образом изменена.
- Создать обходной путь от сосуда-донора до места, куда кровь из-за механического препятствия уже не поступает. Ключевых варианта, какая область может стать источником всего два (см. ниже).
Тем самым, врачи создают искусственную коллатераль. Обходной путь для нормального кровотока.
Существует 3 вида кардиошунтирования. Классификацию проводят по сосуду, который становится донором. Это довольно сильно влияет и на эффективность в разных случаях, и на технику самой операции.
Всего можно назвать три ключевых подхода:
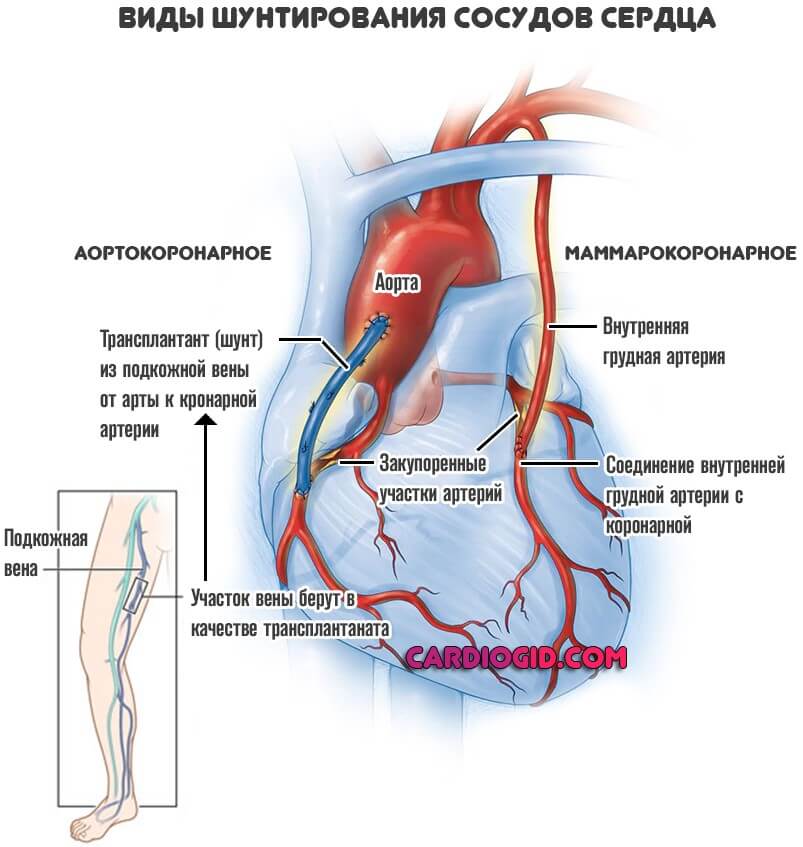
- Аортокоронарное шунтирование (АКШ). Классическая методика. В этом случае кровоток к миокарду поступает напрямую из аорты. Чтобы создать такой обходной путь, нужен довольно крупный фрагмент сосуда. Например, участок вены ноги.
- Маммарокоронарное шунтирование (МКШ). Его используют реже. В основном к методики прибегают, если неэффективной оказалась предыдущая. Также такая операция возможна, когда есть противопоказания: тромбозы, аномалии сосудов.
Суть процедуры заключается в соединении внутренних грудных артерий и собственно миокарда, чтобы обеспечить обходной путь. Если поражены сразу обе коронарные структуры, можно создать двойной шунт.
- При незначительных объемах поражения сердца, врачи прибегают к микроинвазивному шунтированию. Это не самый лучший выбор, если имеются атеросклеротические изменения.
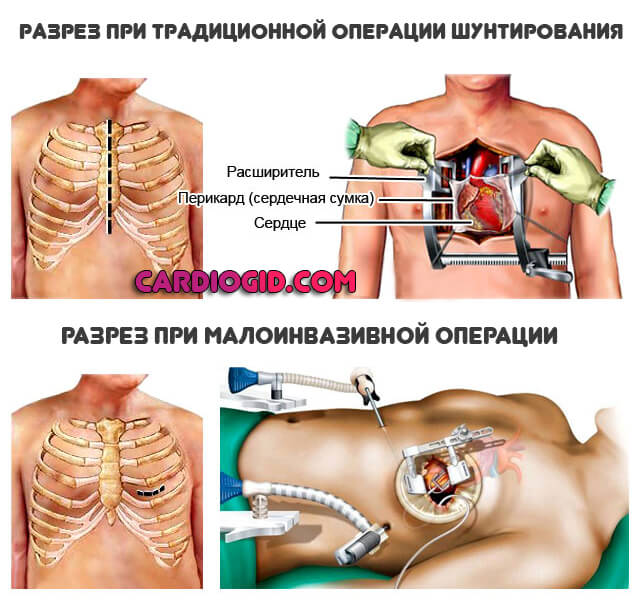
Классифицировать операцию можно и по другому основанию — состояние сердца в момент процедуры. Соответственно, выделяют еще два вида:
- Вмешательство на работающем сердце. Считается куда более трудной методикой терапии, поскольку во время процедуры орган бьется, сокращается. Однако снижаются риски послеоперационных осложнений, реабилитационный период становится куда короче.
- Вмешательство на неработающем сердце. В этом случае пациента приходится подключать к аппарату искусственного кровообращения. В целом, остановка кардиальной деятельности не нормальна и не сулит пациенту ничего хорошего.
После процедуры выше вероятность осложнений, в том числе вторичной ишемии, внезапной остановки сердца. Также возможен отек легких, острые тяжелые воспалительные процессы, которые разрушают миокард.
Тромбозы, в том числе отдаленные, локализованные в сосудах головного мозга — еще один неприятный сюрприз. Вариантов много и все они опасные.
Поэтому долгое время пациент находится в стационаре, а затем под присмотром кардиолога.
Срок восстановления больше в 1.5-2 раза.
Аортокоронарное шунтирование (АКШ) считается золотым стандартом хирургического лечения. Отступать от него или нет, насколько, в какую сторону — зависит от случая. Решение остается за кардиохирургом.
Показания к операции
Оснований для такого лечения довольно мало. Они жесткие, поскольку и сама операция несет огромные риски. Просто так, без четкого понимания, никто не назначает шунтирование. Среди основных показаний:
Развитая стенокардия
Речь идет о процессе, при котором сосуды сужаются резко в ответ на напряжение. Изменение температуры среды, погодных условий. Также при физических нагрузках. Это патологическое состояние называется стенокардией напряжения .
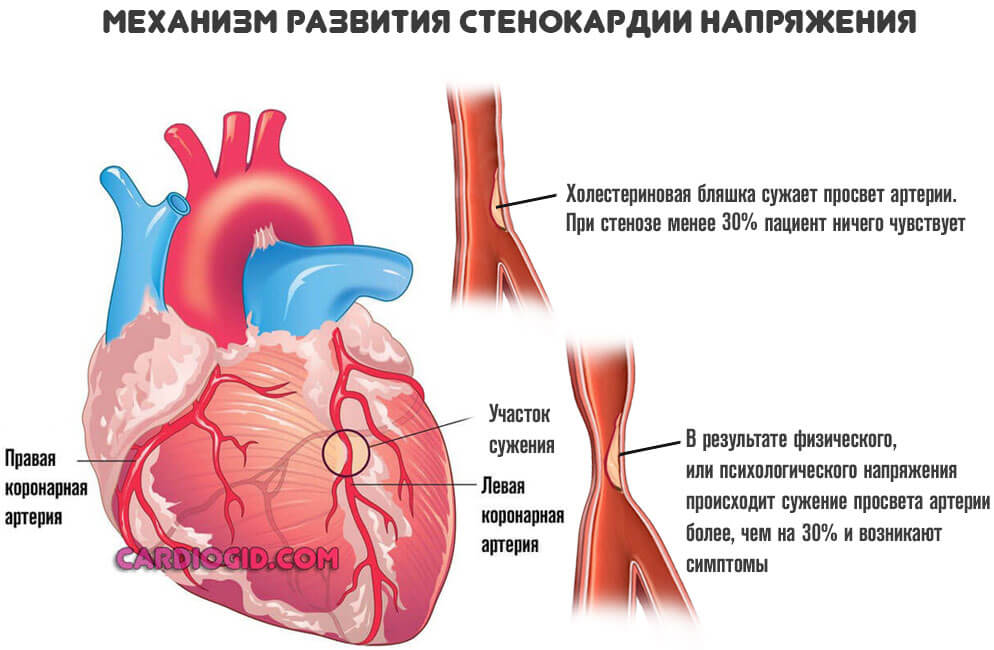
Процесс нестабилен. Его справедливо считают предвестником инфаркта . Как быстро разовьется неотложное состояние, никто заранее не скажет. Поэтому врачи работают в превентивном порядке.
Ишемическая болезнь сердца
Обобщенное наименование для процесса, сопряженного с нарушением местного кровотока. Мышечный орган недополучает кислорода, также полезных соединений.
Поскольку трофика ослабевает, начинаются дистрофические процессы. Ткани сердца отмирают. Но не как при инфаркте — резко, а постепенно.
Результат примерно тот же. Снижение выносливости, сократительная способность миокарда падает, начинаются критически опасные осложнений со стороны внутренних органов, мозга.
В конечном итоге наступает инфаркт или инсульт. Чтобы этого не допустить назначают коронарное шунтирование.
Невозможность стентирования или баллонирования
Эти операции тоже направлены не то, чтобы восстановить кровоток в мышечном органе. В то же время, суть совсем иная. Заключается в механическом расширении просвета пораженной артерии. Например, при стентировании используется специальный металлический сетчатый каркас (подробнее об операции читайте в этой статье ).
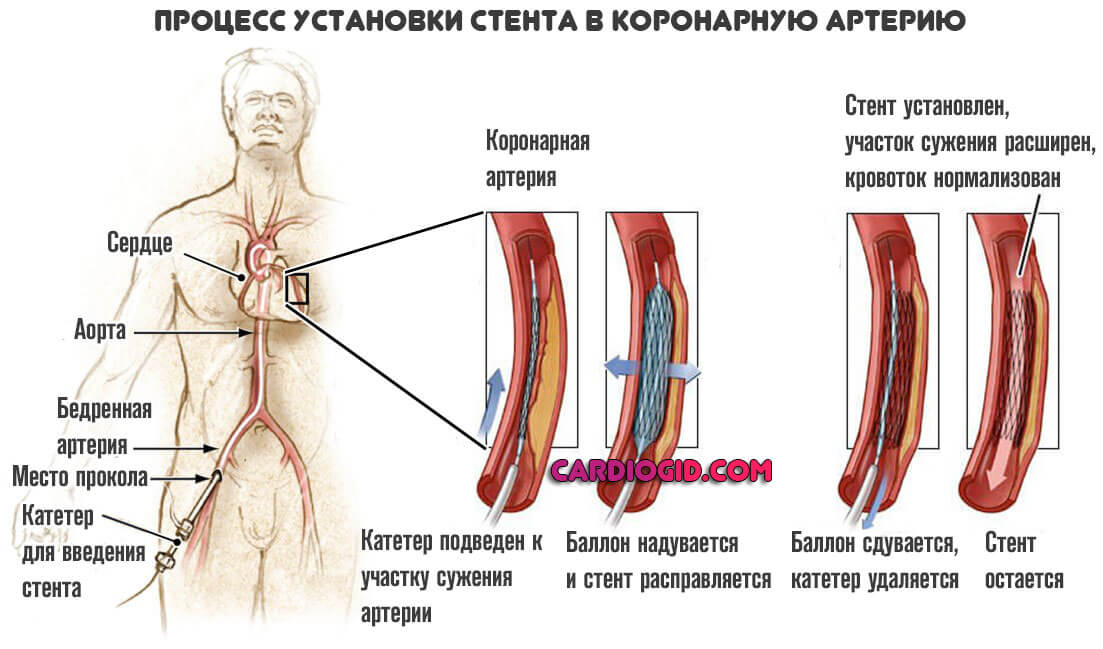
В некоторых случаях смысла в таких мерах нет. Например, если имеет место приобретенный или врожденный порок артерий. Аномальное развитие. В этих случаях необходимо только шунтирование.
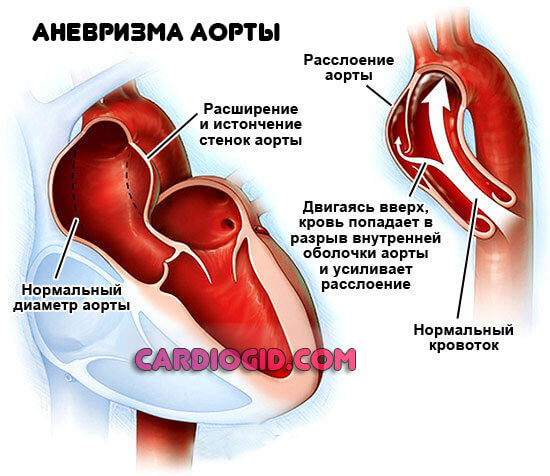
Аневризма сосудов сердца
Представляет собой стеночное выпячивание. С одной (мешкоообразное) или сразу двух сторон. Как правило, пораженная артерия уже не способна работать как прежде.
Аневризму нужно удалить, но структура сосуда не позволяет выполнять функции. Потому создают вспомогательный путь. Коллатераль.
Показаний к шунтированию сосудов сердца не много. На свое усмотрение, врач может назначить операцию в других случаях. Например, при врожденных пороках и прочих состояниях.
Ожидаемые эффекты
Эффективность процедуры разнится, зависит от исходных данных. Как правило, после оперативного лечения пациент может рассчитывать на значительное улучшение состояния.
- Количество приступов стенокардии после шунтирования коронарных артерий падает до нуля. Нет не болевых ощущений, ни прочих симптомов. Это серьезно сказывается на уровне жизни. В положительном ключе.
- Вероятность инфаркта также становится существенно меньше. По разным оценкам, успешное шунтирование сосудов сердца снижает вероятность острого нарушения кровообращения в миокарде в 3-4 раза. Риски выравниваются и становятся примерно такими же, как у здоровых людей.
- Повышается физическая выносливость, переносимость нагрузок. Это результат адекватного питания самого миокарда, мышечной, нервной ткани. Пациент может самостоятельно ходить, в том числе без проблем поднимается по лестницам.
Однако, больным с шунтом все же не рекомендуется превышать допустимую, рекомендуемую норму. Как часто, с какой интенсивностью можно заниматься физической активностью, лучше уточнить у своего кардиохирурга.
- Количество препаратов постепенно уменьшается. Нет необходимости принимать лекарства в прежнем объеме. Хотя определенный минимум все-таки сохраняется. Это поддерживающая мера.
- Риск внезапной смерти также становится ниже.
- Пациент может работать. Выполнять обязанности по дому.
Операция устраняет все возможные риски. Позволяет вернуться к здоровой жизни.
Противопоказания
Оснований для отказа довольно много. Это связано с общей травматичностью и тяжестью операции. Среди них можно назвать:
- Декомпенсированный сахарный диабет. Вызывает генерализованные нарушения работы всех органов и систем. Сосуды страдают чуть ли не в первую очередь. Отсюда повышенная вероятность тромбозов и осложнений. В том числе встречаются и обратные явления. Коагулопатии. Когда свертываемость крови падает.
- Острые инфекционные процессы. Относительное противопоказание. Операцию нельзя делать до тех пор, пока состояние не минует. После лечения и полного восстановления можно прибегнуть к вмешательству. Контролируют динамику по результатам клинических, лабораторных тестов.
- Заболевания легких с декомпенсированой дыхательной недостаточностью. То же самое, пока процесс не отойдет на второй план. Делать операцию пациентам с пульмонологическими болезнями опасно, поскольку резко возрастает вероятность отека легких. Также возможна пневмония после проведенного вмешательства.
- Опухоли, рак. Злокачественные процессы в принципе исключают хирургическое лечение не по профилю. Это большие и совершенно напрасные риски. Поэтому ограничиваются менее радикальными методами. По крайней мере, до тех пор, пока онкологию не устранят или не переведут в стойкую полноценную ремиссию.
- Поражения почек и печени. Суб- и декомпенсированные формы дисфункций. Например, на фоне запущенного нефрита, цирроза.
- Сужение конечных участков коронарных артерий. В этом случае большого смысла от лечения не будет. Нужны другие пути. Хотя формально противопоказаний к шунтированию нет.
- Обширный инфаркт . Опасно вмешиваться, поскольку можно спровоцировать остановку сердца. Или как минимум рецидив неотложного состояния.
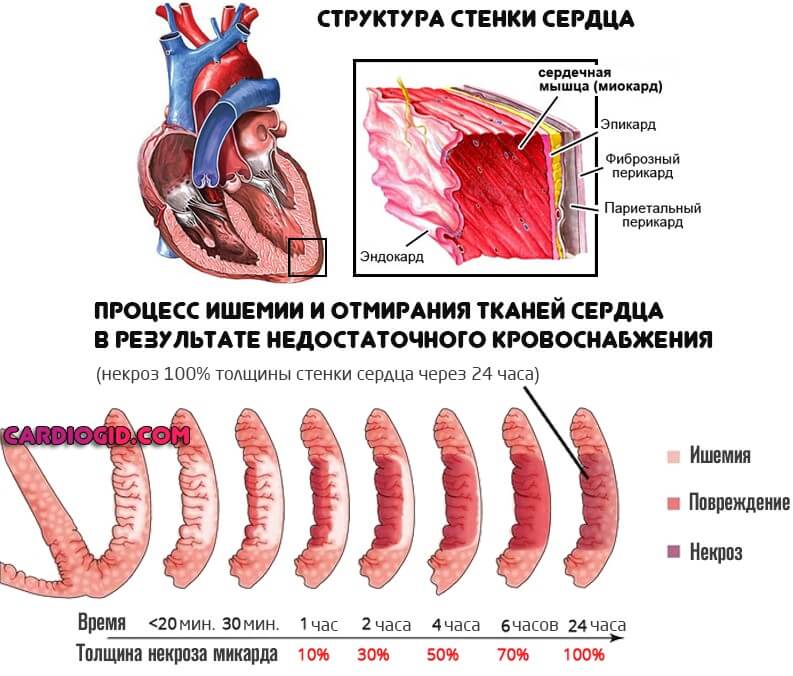
- Выраженный кардиосклероз . Замещение функциональной активной ткани, миоцитов, на рубцовую. Она не способна сокращаться. Операция в этом случае бесполезна, поскольку восстановить кровоток невозможно из-за органических изменений миокарда.
- Декомпенсированная сердечная недостаточность. На запущенных стадиях операция несет слишком большие риски. Потенциальная польза куда меньше вероятных осложнений.
Противопоказания к шунтированию коронарных артерий в основном связаны с общим тяжелым состоянием пациента. Риском, что он не выдержит вмешательство. Потому перед началом проводят полную всестороннюю диагностику.
Подготовка
Обследование — это основа. Правильные мероприятия снижают риск опасных осложнений после операции.
Какие процедуры назначают:
- ЭХО. УЗИ-методика, задача — оценить органическое состояние сердца, миокарда.
- ЭКГ. По результатам строит график, на основании которого можно сделать выводы о функциональных нарушениях со стороны мышечного органа. Назначается в паре с эхокардиографией.
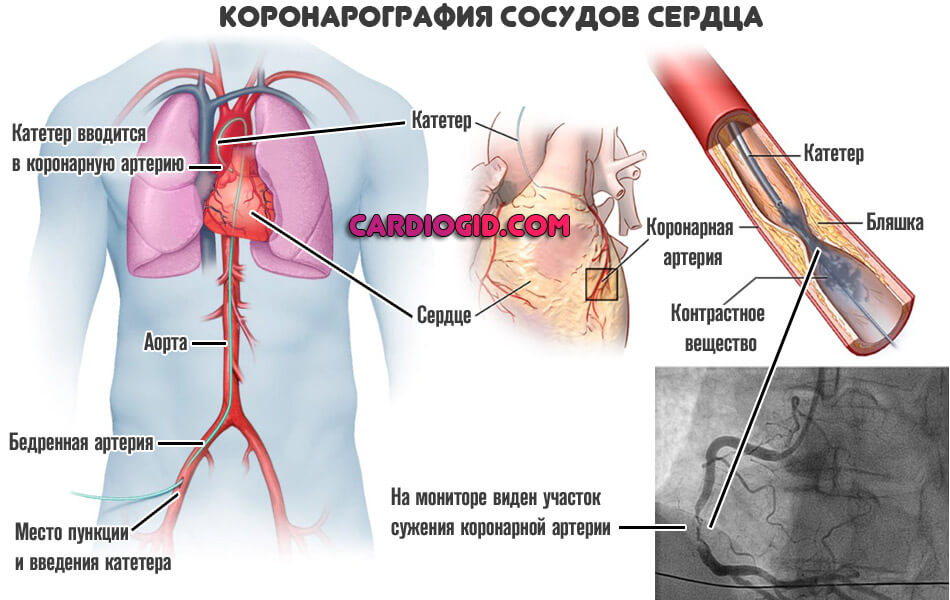
- Коронарография . Обязательная методика. По своей сути — это рентген с контрастным усилением. Позволяет подробно рассмотреть сосуды сердца, исследовать участки сужения и прочие аномалии. Используется в первоочередном порядке.
- ФВД. Функция внешнего дыхания. Ее проводят, чтобы оценить качество работы легких. В том числе при повышенной нагрузке. Это важно, чтоб представлять в каком состоянии дыхательная система.
- Анализ крови общий, биохимия. Чтобы исключить воспалительные процессы.
Исследование мочи. С той же самой целью. - Специальные тесты на инфекционных возбудителей. Реакция Вассермана, анализы на ВИЧ и прочие.
- Консультация анестезиолога. Поскольку предстоит длительный наркоз, нужно ответить на вопросы специалиста. Желательно подробно, не упуская ничего. От этого зависит безопасность.
За сутки до операции пациент отказывается от пищи. Также за несколько дней до начала лечения или даже больше отменяют препараты. Антикоагулянты , прочие опасные. Но строго по усмотрению специалиста. Это нужно, чтобы свести к минимуму риски кровотечений, аритмий.
Выполнение коронарного шунтирования
Операцию по коронарному шунтированию сосудов сердца делают в кардиохирургическом стационаре. Алгоритм процедуры отработан и хорошо известен:
- Пациента вводят наркоз.
- Далее нужно взять участок неповрежденного сосуда, который и будет тем необходимым обходным путем (шунтом). Для этих целей годятся грудная, лучевая артерии или вена ноги. Вопрос решает врач еще до начала мероприятия.
- Следующий шаг — вскрытие грудной клетки, мобилизация тканей, сердца. Создают собственно сам шунт. Если участков сужения или прочего поражения несколько, то больше одной искусственной коллатерали. Как правило, в качестве нового «донора» используют аорту или грудные артерии.
- Шунт проверяют, рану ушивают. Процедуру можно считать оконченной.
Операция длится 3-4 часа. Редко больше. Далее начинается сложный восстановительный период.
Реабилитация
На раннем этапе восстановления пациент находится в реанимации от 2-х до 10 суток. Плюс-минус по потребности. Все это время врачи обрабатывают швы.
- На период до полугода пациенту запрещены тяжелые физические нагрузки. Максимум 3-4 кг без наклона, распределяя вес на обе руки. Поскольку кости грудины только срастаются. Не стоит создавать себе дополнительные проблемы. Чтобы облегчить состояние можно надевать специальные бандажи.
- Ходить нужно, но перетруждаться — запрещено. Медленный шаг. При этом, чтобы избежать венозно-лимфатического застоя рекомендуется надевать специальные компрессионные чулки.
- В течение пары месяцев нужна диета с высоким содержанием железа, витаминов и белка, но переедание исключено, это повышенная нагрузка на сердце.
Внимание:
Пока человек находится в больнице, не может нормально передвигаться, рекомендована дыхательная гимнастика. Так пациент предотвратит воспаление легких.
- После выписки физические нагрузки повышают постепенно. Как только кости грудины срастутся, можно заниматься ЛФК.
Реабилитация продолжается после выписки в специальном центре. Раз в год пациенту рекомендуется посещать санаторий.
Риски и возможные осложнения
Последствия операции, если она сделана правильно, встречаются довольно редко, в среднем, в 5-7% случаев. Зависит от конкретной проблемы.
- Инсульт или инфаркт. Расстройство питания головного мозга и самого сердца соответственно.
- Нарушение процесса сращения грудных костей. Потребует дополнительной медицинской помощи.
- Тромбозы.
- Кровотечения. Обычно на начальной стадии реабилитации. Сразу после операции.
- Болевые ощущения. От них никуда не деться.
- Проблемы с почками.
- Остановка сердца. В результате острого нарушения питания миокарда.
К счастью, действительно серьезные проблемы встречаются редко и польза операции значительно превышает вероятные риски.
Прогнозы и сроки службы шунтов
Перспективы в целом благоприятные. Вероятность инфаркта снижаются в 2-4 раза, то же касается внезапной смерти.
Если сердце не изменено, можно вернуться к полноценной жизни с небольшими ограничениями в физических нагрузках. Операция никак не влияет на ее продолжительность, а уменьшает риски неотложных состояний.
Шунт в идеальных условиях служит около 10-15 лет. Но существуют погрешности. Поэтому стоит рассчитывать на сроки в 7-8 лет или около того.
После ― вновь возникают показания к операции по шунтированию сосудов сердца и нужна вспомогательная терапия.
Операция по аортокоронарному шунтированию сердца: жизнь до и после

© Автор: Горностаева Оксана, под редакцией врача первой категории З. Нелли Владимировны, специально для СосудИнфо.ру (об авторах)
Шунтирование сосудов сердца – операция, которую назначают при коронарной болезни сердца. Когда в результате образования атеросклеротических бляшек в артериях, снабжающих кровью сердце, происходит сужение просвета (стеноз), это грозит пациенту самыми серьезными последствиями. Дело в том, что при нарушении кровоснабжения сердечной мышцы, миокард перестает получать достаточное для нормальной работы количество крови, а это в итоге приводит к его ослаблению и повреждению. При физической активности у пациента возникают боли за грудиной (стенокардия). Кроме того, при недостатке кровоснабжения может произойти омертвение участка сердечной мышцы – инфаркт миокарда.
Из всех болезней сердца ишемическая (ИБС) является самой распространенной патологией. Это убийца номер один, который не жалует ни мужчин, ни женщин. Нарушение кровоснабжения миокарда в результате закупорки коронарных сосудов приводит к возникновению инфаркта, вызывающего тяжелые осложнения, вплоть до летального исхода… Наиболее часто заболевание возникает после 50 лет и поражает в основном мужчин.

При ИБС, для профилактики инфаркта, а также для устранения его последствий, если с помощью консервативного лечения не удалось достигнуть положительного эффекта, больным назначают аортокоронарное шунтирование (АКШ).Это наиболее радикальный, но в то же время самый адекватный способ восстановления кровотока.
АКШ может проводиться при единичном или множественном поражении артерий. Суть ее состоит в том, что в тех артериях, где нарушен кровоток, создаются новые обходные пути – шунты. Это делается с помощью здоровых сосудов, которые присоединяют к коронарным артериям. В результате операции кровоток получает возможность следовать в обход места стеноза или блокировки.
Таким образом, целью АКШ является нормализация кровотока и обеспечение полноценного кровоснабжения для сердечной мышцы.
Как подготовиться к шунтированию?
Позитивный настрой пациента на благополучный результат хирургического лечения имеет огромное значение – не меньшее, чем профессионализм хирургической бригады.
Нельзя сказать, что эта операция чем-то опаснее других оперативных вмешательств, но и она требует тщательной предварительной подготовки. Как перед любым кардиохирургическим вмешательством, перед тем, как проводить шунтирование сердца, пациента направляют на полное обследование. Помимо необходимых в данном случае лабораторных анализов и исследований, ЭКГ, ультразвука, оценки общего состояния, ему необходимо будет пройти коронарографию (ангиографию). Это медицинская процедура, позволяющая определить состояние артерий, питающих сердечную мышцу, выявить степень сужения и точное место, где образовалась бляшка. Исследование проводится с использованием рентгенаппаратуры и заключается во введении в сосуды рентгеноконтрастного вещества.
Часть необходимых исследований проводится амбулаторно, а часть – стационарно. В стационаре, куда больной обычно ложится за неделю до операции, начинается также и подготовка к операции. Одним из важных этапов подготовки является освоение методики специального дыхания, которая пригодится пациенту впоследствии.
Как выполняется АКШ?
Коронарное шунтирование заключается в том, чтобы с помощью шунта создать дополнительный обходной путь от аорты к артерии, который позволяет миновать участок, где произошла закупорка, и восстановить кровоток к сердцу. Шунтом чаще всего становится грудная артерия. Благодаря своим уникальным особенностям, она имеет высокую сопротивляемость атеросклерозу и долговечность в качестве шунта. Однако может быть использована большая подкожная вена бедра, а также лучевая артерии.

АКШ бывает одиночным, а также двойным, тройным и т.д. То есть если сужение произошло в нескольких коронарных сосудах, то вставляют столько шунтов, сколько необходимо. Но их количество не всегда зависит от состояния пациента. Например, при ишемической болезни выраженной степени может понадобиться только один шунт, а ИБС меньшей степени выраженности, наоборот, потребует двойное, или даже тройное, шунтирование.
Для налаживания кровоснабжения сердца при сужении артерий есть несколько альтернативных методов:
- Лечение лекарственными препаратами (например, бета-блокаторами, статинами);
- Коронарная ангиопластика – нехирургический метод лечения, когда к месту сужения подводится специальный баллон, который раздуваясь, открывает суженный канал;
- Стентирование – в пораженный сосуд вводится металлическая трубочка, которая увеличивает его просвет. Выбор метода зависит от состояния коронарных артерий. Но в некоторых случаях показано исключительно АКШ.
Операция выполняется под общим наркозом на открытом сердце, ее длительность зависит от сложности и может продолжаться от трех до шести часов. Хирургическая бригада выполняет обычно лишь одну такую операцию в день.
Существует 3 вида аортокоронарного шунтирования:
- С подключением аппарата ИК (искусственного кровообращения). В этом случае сердце пациента останавливают.
- Без ИК на работающем сердце – данный метод уменьшает риск возникновения осложнений, сокращает длительность операции и позволяет пациенту быстрее восстановиться, но требует от хирурга большого опыта.
- Относительно новая техника – миниинвазивный доступ с применением ИК или без него. Преимущества: меньшая кровопотеря; уменьшение числа инфекционных осложнений; сокращение времени пребывания в стационаре до 5–10 дней; более скорое выздоровление.
Любая операция на сердце включает определенный риск осложнений. Но благодаря проработанным техникам проведения, современному оборудованию и широкой практике применения, АКШ имеет очень высокие показатели положительных результатов. И все-таки прогноз всегда зависит от индивидуальных особенностей заболевания и сделать его может только специалист.
Видео: анимация процесса шунтирования сердца (eng)
После операции
После проведения АКШ пациент обычно находится в реанимации, где начинается первичное восстановление деятельности сердечной мышцы и легких. Этот период может продлиться до десяти суток. Необходимо, чтобы прооперированный в это время правильно дышал. Что касается реабилитации, первичная реабилитация проводится еще в больнице, а дальнейшие мероприятия продолжаются в реабилитационном центре.
Швы на груди и в том месте, где брали материал для шунта, промываются антисептиками во избежание загрязнения и нагноения. Снимаются они в случае успешного заживления ран примерно на седьмой день. В местах ран будет ощущение жжения и даже боли, но через какое-то время оно проходит. Через 1–2 недели, когда раны кожи немного заживают, пациенту разрешается принять душ.
Кость грудины заживает дольше – до четырех, а иногда и шести месяцев. Чтобы ускорить этот процесс, грудине необходимо обеспечить покой. Здесь помогут предназначенные для этого грудные бандажи. На ногах в первые 4–7 недель во избежание венозного застоя и профилактики тромбозов следует носить специальные эластичные чулки, а также нужно в это время поберечься от тяжелых физических нагрузок.
Из-за кровопотери во время операции у пациента может развиться анемия, но какого-то специального лечения она не требует. Достаточно соблюдать диету, включающую продукты с высоким содержанием железа, и уже через месяц гемоглобин придет в норму.
После АКШ пациенту придется приложить некоторые усилия для восстановления нормального дыхания, а также чтобы избежать воспаления легких. В первое время ему необходимо проделывать дыхательные упражнения, которым его обучали перед операцией.
Важно! Не нужно бояться кашля после АКШ: откашливание – важная часть реабилитации. Чтобы облегчить откашливание, можно прижать к груди мяч или ладони. Ускоряет процесс выздоровления частая смена положения тела. Обычно врачи объясняют, когда и как следует поворачиваться и ложиться на бок.
Продолжением реабилитации становится постепенное увеличение физических нагрузок. После операции пациента перестают беспокоить приступы стенокардии, и ему предписывают необходимый двигательный режим. Вначале это ходьба по больничным коридорам на небольшие расстояния (до 1 км в день), затем нагрузки понемногу возрастают, а через какое-то время большинство ограничений на двигательный режим снимается.

Когда больной выписан из клиники для окончательного восстановления желательно, чтобы он был направлен в санаторий. А через полтора-два месяца пациент уже может вернуться к работе.
По прошествии двух-трех месяцев после шунтирования может быть проведен нагрузочный тест, который позволит оценить проходимость новых путей, а также посмотреть, насколько хорошо сердце снабжается кислородом. При отсутствии болей и изменений на ЭКГ во время теста восстановление считается успешным.
Возможные осложнения при АКШ
Осложнения после шунтирования сердца случаются достаточно редко, и обычно они связаны с воспалением или отечностью. Еще реже открывается кровотечение из раны. Воспалительные процессы могут сопровождаться высокой температурой, слабостью, болью в груди, суставах, нарушением ритма сердца. В редких случаях возможны кровотечения и инфекционные осложнения. Воспаления могут быть связаны с проявлением аутоиммунной реакции – иммунная система может так отреагировать на собственные ткани.
Редко встречающиеся осложнения АКШ:
- Несращение (неполное сращение) грудины;
- Инсульт;
- Инфаркт миокарда ;
- Тромбоз;
- Келоидные рубцы;
- Потеря памяти;
- Почечная недостаточность;
- Хронические боли в области, где была проведена операция;
- Постперфузионный синдром.
К счастью, это случается довольно редко, а риск возникновения таких осложнений зависит от состояния больного до операции. Чтобы снизить возможные риски, перед проведением АКШ хирург обязательно оценивает все факторы, которые могут негативно повлиять на ход операции или вызвать осложнения аортокоронарного шунтирования. К факторам риска относятся:
Кроме того, если пациент не соблюдает рекомендации лечащего врача или прекращает выполнять в период восстановления прописанные ему медикаментозные мероприятия, рекомендации по питанию, нагрузкам и т.п., возможен рецидив в виде появления новых бляшек и повторная закупорка нового сосуда (рестеноз). Обычно в таких случаях отказывают в проведении еще одной операции, но могут провести стентирование новых сужений.
Внимание! После операции необходимо соблюдать определенный рацион питания: сократить потребление жиров, соли, сахара. В противном случае есть высокий риск, что заболевание вернется.
Результаты коронарного шунтирования
Создание нового участка сосуда в процессе шунтирования качественно меняет состояние больного. За счет нормализации кровотока к миокарду его жизнь после шунтирования сердца изменяется в лучшую сторону:
- Исчезают приступы стенокардии;
- Снижается риск инфаркта;
- Улучшается физическое состояние;
- Восстанавливается трудоспособность;
- Увеличивается безопасный объем физических нагрузок;
- Снижается риск внезапной смерти и увеличивается продолжительность жизни;
- Потребность в медикаментах сводится только к профилактическому минимуму.
Одним словом, после АКШ больному человеку становится доступна обычная жизнь здоровых людей. Отзывы пациентов кардиоклиник подтверждают, что шунтирование возвращает их к полноценной жизни.

По статистике у 50–70% пациентов после операции исчезают практически все нарушения, в 10–30% случаев состояние пациентов значительно улучшается. Новой закупорки сосудов не происходит у 85% прооперированных.
Конечно, любого пациента, решившегося на проведение этой операции, в первую очередь волнует вопрос, сколько живут после шунтирования сердца. Это довольно сложный вопрос, и ни один врач не возьмет на себя смелость гарантировать какой-то конкретный срок. Прогноз зависит от множества факторов: общего состояния здоровья больного, его образа жизни, возраста, наличия вредных привычек и т.п. Одно можно сказать: шунт обычно служит около 10 лет, причем у более молодых пациентов его срок службы может быть больше. Затем проводится повторная операция.
Важно! После АКШ необходимо расстаться с такой вредной привычкой, как курение. Риск возврата ИБС для прооперированного больного возрастает многократно, если он продолжает «баловаться» сигаретами. После операции у больного остается только один путь – навсегда забыть о курении!
Кому показана операция?
В случае если чрескожное вмешательство невозможно выполнить, ангиопластика или стентирование оказались безуспешными, то показано АКШ. Основные показания к аортокоронарному шунтированию:
- Поражение части или всех коронарных артерий;
- Сужение просвета левой артерии.
Решение об операции принимается в каждом конкретном случае отдельно с учетом степени поражения, состояния больного, рисков и т.д.
Сколько стоит сердечное шунтирование?
Аортокоронарное шунтирование– современный метод восстановления кровотока к сердечной мышце. Эта операция достаточно высокотехнологична, поэтому ее стоимость довольно высока. Сколько будет стоить операция зависит от ее сложности, количества шунтов; текущего состояния больного, комфорта, который он хочет получить после операции. Еще одним фактором, от которого зависит цена операции, является уровень клиники – шунтирование можно пройти в обычной кардиологической больнице, а можно в специализированной частной клинике. Так, например, стоимость в Москве варьируется от 150 до 500 тыс. рублей, в клиниках Германии и Израиля – в среднем 0,8–1,5 млн. рублей.
Независимые отзывы пациентов

Вадим, Астрахань: «После коронарографии со слов врача я понял, что больше месяца не протяну – естественно, когда мне предложили АКШ, я даже не задумывался, делать или не делать. Операцию провели в июле, и если до нее я не мог вообще обходиться без нитроспрея, то после шунтирования еще ни разу не пользовался им. Огромная благодарность коллектива кардиоцентра и моему хирургу!»
Александра, Москва: «После операции понадобилось некоторое время для восстановления – мгновенно это не происходит. Не могу сказать, что были очень сильные болевые ощущения, но мне прописали много антибиотиков. Поначалу было тяжеловато дышать, особенно по ночам, приходилось спать полусидя. Месяц была слабость, но заставляла себя расхаживаться, потом становилось все лучше и лучше. Самое главное, что стимулировало, что боли за грудиной сразу исчезли».
Екатерина, Екатеринбург: « В 2008 году АКШ делали бесплатно, так как он был объявлен годом сердца. В октябре моему отцу (ему было тогда 63 года) сделали операцию. Перенес он ее очень хорошо, две недели пролежал в больнице, потом на три недели отправили в санаторий. Запомнилось, что его заставляли мячик надувать, чтобы легкие нормально заработали. До сих пор он чувствует себя хорошо, а по сравнению с тем, что было до операции– отлично».
Игорь, Ярославль: «Мне сделали АКШ в сентябре 2011 г. Делали на работающем сердце, поставили два шунта– сосуды находились сверху, и сердце не надо было переворачивать. Все прошло нормально, боли в сердце нет, в первое время побаливала грудина. Могу сказать, что уже несколько лет прошло, и я чувствую себя наравне со здоровыми. Правда, пришлось курить бросить».
Шунтирование коронарных сосудов– это операция, которая зачастую жизненно важна для больного, в некоторых случаях только оперативное хирургическое вмешательство может продлить жизнь. Поэтому, несмотря на то что цена аортокоронарного шунтирования довольно высока, она не может идти ни в какое сравнение с бесценной человеческой жизнью. Сделанная вовремя, операция помогает предотвратить инфаркт и его последствия и вернуться к полноценной жизни. Однако это не значит, что после шунтирования можно снова позволять себе излишества. Наоборот, придется пересмотреть свой образ жизни – соблюдать диету, больше двигаться и навсегда забыть о вредных привычках.
Видео репортаж с операции по шунтированию на работающем сердце
Аорто-коронарное шунтирование сосудов сердца: показания, проведение, реабилитация

Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии для Операция.Инфо ©
Коронарные артерии – это сосуды, отходящие от аорты к сердцу и питающие сердечную мышцу. В случае отложения на их внутренней стенке бляшек и клинически значимого перекрытия их просвета восстановить кровоток в миокарде можно с помощью операций стентирования или аортокоронарного шунтирования (АКШ). В последнем случае к коронарным артериям во время операции подводится шунт (обходной путь), минуя зону закупорки артерии, благодаря чему нарушенный кровоток восстанавливается, и сердечная мышца получает достаточный объем крови. В качестве шунта между коронарной артерией и аортой, как правило, используется внутренняя грудная или лучевая артерии, а также подкожная вена нижней конечности. Внутренняя грудная артерия считается наиболее физиологичным аутошунтом, причем изнашиваемость ее крайне низка, а функционирование в качестве шунта исчисляется десятилетиями.
Проведение подобной операции имеет следующие положительные моменты – увеличение продолжительности жизни у пациентов с ишемией миокарда, снижение риска развития инфаркта миокарда, улучшение качества жизни, повышение переносимости физических нагрузок, снижение необходимости использования нитроглицерина, который нередко очень плохо переносится пациентами. Про коронарное шунтирование львиная доля пациентов отзывается более, чем хорошо, так как их практически не беспокоят боли в груди, даже при значимой нагрузке; отпадает необходимость постоянного присутствия нитроглицерина в кармане; исчезают страхи возникновения инфаркта и смерти, а также другие психологические нюансы, характерные для лиц со стенокардией.
Показания для проведения операции
Показания для проведения АКШ выявляются не только по клиническим признакам (частота, продолжительность и интенсивность загрудинных болей, наличие перенесенных инфарктов миокарда или риск развития острого инфаркта, снижение сократительной функции левого желудочка по данным эхокардиоскопии), но и согласно результатам, полученным при проведении коронароангиографии (КАГ) – инвазивного метода диагностики с введением рентгеноконтрастного вещества в просвет коронарных артерий, наиболее точно показывающего место окклюзии артерии.

Основными показаниями, выявленными при коронарографии, являются следующие:
- Левая венечная артерия непроходима более, чем на 50% от ее просвета,
- Все коронарные артерии непроходимы более, чем на 70%,
- Стеноз (сужение) трех коронарных артерий, клинически проявляющиеся приступами стенокардии.
Клинические показания для проведения АКШ:
- Стабильная стенокардия 3-4 функциональных классов, плохо поддающаяся медикаментозной терапии (многократные в течение суток приступы загрудинных болей, не купирующиеся приемом нитратов короткого и/или продолжительного действия),
- Острый коронарный синдром, который может остановиться на этапе нестабильной стенокардии или развиться в острый инфаркт миокарда с подъемом или без подъема сегмента ST по ЭКГ (крупноочаговый или мелкоочаговый соответственно),
- Острый инфаркт миокарда не позднее 4-6-ти часов от начала некупирующегося болевого приступа,
- Сниженная переносимость физических нагрузок, выявленная при проведении проб с нагрузкой – тредмил-тест, велоэргометрия,
- Выраженная безболевая ишемия, выявленная при проведении суточного мониторирования АД и ЭКГ по Холтеру,
- Необходимость оперативного вмешательства у пациентов с пороками сердца и сопутствующей ишемией миокарда.
Противопоказания
К противопоказаниям для операции шунтирования относятся:
 Снижение сократительной функции левого желудочка, которая определяется по данным эхокардиоскопии как снижение фракции выброса (ФВ) менее 30-40%,
Снижение сократительной функции левого желудочка, которая определяется по данным эхокардиоскопии как снижение фракции выброса (ФВ) менее 30-40%,- Общее тяжелое состояние пациента, обусловленное терминальной почечной или печеночной недостаточностью, острым инсультом, заболеваниями легких, онкозаболеваниями,
- Диффузное поражение всех коронарных артерий (когда бляшки откладываются на протяжении всего сосуда, и подвести шунт становится невозможным, так как в артерии нет не пораженного участка),
- Тяжелая сердечная недостаточность.
Подготовка к операции
Операция шунтирования может быть выполнена в плановом или в экстренном порядке. Если пациент поступает в сосудистое или кардиохирургическое отделение с острым инфарктом миокарда, ему сразу же после короткой предоперационной подготовки выполняется коронарография, которая может быть расширена до операции стентирования или шунтирования. В этом случае выполняются только самые необходимые анализы – определение группы крови и свертывающей системы крови, а также ЭКГ в динамике.

В случае планового поступления пациента с ишемией миокарда в стационар проводится полноценное обследование:
- ЭКГ,
- Эхокардиоскопия (УЗИ сердца),
- Рентгенография органов грудной клетки,
- Общеклинические анализы крови и мочи,
- Биохимическое исследование крови с определением свертывающей способности крови,
- Анализы на сифилис, вирусные гепатиты, ВИЧ-инфекцию,
- Коронароангиография.
Как проводится операция?
После проведения предоперационной подготовки, включающей в себя внутривенное введение седативных препаратов и транквилизаторов (фенобарбитал, феназепам и др) для достижения лучшего эффекта от наркоза, пациента доставляют в операционную, где и будет проводиться операция в течение ближайших 4-6-ти часов.
Шунтирование всегда проводится под общим наркозом. Ранее оперативный доступ проводился с помощью стернотомии – рассечения грудины, в последнее время все чаще проводятся операции из мини-доступа в межреберном промежутке слева в проекции сердца.

В большинстве случаев во время операции сердце подключают к аппарату искусственного кровообращения (АИК), который в этот период времени осуществляет кровоток по организму вместо сердца. Также возможно проведение шунтирования на работающем сердце, без подключения АИК.
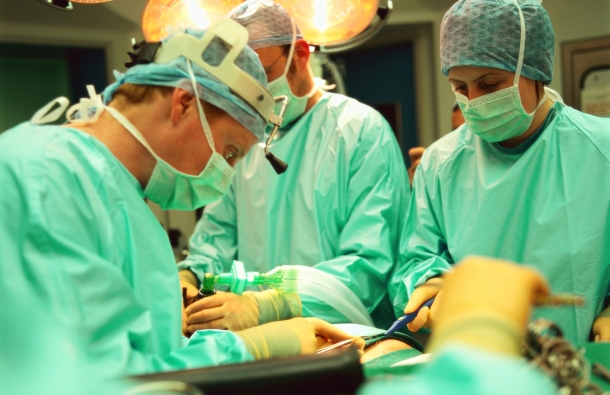
После пережатия аорты (как правило, на 60 минут) и подключения сердца к аппарату (в большинстве случаев на полтора часа) хирург выделяет сосуд, который будет являться шунтом и подводит его к пораженной коронарной артерии, подшивая другой конец к аорте. Таким образом, ток крови к коронарным артериям будет осуществляться из аорты, минуя участок, в котором располагается бляшка. Шунтов может быть несколько – от двух до пяти, в зависимости от количества пораженных артерий.
После того, как все шунты были подшиты в нужные места, на края грудинной кости накладываются скобы из металлической проволоки, ушиваются мягкие ткани и накладывается асептическая повязка. Также выводятся дренажи, по которым вытекает геморрагическая (кровянистая) жидкость из полости перикарда. Через 7-10 дней, в зависимости от темпов заживания постоперационной раны, швы и повязка могут быть сняты. В этот период выполняются ежедневные перевязки.
Сколько стоит операция шунтирования?
Операция АКШ относится к высокотехнологичным видам медицинской помощи, поэтому стоимость ее довольно высока.
В настоящее время такие операции проводятся по квотам, выделенным из средств регионального и федерального бюджета, если операция будет проведена в плановом порядке лицам с ИБС и стенокардией, а также бесплатно по полисам ОМС в случае, если операция проводится экстренно пациентам с острым инфарктом миокарда.
Для получения квоты пациенту должны быть выполнены методы обследования, подтверждающие необходимость оперативного вмешательства (ЭКГ, коронарография, УЗИ сердца и др), подкрепленные направлением лечащего врача кардиолога и кардиохирурга. Ожидание квоты может занять от нескольких недель до пары месяцев.
Если же пациент не намерен ожидать квоты и может себе позволить проведение операции по платным услугам, то он может обратиться в любую государственную (в России) или в частную (за границей) клинику, практикующие проведение таких операций. Примерная стоимость шунтирования составляет от 45 тыс. руб. за само оперативное вмешательство без стоимости расходных материалов до 200 тыс. руб. со стоимостью материалов. При совместном протезировании клапанов сердца с шунтированием цена составляет соответственно от 120 до 500 тыс. руб. в зависимости от количества клапанов и шунтов.
Осложнения

Послеоперационные осложнения могут развиться как со стороны сердца, так и других органов. В раннем послеоперационном периоде сердечные осложнения представлены острым периоперационным некрозом миокарда, который может развиться в острый инфаркт миокарда. Факторы риска развития инфаркта заключаются в основном во времени функционирования аппарата искусственного кровообращения – чем дольше сердце не выполняет свою сократительную функцию во время операции, тем больше риск повреждения миокарда. Постоперационный инфаркт развивается в 2-5% случаев.
Осложнения со стороны других органов и систем развиваются редко и определяются возрастом пациента, а также наличием хронических заболеваний. К осложнениям относятся острая сердечная недостаточность, инсульт, обострение бронхиальной астмы, декомпенсация сахарного диабета и др. Профилактикой возникновения таких состояний является полноценное обследование перед шунтированием и комплексная подготовка пациента к операции с коррекцией функции внутренних органов.
Образ жизни после операции
Послеоперационная рана начинает заживать уже через 7-10 дней суток после шунтирования. Грудина же, являясь костью, заживает гораздо позднее – через 5-6 месяцев после операции.
В раннем послеоперационном периоде с пациентом проводятся реабилитационные мероприятия. К ним относятся:
- Диетическое питание,
- Дыхательная гимнастика – пациенту предлагается подобие воздушного шарика, надувая который, пациент расправляет легкие, что препятствует развитию венозного застоя в них,
- Физическая гимнастика, сначала лежа в постели, затем ходьба по коридору – в настоящее время пациентов стремятся как можно раньше активизировать, если это не противопоказано в силу общей тяжести состояния, для профилактики застоя крови в венах и тромбоэмболических осложнений.

В позднем постоперационном периоде (после выписки и в последующем) продолжается выполнение упражнений, рекомендованных врачом лечебной физкультуры (врач ЛФК), которые укрепляют и тренируют сердечную мышцу и сосуды. Также пациенту для реабилитации необходимо следовать принципам здорового образа жизни, к которым относятся:
- Полный отказ от курения и употребления алкоголя,
- Соблюдение основ здорового питания – исключение жирной, жареной, острой, соленой пищи, большее употребление в пищу свежих овощей и фруктов, кисломолочных продуктов, нежирных сортов мяса и рыбы,
- Адекватная физическая нагрузка – ходьба, легкая утренняя гимнастика,
- Достижение целевого уровня артериального давления, осуществляемое с помощью гипотензивных препаратов.
Оформление инвалидности
После операции шунтирования сосудов сердца временная нетрудоспособность (по больничному листу) оформляется сроком до четырех месяцев. После этого пациенты направляются на МСЭ (медико-социальная экспертиза), в ходе которой решается о присвоении пациенту той или иной группы инвалидности.
III группа присваивается пациентам с неосложненным течением послеоперационного периода и с 1-2 классами (ФК) стенокардии, а также без сердечной недостаточности или с ней. Допускается работа в сфере профессий, не несущих угрозы сердечной деятельности пациенту. К запрещенным профессиям относятся – работа на высоте, с токсичными веществами, в полевых условиях, профессия водителя.
II группа присваивается пациентам с осложненным течением послеоперационного периода.
I группа присваивается лицам с тяжелой хронической сердечной недостаточностью, требующим ухода посторонних лиц.
Прогноз
Прогноз после операции шунтирования определяется рядом таких показателей, как:
 Длительность функционирования шунта. Самым долгосрочным считается использование внутренней грудной артерии, так как ее состоятельность определяется через пять лет после операции более чем у 90% пациентов. Такие же хорошие результаты отмечаются при использовании лучевой артерии. Большая подкожная вена обладает меньшей износоустойчивостью, и состоятельность анастомоза спустя 5 лет наблюдается менее чем у 60% пациентов.
Длительность функционирования шунта. Самым долгосрочным считается использование внутренней грудной артерии, так как ее состоятельность определяется через пять лет после операции более чем у 90% пациентов. Такие же хорошие результаты отмечаются при использовании лучевой артерии. Большая подкожная вена обладает меньшей износоустойчивостью, и состоятельность анастомоза спустя 5 лет наблюдается менее чем у 60% пациентов.- Риск развития инфаркта миокарда составляет всего 5% в первые пять лет после операции.
- Риск внезапной сердечной смерти снижается до 3% в первые 10 лет после операции.
- Улучшается переносимость физических нагрузок, снижается частота приступов стенокардии, а у большей части больных (около 60%) стенокардия не возвращается совсем.
- Статистика смертности – постоперационная летальность составляет 1-5%. К факторам риска относятся дооперационные (возраст, количество перенесенных инфарктов, зона ишемии миокарда, количество пораженных артерий, анатомические особенности коронарных артерий до вмешательства) и постоперационные (характер используемого шунта и время искусственного кровообращения).
Исходя из вышеизложенного, следует отметить, что операция АКШ – отличная альтернатива длительному медикаментозному лечению ИБС и стенокардии, так как достоверно позволяет снизить риск развития инфаркта миокарда и риск возникновения внезапной сердечной смерти, а также значительно улучшить качество жизни пациента. Таким образом, в большинстве случаев операции шунтирования прогноз благоприятный, а живут пациенты после шунтирования сосудов сердца более 10-ти лет.
Видео: аортокоронарное шунтирование сосудов сердца – медицинская анимация
Видео: аортокоронарное шунтирование на работающем сердце
Аортокоронарное шунтирование – показания, техника и длительность, реабилитация и осложнения
Наличие ишемической болезни сердца с выраженной клинической симптоматикой в виде загрудинной боли и одышки служит частым поводом для обращения к кардиологу. Радикально решить проблему помогает оперативное вмешательство. Тактика выбора для некоторых подобных пациентов – аортокоронарное шунтирование сердца. Это вмешательство, в процессе которого суженный и закупоренный бляшками сосуд меняют на трансплантат с вены ноги. В результате восстанавливается кровоток в миокарде, а больному сохраняют жизнь.
Показания и противопоказания к проведению
В основе ИБС как правило лежит атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуются бляшки, нарушающие проходимость сосудов. Сердце получает недостаточный объем кислорода с током крови, и человек чувствует боли в груди по типу стенокардии. В народе это состояние известно как грудная жаба. Оно проявляется давящими, сжимающими, жгучими кардиалгиями приступообразного характера, поначалу связанными с физической нагрузкой или сильным волнением, а в дальнейшем возникающими и в покое.
Показание к операции коронарного шунтирования стенозированных сосудов сердца – необходимость восстановления кровотока в миокарде при таких заболеваниях:
- прогрессирующая, постинфарктная и стенокардия напряжения;
- инфаркт миокарда.
Подобные состояния требуют выполнения коронаровентрикулографии (КВГ) перед выбором тактики действий.
Аортокоронарное шунтирование (АКШ) выступает методом выбора, если при КВГ обнаружено:
- гемодинамически значимый стеноз венечного сосуда сердца (сужение более чем на 75%), в том числе ствола левой коронарной артерии;
- одновременное поражение нескольких веток русла;
- дефект ближних отделов правой межжелудочковой ветви;
- сохраненный диаметр артерии составляет менее 1,5 мм.
Поскольку шунтирование на сердце требует от организма хороших восстановительных возможностей, оно имеет ряд противопоказаний. К ним относятся тяжелые соматические заболевания:
- печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- почек (почечная недостаточность последних стадий);
- легких (эмфизема, тяжелая пневмония, ателектаз).
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст больных сам по себе – не противопоказание к шунтированию сердца, когда нет тяжелых сопутствующих болезней.
Перечисленные показания и противопоказания доктор рассматривает комплексно, определяя степень операционного риска и решая, как действовать дальше.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими).
Методики и техника выполнения
Шунтирование – полостная операция, предполагающая образование дополнительного пути кровотока к сердцу, минуя пораженные сегменты венечных артерий. Оперируют и в плановом, и в экстренном порядке. Существуют два метода создания анастомозов в кардиологической хирургии: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном пути как субстрат замены используют большую подкожную вену бедра или вены голени, а при МКШ – внутреннюю грудную артерию.
Последовательность действий
- Выполняют доступ к сердцу (как правило через разрез грудины).
- Одновременный со стернотомией забор трасплантатов (изъятие сосуда с другой части тела).
- Канюляция восходящей части аорты и полых вен, подключение аппарата искусственного кровообращения АИК (заключается в перекачивании через специальный прибор – мембранный оксигенатор, который насыщает венозную кровь кислородом, при этом позволяя миновать аорту).
- Кардиоплегия (остановка сердца путем охлаждения).
- Наложение шунтов (сшивание сосудов).
- Профилактика воздушной эмболии.
- Восстановление сердечной деятельности.
- Ушивание разреза и дренирование перикардиальной полости.
Затем проверяют функционирование анастомоза при помощи специальных методик. Иногда делают малоинвазивную операцию без подключения АИК. Ее выполняют на работающем сердце, она грозит меньшим риском осложнений и сокращенной продолжительностью восстановления. Однако этот вид вмешательства требует чрезвычайно высокой квалификации хирурга.
Подробнее о технике выполнении АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней лежит в палате реанимации. В этот период наблюдают за жизненно важными показателями, обрабатывают швы антисептическими растворами, промывают дренажи. Каждый день выполняют анализ крови, регистрируют кардиограмму, измеряют температуру тела. Поначалу естественное явление – незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике, чтобы эффективно выводить жидкость из легких и предотвратить застойную пневмонию. С этой же целью больного часто поворачивают в стороны и несколько раз выполняют рентгенографию ОГК. Пациент получает необходимые лекарства.
Если состояние стабильно, а жизни пациента ничего не угрожает, его переводят в общую палату, чтобы далее наблюдать и восстанавливать после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати, по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице колеблется в пределах недели и более.
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
- Стационарный период направлен на расширение двигательного режима. Пациенту разрешают садиться, потом стоять, ходить по палате и т. д., каждый день увеличивая нагрузку на сердце под строгим контролем персонала.
- Длительное наблюдение. После выписки из кардиологического центра продолжается восстановление после операции шунтирования сосудов сердца в домашних условиях. Пациент, как правило, находится на больничном листе, чтобы избежать перегрузок и простуд. Вернуться к работе можно не раньше чем через шесть недель после выписки (срок устанавливают индивидуально). Водителю или строителю его обычно продлевают еще до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита ему выполняют ЭКГ, определяют биохимический спектр липидов, общий анализ крови, при необходимости — рентгенографию органов грудной клетки. Основной принцип реабилитационного процесса на этом этапе заключается в модификации образа жизни. Понятие подразумевает полноценный сон (не менее 7 часов), частое дробное питание с обязательным включением в диету полиненасыщенных жирных кислот, отказ от курения и злоупотребления алкоголем, достаточная физическая активность, поддержание нормальной массы тела (окружность талии у женщин Сколько живут после операции?
Длительность жизни после вмешательства — довольно индивидуальный параметр, который зависит от объема пораженного миокарда и длительности пребывания сердечной мышцы в условиях ишемии. Большую роль играет наличие сопутствующих заболеваний, таких как сахарный диабет и гипертоническая болезнь. В среднем, пациенты после АКШ живут от 5 до 25 лет, но статистика в этом вопросе — фактор не ключевой, важным моментом является конкретное состояние организма человека, о котором ведут речь.
Осложнения
Осложнения после шунтирования могут возникать во время операции и после выписки. Как указывалось выше, риск неблагоприятных последствий оценивают перед вмешательством, он зависит от фонового состояния организма. К наиболее частым проблемам относят:
- острую почечную недостаточность;
- тромбоз;
- остановку сердца;
- нарушения ритма;
- инфаркт миокарда;
- инфицирование, в том числе сепсис;
- пневмонию;
- кровотечение;
- перикардит и тампонаду сердца;
- отек легких;
- кардиогенный шок;
- невроз.
Отдаленное осложнение – стеноз шунтов из-за несоблюдения рекомендаций врача. В таком случае проходимость сосудов снова утрудняется, возникает типичная клиническая картина стенокардии. Такая ситуация требует повторного аортокоронарного шунтирования.
Отзывы пациентов после шунтирования
Существует большое количество методик восстановления кровообращения в сердечной мышце: стентирование, баллонирование и прочие. Шунтирование – самая радикальная из возможных техник, разрешающая возобновить кислородное питание, заменив сосуд. Пациенты, которым выполняют подобное вмешательство, всегда ощущают улучшение состояния. Оно связано с полным исчезновением симптомов, повышением переносимости физических нагрузок и качества жизни. Мы никогда не рекомендуем отказываться от проведения этой процедуры в случаях, когда для нее имеются аргументированные показания, ибо только таким способом у больного появляется шанс на выздоровление.
Стоимость в России и других странах
Цена на процедуру достаточно высока: в зарубежных клиниках операция может стоять от 8 до 40 тысяч долларов, в отечественных кардиологических центрах — от 100 до 300 тысяч рублей. Граждане РФ всегда могут поинтересоваться о квотах и льготах на прохождение лечения у своего профильного кардиолога.
Выводы
Операция коронарного шунтирования сосудов сердца приобрела популярность в современной кардиохирургии. Метод обеспечивает адекватную перфузию миокарда, тем самым улучшая качество жизни, предотвращая раннюю инвалидность и достоверно снижая смертность от сердечно-сосудистой патологии.
Для подготовки материала использовались следующие источники информации.
Шунтирование сердца
Общие сведения
Коронарное шунтирование сосудов сердца — это оперативное вмешательство, во время которого создаётся обходной путь кровоснабжения определённого участка миокарда. Шунтирование позволяет полностью восстановить питание миокарда при сужении венечной артерии. В качестве шунта используются собственные вены голени или лучевая артерия. Оперативное вмешательство позволяет уменьшить выраженность ишемической болезни сердца и повысить качество жизни пациента.
Что такое шунтирование сердца после инфаркта?
Остановить распространение инфаркта миокарда при его развитии можно путём проведения операции по шунтированию сердца в течение 6-15 часов после сердечно-сосудистого события. Технически вмешательство проводится стандартно с учетом некоторых особенностей:
- как можно более раннее выполнение;
- рекомендовано аортокоронарное соединение;
- доступ через грудину на неработающем сердце и искусственном кровообращении.
Классификация
Хирурги используют различные соединения в зависимости от локализации поражённых сосудов и их количества:
- аортокоронарное шунтирование — соединение с аортой;
- маммакоронарное шунтирование — соединение с грудной артерией.
Разница между шунтами заключается в том, что они получают питание из разных сосудов: из внутренней грудной артерии и аорты.
Аортокоронарный шунт
Из руки или ноги выделяют сосуд и соединяют его с аортой. Второй конец вшивается ниже участка суженной венечной артерии. Это позволяет обеспечить питание поражённого участка миокарда напрямую из аорты, что положительно сказывается на метаболических процессах в миокарде и обеспечивает его нормальное функционирование. У пациента улучшается переносимость физических нагрузок, уменьшается выраженность болевого синдрома.
Маммарокоронарный шунт
Маммарокоронарный шунт соединяет маммарные (грудные) артерии и повреждённые атеросклерозом коронарные сосуды сердца. Анатомия расположения сосудов позволяет соединять левую внутреннюю артерию груди с левой венечной, а правую — с правой венечной либо с межжелудочковой артерией.
Бимаммарное шунтирование
Проводится при распространённом поражении венечных сосудов. Оперативное вмешательство рекомендуется при неэффективности ранее проведённого АКШ, при тромбозе вен (невозможности их использования), сужении и закупорке шунта, сужении лучевых артерий. Преимущества данного метода:
- прочность стенки;
- устойчивость к образованию холестериновых бляшек и тромбов;
- широкий просвет грудной артерии.
Миниинвазивное коронарное шунтирование
Доступ к венечным артериям получают путём небольшого разреза в межребёрном промежутке слева от грудины. Грудная клетка при этом не вскрывается. Заживление происходит намного быстрее, а операция считается менее травматичной. Хирургическое вмешательство проводится без подключения к аппарату искусственного кровообращения, на работающем сердце. Миниинвазивная операция проводится при повреждении 1 или 2-х коронарных ветвей на передней стенке левого желудочка. Существенный недостаток данного метода – невозможность обеспечить полноценное восстановление коронарного кровотока.
Коронарное стентирование сосудов сердца
Считается щадящей, малоинвазивной, внутрисосудистой операцией на сосудах сердца, которая заключается в расширении суженной артерии путём расправления введённого стента. Стентирование обычно проводится сразу после коронароангиографии, которая позволяет выявить степень поражения венечной артерии и подобрать необходимый по диаметру и длине стент.
Причины
АКШ позволяет улучшить коронарный кровоток, что уменьшает выраженность болевого синдрома и снижает количество приступов стенокардии. После операции пациенты лучше переносят физические нагрузки, повышает работоспособность, улучшается психологическое состояние. Операции по реконструкции сосудистой сетки сердца снижают риск развития инфаркта миокарда.
Показания для установки шунта:
- критическое сужение коронарных артерий;
- стенокардия напряжения 3 и 4 степени (приступы беспокоят при обычной физической активности и в покое);
- аневризма сердца на фоне коронаросклероза;
- отсутствие возможности провести стентирование;
- сужение венечных артерий в сочетании с постинфарктной аневризмой и пороками строения сердца.
Симптомы
После оперативного вмешательства пациенты попадают в отделение реанимации, где проводится катетеризация мочевых путей и искусственная вентиляция лёгких. Стандартно вводятся обезболивающие средства и назначаются антибиотики. Работа сердца оценивается на мониторе в виде электрокардиографии. После стабилизации состояния пациента переводят на самостоятельное питание и дыхание. Объём движений увеличивается постепенно, поэтапно.
В первое время пациентов беспокоят загрудинные боли, что связано со спецификой проводимой операции, т.к. она проводится на открытом доступе. По мере срастания грудины болевой синдром утихает. Также дискомфортные ощущения наблюдаются и в области, где брали вену. Вся симптоматика носит временный характер и постепенно пациент возвращается к привычному образу жизни.
Анализы и диагностика
Полную информацию о состояния сосудистой системы сердца получают после проведения коронароангиографии и мультиспиральной компьютерной томографии. Оба метода исследования позволяют оценить степень поражения венечных сосудов и определиться с дальнейшей тактикой лечения.
МРТ сердца и коронарных сосудов
Магнитно-резонансная томография считается неинвазивным диагностическим исследованием, который основывается на методе ядерного магнитного резонанса. МСКТ позволяет получить чёткое изображение сердца и оценить состояние коронарных сосудов. Абсолютные противопоказания:
- наличие зажимов, скоб и имплантов из металла;
- наличие инсулиновой помпы, кардиостимулятора, феррамагнитного импланта и других электронных систем.
Цена исследования колеблется в диапазоне от 15 до 35 тысяч рублей. В сравнении с магнитно-резонансным методом исследования КТ сердца является более информативным в плане оценки состояния сосудистой системы сердца.
Дополнительные методы обследования:
- коагулограмма;
- биохимический и общий анализ крови;
- УЗИ органов брюшной полости;
- липидный спектр;
- рентгенография органов грудной клетки;
- УЗДС нижних конечностей;
- ЭКГ;
- ЭхоКГ;
- анализ мочи.
Лечение
Медикаментозная терапия направлена на:
- поддержание нормального уровня кровяного давления и пульса;
- профилактику тромбообразования;
- снижение уровня холестерина, выравнивание липидного спектра;
- улучшение трофики и питания сердечной мышцы.
Лекарства
Основные препараты, назначаемые после стентирования и шунтирования:
Профилактика и реабилитация после операции на сердце
Оперативное вмешательство не устраняет истинную причину заболевания — атеросклеротические изменения на сосудах, а лишь позволяет ликвидировать последствия. Для профилактики рекомендуется смена рациона питания и образа жизни. Реабилитационный период несколько отличается после шунтирования и после стентирования венечных сосудов.
Аортокоронарное шунтирование, основные рекомендации по профилактике осложнений после оперативного вмешательства и для скорейшего восстановления в послеоперационный период:
- полный отказ от курения и употребления алкогольсодержащей продукции;
- диетическое питание со сниженным содержанием животных жиров;
- поддержание нормальных цифр кровяного давления;
- постепенное наращивание физических нагрузок;
- ношение специального компрессионного трикотажа (колготы, чулки);
- контроль над частотой сердечных сокращений;
- профилактическая лекарственная терапия;
- ежедневные прогулки на свежем воздухе;
- регулярное наблюдение у лечащего врача.
Основные рекомендации, которые необходимо соблюдать сразу после операции АКШ:
- ежедневная ходьба пешком продолжительностью не меньше 20 минут с постепенным увеличением продолжительности до 1 часа;
- уделять время для дыхательной гимнастики, медитаций и полного расслабления тела;
- постепенное избавление от лишнего веса за счёт коррекции питания и умеренных физических нагрузок;
- заменить мясные продукты питания (баранина, свинина, утка) на рыбу;
- полностью исключить субпродукты, сливочное мясо и жаренные блюда;
- уменьшить потребление соли;
- заменить выпечку и сладости на мёд и сухофрукты;
- бороться с лишним весом.
После шунтирования сердца в домашних условиях самостоятельно делать гимнастику, избегая чрезмерных перегрузок и подъёма тяжести. Лёгкие упражнения после АКШ позволяют держать мышечный корсет спины в тонусе.
После стентирования сосудов сердца ограничений чуть меньше, ввиду того, что не производится вскрытие грудной клетки, что позволяет пациентам уже с первых дней постепенно наращивать физическую активность и тренировать сердечную мышцу, не позволяя ей расслабиться и облениться. Шунтирование подразумевает более длительный реабилитационный период.
Диета после шунтирования
Основным фактором, негативно влияющим на состояние сосудистой стенки и кровоснабжение миокарда, является чрезмерное содержание холестерина в крови. Именно поэтому так важно отказаться от животных жиров и разнообразить рацион продуктами, которые выводят холестерин из организма и препятствуют его отложению на стенках сосудов.
В рационе должны присутствовать в достаточном количестве овощи, зелень, блюда из рыбы, курицы без жира. Молочные продукты лучше выбирать с пониженным показателем содержания жира. В качестве источника жира рекомендовано употребление растительного масла – 2 столовые ложки в день.
Последствия и осложнения
Осложнения могут развиться при наличии у пациента сопутствующей патологии:
Чаще всего после оперативного вмешательства возникают кровотечения в области анастомозов и регистрируются нарушения ритма. Возможные осложнения:
- острое нарушение кровообращения в головном мозге и миокарде;
- тромбирование венозного русла;
- недостаточность почечной системы;
- местные осложнения в виде инфицирования раны и формирования послеоперационных келоидных рубцов;
- закрытие или сужение шунта.
Прогноз, сколько живут после операции
Если по коронарным артериям полностью восстановлен кровоток после проведённого коронарного шунтирования и пациент принимает всю назначенную терапию, то прогноз считается благоприятным.
Восстановление адекватного кровоснабжения миокарда позволяет избавить пациента от болевого синдрома, связанного с ишемией миокарда, уменьшить число приступов стенокардии, улучшить переносимость физических нагрузок.
Отдалённые результаты хирургического вмешательства:
- восстановление трудоспособности;
- снижение риска развития инфаркта миокарда;
- снижение риска внезапной смерти от острого коронарного синдрома;
- улучшение переносимости физических нагрузок;
- увеличение продолжительности жизни;
- лекарственные препараты принимаются только с профилактической целью.
Сколько живут после операции шунтирование сердца?
В среднем длительность функционирования шунта составляет 10 лет. Для оценки состоятельности шунта проводят коронароангиографию, по результатам которой принимается решение о необходимости повторного хирургического лечение. Полный курс реабилитации после оперативного вмешательства на сердце позволяет максимально увеличить срок службы установленного шунта.
Отзывы пациентов, перенесших шунтирование, в основном положительные. После проведённой операции идёт ремонделирование сердца, в этом период пациенты отмечают ухудшение самочувствия, и им кажется, что операция прошла неудачно. Однако, спустя время, после полной перестройки кровоснабжения миокарда, самочувствие пациентов значительно улучшается, повышается переносимость физических нагрузок, уходят загрудинные боли. В отдалённом периоде отзывы в большинстве своём положительные.
Щадящим вариантом оперативного вмешательства по восстановлению адекватного кровоснабжения миокарда является стентирование сердца. Суть операции заключается во введении в венечный сосуд специального стента, который после раскрытия полностью раскрывает просвет поражённой артерии и восстанавливает кровоток. Реабилитационный период после операции по стентированию гораздо меньше, чем при шунтировании, т.к. вмешательство проводится не на открытом сердце, а стент вводится через пах или через руку.

Образование: Окончила Башкирский государственный медицинский университет по специальности «Лечебное дело». В 2011 году получила диплом и сертификат по специальности «Терапия». В 2012 году получила 2 сертификата и диплома по специальности «Функциональная диагностика» и «Кардиология». В 2013 году прошла курсы по «Актуальным вопросам оториноларингологии в терапии». В 2014 году прошла курсы повышения квалификации по специальности «Клиническая эхокардиография» и курсы по специальности «Медицинская реабилитация». В 2017 году прошла курсы повышения квалификации по специальности «УЗИ сосудов».
Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Коронарное шунтирование сердца — этапы и сложности операции
Шунтирование коронарных артерий сердца – это восстановление кровотока в крупных артериях сердца, суженных в результате ИБС (ишемической болезни сердца) оперативным путем. Операция аортокоронарного шунтирования получила своё название от слова «шунты» — то есть, анастомозы, которые хирурги ставят для создания обходного пути на сосудах, для увеличения притока крови в сердце.
Когда необходима операция?
Прогностических состояний, когда кардиолог должен предложить операцию аортокоронарного шунтирования больному, всего три, это:
- Непроходимость на 50% и более левой венечной артерии.
- Сужение всех сосудов сердца на 70% и более.
- Сильный стеноз проксимального отдела передней межжелудочковой артерии, который сочетается с ещё двумя стенозами артерий сердца.
В кардиологии существует три группы показаний к аортокоронарному шунтированию:
Первая группа показаний к операции:
К ней относятся больные с ишемизированным миокардом в большом объеме, а также больные со стенокардией с показателями ишемии миокарда и отсутствием положительного отклика на медикаментозную терапию.
- Больные с острой ишемией после перенесенного стенирования или ангиопластики.
- Больные с ишемическим отеком легких (что чаще всего сопровождает стенокардию у пожилых женщин).
- Стресс-тест у больного перед плановой операцией (сосудистой или абдоминальной), показавший резко положительный результат.
Вторая группа показаний для аортокоронарного шунтирования:
Операция показана больным, имеющим выраженную стенокардию или рефрактерную ишемию, у которых аортокоронарное шунтирование способно улучшить отдаленный прогноз, сохранив насосную функцию левого желудочка сердца и предотвратив ишемию миокарда.
- При стенозе 50% и более левой артерии сердца.
- Стеноз 50% и более трех коронарных сосудов, в том числе – с выраженной ишемией.
- Поражение одного-двух коронарных сосудов с риском ишемии большого объема миокарда в тех случаях, когда технически невозможно выполнить ангиопластику.
Третья группа показаний для коронарного шунтирования сердца:
К этой группе относятся случаи, когда больному для предстоящей операции на сердце понадобится дополнительная поддержка в виде аортокоронарного шунтирования.
- Перед кардиологическими операциями на сердечных клапанах, миосептэктомии и др.
- При операциях по поводу осложнений ишемии миокарда: острой митральной недостаточности, аневризме левого желудочка, постинфарктного дефекта межжелудочковой перегородки.
- При аномалиях коронарных артерий у больного, когда есть реальный риск его внезапной смерти (например, когда сосуд имеет расположение между легочной артерией и аортой).
Показания к операции аортокоронарного шунтирования всегда устанавливаются на основании данных клинического обследования больного, а также на основании показателей коронарной анатомии в каждом конкретном случае.
Как проходит операция аорто-коронарного шунтирования – этапы на видео
Как и перед любым другим хирургическим вмешательством в кардиологии, перед операцией коронарного шунтирования сердца больному назначают полное обследование, включая коронарографию, электрокардиографию и УЗИ сердца.
Во время операции для шунта у данного больного берут часть вены из нижней конечности, реже — часть внутренней грудной или лучевой артерий. Это никоим образом не нарушает кровообращение в данном участке, и не чревато осложнениями.

Операция аортокоронарного шунтирования выполняется под общим наркозом. Подготовка к данной операции ничем не отличается от подготовки к любым другим кардиохирургическим операциям.
Видео операции аорто-коронарного шунтирования Вы можете найти в интернете.
Основные этапы операции коронарного шунтирования сердца:
1 этап: Наркоз и подготовка к операции
Больного укладывают на операционный стол. Анестезиолог внутривенно вводит анестезирующее лекарственное средство, и больной засыпает. Для контроля дыхания пациента во время операции ему в трахею вводят эндотрахеальную трубку, которая подает дыхательный газ от аппарата ИВЛ (искусственной вентиляции легких).
В желудок вводится зонд, чтобы контролировать желудочное содержимое и предотвратить его заброс в дыхательные пути. Пациенту устанавливают мочевой катетер для отвода мочи во время операции.
2 этап: Хирургический разрез, открытие полости грудной клетки
Кардиохирург делает вертикальный разрез (30-35 см) по срединной линии грудной клетки.
Раскрывается грудная клетка настолько, насколько это обеспечит достаточный доступ к сердцу, к зоне операции.
3 этап: Непосредственная установка шунта на сердце
Следующий этап – остановка сердца пациента и подключение аппарата искусственного кровообращения. Но в некоторых случаях операцию коронарного шунтирования возможно выполнять без остановки сердца – то есть, на бьющемся сердце.
Другой хирург в это время осуществляет забор части вены на ноге пациента.
Один конец шунта пришивается к аорте, другой конец – к коронарной артерии, выше места сужения. Сразу же после пришивания шунта работа сердца восстанавливается.
4 этап: Закрытие операционной раны
Как только хирург убедился в том, что сердце пациента запустилось и шунт работает, он проводит гемостаз полости, устанавливает дренажи. Полость грудной клетки закрывается, поэтапно зашиваются ткани на месте разреза.
Операция аортокоронарного шунтирования длится 3-4 часа. После операции больного перевозят в отделение реанимации. Если в течение суток не возникло осложнений состояния пациента, и состояние стабилизировалось, его переводят в обычную палату кардиохирургического отделения.
Преимущества и возможные осложнения
- Восстанавливается кровоток в зоне коронарных артерий, где было сужение их просвета.
- Пациенту можно ставить не один, а несколько шунтов, чтобы нормализовать кровоток.
- После операции пациент имеет возможность вернуться к нормальной жизни, с очень небольшими ограничениями.
- Снижается риск инфаркта миокарда.
- Стенокардия отступает, приступов больше не наблюдается.
- Операция аортокоронарного шунтирования предоставляет длительный лечебный эффект – у пациента увеличивается продолжительность и повышается качество жизни.
Техника операции аортокоронарного шунтирования давно выверена научно, отточена кардиохирургами на практике и является очень эффективной.
Но, как и любое другое вмешательство, эта операция имеет риск развития осложнений.
Какие осложнения могут возникать во время или после операции аортокоронарного шунтирования?
- Кровотечение.
- Тромбоз глубоких вен.
- Мерцательная аритмия.
- Инфаркт миокарда.
- Нарушения мозгового кровообращения, инсульты.
- Инфицирование операционной раны.
- Сужение шунта.
- Расхождение операционных швов.
- Медиастенит.
- Хроническая боль в оперированной области.
- Келоидный послеоперационный рубец.
Чаще всего осложнения возникают, если в анамнезе пациента:
- Недавно наблюдался острый коронарный синдром.
- Нестабильная гемодинамика.
- Дисфункция левого желудочка сердца.
- Тяжелая, нестабильная стенокардия.
- Атеросклероз периферических и сонных артерий.
По медицинской статистике, осложнения чаще возникают у:
- Женщин – у них меньше диаметр венечных сосудов, что осложняет проведение операции.
- Пациентов пожилого возраста.
- Больных сахарным диабетом.
- Пациентов, имеющих хронические заболевания легких.
- Больных с почечной недостаточностью.
- Лиц с нарушениями свертываемости крови.
Чтобы уменьшить риск развития осложнений, до и после операции проводится целый ряд профилактических мероприятий – это медикаментозная коррекция нарушений, выявление группы риска, применение новых технологий в операции аортокоронарного шунтирования, послеоперационный мониторинг состояния пациента.
Как проходит процесс восстановления после операции?
В день операции
Больной находится в реанимации. Выполняют рентгеноскопию, электрокардиографию при помощи современного аппарата ЭКГ, берут кровь на анализ.
Дыхательная трубка вынимается, возобновляется самостоятельное дыхание.
Удаляют мочевой катетер и дренажи в зоне операции.
Пациенту назначают антибиотики, обезболивающие препараты, другие лекарства по необходимости.
Пациент может осторожно переворачиваться в кровати, есть, пить воду.
Первый день после операции
Больной остается в реанимации, или его переводят в отделение кардиологии.
Продолжается лечение антибиотиками и обезболивающими препаратами.
Пациенту рекомендуют выполнять дыхательную гимнастику.
Назначается щадящее диетическое питание.
Если нет никаких осложнений, больному рекомендуют начинать небольшую физическую активность – присаживаться в постели, затем – вставать на ноги, делать шаги, ходить по палате. Как правило, врач рекомендует больному носить эластичные бинты.
Второй день после операции
Медикаментозная терапия продолжается.
Пациенту рекомендуют постепенно увеличивать физическую нагрузку – самостоятельно, с поддержкой, ходить в туалет, по палате, по коридору, делать простые физические упражнения. Эластичные бинты рекомендуется продолжать носить.
Больному назначается диетическое питание с учетом его состояния.
Третий день после операции
Больной должен выполнять все назначения врача.
Он продолжает делать физические упражнения с постепенным наращиванием нагрузки, дыхательную гимнастику. Эластичные бинты пациенту рекомендуется носить постоянно. Он уже может самостоятельно прогуливаться по коридору несколько раз в день.
Четвертый день после операции
Дыхательную гимнастику пациенту рекомендуют выполнять, как можно чаще, несколько раз в день.
Расширяется питание больного, увеличиваются порции, хотя по-прежнему оно остается диетическим.
Врач оценивает физическое состояние больного и дает рекомендации по дальнейшему восстановлению, изменению образа жизни, питания, физической нагрузки и т.д.
Если всё хорошо, то на 5 день после операции больного выписывают домой.
Дальнейший послеоперационный период
Операция аортокоронарного шунтирования кардинально исправляет проблему, возникшую в здоровье пациента. Но она не может его избавить от заболевания, которое и принесло данную проблему – от атеросклероза. Для того, чтобы болезнь не вернулась, пациенту рекомендуют исключить из своей жизни факторы риска, которые приводят к ускорению образования атеросклеротических бляшек:
- Гипертония – пациенту предстоит постоянная коррекция артериального давления.
- Курение – исключить полностью.
- Избыточная масса тела – следует придерживаться строгой диеты, чтобы избавляться от лишних килограммов, получать достаточно витаминов и питательных веществ, и в то же время – не набирать вес. Следует достичь нормального показателя массы тела – две последние цифры роста минус 10%.
- Высокий уровень холестерина – необходимо строго придерживаться диеты, рекомендованной врачом.
- Сахарный диабет – избавиться от заболевания невозможно, но вполне по силам корректировать уровень сахара в крови и соблюдать диету.
- Низкая активность пациента в движении – следует пересмотреть свой образ жизни и выполнять посильные физические упражнения, дыхательную гимнастику. Ежедневно рекомендуется проходить пешком по 1,5 – 2 км.
- Стрессы – пациенту в будущем необходимо взять за правило избавляться от негатива и сильных волнений, уметь релаксировать, успокаиваться, избегать стрессовых ситуаций и спокойнее относиться ко всему в жизни.
 Загрузка.
Загрузка.