Атипичная стенокардия это
Приступ боли при стенокардии Принцметала иногда может купироваться с помощью БМКК. Классический ЭКГ-признак спонтанной стенокардии — появление быстро проходящего подъема сегмента ST (как при начинающемся ИМ) на 2 мм и выше от изолинии (если этого нет, то диагноз данной Ст сомнителен) в комбинации с изменениями зубца Т, но может быть и снижение сегмента ST (чаще после исходного его повышения). Подъем сегмента ST (могут быть и преходящие зубцы Q) держится на ЭКГ в течение 10—20 мин. У половины больных во время приступа на ЭКГ регистрируются ЭС, пароксизмальная тахикардия, АВ-блокады и другие нарушения ритма, потенциально опасные для жизни (описаны случаи смерти больных вследствие ФЖ). После приступа интервал ST снижается до изолинии. Роста ферментов в крови нет. Почти у трети больных этой Ст в течение 1—2 последующих месяцев развивается ИМ. У другой части больных спонтанная Ст трансформируется в Ст напряжения. Иногда спонтанная Ст комбинируется со стабильной Ст ФК3. У ряда больных стенокардией Принцметала повышение ST сочетается с безболевой ишемией.
У некоторых пожилых пациентов ночью (или в ранние утренние часы) могут развиваться приступы спонтанной стенокардии покоя («лежачего положения» или после изменения положения тела) вследствие повышения П02 миокардом. Ночная Ст часто связана с ночными кошмарами и тахиаритмией. Морфологической основой такой Ст являются стенозирующий коронаросклероз нескольких коронарных артерий, перемещение в сосудистое русло избыточного количества интерстициальной жидкости, приток большого объема крови в малый круг кровообращения и рост нагрузки (преднагрузки) на миокард. По сути, это разновидность острой левожелудочковой недостаточности (ОЛЖН). В таких случаях эффективность нитратов низка, нужно проводить АКШ.
Иногда приступы стенокардии вызываются нарушением ритма сердца или охлаждением комнаты («стенокардия от аритмии или от открытой форточки»), обильной едой (вследствие роста образования хиломикронов — «гиперлипидемическая Ст»). Обычно сразу после еды заметно снижается и ТФН, что обусловлено существенным повышением ПО2 миокардом в этот период.
Атипичные виды стенокардии характеризуются отсутствием типичного болевого приступа и появлением на фоне ишемии миокарда (особенно у пожилых больных) других, менее специфичных симптомов (одышка, аритмия, тяжесть, усталость, изжога и пр.). Принято выделять следующие атипичные виды Ст:
• аритмическая — на высоте ФН появляются преходящие нарушения ритма (чаще жЭС, пароксизмы фибрилляции предсердий), но без боли. Этот вариант Ст чаще встречается у пожилых больных, ранее перенесших ИМ. Обычно аритмии после купирования приступа проходят (нитроглицерин купирует аритмию);
• астматическая (по сути, приступ кардиальной астмы — КА) — на фоне ФН (быстрой ходьбы) появляются одышка или удушье (они быстро исчезают после прекращения ФН или приема нитроглицерина), сухой кашель. Такой вариант возникает вследствие повышения давления наполнения ЛЖ при обширных зонах ишемии на фоне систолодиастолической дисфункции и резкого снижения сократимости миокарда ЛЖ (имеются старые пороки сердца, длительная АГ, выраженный постинфарктный кардиосклероз). Кроме кардиальных причин (коронарная недостаточность, клапанные пороки с ограничением сердечного выброса и падением ФВЛЖ) вызывать одышку и лимитировать выполнение ФН могут и легочные факторы (обструктивные или рестриктивные нарушения вентиляции с последующим нарушением соотношения вентиляция/перфузия; патология легочной циркуляции с ростом физиологически мертвого пространства), и анемия (снижение кислородтранспортной функции крови);
• периферическая — нет типичной локализации боли в грудной клетке. При ФН могут появляться зубная боль; тошнота, изжога или диспепсия (что симулирует язвенную болезнь — ЯБ), не связанные с приемом пиши и купирующиеся нитроглицерином; тупые ноющие боли в суставах, горле и нижней челюсти; приступы мышечной слабости в левой руке и онемение 4-го и 5-го пальцев левой кисти;
• коллаптоидная – сильное головокружение, слабость, обмороки или снижение АД вследствие падения сократительной функции миокарда;
• безболевая ишемия миокарда (БИМ) субъективно ничем не проявляется (иногда комбинируется с периодическими болевыми эпизодами), размер ишемии миокарда невелик;
• позднеишемическая – часто развивается у больных после перенесенного ИМ, когда боли возникают не в период выполнения ФН, а через некоторое время (от нескольких минут до нескольких часов). Это обусловлено большим стенозированием коронарных артерий (ФК3-4). синдромом «обкрадывания», замедлением нейроэндокринных реакций (например, при СД вследствие вегетативной диабетической кардиальной нейропатии) и ростом агрегации тромбоцитов после ФН.
Во многих случаях клинические и рентгенологические (по данным коронарографии) корреляции при Ст слабые. Так, у больных с выраженной ИБС может выявляться «немая ишемия».
Стенокардия

Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Общие сведения
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Как проявление ишемической болезни стенокардия встречается почти у 50% пациентов, являясь самой частой формой ИБС. Распространенность стенокардии выше среди мужчин – 5-20% (против 1-15% среди женщин), с возрастом ее частота резко возрастает. Стенокардия, ввиду специфической симптоматики, также известна как «грудная жаба» или коронарная болезнь сердца.
Развитие стенокардии провоцируется острой недостаточностью коронарного кровотока, вследствие которой развивается дисбаланс между потребностью кардиомиоцитов в поступлении кислорода и ее удовлетворением. Нарушение перфузии сердечной мышцы приводит к ее ишемии. В результате ишемии нарушаются окислительные процессы в миокарде: происходит избыточное накопление недоокисленных метаболитов (молочной, угольной, пировиноградной, фосфорной и других кислот), нарушается ионное равновесие, уменьшается синтез АТФ. Эти процессы вызывают сначала диастолическую, а затем и систолическую дисфункцию миокарда, электрофизиологические нарушения (изменения сегмента ST и зубца Т на ЭКГ) и, в конечном итоге, развитие болевой реакции. Последовательность происходящих в миокарде изменений носит название «ишемического каскада», в основе которого лежит нарушение перфузии и изменение метаболизма в сердечной мышце, а заключительным этапом является развитие стенокардии.
Кислородная недостаточность особенно остро ощущается миокардом во время эмоционального или физического напряжения: по этой причине приступы стенокардии чаще случаются при усиленной работе сердца (во время физической активности, стресса). В отличие от острого инфаркта миокарда, при котором в сердечной мышце развиваются необратимые изменения, при стенокардии расстройство коронарного кровообращения носит преходящий характер. Однако если гипоксия миокарда превышает порог его выживаемости, то стенокардия может перерасти в инфаркт миокарда.

Причины стенокардии
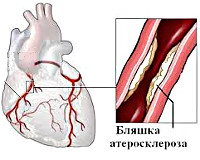
Ведущей причиной стенокардии, как и ишемической болезни сердца, является вызванное атеросклерозом сужение коронарных сосудов. Приступы стенокардии развиваются при сужении просвета коронарных артерий на 50-70%. Чем выраженнее атеросклеротический стеноз, тем тяжелее протекает стенокардия. Степень тяжести стенокардии также зависит от протяженности и локализации стеноза, от количества пораженных артерий. Патогенез стенокардии часто носит смешанный характер, и наряду с атеросклеротической обструкцией могут иметь место процессы тромбообразования и спазма коронарных артерий.
Иногда стенокардия развивается только в результате ангиоспазма без атеросклерозирования артерий. При ряде патологий желудочно-кишечного тракта (диафрагмальной грыже, желчнокаменной болезни и др.), а также инфекционно-аллергических заболеваниях, сифилитических и ревматоидных поражениях сосудов (аортит, периартериит, васкулит, эндартериит) может развиваться рефлекторный кардиоспазм, вызванный нарушением высшей нервной регуляции венечных артерий сердца – так называемая, рефлекторная стенокардия.
Факторы риска
На развитие, прогрессирование и проявление стенокардии влияют модифицируемые (устранимые) и немодифицируемые (неустранимые) факторы риска.
К немодифицируемым факторам риска стенокардии относятся пол, возраст и наследственность. Уже отмечалось, что мужчины наиболее подвержены риску возникновения стенокардии. Эта тенденция преобладает до 50-55 лет, т. е. до наступления менопаузальных изменений в женском организме, когда снижается выработка эстрогенов – женских половых гормонов, «защищающих» сердце и коронарные сосуды. После 55 лет стенокардия встречается у лиц обоего пола приблизительно с равной частотой. Часто стенокардия наблюдается у прямых родственников пациентов, страдающих ИБС или перенесших инфаркт миокарда.
На модифицируемые факторы риска стенокардии человек имеет возможность повлиять или исключить их из своей жизни. Нередко эти факторы тесно взаимосвязаны, и уменьшение негативного влияния одного устраняет другой. Так, уменьшение жиров в потребляемой пище ведет к снижению холестерина, массы тела и артериального давления. В число устранимых факторов риска стенокардии входят:
- Гиперлипидемия. У 96% пациентов со стенокардией обнаруживается повышение холестерина и др. липидных фракций, обладающих атерогенным действием (триглицеридов, липопротеинов низкой плотности), что ведет к отложению холестерина в артериях, питающих миокард. Повышение липидного спектра, в свою очередь, усиливает процессы тромбообразования в сосудах.
- Ожирение. Обычно возникает у лиц, употребляющих высококалорийную пищу с чрезмерным содержанием животных жиров, холестерина и углеводов. Пациентам со стенокардией необходимо ограничение холестерина в питании до 300 мг, поваренной соли – до 5 г, увеличение употребления пищевой клетчатки – более 30 г.
- Гиподинамия. Недостаточная физическая активность предрасполагает к развитию ожирения и нарушению липидного обмена. Воздействие сразу нескольких факторов одновременно (гиперхолестеринемия, ожирение, гиподинамия) играет решающую роль в возникновении стенокардии и ее прогрессировании.
- Курение. Курение сигарет повышает в крови концентрацию карбоксигемоглобина – соединения угарного газа и гемоглобина, вызывающего кислородное голодание клеток, в первую очередь кардиомиоцитов, спазм артерий, повышение АД. При наличии атеросклероза курение способствует раннему проявлению стенокардии и повышает риск развития острого инфаркта миокарда.
- Артериальная гипертония. Часто сопровождает течение ИБС и способствует прогрессированию стенокардии. При артериальной гипертензии из-за повышения систолического АД возрастает напряжение миокарда и увеличивается его потребность в получении кислорода.
- Анемия и интоксикации. Эти состояния сопровождаются снижением доставки кислорода к сердечной мышце и провоцируют приступы стенокардии, как на фоне коронарного атеросклероза, так и при его отсутствии.
- Сахарный диабет. При наличии сахарного диабета риск ИБС и стенокардии повышается в 2 раза. Диабетики с 10-летним стажем заболевания страдают выраженным атеросклерозом и имеют худший прогноз в случае развития стенокардии и инфаркта миокарда.
- Увеличение относительной вязкости крови. Способствует процессам тромбообразования в месте развития атеросклеротической бляшки, повышает риск атеротромбоза коронарных артерий и развития опасных осложнений ИБС и стенокардии.
- Психоэмоциональный стресс. Сердце при стрессе работает в условиях повышенной нагрузки: развивается ангиоспазм, возрастает АД, ухудшается снабжение миокарда кислородом и питательными веществами. Поэтому стресс является мощным фактором, провоцирующим стенокардию, инфаркт миокарда, внезапную коронарную смерть.
В число факторов риска стенокардии также включают иммунные реакции, дисфункцию эндотелия, повышенную частоту сердечных сокращений, преждевременную менопаузу и прием гормональных контрацептивов у женщин и др.
Сочетание 2-х и более факторов, даже выраженных умеренно, увеличивает суммарный риск развития стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Классификация
По международной классификации, принятой ВОЗ (1979 г.) и Всесоюзным кардиологическим научным центром (ВКНЦ) АМН СССР (1984 г.), выделяют следующие виды стенокардии:
Стенокардию напряжения – протекает в виде преходящих приступов загрудинных болей, вызываемых эмоциональными или физическими нагрузками, повышающими метаболические потребности миокарда (тахикардия, повышение АД). Обычно боли исчезают в покое или купируются приемом нитроглицерина. Стенокардия напряжения включает:
Впервые возникшую стенокардию – продолжительностью до 1 мес. от первого проявления. Может иметь различное течение и прогноз: регрессировать, перейти в стабильную или прогрессирующую стенокардию.
Стабильную стенокардию – продолжительностью свыше 1 мес. По способности пациента переносить физические нагрузки подразделяется на функциональные классы:
- I класс – хорошая переносимость обычных физических нагрузок; развитие приступов стенокардии вызывается чрезмерными нагрузками, выполняемыми длительно и интенсивно;
- II класс – обычная физическая активность несколько ограничена; возникновение приступов стенокардии провоцируется ходьбой по ровной местности более чем на 500 м, подъемом по лестнице более чем на 1 этаж. На развитие приступа стенокардии оказывают влияние холодная погода, ветер, эмоциональное возбуждение, первые часы после сна.
- III класс – обычная физическая активность резко ограничена; приступы стенокардии вызываются ходьбой в привычном темпе по ровной местности на 100-200 м, подъемом по лестнице на 1 этаж.
- IV класс – стенокардия развивается при минимальной физической нагрузке, ходьбе менее чем на 100 м, среди сна, в покое.
Прогрессирующую (нестабильную) стенокардию – увеличение тяжести, продолжительности и частоты приступов в ответ на привычную для пациента нагрузку.
Спонтанную (особую, вазоспастическую) стенокардию – обусловленную внезапным спазмом коронарных артерий. Приступы стенокардии развиваются только в покое, в ночные часы или рано утром. Спонтанная стенокардия, сопровождающаяся подъемом сегмента ST, называется вариантной, или стенокардией Принцметала.
Прогрессирующая, а также некоторые варианты спонтанной и впервые возникшей стенокардии объединяются в понятие «нестабильная стенокардия».
Симптомы стенокардии
Типичным признаком стенокардии являются боли за грудиной, реже левее грудины (в проекции сердца). Болевые ощущения могут быть сжимающими, давящими, жгущими, иногда – режущими, тянущими, сверлящими. Болевая интенсивность может быть от терпимой до весьма выраженной, заставляющей пациентов стонать и кричать, испытывать страх близкой смерти.
Боли иррадиируют преимущественно в левую руку и плечо, нижнюю челюсть, под левую лопатку, в эпигастральную область; в атипичных случаях – в правую половину туловища, ноги. Иррадиация боли при стенокардии обусловлена ее распространением от сердца к VII шейному и I—V грудными сегментам спинного мозга и далее по центробежным нервам к иннервируемым зонам.
Боль при стенокардии чаще возникает в момент ходьбы, подъема по лестнице, усилия, стресса, может возникать в ночные часы. Приступ боли продолжается от 1 до 15-20 минут. Факторами, облегчающими приступ стенокардии, являются прием нитроглицерина, положение стоя или сидя.
Во время приступа пациент испытывает нехватку воздуха, старается остановиться и замереть, прижимает руку к груди, бледнеет; лицо принимает страдальческое выражение, верхние конечности холодеют и немеют. Вначале пульс учащается, затем урежается, возможно развитие аритмии, чаще экстрасистолии, повышение АД. Затянувшийся приступ стенокардии может перерасти в инфаркт миокарда. Отдаленными осложнениями стенокардии служат кардиосклероз и хроническая сердечная недостаточность.
Диагностика
При распознавании стенокардии учитывают жалобы пациента, характер, локализацию, иррадиацию, продолжительность болей, условия их возникновения и факторы купирования приступа. Лабораторная диагностика включает исследование в крови общего холестерина, АСТ и АЛТ, липопротеидов высокой и низкой плотности, триглицеридов, лактатдегидрогеназы, креатинкиназы, глюкозы, коагулограммы и электролитов крови. Особую диагностическую значимость имеет определение кардиальных тропонинов I и Т – маркеров, свидетельствующих о повреждении миокарда. Выявление этих миокардиальных белков говорит о произошедшем микроинфаркте или инфаркте миокарда и позволяет предупредить развитие постинфарктной стенокардии.
ЭКГ, снятая на высоте приступа стенокардии, выявляет снижение ST-интервала, наличие отрицательного зубца Т в грудных отведениях, нарушения проводимости и ритма. Суточное ЭКГ-мониторирование позволяет зафиксировать ишемические изменения или их отсутствие при каждом приступе стенокардии, ЧСС, аритмии. Возрастающая перед приступом частота сердечных сокращений позволяет думать о стенокардии напряжения, нормальная ЧСС – о спонтанной стенокардии. ЭхоКГ при стенокардии выявляет локальные ишемические изменения и нарушения сократимости миокарда.
Велгоэргометрия (ВЭМ) является пробой, показывающей, какую максимальную нагрузку может перенести пациент без угрозы развития ишемии. Нагрузка задается с помощью велотренажера до достижения субмаксимальной ЧСС с одновременной записью ЭКГ. При отрицательной пробе субмаксимальная ЧСС достигается за 10-12 мин. в отсутствие клинических и ЭКГ-проявлений ишемии. Положительной считается проба, сопровождающаяся в момент нагрузки приступом стенокардии или смещением ST-сегмента на 1 и более миллиметр. Выявление стенокардии также возможно путем индуцирования контролируемой преходящей ишемии миокарда с помощью функциональных (чрезпищеводная стимуляция предсердий) или фармакологических (изопротереноловой, пробы с дипиридамолом) нагрузочных тестов.
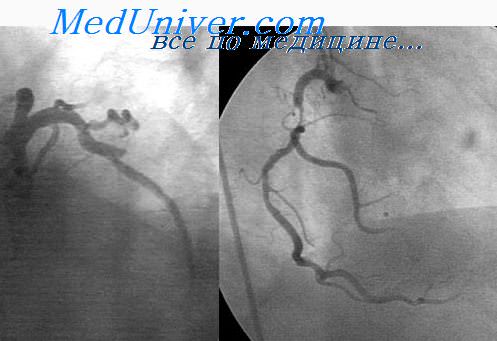
Сцинтиграфия миокарда проводится с целью визуализации перфузии сердечной мышцы и выявления в ней очаговых изменений. Радиоактивный препарат таллий активно поглощается жизнеспособными кардиомиоцитами, а при стенокардии, сопровождающейся коронаросклерозом, выявляются очаговые зоны нарушения перфузии миокарда. Диагностическая коронарография проводится для оценки локализации, степени и распространенности поражения артерий сердца, что позволяет определиться в выборе способа лечения (консервативного или хирургического).
Лечение стенокардии
Направлено на купирование, а также предупреждение приступов и осложнений стенокардии. Препаратом первой помощи при приступе стенокардии служит нитроглицерин (на кусочке сахара держать во рту до полного рассасывания). Облегчение боли обычно наступает через 1-2 минуты. Если приступ не купировался, нитроглицерин можно использовать повторно с интервалом 3 мин. и не более 3-х раз (ввиду опасности резкого падения АД).
Плановая медикаментозная терапия стенокардии включает прием антиангинальных (антиишемических) препаратов, уменьшающих потребность сердечной мышцы в кислороде: нитратов пролонгированного действия (пентаэритритила тетранитрата, Изосорбида динитрата и др.), b-адреноблокаторов (анаприлина, окспренолола и др.), молсидомина, блокаторов кальциевых каналов (верапамила, нифедипина), триметазидина и др.
В лечении стенокардии целесообразно применение антисклеротических препаратов (группы статинов – ловастатина, симвастатина), антиоксидантов (токоферола), антиагрегантов (ацетилсалициловой к-ты). По показаниям проводится профилактика и лечение нарушений проводимости и ритма; при стенокардии высокого функционального класса выполняется хирургическая реваскуляризация миокарда: баллонная ангиопластика, аортокоронарное шунтирование.
Прогноз и профилактика
Стенокардия является хронической инвалидизиpующей патологией сердца. При прогрессировании стенокардии высок риск развития инфаркта миокарда или летального исхода. Систематическое лечение и вторичная профилактика способствуют контролю за течением стенокардии, улучшению прогноза и сохранению трудоспособности при ограничении физических и эмоциональных нагрузок.
Для эффективной профилактики стенокардии необходимо исключение факторов риска: снижение избыточного веса, контроль за АД, оптимизация диеты и образа жизни и т. д. В качестве вторичной профилактики при уже установленном диагнозе стенокардии необходимо избегать волнений и физических усилий, профилактически принимать нитроглицерин перед нагрузками, осуществлять профилактику атеросклероза, проводить терапию сопутствующих патологий (сахарного диабета, заболеваний ЖКТ). Точное следование рекомендациям по лечению стенокардии, прием пролонгированных нитратов и диспансерный контроль кардиолога позволяют достичь состояния длительной ремиссии.
Стенокардия: признаки, причины, классификация

Стенокардией называют одну из наиболее распространенных форм ишемической болезни сердца, которая характеризуется появлением приступообразных болей в области сердца или за грудиной, вызываемых недостаточным кровоснабжением мышцы сердца. В большинстве случаев стенокардические боли описываются больными как ощущение сжатости, дискомфорта, жжения, давления, боли или тяжести в грудной клетке. Эти неприятные ощущения могут распространяться на область верхних конечностей, плеч, шеи, нижней челюсти, горла или лопатки, и их появлению не сопутствуют предвестники.
Приступы стенокардии могут развиваться как после физической или психоэмоциональной нагрузки, так и без видимых причин. Болезненные и неприятные ощущения провоцируются недостаточным кровоснабжением миокарда (ишемией). Это состояние сопровождается недостаточным поступлением кислорода в клетки сердечной мышцы, что и приводит к появлению болезненных ощущений.
Причины
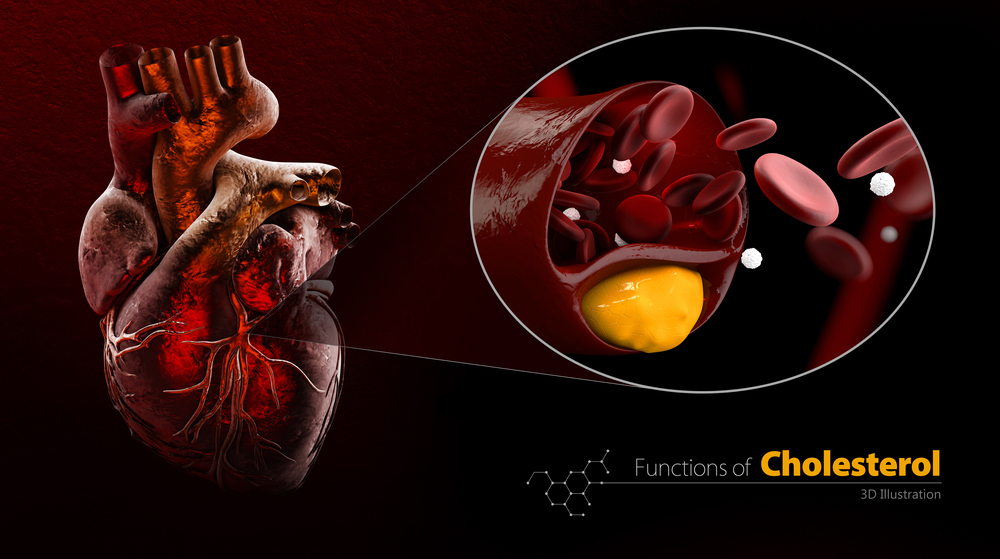
Наиболее часто стенокардия вызывается атеросклерозом коронарных сосудов, при котором на стенках сосудов разрастаются атеросклеротические бляшки. Именно эти образования способствуют сужению просвета сосудов и недостаточному поступлению обогащенной кислородом крови к клеткам миокарда. В моменты особенно выраженного кислородного голодания (при сужении коронарных артерий на 50-70%) у больного развивается приступ ишемии и стенокардии. Степень тяжести этой формы ишемической болезни сердца зависит от выраженности ишемии (т. е. от локализации и протяженности зоны стеноза коронарных сосудов).
В некоторых случаях стенокардия вызывается другими патологиями:
- инфекционными или аллергическими заболеваниями;
- осложнениями после ревматизма или сифилиса (эндартериит, васкулит, аортит, периартериит);
- абдоминальными патологиями (желчнокаменная болезнь, диафрагмальная грыжа и др.).
Развитие и прогрессирование стенокардии может провоцироваться такими предрасполагающими факторами:
- устранимыми: ожирение, повышенный уровень «вредного» холестерина в крови, артериальная гипертензия, анемия, частые стрессовые ситуации, сахарный диабет, повышенная свертываемость крови и склонность к тромбообразованию, хроническая интоксикация, курение, нерациональное питание, гиподинамия;
- неустранимые: наследственность, возраст, период менопаузы, прием гормональных противозачаточных.
Сочетание даже двух из вышеперечисленных факторов увеличивает риск появления стенокардии.
Классификация

По причинам возникновения стенокардия классифицируется кардиологами на такие формы:
- Стенокардия напряжения. Приступы кардиалгий вызываются эмоциональными, умственными или физическими нагрузками, которые сопровождаются повышенной потребностью миокарда в кислороде. При такой форме стенокардии приступы купируются в состоянии покоя или после приема Нитроглицерина.
- Стенокардия покоя. Приступы болей в грудной клетке появляются при обычной нагрузке, в состоянии покоя днем или во время ночного сна и вызываются спонтанным спазмированием коронарных сосудов.
По характеру проявления стенокардия может быть:
- стабильной – стенокардические приступы появляются с определенной частотой (через день, неделю, один раз в месяц и т. п.);
- нестабильной – такие виды стенокардии могут быть впервые возникающими, прогрессирующими, спонтанными;
- стенокардия Принцметала (атипичная) – эта форма стенокардии встречается редко и ее атипичность заключается в возникновении серии цикличных приступов в одно и то же время (утром).
Стабильная стенокардия подразделяется на такие функциональные классы:
- I – приступы у больного появляются редко, они не продолжительны, появляются после непривычной физической нагрузки;
- II – стенокардические приступы возникают после быстрого подъема по лестнице или после быстрого бега, их появление может быть сопряжено с различными другими предрасполагающими факторами (морозная погода, сильный ветер, переедание и пр.);
- III – кардиалгии (боли в сердце) могут появляться даже при обычной ходьбе по плоской поверхности протяженность около 100 метров или при подъеме по лестнице на один этаж, после любого переживания или волнения, сразу после выхода на ветреную или морозную погоду, такие приступы стенокардии могут значительно ограничивать повседневную активность больного;
- IV – стенокардические приступы могут появляться при любой форме физической активности, больной не может выполнять даже самые минимальные физические действия (ходьба на 50 м, переодевание, подметание пола веником и пр.), кардиалгии могут наступать и в состоянии абсолютного покоя.
Нестабильная стенокардия может сопровождаться различными нестабильными проявлениями (например, увеличением продолжительности приступа). Она может проявляться такими формами:
- первичная стенокардия – приступы появляются впервые и длятся не более месяца;
- прогрессирующая стенокардия – приступы становятся более частыми, тяжелыми и продолжительными, могут появляться в ночное время;
- стенокардия покоя – приступы кардиалгий появляются при абсолютном покое (спустя несколько часов после физической активности или эмоционального перенапряжения);
- постинфарктная стенокардия – у больного, перенесшего инфаркт, на протяжении 10-14 дней появляются кардиалгии.
Появление нестабильной стенокардии должно становиться поводом для безотлагательного обращения к кардиологу или для вызова бригады скорой помощи. При отсутствии адекватной помощи такие приступы могут стать причиной сердечного приступа или инфаркта миокарда. Лечение таких пациентов проводится в отделении реанимации.
Дифференциация стабильной и нестабильной стенокардии
Для того чтобы различить стабильную стенокардию от нестабильной необходимо учесть такие факторы:
- Продолжительность приступа. Длительность приступа при стабильной стенокардии составляет около 10 минут, а при нестабильной – до 15 минут.
 Физическую нагрузку, которой он был спровоцирован. При стабильной стенокардии приступы кардиалгий провоцируются физической или психоэмоциональной нагрузкой одного и того же уровня. Приступ нестабильной стенокардии может возникать при меньшей доле эмоционального или физического напряжения или же появляться в состоянии полного покоя.
Физическую нагрузку, которой он был спровоцирован. При стабильной стенокардии приступы кардиалгий провоцируются физической или психоэмоциональной нагрузкой одного и того же уровня. Приступ нестабильной стенокардии может возникать при меньшей доле эмоционального или физического напряжения или же появляться в состоянии полного покоя.- Эффект после принятия таблетки Нитроглицерина. При стабильной стенокардии кардиалгия устраняется через 2-3 минуты после приема одной таблетки Нитроглицерина. Для устранения боли в сердце при нестабильной стенокардии больному приходиться принимать большее количество таблеток этого препарата.
Признаки
Основным признаком стенокардии является боль, которая локализуется за грудиной. Она носит давящий, сжимающий или жгучий характер и может отдавать в левую руку, лопатку, область шеи, горла или нижней челюсти. В редких случаях у некоторых пациентов может наблюдаться иррадиация боли в правую руку или в область верхней части живота.
Из-за болевого приступа больной может стонать, испытывать страх смерти, прижимать руку к груди. У него проявляется бледность, холодеют или немеют конечности, появляется сердцебиение и поднимается артериальное давление.
При нетипичном приступе стенокардии у больного могут наблюдаться такие признаки:
- боль в руке, шее, лопатке или в зубах;
- одышка при вдохе и выдохе;
- тахикардия;
- тошнота;
- слабость;
- потливость.
В редких случаях приступ стенокардии вовсе не сопровождается болью или другими симптомами (такие случаи называют «немой» стенокардией).
Стенокардические приступы начинаются резко, обычно на пике физической активности или психоэмоционального напряжения. Из-за появления боли больной вынужден останавливать физическое действие (например, ходьбу или бег). Длительность кардиалгии при этой форме ишемической болезни сердца составляет не более 15-20 минут.
Боли в сердце при приступе стенокардии могут исчезать самостоятельно сразу после прекращения воздействия провоцирующего их фактора или устраняются приемом Нитроглицерина. Данный препарат вызывает увеличение притока крови к миокарду и тем самым устраняет недостаток кислорода в сердце.
После завершения приступа стенокардия себя не проявляет.
Лечение стенокардии может быть консервативным или хирургическим, и оно направлено на предупреждение прогрессирования заболевания и внезапной смерти. При отсутствии адекватной терапии данная форма ишемической болезни сердца может приводить к таким тяжелым осложнениям:
Надежной профилактикой таких тяжелых последствий может стать только систематическое лечение ишемической болезни сердца и профилактика последующих приступов стенокардии. При соблюдении всех рекомендаций врача и своевременном обращении за медицинской помощью больной может избежать инвалидизации и внезапного летального исхода.
«Школа здоровья» на тему «Стенокардия»
IV-ТЕРАПИЯ-КОНСПЕКТЫ ЛЕКЦИЙ / СТЕНОКАРДИЯ
СТЕНОКАРДИЯ – боль либо дискомфорт в области грудной клетки, вызванный ишемией миокарда чаще всего на фоне атеросклероза коронарных артерий
a) Стабильная стенокардия напряжения
б) Нестабильная стенокардия
2) Первичный инфаркт миокарда
3) Повторный инфаркт миокарда
4) Старый (перенесенный ранее) инфаркт миокарда (постинфарктный кардиосклероз)
5) Внезапная сердечная (аритмическая) смерть
Основа патогенеза – возникновение ишемии миокарда вследствие дисбаланса между потребностями миокарда в кислороде и энергетических субстратах с одной стороны и возможностями коронарного кровотока по их адекватному обеспечению с другой стороны
ФАКТОРЫ РИСКА ИБС
Курение (10 и более сигарет в день в течение последних 5 лет)
Гиперлипидемия (общий холестерин плазмы > 240 мг/дл; холестерин липопротеинов низкой плотности > 160 мг/дл)
АТЕРОСКЛЕРОЗ коронарных артерий с сужением их просвета более, чем на 50% – основная причина стенокардии
Стеноз устья аорты
Первое классическое описание стенокардии дал Геберден в 1772 г. :”…боль в грудной клетке, возникающая во время ходьбы и заставляющая больного остановиться, в особенности во время ходьбы вскоре после еды. Кажется, что эта боль в случае ее продолжения или усиления способна лишить человека жизни; в момент остановки все неприятные ощущения исчезают. После того, как боль продолжает возникать в течение нескольких месяцев, она перестает немедленно проходить при остановке; и в дальнейшем она будет продолжать возникать не только когда человек идет, но и когда лежит…”
СТЕНОКАРДИЯ КЛИНИЧЕСКАЯ КАРТИНА
ХАРАКТЕРИСТИКА ТИПИЧНОГО БОЛЕВОГО СИНДРОМА
Локализация болей: за грудиной, часто с иррадиацией в нижнюю челюсть, шею, левое (реже в правое) плечо, предплечье, кисть, спину, эпигастральную область.
Характер болей: давящие, сжимающие, жгущие, душащие. Интенсивность различная. Не характерны острые и прокалывающие боли.
Провоцирующие факторы: физическое либо эмоциональное напряжение. В покое боли прекращаются самостоятельно.
Длительность болей: от 30 секунд до 5—15 минут, но не более 20 минут. Боли длительностью более 20 минут требуют исключения нестабильной стенокардии, инфаркта миокарда либо их некоронарогенной природы.
Быстрый (несколько минут) эффект от нитроглицерина.
Типичный болевой синдром с 80% вероятностью позволяет судить о наличии ИБС и ишемии миокарда на фоне атеросклероза коронарных артерий со стенозированием их просвета > чем на 70%.
АТИПИЧНЫЙ БОЛЕВОЙ СИНДРОМ
Атипичный характер болевого синдрома
Атипичная локализация болей
Возникновение болей вне связи с физической и эмоциональной нагрузкой
Длительность более 20 минут
Отсутствие эффекта от нитроглицерина
Чаще наблюдается у пожилых людей и женщин
Вероятность наличия ИБС и ишемии миокарда на фоне атеросклероза коронарных артерий от 20% до 50%
Часто возникает необходимость объективного подтверждения ишемии миокарда
КЛАССИФИКАЦИЯ СТЕНОКАРДИИ СОГЛАСНО КАНАДСКОМУ СЕРДЕЧНО-СОСУДИСТОМУ ОБЩЕСТВУ, 1976 г
Класс I – Обычная физическая нагрузка (ходьба, подъем на лестницу) не вызывает стенокардию. Стенокардия возникает во время очень интенсивных, быстрых или длительных физических нагрузок, либо сразу после их окончания.
Класс II – Небольшое ограничение обычной физической активности. Стенокардия возникает при прохождении более 400 метров по горизонтальной поверхности, либо при подъеме более, чем на 1 этаж лестницы в обычном темпе.
Класс III – Значительное ограничение обычных физических нагрузок. Стенокардия возникает при прохождении 200—400 метров по горизонтальной поверхности, либо при подъеме на 1 этаж лестницы в обычном темпе.
Класс IV – Невозможность выполнения какой-либо физической нагрузки без возникновения стенокардии. Стенокардия может возникать в покое.
Не существует каких-либо данных объективного осмотра больного, специфичных для стенокардии
Осмотр больного со стенокардией позволяет уточнить характер поражения сердечно-сосудистой системы (стеноз устья аорты, артериальная гипертония) и наличие сопутствующих заболеваний и осложнений (сердечная недостаточность)
ЛАБОРАТОРНЫЕ И ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Общий анализ крови (Hb, Ht, эритроциты, тромбоциты)
Биохимический анализ крови (глюкоза, холестерин, триглицериды, липидный спектр, кардиоспецифические ферменты, электролиты)
Рентгенография органов грудной клетки
Ультразвуковое исследование сердца
ЭКГ в покое в 12 отведениях
ЭКГ в 12 отведениях во время болевого синдрома
Нагрузочные ЭКГ тесты
чреспищеводная электрическая стимуляция сердца
Стресс-эхокардиография с добутамином
Стресс-сцинтиграфия миокарда с таллием-201
Мультиспиральная компьютерная томография с контрастированием
ТРЕДМИЛ – ТЕСТ: КРИТЕРИИ ИШЕМИИ МИОКАРДА
Возникновение типичного приступа стенокардии
Появление на ЭКГ горизонтальной либо косонисходящей депрессии сегмента S-T > 1,0 мм
ПОКАЗАНИЯ К КОРОНАРОАНГИОГРАФИИ
Золотой стандарт» диагностики ИБС
Установление диагноза при недостаточной информативности неинвазивных методов исследования
Выбор метода реваскуляризации миокарда у больных высокого риска
Стенокардия III класса при недостаточной эффективности медикаментозной терапии
Стенокардия I и II класса у больных с низкой толерантностью к физическим нагрузкам либо перенесенными ранее ИМ, АКШ и коронарной ангиопластикой
Увеличение продолжительности жизни за счет снижения риска смерти и развития инфаркта миокарда
Улучшение качества жизни за счет уменьшения выраженности клинических проявлений заболевания
ОСНОВНЫЕ НАПРАВЛЕНИЯ ЛЕЧЕНИЯ
Информирование и обучение
Отказ от курения
Диета – снижение уровня холестерина плазмы крови и массы тела
ВОЗДЕЙСТВИЕ НА ФАКТОРЫ РИСКА
Нормализация артериального давления
Лечение сахарного диабета
Терапия, направленная на предупреждение развития инфаркта миокарда и уменьшение риска смерти
Терапия, направленная на уменьшение степени ишемии миокарда
ПРЕДУПРЕЖДЕНИЕ ВОЗНИКНОВЕНИЯ ИМ И СМЕРТИ
(аторвастатин, симвасатин, правастатин,
(пропранолол, атенолол, метопролол,
УМЕНЬШЕНИЕ ИШЕМИИ МИОКАРДА И ВЫРАЖЕННОСТИ КЛИНИЧЕСКИХ ПРОЯВЛЕНИЙ
(пропранолол, атенолол, метопролол и др.)
(нитроглицерин, изосорбида динитрат, изосорбида 5-мононитрат)
Блокаторы Са 2+ каналов
ОСНОВНЫЕ НАПРАВЛЕНИЯ ЛЕЧЕНИЯ
Блокирует фермент циклооксигеназу и синтез тромбоксана А2 в тромбоцитах
Назначается всем больным со стабильной стенокардией при отсутствии противопоказаний (уровень доказательности – А)
Суточная доза аспирина 75 – 100 мг
Снижает риск развития сердечно-сосудистых осложнений на 33%
Назначаются всем больным со стабильной стенокардией при отсутствии противопоказаний (уровень доказательности – А для больных с перенесенным ранее ИМ и В – для больных без ИМ в анамнезе)
Целевое значение ЧСС в покое = 55–60 ударов в 1 минуту
Снижают риск развития инфаркта миокарда и смерти на 30—35%
Блокируя 3-гидрокси-3-метилглутарил-коэнзим А-редуктазу, подавляют синтез холестерина в печени
Показаны при неэффективности гиполипидемической диеты (общий холестерин плазмы крови > 220 мг/дл (> 5,5 ммоль/л); холестерин липопротеинов низкой плотности > 130 мг/дл; (>2,6 ммоль/л)
Снижают риск развития сердечно-сосудистых осложнений на 20 – 40%
Блокируют ангиотензин-превращающий фермент, уменьшая степень ремоделирования миокарда; оказывают органопротективное действие
Показаны при сочетании стенокардии с дисфункцией левого желудочка или при наличии сахарного диабета (уровень доказательности – А)
Назначаются больным со стабильной стенокардией, имеющим противопоказания к назначению β-адреноблокаторов либо их непереносимость (уровень доказательности – В)
Влияние на продолжительность жизни неизвестно
Купирование приступа стенокардии (уровень доказательности – А)
Профилактика возникновения приступов стенокардии
Комбинированная терапия совместно с β-адреноблокаторами или антагонистами кальция ((уровень доказательности – В)
Не влияют на продолжительность жизни
ЧРЕСКОЖНЫЕ КОРОНАРНЫЕ ИНТЕРВЕНЦИОННЫЕ ВМЕШАТЕЛЬСТВА
Чрескожная коронарная баллонная ангиопластика
Стентирование коронарных артерий
Аутовенозное коронарное шунтирование
Показания для реваскуляризации миокарда и выбор метода реваскуляризации определяются на основании:
комплексной оценки клинической картины заболевания
результатов нагрузочных и других неинвазивных диагностических исследований
Атипичная иррадиация боли при стенокардии напряжения (наблюдение из практики)
| Цитировать: Проскура С.В. Атипичная иррадиация боли при стенокардии напряжения (наблюдение из практики) // Universum: Медицина и фармакология : электрон. научн. журн. 2017. № 7-8(41). URL: http://7universum.com/ru/med/archive/item/5054 (дата обращения: 15.03.2020). |
АННОТАЦИЯ Приведено клиническое наблюдение пациента с иррадиацией боли при приступе стенокардии напряжения в область тазобедренных суставов. ABSTRACT The clinical observation of a patient with irradiation of pain during angina attack of exertion to the area of hip joints is presented. Прошло почти 250 лет, как В. Геберден (William Heberden) установил особую клиническую картину, названную им грудная жаба (angina pectoris). Перечисленные Геберденом симптомы описывались еще с античных времен. Но именно он выделил данный синдром в отдельную болезнетворную форму и дал ему название. Кроме того, он описал иррадиацию болей в левую руку, случаи внезапной смерти во время приступа [1; 2]. В настоящее время к признакам типичной стенокардии напряжения (angina pectoris) принято относить: 1) боль в области грудины, возможно с иррадиацией в левую руку, спину или нижнюю челюсть, длительностью 2-5 мин. Эквивалентами боли бывают одышка, ощущение «тяжести», «жжения»; 2) вышеописанная боль возникает во время сильного эмоционального стресса или физической нагрузки; 3) вышеописанная боль быстро исчезает после прекращения физической нагрузки либо после приема нитроглицерина. Встречаются атипичные варианты иррадиации боли (в эпигастральную область, в лопатку, в правую половину грудной клетки) [1; 6; 7]. По данным В.В. Горбачева (1978 г.), атипичная боль может иррадиировать в правое плечо, в оба плеча или в обе руки. «Еще реже боль может иррадиировать в середину спины, эпигастрий и низ живота. Иррадиация болей в нижние конечности при стенокардии, по-видимому, не встречается. Известный американский кардиолог Поль Уайт, проанализировавший огромный клинический материал, указывал, что подобной иррадиации болей при стенокардии он не наблюдал» [5, с. 31]. А.В. Виноградов в 1987 г. пишет, «что в редких случаях стенокардии отмечалась иррадиация болей в левую половину поясницы и левую часть живота (Моисеев С.Г.,1971), в нижние конечности (Dressler, 1969)». А.Г. Тетельбаум (1960) в своей классификации различных типов и форм стенокардии и начала инфаркта миокарда отмечал, что начало всех инфарктов миокарда и стенокардии укладывается в шесть типов: 1) загрудинно-болевой, 2) периферический, 3) абдоминальный, 4) церебральный, 5) безболевой и 6) комбинированный. И если загрудинно-болевой – это «классический» тип, то остальные типы имеют атипичную форму клинического проявления стенокардии или начала инфаркта миокарда: а) периферический тип: леволопаточная; леворучная; верхнепозвоночная; нижнечелюстная; ушная; гортанно-глоточная; абдоминальная формы; б) абдоминальный тип: приступ стенокардии и инфаркта миокарда начинается с острой брюшной катастрофы или воспалительного заболевания органов брюшной полости; в) церебральный тип: обморочная форма, замаскированная под гипертонический криз, – начало клиники инфаркта миокарда, «токсикоинфекционная» (или «гастритическая») форма, гемиплегическая форма; г) безболевой тип: астматическая форма, форма быстро наступающей тотальной сердечной недостаточности, коллаптоидная форма, аритмическая форма; д) комбинированный тип: например церебрально-абдоминальный и т. д. [12]. Боль – классический, но не единственный симптом ишемической болезни сердца (ИБС), в частности стенокардии. Во многих случаях одновременно с болью отмечаются тошнота, головокружение, общая слабость, отрыжка, изжога, диффузное или локальное потоотделение, затрудненное дыхание. Перечисленные симптомы и признаки нередко сопутствуют боли, а иногда выступают вместо неё [1; 3; 4; 6; 7; 12]. Поэтому при опросе для выявления стенокардии неправильно использовать только слово «боль», следует обязательно уточнять наличие каких-либо неприятных ощущений, возникновение которых связано с эмоциональной или физической нагрузкой [9]. В своей практической работе автор в течение нескольких лет наблюдает пациента с нетипичной локализацией боли в период приступа стенокардии напряжения. В доступной литературе похожей клинической картины автор не встречал. Исходя из изложенного, было решено привести собственное наблюдение. Больной П., 67 лет, наблюдается автором в течение 7 лет с диагнозом ИБС: атеросклероз коронарных артерий, стенокардия напряжения, функциональный класс (ФК)-2, безболевая ишемия миокарда (ББИМ) второго типа, хроническая сердечная недостаточность (ХСН), ФК-II. Гипертоническая болезнь III стадии, степень артериальной гипертензии (АГ) – 3, гипертрофия левого желудочка (ГЛЖ) ассиметрическая, дислипидемия, гиперурикемия, сердечно-сосудистый риск – IV (очень высокий). Ожирение первой степени. Сахарный диабет второго типа, средней степени тяжести. Жалобы. Предъявляет жалобы на нарастающую ломоту и боли давящего характера за грудиной, в горле, тупую стягивающую «обручем» боль в тазобедренных суставах, возникающие при умеренной физической нагрузке. Приступ длится около 2-5 минут и проходит в покое. Жалобы на одышку при умеренной физической нагрузке, общий гипергидроз, быструю утомляемость; на периодические (1-2 раза в квартал) боли в лобно-теменной области, неустойчивость походки, тошноту, снижение остроты зрения и слуха, проявляющиеся на фоне повышения артериального давления. Анамнез заболевания. Впервые приступы боли за грудиной стали беспокоить с 55 лет на фоне значительных физических нагрузок (бег на 1-3 км). Установлен диагноз ишемическая болезнь сердца: стенокардия напряжения, ФК-1. Приступ обычно прекращался в течение 2-5 минут физического покоя, медикаменты не принимал, однако в последние 2 года, в связи с изменением характера приступов, боли стали возникать при умеренной физической нагрузке длительностью 20-30 минут или при ускоренном движении по ровной местности через 100-600 метров; изредка пользуется нитратами, а чаще просто снижает физическую нагрузку и пережидает боль. Во второй половине дня переносимость физических нагрузок значительно выше, чем в утренние часы, и с той нагрузкой, которую пациент выполняет вечером, появляются крайне редко. Три года назад пациент обратился с жалобами на боли в тазобедренных суставах, которые впервые почувствовал летом, в жаркий, душный день, на фоне быстрой ходьбы. Внезапно на фоне одышки, перешедшей в «сбитое» и затрудненное дыхание, возникла тупая стягивающая боль в обоих тазобедренных суставах, заставившая резко снизить темп ходьбы, при этом «автоматически» шаг стал короче, вынудив больного остановиться. Через 5-10 секунд появился дискомфорт, нарастающие волны сжатия и ломоты за грудиной с иррадиацией в горло, чувство тоски, общий гипергидроз, бледность кожных покровов. Неприятные ощущения за грудиной волнообразного характера и ломота, стягивающие боли в тазобедренных суставах продолжались еще около 2-3-х минут. Далее, в покое, первыми исчезли боли за грудиной и в шее, нормализовалось дыхание, и в последующие 2-3 минуты ушли боли стягивающего характера в тазобедренных суставах. С этого времени такие приступы повторялись один-два раза в месяц. Иногда боль в тазобедренных суставах возникала только на фоне одышки и наступающей при этом выраженной общей слабости и гипергидрозе. Прекращение физической нагрузки приводило в течение 3-5 минут к исчезновению перечисленных симптомов. Нитроглицерин принимал редко, хотя отмечал, что лекарство весьма эффективно и убирает все неприятные ощущения за 1-3 минуты, но из-за склада характера чаще ждал, когда боли пройдут самостоятельно. В последний год приступы стенокардии совместно с болью в тазобедренных суставах стали возникать в любой сезон года при ходьбе в умеренном темпе, особенно на фоне или после психоэмоциональных нагрузок. В спокойном душевном состоянии сочетание боли за грудиной и в области тазобедренных суставов при физической нагрузке возникают редко. По совету врача стал принимать нитраты пролонгированного действия в первой половине дня перед выходом из дома и выполнением физических нагрузок. Отмечает положительный эффект. Диагноз гипертоническая болезнь установлен в 45 лет, сахарный диабет второго типа средней степени тяжести – в 48 лет. Анамнез жизни. Пациент по характеру холерик. Не курит, алкоголем не злоупотребляет. Около 30 лет проходил военную службу, офицер в отставке. В течение службы не госпитализировался, изредка болел простудными заболеваниями. Ведет достаточно активный образ жизни. К обследованию и лечению имеющих место заболеваний (ИБС, метаболический синдром) относился достаточно легкомысленно. Изменил свое отношение к лечению последние два года. Следит за артериальным давлением, которое поддерживает в пределах 125-135/60-75 мм рт. ст., показателями липидного, углеводного, белкового обмена, ферментами в крови. Старается снизить вес. Объективно: вес – 107 кг, рост – 182 см, индекс массы тела – 34 (ожирение первой степени по мужскому типу). Правильного телосложения. Физически развит. Кожные покровы и видимые слизистые обычной окраски. Отеков нет. Чувствительность сохранена. Суставы внешне не изменены, функция не нарушена. Грудная клетка нормостенической формы. Обе половины равномерно участвуют в акте дыхания. Частота дыхательных движений 19 в 1 минуту. Перкуторно над легкими легочной звук с легким тимпаническим оттенком, везикулярное дыхание. Левая граница сердца на 1 см кнаружи от левой срединно-ключичной линии в 5-м межреберье. Тоны сердца приглушены, соотношение тонов сохранено. Акцент второго тона над аортой. АД 138/65 мм рт. ст. Пульс 74 удара в 1 минуту, ритмичный, удовлетворительных качеств. Печень, селезенка не пальпируются. Поколачивание в проекции почек безболезненное. Физиологические отправления в норме. Общий анализ крови, мочи в норме. Биохимия крови: общий холестерин –4,5 ммоль/л, холестерин липопротеидов низкой плотности – 2,9 ммоль/л, холестерин липопротеидов высокой плотности – 1,15 ммоль/л, триглицериды – 1,4 ммоль/л, глюкоза плазмы – 7,4 ммоль/л, креатинин – 76 мкмоль/л, мочевая кислота – 490 мкмоль/л, аланинаминотрасфераза – 16 Ед/л, аспартатаминотрансфераза – 22 Ед/л, креатинфосфокиназа – 146 Ед/л. На электрокардиограмме: ритм синусовый, частота сердечных сокращений (ЧСС) – 75 в 1 минуту, горизонтальное положение электрической оси сердца, неспецифические изменения зубца Т диффузного характера, незначительно выраженные. Суточный мониторинг электрокардиограммы: ишемия переднебоковой стенки левого желудочка при физической нагрузке. Критическая частота сердечных сокращений, до появления на ЭКГ горизонтального и косонисходящего снижения интервала ST свыше 1,0 мм ниже изолинии, утром (7.00) 115 ударов в 1 минуту, перед обедом (12.30) 122 удара в 1 минуту, вечером (20.00) 120 ударов в 1 минуту. На фоне данных нагрузок пациент испытывал одышку и неприятные давящие ощущения за грудиной. Боли в тазобедренных суставах не отмечал. Выявлено три эпизода безболевой ишемии миокарда в сумме 7 минут в дневное время. Два из них при ходьбе, один в покое. Зарегистрировано 18 наджелудочковых экстрасистол – дневной тип, 23 желудочковых экстрасистолы, шесть из них в ночное время. Эхокардиография: аорта, клапанный аппарат сердца плотные. Регургитация на клапанах в пределах физиологической. Незначительное увеличение левого предсердия. Умеренное увеличение массы миокарда левого желудочка. Гипертрофия межжелудочковой перегородки умеренно выраженная, без обструкции пути оттока. Глобальная сократительная функция левого желудочка удовлетворительная, диастолическая – нарушение релаксации. Ультразвуковое исследование аорты, брахиоцефальных, подвздошных, бедренных артерий: гемодинамически значимых поражений артериального русла не выявлено. Флюорография органов грудной клетки: очаговой и инфильтративной патологии не выявлено. На рентгенограммах тазобедренных суставов: незначительное сужение суставной щели, уплотнение верхней части вертлужной впадины и головки бедренных костей. В рамках обследования по ИБС и выработки тактики лечения рекомендована коронароангиография. Пациент от обследования пока воздерживается. В настоящее время по имеющимся заболеваниям пациент принимает постоянно бигуаниды, сульфаниламиды, ингибиторы ангиотензин превращающего фермента, антагонисты кальция, ацетилсалициловую кислоту, статины, постоянно или по требованию нитраты пролонгированного действия в первой половине дня, при приступах стенокардии пользуется нитроглицерином. Анализируя приведенный клинический случай нетипичной иррадиации боли при стенокардии напряжения, естественно, важно понимать сущность феномена боли. Различают соматическую и висцеральную боль. Причиной боли могут быть механические, термические, химические факторы, вызывающие сильное раздражение или повреждение ткани, повреждение нервных проводников. Формирование самой боли – очень сложный и не до конца изученный процесс. В нём участвуют многие отделы центральной нервной системы: (ЦНС)-таламус, гипоталамус, лимбическая система, мозжечок, пирамидная и экстрапирамидная системы, ретикулярная формация, кора головного мозга. Большое значение имеет соотношение состояния болевых центров и структур, изменяющих боль, вплоть до полного её исчезновения, количество выбрасываемых в это время биологически активных веществ-медиаторов боли или их антиподов, фукционально-морфологическое состояние самой проводящей системы, и приступы безболевой ишемии миокарда – подтверждение этому [1; 7; 10]. Известно, что болевые импульсы от внутренних органов достигают ЦНС по симпатическим или парасимпатическим нервным путям, а в ЦНС проходят теми же путями, что и импульсы от соматических структур. В спинном мозге возможна конвергенция возбуждения для разных видов болевой чувствительности, что приводит к феномену «отраженной» боли. Большей частью отраженная боль распространяется в структуру, развившуюся из того же самого эмбрионального сегмента (дерматома), что и орган, являющийся источником боли. И это мы знаем по классической иррадиации боли при стенокардии [1; 8; 10; 11]. Но кроме вышеизложенного, исследования академика В.Н. Черниговского (1960) показали, что при раздражении рецепторных зон сердца и крупных сосудов возникают «сопряженные рефлексы», которые разрешаются не только в сердце, но и в других физиологических системах (легких, сосудах различных областей тела и т. д.) [10, с. 168]. А.Г. Тетельбаум (1960) считал, что «в основе необычного начала инфарктов миокарда и стенокардии лежат атипичные, исходящие из сердца рефлекторные явления и иррадиации, клиническая картина которых маскирует основное заболевание» [12, с. 6-7]. Автор не знает, что лежит в основе приведенного им клинического наблюдения, чем именно обусловлен болевой синдром в тазобедренных суставах в период ангинозного приступа. В какой взаимосвязи находятся висцеральная и соматическая боль в описываемом случае. Это либо диффузный спазм сосудов (коронаро-васкулярный –«сопряженный рефлекс»), либо микрососудистая дисфункция или дисфункция эндотелия, которые срабатывают при нарушении коронарного кровообращения и возникающей при этом левожелудочковой недостаточностью. Возможно, определенную роль играет нарушение реологических свойств крови, изменение её электролитного и кислотно-основного состояния, колебания уровня глюкозы в крови и гиперурикемия, приводящие к содружественной ишемии в костно-мышечной системе и выбросу биологически активных веществ – химических медиаторов боли. Или это атипичная «отраженная боль» из-за конвергенции возбуждения на уровне ЦНС. Данное наблюдение еще раз показывает разнообразие локализации болей при стенокардии напряжения и трудность интерпретации их патогенеза. Показывает, что вряд ли целесообразна классификация стенокардии и начала инфаркта миокарда по месту локализации боли, как предлагал А.Г. Тетельбаум (1960). Автор придерживается разделения иррадиации боли при стенокардии напряжения на типичные и атипичные, как принято в настоящее время [6; 7]. Но знание вариантов атипичного болевого синдрома при ишемической болезни сердца не утратило своего значения и по сей день, так как «лишь квалифицированный расспрос больного и сбор анамнеза в 60% случаев (Ланг Г.Ф., 1957; Чазов Е.И., 1977) позволяет правильно поставить диагноз ИБС без сложных и дорогостоящих методов исследования» [4, с. 24]. 1. Болезни сердца и сосудов: руководство Европейского общества кардиологов / Под ред. А.Д. Кэмма, Т.Ф. Люшера, П.В. Серруиса; пер. с англ. под ред. Е.В. Шляхто. – М.: ГЭОТАР-Медиа, 2011. – 1480 с. Информация об авторах:
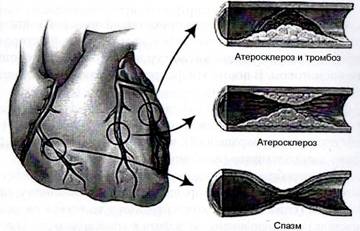
врач-терапевт высшей квалификационной категории, «НУЗ дорожная поликлиника на ст. Воронеж-1 ОАО «РЖД» 394016, РФ, г. Воронеж, проспект Революции, д.2 Стенокардия: причины, симптомы, первая помощь и профилактикаСлово «стенокардия» имеет греческое происхождение: «steno» означает сужение, стеснение, а «cardia» — сердце. Дословно – «стеснение сердца». Понятие стенокардии связано с понятием ишемической болезни сердца (ИБС) – заболевания сердца, при котором доставка крови к сердечной мышце прекращается или уменьшается из-за патологических процессов в коронарных (венечных) артериях, питающих сердце. Снижение кровотока приводит к нарушению работы сердца, которое требует для выполнения своих функций достаточное количество кислорода, переносимого с кровью. В условиях недостатка кислорода периодически возникают приступы загрудинной боли – стенокардия. Как заболевание, стенокардия известна очень давно. Знаменитый древнегреческий врач, «отец медицины» Гиппократ (460 г. до н.э. – 357-356 г. до н.э.) указывал на опасность, порою смертельную, частых приступов внезапной боли в груди. Римский философ-стоик, поэт и государственный деятель Луций Анней Сенека (4 г. до н.э. – 65 г. н.э.) писал о приступе стенокардии: «При любой другой болезни чувствуешь себя больным, а при «грудной жабе» — умирающим, потому что боли хоть и короткие, но сильные, как шторм». «Грудная жаба» — устаревшее название стенокардии. Оно было предложено английским врачом Уильямом Геберденом (1710 – 1801 гг.). В 1768 году он так описал приступ стенокардии: «Если же боли в груди очень сильные и необычные… сопровождаются удушьем и чувством страха… то они представляют серьезную опасность, и их можно назвать… «грудная жаба»… Чаще всего они возникают при ходьбе (особенно в гору) и вскоре после приема пищи в виде болезненных и крайне неприятных ощущений в груди, которые все усиливаются и не проходят. Человеку кажется, что он вот-вот умрет, но, когда он останавливается, чувство стеснения в груди проходит, и в перерывах между приступами пациент чувствует себя вполне неплохо. Иногда боль возникает в верхней, иногда – в средней, а иногда – в нижней части грудины и чаще располагается слева, чем справа, от нее. Очень часто она распространяется в левое плечо. Если болезнь продолжается год и более, то возникающая при ходьбе боль уже не проходит после остановки. Более того, она может возникать даже тогда, когда человек лежит, особенно на левом боку, и вынуждает его подняться с постели». Причины возникновения стенокардииПожалуй, основной причиной стенокардии является сужение просвета коронарных артерий (их спазм), возникающее на фоне патологических процессов в этих артериях. В результате спазма появляется несоответствие между потребностью миокарда в кислороде и его доставкой. Самым частым (92%) патологическим процессом – причиной спазма артерий – является атеросклероз, иногда он может сочетаться с тромбозом. Другой причиной стеноза может быть нарушение функции эндотелия (внутренней оболочки) сосудов. Рис. 1. Причины сужения коронарных артерий.
В последние годы исследователи определили факторы риска, способные привести к коронарному атеросклерозу. Все они делятся на 3 основные группы. 1 группа – образ жизни. Факторы риска этой группы являются модифицируемыми, т.е. изменяемыми:
2 группа – физиологические характеристики, которые тоже являются модифицируемыми признаками:
3 группа – личностные характеристики (немодифицируемые факторы):
Сочетание нескольких факторов риска значительно увеличивает вероятность развития атеросклероза и, как следствие, ИБС и ее формы – стенокардии. На сегодняшний день ИБС является главной причиной смертности населения. По данным ГНИЦ (Государственный научно-исследовательский центр) профилактической медицины в России около 10 млн трудоспособного населения страдают ИБС. Нужно иметь в виду, что стенокардия как начало ИБС встречается почти у 50% пациентов. При этом около 40-50% этих людей знают об имеющейся у них болезни, тогда как 50-60% случаев заболевания остается нераспознанным и нелеченным. Именно по этим причинам очень важно вовремя распознать стенокардию и обратиться за помощью к врачу. Симптомы стенокардииОсновной симптом стенокардии – боль, у которой есть характерные черты:
Спровоцировать приступ боли могут:
Первая помощь при стенокардии:
следует вызвать скорую медицинскую помощь, поскольку существуют риск возникновения инфаркта миокарда. Профилактика стенокардииЛечение приступа стенокардии, безусловно, является важным звеном в предупреждении прогрессирования ИБС и развития осложнений. Лечение ведется по трем направлениям:
Второе и третье наплавление осуществляются только при помощи врача-специалиста, а вот повлиять на факторы риска может каждый человек. В рекомендациях Американского колледжа кардиологов приведен список мероприятий, полезность и эффективность которых с целью предупреждения стенокардии и ИБС доказана и не вызывает сомнений у экспертов. К таким мероприятиям относятся:
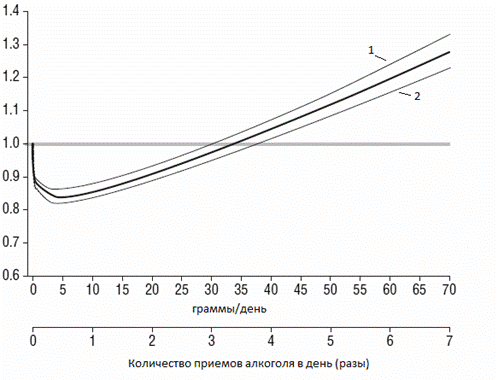
Очень интересную зависимость риска ИБС от алкоголя обнаружили эксперты, проведя анализ, объединивший результаты 34 исследований разных стран (США, Англия, Япония, Германия, Россия, Франция, Австралия и многие другие). Ученые пришли к выводу, что умеренное потребление алкоголя снижает смертность от ИБС. Эксперты описали так называемую U- или J-образную кривую взаимосвязи между уровнем потребления алкоголя и смертностью от ИБС.
Рис. 2. J-образная кривая зависимости риска ИБС от алкоголя. 1 – группа людей, злоупотребляющих алкоголем; 2 – группа людей, умеренно употребляющих алкоголь; жирная линия – совсем не употребляющие алкоголь. Из графика видно, что имеется повышенный риск среди людей абсолютно не употребляющих алкоголь и у чрезмерно пьющих по сравнению с умеренно пьющими. Под умеренным потреблением алкоголя понимают не более 1 жидкой унции (28,41 мл) чистого этилового спирта в сутки. Согласно исследованию, потребление 10-30 г абсолютного алкоголя в день снижает риск ИБС на 20-50%, а инсульта и внезапной коронарной смерти – на 20-30%. Этот феномен назвали «французским парадоксом», т.к. во Франции сравнительно меньше распространены болезни сердца (уровень смертности от сердечно-сосудистых заболеваний там в 2,5 раза ниже, чем, к примеру, в Великобритании). Этот парадокс объясняют тем, что французы потребляют много красного вина. Также из графика следует, что смертность минимальна при потреблении алкоголя в среднем 5-10 граммов, а относительно безопасные дозы, при которых смертность одинакова во всех группах исследования – 30-40 граммов этанола. Спорным остается и вопрос о влиянии психосоциальных факторов на риск развития ИБС. Книга Экклезиаста учит: «Зависть и гнев укорачивают жизнь». Многие убедительные научные данные говорят о том, что враждебность, гнев, злость, возможно, связаны с риском ИБС, но окончательные выводы пока не сделаны. Связь ИБС со стрессом прослеживается в том, что, находясь в расстроенных чувствах, человек много курит, пьет, переедает, бросает занятия спортом – а все это непосредственно повышает риск ИБС. Поэтому для профилактики развития ИБС рекомендуются релаксация и психотренинг как метод снижения хронического стресса. ЗаключениеИшемическая болезнь сердца – грозное заболевание, находящееся на первом месте в структуре смертности. Стенокардия – клинический синдром ИБС, который с течением времени переходит в клиническую форму ИБС и становится болезнью. Здоровье человек во многом зависит от него самого. По данным Всемирной Организации Здравоохранения (ВОЗ), здоровье человека на 20% определяется наследственностью, на 10% зависит от медицинского обслуживания, 20% отводится на влияние экологической обстановки и 50% здоровья каждого человека – результат его образа жизни. Собственное здоровье находится в руках каждого человека, мы сами во многом определяем, болеть нам или нет, и если болеть, то чем. Намного эффективнее и экономически выгоднее предупреждать болезнь, а не лечить ее. Это относится и к стенокардии. Необходимость вести здоровый образ жизни – не пустые слова. Изменение образа жизни в пользу сохранения здоровья является вполне возможным, реально достижимым и несложным. Все, что требуется от человека, — это его желание. Сложно представить, что желания может не быть. Что может мотивировать лучше, чем реальная возможность жить здоровой, полноценной жизнью?
|