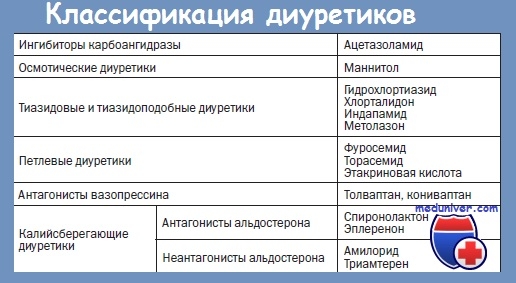
Осложнения при местной анестезии
Осложнения при местной анестезии
Осложнения при местной анестезии могут проявляться нарушением общего состояния организма и изменением местных тканей. Их целесообразно разделить на две группы: 1) осложнения, вызывающие изменения общего состояния организма; 2) осложнения, вызывающие изменения местных тканей (местные осложнения).
К первой группе следует отнести осложнения аллергического и токсического происхождения: крапивницу, отек Квинке, анафилактический шок, отравление новокаином, а также обморок, который, хотя и не является специфическим осложнением местной анестезии, а вызывается эмоциональным перенапряжением, тем не менее часто наблюдается при местной анестезии. Врачам-стоматологам именно по этому поводу приходится наиболее часто оказывать больным неотложную помощь.
Вторую группу составляют такие осложнения, как повреждение во время инъекции кровеносных сосудов и нервных стволов, развитие воспалительных процессов в области обезболиваемых тканей, повреждение внутренней крыловидной мышцы, ишемия обезболиваемых тканей, введение в ткани некондиционных растворов и перелом инъекционной иглы.
Осложнения, вызывающие изменения общего состояния организма
Обморок. Во время инъекции раствора анестетика или после нее может возникнуть обморок. Он проявляется кратковременной потерей сознания, обусловленной острой рефлекторной недостаточностью кровоснабжения головного мозга. Чаще развивается постепенно: у больного появляются общая слабость, головокружение, потемнение в глазах, он бледнеет и теряет сознание, дыхание становится поверхностным, пульс несколько ослабленным, артериальное давление снижается. Реже обморок возникает внезапно. Обморок бывает простым (синкопальным) и судорожным (конвульсивным). Простой обморок обычно продолжается 30—40 с, а судорожный от 30 с до нескольких минут. Судорожный обморок следует отличать от эпилептического припадка, который также может возникнуть при проведении местной анестезии у больных, страдающих эпилепсией. Для эпилептического припадка характерны выделение из полости рта пенистой жидкости, резкое сведение челюстей (тризм) и шумное дыхание.
При наступлении обморочного состояния больному необходимо придать горизонтальное положение, расстегнуть стесняющую одежду, обеспечить приток свежего воздуха и дать вдохнуть через нос пары нашатырного спирта (смочить им ватный шарик и поднести его к носу на расстоянии 5—7 см). Если обморочное состояние продолжается более 60 с, показано введение в вену 1 мл 10% раствора кофеина или 1 мл кордиамина (вводить медленно), так как подкожное введение быстрого эффекта не дает.
Аллергические реакции. Реакции, возникающие в результате повышения чувствительности организма к медикаментам, в том числе к новокаину, обусловливаются так называемой аллергической предрасположенностью. Они чаще проявляются у тех больных, у которых в анамнезе уже имеются указания на аллергию, возникшую под влиянием других лекарственных веществ или пищевых продуктов, а также у больных, страдающих аллергическими заболеваниями (бронхиальная астма, вазомоторные риниты и др.). Это обстоятельство следует учитывать при проведении местной анестезии новокаином.
Аллергические реакции, вызванные новокаином, могут проявляться крапивницей, отеком Квинке и анафилактическим шоком.
Крапивница характеризуется резким зудом кожи всего тела, общим недомоганием, беспокойством, тошнотой. Затем на коже появляются волдыри величиной с чечевицу, беловатого, розового или красного цвета, с четко очерченными краями, которые, сливаясь, могут образовывать волдыри значительных размеров.
Отек Квинке возникает внезапно и длится от нескольких часов до нескольких дней. Как правило, он исчезает бесследно. Отеком Квинке могут поражаться язык, мягкое небо, глотка, миндалины. Большую опасность представляет возникновение отека Квинке в области гортани.
При первых же симптомах отека Квинке в области гортани (чувство удушья, шумное дыхание, хриплый голос) больному необходимо ввести под кожу 0,5 мл 0,1% раствора адреналина и внутривенно 2 мл 2% раствора супрастина или 1% раствора димедрола, или 2,5% раствора пипольфена и срочно санитарным транспортом направить его в ЛОР-клинику.
Для лечения крапивницы и отека Квинке применяются различные антипистаминные препараты: димедрол, супрастин, пипольфен, диазолин и др. Лечение обычно проводится в аллерго-логических кабинетах и отделениях или терапевтом.
Анафилактический шок — наиболее тяжелая и опасная аллергическая реакция. Если раньше главной причиной анафилактического шока считали введение больным чужеродных лечебных сывороток, то в последние 20 лет первое место как причина его возникновения занял пенициллин. Иногда анафилактический шок вызывает и новокаин. Обычно первые симптомы появляются через 15—30 мин после введения обычной дозы анестетика, но они могут наблюдаться и во время инъекции препарата. Вначале больной отмечает общую слабость, затем слабость усиливается, появляется чувство сдавления за грудиной, кожные покровы лица становятся бледными, покрываются холодным потом, появляются боли в животе, возникают тошнота, рвота. Пульс частый, нитевидный, артериальное давление резко падает. Иногда появляются судороги. Состояние быстро ухудшается, наступает потеря сознания, пульс и артериальное давление не определяются, тоны сердца становятся глухими и еле прослушиваются. Может наступить смертельный исход.
Лечение должно быть начато незамедлительно. Больному необходимо ввести под кожу 1 мл 0,1% раствора адреналина, а в вену раствор кофеина или кордиамина (2—3 мл). При отсутствии эффекта внутривенно вводят 1 мл 1 % раствора адреналина с 20 мл 40% раствора глюкозы, внутримышечно 2— 3 мл 2,5% раствора пипольфена или 1% раствора димедрола, или 2% раствора супрастина. При явлениях бронхоспазма показано внутривенное вливание 10 мл 2,4% раствора эуфиллина в 10 мл 40% раствора глюкозы. Если состояние больного продолжает оставаться тяжелым, необходимо повторить внутривенное введение 1 мл 0,1% раствора адреналина с 20 мл 40% раствора глюкозы и наладить постоянное капельное внутривенное вливание смеси (250—300 мл 5% раствора глюкозы, 2 мл 0,1% раствора адреналина или 5 мл 0,2% раствора норадреналина, или 1—2 мл мезатона) и струйно ввести в вену 30—60 мг преднизолона или 100—200 мг гидрокортизона. При остановке сердца показаны непрямой массаж сердца и искусственная вентиляция легких по способу рот в рот или рот в нос. После выведения больного из тяжелого состояния он должен быть госпитализирован в терапевтическое или аллергологическое отделение.
Интоксикация в результате передозировки возникает при введении больших количеств концентрированного раствора новокаина или несвежих ампульных растворов (срок хранения более 1 года), так как при этом токсичность новокаина увеличивается в 1,5—2 раза. В легких случаях новокаинового отравления наблюдаются общая слабость, возбуждение, головокружение, бледность кожных покровов, тошнота, учащение пульса, некоторое снижение артериального давления.
В тяжелых случаях пульс становится редким, слабым, артериальное давление значительно снижается. Наблюдаются тонические и клонические судороги, которые начинаются в нижних конечностях, переходят на верхние, а затем на мышцы шеи. Дыхание нарушается, возникает отек легких. Артериальное давление продолжает падать, и может наступить летальный исход.
Неотложные лечебные мероприятия применяются по тому же плану, который изложен выше. При нарушении дыхания необходима искусственная вентиляция легких, которую целесообразно проводить после предварительной интубации трахеи. Через интубационную трубку отсасывают и пенистую жидкость. Наряду с этим для купирования отека легких показано введение в вену преднизолона и 80—110 мг фуросемида. После выведения из тяжелого состояния больной подлежит госпитализации в реанимационное отделение.
Местные осложнения
Повреждение кровеносных сосудов при инъекции чаще наблюдается во время анестезии в области бугра верхней челюсти. Здесь повреждаются сосуды венозного крыловидного сплетения. Образующиеся вследствие этого гематомы легко инфицируются и нагнаиваются. Возникновение флегмон в области бугра и распространение их в крылонебную ямку представляют значительную опасность в силу имеющихся здесь связей с глазницей и пещеристой пазухой твердой мозговой оболочки.
На втором месте по частоте повреждения сосудов стоит анестезия у нижнечелюстного отверстия. При неосторожном продвижении иглы могут повреждаться нижнеячеистые артерия и вена. В результате возникает гематома, которая может нагноиться и привести к гнойному воспалению клетчатки крыловидно-нижнечелюстного пространства. Не исключается возможность повреждения и нижнелуночкового нерва, что определяется возникновением стреляющей боли по ходу этого нерва с последующим стойким нарушением чувствительности инервируемой зоны.
Повреждение кровеносных сосудов и нервов в большинстве случаев обусловливается несоблюдением правил проведения анестезии. Эти осложнения возникают в тех случаях, когда иглу в глубь тканей проводят без соприкосновения с костью и не предпосылают ее продвижению струю новокаина.
Если во время инъекции раствора анестетика возникла гематома, следует оттянуть иглу назад и ввести остаток анестетика в ткани. Это в какой-то мере ограничивает дальнейшее нарастание гематомы. После выведения иглы на область гематомы следует наложить марлевый шарик и придавить его к кости. Затем, если наступила анестезия, а гематома не увеличивается, нужно закончить стоматологическое вмешательство. Если анестезия не наступила, ее следует провести повторно, лучше другим доступом, и осуществить вмешательство. Больной после этого должен находиться под наблюдением. Рекомендуются вначале гипотермия, а затем тепловые процедуры. При возникновении признаков нагноения необходимо произвести разрезы в соответствующих местах.
Повреждение медиальной крыловидной мышц ы может иметь место при анестезии у нижнечелюстного отверстия, когда иглу проводят не под краем мышцы, а через нее. При этом часто происходит кровоизлияние в мышечную ткань. Клинически повреждение медиальной крыловидной мышцы проявляется ее контрактурой. Лечение консервативное. Показаны физиотерапевтические процедуры (ультразвук, электрическое поле УВЧ), спустя 4—5 дней — механотерапия, диатермия или электромагнитное поле СБУ.
Резкая ишемия обезболиваемых тканей чаще наблюдается на твердом небе при введении анестетика под большим давлением. В месте введения раствора отмечается резкое побеление тканей, которое затем исчезает, но появляется выраженная болезненность. В дальнейшем может наступить омертвение тканей.
Рекомендуются анальгетики (анальгин, амидопирин), горячие полоскания, наблюдение.
Введение вместо раствора новокаина «агрессивных» жидкостей является не осложнением, а грубой ошибкой, за которую врач может нести судебную ответственность, так как она обусловлена отсутствием элементарного порядка при хранении анестезирующих веществ.
Известны случаи ошибочного введения вместо новокаина таких веществ, как этиловый спирт, эфир, нашатырный спирт, перекись водорода, бензин, нитрат серебра и др., в результате чего у больных возникал различной величины и глубины некроз тканей, а впоследствии — рубцовые контрактуры. Описаны и смертельные исходы в результате отравления. Основной причиной ошибочного введения «агрессивных» растворов, как показывают данные литературы, в большинстве случаев являлось хранение их вместе с анестетиками и даже в одинаковой посуде.
Растворы анестетика должны храниться отдельно от других растворов на специальной полке или столике в посуде, отлича-
ющейся по форме от той, в которой находятся другие растворы. На посуде должны быть четко написаны название раствора и его концентрация. Растворы анестетика в ампулах также необходимо хранить отдельно от других ампульных растворов, в фабричной упаковке с этикеткой, на которой указаны название раствора, его концентрация, серия и срок годности. Из упаковки их следует вынимать незадолго до применения, обязательно сверив этикетку и надпись на ампуле. В случае сомнения перед применением раствора новокаина следует произвести проверку общеизвестными методами (по цвету, запаху и вкусу) и индикаторной пробой по Лукомскому: в две пробирки с 2 мл раствора перманганата калия 1 : 1000 добавить в одну испытуемую жидкость (новокаин?), в другую — изотонический раствор хлорида натрия (контроль) в равных количествах и сравнить их окраску. Изменение окраски или обесцвечивание испытуемой жидкости по сравнению с контрольной говорит о наличии в пробирке не новокаина, а другой жидкости.
Если в начале введения раствора в ткани возникла резкая болезненность, следует прекратить инъекцию и проверить раствор указанным выше методом. При установлении ошибки необходимо ввести в место инъекции 0,25% раствор новокаина в количестве, в 5—6 раз превышающим количество ранее введенного «агрессивного» раствора (в зависимости от его агрессивности), рассечь мягкие ткани и срочно госпитализировать больного.
Перелом инъекционной иглы наблюдается редко и происходит главным образом при проведении анестезии у нижнечелюстного отверстия. Причиной может служить резкое перемещение шприца из одного положения в другое (с уровня моляров противоположной стороны на уровень резцов) или внезапное движение головы больного в момент введения иглы в ткани. Перелом иглы происходит в месте соединения ее с канюлей. При анестезии нужно пользоваться иглой не короче 6 см, при введении в ткани не менять резко ее направление и не погружать ее до канюли. Тогда в случае перелома иглу можно будет легко извлечь, захватив пинцетом выступающий конец. Если же обломок иглы полностью погрузился в ткани и недоступен для извлечения, больного необходимо госпитализировать.
Осложненный реабилитационный период: причины и опасность низкого давления после операции

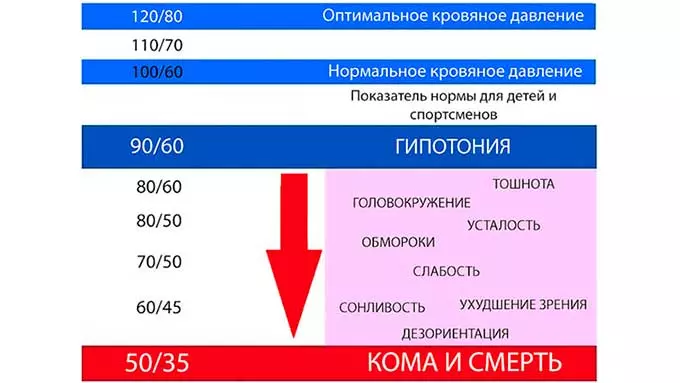
Одним из важнейших показателей общего состояния организма является артериальное давление. Его границы давно конкретизированы, нормальными считаются показатели 120/80.
Но это – вовсе не идеал, у докторов есть и другое определение, для них оптимальным считается такое давление, при котором человек ощущает себя здоровым.
И здесь размах цифр уже совершенно другой – 100-140/60-90. Все остальные показатели, в какую бы сторону они не шли – на понижение или повышение, считаются отклонением от нормы, характерным признаком гипертонии или гипотонии.
Разница между систолическим давлением (первая цифра) и диастолическим (второе значение), в идеале должна составлять 50-60 единиц. Если данный интервал больше или меньше указанного, человек чувствует себя не слишком хорошо. При любых хирургических вмешательствах, даже самых незначительных, доктора всегда обращают большое внимание на давление пациента.
Нередко приходится даже пережидать неблагоприятный период в состоянии больного. Когда у вас пониженное (повышенное) давление и операции не избежать, следует чрезвычайно серьезно отнестись к этому. Потребуется тщательно выполнять все назначения доктора, чтобы устранить признаки гипертонии, гипотонии.
Чем опасны оперативные вмешательства при низком давлении?
Все знают – гипертония весьма опасна для жизни. Но и пониженное давление связано с определенной долей риска, особенно, когда речь идет о хирургических вмешательствах. Если у пациента гипотония, в период проведения операции, и некоторое время после нее, возможен летальный исход.
Эти опасения подтверждаются статистическими данными. Так, под наблюдением докторов длительное время находились свыше 252 тысяч пациентов, нуждавшихся в хирургических операциях.
Определяющими факторами при обследовании больного являлись:

- проблемы со здоровьем;
- пол;
- национальность;
- прием лекарственных препаратов;
- объективные риски при операции, после нее;
- давление пациента.
Выяснилось – пациенты, имеющие пониженное систолическое давление (меньше 100 мм р.с.), на 40% чаще умирали уже на операционном столе, либо сразу же после хирургического вмешательства. Еще хуже ситуация была у тех, чей нижний показатель был меньше 40 мм.р.с. – риск летального исхода возрастал у них в два с половиной раза.
Представленные статистические данные позволили сделать вывод – внимание хирургов, готовящих пациентов с пониженным давлением к операциям, нельзя назвать достаточным. Количество летальных исходов убедительно доказывает это.
Но однозначного вердикта пока еще не вынесли.
Ученым только предстоит выяснить, станет ли прием лекарств, повышающих давление, действенным средством для проведения удачных операций и стабильного течения реабилитационного периода.
Низкое давление после операции: некоторые нюансы
Когда наблюдается гипотония, в организме человека могут происходить следующие процессы:

- снижение слуха;
- проблемы со зрением;
- ухудшение памяти;
- почечная недостаточность;
- потеря сознания;
- впадение в коматозное состояние.
Гипотоники без всякого прибора, только исходя из наблюдения за собственным самочувствием, могут точно определить, что их давление стало еще ниже.
Как правило, гипотоники ощущают:

И эти три симптома – повод для немедленного обращения к доктору. Нередко гипотония появляется после операции, во время реабилитационного периода.
Если больной уже находится дома, ему нужно обратить пристальное внимание на свой образ жизни и рацион. Правила просты и понятны, однако соблюдать их нужно неукоснительно и методично.
Итак, приводим к норме собственный рацион, для этого достаточно:

- соблюдать правильный питьевой режим (8-12 стаканов воды в день);
- для перекусов между едой употреблять только овощи или фрукты;
- есть маленькими порциями (6-8 раз в день);
- увеличить количество жирной пищи;
- больше употреблять сложных углеводов;
- увеличить количество сахара.
Полезны рыба, икра, яйца, мясо жирных сортов, сливочное масло.
Осталось узнать, в каких продуктах содержатся сложные углеводы, их список очень внушителен, приведем самые распространенные и доступные:

- бурый рис;
- овсянка;
- ржаной хлеб;
- картофель;
- горох;
- печень;
- говяжье сердце;
- всевозможные орехи;
- зелень;
- свекла;
- черная смородина;
- крыжовник;
- арбузы;
- дыни;
- морковь.
Гипотония и вредные привычки пациента
 Неправильный образ жизни тоже очень влияет на понижение давления после операции.
Неправильный образ жизни тоже очень влияет на понижение давления после операции.
При гипотонии показано заниматься физкультурой, это всегда приводит к улучшению самочувствия, однако комплекс физических упражнений вам должен назначить лечащий врач.
Не следует делать резких движений, поворотов, наклонов головы, противопоказана быстрая ходьба и бег, все это должно обязательно учитываться. Вредные привычки – употребление спиртных напитков и курение следует оставить в прошлом.
Не стоит забывать, что алкоголь вступает в химическое взаимодействие со многими лекарственными препаратами и может нанести непоправимый вред организму. Спиртное, также как и кофеин, вызывает обезвоживание, что приводит к дальнейшему понижению давления.

Стрессы – одна из главных причин проблем с давлением
Стрессы, излишняя нервозность – тоже крайне нежелательные явления при гипотонии. Старайтесь относиться ко всем негативным происшествиям в своей жизни с определенной долей благодушия и некоторой отстраненностью. Это позволит сохранять нервную систему в спокойном состоянии.
Полноценный отдых и расслабление также позволяет привести пониженное давление к норме. Иногда пациентам все время хочется спать. Ничего страшного в этом нет, значит, нужно просто увеличить период сна. У гипотоников он составляет от 10 до 12 часов и это считается нормой.
По каким причинам возникает гипотония во время и после операции?
 Большинство пациентов, до хирургического вмешательства имеющих нормальное давление, крайне удивлены, что после операции привычные для них показатели значительно снижаются.
Большинство пациентов, до хирургического вмешательства имеющих нормальное давление, крайне удивлены, что после операции привычные для них показатели значительно снижаются.
Между тем, докторам хорошо известно, с чем связана данная проблема.
Чаще всего, гипотония после операции носит временный характер, а ее возникновение зависит от многих причин, к которым относится гиповолемический, кардиогенный, септический шок, либо реакция на обезболивание. Любая операция, даже самая простая и короткая – тяжкое испытание для нашего организма.
Когда же речь идет о сложных и безотлагательных вмешательствах, например, при травмах, больной испытывает гиповолемический шок во время большой кровопотери. Его кровь стремительно, толчками вытекает из вен. При этом давление падает, частота пульса повышается, отход мочи снижен.
Чаще всего такое состояние наблюдается при инфарктах, сердечных приступах.
Септический шок вызывается инфекцией, которой поражен организм пациента. В результате ее действия наблюдается расширение артерий, и снижение кровяного давления. Все это сопровождается лихорадкой, быстрым сердцебиением.
Наркоз тоже является сильнейшим стрессом для организма. Побочное действие анестезии, призванной облегчить состояние больного во время операции – понижение артериального давления. Оно может начаться прямо на столе, либо уже после, в период реабилитации.
Видео по теме
О способах лечения гипотонии в видео:
Наблюдение за давлением – одна из главнейших заповедей врача во время операции, после нее пациенту необходимо самостоятельно следить за состоянием своего организма, безотлагательно информируя доктора о появлении нежелательных симптомов.
Обморок в стоматологическом кресле: почему происходит и что с этим делать
 Обморок является наиболее распространенной чрезвычайной ситуацией, наблюдаемой в стоматологических кабинетах. На их долю приходится от 50% до 60% всех экстренных случаев, и часто они случаются в кабинетах детских стоматологов.
Обморок является наиболее распространенной чрезвычайной ситуацией, наблюдаемой в стоматологических кабинетах. На их долю приходится от 50% до 60% всех экстренных случаев, и часто они случаются в кабинетах детских стоматологов.
Обморок возникает в результате реакции организма, известной под названием «бей или беги», а также отсутствием мышечного движения пациента, что приводит к временной потере сознания.
Состояние «бей или беги» возникает в случае опасности, и вызывает определенные изменения в организме. Происходит резкий скачок гормонов (норадреналина и адреналина), все мышцы при этом готовятся к повышенной активности, увеличивается сила и скорость реакции, повышается болевой порог. Сердцебиение и дыхание резко учащается, кровяное давление повышается, а сознание концентрируется только на источнике опасности, игнорируя все остальные, не относящиеся к опасности, сигналы. Реакция «бей или беги» помогает человеку эффективно справиться с опасностью, используя один из двух способов: атака источника опасности (реакция «бей») или ее избежание (реакция «беги»).
Чаще всего потеря сознания у стоматолога встречается у молодых людей, чаще всего в возрасте от 16 до 35 лет, причем в большей степени у мужчин, нежели у женщин. Возможно, это происходит потому, что им всегда говорят «будь как мужчина, веди себя по-мужски» во всех стрессовых ситуациях.
У детей случаи потери сознания в кресле у стоматолога довольно редки, поскольку в таком возрасте они не скрывают своих страхов, и с готовностью искренне реагируют эмоционально и физически в случае наступления стрессовой ситуации.
Если ребенок или взрослый пациент старше 40 лет теряют сознание без предрасполагающих факторов, их следует направить на медицинскую консультацию.
Предрасполагающие факторы потери сознания можно разделить на две категории: психогенные (обусловленные стрессом, шоком, словом, психическим или эмоциональным состоянием) и не психогенные факторы.
Психогенные факторы включают в себя:
• испуг, беспокойство (из-за «предвкушения» боли, дискомфорта),
• стресс,
• получение плохих новостей по поводу лечения,
• внезапная и непредвиденная боль (например, во время укола или других манипуляций доктора),
• вид крови (на ватном тампоне или стоматологических инструментах).
Например, высокие шансы упасть в обморок будут у родителя, имеющего в прошлом собственный негативный опыт лечения зубов, который привел своего ребенка для экстренного удаления зуба и находится с ним рядом в стоматологическом кабинете, наблюдая за процессом и видя инструменты, щипцы, а также ватки, пропитанные кровью.
Не психогенные факторы включают в себя:
• длительное неподвижное сидение в вертикальном положении (особенно во время инъекции), что приводит к скоплению крови в конечностях, уменьшая ее приток к головному мозгу.
• чувство голода (из-за пропущенного приема пищи или в случае строгой диеты), которые приводят к сниженному поступлению глюкозы в мозг,
• истощение, плохое физическое состояние,
• высокая температура и влажность в помещении (от жары общее самочувствие резко ухудшается).

Физиологический механизм развития обморока
Стресс вызывает выделение повышенного количества гормонов стресса и страха (адреналина, норадреналина) в систему кровообращения. Организм реагирует на это снижением сосудистого сопротивления в конечностях и усиленному притоку крови туда.
Если при этом человек двигается и происходит мышечная активность, то объем крови, поступивший в конечности, возвращается к сердцу. Если же этого не происходит (а именно это и имеет место, когда пациент неподвижно сидит в кресле у стоматолога), то кровь начинает скапливаться в мышцах конечностях, что приводит к сниженному притоку крови к сердцу.
Объем циркулирующей крови и мозговой кровоток уменьшается, артериальное давление падает, что приводит к обмороку пациента.
Если вовремя не удается справиться с тем, чтобы компенсировать сниженный объем циркулирующей крови, то это приведет к рефлекторной брадикардии (уменьшению числа сердечных сокращений), снижению сердечного выброса (количества крови, выбрасываемой сердцем), понижению артериального давления, церебральной ишемии (недостаточному поступлению кислорода в мозг), судорогам.
Симптомы обморока делятся на ранние и поздние стадии.
На ранней стадии пациент может чувствовать прилив тепла, при этом часто отмечается сильное потоотделение. Кожа пациента его становится заметно бледнее, приобретая пепельный оттенок. Он может сказать, что ему плохо или он чувствует слабость / тошноту. Также может отмечаться слегка пониженное кровяное давление и тахикардия.
На поздней стадии у пациента происходит расширение зрачка, зевота, дыхание становится частым, конечности – холодными. Артериальное давление и частота сердечных сокращений понижается. Отмечается головокружение, визуальные эффекты и общая слабость. Наступает потеря сознания.
Что делать в случае обморока
Первым шагом в управлении обмороком является профилактика. Это достигается следующим путем:
• доктору нужно обязательно рассказать о случаях потери сознания, которые имели место в пациента ранее,
• перед посещением стоматолога пациентам, особенно тем, кто испытывает страх или имеет негативный опыт лечения, следует слегка перекусить перед походом к доктору, чтобы поддержать стабильный уровень глюкозы в крови во время предстоящей стрессовой ситуации.
• пациентов, у которых ранее случались обмороки, следует лечить в положении лежа или полулежа на спине (под углом 30-45 градусов), особенно во время инъекции.
• можно также рассмотреть вариант использования премедикации – предварительной подготовки пациента к различным процедурам, которая помогает снизить уровень тревоги и производится с использованием наркотического анальгетика, седативного и антигистаминного препаратов.
Если пациент потерял сознание, доктор сразу же прекращает лечение, проверяет уровень сознания и реакции на сенсорные стимуляции.
Нужно опустить кресло, чтобы пациент находился в горизонтальном положении, слегка приподняв ноги.
Следует контролировать пульс и артериальное давление.
Чтобы вернуть пациента в чувства, часто используют раствор аммиака, раздражающие пары которого стимулируют движение конечностей и способствуют возвращению крови из периферических областей в сердце и мозг.
Если в течение 10-15 минут пациент не пришел в себя, следует вызвать неотложную помощь.
Как готовиться к операции, чтобы снизить риск скачка давления после наркоза

Каждое оперативное вмешательство оказывает на организм человека большую нагрузку. Давление после наркоза, который вводится для обезболивания во время операции, может как снизиться, так и повыситься. Это очень опасно, так как подобная ситуация может привести к летальному исходу. Поэтому при наличии в анамнезе пациента гипертонического или гипотонического заболевания, необходимо провести профилактическую подготовку для избежания осложнений.
Наркоз и артериальное давление
После введения наркоза пациент погружается в глубокий сон. При этом происходит замедление всех внутренних анатомических процессов, в том числе частота сердечных сокращений. В то же время у человека, находящегося под наркозом понижается давление, пульс плохо прощупывается. Все эти явления обусловлены действием анестезирующего препарата. После того, как человек пробуждается частота сердцебиения по прежнему снижена, но постепенно приходит в норму.
При гипертонии дела обстоят несколько иначе. При хронической форме заболевания сосуды теряют свою эластичность и их стенки становятся слабыми. При наркозом сне даётся большая нагрузка на сердечную мышцу и ослабленные сосуды, в результате чего происходит повышение артериального давления. Чаще всего показатели изменяются на 10-20 единиц, однако возможно и более значительное повышение. Это зависит в первую очередь от индивидуальных особенностей организма.
Причины и опасности скачков давления при наркозе
Прежде всего стоит выяснить, вследствие чего происходят скачки давления во время операции. Первопричиной является шок, его разделяют на несколько видов:
- Кардиогенный – возникает из-за неправильного сокращения сердечных мышц, вследствие чего возникает гипоксия и снижение давления.
- Геморрагический – появляется из-за большой кровопотери. Чаще всего проявляется в сниженном артериальное давлении, общей слабости и бедности кожных покровов.
- Обструктивный – происходит из-за снижения кровотока к сердцу в результате физического препятствия.
- Септический – возникает вследствие заражения крови различными инфекциями. При этом появляется повышенное давление, учащенное сердцебиение.
Как уже указывалось выше, причиной низкого артериального давления во время операции является действие анестезирующего препарата, который замедляет все процессы в организме. По истечению некоторого времени давление нормализуется. Однако сильные перепады давления могут привести к серьёзным осложнениям.
 Давление после наркоза может возникать из-за неправильного сокращения сердечных мышц
Давление после наркоза может возникать из-за неправильного сокращения сердечных мышц
Риски при пониженном давлении:
- нарушения в работе головного мозга;
- почечная недостаточность;
- гиповолемический шок;
- остановка сердца.
Риски при повышенном давлении:
- кровоизлияние в мозг;
- сильные кровотечения, вследствие которых возникает большая кровопотеря;
- сердечная недостаточность в тяжёлой форме;
- повышенная чувствительность к анестезирующим препаратам.
Гипертония и наркоз
Скачки давления опасны и в обычной жизни. Однако при наркозе они могут стать серьёзной проблемой. Специалисты стараются своевременно принять меры для устранения данной проблемы. Если ничего не предпринимать, то начнётся сильное кровотечение из-за сильного тонуса стенок сосудов. Кроме того, возможно возникновения и других патологий, указанных выше.
В случаях, когда артериальное давление поднимается слишком высоко после отхождения пациента от наркоза, возможно возникновение и развитие гипертонического приступа, который может перейти в осложненную форму.
При этом специалисты обращают внимание, что для людей, имеющих в анамнезе сердечно-сосудистые патологии опасна не только общая анестезия, но и местное обезболивания. Действие их практически идентично, но при неверном расчёте дозировки могут возникнуть различные осложнения.
Гипотония и наркоз
При гипотонии (хронической пониженном давлении) анестезия также опасна, как и при гипертонического болезни. Это объясняется истощенной сосудистой системой и сердечными мышцами. В случае, если человек здоров и у него отсутствуют заболевания сердечно-сосудистой системы, понижение давления происходит всего на несколько единиц, что не вызывает опасности для общего состояния.
При хронической гипотонии показатели давления могут опуститься до критических, которые не совместимы с жизнью. Для того, чтобы избежать подобных проявлений анестезиолог должен тщательно изучить историю болезни пациента и рассмотреть все указанные моменты в анамнезе. Это поможет не только правильно выбрать препарат, но и верно рассчитать дозировку.
Подобная реакция на наркоз возникает не у каждого пациента с гипотонией, это является индивидуальным проявлением заболевания. Чаще всего оперативное вмешательство проходит без осложнений, после чего человек быстро восстанавливается.
Особенности отклонения артериального давления после наркоза
Стоит упомянуть о стадиях анестетического сна. Их всего 4:
- Аналгезия. Частота сердечных сокращений, частота дыхания, давление остаются практически неизменными. Сознание пациента не утрачено полностью, чувствительность снижена.
- Возбуждение. Дыхание и пульс учащены, артериальное давление повышено. Отмечается полная потеря сознания.
- Наркоз. Частота сердечных сокращений и дыхания снижены, артериальное давление пониженное. Сознание отсутствует.
- Пробуждение. Первоначально частота сердечных сокращений, дыхания и показатель давление снижены. Постепенно они приходят в норму. Время отхождения от наркоза индивидуально.
Многие интересуются, почему же назначается общий наркоз, если имеется большое количество побочных эффектов при его введении. Специалисты отвечают, что критериями выбора именно общей анестезии становятся:
- долговременность проведения операции;
- риск большой кровопотери;
- индивидуальные показатели самочувствия больного.
 При выборе наркоза учитывают долговременность проведения операции
При выборе наркоза учитывают долговременность проведения операции
После пробуждения многие пациента жалуются на следующие неприятные симптомы:
- трудности в мочеиспускании;
- боли в руке из-за кровоподтека, образующегося вследствии установки капельницы во время оперативного вмешательства;
- тошнота, в некоторых случаях – рвотные позывы;
- чувство холода, дрожь в теле, некоторое время – невозможность согреться;
- боль в горле (если устанавливалась дыхательная трубка во время операции);
- отсутствие чувства боли в связи с постоянным введения в первое время обезболивающего препарата.
Особенно тяжело переносят наркоз пожилые люди. Они более подвержены риску различных негативных последствий. К ним относятся:
- сердечный приступ;
- инсульт;
- временная амнезия;
- пневмония.
Также последствия анестезии подразделяют на ранние и поздние. Ранние последствия видны сразу же и наступают у пациента, не выходя из наркоза (мозговая кома).
Поздние последствия могут проявиться как через несколько дней, так и через несколько месяцев.
- апноэ – внезапное прекращение дыхания во время сна на небольшой промежуток времени;
- сильные головные боли, с которыми не всегда справляются анальгезирующие препараты. Часто для решения проблемы специалисты прописывать наркотических средства;
- повышение артериального давления;
- появление панических атак, внезапных страхов, которые мешают нормальному ведению жизни. Часто человек в такие моменты не знает, как себя вести и что делать;
- частые головокружения, которые не проходят длительное время (до нескольких суток);
- судороги ног, голеней, доставляя человеку сильные страдания;
- сбои в работе сердечно-сосудистой системы, учащается сердцебиение, давление повышается;
- большая нагрузка на печень и почки, то есть на органы, отвечающие за очистку организма. Даже при выборе самого “безопасного” обезболивающего препарата его требуется довольно большое количество, что не очень хорошо сказывается на состоянии организма;
- чувство горения в руках и ногах;
- в некоторых случаях развивается алкоголизм.
Способы терапии
Для предотвращения скачков давления во время и после введения наркоза необходимо провести профилактические мероприятия.
Предоперационная подготовка
Для нормализации повышенного давления чаще всего используются химические препараты.
Но важнее заняться профилактическими мероприятиями на регулярной основе. Предотвращения повышения давления можно осуществлять консервативными методами, которые прописывается лечащий врач. К основным методам можно отнести:
- Прекращение курения. Полный отказ от курения положительно скажется на показателях артериального давления уже через пару месяцев.
- Нормализация веса пациента. Данная рекомендация даётся пациентам, ИМТ которых равно или превышает 25кг/м 2 , а также при окружности талии более 102 см у мужчин и более 88 см – у женщин. Таким образом похудение благоприятно скажется на состоянии сердечно-сосудистой системы.
- Уменьшение потребления алкоголя или полный отказ от него. При снижении употребления алкогольных напитков менее 50 мл в день благотворно сказывается на состоянии сосудов и показателе кровяного давления. Превышение данной нормы приводит к повышению давления почти в 99% случаев.
- Активный образ жизни. При нормальной активности происходит улучшение кровообращения, таким образом предотвращаются скачки давления.
- Снижение потребления соли. При потреблении соли более 4-5г в сутки происходит повышение давления. Поэтому необходимо контролировать это и снизить ее употребление до минимума.
- Правильное питание. Оно подразумевает рациональное, полноценное и разнообразное питание, в которое должны входить овощи, фрукты, мясо, рыба (не менее 2 раз в неделю), зерновые и молочные продукты.
 Прекращение курения поможет нормализовать давление
Прекращение курения поможет нормализовать давление
Эти методы помогут стабилизировать давление и предотвратить скачки. Также перед операцией может быть показана медикаментозная терапия, которую назначает лечащий врач после обследования.
Послеоперационная терапия
Если давление у пациента после отхождения от наркоза чрезмерно высокое и не снижается длительное время, то врач решает провести гипотензивную терапию. Чаще всего удаётся нормализовать состояние внутривенным или внутримышечным введением препарата Магнезия. Далее наблюдают за состоянием пациента.
В случае если видимый терапевтический эффект не наблюдается, используются более сильные препараты. Также гипертоникам после операции рекомендуется:
- Соблюдать постельный режим до полного восстановления.
- Избегать различных стрессов и психоэмоционального напряжений.
- Исключить из своего меню вредную пищу (солёную, копченую, жирную, острую и т.п.), которая приводит к скачкам давления.
- Придерживаться той диеты, которую назначает лечащий врач.
- Самостоятельно не отменять, не принимать, не изменять дозировку препаратов, которые назначил врач.
Гипотония после операции чаще всего носит временный характер. Любое оперативное вмешательство является тяжёлым испытанием для организма человека.
Но если подобное состояние затягивается, то необходимо назначение лекарственных препаратов.
- седативные средства;
- антиаритмические препараты;
- бета-блокаторы;
- сердечные гликозиды.
Нюансы воздействия наркоза на детский организм
Если для взрослых анестезия – достаточно тяжёлое испытание, то для детского организма оно сложнее многократно.
Родители в большинстве своём уверены, что наркоз вреден для ребёнка, а самым главным их страхом является то, что он не сможет проснуться после операции. Однако такие случаи очень редкие и чаще всего летальным исход наступает в результате самого оперативного вмешательства или различных осложнений.
Процедуру анестезии для детей проводят с помощью специальной маски или дыхательной трубки. В дыхательную систему маленького пациента поступает не только кислород, но и наркоз. В некоторых случаях дополнительно вводится анестезия внутривенно.
Из-за анатомических особенностей растущего организма наркоз на ребёнка действует несколько иначе. Но при этом используются средства, разрешённые в детской практике. Таким образом минимизируется риск проявления побочных явлений.
Давление после наркоза
После анестезии кровяное давление кратковременно понижается, но приходит в норму самостоятельно без применения медикаментов. Повышенное давление после наркоза может наблюдаться у людей с артериальной гипертензией и пациентов, склонных к скачкам АД. Если показатели не приходят в норму на протяжении некоторого времени, то необходимо принимать все необходимые меры по снижению АД и нормализации состояния человека.
Почему после наркоза меняется давление?
После введения препаратов, предназначенных для анестезии (обезболивания), человек погружается в глубокий сон. При этом в организме замедляются все процессы, и уменьшается частота сердечных сокращений.
В то время, когда пациент находится под наркозом, кровяное давление понижается, а пульс едва прощупывается. Обусловлено это тем же замедлением процессов, происходящих в организме. После пробуждения пониженное сердцебиение сохраняется, но спустя некоторое время приходит в норму.

Когда человек находится под наркозом – всегда контролируется сердцебиение и артериальное давление
С гипертонией дело обстоит немного иначе. При длительном течении болезни сосудистые стенки становятся слабые и теряют эластичность. В то время, когда действует анестезия, ослабленные сосуды и сердечная мышца испытывают большую нагрузку, вследствие чего происходит повышение артериального давления.
Чаще всего показатели поднимаются на 10—20 мм. рт ст, и даже выше. Всё зависит от индивидуальных особенностей организма.
Чем опасно повышение АД во время операции?
Скачок АД во время операции очень опасен для пациента. При этом требуется срочное принятие мер по устранению нарушения. Если не начать вовремя снижать давление, то это может привести к потере большого количества крови из-за высокого тонуса сосудистых стенок, а также к таким патологиям, как:
- Кровоизлияние в головной мозг;
- Острая почечная и сердечная недостаточность;
- Нарушение ритма сердечных сокращений.
Если кровяное давление повысилось слишком сильно, то после того, как пациент отойдёт от наркоза, у него может произойти гипертонический приступ, в том числе осложнённой формы.
Гипотония и наркоз
При гипотонии наркоз так же опасен, как и при гипертонической болезни. Обусловлено это тем же истощением сердечной мышцы и сосудистой системы. У здорового человека АД во время общего наркоза понижается на несколько единиц, но такое состояние, как правило, не вызывает опасения.
При низком давлении показатели во время анестезии могут внезапно опуститься до критических цифр, несовместимых с жизнью. Чтобы этого избежать, перед введением анестетика врач должен тщательно изучить историю болезни пациента, правильно подобрать медикаменты, а также корректно рассчитать необходимые дозировки.

Дозировка наркоза индивидуальна для каждого человека
Такая реакция на наркоз возникает ни у всех гипотоников, так как каждый организм индивидуален. В большинстве случаев операции проходят без осложнений и пациент быстро восстанавливается.
Помощь гипертоникам после наркоза
Если давление чрезмерно высокое и не снижается на протяжении нескольких часов, то врач принимает решение о назначении гипотензивных средств. Нормализовать АД помогает введение такого препарата, как «Магнезия». Её вводят внутривенно или внутримышечно, а затем наблюдают за состоянием пациента.

Магнезия- это медицинский препарат с действующим веществом в качестве сульфата магния в виде ампул с жидкостью
В случае отсутствия необходимого терапевтического эффекта, применяются более сильные медикаменты, которые подбирает лечащий врач. Кроме этого, гипертоникам после операции рекомендовано:
- Соблюдать постельный режим и избегать стрессов.
- Исключить из рациона жирную, солёную, острую и прочую пищу, приводящую к скачкам кровяного давления.
- Придерживаться диетотерапии, которую порекомендует лечащий врач.
- Не отменять самостоятельно назначенные лекарства и не менять их дозировку.
Реабилитационный период после любого операционного вмешательства подразумевает полный покой и душевное равновесие. Именно поэтому важно высыпаться и не подвергаться моральным, а также физическим перенапряжениям.
Противопоказания
Бывают случаи, когда анестезия категорически запрещена. К ним относятся:
- Гормональный сбой в тяжёлой стадии;
- Тяжёлые сердечно-сосудистые нарушения;
- Острая почечная и печёночная недостаточность;
- Недавно перенесённые инсульты и инфаркты;
- Чрезмерно высокое кровяное давление;
- Тяжёлая степень бронхиальной астмы.
В этих случаях сначала проводится специфическое лечение патологических процессов, и только после устранения болезней принимается решение о назначении наркоза.
На самом деле анестетики опасны не только для людей с сердечно-сосудистыми патологиями. При передозировке препарата осложнения могут возникнуть и у здорового человека.
Объясняется это тем, что при введении большой дозы медикамента, предназначенного для анестезии, может произойти остановка сердца и дыхания, геморрагический инсульт, анафилактический шок и прочие опасные нарушения. Именно поэтому важно, чтобы анестезиолог как можно тщательней ознакомился с анамнезом пациента и правильно рассчитал нормы вводимого наркоза.
Последствия наркоза в позвоночник при операции: побочные эффекты и осложнения
Осложнения после спинномозговой анестезии условно делятся на 2 группы: легкие и тяжелые. По мнению врачей, причины появления нежелательных реакций связаны с наличием противопоказаний. Такой наркоз нельзя ставить лицам, склонным к аллергическим реакциям и кровотечениям.
Чем опасна анестезия в позвоночник
Главным последствием наркоза в позвоночник при операции является кратковременная или длительная артериальная гипотония. При этом АД снижается более чем на 40 мм.рт.ст. Пониженное давление у женщин наблюдается чаще, чем у мужчин.
Дополнительные последствия спинномозгового наркоза:
- сильный кожный зуд;
- транзиторные расстройства мочеиспускания;
- тошнота, которая может периодически переходить во рвоту;
- поздняя респираторная депрессия, которая обусловлена интратекальным введением наркотических анальгетиков;
- высокий спинальный блок;
- неврологические эффекты: очаговые нарушения, головные боли.
Основные последствия спинальной анестезии для женщин – головные боли и осложнение родов.
По мнению врачей, наиболее опасные осложнения – это респираторная депрессия и высокая спинальная блокада. В 80% случаев появление побочных эффектов обусловлено ошибками при выполнении анестезии.
Боль в голове
До 90% пациентов жалуются на головные боли после операции. Обычно голова начинает болеть в течение 5 дней после анестезии. Она называется постпункционной болью и носит постуральный характер. Ее появление обусловлено потерей цереброспинальной жидкости. Она усиливается, когда человек находится в вертикальном положении. Когда он ложится, боль стихает. Такое бывает, когда больной рано встает после наркоза.
Если человек много ходит и совершает резкие движения, у него могут наблюдаться острые головные боли. Они усиливаются, когда он садится, и ослабевают, когда ходит. Ухудшение состояния наблюдается при кашле, чихании, смехе.
Головная боль сопровождается напряжением мышц шеи и симптомами гипоакузии.
Имеется заложенность ушей. Присутствует тиннитус – в одном ухе или сразу в двух.
При головных болях и высоком давлении наблюдается «мозаичный блок». На этом фоне у человека часто темнеет в глазах.
В 60-70% случаев постпункционная головная боль может пройти самостоятельно в течение четырех дней. В течение недели наблюдается снижение симптоматики примерно у 80% больных. Это происходит даже в том случае, если они не получали никакого лечения.
Если постпункционная боль не проходит, человеку следует соблюдать постельный режим и пить больше воды. Также можно проколоть инфузии кристаллоидов (рингер, физраствор), минимум по 800 мл в сутки. 2 раза в день, при отсутствии противопоказаний, можно принимать таблетки Цитрамона. 1-2 раза в день – Кетонал в инъекциях.
Боль в спине
Боль в спине связана с тем, что во время укола между позвонков иголка ранит твердую мозговую оболочку. Не всегда можно точно определить глубину прокола из-за сколиоза, выраженной подкожно-жировой клетчатки или других изменений в поясничном отделе позвоночника. Иголка при этом не проникает в спинномозговой канал, и не повреждает спинной мозг.
Обычно боль, присутствующая в пояснице или спине, проходит через несколько дней – организм сам справляется с последствиями наркоза. Чтобы исключить риск возможных осложнений, врач обязан осмотреть место укола.
Беспокоиться нужно, если на фоне боли наблюдается онемение конечностей (иногда одновременно могут неметь руки и ноги, в частности пятки), а также присутствует сильная дрожь, или озноб.
Влияние на головной мозг
Любой наркоз может дать кратковременное нарушение концентрации внимания, памяти и общего самочувствия. В 90% случаев все психические последствия связаны не столько с наркозом, сколько с протеканием болезни, которая заставляла человека страдать. Также на структуру головного мозга оказывает влияние нарушение микроциркуляторного русла, которое наблюдалось в момент оказания медицинской помощи.
Истощение ресурсов организма тоже неблагоприятно сказывается на состоянии головного мозга. Наркоз может изменить показатели:
- гемодинамики;
- уровня сахаров;
- иные биохимические показатели со стороны крови.
На этом фоне может наблюдаться ухудшением памяти, снижение концентрации внимания. В ближайшей перспективе после операции у человека могут присутствовать «провалы» памяти – некоторые пациенты забывают недавние события и важные даты, имена родных. Через некоторое время состояние нормализуется.
Головокружение после наркоза
Во время анестезии происходит достаточно значимое влияние на ЦНС: какое-то время препарат находится в крови даже после того, как человек пришел в сознание. На этом фоне нередко учащается пульс, усиливается сердцебиение.
Также головокружение после анестезии может провоцироваться общей кровопотерей во время операции. Более серьезные причины головокружения:
- инсульт во время операции;
- тяжелые реакции организма на вводимый препарат.
У большинства больных наблюдается психогенное головокружение. Это происходит, когда человек сильно волнуется перед оперативным вмешательством. Испытывая сильный страх, он акцентируется на неприятных ощущениях.
Диагностика этого состояния достаточно сложна. Врач обязан уточнить у пациента, какое именно головокружение его беспокоит, выяснить, является оно системным или несистемным. Также специалист должен уточнить, не жалуется ли человек на дополнительные признаки. В рамках диагностики врач обязан:
- определить наличие слабости в руках или ногах;
- выявить нарушение речи;
- уточнить неврологический статус пациента.
В 90% случаев головокружение после анестезии проходит самостоятельно. Если этого не произошло, больному назначается прохождение кровезамещающей инфузионной терапии. Лечение преследует 2 цели: снятие интоксикации, спровоцированной препаратами от наркоза, возмещение объема циркулирующей крови.
Иногда головокружение наблюдается на фоне нарушения циркуляции ликвора. В этом случае оно имеет четкую закономерность: возникает через несколько часов (иногда – через сутки) после оперативного вмешательства.
Неприятное ощущение появляется, когда человек стоит или сидит, и никогда не возникает при положении лежа. Могут присутствовать головные боли, общая слабость и тошнота. В этом случае речь идет о постпункционном синдроме.
Головокружение проходит достаточно быстро – в течение нескольких часов после операции. В течение этого времени больной должен соблюдать постельный режим и пить больше воды. Дополнительно может быть проведена обильная инфузионная терапия, которая включает назначение нестероидных противовоспалительных препаратов. Также больному показаны инъекции кофеина.
Если головокружением сопровождается нарушениями речи, или двигательных функций, больной обязан показаться неврологу. Врач должен провести диагностику, и выяснить, не пострадал ли головной мозг.
Головокружение, возникшее при постпункционном синдроме, считается самым безобидным. Самое главное здесь – не паниковать, иначе на этом фоне может развиться психогенное головокружение. Это возможно, если человек, испытав головокружение после наркоза в первый раз, в дальнейшем акцентирует свое внимание на этом ощущении. В этом случае ему потребуется помощь квалифицированного психолога или психотерапевта. При необходимости больному могут быть назначены транквилизаторы или антидепрессанты.
Факторы риска
Возможные последствия носят строго индивидуальный характер, варьируют в зависимости от физиологических параметров: возраста, пола, наличия хронических патологий, веса. Предсказать негативные влияния наркоза невозможно.
По данным статистики, в группу повышенного риска входят лица пожилого и старческого возраста. Также сюда следует отнести лиц с выраженной гиповолемией различной этиологии. Возможно появление осложнений у больных, имеющих скрытую сердечно-сосудистую недостаточность.
Как избежать осложнений
При подготовке к оперативному вмешательству требуется прохождение полного комплекса диагностических исследований:
- ультразвуковое исследование брюшной полости;
- рентгенография грудной клетки;
- ЭКГ.
Дополнительно проводится исследование концентрации в крови глюкозы и холестерина.
Человеку, готовящемуся к оперативному вмешательству, нужно в течение 1,5-2 недель воздержаться от употребления жирной, острой и консервированной пищи. В меню следует включить крупы, рыбу и овощи.
Если состояние здоровья позволяет, каждый день рекомендуется выходить на прогулку, находиться на воздухе не менее 40 минут/24 часа. Перед сном можно принимать средства, обладающие легким седативным эффектом. Желательно отказаться от таблетированных препаратов в пользу чаев из ромашки, мяты, мелиссы или валерианы. Пить их нужно, если в анамнезе нет аллергической реакции, иначе есть риск появления отека Квинке или анафилактического шока.
Все препараты нужно принимать только после разрешения врача, который будет оперировать. С ним же обсуждается переносимость лекарственных средств.
Отзывы пациентов
Кристина. Беременность была поздней, поэтому сложной – мне предстояло кесарево сечение. Много слышала плохого о наркозе – что он приносит вред организму, и делать укол нельзя. Много ходит страшилок, что человек начинает сильно толстеть, не может встать с кровати, что наркоз забирает 5 лет жизни. Очень боялась, много читала о правилах проведения анестезии, но, к счастью, рожала не в РФ. Обезболивание было очень качественным, операция прошла хорошо. Не заметила никаких негативных действий наркоза. Они были, но прошли очень быстро – я восстановилась в домашних условиях примерно за неделю.
Ирина. У меня был неудачный опыт общего наркоза – после операции меня тошнило и рвало, а перед глазами стояли очень страшные образы. Поэтому когда я поступила в стационар с острым аппендицитом, выбрала спинальный наркоз. Мне сказали, что он не так воздействует на НС, и побочные эффекты не такие жуткие. Может быть, так оно и есть, но только не в моем случае. Уже во время операции у меня сильно подскочило давление. Меня сильно тошнило, но не рвало. Потом начались сильные головные боли. Я мучилась 2 дня, потом головные боли постепенно прошли. Спина не болела, невралгии не было, но первое время ноги мне отказывали – была такая слабость, что я ходила, держась за стенку – боялась упасть. Окончательно в себя я пришла только где-то через месяц.