Симптомы и лечение брадиаритмии
Дата публикации статьи: 31.05.2018
Дата обновления статьи: 21.01.2019
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
Брадиаритмия может привести к сердечной недостаточности, поэтому при присутствии хотя бы одного симптома этой патологии, обязательно нужно обратиться к кардиологу.
Рассмотрим подробнее ее причины, виды и признаки, а также методы лечения.
Что это такое?
Ритм сердца, отличающийся от нормального синусового ритма называется аритмией. Если нарушение нормальной сократительной активности сердца сопровождается учащенным пульсом, это означает наличие тахиаритмии. Если пульс периодически снижается до уровня ниже 60 ударов в минуту- это состояние называется брадиаритмией.
Данная патология встречается реже, чем тахикардия и не всегда требует терапии. Часто развивается постепенно и компенсируется остальными системами организма.

В МКБ заболевание носит название брадикардии и занимает место в отклонениях сердечного ритма, обозначаясь как R00.1. Синусовая брадиаритмия сердца, как симптом, может встречаться при других болезнях, не связанных с сердцем.
Симптомы заболевания
Брадиаритмия бывает компенсированной и декомпенсированной.
Первая форма не имеет клинических проявлений и не заметна для человека.
Вторая форма выражается следующими симптомами:
- Снижение артериального давления до 100/60 и ниже.
- Постоянное или преходящее снижение частоты сердечных сокращений.
- Ощущение нехватки воздуха, одышка.
- Тупая, давящая боль за грудиной и ощущение тяжести или пустоты.
- Головокружение при смене позиции, особенно – в вертикальном положении.
- Ухудшение концентрации внимания, снижение внимания.
- Бледность кожи лица.
- Холодный пот.
- Слабость, вялость, предобморочное или обморочное состояние.
- Потеря аппетита.
- Дополнительно бывают кратковременные обмороки и общая сонливость со снижением концентрации.
Из-за урежения сердцебиения снижается напряжение циркулирующей крови — артериальное давление падает. Этот симптом присутствует недолгое время — впоследствии артерии сужаются и компенсируют малую частоту сердцебиения, поддерживая достаточный уровень АД.
Эпизоды брадиаритмии сопровождаются чувством нехватки воздуха, которое как и головокружение, связано с ухудшением кровоснабжения головного мозга. Человек испытывает чувство страха, панику, боится внезапно умереть. Кровоток в коронарных артериях уменьшается и сердцу не хватает кислорода для поддержания своей работы. Из-за этого и возникает ощущение тяжести или боль в груди. Симптом может усилиться при приеме нитроглицерина.
Разновидности и факторы их развития
По типам, брадиаритмия имеет следующую классификацию:
- Функциональная.
- Органическая.
- Токсическая.
- Лекарственная.
- Нейрогенная.
Функциональная
Возникновение данного изменения рассматривается как естественный процесс в деятельности сердечно-сосудистой системы. Умеренная синусовая брадиаритмия, как правило, не сопровождается жалобами пкациента, так как она не влияет на кардиодинамику.
Причина явления – работа парасимпатической иннервации, оказывающей релаксирующие эффекты на сердце, сосуды и легкие. Умеренно выраженная брадиаритмия активируется во время сна или отдыха.
Такое состояние не имеет выраженных симптомов, поэтому при отсутствии неприятных ощущений волноваться не стоит. При пробуждении или начале физической активности сердце само поднимет пульс и восстановит нормальное количество сокращений.
Органическая
Данная разновидность проявляется из-за патологических изменений в миокарде или проводящей системе сердца.
Имеет два дополнительных подтипа:
Факторами ее развития выступают ишемия миокарда, инфаркты, инфекционные поражения сердца и перикарда, врожденные пороки сердца.
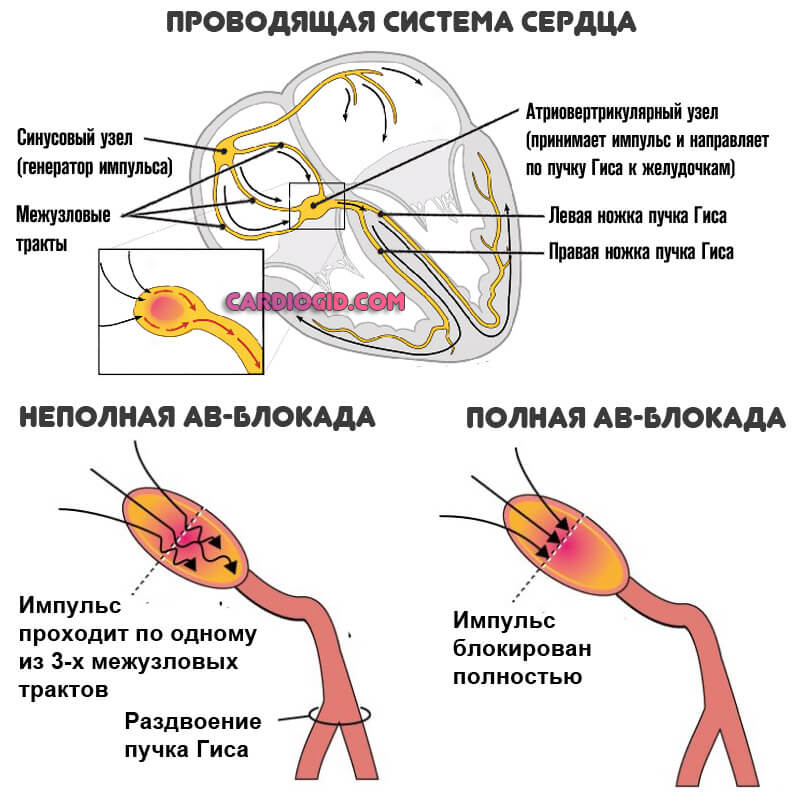
В норме, автоматией сердца управляет синусовый узел, который задает ритм 60-90 ударов в минуту. Постоянная генерация импульсов у здорового сердца поддерживает и ритмичность. При слабости данного узла сердечные сокращения происходят реже, имеют непостоянный ритм.
При развитии некротических или дистрофических процессов в сердце, может нарушаться его проводящая система. В качестве водителя ритма начинают выступать нижележащие образования – атриовентрикулярный узел, ножки пучка Гиса и волокна Пуркинье. Нетрадиционные водители ритма имеют меньшую частоту сокращений и не поддерживают правильный ритм. Их сигналы, смешиваясь с сигналами из других источников, делают ритм сердца неправильным.
Органическая брадиаритмия – жизнеопасный патологический процесс и требует терапии, поскольку низкий ритм и слабая автоматия может привести к остановке сердца и смерти.
Токсическая
Брадиаритмия данного типа развивается как следствие употребления ядов или токсинов, воздействующих на сердце.
В качестве кардиопаралитических веществ могут выступать фосфорорганические инсектициды, аммиак, свинец и другие. Передозировка препаратами, блокирующими передачу нервных импульсов, также вызывает токсическую брадикардию.
В зависимости от типа токсического вещества, поражение может быть обратимым или необратимым. Лечение носит индивидуальный характер и зависит от вида яда.
Лекарственная
Препараты вроде верапамила, сердечных гликозидов и бета блокаторов — вызывают брадикардию без нарушения ритма.
В таком случае состояние является контролируемыми и вызывает опасения лишь при назначении новых препаратов. Однако, лекарственное снижение пульса ниже 55 ударов в минуту является опасным для состояния здоровья и требует дополнительной коррекции.
Вся терапия лекарственного снижения ритма заключается в уменьшении дозы медикаментов.
Резкое исключение препарата из приема не рекомендуется, поскольку может спровоцировать приступ тахикардии, а в случае приема бетаблокаторов – мерцательной аритмии.
Нейрогенная
Регуляцию сердца обеспечивает вегетативная, не контролируемая человеком, нервная система.
Симпатические волокна обеспечивают возбуждение систем организма, а парасимпатические – расслабление. Нейрогенная брадиаритмия возникает из-за гиперфункции парасимпатики и недостатка действия симпатической системы.
Для лечения патологии необходимо побороть основное заболевание, к примеру, невроз или нервную дистонию. Состояние ваготонии может осложняться пароксизмами с тяжелыми приступами паники.
Почему возникает у спортсменов?
Физические нагрузки вызывают учащение сердцебиения как ответ на нехватку кислорода для работы мышечных клеток.
При постоянных движениях и нагрузках организм адаптируется к гипоксии увеличением гемоглобина и эритроцитов. В покое сердце снижает частоту сердцебиения, вызывая брадиаритмию без проявления симптомов, поскольку кислорода хватает и при редких сокращениях сердца.
Чаще всего это состояние развивается у бегунов и пловцов, то есть тех спортсменов, которым нужна повышенная выносливость.
Особенности протекания у детей
Дети и подростки имеют более быстрый ритм сердца, который требуется для поддержания растущего организма.
Нормы детских ЧСС отличаются от взрослых:
| Возраст | Норма ЧСС (ударов в минуту) |
| Младенцы до года | 130-150 |
| Дети от двух до 7 лет | 100-110 |
| Дети от 8 до 10 лет | 80-90 |
| Подростки от 10 до 14 лет | 70-90 |
Следует заметить, что девочки того же возраста могут иметь пульс на 10-15 единиц меньше, что объясняется особенностями организма.
Брадиаритмия у детей является менее типичной проблемой, чем дыхательная тахикардия. Коррекция требуется лишь при наличии патологий сердечной мышцы или нестандартном водителе ритма. При отсутствии симптоматики заболевание оставляют под наблюдением, без лечения.
Также опасность имеют длительные по времени нарушения. Если у ребенка рано в 3 года была обнаружена болезнь, и в 4, 5 или 6 лет она не показала динамики к выздоровлению, то его необходимо обследовать более точно, для исключения органической сердечной патологии.
Как проводится диагностика?
Основной диагностический метод – ЭКГ. Электрокардиограмму проводят в покое и при нагрузке. По заключению кардиограммы выявляют водителя ритма и частоту ритма сердца, процессов реполяризации миокарда желудочков, состояния предсердно-желудочковой и внутрижелудочковой проводимости.
Для новорожденных младенцев обязательной является электрокардиография на наличие пороков развития сердца, от которых малыш может погибнуть.
Дополнительно проводят эхокардиографию, или УЗИ сердца, для оценки размеров и правильности его развития.
Проведение УЗИ беременным женщинам позволяет определить наличие нарушений сердечно-сосудистой системы плода и оказать неотложную помощь сразу после рождения.

Для точной постановки диагноза дополнительно делают холтеровское мониторирование. На сутки, стационарно или амбулаторно, устанавливается аппарат, который раз в полчаса измеряет давление и снимает ЭКГ. Все результаты записываются и полученный код расшифровывает врач, подтверждая или исключая заболевание.
Представленных выше процедур хватает для определения физиологической брадиаритмии.
При подозрении на другие разновидности патологии, например, неврогенную или токсическую, могут назначить:
- Биохимический и клинический анализ крови и мочи.
- Бактериологический анализ кала, мочи, крови.
- Анализ уровня гормонов.
- Токсикологический анализ.
Как осуществляется лечение?
Алгоритм лечения зачастую носит консервативный характер, поскольку хирургические вмешательства всегда рискованны.
Медикаментозная терапия
Все медикаменты при брадиаритмии разделяются на две группы:
- Адрено и симпатомиметики.
- Стимуляторы ЦНС.
Симпатомиметики действуют на симпатическую иннервацию, увеличивая пульс. Минусом данной терапии является сопутствующая активность – сужение сосудов внутренних органов, расширение бронхов, повышенная потливость.
Прием симпатомиметиков должен быть обусловлен опасностью состояния.
Их нельзя принимать при:
- гипертонии;
- почечной недостаточности;
- ишемии сердечной мышцы.
К препаратам данного ряда относятся:

Стимуляторы ЦНС, вроде кофеина, позволяют рефлекторно поднять ЧСС при помощи общего возбуждения. У данного подхода также имеются минусы – при невротических расстройствах это отображается ухудшением течения заболевания.
Также для поднятия ЧСС применяют таблетки:
- Изопренил или изопреналин
- Эуфиллин
- Ипратропиума бромид
- Алупент
- Атропин
В домашних условиях, поднять частоту сокращений можно чашкой крепкого кофе или черного чая – имеющийся в них кофеин в среднем поднимает частоту на 10-15 единиц. Другой способ – принять горячую ванну. Если эти способы не помогли,и человеку все так же плохо, следует сделать экстренный вызов скорой помощи.
В качестве оказания первой помощи, при необходимости срочно поднять ЧСС используют:
Препараты данной группы опасны при неумелом использовании и относятся к реанимационным средствам.
Брадиаритмия часто является одним из симптомов заболевания, поэтому основное лечение всегда направляется на первопричину. Небольшое снижение ЧСС может быть проигнорировано и тогда, когда прием препаратов будет мешать терапии основной патологии.
Установка кардиостимулятора
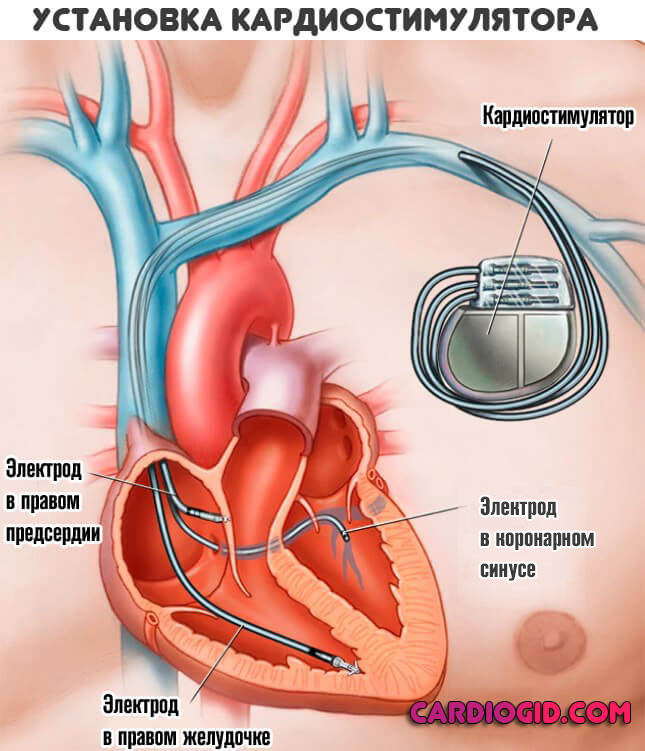
В случае неэффективности медикаментозного лечения, а также выраженности брадиаритмии, единственным способом лечения считается установка кардиостимулятора. Аппарат генерирует постоянные электрические импульсы, поддерживая нормальную работу сердца.
В зависимости от сложности доступа, операция проводится как эндоскопически, так и с разрезом. Обе эти операции проводятся под общим наркозом. Кардиостимулятор подключается к синусовому или атриовентрикулярным узлам, обеспечивая автоматию работы сердца.

- нарушения дыхания, например — респираторный коллапс;
- эндокардит, перикардит;
- сопутствующие пожилому возрасту заболевания;
- острые инфекции;
- некоторые психические заболевания.
У детей основным противопоказанием является их возраст. Сердце находится в процессе роста и установка кардиостимулятора вызовет сильные отклонения и инвалидность. Ребенок должен пройти полное обследование, и рекомендация к установке должна быть полностью обоснованной.
Возможные осложнения
Основное клиническое осложнение – ишемия головного мозга и миокардаПостоянная брадиаритмия влияет и на умственные способности. Осложнения, которые могут возникнуть на фоне замедленного сердцебиения:
- Ишемический инсульт.
- Инфаркт миокарда.
- Тромбоэмболия легочной артерии.
- Пароксизмальная желудочковая тахикардия.
- Гипертрофия и сердечная недостаточность.
- Желудочковая экстрасистолия.
Постоянный недостаток кровообращения вызовет нарушения во всех остальных органах, и особенно — в почках, что приведет уже к почечной недостаточности, гиперкальциурии и дальнейшему ухудшению автоматии сердца.
Прогноз
Прогноз полностью зависит от типа брадиаритмии и ее причины.
Наименее благоприятный вариант прогноза имеет брадиаритмия на фоне органических повреждений сердца – для нее показана установка кардиостимулятора.
Наиболее благоприятный – лекарственная, которая облегчается отменой препаратов.
Профилактика
У детей, и у людей взрослых и подросткового возраста, профилактика заключается в двигательной активности. Пациенту необходимо заниматься лечебной гимнастикой, делать зарядку, совершать прогулки на свежем воздухе.
Дополнительно следует отказаться от употребления в пищу большого количества жиров животного происхождения. Они встраиваются в клеточную стенку и ухудшают проведение импульсов по нервной ткани.
Большое количество овощей в рационе, богатых кальцием и натрием — также помогут предотвратить развитие брадиаритмии.
Причины, симптомы, диагностика на ЭКГ и лечение синусовой брадикардии
Нормальный пульс человека – от 60 до 90 ударов в минуту. Уменьшение частоты сокращений сердца говорит о синусовой (синусной) брадикардии.
Что это такое
Сердце сокращается под влиянием волны возбуждения, которая возникает в нем самом, а именно в клетках синусового узла (водителя ритма), в правом предсердии. Брадикардия развивается из-за медленной выработки электрических импульсов.
Причины – усиление влияния на сердце парасимпатической нервной системы через блуждающий (вагусный) нерв, действие различных токсинов на синусовый узел, а также его повреждение.
Думаю, не стоит долго объяснять, чем плоха синусовая брадикардия. Замедление работы сердца приводит к неэффективному кровоснабжению всех органов тела. В результате клетки начинают испытывать кислородное голодание (гипоксию). Особенно это опасно для головного мозга: ему необходимо около 20% всего кислорода, потребляемого организмом. При выраженных брадикардиях есть риск полной остановки сердца.
Синусовая брадикардия может быть первым ранним проявлением опасного заболевания с аномально низкой частотой сокращений сердца и достаточно высоким процентом летальных исходов – синдрома слабости синусового узла (СССУ), который встречается в основном у пожилых людей.
Однако хочу отметить, что не всякое снижение частоты сердечных сокращений нужно считать патологией. Например, у каждого из нас ночью, когда мы крепко спим, биение сердца может замедлиться до 30–40 ударов в минуту. Это связано с тем, что во время сна организму требуется гораздо меньше кислорода, чем когда мы бодрствуем. Пользуясь моментом, сердце переходит в «энергосберегающий режим».
Также пульс от 40 до 55 ударов в минуту в спокойном состоянии считается абсолютной нормой для людей, занимающихся профессиональным спортом. Дело в том, что при регулярных интенсивных тренировках сердце постепенно приспосабливается к большим нагрузкам. Не углубляясь в тонкости биохимических процессов, это явление можно объяснить так: при постоянных физических упражнениях сердце (главным образом миокард левого желудочка), как и любая другая мышца, начинает постепенно утолщаться и с большей силой проталкивает кровь в аорту. Благодаря этому для адекватного кровоснабжения всего организма требуется меньшее число сокращений сердца.
Кроме того, относительно нормальной можно читать частоту сокращений сердца (ЧСС) от 55 и выше у людей, которые принимают специальные лекарственные препараты. Это так называемые пульсурежающие средства – бета-адреноблокаторы и блокаторы If-каналов. Они применяются тогда, когда необходимо максимально снизить частоту сокращений сердца, например, при хронической сердечной недостаточности.
Причины возникновения
Как уже было сказано, физиологическая, т. е. нормальная синусовая брадиаритмия возникает во сне и у профессиональных спортсменов.
Патологические причины синусовой брадикардии, как, впрочем, и любых других нарушений ритма, можно разделить на 2 основные группы: функциональные и органические.
Функциональные (внесердечные) причины синусовой брадикардии:
- сбой в работе эндокринных органов: гипотиреоз (ухудшение функционирования щитовидной железы), надпочечниковая недостаточность;
- нейроциркуляторная дистония с повышенным тонусом парасимпатической нервной системы;
- увеличение внутричерепного давления;
- передозировка лекарственных средств (в т. ч. и пульсурежающих) – антагонистов кальция, бета-адреноблокаторов, блокаторов If-каналов, сердечных гликозидов;
- значительное превышение концентрации калия в крови – такое случается на последних стадиях хронической почечной недостаточности или при совместном использовании калийсберегающих диуретиков, ингибиторов АПФ и препаратов калия.
Органические причины включают:
- инфаркт миокарда;
- порок сердца;
- миокардит;
- постинфарктный кардиосклероз;
- поражения сердца при системных болезнях – артритах, коллагенозах, васкулитах.
Симптомы
Клиническая картина патологии определяется степенью снижения ЧСС. При умеренной брадикардии жалобы могут вообще отсутствовать. При выраженном уменьшении ЧСС у человека появляются:
- быстро наступающая усталость, повышенная утомляемость;
- сонливость;
- головокружение;
- тошнота;
- потеря сознания (из-за сильной гипоксии мозга).
Признаки на ЭКГ
Электрокардиограмма выявит такие признаки синусовой брадикардии:
- уменьшение частоты сердечных сокращений – в виде увеличения интервала между комплексами PQRST;
- правильный синусовый ритм – одинаковое расстояние между зубцами R и наличие положительных зубцов P, имеющих нормальную форму в отведениях II, III и aVF.

При синусовых брадикардиях, вызванных функциональными (внесердечными) причинами, ЧСС возрастает при небольшой физической нагрузке или введении атропина, а также появляется дыхательная аритмия (учащение сердцебиения во время вдоха, урежение при выдохе).
При синусовой брадикардии, развившейся на фоне кардиологических заболеваний, в ответ на физические нагрузки и введение атропина ЧСС либо не изменяется, или увеличивается, но незначительно.
В случае если брадикардия выступает проявлением синдрома слабости синусового узла, на кардиограмме видны «проскакивающие» приступы пароксизмальной суправентрикулярной тахикардии, мерцания или трепетания предсердий.

Принципы лечения
Прежде чем начать лечение синусовой брадикардии, я ориентируюсь на следующие моменты:
- чем вызвана брадикардия – функциональными нарушениями или уже имеющимся кардиологическим заболеванием;
- степень брадикардии;
- тяжесть симптоматики (постоянные обмороки);
- наличие признаков синдрома слабости синусового узла.
В случае функциональной синусовой брадикардии достаточно устранить причину – нормализовать уровень гормонов щитовидки или концентрацию калия в крови, снизить внутричерепное давление, скорректировать дозировку лекарственных препаратов и т. д. А для этого необходимо пройти тщательное обследование.
В качестве медикаментозной терапии я использую препараты, ускоряющие частоту сердечных сокращений через ослабление влияния блуждающего нерва. Такие лекарства называются холиноблокаторами. Наиболее яркий представитель данной группы – Атропин. Иногда я применяю медикаменты, воздействующие на те же рецепторы в сердце, что и адреналин – бета-адреноблокаторы (Изадрин).
Однако они не подходят для постоянного лечения. Эти препараты являются лишь временной мерой для восстановления нормального ритма и стабилизации состояния пациента.
Ознакомиться с народными средствами лечения брадикардии можно здесь. Однако хочу предупредить, что их эффективность не доказана.
В случае наличия у пациента приступов фибрилляции предсердий, для профилактики тромбообразования я назначаю препараты, разжижающие кровь (антикоагулянты) – Варфарин, Дабигатран.
Главным методом лечения тяжелых синусовых брадикардий является установка электрокардиостимулятора (ЭКС). Это небольшой прибор, который подает ритмичные электрические сигналы и в буквальном смысле заставляет сердце биться в правильном ритме и с нормальной частотой.
Операция установки ЭКС выполняется в несколько этапов. После местного обезболивания разрезается кожа под ключицей и вставляется кардиостимулятор. Провода от него через подключичную вену достигают сердца. Подаются пробные электрические импульсы. Параллельно ведется запись кардиограммы. Если сердце работает в нормальном режиме, процедура считается успешной.
Помимо стойкой брадикардии и синдрома слабости синусового узла, ЭКС устанавливается при атриовентрикулярных блокадах II и III степени, когда нарушено проведение волны возбуждения от предсердий к желудочкам, а также при тяжелой сердечной недостаточности.
Пожилой возраст не является противопоказанием к данной операции.
Более подробную информацию об электрокардиостимуляции можно получить здесь.
Случай из практики
Хочу привести интересный пример из моей практики. Ко мне на прием обратилась женщина 54 лет, которая в последнее время стала отмечать, что она очень быстро устает и у нее кружится голова. Страдает гипертонической болезнью и хронической сердечной недостаточностью, принимает Спиронолактон, Периндоприл и Амлодипин. При общем осмотре отмечались уменьшение ЧСС до 48 ударов в минуту, давление в норме. Я назначил ЭКГ, которая показала синусовую брадикардию, а также высокие и остроконечные зубцы Т, что указывало на завышенную концентрацию калия в крови. Анализ крови подтвердил гиперкалиемию. Дозировка принимаемых препаратов не могла вызвать повышение калия, функция почек была сохранной. При более подробном расспросе мне удалось выяснить, что пациентка по совету родственников «для улучшения питания сердца» принимала биодобавки, содержащие калий. Я рекомендовал прекратить их прием. После отмены этих медикаментов пульс пришел в норму, уровень калия в крови снизился, голова перестала кружиться.
Советы специалиста
При редком пульсе нужно обязательно посетить врача. Но если вы или ваш родственник стали себя очень плохо чувствовать, надо вызывать скорую помощь. До приезда врачей можно выпить чашку кофе или крепкого чая, что на время повысит частоту сердечных сокращений. Также помогает выполнение простых упражнений – приседания, отжимание от пола. В ответ на физическую активность вырабатывается адреналин, стимулирующий работу сердца. Если вы или ваш близкий чувствуете, что слишком слабы, прилягте так, чтобы ноги были немного выше уровня головы. Под действием силы тяжести кровь начнет приливать к мозгу, это позволит не потерять сознание. Больше о том, как в домашних условиях оказать помощь при брадикардии, читайте здесь.
Для подготовки материала использовались следующие источники информации.
Брадиаритмия у детей и взрослых: причины, симптомы, формы, диагностика, как лечить

© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
В норме сердце человека сокращается с частотой от 60 до 80 ударов в минуту. Часто встречаются отклонения от нормы в ту или иную сторону – если сердце сокращается чаще, говорят о тахикардии, если реже – о брадикардии. В том случае, когда сердце сокращается неправильно, то есть нерегулярно, говорят об аритмии с редким пульсом – брадиаритмии и с учащенным пульсом – о тахиаритмии, соответственно.
Брадиаритмия – это нарушения проводимости по сердечной мышце, характеризующееся частотой сокращений менее 60 в минуту, которое может быть обусловлено различными причинами, как от безобидных, так и до значимых. Опасность брадиаритмии, вызванной органическим поражением миокарда (сердечной мышцы) в том, что при крайне редком сердцебиении (менее 45) могут возникать приступы потери сознания, обусловленные малым притоком крови к головному мозгу.
Причины брадиаритмии
Все причины, способные привести к возникновению нерегулярного редкого сердцебиения, можно разделить на функциональные и органические. В первом случае воздействие на сердце имеет преходящий характер и обусловлено дисфункцией симпатических и парасимпатических влияний на сердечную сократимость. Во втором нарушается проведение электрических импульсов по миокарду, в связи с чем предсердия и желудочки сокращаются реже, чем в норме.
Функциональные факторы
Такой вид брадиаритмии, как синусовая, то есть исходящая из нормально функционирующего водителя ритма, может развиться у здорового человека, активно занимающегося спортом и имеющем тренированное сердце. Такой вид брадиаритмии дискомфорта человеку не доставляет и лечения не требует.
Кроме этого, дыхательная брадиаритмия имеет место у совершенно здоровых лиц, и характеризуется урежением частоты при глубоком выдохе. Это вызывается тем, что работа органов дыхания и кровообращения взаимосвязана и регулируется отделами вегетативной нервной системы.
У молодых лиц, детей и у подростков брадиаритмия может развиваться при вегето-сосудистой дистонии, когда парасимпатическое воздействие на сердце является преимущественным.
Органическое поражение миокарда
- Кардиосклероз – замещение нормальной сердечной мышцы рубцовыми тканями вследствие воспалительных процессов (миокардитов) или перенесенного инфаркта миокарда.
- Кардиомиопатии вследствие пороков сердца, гипертонической болезни, дисбаланса гормонов щитовидной железы.
В результате данных заболеваний могут появиться такие нарушения сердечной проводимости, сопровождающиеся редким пульсом, как:
- Синдром слабости синусового узла, к которому в свою очередь, относятся синусовая брадикардия, брадиформа мерцательной аритмии и синоатриальная блокада.
- Атрио-вентрикулярная блокада.
- Блокада ножек пучка Гиса – может проявляться редким пульсом в том случае, если есть нарушения проведения импульса по синусовому и атриовентрикулярному узлам.

патологические причины брадиаритмии – пропуски сердечных сокращений из-за слабости, блокады водителей ритма
Кроме вышеперечисленных причин, к брадиаритмии могут приводить заболевания других органов и систем, в частности, гипофункция щитовидной железы, сопровождающаяся пониженным выбросом гормонов в кровь (гипотиреоз), и болезни органов желудочно-кишечного тракта.
Кроме данных заболеваний, брадиаритмия может возникнуть при отравлении сердечными гликозидами (дигоксин, коргликард и др), которые назначаются пациентам с постоянной формой мерцательной аритмии. Это состояние называется гликозидной интоксикацией и проявляется характерными признаками на ЭКГ.
Симптомы брадиаритмии
Симптоматика может быть различной. У части пациентов с умеренной брадиаритмией и с незначительным урежением пульса (50-60 в минуту) симптомы никак себя не проявляют, отмечаются лишь общая слабость, снижение работоспособности и повышенная утомляемость. Также могут отмечаться похолодание и озноб конечностей в связи со сниженным притоком крови к ним. Часто возникают боли в левой половине грудной клетки, обусловленные нарушением кровообращения в сосудах, питающих сердечную мышцу.

При выраженной брадиаритмии и значительном снижении частоты сокращений сердца (50 и менее в минуту) пациента беспокоят приступы головокружения, мелькание “мушек” перед глазами, ощущение дурноты. Эти симптомы расцениваются как эквиваленты МЭС (Морганьи-Эдемса-Стокса). В случае, когда пациент теряет сознание, говорят о приступах МЭС. Такое состояние требует проведение неотложной терапии, а после стабилизации гемодинамики решения вопроса об установке электрокардиостимулятора (ЭКС).
Со стороны приступ МЭС выглядит следующим образом – пациент, до приступа чувствующий себя удовлетворительно, внезапно бледнеет и теряет сознание. Если в это время своевременно не оказать первую помощь, может произойти остановка сердца.
Брадисистолическая форма мерцательной аритмии чаще возникает у пациентов с длительно протекающей постоянной формой аритмии, а также у пациентов, которые принимают ритмоурежающие препараты, такие, как конкор, эгилок, дигоксин и др. В большинстве случаев пациенты не ощущают каких-либо симптомов, кроме перебоев в работе сердца. Тем не менее, на фоне мерцательной аритмии может развиться полная атрио-вентрикулярная блокада. Такое сочетание нарушений ритма и проводимости носит название синдрома Фредерика и зачастую требует лечения в реанимационном отделении.
Диагностика брадиаритмии
Диагноз может быть заподозрен пациентом самостоятельно при появлении малейших признаков брадиаритмии и при подсчете пульса. Установить точный диагноз сможет только врач после интерпретации электрокардиограммы. Поэтому п ри подозрении на один из видов брадиаритмии, особенно с крайне низким пульсом, должна быть немедленно вызвана бригада скорой помощи.
Критерии ЭКГ-диагностики брадиаритмии заключаются в следующем:
- Редкие комплексы, отражающие желудочковые сокращения,
- Удлинение интервалов между желудочковыми комплексами,
- Нерегулярность сердечного ритма.

пример ЭКГ при брадиаритмии
Врач уже на догоспитальном этапе начнет терапию, в частности, введение атропина. После этого пациент, как правило, доставляется в приемное отделение стационара и осматривается кардиологом или терапевтом, где уточняется тип брадиаритмии.
В стационаре могут быть назначены дополнительные методы исследования – УЗИ сердца, суточное мониторирование АД и ЭКГ и др.
Лечение брадиаритмии
Умеренная брадиаритмия с ЧСС 50-60 в минуту лечения, как правило, не требует в том случае, если у пациента не было выявлено тяжелой патологии сердечно-сосудистой системы, например, пороков сердца.
Пациент с умеренной формой в большинстве случаев чувствует себя удовлетворительно, поэтому достаточно здорового образа жизни, приема общеукрепляющих и витаминных препаратов (эхинацея, элеутерококк, женьшень, лимонник в виде настоек, панангин, аспаркам, любые поливитаминные комплексы).

Терапия выраженной брадиаритмии с пульсом меньше 45-50 в минуту и /или приступа МЭС заключается во введении атропина на догоспитальном этапе и в отделении стационара, а также в назначении препаратов, ускоряющих сердечную проводимость, например, нифедипина. Лечение начинается с введения атропина, 10%-го кальция хлорида, эуфиллина, преднизолона, а также дофамина и адреналина внутривенно. Самостоятельно, еще до приезда скорой помощи, пациент может принять две таблетки эуфиллина или нифедипина, если приступ возник не впервые, и пациент ранее с врачом обговаривал возможность приема данных препаратов.
При наличии частых приступов потери сознания пациенту показана установка кардиостимулятора – искусственным водителем ритма, “перебивающего” собственную импульсацию синусового узла и задающего физиологический сердечный ритм.
При сердечном ритме менее 20 в минуту показано проведение временной кардиостимуляции в реанимационном отделении стационара.
Особенности брадиаритмии у детей
У детей брадиаритмия может возникать уже с рождения. Причем это состояние может быть как вариантом нормы, так и патологии. Нормальным считается урежение частоты сердечных сокращений ниже возрастной нормы по физиологическим причинам, например при переохлаждение ребенка после прогулки. У детей постарше, особенно в подростковом возрасте, часто наблюдается вегето-сосудистая (нейроциркуляторная) дистония, при которой возможно снижение пульса и артериального давления меньше возрастной нормы.

Патологическая брадиаритмия возникает у детей с пороками сердца и после перенесенных миокардитов. Такие состояния проявляются повышенной утомляемостью, одышкой, холодным потом, частыми головокружениями и потерей сознания. Данная патология требует наблюдения квалифицированного детского кардиолога с соответствующей терапией.
Лечение брадиаритмии ребенку показано только тогда, когда у него есть основное сердечное заболевание.
При умеренной брадиаритмии, обусловленной вегето-сосудистой дистонией, ребенку необходимы четкая организация режима дня, полноценное питание, проведение общеукрепляющих процедур, например контрастного душа, сбалансированная физическая активность. Возможен курсовой прием витаминных комплексов и препаратов, улучшающих метаболизм в сердечной ткани – актовегина, магнерота, магневиста и др. Также хороший эффект оказывают настойки женьшеня и лимонника.
При частых приступах МЭС, вызванных тяжелой брадиаритмией (пульс менее 30-40 в минуту) кардиологом принимается решение об установке ЭКС в условиях детской кардиохирургии.
Неотложная помощь при приступах МЭС заключается во введении тех же препаратов, что и взрослым, только в возрастной дозировке.
Видео: специалист о брадикардии
Осложнения и прогноз
При отсутствии лечения брадиаритмия может осложниться такими состояниями, как:
- Остановка сердца и внезапная сердечная смерть.
- Приступы МЭС.
- При чередовании бради- и тахиформы мерцательной аритмии у одного пациента повышается риск образования тромбов в полости сердца с последующим их распространением по кровеносной системе в сосуды легких, головного мозга и в коронарные артерии, питающие сердце. Это чревато развитием тромбоэмболии легочной артерии (ТЭЛА), инсульта и инфаркта.
Прогноз при отсутствии органического поражения сердца и осложнений благоприятный. В случае частых приступов МЭС прогноз определяется тем, установлен ли пациенту искусственный водитель ритма. После операции по установке ЭКС качество жизни улучшается, увеличивается ее продолжительность.
Синусовая брадиаритмия у взрослых и детей: причины и симптомы, методы лечения и прогнозы
О тклонения сердечной деятельности, в том числе снижение или повышение частоты сокращений — типичный признак нарушений органического, случается и функционального характера. Точку в вопросе происхождения ставит объективное обследование с применением минимум ЭХОКГ и ЭКГ.
Брадиаритмия (брадикардия) — это нарушение сердечного ритма по типу его замедления до уровня ниже 60 ударов в минуту. Считается разновидностью отклонения ЧСС, чаще всего синусового характера.
Оказывается результатом недостаточной активности естественного водителя ритма (синусового узла) или слабой способности волокон, либо атриовентрикулярного узла к транспортировке сигнала.
Лечение требуется не всегда. Возможны варианты физиологической нормы. Так, брадиаритмия спортсменов — результат избыточных тренировок. Болезнью не считается, терапии не требует.
В остальных случаях показано динамическое наблюдение и симптоматическое, медикаментозное воздействие по показаниям.
При синусовой брадиаритмии прогноз благоприятный. Присоединение сердечной недостаточности, органических нарушений, существенно ухудшает исход. Врачи стремятся к устранению первопричины.
Классификация
Проводится по ряду оснований, не зависимо от возраста пациента.
Учитывая характер процесса:
- Функциональная. Развивается как итог нарушений, связанных с отклонением естественной работы сердца. Например, вегетососудистой дистонии (хотя такого диагноза официально и не существует, симптомокомплекс присутствует), слабости синусового узла и прочих явлений.
- Органическая. Сопряжена с дефектами, пороками развития сердца и кардиальных структур. Подобных типов много больше.
По основанию этиологического фактора:
- Первичная брадиаритмия. Формируется по причине заболеваний самого сердца сосудов.
- Вторичная. Развивается как итог течения состояний неврологического, эндокринного характера.
Наконец, по критерию происхождения процесса:
- Спортивная или рабочая форма. Встречается у лиц, профессионально занятых физической активностью. В редких случаях у представителей механического труда, с критическими перегрузками.
- Токсический тип. Обусловлен отравлением организма ядовитыми веществами: солями тяжелых металлов, парами ртути, наркотическими стимуляторами, прочими соединениями. Несет колоссальную опасность для жизни. Но при своевременной помощи следов патологического состояния не остается, возможна полная коррекция.
- Лекарственная форма. Отравление медикаментами. Урежение частоты сердечных сокращений провоцируется психотропными средствами, гликозидами, антиаритмическими, противогипертензивными, прочими препаратами. Синдром развивается как побочный эффект или результат злоупотребления фармацевтическими средствами. Необходима срочная помощь, затем коррекция схемы лечения.
- Неврогенная разновидность. Синусовый ритм регулируется одним из отделов нервной системы. При дисфункции возникает урежение частоты сокращений. Запущенные формы могут привести к остановке сердца, это крайне опасно. Требуется медицинская помощь. Выявления состояния проводится посредством ЭЭГ.
- Органическая форма. Она уже была рассмотрена в предыдущей классификации. Имеют место пороки развития кардиальных структур. От миопатии, до кардиосклероза после острой коронарной недостаточности.
- Функциональный вид. Обусловлен нарушениями в естественной работе сердца.
Последняя типизация считается наиболее полной, ее активно используют в клинической практике.
Причины у взрослых
Факторы развития брадиаритмии можно разбить по категориям, исход из выше приведенной классификации.
Физиологические факторы
- Сон. В период ночного отдыха ЧСС падает на 10-20 ударов в минуту, достигает 50-60. Это нормально, коррекция не требуется. Ближе к 8 утра или позже, исходя из циркадных ритмов конкретного человека, вырабатывается кортизол. Артериальное давление, температура, частота сокращений растут. Организм готовится к пробуждению.
- Длительные физические нагрузки на пике возможностей. Страдают в основном лица, профессионально занятые спортом и прочей физической активностью. Лечение как таковое не требуется, но наблюдать за этой категорией лиц нужно особенно тщательно. Они рискуют постоянно.
- Синдром слабости синусового узла. Нарушение генерации электрического импульса естественным водителем ритма. Обычно не имеет органических причин. Основной фактор связан с недостаточной стимуляцией со стороны нервной системы. Лечение проводится у группы специалистов.
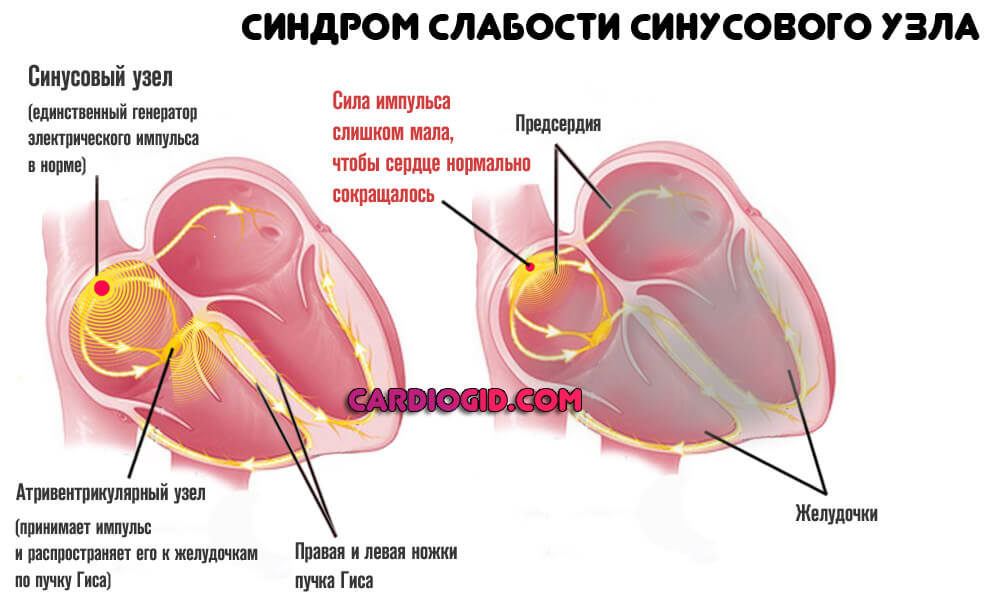
Органические факторы
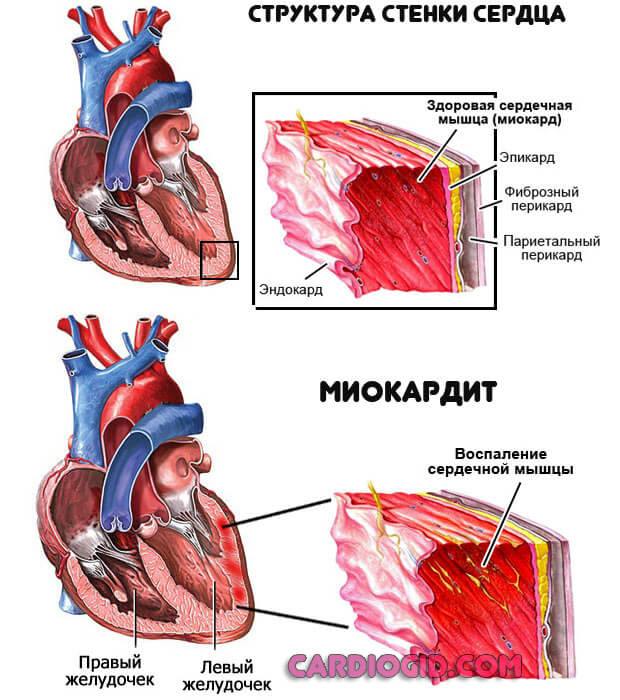
- Воспаление миокарда. Инфекционного, реже аутоиммунного происхождения. Сопровождается массой симптомов, которые трудно не заметить. Лечение должно начаться в течении 24-48 часов для предотвращения распространения процесса и деструкции тканей. Показана госпитализация, вопрос решается применением антибиотиков или иммуносупрессоров.
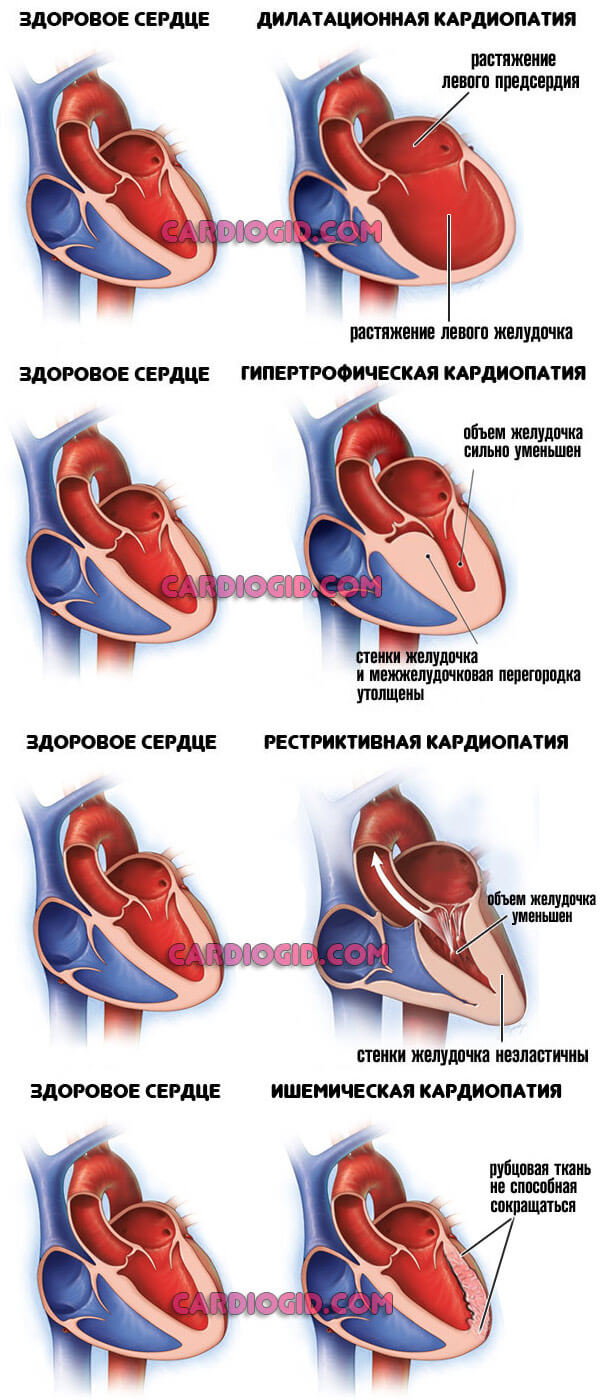
- Кардиомиопатия . Утолщение стенки миокарда, расширение камер (желудочков и предсердий). Не поддается лечению, но на ранних этапах есть шанс взять процесс под полный контроль, компенсировать состояния. Раз в полгода показана госпитализация в стационар для планового осмотра и коррекции лечения. Радикальный метод терапии — трансплантация. К нему прибегают в ограниченном числе случаев.
- Коронарная недостаточность . Существует в двух формах. Первая — стенокардия . Сужение сосудов, питающих сердце, приводит к приступам боли, постепенному некрозу активных тканей. Вторая разновидность — инфаркт. Резкое, выраженное нарушение трофики со стремительным отмиранием кардиомиоцитов. Итогом оказывается склероз — замещение нормальных структур рубцовыми. ИБС становится постоянным спутником пациента, угроза гибели висит над человеком каждый день.
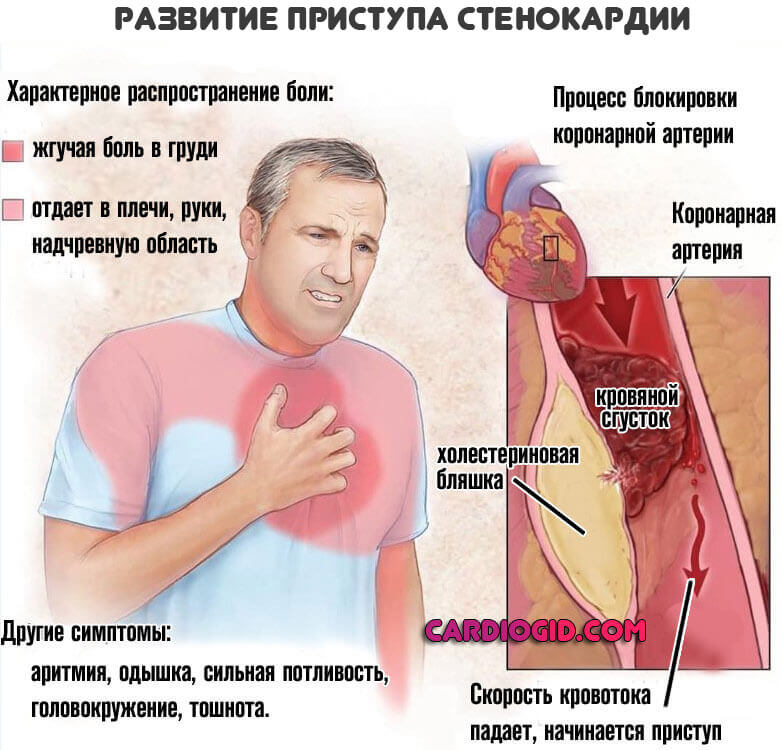
- Опухоли околосердечной сумки (перикарда), крупные неоплазии легких. В обоих случаях происходит компрессия мышечного органа. Отсюда нарушение ритма, снижение интенсивности выработки биоэлектрического импульса. При доброкачественном процессе есть шанс радикально помочь. После операции все приходит в норму.
- Перикардит, тампонада сердца . Воспаление особой оболочки, заключающей в себя мышечный орган. При выходе выпота в сумку, возникает компрессия тканей и аритмия.
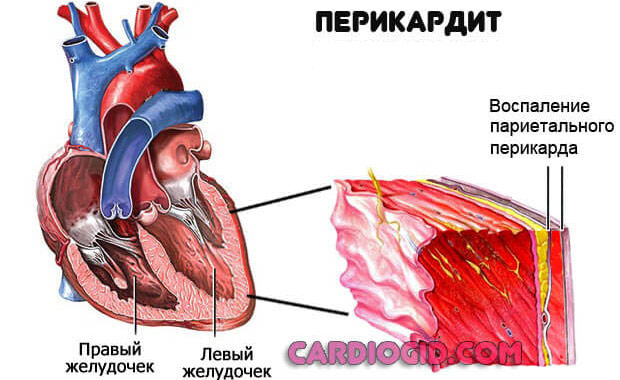
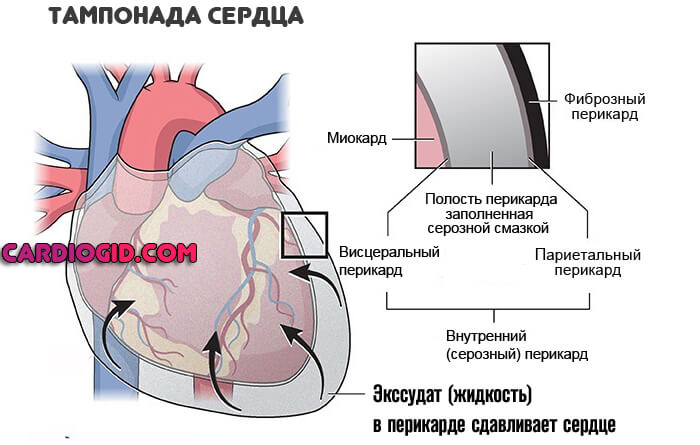
Неврологические факторы
- Рост внутричерепного давления. Развивается сдавливание нервных окончаний, ЦНС перестает функционировать, как следовало бы. Наблюдается изменение ЧСС.
- Опухоли головного мозга, нейроинфекции и прочие нарушения работы церебральных структур. Восстановление сложное, длительное. Необходимо оперативное вмешательство, применение антибиотиков и других лекарств. Проблему представляет так называемый гематоэнцефалический барьер, он не позволяет препаратам в полной мере воздействовать на головной мозг.
- Невроз. Любого типа. Обычно проявляется паническими атаками. Ощущением тревоги. Брадиаритмия — вегетативный признак, который входит в симптоматический комплекс. Дополнительно возникают потливость, бледность, слабость, боли в грудной клетке. Опасности как таковой нет.
- Вегетососудистая дистония. Система проявлений. Не считается самостоятельным диагнозом, существование ВСД признается не всеми специалистами, вопрос спорный. Купирование признаков проводится с применением седативных медикаментов, транквилизаторов, фенобарбитала в минимальных концентрациях.
Токсические факторы
Не всегда представлены отравлением ядовитыми веществами. Речь также идет о возможных инфекциях опасного характера.
- Заражение крови. Генерализованный воспалительный процесс. Выступает конечной фазой поражения организма при инфекционных заболеваниях.
- Вирусный гепатит. Деструкция печени.
- Брюшной тиф. Встречается относительно редко в наши дни.
- Туберкулез.
Также виновниками могут стать простые вирусные инфекции, от гриппа до герпеса. Основное условие нарушения — недостаточная сила иммунного ответа.
Помимо названных факторов речь может идти о слабой проводимости пучка Гиса, блокаде атриовентрикулярного узла.
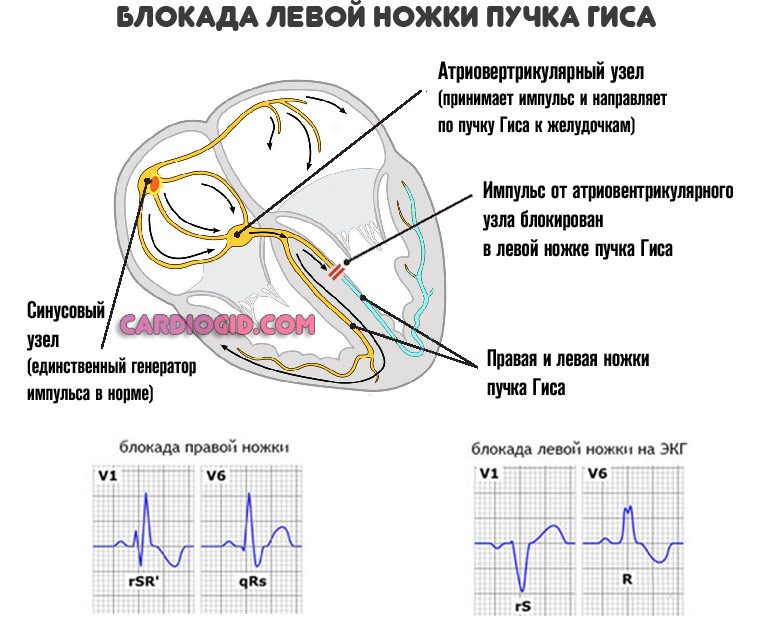
Причины у детей и подростков
Подростковые годы, а тем более первые дни жизни ребенка — период неэффективности иммунитета и нестабильности эндокринной системы.
- Врожденные пороки сердца. Обнаруживаются далеко не сразу. Генетические синдромы или грубые дефекты дают знать о себе с самого начала. Определяются типичными симптомами, также объективными моментами. Выраженная брадиаритмия, бледность кожных покровов, цианоз носогубного треугольника, вялость, неспособность нормально питаться. Вот лишь некоторые признаки.
- Недостаточная выработка гормонов щитовидной железы, чаще встречается у подростков. Развивается в русле перестройки фона специфических веществ, полового созревания. По окончании пубертата проходит или приобретает стойкие патологические черты.
- Брадиаритмия у детей — итог гипотермии, малой температуры тела. Регулятивные механизмы не работают как следовало бы, отсюда проблемы с сердечным ритмом. Это преходящий процесс, необходимо наблюдать за показателем термометра.
- Изменение фона специфических гормонов. У представителей обоих полов. По окончании пубертатного периода все нормализуется. Для профилактики рекомендуется каждые 6 месяцев обращаться к специалисту.
- Синусовая брадиаритмия у ребенка часто оказывается итогом повышенной активности блуждающего нерва.
Оценка причин проводится в системе.
Симптомы
При умеренной брадиаритмии в фазе компенсации, когда организм задействует сторонние механизмы для обеспечения нормальной сократимости миокарда и кровоснабжения, каких-либо признаков нет. Человек не подозревает о собственном состоянии.
Как только процесс выходит из-под контроля, развивается группа нарушений объективного характера:
- Одышка. В состоянии покоя. Падает переносимость физических нагрузок. Если ранее было невозможно подняться на 5 этаж, человек уже не в силах добраться до второго и так далее. Это существенно сказывается на уровне жизни, требует коррекции в срочном порядке, поскольку прогрессирование продолжится.
- Падение артериального давления. Не до критических отметок, на 10-20 мм ртутного столба. Возможно изолированное снижение систолического показателя.
- Утрата аппетита. Человек не хочет есть. Особенно актуально подобное проявление у детей младшего возраста. Астенические процессы приводят к нарушению регулирования особых центров головного мозга.
- Боли в грудной клетке. Давления, жжение. Ощущение присутствует не регулярно. Продолжительность эпизода дискомфорта варьируется от пары секунд до 10-30 минут. Присоединение коронарной недостаточности заканчивается резкими приступами.
- Бледность кожи. Также и слизистых оболочек. В результате падение скорости периферического кровотока. Дополнением к симптому идет ощущение холода в пальцах, онемение или бегание мурашек.
- Цианоз носогубного треугольника. Не всегда, только при развитии явлений сердечной недостаточности.
Головокружение. Вертиго средней степени интенсивности. Дает возможность ориентироваться в пространстве. - Цефалгия. Боли в затылочной области, висках, темени. Тюкающего характера.
- Обморочные состояния. Все три проявления имеют неврологическое происхождение. Указывают на ишемию церебральных структур. Это опасное явление.
- Повышенная потливость, гипергидроз.
- Сонливость, слабость, падение способности к труду.
Запущенные состояния приводят к приступам Морганьи-Адамса-Стокса . Но для этого требуется присутствие АВ-блокады. Синдром — специфичен, потому резко сужается круг возможных диагнозов.
Признаки не всегда присутствуют во всей полноте. Встречаются варианты с редуцированной картиной.
Диагностика
Проводится в амбулаторных условиях, не считая крайних ситуаций. Перечень обследований:
- Рутинные методики. Устный опрос человека на предмет жалоб, сбор анамнеза.
- Далее проводится измерение артериального давления и частоты сердечных сокращений. Используется для констатации факта нарушения. Не всегда есть возможность зафиксировать отклонения от нормы.
- Суточное мониторирование. Применяется в первую же очередь. Регистрирует те же показатели на протяжении 24 часов. Показывает все нарушения ритма, АД в динамике. При однократном снятии ЭКГ такой возможности нет.
- Электрокардиография. Используется еще до суточного мониторирования. Демонстрирует все функциональные нарушения, в том числе с брадиаритмию синусового происхождения.
- Эхокардиография. Ультразвуковая методика фиксации органических дефектов, пороков сердца.
- МРТ по показаниям, также ЭФИ (чрезпищеводное исследование).
- Анализ крови общий, биохимический, по мере необходимости на гормоны щитовидной железы.
- Оценка неврологического статуса. Рутинными методами.
- Электроэнцефалография.
- Допплерография сосудов шеи и головного мозга.
Лечение у взрослых
Терапия проводится в амбулаторных или стационарных методах. Пути воздействия зависят от происхождения патологического процесса.
Что касается пациентов старшей группы, применяются медикаменты нескольких типов:
- Антиаритмические. Купируют нарушения ЧСС, назначаются по мере необходимости.
- Противогипертензивные. Для понижения артериального давления.
- Для купирования острого приступа, также синдрома МЭС применяют Адреналин, Эпинефрин, Атропин в адекватной дозировке. Эндокринная дисфункция купируется гормональными средствами.
В отсутствии эффективности медикаментов, назначают оперативное вмешательство. Суть его заключается в имплантации кардиостимулятора, который ведет ритм искусственно, и не зависит от синусового узла.
Одним из оснований для установки считается приступ Морганьи-Адамса-Стокса. Чаще всего он указывает на непроходимость путей движения биоэлектрического импульса.
На всю оставшуюся жизнь противопоказано курить, потреблять спиртные напитки. Изменение рациона также станет хорошим решением.
Лечение у детей
У детей коррекция проводится теми же оперативными методами, поскольку основная категория причин ранней брадиаритмии — пороки сердца. Но сразу прибегать к радикальной методике не следует.
Оцениваются причины, если они имеют функциональную природу, потребности в хирургии нет. Также и в отсутствии объективных нарушений нужно наблюдать. Возможен спонтанный регресс, без сторонней помощи.
У подростков следует дифференцировать собственно кардиальные проблемы с гормональными.
Прогноз
Зависит от основной формы. У детей синусовая брадиаритмия проходит без последствий много чаще, чем у взрослых пациентов. Функциональные формы стабилизируются в том числе самостоятельно.
Наихудший исход имеют органические нарушения по типу дефектов (кардиомиопатия, деструкция, склероз), падения внутрипредсердной проводимости).
Без лечения быстро развивается снижение сократительной способности миокарда, изменяется гемодинамика (движение крови по сосудам) на общем уровне. Органы страдают от ишемии (кислородного голодания), наступают смертельные последствия.
Летальность от синусовой брадиаритмии как таковой минимальна. В течение 10 лет без лечения погибает 3-7% пациентов. Пороки ухудшают картину, приводя цифру к порогу 20-30%.
Терапия, тем более возможность радикальной помощи путем имплантации кардиостимулятора вдвое улучшает исход. Выживают 95% пациентов в течение неопределенно долгого срока.
Возможные осложнения
Вероятные последствия состояния:
- Остановка сердца. В результате полного «отключения» синусового узла или критического снижения проводимости путей биоэлектрического сигнала. Возникает асистолия, смерть пациента.
- Инфаркт. Как итог вторичной коронарной недостаточности. Развивается остро, часто заканчивается летальным исходом.
- Инсульт. Некроз церебральных структур, нервных тканей головного мозга. Возникает остро, часто заканчивается фатально. Даже при успешном лечении присутствует риск неврологического дефицита.
- Сосудистая деменция. Нарушения когнитивных, мнестических функций в результате падения интенсивности кровотока.
- Образование тромбов.
- Рост давления в легочной артерии. Развитие органических дефектов со стороны самого сердца.
Указанные последствия приводят к инвалидизации или смерти больного. Коррекция состояния направлена и на превенцию осложнений.
В заключение
Синусовая брадиаритмия сердца — это нарушение частоты сокращений, урежение в результате воздействия кардиальных и прочих факторов. ЧСС падает ниже 60 ударов в минуту.
Диагностика проводится в плановом порядке, не считая сложных острых случаев. Консервативная методика применяется в первую очередь.
При неэффективности назначают операцию, имплантацию кардиостимулятора. Эта мера существенно улучшает прогноз, дает пациенту хорошие шансы на жизнь.
Полный обзор синусовой брадиаритмии: у взрослых и детей
Из этой статьи вы получите исчерпывающую информацию о болезни синусовая брадиаритмия: что это такое, симптоматика и способы лечения.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
При синусовой брадиаритмии (или, по-другому, брадикардии) происходит уменьшение частоты сердечных сокращений (сокращенно ЧСС) меньше 60 ударов в минуту. Механизм развития заключается в нарушении работы синусового узла, который является основным источником и водителем сердечного ритма. При этом нормальный режим функционирования всех структур сердца (последовательность сокращений предсердий и желудочков) сохраняется.


Такое физиологическое состояние может наблюдаться как у вполне здоровых людей, так и у страдающих патологиями сердца и сосудов. Довольно часто брадикардию определяют у профессиональных спортсменов во время покоя – это объясняется их тренированностью и высокой адаптацией сердечно-сосудистой системы к физическим нагрузкам.
Также синусовый вид брадиаритмии может развиваться на фоне основного заболевания, например, инфаркта миокарда, гипотиреоза, кардиосклероза или других патологий.
Диагностикой и лечением такого нарушения ритма занимается кардиолог.
Виды и причины синусовой брадиаритмии
Синусовая брадикардия по причинам возникновения различается на 6 форм:
- физиологическая или функциональная,
- органическая,
- нейрогенная,
- лекарственная,
- токсическая,
- брадиаритмия спортсменов.
Далее разберем эти виды подробнее, и почему они возникают.
Причины физиологической брадикардии
- Разные физиологические условия, к примеру, в покое или во время сна у спортсменов. У них ЧСС может достигать до 40 ударов в минуту даже днем, не говоря уже о времени сна. Из-за профессиональных занятий спортом у таких людей по-особому осуществляется регуляция сердечного ритма.
- Давление на сердце злокачественной или доброкачественной опухоли. Компрессионное сдавливание определенного отдела сердца может привести к стойкому нарушению ритма.
Причины органической формы
Резкое снижение частоты импульсов синусового узла, которые заставляют сердце сокращаться – приводит к необратимому поражению сердца. Развивается синусовая брадиаритмия органического происхождения, т. е. вызванная стойкими непреходящими изменениями в структурах сердца.
Причины такой формы патологии:
- Инфаркт миокарда – омертвление участка сердечной мышцы.
- Ишемия – сужение сосудов сердца.
- Кардиосклероз – разрастание рубцовой ткани из соединительных волокон в месте воспаления или омертвления сердца.
- Миокардиодистрофия – нарушение обменных процессов в миокарде, приводящее к дисфункции и дистрофии сердечной мышцы (то есть миокарда).
- Кардиомиопатия – патология сердца, в основе развития которых лежат склеротические и дистрофические изменения в кардиомиоцитах.
- Миокардит – воспаление миокарда.
Причины нейрогенной брадикардии
- Повышение внутричерепного давления из-за менингита, отека, ушиба, опухоли головного мозга.
- Невроз – функциональное нарушение ЦНС.
- Нейроциркуляторная дистония – расстройство работы сердечно-сосудистой системы вследствие поражения нервной и эндокринной систем.
- Язва 12-перстной кишки или слизистой желудка.
Причина лекарственной формы
- Передозировка сердечными гликозидами, β-блокаторами, антиаритмическими препаратами.
Причины брадиаритмии токсической
- Сильная интоксикация организма на фоне вирусной инфекции.
- Брюшной тиф – кишечная инфекция, вызванная бактерией Salmonella typhi.
- Гепатит – воспаление печени.
- Отравление фосфорорганическими соединениями. Эти химикаты часто используются в быту, на даче для обработки деревьев и растений от вредителей, при выведении паразитов у домашних животных. В организм они могут попасть с загрязненной водой, через плохо вымытые руки. Ядовитыми парами можно надышаться занимаясь на садовом участке.
- Сепсис – заражение крови.
Причины брадиаритмии у детей младшего и подросткового возраста
- Основная причина брадиаритмии у малышей – повышенный тонус блуждающего нерва. Брадикардии подвержены дети с вегетососудистой дистонией, инфекционными заболеваниями, нарушением работы щитовидки, наследственной предрасположенностью.
- У младенцев из-за неполноценно развитой системы терморегуляции брадикардию может спровоцировать гипотермия – пониженная температура. Достаточно кратковременного нахождения малыша на холодном воздухе, чтобы у него уменьшился пульс.
- Дыхательная брадиаритмия у маленьких детей и школьников развивается из-за того, что синусовый узел у них находится под влиянием блуждающего нерва, который раздражается. С возрастом это влияние уменьшается.
- Частой причиной брадикардии у подростков является недостаток гормонов щитовидной железы.
Симптомы синусовой брадиаритмии у детей и взрослых
И у детей, и у взрослых различают компенсированную и декомпенсированную форму. При компенсированной синусовой брадиаритмии организм способен компенсировать происходящие изменения, поэтому на самочувствии человека это не отражается. Такая форма протекает бессимптомно как у взрослых, так и у детей. Диагностируется в большинстве случаев при плановых обследованиям по результатам ЭКГ.
Симптомы брадиаритмии возникают когда нарушение ритма становится выраженным (пульс меньше 40 ударов в минуту), и организм уже не способен компенсировать происходящие изменения.
Тогда развивается декомпенсированная брадиаритмия, проявляющаяся следующими симптомами:
- ощущением нехватки воздуха;
- головокружением, особенно при смене положения тела;
- тяжестью, давящей болью за грудиной;
- предобморочными состояниями;
- побледнением кожных покровов;
- холодным потом;
- слабостью;
- снижением умственной активности, концентрации внимания, запоминания;
- сонливостью;
- приступы Морганьи–Адамса–Стокса – кратковременные обмороки, спровоцированные остро возникшим нарушением ритма сердца и, как следствие, кровообращением мозга;
- перепадами артериального давления, чаще в сторону понижения;
- потерей аппетита.
У детей появление симптоматики брадиаритмии свидетельствует о наличии сложной патологии, например, о нарушениях работы печени или почек, внутричерепной гематомы.
Диагностика синусовой брадиаритмии
Для выявления болезни синусовая брадиаритмия и определения ее формы необходима комплексное исследование сердечно-сосудистой системы. Но вначале кардиолог проводит общий осмотр с измерением давления, сбором жалоб, прослушиванием тонов сердца через фонендоскоп.
 С помощью фонендоскопа кардиолог прослушивает тоны сердца. Нажмите на фото для увеличения
С помощью фонендоскопа кардиолог прослушивает тоны сердца. Нажмите на фото для увеличения
В таблице перечислены методы исследований, по результатам которых устанавливают диагноз:
| Методы диагностики | Описание |
|---|---|
| Электрокардиография | По электрокардиографической кривой определяют частоту сердечных сокращений и возможные патологии |
| Холтер мониторирование сердца | Непрерывная электрокардиографическая регистрация по Холтеру сердечных импульсов в течение суток позволяет выявить нарушение ритма, которое не обнаруживается при кратковременном снятии ЭКГ |
| Эхокардиография – ультразвуковое исследование структур сердца | Помогает определить причину органической формы брадиаритмии, изучить структуры сердца. Во время исследования выявляется увеличение размеров органа, снижение фракции выброса меньше 45%, склеротические изменения миокарда |
| Чреспищеводная электрокардиография | УЗИ сердца делают через пищевод, в который вводят датчик-электрод, издающий ультразвуковые волны. Метод позволяет определить, произошли ли уже изменения строения сердца (органическая аритмия), или нет |
 Методы диагностики синусовой брадиаритмии
Методы диагностики синусовой брадиаритмии
Современные способы лечения синусовой брадиаритмии
Умеренная брадикардия, не сопровождающаяся клиническими признаками, лечения не требует. Пациенты чувствуют себя вполне здоровыми, не догадываясь об изменениях работы сердца. У ребенка такое отклонение чаще всего является временным, хорошо поддается коррекции, а то и вовсе самостоятельно проходит с возрастом.
Лечение обязательно в случаях декомпенсации, когда уменьшение пульса вызвано серьезной сердечной патологией.
В зависимости от формы нарушения ритма лечение может быть консервативным или хирургическим:
- При экстракардиальной, органической, токсической форме – лечат основное заболевание.
- Лекарственную форму устраняют путем отмены либо корректировки доз препаратов, ее вызвавших.
Прием медикаментов
У детей и взрослых такая терапия направлена на лечение основного заболевания, на устранение причины редкого пульса.
Для учащения сердечных сокращений назначают препараты холинолитического действия – Атропин, Амизил, Метацин, Мебедрол. Они же используются внутривенно или внутримышечно для экстренной помощи при резком замедлении пульса.
 Препараты для учащения сердечных сокращений
Препараты для учащения сердечных сокращений
Терапию дополнят Панангином, Магне В6 и другими лекарствами, содержащими калий.
Операция – вживление кардиостимулятора
Самым эффективным способом нормализации ЧСС является вживление электрокардиостимулятора. Его устанавливают во время несложной операции в подкожную клетчатку пациента в районе подмышки, а электроды проводят по вене к камерам сердца. Этот искусственный водитель ритма берет на себя контроль за пульсом, вырабатывая с физиологической частотой электрические импульсы. Нормализация ритма сердца способствует восстановлению нормального кровоснабжению внутренних органов.

Прогноз при брадиаритмии
Синусовая брадиаритмия у маленьких детей обычно проходит самопроизвольно без медицинского вмешательства.
У взрослых необходимо лечить основную болезнь, прогноз для жизни благоприятный.
Усугубляет прогноз сочетание брадиаритмии с мерцательной аритмией, блокадами сердца. Возрастает риск тромбоза и распространения их по кровеносной системе. Это может привести к инсульту, инфаркту, тромбоэмболии легочной артерии и смерти. Решением проблемы становится имплантация кардиостимулятора, после чего качество жизни значительно улучшается, а ее продолжительность увеличивается.
Синусовая брадиаритмия сердца
Синусовая брадиаритмия считается одним из видов нарушений ритма сердца. При этой патологии периодически уменьшается частота сокращений сердца. Впоследствии это вызывает нарушения кровообращения и может стать причиной серьезных осложнений. Поэтому важно своевременно провести лечение.
Особенности патологии
Для синусовой брадиаритмии характерно уменьшение количества сокращений сердца в минуту. Проблема вызывается сбоями в работе синусового узла, регулирующего сердечный ритм.
 При этой патологии самочувствие человека, в основном, нормальное, организм работает без видимых нарушений. Но постоянно течение болезни приводит к гипоксии и всем вытекающим из этого последствиям.
При этой патологии самочувствие человека, в основном, нормальное, организм работает без видимых нарушений. Но постоянно течение болезни приводит к гипоксии и всем вытекающим из этого последствиям.
Проблема возникает у людей любого возраста. У подростков и детей брадиаритмию вызывает влияние на синусовый узел блуждающего нерва.
При появлении после 40 лет причины чаще всего скрываются в заболеваниях сердца и сосудов. Также нарушение вызывается сбоями в работе щитовидки.
Легкое течение болезни не представляет опасности для здоровья больного.
Чем вызывается и виды
В зависимости от факторов, спровоцировавших нарушение, брадиаритмия бывает физиологической, органической, нейрогенной, лекарственной и токсической.
Физиологическая
Эта проблема связана с физиологическими процессами в организме и не является патологией. Замедление сокращений сердца в таком случае происходит во время сна или в состоянии покоя. У спортсменов подобное явление наблюдается и днем, так как в связи с регулярной физической активностью регуляция сердечного ритма происходит по-особому. В данном случае показатели пульса достигают лишь сорока ударов.
К физиологическим факторам относят также наличие злокачественных или доброкачественных образований, которые сдавливают определенный отдел сердца и замедляют его работу.
Органическая
Если частота импульсов синусового узла резко снижается, в органе развиваются необратимые нарушения. Синусовую тахиаритмию часто выявляют при стойких переходящих изменениях в структурах сердца. Проблема может быть вызвана рядом факторов.
- Инфарктом миокарда, при котором определенные участки сердечной мышцы отмирают.
- Ишемическими поражениями из-за сужения сосудов.
- Кардиосклерозом. Для патологии характерно разрастание соединительной ткани на месте некроза или воспаления.
- Миокардиодистрофией. При этом нарушаются обменные процессы в миокарде, вызывающие сбой в работе и дистрофические изменения в миокарде.
- Кардиомиопатией, когда кардиомиоциты подвергаются склеротическим и дистрофическим изменениям.
- Миокардитом – воспалительным заболеванием сердечной мышцы.
Все эти болезни представляют серьезную опасность для здоровья человека и требуют лечения.
Нейрогенная
В этом случае ритм сердца замедляется в связи с патологиями нервной системы. Брадиаритмию вызывают:
- повышение давления внутри черепа при менингите, опухолях мозга, после ушибов и отеков;
- неврозы, являющиеся функциональными нарушениями Центральной нервной системы;
- нейроциркуляторные дистонии. Проблемы в сердечно-сосудистой системе связаны с поражением эндокринной и нервной системы;
- язвенная болезнь желудка и двенадцатиперстной кишки.
Лекарственная
Некоторые медикаменты способны стать причиной нарушения ритма сердца. Синусовая брадиаритмия это состояние, которое часто встречается у людей, проходящих лечение сердечными гликозидами, бета-блокаторами, антиаритмическими препаратами.
Токсическая
Работа сердца ухудшается в связи с интоксикацией организма продуктами жизнедеятельности бактерий при инфекционных заболеваниях. Обычно брадиаритмию наблюдают при:
- брюшном тифе. Это инфекционное поражение кишечника;
- гепатите, при котором воспаляется печень;
- отравлении фосфорорганическими соединениями. Подобные химикаты можно встретить в средствах для обработки растений от вредителей, во время лечения паразитов у домашних животных. Эти вещества попадают в организм через немытые руки или грязную воду, а также с воздухом;
- сепсисе – заражении крови.
Развитие брадиаритмии в детском возрасте
Брадиаритмия у детей связана с высоким тонусом блуждающего нерва. Обычно проблема встречается при наличии вегето-сосудистой дистонии, инфекционных заболеваниях, патологиях щитовидной железы, генетической предрасположенности.
 Брадиаритмия у ребенка младше года вызывается недостаточным уровнем развития терморегуляции. Поэтому у них при пониженной температуре окружающей среды уменьшается частота сокращений сердца. Для этого младенцу достаточно побыть на воздухе всего несколько минут.
Брадиаритмия у ребенка младше года вызывается недостаточным уровнем развития терморегуляции. Поэтому у них при пониженной температуре окружающей среды уменьшается частота сокращений сердца. Для этого младенцу достаточно побыть на воздухе всего несколько минут.
В младшем школьном возрасте в связи с незрелостью организма, синусовый узел раздражается блуждающим нервом, из-за чего сердце может биться медленнее. По мере роста ребенка эта проблема проходит сама по себе.
Брадиаритмия у подростков вызывается пониженным уровнем гормонов щитовидной железы в организме.
Характерные симптомы
Яркая клиническая картина наблюдается в случае с выраженными формами аритмии. При умеренной брадиаритмии нет никаких симптомов, и больной даже не подозревает об имеющихся у себя проблемах. Если появились какие-либо проявления, необходимо обратиться к врачу и пройти лечение, так как постепенно болезнь может существенно снизить трудоспособность и вызвать патологии внутренних органов.
У людей, страдающих брадиаритмией:
- часто кружится голова, особенно если резко менять положение тела;
- наблюдаются предобморочные состояния без причины;
- беспокоит чувство тяжести в грудной клетке;
- при глубоком вдохе возникает ощущение нехватки воздуха;
- любые физические нагрузки сопровождаются мышечной слабостью;
- повышается потоотделение;
- снижается способность концентрировать внимание, ухудшается память, умственная трудоспособность, постоянно беспокоит сонливость;
- бледнеют кожные покровы, декомпенсированная форма сопровождается посинением области носогубного треугольника.
Легкие стадии брадиаритмии выявляют обычно случайно, во время проведения планового обследования, так как данное состояние не сопровождается никакими клиническими проявлениями. У пациентов нет никаких жалоб.
 При некомпенсированной форме необходимо срочно оказать больному медицинскую помощь, если обморочные состояния наблюдаются два раза в месяц и чаще. У таких пациентов периодически резко снижается давление в артериях. Существует
При некомпенсированной форме необходимо срочно оказать больному медицинскую помощь, если обморочные состояния наблюдаются два раза в месяц и чаще. У таких пациентов периодически резко снижается давление в артериях. Существует
высокий риск развития кардиогенного шока и остановки сердца.
Если симптомы брадиаритмии проявляются у ребенка, это говорит о сложной форме болезни.
В этом случае нарушение ритма является вторичным заболеванием, вызванным внутричерепными гематомами, нарушениями функций почек или печени, повышенным возбуждением блуждающего нерва.
У детей школьного возраста заметить проблему можно по повышенной умственной утомляемости, головным болям, предобморочным состояниям, выделению холодного пота. В некоторых случаях ребенок может жаловаться на болезненные ощущения в области сердца. В этом случае нужно срочно пройти кардиологическое обследование.
Диагностика в клинике
Брадиаритмия – это состояние, требующие своевременной диагностики и лечения. Больной сам может определить проблему, прощупав у себя пульс и насчитав меньше 60 ударов за минуту.
Точно подтвердить проблему может только врач после подробного обследования. Для этого, в первую очередь, проводят электрокардиографию. Исследование выполняют в состоянии покоя и после физических нагрузок.
При наличии нерегулярного ритма сердца и повышенной длительности интервалов между желудочковыми комплексами говорят о развитии синусовой брадиаритмии.
Для более подробного обследования сердца назначают УЗИ и суточный мониторинг сердечного ритм аи артериального давления.
Если начался сильный приступ, необходимо срочно доставить больного в медучреждение.
Терапия
При умеренной форме заболевания, когда нет никаких проявлений, лечение не назначают. У детей подобные проблемы часто проходят самостоятельно с возрастом.
Терапию назначают на стадии декомпенсации, когда снижение частоты сокращений сердца вызывается патологиями сердца. Применяют медикаментозные и хирургические методы лечения.
 Начинают терапию с приема препаратов. Детям и взрослым назначают лекарства, способствующие учащению сокращений сердца. Это холинолитические препараты. При резком замедлении пульса их вводят в вену. Также назначают препараты калия.
Начинают терапию с приема препаратов. Детям и взрослым назначают лекарства, способствующие учащению сокращений сердца. Это холинолитические препараты. При резком замедлении пульса их вводят в вену. Также назначают препараты калия.
При отсутствии эффекта от медикаментозной терапии необходимо хирургическое вмешательство. Оно заключается во вживлении кардиостимулятора. Его устанавливают в подмышечную область и по вене к камерам сердца проводят электроды. Аппарат используется в качестве искусственного водителя ритма. Он контролирует пульс путем выработки электрических импульсов с необходимой частотой. Благодаря нормализации сердечного ритма, восстанавливается кровообращение и налаживается работа организма.
Прогноз
В случае синусовой брадиаритмии у детей в медицинском вмешательстве нет нужды, так как состояние самопроизвольно придет в норму. У взрослых пациентов нужно устранить основную причину, вызвавшую нарушение. Прогноз в целом благоприятный.
Более тяжелые последствия будут, если патология сочетается с мерцательной аритмией или сердечными блокадами. При этом повышается риск формирования тромбов и развития по этой причине инфаркта или инсульта. Решить эту проблему можно, установив кардиостимулятор. Это позволяет улучшить качество и продолжительность жизни.