Для чего проводится дефибрилляция сердца?
Дата публикации статьи: 26.06.2018
Дата обновления статьи: 6.12.2019
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
В этой статье мы разберемся что такое дефибрилляция сердца, каких она бывает видов, когда и зачем ее проводят.
Что это за процедура, и кто ее проводит?
Методика проведения этой процедуры представляет собой кратковременное воздействие током на электрическую активность сердечной мышцы.
Воздействие постоянного тока идет через переднюю грудную стенку на миокард. В результате этого происходит коррекция нарушений сердечного ритма, и сердце начинает работать в правильном режиме – 60-80 ударов в минуту и с регулярной периодичностью.

Таким образом, мощный разряд попросту угнетает активность аномальных электрических импульсов в миокарде, и приводит ритм его сокращения к нормальному – синусовому.
Электрический разряд наносится наружно с помощью двух электродов дефибриллятора, генерирующие биполярный импульс. Предварительно их смачивают в специальном растворе, а затем накладывают прямо на грудную клетку пациента.
Существует два вида стимуляции сердечной деятельности при помощи электрического тока:
Дефибрилляцию делают для нормализации ритма желудочков, а кардиоверсия проводится для коррекции ритма предсердий.
Разница между кардиоверсией и электрической дефибрилляцией заключается в специфике применяемых разрядов: в первом случае — синхронизированные по электрокардиограмме (ЭКГ) с желудочковыми комплексами, во втором – не синхронизированные.
Помимо этого, кардиоверсия проводится в плановом режиме, в условиях клиники, в то время как электрическая дефибрилляция – это реанимационный метод, выполняемый для предотвращения возможной остановки сердца и спасения жизни. Действовать нужно очень быстро, так как с каждой минутой возрастает риск биологической смерти.
Процедура не требует особой подготовки, так как первоочередной задачей является сохранение жизни пациента. Ее выполняют при помощи дефибриллятора. Все манипуляции должен делать врач скорой помощи, реаниматолог либо кардиолог. Поведение больного характеризуется потерей сознания. Сначала применяют разряд в 200 джоулей (Дж), далее сила напряжения может доходить до 360 Дж.
Виды дефибрилляции
Существует три вида экстренной дефибрилляции. Рассмотрим подробнее каждый из них.
Механическая (прекардиальный удар)
Это резкий удар кулаком по грудине пострадавшего с целью сотрясения грудной клетки и передачи механического импульса фибриллирующему сердцу. Данный метод восстанавливают нормальную работу седца и служат в качестве наружного механического водителя ритма. Применять этот способ следует только в течение первых двух минут фибрилляции, предварительно проверив наличие или отсутствие пульса на шее пострадавшего.

Если пульс отсутствует, то рекомендуется на несколько секунд приподнять ноги пострадавшего для оттока крови к сердцу и нанести прекардиальный удар. Если пульс не восстановился, то следует повторить процедуру, но не более 2-3 раз.
Электрическая дефибриляция
Электрическая дефибриляция проводится при помощи специального прибора – автоматического дефибриллятора, который может быть переносным или стационарным. В настоящее время в наиболее востребованы аппараты бифазного типа. Двухфазные токи более эффективно справляются при лечении фибрилляции желудочков чем монофазные, затрачивают меньше энергии и наносят меньше вреда пациенту.

Электроды для внешней дефибрилляции располагаются на груди пациента таким образом, чтобы кратковременный электроимпульсный разряд переходил с одного электрода на другой по пути соответствующему электрической оси сердца.
Медикаментозная
Применяется тогда, когда отсутствует возможность провести электрическую кардиостимуляцию сердца. Метод химической дефибриляции заключается во внутрисердечном введении инъекций антиаритмических препаратов. Лекарственный эффект может проявиться после распределения лекарственного препарата в мышце, обычно это происходит спустя несколько минут.
После введения инъекции, приступают к выполнению непрямого массажа сердца.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
При неэффективности этих мер на следующем этапе применяют внутрисердечное введение кардиостимулирующих средств.
Коротко о кардиоверсии
Кардиоверсия (электроимпульсная терапия)– это процедура которую проводят для пациентов с патофизиологическими нарушениями сердечного ритма. Ее цель – восстановление нормального синусового ритма.

Выделяют два ее вида:
- Фармакологическая (медикаментозная) кардиоверсия — внутривенное введение антиаритмических лекарственных препаратов (Кордарон, Амиодарон и т. д.), которое проводится под строгим мониторированием состояния пациента.
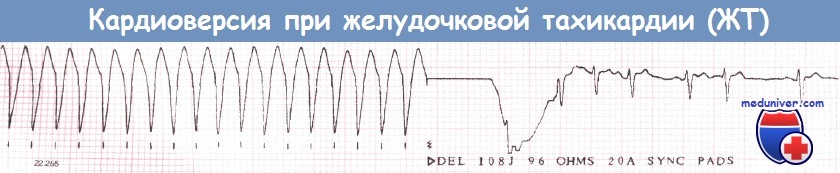
- Электрическая кардиоверсия (дефибрилляция предсердий) — метод, который приводит к координированной работе сокращения сердечной мышцы. Это происходит за счет воздействия на нее сильного электрического импульса. Сила напряжения при этом составляет 50-200 Дж. При выполнении процедуры выполняется синхронизация с электрокардиограммой, что позволяет снизить риск развития аритмии желудочков.
Кардиоверсия имеет плановый характер, проводится в условиях стационара и имеет специальную догоспитальную подготовку. Существуют случаи проведения экстренной кардиоверсии, например, при мерцательной аритмии, отягощенной стенокардией или инфарктом.
Для проведения процедуры требуется специальное оборудование — кардиовертер.
Показания и противопоказания
Экстренная дефибрилляция сердца производится при наличии следующих симптомов:
- Предынфарктное состояние пациента.
- Сердечная недостаточность.
- Резкое снижение цифр АД (гипотония).
- Потеря пострадавшим сознания.
- У пациента не прощупывается пульс.
- Тяжелые желудочковые аритмические нарушения, которым свойственны частые, асинхронные сокращения сердечной мышцы.
К тяжелым желудочковым нарушениям относятся:
- Фибрилляция желудочков (мерцание) – патология в результате которой желудочки сердца начинают сокращаться с огромной частотой 200-300 раз в минуту в хаотичном порядке. Ускоренный ритм сокращений не дает им возможности наполниться кровью, из-за чего происходит критичное нарушение кровообращения, что может привести к смерти. При этом у больного может не прощупываться пульс.
- Трепетания желудочков – аритмическое нарушение, схожее с фибрилляцией. Его отличительная черта в том, что сокращения происходят ритмично и упорядоченно, а не в случайном порядке. При этом трепетания способны переходить в фибрилляцию.
- Желудочковая тахикардия – заболевание, при котором происходит нарушение пульса в результате серьезного поражения сердечной мышцы. Нарушение может спровоцировать приступ учащенного сердцебиения, которое, вероятнее всего, перейдет в фибрилляцию желудочков. Это может привести к летальному исходу.
Основным противопоказанием к проведению данной реанимационной процедуры является полная остановка сердца, так как данный факт делает манипуляцию совершенно бесполезной. Если сердце внезапно останавливается, то необходимо срочно выполнить непрямой массаж, искусственную вентиляцию легких, осуществить парентеральное введение препаратов, таких как: Атропин, Эпинефрин.

Если процедура проводится в плановом режиме, то противопоказанием будет прием пациентом сердечных гликозидов менее трех дней назад. При накоплении этих веществ существенно возрастает риск возникновения необратимой фибрилляции желудочков.
Заболевания, при которых противопоказана плановая дефибрилляция (кардиоверсия):
- постоянная форма мерцательной аритмии (более 2 лет);
- синусовая тахикардия;
- аритмии, возникшие из-за дистрофических изменений желудочков сердца;
- появление тромбов в предсердиях;
- политопная предсердная тахикардия.
Особенности у детей
В педиатрической практике используется тот же алгоритм действий, что и для экстренной помощи взрослым.
При проведении дефибрилляции у ребенка важно, чтобы элементы прибора закрывали необходимую площадь грудной клетки и при этом не соприкасались друг с другом.

Большую роль при выборе модели дефибриллятора играет возраст ребенка. Нельзя использовать автоматический дефибриллятор для детей младше 8 лет и весом менее 25 килограмм, так как у данных приборов отсутствует возможность регулировать силу напряжения.
При проведении дефибрилляции для младенцев, имеющих вес не более 10 килограмм, используют специальные детские электроды. Для всех остальных случаев применяют стандартный размер электродов. Для детей от года до 8 лет рекомендуется использовать ручной дефибриллятор.
Для того чтобы правильно провести дефибрилляцию требуется знать точный вес ребенка. На каждый килограмм веса разрешается давать разряд силой 2 Дж, в случае, если отсутствует положительная динамика, силу напряжения повышают до 4 Дж.
При проведении процедуры маленьким детям необходимо следить за тем, чтобы гель не размазывался, потому что из-за этого может произойти замыкание электродов и результативность дефибрилляции понизится.
У детей показания к проведению будут такими же, как и у взрослых — остановка кровообращения (асистолия) как следствие фибрилляции желудочков или желудочковой тахикардии при отсутствии пульса.
Методика проведения
При проведении реанимационных мероприятий, бригадами скорой помощи используется метод электрической дефибрилляции сердца. Диагностика остановки кровообращения у пациента производится с помощью кардиограммы, под контролем которой проводится процедура.
Процесс на видео:
Она имеет следующую последовательность действий:
- Больного кладут на ровную горизонтальную поверхность.
- Снимают одежду, украшения, висящие на груди.
- На электроды наносится специальный гель, который способствует лучшему проведению тока. При его отсутствии можно использовать марлю, смоченную в 7% растворе натрия хлорида.
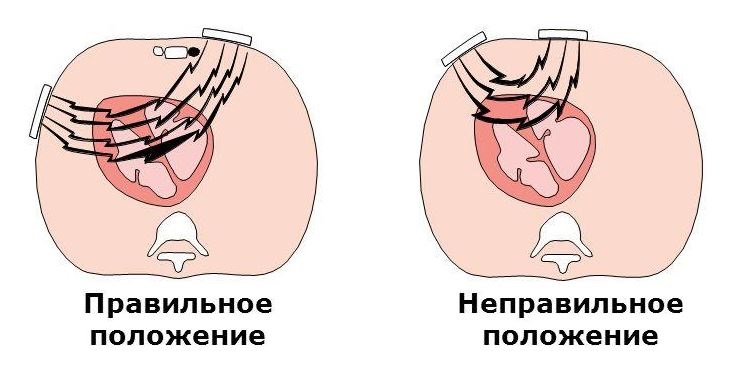
- Важно правильно расположить электроды на грудной клетке: первый устанавливается слева чуть выше области верхушки сердца, второй – под правой ключицей. В случае если у больного установлен кардиостимулятор, то наложение электродов должно быть не ближе чем на 8 сантиметров от него.
- Электроды должны быть прижаты к телу с силой 8-10 кг.
- Включают дефибриллятор и выставляют необходимую мощность (сила заряда рассчитывается индивидуально). Существуют дефибрилляторы, которые определяют этот показатель автоматически.
- В то время пока происходит заряд электродов, больному могут проводить непрямой массаж сердца и искусственное дыхание.
- Прежде чем дать разряд на тело пациента, необходимо убедиться, что в этот момент никто из медицинского персонала к нему не прикасается и не касается поверхности, где он лежит.
- Убедившись в безопасности, врач подает разряд, после этого проверяет пульс вручную (на сонной артерии) либо больного подключают к аппарату электрокардиографии, где будут зафиксированы изменения.
- Если изменения отсутствуют, то подают второй разряд более сильной мощности. Во время зарядки электродов осуществляют сердечно-легочную реанимацию (непрямой массаж сердца, СЛР).
Порядок оказание помощи могут повторять до четырех раз, если же это не дает никакого лечебного эффекта, то констатируют смерть больного.
Какие существуют дефибрилляторы?
До появления первых дефибрилляторов аритмии лечились исключительно медицинскими препаратами. Сегодня этими различными приборами могут пользоваться врачи кардиологи и реаниматологи, а также простые люди, не имеющие профессиональных знаний и навыков.
Для того чтобы научиться использовать прибор, и в экстренной ситуации суметь спасти чью-то жизнь достаточно посмотреть видео инструкцию, например такую:
Широкое применение дефибрилляторов – причина появления нескольких разновидностей этой медицинской техники:
- Профессиональные дефибрилляторы используются в медицине, как в условиях реанимации, так и стационара. Они имеют максимальное количество возможностей. Электроды, которыми оснащен прибор, подходят для многоразового использования. Все параметры настраиваются вручную, чтобы воспользоваться дефибриллятором, необходимы специальные знания и навыки.
- Автоматические дефибрилляторы: имеют одноразовые электроды, прибор имеет относительно небольшой вес, поэтому поддается транспортировке. Аппарат автоматически определяет нарушение ритма и подает сигнал, когда следует провести электрический разряд. Современные дефибрилляторы этого типа используют сотрудники служб спасения, медсестры, бортпроводники, проводники поездов, сотрудники гостиничных комплексов.
- Комбинированные дефибрилляторы: могут работать как в автономном режиме, так и существует возможность ручной настройки прибора. Благодаря этому механизму могут использоваться как в больницах, так и в местах повышенного скопления людей.
- Имплантируемые дефибрилляторы: устанавливаются во время операции вместе с кардиостимулятором, либо отдельно. Они предназначены для восстановления нормального синусового ритма, работают на открытом сердце при контакте с миокардом. Данные устройства используют при сложных формах нарушений сердечного ритма.

Как часто удается спасти?
Оценка эффективности проведения дефибрилляции и шансы на выживание зависят от следующих факторов:
- Количество времени, прошедшего с момента начала фибрилляции: процедура имеет высокую результативность только первые три минуты, далее ее эффективность уменьшается поминутно на 10-15% и по прошествии всего 10 минут шансов на спасение человека уже не остается.
- Правильная техника выполнения всех сопутствующих действий при реанимации – непрямой массаж сердца, ИВЛ, инъекции.
- Правильная технология выполнения собственно дефибрилляции.
- Качество используемой аппаратуры.
Спасение жизни пострадавшего при сочетании всех факторов составляет около 85% случаев.
В реальных условиях получается спасти лишь 5-15% людей, у которых приступ начался в общественных местах либо дома, и 50-70% пациентов, которые уже находились на стационарном лечении.
Самой эффективной считается имплантация дефибриллятора-кардиовертера, благодаря ему выживает 99% пациентов, так как приступ снимается мгновенно.
Осложнения и последствия
Мощное воздействие на сердце, оказываемое в момент проведения дефибрилляции, имеет свои последствия в форме следующих осложнений:
- Экстрасистолия (внеочередные сокращения сердечной мышцы) наблюдается в течение нескольких часов после дефибрилляции на электрокардиографии. Легкие формы нарушения исчезают спустя пару часов, тяжелые – через несколько дней.
- Травмы мягких тканей: ожоги, гематомы и синяки с кровоподтеками.
- Тромбоэмболия легочной артерии – смертельно опасное состояние, при котором происходит закупорка легочной артерии или ее ветвей кусочком тромба.
- Отек легких.
- Нарушение дыхания в результате неправильного обезболивания.
- Снижение артериального давления.
Ранняя электрокардиостимуляция спасает жизни многих пациентов, устраняя даже самые тяжелые нарушения сердечной деятельности. Однако прогноз для этих пациентов будет неблагоприятный.
Мерцательная аритмия желудочков не бывает самостоятельным и единственным заболеванием, а является последствием более сложных и длительных патологий: острая форма сердечной недостаточности, инфаркт миокарда, комбинированные пороки сердца.
По-прежнему у больного продолжает оставаться высокий риск повторного приступа, из которого человек, переживший клиническую смерть, уже не сможет выбраться снова.
Процедура дефибрилляции сердца
Фибрилляция – вид аритмии, угрожающей человеку смертью. Для этого состояния характерны беспорядочные сокращения (мерцания) предсердий или желудочков. Скорость хаотичных подергиваний мышечных волокон достигает предельных цифр. Кровообращение резко нарушается, потому что сердце не может полноценно осуществлять свои насосные функции. Развивается клиническая смерть. Для спасения жизни и предотвращения подобных ситуаций существуют разные методы. Самым эффективным на сегодняшний день признана электроимпульсная терапия, или дефибрилляция сердца.
Разновидности и суть процедуры
 Дефибрилляция сердца – это проведение электрического разряда через его камеры с целью восстановить нормальный ритм работы органа. Для осуществления манипуляций используют специальный прибор – дефибриллятор. Терапия такого рода может проводиться планово или экстренно, в зависимости от ситуации. Выполнение электроимпульсного лечения входит в компетенцию кардиолога, врача бригады скорой помощи или реаниматолога. Эти специалисты должны обладать навыками техники проведения процедуры.
Дефибрилляция сердца – это проведение электрического разряда через его камеры с целью восстановить нормальный ритм работы органа. Для осуществления манипуляций используют специальный прибор – дефибриллятор. Терапия такого рода может проводиться планово или экстренно, в зависимости от ситуации. Выполнение электроимпульсного лечения входит в компетенцию кардиолога, врача бригады скорой помощи или реаниматолога. Эти специалисты должны обладать навыками техники проведения процедуры.
Что такое дефибриллятор? Устройство для подачи электроимпульсов может быть переносным и стационарным. Оно оснащено тремя блоками: в одном из них накапливается и преобразовывается электричество, другой представляет собой один или два электрода, третий элемент – это дефибриллятор-монитор. Различают монофазный и бифазный элетростимуляторы. Первый пускает ток в одном направлении. Принцип действия второго прибора: он использует электроэнергию переменного тока, движущегося от электрода к электроду и обратно.
Существуют автоматические устройства, которые, в отличие от ручных, способны выявить разные нарушения ритма. Также они сами подбирают необходимую мощность разряда для каждого случая. Иногда помощь приходится оказывать вдали от больничных стен. Простота эксплуатации делает прибор доступным даже для использования людьми, не прошедшими лицензирование, то есть без специальной медицинской подготовки.
У многих возникает закономерный вопрос: можно ли дефибриллятором запустить сердце? Лечение электричеством допускается лишь в том случае, если сохраняется хотя бы какое-то подобие сократительной деятельности. Таким образом, дефибриллятор при остановке сердца использовать не имеет смысла.
В случае асистолии (отсутствии сокращений) необходимо приступить к проведению процедуры искусственного дыхания, чередуемой с непрямым массажем сердца. Когда самый важный орган подаст признаки жизни, можно проводить электроимпульсную терапию. Она существует в двух разновидностях: собственно дефибрилляция как мера неотложной помощи, и кардиоверсия.
 Зачем нужен электрический дефибриллятор в экстренных ситуациях? Его используют для устранения желудочковой аритмии (самое тяжелое нарушение). Такой способ сердечной стимуляции всегда предполагает неотложное проведение, потому что в этом случае возникает реальная угроза жизни. Человек во время подачи тока находится в бессознательном состоянии.
Зачем нужен электрический дефибриллятор в экстренных ситуациях? Его используют для устранения желудочковой аритмии (самое тяжелое нарушение). Такой способ сердечной стимуляции всегда предполагает неотложное проведение, потому что в этом случае возникает реальная угроза жизни. Человек во время подачи тока находится в бессознательном состоянии.
Что такое электрическая дефибрилляция сердца, именуемая кардиоверсией? Термин тоже подразумевает нанесение разрядов тока, но их надо синхронизировать с желудочковым комплексом (QRS). Для этого во время процедуры необходимо параллельное проведение ЭКГ. Применение такого типа лечения актуально при наличии предсердного нарушения ритма. Возможны как плановые манипуляции, так и экстренные. Первый вариант проводится при обдуманном согласии пациента и под наркозом.
Электрические импульсы наносят двумя электродами дефибриллятора, расположенными специальным образом на грудной клетке больного. При этом производится особая обработка кожных покровов и самих приспособлений.
Есть и другой вид возвращения нормальной сократительной деятельности сердца. В грудную клетку вживляется приспособление, которое задает нужный ритм. При необходимости дефибриллятор-кардиовертер распознает и купирует приступ опасной для жизни мерцательной аритмии.
Когда проводят дефибрилляцию
Показания к применению электрической экстренной дефибрилляции – тяжелые желудочковые аритмии:
- Фибрилляция (беспорядочный ускоренный ритм).
- Трепетания (ритм ускорен, но упорядочен).
- Тахикардия, которая не лечится консервативно.
При этом состояние может осложняться острой сердечной недостаточностью, резкой гипотонией.
- Сердце сокращается часто, хаотично. Проверять сердцебиения надо в области грудины, пульс, скорее всего, не будет прощупываться.
- Человек находится без сознания. Происходит регистрация клинической смерти.
Цель процедуры – спасти человеку жизнь, восстановить адекватную деятельность сердца, не допустить его полную остановку. Меры относятся к реанимационным, манипуляцию надо проводить как можно быстрее. С каждой минутой промедления риск биологической смерти повышается.
Когда выбирают кардиоверсию?
Для лечения предсердных аритмий, которые не поддаются воздействию медикаментами:

- пароксизмы наджелудочковой тахикардии;
- атриовентрикулярная тахикардия;
- мерцания и трепетания предсердий.
Плановые процедуры проводятся при частых и затяжных приступах мерцательной аритмии, а также в случае неэффективности медикаментозного лечения. Иногда практикуется чередование двух методов одновременно: лекарственной и электроимпульсной терапии.
Экстренная кардиоверсия необходима, когда аритмия грозит перейти в фибрилляцию желудочков, сопровождается симптомами прединфарктного состояния, падения артериального давления, недостаточности сердца в острой форме.
Целью процедуры является устранение тяжелых симптомов, повышение эффективности лечения, улучшения качества жизни пациента, неотложная помощь при развитии угрожающих состояний.
Противопоказания
Для проведения экстренных мероприятий пользоваться дефибриллятором можно в любой ситуации. Основное противопоказание – воздействие на нормально работающее сердце (или с незначительными, физиологическими сбоями). Главное назначение процедуры – не допустить смерти пациента. Также нецелесообразным будет воздействие током на сердце, которое уже не работает, ввиду полного отсутствия эффективности такой манипуляции.
Осуществление кардиоверсии (плановой) имеет несколько ограничений. Не рекомендуется делать процедуру в следующих ситуациях:
- наличие тромбов в зоне предсердий;
- есть противопоказания для погружения в наркоз;
- употребление сердечных гликозидов;
- атриовентрикулярная тахикардия;

- учащенный синусовый ритм;
- хроническая сердечная недостаточность;
- лихорадочное состояние инфекционной этиологии;
- хроническая мерцательная аритмия (стаж более двух лет);
- дистрофия или гипертрофия желудочков.
Дефибрилляция сердца: меры предосторожности
Процедура связана с использованием электрического тока, который требует осторожного обращения. Чтобы не навредить себе или пациенту, люди, проводящие дефибрилляцию, должны соблюдать ряд строгих рекомендаций:
- В момент подачи разряда нельзя дотрагиваться до больного или до поверхности, на которую его уложили. Запрещено касаться металлических деталей на электродах.
- Если в это время подавался кислород, этот процесс надо прервать. Электрический разряд может спровоцировать возгорание.
- Возле больного недопустимо большое скопление посторонних лиц. Обслуживанием приборов должны заниматься не более двух человек.
- После проведения дефибрилляции следует сразу же разрядить конденсатор.
- Нельзя допускать соприкосновения двух электродов между собой. Особенно при наличии на их поверхности специального электропроводного геля. Несоблюдение этого правила может привести к короткому замыканию.
- Для предотвращения ожогового ранения кожных покровов грудной клетки надо применять значительное механическое воздействие (до 8-10 кг) на установленные электроды. Это также позволит снизить сопротивление и уменьшить силу тока.
- Дефибриллятор не располагают на область молочной железы женщины. Запрещено устанавливать электроды также в зону имплантированного кардиостимулятора.
- Нельзя применять процедуру при наличии нормальной электрической активности сердца. В обратном случае могут возникнуть серьезные нарушения сократительной деятельности, вплоть до асистолии.
Дефибрилляция сердца: показания и методика проведения
Экстренная электростимуляция применяется, когда человек лишился сознания, и если обнаружено серьезное нарушение сердечного ритма. Алгоритм проведения:
- Уложить человека на ровную, горизонтально расположенную поверхность.
- Открыть доступ к грудной клетке, убрав лишнюю одежду.
- Электроды обрабатывают гелем, обладающим свойством проводить ток.
- Вместо геля допускается слой марли, который пропитан в растворе хлорида натрия (7-10%).
- Выбирается нужный уровень мощности. Производят зарядку электродов.
- Устанавливают их правильным образом: правый в подключичной области рядом с грудной клеткой, левый – выше верхушки сердца. Возможно иное расположение: левый электрод в пятом межреберном промежутке возле груди, правый в зоне спины под лопаткой на одном уровне с первым электродом.
- При наличии кардиостимулятора постановка левого электрода должна быть на расстоянии большем, чем 8 см от внутреннего устройства.
- Процедуру при необходимости чередуют с искусственным дыханием и непрямым массажем сердечной мышцы.
- После установки и заряда электродов происходит запуск тока. Проверяется результат (отображаются изменения ЭКГ или обнаруживается пульс).
- Отсутствие эффекта допускает нанесение повторного разряда, его мощность увеличивают.
- Разрешается 4-х кратно пропускать электричество, с постепенным возрастанием силы разряда. Между манипуляциями проводят медикаментозное лечение, искусственную вентиляцию легких и массаж сердца.
Как проводится плановая кардиоверсия
 К этому типу электроимпульсной терапии пациента готовят. Схема подготовки:
К этому типу электроимпульсной терапии пациента готовят. Схема подготовки:
- Записывают ЭКГ.
- Проводят чреспищеводное обследование (ЭхоКГ) на предмет обнаружения тромбов в сердечных камерах.
- Назначают лабораторное исследование крови на содержание калия.
- Больной должен сам принять решение и дать согласие.
- Когда до предполагаемой даты проведения процедуры остается 3-4 дня, отменяются сердечные гликозиды.
- Перед кардиоверсией надо выдержать 4-часовой перерыв без еды и питья.
Методика проведения плановой электростимуляции включает в себя:
- Преоксигенацию (насыщение организма чистым кислородом).
- Погружение пациента в неглубокий общий наркоз.
- Подготовку и установку оборудования, как и при дефибрилляции.
- Контроль ЭКГ, артериального давления.
- Подачу разрядов, которые надо кардиосинхронизировать, то есть совместить с QRS-комплексом или с R-зубцом (сделать это необходимо, чтобы не вызвать аритмию желудочков).

Возможные осложнения и риски
При проведении плановой кардиоверсии необходимо оценить степень риска и принять правильное решение, потому что процедура чревата осложнениями.
- Развитие мерцаний желудочков при ошибках в процессе проведения электротерапии.
- Резкая гипотония.
- Возникновение экстрасистол, желудочковых или предсердных.
- Через некоторое время после кардиоверсии, увенчавшейся успехом, может развиться отек легких. Такое явление наблюдается при лечении хронических нарушений ритма.
Дефибрилляция тоже представляет определенную опасность для пациента. Но риски не идут в расчет, когда сердце может остановиться в любой момент.
Возможные последствия процедуры:
- Тромбоэмболия сосудов, в том числе и легочных.
- Ожог кожной поверхности грудной клетки.
Эти же проблемы могут возникнуть и при кардиоверсии.
Уровень эффективности и дальнейший прогноз
 Самый высокий уровень эффективности экстренной электростимуляции отмечается в первые три минуты развития угрожающих жизни мерцаний. Каждая последующая минута промедления будет понижать этот уровень на 15%. Критическим сроком считается 10-я минута, в это время шансы пациента на выживание почти равны нулю.
Самый высокий уровень эффективности экстренной электростимуляции отмечается в первые три минуты развития угрожающих жизни мерцаний. Каждая последующая минута промедления будет понижать этот уровень на 15%. Критическим сроком считается 10-я минута, в это время шансы пациента на выживание почти равны нулю.
Если быстро и грамотно были проведены все манипуляции, процент успеха при дефибрилляции довольно высок (не ниже 85%). Такое возможно в идеале, но это большая редкость. Более реальны следующие цифры: до 15% людей получается спасти вне стен больницы, около 60% возвращают к жизни, когда приступ возник в медицинском учреждении.
Кардиоверсия отличается большей результативностью. Успех ожидает пациентов, согласившихся на лечение током, в 95 случаях из ста.
Прибор, внедренный в грудную клетку в качестве искусственного водителя ритма, дает самый высокий эффект. Аритмия устраняется в кратчайшие сроки и без последствий в 99% всех инцидентов.
Каков прогноз для пациентов, которые перенесли острый приступ мерцательной аритмии желудочков? Чаще всего не слишком благоприятный. Все потому, что такая патология не существует сама по себе, она всегда является следствием тяжело протекающих сердечно-сосудистых болезней: недостаточности сердца в острой форме, инфаркта миокарда с обширной зоной поражения, комбинированных пороков. Пережив успешно одну клиническую смерть при тяжелой фибрилляции желудочков, выкарабкаться также благополучно из аналогичной ситуации во второй или третий раз, возможно, уже не получится.
Изобретение метода электрической стимуляции сердца дало шанс победить смерть многим людям. Дефибрилляция может спасти не только взрослого, но и ребенка. Кардиоверсия считается самым лучшим способом устранения тяжелой аритмии. Благодаря грамотному воздействию током происходит «перезагрузка» сердца, после чего деятельность мышечных волокон нормализуется, устанавливается правильный естественный ритм сокращений, а человек переживает ощущение второго рождения.
Электрическая дефибрилляция сердца и ее особенности
Нарушения в работе сердца, особенно сбои ритма, могут привести к полной его остановке (асистолии). Отсутствие сокращений сердечной мышцы в течение 5 минут становится причиной биологической смерти. Дефибрилляция сердца является методом восстановления ритма путем воздействия на него электрическим током. Данная процедура выполняется с помощью специального прибора – дефибриллятора, в тяжелых случаях, когда требуются реанимационные действия.
Что такое дефибрилляция сердца
Дефибрилляция – это направление мощного разряда электрического тока для нормализации деятельности сердца. Это необходимо в тех случаях, когда медикаментозная терапия не дает необходимого результата, а пациент находится на грани смерти. Зависимо от того, как подается ток, различают два вида процедуры:
- Кардиоверсия (электроимпульсная терапия). Данная методика заключается в воздействии постоянного тока, который синхронизируется с периодом возбуждения желудочков. В ином случае такая процедура может привести к фибрилляции.
- Дефибриляция. Прямое воздействие током без синхронизации с периодами работы сердца, когда в поступлении постоянного тока нет необходимости либо сделать это невозможно.
 Главное отличие процедуры дефибрилляции от кардиоверсии в том, что в первом варианте электрический ток подается независимо от сердечного цикла. Манипуляция проводится, если пациент находится без сознания. Начальный разряд составляет около 200 Дж, далее его увеличивают до 360 Дж.
Главное отличие процедуры дефибрилляции от кардиоверсии в том, что в первом варианте электрический ток подается независимо от сердечного цикла. Манипуляция проводится, если пациент находится без сознания. Начальный разряд составляет около 200 Дж, далее его увеличивают до 360 Дж.
При кардиоверсии токовые импульсы проходят в самый неуязвимый период сердечной деятельности. Для выявления момента возбуждения желудочков процедуру проводят под контролем ЭКГ. Такая процедура может проводиться планово с согласия пациента.
В большинстве случаев дефибрилляция необходима при желудочковой тахикардии, развитии фибрилляции. Кардиоверсия выполняется при аритмии и тахикардии, развившейся в предсердиях. Методику электрического воздействия на главный орган в каждом конкретном случае должен выбирать врач, основываясь на жизненных показателях пациента и медицинских показаниях.
Показания к дефибрилляции
При серьезных проблемах с сердцем жизнь человека может исчисляться минутами либо даже секундами. Поэтому зачастую проведение дефибрилляции просто необходимо. Ее выполняют в неотложном порядке, но иногда проведение подобной процедуры может быть плановым.
Экстренная дефибрилляция необходима, если регистрируются острые нарушения сердечного ритма. Они провоцируют резкое прекращение нормального кровообращения и ярко выраженную недостаточность в работе сердца:
Пациентам, страдающим нарушениями ритма, следует обязательно знать, что такое фибрилляция. Это опасное состояние, сопровождающееся хаотическим появлением электрических импульсов с частотой 300-700 ударов в минуту. При остром развитии заболевания риск смертельного исхода очень велик. Именно в таких случаях требуется экстренная дефибрилляция. При хроническом течении патологии риск летального исхода увеличивается в 2 раза и требуется специальный курс лечения.
Относительно-неотложная дефибрилляция требуется при заболеваниях, которые не вызывают острую недостаточность, но и не корректируются медикаментозно. К этой группе патологий относят:
- наджелудочковая пароксизмальная тахикардия (возвратная);
- пароксизмальное трепетание предсердий;
- тахикардия желудочковая;
- фибрилляция предсердий.
 Запланированная электрическая дефибрилляция выполняется при терапии хронических патологий с сердечным ритмом, которые длительное время не поддаются медикаментозному лечению. Чаще всего это необходимо при фибрилляции либо трепетании предсердий.
Запланированная электрическая дефибрилляция выполняется при терапии хронических патологий с сердечным ритмом, которые длительное время не поддаются медикаментозному лечению. Чаще всего это необходимо при фибрилляции либо трепетании предсердий.
Противопоказания
Поскольку в большинстве случаев электроимпульсная дефибрилляция выполняется экстренно, то возможные противопоказания не учитываются, поскольку на первый план ставится здоровье и жизнь пациента. Единственным абсолютным противопоказанием является полная остановка сердечной деятельности. Дефибрилляция при асистолии либо электрической активности без регистрации пульса не проводится. Если такое произошло, рекомендуется выполнение непрямого массажа сердца, а уже после этого воздействие на орган токовыми импульсами.
Плановую кардиоверсию не проводят, если:
- Пациенту назначены сердечные гликозиды. На фоне приема данных препаратов возможна фибрилляция желудочков.
- Диагностировано острое инфекционное заболевание.
- Имеются противопоказания для проведения наркоза.
- Обнаружены нарушения в электролитном составе крови.
- Выявлен тромбоз предсердий.
- Зарегистрирована хроническая недостаточность сердечной деятельности.
- Диагностирована дистрофия либо разрастание желудочков.
Виды дефибрилляторов и принцип их действия
Медицинский аппарат, генерирующий высоковольтные электрические импульсы, называют дефибриллятором. Он состоит из нескольких основных частей:
- зарядное устройство;
- конденсатор;
- разрядная цепь.
Помимо этого, современные модели оснащены монитором и электрокардиографом. Это необходимо для оценки эффективности проведенных мероприятий. Новейшие дефибрилляторы делят на несколько видов в зависимости от принципа действия:
- Внешний ручной. Для работы с таким дефибриллятором требуются специальные навыки. Его использование возможно только совместно с кардиографом, который может быть встроенным либо применяться отдельно. Наблюдая за сердечным ритмом, специалист находит момент, когда требуется пустить разряд.
- Ручной внутренний. Применение данного аппарата возможно только в условиях операционной. Его используют во время хирургического вмешательства на открытом сердце.
- Внешнее автоматическое устройство. Данный дефибриллятор разработан для пользователей, не имеющих медицинского образования. Его применяют в большинстве случаев работники пожарной службы, полицейские и другие служащие общественных мест. Аппарат без помощи врача фиксирует сердечный ритм, а после подбирает момент, когда требуется дефибрилляция предсердий при мерцательной аритмии, а когда дефибрилляция желудочков. Применение подобного оборудования максимально увеличивает шансы больного на жизнь до приезда медиков.
 Дефибриллятор
Дефибриллятор
Методика проведения
Необходимо, чтобы экстренную дефибрилляцию выполняли врачи кардиологической группы неотложной помощи. В крайнем случае проведение данной процедуры возлагается на специально обученных специалистов полиции, пожарной охраны при наличии автоматического дефибриллятора. При этом нужно следовать утвержденному алгоритму:
- Врач обязан убедиться, что пациент находится в бессознательном состоянии, а сердечный ритм хаотичен.
- Больного укладывают на любую твердую поверхность, желательно ровную и освобождают грудь от одежды.
- На электроды укладывают специальный гель, проводящий токовые импульсы. Заменить его можно стерильными салфетками, смоченными в физрастворе (9% раствор хлорида натрия).
- Мощность разряда выбирается из расчета 3 Дж на кг веса, у ребенка 2 Дж/кг. После того как нужная цифра на экране высветилась, заряжают электроды.
- Важно и правильное размещение электродов. Левый располагают чуть выше макушки сердца, правый – непосредственно под ключицей в области грудины. Другой вариант расположения: левый в пятом межреберье, правый в этой же области только со стороны спины. При наличии у пациента кардиостимулятора, электроды не должны находиться к нему ближе 8 см.

- После полной зарядки электродов их с силой прижимают к телу и пускают разряд.
- Далее необходима оценка эффективности дефибрилляции. Если пульс восстановился, процедуру прекращают.
- Если тахиаритмия не прекращается, разряд дают еще раз, но мощность при этом увеличивают вдвое. При этом промежуток между разрядами не должен быть длительным. Останавливаются только для оценки показателей на ЭКГ либо для проведения легочно-сердечной реанимации.
Если четыре попытки нормализовать сердечный ритм оказались безрезультатны, то фиксируют невозможность спасти жизнь пациента.
Особенности дефибрилляции в детском возрасте
Восстановление ритма под действием электрических импульсов применяется также в педиатрии. Для малышей, у которых масса тела не превышает 10 кг, используются специальные маленькие электроды. Во всех других случаях процедура проводится стандартным оборудованием. У детей от рождения до 8 лет (либо массой тела менее 25 кг) рекомендуется дефибрилляция с использованием ручного оборудования. В более поздние периоды разрешено использовать автоматический дефибриллятор.
Необходимость в педиатрии дефибрилляции определяется следующими показаниями: полная остановка кровообращения из-за фибрилляции желудочков, желудочковая тахикардия при нерегистрируемом пульсе. Укладка электродов при этом стандартная.
 Детские электроды для дефибрилляции
Детские электроды для дефибрилляции
Возможные осложнения
Дефибрилляция сердца может сопровождаться осложнениями. Наиболее часто процедура связана с появлением ожогов из-за прохождения через кожу токовых импульсов высокой мощности. Лечение в таком случае симптоматическое. Иногда после процедуры регистрируется тромбоэмболия артерий, терапия которой достаточно сложная. Пациенту назначают антикоагулянты, тромболитики, в редких случаях требуется хирургическое вмешательство.
Однако, в данной ситуации цель оправдывает средства, ведь результат – спасение человеческой жизни. При выборе плановой кардиоверсии негативные последствия оценивают намного тщательней. Возможны:
- Фибрилляции желудочков. Возникают при отклонении от техники процедуры. Лечится состояние повторным токовым импульсом.
- Резкое снижение АД. Обычно артериальное давление приходит в норму самостоятельно после окончания процедуры. Иногда требуется медикаментозная помощь.
- Отек легких. Данное осложнение проявляется через несколько часов после манипуляции. Лечение: спазмолитики, мочегонные средства, ингаляции с кислородом.
- Экстрасистолы. Могут возникать в предсердиях и желудочках.
Химическая дефибрилляция
Восстановить нормальную сердечную деятельность можно и при помощи специальных лекарственных препаратов. Медикаментозный метод дефибрилляции менее эффективен, чем аппаратный, но все же периодически применяется.
Проводить химическую дефибрилляцию может только опытный врач. Лекарство вводят напрямую в артерию либо внутрисердно. Восстановить сердечный ритм и нормализовать работу камер сердца в данном случае поможет раствор хлорида калия (7,5%). Его берут из расчета 1 мг на килограмм массы тела. Также потребуется введение 10 мг новокаина (1%) и раствор хлорида кальция (10%).
Если зарегистрирован положительный результат от медикаментозной терапии, то для предотвращения повторного нарушения ритма пациенту вводят атропин (0,1%) и 7 мг новокаина (1%) внутривенно.
Частые ошибки
На результат проводимой дефибрилляции влияет много факторов. Важна правильность проведения процедуры, выполнения прочих действий реанимационного характера. При восстановлении нормальных функций сердца током возможны следующие неверные шаги:
- наложение электродов не в те области;
- плохое их соприкосновение с телом;
- недостаточное количество проводящего геля;
- слишком сильная или слабая мощность тока;
- нехватка воздуха в легких (обычно это бывает при отсутствии легочно-сердечной реанимации, которую необходимо проводить между подачами разряда).
Все перечисленные ошибки возникают в большей степени в результате неопытности специалиста. Однако, на эффективность процедуры могут влиять индивидуальные особенности организма пациента, наличие хронических заболеваний, а также плохой анамнез. Правильно проведенная дефибрилляция по статистике результативна более чем в 80% случаев. Однако, по факту в стационарных условиях спасти удается лишь 70% пациентов, а вот за пределами лечебного учреждения всего 15%. Эффективность запланированной кардиоверсии достигает 95%.
Благодаря имплантированным приборам удается значительно увеличить продолжительность жизни пациентов с нарушениями сердечного ритма. Данные устройства практически моментально снимают аритмию и уменьшают риск скорого смертельного исхода.
Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях! На них ответит врач-кардиолог Мариам Арутюнян.
Дефибрилляция сердца: показания и методика проведения
Дефибрилляция сердца подразумевает применение большого разряда электрического тока для нормализации работы органа при нарушении ритма его сокращений или лечении патологий, не поддающихся стандартной терапии.
Врачом выбирается методика проведения, и дальнейшие действия развиваются по сценарию неотложной помощи или как кардиологическая запланированная манипуляция.
Описание процедуры
Рассказывая, что это такое — дефибрилляция, следует отметить, что процедура характеризуется прохождением разряда через камеры сердца для восстановления ритма и правильной функциональности. Вот для чего нужен и применяется прибор дефибриллятор.
.jpg)
Если целью является спасение жизни пациента, то процедуру осуществляет бригада скорой помощи, приехавшая на вызов.
Важно помнить, что при остановке сердца дефибрилляция не эффективна.
Сначала необходимо выполнить непрямой массаж сердца, искусственное дыхание, и только когда произошло восстановление функций и самостоятельных сократительных движений, разрешено прибегать к этой процедуре. Навыки работы с прибором есть у кардиолога, ревматолога и врача скорой помощи.
Если процедура будет проведена при стабильной электроактивности сердца, то может нарушиться его сократительная деятельность, что повлечет за собой остановку кровообращения. А при асистолии наступает клиническая смерть.
Виды дефибрилляции
Электрическая стимуляция сердца подразделяется на:
- Дефибрилляцию, когда выполняются мероприятия по нормализации ритма желудочков.
- Кардиоверсию, при которой манипуляции связаны с восстановлением ритма предсердий, причем все действия контролируются на ЭКГ.
В первом случае процедура выполняется в экстренном режиме, когда нарушен упорядоченный сердечный ритм. Пациент находится в бессознательном состоянии. Сначала дают разряд 200 Дж, дальше он доходит до 360 Дж.
Кардиоверсия может быть как плановой, так и срочной. Обычно назначают эту процедуру на определенное время, но перед проведением ее нужно письменное согласие пациента. Во время процедуры он находится в сознании под действием успокоительного препарата.
Происходящее отражается на мониторе, и все синхронизировано с ритмом QRS. Напряжение при кардиоверсии ниже, чем при дефибрилляции, подается разряд в 50-200 Дж.
Оба метода реализуются на грудной клетке наружно, медики применяют 2 электрода дефибриллятора. Помимо этого, возможно использование третьего варианта, когда внутрь устанавливают дефибриллятор-кардиовертер. Он способен при необходимости предупредить аритмию, восстановив работоспособность очага генерации электрических импульсов.
Дефибрилляция в экстренных случаях
В критических ситуациях дефибриллятор применяют для устранения желудочковой аритмии. Пациент в этом случае находится без сознания.
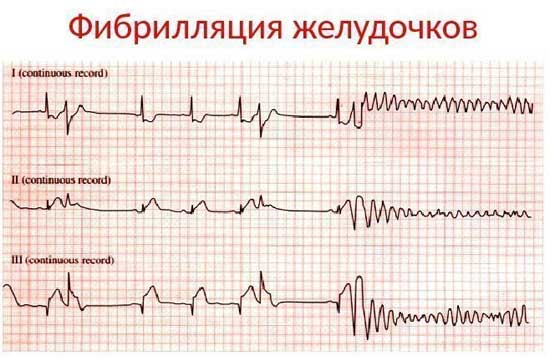
Различают несколько патологических состояний, когда показана такая процедура:
- Фибрилляция желудочков, ритм при этом ускорен и беспорядочен.
- Трепетание, когда ритм упорядочен, но ускорен.
- Тахикардия при неэффективности медикаментозных процедур.
Иногда на фоне этих нарушений прослеживается гипотония или сердечная недостаточность.
Клиническая картина при этом развивается по следующему сценарию:

- Человек теряет сознание.
- Сокращения сердца хаотично ускоряются.
- Пульс не прощупывается.
- Пациенту диагностируют клиническую смерть.
Реанимация должна проводиться в первые минуты. Если своевременно не оказать медицинскую помощь, то может наступить биологическая смерть и электрическая дефибрилляция будет уже не эффективна.
Лечения сердечных патологий дефибриллятором
Кардиоверсия может выполняться как экстренно при внезапном приступе тахикардии, так и планово при тахиаритмии, если она не купируется медикаментозным путем. Срочная процедура нужна, когда аритмия может перейти в фибрилляцию, при этом пациент в предынфарктном состоянии, у него диагностируется сердечная недостаточность, понижение АД.
При плановом лечении могут совмещаться техника электростимуляции и применение препаратов.
В случае мерцательной аритмии процедура кардиоверсии используется при:
- Отсутствии должного эффекта от лечения препаратами.
- Присутствии пароксизма аритмии наряду с синдромом Вольфа-Паркинсона-Уайта.
- Непереносимости препаратов от аритмии.
- Учащении рецидивов пароксизмальной аритмии.
- Незначительной эффективности медикаментозного лечения персистирующей формы мерцательной патологии.
Показания к процедуре
Дефибрилляция проводится как экстренная процедура при фибрилляции желудочков, когда они сокращаются хаотично со скоростью 200-300 уд./мин. Опасность состояния заключается в том, что из-за такого темпа желудочки не наполняются полностью кровью и нарушается кровообращение. Пульс обычно отсутствует.
Также показания к проведению срочной дефибрилляции – трепетание желудочков, когда скорость также достигает 250-300 уд./мин, но сокращения при этом ритмичные. Такое состояние опасно переходом в фибрилляцию.
.jpg)
Кардиоверсия рекомендована при длительных предсердных аритмиях. Трепетания предсердий при этом ритмичные и учащенные до 240 уд./мин. При фибрилляции предсердий сокращения хаотичные, неритмичные, до 300 уд./мин.
Противопоказания
При проведении дефибрилляции на первый план ставится жизнь пациента, все остальные факторы не учитываются. Единственное противопоказание – полная остановка сердца. Но при плановой кардиоверсии недопустимо проводить манипуляцию, если:
.jpg)
- Пациент принимает сердечные гликозиды. Иначе это может вызвать фибрилляцию желудочков.
- Хроническое течение сердечной недостаточности в стадии декомпенсации.
- Больной на момент проведения процедуры переносит острое инфекционное заболевание.
- Имеются противопоказания для применения наркоза.
- Выявлены электролитные нарушения.
- Есть тромбы в предсердиях.
- Диагностирована политопная предсердная или синусовая тахикардия.
- Наблюдается гипертрофия или дистрофия желудочков.
Виды дефибрилляторов и принципы их работы
Дефибриллятор является устройством для передачи электрических импульсов. Он может быть стационарным или переносным.
Состоит прибор из трех блоков:

- Накопитель и преобразователь электричества.
- Электроды, 1 или 2 в зависимости от типа устройства.
- Монитор.
Также различают следующие виды:
- Бифазный прибор, который проводит ток в одном направлении.
- Монофазный аппарат. Принцип работы дефибриллятора основан на энергии переменного тока, который движется от одного электрода к другому и возвращается обратно.
Ручные дефибрилляторы отличаются сложностью применения, но низкой стоимостью. Ими тяжело пользоваться, так как транспортировка из-за габаритности невозможна, поэтому чаще такие аппараты можно встретить в клиниках.
Преимуществами автоматических дефибрилляторов выступают способность определения нарушений ритма и возможность самостоятельного подбора мощности разряда для определенной ситуации.
Работа с дефибриллятором такого типа не составляет сложности, им может пользоваться даже новичок. Но стоимость достаточно высокая, и выбор дополнительных настроек скуден. Бывают и универсальные приборы, сочетающие в себе оба типа.
В зависимости от типа дефибриллятора будет отличаться и максимальная мощность, которую он способен выдавать. Обычно это 5000-7000 вольт.
Применение дефибриллятора в детском возрасте
У детей редко встречается желудочковая тахикардия, фибрилляция желудочков без пульса. Но если все же это произошло, то реализуются те же мероприятия по спасению жизни, что и для взрослых.
Основным отличием дефибрилляции у детей является выбор электродов и самого устройства, который основан на:
- Размере. Важно, чтобы элементы закрывали нужную площадь грудины, но при этом не соприкасались. Если вес ребенка менее 10 кг, то берут электроды для младенцев.
- Модели аппарата и возрасте ребенка. Для детей до 8 лет или весом менее 25 кг нельзя применять автоматический дефибриллятор, так как в нем отсутствует возможность регулировки разряда. Для правильно подбора величины последнего важно знать массу тела малыша. На каждый 1 кг ребенку отмеряют 2 Дж. При отсутствии эффекта дозу повышают вдвое, до 4 Дж/кг.
Проведение процедуры
Электростимуляция в экстренном порядке предполагает выполнение следующих действий:
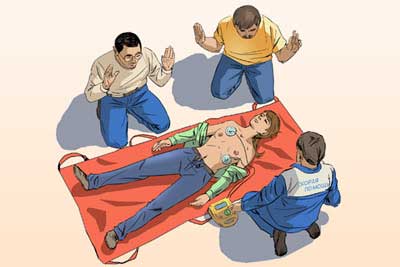
- Пациента нужно уложить в горизонтальное положение на ровную поверхность.
- Снять лишнюю одежду, чтобы грудная клетка была свободна.
- Электроды нужно покрыть специальным электропроводящим гелем. В его отсутствие используют марлю, пропитанную в растворе натрия хлорида 7%-го.
- После выбора мощности заряжаются электроды.
- Важно соблюдать правильное расположение электродов. Правый должен покрывать подключичную зону вблизи грудины, левый располагают выше верхушки сердца. При другом расположении левый находится в пятом межреберном промежутке вблизи грудины, правый — под лопаткой на уровне с иным электродом. Если у пациента имеется кардиостимулятор, то левый контакт должен располагаться не ближе 8 см от устройства.
- Подается разряд, при этом электроды должны прилегать к телу с силой в 10 кгс.
- Проверяется результат. Может появиться пульс либо изменение на аппарате ЭКГ.
- При отсутствии эффекта заряд подается повторно с увеличением мощности.
После четырех безрезультатных попыток констатируется отсутствие возможности спасти человека. Манипуляция может включать между разрядами непрямой массаж сердца, искусственное дыхание. Важно, чтобы никто не прикасался к пациенту или занимаемой им поверхности во время подачи разряда.
Проведение процедуры кардиоверсии должно происходить после специальной подготовки:
.jpg)
- Снятие ЭКГ.
- ЭхоКГ. Это чреспищеводное обследование больного для исключения наличия тромбов в камерах сердца.
- Анализ крови на калий.
- Отмена гликозидов за 3 суток до процедуры.
- Отказ от еды и воды за 4 часа до манипуляции.
Плановая кардиоверсия предусматривает предварительное согласие пациента на процедуру. Ее проводят, соблюдая следующий алгоритм:
- Насыщение организма пациента кислородом.
- Введение в состояние наркоза.
- Подготовка электродов, как в предыдущем случае.
- Установка контроля давления и ЭКГ.
- При подаче разряда нужно совместить его с QRS-комплексом или с R-зубцом, чтобы предотвратить аритмию желудочков.
Осложнения после процедуры
При дефибрилляции основными осложнениями выступают ожоги, реже — тромбоэмболия артерий. Ожоги объясняются разрядом высокой мощности, их устраняют кортикостероидными мазями. Тромбоэмболию лечить намного сложнее, применяют тромболитики, антикоагулянты, иногда нужна срочная операция.
Но эти осложнения оправдывают цель — экстренное спасение жизни пациента. При выборе плановой кардиоверсии необходимо тщательно оценить возможные негативные последствия.
Здесь возможны те же последствия, а также:

- Фибрилляция желудочков. Возникает редко, обычно при несоблюдении правил методики. Лечится повторным разрядом.
- Резкое понижение АД. Купируется самостоятельно или при введении вазопрессоров.
- Предсердные и желудочковые экстрасистолы.
- Отек легких. Проявляется не сразу, а спустя несколько часов. Лечится диуретиками, спазмолитиками, кислородными ингаляциями.
Запустить сердце при его полной остановке с помощью дефибриллятора невозможно. Манипуляция способна лишь нормализовать ритм. Если сократительные функции отсутствуют, то применяется сердечно-легочная реанимация, а уже после этого дефибрилляция.
Кардиоверсия, в свою очередь, помогает при необходимости восстановления синусового ритма при наджелудочковой аритмии, некоторых разновидностях мерцательной аритмии, когда нужна синхронизация с желудочками.
Все о дефибрилляции
Оказание реанимационных мероприятий невозможно представить без проведения дефибрилляции сердца. Методика проведения эффективна при таких угрожающих жизни состояниях, как желудочковая фибрилляция и тахикардия без пульса. С помощью электрического разряда, производимого аппаратом, беспорядочная неэффективная деятельность прекращается, восстанавливается правильный сердечный ритм. В сочетании со своевременно начатой сердечно-легочной реанимацией, процедура значительно повышает шанс пострадавшего на благоприятный исход.
Принцип дефибрилляции: как восстанавливается ритм
Дефибрилляция – это важнейший этап сердечно-легочной реанимации. Принцип действия построен на остановке быстрых, нерезультативных сокращений камер сердца путем создания электрического разряда.
Восстановление ритма осуществляется с помощью высокоэнергетического (200-360 Дж) электрического импульса, который проходит через тело человека за 0,01 с и разрывает «замкнутый круг».
Технические этапы дефибрилляции:
1. Электрический ток пропускается между двумя электродами, которые накладываются в области основы и верхушки. Направление импульса соответствует нормальному прохождению возбуждения по проводящей системе органа.
2. Одновременный энергетический поток прекращает спонтанное сокращение отдельных волокон и «синхронизирует» кардиомиоциты.
3. После короткой паузы восстанавливается нормальный сердечный ритм, который задается синусовым узлом («водителем»).
В случае неэффективности первой процедуры допускается повторить дефибрилляцию с большей интенсивностью через 2 минуты (после оценки состояния и непрямого массажа сердца). Количество импульсов не ограничено.
Фибрилляция желудочков – это патологическое состояние, которое возникает, когда мышечная ткань начинает хаотично и очень быстро сокращаться, вплоть до 250—480 ударов в минуту. Желудочек в таком ритме не способен адекватно наполняться кровью и передавать ее организму. Без своевременного прекращения этого процесса прогноз на выживание неблагоприятный.
Виды аппаратов и их строение
 Дефибриллятор – это медицинский аппарат, который генерирует мощные высоковольтные электрические импульсы. Современные устройства мало отличаются от своих предшественников, состоящих из конденсатора, зарядки и разрядной цепи со схемой формирования импульса – бифазного тока. В новых моделях встроен электрокардиограф для оценки успешности манипуляций.
Дефибриллятор – это медицинский аппарат, который генерирует мощные высоковольтные электрические импульсы. Современные устройства мало отличаются от своих предшественников, состоящих из конденсатора, зарядки и разрядной цепи со схемой формирования импульса – бифазного тока. В новых моделях встроен электрокардиограф для оценки успешности манипуляций.
На сегодня существуют такие разновидности приборов (примеры приведены на фото):
Ручной внешний дефибриллятор
Такой аппарат требует профессиональных навыков. Его используют совместно с кардиографом, который в зависимости от типа устройства может быть встроенным или отдельным. Медицинский работник определяет сердечный ритм и необходимый разряд.
Ручной внутренний дефибриллятор
Применяется в условиях операционной непосредственно на открытом сердце. Имеет специальные «ложки» для приложения разряда.
Автоматический внешний дефибриллятор (АВД)
Спроектирован специально для неопытных пользователей или для немедицинского персонала (полицейских, пожарных, работников аэропортов, вокзалов, стадионов и прочих публичных площадок). Аппарат самостоятельно определяет сердечный ритм и выбирает, когда требуется дефибрилляция, а когда нет.
Применение АВД до приезда специализированной помощи значительно повышает шансы пострадавшего на выживание. Однако, он не заменяет использования сердечно-легочной реанимации в ручном режиме (без искусственного дыхания).
Имплантируемый кардиовертер-дефибриллятор
Это устройство похоже на кардиостимулятор (искусственный водитель ритма), некоторые современные модели могут выполнять функцию пейсмейкера. Имплантат постоянно мониторирует сердцебиение пациента и автоматически наносит небольшой электрический разряд (этот процесс носит название кардиоверсии), если зарегистрирует угрожающую жизни аритмию. Это не приносит дискомфорта и значительно продлевает жизнь.

Переносной кардиовертер-дефибриллятор
Кардиовертер пациент носит на специальной портупее. Аппарат необходим для тех, кто находится на этапе предоперационной подготовки к имплантированию кардиостимулятора. Разряды, наносимые устройством, синхронизируют сердечную деятельность.
Показания
- желудочковая (вентрикулярная) фибрилляция;
- желудочковая (вентрикулярная) тахикардия без пульса.
Дефибрилляция не показана, если сердце полностью остановилось (при асистолии и электрической активности без пульса), а также когда пациент находится в сознании или имеет пульс.

Техника выполнения
Алгоритм проведения реанимации путем дефибрилляции, утвержденный Американской Ассоциацией Сердца в 2015 году, таков:
- Убедиться, что для дефибрилляции есть показания (оценивается по данным ЭКГ).
- Начать сердечно-легочную реанимацию (СЛР) с кислородной поддержкой.
- Первый разряд.
- Продолжить СЛР немедленно в течении пяти циклов (один цикл состоит из 30 компрессий грудной клетки и 2 вдохов). В минуту необходимо произвести 100 нажатий. Соответственно, перерыв на СЛР займет ровно 2 мин.). Установить внутривенный катетер и эндотрахеальную трубку. Начать вентиляцию легких с частотой 10 вдохов в минуту. Не проверять пульс и ритм до окончания этого времени.
- Проверить пульс и ритм сердца.
- Если ритм восстановлен, дефибрилляция прекращается, пациент переходит под наблюдение.
- Если первый удар не дал желаемого эффекта, стоит повторить разряд.
- Повторить цикл «проверка ритма-дефибрилляция-СЛР».
Перечисленные выше этапы выполняет только медицинский персонал.
Сейчас в повсеместное использование входят внешние автоматические дефибрилляторы (ВАД). Их можно обнаружить в аэропортах, вокзалах, торговых центрах и прочих местах скопления людей. Они сконструированы так, чтобы каждый человек без предварительной подготовки с помощью аудиоподсказок смог спасти кому-то жизнь.
- Если вы стали свидетелем того, как человек потерял сознание, убедитесь, что он не отвечает на внешние раздражители — громко обратитесь к нему, легко потрусите.
- Позвоните в службу спасения или попросите кого-то это сделать.
- Проверьте, дышит ли пострадавший, а также есть ли пульс. Если эти признаки отсутствуют или нерегулярны, начинайте сердечно-легочную реанимацию. Попросите кого-то подготовить ВАД.
- Перед применением ВАД убедитесь, что вы и пострадавший находитесь на сухой поверхности, рядом нет пролитой воды.
- Включите аппарат. Он будет направлять ваши дальнейшие действия.
- Освободите грудную клетку пострадавшего от одежды и белья. Если она влажная – вытрите. Приклейте липкие электроды так, как показано на экране (над правым соском и в сторону подмышки от левого соска).
- Произведите разряд. Не касайтесь пострадавшего в этот момент. Человеческое тело проводит ток, и электрическая дефибрилляция здорового сердца выведет реаниматора из строя.
- В течение 2 минут проводите СЛР. С помощью ВАД проверьте сердечный ритм. Если он восстановился, продолжайте СЛР.
- Если фибрилляция не купировалась, повторите разряд.
- Продолжайте цикл действий до приезда медицинской помощи.
Дальнейшая тактика оказания помощи пациенту после попытки восстановления ритма
В случае успешной дефибрилляции больной требует наблюдения и ухода. Часто нанесение электрического разряда по проводящей системе может стать причиной развития аритмии. Неврологические расстройства, связанные с временной гипоксией головного мозга, тоже возможны.
Основные цели дальнейших действий:
- диагностика и лечение причин, вызвавших остановку сердца;
- минимизирование негативных последствий на нервную систему.
Для этого должны быть выполнены такие условия:
- проведение ЭКГ в 12-ти отведениях;
- проведение энцефалографии в случаях нарушения сознания (кома) и у пациентов с эпилепсией;
- проведение экстренной реперфузии (восстановление тока крови), если причина остановки сердца инфаркт миокарда;
- поддержка стабильного артериального давления, уровня глюкозы в крови;
- снабжение кислородом;
- контроль температуры тела (в пределах 35-36 ˚C);
- консультация невропатолога.
Реанимационные действия прекращаются:
- при неэффективности реанимационных мероприятий, проводимых в течение 30 минут;
- при констатации смерти, основанной на безвозвратном прекращении функционирования головного мозга.
Выводы
В наши дни дефибриллятором оснащены не только каждый автомобиль скорой помощи, но и многие публичные пространства. По статистике превалирующее число внезапных остановок сердца происходит вне медицинских учреждений.
Чем раньше пострадавший, который потерял сознание, получит первую помощь, тем выше его шансы на выживание и сохранение здоровья. Вернуть к жизни пациента с вентрикулярной тахикардией или фибрилляцией возможно, если дефибриллятором запустить сердце, параллельно выполняя сердечно-легочную реанимацию.
Знание принципов СЛР и ваше неравнодушие может спасти кому-то жизнь.
Для подготовки материала использовались следующие источники информации.
Электрическая дефибрилляция сердца
Если бы не те светлые 60-е, о таком важном методе лечения и «спасения» мы бы с Вами заговорили позже. Замечательные люди – Пауль Золь, Бернард Лаун и другие сделали величайшее открытие – изобрели метод электрической дефибрилляции.
1 Ток, останавливающий сердце

Звучит довольно странно, но именно в этой фразе заложен один из принципов работы дефибриллятора. Метод электрической дефибрилляции наряду с кардиоверсией является частным случаем электроимпульсной терапии, которая позволяет восстановить сердечный ритм. В основе работы дефибрилляции лежит воздействие высоковольтного кратковременного электрического разряда на сердечную мышцу.
Благодаря указанному эффекту все волокна сердечной мышцы независимо от их предыдущего функционального состояния переходят в фазу деполяризации. Это обстоятельство создает условия для проявления наиболее активного водителя ритма или узла в проводящей системе сердца, который и задает нормальный ритм. Разряд производится случайным образом, не учитывая фазы сердечного цикла.
Как при дефибрилляции, так и при проведении кардиоверсии осуществляется регистрация сердечной деятельности с помощью электрокардиографии. Проведение электрической кардиоверсии отличается от метода дефибрилляции тем, что здесь нанесение разряда на поверхность грудной клетки идет синхронно с сокращением желудочков. Это условие соблюдается для того, чтобы избежать попадания разряда в уязвимый период сердечного цикла и не допустить развития фибрилляции желудочков (ФЖ).
2 Устройство дефибриллятора

Различают внешний и имплантируемый дефибрилляторы. Внешний электрический дефибриллятор представляет собой прибор, состоящий из двух блоков — накопительного и электродного. В накопительном блоке происходит накопление электрической энергии и ее преобразование. Второй блок представлен электродами. В зависимости от того, одноканальный или многоканальный дефибриллятор, может быть один или два электрода.
Дефибрилляторы бывают ручными (профессиональными) и полу- или автоматизированными. Ручные дефибрилляторы имеют все необходимые функции: дефибрилляцию, печать, мониторинг и др. Они оснащены экраном и принтером, величина разряда настраиваться с помощью кнопок вручную. Автоматизированный дефибриллятор может самостоятельно определять различные виды аритмии и автоматически настраивает величину разряда. Однако время для распознавания вида нарушения ритма занимает от 10 до 20 секунд.
Полуавтоматизированный дефибриллятор отличается от автоматизированного тем, что для пуска разряда необходимо нажать на кнопку, в то время как автоматизированный оповещает пользователей на необходимость отойти от пострадавшего на время нанесения разряда. Существуют также и имплантируемые дефибрилляторы, которые устанавливаются пациенту в камеру сердца. Благодаря встроенной программе данные устройства контролируют сердечный ритм и посылают разряд в случае возникновения жизнеугрожающих нарушений ритма.
3 Показания к проведению и противопоказания

Электрическая дефибрилляция может проводиться по жизненным показаниям. Она выполняется в неотложном, относительно неотложном и плановом порядке. В первом случае данный метод применяется тогда, когда нет времени на медикаментозную подготовку. Жизнь пациента исчисляется минутами или секундами. Неотложная дефибрилляция проводится при возникновении острых нарушений сердечного ритма, которые приводят к внезапному прекращению кровообращения и выраженной сердечной недостаточности: фибрилляция желудочков (ФЖ), трепетание желудочков, желудочковая тахикардия, высокая частота трепетания предсердий.
В относительно неотложном порядке электрическая дефибрилляция применяется при тех состояниях, которые не приводят к резкому нарастанию сердечной недостаточности, но в то же время не корригируются применением лекарственных методов для восстановления ритма сердца. В эту группу входят наджелудочковая возвратная пароксизмальная тахикардия, пароксизмальное трепетание или фибрилляция предсердий, желудочковая тахикардия. Плановое проведение дефибрилляции применяется в лечении хронических нарушений ритма сердца, существующих определенное время. Обычно речь идет о трепетании и фибрилляции предсердий.

Противопоказания для дефибрилляции
Противопоказаний для неотложной или экстренной дефибрилляции нет. Если процедура проводится в плановом порядке, то временными противопоказаниями является прием сердечных гликозидов. По истечении 3 дней после отмены этих препаратов можно проводить плановую дефибрилляцию. Такое условие объясняется тем, что при насыщении организма сердечными гликозидами существует риск развития необратимой фибрилляции желудочков.
Следующее противопоказание для восстановления ритма сердца является постоянная форма мерцательной аритмии длительностью более 2 лет. Аритмии, возникшие на фоне резкого увеличения и дистрофических изменений желудочков, синусовая тахикардия, тромбы в предсердиях, политопная предсердная тахикардия, ускоренный АВ-узловой ритм являются также противопоказанием к проведению плановой дефибрилляции.
4 Техника проведения

Расположение электродов на грудной клетке
Проведение электрической дефибрилляции поводится при отсутствии сознания или в условиях медикаментозного сна. Пациент находится на ровной горизонтальной поверхности. Грудная клетка полностью освобождается. На электрод равномерно наносится слой геля, проводящего электрический ток. Альтернативой гелю могут быть марлевые салфетки, обильно смоченные 7-10% раствором натрия хлорида. В настоящее время могут также использоваться клейкие одноразовые электроды для двухфазовых полу- и автоматизированных дефибрилляторов.
После установления необходимого уровня электрического разряда, включается зарядное устройство. После этого электроды вплотную прижимаются к поверхности грудной клетки. Существует несколько вариантов расположения электродов. Первый вариант: справа под ключицей около грудины — слева над верхушкой сердца. Второй вариант: слева на уровне четвертого межреберья около грудины — напротив указанного места со стороны спины.
Электрическая дефибрилляции при остановке кровообращения по причине фибрилляции желудочков или желудочковой тахикардии при отсутствии пульса проводится параллельно с сердечно-легочной реанимацией.
Электрическая дефибрилляция может проводиться напрямую, когда один или два электрода устанавливаются на обнаженное сердце. Второй вариант — непрямой способ, когда электроды устанавливаются на поверхность грудной клетки.
5 Особенности у детей

Дефибрилляция у маленьких пациентов
Все вышеперечисленное касалось взрослых людей. А как же у детей? Применяется ли такой метод, как дефибрилляция у маленьких пациентов? Электрическая дефибрилляция применяется и в педиатрической практике. Специальные детские электроды используются в том случае, если масса тела ребенка составляет менее 10 кг. В остальных случаях применяются стандартные электроды. Необходимость в использовании данного метода не такая высокая, как у взрослых пациентов.
Абсолютным показанием к проведению дефибрилляции у детей является остановка кровообращения вследствие фибрилляции желудочков или желудочковая тахикардия без пульса. Расположение электродов на грудной клетке стандартное: у правого края под ключицей — срединно-ключичная линия кнаружи от соска. Второй вариант — слева от грудины и на спинке ребенка.
Для детей до года рекомендуется использовать ручной дефибриллятор. С 1 года до 8 лет можно использовать автоматизированный дефибриллятор.