Диагностика и лечение безболевой ишемии миокарда
С середины ХХ века на кардиологических симпозиумах всего мира впервые заговорили о такой проблеме, как безболевая ишемия миокарда. Состояние, которое себя практически не проявляет в отличие от классического течения стенокардии, в четверти случаев становится причиной бессимптомных инфарктов и летального исхода. Именно поэтому я считаю, что эта тема достойна отдельной статьи. Постараюсь подробнее рассказать о проблеме, основываясь на случаях из собственной практики.
О болезни
Безболевая ишемия миокарда – это специфический вид ишемической болезни сердца (ИБС), который совершенно не тревожит пациента и в 80% случаев считается внезапной находкой. В мое поле зрения не единожды попадали больные, пришедшие на профилактическое обследование, и в итоге немедленно госпитализированные в отделение с таким диагнозом.
Код по МКБ-10
В Международной классификации болезней 10-го пересмотра бессимптомная ишемия значится под номером I25.6. Диагноз выставляется при выявлении специфических изменений на ЭКГ при суточном мониторировании, а также выполнении нагрузочных тестов.
Клинические типы заболевания
Согласно Кону, безболезненная ишемия миокарда подразделяется на:
- I тип – «немая» форма ИБС клинически себя не проявляющая. Такие пациенты ранее перенесли бессимптомный инфаркт.
- II тип – патология, которой предшествовал инфаркт с типичными признаками;
- III тип – самый распространённый, сочетающий в себе стенокардию и эпизоды безболевой ишемии.
Самым опасным считается первый подтип заболевания, так как человек не догадывается о произошедшем инфаркте, а без соответствующего лечения состояние сердца катастрофически ухудшается, итогом чего становится смерть больного.
Причины заболевания
До сих пор ведутся дискуссии по поводу причин возникновения «немой» ишемии миокарда. Наши американские коллеги последние несколько лет вообще стараются опровергнуть существование данной патологии, выдавая изменения на ЭКГ за постинфарктные аневризмы и т.п.
Предполагают, что подобная форма ИБС возникает на фоне повреждения нервных волокон, ответственных за восприятие болевых импульсов. Факторами, приводящими к полинейропатии, являются:
- длительное злоупотребление алкоголем,
- большой стаж табакокурения,
- ожирение,
- наследственные гиперлипидэмии (увеличение концентрации холестерина и других жиров в крови),
- сахарный диабет,
- перенесенный ранее инфаркт миокарда.
Обращаю ваше внимание на то, что безболевая ишемия миокарда необязательно сопровождается нарушением структуры нерва.
Не менее редкими факторами, приводящими к патологии, считаются:
- возраст более 60 лет,
- конституционально обусловленный высокий болевой порог (проще говоря, человек не чувствует слабых импульсов),
- гипертоническая болезнь,
- длительные стрессы,
- малоподвижный образ жизни,
- хроническое переутомление и недосыпы.
Симптомы
Главный критерий безболевой ишемии сердечной мышцы — отсутствие какого-либо дискомфорта со стороны сердца. Нередко не происходит даже незначительных изменений в показателях гемодинамики (артериальное давление, пульс).
Со временем могут появиться такие симптомы ухудшения кровоснабжения сердечной мышцы, как:
- аритмии: АВ-блокады, экстрасистолы,
- брадикардия (урежение пульса),
- синюшность в области носогубного треугольника, кистей и стоп,
- чувство изжоги или давления в районе желудка,
- приступы одышки,
- колебание системного давления.
- Клинические варианты течения патологии
Кардиологи в своей практике наблюдают четыре типа течения безболевой ишемии миокарда, которые опираются на классификацию Кона:
- Первый – наиболее распространённый и наблюдается в 60% случаев патологии. Симптомы классической стенокардии сочетаются с «немыми» приступами в соотношении 1:3.
- Второй – выявляемый у 12,5-13% больных, характеризуется обнаружением бессимптомной формы патологии во время записи ЭКГ. Нередко пациент обращается с жалобами на аритмию, а у него регистрируются изменения типичные для застарелого инфаркта. Или же некроз миокарда становится причиной смерти и обнаруживается постфактум во время вскрытия.
- Третий – при котором периоды незамеченной ишемии оканчиваются типичным инфарктом с ярким болевым синдромом. Обнаруживают скрытое нарушение кровообращения обычно случайно при Холтеровском мониторировании ЭКГ.
- Четвёртый – признаки безболевой ишемии выявляются только на фоне проведения нагрузочных проб.

Диагностика
Исходя из собственных наблюдений, могу утверждать, что в 90-95% случаев «немая» ишемия миокарда – это спонтанная находка, выявляемая на плановых медицинских обследованиях, в период подготовки к операциям, при обращении к доктору из-за других соматических патологий. Дабы не пропустить заболевание, я рекомендую своим пациентам периодически проходить плановый осмотр с регистрацией ЭКГ.
Тем, у кого существуют симптомы атеросклероза, ишемической болезни сердца, следует посещать врача не реже одного раза в два месяца. Лицам, достигшим 50-летнего возраста, необходимо выполнять ЭКГ дважды в год, а после 60 лет – 1 раз в квартал.
Физикальное обследование
Во время первого знакомства с пациентом врач собирает анамнез жизни и заболевания, уточняет наличие факторов риска, приводящих к безболевой ишемии миокарда, измеряет артериальное давление, проводит подсчет пульса, перкуссию и аускультацию сердца.
Лабораторные методы обследования
К лабораторным методам диагностики ИБС относят клинический анализ крови, мочи, биохимическое исследование крови с уточнением показателей липидограммы, уровня тропонинов, АЛТ, АСТ, КФК, миоглобина.
Инструментальная диагностика
Первым этапом инструментального обследования пациентов является регистрация ЭКГ с дальнейшей записью во время выполнения нагрузочных тестов: велоэргометрия, тредмил. Не менее информативным методом при безболевой форме ИБС считается Холтеровское мониторирование ЭКГ, позволяющее выявлять гипоксию миокарда в повседневной жизни больного.
- Эхо-КГ – УЗ-исследование сердца, позволяющее оценить состояние и сократительную активность миокарда, изучить клапанный аппарат;
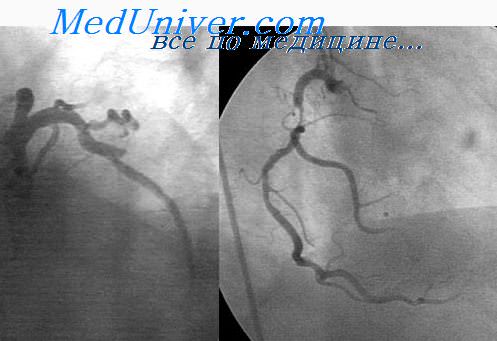
- коронарографию – контрастное вещество вводится с помощью катетеров поочередно в коронарные артерии. Выполняется ряд рентгеновских снимков в результате чего визуализируются все сужения сосудов;
- КТ-сердца с внутривенным контрастированием – йодсодержащее вещество вводится в периферическую вену во время выполнения томографии, при этом видны все сосуды, полости сердца;
- сцинтиграфию миокарда – является радиологическим методом. В организм вводятся кардиотропные радиоактивные изотопы, излучение от которых регистрируется затем гамма-томографом.
Лечение заболевания
За время своей практики (а это ни много ни мало, 14 лет), я успела укрепится во мнении, что убедить пациента лечить заболевание, которое его не беспокоит, крайне непросто. Хотя именно безболевая ишемия миокарда, считающаяся прогностически неблагоприятной, нуждается в своевременной адекватной терапии. Ведь в 40-46% случаев она становится причиной внезапной коронарной смерти.
Назначать медикаменты должен только квалифицированный специалист, самостоятельно отменять или добавлять какие-либо препараты я категорически не рекомендую.
Немедикаментозная коррекция
Немедикаментозная терапия заболевания заключается в коррекции модифицируемых факторов риска его развития. А именно в снижении массы тела, уменьшении в рационе доли жирной пищи, отказе от табакокурения и употребления алкоголя. Положительно влияют на микроциркуляцию в сердечной мышце и умеренные физические нагрузки.
Консервативная терапия
Медикаментозное лечение «немой» формы ишемии базируется на основах терапии ИБС и подбирается строго индивидуально, исходя из возраста пациента, преморбидного фона и результатов обследования.
Чтобы улучшить кровоснабжение миокарда, используют следующие группы лекарственных средств:
- β-блокаторы («Атенолол», «Бисопролол», «Конкор») – снижают частоту сердечных сокращений, уменьшая тем самым нагрузку на сердце;
- антагонисты кальция («Нифедипин», «Амлодипин», «Верапамил») – расширяют мелкие сосуды;
- антиагреганты («Аспирин-кардио», «Кардиомагнил», «Аспекард») – уменьшают вязкость крови;
- гиполипидемические («Крестор», «Розувастатин», «Аторвастатин») – влияют на уровень вредных липопротеинов низкой и очень низкой плотности, триглицеридов и холестерина;
- антиаритмические («Амиодарон», «Кордарон», «Этацизин») – назначаются при аритмиях, сопровождающих ишемию;
- ингибиторы АПФ («Каптоприл», «Лизиноприл», «Эналаприл») – регулируют показатели артериального давления;
- мочегонные («Верошпирон», «Индапамид», «Триампур») – выводят жидкость из организма, которая оказывает дополнительную нагрузку на сердце;
- нитраты пролонгированного действия («Изокет», «Кардикс», «Эфокслонг», «Сиднофарм») – оказывают вазорелаксирующий эффект на коронарные сосуды.
Хирургическое вмешательство
Если сужение питающих миокард сосудов слишком выражено и консервативная терапия оказывается неэффективной, то приходится прибегать к хирургическим методам лечения безболевой ишемии: эндоваскулярному стентированию или аортокоронарному шунтированию.
В случае критической закупорки сосуда выполняется аортокоронарное шунтирование, заключающееся в создании «окольного пути» кровоснабжения. То есть сосудистым аутотрансплантатом конструируется «мостик» между аортой и нормально функционирующей частью коронарной артерии.
Случай из практики
В моей практике был один особо показательный случай безболевой ишемии миокарда. В приемное отделение поступил мужчина с направлением на госпитализацию, выданным участковым терапевтом. Больной Н., 54 года не предъявлял абсолютно никаких жалоб. Попал на плановый ежегодный осмотр с места работы.
В анамнезе злоупотребление алкоголем в течение 10 лет. Объективно обращал на себя внимание лишний вес. На нескольких ЭКГ, сделанных в поликлинике, регистрировалась косонисходящая депрессия сегмента ST на 1-2 мм, которая длилась не больше минуты. Таких эпизодов на кардиограмме наблюдалось несколько. Пациент был госпитализирован в отделение с предварительным диагнозом: «Безболевая ишемия миокарда».
В отделении ему были проведены Холтеровское мониторирование ЭКГ, ЭКГ с нагрузочными тестами (тредмил), КТ-сердца с внутривенным усилением, биохимический и клинический анализ крови, мочи. Выявленные во время обследования изменения подтвердили выставленный ранее диагноз.
Больному были назначены «Бисопролол», «Амлодипин», «Сиднофарм», «Кардиомагнил», «Предуктал». На последующих ЭКГ отмечалась положительная динамика. Пациент был выписан через семь дней с рекомендациями продолжить прием предписанных препаратов, исключить употребление алкоголя и явиться в течение недели на плановый осмотр к участковому терапевту.
Для подготовки материала использовались следующие источники информации.
Безболевая ишемия миокарда
Безболевая ишемия миокарда – особая форма ишемической болезни сердца с объективно выявляемыми признаками недостаточности кровоснабжения сердечной мышцы, не проявляющимися болью. Заболевание не сопровождается типичными для ИБС симптомами ‒ одышкой, аритмией, болевым синдромом. В это же время, объективные методы исследования (электрокардиография, холтеровское мониторирование, коронарография) фиксируют характерные для стенокардии изменения миокарда. Несмотря на бессимптомность, «немая» ишемия имеет неблагоприятные прогнозы и требует своевременного лечения ‒ коррекции образа жизни, медикаментозной терапии, а подчас кардиохирургического вмешательства.
Общие сведения
Безболевая ишемия миокарда (ББИМ) ‒ один из вариантов ИБС, при котором имеются объективные данные ишемии миокарда, но отсутствуют ее клинические проявления. Наблюдается как у страдающих различными формами ишемической болезни, так и у лиц без диагностированных ранее коронарных патологий. Распространенность заболевания составляет 2-5% среди всего населения, 12-25% среди больных с факторами риска ИБС: отягощенной наследственностью, эссенциальной гипертензией, ожирением, вредными привычками, гиподинамией, сахарным диабетом. Признаки ББИМ выявляются на ЭКГ у каждого 8-го обследуемого старше 55 лет.

Причины
Эпизоды «немой» ишемии, как и типичные болевые приступы стенокардии, возникают под влиянием самых различных факторов: физической нагрузки, стресса, курения, холода, высокой температуры, приема алкоголя в больших количествах или высоких доз кофеина. При этом патофизиологическими причинами, лежащими в основе ББИМ и возникающими от воздействия вышеназванных факторов, являются:
- Стеноз коронарных сосудов. В большинстве случаев вызван атеросклеротическим поражением артерий сердца. С разной степенью выраженности это состояние диагностируется более чем у половины больных с эпизодами «немой» ишемии. Клинически важным считается уменьшение просвета венечных артерий на 30-70%. Кроме атеросклероза, стеноз может быть обусловлен системными васкулитами, опухолевыми процессами.
- Ангиоспазм венечных артерий. Возникает из-за снижения продукции эндотелием сосудов веществ с вазодилатирующими свойствами (NO, простациклины), увеличения выброса субстанций с вазоконстрикторными свойствами (ангиотензин 2, эндотелин, серотонин, тромбоксан 2А) и повышения активности симпато-адреналовой системы из-за стресса, нагрузки.
- Атеротромбоз коронарных артерий. Чаще всего вызван изъязвлением атеросклеротических бляшек в сосудах, попаданием тромба с кровотоком из других участков кровеносной системы, нарушением свертывающей функции тромбоцитов. Тромб может перекрывать просвет сосуда частично или полностью. В первом случае возникают эпизоды болевой или безболевой ишемии, во втором – безболевой инфаркт миокарда.
Существуют определенные группы риска, среди которых вероятность развития ББИМ особенно высока. Это лица, перенесшие инфаркт; пациенты, имеющие несколько факторов угрозы развития ИБС; больные с ИБС, сочетающейся с гипертонией или хроническими обструктивными болезнями легких. К этой же категории относятся представители профессий с высоким уровнем стресса: пилоты, авиадиспетчеры, водители, хирурги и т. д.
Патогенез
В основе безболевой ишемии лежит несоответствие между потребностью миокарда в кислороде и фактической перфузией сердечной мышцы. Под воздействием тех или иных причин (эмоциональное перенапряжение, физическая нагрузка и др.) кардиомиоциты начинают ощущать кислородное голодание и компенсаторно переходят на бескислородный тип синтеза энергии ‒ анаэробный гликолиз. Такой вид метаболизма глюкозы приводит к скорому энергетическому истощению клеток, накоплению соединений, в норме раздражающих нервные окончания, которые участвуют в формировании ощущения боли в коре головного мозга. При ББИМ это ощущение не возникает. Существует несколько патогенетических гипотез, однако ни одна из них до конца не объясняет механизм развития безболевых приступов.
Безболезненность эпизодов ишемии связывают со сниженной чувствительностью интракардиальных нервных окончаний вследствие диабетической нейропатии, частичной гибели нейронов при инфаркте, действия лекарственных препаратов, токсинов. Парадокс заключается в том, что безболевая ишемия встречается и у относительно здоровых лиц, не имеющих в анамнезе факторов, достоверно способных нарушить проводимость нервных волокон сердца (не имеющих инфаркта, других сердечно-сосудистых событий, диабета, хронических или острых интоксикаций).
Отсутствие болей также связывают с недостаточностью силы и длительности ишемии миокарда. Экспериментально доказано, что ишемия вызывает болевые ощущения лишь при достижении определенных пороговых значений ‒ при длительности не менее 3-х минут. Однако известно и о случаях возникновения ангинозной боли при минимальных проявлениях ишемии и, напротив, отсутствии каких-либо симптомов при обширных длительных нарушениях перфузии сердечной мышцы.
«Немую» ишемию также объясняют сбоем формирования болевых ощущений в связи с уменьшением количества внутримышечных рецепторов к аденозину (основной активатор болевых рецепторов, выделяющийся при кардиальной ишемии) или снижением чувствительности к нему этих самых рецепторов. Тем не менее, невозможно достоверно точно установить, как изменяется число рецепторов от начала болезни до момента обращения пациента за помощью. Непонятно также, почему при одинаковой концентрации аденозина в одних случаях ишемия «немая», а в других сопровождается болью.
Отсутствие боли связывают и с повышением активности антиболевой системы, имеющей нервно-гуморальный механизм регуляции. Уменьшение болевых ощущений из-за активации нервного компонента реализуется усилением активности ретикулярной формации и таламуса в головном мозге. Гуморальный компонент проявляется увеличением в плазме концентрации естественных опиоидов ‒ эндорфинов, снижающих восприимчивость к боли. Установлено, что больные с ББИМ имеют более высокий уровень эндорфинов в плазме крови как после физических нагрузок, так и в покое, чем пациенты с клиническими проявлениями ишемии.
Классификация
С целью правильной оценки тяжести состояния пациента на момент обращения или обследования и отслеживания динамики заболевания в кардиологии используется предложенная в 1985 г. классификация патологии, основанная на данных анамнеза, клинической картине, эпизодах ишемии. Согласно ей выделяют три типа безболевой ишемии:
- ТипI. ББИМ среди пациентов с доказанным посредством коронароангиографии гемодинамически явным стенозом сердечных артерий. У больных нет приступов стенокардии, инфаркта миокарда в прошлом. Отсутствуют патологии ритма сердца, нет застойной сердечной недостаточности.
- ТипII. Ишемия без сопутствующей стенокардии, но с инфарктом миокарда в истории болезни пациента.
- ТипIII. «Тихая» ишемия у больных ИБС со стенокардией, вазоспазмом. За сутки эти больные имеют случаи болевых и безболевых приступов ишемии.
В практической деятельности широко используется классификация, включающая 2 типа болезни: 1-й тип – ББИМ без явных симптомов, свойственных ишемии миокарда, 2-й – «немая» ишемия в сочетании с болевыми эпизодами стенокардии, другими формами ИБС.
Симптомы безболевой ишемии миокарда
Коварство безболевой ишемии заключается в абсолютной безболезненности ее эпизодов. Существует всего два показателя, по которым больной или врач может заподозрить наличие патологии: диагностированная стенокардия, ИБС или ИМ в анамнезе и прямое обнаружение ББИМ при профилактическом исследовании функции сердца с фиксацией характерных изменений на кардиограмме. В 70% случаев можно говорить о существовании безболевой ишемии у больных, перенесших инфаркт или имеющих ИБС. Практически все такие больные имеют 4 безболевых приступа на каждый приступ, сопровождающийся болью.
Осложнения
Наличие у пациента ББИМ ‒ неблагоприятный признак, говорящий о высоком риске развития осложнений. У таких больных частота внезапной сердечной смерти в 3 раза выше, чем у лиц с болевыми приступами ишемии. Инфаркт миокарда при безболевой ишемии имеет менее выраженные, неявные симптомы, интенсивности которых недостаточно, чтобы насторожить больного, заставив предпринять необходимые меры предосторожности: прекратить или снизить физическую нагрузку, принять медикаменты, обратиться за помощью. Явные клинические признаки в этом случае появляются уже тогда, когда наступило обширное поражение миокарда, и вероятность летального исхода выросла в разы.
Диагностика
Ввиду безболезненности течения ББИМ, в основе ее диагностики лежат инструментальные методы исследования, способные дать объективную информацию о наличии и степени ишемии сердечной мышцы. Наиболее значимыми маркерами такой ишемии считаются не имеющие клинических проявлений, но регистрируемые аппаратурой, изменения работы сердца. Также предположить наличие безболевой ишемии можно при оценке кровоснабжения миокарда. Эти и другие данные получают при помощи следующих методов диагностики:
- ЭКГ в покое. Один из самых распространенных, простых в исполнении и доступных методов диагностики. Позволяет получать информацию о характерных для ишемии миокарда изменениях в работе сердца. Недостатком ЭКГ является возможность регистрации данных лишь в состоянии физического покоя, тогда как безболевые приступы иногда могут проявляться лишь во время нагрузки.
- Холтеровское ЭКГ-мониторирование. Более информативно, чем рутинная ЭКГ. Дает значительно более полную информацию, так как проводится в естественной, привычной для пациента повседневной деятельности. Выявляет количество эпизодов ББИМ, определяет их продолжительность, зависимость от физической и эмоциональной активности в течение суток.
- Велоэргометрия. Суть метода ‒ в регистрации ЭКГ и уровня АД при дозированном увеличении физической нагрузки. При этом из-за нарастающей ЧСС возрастают потребности миокарда в кислороде. При безболевой ишемии увеличение кровоснабжения невозможно из-за патологии венечных сосудов, а значит, сердечная мышца начинает страдать от ишемии, что фиксируется с помощью электрокардиографии.
- Коронарография (КАГ). Считается одним из основных методов диагностики ББИМ из-за наличия доказанной прямой связи между заболеванием и стенозом коронарных артерий. Метод позволяет определить природу и степень сужения артерий сердца, установить, сколько и какие именно сосуды поражены, какова протяженность стеноза. Данные КАГ в значительной мере влияют на выбор метода лечения.
- Стресс-ЭХОКГ. В норме сердце сокращается ритмично, его мышечные волокна работают слаженно. Эта ритмичность и слаженность сохраняется даже при физической нагрузке, когда ЧСС увеличивается. Во время физической работы гипоперфузионный участок миокарда начинает работать асинхронно с остальной частью сердечной мышцы. Эти нарушения синергии сокращения фиксируются во время проведения стресс-ЭхоКГ.
- ОФЭКТ миокарда. Однофотонная эмиссионная компьютерная томография позволяет оценивать характер кровоснабжения миокарда на уровне микроциркуляторного русла, определять степень повреждения миоцитов, дает возможность отличить рубцовые изменения миокарда от ишемических. С помощью ОФЭКТ можно определить, насколько сильно сужение венечных артерий нарушает кровоснабжение и сократительную функцию миокарда.
- ПЭТ-КТ сердца. Дает возможность оценить площадь и глубину нарушения кровоснабжения миокарда. Преимущество ПЭТ ‒ в способности фиксировать мельчайшие изменения функции эндотелия, характерные для скрытого развития атеросклеротических бляшек, склонных к распаду. Таким образом, становится возможным раннее обнаружение коронарного атеросклероза и принятие превентивных мер по его лечению.
Лечение безболевой ишемии миокарда
Алгоритмы лечения ББИМ соответствуют таковым при других формах ИБС. Цель терапии ‒ устранение этиологических и патогенетических основ заболевания. Начинают лечение с исключения факторов риска – курения, гиподинамии, нерациональной диеты с большим количеством животных жиров, соли, красного мяса, алкоголя. Особую роль играет коррекция нарушений липидного и углеводного обмена, контроль АД, поддержание удовлетворительной гликемии при сахарном диабете. Медикаментозное лечение направлено на поддержку деятельности миокарда, увеличение его функциональной полноценности, нормализацию ритма. Предусматривает использование:
- β-адреноблокаторов (БАБ). Обладают способностью понижать ЧСС, оказывают выраженное антиангинальное действие, улучшают переносимость миокардом физических нагрузок. БАБ доказано снижают продолжительность и частоту болевых и безболевой эпизодов ишемии сердечной мышц. Благодаря выраженному антиаритмическому эффекту улучшают прогноз жизни.
- Антагонистов кальция (АК). Уменьшают ЧСС, расширяют коронарные и периферические артерии, нормализуют ритм сердца. За счет способности угнетать процессы метаболизма в кардиомиоцитах снижают их кислородные потребности и повышают толерантность к любым физическим нагрузкам. Менее эффективно предупреждают появление эпизодов заболевания в сравнении с БАБ.
- Нитратов. Уменьшают сопротивление в коронарных артериях, стимулируют коллатеральный кровоток, перераспределяют его в сторону ишемизированных участков миокарда, увеличивают количество активных коллатералей, межартериальных анастомозов. Расширяют просвет венечных сосудов в местах атеросклеротического поражения, проявляя кардиопротекторный эффект.
- Нитратоподобных вазодилататоров. Основной их эффект – стимуляция высвобождения эндотелиоцитами периферических и венечных артерий мощного сосудорасширяющего фактора – оксида азота. Благодаря ему улучшается кровоснабжение миокарда, снижается потребность миоцитов сердца в кислороде. Не устраняют причины безболевой ишемии, но снижают частоту ее эпизодов.
- Статинов. Действуют на одно из важнейших звеньев в патогенезе безболевой ишемии – на атеросклеротический процесс. Эффективно снижают уровень липопротеинов низкой плотности (ЛПНП) в крови, чем предотвращают формирование атеросклеротических бляшек на стенках венечных артерий, препятствуют сужению их просвета и нарушению перфузии мышцы сердца.
- Ингибиторов АПФ. Проявляют кардио- и вазопротекторные свойства. Кардиопротекция выражается в восстановлении и поддержании баланса между потребностями миокарда в кислороде и его обеспечением. В отношении сосудов оказывают антиатеросклеротическое действие, нормализуют функцию эндотелия, чем способствуют поддержанию тонуса и эластичности стенок артерий.
- Антитромбоцитарных препаратов. Снижают свертывающие способности тромбоцитов и уменьшают тромбообразование в участках поврежденных коронарных артерий. Показаны, в первую очередь, больным с безболевой ишемией и перенесенным инфарктом миокарда. Достоверно снижают риск повторных коронарных событий, в особенности, внезапной коронарной смерти.
Хирургическое лечение подразумевает восстановление нормальной или близкой к нормальной перфузии миокарда. Осуществляется путем проведения АКШ или стентирования коронарных артерий. Выбор метода зависит от исходного состояния больного, протяженности и степени поражения сердечных артерий, сопутствующих заболеваний, площади ишемизированного участка миокарда и др. Частота повторных приступов безболевой ишемии после операций составляет 33%, а вероятность летальных исходов снижается на 25%.
Прогноз и профилактика
Прогноз заболевания без подобающего лечения неблагоприятный. Около половины пациентов, имеющих стабильное течение ИБС и приступы безболевой ишемии, переносят коронарные события (нелетальный инфаркт, смерть, приступы стенокардии, требующие госпитализации) в течение 2,5 лет после постановки диагноза. Среди ранее перенесших инфаркт больных с ББИМ летальность составляет 20%. Ежегодное прохождение контрольных обследований у кардиолога, особенно после 50 лет (в том числе пациентами, не имеющими признаков ИБС), своевременное обнаружение ишемических эпизодов и терапия снижают частоту сердечных катастроф при ББИМ и летальность после их наступления.
Ишемическая болезнь, протекающая без симптомов
 Практически каждый человек уверен: если у него ничего не болит, значит, он здоров. При этом мало кто задумывается, что существуют заболевания, которые внешне никак не проявляются. Человек продолжает чувствовать себя хорошо, а в организме уже запущен патологический процесс. Самыми коварными являются заболевания, проходящие беcсимптомно, не нарушая трудоспособности человека. Одной из таких патологий считается безболевая ишемия миокарда (код по МКБ-10: 125.6). Существует общепринятая классификация болезни, согласно которой можно выделить следующие 3 типа:
Практически каждый человек уверен: если у него ничего не болит, значит, он здоров. При этом мало кто задумывается, что существуют заболевания, которые внешне никак не проявляются. Человек продолжает чувствовать себя хорошо, а в организме уже запущен патологический процесс. Самыми коварными являются заболевания, проходящие беcсимптомно, не нарушая трудоспособности человека. Одной из таких патологий считается безболевая ишемия миокарда (код по МКБ-10: 125.6). Существует общепринятая классификация болезни, согласно которой можно выделить следующие 3 типа:
1-й тип. Проявляется у пациентов, которые имеют доказанный диагноз стеноза коронарных артерий. При этом в прошлом у них не проявлялись следующие признаки:
- стенокардия;
- инфаркт миокарда;
- сбой в ритме сердца;
2-й тип ишемии безболевой формы. Бывает у пациентов, находящихся в инфарктном состоянии, но без проявлений стенокардии.
3-й тип ишемии безболевой формы. Подвергаются пациенты с характерными признаками стенокардии.
Симптомы и признаки безболевой ишемии миокарда
Несмотря на то, что заболевание серьезное, симптомы его не проявляются. Приступ протекает безболезненно, но есть косвенные признаки, на которые стоит обратить внимание:
- брадиаритмия или тахикардия;
- синюшность кожных покровов;
- частые экстрасистолы;
- резкое снижение артериального давления;
- появление одышки;
- возникновение изжоги;
- слабость или отсутствие функционирования левой руки.
Причины развития патологии
На сегодняшний день точные причины, которые приводят к формированию безболевой формы ишемической болезни сердца, неизвестны. Но есть предположение, что такие нарушения могут возникать на фоне состояний, для которых характерна полная или частичная потеря чувствительности нервных рецепторов. Например:
- Преклонный возраст.
- Артериальная гипертония.
- Избыточный вес.
- Алкоголизм и табачная зависимость.
- Сахарный диабет.
- Генетические нарушения.
- Высокое содержание холестерина в крови.
- Низкая физическая активность.
- Частые стрессы.
Методы диагностики заболевания
Чаще всего о заболевании человек узнает совершенно случайно во время прохождения медицинской комиссии. Выявить безболевую ишемию сердца можно следующими способами:

- С помощью ЭКГ. Этот метод заключается в записывании электрической активности сердца с помощью электродов, прикрепленных к телу человека. Если тест покажет хотя бы малейшие отклонения в работе сердца, стоит насторожиться, это могут признаки ишемии сердечной мышцы.
- Проведя обследование эхографии. При данном способе диагностики в сердце пациента из датчика направляются звуковые волны. Отражаясь, они воссоздают видеоизображение, при изучении которого можно обнаружить ишемию.
Перечень необходимых обследований
Это обследования, при которых человек может впервые столкнуться с диагнозом «ишемия» (ИБС). Диагностика и лечение безболевой ишемии миокарда начинается с визита к врачу, во время которого специалист должен:
- Собрать информацию об анамнезе жалоб, жизни пациента, о наличии родственников с проблемами сердца. Именно наследственный фактор в истории болезни часто играет фатальную роль.
- После этого проводится физикальный осмотр. Он позволяет определить сердечные шумы, наличие хрипов в легких и другие данные, свидетельствующие об ишемической болезни.
- Далее назначаются анализы, которые помогают поставить диагноз. Это общий и биохимический анализ крови.
- Из аппаратных исследований могут назначать ядерное сканирование, во время которого в кровоток человека вводится небольшая доза радиоактивного вещества. С помощью специальных камер происходит отслеживание перемещения данного вещества. Если в миокарде кровоток снижен, на снимках вещество будет отображаться в виде затемнения.
- Коронарная ангиография заключается в введении в кровоток контраста – определенного вида красящего вещества. Делаются рентгеновские снимки. Благодаря введенному контрасту кровеносные сосуды будут видны в мельчайших деталях.
- С помощью сердечной компьютерной томографии можно установить наличие у пациента кальцификации коронарных артерий, при которой также развивается ишемия.
- Стресс-тест заключается в назначении физических нагрузок: человека просят побегать, покрутить педали на специальном тренажере. В это время происходит фиксация ритма сердца и дыхания, артериального давления. Данный метод приемлем для пациентов, которые не занимаются спортом, не имеют больших физических нагрузок и не знают, что может выдержать их сердце.
- Холтеровское мониторирование или данные ЭКГ за сутки. Это диагностирование проводится всегда, если есть подозрение на наличие болезни. Для исследований используется небольшое устройство. На протяжении суток оно записывает ритм сердца. В определении лечения безболевой ишемии миокарда эти данные играют весомую роль.
Принципы терапии и операции
Безболевая ишемия миокарда: лечение такой патологии подразумевает использование двух основных методов — медикаментозного и хирургического. При медикаментозном назначают следующие препараты:
- «Аспирин» применяется для профилактики возникновения сгустков крови и возникновения закрытия коронарной артерии. Средство необходимо пить ежедневно. Но необходимо знать, что «Аспирин» имеет ряд противопоказаний, его нельзя принимать параллельно с некоторыми лекарственными препаратами, поэтому не стоит назначать его себе самостоятельно. Следует пройти обследование и проконсультироваться с врачом, а также сообщить ему о других лекарствах, уже принимаемых.
- «Нитроглицерин» используется при спазмах артериальных сосудов, способствует улучшению кровотока к сердцу. Принимается препарат только во время приступа ишемии безболевой формы, чтобы облегчить состояние больного до приезда машины скорой помощи.
- Бета-блокаторы способствуют расслаблению миокарда, снижают давление крови. Здесь можно выделить такие препараты, как «Анаприлин», «Атенол».
- Обязательно назначают препараты, которые снижают количество «плохого» холестерина в крови. Благодаря этому новые холестериновые образования не появляются. Можно принимать «Симвастатин», «Эзетрол».
- Блокаторы кальцевых каналов способствуют расслаблению и расширению кровеносных сосудов. Благодаря препаратам кровоток к сердцу улучшается. При этом пульс замедляется, что значительно снижает сердечную нагрузку. В качестве блокаторов можно применять «Верепамил», «Цинаризин».
Бывают ситуации, когда пациент не чувствует боли и ухудшения состояния, но ему нужно плановое операционное вмешательство. В таком случае применяются следующие методы: 
- Ангиопластика и стентирование, при которой в область артерии вставляют катетер. Сквозь него пропускается очень тонкий провод с воздушным баллончиком, который находится в спущенном состоянии. Проталкивая баллончик, врачи ищут суженный участок стенки, после чего его надувают. Благодаря этому происходит расширение артерии. Далее в просвет артерии вставляют стенд, которые в дальнейшем предотвращает сужение артерии. Эта операция проводиться не только при безболевой ишемии миокарда, но и при других серьезных патологиях.
- Также проводится коронарное шунтирование. Метод заключается в создании трансплантата, с помощью которого можно обойти закупоренные сосуды. В качестве исходного материала выступает небольшая часть кровеносного сосуда, который берут из конечностей пациента. Это сложный метод, который проводится на открытом сердце, поэтому применяется лишь в сложных ситуациях, когда без замены суженых участков артерии не обойтись.
Безболевая патология миокарда часто нуждается в экстренных мерах со стороны хирургов. Но на этом этапе, как правило, пациент ощущает весь «набор» симптомов серьезной болезни сердца.
В качестве дополнительной терапии при согласовании с врачом могут применяться народные способы лечения. Их цель — укрепление сердечной мышцы, улучшение ее работоспособности, и подходят такие средства лучше всего в качестве профилактических мер. Полезно употреблять мед, заменяя им обычный сахар, можно готовить на его основе целебную смесь с лимоном, имбирем, сухофруктами, орехами. Для отваров и настоек рекомендуется применять шиповник, боярышник, клюкву, пустырник, мяту, бруснику. Этот список можно продолжить, много интересных и полезных рецептов можно найти на просторах интернета. Но никогда не следует без контроля со стороны лечащего специалиста заниматься самолечением. Особенно таких сложных и опасных болезней.
Советы по профилактике
Предотвратить безболевую ишемию миокарда можно, если соблюдать следующие методы профилактики:
- Прислушиваться ко всем симптомам со стороны сердечно-сосудистой системы. Патологии миокарда не сразу влияют на работоспособность человека, а постепенно, по мере прогрессирования. Лечение нужно проводить как можно раньше — это станет залогом скорейшего выздоровления.
- Вести здоровый образ жизни: отказаться от курения, жевания табака; находиться как можно дальше от курящих людей. Пассивное курение вредит больше, чем активное.
- Контролировать артериальное давление, уровень холестерина и сахара в крови.
- Если установлен диагноз «сахарный диабет», проводить необходимый лечебный курс.
- Заниматься спортом. В этом деле нужно знать меру. Важно подобрать такой комплекс упражнений, при котором чувствовалась бы приятная усталость, а не изнеможение. Лучше проконсультироваться с лечащим врачом и вместе составить список занятий, количество повторов, и каждый день их выполнять в умеренном темпе.
- Употреблять в пищу как можно больше свежих фруктов и овощей. Свести к минимуму употребление соли, жареных и жирных блюд, копченостей — они лишь засоряют сосуды.
- Следить за весом.
- Стараться не подвергаться стрессу.
Безболевая ишемия миокарда – это патология, которая может привести к фатальным последствиям (инвалидность или внезапная коронарная смерть). И только своевременное обследование и терапия помогут предотвратить осложнения. Поэтому при проявлении хотя бы одного из симптомов заболевания, стоит немедленно обратиться к врачу. Бывает такое, что врач не замечает некоторых измерений патологического характера, происходящих в организме. В этом случае нужно отправиться на повторную консультацию к другому специалисту. Особенно это касается людей, чьи близкие родственники страдают болезнями сердечно-сосудистой системы врожденного или приобретенного характера, и тем более — безболевой ишемией миокарда.
I20—I25 Ишемическая болезнь сердца
Включено: с упоминанием о гипертензии (I10-I15)
I20 Стенокардия [грудная жаба]
I20.0 Нестабильная стенокардия
I20.1 Стенокардия с документально подтвержденным спазмом
I20.8 Другие формы стенокардии
I20.9 Стенокардия неуточненная
I21 Острый инфаркт миокарда
Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала
— перенесенный в прошлом (I25.2)
— уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8)
некоторые текущие осложнения после острого инфаркта миокарда (I23.-)
постинфарктный миокардиальный синдром (I24.1)
I21.0 Острый трансмуральный инфаркт передней стенки миокарда
I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
I21.2 Острый трансмуральный инфаркт миокарда других уточненных
I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации
I21.4 Острый субэндокардиальный инфаркт миокарда
I21.9 Острый инфаркт миокарда неуточненный
I22 Повторный инфаркт миокарда
Включено: рецидивирующий инфаркт миокарда
Исключено: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 недель (более 28 дней) от начала (I25.8)
I22.0 Повторный инфаркт передней стенки миокарда
I22.1 Повторный инфаркт нижней стенки миокарда
I22.8 Повторный инфаркт миокарда другой уточненной локализации
I22.9 Повторный инфаркт миокарда неуточненной локализации
I23 Некоторые текущие осложнения острого инфаркта миокарда
Исключено: перечисленные состояния:
— не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-)
— сопровождающие острый инфаркт миокарда (I21-I22)
I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23.1 Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.3 Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда
Исключено: с гемоперикардом (I23.0)
I23.4 Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
I23.5 Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
I23.6 Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
I23.8 Другие текущие осложнения острого инфаркта миокарда
I24 Другие формы острой ишемической болезни сердца
преходящая ишемия миокарда новорожденного (P29.4)
I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда
Исключено: коронарный тромбоз хронический или установлен-
ной продолжительностью более 4 недель (более 28 дней) от
I24.1 Синдром Дресслера
I24.8 Другие формы острой ишемической болезни сердца
I24.9 Острая ишемическая болезнь сердца неуточненная
Исключено: ишемическая болезнь сердца (хроническая) БДУ
I25 Хроническая ишемическая болезнь сердца
Исключено: сердечно-сосудистая болезнь БДУ (I51.6)
I25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная
I25.1 Атеросклеротическая болезнь сердца
I25.2 Перенесенный в прошлом инфаркт миокарда
I25.3 Аневризма сердца
I25.4 Аневризма коронарной артерии
Исключено: врожденная коронарная (артерии) аневризма
I25.5 Ишемическая кардиомиопатия
I25.6 Бессимптомная ишемия миокарда
I25.8 Другие формы хронической ишемической болезни сердца
I25.9 Хроническая ишемическая болезнь сердца неуточненная
Ischaemic heart diseases
(I20-I25)
Incl.: with mention of hypertension (I10-I15) Use additional code, if desired, to identify presence of hypertension.
I20 Angina pectoris
I20.0 Unstable angina
- crescendo
- de novo effort
- worsening effort
Intermediate coronary syndrome Preinfarction syndrome
I20.1 Angina pectoris with documented spasm
- angiospastic
- Prinzmetal
- spasm-induced
- variant
I20.8 Other forms of angina pectoris
I20.9 Angina pectoris, unspecified
- NOS
- cardiac
Anginal syndrome Ischaemic chest pain
I21 Acute myocardial infarction
- old (I25.2)
- specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
- subsequent (I22.-)
postmyocardial infarction syndrome (I24.1)
I21.0 Acute transmural myocardial infarction of anterior wall
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I21.1 Acute transmural myocardial infarction of inferior wall
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I21.2 Acute transmural myocardial infarction of other sites
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I21.3 Acute transmural myocardial infarction of unspecified site
I21.4 Acute subendocardial myocardial infarction
I21.9 Acute myocardial infarction, unspecified
I22 Subsequent myocardial infarction
- extension
- recurrent
- reinfarction
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I22.0 Subsequent myocardial infarction of anterior wall
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I22.1 Subsequent myocardial infarction of inferior wall
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I22.8 Subsequent myocardial infarction of other sites
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I22.9 Subsequent myocardial infarction of unspecified site
I23 Certain current complications following acute myocardial infarction
- concurrent with acute myocardial infarction (I21-I22)
- not specified as current complications following acute myocardial infarction (I31.-, I51.-)
I23.0 Haemopericardium as current complication following acute myocardial infarction
I23.1 Atrial septal defect as current complication following acute myocardial infarction
I23.2 Ventricular septal defect as current complication following acute myocardial infarction
I23.3 Rupture of cardiac wall without haemopericardium as current complication following acute myocardial infarction
I23.4 Rupture of chordae tendineae as current complication following acute myocardial infarction
I23.5 Rupture of papillary muscle as current complication following acute myocardial infarction
I23.6 Thrombosis of atrium, auricular appendage, and ventricle as current complications following acute myocardial infarction
I23.8 Other current complications following acute myocardial infarction
I24 Other acute ischaemic heart diseases
I24.0 Coronary thrombosis not resulting in myocardial infarction
|
|
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I24.1 Dressler syndrome
I24.8 Other forms of acute ischaemic heart disease
I24.9 Acute ischaemic heart disease, unspecified
I25 Chronic ischaemic heart disease
I25.0 Atherosclerotic cardiovascular disease, so described
I25.1 Atherosclerotic heart disease
I25.2 Old myocardial infarction
I25.3 Aneurysm of heart
I25.4 Coronary artery aneurysm and dissection
I25.5 Ischaemic cardiomyopathy
I25.6 Silent myocardial ischaemia
I25.8 Other forms of chronic ischaemic heart disease
I25.9 Chronic ischaemic heart disease, unspecified
Добавить комментарий Отменить ответ
Список классов
 Класс I. A00—B99. Некоторые инфекционные и паразитарные болезни
Класс I. A00—B99. Некоторые инфекционные и паразитарные болезни

Исключены: аутоиммунная болезнь (системная) БДУ (M35.9)
болезнь, вызванная вирусом иммунодефицита человека ВИЧ (B20 — B24)
врожденные аномалии (пороки развития), деформации и хромосомные нарушения (Q00 — Q99)
новообразования (C00 — D48)
осложнения беременности, родов и послеродового периода (O00 — O99)
отдельные состояния, возникающие в перинатальном периоде (P00 — P96)
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99)
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98)
эндокринные болезни, расстройства питания и нарушения обмена веществ (E00 — E90).

Примечание. Все новообразования (как функционально активные, так и неактивные) включены в класс II. Соответствующие коды в этом классе (например, Е05.8, Е07.0, Е16-Е31, Е34.-) при необходимости можно использовать в качестве дополнительных кодов для идентификации функционально активных новообразований и эктопической эндокринной ткани, а также гиперфункции и гипофункции эндокринных желез, связанных с новообразованиями и другими расстройствами, классифицированными в других рубриках.

Исключены:
отдельные состояния, возникающие в перинатальном периоде (P00 — P96),
некоторые инфекционные и паразитарные болезни (A00 — B99),
осложнения беременности, родов и послеродового периода (O00 — O99),
врождённые аномалии, деформации и хромосомные нарушения (Q00 — Q99),
болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00 — E90),
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98),
новообразования (C00 — D48),
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99).
 Chapter IX Diseases of the circulatory system (I00-I99)
Chapter IX Diseases of the circulatory system (I00-I99)
Исключено:
болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
некоторые инфекционные и паразитарные болезни (A00-B99)
новообразования (C00-D48)
осложнения беременности, родов и послеродового периода (O00-O99)
отдельные состояния, возникающие в перинатальном периоде (P00-P96)
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
системные нарушения соединительной ткани (M30-M36)
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
транзиторные церебральные ишемические приступы и родственные синдромы (G45.-)
This chapter contains the following blocks:
I00-I02 Acute rheumatic fever
I05-I09 Chronic rheumatic heart diseases
I10-I15 Hypertensive diseases
I20-I25 Ischaemic heart diseases
I26-I28 Pulmonary heart disease and diseases of pulmonary circulation
I30-I52 Other forms of heart disease
I60-I69 Cerebrovascular diseases
I70-I79 Diseases of arteries, arterioles and capillaries
I80-I89 Diseases of veins, lymphatic vessels and lymph nodes, not elsewhere classified
I95-I99 Other and unspecified disorders of the circulatory system
Диагностика и лечение хронической ишемической болезни сердца Диагностика хронической ИБС (ч1)
2. ДИАГНОСТИКА ХРОНИЧЕСКОЙ ИБС
2.1. Диагноз ИБС формируется на основе:
- Расспроса и сбора анамнеза;
- Физикального исследования;
- Инструментальных исследований;
- Лабораторных исследований.
2.2. Задачи врача в ходе диагностического поиска:
- Поставить диагноз и определить форму ИБС;
- Определить прогноз заболевания — вероятность осложнений;
- Исходя из степени риска, определить тактику лечения (медикаментозное, хирургическое), периодичность и объем последующих амбулаторных обследований.
На практике диагностическая и прогностическая оценки проводятся одновременно, а многие диагностические методы содержат важную информацию о прогнозе.
Степень риска осложнений при хронической ИБС определяют по следующим основным показателям:
- Клиническая картина (выраженность ишемии миокарда) заболевания
- Анатомическая распространенность и выраженность атеросклероза крупных и средних коронарных артерий;
- Систолическая функция левого желудочка;
- Общее состояние здоровья, наличие сопутствующих заболеваний и дополнительных факторов риска.
2.3. Классификации ИБС
Существует несколько классификаций ИБС. В российской клинической практике широко применяется классификация, основанная на Международной Классификации Болезней IX пересмотра и рекомендациях Комитета экспертов ВОЗ (1979 г). В 1984 г с поправками ВКНЦ АМН СССР эта классификация была принята в нашей стране.
Классификация ИБС (по МКБ-IX 410—414,418)
1. Стенокардия напряжения:
1.1. Стенокардия напряжения впервые возникшая;
1.2. Стенокардия напряжения стабильная с указанием функционального класса (I—IV);
1.3. Стенокардия напряжения прогрессирующая;
1.4. Стенокардия спонтанная (вазоспастическая, особая, вариантная, Принцметала);
2. Острая очаговая дистрофия миокарда;
3. Инфаркт миокарда:
3.1. Крупноочаговый (трансмуральный) — первичный, повторный (дата);
3.2. Мелкоочаговый — первичный, повторный (дата);
4. Кардиосклероз постинфарктный очаговый;
5. Нарушение сердечного ритма (с указанием формы);
6. Сердечная недостаточность (с указанием формы и стадии);
7. Безболевая форма ИБС;
8. Внезапная коронарная смерть.
Примечания:
Внезапная коронарная смерть — смерть в присутствии свидетелей, наступившая мгновенно или в пределах 6 часов от начала сердечного приступа.
Впервые возникшая стенокардия напряжения — продолжительность заболевания до 1 мес. с момента появления.
Стабильная стенокардия — продолжительность заболевания более 1 месяца.
Прогрессирующая стенокардия — увеличение частоты, тяжести и продолжительности приступов в ответ на обычную для данного больного нагрузку, уменьшение эффективности нитроглицерина; иногда изменения на ЭКГ.
Спонтанная (вазоспастическая, вариантная) стенокардия — приступы возникают в покое, трудно поддаются действию нитроглицерина, могут сочетаться со стенокардией напряжения.
Постинфарктный кардиосклероз — ставится не ранее, чем через 2 месяца с момента развития инфаркта миокарда.
Нарушение сердечного ритма и проводимости (с указанием формы, степени).
Недостаточность кровообращения (с указанием формы, стадии) — ставится после диагноза «постинфарктный кардиосклероз».
2.4. Примеры формулировки диагноза
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения впервые возникшая.
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения и (или) покоя, ФК IV, желудочковая экстрасистолия. НК0.
- ИБС. Стенокардия вазоспастическая.
- ИБС, атеросклероз коронарных артерий. Стенокардия напряжения, функциональный класс III, постинфарктный кардиосклероз (дата), нарушение внутрисердечной проводимости: атриовентрикулярная блокада I степени, блокада левой ножки пучка Гиса. Недостаточность кровообращения II Б стадии.
В Международной Классификации Болезней X пересмотра стабильная ИБС находится в 2 рубриках.
| (I00—I99) КЛАСС IX. БОЛЕЗНИ ОРГАНОВ КРОВООБРАЩЕНИЯ |
|
| (I20—25) ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА |
|
| I25 Хроническая ишемическая болезнь сердца |
|
| I25.0 | Атеросклеротическая сердечно- сосудистая болезнь, так описанная |
| I25.1 | Атеросклеротическая болезнь сердца |
| I25.2 | Перенесенный в прошлом инфаркт миокарда |
| I25.3 | Аневризма сердца |
| I25.4 | Аневризма коронарной артерии |
| I25.5 | Ишемическая кардиомиопатия |
| I25.6 | Бессимптомная ишемия миокарда |
| I25.8 | Другие формы ишемической болезни сердца |
| I25.9 | Хроническая ишемическая болезнь сердца, неуточненная |
| (I00—I99) КЛАСС IX. БОЛЕЗНИ ОРГАНОВ КРОВООБРАЩЕНИЯ |
|
| (I20—25) ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА |
|
| I20 Стенокардия [грудная жаба] |
|
| I20.0 | Нестабильная стенокардия |
| I20.1 | Стенокардия с документально подтвержденным спазмом |
| I20.8 | Другие формы стенокардии |
| I20.9 | Стенокардия неуточненная |
В клинической практике удобнее пользоваться классификацией ВОЗ, поскольку в ней учтены разные формы заболевания. Для статистических нужд в здравоохранении используют МКБ-10.
2.5. Формы хронической ИБС
2.5.1. Стенокардия напряжения;
Симптомы
Признаки типичной (несомненной) стенокардии напряжения (все 3 признака):
- боль в области грудины, возможно с иррадиацией в левую руку, спину или нижнюю челюсть, длительностью 2—5 мин. Эквивалентами боли бывают одышка, ощущение «тяжести», «жжения».
- Вышеописанная боль возникает во время сильного эмоционального стресса или физической нагрузки;
- Вышеописанная боль быстро исчезает после прекращения физической нагрузки либо после приема нитроглицерина.
Встречаются атипичные варианты иррадиации (в эпигастральную область, в лопатку, в правую половину грудной клетки). Главный признак стенокардии напряжения — четкая зависимость возникновения симптомов от физической нагрузки.
Эквивалентом стенокардии могут быть одышка (вплоть до удушья), ощущение «жара» в области грудины, приступы аритмии во время физической нагрузки.
Эквивалентом физической нагрузки может быть кризовое повышение артериального давления с увеличением нагрузки на миокард, а также обильный прием пищи.
Признаки атипичной (возможной) стенокардии
Диагноз атипичной стенокардии ставится, если у пациента присутствуют любые 2 из 3 вышеперечисленных признаков типичной стенокардии.
Неангинозные (нестенокардитические) болевые ощущения в грудной клетке
- Боли локализуются справа и слева от грудины;
- Боли носят локальный, «точечный» характер;
- После возникновения боли продолжаются более 30 минут (до нескольких часов или суток), могут быть постоянными или «внезапно прокалывающими»;
- Боли не связаны с ходьбой или иной физической нагрузкой, однако возникают при наклонах и поворотах корпуса, в положении лежа, при длительном нахождении тела в неудобном положении, при глубоком дыхании на высоте вдоха;
- Боли не изменяются после приема нитроглицерина;
- Боли усиливаются при пальпации грудины и/или грудной клетки по ходу межреберных промежутков.
2.5.1.1. Функциональные классы стенокардии
В ходе расспроса, в зависимости от переносимой физической нагрузки различают 4 функциональных класса стенокардии (по классификации Канадского кардиологического общества):
Таблица 2. «Функциональные классы стенокардии»
| ФК I | ФК II | ФК III | ФК IV | ||||||||||||||||||||||||||||||||||||||
| «Латентная» стенокардия. Приступы возникают лишь при экстремальном напряжении | Приступы стенокардии возникают при обычной нагрузке: быстрой ходьбе, подъеме в гору, по лестнице (более 1—2 пролетов), после обильной еды, сильных стрессов | Приступы стенкардии резко ограничивают физическую активность — возникают при незначительной нагрузке: ходьбе в среднем темпе 60 мин в сутки служит веским основанием для направления пациента на КАГ и последующую реваскуляризацию миокарда, — поскольку говорит о тяжелом поражении коронарных артерий.
2.6.4. Ультразвуковое исследование сонных артерий Исследование проводят пациентам с диагнозом ИБС и умеренным риском тяжелых осложнений для оценки выраженности и распространенности атеросклероза. Выявление множественных гемодинамически значимых стенозов в сонных артериях заставляет переквалифицировать риск осложнений на высокий, — даже при умеренной клинической симптоматике. Кроме того, УЗИ сонных артерий проводят всем пациентам с ИБС, которым планируется хирургическая реваскуляризация миокарда. 2.6.5. Рентгенологическое исследование при хронической ИБС Рентгенологическое исследование грудной клетки проводят всем больным с ИБС. Однако наиболее ценно это исследование у лиц с постинфарктным кардиосклерозом, сердечными пороками, перикардитом и другими причинами сопутствующей сердечной недостаточности, а также при подозрении на аневризму восходящей части дуги аорты. У таких больных на рентгенограммах можно оценить увеличение отделов сердца и дуги аорты, наличие и выраженность нарушений внутрилегочной гемодинамики (венозный застой, легочная артериальная гипертензия). 2.6.6. Эхокардиографическое исследование Исследование проводят всем больных с подозреваемым и доказанным диагнозом хронической ИБС. Основная цель эхокардиографии (ЭхоКГ) в покое — дифференциальная диагностика стенокардии с некоронарогенной болью в груди при пороках аортального клапана, перикардитах, аневризмами восходящей аорты, гипертрофической кардиомиопатии, пролапсе митрального клапана и другими заболеваниями. Кроме того, ЭхоКГ — основной способ выявления и стратификации гипертрофии миокарда и левожелудочковой дисфункции. 2.6.7. Лабораторные исследования Лишь немногие лабораторные исследования обладают самостоятельной прогностической ценностью при хронической ИБС. Самым важным параметром является липидный спектр. Остальные лабораторные исследования крови и мочи позволяют выявить ранее скрытые сопутствующие заболевания и синдромы (СД, сердечная недостаточность, анемия, эритремия и другие болезни крови), которые ухудшают прогноз ИБС и требуют учета при возможном направлении больного на оперативное лечение. Липидный спектр крови Дислипопротеидемия, нарушение соотношения основных классов липидов в плазме, — ведущий фактор риска атеросклероза. При очень высоком содержании холестерина ИБС развивается даже у молодых людей. Гипертриглицеридемия — также значимый предиктор осложнений атеросклероза. Безболевая ишемия миокарда код по мкб 102. ДИАГНОСТИКА ХРОНИЧЕСКОЙ ИБС 2.1. Диагноз ИБС формируется на основе:
2.2. Задачи врача в ходе диагностического поиска:
На практике диагностическая и прогностическая оценки проводятся одновременно, а многие диагностические методы содержат важную информацию о прогнозе. Степень риска осложнений при хронической ИБС определяют по следующим основным показателям:
2.3. Классификации ИБС Существует несколько классификаций ИБС. В российской клинической практике широко применяется классификация, основанная на Международной Классификации Болезней IX пересмотра и рекомендациях Комитета экспертов ВОЗ (1979 г). В 1984 г с поправками ВКНЦ АМН СССР эта классификация была принята в нашей стране. Классификация ИБС (по МКБ-IX 410—414,418) 1. Стенокардия напряжения: Примечания: Внезапная коронарная смерть — смерть в присутствии свидетелей, наступившая мгновенно или в пределах 6 часов от начала сердечного приступа. Впервые возникшая стенокардия напряжения — продолжительность заболевания до 1 мес. с момента появления. Стабильная стенокардия — продолжительность заболевания более 1 месяца. Прогрессирующая стенокардия — увеличение частоты, тяжести и продолжительности приступов в ответ на обычную для данного больного нагрузку, уменьшение эффективности нитроглицерина; иногда изменения на ЭКГ. Спонтанная (вазоспастическая, вариантная) стенокардия — приступы возникают в покое, трудно поддаются действию нитроглицерина, могут сочетаться со стенокардией напряжения. Постинфарктный кардиосклероз — ставится не ранее, чем через 2 месяца с момента развития инфаркта миокарда. Нарушение сердечного ритма и проводимости (с указанием формы, степени). Недостаточность кровообращения (с указанием формы, стадии) — ставится после диагноза «постинфарктный кардиосклероз». 2.4. Примеры формулировки диагноза
В Международной Классификации Болезней X пересмотра стабильная ИБС находится в 2 рубриках.
В клинической практике удобнее пользоваться классификацией ВОЗ, поскольку в ней учтены разные формы заболевания. Для статистических нужд в здравоохранении используют МКБ-10. 2.5. Формы хронической ИБС 2.5.1. Стенокардия напряжения; Симптомы Признаки типичной (несомненной) стенокардии напряжения (все 3 признака):
Встречаются атипичные варианты иррадиации (в эпигастральную область, в лопатку, в правую половину грудной клетки). Главный признак стенокардии напряжения — четкая зависимость возникновения симптомов от физической нагрузки. Эквивалентом стенокардии могут быть одышка (вплоть до удушья), ощущение «жара» в области грудины, приступы аритмии во время физической нагрузки. Эквивалентом физической нагрузки может быть кризовое повышение артериального давления с увеличением нагрузки на миокард, а также обильный прием пищи. Признаки атипичной (возможной) стенокардии Диагноз атипичной стенокардии ставится, если у пациента присутствуют любые 2 из 3 вышеперечисленных признаков типичной стенокардии. Неангинозные (нестенокардитические) болевые ощущения в грудной клетке
2.5.1.1. Функциональные классы стенокардии В ходе расспроса, в зависимости от переносимой физической нагрузки различают 4 функциональных класса стенокардии (по классификации Канадского кардиологического общества): Таблица 2. «Функциональные классы стенокардии»
2.6.4. Ультразвуковое исследование сонных артерий Исследование проводят пациентам с диагнозом ИБС и умеренным риском тяжелых осложнений для оценки выраженности и распространенности атеросклероза. Выявление множественных гемодинамически значимых стенозов в сонных артериях заставляет переквалифицировать риск осложнений на высокий, — даже при умеренной клинической симптоматике. Кроме того, УЗИ сонных артерий проводят всем пациентам с ИБС, которым планируется хирургическая реваскуляризация миокарда. 2.6.5. Рентгенологическое исследование при хронической ИБС Рентгенологическое исследование грудной клетки проводят всем больным с ИБС. Однако наиболее ценно это исследование у лиц с постинфарктным кардиосклерозом, сердечными пороками, перикардитом и другими причинами сопутствующей сердечной недостаточности, а также при подозрении на аневризму восходящей части дуги аорты. У таких больных на рентгенограммах можно оценить увеличение отделов сердца и дуги аорты, наличие и выраженность нарушений внутрилегочной гемодинамики (венозный застой, легочная артериальная гипертензия). 2.6.6. Эхокардиографическое исследование Исследование проводят всем больных с подозреваемым и доказанным диагнозом хронической ИБС. Основная цель эхокардиографии (ЭхоКГ) в покое — дифференциальная диагностика стенокардии с некоронарогенной болью в груди при пороках аортального клапана, перикардитах, аневризмами восходящей аорты, гипертрофической кардиомиопатии, пролапсе митрального клапана и другими заболеваниями. Кроме того, ЭхоКГ — основной способ выявления и стратификации гипертрофии миокарда и левожелудочковой дисфункции. 2.6.7. Лабораторные исследования Лишь немногие лабораторные исследования обладают самостоятельной прогностической ценностью при хронической ИБС. Самым важным параметром является липидный спектр. Остальные лабораторные исследования крови и мочи позволяют выявить ранее скрытые сопутствующие заболевания и синдромы (СД, сердечная недостаточность, анемия, эритремия и другие болезни крови), которые ухудшают прогноз ИБС и требуют учета при возможном направлении больного на оперативное лечение. Липидный спектр крови Дислипопротеидемия, нарушение соотношения основных классов липидов в плазме, — ведущий фактор риска атеросклероза. При очень высоком содержании холестерина ИБС развивается даже у молодых людей. Гипертриглицеридемия — также значимый предиктор осложнений атеросклероза. 1. Внезапная коронарная смерть (первичная остановка сердца). 2.1. Стенокардия напряжения: 2.1.1. Впервые возникшая (de novo) 2.1.2. Стабильная с указанием ФК (от I до IV) 2.2. Спонтанная (вазоспастическая) стенокардия 3. Инфаркт миокарда: 3.1. С зубцом Q (крупноочаговый, трансмуральный) 3.2. Без зубца Q (мелкоочаговый, интрамуральный, субэндокардиальный) 4. Постинфарктный кардиосклероз 5. Нарушения сердечного ритма. 6. Недостаточность кровообращения (ишемическая кардиопатия) 7. Безболевая («немая») ишемия 8. Микроваскулярная (дистальная) ИБС – small vessel disease 9. Новые ишемические синдромы («гибернация», «станинг», «прерывистая ишемия») Коронарная недостаточность — типовая форма патологии сердца, характеризующаяся превышением потребности миокарда в кислороде и субстратах метаболизма над их притоком по коронарным артериям, а также нарушением оттока от миокарда продуктов обмена веществ, БАВ, ионов и других агентов. Коронарную недостаточность подразделяют на: 1. Абсолютную — в основе ограничение кровотока по aa.coronaris. 2. Относительную — когда резко повышается потребность миокарда в О2 на фоне отсутствия ограничения коронарного кровотока: при двусторонней пневмонии, хронической эмфиземе, гипертонических кризах, при пороках сердца. 3. Обратимую — проявляется следующими клиническими формами: стенокардией стабильного и нестабильного течения, вариантной, состояниями после реваскуляризации миокарда. 4. Необратимую — проявляется инфарктом миокарда. Причины коронарной недостаточности:КоронарогенныеНекоронарогенные. Патогенез коронарной недостаточности:1. Возникновение атеросклеротической бляшки в коронарных артериях является морфологической основой ишемического повреждения. При уменьшении просвета венечной артерии на 70-80% возникают выраженные приступы стенокардии напряжения. 2. Спазм коронарных артерий — это сильное сокращение их сосудистой стенки, которое препятствует нормальному кровотоку в сердечной мышце. В патогенезе спазма венечных сосудов важную роль играет активация симпатической нервной системы. Спастическая реакция сосудов сердца на те или иные воздействия может вызвать болевой приступ даже при незначительном стенозе коронарных артерий и, более того, при полном отсутствии такового. В этом случае говорят о так называемой вариантной стенокардии Принцметала, Причиной вариантной стенокардии является нарушение функционального состояния эндотелия сосудов сердца. Вместе с тем коронароспазм может развиваться и без участия вегетативной нервной системы. Факторами, вызывающими сужение сосудов, в этом случае могут быть вазоконстрикторные биологически активные вещества. 3. Тромбоз венечных артерий. Формирование тромбов на поверхности атеросклеротической бляшки, где нарушились структура и целостность эндотелиального слоя, в виде изъязвления и деструкции бляшки. При этом просвет коронарных артерий быстро перекрывается стремительно образующимся тромбом, а коллатеральное кровообращение не успевает компенсировать сниженный кровоток, то возникает нестабильная форма стенокардии (по прежней терминологии — предынфарктное состояние) и может развиться инфаркт миокарда или наступить внезапная сердечная смерть (ВСС). Инфаркт миокарда — это некроз определенного участка сердечной мышцы, который развивается в связи с резким и продолжительным уменьшением коронарного кровотока. длительная психоэмоциональная перегрузка; 1-е сутки очаг некроза практически не отличается от неповрежденной ткани миокарда и имеет не сплошной, а мозаичный характер, поскольку среди погибших миокардиоцитов и некротизированных участков встречаются частично и даже полностью нормально функционирующие клетки и группы клеток. 2-е сутки зона некроза постепенно отграничивается от здоровой ткани и между ними формируется периинфарктная зона, т.е. область, расположенная на границе зоны некроза и здорового миокарда. В последней, в свою очередь, можно выделить зону очаговой дистрофии, граничащую с некротическим участком, и зону обратимой ишемии, примыкающую к неповрежденному миокарду. Боль — причиной болей при этом заболевании является накопление в зоне ишемии лактата, который раздражает нервные окончания афферентных симпатических волокон. Кроме того, важная роль в генезе болей отводится простагландинам и брадикинину, которые в больших количествах накапливаются в ишемизированной ткани. Безболевые инфаркты миокарда, при которых боль вообще отсутствует. Полагают, что такая форма инфаркта миокарда развивается у лиц с высоким уровнем эндогенного опиоидного пептида — рэндорфина, являющегося мощным обезболивающим соединением. На передний план клинической картины инфаркта в этом случае выходят симптомы сердечной недостаточности и аритмии. Абдоминальная (гастралгическая) форма инфаркта — при этом основные боли ощущаются преимущественно в эпигастральной, умбиликальной и подреберной областях. Симптомы сердечной недостаточности (одышка, тахикардия, отеки и гипотензия) относятся к типичным проявлениям инфаркта миокарда. Появление этих симптомов связано с нарушением насосной функции сердца, которая снижается прямо пропорционально размеру очага некроза. Нарушения сердечного ритма практически всегда сопровождают развитие инфаркта миокарда, а при его безболевой форме могут стать ведущим симптомом заболевания (аритмический инфаркт миокарда). Бессимптомная форма («немая», silent) инфаркта миокарда, все вышеперечисленные симптомы инфаркта миокарда (боль, признаки сердечной недостаточности, аритмии) вообще могут отсутствовать. Осложнения инфаркта миокарда: острая и хроническая сердечная недостаточность; острая и хроническая аневризма сердца; нарушения ритма и проводимости; постинфарктный перикардит (синдром Дресслера); острые поражения желудочно-кишечного тракта. Излеченный инфаркт миокарда Перенесенный в прошлом инфаркт миокарда, диагностированный с помощью ЭКГ или другого специального исследования при отсутствии в настоящее время симптомов Коронарная артериовенозная фистула приобретенная Исключена: врожденная коронарная (артерии) аневризма (Q24.5) Поиск по тексту МКБ-10Поиск по коду МКБ-10Поиск по алфавитуКлассы МКБ-10
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти. МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170 Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в
|