Ибс с гипертонией код по мкб 10
Примечание. Для статистики заболеваемости определение «продолжительность», использованное в рубрике I21, I22, I24 и I25, включает отрезок времени от начала ишемического приступа до поступления больного в медицинское учреждение. Для статистики смертности оно охватывает отрезок времени от начала ишемического приступа до наступления смертельного исхода.
Включена: с упоминанием о гипертензии (I10-I15)
При необходимости указать наличие гипертензии используют дополнительный код.
Включен: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 нед (28 дней) или менее от начала
- некоторые текущие осложнения после острого инфаркта миокарда (I23.-)
- инфаркт миокарда:
- перенесенный в прошлом (I25.2)
- уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8)
- последующий (I22.-)
- постинфарктный миокардиальный синдром (I24.1)
Эта категория используется для кодирования инфаркта любого участка миокарда, произошедшего в течение 4 недель (28 дней) от начала предыдущего инфаркта
- растущий (extension)
- рецидивирующий инфаркт миокарда (recurrent)
- повторный инфаркт миокарда (reinfarction)
Исключен: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 нед (более 28 дней) от начала (I25.8)
Исключены: перечисленные состояния:
- сопровождающие острый инфаркт миокарда (I21-I22)
- не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-)
- стенокардия (I20.-)
- преходящая ишемия миокарда новорожденного (P29.4)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без других указаний.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Излеченный инфаркт миокарда
Перенесенный в прошлом инфаркт миокарда, диагностированный с помощью ЭКГ или другого специального исследования при отсутствии в настоящее время симптомов
Коронарная артериовенозная фистула приобретенная
Исключена: врожденная коронарная (артерии) аневризма (Q24.5)
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017, 2018, 2022 году.

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
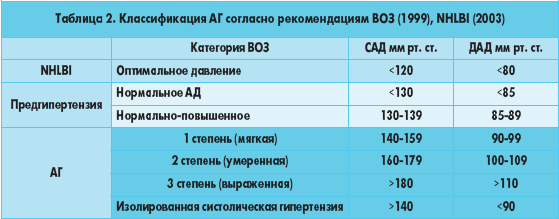
Выделяют 3 стадии гипертонии. Гипертония 3 степени очень сложно поддается компенсации. Чтобы стабилизировать АД в данном случае, пациенту следует пройти комплексное лечение, и на постоянной основе принимать гипотензивные препараты.
В обязательном порядке гипертонику надо соблюдать диету и вести здоровый образ жизни. Повышенные физические нагрузки противопоказаны, поэтому вполне можно обойтись ЛФК или пешими прогулками.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если гипертоническая болезнь протекает с множеством осложнений, больному может быть назначена инвалидность. Для её получения следует пройти ряд медицинских обследований.
Гипертония (код по МКБ-10 I10) – это болезнь сердечно-сосудистой системы, которая характеризуется стойким повышением артериального давления свыше отметки в 140/90 мм.рт.ст.
Следует разграничивать такое понятие, как гипертония и гипертензия. Артериальная гипертензия может быть вторичной, то есть быть следствием патологий почек или других внутренних органов.

Гипертония не поддается полному излечению. Болезнь можно компенсировать, то есть добиться улучшения качества жизни пациента и стабилизации артериального давления в приемлемых пределах.
Почему у больных развивается эссенциальная (первичная) гипертензия науке до сих пор неизвестно. Медики предполагают, что есть ряд факторов, которые повышают вероятность прогрессирования недуга.
Такими факторами являются:
- Атеросклероз, ишемическая болезнь сердца и другие патологии сердечно-сосудистой системы.
- Регулярный стресс.
- Травмы головного мозга.
- Ожирение и несбалансированное питание.
- Пожилой возраст.
- Климакс.
- Курение, наркомания, употребление алкогольных напитков.
- Пристрастие к напиткам, в которых содержится много кофеина. Таковыми являются энергетики, черный чай и кофе.
- Непомерное употребление соли.
- Гиподинамия (отсутствие двигательной активности).
Гипертония 3 степени чаще всего развивается вследствие отсутствия адекватной терапии более легких форм недуга.
Часто пациенты спрашивают у медиков, у меня гипертоническая болезнь 3 стадии 3 степени риск 4 что это такое? Под этой аббревиатурой подразумевается степень тяжести недуга и уровень риска.
Что такое риск? Существует специализированная классификация рисков, которая отображает распространенность поражения органов-мишеней. При постановке диагноза эту классификацию обязательно используют. Всего выделяют 4 степени риска, рассмотрим каждый из них по отдельности:
- Риск I степени. В данном случае каких-либо осложнений нет, и прогноз в общем-то благоприятный.
- Риск II степени. В данном случае речь идет как минимум о 3 факторах, которые значительно отягощают течение гипертонии. Прогноз менее благоприятный. Органы-мишени поражены не более, чем на 20%.
- Риск III степени. Есть множество осложняющих факторов. Прогноз неблагоприятный. Органы-мишени поражены на 30%.
- Риск IV степени. Прогноз неблагоприятный. Имеются поражения сердца, почек и мозга. Органы-мишени поражены на 30-40%.
При третьей степени гипертонии чаще всего риск III или IV степени. У подавляющего большинства пациентов утолщается сердечная мышца, уменьшаются почки в размерах, склерозируются почечные канальцы. В тяжелых случаях ткань почек рубцуется, а стенки сосудов изнутри поражаются холестериновыми бляшками.
Рассмотрим признаки гипертонии 3 степени. Безусловно, недуг имеет ярко выраженную симптоматику. Лишь на первой стадии болезнь может протекать бессимптомно. Итак, характерными признаками являются:
На фоне гипертонии 3 стадии нередко развивается сердечная или почечная недостаточность.

Гипертоническую болезнь терминальной стадии лечат медикаментозным путем. Основу терапии составляют таблетки от высокого давления. Могут применяться ингибиторы АПФ, мочегонные лекарства, антагонисты кальция, бета-1-адреноблокаторы, диуретики, гипотензивные центрального действия, комбинированные медикаменты.
При данной степени тяжести АГ принято использовать сразу несколько лекарственных средств. Могут использоваться различные комбинации из 2 или 3 препаратов. Принимать таблетки пациенту придется пожизненно. Если этим правилом пренебречь, то будут регулярно развиваться гипертонические кризы со всеми вытекающими последствиями.
Принимать гипотензивные таблетки нельзя во время беременности и лактации. Некоторые препараты данной группы противопоказаны при наличии почечной недостаточности, сахарного диабета и печеночной недостаточности.
Помимо приема лекарственных препаратов, больному следует:
- Отказаться раз и навсегда от курения, алкоголя, наркотических веществ.
- Стараться больше проводить времени на свежем воздухе. Безусловно, давать организму повышенные нагрузки в данном случае нельзя. Оптимально заниматься ЛФК или проводить пешие прогулки. С разрешения врача можно посещать бассейн.
- Правильно питаться. Показана стол 10 диета гипертоников. Из рациона полностью убрать жирные, жареные, острые блюда. Показан отказ от сладостей и газированных напитков. Соблюдать диету надо пожизненно – это обязательное условие лечения.
При гипертонии 3 стадии пациент может получить инвалидность. Для этого ему надо пройти медицинскую экспертизу. Может быть присвоена первая или вторая группа инвалидности. Чаще всего льготы дают гипертоникам, которые недавно перенесли инсульт, и, соответственно, являются нетрудоспособными.
Пациенты с гипертонией 3 стадии должны состоять на диспансерном учете и проходить периодические обследования.

Лучшая профилактика эссенциальной гипертензии 3 стадии – своевременно лечить болезнь на 1-2 стадии. Намного проще добиться компенсации на первоначальных этапах, когда ГБ не поражает органы-мишени.
Также во избежание АГ 3 степени следует регулярно заниматься спортом, воздерживаться от употребления алкоголя и курения, правильно питаться, своевременно лечить патологии сердечно-сосудистой системы, не пить много кофе и других напитков, в которых содержится кофеин.
Если имеется предрасположенность к атеросклерозу, следует в обязательном порядке отслеживать уровень липопротеидов низкой и высокой плотности, общего холестерина и триглицеридов. При наличии отклонений проходить лечение с применением статинов и фибратов.
Возможные осложнения гипертонической болезни:
- Инсульт.
- Инфаркт миокарда.
- Почечная недостаточность.
- Сердечная недостаточность.
- Гипертонический криз.
- Ишемическая болезнь сердца.
- Сердечная астма.
- Аневризма аорты.
- Уремия.
- Отслоение сетчатки.
Как видно, гипертония 3 стадии чревата множеством осложнений, и представляет огромную опасность для жизни пациента.
Код гипертонии по МКБ-10: классификация стадий, степеней и рисков
Международная организация здравоохранения ведет специальную классификацию всех существующих заболеваний. Гипертония код по мкб 10 включает не только само заболевание, но и стадии, и степени. Заболевание опасно многочисленными осложнениями.
По ВОЗ средняя продолжительность жизни гипертоников сокращается на 10-15 лет.

Зачем нужна кодировка
Международная классификация болезней признана всеми странами мира. Список обновляется каждые 10 лет, и позволяет медикам из любой страны систематизировать данные о заболевании, вести наблюдения и выбрать способ лечения, разработанный даже в другой стране. Система включает в себя более 20 разделов, каждый из которых разделен на несколько частей. В них указываются патологии, симптоматика, характеристики. Чтобы было проще анализировать данные, реестр преобразовывает название болезни и состояние большого в шифр из чисел и букв.
Расшифровка кода
Что означает гипертония по мкб 10? Это объединение целой группы заболеваний, для которых характерным симптомом является повышенное артериальное давление. Под кодом мкб 10 прописана каждая из патологий гипертонии.
- Так код I11 относится к гипертонической болезни с преимущественным поражением сердца без застойной сердечной недостаточности.
- Код I12 определяет уже гипертоническую болезнь сердца, поражающую орган-мишень почки.
- Шифр I13 относится к форме заболевания, с одинаковым поражением сердца и почек.
- А реноваскулярная гипертония в списке международных кодов болезней имеет шифр I15.

Что приводит к гипертонии
Есть определенные факторы риска развития гипертонической болезни (ГБ). К ним относят:
- Наследственность,
- Беременность,
- Частные стрессы,
- Эмоциональное перенапряжение,
- Прием оральной контрацепции,
- Употребление биологически активных добавок,
- Курение,
- Частое употребление алкоголя,
- Атеросклероз,
- Диабет,
- Заболевания железы щитовидной, надпочечников и/или гипофиза,
- Ведение малоподвижного образа жизни,
- Резкую перемену погоды и геомагнитные бури,
- Недосыпание,
- Лишний вес.
Взрослые (старше 35 лет) подтверждены заболеванию в большей степени, чем дети и молодые люди.
Исходя из степени проявления и комбинации факторов риск развития гипертонии делится на 4 группы:
- До 15% — низкий,
- До 20% — средний,
- До 30% — высокий,
- Свыше 30% — очень высокий.
Существует также специальная таблица критериев стратификации риска развития гб:
| Наличие сопутствующих факторов | АД в пределах нормы | Повышенное АД в пределах нормы | Гипертония первой степени | Гипертония второй степени | Гипертония третьей степени |
| Нет | Очень низкий | Незначительный | Низкий | Средний | Высокий |
| Один или два фактора | Низкий | Низкий | Средний | Средний | Опасно высокий |
| Три и более факторов, отягощенных сахарным диабетом и/или поражением органов | Средний | Высокий | Высокий | Высокий | Опасно высокий |
| Ассоциированные клинические состояния | Высокий | Опасно высокий | Опасно высокий | Опасно высокий | Опасно высокий |
Как классифицируется болезнь
Классификация гипертонической болезни включает в себя:
- Степени: от первой до четвертой,
- Стадии: от первой до третьей,
- Виды: Первичный, Вторичный, Доброкачественный, Злокачественный.
Степени ГБ
Гипертония первой степени
Для первой степени гипертонии характерно давление в пределах от 140 до 159 и от 90 до 99 мм.рт.ст.
Начальная стадия заболевания отличается не постоянными нарушениями в работе сердечной мышцы, а обострения не имеют серьезных последствий. Первая степень артериальной гипертонии может протекать незаметно для больного, и не выявляться на стандартных приёмах у врача. Кризы чередуются с полным исчезновением гипертонических симптомов. Для диагностики и постановки диагноза измеряют давление трижды в день, берут анализ мочи и крови. Регулярные проверки рекомендованы даже людям из 1 степени риска.

Раннее определение болезни позволит избежать многих серьезных последствий.
Артериальная гипертония 1 степени сопровождается следующими симптомами:
- Головной болью, которая усиливается во время физических нагрузок,
- Головокружениями,
- Слабыми тянущими болями в левой части грудной клетки,
- Звоном и шумом в ушах,
- Проблемами со сном,
- Мельканием перед глазами черных точек,
- Учащенным ритмом сердцебиения.
Симптому могут проявлять себя как отдельно, так и группой. Начальная стадия гипертонии имеет осложнения:
- Микроинфаркты головного мозга,
- Нефросклероз почек,
- Гипертрофия левого сердечного желудочка,
- Ишемический инсульт.
Риск возникновения осложнений — невысокий, и появляются они только в случае игнорирования симптомов и несвоевременного начала лечения. Если больной не предпринимает никаких действий и не придерживается рекомендаций врача, начальная степень заболевания может быстро перерасти в гипертонию высших степеней.
Лечение начальной степени часто обходится без лекарственных препаратов, и заключается в комплексной диете, здоровом и активном образе жизни, регулярных проверках у врача.
Гипертония второй степени
Для этой степени гипертонической болезни характерны следующие показатели давления:
- Верхнее: от 160 до 179 мм.рт.ст.,
- Нижнее: от 100 до 109 мм.рт.ст.
Повышение кровяного давления продолжительное, редко возвращается к нормальным показателям самостоятельно. Артериальная гипертония 2 степени риск 1 сопровождается:
- Тошнотой,
- Постоянной и сильной усталостью,
- Сосудистой недостаточностью,
- Артериальным сужением,
- Гиперемией,
- Повышением потливости,
- Микроальбуминурией,
- Отечностью лица,
- Проходящими и резкими ухудшениями зрения,
- Онемением конечностей,
- Нарушением липидного обмена,
- Гипертоническими кризами,
- Появлением симптомов поражения органов-мишеней,
- Патологиями глазного дна.
Гипертонический криз может носить нервно-вегетативный, отечный или судорожный характер.
Симптомы этой гипертонии 2 степени более тяжелые для пациента. Человек страдает от длительных и частых приступов повышенного давления.
Артериальная гипертоническая болезнь 2 степени (аг) имеет и ряд осложнений. К ним относятся:
- Атеросклероз,
- Аневризма аорты,
- Тромбоз головного мозга,
- Стенокардия.
- Во время заболевания поражаются органы-мишени: мозг, почки и сердце, глаза, кровеносные сосуды.
Особенность артериальной гипертонии 2 степени риск 2 — выраженные боли стенокардического характера. Эта форма АГ проявляется чаще у женщин, и приводит к нарушению работы сердечно-сосудистой системы. Заболевание еще сохраняет за человеком способность работать. Исключение составляют профессии с применением физической силы или эмоционально-сложные.

Отличается нарушениями в функциональности органов-мишеней гипертония 2 степени риск 3. Необратимые изменения касаются ренальной сферы, головного мозга и миокарды.
Заболевание часто приводит к нарушению умственной активности.
Гипертония третьей степени
Хроническая и тяжелая форма заболевания. Гипертоническая болезнь 3 степени риска 1, 2 или 3 сопровождается патологическими изменениями в органах, которые уже необратимы. Давление постоянно находится за пределами 180/110 мм.рт.ст. Другие симптомы ГБ:
- Изменение походки,
- Аритмия,
- Ухудшение зрения,
- Нарушенная координация,
- Паралич,
- Парез,
- Невозможность нормально передвигаться и заниматься обычными делами.
Гипертония третьей степени тяжелой формой сопровождается такими осложнения, как:
- Сердечная астма,
- Инсульт,
- Острый отек легких,
- Скотома,
- Сердечная недостаточность,
- Потеря зрения,
- Почечная недостаточность.
Гипертония третьей степени приводит к отказу почек, нефропатии, полной потери чувствительности в пальцах.
Артериальная гипертония 3 степени риск 2. Что это такое? Данная форма заболевания очень опасна. Она сопровождается серьезными нарушениями работы органов-мишеней, а также развитием гломерулонефрита и гипергликемии. Болезнь поражает головной отдел ЦНС.
Несет серьезную угрозу для жизни гипертоническая болезнь 3 степени риск 3. В течение 10 лет после подтверждения диагноза вероятность летального исхода превышает 65%. Заболевание ведет к острой недостаточности почек и сердца. Смертью заканчиваются более 60% случаев инсульта.

Вероятность 3 степени риск 4 в гипертонии мала. Для этой формы ГБ характерны нарушения работы органов несопоставимые с жизнью. Самое легкое возможное осложнение – инвалидность с тяжелой формой инсульта, и нарушением опорно-двигательной активности.
Гипертония четвертой степени
Второй название гипертонии 4 степени — изолированная систолическая. Характерны для нее следующие показатели АД:
- Верхний предел — 140 мм. рт. ст.
- Нижний — 90 мм.рт. ст.
Развитие этой формы означает скорый летальный исход.
Стадии ГБ
Первая стадия
Повышенное АД может держаться несколько дней. Для 1 стадии гипертонической болезни характерны показатели верхнего предела до 159 мм.рт.ст., а нижнего — до 90. АД может понизиться до нормального уровня при благоприятных условиях, таких как отдых, правильное питание, отсутствие стресса, хороший сон. Начальная стадия гипертонии обычно проходит без ярко выраженных симптомов. Некоторые больные жалуются на непродолжительные головные боли или бессонницу. Гипертоническая болезнь 1 ст. не поражает органы-мишени. Гипертонические кризы редкие, и случаются больше у женщин в период климакса. Первая стадия успешно лечится здоровым образом жизни, частым и полноценным отдыхом.
Вторая стадия
Отличительная черта — систолическое давление поднимается до 179 мм.рт.ст., а диастолическое — до 109. Нормализация давления без специальных препаратов невозможна. Гипертония 2 стадии приводит к гипертрофии левого желудочка, появлению в моче большого количества белка и артериальным сужениям в сетчатке глазного яблока. Вторая стадия сопровождается такими симптомами, как головная боль, головокружения вплоть до потери сознания, частые тянущие боли в области сердца, одышка даже при незначительных нагрузках. Повышается вероятность гипертонического криза и инсульта.
Третья стадия
Показатели АД выше 180/110 мм.рт.ст. Повышение устойчивое. Третья стадия заболевания сопровождается серьезным повреждением сердца и почек, а также головного мозга. Риск возникновения инфаркта и инсульта очень высок. Среди симптомов:
- Нарушения работы сердца и сердечного ритма,
- Затяжные и сильны головные боли,
- Приступы стенокардии,
- Бессонница,
- Резкие ухудшения зрения и памяти.
Виды ГБ
Виды гипертонии по происхождению подразделяются на первичную и вторичную, а по течению заболевания — на злокачественную и доброкачественнную.
Первичная гипертония иначе называется эссенциальной. Причины возникновения этой формы не установлены. По данным Всемирной Организации Здравоохранения от этого вида АГ страдает около 90% людей с отмеченным повышенным АД. Выявлено около 15 генов, влюяющих на развитие эссенциальной формы ГБ.
Первичная ГБ подразделяется на гиперадренергическую, нормо-и гипоренинную, гиперренинную. Первый вид наблюдается примерно в 15% случаев всех заболеваний. Обычно он начинает развиваться в молодости, и даже у детей. Отличительная черта — повышение в крови уровня норадреналина и адреналина. Сопровождаетя чаще всего головными болями, чувством тревожности, ознобом. Гипоренинный вид формируется в большинстве случаев у пожилых людей. Причина — активность ренина в плазме крови, повышение объема крови в организме и увеличение количества альдостерона. Гиперренинный вид ГБ чаше поражает мужчин в молодом (до 35 лет) возрасте. Сиптомы заболевания — рвота, сильные и частые головокружения, головные боли.
Вторичная ГБ носит и другое название: симптоматическая гипертония. Она возникает на фоне поражения органов другими заболеваниями, и чаще развивается во время:
- Болезней почек,
- Заболевания эндокринной системы,
- Неврогенных болезней,
- Заболеваний крови,
- Кардиоваскулярных болезней.
Доброкачественная форма ГБ протекает медленно. Симптомы для пациента или незаметны, или проявляются не сазу. Доброкачественная гипертония может быть не выявлена даже при осмотре в клинике. Чаще всего обнаруживается уже на поздних стадиях, и становится трудноизлечимой. Злокачественная гипертония отличается стремительным развитием, и быстрым ухудшением состояния человека. Несвоевременное обращение к врачу может привести к летальному исходу.

Лечение АГ
Основная опасность заболевания кроется в осложнениях, и поражение сердца и почек, системы кровообращения, мозга. Необратимые изменения артерий и развивающиеся на фоне заболевания могут привести к смерти. Поэтому лечение должно быть комплексным, направленным не только на снижение АД, но и на поддержание иммунитета, укрепление органов-мишений. Лечение первичной формы аг может происходить по методу монотерапии: назначается один препарат. Чаще всего прописывают тиазидные и тиазидоподобные диуретики. Пациентам со второй и третьей степенью заболевания назначается комбинированная терапия. Ее суть — нормализация уровня давления препаратами с разным механизмом действия.
Во время терапии проводятся исследования сердца, регулярные анализы крови и мочи. На основании полученных данных врач подбирает комплекс лекарств.
Больные, у которых выявлено наличие первой степени и риска 1, могут лечиться и немедикаментозными методами. Для выздоровления достаточно изменить образ жизни, придерживаться диеты, отказаться от курения и употребления больших количеств алкоголя.
Артериальная гипертензия — код по МКБ 10
Гипертония – патология, при которой наблюдается устойчивое высокое давление на протяжении длительного времени. Артериальная гипертензия (гипертоническая болезнь) в МКБ 10 значится под кодами I10-I15/ I00-I99.
В аббревиатурах зашифрованы разновидности патологии, возникающие при нарушении кровотока. В МКБ 10 уникальным кодом обозначены типы заболевания, сопровождающиеся гипертоническим кризом и другими нарушениями у взрослых при критическом артериальном давлении (АД).
Понятие гипертонической болезни и причины ее развития

Термин «гипертония по МКБ 10» описывает ряд патологических состояний, развивающихся на фоне критических параметров АД. Болезнь классифицирована по причинам, вызывающим ее.
Медиками выделено много типов патологии. Вследствие этого артериальной гипертензии в МКБ 10 не присвоен единый шифр кодировки (разновидности болезни значатся под кодами I10-I15). Все типы занесены в один раздел − «Заболевания, вызванные высоким давлением».
Кратковременные скачки АД отмечают на фоне чрезмерного физического или эмоционально-психологического перенапряжения. После снятия нагрузки значения быстро нормализуются. Устойчивые завышенные показатели указывают на сбои в работе организма.
Негативные факторы излишне тонизируют артериальные стенки. Просвет сосудов сужается, циркуляция крови осложняется, давление возрастает. Такие изменения заканчиваются постепенным прогрессированием гипертонической болезни 1, 2 и 3 степени (все подтипы патологии зашифрованы в МКБ 10 под кодами I10-I15).
Активизация симпатоадреналовой системы – главный фактор возникновения гипертонии. В человеческом мозге находится вазомоторный центр, передающий по нервным стволам сигналы, контролирующие сужение и расширение сосудов.
В ответ на беспрестанное раздражение мозг посылает команды, усиливающие тонус сосудистых стенок. Подобная реакция вынуждает сужаться артерии и провоцирует рост АД. Дисфункция кровеносного русла вызывает развитие гипертонического криза, гипертензивных неосложненных состояний, тяжелых проявлений (каждый подтип занесен в МКБ 10 под определенным кодом).
Классификация гипертонической болезни
Специалисты ВОЗ разделили заболевание по видам с учетом:
- стадий;
- степеней;
- типов и подтипов;
- рисков, усугубляющих состояние.
Проводя диагностику, врачи принимают во внимание все типологии болезни. Руководствуясь принятыми по МКБ 10 кодами, медики контролируют динамику патологии, фиксируют смазанные и острые проявления (гипертонический кризы, ишемию, инфаркт, инсульт), корректируют схему лечения.
Стадии артериальной гипертензии
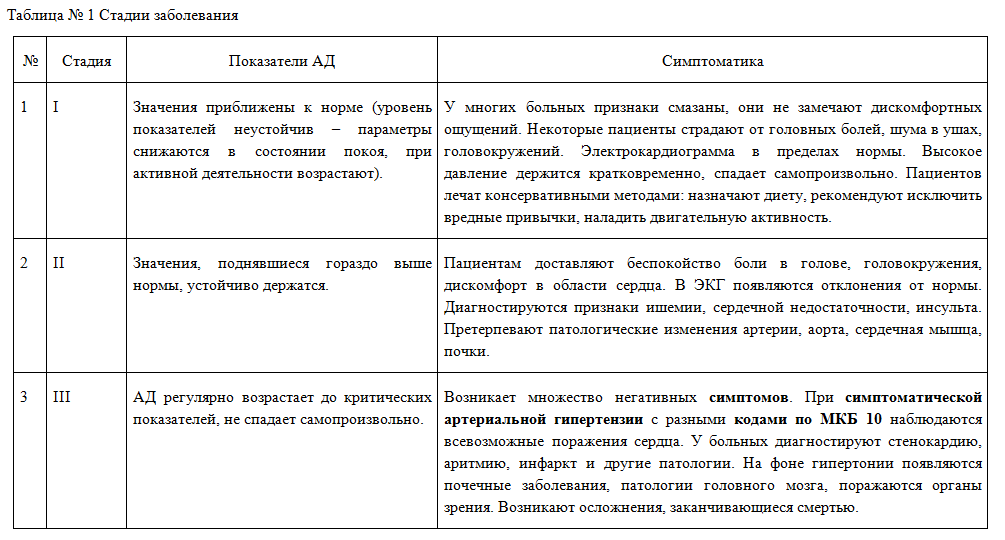
Артериальная гипертензия подтипов, выделенных по МКБ 10, преодолевает 3 стадии развития – от бессимптомного течения до обостренных признаков.
Степени гипертонической болезни
Специалисты ВОЗ определили 3 степени гипертензии.
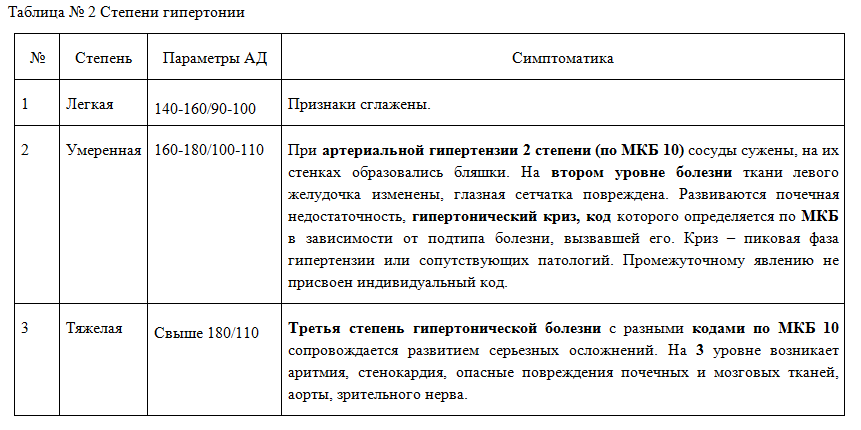
Артериальная гипертония код по МКБ 10
Гипертонии у взрослых с разными типами осложнений в систематизации по МКБ 10 присвоены уникальные коды.

Причины возникновения
При гипертонии возрастают сразу 2 параметра – верхнее и нижнее давление. Подъем параметров до пиковых значений обусловлен негативными факторами двух типов.
Состояние, классифицированное по МКБ 10 как гипертоническая болезнь, вызывают внешние факторы:
- нервно-психическое напряжение;
- недостаточная двигательная активность;
- нерациональное питание (пристрастие к соленому, копченому, жареному, сладкому, жирному, алкоголю);
- вредные привычки (курение, наркотики).
Гипертензия возникает и на фоне внутренних проблем:
- генетической предрасположенности;
- ожирения;
- атеросклероза;
- вязкой крови;
- почечных болезней;
- нарушенного метаболизма;
- эндокринных заболеваний;
- чрезмерного выброса адреналина при стрессах;
- высокой концентрации кальция.
Первичная форма

Эссенциальную гипертензию обнаруживают у 90% пациентов с высоким АД. Различают 3 подтипа первичной гипертонии
- гиперадренергическую (давление подскакивает из-за высокой концентрации адреналина);
- гипорениновую (заболевание развивается в старчестве при большом количестве гормона альдостерон);
- гипорениновую (провокатором патологии выступает ренин).
Если первичную гипертензию (код I10 по МКБ 10) пустить на самотек, возникнут гипертонический криз и другие серьезные осложнения.
Вторичная форма

Вторичную гипертензию вызывают сопутствующие патологии. По причинам возникновения заболевание поделено на 5 подвидов:
- эндокринную;
- почечную;
- неврогенную;
- гемодинамическую;
- лекарственную гипертонию.
Заболевание классифицируют по характеру развития, устойчивости АД, модификациям глазного дна. Различают 4 формы гипертонической болезни (шифр I15 в МКБ):
- транзиторную – АД возрастает однократно, не вызывая осложнений;
- лабильную – если болезнь не лечат, значения давления не падают, функционирование органов расстраивается;
- стабильную – АД высокое, сердечные мышцы утолщены, сосуды повреждены;
- злокачественную – патология стремительно прогрессирует, лекарственная терапия неэффективна, возникают серьезные осложнения (ангиопатия, инфаркт, инсульт).
Степень проявления
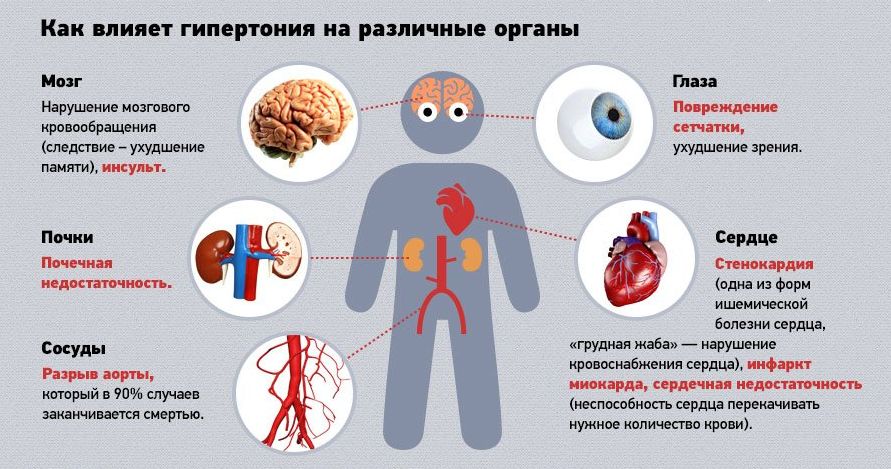
Медики классифицируют гипертоническую болезнь (код I10-I15 по МКБ) по риску степени прогресса. Подобная систематизация позволяет вовремя заметить ухудшение здоровья, внести коррективы в схему лечения. Благодаря такой тактике удается ослабить симптоматику патологии, притормозить ее прогрессирование, улучшить качество жизни.
Выделено несколько степеней риска ухудшения здоровья. Их четыре:
- Низкая. Появление опасных сердечно-сосудистых заболеваний отмечается у 15% людей. Если больные проходят профилактические осмотры, изменили образ жизни, употребляют препараты по рекомендации врача, их состояние быстро стабилизируется. Они перестают страдать от головных болей, головокружения и других признаков гипертонии.
- Средняя. Система кровообращения поражается у 20% больных. Врач назначает лечение по результатам проведенных исследований.
- Высокая. Вероятность возникновения осложнений и сопутствующих патологий превышает 25%. Пациентам составляют схему терапевтического лечения, учитывая данные лабораторных тестов.
- Очень высокая. Вероятность развития осложнений возрастает у больных с ассоциативными нарушениями в работе организма: инфарктом, стенокардией, диабетом. Сердечная мышца и сосуды поражаются у 30% заболевших.
Следствие болезни

Высокое АД разрушает внутренние органы, вызывает поражение головного и спинного мозга. Если не придавать этому значения, в организме развиваются необратимые деструктивные трансформации. Сосуды, расположенные в головном мозге и других органах-мишенях, сужаются, зарастают атеросклеротическими бляшками, разрываются, не выдержав нагрузки.
Запущенная гипертония проявляется осложнениями в виде:
- гипертрофии сердечных желудочков;
- разрушения сосудов в глазах, отслоения сетчатки, потери зрения;
- почечных патологий;
- дисфункций мочеполового аппарата;
- сахарного диабета;
- болезней поджелудочной железы;
- заболеваний головного мозга.
Возможность снизить риск возникновения осложнений есть у каждого заболевшего. Нужно просто посетить врача и выполнять все предписания.
Диагностика
Диагностируя артериальную гипертензию по кодам МКБ 10, врач дифференцирует подвиды заболевания, выявляет основную патологию. Для постановки правильного диагноза пациенту назначают исследование крови, ЭКГ, МРТ, рентгенографию, УЗИ сердца и почек, а также других органов, вовлеченных в деструктивный процесс.
Диагностика проводится следующим образом:
- Анализы крови и мочи. Для подтверждения диагноза «гипертония с разрушением почечной ткани» позволяют выявить именно такие анализы. Проводят также УЗИ и радиоизотопное сканирование парного органа, ангиографию сосудов, урографию почечных тканей.
- Тест на гормоны и УЗИ щитовидной железы. Такой тест помогает обнаружить гипертензию с эндокринными нарушениями.
- Аортография. Сужения на аорте видны на рентгенограмме грудины. Уточнить диагноз позволяет этот способ диагностики.
- ЭКГ, УЗИ, фонокардиография, допплеровское тестирование. Исследование сердечной мышцы подобными способами выполняют независимо от возраста пациентов.
- У всех больных исследуют глазное дно, сосуды мозга.
Лечение
Врачи практикуют 2 методики лечения:
- лекарственную терапию;
- немедикаментозные методы снижения АД.
На вероятность появления опасных осложнений (инфаркт или инсульт) влияет степень возрастания давления, вредные привычки, гиподинамия, ожирение. При первичной гипертензии важно внести коррективы в образ жизни, а именно:
- отказаться от курения, алкоголя;
- сбалансировать питание;
- наладить режим сна и бодрствования;
- давать организму адекватные физические нагрузки.
Надо понять, что новый образ жизни существенно улучшает прогноз при гипертензии и других заболеваниях сердца без употребления лекарственных препаратов. Первичная форма патологии протекает, как правило, медленно. Если не отказаться от вредных привычек, она примет более тяжелые степени.
Двигательная активность снижает концентрацию адреналина и норадреналина – веществ, способных сужать сосуды, усиливать сердцебиение, повышать АД. Оптимальные физические нагрузки тренируют сердечно-сосудистую систему и органы дыхания. Тренировки снижают вес, улучшают кровоток, восстанавливают транспортировку кислорода и питательных веществ в органы-мишени и сердце.
Немедикаментозное лечение рекомендуют пациентам с низкой вероятностью прогрессирования гипертензии. Отсутствие положительной динамики при нелекарственной терапии наводит врача на мысль, что пациент нуждается в лечении с применением соответствующих препаратов.
Лечение гипертонии в период течения беременности, родов и послеродовый период требует иных подходов. Терапию направляют на снижение вероятности развития осложнений у матери и ребенка, возникновения преждевременных родов.
Медикаментозное
Схема лечения артериальной гипертензии зависит от кода по МКБ 10, тяжести течения болезни, состояния больного. Врач назначает:
- для подавления низкой и средней степени гипертонии 1 препарат, снижающий АД;
- при высокой и очень высокой степени гипертензии 2 медикамента в минимальной дозе.
В сложных случаях придерживаются следующего алгоритма:
- если АД не падает до 140/90-120/80 при умеренной гипертонии, увеличивают дозу употребляемого средства или выписывают другое лекарство в малых дозах (при неудачной комбинации подбирают 2 медикамента из различных категорий, назначают минимальные дозы);
- когда АД не стабилизируется при высоких степенях, поднимают дозу употребляемых медикаментов или вводят в схему лечения 3 средство из другой категории;
- если давление снизилось до 140/90-120/80, а состояние усугубилось, необходима срочная приостановка приема назначенных лекарств в рекомендованной дозировке (пока организм не приспособится к новым показателям давления, препараты принимают в малых дозах).
Выбирает и комбинирует лекарства, определяет дозы только врач. Бесконтрольный прием препаратов (как и отсутствие лечения) приводит к опасным осложнениям.
Есть несколько категорий медикаментов для лечения гипертонии:
- ингибиторы ангиотензин-превращающего фермента;
- блокаторы рецепторов к ангиотензину-1;
- β-адреноблокаторы;
- антагонисты кальция;
- диуретики;
- ингибиторы ренина.
Народные методы

Высокое давление успешно снимают простыми народными методами. Хороший терапевтический эффект дают следующие средства:
- Льняное семя. Стабилизирует АД, нормализует липидный обмен, очищает сосуды от бляшек. Ежедневно съедают 3 столовые ложки семян, добавляя их в разные блюда.
- Красные шишки сосны. Настойку на спирту употребляют 3 раза в сутки натощак. Разовая доза – 5 мл.
- Чеснок. В 250 мл кипяченой воды добавляют кашицу из 2 зубчиков. Оставляют на 12 часов для настаивания, затем фильтруют. Выпивают утром и вечером по 100 мл вытяжки. Лечатся в течение 30 дней.
Диета

Людям с гипертонией необходимо строго соблюдать низкокалорийную диету (не более 2500 кКал в день). Им следует разбить суточный рацион на 5-6 приемов (съедать маленькими порциями − по 200-250 г). Ужинать следует за 2 часа до сна.
Пациентам разрешено питаться отварной, запеченной и приготовленной на пару едой с минимальным добавлением соли. Надо следить за балансом белков, углеводов, жиров, добавлять их в рацион в пропорции 1:4:1. Питаться желательно продуктами с высоким содержанием калия, магния, витаминов B, P, C.
Больным разрешено употреблять:
- черный и отрубной хлеб, сухари;
- постные супы;
- супы с мясом (3 раза в неделю);
- мало жирные мясо и рыбу;
- овощные блюда;
- кисломолочную продукцию;
- фруктово-ягодные запеканки;
- каши, морепродукты;
- свежеприготовленные соки.
Профилактика

Чтобы избежать развития любого вида гипертонии по МКБ 10 (международной кодировке болезней), надо правильно питаться с детства. Необходимо ограничить потребление жиров, сладостей, фаст-фудов, увеличить в рационе долю овощей и фруктов.
При переедании и пассивном образе жизни часто идет развитие осложнений. Избежать их помогают адекватные физические нагрузки, отказ от вредных привычек. Чтобы восстановить здоровье, надо советоваться с врачом, контролировать вес, принимать активное участие в спортивной жизни (заниматься фитнесом, плавать, гулять).
Выводы
Если подтвердилась артериальная гипертония по какому-либо коду МКБ 10, следует вместе с врачом составить эффективную схему терапии.
Устранение патологии напрямую связано с жизненными установками. Выработка правильных привычек, соблюдение врачебных рекомендаций – верный путь к выздоровлению.
I20—I25 Ишемическая болезнь сердца
Включено: с упоминанием о гипертензии (I10-I15)
I20 Стенокардия [грудная жаба]
I20.0 Нестабильная стенокардия
I20.1 Стенокардия с документально подтвержденным спазмом
I20.8 Другие формы стенокардии
I20.9 Стенокардия неуточненная
I21 Острый инфаркт миокарда
Включено: инфаркт миокарда, уточненный как острый или установленной продолжительностью 4 недели (28 дней) или менее после возникновения острого начала
— перенесенный в прошлом (I25.2)
— уточненный как хронический или продолжительностью более 4 нед (более 28 дней) от начала (I25.8)
некоторые текущие осложнения после острого инфаркта миокарда (I23.-)
постинфарктный миокардиальный синдром (I24.1)
I21.0 Острый трансмуральный инфаркт передней стенки миокарда
I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
I21.2 Острый трансмуральный инфаркт миокарда других уточненных
I21.3 Острый трансмуральный инфаркт миокарда неуточненной локализации
I21.4 Острый субэндокардиальный инфаркт миокарда
I21.9 Острый инфаркт миокарда неуточненный
I22 Повторный инфаркт миокарда
Включено: рецидивирующий инфаркт миокарда
Исключено: инфаркт миокарда, уточненный как хронический или с установленной продолжительностью более 4 недель (более 28 дней) от начала (I25.8)
I22.0 Повторный инфаркт передней стенки миокарда
I22.1 Повторный инфаркт нижней стенки миокарда
I22.8 Повторный инфаркт миокарда другой уточненной локализации
I22.9 Повторный инфаркт миокарда неуточненной локализации
I23 Некоторые текущие осложнения острого инфаркта миокарда
Исключено: перечисленные состояния:
— не уточненные как текущие осложнения острого инфаркта миокарда (I31.-, I51.-)
— сопровождающие острый инфаркт миокарда (I21-I22)
I23.0 Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23.1 Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.3 Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда
Исключено: с гемоперикардом (I23.0)
I23.4 Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
I23.5 Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
I23.6 Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
I23.8 Другие текущие осложнения острого инфаркта миокарда
I24 Другие формы острой ишемической болезни сердца
преходящая ишемия миокарда новорожденного (P29.4)
I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда
Исключено: коронарный тромбоз хронический или установлен-
ной продолжительностью более 4 недель (более 28 дней) от
I24.1 Синдром Дресслера
I24.8 Другие формы острой ишемической болезни сердца
I24.9 Острая ишемическая болезнь сердца неуточненная
Исключено: ишемическая болезнь сердца (хроническая) БДУ
I25 Хроническая ишемическая болезнь сердца
Исключено: сердечно-сосудистая болезнь БДУ (I51.6)
I25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная
I25.1 Атеросклеротическая болезнь сердца
I25.2 Перенесенный в прошлом инфаркт миокарда
I25.3 Аневризма сердца
I25.4 Аневризма коронарной артерии
Исключено: врожденная коронарная (артерии) аневризма
I25.5 Ишемическая кардиомиопатия
I25.6 Бессимптомная ишемия миокарда
I25.8 Другие формы хронической ишемической болезни сердца
I25.9 Хроническая ишемическая болезнь сердца неуточненная
Ischaemic heart diseases
(I20-I25)
Incl.: with mention of hypertension (I10-I15) Use additional code, if desired, to identify presence of hypertension.
I20 Angina pectoris
I20.0 Unstable angina
- crescendo
- de novo effort
- worsening effort
Intermediate coronary syndrome Preinfarction syndrome
I20.1 Angina pectoris with documented spasm
- angiospastic
- Prinzmetal
- spasm-induced
- variant
I20.8 Other forms of angina pectoris
I20.9 Angina pectoris, unspecified
- NOS
- cardiac
Anginal syndrome Ischaemic chest pain
I21 Acute myocardial infarction
- old (I25.2)
- specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
- subsequent (I22.-)
postmyocardial infarction syndrome (I24.1)
I21.0 Acute transmural myocardial infarction of anterior wall
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I21.1 Acute transmural myocardial infarction of inferior wall
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I21.2 Acute transmural myocardial infarction of other sites
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I21.3 Acute transmural myocardial infarction of unspecified site
I21.4 Acute subendocardial myocardial infarction
I21.9 Acute myocardial infarction, unspecified
I22 Subsequent myocardial infarction
- extension
- recurrent
- reinfarction
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I22.0 Subsequent myocardial infarction of anterior wall
- anterior (wall) NOS
- anteroapical
- anterolateral
- anteroseptal
I22.1 Subsequent myocardial infarction of inferior wall
- diaphragmatic wall
- inferior (wall) NOS
- inferolateral
- inferoposterior
I22.8 Subsequent myocardial infarction of other sites
- apical-lateral
- basal-lateral
- high lateral
- lateral (wall) NOS
- posterior (true)
- posterobasal
- posterolateral
- posteroseptal
- septal NOS
I22.9 Subsequent myocardial infarction of unspecified site
I23 Certain current complications following acute myocardial infarction
- concurrent with acute myocardial infarction (I21-I22)
- not specified as current complications following acute myocardial infarction (I31.-, I51.-)
I23.0 Haemopericardium as current complication following acute myocardial infarction
I23.1 Atrial septal defect as current complication following acute myocardial infarction
I23.2 Ventricular septal defect as current complication following acute myocardial infarction
I23.3 Rupture of cardiac wall without haemopericardium as current complication following acute myocardial infarction
I23.4 Rupture of chordae tendineae as current complication following acute myocardial infarction
I23.5 Rupture of papillary muscle as current complication following acute myocardial infarction
I23.6 Thrombosis of atrium, auricular appendage, and ventricle as current complications following acute myocardial infarction
I23.8 Other current complications following acute myocardial infarction
I24 Other acute ischaemic heart diseases
I24.0 Coronary thrombosis not resulting in myocardial infarction
|
|
Excl.: specified as chronic or with a stated duration of more than 4 weeks (more than 28 days) from onset (I25.8)
I24.1 Dressler syndrome
I24.8 Other forms of acute ischaemic heart disease
I24.9 Acute ischaemic heart disease, unspecified
I25 Chronic ischaemic heart disease
I25.0 Atherosclerotic cardiovascular disease, so described
I25.1 Atherosclerotic heart disease
I25.2 Old myocardial infarction
I25.3 Aneurysm of heart
I25.4 Coronary artery aneurysm and dissection
I25.5 Ischaemic cardiomyopathy
I25.6 Silent myocardial ischaemia
I25.8 Other forms of chronic ischaemic heart disease
I25.9 Chronic ischaemic heart disease, unspecified
Добавить комментарий Отменить ответ
Список классов
 Класс I. A00—B99. Некоторые инфекционные и паразитарные болезни
Класс I. A00—B99. Некоторые инфекционные и паразитарные болезни

Исключены: аутоиммунная болезнь (системная) БДУ (M35.9)
болезнь, вызванная вирусом иммунодефицита человека ВИЧ (B20 — B24)
врожденные аномалии (пороки развития), деформации и хромосомные нарушения (Q00 — Q99)
новообразования (C00 — D48)
осложнения беременности, родов и послеродового периода (O00 — O99)
отдельные состояния, возникающие в перинатальном периоде (P00 — P96)
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99)
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98)
эндокринные болезни, расстройства питания и нарушения обмена веществ (E00 — E90).

Примечание. Все новообразования (как функционально активные, так и неактивные) включены в класс II. Соответствующие коды в этом классе (например, Е05.8, Е07.0, Е16-Е31, Е34.-) при необходимости можно использовать в качестве дополнительных кодов для идентификации функционально активных новообразований и эктопической эндокринной ткани, а также гиперфункции и гипофункции эндокринных желез, связанных с новообразованиями и другими расстройствами, классифицированными в других рубриках.

Исключены:
отдельные состояния, возникающие в перинатальном периоде (P00 — P96),
некоторые инфекционные и паразитарные болезни (A00 — B99),
осложнения беременности, родов и послеродового периода (O00 — O99),
врождённые аномалии, деформации и хромосомные нарушения (Q00 — Q99),
болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00 — E90),
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98),
новообразования (C00 — D48),
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99).
 Chapter IX Diseases of the circulatory system (I00-I99)
Chapter IX Diseases of the circulatory system (I00-I99)
Исключено:
болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
некоторые инфекционные и паразитарные болезни (A00-B99)
новообразования (C00-D48)
осложнения беременности, родов и послеродового периода (O00-O99)
отдельные состояния, возникающие в перинатальном периоде (P00-P96)
симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
системные нарушения соединительной ткани (M30-M36)
травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
транзиторные церебральные ишемические приступы и родственные синдромы (G45.-)
This chapter contains the following blocks:
I00-I02 Acute rheumatic fever
I05-I09 Chronic rheumatic heart diseases
I10-I15 Hypertensive diseases
I20-I25 Ischaemic heart diseases
I26-I28 Pulmonary heart disease and diseases of pulmonary circulation
I30-I52 Other forms of heart disease
I60-I69 Cerebrovascular diseases
I70-I79 Diseases of arteries, arterioles and capillaries
I80-I89 Diseases of veins, lymphatic vessels and lymph nodes, not elsewhere classified
I95-I99 Other and unspecified disorders of the circulatory system
Диагностика и лечение безболевой ишемии миокарда
С середины ХХ века на кардиологических симпозиумах всего мира впервые заговорили о такой проблеме, как безболевая ишемия миокарда. Состояние, которое себя практически не проявляет в отличие от классического течения стенокардии, в четверти случаев становится причиной бессимптомных инфарктов и летального исхода. Именно поэтому я считаю, что эта тема достойна отдельной статьи. Постараюсь подробнее рассказать о проблеме, основываясь на случаях из собственной практики.
О болезни
Безболевая ишемия миокарда – это специфический вид ишемической болезни сердца (ИБС), который совершенно не тревожит пациента и в 80% случаев считается внезапной находкой. В мое поле зрения не единожды попадали больные, пришедшие на профилактическое обследование, и в итоге немедленно госпитализированные в отделение с таким диагнозом.
Код по МКБ-10
В Международной классификации болезней 10-го пересмотра бессимптомная ишемия значится под номером I25.6. Диагноз выставляется при выявлении специфических изменений на ЭКГ при суточном мониторировании, а также выполнении нагрузочных тестов.
Клинические типы заболевания
Согласно Кону, безболезненная ишемия миокарда подразделяется на:
- I тип – «немая» форма ИБС клинически себя не проявляющая. Такие пациенты ранее перенесли бессимптомный инфаркт.
- II тип – патология, которой предшествовал инфаркт с типичными признаками;
- III тип – самый распространённый, сочетающий в себе стенокардию и эпизоды безболевой ишемии.
Самым опасным считается первый подтип заболевания, так как человек не догадывается о произошедшем инфаркте, а без соответствующего лечения состояние сердца катастрофически ухудшается, итогом чего становится смерть больного.
Причины заболевания
До сих пор ведутся дискуссии по поводу причин возникновения «немой» ишемии миокарда. Наши американские коллеги последние несколько лет вообще стараются опровергнуть существование данной патологии, выдавая изменения на ЭКГ за постинфарктные аневризмы и т.п.
Предполагают, что подобная форма ИБС возникает на фоне повреждения нервных волокон, ответственных за восприятие болевых импульсов. Факторами, приводящими к полинейропатии, являются:
- длительное злоупотребление алкоголем,
- большой стаж табакокурения,
- ожирение,
- наследственные гиперлипидэмии (увеличение концентрации холестерина и других жиров в крови),
- сахарный диабет,
- перенесенный ранее инфаркт миокарда.
Обращаю ваше внимание на то, что безболевая ишемия миокарда необязательно сопровождается нарушением структуры нерва.
Не менее редкими факторами, приводящими к патологии, считаются:
- возраст более 60 лет,
- конституционально обусловленный высокий болевой порог (проще говоря, человек не чувствует слабых импульсов),
- гипертоническая болезнь,
- длительные стрессы,
- малоподвижный образ жизни,
- хроническое переутомление и недосыпы.
Симптомы
Главный критерий безболевой ишемии сердечной мышцы — отсутствие какого-либо дискомфорта со стороны сердца. Нередко не происходит даже незначительных изменений в показателях гемодинамики (артериальное давление, пульс).
Со временем могут появиться такие симптомы ухудшения кровоснабжения сердечной мышцы, как:
- аритмии: АВ-блокады, экстрасистолы,
- брадикардия (урежение пульса),
- синюшность в области носогубного треугольника, кистей и стоп,
- чувство изжоги или давления в районе желудка,
- приступы одышки,
- колебание системного давления.
- Клинические варианты течения патологии
Кардиологи в своей практике наблюдают четыре типа течения безболевой ишемии миокарда, которые опираются на классификацию Кона:
- Первый – наиболее распространённый и наблюдается в 60% случаев патологии. Симптомы классической стенокардии сочетаются с «немыми» приступами в соотношении 1:3.
- Второй – выявляемый у 12,5-13% больных, характеризуется обнаружением бессимптомной формы патологии во время записи ЭКГ. Нередко пациент обращается с жалобами на аритмию, а у него регистрируются изменения типичные для застарелого инфаркта. Или же некроз миокарда становится причиной смерти и обнаруживается постфактум во время вскрытия.
- Третий – при котором периоды незамеченной ишемии оканчиваются типичным инфарктом с ярким болевым синдромом. Обнаруживают скрытое нарушение кровообращения обычно случайно при Холтеровском мониторировании ЭКГ.
- Четвёртый – признаки безболевой ишемии выявляются только на фоне проведения нагрузочных проб.

Диагностика
Исходя из собственных наблюдений, могу утверждать, что в 90-95% случаев «немая» ишемия миокарда – это спонтанная находка, выявляемая на плановых медицинских обследованиях, в период подготовки к операциям, при обращении к доктору из-за других соматических патологий. Дабы не пропустить заболевание, я рекомендую своим пациентам периодически проходить плановый осмотр с регистрацией ЭКГ.
Тем, у кого существуют симптомы атеросклероза, ишемической болезни сердца, следует посещать врача не реже одного раза в два месяца. Лицам, достигшим 50-летнего возраста, необходимо выполнять ЭКГ дважды в год, а после 60 лет – 1 раз в квартал.
Физикальное обследование
Во время первого знакомства с пациентом врач собирает анамнез жизни и заболевания, уточняет наличие факторов риска, приводящих к безболевой ишемии миокарда, измеряет артериальное давление, проводит подсчет пульса, перкуссию и аускультацию сердца.
Лабораторные методы обследования
К лабораторным методам диагностики ИБС относят клинический анализ крови, мочи, биохимическое исследование крови с уточнением показателей липидограммы, уровня тропонинов, АЛТ, АСТ, КФК, миоглобина.
Инструментальная диагностика
Первым этапом инструментального обследования пациентов является регистрация ЭКГ с дальнейшей записью во время выполнения нагрузочных тестов: велоэргометрия, тредмил. Не менее информативным методом при безболевой форме ИБС считается Холтеровское мониторирование ЭКГ, позволяющее выявлять гипоксию миокарда в повседневной жизни больного.
- Эхо-КГ – УЗ-исследование сердца, позволяющее оценить состояние и сократительную активность миокарда, изучить клапанный аппарат;
- коронарографию – контрастное вещество вводится с помощью катетеров поочередно в коронарные артерии. Выполняется ряд рентгеновских снимков в результате чего визуализируются все сужения сосудов;
- КТ-сердца с внутривенным контрастированием – йодсодержащее вещество вводится в периферическую вену во время выполнения томографии, при этом видны все сосуды, полости сердца;
- сцинтиграфию миокарда – является радиологическим методом. В организм вводятся кардиотропные радиоактивные изотопы, излучение от которых регистрируется затем гамма-томографом.
Лечение заболевания
За время своей практики (а это ни много ни мало, 14 лет), я успела укрепится во мнении, что убедить пациента лечить заболевание, которое его не беспокоит, крайне непросто. Хотя именно безболевая ишемия миокарда, считающаяся прогностически неблагоприятной, нуждается в своевременной адекватной терапии. Ведь в 40-46% случаев она становится причиной внезапной коронарной смерти.
Назначать медикаменты должен только квалифицированный специалист, самостоятельно отменять или добавлять какие-либо препараты я категорически не рекомендую.
Немедикаментозная коррекция
Немедикаментозная терапия заболевания заключается в коррекции модифицируемых факторов риска его развития. А именно в снижении массы тела, уменьшении в рационе доли жирной пищи, отказе от табакокурения и употребления алкоголя. Положительно влияют на микроциркуляцию в сердечной мышце и умеренные физические нагрузки.
Консервативная терапия
Медикаментозное лечение «немой» формы ишемии базируется на основах терапии ИБС и подбирается строго индивидуально, исходя из возраста пациента, преморбидного фона и результатов обследования.
Чтобы улучшить кровоснабжение миокарда, используют следующие группы лекарственных средств:
- β-блокаторы («Атенолол», «Бисопролол», «Конкор») – снижают частоту сердечных сокращений, уменьшая тем самым нагрузку на сердце;
- антагонисты кальция («Нифедипин», «Амлодипин», «Верапамил») – расширяют мелкие сосуды;
- антиагреганты («Аспирин-кардио», «Кардиомагнил», «Аспекард») – уменьшают вязкость крови;
- гиполипидемические («Крестор», «Розувастатин», «Аторвастатин») – влияют на уровень вредных липопротеинов низкой и очень низкой плотности, триглицеридов и холестерина;
- антиаритмические («Амиодарон», «Кордарон», «Этацизин») – назначаются при аритмиях, сопровождающих ишемию;
- ингибиторы АПФ («Каптоприл», «Лизиноприл», «Эналаприл») – регулируют показатели артериального давления;
- мочегонные («Верошпирон», «Индапамид», «Триампур») – выводят жидкость из организма, которая оказывает дополнительную нагрузку на сердце;
- нитраты пролонгированного действия («Изокет», «Кардикс», «Эфокслонг», «Сиднофарм») – оказывают вазорелаксирующий эффект на коронарные сосуды.
Хирургическое вмешательство
Если сужение питающих миокард сосудов слишком выражено и консервативная терапия оказывается неэффективной, то приходится прибегать к хирургическим методам лечения безболевой ишемии: эндоваскулярному стентированию или аортокоронарному шунтированию.
В случае критической закупорки сосуда выполняется аортокоронарное шунтирование, заключающееся в создании «окольного пути» кровоснабжения. То есть сосудистым аутотрансплантатом конструируется «мостик» между аортой и нормально функционирующей частью коронарной артерии.
Случай из практики
В моей практике был один особо показательный случай безболевой ишемии миокарда. В приемное отделение поступил мужчина с направлением на госпитализацию, выданным участковым терапевтом. Больной Н., 54 года не предъявлял абсолютно никаких жалоб. Попал на плановый ежегодный осмотр с места работы.
В анамнезе злоупотребление алкоголем в течение 10 лет. Объективно обращал на себя внимание лишний вес. На нескольких ЭКГ, сделанных в поликлинике, регистрировалась косонисходящая депрессия сегмента ST на 1-2 мм, которая длилась не больше минуты. Таких эпизодов на кардиограмме наблюдалось несколько. Пациент был госпитализирован в отделение с предварительным диагнозом: «Безболевая ишемия миокарда».
В отделении ему были проведены Холтеровское мониторирование ЭКГ, ЭКГ с нагрузочными тестами (тредмил), КТ-сердца с внутривенным усилением, биохимический и клинический анализ крови, мочи. Выявленные во время обследования изменения подтвердили выставленный ранее диагноз.
Больному были назначены «Бисопролол», «Амлодипин», «Сиднофарм», «Кардиомагнил», «Предуктал». На последующих ЭКГ отмечалась положительная динамика. Пациент был выписан через семь дней с рекомендациями продолжить прием предписанных препаратов, исключить употребление алкоголя и явиться в течение недели на плановый осмотр к участковому терапевту.
Для подготовки материала использовались следующие источники информации.
Стабильная стенокардия код по мкб 10
Классификация ИБС по международной классификации заболеваний
Ишемическая болезнь сердца — патология сердечной мышцы, связанная с недостатком ее кровоснабжения и нарастающей гипоксией. Миокард получает кровь от коронарных (венечных) сосудов сердца. При заболеваниях коронарных сосудов сердечной мышце не хватает крови и переносимого ею кислорода. Ишемия сердца происходит при превышении потребности в кислороде над доступностью. Сосуды сердца при этом обычно имеют атеросклеротические изменения.

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Диагноз ИБС распространен среди людей старше 50 лет. С повышением возраста патология встречается чаще.
Виды и подвиды
Классифицируется ишемическая болезнь по степени клинических проявлений, восприимчивости к сосудорасширяющим (вазодилатирующим) препаратам, устойчивости к физическим нагрузкам. Формы ИБС:
- Внезапную коронарную смерть связывают с нарушениями проводящей системы миокарда, то есть с внезапной тяжелой аритмией. При отсутствии реанимационных мер или их безуспешности, мгновенной остановке сердца при подтверждении ее очевидцами или смерти после приступа в пределах шести часов от его начала ставят диагноз «первичная остановка сердца с летальным исходом». При успешном реанимировании пациента диагноз — «внезапная смерть с успешной реанимацией».
- Стенокардия — форма ишемической болезни, при которой возникает жгучая боль в середине груди, а, точнее, за грудиной. По МКБ-10 (международной классификации заболеваний 10 пересмотра) стенокардия соответствует коду I20.

Имеет также несколько подвидов:
- Стенокардия напряжения, или стабильная, при которой снижается снабжение сердечной мышцы кислородом. В ответ на гипоксию (кислородное голодание) возникает боль и спазм коронарных артерий. Стабильная стенокардия в отличие от нестабильной возникает при физических нагрузках одной и той же интенсивности, например, ходьбе на расстояние 300 метров обычным шагом, и купируется препаратами нитроглицерина.
- Нестабильная стенокардия (код по МКБ — 20.0) плохо купируется производными нитроглицерина, приступы боли учащаются, переносимость нагрузки у больного снижается. Данная форма подразделяется на типы:
- впервые возникшая;
- прогрессирующая;
- ранняя постинфарктная или постоперационная.
- Вазоспастическая стенокардия, вызванная спазмом сосудов без их атеросклеротических изменений.
- Коронарный синдром (синдром Х).
По международной классификации 10 (МКБ-10) ангиоспастическая стенокардия (стенокардия Принцметала, вариантная) соответствует 20.1 (Стенокардия с подтвержденным спазмом). Стенокардия напряжения — код по МКБ 20.8. Неуточненной стенокардии присвоен шифр 20.9.
- Инфаркт миокарда. Приступ стенокардии, продолжающийся более 30 минут и не купируемый нитроглицерином, заканчивается инфарктом. Диагностика инфаркта включает анализ ЭКГ, лабораторное исследование уровня маркеров повреждения сердечной мышцы (фракций ферментов креатинфосфокиназы и лактатдегидрогеназы, тропомиозина и т. д.). По обширности поражения выделяют:
- трансмуральный (крупноочаговый) инфаркт;
- мелкоочаговый.
По международной классификации 10 пересмотра острый инфаркт соответствует коду I21, выделяются его разновидности: острый обширный инфаркт нижней стенки, передней стенки и других локализаций, неуточненной локализации. Диагнозу «повторный инфаркт миокарда» присвоен код I22.
Другие формы ИБС — коды I24-I25:
- Безболевая форма (по старой классификации 1979 года).
- Острая сердечная недостаточность развивается на фоне инфаркта миокарда либо при шоковых состояниях.
- Нарушения сердечного ритма. При ишемическом поражении нарушается и кровоснабжение проводящей системы сердца.
Код I24.0 по МКБ-10 присвоен коронарному тромбозу без инфаркта.
Код I24.1 по МКБ — постинфарктный синдром Дресслера.
Код I24.8 по 10 пересмотру МКБ — коронарная недостаточность.
Код I25 по МКБ-10 — хроническая ишемическая болезнь; включает:
- атеросклеротическую ИБС;
- перенесенный инфаркт и постинфарктный кардиосклероз;
- сердечную аневризму;
- коронарную артериовенозную фистулу;
- бессимптомную ишемию сердечной мышцы;
- хроническую неуточненную ИБС и другие формы хронической ИБС продолжительностью более 4 недель.
Факторы риска
Склонность к ишемии повышена при следующих факторах риска ИБС:
- Метаболическом, или синдроме Х, при котором нарушен обмен углеводов и жиров, повышен уровень холестерина, имеет место инсулинорезистентность. Люди с сахарным диабетом 2 типа входят в группу риска по сердечно-сосудистым заболеваниям, в том числе, по стенокардии и инфаркту. Если обхват талии превышает 80 см, — это повод внимательнее отнестись к здоровью и питанию. Своевременная диагностика и лечение сахарного диабета улучшит прогноз заболевания.
- Курении. Никотин сужает сосуды, учащает сердечные сокращения, увеличивает потребность сердечной мышцы в крови и кислороде.
- Печеночных заболеваниях. При болезни печени синтез холестерина увеличивается, это ведет к повышенному отложению его на стенках сосудов с дальнейшим его окислением и воспалением артерий.
- Употреблении алкоголя.
- Гиподинамии.
- Постоянном превышении калорийности рациона.
- Эмоциональных стрессах. При волнениях увеличивается потребность организма в кислороде, и сердечная мышца не исключение. Кроме того, при длительных стрессах выделяется кортизол и катехоламины, сужающие коронарные сосуды, повышается выработка холестерина.
- Нарушении липидного обмена и атеросклерозе коронарных артерий. Диагностика — изучение липидного спектра крови.
- Синдроме избыточного обсеменения тонкой кишки, что нарушает работу печени и является причиной авитаминоза фолиевой кислоты и витамина В12. При этом повышается уровень холестерина и гомоцистеина. Последний нарушает периферическое кровообращение и повышает нагрузку на сердце.
- Синдроме Иценко-Кушинга, возникающем при гиперфункции надпочечников либо при применении препаратов стероидных гормонов.
- Гормональных заболеваниях щитовидной железы, яичников.
Мужчины старше 50 и женщины в период менопаузы чаще всего подвержены приступам стенокардии и инфаркта.
Факторы риска ИБС, усугубляющие течение ишемической болезни сердца: уремия, сахарный диабет, легочная недостаточность. Отягощают ИБС нарушения в проводящей системе сердца (блокады синоатриального узла, атриовентрикулярного узла, ножек пучка Гиса).
Современная классификация ИБС позволяет врачам верно оценить состояние больного и принять правильные меры по его лечению. Для каждой формы, имеющей код в МКБ, разработаны свои алгоритмы диагностики и лечения. Лишь свободно ориентируясь в разновидностях этой болезни, врач сможет эффективно помочь пациенту.
- Инфаркт миокарда. Приступ стенокардии, продолжающийся более 30 минут и не купируемый нитроглицерином, заканчивается инфарктом. Диагностика инфаркта включает анализ ЭКГ, лабораторное исследование уровня маркеров повреждения сердечной мышцы (фракций ферментов креатинфосфокиназы и лактатдегидрогеназы, тропомиозина и т. д.). По обширности поражения выделяют: