Лимфангиома у детей и взрослых. Современные методы лечения
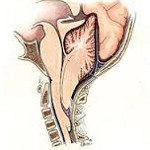
 Лимфангиома (Lymphangioma) — доброкачественная опухоль из лимфатических сосудов у детей в возрасте 1-4 лет. В медицинской литературе встречаются другие названия этой патологии — лимфогемангиома, лимфатическая мальформация. Взрослых такое заболевание затрагивает очень редко. Лимфангиома появляется чаще всего во время внутриутробного развития. Это — скопление лимфатических узлов, появившееся в результате неправильным расположением сосудов. Другими словами, аномалия эмбриогенеза. Подобная патология начинает развиваться со второго месяца развития плода. Диагноз возможно определить позднее — в течение первого, иногда третьего года жизни. Опухоль может появиться на ноге, руке, шее, так и на слизистых.
Лимфангиома (Lymphangioma) — доброкачественная опухоль из лимфатических сосудов у детей в возрасте 1-4 лет. В медицинской литературе встречаются другие названия этой патологии — лимфогемангиома, лимфатическая мальформация. Взрослых такое заболевание затрагивает очень редко. Лимфангиома появляется чаще всего во время внутриутробного развития. Это — скопление лимфатических узлов, появившееся в результате неправильным расположением сосудов. Другими словами, аномалия эмбриогенеза. Подобная патология начинает развиваться со второго месяца развития плода. Диагноз возможно определить позднее — в течение первого, иногда третьего года жизни. Опухоль может появиться на ноге, руке, шее, так и на слизистых.
Виды болезни
По консистенции врачи различают капиллярную, кистозную и кавернозную лимфангиомы.
 Капиллярная или простая — бледные узелки, расположенные под кожей. Имеют стекловидное покрытие. Такие лимфангиомы мягкие, располагаются на лице, часто сопровождаются кровотечением.
Капиллярная или простая — бледные узелки, расположенные под кожей. Имеют стекловидное покрытие. Такие лимфангиомы мягкие, располагаются на лице, часто сопровождаются кровотечением.
Кистозная лимфангиома — одно или несколько камерное новообразование, располагающееся, в основном, на шее, подмышках, средостении. Для неё характерны четкие контуры, медленный рост. Но опасна тем, что при росте сдавливает сосуды, соседние органы и нервы.
Кавернозная — наиболее распространённая опухоль. Состоит из нескольких полостей, наполненных жидкостью. Имеет мягкую консистенцию. Неприятна тем, что на месте опухоли образуется отек и создаётся косметический дефект.
Ведущие клиники в Израиле



Есть также смешенная капиллярно-кавернозная лимфангиома. Она содержит элементы различных тканей: сосудистой, лимфы, нервной, соединительной. Ангионеврома, ангиофиброма, гемлимфангиома и другие – новообразования смешанного типа. Часто диагностируется у взрослых.
Так как лимфангиома располагается на различных частях тела, следовательно, опухоли различаются по месту локализации. Разберём некоторые из них:
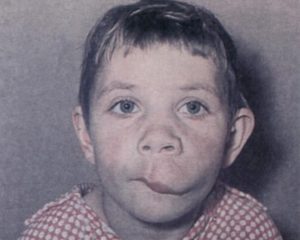
- Лимфангиома верхней губы. Не болит при надавливании, выглядит как припухлость, мягкая на ощупь. Главным признаком наличия опухоли является появление гноя на слизистой рта и по краям губ.
- Лимфангиома в области глазницы. Характеризуется отечностью, затем закрытием глазной щели. Большая опухоль приводит к ухудшению зрения и слепоте.
- Лимфангиома глаза — часто обнаруживается при кровотечения из него. Первые признаками заболевания — боли, воспаление конъюнктива.
- Лимфангиома головного мозга. Рост новообразования приводит к сдавливанию соседних тканей и сосудов. В результате чего появляются неврологические симптомы — эпилепсия, шум в ушах, ухудшение зрения и обоняния и т.д.
- Лимфангиома брюшной полости. Проявляется острой болью в животе, изменением его размера. При сдаче общего анализа крови опухоль не проявляется.
- Лимфангиомы кишечника. Различают 3 стадии: лимфангиомы, первичная лимфангиэктазия, лимфатические кисты. Часто встречающаяся форма — лимфангиэктазия. Характерные признаки — застой лимфы, повышение артериального давления.
- Лимфангиома или гемангиома средостения — опухоль среднего отдела грудной полости. Реже всего встречается как у взрослых, так и у детей.
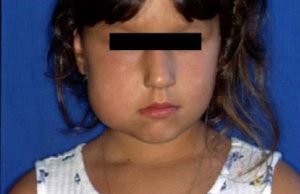
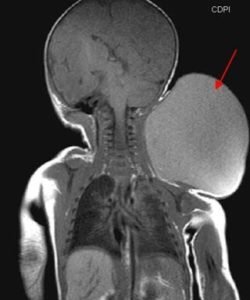
- Лимфангиома шеи. Отличается крупными размерами. Сдавливает дыхание, глотание, кровообращение.
- Особого внимания требуетлимфангиома языка, приводящая к макроглоссии. При этом язык увеличивается, что приводит к невнятной речи, проблемами с жеванием и глотанием.
Не путайте лимфангиомы с отечностью в пароорбикулярной области, т.е. на лице. Это явление бывает, в основном, у взрослых и причина тому — задержка жидкости или элементарная инъекция ботокса.
По времени появления лимфангиомы делятся на:
- Первичные. Развиваются в утробе матери.
- Вторичные. Являются следствием перенесённых инфекций, операций, излучения.
Оба вида увеличиваются по мере роста самого ребёнка.
Разновидности лимфангиомы по размеру:
- Микрокистозный — меньше 50 мм.
- Макрокистозные — от 50 мм и больше.
Причины возникновения опухоли
До сих пор никто из врачей не может конкретно назвать причины лимфангиоматоза. Ясно одно, что к этому приводит внутриутробное нарушение развития лимфатических сосудов. Также не доказано, что вина может лежать на матери из-за её вредных привычек, например, курение или алкоголь.
Симптомы
Признаки наличия лимфангиомы зависят от консистенции новообразования:
- Капиллярная опухоль проявляется бугристыми уплотнениями в зоне поражения. Глубина их может быть разной. Некоторые новообразования находятся прямо под верхним слоем кожи, другие могут залечь в верхних слоях мышц. При капиллярной лимфангиоме имеет место лимфорея — выделение жидкости из-за разрыва сосудов.
- Кавернозное новообразование имеет мягкий состав. При надавливании на опухоль заметна флюктуация внутренней жидкости, т.е. ощущение волны при пальпации.
- При кистозной лимфангиоме флюктуация особенно выражена. Кожа в зоне поражения растянута и утончена. Часто при кистозной опухоли происходит сдавливание нервов и сосудов.
Диагностика. Профилактика и лечение
Наличие лимфангиомы проверяется ощупыванием и осмотром места локализации опухоли, симптомами больного. При сомнениях назначаются следующие способы диагностики: УЗИ, МРТ, КТ, рентгенолимфография. Для полного диагноза применяется гистология тканей опухоли.
Классическим лечением лимфангиомы остаётся хирургическое. По возможности, опухоль вырезают полностью, иногда частично. Показаниями к оперативному вмешательству будут:
- Быстрый рост опухоли.
- Близкая расположенность к важным органам.
- Опухоли, влияющие на ведение повседневной жизни.
- Наличие ответвлений.
Оперативное вмешательство может быть лазерным, электрокоагуляционным, радиоволновым, криохирургическим.
 Операция может усложниться лимфореей. При этом проводится повторное хирургическое вмешательство. По статистике, около 75% больным достаточно одной операции. Из-за низких показателей эффективности хирургического вмешательства, ученые до сих пор ищут более продуктивные способы лечения лимфангиомы. Среди них — склерозирующая терапия. Заключается во введении стрептококкового антитела. Склерозирующие вещества — этиловый спирт, хинин урезан — вводят в пораженное место. Препараты соединяют между собой сосуды и формируют соединительную ткань. В большинстве случаев, пациенты полностью выздоравливают. Иногда требуется косметическая операция, удаляющая оставшийся шрам.
Операция может усложниться лимфореей. При этом проводится повторное хирургическое вмешательство. По статистике, около 75% больным достаточно одной операции. Из-за низких показателей эффективности хирургического вмешательства, ученые до сих пор ищут более продуктивные способы лечения лимфангиомы. Среди них — склерозирующая терапия. Заключается во введении стрептококкового антитела. Склерозирующие вещества — этиловый спирт, хинин урезан — вводят в пораженное место. Препараты соединяют между собой сосуды и формируют соединительную ткань. В большинстве случаев, пациенты полностью выздоравливают. Иногда требуется косметическая операция, удаляющая оставшийся шрам.
Другой современный способ лечения — препарат Пицибанил (ОК-432). Имеет наименьшее число побочных эффектов. Введение препарата значительно уменьшает опухоль. Лечение не требует долгого стационарного нахождения. Для полного удаления опухоли обычно требуется несколько инъекций. Большой минус пиницибала в том, что он ещё не зарегистрирован во многих странах. Поэтому для лечения приходиться уезжать в зарубежные клиники.
СВЧ-терапия — нагревание лимфы до 42 градусов. При этом происходит склероз тканей и последующее разрушение опухоли. Для усиления действия вводится склерозирующий препарат. После операции проводятся косметическая коррекция для удаления рубца.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Как обычно лечатся кистозные лимфангиомы
Подобные опухоли требуют другого подхода в лечении. Сначала проводится освобождение полости от лимфы. Для определения расположения опухоли, её размеров и формы, в полость вводится рентгеноконтрастная жидкость. На последнем этапе проводится СВЧ-терапия и склерозирование. Данная процедура продолжается около недели. Удаление содержимого в сочетании со склерозированием приводит к остановке лимфореи и рубцеванию полостей.
Препараты, применяемые при обнаружении лимфангиомы:
- Противовоспалительные — Диклофенак, Индометацин, Ибупрофен;
- Противомикробные — макролидовые, цефалоспориновые, пенициллиновые, аминогликозидовые антибиотики;
- Противоинтоксикационные — глюкоза, гемодез внутривенно;
- ЖК ферменты — Мезим, Креон;
- Витамины, биостимуляторы, нейропротекторы.
Все вышеуказанные способы лечения проводятся стационарно, исключая срочный прокол кисты с диагностической или лечебной целью. Новорожденным рекомендуется проводить подобные манипуляции до 6-ти месячного возраста. Лимфангиома — доброкачественная опухоль, любое лечение заканчивается положительно.
Профилактика
Конкретных профилактических противолимфангиомных мер не существует. Они носят общий характер.
Беременным женщинам следует:
- Сдать анализы на TORCH;
- Не употреблять алкоголь, не курить;
- Сбалансировано питаться;
- Принимать витаминные комплексы для женщин;
- Вовремя посещать врача.
Для детей:
- Своевременно лечить источники инфекций — кариес, гайморит, отит;
- Приучать к здоровому образу жизни с пелёнок;
- Не допускать осложнений при наличии инфекций;
- Укреплять иммунитет, закалять;
- При обнаружении лимфангиомы — ставить на учёт в поликлинику или диспансер.
Видео: Как лечить лимфангиому?
Отзывы наших читателей
Анонимно, Владивосток. У нас все началось, когда в садик пошли. Моя доча часто болела. Простуды, ветрянка, в общем, весь набор. Ко всему еще прибавилась шишка за ухом. Врач сказал, что, скорее всего это воспаление лимфоузлов. Решили понаблюдать.
На следующий день шишка увеличилась. Мы забеспокоились и к врачу. Сдали анализы – нормальные. Он назначил тавегил и отпустил. На третий день шишка снова увеличилась. Поехали к хирургу – отправил на сонографию. Там ничего не выявилось. Отправили нас на магнитный резонанс – оказалась лимфангиома кистозная. Доче выписали Пицибанил (ОК-432). Сейчас дома. Готовимся к следующей инъекции в феврале. Когда начнет уменьшаться, будем вырезать.
Анонимно, Москва. Добрый день! Сыночку 10 месяцев. Недавно появилась шишка в брюшной полости с синим оттенком, как синяк. Делали узи, оказалась лимфангиома(((. Записались на операцию в конце января. Сейчас она меньше стала. Поедем на операцию, переживаю страшно, как малыш наркоз перенесет, ребенок на гв, а кормить нельзя перед операцией. Один страх.
Лимфангиома: симптомы, лечение

Лимфангиомой называют врожденное доброкачественное новообразование, которое начинает свой рост из лимфатических сосудов и представляет собой эластичную полость с толстыми стенками. Чаще эта опухоль выявляется в детском возрасте, и с одинаковой частотой развивается как у девочек, так и у мальчиков 1-4 лет. Иногда эти образования возникают у взрослых.
По данным статистики лимфангиомы составляют 25% среди всех сосудистых новообразований детского возраста. Сама по себе эта опухоль неопасна, так как она растет медленно и крайне редко малигнизируется. Однако при достижении больших размеров образование начинает сдавливать окружающие ткани и органы, вызывая нарушения в их функционировании.
Почему возникают лимфангиомы? Какими они бывают? Какими симптомами проявляется эта опухоль? Как она выявляется и лечится? Ответы на эти вопросы можно найти в этой статье.
Причины
Формирование лимфангиомы обычно начинается на втором месяце внутриутробного развития, а ее выявление обычно происходит к концу первого года жизни ребенка, кода опухоль увеличивается в размерах.
Пока ученые не могут выяснить точных причин развития лимфангиом. Существует две предположительные теории о происхождении рассматриваемого онкологического заболевания.
Ряд исследователей предполагают, что основной причиной формирования лимфангиом являются врожденные патологии развития кровеносных и лимфатических сосудов. Неправильное формирование стенок и накопление жидкости в таких измененных лимфатических сосудах приводит к их перерастяжению и расширению. В результате на их месте формируются полости, которые склонны к росту. Эта теория о причинах возникновения врожденных лимфангиом подкрепляется данными о том, что при этих образованиях у ребенка часто выявляются и другие врожденные аномалии развития.
Иногда первичное новообразование может обнаруживаться даже во время УЗИ, которые в плановом порядке выполняются во время беременности. Такие опухоли обычно располагаются на шее или в области средостения плода. При их выявлении женщине рекомендуется проведение исследований для обнаружения других пороков развития у будущего ребенка. Если лимфангиома является одиночной и другие пороки отсутствуют, то будущей матери рекомендуется динамическое наблюдение за новообразованием. Однако при выявлении множественных аномалий врач может ставить вопрос о необходимости прерывания беременности.
Другие ученые предполагают, что лимфангиомы являются истинными опухолями. Эта теория возникла на базе данных о стадийном течении недуга, когда вначале происходит деление опухолевых клеток, а затем на них появляются факторы роста и рецепторы к ним. Эти процессы не характерны для врожденных аномалий развития, и вероятно, что вторичные лимфангиомы у взрослых формируются именно этим путем.
В таких случаях из-за присутствия инфекции, воспаления иди другого новообразования, после операции или облучения в лимфатических сосудах нарушается ток лимфы. В результате ее застоя клетки сосуда начинают делиться и формируют конгломерат из расширенных и наполненных лимфой сосудов или полостей.
Классификация
В зависимости от размеров лимфангиомы разделяют на:
- микрокистозные – не более 5 см;
- макрокистозные – более 5 см.
В зависимости от строения специалисты выделяют следующие виды лимфангиом:
- Кавернозная – представляет собой полость, которая состоит из соединительной ткани и заполнена лимфой. Эти образования медленно растут, мягкие по консистенции и не имеют четких очертаний. При нажатии на полость опухоль спадается, а после прекращения давления восстанавливает свою форму. Эти лимфангиомы обычно располагаются на кисти или предплечье и представляют собой наполненные жидкостью пузыри, сливающиеся в крупные узлы. В месте их появления происходит отек кожных покровов. Кавернозные лимфангиомы создают косметический дефект и приводят к деформации пораженной области тела. Данная форма опухоли выявляется чаще, чем другие разновидности лимфангиом.
- Капиллярная – выглядит как припухлость, состоящая из крупных или мелких стекловидных узелков. Эти лимфангиомы с размытыми контурами локализируются на лице, имеют мягкую консистенцию и располагаются в мягких тканях на разной глубине. Новообразование состоит из соединительной ткани и включений лимфоидных клеток. Кожа над ними не изменяется или имеет синюшную или багровую окраску. Новообразования склонны к лимфорее и кровоточивости.
- Кистозная – представляет собой одно- или многокамерную кистозную полость с жидкостью. Эти опухоли медленно растут, имеют четкие контуры, эластичные стенки, мягкую консистенцию и полусферическую форму. Они не спаиваются с кожей и не причиняют болезненных ощущений. Через растянутую и истонченную кожу над ними видны кровеносные сосуды. При прощупывании новообразования определяется флюктуация. По мере роста лимфангиомы сдавливают рядом расположенные сосуды, нервы и органы. Чаще они располагаются в области подмышек, средостения и на шее.
Симптомы
Характер и выраженность проявления лимфангиом зависит от их вида, размера и локализации.
Поверхностно расположенные опухоли небольших размеров обычно являются только косметическим дефектом. Крупные образования способны становиться весомым дефектом внешности и приводить к нарушению функций соседних органов.
Лимфангиомы могут выявляться на разных участках тела: губах, лице, языке, за ушами, в подмышках, средостении, брюшной полости и др. Они определяются как припухлость, над которой кожа не изменяет окраску или становится синюшной (иногда багровой).
По мере роста новообразование сдавливает окружающие ткани и у больного возникают соответствующие симптомы. Например, при расположении вблизи от гортани большая лимфангиома может вызывать возникновение дисфонии, затрудненности дыхания, одышки и нарушений глотания.
В большинстве случаев лимфангиомы растут медленно и могут регрессировать. Быстрый рост образования вызывается травмированием или инфицированием опухоли.
При поражении тканей лимфангиомы инфекцией новообразование становится плотным и увеличивается в размерах. Особенно часто воспаление этих новообразований происходит у детей 3-7 лет. Как правило, подобные осложнения возникают осенью или весной. Они вызываются ОРВИ, тонзиллитом, пульпитом, периодонтитом, воспалительными процессами в кишечнике, желудке или функциональными нарушениями пищеварительной системы.
У больного повышается температура и возникают вызываемые нагноением признаки интоксикации (слабость, ухудшение аппетита и пр.). Кожа над опухолью краснеет, и прикосновения к образованию вызывают боль. Из-за травм может возникать кровотечение или лимфорея. Попытки пункции и эвакуации гнойного содержимого лимфангиом не всегда приводят к устранению нагноения, так как дренированию поддаются не все полости опухоли, и воспалительный процесс может рецидивировать. В таких случаях добиваться устранения повторного нагноения помогает только хирургическое удаление новообразования.
Лимфангиомы верхней губы
Данная разновидность лимфангиом имеет вид припухлости без четких границ. Они не доставляют боли, приводят к изменению формы губ, расширению красной каймы губ и опущению уголков рта. Из-за распространения на носогубную борозду опухоль сглаживает ее.
При таких лимфангиомах на слизистой рта и кайме губ часто возникают пузырьки с кровянистым или гнойным экссудатом. Они могут рассеиваться по всей поверхности или концентрироваться по линии смыкания губ.
Лимфангиомы языка
При таких опухолях на поверхности языка появляется множество небольших пузырьков, которые сливаются в один узел. При их травмировании происходит кровотечение и на поверхности языка образуется белый налет. На узле образования возникают язвочки и трещины с бело-желтым налетом и кровянистыми корочками.
При распространении лимфангиомы на мышечный слой языка у больного изменяется голос, нарушается глотание, прикус и дыхание. Язык увеличивается в размере и создает препятствия при попытках закрыть рот.
Лимфангиома щеки
При больших размерах такие лимфангиомы из-за выбухания наружу сильно деформируют лицо. Кожа над ними может не изменять цвет или становится синюшной. В области опухоли атрофируется подкожно-жировая клетчатка и усиливается сосудистый рисунок. В полости рта на слизистой оболочке образуются пузырьки.
Лимфангиома в зоне глазницы
При подобной локализации лимфангиом веки становятся отечными, синюшными и утолщенными. Из-за этого глазные щели сужаются или полностью смыкаются. По краю века образуются пузырьки с кровянистым или серозным содержимым. При больших размерах лимфангиом этой области лица у больного выпячивается глазное яблоко и снижается острота зрения (вплоть до полной слепоты).
Лимфангиома головного мозга
Новообразование может располагаться в любом отделе головного мозга. При его росте из-за сдавления окружающих тканей возникают характерные признаки повреждения того или иного участка тканей мозга: параличи и парезы, шум в ушах, нистагм, нарушения зрения, дискоординация движений, изменения речи, атаксия и пр.
Лимфангиома шеи
При крупных размерах кавернозное новообразование сглаживает контуры шеи и может приводить к сдавлению сосудов, трахеи и пищевода. Из-за такой компрессии у больного возникают нарушения дыхания, кровообращения и глотания. Образования кистозной формы выступают над кожей, имеют округлые очертания и при прощупывании проявляются флуктуацией.
Лимфангиома брюшной полости
При такой локализации новообразования у ребенка возникают признаки «острого живота». У больного присутствуют боли, выявляется асимметричность брюшной стенки, при прощупывании определяется плотное, плохо смещаемое и безболезненное новообразование. Несмотря на присутствующие симптомы, в крови не выявляются признаки воспаления.
Диагностика
Опухоли обнаруживаются при осмотре больного и на основании жалоб пациента. Для подтверждения диагноза «лимфангиома» проводятся следующие исследования:
- УЗИ;
- КТ;
- МРТ;
- рентгенлимфография;
- пункция новообразования с последующим гистологическим анализом.
Лечение
Основным методом лечения лимфангиом является их хирургическое удаление. Облучение и проведение химиотерапии при таких новообразованиях малоэффективны и могут выполняться при генерализованном процессе.
При воспалении лимфангиом больном назначается медикаментозная терапия:
- антибиотики широкого спектра действия (в виде инъекций, таблеток и мазей);
- нестероидные противовоспалительные средства (индометацин, ибупрофен, диклофенак);
- десенсибилизирующие средства (Тавегил, Зиртек, Цетрин и др.);
- дезинтоксикационная терапия (внутривенное вливание Реополиглюкина, раствора глюкозы и натрия хлорида, Гемодеза);
- общеукрепляющие средства (поливитамины, биостимуляторы, адаптогены, нейропротекторы).
Хирургические операции по удалению лимфангитом у детей обычно проводят после 6-ти месяцев. Показаниями для выполнения вмешательства являются следующие случаи:
- опасное место расположения новообразования;
- быстрое прогрессирование опухоли, опережающее рост ребенка;
- не склонные к регрессии ветвистые лимфангиомы;
- ухудшающие качество жизни больного опухоли.
Проводимые ранее классические операции по удалению лимфангиом очень часто осложнялись лимфореей и нагноениями. Именно поэтому хирурги постоянно вели работу по разработке новых методик. Теперь при удалении этих новообразований предпочтение отдается малоинвазивным способам и вмешательствам, которые проводятся при помощи радионожа, воздействия лазера, электрокоагуляции, криовоздействия, склерозирования и СВЧ-гипертермии.
Для удаления лимфангиом применяются различные хирургические методики, и выбор того или иного метода зависит от клинического случая. При опухолях небольшого размера может выполняться склерозирование, подразумевающее введение в полости опухоли препаратов, вызывающих «запаивание» полости сосуда и формирование соединительной ткани в зоне образования. Впоследствии таким пациентам может понадобиться дополнительная операция по удалению сформировавшихся на месте опухоли рубцов. Кавернозные лимфангиомы удаляются при помощи СВЧ-гипертермии, вызывающей нагревание и последующее склерозирование тканей новообразования.
В некоторых европейских клиниках для удаления лимфангиом применяется препарат Пицибанил (ОК-432), который вводится в новообразование и вызывает уменьшение его размеров. Для достижения желаемого результата может выполняться несколько инъекций. Эта методика является малоинвазивной, безопасной и не требует длительной госпитализации.
К какому врачу обратиться
При появлении припухлостей кожи, возникновении пузырьков с кровянистым или серозным содержимым, изменений цвета кожи на багровый или синюшный, асимметрий лица следует обратиться к педиатру или терапевту. После обследования (УЗИ, КТ, МРТ, рентгенлимфографии) пациенту рекомендуется консультация сосудистого хирурга или онколога.
Лимфангиома является доброкачественной опухолью и начинает свой рост из тканей лимфатических сосудов. Эти новообразования чаще являются врожденными и обнаруживаются у детей на первом году жизни. Иногда они возникают у взрослых. Лечение лимфангиом проводится хирургическим путем. Методика удаления новообразования определяется клиническим случаем.
Врач-онколог А. Л. Пылев в программе «Таблетка» рассказывает о лимфангиоме:
Лимфангиома: причины, формы и локализации, лечение, профилактика

© Автор: Солдатенков Илья Витальевич, врач-терапевт, специально для СосудИнфо.ру (об авторах)
Лимфангиома — врожденная доброкачественная опухоль из лимфатических сосудов, тело которой представляет собой эластичную тонкостенную полость размером от 1 мм до нескольких сантиметров. Это аномалия эмбриогенеза, обусловленная неправильным внутриутробным расположением лимфатических сосудов, которая получила название лимфатическая мальформация. Разрастание лимфатических сосудов обычно происходит в четко ограниченных участках кожи и подкожно-жировой клетчатке. Величина опухоли варьируется от крохотных узелков до крупных образований, диаметр которых превышает размер головки новорожденного.
Лимфангиома встречается одинаково часто как среди девочек, так и среди мальчиков в возрасте 1-4 лет. Формируется опухоль обычно на втором месяце эмбрионального развития, но выявляется гораздо позже: к концу первого года жизни. У взрослых также возможно образование лимфангиомы. Эти опухоли часто рецидивируют, но практически не озлокачествляются.
Сама по себе опухоль не угрожает жизни больного, но существенно ухудшает ее качество. Когда лимфангиома достигает больших размеров, она сдавливает окружающие органы и ткани, что приводит к развитию их дисфункций. В пубертатном периоде рост и развитие опухоли активизируется, патология прогрессирует. При инфицировании и воспалении она становится болезненной, кистозные полости нагнаиваются.
Обычно новообразование локализуется на лице, шее, языке, в подмышечных впадинах, ротовой полости. Лимфангиомы брюшной полости, а также вторичные опухоли, возникающие после операций или лимфангиита, развиваются крайне редко.
Классификация
Кавернозная лимфангиома — полость, заполненная лимфой и образованная соединительнотканными волокнами. Это наиболее распространенная форма патологии.
Отличительными чертами кавернозной лимфангиомы являются:
- Медленный рост,
- Спадение опухоли при нажатии и ее восстановление после прекращения сдавливания,
- Мягкая консистенция опухоли и отсутствие четких границ,
- Пузыри на коже с экссудатом, сливающиеся в крупные узлы,
- Локализация опухоли на предплечье и кисти,
- Незначительная смешиваемость опухоли,
- Отек кожи на месте повреждения,
- Создание косметического дефекта и деформации пораженных участков.

Кистозная опухоль – кисты различной величины, сливающиеся между собой и заполненные жидкостью.
Признаки кистозных лимфангиом:
- Четкие контуры образования,
- Флюктуация,
- Эластичные стенки, мягкая консистенция, полусферическая форма,
- Безболезненное и не спаянное с кожей образование,
- Растянутая и истонченная кожа над образованием с просвечивающимися сосудами,
- Медленный рост,
- Сдавливание сосудов, соседних нервов и органов.
Капиллярные опухоли – крупные или мелкие узелки со стекловидной поверхностью, внешне напоминающие припухлость.
- Мягкие на ощупь,
- С размытыми контурами,
- Располагаются на лице,
- Покрыты неизмененной кожей с багровым или синюшным оттенком,
- Состоят из соединительной ткани и содержат скопления лимфоидных клеток,
- Располагается в мягких тканях на разной глубине,
- Часто сопровождаются кровотечением и лимфореей.

Классификация опухолей, основанная на размерах новообразований:
- Микрокистозные — менее 5 см,
- Макрокистозные – более 5 см.
Причины
Причины образования лимфангиом у детей в настоящее время научно не доказаны. Предполагают, что основным этиологическим фактором врожденной патологии является внутриутробный порок развития кровеносных и лимфатических сосудов. Неправильное развитие сосудистой ткани, скопление жидкости в лимфатических сосудах приводит к их расширению и превращению в полости. Подтверждают теорию о нарушении эмбриогенеза следующие факты: врожденный характер опухоли, ее сочетание с другими внутриутробными пороками и аномалиями плода.
Другие ученые считают, что лимфангиома – истинная опухоль. Это мнение обусловлено пролиферацией опухолевых клеток и наличием в неоплазии факторов роста. Этот путь образования опухолей наиболее характерен для взрослых пациентов.
Причины вторичных лимфангиом:
- Инфекционные болезни,
- Оперативные вмешательства,
- Лучевая терапия,
- Другие опухоли.
Симптоматика
Клиническая картина патологии определяется размером, локализацией и структурой новообразования.
Если опухоль имеет небольшой размер и располагается поверхностно, это доставляет лишь косметический дефект. Крупные кисты вызывают серьезный дефект внешности и развитие дисфункции соседних органов.

Лимфангиома верхней губы внешне напоминает припухлость и имеет следующие характерные признаки:
- Консистенция – мягкая тестоватая,
- Отсутствие боли при пальпации и четких границ,
- Распространение на носогубную борозду и сглаживание ее,
- Увеличение размера и толщины губы,
- Расширение красной каймы губ,
- Опущение уголков рта.
Патогномоничным признаком патологии являются пузырьки с геморрагическим или серозно-гнойным содержимым, появляющиеся на слизистой рта и кайме губ. Пузырьки часто рассеиваются по всей поверхности слизистой или концентрируются вдоль линии смыкания губ. Лимфангиомы лица представляют собой локально увеличенные объемные образования, из которого иногда выделяется серозный экссудат.
Лимфангиома щеки средних размеров имеет те же клинические признаки. Крупная опухоль часто выбухает кнаружи, цвет кожи над ней не изменяется или становится синюшным. Подкожная клетчатка атрофируется, сосудистый рисунок усиливается. На слизистой оболочке щеки также появляются пузырьки.

Расположение новообразования в области глазницы проявляется отечностью и утолщением век, сужением или полным смыканием глазной щели, посинением кожи век. Пузырьки локализуются по краю век и содержат серозный или геморрагический экссудат. Опухоль больших размеров приводит к выпячиванию глаза при сохранении нормального размера глазного яблока, а также к снижению зрения или слепоте.

Лимфангиома языка характеризуется наличием большого количества мелких пузырьков, которые возвышаются над поверхностью слизистой, сливаются и образуют узел. При травмировании пузырьки вскрываются, кровоточат и покрываются белым налетом. На их месте образуются трещины и язвочки, покрывающиеся со временем белесовато-желтоватыми и кровянистыми корочками. Диффузная форма патологии отличается распространением патологии на мышечную ткань языка. У больных развивается макроглоссия. Язык становится большим и толстым, плохо помещается в полость рта. У больных постоянно открыт рот, нарушается прикус, возникает диспноэ, дисфагия и дисфония.
Лимфангиома шеи кавернозной формы имеет тестоватую консистенцию. Границы ее не определяются, естественные складки сглаживаются. Опухоль кистозной формы имеет округлую форму и выступает над поверхностью тела. Выражен симптом флюктуации.
Лимфангиома головного мозга локализуется в одном из его отделов. По мере роста опухоли сдавливаются окружающие ткани, появляются неврологические симптомы: эпиприпадки, парезы и параличи, дискоординация движений, атаксия, нистагм, шум в ушах, дисфония, снижение остроты зрения.
Лимфангиома брюшной полости у новорожденных проявляется симптомами «острого живота»: болью в брюшной полости, асимметрией живота, плотным, малоподвижным, безболезненным, малосмещаемым образованием. При этом в общем анализе крови отсутствуют признаки воспаления. В стационаре больным выполняют лапаротомию с иссечением новообразования и его дальнейшим гистологическим исследованием.
Лимфангиомы часто воспаляются, особенно у детей 3-7 лет в осенний и весенний сезон. Провоцируют патологический процесс ОРВИ, травматическое повреждение, воспаление пульпы, периодонта, миндалин, желудка, кишечника, функциональные нарушения ЖКТ. Воспаление слабой степени выраженности продолжается несколько дней и практически не нарушает самочувствие ребенка. Если местные признаки патологии выражены, возникает интоксикационный синдром. Новообразование увеличивается, формируется плотный болезненный инфильтрат на гиперемированной коже. При повреждении кожи может начаться кровотечение и лимфорея. Воспаление сохраняется в течение трех недель, а затем стихает, лимфангиома приобретает прежний вид. В запущенных случаях у больных нарушается процесс дыхания и глотания, что приводит к дистрофии. Возможен рецидив и нагноение воспаленной опухоли с образованием флегмоны. Удаление гноя из новообразования не всегда приводит к выздоровлению. Опухоли, которые не удается дренировать, удаляют хирургическим путем.
Диагностика
Диагностика лимфангиомы заключается в проведении визуального осмотра больного, сбора анамнеза жизни и болезни, выслушивании жалоб. Для подтверждения предполагаемого диагноза больным необходимо пройти полное инструментальное обследование.

лимфангиома на рентгеновском снимке
Неинвазивные методы диагностики доброкачественных опухолей:
Эхография — безопасный метод, простой и информативный. Он особенно актуален для диагностики патологий у детей. Эхо-допплерография позволяет установить интенсивность тока крови.
Пункция новообразования и гистологическое исследование пунктата позволяют определить форму опухоли:
- Прозрачное или янтарное содержимое — признак кистозной формы лимфангиомы.
- Белковое содержимое указывает на отсутствие воспаления.
- Кровянистое содержимое кист характерно для воспаления или травмирования опухоли.
Лечение
Лечение лимфангиомы обычно хирургическое, стационарное. Опухоль удаляют полностью или частично. Ее иссекают по границе со здоровыми тканями. Оставшиеся участки коагулируют или прошивают шелковыми или капроновыми нитями для предотвращения рецидива и истечения лимфы. При воспалении новообразования или его травматизации проводят противовоспалительную консервативную терапию, а затем удаляют ее.
Химиотерапия при этом малоэффективна. Когда патологический процесс становится генерализованным, проводят химиотерапию цитостатиками. Для лечения лимфангиом применяют лучевую терапию – близкофокусную рентгенотерапию.
Хирургическое лечение

Показания к операции:
- Быстрое прогрессирование опухоли, опережающее развитие ребенка,
- Опасная локализация опухоли,
- Наличие ветвистых лимфангиом, не склонных к инволюции,
- Новообразования, ухудшающие качество жизни больных.
Методы хирургического лечения лимфангиом:
- Воздействие лазера,
- Криовоздействие,
- Электрокоагуляция,
- Радиоволновое лечение.
К современным методам удаления опухоли относится введение в пораженную область лиофилизированного стрептококкового антигена.

Для лечения новообразований небольшого размера, расположенных на лице, проводят склерозирующую терапию. Она способствует слипанию стенок сосудов и их запустению. При лимфангиомах с инфильтративным ростом частичная резекция не эффективна. В таких случаях впрыскивают в ткань опухоли склерозирующие вещества — этиловый спирт, хинин-уретан и прочие средства. Склерозирующие препараты «запаивают» полости сосудов и способствуют формированию на месте опухоли соединительнотканных образований. Данная методика малоинвазивна, по при этом она позволяет добиться полного выздоровления у большинства пациентов. Некоторые больным необходима дополнительная операция после склеротерапии по удалению рубцов, образовавшихся на месте опухоли. Это чисто косметическая операция, удаляющая видимый рубец.
Кавернозные лимфангиомы лечат с помощью СВЧ-гипертермии и склерозирования. Ультразвук позволяет контролировать такое лечение. Во время нагревания опухолевой ткани происходит разрушение лимфатических сосудов и их склероз.
Консервативное лечение опухоли при воспалении
При воспалении лимфангиомы больным назначают следующие группы препаратов:
- Нестероидные противовоспалительные средства – «Ибупрофен», «Диклофенак», «Индометацин»;
- Ферменты – «Панзинорм», «Креон», «Мезим»;
- Дезинтоксикационная терапия — внутривенное введение физиологического раствора, глюкозы, «Реополиглюкина», «Гемодеза», коллоидных и кристаллоидных растворов;
- Противомикробная терапия — антибиотики широкого спектра действия из группы макролидов, цефалоспоринов, пенициллинов, аминогликозидов;
- Десенсибилизирующее лечение – «Зиртек», «Зодак», «Цетрин», «Тавегил»;
- Общеукрепляющая терапия — витамины, адаптогены, биостимуляторы, нейропротекторы.
Местно накладывают марлевые повязки с мазями, содержащими НПВС или антибиотик. Полость рта обрабатывают антисептиками и маслами в течение десяти дней.
Профилактика
Специфическая профилактика данной патологии в настоящее время не разработана. Для предупреждения образования лимфангиом беременным женщинам необходимо следить за здоровьем, не курить, не принимать алкоголь и лекарственные препараты без врачебных назначений, сбалансировано питаться, регулярно посещать женскую консультацию, обследоваться на TORCH-инфекции, принимать специальные витаминные комплексы.
- Чтобы предупредить воспаление лимфангиомы, необходимо санировать имеющиеся в организме очаги хронической инфекции — лечить тонзиллит, кариес, отит, гайморит.
- С раннего детского возраста ребенка необходимо приучать к здоровому образу жизни.
- Своевременно выявлять и лечить инфекционные и другие заболевания, не допускать развития осложнений.
- Повышать иммунитет ребенка: правильно питаться, закаляться, заниматься спортом.
- Дети с доброкачественными новообразованиями подлежат обязательному диспансерному учету.
Прогноз лимфангиомы благоприятный: эта опухоль медленно растет и не склонна к малигнизации.
Видео: лимфангиома в программе “Таблетка”
Лимфангиома
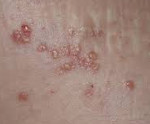
Лимфангиома – это доброкачественная опухоль, в основе которой обычно лежит врожденная аномалия лимфатической системы. Очаги поражения могут возникать на любом участке тела, выглядят как мягкотканные образования с бугристой поверхностью красно-бурой или синюшной окраски. Мальформация часто протекает бессимптомно, являясь косметической проблемой, но, достигая больших размеров, дает начало опасным состояниям. Основу диагностики составляет клиническое обследование, подтвержденное инструментальными методами (УЗДГ, МРТ, лимфографией очагов). В лечении применяют склеротерапию, радикальную операцию, малоинвазивные техники.
МКБ-10
Общие сведения
Лимфангиома является достаточно редкой патологией. По различным данным, она составляет 1,3–10,6% случаев всех сосудистых опухолей (в детском возрасте – до 25%), встречается с частотой от 1 на 20-250 тыс. поступлений в хирургические стационары. Лимфатические мальформации занимают второе место среди мягкотканных образований челюстно-лицевой области. Обычно их выявляют у новорожденных и младенцев (90% случаев), реже в первые 2–3 года жизни ребенка, но могут диагностировать еще внутриутробно или гораздо позже во взрослом возрасте. Гендерная статистика противоречива: в то время как одни исследователи сообщают о преимущественном развитии поверхностных лимфангиом у женщин, другие наблюдают патологию в 3 раза чаще среди мужчин.

Причины лимфангиомы
Большая часть образований рассматривается как врожденные сосудистые мальформации, а не истинные опухоли. Обычно они возникают у плода в конце первого либо в начале второго триместра внутриутробного развития. Хотя происхождение патологии остается до конца не изученным, этиологическими факторами могут выступать:
- Аномалии эмбриогенеза. Возникновение патологии связывают с пороками эмбрионального развития лимфатической системы (дизонтогенезом). Указывают на роль сосудистого эндотелиального фактора роста (VEGF-C) и рецепторов к нему (VEGFR-3), влияющих на пролиферативную активность клеток.
- Геномные и генные мутации. Выявлено, что более половины случаев ангиом ассоциированы с хромосомными аберрациями у плода. Часто лимфангиомы наблюдают при синдромах Шерешевского-Тернера, Дауна, трисомии 13, 18. Аутосомно-доминантное наследование наблюдается при синдроме Нунан.
- Интоксикации. Нарушение развития лимфатических сосудов может опосредоваться внутриутробным токсическим повреждением. Описаны случаи опухолей у детей, родившихся от женщин, подвергшихся во время беременности воздействию свинца или его соединений.
Вторичный характер имеют опухоли, обусловленные нарушением лимфатического дренажа (поверхностные аномалии при лимфангите, лимфогранулеме, панникулите), связанные с мальротацией и заворотом кишечника (внутрибрюшные). Сосудистые мальформации могут развиваться после механической травмы, в частности, на фоне синдрома Горхэма-Стоута.
Патогенез
Механизмы развития лимфангиомы изучены недостаточно хорошо. Основным патологическим процессом многие исследователи называют объединение лимфатических цистерн в глубоком подкожном пространстве. Они отделены от нормальной сосудистой сети, но сообщаются с поверхностными капиллярами через вертикальные расширенные каналы. Предположительно, цистерны возникают из примитивного лимфатического мешка, неспособного объединиться с остальной частью лимфатической системы в эмбриогенезе.
Гипертрофированные мышечные волокна, выстилающие секвестрированные участки, поддерживают ритмические сокращения стенки, что приводит к увеличению давления с дилатацией восходящих к коже каналов. Вокруг измененных лимфатических сосудов поверхностных и глубоких отделов дермы происходят процессы фиброза, эпидермис подвергается акантозу, папилломатозу, гиперкератозу. Некоторые варианты лимфангиом сопровождаются выраженным инфильтративным ростом, но без разрушения тканей. Метастазов опухоли не дают.
Классификация
Исходя из локализации, различают поверхностные (кожи, подкожной клетчатки) и глубокие лимфангиомы. Первые могут поражать практически любую зону, особенно часто вовлекаются голова, шея, подмышечные впадины. Глубокие обнаруживаются во внутренних органах (печень, селезенка, почки) и полостях тела (абдоминальная, забрюшинное пространство, средостение). В клинической ангиологии распространена патоморфологическая классификация опухолей:
- Капиллярные (простые). Образуются при разрастании лимфатических капилляров кожи и подкожных тканей. Опухолевидные очаги имеют небольшие размеры, тонкостенные, охватывают ограниченные участки.
- Кавернозные. Характеризуются расширением довольно крупных протоков с образованием полостей и щелей, заполненных лимфатической жидкостью. Имеют петлистое строение из-за множества соединительнотканных перегородок, на разрезе напоминают губчатую ткань.
- Кистозные (гигромы). Представляют собой полости различного размера, изолированные от смежных лимфатических сосудов. Заполнены серозным, хилезным или геморрагическим содержимым. Бывают единичными или множественными, сообщающимися между собой.
Кроме того, встречаются смешанные опухоли (лимфангиофиброма, лимфгемангиома). По этиологии мальформации бывают первичными (врожденными) и вторичными (приобретенными). Критерий распространенности позволяет выделить локальные и диффузные формы, а с учетом влияния на близлежащие ткани и органы лимфангиомы могут протекать без видимых нарушений или сопровождаться явной дисфункцией и структурными деформациями.
Симптомы лимфангиомы
Клиническая картина определяется локализацией, гистологической структурой, распространением опухоли, анатомо-топографическими особенностями вовлеченных участков, эффективностью проводимого ранее лечения. Ангиоматозные очаги располагаются в любой области, где есть лимфоидная ткань. Часто поражаются лицо (губы, язык, околоушно-жевательная зона), туловище. Но в патологический процесс могут вовлекаться лимфатические узлы, внутренние органы, костная ткань. Развитие опухоли медленное, синхронное с ростом ребенка, в большинстве случаев бессимптомное.
Капиллярная лимфангиома начинается как небольшое постепенно уплотняющееся пятно. Образование имеет нечеткие границы и бугристую поверхность, покрытую мелкими (2–4 мм в диаметре) узелковыми элементами эластичной консистенции, окрашенными в розово-красный цвет. Площадь пораженной кожи со временем расширяется. Иного дискомфорта, кроме эстетического, аномалия обычно не приносит. Иногда из узелковых элементов просачивается лимфа, при травматизации они кровоточат. Увеличиваясь в объеме и приобретая диффузный характер, опухоль давит на подлежащие структуры, что может сопровождаться костными деформациями у детей.
При кистозной или кистозно-кавернозной лимфангиоме лица и шеи наблюдается ограниченная припухлость размером от 3 до 30 см в диаметре, обращенная наружу или в сторону ротовой полости. Кожа над ней обычной окраски или с цианотичным оттенком, растянута, свободна или спаяна с опухолевой массой. Поверхность очага гладкая или бугристая, консистенция мягкая, пальпация безболезненна. Характерен симптом флюктуации.
Особенностью обширных лимфангиом в полости рта, шеи, средостения является периодически возникающее воспаление. Это сопровождается лихорадкой, общей слабостью, появлением локальных симптомов – покраснения, отечности, резкой болезненности пораженной зоны. Воспалительный процесс длится 1–2 недели и постепенно стихает, делая опухоль более плотной.
Интраабдоминальная лимфангиома может давать картину объемного образования, сопровождаясь болью в животе, тошнотой и анорексией, признаками кишечной непроходимости. Симптомы «острого живота» нередко принимают за признак более распространенной хирургической патологии. У некоторых детей отмечают асимметричное увеличение живота с пальпируемой безболезненной опухолью, удовлетворительным общим состоянием. Лимфангиомы малых размеров протекают бессимптомно, выявляясь лишь дополнительными методами.
Осложнения
Несмотря на доброкачественный характер, лимфангиома считается потенциально опасным образованием. Сосудистые аномалии больших размеров в зоне шеи и головы плода блокируют его выход через родовые пути матери, сдавливают и смещают соседние структуры. Диффузное поражение дна ротовой полости может вызвать расстройства дыхания, вплоть до асфиксии, невозможность приема пищи. Мальформации орбитальной зоны приводят к зрительным нарушениям, а локализованные в брюшной полости сопровождаются кишечной непроходимостью, иногда разрываются.
Поверхностные лимфангиомы легко травмируются и кровоточат, воспаленные ангиодисплазии в шейно-лицевой зоне могут стать источником серьезных инфекционных осложнений. Сообщается о более высоком риске развития у пациентов эпителиоидной гемангиоэндотелиомы и лимфангиосаркомы. То есть лимфатическая аномалия является не просто косметическим дефектом – она может привести к выраженным функциональным расстройствам и стать причиной состояний, создающих реальную угрозу для жизни.
Диагностика
Предположить поверхностную лимфангиому несложно по характерной клинической картине, истечению лимфы при ее пунктировании. В диагностически сложных случаях, включая аномалии глубокой локализации, врачу-лимфологу необходимы данные методов инструментальной визуализации:
- Ультрасонография опухоли. УЗДГ поверхностных лимфангиом выявляет увеличение объема мягких тканей, повышение их акустической плотности с множественными гипо- и анэхогенными участками округлой или овальной формы, объединенными в единый конгломерат. Эхография определяет не только структуру и локализацию опухоли, но и состояние окружающих образований.
- Магнитно-резонансная томография. По результатам МРТ мягких тканей удается точно определить степень поражения и морфологические характеристики сосудистой мальформации. Результаты исследования помогают сформировать правильную лечебную тактику, избежав необоснованных хирургических вмешательств.
- Лимфография. Позволяет исследовать состояние лимфатических сосудов, определить размеры очага и его связь с соседними органами. Лимфография осуществляется путем введения непосредственно в опухоль водорастворимого контрастного вещества и выполнения серии прицельных рентген-снимков в двух проекциях.
В диагностике поверхностной ограниченной лимфангиомы помогает дерматоскопия, определяющая узелки с прозрачной жидкостью и выраженный лакунарный рисунок. При накоплении кровянистого содержимого отличия от гемангиомы помогает установить гистологическое исследование, дополненное иммуногистохимическими тестами (с антигеном фактора VIII, ламинином).
Лимфоидные образования приходится дифференцировать с другими опухолями – тератомами, липомой, кистами шеи. Некоторые мальформации следует отличать от врожденной слоновости, спинномозговой грыжи, ограниченной склеродермии. При интраабдоминальном поражении необходимо исключать острую хирургическую патологию.
Лечение лимфангиомы
Ни одна из консервативных стратегий терапии не доказала своей эффективности при лимфатических мальформациях. Обеспечить уменьшение опухолевой массы или полное ее удаление могут лишь инвазивные методики. Способ коррекции выбирают, опираясь на локализацию лимфангиомы, размеры, глубину залегания, распространение, наличие осложнений. Допустимы следующие варианты:
- Склеротерапия. Введение в сосудистую аномалию склерозирующих веществ (блеомицина, пицибанила, этоксисклерола) ведет к сокращению ее размеров. Склеротерапия дает хороший косметический результат, а потому более предпочтительна при поражении шейно-лицевой зоны. Показана перед операцией или при невозможности выполнить полную резекцию.
- Радикальное иссечение. При удалении опухолевого очага наиболее целесообразно традиционное хирургическое вмешательство. Радикальную эксцизию считают методом выбора при крупных кавернозных образованиях и необходимости выполнения ургентной операции. Однако удаление глубоких мальформаций сопровождается высоким риском рецидива.
- Малоинвазивные методы. Лечение поверхностных лимфангиом может проводиться углекислотным лазером, криотерапией, электрокоагуляцией. Они менее травматичны по сравнению с традиционным иссечением, позволяют сократить сроки реабилитации. Иногда для получения значимого эффекта достаточно всего одной процедуры.
В послеоперационном периоде для оценки полученных результатов и риска рецидива выполняют контрольные исследования. Назначаются нестероидные противовоспалительные, антибактериальные средства, при локализации опухолей на нижних конечностях применяется компрессионная терапия.
Прогноз и профилактика
Лимфангиомы являются доброкачественными лимфатическими пороками развития, а не истинными опухолями. Но приобретая крупные размеры, они способны провоцировать функциональные расстройства и приводить к развитию жизнеугрожающих состояний. Своевременная коррекция делает прогноз благоприятным, хотя риск рецидива все же существует. Учитывая преимущественно врожденный характер аномалий, мероприятия первичной профилактики не разработаны. Вероятность рецидивирующего течения уменьшается оптимальным выбором лечебной тактики.
Что такое лимфангиома у детей и методы лечения
Лимфангиома у детей – порок внутриутробного развития. Это врожденное новообразование доброкачественного характера, которое развивается из лимфатических сосудов. Типичные места локализации – шея и лицо, рот и язык, область подмышек. Патология обычно медленно развивается в первые годы жизни, начинает стремительно прогрессировать после начала полового созревания.
Что это такое?
Это следствие нарушения формирования лимфосистемы во время внутриутробного развития эмбриона. Лимфангиома – доброкачественная опухоль, при которой происходит:
- накапливание жидкости в лимфоузлах;
- формирование отдельных полостей, содержащих лимфу;
- нарушение лимфооттока.
Лимфангиома у детей относится к редким патологиям. Наблюдается всего в 10% случаев среди всех новообразований. Код по МКБ-10 – D18.
Это новообразование является полностью доброкачественным, нет риска перерождения в рак. Лимфангиома в целом не несет опасности для жизни, но при ее разрастании страдают соседние органы.
Причины появления
 Первый провоцирующий фактор – воздействие на организм беременной женщины неблагоприятных факторов (курение и прием алкоголя, последствия приема антибиотиков).
Первый провоцирующий фактор – воздействие на организм беременной женщины неблагоприятных факторов (курение и прием алкоголя, последствия приема антибиотиков).
Высокий риск развития лимфангиомы приходится на первый триместр. Ребенок рождается с уже заметной опухолью, которую сразу можно диагностировать.
Другие возможные причины врожденной опухоли:
- аномалии плода;
- аномальные процессы внутриутробного формирования;
- наследственная предрасположенность.
Ниже на фото, вы можете визуально ознакомиться с лимфангиомой:


Симптомы
Если опухоль имеет небольшие размеры и при этом расположена поверхностно, никаких проблем со здоровьем не возникает, беспокоит только косметический дефект. Крупные кисты и негативно сказываются на внешности, и нарушают функционирование соседних органов.
Выраженность симптомов зависит от размера, структуры и места расположения лимфангиомы.
| Место локализации | Симптомы |
| Губы |
|
| Язык |
|
| Орбита (глазница) |
|
| Мозг | При росте опухоли происходит сдавливание окружающих тканей. Появляется неврологическая симптоматика:
|
| Живот | У грудничков сопровождается симптомами «острого живота»:
|
 Лимфангиома может воспаляться. В группе риска – дети от 3 до 7 лет. Чаще всего это происходит осенью и весной. Провоцируют начало обострения простудные заболевания, травмы и другие патологии.
Лимфангиома может воспаляться. В группе риска – дети от 3 до 7 лет. Чаще всего это происходит осенью и весной. Провоцируют начало обострения простудные заболевания, травмы и другие патологии.
Опухоль быстро увеличивается, образуется болезненный инфильтрат плотной консистенции. При повреждении кожного покрова начинается кровотечение. Длительность обострения – 21 день, затем состояние нормализуется.
Диагностика
Основной метод диагностики – пальпация (прощупывания) пораженного участка тела. Для уточнения диагноза назначаются дополнительные обследования:
Чтобы определить наличие воспаления на фоне сформировавшегося гнойного экссудата внутри капсулы, проводят анализ мочи и крови.
Классификация
Далее представлены основные виды этой опухоли. Основа для классификации – размер, строение, наполнение и симптомы.
Кавернозная
Самый распространенный вид. В структуре есть несколько полостей, которые заполняются лимфой неравномерно (одни пустые, другие переполненные). Особенности кавернозной лимфонгиомы:
- у полостей губчатое основание;
- формируется из плотной соединительной ткани;
- имеет эластичный каркас;
- включает пучки волокон мышц, мелкие сосуды;
- отличается четкими границами, края размыты при диффузном росте тканей;
- при нажиме новообразование сжимается, после прекращения давления снова наполняется лимфой.
Кистозная
Опухоль имеет форму полусферы, цвет кожных покровов не изменяется. В некоторых случаях на поверхности появляются пузырьки или капиллярная сетка. В середине есть одно или несколько кистозных образований (камер). Их размеры варьируются от 2-3 мм до 10-15 см.
Капиллярная
Другое название опухоли – простая. Новообразование напоминает узелок. Размеры таких узелков различные, цвет – бледно-розовый, поверхность – стекловидная. Пораженный участок выглядит как апельсиновая кожура. Опухоль мягкая, легко и безболезненно сжимается. По мере прогрессирования плотность увеличивается.
Место локализации
Появляется новообразование в месте, где находится много лимфоузлов. Также локализация зависит от типа опухоли.
- губы, щеки – капиллярная лимфангиома;
- шея, подмышки, грудина и брюшина – кистозная;
- язык, подкожная клетчатка– кавернозная.
Лечение
 К консервативному лечению прибегают редко, обычно лимфангиома подлежит удалению. Операция проводится в условиях стационара.
К консервативному лечению прибегают редко, обычно лимфангиома подлежит удалению. Операция проводится в условиях стационара.
Суть манипуляции – полное или частичное иссечение новообразования. На соседних участках проводят коагуляцию. Их также дополнительно прошивают нитью для исключения рецидива или риска вытекания лимфы.
Когда проводят операцию?
- Опасное место локализации, опухоль угрожает жизни. К примеру, новообразование находится глубоко во рту за миндалинами.
- Стремительное разрастание патологии.
- Опухоль ветвистая.
- Болезнь протекает тяжело, значительно снижая качество жизни ребенка.
Основные методы проведения оперативного вмешательства – лазерный луч, криодеструкция, радиоволны или электрокоагуляция.
Консервативное лечение необходимо, когда есть воспалительный процесс. Сначала прописываются медикаменты, затем проводится операция.
Комплекс лечебных мер:
- прием нестероидов – Ибупрофен, Индометацин, аналоги;
- ферменты – Панзинорм;
- дезинтоксикационные препараты – Гемодеза;
- десенсибилизирующие средства – Зиртек, Тавегил;
- противомикробные – антибиотики;
- общеукрепляющие – витамины, биостимуляторы.
Лечение также предполагает нанесение компрессов с мазями, в составе которых есть антибиотики либо НПВС. Если лимфангиома находится во рту, требуется ее обработка антисептиками.
Осложнения
Одни из частых осложнений – трудности с дыханием или болезненность при глотании. Появляется проблема, если опухоль расположена в брюшной полости, на шее, во рту, на языке. Без лечебных мер новообразование разрастается, оно может передавить пищевод либо трахею. При воспалении опухоли есть риск интоксикации. Также ухудшается общее состояние, появляются серьезные проблемы со здоровьем.
Полезное видео
Итак, лимфангиома у детей – доброкачественное врожденное новообразование. Является пороком развития, появляется из-за аномалий внутриутробного формирования. Лимфангиома не перерождается в рак, но присутствует ряд других осложнений. Опухоль подлежит удалению.
Чем может обернуться лимфогемангиома

-
7 минут на чтение

Среди опухолевидных новообразований можно назвать лимфангиому. Это заболевание относится к числу врождённых, поскольку возникает вследствие неправильного внутриутробного развития. Такая опухоль не злокачественная, поэтому не несет угрозы для жизни. Тем не менее из-за неё возникает множество проблем. В связи с этим необходимо знать, что собой представляет эта патология, чем она характеризуется и как ее лечат.
Содержание
Что такое
Лимфангиомой является одна из врожденных доброкачественных опухолей. Она образуется в области лимфатических сосудов и имеет вид эластичный полости разных размеров.
Патология начинает развиваться в период внутриутробного развития ребенка. Этот процесс обусловлен лимфатической мальформацией (неправильным расположением лимфатических сосудов).
При наличии неблагоприятных воздействий их ткань начинает разрастаться, проникая в подкожно-жировую клетчатку и кожу. Из-за того, что повреждения затрагивают именно лимфатическую ткань, возник такой термин — lymphangioma. Также ее могут называть лимфогемангиомой или гемлимфангиомой.
Неоплазия может иметь разные размеры. Она может быть в виде маленького узелка или крупного образования, по размерам превышающего голову новорождённого. Локализация ее может быть различна, но зачастую опухоль располагается в верхней части туловища.
Она может сформироваться в области шеи, лица, подмышек и т.д. Обнаруживают ее обычно у детей на первом году жизни. Но иногда встречаются и вторичные лимфангиомы, которые возникают вследствие болезней или оперативных вмешательств.
Заболевание не несет угрозу жизни пациента, но создает значительный дискомфорт. Разрастаясь, опухоль может сдавливать соседние ткани и органы, из-за чего нарушаются процессы функционирования. Также лимфангиома является внешним дефектом, который доставляет неприятные переживания своему обладателю.
Классификация
Болезнь существует в нескольких разновидностях. Необходимо знать, что они собой представляют, поскольку в отношении каждой из них предполагается особый подход.
По теме

Все о миелофиброзе
 Ольга Владимировна Хазова
Ольга Владимировна Хазова- 23 февраля 2019 г.
Лимфангиомы разделяют на виды согласно размерам. Встречаются микрокистозные и макрокистозные образования. Для микрокистозных опухолей характерен размер менее 5 см. Если объём опухоль превышает этот показатель, то ее относят к макрокистозным.
Также эту патологию делят на разновидности, исходя из структуры.
Кавернозная
Это самая распространённая форма лимфангиом. Она имеет вид полости, состоящей из соединительно-тканных волокон. Полость заполнена лимфой. Такие новообразования локализуются на кистях и предплечьях.
Опухоль имеет мягкую консистенцию, четкие контуры у неё отсутствуют. Кавернозная лимфангиома характеризуется медленным ростом. В местах их расположения наблюдается отечность кожных покровов.
Такие неоплазии приводят к косметическим дефектам и деформациям. На коже могут образовываться пузыри с экссудатом.
Кистозная
Для кистозной опухоли свойственно появление кист разной величины. Эти новообразования сливаются между собой, а внутри них находится жидкость. Кистозная лимфогемангиома характеризуется четкими контурами и эластичностью. Разрастается она медленно, но оказывает давление на сосуды и соседние нервы. Кожа над такой опухолью истончена. Болевых ощущений при ее наличии почти не возникает.
Капиллярная
Какие новообразования имеют вид узелков разного размера. На ощупь они мягкие, не имеют четких границ. Обычно они образуются на лице. Их структура представлена соединительной тканью, в толщах которой присутствуют лимфоидные клетки. Такие опухоли часто приводят к кровотечениям.
Симптомы
Проявления заболевания могут различаться в зависимости от того, где находится гемлимфангиома. На выраженность симптоматики влияет степень развития патологии, размеры опухоли и особенности организма.
Новообразования небольших размеров почти не вызывают дискомфорта. Но при объемных опухолях возникает множество нарушений.
Общими признаками при наличии лимфангиомы можно назвать:
- припухлость в зоне расположения;
- отечность кожных покровов;
- изменение цвета кожи;
- образование пузырьков или язвочек;
- деформация органов.
По теме

Как выявить и вылечить конгломерат лимфоузлов
 Ольга Владимировна Хазова
Ольга Владимировна Хазова- 22 февраля 2019 г.
Дополнительные симптомы могут быть разнообразными, что обусловлено разным расположением опухоли. Например, при неоплазии рядом с глазом может снижаться зрение, а при ее нахождении на языке возникают проблемы с речью. Чем больше размеры опухоли, тем более сильное давление она оказывает на окружающие ткани. Это ведет к усилению симптомов.
Обычно опухоль обнаруживается раньше, чем возникают дополнительные проявления. Такое новообразование трудно не заметить.
Причины
Что провоцирует появление лимфангиом, пока не установлено. Предполагают, что их возникновение у детей вызвано пороками развития лимфатических сосудов, которые проявляются период эмбрионального формирования.
Из-за этих отклонений сосудистая ткань приобретает неправильное строение. Лимфатическая жидкость накапливается в сосудах, что вызывает их растяжение. В результате формируются полости.
По другому мнению, лимфангиома образуется из-за присутствия опухолевых клеток в лимфатических сосудах. Под влиянием негативных факторов клетки начинают размножаться, что ведет к появлению новообразований. Так формируются вторичные неоплазии такого типа.
По теме

10 распространенных причин возникновения лейкопении
 Ольга Владимировна Хазова
Ольга Владимировна Хазова- 22 февраля 2019 г.
Неблагоприятными факторами, которые провоцируют их появление, можно назвать:
- инфекционные процессы в организме;
- перенесенные операции;
- лучевая терапия;
- тяжелая экологическая ситуация;
- длительный прием сильных лекарств;
- присутствие других опухолей.
Лимфангиома у взрослых возникает редко и почти всегда носит вторичный характер.
Диагностика
Подтвердить предполагаемый диагноз можно с помощью специальных процедур. Но изначально врач должен собрать анамнез и провести визуальный осмотр. Также он должен выяснить, какие симптомы проявляются. На основании этого можно предполагать, что у пациента лимфангиома.
Убедиться в наличии и установить основные особенности патологии можно при помощи следующих методов:
Для обследования детей чаще всего используют эхографию. Это информативный метод, который не доставляет дискомфорта обследуемым.
Чтобы изучить структуру неоплазии, используют пункцию и гистологическое исследование. По его результатам выявляют основные особенности опухоли. Также это позволяет обнаружить воспалительный процесс в лимфангиоме.
Лечение
Если лимфангиома не доставляет значительного дискомфорта и имеет небольшие размеры, врачи используют тактику наблюдения. При росте новообразования возникают различные осложнения, поскольку патологическая ткань сдавливает соседние участки и нервы. В этом случае неоплазию удаляют хирургическим путем.
По теме

Лучшие методы лечения лейкопении
 Ольга Владимировна Хазова
Ольга Владимировна Хазова- 22 февраля 2019 г.
Показаниями для вмешательства являются следующие особенности:
- Быстрый рост опухоли.
- Опасное расположение новообразования.
- Значительное ухудшение качества жизни пациента.
При наличии таких обстоятельств врач принимает решение о проведении операции. В ходе неё опухоль удаляют полностью либо частично. Это можно сделать с помощью лазера, методом электрокоагуляции или жидким азотом.
Также используется радиоволновое воздействие. Иссечение производят только в отношении патологических тканей, стараясь не затрагивать здоровые участки. Чтобы не допустить вытекание лимфы или повторного формирования опухоли, накладывают швы.
Новым методом воздействия является склерозирующая терапия. Она подразумевает введение в зону поражения специальных веществ, вызывающих склеивание сосудов.
По теме

Какими последствиями может грозить цервикальная интраэпителиальная неоплазия
 Ольга Владимировна Хазова
Ольга Владимировна Хазова- 21 февраля 2019 г.
Благодаря этому прекращается подпитка опухоли, и новообразование погибает. После него может остаться небольшой рубец, который можно удалить оперативным путем. Этот способ лечения применяют при небольших лимфангиомах, находящихся на лице.
Химиотерапию при таком заболевании почти не используют из-за малой эффективности. Воспалительный процесс в лимфангиоме лечится с помощью консервативных методов.
Основная группа используемых препаратов — противовоспалительные. Они останавливают патологический процесс и снимают негативные симптомы. В дополнение к ним назначают антибиотики, чтобы уничтожить источник инфекции.
Целесообразно пользоваться лекарствами как системного, так и местного типа. При необходимости применяют средства, способствующие выведению токсических веществ из организма. Также важно укреплять иммунную систему, что делается с помощью биостимуляторов и витаминов.
Консервативную терапию могут ли менять в качестве подготовки к операции или для закрепления результатов.
Осложнения
Наличие лимфангиомы редко ведёт к тяжёлым последствиям – при условии своевременного обнаружения и лечения. Если же игнорировать ее симптомы, опухоль будет разрастаться и сдавливать соседние ткани. В связи с этим возникают разнообразные сложности, которые зависят от расположения новообразования.
Сдавливание нервов ведет к нарушению чувствительности в отдельных участках. Воздействие опухоли на внутренние органы препятствует их нормальному функционированию.
У пациентов с таким диагнозом могут быть проблемы с ЖКТ и дыхательными органами. Если неоплазия перекрывает гортань, пациенту становится трудно употреблять пищу, что ведет к истощению. При оказании давления на близлежащие кровеносные сосуды могут возникать проблемы с кровоснабжением, что вызывает кислородное голодание и дефицит необходимых организму веществ.
При травмировании опухоли в неё может попасть инфекция, из-за чего развивается воспалительный процесс. Под его влиянием рост новообразования усиливается, а наличие воспаления сказывается на самочувствии в целом. Инфицирование может стать причиной серьезной интоксикации организма.
Может ли перерасти в рак
Перерождение лимфангиомы в раковую опухоль маловероятно. Подобный исход возможен, если в ткани новообразования появляются онкогенные клетки. При наличии благоприятных обстоятельств они могут начать размножаться.
Но такое случается редко. Обычно заболевание ограничивается уже имеющимися нарушениями в лимфатической системе. Но и они могут стать причиной значительного ухудшения в самочувствии.
Прогноз
Такая болезнь не относится к числу опасных для жизни, и прогноз при наличии обычно благоприятен. Но это справедливо только в тех ситуациях, когда патология была выявлена на раннем этапе своего развития. Поэтому пациентам следует обращаться к врачу при обнаружении первых симптомов. Поскольку заболевание зачастую возникает у детей, за патологической симптоматикой нужно следить родителям.
Своевременное обращение к врачу позволяет получить необходимую помощь до того, как опухоль сумеет нанести существенный вред. В большинстве случаев больного удается вылечить без последствий.
При правильном подходе новообразование удаляют, и дальнейшее развитие ребенка идет согласно нормам. Лимфангиома почти не склонна к рецидивам — случаи повторного формирования опухоли составляют менее 10%.
На запущенной стадии заболевания прогноз менее благоприятен. Он зависит от расположения новообразования и его размеров. Если крупная опухоль находится в опасном участке, ситуация может усугубиться насчёт осложнений. Но даже в этих случаях правильная терапия позволяет вылечить больного и обеспечить ему нормальный образ жизни.
Профилактика
Предупредить развитие лимфангиомы достаточно сложно, поскольку ее появление обусловлено особенностями внутриутробного развития плода. Снизить риск может благоразумное поведение матери в этот период. Правила заключается в следующем:
- Отказ от алкоголя, сигарет и наркотических веществ.
- Сбалансированное питание.
- Прием назначен специалистом витаминных комплексов.
- Избегание стрессовых ситуаций.
- Полноценный отдых.
- Лечение инфекционных заболеваний.
- Регулярное посещение женской консультации.
- Отказ от использования любых лекарственных препаратов, кроме назначенных врачом.
Возникновение вторичной лимфангиомы предполагает внимательное отношение к своему здоровью. Поскольку заболевание часто возникает вследствие инфекционных болезней, нужно полноценно их лечить.
Это относится к острым и хроническим патологиям: отиту, гаймориту, тонзиллиту или кариесу. Но лечение полагается проводить под руководством врача, так как самолечение лишь усугубит ситуацию.
Ребёнка следует приучать к здоровому образу жизни, начиная с раннего возраста. Важно следить за его питанием. Ещё одной мерой профилактики является укрепление организма.