Синусовая тахикардия

Автор материала

Описание
Синусовая тахикардия – нарушение ритма, при котором частота сердечных сокращений превышает 90 ударов в минуту.
В норме функцию водителя ритма выполняет синусовый узел, который располагается в месте впадения полой вены в правое предсердие. Синусовая тахикардия возникает в том случае, когда повышается активность синусового узла. В таком случае сохраняется правильный синусовый ритм, а частота сердечных сокращений превышает 90 ударов в минуту.
В зависимости от причины выделяют два вида синусовой тахикардии:
- Физиологическая, которая является реакцией приспособления на внешний раздражитель. Возникает при следующих состояниях:
- физической нагрузке;
- повышении температуры тела или окружающей среды;
- психоэмоциональном стрессе;
- подъеме на высоту;
- переедании;
- употреблении таких напитков, как кофе, энергетики, спиртные напитки.
- Патологическая, при которой синусовая тахикардия является симптомов какого-либо заболевания. К таким заболеваниям относятся:
- со стороны сердечно-сосудистой системы (ишемическая болезнь сердца, миокардиты, пороки сердца и так далее);
- тиреотоксикоз;
- анемия;
- некоторые инфекционные заболевания.
Прогноз синусовой тахикардии, как правило, благоприятный. В большинстве случаев производится подбор лекарственного средства, постоянный прием которого корректирует данное состояние. В редких случаях, когда консервативные методы лечения становятся неэффективными, на помощь прибегают к более радикальному методу – хирургическому вмешательству.
Симптомы
Зачастую синусовая тахикардия клинически никак не проявляется, в связи с чем человек не обращается за помощью к специалисту. Не редким случаем является выявление синусовой тахикардии на ЭКГ во время прохождения ежегодного обследования.
При синусовой тахикардии могут отмечаться следующие симптомы:
- ощущение сердцебиения, перебоев в работе сердца, «замирание» сердца;
- периодическое головокружение, изредка потеря сознания;
- мелькание «мушек» перед глазами;
- периодический дискомфорт в области сердца, изредка боль за грудиной;
- одышка смешанного характера при физической нагрузке.
Также могут возникать такие неспецифические симптомы, как снижение работоспособности, повышенная усталость, сонливость.
Диагностика
На приеме врач уточняет жалобы, беспокоящие пациента, после чего приступает к измерению артериального давления, подсчету пульса и ЧСС (частоты сердечных сокращений). В норме частота сердечных сокращений варьирует от 60 до 90 ударов в минуту. При увеличении частоты сердечных сокращений свыше 90 ударов в минуту и сохранении синусового ритма говорят о наличии синусовой тахикардии.
Наиболее простым инструментальным методом диагностики, подтверждающим наличие у пациента синусовой тахикардии, является ЭКГ. Суть метода заключается в регистрации электрических токов, возникающих при работе сердечной мышцы, с последующей графической записью на специальной бумажной пленке. Данный метод исследования не требует от пациента никакой предварительной подготовки. Во время исследования важно соблюдать неподвижность, чтобы не исказить достоверность полученного результата. Регистрация электрокардиограммы занимает небольшой отрезок времени, из-за чего не всегда удается зарегистрировать эпизод синусовой тахикардии во время исследования. Поэтому в некоторых случаях пациентам, имеющим жалобы на общую слабость, ощущение сердцебиения и перебоев в работе сердца, назначается суточный мониторинг ЭКГ (ЭКГ по Холтеру). Суть исследования заключается в непрерывной регистрации ЭКГ в течение 1 суток (24 часа), реже используется запись в течение 48 и 72 часов. Запись ЭКГ осуществляется с помощью портативного аппарата, который в течение суток беспрерывно находится с пациентом. Вес такого аппарата не превышает 500г, поэтому никакого дискомфорта, в том числе ощущения тяжести, в ходе исследования не возникает. Во время исследования рекомендуется вести привычный образ жизни, чтобы получить результат, приближенный к реальности. При этом рекомендуется вести дневник, в котором отмечаются изменения физической активности (подъемы по лестнице, пробежки и т.д.), прием любых лекарственных средств, воздействие психоэмоционального стресса, время сна. Это необходимо для согласования результатов с факторами окружающей среды. Кроме того, важно соблюдать некоторые меры предосторожности:
- избегать попадания жидкости на датчики;
- не заниматься самостоятельной настройкой прибора;
- не допускать переохлаждения или наоборот перегревания оборудования.
Помимо этого, для выявления какого-либо заболевания сердца, приводящего к появлению синусовой тахикардии, выполняется ультразвуковое исследование (УЗИ) сердца. С помощью данного исследования можно оценить работу сердца, размеры его камер, измерить давление в полостях сердца, изучить состояние магистральных сосудов и клапанов. Также может выполняться коронарография – рентгеноконтрастный метод исследования, позволяющий выявить локализацию и степень сужения коронарных артерий, что лежит в основе диагностики ишемической болезни сердца. Как и любая инвазивная процедура, коронарография может сопровождаться развитием ряда осложнений, в связи с чем данное исследование проводится лишь в исключительных случаях.
Общие лабораторные анализы (общий анализ мочи, общий анализ крови, биохимический анализ крови) могут указать на наличие заболевания, симптомом которого является синусовая тахикардия, например, на анемию. Также с этой целью в некоторых случаях рекомендуется сдать анализ гормонов щитовидной железы, необходимый для оценки ее работы.
Лечение
В первую очередь, в дополнении к терапии, назначенной специалистом, необходимо отказаться от вредных привычек: курения, наркомании, употребления спиртных напитков. Помимо этого, рекомендуется воздержаться от употребления крепкого кофе, зеленого чая и энергетиков. Диета заключается в ограничении жирных, копченых и соленых продуктов, а также увеличении употребления свежих фруктов и овощей, богатых необходимыми витаминами и микроэлементами. Кроме того, следует соблюдать режим дня и отдыха, не забывать о важности занятий спортом.
Консервативное лечение заключается в назначении лекарственных средств. Как правило, при синусовой тахикардии используются β-адреноблокаторы, которые, воздействуя на рецепторы сердечной мышцы, вызывают уменьшение частоты сердечных сокращений. Подбор препарата производится под строгим контролем врача, который оценивает эффективность лечения. При необходимости корректируется дозировка и кратность приема лекарственного средства или производится его отмена с последующей заменой на другой препарат.
В случае неэффективности консервативного лечения на помощь прибегают к более радикальным методам лечения. При необходимости могут выполняться следующие хирургические операции:
- радиочастотная абляция. Суть операции заключается в устранении патологических проводящих путей, которые являются источником развития аритмии. Патологический очаг ликвидируется путем «прижигания» с помощью радиочастотной энергии;
- установка электрокардиостимулятора – внедрение под кожу (под правую или левую ключицу, изредка в область передней брюшной стенки) специального небольшого устройства, контролирующего сердечный ритм;
- установка кардиовертера-дефибриллятора. Данный прибор, наподобие кардиостимулятора, осуществляет контроль за ритмом сердца. Имплантация кардиовертера-дефибриллятора производится пациентам, имеющим высокий риск серьезных нарушений сердечного ритма (например, желудочковая тахикардия, фибрилляция желудочков), поскольку данные нарушения ритма могут привести к внезапной остановки сердца.
В настоящее время хирургическое вмешательство по поводу лечения нарушений ритма сердца является доступным, эффективным и безопасным методом.
Лекарства
Для лечения синусовой тахикардии используются β-адреноблокаторы. К наиболее распространенным представителям данной группы относятся:
- бисопролол. Обычно назначается однократно в утреннее время. В большинстве случаев подбор дозы препарата осуществляется с помощью назначения минимальной дозы, которая постепенно увеличивается до появления необходимого результата терапии. Максимальная суточная доза составляет 20 мг. При необходимости отмена препарата производится постепенно, поскольку резкая отмена может привести к обострению состояния;
- метопролол. Препарат оказывает действие не только в виде уменьшения частоты сердечных сокращений, но также способствует снижению артериального давления, что немаловажно для пациентов, страдающих артериальной гипертензией. Клинический эффект метопролола развивается спустя 1.5 – 2 часа после приема. Максимальная суточная доза препарата составляет 200 мг;
- карведилол. Помимо основного действия, карведилол обладает антигипертензивным эффектом, уменьшает гипертрофию левого желудочка, имеет антиоксидантные и кардиопротективные свойства. Максимальная концентрация препарата в плазме крови достигается спустя 1 – 2 часа от приема.
Перечисленные препараты следует принимать под контролем ЧСС (частоты сердечных сокращений). Важно ежедневно измерять ЧСС (как минимум утром и вечером), чтобы следить за эффективностью лекарственного средства. Снижение ЧСС ниже 55 ударов в минуту является показанием для снижения дозировки препарата или его отмены. При сохранении тахикардии на фоне приема какого-либо представителя β-адреноблокаторов производится увеличение дозы или кратности приема препарата, при отсутствии эффекта после выполненных действий производится замена препарата.
Наиболее встречаемые побочные эффекты, развивающиеся на фоне приема β-адреноблокаторов, следующие:
- со стороны центральной нервной системы (общая слабость, повышенная утомляемость, головная боль, расстройство сна);
- со стороны сердечно-сосудистой системы (ощущение боли или дискомфорта в области сердца, снижение артериального давления, брадикардия);
- со стороны желудочно-кишечного тракта (тошнота, рвота, боль в животе, расстройство стула в виде запора или диареи);
- со стороны дыхательной системы (прием высоких доз приводит к развитию бронхообструкции, что вызывает появление одышки);
- со стороны эндокринной системы (гипер- или гипогликемия, гипотиреоидное состояние);
- при наличии аллергии на препарат появляются кожные проявления аллергии (зуд, крапивница) или развивается анафилактический шок.
Противопоказания к применению:
- индивидуальная непереносимость;
- артериальная гипотензия;
- атриовентрикулярная блокада 2 или 3 степени;
- бронхиальная астма, хроническая обструктивная болезнь легких;
- беременность и период лактации.
Народные средства
Существуют средства народной медицины, способные уряжать частоту сердечных сокращений. Однако стоит отметить, что ни в коем случае нельзя заниматься самолечением, необходимо тщательно соблюдать все рекомендации лечащего врача. Перед использованием какого-либо народного средства на основе целебных трав следует проконсультироваться с врачом. К Вашему вниманию предлагаем следующе рецепты:
- предварительно измельчите корень валерианы и высушите. Возьмите 1 столовую ложку полученного сырья и залейте 0,5 л крутого кипятка. Дайте настояться в течение 1 – 2 часов, после чего настой готов к употреблению. Рекомендуется принимать по 1/3 стакана 3 раза в день. Курс приема в среднем составляет 3 недели;
- возьмите 1 столовую ложку заранее подготовленного пустырника и залейте 200 мл кипятка, дайте настояться в течение 10 – 20 минут. Рекомендуется выпивать стакан полученного настоя в течение дня. Курс приема составляет 2 недели;
- возьмите мелиссу и корень валерианы. Смешайте перечисленные компоненты сбора в равных пропорциях. Затем к полученному сбору добавляется небольшое количество тысячелистника. Одна столовая ложка сбора заливается стаканом холодной воды и настаивается в течение 3 часов, после чего настой томится на водяной бане 20 – 30 минут. Готовый отвар следует тщательно процедить, чтобы не допустить попадание мелких частей сырья. Рекомендуется употреблять по 2 – 3 глотка в течение всего дня. Курс приема составляет 2 – 3 недели;
- возьмите 1 столовую ложку высушенных листьев и цветков боярышника, залейте 1 стаканом крутого кипятка, дайте настояться в течение 2 – 3 часов. После тщательного процеживания через ситечко настой становится готовым к употреблению. Рекомендуется принимать по 2 столовые ложки 3 раза в день. Курс приема составляет 2 – 3 недели;
- натрите на мелкой терке репу, возьмите 2 столовые ложки полученной массы и залейте стаканом кипятка. Поставьте на огонь и варите на медленном огне в течение 15 – 20 минут. Дайте отвару остыть, после чего его следует процедить. Рекомендуется принимать по ½ стакана 2 раза в день после еды;
- возьмите 1 столовую ложку высушенных ягод шиповника и тщательно их промойте под проточной водой. Залейте сушенные ягоды 500 мл крутого кипятка и дайте настояться в течение 6 часов, после чего готовый настой следует процедить. Рекомендуется употреблять по половине стакана 3 раза в день.
Важно еще раз подчеркнуть, что перед использованием средств народной медицины следует проконсультироваться с квалифицированным специалистом. Кроме того, применение народных средств без медикаментозных препаратов допускается лишь при легкой степени выраженности тахикардии, когда отсутствуют нарушения гемодинамики.
Синусовая тахикардия сердца: что это такое, основные симптомы и назначение лечения
Учащенное сердцебиение — это опасно или нет? Все зависит от того, что вызвало учащение сердечных сокращений. Одно дело, если приступ начался после испуга, и другое, когда есть хронические заболевания.
Итак, давайте разберемся, что это такое — синусовая тахикардия сердца, опасна ли она и чем, каковы ее симптомы и в чем заключается лечение.
Основные характеристики
Синусовой тахикардией называют форму аритмии, что это значит? Этот тип тахикардии вызывается нарушением:
- генерации импульсов синусовым узлом, который контролирует сердечный ритм;
- проводимости импульсов от синусового узла к желудочкам.

У взрослых предельной нормой считается частота сердечных сокращений (ЧСС) 100 ударов в минуту. Для детей этот показатель рассчитывается по возрасту, и отклонением считают превышение ЧСС на 10% от возрастной нормы.
При синусовой тахикардии ЧСС составляет 95–130 ударов в минуту (без физических нагрузок), 150–160 — с нагрузкой. У спортсменов этот показатель может достигать 180–240 ударов.
Формы
Различают функциональную и патологическую (или длительную) формы.
Функциональная
Под функциональным понимают ускорение синусового ритма в ответ на нагрузку (физическую или эмоциональную), лихорадку. ЧСС приходит в норму, как только устранена причина.
Патологическая
Патологическая форма возникает в состоянии покоя. Ее вызывают экстракардиальные и интракардиальные факторы.
Отличия от других видов
Различают также пароксизмальную тахикардию и фибрилляцию желудочков.

От пароксизмальной формы синусовая тахикардия отличается тем, что в первом случае приступ начинается внезапно, ЧСС составляет 120–250 ударов в минуту, при сохранении правильного ритма в течение приступа.
При физиологической синусовой тахикардии ЧСС нарастает плавно, для пароксизмальной формы характерна внезапность.
Фибрилляция желудочков — это состояние, угрожающее жизни, при котором кровь не выбрасывается из сердца и останавливается работа органа. При этом происходит хаотичное сокращение волокон миокарда (250–480 ударов в минуту).
Обычно симптом возникает как осложнение обширного трансмурального инфаркта миокарда, а также вследствие шока и сильного дефицита калия в крови.
Механизм развития
Синусовая тахикардия развивается по одному из сценариев:
- Активация симптоматической системы, которая является частью нервной системы. Вещество норадреналин из нервных волокон активирует синусовый узел.
- Снижение активности парасимпатической системы. Ее вещество ацетилхолин тормозит генерацию импульсов, что приводит к снижению частоты сердечных сокращений. Когда снижается активность парасимпатической системы, возрастает роль симпатической системы, вследствие чего увеличивается ЧСС.
- Прямое воздействие влияющих факторов на синоатриальный узел при нормальной работе симпатической и парасимпатической нервной системы. Активные веществ воздействуют на генерирующие импульс клетки и возбуждают их.
Причины
Симптом чаще возникает у молодых. Причиной тому является незрелость нервной системы. Организму необходимо равновесие симпатической и парасимпатической нервной системы. Но в молодом возрасте баланс удерживается плохо, поэтому возникают перевесы, что и вызывает приступ (кардионевроз).
К экстракардиальным факторам относят:

- Нейрогенный — развивается у лиц (чаще — у молодых женщин) с неустойчивой нервной системой, при склонности к неврозам, депрессиям и т. д., что объясняется высокой чувствительностью рецепторов сердца к гормонам стресса.
- Токсический — вызывается токсическими веществами — алкоголем, табаком, а также внутренними факторами (тиреотоксикоз, опухоль надпочечников — феохромоцитома, чаще проявляются у женщин), хроническими инфекциями (туберкулез, тонзиллит).
- Лекарственный — возникает вследствие активности или передозировки. Так воздействуют на организм гормональные средства, препараты для лечения недугов легких, гипертонии, антидепрессанты.
- Гипоксический — так организм реагирует на дефицит кислорода. В свою очередь, причиной гипоксии являются болезни органов дыхания и патологии крови, при которых нарушается доставка газа к органам и системам (анемия, лейкемия, хронические кровопотери и др.).
Интракардиальные факторы вызваны заболеваниями сердца. Часто (но не всегда) развитие синусовой тахикардии у лиц с заболеваниями сердца указывает на сердечную недостаточность или нарушении функции левого желудочка, поскольку тогда происходит снижение фракции выброса или клинически значимое ухудшение гемодинамики внутри сердца.
Чаще всего интракардиальная форма СТ развивается при таких патологиях:
Узнайте больше о заболевании из видео:
Симптомы
Во время приступа синусовой тахикардии у больного могут появиться следующие симптомы:
- «трепыхание» сердца, учащенный сердечный ритм;
- одышка;
- тяжесть, «стеснение» в груди (возникает при отсутствии нагрузки);
- головокружение, потеря сознания;
- сжимающая боль в груди (не дольше 5 минут) — при ишемической болезни сердца;
- общая слабость, снижение работоспособности, непереносимость физической нагрузки (при патологической форме).
Диагностика
Полную картину о тяжести состояния получают после обследования. Мероприятия по диагностике включают:
- анализ анамнеза — больного просят описать ощущения, возможные причинно-следственные связи, наличие хронических заболеваний, условия жизнедеятельности, вредные привычки и др.;
- физикальный осмотр — осматривают кожные покровы, изучают состояние волос, ногтей;
- аускультация — определяется частота дыхания, хрипы и шумы в сердце, что позволяет выявить причину патологии;
- анализ крови общий — показывает анемию, уровень лейкоцитов (повышается при хроническом заболевании);
- анализ крови биохимический — дает представление об уровне холестерина (низкой и высокой плотности), глюкозы, калия, креатина, мочевины, позволяет исключить сахарный диабет, болезни почек, изменения химического состава крови;
- анализ мочи (общий) — исключает заболевания мочевыводящего тракта;
- анализ гормонального фона — для определения уровня гормонов, продуцируемых щитовидной железой;
- эхоКГ (эхокардиография) — обнаруживает структурные изменения.
Основным и наиболее информативным исследованием является электрокардиография, или ЭКГ, а также электрокардиограмма по Холтеру (запись проводится непрерывно 24–72 часа, в состоянии покоя и при нагрузках).
ЭКГ-признаки синусовой тахикардии представлены на этой иллюстрации:

Больному назначают консультации психотерапевта, отоларинголога, других специалистов.
Как и чем лечить
Главная цель лечения — устранить причину, вызывающую приступы, поскольку синусовая стенокардия является симптомом других недугов. Терапию подбирает и назначает кардиолог.
Коррекция режима дня и привычек
Этот блок мероприятий включает:
- отказ от пагубных привычек — употребления спиртных напитков, наркотических вещества, курения;
- коррекция рациона — больным рекомендуют употреблять пищу, богатую клетчаткой и отказаться от жирных, горячих, острых блюд, сократить количество кофе, чая;
- соблюдение режима сна и отдыха.
Устранение хронических заболеваний
Если при обследовании выявили, что причиной тахикардии стала инфекция, то лечение направляют на его устранение. Больному назначают санацию при заболеваниях ротовой полости, удаление больного зуба или воспаленных миндалин, антибиотикотерапию.
При нехватке железа и анемии показан прием препаратов с этим элементом, при кровотечениях — введение растворов с целью восстановить объем кровяной массы.
Назначаемые препараты
Лекарственные препараты для устранения самой тахикардии назначают, когда больной плохо переносит учащенное сердцебиение. При синусовой тахикардии используют следующие препараты:
- бета-блокаторы — блокируют рецепторы, реагирующие на гормоны стресса адреналин и норадреналин;
- ингибиторы if-каналов — контролируют степень возбуждения в синусовом узле, ЧСС;
- успокоительные препараты на основе лекарственных растений — пустырника, корня валерианы, боярышника.
Восстановление
Больному может быть показано курортное лечение в Кисловодске, других здравницах, если причиной стали интракардиальные факторы. В других случаях меры реабилитации зависят от основного заболевания.

Рекомендуется соблюдать такие правила:
- исключить интенсивные эмоциональные нагрузки — дома и на работе;
- спать 8 часов в сутки;
- правильно питаться, отказавшись от острого и жирного;
- каждый день употреблять в пищу овощи, зелень, рыбу (особенно морскую);
- отказаться от пагубных привычек;
- делать гимнастику (не меньше 30 минут ежедневно);
- контролировать массу тела.
Спорные методики
Медики спорят о том, можно ли принимать сердечные гликозиды при синусовой тахикардии. В частности, это касается дигоксина. По российской методике, сочетанием бета-блокаторов и дигоксина, иногда с антагонистами кальция добиваются четкого контроля над ЧСС.
Спектр лекарственных препаратов для лечения тахикардии ограничивают, поскольку это может иметь побочное действие при длительной терапии. Если лекарственная терапия невозможна, прибегают к электростимуляции миокарда.
Прогноз
Прогноз достаточно серьёзный, если синусовая тахикардия является симптомом сердечной недостаточности или дисфункции левого желудочка. Тогда течение болезни усугубляется.

Важно помнить, что синусовая тахикардия может быть проявлением других недугов. Но в детском возрасте, при беременности и у подростков это зачастую норма. Тогда лекарственные препараты могут навредить.
Поэтому предпринимать какие-либо действия самостоятельно запрещено. Определить степень опасности, целесообразность назначения лекарственных препаратов может только специалист после обширного обследования.
Синусовая тахикардия
Синусовая тахикардия характеризуется учащенным сердцебиением и возникает практически во всех возрастных категориях. Ее часто определяют при плановых осмотрах у подростков и даже у маленьких деток. Чем опасна синусовая тахикардия и что предлагает современная медицина для лечения заболевания?
При волнении, физических нагрузках, эмоциональных напряжениях испытывается частое биение сердца. Некоторые отмечали сердцебиение после плотного ужина или крепкого кофе. Все эти факторы действительно способны вызвать синусовую тахикардию, которая в нормальном состоянии через время проходит. Это связано с тем, что здоровое сердце справляется с испытанной нагрузкой, при этом кровообращение в других органах и системах не нарушается.
Тахикардия – это здоровая реакция организма, вызванная теми или иными факторами. Она необходима для того, чтобы компенсировать усиленную работу органов и систем, которым требуется постоянное снабжение кровью.
В некоторых случаях тахикардия является патологическим состоянием, которое вызывает определенные клинические проявления. Оно может быть как самостоятельным заболеванием, так и связанным с другими органами – головным мозгом, поджелудочной или щитовидной железой, легкими, кишечником. В таких случаях правильно установленный диагноз и своевременно назначенное лечение позволит избежать осложнений, напрямую связанных с тахикардией.
Описание синусовой тахикардии

Является формой аритмии с наджелудочковой локализацией (в предсердиях). Главная особенность проявления – ускоренный синусовый ритм, при котором сохраняется его регулярность и сбалансированность работы желудочков и предсердий. Средняя частота сердечных сокращений при синусовой тахикардии составляет 115 ударов в минуту, хотя иногда показатель достигает 220 ударов за минуту.
У взрослых тахикардией считается учащенное сердцебиение от 100 ударов в минуту, у детей – от 120 ударов в минуту.
Симптомы синусовой тахикардии
Могут не отмечаться субъективные ощущения, если состояние сердца, клапанов и сосудов является близким к нормальному. Также не вызывают опасения такие признаки, как небольшой дискомфорт в груди, нечастые боли в сердце, не вызывающие утомления, слабости, не влияющие на работоспособность.
Стоит задуматься, опасна ли синусовая тахикардия, если возникли следующие симптомы:
- сердцебиение определяется как выраженное и частое;
- в спокойном состоянии ощущается одышка и возникает ощущение нехватки воздуха;
- слабость не позволяет нормально работать;
- возможны потери сознания;
- появилась раздражительность, беспокойство, тревога и страх;
- сердечные боли появляются в спокойном состоянии и длительно не проходят.
Кроме субъективных признаков для продолжительного приступа синусовой тахикардии характерны объективные проявления – бледность кожных покровов, легкая возбудимость. Мочеобразование скудное, артериальное давление понижается.
Причины появления синусовой тахикардии
Различают две разновидности тахикардии – физиологическую и патологическую. Первая форма чаще всего возникает из-за внешних факторов, которые могут быть представлены физическими работами, психоэмоциональными перенапряжениями, употреблением тонизирующих веществ (кофеина, алкоголя, энергетиков). По прекращению воздействия факторов, вызвавших тахикардию, отмечается нормализация общего состояния.
Патологическая синусовая тахикардия имеет клиническое значение, поскольку симптомы проявления заболевания не проходят в спокойном состоянии. Человек не может полноценно отдыхать и работать, поэтому требуется медицинское вмешательство. Здесь играют важную роль несколько групп причин, условно разделяемые на экстракардиальные и кардиальные. К первой группе относятся следующие факторы воздействия:
- Неврогенные нарушения, способствующие развитию так называемой вагусной аритмии, вегетососудистой и межреберной тахикардии.
- Эндокринные расстройства, которые из-за гормонального дисбаланса приводят к ускоренной работе сердца. Особенно часто подобное встречается при тиреотоксикозе, опухоли надпочечников. Сахарный диабет также может стать причиной поджелудочной аритмии.
- Другими экстракардиальными причинами считаются: травмы с сильной кровопотерей, длительные лихорадочные состояния, гипоксия, анемии различного происхождения, прием медицинских препаратов (кофеина, симпатомиметиков).
Кардиальные причины связаны с нарушением работы сердечно-сосудистой системы. Из их числа основными считаются:
- Кардиомиопатии.
- Воспалительные заболевания миокарда.
- Сердечная недостаточность, чаще всего хроническая.
- Все формы ишемической болезни сердца.
- Сердечные пороки (приобретенные и врожденные).
Виды синусовой тахикардии
У детей в нормальном состоянии наблюдается ускоренное сердцебиение. Возникновение синусовой тахикардии в детском возрасте может быть связано с лихорадкой, острыми инфекционными процессами, расстройствами нервной системы. Состояние пульса в основном зависит от возраста ребенка, поэтому нужно сверяться с таблицей нормы пульса, рассчитанной по возрастам:
Таблица: Пределы нормальных значений синусовой тахикардии
| Возраст | Пределы нормальных значений (уд/мин) |
|---|---|
| новорожденные (до 1 месяца жизни) | 110-170 |
| от 1 месяца до 1 года | 100-160 |
| от 1 года до 2 лет | 95-155 |
| 2-4 года | 90-140 |
| 4-6 лет | 85-125 |
| 6-8 лет | 78-118 |
| 8-10 лет | 70-110 |
| 10-12 лет | 60-100 |
| 12-15 лет | 55-95 |
| 15-50 лет | 60-80 |
| 50-60 лет | 65-85 |
| 60-80 лет | 70-90 |
Видео – синусовая тахикардия у детей
У подростков чаще всего встречается функциональная тахикардия, которая развивается на фоне эмоциональной лабильности и характеризуется неврогенными нарушениями. Проявляется повышенной утомляемостью, слабостью, раздражительностью, имеются признаки дисбаланса вегетососудистой системы – потливость, головокружение, ощущение дрожи, частое мочеиспускание.
У беременных нередко наблюдаются приступы сердцебиения, возникающее даже у тех, кто ранее подобного не ощущал. Подобное связано с увеличением объема крови в организме женщины, увеличение нагрузки на сердечную мышцу, изменением гормонального состояния в организме. Также увеличивающаяся матка способствует увеличению давления в брюшной полости, что также способствует развитию приступов сердцебиения. Чтобы избежать осложнений в виде гестозов, в женских консультациях пристально наблюдают за протеканием беременности.
Видео – синусовая тахикардия при беременности
У пожилых людей ввиду ослабления в организме многих процессов увеличивается риск развития синусовой стенокардии. Как правило, в это возрасте уже имеются многие заболевания, которые больше или меньше провоцируют ее развитие.
Осложнения и последствия патологической формы синусовой тахикардии
Может осложнятся застойными явлениями в системе кровообращения, выражающиеся в острой и хронической сердечной недостаточности. Если тахикардия развивалась на фоне других сердечных заболеваний, наблюдается их более сложное течение. Например, стенокардия становится более тяжелой, возможен повторный инфаркт миокарда. Нарушение ритма вовлекает в патологический процесс другие внутренние органы. Может развиваться отек легких или ухудшаться кровоснабжение головного мозга.
Диагностика синусовой тахикардии
Обследование больного начинается с его расспроса, объективного осмотра. Далее назначаются лабораторные и инструментальные исследования – электрокардиография, эхокардиография, УЗИ-сердца, биохимия крови, анализ мочи, определяются гормональные показатели. 
Электрокардиография – основной метод диагностики синусовой тахикардии, доступный на любом уровне обслуживания больных. Ключевыми ЭКГ признаками считаются:
- сохраняется правильный синусовый ритм;
- ЧСС составляет более 90 в минуту;
- зубец P определяется как положительный во всех основных отведениях;
- между зубцами P наблюдается более короткое расстояние (интервал);
- зубец Т может быть увеличен или уменьшен.
Профилактика патологической синусовой тахикардии
Заключается в организации здорового образа жизни и правильного режима питания. Главным образом стоит:
- Не злоупотреблять алкоголем и не курить;
- Заниматься спортом и проводить каждый день максимально активно;
- Еду принимать не спеша и небольшими порциями;
- Сон должен быть полноценным и приносящим ободрение;
- Поддерживать у себя и окружающих положительное настроение;
- Не переутомляться на работе и чередовать нагрузку и отдыхом.
Лечение патологической синусовой тахикардии
Составляется на основе собранных жалоб, объективного обследования, инструментальных и лабораторных исследований. Проводится оценка нарушений со стороны сердечно-сосудистой системы и других органов.
Физиологическая синусовая тахикардия не требует специфического лечения. Если человек испытывает периодическое сердцебиение, которое не вызывает дискомфорт и проходит самостоятельно, тогда достаточно проводить основную профилактику заболевания. 
Патологическая форма рассматривается в первую очередь в контексте с основным заболеванием. Для начала назначается медикаментозное лечение. Если это эндокринные нарушения, тогда терапию синусовой тахикардии проводит лечащий эндокринолог. Лечение сердцебиения в сочетании с сердечно-сосудистыми болезнями осуществляет кардиолог с учетом допустимых для приема препаратов. Неврогенные расстройства, вызывающие приступы биения сердца, должны корректироваться врачом-неврологом.
Существуют немедикаментозное лечение синусовой тахикардии. В первую очередь – это физиотерапия. Также могут назначаться водные процедуры в виде бассейна и расслабляющих ванн, и массаж. При неврогенных аритмиях помогают консультации психотерапевта, поскольку для больных важно справиться со своими страхами и переживаниями.
Препараты
В основном это антиаритмические медикаменты. Ряд из них улучшают иннервацию сердца (сульфат магния, препараты калия, мембраностабилизаторы, антагонисты ионов кальция), другие непосредственно влияют на сердечную мышцу (симпатомиметики, β-адреноблокаторы и -адреномиметики). Также есть комбинированные лекарства, как вот сердечные гликозиды, которые влияют на иннервацию сердца и миокард одновременно.
Похожие статьи

При увеличении частоты сердечных сокращений нередко ставиться диагноз синусовая тахикардия. Что он может значить, особенно если нарушение определяется у детей различных возрастов? Чаще всего изменение ритма не представляет особой опасности, но дополнительно необходимо знать, когда может потребоваться медицинская помощь.

Главный водитель ритма сердца, синусовый узел, обладает интересной историей открытия и рядом удивительных особенностей в строении и функционировании. От слаженности работы этой части сердца зависит общая деятельность целого органа, поэтому при дисфункции синусового узла обязательно проводится лечение, иначе грозит смертельный исход.

Быть здоровым помогают различные виды лечения. Народная медицина относится к самым часто используемым способам, поскольку позволяет человеку самостоятельно выбирать то, что ему подходит. В частности, много существует рецептов и методов лечения народными средствами аритмии и тахикардии. Подобные патологии сегодня встречаются часто, и далеко не всегда проводится медикаментозное лечение.
Синусовая тахикардия сердца: что это такое, симптомы и лечение
Н ормальной частотой сердечных сокращений (согласно ВОЗ) признан интервал от 60 до 89 ударов в минуту или чуть более того. Все что выше — уже тахикардия (обычно от 100 уд. в мин.), ниже — брадикардия. Оба состояния — разновидности аритмии.
Синусовая тахикардия сердца — это увеличение частоты сокращений органа до 100 ударов в минуту и выше при правильном ритме.
Термин «синусовая» указывает на этиологию процесса. То есть локализуется болезнетворное изменение в естественном водителе — синусовом узле. Это учитывается и при определении формы патологии, и при подборе терапевтической тактики.
Согласно статистике (по европейским данным), синусовая или синусоидальная тахикардия встречается у 15% пациентов, многие ее не замечают, ввиду малой интенсивности проявлений.
Только в 40% клинических ситуаций процесс имеет патологические причины. Остальных 60% — временное явление, связанное с физиологией (идиопатическая тахикардия). Большая часть пациентов, согласно уже американским источникам, находятся на территории северных регионов (в том числе в России, Китае, Скандинавских странах).
Формы заболевания и механизм развития
Типы патологического процесса выделяются на основании частоты сердечных сокращений.
Исходя из этого критерия, называют три основных разновидности:
- Слабо выраженную. ЧСС не превышает 110 ударов в минуту.
- Умеренная тахикардия. Частота более 130 уд. в мин.
- Выраженная. От 131 ударов в минуту.
Иные классификации не имеют большого клинического значения. Можно подразделить синусовую тахикардию на первичную, не зависящую от прочих факторов, она развивается сама по себе, и вторичную (обусловлена тем или иным заболеванием, кардиального или внесердечного (чаще) происхождения).
Механизм становления проблемы всегда одинаков. За нормальный ритм отвечает особое скопление чувствительных клеток или так называемый синусовый узел. Он генерирует электрические импульсы.
Теоретически, сердце может работать автономно в течение длительного времени. Это доказывается вегетативным существованием пациентов с диагностированной смертью головного мозга, но сохранным стволом, ответственным за поддержание деятельности сердца в принципе.
От синусового узла по пучкам Гиса импульс передается на иные структуры, и так по всему мышечному органу, пока не произойдет полного сокращения. Цикл длится постоянно. Момент удара — систола, расслабления — диастола. Это позволяет сердцу работать бесперебойно на протяжении десятков лет.
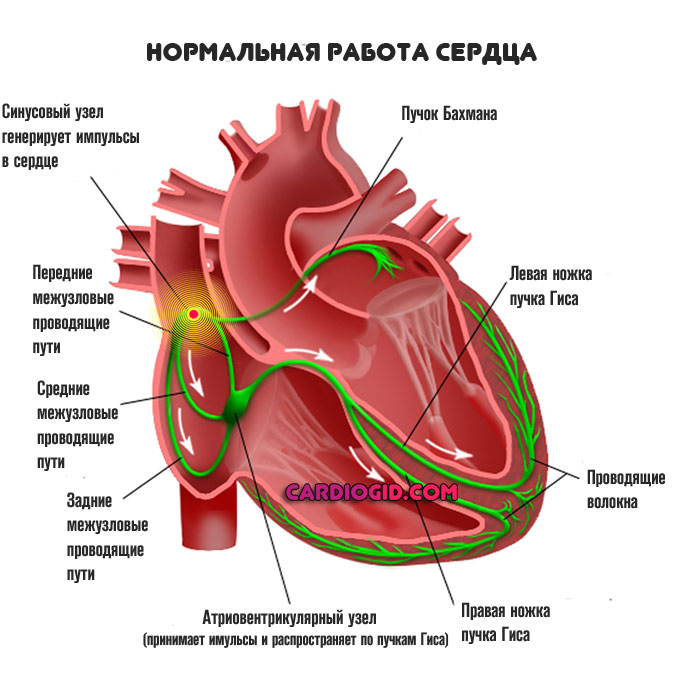
В результате нарушения проводимости в тканях или патологического или естественного возбуждения синусового узла происходит ускорение частоты сокращений, порой до существенных отметок.

Причины и факторы развития
Как уже отмечено, бывают двух типов.
Физиологические
Не связаны с какими-либо заболеваниями. Тахикардия синусовая естественного рода отличается 3-я моментами:
- Возникает внезапно, так же быстро прекращается.
- Не сопровождается выраженными симптомами. Возможны минимальные проявления, вроде одышки или потливости.
- Не несет опасности для здоровья и жизни.
Среди факторов становления:
- Интенсивная физическая нагрузка . Обычно имеет неадекватный характер. Не тренированность тела, соматические заболевания и иные моменты существенно ограничивают функциональную активность сердца. При этом орган пытается компенсировать хотя бы часть ослабленного кровообращения за счет увеличения частоты сокращений. Ничем хорошим, по понятным причинам, это закончиться не может. Кардиогенный шок, инфаркт или инсульт. Нагрузку нужно дозировать и повышать постепенно, лучше по выверенной схеме. При некоторых болезнях, вроде гипертонии это и вовсе противопоказано.
- Злоупотребление кофеином в этот день или накануне. Взрослым пациентам с патологиями сердечнососудистой системы подобные напитки нельзя в принципе. Другим же разрешается, но с ограничениями. Синусовая тахикардия в такой ситуации купируется подручными средствами и вагусными приемами.
- Стресс, интенсивная психоэмоциональная нагрузка. Дает незначительное ускорение сердечной деятельности, за счет долговременного повышения концентрации стимулирующих гормонов. Симптоматика минимальна, но пациент чувствует биение в груди, что не есть норма.
- Нервное потрясение. Сиюминутного характера. Может иметь разные формы и черты, это вопрос уже психологического, а не медицинского плана. Результатом оказывается лавинообразный рост количества кортизола и адреналина в кровеносной системе. Отсюда вегетативные проявления: обморок, сердцебиение, потеря ориентации в пространстве, также деперсонализация и психические отклонения преходящего типа.
- Ночные страхи или кошмарные сны. Вызывают временное увеличение частоты сердечных сокращений. Не несут какой-либо опасности здоровью и жизни. Все проявления проходят за 2-3 минуты или даже быстрее.
Синусовая тахикардия, в какой-то мере «правильная». Потому как возбуждается основной водитель ритма. Это физиологично, хотя и может быть опасно. Куда хуже, если в процесс включаются желудочки или предсердия. Такие патологии куда труднее диагностируются и сложнее лечатся.
Болезнетворные факторы
Возможны следующие соматические проблемы:
- Остеохондроз и вертебробазилярная недостаточность. Напрямую влияют на качество мозгового кровообращения и питание церебральных структур, отчасти отвечающих за стимулирование сердечной деятельности. Симптомы на ранних стадиях смазаны, полная клиническая картина включает в себя боли в шее, голове, обмороки, вертиго, парестезии (немеют пальцы).
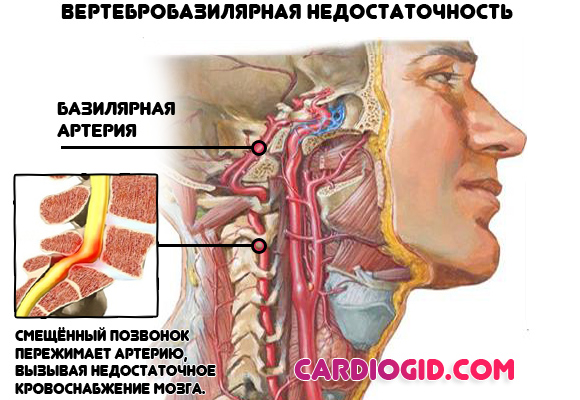
- Иные неврологические состояния. От опухолей мозга до эпилепсии. Диагностика под контролем профильного специалиста путем ЭЭГ, КТ, МРТ, оценки статуса.
- Скачки артериального давления. Также стойкие повышения или снижения показателя тонометра. Опасно как то, так и иное. Гипотоникам не стоит надеяться на чудо. Проявления, на удивление, почти идентичны. Среди симптомов: головная боль, вертиго, тошнота, рвота, слабость, вялость, сонливость, обмороки, потемнения в глазах и шум в ушах.
- Недостаточное питание организма в результате анорексии, злокачественных процессов в терминальной фазе, проблем с желудочно-кишечным трактом. Кахексия проявляет себя не сразу, а спустя какое-то время. Восстановление адекватной трофики тканей — задача лечения. И тут возникают проблемы: желудок способен принимать пищу, но стенки атрофированы, возможен разрыв. Таких пациентов кормят с осторожностью, в строго выверенном количестве.
- Пороки сердца врожденные и приобретенные. Среди них масса вариантов, многие вообще не дают о себе знать, единственный симптом — остановка работы. Диагностика постфактум на столе у патологоанатома.
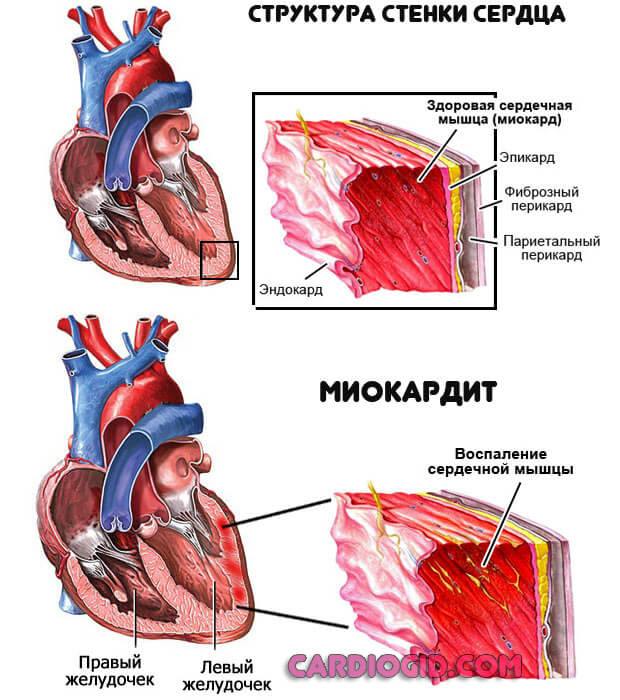
- Эндокардиты, миокардиты . Воспалительные поражения кардиальных структур. Обычно инфекционного, реже аутоиммунного происхождения. Вне лечения приводят к разрушению миокарда или предсердий. Единственный способ восстановления — сложное и дорогостоящее протезирование.
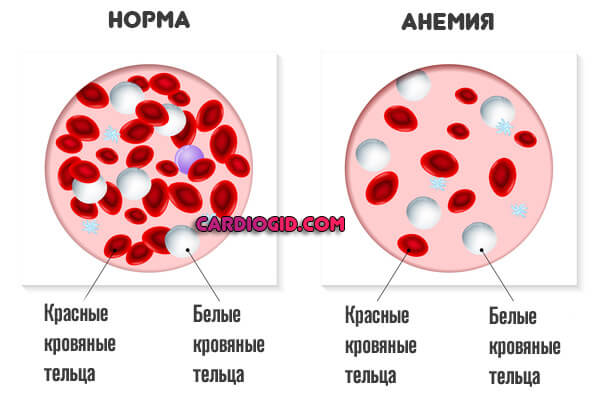
- Анемические процессы. В результате недостатка витамина B12 (мегалобластный тип) или железа (железодефицитарная разновидность). Сами по себе подобные явления — результат недостаточно качественного питания или регулярных кровотечений (менструальный цикл не в счет).
- ХОБЛ, патологии легочной артерии . Обычно идут рука об руку. Потому хроническим курильщикам лучше быть начеку. Возможны стремительные, но тихие изменения в структурах дыхательных путей. Обнаружить их удается уже на поздних стадиях. Если имеется одышка после незначительной физической нагрузки, проблемы с сердечной деятельностью, бледность кожи, холодность пальцев рук или ног, лучше обратиться к пульмонологу. Следующий шаг — отказ от пагубной привычки.
- Метаболические проблемы. Внешне проявляются ожирением различной степени тяжести. Коррекции подлежит питание. Также требуется лечение. Обычно этиология процесса эндокринная или смешанная.
- Инфекционные явления. Даже простуды достаточно для повышения скорости сердечной деятельности. Такая тахикардия стойкая сама по себе, трудно купируется даже препаратами, не говоря о «бабушкиных» рецептах и вагусных приемах. Необходимы дезинтоксикационные мероприятия, то есть борьба с первопричиной.
- Гиперкортицизм, гипертиреоз . Избыток гормонов надпочечников и щитовидной железы соответственно.
Наконец есть и регулируемые, управляемые факторы: курение, алкоголизм, употребление наркотиков. Крайне не рекомендуется бесконтрольно принимать антигипертензивные средства, диуретики, тонизирующие препараты.
Симптомы
Синусовая форма тахикардии может течь постоянно или приступообразно (пароксизмальная форма). В первом случае пациент быстро перестает ощущать проблему, поскольку организм адаптируется. Важно своевременно поймать проявления.
- Паническая атака. Обусловлена нарушением кровотока в головном мозге. Сопровождается сильным чувством страха, желанием спрятаться. Чреваты суицидальными попытками, но сами по себе подобные признаки опасности не несут. Все проходит бесследно по окончании острого периода.
- Ощущение биения сердца в груди. Крайне дискомфортный момент, существенно снижающий качество жизни.
- Боли за грудиной ноющего или давящего характера. Могут указывать на инфаркт миокарда. Если появился подобный признак, тем более длится свыше 15-20 минут, стоит вызвать скорую помощь.
- Головокружение без видимых причин.
- Слабость и сонливость.
Объективно можно обнаружить еще и дополнительную аритмию (неравные промежутки между ударами сердца), падение артериального давления на 20-30 мм ртутного стола от нормы.
Первая помощь при приступе
Если синусовая тахикардия уже укоренилась в организме, то есть проявляет резистентность (невосприимчивость к лечению), прока от представленных рекомендаций мало. В остальных ситуациях имеет смысл попробовать купировать эпизод своими силами.
Необходимо четко придерживаться алгоритма:
- Измерить артериальное давление и частоту сердечных сокращений. Это важно для последующей оценки эффективности терапии.
- Принять таблетку бета-блокатора (Анаприлин или Карведилол). Строго одну, превышать дозировку нельзя.
- Выпить чай со зверобоем, ромашкой, валерианой, пустырником и перечной мятой. Съесть 2 ложки лимона с медом.
- Принять горизонтальное положение, меньше двигаться.
- Применить вагусные приемы: надавить на глазные яблоки с небольшой силой, на 10-15 секунд, и так продолжать в течение 5 минут. Мерно дышать (5 сек на каждый элемент цикла), повторять на протяжении 10 мин.
Еще раз оценить уровни АД и ЧСС. В отсутствии эффекта или при усугублении процесса вызывать скорую помощь. Эксперименты над организмом ставить не рекомендуется.
Диагностика
Проводится под контролем кардиолога в стационарных или амбулаторных условиях. По мере надобности привлекаются эндокринолог и специалисты иного профиля.
В качестве схемы обследования можно представить такой перечень:
- Устная оценка жалоб больного с фиксацией симптомов письменно.
- Сбор анамнеза. Стандартное уточнение вероятных причин патологического процесса. Рассказывать нужно все. Отделять зерна от плевел будет врач.
- Измерение артериального давления, частоты сердечных сокращений.
- Электрокардиография. В отсутствии тахикардии на текущий момент, ЭКГ снимается с нагрузочными тестами (наиболее щадящий — велоэргометрия).
- Эхокардиография. Ультразвуковой способы оценки состояния структур мышечного органа.
- При гипертензии и легочных проблемах картина становится очевидной даже для малоопытного диагноста.
- Ангиография.
- КТ.
- Анализ крови общий, на гормоны, биохимический.
По мере необходимости назначаются и иные исследования.
Терапевтическая тактика
Лечение синусовой тахикардии разнородно, существует несколько путей устранения состояния.
Медикаментозное воздействие
Применяются препараты ряда фармацевтических групп:
- Адреноблокаторы. Карведилол, Анаприлин. Предотвращают повышение артериального давления и стимуляцию синусового узла.
- Антиаритмические средства: Амиодарон и аналоги.
- Блокаторы кальциевых каналов. Дилтиазем, Верапамил.
- Сердечные гликозиды: Дигоксин и настойка ландыша.
- Седативные средства и транквилизаторы: пустырник, валериала, Диазепам и иные.
- Магниево-кальциевые комплексы (Аспаркам, Магнелис).
Важна системность применения. Используются либо все группы лекарств, либо несколько. Конечный перечень препаратов, их комбинацию и дозировки подбирает врач.
Оперативное вмешательство
- При врожденных и приобретенных пороках — их устранение.
- Разрывы тканей — нормализация анатомической целостности.
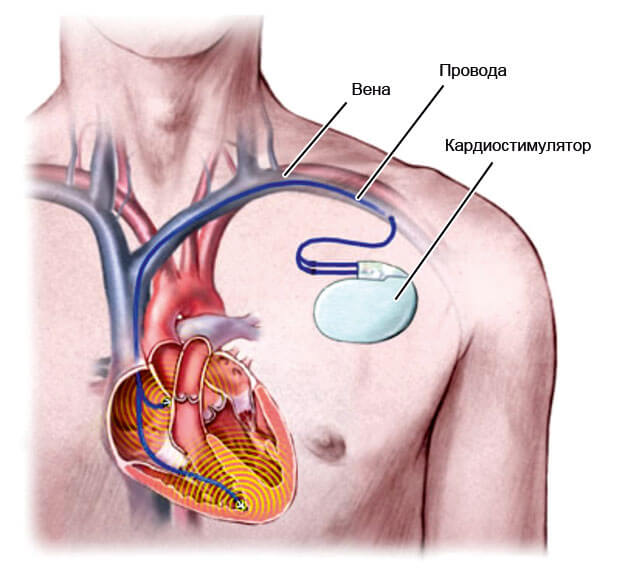
- Выраженная синусовая тахикардия купируется путем имплантации кардиостимулятора или искусственного водителя ритма.
- Разрушение предсердий — протезирование.
Методики применяются в крайних случаях.
Народные рецепты
- Анис, календула и валериана. По 50 г каждого компонента, 300 мл воды. Пить по 2 ч.л. 3 раза в день на протяжении месяца.
- Пустырник, перечная мята и зверобой. 100 г измельченного сырья, 0.5 л кипятка. Принимать по стакану-два в сутки.
- Мелисса. Отвар (200 граммов на 500 мл воды). Употреблять по половине стакана в день.
- Лимон с медом и курагой. В произвольном количестве.
Применение данных рецептов — не основное лечение, а подспорье к нему, основная цель — симптоматическая помощь.
Изменение образа жизни
- Отказ от вредных привычек.
- 8-и часовой сон.
- 2-х часовая физическая активность в сутки (прогулки).
- Правильные питьевой режим (1.8-2 литра в сутки).
- Отказ от большого количества соли (не более 7 гр. в день).
- Крупы, каши (кроме манной, ее только в умеренных пределах).
- Кисломолочные продукты (минимально жирные).
- Масла, в том числе сливочное.
- Яйца вареные.
- Сухофрукты, орехи, мед.
- Хлеб грубого помола.
- Мясо нежирное и супы на его основе.
- Ягоды.
- Рыба.
- Жареное.
- Копченое.
- Полуфабрикаты, консервы.
- Соль более 7 граммов в сутки.
- Жирное мясо.
- Сладости.
- Шоколад.
- Чай.
- Кофе.
- Энергетики.
- Фаст-фуд.
Рекомендованы лечебные столы №3 и №10 , с незначительной коррекцией меню в обе стороны. Лучше под контролем диетолога. Важно не есть на ночь, отказаться от обильного ужина. Питаться дробно по возможности.
Прогнозы и осложнения
Синусовая тахикардия несет опасность при длительном течении. Вероятность фатальных последствий — 3-7%. Грамотное лечение сокращает риски в несколько раз.
Вероятные последствия при отсутствии терапии:
- Остановка сердца.
- Кардиогенный шок.
- Инфаркт.
- Инсульт.
- ИБС и прелести с ней связанные.
- Резистентность тахикардии к медикаментам.
Профилактика
- Отказ от курения, алкоголя.
- Нормализация рациона.
- Питьевой режим 2 л в сутки.
- Ограничение соли.
- Физическая активность (2 часа прогулов в день).
- Полноценный сон.
- Избегание стрессов и перегрузок.
Синусовая тахикардия означает повышение частоты пульса свыше 100 ударов в минуту в результате нарушения проводимости синусового узла, или его естественном возбуждении.
Опасность минимальна, но всегда есть риски. Потому смотреть на проблему сквозь пальцы не стоит. Лечение у кардиолога — наиболее верное решение.
Синусовая тахикардия – симптомы, лечение, что это такое?
 Что это такое, и опасно ли это? Синусовая тахикардия характеризуется значительным увеличением числа сердечных сокращений в минуту при сохранении нормального ритма сердца.
Что это такое, и опасно ли это? Синусовая тахикардия характеризуется значительным увеличением числа сердечных сокращений в минуту при сохранении нормального ритма сердца.
Синусовый узел сердца является управляющим в сердечном ритме, основная его работа – генерировать импульсы, приводящие к сокращению мышц сердца.
В некоторых ситуациях синусовый узел генерирует данные импульсы с большей скоростью. Количество сердцебиений в таком случае равно от 90 до 180 ударов в минуту.
В медицинской практике признана как физиологическая, так и патологическая тахикардия. У абсолютно здоровых людей повышение сердцебиения появляется при стрессе, физических нагрузках, после длительного волнения.
Относительно врожденной или приобретенной тахикардии, она встречается зачастую у девочек и подростков. При фармакологической синусовой тахикардии на синусовый узел сердца влияют такие вещества как алкоголь, никотин, кофеин, а также гормоны норадреналин, адреналин. Синусовая тахикардия патологического характера бывает как адекватной, так и неадекватной. Адекватная реакция организма появляется при анемии, увеличении температуры, повышении давления, тиреотоксикозе.
При тахикардии неадекватной появляется постоянное увеличение частоты ритма сердца больше 95-100 в минуту в спокойном состоянии на протяжении трех и более месяцев. Медики говорят, что в результате ЧСС увеличивается из-за первичного поражения автоматизма пейсмекерных клеток в синусовом узле. При неадекватной синусовой тахикардии пациенты жалуются на усиленное сердцебиение, продолжительную слабость, одышку, головокружения. Во время ЭКГ исследования помимо учащенных сокращений никаких других отклонений не наблюдается.
Симптомы синусовой тахикардии
 При синусовой тахикардии присутствуют следующие симптомы:
При синусовой тахикардии присутствуют следующие симптомы:
- чувствуется учащенное сердцебиение, сердце, словно «трепещет» в груди.
- при незначительной нагрузке появляется ощущение стеснения, а также одышка.
- кружится голова, возникает слабость. При длительном головокружении возможна потеря сознания.
- при синусовой тахикардии, развивающейся вместе с ишемической болезнью сердца, появляется боль в грудной клетке.
- снижается работоспособность, появляется слабость.
- физические работы и упражнения переносятся хуже, особенно при постоянной тахикардии.
Относительно нормальной физиологической тахикардии, с ней бороться не стоит, так как она сама проходит после исчезновения влияния на организм провоцирующих факторов. Чтобы исключить физиологическую тахикардию, следует отказаться от приема алкоголя, никотина, кофеинсодержащих продуктов.
Также рекомендуется во время лечения и постановки диагноза избегать стрессовых ситуаций, физических и эмоциональных перегрузок. Достаточно часто люди и вовсе не догадываются о наличии тахикардии. Незначительное повышение числа сердечных сокращений можно обнаружить во время подсчета своего пульса.
Если в нормальном расслабленном состоянии ваш пульс превышает 100 ударов за минуту, значит, можно говорить о тахикардии. Но для выяснения ее причин понадобится исследование ЭКГ.

Причины синусовой тахикардии
Болезнь появляется в основном из-за качества реакции организма на условия внутренней среды организма.
Какие причины провоцируют тахикардию?
- воздействие алкоголя, никотина и других ядов.
- избыток гормонов щитовидной железы.
- инфекция в организме.
- панические атаки, неврозы, депрессии и другие неврологические заболевания.
1) Воздействие следующих лекарств: антидепрессантов, гормональных, мочегонных препаратов, антагонистов кальция, а также кофеинсодержащих лекарств. Повышают ЧСС также лекарства, используемые при терапии бронхиальной астмы.
2) Болезни крови и дыхательных органов. Если ткани страдают от «кислородного голодания», частота сердечных сокращений увеличивается. Сердце начинает усиленно работать также при анемии и постоянных кровопотерях.
3) Болезни сердечно-сосудистой системы также провоцируют синусовую тахикардию. К ним относятся: различные пороки, миокардит или воспаление сердца, ишемическая болезнь, кардиомиопатия. Во время этих болезней у пациентов замечается ухудшение сократительной функции сердца, выброса крови из него. Для нормального обеспечения необходимого объема крови сердце увеличивает частоту своей работы.
4) При гипоксемии, увеличении кислотности организма, снижении в крови кислорода также происходит увеличение ЧСС.
5) В период беременности учащенное сердцебиение – нормальное состояние организма. У женщины в этот период нагрузка на организм увеличивается, из-за чего такую тахикардию считают допустимой.
Диагностика синусовой тахикардии
При продолжительной тахикардии врач тщательно обследует больного. Во внимание берутся условия проживания и работы пациента, не контактирует ли он с вредными химическими веществами, не принимает ли алкоголь и наркотики. Также важны лекарственные препараты, принимаемые пациентом.
Проводится физикальный осмотр, анализируются кожные покровы, слизистая пациента, нет ли в его легких хрипов, в сердце шумов. Далее назначается общий анализ крови, позволяющий выяснить уровень гемоглобина, повышение лейкоцитов.
Биохимический анализ крови позволит исключить сахарный диабет, заболевания почек. Чтобы выявить возможное воспаление в мочевыводящей системе, сдается анализ мочи. Важно проанализировать также уровень гормонов щитовидной железы в крови.
Кроме того, в обязательном порядке больной проходит исследование ЭКГ. При необходимости назначают Холтеровское суточное мониторирование. Эхокардиография позволяет выявить структурные изменения сердечной мышцы. Также рекомендована консультация у невролога и отоларинголога.
Лечение синусовой тахикардии
 Лечение данного вида тахикардии направлена в основном на устранение главной причины болезни. При повышенной функции щитовидной железы используют тиреостатики.
Лечение данного вида тахикардии направлена в основном на устранение главной причины болезни. При повышенной функции щитовидной железы используют тиреостатики.
Если есть основная болезнь – сердца, крови, почек, проводят конкретное лечение. При бронхо-легочных заболеваниях лечение проводится кислородотерапией.
Рекомендуется наладить нормальную продолжительность сна. Питание должно быть небольшими порциями 5 раз в день, чтобы не перегружать желудочно-кишечный тракт. От сильно острой, кислой, горячей пищи следует отказаться, также как и от вредных привычек, в том числе и от употребления кофе.
Если причиной тахикардии стала отмена какого-либо медпрепарата, его снова применяют, а затем отменяют.
Слабая нервная система с тахикардией лечится аутогенными тренировками и самовнушением. После консультации с психотерапевтом пациенту удается выявить то, что его беспокоит. Когда наступает гармония в душе, у многих больных проходит такого рода тахикардия.
Если синусовая тахикардия слишком беспокоит пациента, плохо им переносится, используются следующие препараты, которые должен назначать исключительно кардиолог:
- настойки пустырника, боярышника, валерьянки.
- бета-блокаторы.
- ингибиторы каналов синусового узла.
- антагонисты кальция.
При значительных нарушениях состояния больных назначается катетерная модификация синусового узла. Хотя тахикардия довольно часто имеет выраженный характер, прогноз, в общем, достаточно благоприятный.
Читайте также, симптомы и лечение пароксизмальной тахикардии.
Профилактика
 Профилактика болезни заключается в профилактике основного заболевания, спровоцировавшего увеличение сердечного ритма. В любом случае пациентам с тахикардией рекомендуют спать 8 часов, правильно питаться, вести здоровый образ жизни.
Профилактика болезни заключается в профилактике основного заболевания, спровоцировавшего увеличение сердечного ритма. В любом случае пациентам с тахикардией рекомендуют спать 8 часов, правильно питаться, вести здоровый образ жизни.
Рацион должен состоять из достаточно большого количества клетчатки, нужно избегать употребления алкоголя, не переедать, меньше есть острой и жирной еды.
Рекомендуется отказаться от курения. Кроме того, следует контролировать массу тела, постоянно заниматься спортом (минимально 3 раза в неделю по получасу). Бассейн, массаж, смена места проживания, путешествия также помогают снять стресс и нормализовать состояние нервной системы.
Следует отказаться от чрезмерных физических и эмоциональных нагрузок, избегать конфликтных ситуаций и длительного «обдумывания» проблем. Иногда при вегето-сосудистой дистонии и слабой нервной системе достаточно психотерапии, нормализации режима сна и отдыха. Если у вас быстро возбудимая нервная система, используйте аффирмации Луизы Хей, позволяющие гармонизировать состояние души и тела.
Соблюдая все необходимые рекомендации, вы постепенно избавитесь от такого неприятного заболевания!
К какому врачу обратиться для лечения?
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к кардиологу.
Симптомы и лечение синусовой тахикардии
Состояние, при котором ритм сердечных ударов достигает более 90 раз в минуту называется синусовая тахикардия сердца. Она проявляется при различных эмоциональных состояниях, физических нагрузках, а также может быть симптомом кардиологических или иных проблем со здоровьем, которые выявляются на приеме у специалиста.
Как и почему возникает тахикардия?
Размеренность биения сердца координируется природным кардиостимулятором — синусовым узлом, находящимся в правом предсердии.
Он генерирует электрические импульсы, с которых начинается любой толчок сердца. Эти импульсы сокращают и заставляют предсердную мышцу перекачивать кровь в желудочки, а затем в остальные органы. Когда что-то нарушает эту сложную систему, сердце бьется или быстрее, чем положено (тахикардия), или медленнее (брадикардия). Структурное повреждение синусового узла, когда автоматизм сердечных толчков сбивается, называется синдромом слабости синусового узла. Иногда у одного человека замедленные толчки чередуются с ускоренными (синдром брадикардии-тахикардии). В отдельных случаях функциональность синусового узла прекращается (синус-арест), и выработка импульсов приостанавливается.
Частота сердечных сокращений (ЧСС) 60—90 ударов в минуту считается нормой, но если она по определенным обстоятельствам увеличена, то, скорее всего, — это синусовая тахикардия или синусоидальная, которая возникает в следующих ситуациях:
- при заболеваниях сердца, в т. ч. врожденных;
- при гипертонии, высокой температуре и сахарном диабете;
- при отклонениях со щитовидной железой;
- при чрезмерном употреблении крепких спиртных напитков, продуктов с содержанием кофеина, наркотиков;
- во время психологического стресса, шока, тревожности, беспокойства или испуга;
- при малокровии и ожирении;
- как побочный эффект после приема некоторых лекарств;
- при апноэ и физических перенапряжениях.
Вернуться к оглавлению
Причины тахикардии у детей и беременных женщин
Сердцебиение у ребенка происходит быстрее, чем у взрослого. Это связано с более высоким метаболизмом и потребностью в кислороде, или это следствие какой-либо патологии. У новорожденных сердце бьется со скоростью 140—160 ударов в минуту, у детей после 12 лет — 70—75. Во время беременности частота ударов связана с постоянно увеличивающимся весом, повышением половых гормонов, ускоренным обменов веществ, гипотонией или анемией, нарушением водно-электролитного баланса при токсикозе. Синусовая тахикардия при беременности чаще всего беспокоит ближе к концу положенного срока (ЧСС увеличивается на 15—20 ударов), и вполне закономерна, т. к. нагрузки на сердце увеличены.
Виды тахикардии
По происхождению тахикардия подразделена на физиологическую и патологическую. Физиологическая (функциональная) синусовая тахикардия — явление временное, не связанное с болезнью, и появляется в результате сильного волнения, радости или печали, испуга, тяжелой работы и др. Патологическая — это следствие определенного заболевания. Она имеет несколько вариантов:
- Пароксизмальная желудочковая тахикардия. Наиболее неблагонадежный вид нарушения сердечной деятельности, когда резко возникает (с частотой более 150 ударов в минуту) и внезапно прекращается приступ сердцебиения. Обычно бывает при инфаркте миокарда, поэтому нужна немедленная госпитализация и лечение.
- Токсическая (фармакологическая). Появляется после приема различных токсических веществ, спиртных напитков, наркотиков и таблеток.
- Неврогенная. Появляется при сильном нервно-эмоциональном возбуждении или при некоторых поражениях центрально-нервной системы.
- Эндокринная. Происходит в связи с усиленным выделением гормонов щитовидной железы.
- Ортостатическая. Возникает при переходе из лежачего положения в вертикальное. Особенно выражено у пациентов, которым прописан длительный постельный режим.
Вернуться к оглавлению
Симптомы заболевания
Иногда тахикардия не имеет ярко выраженных симптомов, и обнаруживается только во время медицинского осмотра или с помощью электрокардиограммы. Но чаще всего человек чувствует, что ритм сердца нарушен. Сильное сердцебиение не позволяет продуктивно перекачивать кровь, органы испытывают нехватку кислорода и проявляются следующие проблемы:
- одышка;
- тошнота и головокружение;
- участившийся пульс;
- неритмичное сердцебиение;
- грудная боль;
- синкопе (обморок).
Вернуться к оглавлению
Чем опасна тахикардия?
Если обморок, боли в грудине или беспорядочное дыхание длятся несколько минут, необходимо срочно вызывать скорую помощь, иначе приступ может иметь необратимые последствия.
Осложнения зависят от степени тяжести сердечного или другого сопутствующего заболевания, от вида тахикардии, скорости сердцебиения и длительности приступа. Не оказанная вовремя врачебная помощь угрожает здоровью серьезными неприятностями, например:
- появлением сгустков в крови, способных спровоцировать сердечный приступ или инсульт;
- неспособностью сердца перегонять нужное количество крови (сердечная недостаточность);
- многократными обмороками или потерей сознания;
- внезапной смертью из-за фибрилляции сердца или желудочковой тахикардии.
Вернуться к оглавлению
Диагностика синусовой тахикардии
Цель полноценного обследования — подтвердить изменения в работе сердца и выяснить причины. Диагностика начинается с физикального осмотра и личной беседы кардиолога с пациентом. Врач должен выяснить, когда начинаются приступы и какова их продолжительность, обстоятельства, предшествующие приступам, а также характер деятельности пациента. После этого он даст направление на обследование при помощи специальной аппаратуры и на другие необходимые анализы:
- ЭКГ (электрокардиограмма). Метод, позволяющий дать самую объективную оценку состоянию сердца. Запись на бумаге показывает циклические изменения электрической активности и ЭОС (электрическую ось сердца) — показатель состояния и функциональности различных отделов сердца, и ее положение в грудной клетке. Например, вертикальное положение ЭОС характерно для ишемии, сердечной недостаточности, кардиомиопатии и др. Патологическая синусовая тахикардия на ЭКГ диагностируется по таким значениям:
- ЧСС больше 100 ударов в мин;
- форма и ось зубца Р в норме;
- физиологические причины отсутствуют;
- предсердная тахикардия исключена;
- жалобы больного конкретно связаны с синусовой тахикардией.
- Холтеровское мониторирование. Наблюдение за сердцем ведется в течение суток при помощи портативного регистратора. С его помощью устанавливается источник нарушения сердечных ударов, болевые и безболевые приступы ишемии миокарда.
- Гормональный профиль. Для выяснения уровня гормонов в щитовидной железе.
- Общий и биохимический анализ крови.
Вернуться к оглавлению
Лечение заболевания
Лечение зависит от факторов, вызывающих частое сердцебиение. Это означает, что в первую очередь необходимо понять причины синусовой тахикардии и устранить их.
Если нормальный ритм нарушен из-за применения лекарств, необходимо от них отказаться или подкорректировать дозировку. Употребление острой пищи, шоколада, напитков, содержащих кофеин (чай, кофе), алкоголя и никотина должно быть ограничено. Физические нагрузки при синусовой тахикардии нужно уменьшить или совсем отказаться. Если виновником ситуации является хроническое или острое заболевание, значит, его необходимо вылечить. Если лечение связано с оперативным вмешательством, то наркоз при синусовой тахикардии не противопоказан, за исключением отдельных редких случаев.
Препараты
При физиологической синусовой тахикардии не требуется применение медикаментов. Пациентам, имеющим синдромы неврогенной тахикардии, поможет посещение невролога. Чтобы снять нервное возбуждение, наряду с сеансами психотерапии применяются седативные лекарства: «Транквилан», «Реланиум», «Седуксен» и др. При инфекционных заболеваниях назначаются антибиотики. Если частое сердцебиение плохо переносится назначаются следующие препараты:
- бета-блокаторы, для подавления гормонов ответственных за стрессовое состояние;
- ингибиторы if-каналов синусового узла, регулирующие ЧСС (например «Кораксан»);
- препараты, тормозящие синтез гормонов щитовидной железы (тиреостатики);
- аптечные настойки из корня валерианы, пустырника, боярышника.
Вернуться к оглавлению
Народные средства
Лечить синусовую тахикардию можно с помощью лекарственных растений, содержащих сердечные гликозиды с успокаивающим эффектом, делая из них настои, отвары или спиртовые настойки. Учащенное сердцебиение также лечится витаминно-минеральными смесями:
- Приготовить смесь из 3 лимонов, 15 миндальных орехов, 100 гр кураги. Затем добавить мед и 10—15 капель спиртовой настойки из валерианы или боярышника. Принимать утром натощак, по 1 столовой л.
- 2/3 стакана изюма, 4 очищенных грецких ореха и 40 г меда, измельчить, перемешать и употреблять ежедневно в течение 45 дней, утром и вечером.
Вернуться к оглавлению
Методы профилактики
- Регулярный отдых и продолжительный сон.
- Правильное питание и контроль за весом.
- Отказ от чрезмерного употребления алкоголя.
- Отказ от курения.
- Прописанные таблетки принимать строго по рецепту.
- Прогулки на свежем воздухе и дыхательные упражнения.
Профилактические осмотры, вовремя диагностированная синусовая тахикардия, своевременно проведенная терапия патологического заболевания и устранение различного вида развития аритмий — залог хорошего самочувствия. Если нельзя избежать конфликтных ситуаций дома или на работе, нужно стараться разрешать их мирным путем.






