Инфаркт миокарда правого желудочка: как распознать и в чем особенности
Острый инфаркт миокарда правого желудочка без вовлечения других отделов сердца (изолированная форма) – довольно редкое явление среди патологий кардиоваскулярной системы. Чаще всего он возникает одновременно с инфарктом левого желудочка, и это условие существенно ухудшает прогноз заболевания.
Главная причина и механизм развития инфаркта любой локализации – атеросклероз, окклюзия просвета сосуда тромбом или разросшейся бляшкой и некроз ишемизированной ткани.
Это заболевание трудно диагностировать, поскольку его симптоматика отличается от классических проявлений инфаркта, а также оно требует взвешенного назначения терапии.
Особенности инфаркта правого желудочка: анатомия и физиология процесса
 Правый желудочек (ПЖ) – это камера сердца с тонкой стенкой, которая через легочные артерии выталкивает кровь, обедненную кислородом, в легкие. Вследствие этого ПЖ работает в условиях низкого давления и гипоксии. Он снабжается кровью и в систолу, и в диастолу – и при напряжении, и при расслаблении сердечной мышцы. Эти факторы делают правый желудочек более устойчивым к развитию инфаркта миокарда (ИМ) по сравнению с левым. Тем не менее, он не защищен от негативного влияния атеросклероза.
Правый желудочек (ПЖ) – это камера сердца с тонкой стенкой, которая через легочные артерии выталкивает кровь, обедненную кислородом, в легкие. Вследствие этого ПЖ работает в условиях низкого давления и гипоксии. Он снабжается кровью и в систолу, и в диастолу – и при напряжении, и при расслаблении сердечной мышцы. Эти факторы делают правый желудочек более устойчивым к развитию инфаркта миокарда (ИМ) по сравнению с левым. Тем не менее, он не защищен от негативного влияния атеросклероза.
Изолированный некроз клеток сердечной мышцы возникает, когда перекрываются тромбами или критически сужаются терминальные (конечные) веточки правой венечной артерии.
Крупноочаговый инфаркт миокарда левого желудочка может переходить на правый, при этом поражается вся задняя стенка сердца. Это частая причина возникновения гастралгической клиники ИМ с характерной болью в животе, рвотой и тошнотой.
При нарушении питания миокарда изменяются условия работы проводящей системы (она посылает электрические импульсы, которые заставляют сердце сокращаться). Это неизбежно приводит к развитию аритмии с особенно опасными формами – фибрилляцией предсердий, синусовой брадикардией и атриовентрикулярной блокадой.
Отличия в клинике и диагностике от других форм
Инфаркт правого желудочка случается примерно у 30% пациентов с нижнезадним (диафрагмальным) инфарктом левого. Изолированный некроз правого встречается значительно реже, всего в 10% случаев.
Из-за омертвения тканей снижается сократимость ПЖ и нарастают симптомы острой сердечной недостаточности. Главная черта инфаркта правого желудочка – отсутствие застоя крови, накопления жидкости в малом круге кровообращения (легких), а также низкое давление.
Инфаркт правого желудочка на ЭКГ выглядит как подъем сегмента ST в нижних грудных отведениях (V3R и V4R) выше изолинии. Его оценивают у всех пациентов с острым ИМ и стенокардией.
Также в диагностике золотым стандартом остается измерение содержания сердечных ферментов и факторов некроза миокарда в сыворотке крови.
Основные клинические признаки инфаркта правого желудочка:
- Набухание яремных (шейных) вен на вдохе.
- Низкое артериальное давление, которое проявляется слабостью, головокружением, тошнотой.
- Увеличение печени. Она растягивается из-за повышенного объема проходящей через нее крови. Возникает боль как, например, при беге или интенсивной нагрузке.
- Накопление жидкости в брюшной полости.
- Отечность нижних конечностей, которая поднимается вверх от лодыжек к животу. При прогрессировании ИМ переходит в отек всего тела.
- Перебои в работе сердца при поражении проводящей системы. Симптоматика бывает разной: от снижения пульса и головокружения до потери сознания вследствие фибрилляции предсердий.
- Боли в области сердца с иррадиацией, характерные для инфаркта в целом, также возникают при поражении правого желудочка. Однако у пожилых, у диабетиков симптомов может не быть вовсе. В этих случаях часто обнаруживают рубцовые изменения на контрольной кардиографии.
Прогноз и нюансы реабилитации
Здоровье и жизнь пациента зависят от умения врача распознать симптоматику и патологические изменения на электрокардиограмме, поставить диагноз и назначить правильное лечение.
Важно знать, что при инфаркте правого желудочка строго запрещено самостоятельно принимать нитраты (нитроглицерин). При их назначении требуется тщательное наблюдение пациента в условиях стационара. Морфин также не подходит для обезболивания и применяется только при острой необходимости, поскольку он расширяет сосуды и приводит к понижению артериального давления и нарушению гемодинамики.
Основное задание терапии – умеренное снижение нагрузки на правый желудочек, контроль частоты и ритмичности сердечных сокращений, регуляция низкого артериального давления путем внутривенного капельного введения физраствора и других восстанавливающих недостающий объем крови препаратов (Реополиглюкин, Реосорбилакт, Стирофундин).
Процесс лечения контролируется с помощью ЭхоКГ и ЭКГ. Для пациента важно сохранять покой, поскольку лишние движения, даже такие, как переход из горизонтального положения в вертикальное при вставании с постели, нагружают сердце и могут привести к усугублению состояния.
Еще одним нюансом восстановления после перенесенного инфаркта является предпочтение медикаментозному лечению, поскольку инвазивные вмешательства и исследования могут дестабилизировать работу сердечно-сосудистой системы. При своевременном назначении тромболитиков операция может не понадобиться.
Последствием трансмурального инфаркта правого желудочка часто является аритмия, которую нужно контролировать во время восстановительного периода, регулярно проводить электрокардиографии и использовать антиаритмические препараты.
Выводы
Клиника инфаркта миокарда правого желудочка может характеризоваться нетипичной симптоматикой, поэтому требует внимательного отношения со стороны врача и самого пациента. Острый и постинфарктный периоды должны протекать наиболее щадяще, учитывая склонность к дестабилизации артериального давления.
Рекомендации по постинфарктному периоду включают постоянный электрокардиографический контроль, коррекцию образа жизни и прием препаратов, регулирующих ритм сердца.
Для подготовки материала использовались следующие источники информации.
Инфаркт правого желудочка: патофизиология, причины, диагностика, лечение
Инфаркт правого желудочка был впервые обнаружен у группы больных, имеющих инфаркт миокарда нижней стенки, у которых наблюдалось недостаточность правого желудочка и повышенное давление наполнения правого желудочка, несмотря на относительно нормальное давление наполнения левого желудочка. Улучшения диагностики инфаркта правого желудочка, либо в сочетании с инфарктом левого желудочка, либо в качестве изолированного заболевания, подчеркивает клиническое значение функции правого желудочка для общей работы сердца.
Интерес к неинвазивному распознаванию инфаркта правого желудочка возрос в результате терапевтических последствий отличия больных с дисфункцией правого желудочка от больных со стандартной клинической картиной дисфункции левого желудочка. У лиц с инфарктом правого желудочка, связанным с инфарктом нижнего отдела, имеются гораздо более высокие показатели гипотонии, брадикардии, которые требуют стимулирующей поддержки, в отличие от изолированных инфарктов нижнего отдела.
Патофизиология
Правый желудочек – это камера с тонкими стенками, функционирующая в условиях низкого потребления кислорода и давлении. Он перфузируется на протяжении всего сердечного цикла как в систолу, так и в диастолу, и его способность потреблять кислород повышается во время гемодинамического стресса. Указанные факторы делают правый желудочек менее восприимчивым к инфаркту, чем левый желудочек.
Увеличение давления в правом предсердии, производное к инфаркту правого желудочка, служит стимулом для секреции предсердного натрийуретического фактора. Увеличенные уровни этого полипептида могут быть опасными в результате сильных сосудорасширяющих, натрийуретических, диуретических и альдостерон-ингибирующих свойств предсердного натрийуретического фактора, и этим усиливая клинический синдром инфаркта правого желудочка. Возможные гемодинамические нарушения, связанные с инфарктом правого желудочка, делают больного необычайно чувствительным к уменьшенной преднагрузке (то есть, объему) и потере атриовентрикулярной синхронности. Указанные два обстоятельства могут приводить к серьезному снижению правого а также левого желудочкового выброса.
Ранняя реперфузия закупоренной коронарной артерии, приводящая к инфаркту правого желудочка, связана с быстрым снижением давления в правом предсердии. Степень инфаркта правого желудочка зависит зависит от места окклюзии артериального кровоснабжения правого желудочка. Если окклюзия происходит перед краевыми ветвями правого желудочка и если коллатеральный кровоток из левой передней нисходящей коронарной артерии отсутствует, то размер инфаркта, как правило, больше.
Изолированный инфаркт правого желудочка встречается достаточно редко. Инфаркт правого желудочка, как правило, фиксируется в связи с инфарктом миокарда нижней стенки. Распространенность инфаркта правого желудочка в данных случаях колеблется от 10% до 50%, в зависимости от группы пациентов.
Имеется сложность при диагностике наличия правожелудочкового инфаркта. Помимо этого, дисфункция правого желудочка и оглушение часто бывают преходящими, поэтому трудно оценить действительную частоту инфаркта правого желудочка. Критерии были поставлены для диагностики инфаркта правого желудочка; но даже при строгом применении критерии приводят к недооценке истинной частоты инфаркта правого желудочка.
Клиническая картина
Несмотря на то, что инфаркт правого желудочка встречается более чем у 30% больных задним инфарктом нижней стенки миокарда левого желудочка, гемодинамически значимый инфаркт правого желудочка встречается менее чем у 10% данных больных.
Возможность инфаркта правого желудочка изучается у всех больных с острым инфарктом миокарда нижней стенки, в особенности в условиях пониженного сердечного выброса.
Больные могут испытывать симптомы, соответствующие гипотонии. Неявным признаком наличия гемодинамически значимого инфаркта правого желудочка является выраженная чувствительность к лекарственным препаратам, понижающим преднагрузку, включая нитраты или диуретики. К другим проявлениям относятся атриовентрикулярная блокада высокой степени, трикуспидальная регургитация, кардиогенный шок, разрыв свободной стенки правого желудочка, а также тампонада сердца.
Если больной с инфарктом правого желудочка испытывает необъяснимую гипоксию, несмотря на введение 100% кислорода, шунтирование справа налево на предсердном уровне – через открытое овальное отверстие или дефект межпредсердной перегородки – при наличии правожелудочковой недостаточности и увеличенного правого предсердия давление должно учитываться.
Больные с обширным некрозом правого желудочка подвержены риску перфорации, связанной с катетеризацией правого желудочка, и прохождение катетера или кардиостимулятора в камере всегда должно производиться с крайней осторожностью.
Диагностика
В соответствующих клинических условиях диагноз инфаркта правого желудочка может быть сделан с использованием неинвазивных методов, или больному может потребоваться катетеризация правого сердца и гемодинамический мониторинг. Магнитно-резонансная томография сердца (МРТ) является наиболее эффективным методом для исследования функции правого желудочка, однако оно редко используется для больных в критическом состоянии.
Эхокардиография
Эхокардиография эффективна в качестве метода исключения заболевания перикарда и тампонады, которые являются основными нарушениями при дифференциальной диагностике инфаркта правого желудочка.
Расширение правого желудочка, аномальное движение стенки правого желудочка, парадоксальное движение межжелудочковой перегородки и трикуспидальная регургитация являются эхокардиографическими признаками инфаркта правого желудочка. Как и следовало ожидать, трикуспидальная регургитация в этой обстановке чаще выявляется при помощи эхокардиографии, чем при аускультации трикуспидального шума при регургитации.
Эхокардиография имеет чувствительность 82% и специфичность 93% для обнаружения инфаркта правого желудочка, в то время как сцинтиграфия правого желудочка применяется в качестве сравнительного стандарта.
Для подавляющего большинства лиц с инфарктом правого желудочка аномалии движения стенки, которые первоначально проявляются при эхокардиографии, полностью изменяются в течение трех месяцев.
Ангиография и сцинтиграфия
Рентгеновская радионуклидная ангиография и технеций-99m пирофосфатная сцинтиграфия полезны для неинвазивной диагностики инфаркта правого желудочка. В случае радионуклидной ангиографии показано, что правый желудочек увеличивается и сокращается с пониженной фракцией выброса. При использовании технеция 99m пирофосфата свободная стенка правого желудочка является «горячей», что указывает на значительный инфаркт.
Ангиографический результат индекса первичного чрескожного коронарного вмешательства (ЧКВ) определяет наличие инфаркта правого желудочка у больных с острым инфарктом миокарда нижнего отдела (МИ).
Электрокардиография
Всем больным с инфарктом миокарда нижней стенки должна выполняться правосторонняя ЭКГ. Увеличение сегмента ST в отведении V4 R является единственным наиболее мощным предиктором вовлечения правого желудочка, выявляя группу больных, имеющих высокий риск в условиях инфаркта миокарда нижней стенки. Повышение сегмента ST является кратковременным и исчезает менее чем через 10 часов после его появления в половине случаев.
Лечение
Инфаркт правого желудочка всегда следует рассматривать у любого пациента, у которого инфаркт миокарда нижней стенки и связанная с ним гипотензия, особенно при отсутствии хрипов. У пациентов с правожелудочковой дисфункцией и шоком основное внимание уделяется обеспечению адекватного давления наполнения с правой стороны. Если кардиогенный шок сохраняется после оптимизации конечного диастолического давления правого желудочка, следует рассмотреть возможность применения инотропной терапии.
Сопутствующая дисфункция левого желудочка может потребовать использования внутриаортального баллонного насоса и / или инфузии нитропруссида для снижения постнагрузки.
Из-за критической роли атриовентрикулярной синхронности в поддержании сердечного выброса, последовательная стимуляция атриовентрикулярного ритма является модальностью выбора, когда требуется кардиостимулятор.
Клиническое исследование показало, что первичное чрескожное коронарное вмешательство приводит к более низким показателям смертности, чем тромболитическая терапия у пациентов с инфарктом правого желудочка.
Правожелудочковая дисфункция и кардиогенный шок
Правожелудочковая недостаточность может ограничивать наполнение левого сердца через снижение СО, желудочковую взаимозависимость или и то, и другое. Лечение больных с дисфункцией правого желудочка и кардиогенным шоком традиционно направлено на обеспечение адекватного давления наполнения с правой стороны, чтобы поддерживать СО и адекватную преднагрузку левого желудочка; но больные с кардиогенным шоком в результате дисфункции правого желудочка имеют очень высокое конечное диастолическое давление в правом желудочке, часто превышающее 20 мм рт.
Такое повышение конечного диастолического давления в правом желудочке может привести к смещению межжелудочковой перегородки в направлении полости левого желудочка, что увеличение давление в левом предсердии, но ухудшает заполнение левого желудочка в результате механического воздействия изгиба перегородки в левый желудочек. Изменение геометрии также нарушает систолическую функцию левого желудочка. Рекомендуется осторожное введение жидких болюсов, используемых в сочетании с неинвазивной или инвазивной оценкой сердечного выброса (500-1000 мл).
Инотропная терапия при кардиогенном шоке
Инотропную терапию следует рассматривать для правожелудочковой недостаточности, когда кардиогенный шок сохраняется после того, как конечное диастолическое давление правого желудочка было оптимизировано. Конечное диастолическое давление в правом желудочке в 10-15 мм рт. ст. Ассоциировалось с максимальным выходом из сердца, но в оптимальных значениях наблюдалась заметная изменчивость.
Инотропами, которые могут быть использованы при правожелудочковой недостаточности, являются добутамин, милринон, левосимендан, норэпинефрин и, возможно, низкие дозы вазопрессина. Избегайте допамина и фенилэфрина.
Персистирующая гипотония
Если гипотония сохраняется, рассмотрите гемодинамический мониторинг с помощью катетера легочной артерии, имея в виду следующие предостережения относительно перфорации правого желудочка: пациенты с обширным некрозом правого желудочка подвержены риску перфорации, связанной с катетером правого желудочка, и прохождению катетера или кардиостимулятора с плавающим баллоном всегда должны выполняться с осторожностью.
Медикоментозная терапия
Цели фармакотерапии инфаркта правого желудочка состоят в том, чтобы уменьшить заболеваемость и предотвратить осложнения. Сердечно-сосудистые фармакологические препараты, используемые при лечении, представляют собой реперфузионные агенты (то есть тканевые активаторы плазминогена) и инотропные агенты.
Похожие материалы:
Комментарии Отменить ответ
Рейтинг записей





Брадикардия: понятие, виды





Патофизиология электрической активности сердца





Антиаритмические препараты: обзор





Сердечная недостаточность: понятие, формы, патогенез, проявления
Особенности инфаркта миокарда правого желудочка
Как самостоятельное заболевание инфаркт правого желудочка встречается редко. Как правило, данная патология поражает левый и правый желудочки.
Описание
Согласно медицинской статистике, инфаркт миокарда правого желудочка (ИМПЖ) диагностируется не более чем в 20% случаев сердечно-сосудистых патологий. Человеку, которому поставлен такой диагноз, необходимо оперативное оказание медицинской помощи. Отсутствие ее чревато многими серьезными осложнениями и даже летальным исходом.
Правый желудочек – область сердца, представляющая собой мышечную камеру с плотными стенками. Отвечает за перенос крови из вен в левый желудочек и легкие. Сбои в работе данного отдела негативно воздействуют на легочную систему и становятся причиной сердечной недостаточности левого желудочка.
 При заднедиафрагмальной форме патологии сначала поражается задняя стенка левого желудочка. Это влечет за собой поражение задней стенки правого желудочка. Прогрессирование инфаркта приводит к закупорке сосудов, на месте которых формируется ишемический участок.
При заднедиафрагмальной форме патологии сначала поражается задняя стенка левого желудочка. Это влечет за собой поражение задней стенки правого желудочка. Прогрессирование инфаркта приводит к закупорке сосудов, на месте которых формируется ишемический участок.
Неоказание квалифицированной терапии опасно тем, что пораженная область подвергается некрозу.
Если в процессе повреждаются атриальный, синоатриальный, атриовезикулярный узлы (изолированный инфаркт миокарда), то у инфарктников наблюдаются также аритмия, и другие осложнения, например, фибрилляции предсердий.
Причины
Факторов, способствующих возникновению инфаркта миокарда правого желудочка, несколько. Прежде всего, к ним можно отнести следующие:
- изменения атеросклеротического характера в области правой коронарной артерии;
- ишемия отделов сердца, расположенных с правой стороны;
- некроз правостороннего желудочка.
Поскольку правый желудочек не способен повышать ударный объем крови по мере возрастания притока крови, самым ярким клиническим признаком сердечно-сосудистой патологии являются сильно увеличенные шейные вены во время вдоха (синдром Куссмауля). Из-за этого происходит застой крови в большом круге кровообращения. В некоторых случаях уровень артериального давления равен давлению в области предсердия.
Для инфаркта миокарда правого желудочка характерна определенная симптоматика. Подозрение на патологию должны вызвать:
- одышка, которую провоцирует нехватка кислорода, поступающего в кровь;
- длительный болевой синдром в грудине (продолжительностью до 15 минут);
- обморочные состояния, головокружения, вызванные пониженным давлением и недостаточным количеством крови, поступающей в мозг;
- помутненное сознание, сонливость, ухудшение процесса мышления, вялость или агрессия;
- нарушение кровоснабжения почек и, соответственно, уменьшение количества выделяемой урины в совокупности с гипотензией;
- синюшность определенных участков кожного покрова, рук, ног из-за дефицита кислорода.
Если некроз охватывает значительную площадь, не только зону правого желудочка, у человека резко снижается давление, появляются отеки.
Какие методы диагностики используются
Назначению адекватной терапии предшествует тщательное физикальное и инструментальное исследования.
Под физикальным обследованием понимают комплекс диагностических мероприятий, включающих в себя осмотр, пальпацию и прочие мероприятия, которые осуществляются непосредственно врачом. Специалиста должны интересовать определенные симптомы:
- Инспираторное набухание вен, расположенных на шее. У здорового человека при вдохе они должны не набухать, а спадать, так как кровь свободно поступает в легкие.
- Острая правожелудочная недостаточность, характеризующаяся болезненными ощущениями при пальпации печени и правого предреберья (гепатомегалия).
- Патологический III той сердца при прослушивании нижней трети грудины. При исследовании можно также заметить систолический шум трехстворчатого клапана.
- Признаки застоя крови острой левожелудочковой недостаточности.
- Артериальная гипотония, связанная со снижением систолической функции правого желудочка, уменьшением преднагрузки левого желудочка, брадиаритмией.
- Снижение артериального пульса. Во время вдоха показатели систолического АД — 10-12 рт.ст. и выше (парадоксальный артериальный пульс).
- Нарушения сердечного ритма, фибрилляция предсердий, АВ-блокада.
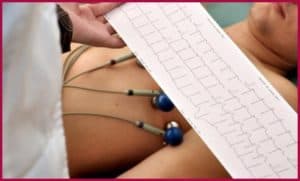 Наиболее точным методом инструментальной диагностики, подтверждающим или опровергающим инфаркт правого желудочка, является электрокардиограмма с отведением в зоне груди. Эта процедура позволяет получить наиболее полную информацию о стадии болезни и очаге поражения.
Наиболее точным методом инструментальной диагностики, подтверждающим или опровергающим инфаркт правого желудочка, является электрокардиограмма с отведением в зоне груди. Эта процедура позволяет получить наиболее полную информацию о стадии болезни и очаге поражения.
При этом отведения V3R-V6R должны быть сняты уже в первые часы проявления болезни. Для постановки диагноза «инфаркт правого желудочка» стандартная ЭКГ не может служить основанием, в особенности при подозрении на заднедиафрагмальный и заднебазальный инфаркт миокарда.
На правую сторону грудной клетки пациента накладываются электроды, имеющие соответствующие номера – от 3 до 6. ЭКГ при инфаркте правого желудочка (с отведением) позволяет обнаружить следующие изменения:
- Вид поражения мышечной ткани (некроз, повреждение, ишемия). Повышение патологического зубца Q обозначает некроз, смещение, выпуклость сегмента ST – повреждение, специфические изменения зубца Т – ишемию.
- Глубину поражения миокарда (трансмуральные, субэндокардиальные), которую характеризует комплекс QRS. Чем сильнее поражение, тем ниже зубец R и глубже Q зубец.
- Локализацию и объем инфаркта позволяют определить отведения, в которых произошли изменения (диафрагмальная, боковая, верхняя боковая стенки желудочка и т.д.)
- Стадию заболевания (повреждения, подострая, острая, рубцевая).
Нередко назначается ЭхоКГ – электрокардиография, относящаяся к методу УЗИ. С помощью данного метода можно отследить все функциональные и морфологические изменения сердца и клапанного состава. Процедура проводится в доплеровском и двухмерном режимах. При этом врач обращает внимание на объем выбрасываемой крови, расширение исследуемого отдела, ритмичность движения стенок и прочее.
Еще одним информативным методом диагностики является коронароангиография, благодаря которой можно обнаружить стеноз коронарных артерий.
Если диагноз инфаркт правого желудочка подтверждается инструментальными методами исследования, больному незамедлительно назначается соответствующее лечение.
Особенности терапии
В каждом конкретном случае лечение назначается индивидуально исходя из того, как себя чувствует пациент, его возраста, наличия у него хронических болезней.
 Артериальная гипотония требует введения пациенту лечебного раствора, например, хлорида натрия, реополиглюкина. Задача данных препаратов состоит в повышении циркуляции крови, нормализации состояния больного, устранения симптомов.
Артериальная гипотония требует введения пациенту лечебного раствора, например, хлорида натрия, реополиглюкина. Задача данных препаратов состоит в повышении циркуляции крови, нормализации состояния больного, устранения симптомов.
С помощью данных препаратов можно стабилизировать давление, восстановить объем крови в желудочке. В случае их недостаточной эффективности и неадекватной гемодинамики назначаются добутамин или допамин.
Специальная коррекция атропином или временная кардиостимуляция (если к приему атропина имеются противопоказания) целесообразна при аритмии.
Ингибиторы АГТФ позволяют устранить симптомы сердечной недостаточности и также могут использоваться по назначению лечащего врача.
При тяжелых стадиях патологии показаны тромболитическая терапия, электрокардиостимуляторы, но обычно достаточными мерами являются нормализация объема циркулирующей крови (ОЦК) и обеспечение необходимого уровня давления при наполнении правого желудочка.
Устранить гемодинамические последствия помогают дополнительные терапевтические меры. Приемлемых значений показатели венозного давления достигают при улучшении состояния пациента. Такой эффект достигается благодаря неукоснительному соблюдению принципов лечения, приемом соответствующих препаратов, качественным уходом за больным.
Комплекс мер при лечении инфаркта правого желудочка характеризуется такими мероприятиями, как:
- контроль над ЧСС;
- применение ноотропов;
- реперфузионное лечение.
Важно учесть, что при лечении инфаркта миокарда правого желудочка не назначаются нитратные (в частности, нитроглицерин) и мочегонные средства. Ишемическая патология приводит к повышенной чувствительности области, подвергшейся поражению, данные лекарства как раз способствуют дополнительным нагрузкам на зону правого желудочка.
При инфаркте миокарда правого желудочка противопоказаны обезболивающие средства (анальгетики). Они способствуют сужению сосудов, а это при ИМПЖ является противопоказанием. При необходимости их заменяют препаратами аналогичного спектра действия.
Лечение в клинике и неукоснительное соблюдение всех рекомендаций врача служат гарантией выздоровления, нормализации деятельности правого желудочка улучшения состояния больного после перенесенного инфаркта.
Однако не исключены осложнения, острая сердечная недостаточность – одно из самых серьезных последствий.
После лечения инфаркта правожелудочковой локализации в стационаре больному предстоит длительный процесс восстановления, который включает в себя следующие мероприятия:
- строгая диета;
- коррекция возможных осложнений, дислипидемий (лекарственная реабилитация);
- ограничение физических нагрузок;
- ЛФК;
- отказ от вредных привычек;
- работа с психологом.
А первые дни после инфаркта больному показан постельный режим. Присаживаться в постели разрешается не ранее, чем на 4-й день, вставать и ходить – на 7-11-й.
 Реабилитационный период длится не менее полугода, сроки устанавливаются специалистом в индивидуальном порядке.
Реабилитационный период длится не менее полугода, сроки устанавливаются специалистом в индивидуальном порядке.
Обязательно контролировать артериальное давление, стараться не допускать повышения показателей АД. Адекватность организма на спортивные нагрузки достигается через 1,5 недели тренировок, направленных на развитие коллатерального кровообращения.
Многие пациенты боятся повторного инфаркта. По этой причине целесообразным является назначение психотропных препаратов.
Хорошим методом реабилитации считается санаторно-курортное лечение. Венерические заболевания, онкология, психоневрологические патологии, нарушения кровообращения в области мозга (тяжелая стадия), диабет, рецидивирующий инфаркт миокарда, аневризма аорты, сердца, тромбоэмболические осложнения у больного служат противопоказаниями для лечения в санаторно-оздоровительном учреждении.
Человек, перенесший инфаркт, считается трудоспособным, после прохождения реабилитации в течение 4 месяцев. Если у инфарктника имеются осложнения, специальная медицинская комиссия устанавливает ему инвалидность (II группа).
Особенности инфаркта миокарда правого желудочка
Распространение инфаркта правого желудочка происходит с задней стенки левого желудочка на заднюю стенку правого, и как результат – поражаются обе камеры. В итоге, как бы странно это не показалось, так формируются основные симптомы именно правожелудочковой недостаточности.
Причины возникновения
При изолированном инфаркте правого желудочка чаще всего подвергаются повреждению три узла:
- синоатриальный (синусно-предсердный);
- атриальный;
- атриовезикулярный.
Повреждения этих узлов отображаются на работе сердца, вызывая аритмические нарушения. К факторам, которые способствуют возникновению такого инфаркта можно отнести следующие:
- некроз правостороннего желудочка;
- ишемия отделов сердца, которые находятся на правой стороне;
- изменения атеросклеротического характера в области правой коронарной артерии из-за того, что сосуды закупориваются, начинает формироваться участок острой ишемии, который, если не начать его вовремя лечить, переходит в зону некроза.
Симптомы
При данном инфаркте можно отследить определённые симптомы, которые и должны вызвать подозрение на появление патологии:
- одышка из-за нехватки кислорода, поступающего в кровь;
- продолжительная, до 15 минут, боль в грудной клетке;
- головокружения и обмороки, которые вызваны низким давлением и недостаточным поступлением в головной мозг крови;
- сонливость, агрессивное или вялое состояние, помутнение сознания;
- нарушение кровоснабжения почек;
- из-за дефицита кислорода могут синеть конечности и кожный покров.

Диагностика заболевания
Диагностируется заболевание с помощью тщательного исследования (физикальное и инструментальное), прежде чем ставится окончательный диагноз.
Физикальное обследование включает в себя осмотр, пальпацию и другие мероприятия, которые проводит доктор. Специалиста при этом интересуют следующие симптомы:
- Есть ли у больного синдром Куссмауля – сильно выпячиваются вены на шее, что связано с избыточным накоплением крови в артериях и венах. Сильнее всего вены торчат во время вдоха, так как в этот момент имеет значение не только их переполнение кровью, но и давление в грудной клетке.
- При пальпации печени и правого подреберья могут проявляться болезненные ощущения, которые появляются из-за острой правожелудочковой недостаточности.
- Признаки застоя крови.
- Снижение артериального пульса.
- Артериальная гипотония, связанная с тем, что понижается систолическая функция правого желудочка.
- Синусовая брадикардия, фибрилляция предсердий и AV-блокада.
Самым эффективным методом считается электрокардиограмма с отведением в зоне груди – она даёт точную информацию для подтверждения или опровержения этого диагноза.
Провести данную процедуру важно ещё в первые часы проявления инфаркта. Для этого на правую сторону груди пациента накладываются специальные электроды, на которых есть номера с 3 до 6. ЭКГ с отведением позволяет увидеть такие изменения:
- Как поражена мышечная ткань. Повышение патологического зубца говорит о некрозе, смещение или выпуклость сегмента ST – повреждении, а изменения зубца Т – ишемии.
- Глубину поражения миокарда.
- Отведения, в которых были найдены изменения, дают определить расположение и объем инфаркта.
- Стадию заболевания.
Одним из методов диагностики является эхокардиограмма (ЭхоКГ), которая относится к методу УЗИ. С её помощью можно увидеть все функциональные и морфологические изменения сердца и клапанного состава. При проведении процедуры доктор смотрит на следующие структурные изменения:
- расширился ли правый желудочек;
- правильно ли двигаются стенки (задняя, боковая и передняя);
- не снизился ли объём выбрасываемой крови;
- не появились ли изменения в межжелудочковой перегородке.
В представленном видеоролике Вы сможете увидеть, как на мониторе отображается инфаркт миокарда правого желудочка, а также на какие признаки нужно обратить внимание.
Также из методов используется коронароангиография, которая даёт возможность обнаружить стенозы коронарных артерий.
Возможные осложнения и последствия
Самое тяжелое осложнение – острая сердечная недостаточность. Существует 4 класса проявления недостаточности со способами их лечения:
- 1-й класс – отсутствуют хрипы и «ритм галопа» в лёгких (патологический ІІІ тон сердца). Возникает у 40-50% больных, а смертность при первом классе составляет 10%.
- 2-й класс – появляются хрипы на площади менее 50% лёгочных полей или появляется «ритм галопа». 2-м классом болеют 30-40% человек, а уровень смертности – 20%.
- 3-й класс – хрипы на 50% площади лёгочных полей совместно с «ритмом галопа». Болеют 10-15% человек, а смертность – 40%.
- 4-й класс – появляются симптомы кардиогенного шока (острая левожелудочковая недостаточность крайней тяжести). Переносят это 5-20% пациентов, а смертность достигает до 90%.
Первая помощь при приступе
При инфаркте помощь надо оказывать как можно быстрее. Все проведенные мероприятия должны быть направлены на купирование боли, организацию для больного условий полного покоя, улучшения кровотока и сократительной деятельности миокарда, предупреждение нарушений ритма сердца, коррекцию электролитного и кислотно-щелочного равновесия, а также предотвращение расширения площади поражения инфарктом.
Неотложную помощь, в первую очередь, оказывает приехавшая к больному бригада скорой медицинской помощь. Они осуществляют купирование боли, отёка лёгких, гипертонического криза, пароксизмальной тахикардии. Также при необходимости проводятся реанимационные мероприятия – введение адреналина, непрямой массаж сердца и искусственное дыхание.
После доставки больного в больницу им начинает заниматься специализированная кардиологическая бригада. Она регистрирует ЭКГ, проводит неотложную терапию нарушений ритма сердца, транспортирует в кардиологическое отделение.
Назначается постельный режим, при котором нельзя поворачиваться на бок. Вводятся обезболивающие препараты внутривенно или внутримышечно, например, 2 мл 50-процентного раствора анальгина, 2 мл 2-процентного раствора папаверина, 1 мл 1-процентного раствора димедрола. Одновременно с антиангинальными лекарствами больному назначаются коронаролитические средства – препараты для расширения сосудов, которые делятся на несколько групп:
- К 1-й группе относятся нитраты со спазмолитическим действием, которые могут до определённого уровня уменьшать работу сердца. Делятся на препараты быстрого и пролонгированного действия.
- Препараты 2-й группы способны увеличивать коронарный кровоток без существенного повышения потребности миокарда в кислороде.
- 3-я группа препаратов обладает коронарорасширяющим действием и может уменьшать потребность миокарда в кислороде.
Для предупреждения аритмии используют препараты солей калия и поляризующий раствор. А вот лечение кардиогенного шока является задачей трудновыполнимой.
Также к неотложной помощи относится оксигенотерапия – лечение кислородом. Для этого используют носовые катетеры или маски наркозного аппарата.

Лечение традиционными способами
Основное, что стараются сделать при подборе лечения инфаркта миокарда правого желудочка – это устранить гемодинамические последствия:
- проводится диагностика инфаркта;
- возобновляется ток крови – реперфузия;
- снижается нагрузка на сердце;
- непрекращающееся наблюдение за частотой сердечных сокращений;
- при помощи препаратов инотропной группы поддерживается необходимый выброс сердца.
А препараты, которые резко сужают сосуды, не используют вовсе. Всё дело в том, что под действием таких препаратов в лёгочном круге кровообращения резко подскакивает давление, что даёт перенагрузку на и так травмированный желудочек.
Для терапии заболевания также используется специальный раствор, который восстанавливает объем циркулирующей крови и избавляет от чрезмерно пониженного артериального давления. Вводят раствор постепенно, чтобы видеть изменения гемодинамики пациента. Делается это для достижения центрального венозного давления (15 мм рт. ст.).
Если это мероприятие ожидаемых результатов не дало, то пытаются повысить силу мышечных сокращений при помощи препаратов – Добутамина и Допамина.
Если лекарственная терапия не помогла, то прибегают к хирургическому вмешательству. Чаще всего это баллонная ангиопластика (процедура, с помощью которой восстанавливается проходимость в сосудах нижних конечностей).
Народные средства
Народные методы не являются панацеей от проблемы. Это всего лишь вспомогательный вариант борьбы с болезнью, и обращение к врачу является обязательным:
- Травяной сбор – пустырник, корень валерианы и плоды тмина смешивают и заливают 200 г кипятка. После этого на четверть часа ставят на водяную баню и настаивают ещё 30-35 минут. Отвар процеживают, отжимают и принимают на ночь по одному стакану.
- Укроп и липа. Поровну смешиваются плоды укропа, календула, боярышник, цветки липы и солома овса. Получается две чайные ложки смеси, которые заливают 300 г кипятка, ставят в тёплое место на 2-2,5 часа, после этого процеживают и принимают по половине столовой ложки 3 раза в день.
- Шишки хмеля, траву валерианы, тысячелистника, кукурузные рыльца и листья мелиссы смешивают в разных количествах (по 20 г). 2 столовые ложки смеси залить одним стаканом кипятка и настоять на водяной бане. Принимается настой утром по половине стакана.
Постинфарктный период
После лечения пациенту предстоит очень долгий период реабилитации, в который входят следующие мероприятия:

В первые дни больному показан строго постельный режим. Садиться можно не ранее, чем на 4-й день, а начинать двигаться – на 7-11. Срок восстановления у каждого индивидуальный, но в среднем около полугода. Крайне важно контролировать артериальное давление.
Хорошим методом считается санаторно-курортное лечение. Трудоспособным человек вновь становится ориентировочно через 4 месяца после перенесенного приступа. Если возникли осложнения, то человеку присваивается ІІ степень инвалидности.
Профилактика инфаркта
Самое главное – это вести здоровый образ жизни, бросить вредные привычки, умеренно заниматься спортом и держать под контролем вес тела. Конечно, важное значение имеет правильное питание. В рацион включаются овощи и зелень, корнеплоды и рыба с мясом. Исключается соленая пища, контролируется давление, уровень сахара и холестерина.
Если вдруг неожиданно начался приступ, то надо лечь, принять таблетку Аспирина. Также можно выпить Корвалол или Валокордин.
Если больной пройдёт полностью лечение в больнице с неукоснительным соблюдением всех показаний и инструкций врача, то это даст ему гарантию полнейшего выздоровления, нормализует работу правого желудочка и улучшит само состояние пациента, который перенёс инфаркт рассматриваемого типа.
Инфаркт миокарда правого желудочка
Инфаркт миокарда правого желудочка
Изолированный инфаркт миокарда правого желудочка встречается чрезвычайно редко. Значительно чаще инфаркт миокарда правого желудочка наблюдается одновременно с поражением левого желудочка. Инфаркт миокарда правого желудочка обычно сочетается с инфарктом задней стенки левого желудочка. В этих, случаях инфаркт распространяется с задней стенки левого желудочка на заднюю стенку правого желудочка. Значительно реже некроз с задней стенки правого желудочка переходит на боковую и даже на переднюю стенку правого желудочка.
По данным патологоанатомического исследования, распространение инфаркта левого желудочка на правый желудочек наблюдается у 10 – 43% всех больных инфарктом. По клиническим данным, о распространении инфаркта на правый желудочек можно думать в тех случаях, когда у больных острым заднедиафрагмальным инфарктом остро появляются признаки правожелудочковой недостаточности (увеличение печени, отеки и т.д.) или недостаточности обоих желудочков. При этом инфаркте чаще наблюдаются гипотония и олигурия, однако его развитие может не сопровождаться никакими дополнительными клиническими симптомами. Распространение, инфаркта с левого на правый желудочек ухудшает прогноз.
В связи с тем что вектор возбуждения правого желудочка и в норме значительно меньше вектора возбуждения левого желудочка, выпадение части его или всего вектора правого желудочка мало изменяет суммарный вектор возбуждения сердца или вообще не оказывает влияния на форму комплекса QRS.
В связи с тем что инфаркт правого желудочка обычно развивается при инфаркте задней стенки, на ЭКГ в таких случаях имеется обычно картина заднедиафрагмального инфаркта или обширного инфаркта миокарда задней стенки левого желудочка.
В обычных 12 электрокардиографических отведениях инфаркт задней стенки правого желудочка или не отражается, или проявляется изредка лишь подъемом сегмента ST в грудных отведениях V1–V4 либо только в V1 с отрицательными зубцами Т (при изолированном заднедиафрагмальном инфаркте сегмент STV1–V4, расположен ниже изолинии). Однако подъем сегмента ST в грудных отведениях V1–V4 не является строго специфичным для инфаркта правого желудочка.
«Руководство по электрокардиографии», В.Н.Орлов
Инфаркт сосочковых мышц
Инфаркт миокарда правого желудочка — симптомы и лечение
При наличии артериальной гипотензии в связи с симптомами инфаркта миокарда правого желудочка необходимо обеспечить достаточную преднагрузку на правый желудочек. Лечения инфаркта миокарда правого желудочка в обязательном порядке проводится под строгим контролем врача.
Инфаркт миокарда правого желудочка — симптомы
Клинически инфаркт миокарда правого желудочка проявляется симптомами острой правожелудочковой сердечной недостаточности: набуханием шейных вен, гепатомегалией, симптомом Куссмауля (набухание шейных вен при вдохе). Классической триадой симптомов инфаркта миокарда правого желудочка считается артериальная гипотензия, увеличенное давление в яремных венах, отсутствие хрипов при аускультации лёгких.
ЭКГ-симптомом инфаркта миокарда правого желудочка считают подъём сегмента ST выше изолинии в V4R-Наличие зубца Q в Vi-з также характерно для симптомов инфаркта миокарда правого желудочка. Кроме того, такой инфаркт достаточно часто осложняется фибрилляцией предсердий (в 30% случаев) и АВ-блокадой (в 50%). При эхокардиографии выявляют симптомы инфаркта миокарда правого желудочка: дисфункцию правого желудочка. Увеличение давления в правом предсердии более 10 мм рт. ст. и более 80% от давления заклинивания лёгочных капилляров, определяемое при катетеризации сердца, также считают весьма характерным симптомом инфаркта миокарда правого желудочка.
Инфаркт миокарда правого желудочка — лечение и диагностика
Одно из наиболее тяжёлых осложнений инфаркта миокарда правого желудочка — острая сердечная недостаточность. По классификации Киллип, при симптомам инфаркта миокарда правого желудочка различают четыре класса выраженности острой сердечной недостаточности и способы лечения их.
- I класс при лечении симптомов инфаркта миокарда правого желудочка — симптомы: отсутствие хрипов в лёгких и «ритма галопа» (патологического III тона сердца); возникает у 40-50% больных, смертность составляет до 10%.
- II класс при лечении инфаркта миокарда правого желудочка — симптомы: наличие хрипов, выслушиваемых на плошади менее 50% лёгочных полей или наличие «ритма галопа»; возникает у 30-40% больных, смертность составляет 20%.
- III класс при инфаркте миокарда правого желудочка — симптомы: наличие хрипов, выслушиваемых на площади более 50% лёгочных полей в сочетании с «ритмом галопа»; возникает у 10-15% больных, смертность составляет 40%.
- IV класс при лечении инфаркта миокарда правого желудочка — симптомами кардиогенного шока; возникает у 5-20% больных, смертность достигает 50-90%.
Появление симптомов сердечной недостаточности при инфаркте миокарда правого желудочка — плохой прогностический симптом. Для своевременного выявления застоя в лёгких обязательна тщательная и неоднократная аускультация лёгких для лечения в течение первых суток. Проведение эхо-кардиографии позволяет выявить ранние симптомы сократительной функции миокарда и начальные симптомы ремоделирования сердца (изменение формы и размеров камер сердца, толщины некротизированных и жизнеспособных сегментов левого желудочка).
Лечение инфаркта миокарда правого желудочка при наличии артериальной гипертензии
При лечении симптомов инфаркта миокарда правого желудочка при артериальной гипертензии необходимо обеспечить преднагрузка на правый желудочек. Это лечение достигается внутривенным введением 200 мл 0,9% раствора натрия хлорида в первые 10 мин, затем 1-2 л в течение последующих нескольких часов и по 200 мл/ч в дальнейшем. Если гемодинамика всё же неадекватна, вводят добутамин для лечения инфаркта миокарда правого желудочка. Следует избегать уменьшения преднагрузки на сердце при лечении (введение, например, опиоидов, нитратов, диуретиков, ингибиторов АПФ). При появлении фибрилляции предсердий при инфаркте миокарда правого желудочка необходимо быстро её купировать при лечении инфаркта миокарда правого желудочка, поскольку уменьшение вклада правого предсердия в наполнение правого желудочка является одним из важных симптомов в патогенезе недостаточности правого желудочка. При появлении АВ-блокады необходимо незамедлительное проведение ЭКС для лечения.
Ремоделирование миокарда при лечении инфаркта миокарда правого желудочка
Ремоделирование миокарда предшествует клиническим симптомам сердечной недостаточности, поэтому необходимы адекватная его оценка и лечение. Наиболее эффективны в предупреждении ремоделирования миокарда и замедлении данного процесса и лечении ингибиторы АГТФ. Их назначают всем больным с инфарктом миокарда правого желудочка для лечения как при наличии симптомов сердечной недостаточности, так и при отсутствии клинических симптомов, если через 24-48 ч от начала инфаркта миокарда находят снижение фракции выброса левого желудочка менее 40%. Обычно назначают для лечения каптоприл в дозе 6,25 мг 3 раза в сутки, эналаприл 2,5 мг 1-2 раза в сутки или рамиприл по 2,5 мг 1 раз в сутки при отсутствии противопоказаний. Острая сердечная недостаточность может проявляться симптомами развития кардиогенного шока и отёка лёгких.
Инфаркт миокарда правого желудочка
В последнее десятилетие у 25% больных с заднедиафрагмальным трансмуральным ИМ ЛЖ некроз распространяется на область ПЖ. Поражение ПЖ в этих случаях определяет некоторые важные особенности нарушения гемодинамики, которые необходимо учитывать при лечении больных ИМ.
Особенности клинической картины
Начальные клинические проявления ИМ ПЖ, динамика гиперферментемии и признаков резорбционно-некротического синдрома в целом соответствуют таковым, характерным для инфаркта задней стенки ЛЖ. Некроз миокарда ПЖ быстро приводит к снижению его сократимости и появлению отдельных признаков или развернутой клинической картины острой правожелудочковой недостаточности сопровождающейся также артериальной гипотонией.
При физикальном исследовании следующие клинические симптомы: 1. Набухание шейных вен, обусловленное застойными явлениями в венозном русле большого круга кровообращения. Нередко набухание вен увеличивается на вдохе (симптом Куссмауля), обусловленного присасывающим действием отрицательного давления грудной клетки во время вдоха. У здорового человека такое инспираторное увеличение притока крови к правому сердцу (увеличение преднагрузки на ПЖ) сопровождается адекватным увеличением УО ПЖ (механизм Стерлинга), и весь объем крови поступает в систему легочной артерии. Поэтому в норме во время вдоха шейные вены не набухают, а спадаются. При резком снижении систолической функции ПЖ его инспираторная объемная перегрузка сопровождается не увеличением, а заметным уменьшением УО ПЖ, связанным с неспособностью ПЖ «протолкнуть» этот дополнительный объем в легочную артерию. В результате происходит инспираторное набухание шейных вен.
2. Гепатомегалия, быстрое развитие которой при острой правожелудочковой недостаточности сопровождается болями в правом подреберье и болезненностью при пальпации печени.
3. Перкуторные признаки расширения полости ПЖ (смешение правой границы сердца вправо и расширение абсолютной тупости сердца), что подтверждается при рентгенографии и эхокардиографическом исследовании.
4. Правожелудочковый протодиастолический ритм галопа (патологический III той сердца) выслушивается в нижней трети грудины. Здесь же иногда можно выслушать систолический шум относительной недостаточности трехстворчатого клапана.
5. Отсутствие клинических признаков острой левожелудочковой недостаточности и застоя крови в малом круге кровообращения (одышки, удушья, влажных хрипов в легких), что связано с уменьшением количества крови, выбрасываемой ПЖ в легочную артерию и снижением уровня ДЗЛА и наполнения ЛЖ.
6. Артериальная гипотония связана не с угнетением насосной функции ЛЖ, а со снижением систолической функции ПЖ и уменьшением количества крови, поступающей в левые отделы сердца из малого круга кровообращения (уменьшение преднагрузки ЛЖ).
Другой причиной артериальной гипотензии могут служить различные брадиаритмии (чаще СССУ, АВ-блокады), характерные для ишемического поражения ПЖ, что связано с окклюзией ПКА, участвующей в кровоснабжении СА-узла и АВ-соединения.
7. Парадоксальный артериальный пульс — снижение во время вдоха систолического АД больше 10-12 мм рт. ст. и инспираторное уменьшение наполнения пульсовой волны. Этот признак обусловлен теми же причинами, что и увеличение набухания вен шеи на вдохе (симптом Куссмауля): снижением УО ПЖ и наполнения левых отделов сердца. Имеет значение также инспираторное парадоксальное движение МЖП в сторону ЛЖ.
8. Клинические признаки нарушений сердечного ритма и проводимости, наиболее частыми из которых являются фибрилляция предсердий и АВ-блокады.
9. Классической триадой ИМ правого желудочка считают: артериальную гипотензию; увеличение давления в яремных венах н правом предсердии; отсутствие хрипов при аускультации легких. Диагноз инфаркта ПЖ подтверждается с помощью инструментальных методов исследования.
11. ИМ правого желудочка сочетается с заднедиафрагмальным (нижним) ИМ левого желудочка. Чаще поражается задняя стенка ПЖ, реже — его боковая или передняя стенки. При обычной регистрации ЭКГ в 12 отведениях ИМ задней стенки ПЖ лишь иногда проявляется подъемом сегмента RS-Т в правых грудных отведениях (У1-У2), что не является специфическим признаком ИМ ПЖ. Большей информативностью обладают дополнительные отведения с правой половины грудной клетки УзR –V4R. При ИМ ПЖ в этих отведениях появляется патологический зубец Q или комплекс QS н подъем сегмента RS-Т (в острейшей и острой стадиях заболевания). Иногда изменения ограничиваются только подъемом сегмента RS-Т н формированием отрицательного зубца Т. Для ИМ задней стенки ПЖ (частая локализация инфаркта ПЖ) характерны наличие патологического зубца Q и/или подъем сегмента RS-Т в дополнительных отведениях с правой половины грудной клетки УзR и V4R при отсутствии этих изменений в отведениях V1 и У2. Нередко на ЭКГ выявляются также фибрилляция предсердий и AВ-блокады.
13. ЭхоКГ, зарегистрированная в двухмерном и допплеровском режимах, позволяет выявить ряд признаков поражения ПЖ и снижение его систолической функции. Расширение полости ПЖ. Признаки гипокинезии или акинезии задней, боковой или передней стенки ПЖ. Парадоксальное движение МЖП в сторону ЛЖ, что объясняется выраженной объемной перегрузкой ПЖ и его неспособностью «протолкнуть» кровь в систему малого круга кровообращения. Расширение нижней полой вены с ее недостаточным спадением (коллабированием) на высоте глубокого вдоха, что указывает на повышение ЦВД.
Исследование транстрикуспидального диастолического потока крови в допплеровском режиме иногда позволяет выявить признаки трикуспидальной регургитации крови из ПЖ в ПП, обусловленной дисфункцией клапанного аппарата, возникающей в результате дилатации и снижения сократимости ПЖ.
14. Катетеризация сердца и коронароангиография
Катетеризацию правых отделов сердца и легочной артерии катетером Свана-Ганца проводят для подтверждения диагноза и разработки адекватной тактики лечения больных. Типичными изменениями гемодинамики, выявляемыми у больных ИМ ПЖ, являются: увеличение среднего давления в ПП (выше 10 мм. рт. ст.), которое иногда достигает уровня диастол и чес кого давления в легочной артерии или ДЗЛА. Это объясняет наличие застоя крови в венах большого круга кровообращения и отсутствие застоя крови в легких; систолическое давление в легочной артерии нормально или даже несколько снижено, что частично объясняет сравнительно низкие значения давления наполнения ЛЖ и системного АД. Коронароангиография позволяет выявить окклюзию или критическое сужение ПКА, кровоснабжающей заднюю стенку левого и правого желудочков. При левом типе кровоснабжения сердца поражение ОВ ЛКА встречается реже.
Основные принципы лечения: 1. При наличии артериальной гипотонии, вызванной недостаточностью насосной функции ПЖ и уменьшением ОЦК, необходимо внутривенное капельное введение растворов, способствующих увеличению циркулирующего объема крови: 0,9% раствора натрия хлорида (1-1,5 л со скоростью 200 мл/ч), декстрана, коллоидных растворов, реополиглюкина. Введение жидкости проводится под постоянным контролем гемодинамических показателей до тех пор, пока ЦВД (давление в ПП) не достигнет уровня 14-15 мм рт. ст. или несколько выше. 2. Если после введения жидкостей сохраняется артериальная гипотония, целесообразно прибегнуть к введению инотропных лекарственных средств (добутамина или/и допамина). 3. При отсутствии эффекта показана коронарная баллонная ангиопластика. 4. Тромболитическая терапия достаточно успешно устраняет основные клинические проявления ИМ ПЖ. 5. При возникновении фибрилляции предсердий необходимо купирование ее по схемам, описанным выше. 6. При появлении синусовой брадикардии и других проявлений СССУ и Л В-блокады II степени II типа Мобитца показана временная ЭКС.
Инфаркт миокарда правого желудочка сердца
Инфаркт правого желудочка является очень редким заболеванием. Объясняется это тем, что данный отдел не подвержен серьезным перегрузкам. Если же подобная патология случается, то она требует немедленного вмешательства опытного специалиста.
Описание патологии
 Чаще всего происходит инфаркт миокарда левого желудочка или же одновременное поражение обоих отделов. При правожелудочковой патологии обычно затрагивается задняя стенка левой части сердца. Реже происходит развитие некроза задней стенки правого желудочка, впоследствии переходящее на его боковую или даже переднюю стенку.
Чаще всего происходит инфаркт миокарда левого желудочка или же одновременное поражение обоих отделов. При правожелудочковой патологии обычно затрагивается задняя стенка левой части сердца. Реже происходит развитие некроза задней стенки правого желудочка, впоследствии переходящее на его боковую или даже переднюю стенку.
Правый желудочек представляет собой толстостенную камеру, состоящую из мышц. Его основная функция заключается в перекачивании крови из вен в легкие и зону левого желудочка. При наличии сбоев в правом отделе, в первую очередь страдает легочная система и левый желудочек. Это сопровождается понижением давления. Инфаркт данного типа чаще всего не является изолированным заболеванием и развивается по следующему сценарию:
- Возникает ишемический очаг в задней стенке левого желудочка.
- Со временем подобный процесс перетекает в некроз тканей.
- В процессе прогрессирования заболевания начинается отмирание задней стенки правого желудочка.
Подобное разрастание некротической зоны имеет плохой прогноз. Но если речь идет об изолированном инфаркте, то основной причиной его возникновения является развитие атеросклероза правой коронарной артерии. Ввиду блокады сосуда образуется участок острой ишемии, который затем переходит в некроз.
Изолированный правожелудочковый инфаркт обычно затрагивает три узла:
- атриальный;
- синоатриальный;
- атриовезикулярный.
По причине повреждения вышеописанных узлов, на фоне правожелудочкового инфаркта могут развиваться аритмии. Также возможен целый ряд других осложнений:
- синусовая брадикардия;
- AV-блокада;
- фибрилляция предсердий;
- инфаркт предсердий (встречается крайне редко).
Причины развития
Если некротический процесс затрагивает правый желудочек, то это свидетельствует о тяжелом течении заболевания. Происходить подобное явление может по нескольким причинам.
- Развитие атеросклеротических изменений.
- Ишемическое поражение.
- Некроз миокарда со стороны правого желудочка.

Клиническая картина
По мере прогрессирования заболевания возможна полная блокада сосуда. В результате происходит образование ишемического участка, который при отсутствии своевременной терапии приводит к некрозу тканей.
 При значительном отмирании тканей правого желудочка начинается проявление первых симптомов его недостаточности. У больного возникают отеки, давление снижается, могут быть выявлены признаки гипотензии ввиду неполноценности работы миокарда. При этом уровень давления в правом желудочке значительно превышает норму, а вследствие инструментальной диагностики отмечается увеличение печени.
При значительном отмирании тканей правого желудочка начинается проявление первых симптомов его недостаточности. У больного возникают отеки, давление снижается, могут быть выявлены признаки гипотензии ввиду неполноценности работы миокарда. При этом уровень давления в правом желудочке значительно превышает норму, а вследствие инструментальной диагностики отмечается увеличение печени.
Один из наиболее явных признаков инфаркта правого желудочка – это существенное увеличение шейных вен при вдохе. Это происходит по причине возрастания притока крови, с которым орган уже не в состоянии справиться. В результате возникают значительные кровяные скопления в большом круге кровообращения. Другие проявления заболевания:
- Одышка, пациент жалуется на постоянную нехватку воздуха. Причиной этого выступает недостаточное его количество для снабжения крови кислородом.
- Загрудинные боли, имеющие продолжительность от пяти минут до четверти часа.
- Предобморочные состояния, обмороки и сильные головокружения. Этот симптом связан с низким давлением и нарушением мозгового кровоснабжения.
- Ввиду недостатка кислорода возникает спутанность сознания. Пациент постоянно хочет спать, имеет проблемы с мышлением. Возможны перемены в настроении, от апатии до немотивированной агрессии.
- Из-за нарушенного кровоснабжения почек (вызванного гипотензией) возможно снижение объемов выработки мочи.
- Посинение кожи конечностей ввиду кровяного застоя венозного круга и кислородного голодания.
Как проявляется инфаркт правого желудочка на ЭКГ
Одним из наиболее точных методов выявления данного заболевания является кардиограмма. Она позволяет безошибочно определить наличие патологического процесса. При остром проявлении патологии на ЭКГ заметны следующие изменения:
- Подъем ST-сегмента. При ишемическом голодании задней стенки органа возможно появление патологического зубца Q, что говорит об образовании Q-инфаркта.
- Наблюдается угнетение Т-зубца.
- Незначительный подъем сегмента ST в грудных отведениях при его падении в передних, говорит о правожелудочковой ишемии.
- В отведении V2 происходит понижение ST.
Подъем последнего сегмента, наблюдаемый в правых отведениях, необязательно свидетельствует о наличии инфаркта правого желудочка. Речь может идти об ишемической болезни. При своевременном оказании помощи такая патология не оборачивается некрозом, возможно полное восстановление кровотока даже без образования рубцовой ткани.
Следует заметить, что восстановительный потенциал правого желудочка является более высоким, нежели левого. Это можно объяснить отсутствием сокращений в полную силу, благодаря чему расходуется не весь его энергетический запас.
Диагностические методики

Определения инфаркта миокарда правого желудочка на ЭКГ может быть недостаточно для получения полной картины заболевания.
Поэтому, чтобы иметь все сведения о развитии патологического процесса, специалисты используют следующие методики:
- ЭхоКГ. Выполняется в двухмерном и доплеровском режимах. Проводя данную процедуру, врач должен обратить внимание на расширения исследуемого отдела, объем выбрасываемой крови, наличие изменений в межжелудочковой перегородке, ритмичность движения стенок и т. д.
- Коронароангиография. Процедура позволяет выявить признаки стеноза коронарных артерий.
Особенности лечения
Выбранная терапия зависит от наличия осложнений данного заболевания и прочих патологий, сопутствующих его течению, общего состояние пациента. Немаловажную роль играют возраст и половой фактор.
Лечение инфаркта правого желудочка предполагает осуществление следующих процедур:
- Тромболитическая терапия, которая предполагает введение в сосуды пациента специальных средств, способствующих разрушению кровяных сгустков. Данная методика позволяет нормализовать состояние больного в течение короткого времени.

- Коронарная баллонная ангиопластика, которая позволяет расширить просвет артерии малоинвазивным способом. В процессе операции в вену пациента вводится специальный баллонный катетер. Врач следит за его движением посредством рентгеновского оборудования. Достигнув места сужения сосуда, баллон надувается, что позволяет ему расширить просвет. При своевременном и профессиональном проведении вмешательства, удается полностью восстановить нормальный кровоток.
- Прием препаратов, повышающих сердечные сокращения. Самый популярный среди них – «Добутамин»
- Если на фоне инфаркта возникает аритмия, то больному может быть прописан «Атропин». Если же его прием является невозможным ввиду наличия противопоказаний, проводится кардиостимуляция.
Лечение инфаркта правого желудочка предполагает комплексный подход, включающий в себя следующие меры:
- снижение физических нагрузок;
- контроль частоты сердечных сокращений;
- реперфузия, характеризующаяся возобновлением нормального кровотока в ишемической зоне;
- нормализация выброса сердца посредством использования ноотропных препаратов.
 При выявлении артериальной гипотонии, больному прописывается внутривенное введение ряда специальных растворов, таких как «Реополиглюкин», «Хлорид натрия», «Декстран». Они способствуют улучшению кровяной циркуляции. Если же данные средства не принесли желаемых результатов, то врач дополнительно назначает такие препараты, как «Добутамин» или «Допамин».
При выявлении артериальной гипотонии, больному прописывается внутривенное введение ряда специальных растворов, таких как «Реополиглюкин», «Хлорид натрия», «Декстран». Они способствуют улучшению кровяной циркуляции. Если же данные средства не принесли желаемых результатов, то врач дополнительно назначает такие препараты, как «Добутамин» или «Допамин».
При отсутствии ожидаемых результатов лечения, пациент направляется на ангиопластику или тромболитическую терапию. В качестве дополнительной методики используется устранение локальных гемодинамических последствий.
Особые указания
При выявлении правожелудочкового инфаркта, специалисты обычно не назначают пациентам нитратные или диуретические препараты. Объясняется это тем, что пораженная область является слишком чувствительной к повышенным нагрузкам. Это касается и анальгетиков, которые способствуют сужению сосудов. Если прием средств данной группы необходим для стабилизации состояния больного, то их заменяют аналогами.
В качестве поддерживающей терапии, современная медицина широко применяет специальные растворы, вводимые в вены пациента. Их использование позволяет в значительной степени облегчить течение заболевания, восстановить кровоток и повысить уровень давления. Также применяются средства, способствующие учащению сокращений сердечной мышцы.
Профилактика
По статистике, большинство пациентов с выявленным инфарктом правого желудочка могли предотвратить развитие данного заболевания. Для этого нужно как минимум ответственно относиться к состоянию здоровья, а именно:
- Своевременно выявлять и лечить кардиологические заболевания (в особенности это касается ишемической болезни и гипертонии).
- Вести здоровый образ жизни с правильным питанием и режимом сна.
- Отказаться от вредных привычек в виде курения и алкоголя.
- Как можно больше двигаться и выполнять кардиологические упражнения.
Следовательно, инфаркт миокарда правого желудочка – это редкое и опасное заболевание, которое при отсутствии адекватной терапии может привести к летальному исходу. Только при своевременном обнаружении симптомов болезни и прохождении тщательного обследования, пациент сможет избежать серьезных осложнений. Лечение патологии предполагает комплексный подход и во многом зависит от профессионализма врача.




