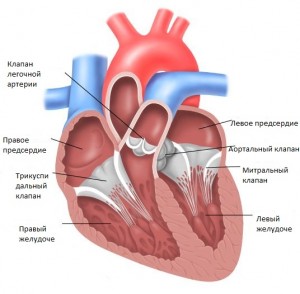
Нарушения гемодинамики при пороках сердца
| Порок сердца | Гемодинамические расстройства | Результат нарушений гемодинамики |
| Митральная недостаточность (недостаточность митрального или двухстворчатого клапана) Митральный стеноз (стеноз левого атрио-вентрикулярного отверстия) Аортальная недостаточность (недостаточность аортального клапана) Аортальный стеноз (стеноз устья аорты) Трикуспидальная недостаточность (недостаточность трикуспидального или трехстворчатого клапана) Трикуспидальный стеноз (стеноз правого атрио-вентрикулярного отверстия) | В результате неполного прикрытия створок митрального клапана в период систолы левого желудочка кровь из его полости перемещается как в аорту, так и через оставшееся незакрытым митральное отверстие в левое предсердие (при этом левое предсердие одновременно наполняется обычным количеством крови из легочных вен). В период диастолы этот увеличенный объем крови из предсердия перемещается в левый желудочек Во время диастолы левого желудочка кровь из левого предсердия проходит через суженное атрио-вентрикулярное отверстие. В результате кровь не успевает переместиться и в предсердии остается некоторое ее количество, дополняемое притоком из легочных вен Во время диастолы левого желудочка кровь в его полость поступает не только из левого предсердия, но и из аорты за счет обратного кровотока через оставшийся незакрытым аортальный клапан. Во время систолы левый желудочек с большей силой выбрасывает кровь в аорту Во время систолы левый желудочек опорожняется через суженное отверстие, поэтому вся кровь не успевает пройти в аорту и желудочек переполняется кровью, повышается в нем давление В результате неполного прикрытия створок трехстворчатого клапана в период систолы правого желудочка кровь из его полости перемещается как в легочную артерию, так и через оставшееся незакрытым правое атрио-вентрикулярное отверстие в правое предсердие (при этом правое предсердие одновременно наполняется обычным количеством крови из полых вен). В период диастолы этот увеличенный объем крови из предсердия перемещается в правый желудочек Во время диастолы правого желудочка кровь из правого предсердия проходит через суженное атрио-вентрикулярное отверстие. В результате кровь не успевает переместиться и в предсердии остается некоторое ее количество, дополняемое притоком из полых вен | Происходит дилатация левого желудочка, его эксцентрическая гипертрофия. При ослаблении левого желудочка возрастает давление в легочных венах, рефлекторно спазмируются артериолы малого круга (“защитный” рефлекс Китаева), растет давление в легочной артерии, усиливается нагрузка на правый желудочек Повышение давления в переполненном левом предсердии вызывает дилатацию его полости и гипертрофию миокарда. Возрастает давление в легочных венах, рефлекторно спазмируются артериолы малого круга (“защитный” рефлекс Китаева), растет давление в легочной артерии, усиливается нагрузка на правый желудочек, что вызывает его дилатацию и гипертрофию миокарда Усиленная работа левого желудочка приводит к гипертрофии его миокарда, а увеличение диастолического объема крови вызывает дилатацию полости Усиленная работа левого желудочка вызывает гипертрофию его миокарда, а увеличение систолического объема – дилатацию полости Происходит дилатация правого желудочка, его эксцентрическая гипертрофия. При ослаблении правого желудочка возрастает давление в правом предсердии и полых венах, развивается венозный застой в большом круге кровообращения Повышение давления в переполненном правом предсердии вызывает дилатацию его полости и гипертрофию миокарда. Возрастает давление в полых венах, развивается венозный застой в большом круге кровообращения |

Рис. 10.27. Основные причины развития митральных и аортальных
Пороков сердца
Недостаточность митрального клапана: 1 – ревматизм, 2 – инфекционный эндокардит, 3 – пролапс митрального клапана, 4 – разрыв хорд митрального клапана, 5 – травматическая перфорация митрального клапана, 6 – травматический или постнекротический разрыв папиллярных мышц, 7 – болезнь Марфана, 8 – кальцификация митрального кольца, 9 – системная красная волчанка, 10 – ревматоидный артрит, 11 – подагра, 12 – амилоидоз.
Митральный стеноз: 1 – ревматизм, 2 – инфекционный эндокардит, 3 – врожденный порок, 4 – системная красная волчанка.
Недостаточность аортального клапана: 1 – ревматизм, 2 – инфекционный эндокардит, 3 – спонтанный и травматический разрыв аортального клапана, 4 – сифилис, 5 – атеросклероз, 6 – болезнь Марфана, 7 – болезнь Рейтера, 8 – болезнь Бехтерева.
Аортальный стеноз: 1 – ревматизм, 2 – атеросклероз, 3 – инфекционный эндокардит, 4 – врожденный порок.

Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Пороки сердца: понятие, классификация, патогенез

Определение
Пороки сердца — это врожденные или приобретенные дефекты стандартной архитектоники сердца или (и) нарушения строения, расположения, а также взаимосвязи его магистральных сосудов, с нарастающей вероятностью приводящие, как правило, к расстройствам внутри-сердечной и системной гемодинамики.
Обратим внимание на два важных момента в этом определении.
Во-первых, расстройства гемодинамики развиваются при пороках сердца с нарастающей вероятностью, т. е. чем дольше существует порок, тем более выраженными становятся гемодинамические нарушения.
Во-вторых, расстройства внутрисердечной и системной гемодинамики возникают как правило. Это означает, что некоторые пороки, например умеренно выраженная недостаточность митрального клапана, могут и не приводить к серьезным гемодинамическим расстройствам.
Классификация
Выделяют следующие пороки сердца:
I. Врожденные пороки сердца:
• врожденные пороки сердца «белого» типа:
■ пороки со сбросом крови «слева направо»;
■ пороки без сброса крови «слева направо»;
• врожденные пороки сердца «синего» типа.
II. Приобретенные (клапанные) пороки сердца.
Врожденные пороки сердца
Врожденные пороки сердца формируются в результате нарушений его развития, возникающих в период эмбриогенеза, или патологии структурных элементов в дородовом или раннем послеродовом периоде.
Врожденные пороки также могут иметь генетическую природу, являясь результатом различных мутаций (например, пролапс митрального клапана, дефекты межжелудочковой перегородки и др.).
Некоторые врожденные пороки возникают вследствие нарушения нормального переключения кровообращения плода на кровообращение новорожденного.
У плода до момента рождения функционирует только один круг кровообращения, т. к. легкие его не расправлены, а легочные сосуды окружены жидкостью. По этой причине кровь, которая попадает в правое предсердие из полых вен, в значительной части сбрасывается в левое предсердие через foramen ovale (окно в межпредсердной перегородке).
Из правого желудочка кровь попадает в легочный ствол и далее через Боталлов проток (артериальный проток) сбрасывается в аорту. В нормальных условиях сразу после рождения, а точнее после первого вдоха и перевязки пуповины, кровообращение разделяется на два круга. Давление вокруг легочных сосудов существенно снижается, в результате чего резко усиливается легочный кровоток.
После перевязки пуповины возрастает давление в левом предсердии, вследствие чего закрывается foramen ovale. При переключении с плацентарного кровообращения на легочное повышается парциальное давление кислорода в артериальной крови, что в совокупности с изменением содержания простаглан-динов вызывает спазм, а в дальнейшем и зарастание Боталлова протока
При врожденной легочной гипертензии, которая может развиться в результате утолщения стенок легочных сосудов, а также вследствие изменения содержания различных биологически активных веществ в легочной ткани, сосудах легких и в крови, развивается нарушение указанных выше соотношений давления в полостях сердца и его магистральных сосудах. Это приводит к тому, что foramen ovale или Боталлов проток (или они оба) не закрываются. Формируются пороки сердца.
Как следует из приведенной выше классификации, врожденные пороки принято подразделять на пороки «белого типа» (не сопровождающиеся цианозом) и «синего типа» (при которых резко выражен цианоз).
Врожденные пороки сердца «белого» типа
При пороках «белого» типа оксигенация крови серьезно не нарушена, поэтому выраженные признаки цианоза не наблюдаются. В свою очередь, пороки данного типа подразделяются на две группы: пороки со сбросом крови «слева направо» и без сброса крови «слева направо».
Под сбросом крови «слева направо» подразумевается ее поступление из левых отделов сердца в правые вследствие дефекта в анатомических образованиях, их разделяющих, таких как дефект межжелудочковой перегородки, дефект межпредсердной перегородки (незаращение foramen ovale), открытый артериальный (Боталлов) проток или какая-либо комбинация данных нарушений. При любом из указанных вариантов возникает гемодинамическая перегрузка правого желудочка или правого предсердия и усиление кровотока в легких.
При дефекте межпредсердной перегородки в течение первых нескольких лет после рождения у детей могут не проявляться симптомы заболевания (или появляются только во время физической нагрузки).
Однако со временем перегрузка правых отделов сердца приводит к развитию их гипертрофии, сопровождающейся шунтированием крови уже в обоих направлениях («слева направо» и «справа налево»).
Taкое нарушение внутрисердечной гемодинамики может приводить к развитию аритмии, легочной артериальной гипертензии. Нередко на «этой стадии возникает цианоз (порок «белого» типа переходит в порок «синего» типа). При несвоевременно начатом лечении может научаться развитие сердечной недостаточности.
При дефекте межжелудочковой перегородки общий принцип пато-ьгенеза аналогичен предыдущему. Однако при значительных размерах дефекта со временем развивается гипертрофия и недостаточность обоих желудочков сердца. Правый желудочек испытывает перегрузку Увеличенным объемом, а левый также вынужден функционировать с перегрузкой, поскольку происходит изгнание крови не только в аорту, но и частично в правый желудочек.
К порокам сердца «белого типа» без сброса крови «слева направо» относятся пороки правых отделов сердца (стеноз легочного ствола, болезнь Эбштейна), а также врожденная недостаточность митрального клапана, аортального клапана и др.
Врожденные пороки сердца «синего» типа»
Пороки сердца «синего типа» можно условно подразделить на две группы: с усиленным [выбросом крови в легочный ствол и без такового.
К порокам «синего типа» с увеличенным выбросом в легочный ствол относится полная транспозиция магистральных сосудов, при которой аорта отходит от правого желудочка, а легочный ствол — от левого. При такой аномалии развития новорожденный может выжить только в том случае, если имеется сообщение между двумя кругами кровообращения.
Однако у 65 % детей транспозиция магистральных сосудов сочетается с открытым артериальным протоком, а у 35 % — с дефектом межжелудочковой перегородки. Данный порок составляет приблизительно 10 % от всех пороков «синего типа». Чаще всего он встречается у детей мужского пола, у которых матери страдают сахарным диабетом. При транспозиции магистральных сосудов довольно быстро начинает развиваться застойная сердечная недостаточность, в связи с чем хирургическое лечение необходимо выполнять как можно раньше.
Один из наиболее часто встречающихся пороков сердца «синего типа», протекающий с пониженным выбросом в легочный ствол, – тетрада Фалло. Данный порок включает в себя четыре дефекта: декстрапозиция аорты (смещение аорты вправо), дефект межжелудочковой перегородки, гипоплазия легочного ствола (создающая затруднение изгнанию крови из правого желудочка) и гипертрофия правого желудочка.
При этом устье аорты анатомически располагается над дефектом межжелудочковой перегородки и в систолу вбирает в себя кровь как из левого, так и из правого желудочков сердца. Течение заболевания во многом определяется степенью гипоплазии легочного ствола, от которого зависит выраженность гипертрофии правого желудочка. Основными клиническими симптомами тетрады Фалло служат резко выраженный цианоз, отставание в физическом развитии, одышка при нагрузке, компенсаторная полицитемия, деформация пальцев в виде «барабанных палочек».
Приобретенные (клапанные) пороки сердца
Причинами приобретенных пороков сердца чаще всего выступают следующие заболевания: ревматизм, сифилис, атеросклероз и инфекционный эндокардит. Данные пороки поражают только клапаны сердца (атриовентрикулярные, аортальные и клапаны легочной артерии).
В каждом из клапанов возможно развитие двух типов дефектов: недостаточность (неполное смыкание створок клапана) и стеноз (сужение клапанного отверстия). Следует отметить, что в одном и том же клапане могут одновременно наблюдаться и недостаточность, и стеноз. В этом случае такой порок будет называться сочетанным. Кроме того, часто имеет место поражение не одного, а двух и более клапанов (комбинированный порок сердца).
Рассмотрим патогенез нарушений внутрисердечной гемодинамики, карактерный для каждого из возможных видов клапанных пороков.
Недостаточность левого атриовентрикулярного (митрального) клапана
У пациентов, страдающих данным видом порока сердца, наблюдается неполное смыкание створок митрального клапана, что со-шровождается частичной регургитацией (обратным поступлением) крови во время систолы из левого желудочка в левое предсердие.
На «начальных стадиях процесса это приводит к уменьшению объема левого желудочка, поскольку происходит уменьшение сопротивления его выбросу. Однако в дальнейшем наблюдается прогрессирующее увеличение конечного диастолического объема левого желудочка.
В этой связи вначале его сократительная активность будет усилена. Далее развивается сначала тоногенная, а затем миогенная дилатация. Сократительная способность миокарда левого желудочка снижается. Увеличивается давление в полости левого желудочка и левого предсердия.
Возникает застой в венах малого круга кровообращения. В конечном «итоге это может привести к отеку легких.
Стеноз левого атриовентрикулярного отверстия
При данной патологии повышается сопротивление выбросу крови из левого предсердия в левый желудочек. Возникает гемодинамическая перегрузка предсердия, дилатация, что приводит к застою крови в малом круге кровообращения.
На первых порах стеноз левого атриовентрикулярного отверстия сопровождается одышкой при физической нагрузке. По мере прогрессирования процесса может появиться кровохарканье. Как и в случае недостаточности атриовентрикулярного клапана, возможно развитие отека легких.
Недостаточность аортального клапана
Данный вид порока сердца сопровождается регургитацией (обратным током) части крови, изгоняемой левым желудочком в аорту, обратно в левый желудочек во время диастолы, что связано с неполным смыканием створок аортального клапана. Это приводит к увеличению конечного диастолического объема левого желудочка.
Далее развивается его тоногенная дилатация. Однако перегрузка объемом часто носит умеренный характер, при котором морфофункциональные изменения миокарда левого желудочка формируются постепенно. В этих случаях выраженной гипертрофии не наблюдается и в течение длительного времени процесс развивается без явных клинических симптомов.
При травмах, расслоении аорты, инфекционном эндокардите возможно возникновение острой недостаточности аортального клапана, характеризующейся стремительным нарастанием нарушений внутрисердечной гемодинамики, сочетающейся с явлениями коллапса. В этом случае требуется немедленная хирургическая операция.
Стеноз отверстия аортального клапана
Наиболее частой причиной стеноза клапанного отверстия при данном виде порока сердца служит выраженный атеросклероз. При этом резко увеличивается постнагрузка, обусловленная повышенным сопротивлением сердечному выбросу. В результате возникает выраженная гемодинамическая перегрузка левого желудочка, приводящая к развитию сначала его гипертрофии, а затем левожелудочковой сердечной недостаточности.
Описаны случаи, когда масса сердца достигала 1000 г. Недостаточность левого желудочка связана с развитием так называемого комплекса изнашивания гипертрофированного сердца. Формирующаяся изначально как компенсаторный механизм, гипертрофия миокарда левого желудочка на более поздних стадиях начинает сопровождаться отставанием роста массы капилляров и количества митохондрий от массы мышечных волокон. Данная диспропорция неизбежно приводит к нарушению энергетического обеспечения сократительной деятельности сердечной мышцы и, как следствие, к развитию недостаточности левого желудочка.
Недостаточность правого атриовентрикулярного (трехстворчатого) клапана
Недостаточность трехстворчатого клапана часто носит функциональный характер и связана лишь с первичным расширением правого желудочка и обусловленным этим растяжением кольца правого атриовентрикулярного клапана.
Однако при выраженной перегрузке правого предсердия развивается застой в большом круге кровообращения, сопровождающийся общими отеками и другими явлениями, характерными для правожелудочковой сердечной недостаточности.
Стеноз отверстия правого атриовентрикулярного клапана
Данный вид порока встречается достаточно редко. Причиной его формирования служит ревматическое поражение сердца. При этом значительную перегрузку испытывает правое предсердие, в результате чего сначала формируется его гипертрофия, а затем недостаточность. Последняя сопровождается венозным застоем в большом круге кровообращения. Как правило, он развивается одновременно со стенозом отверстия митрального (левого атриовентрикулярного) клапана.
В этом случае наблюдается венозный застой как в большом, так и в малом кругах кровообращения.
Поражение клапанов легочного ствола
В качестве самостоятельных пороков поражения клапана легочного ствола встречаются крайне редко. Чаще развивается недостаточность данного клапана в результате легочной гипертензии различной этиологии. Это приводит к перегрузке правых камер сердца, что в конечном итоге сопровождается развитием их недостаточности с застоем крови в большом круге кровообращения. Клиническими проявлениями данного состояния будут массивные общие отеки, гепатомегалия, асцит.
ОСОБЕННОСТИ ГЕМОДИНАМИКИ И МЕХАНИЗМЫ КОМПЕНСАЦИИ ПРИ ОТДЕЛЬНЫХ ПРИОБРЕТЕННЫХ ПОРОКАХ СЕРДЦА
Описание: Стеноз левого атриовентрикулярного отверстия Наиболее частой причиной его развития возникновения является вялотекущий ревматический процесс. У взрослого человека площадь левого атриовентрикулярного отверстия варьирует в пределах от 4 до 6 см2. Так только 15 крови поступает в левый желудочек за счет систолы левого предсердия а остальное количество крови идет самотеком через предсердия из легочных вен. Сужение левого атриовентрикулярного отверстия создает барьер препятствие для движения крови из левого предсердия в левый желудочек во время.
Дата добавления: 2015-01-24
Размер файла: 9.53 KB
Работу скачали: 0 чел.
Поделитесь работой в социальных сетях
Если эта работа Вам не подошла внизу страницы есть список похожих работ. Так же Вы можете воспользоваться кнопкой поиск
Каф. патофизиологии ЯГМА
Лечебный и педиатрический факультеты.
Лектор: проф. В.П. Михайлов.
ПАТОФИЗИОЛОГИЯ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ .
ОСОБЕННОСТИ ГЕМОДИНАМИКИ И МЕХАНИЗМЫ КОМПЕНСАЦИИ
ПРИ ОТДЕЛЬНЫХ ПРИОБРЕТЕННЫХ ПОРОКАХ СЕРДЦА.
I. Стеноз левого атриовентрикулярного отверстия
Наиболее частой причиной его развития (возникновения) является вялотекущий ревматический процесс. Порок обычно формируется в молодом возрасте и чаще у женщин.
У взрослого человека площадь левого атриовентрикулярного отверстия варьирует в пределах от 4 до 6 см 2 . В норме значение систолы предсердий в заполнении желудочков кровью относительно не в е лико. Так только 15% крови поступает в левый желудочек за счет систолы левого предсердия, а остал ь ное количество крови идет самотеком через предсердия из легочных вен.
Сужение левого атриовентрикулярного отверстия создает барьер (препятствие) для движения крови из левого предсердия в левый желудочек во время его диастолы. Увеличение сопротивления изгнанию крови из полости левого предсердия увеличивает систолическое давление в нем, что автоматически ув е личивает мощность его сокращения (геометрический механизм компенсации). Пока степень сужения не велика и степень отверстия превышает 2 см 2 , заметного повышения диастолического давления в полости левого предсердия не происходит. При прогрессировании стеноза повышается и диастолическое давл е ние в левом предсердии. Это приводит к более раннему открытию митрального клапана и как результат, к удлинению фазы изгнания крови из левого предсердия в левый желудочек. Увеличение нагрузки на левое предсердие (его гиперфункция) вызывает его гипертрофию. На этом этапе формирования стеноза эти механизмы полностью компенсируют дефект клапана и больной не предъявляет никаких жалоб, сч и тая себя здоровым. Со временем повторение ревматических атак вызывает дальнейшее прогрессирующее уменьшение площади атриовентрикулярного отверстия, коллагенизацию и фибриноидное перерождение соединительной ткани и около сосудистой клетчатки в левом предсердии. Сочетание этих изменений с мышечной гипертрофией приводит к склеротическому перерождению ткани левого предсердия. Сокр а щения предсердия становится малоэффективными. Увеличившееся сопротивление оттоку крови вызыв а ет миогенную дилатацию полости левого предсердия и выраженное повышение диастолического давл е ния в нем. Это самый достоверный гемодинамический признак митрального стеноза. При выраженном стенозе предсердно-желудочковый диастолический градиент иногда достигает 60 мм рт. ст., вместо 1 в норме. В норме во время систолы левого предсердия происходит сокращение кольцевой мускулатуры, окружающей устья легочных вен, что препятствует оттоку крови из предсердий обратно в вены.
При повышении давления в области левого предсердия выше 20 мм рт. ст. деятельность этих миокард и альных сфинктеров оказывается не состоятельной, что приводит к ретроградному поступлению крови и растяжению легочных вен, способных вместить большое ее количество без существенного повышения давления в них. Кровенаполнение малого круга возрастает. Длительное растяжение стенок легочных вен стимулирует пролиферацию гладкомышечных клеток, что приводит к выраженной гипертрофии их м ы шечной оболочки, увеличению их гидридности и сужению просвета.
Увеличение тонуса венозных клеток компенсаторный механизм, обеспечивающий повышение давления в левом предсердии для преодоления возросшего сопротивления току крови через суженное митральное отверстие. Кроме того, повышение тонуса венозной стенки дает возможность правому жел у дочку преодолеть сопротивление митрального клапана. Однако сужение вен повышает периферическое сопротивление легочных сосудов и увеличивает нагрузку на правый желудочек. Поэтому на этой стадии развития митрального стеноза к гипертрофии левого предсердия присоединяется гипертрофия правого желудочка. Увеличение мощности сокращения правого желудочка повышает давление в легочных венах. Так как легочные вены не имеют клапанов, повышение давления в них передается вплоть до капилляров легочных сосудов. При повышении давления в них до 25 мм рт. ст. может наступить острый отек ле г ких. У больных митральным стенозом в этой стадии заболевания отек легких, иногда приводящий к смерти, может возникнуть после небольшого физического напряжения или даже при эмоциональном возбуждении. В этот период вступает в строй рефлекс Китаева, возникающий в ответ на повышение да в ления в легочных венах и приводящий к спазму легочных артериол. Он предохраняет капиллярную сеть легких от переполнения кровью, но резко повышает нагрузку на правый желудочек и способствует его дальнейшей гипертрофии. Это компенсирует дополнительную нагрузку и обеспечивает продвижение в легочную артерию нормального количества крови (компенсация на II этапе). При этом резко повышается давление в легочной артерии (до 6 раз). Это приводит к включению разгрузочного рефлекса Парина.
Включение рефлексов Китаева и Парина с одной стороны защищает легкие от развития их отека, но с другой уменьшает напор крови в области стеноза, и, следовательно, уменьшает МОК. В этот период больные предъявляют жалобы на быстро возникающую слабость, повышенную утомляемость, одышку при физической нагрузке, так как в ответ на нагрузку на происходит адекватного увеличения минутного объема сердца ( т. н. фиксация МОК). В дальнейшем, по мере нарастания стеноза, давление в легочных венах и капиллярах неуклонно повышается и рефлекс Китаева включается и в состоянии покоя. С теч е нием времени функциональный спазм сосудов переходит в органическое перерождение стенок легочных артериол, что приводит к еще большему сужению их просвета, вследствие чего препятствие продвиж е нию крови становится необратимым и возникает стойкий легочный, или так называемый вт о рой,”барьер”. Возникновение “второго барьера”предохраняет от отека легких, но само по себе резко п о вышает давление в легочной артерии, увеличивает нагрузку на правый желудочек и резко ограничивает возможность увеличения МОК.
При резком повышении давления в легочных венах и легочной артерии компенсирующим факт о ром является и раскрытие многочисленных анастомозов между системами малого и большого круга, з а ложенной в подслизистой оболочке крупных бронхов. Гиперемия слизистой оболочки бронхов вызывает гиперпродукцию слизи и, соответственно, кашель. Иногда, вследствие варикозного расширения вен, к слизи примешивается кровь (кровохарканье). Часть крови при этом направляется в правое предсердие Бронхиальные вены верхняя полая вена), что дополнительно увеличивает нагрузку на, и без того г и пертрофированный, правый желудочек. Со временем это приводит к его декомпенсации. Полость прав о го желудочка расширяется (миогенная дилатация). В результате повышенного сопротивления легочного русла возникает и расширение фиброзного кольца трехстворчатого клапана, т. е. его функциональная недостаточность. Это затрудняет изгнание крови из правого предсердия, обуславливает рост давления в его полости и развитие гипертрофии.
Снижается ударный объем сердца. Недостаточное количество крови, поступающее в аорту с ка ж дым выбросом из желудочка, включает прессорный компенсаторный рефлекс, поддерживающий уровень кровяного давления и достаточное кровоснабжение жизненно важных органов. Учащается сердечный ритм, повышается сосудистый тонус и периферическое сопротивление большого круга, что еще больше увеличивает нагрузку на левый отдел сердца.
II. Недостаточность митрального клапана .
При недостаточности митрального клапана во время систолы желудочков часть крови из левого желудочка поступает в полость левого предсердия через не полностью прикрытое атриовентрикулярное отверстие. Величина обратного тока крови (регургитация) и определяет тяжесть митральной недостато ч ности. Изменения гемодинамики возникают, если регургитация достигает 10 мл (1/6/2 уд. объема) и более за каждую систолу.
Избыточное количество крови в левом предсердии вызывает топогенную дилатацию левого пре д сердия с увеличением мощности его сокращений по закону Франка-Старлинга. Во время диастолы жел у дочка он тоже заполняется большим объемом крови. Увеличенный приток крови в левый желудочек в ы зывает его дилатацию и, согласно закону Франка-Старлинга, увеличивает мощность его сокращений (г е терометрический механизм компенсации), в результате тотальный систолический объем увеличивается на объем регургитации и в аорту поступает нормальное количество крови. Следовательно, кровоснабж е ние тканей не страдает. Длительная гиперфункция левого предсердия и левого желудочка приводит к их гипертрофии. Причем при этом пороке дилатация предсердия и левого желудочка несколько преобладает над гипертрофией их стенок (эксцентрическая гипертрофия). Таким образом компенсация этого порока осуществляется в основном за счет: 1) тоногенной дилатации левого предсердия и желудочка; 2) эксце н трической гипертрофии их стенок. Порок длительное время компенсируется мощным левым желудо ч ком. В дальнейшем, вследствие снижения сократительной функции более слабого миокарда левого пре д сердия, повышается давление в его полости, которое ретроградно передается на легочные вены с разв и тием пассивной легочной гипертензии и к компенсации подключается правый желудочек. При этом виде порока его гиперфункция и гипертрофия не достигают высоких степеней развития как при митральном стенозе.
III. Стеноз устья аорты .
При этом виде порока затруднен переход крови из левого желудочка в аорту, причем изменения гемодинамики возникают, если площадь аортального отверстия уменьшается более чем на 50%, при уменьшении ее на 75% снижается МОК, но сужение на 89% еще совместимо с жизнью.(В № площадь поперечного сечения аорты в области аортального клапана составляет 2,5,5 см 2 ). Увеличение сопр о тивлению изгнания крови из полости левого желудочка в аорту при этом виде порока приводит к вкл ю чению гомеометрического механизма компенсации (т. е. увеличение мощности сокращения в ответ на повышение сопротивления). В результате относительная скорость повышения давления в период из о метричекого сокращения и скорость повышения давления в период изгнания увеличивается в несколько раз. Систолическое давление может повышаться до 200 мм рт. ст.
Увеличение систолического давления в полости левого желудочка при неизменном (или даже сн и женном) давлении в аорте является главным гемодинамическим признаком аортального стеноза. Увел и чение работы левого желудочка по преодолению повышенного сопротивления (работа напряжения) ре з ко увеличивает расход энергии, что служит стимулом для гипертрофии стенки левого желудочка без увеличения размеров его полости. Ни при каком другом пороке не развивается такой значительной г и пертрофии миокарда, как при этом виде порока. Развитие выраженной концентрической гипертрофии левого желудочка снижает его растяжимость и способствует возрастанию конечно-диастолического да в ления в его полости, что увеличивает нагрузку на левое предсердие в период его систолического сокр а щения и приводит к его гиперфункции (особенно во время физических нагрузок). Повышение давления в полости левого желудочка включает депрессорный рефлекс. Расширение сосудов большого круга увел и чивает градиент давления между полостью левого желудочка и большим кругом, что облегчает изгнание крови, а возникновение брадикардии способствует удлинению систолы левого желудочка и тем самым обеспечивается более полное его опорожнение. Следует отметить, что при физической нагрузке МОК возрастает лишь в небольшой степени или не изменяется, так как этому препятствует мала пропускная способность аортального отверстия, что может сочетаться с повышением давления в малом круге.
IV. Недостаточность аортального клапана .
Полулунные створки аортального клапана во время диастолы желудочка при этом пороке не з а крывают полностью аортального отверстия. Поэтому часть крови, выброшенной в аорту во время сист о лы левого желудочка, возвращается назад в левый желудочек во время диастолы. Это явление называется аортальной регургидрацией. В результате во время диастолы левый желудочек заполняется кровью, пр о текающей как из левого предсердия, так и из аорты, т. е. объем его полости увеличивается на объем р е гургитации. Растяжение полости левого желудочка повышенным объемом крови, согласно закону Фра н ка-Старлинга, увеличивает мощность сердечных сокращений (гетерометрический механизм компенс а ции), и объем крови, поступающей в аорту, увеличивается на объем регургитации. Таким образом, н е смотря на регургитацию, эффективный поступательный объем будет нормальным и кровоснабжение тканей не страдает. Постоянно выполняя повышенную работу объема стенка левого желудочка гипе р трофируется, что сочетается (в отличии от стеноза) с расширением его полости, т. е. формируется эк с центрическая гипертрофия миокарда. Увеличение объема систолического выброса (у больных с недост а точностью аортального клапана ударный объем может достигать 300 мл) вызывает резкий подъем сист о лического давления в аорте. В ответ на это артериолы большого круга расширяются и давление уже к концу систолы начинает круто падать. Снижение диастолического давления вследствие расширения п е риферических сосудов способствует более полному опорожнению левого желудочка и оттоку крови из левого предсердия. С другой стороны, снижение диастолического давления способствует уменьшению коронарного кровотока, что особенно опасно при дополнительном увеличении нагрузки на левый жел у дочек, например при выполнении физических нагрузок.
В такой ситуации важное компенсаторное значение принадлежит
тахикардии. Тахикардия, возникающая в ответ на возбуждение симпатического отдела нервной си с темы, уменьшает объем регургитации за каждый сердечный цикл и тем самым уменьшат работу левого желудочка по изгнанию крови. Снижение величины ударного объема повышает диастолическое давл е ние. Рост диастолического давления увеличивает перфузию миокарда. Таким образом, тахикардия в да н ном случае одновременно снижает потребность сердца в кислороде и увеличивает доставку кислорода к нему. В дальнейшем, при значительном расширении левого желудочка, развивается относительная н е достаточность митрального клапана. Это приводит к гирертрофии и дилатации левого предсердия с п о следующим застоем крови в системе сосудов малого круга и увеличением нагрузки на правый отдел сердца.
Нарушение гемодинамики при приобретенных пороках сердца





Нарушения кровообращения вследствие поражении клапанов сердца
Поражения клапанов сердца, аорты и легочной артерии приводят в основном к недостаточности клапанов (insuffientia) или сужению отверстий (stenosis). Иногда встречается сочетание клапанной недостаточности и сужения отверстий. Вследствие этого развиваются расстройства кровотока и соответствующие изменения мышечной системы сердца (рис. 89).
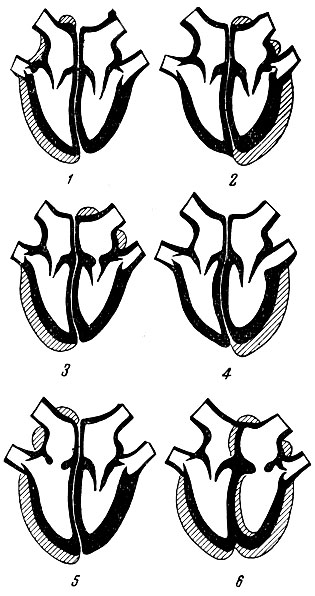
Рис. 89. Виды компенсаторной гипертрофии сердца при различных пороках клапанов сердца (по Фохту). 1 – сушение легочной артерии; 2 – сужение аорты; 3 – сушение левого атриовентрикулярного отверстия; 4 – недостаточность клапана аорты; 5 – недостаточность трехстворчатого клапана; 6 – недостаточность двустворчатого клапана
Причины поражений клапанов сердца. Заболевания клапанного аппарата чаще всего возникают на почве инфекционных процессов и последующих воспалений эндокарда (endocarditis). Возбудители инфекции, проникающие в организм через миндалины, кожу или другие входные ворота, могут поражать клапаны сердца. Нередко продукты жизнедеятельности бактерий, сначала сенсибилизируя организм, делают эндокард чувствительным к вторичному попаданию в организм тех же токсинов или микробов (в большинстве случаев стрептококков). Наиболее часто эндокардит возникает при ревматизме, в патогенезе которого важную роль играет аллергическая реактивность организма.
В результате воспалительных явлений и образования свертков крови подвижность клапанов уменьшается, со стороны соединительной ткани развивается реакция, которая ведет к организации воспалительного очага, сморщиванию и последующей недостаточности клапанов или же к срастанию их краев и сужению отверстий. Возможно также образование комбинированных пороков клапанов с наличием одновременно недостаточности и стеноза.
Поражение клапанов сердца иногда носит дистрофический характер, например, при атеросклерозе или сифилитическом поражении аорты.
Значительное расширение сердца (особенно правого) может повлечь за собой возникновение расширения клапанных отверстий и вследствие этого развитие относительной недостаточности клапанов.
В общем чаще всего поражаются клапаны левого сердца, клапаны правого сердца – гораздо реже. В эмбриональном периоде встречаются преимущественно пороки клапанов правого сердца. Вероятно, причина этого заключается в том, что наибольшая часть работы во внутриутробной жизни приходится именно на правое сердце, а во внеутробной – на левое.
Механизмы расстройств кровообращения при пороках клапанов сердца. Пороки клапанов сердца сопровождаются наибольшим кровенаполнением тех полостей сердца, которые по току крови предшествуют месту поражения. При стенозах часть крови не проходит через место сужения, а при недостаточности клапанов часть крови с каждой систолой поступает против кровотока обратно в соответствующую полость (предсердия и левого желудочка). Происходит переполнение кровью и расширение полостей, находящихся позади места поражения, что ведет к усилению систолического сокращения и гипертрофии мышцы, особенно желудочков. В результате нередко наступает компенсация сердечной деятельности. Накопление же крови в предсердиях, например при сужении левого атриовентрикулярного отверстия, вызывает застойные явления и расширение в расположенных выше легочных венах, так как последние не отделены от предсердия клапанным аппаратом. В случае значительного кровенаполнения мышца предсердия растягивается, но не способна развить работу подобно желудочкам. Гипертрофия предсердий бывает выражена очень слабо.
Различаются также основные особенности отдельных клапанных пороков сердца.
Недостаточность клапана аорты (insuffientia valvulae aortae) сопровождается понижением сопротивления для опорожнения левого желудочка. Левый желудочек во время диастолы из-за неполного закрытия полулунных клапанов получает кровь не только из левого предсердия, но также из аорты. Увеличивается диастолическое наполнение, нарастает ударный объем сердца, вследствие чего развивается гипертрофия левого желудочка. Количество обратно поступающей из аорты крови различно. Оно зависит от степени недостаточности клапанов и продолжительности диастолы: чем длительнее диастола, тем больше крови из аорты попадает в желудочек. Вследствие увеличения объема крови в левом желудочке возникает препятствие для поступления крови из левого предсердия, которое может несколько гипертрофироваться. В дальнейшем может наступить относительная недостаточность кровообращения в легких. Однако такое сочетание явлений развивается лишь тогда, когда с каждой систолой желудочка крови выбрасывается меньше, несмотря на увеличение диастолического наполнения. Наступающая декомпенсация ведет к миогенному расширению левого желудочка, так как он не справляется со своей нагрузкой. Если же левый желудочек благодаря увеличению ударного объема прогоняет избыточную кровь, то кровообращение заметно не страдает.
При аортальной недостаточности вслед за повышением кровяного давления во время систолы наступает быстрое падение его во время диастолы, так как часть содержимого аорты устремляется обратно в желудочек. Подобное увеличение разницы между максимальным и минимальным кровяным давлением бывает выражено даже при незначительной недостаточности аортальных клапанов. Возникает характерный пульс – быстрый и высокий (pulsus celer et altus).
Экспериментально недостаточность аортальных клапанов у собаки можно вызвать зондом, введенным через сонную артерию и повреждающим полулунные клапаны. В результате этого левый желудочек отвечает на увеличенное кровенаполнение растяжением полости и увеличением сокращений сердца. Увеличенное кровенаполнение вызывает укорочение фазы напряжения и удлинение фазы изгнания крови. Длительность систолы в целом не изменяется. Повреждение клапана аорты сопровождается высоким и быстрым подъемом пульсовой волны и быстрым ее падением. Кровяное давление может при этом оставаться на нормальном уровне вследствие компенсаторного усиления работы сердца. В затяжном хроническом опыте наступает падение кровяного давления.
Стеноз устья аорты (stenosis ostii aortae) встречается относительно редко, обычно в сочетании с недостаточностью клапанов аортального отверстия. При чистых формах сужения аортального устья (на 3 /4) увеличивается сопротивляемость и затрудняется опорожнение левого желудочка. Кровяное давление в нем повышается и мышечное напряжение стенок желудочка возрастает, время систолического сокращения удлиняется. В результате развивается гипертрофия левого желудочка. Пульс становится замедленным и малым (tardus et parvus). В покое минутный объем может быть близким к нормальному, при усилении потребности в кислороде – понижен. Судя по экспериментальным данным, развивается повышение кровяного давления в малом круге кровообращения вследствие некоторого повышения диастолического давления в левом желудочке, что в клинике не всегда удается обнаружить.
Для стеноза аорты характерна умеренная концентрическая гипертрофия левого желудочка без заметного расширения при отсутствии застойных явлений в малом круге. Увеличена сопротивляемость для опорожнения сердца.
Стеноз аорты можно вызвать у собаки сужением дуги аорты. При этом кровяное давление повышается выше места сужения, тогда как ниже оно падает; увеличивается сила сердечных сокращений.
Недостаточность двустворчатого клапана (insuffientia valvulae mitralis) встречается наиболее часто. Во время систолы часть крови из левого желудочка попадает в левое предсердие (иногда более 50%). Давление крови в левом предсердии заметно повышается, усиливается последующая систола предсердия, развивается расширение и некоторая гипертрофия его. При каждой диастоле левого желудочка в него поступает больший объем крови (нормальное количество и избыток, попавший обратно в левое предсердие во время систолы левого желудочка). Присходит большее расширение левого желудочка, повышение мышечного напряжения и развитие эксцентрической гипертрофии. В состоянии компенсации опорожнение левого желудочка будет соответствовать опорожнению правого. Если дефект митрального клапана выражен резче, то развивается застой в малом круге и повышение давления в нем. Правый желудочек встречает увеличенное препятствие в своей работе, и как следствие развивается гипертрофия правого желудочка.
Гипертрофия правого желудочка объясняется и тем, что значительное расширение левого предсердия, сопровождающее митральную недостаточность, вызывает сдавление обеих ветвей легочной артерии. Таким образом, создается усиленное препятствие для работы правого желудочка, в результате чего развивается его гипертрофия. Недостаточность двустворчатого клапана может быть компенсирована лишь при участии трех отделов сердца: левого желудочка, левого предсердия и правого желудочка.
Сужение левого атриовентрикулярного отверстия (stenosis ostii mitral is) влечет за собой повышение давления в левом предсердии. В дальнейшем предсердие с трудом прогоняет кровь в левый желудочек. Вследствие этого развивается застой в малом круге кровообращения и далее гипертрофия правого желудочка. В результате развивающихся нарушений кровообращения при стенозе митрального отверстия можно наблюдать сильное растяжение левого предсердия, превращающегося иногда в вялую тонкостенную камеру. Наполнение левого желудочка уменьшается. Ослабляется работа его мышечного аппарата. Иногда наступают даже явления мышечной атрофии.
Минутный объем снижается. В выраженных случаях пульс становится малым (pulsus parvus). Компенсаторно развивается сужение периферического сосудистого русла и расширение коронарных сосудов. Повышение давления в системе легочного кровообращения может повлечь за собой развитие легочного отека.
Сужение левого атриовентрикулярного отверстия встречается часто в комбинации с недостаточностью митрального клапана. В таком случае расстройства кровообращения развиваются в соответствии со степенью выраженности того или иного клапанного порока.
Пороки клапанов правого сердца в подавляющем большинстве случаев являются врожденными. В организме взрослых пороки клапанов правого сердца обычно возникают вторично в результате поражения левого сердца. Так, при тяжелом поражении двустворчатого клапана вследствие расстройства кровообращения в малом круге может развиться относительная недостаточность трехстворчатого клапана (мышечного происхождения). В результате пороков клапанов правого сердца наблюдаются расстройства кровенаполнения и давления в правом предсердии и крупных венах.
Наиболее ощутительны для правого сердца препятствия, создающиеся в малом круге кровообращения, например вследствие застойных явлений в легких, при пороках клапанов левого сердца или же при распространенном склерозе легочных артерий. Вызываемая этими препятствиями усиленная работа правого желудочка влечет за собой, в конце концов, развитие мышечной гипертрофии.
У животных удается экспериментально, путем сужения легочной артерии, создать препятствие работе правого желудочка. При этом увеличивается объем сердца, число сердечных сокращений уменьшается. Недостаточность трехстворчатого клапана вызывается введением через правую яремную вену зонда и повреждением клапана. При этом изменяется ударный объем правого сердца, наблюдается повышение давления в правом предсердии и в крупных венах. Через_несколько недель после развития недостаточности трехстворчатого клапана может возникнуть гипертрофия правого сердца.
Последствия пороков клапанов сердца разнообразны. Когда в результате того или иного порока клапанов сердце перестает справляться с препятствием в большом или малом круге кровообращения, начинает уменьшаться минутный объем, циркуляция крови нарушается и развиваются явления недостаточности кровообращения. В результате расстройств деятельности сердца возникают застойные явления. Степень развития этих явлений находится в зависимости не только от процессов, протекающих в самом сердце. Сердечнососудистая система богато снабжена интерорецепторами. Поэтому большую роль в патогенезе расстройств кровообращения, возникающих от порока клапанов, играют нарушения рефлекторных процессов, вследствие которых (в физиологических условиях) центральная нервная система регулирует работу сердца соответственно состоянию и функции всех органов тела.
Патология клапанного аппарата левого сердца в случае декомпенсации вызывает вначале застойные явления в малом круге кровообращения. Чаще застойные явления в легких сопровождают поражения митрального клапана и реже – аортального. При пороках в правом сердце застойные явления обнаруживаются прежде всего в большом круге.
Вследствие недостаточности сердца развиваются цианоз, одышка, отеки, нарушается функция внутренних органов – печени, почек, кишечника, селезенки.
Приобретенные пороки сердца
Приобретенные пороки клапанов сердца – это заболевания, в основе которых лежат морфологические и/или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц), развившиеся в результате острых или хронических заболеваний и травм, нарушающие функцию клапанов и вызывающие изменения внутрисердечной гемодинамики.
Более половины всех приобретенных пороков сердца приходится на поражения митрального клапана и около 10–20% — аортального клапана
Ревматических пороков сердца около 80% от общего количества. От 35 до 60% больных переносят ревматизм без явных ревматических атак и порок сердца находят уже потом, когда появляются жалобы со стороны сердца.
Оставшиеся 20% приобретенных пороков сердца приходятся на атеросклероз, травмы, инфекционные заболевания внутренней оболочки сердца, сифилис, миксоматозную дегенерацию створок. Различают эти пороки по виду пораженного клапана и по степени недостаточности функции сердца.
1. Основная причина приобретенных пороков клапанов сердца: ревматизм: 100% стенозов митрального, аортального, трикуспидального клапанов, 50% недостаточности их;
Другие причины:
• инфекционные эндокардиты (недостаточность клапан6ов);
• наркомания (инфекционные эндокардиты трикуспедального клапана – его недостаточность);
• сифилис (до 70% аортальной недостаточности);
• ишемическая болезнь сердца – дисфункция сосочковых мышц – недостаточность клапанов;
• атеросклероз (редко) – м/б кальцинированный стеноз аортального клапана у лиц преклонного возраста;
• травма грудной клетки (закрытая или ранение сердца).
2. Основные виды пороков клапанов сердца:
• стеноз митрального, аортального, трикуспедального клапанов;
3. Хроническая сердечная недостаточность (ХСН) исход любого заболевания сердца, в том числе и пороков клапанов. В основе синдрома – нарушение насосной функции одного или обоих желудочков сердца. При клапанных пороках это связано:
• с перегрузкой сердечной мышцы давлением (стеноз клапанов, гипертензия в малом круге);
• с объемом (недостаточность клапанов);
• комбинированная перегрузка (сложные пороки, кардиосклероз с недостаточностью миокарда).
• Классификация ХСН:
• Нью-Йоркской ассоциации кардиологов . В основу положены признаки сердечной недостаточности в покое и при физической нагрузке. Выделяются 4 класса нарушений:
Класс I . Обычная физическая активность переносится также, как до болезни, не вызывая заметной усталости, сердцебиения, одышки, боли.
Класс II . В покое жалоб нет. Незначительное ограничение физической активности. Обычная физическая нагрузка вызывает усталость, одышку, сердцебиение или ангиозные боли.
Класс III . Выраженное ограничение физической нагрузки. Даже незначительная физическая активность вызывает усталость, боль, одышку, сердцебиение. В покое чувствует себя хорошо.
Класс IV . Любая физическая нагрузка затруднена. Симптомы недостаточности кровообращения в покое.
– Г.Ф. Ланга, Василенко, Н.Х. Стражеского (1935 г.). На тех же признаках – 3 стадии нарушений:
Стадия I . Начальная скрытая недостаточность кровообращения. Проявляется только при физической нагрузке. В покое эти симптомы исчезают. Гемодинамика не нарушена.
Стадия II . В этой стадии выделяют два периода:
А – признаки недостаточности кровообращения в покое выражены умеренно, устойчивость к физической нагрузке снижена, умеренные нарушения гемодинамики в большом и малом кругах кровообращения. Б – выраженные признаки сердечной недостаточности в покое, тяжелые гемодинамические нарушения в обоих кругах кровообращения.
Стадия III . Конечная дистрофическая, с выраженными нарушениями гемодинамики, обмена веществ, необратимыми структурными изменениями в органах и тканях.
• Диагностика: ЭКГ, ФКГ, эхокардиография, рентгенография, катетеризация желудочков и ангиокардиография.
• Пороки митрального клапана – 90% всех приобретенных пороков, из них 50% – недостаточность МК.
• Недостаточность МК – неполное смыкание, ограничение подвижности створок клапанов. Нарушения гемодинамики: регургитация крови в предсердие при систоле левого желудочка – растяжение миокарда (тоногенная дилатация) предсердия с более мощной его систолой: из-за перегрузки – миогенная дилатация с увеличением объема полости предсердия (большой объем крови, низкое сопротивление); левый желудочек – усиленная работа для поддержания эффективного ударного объема и объема регургитации; – гипертрофия миокарда, увеличение объема полости – дилатация желудочка, сердечная недостаточность; дилатацичя предсердия – неполное смыкание устьев легочных вен – ведет к застою в них – легочная гипертензия – повышение давления в легочной артерии – гипертрофия правого желудочка – нарушение кровобращения в большом круге.
В диагностике : 1) систолический шум над верхушкой сердца; 2) ослабление 1 тона, наличие III тона на ФКГ; увеличение левых предсердия и желудочка (ЭКГ, ЭХОКГ, рентгенограмы в косых позициях, при контрастировании пищевода.
6.2. Стеноз митрального клапана – 1/3 всех пороков МК: сращение створок, рубцовое стяжение краев клапанов и клапанного кольца, изменения подклапанных структур, отложение кальциевых масс.
– повышение давления и замедление кровотока в левом предсердии ведет к образованию тромбов в ушке и полости предсердия.
– диаметр митрального отверстия в норме 2-3 см, пл. – 4-6 кв. см. клинические проявления при диаметре 1,5 см, пл. – 1,6-2 кв.см.
нарушения гемодинамики: сопротивление кровотоку суженным клапаном – первый барьер на пути кровотока из левого предсердия в желудочек – включаются компенсаторные механизмы: возрастает легочно-артериальное сопротивление в малом круге кровообращения за счет рефлекторного сужения артериальных прекапилляров; второй ил легочный барьер на пути циркуляции крови, что предохраняет капилярную сеть легких от переполнения кровью, хотя не снижается давление в легочных венах и предсердии. Длительный спазм ведет к органическому стенозу. Возникает необратимое препятствие току крови. Гипертрофия правого желудочка, затем предсердия. Исход – правожелудочковая сердечная недостаточность.
– По А.Н.Бакулеву и Е.А.Дамир выделяют 5 стадий нарушения кровообращения при митральных стенозах:
1 стадия – полная компенсация кровообращения.
2 стадия – относительной недостаточности .
3 стадия – начальная стадия выраженной недостаточности.
4 стадия 0 резко выраженная недостаточность кровообращения с застоем в большом круге.
5 стадия – терминальная стадия недостаточности кровообращения.
Диагноз : 1) усиленный (хлопающий) 1 тон и персистолический шум на верхушке, акцент 2 тона на легочной артерии (гипертензия в малом круге); 2) персистолический шум и щелчок открытия МК; 3) гипертрофия правого желудочка (ЭКГ, ЭХОКГ, рентгенография),
После появления симптомов нарушения кровообращения при консервативном лечении умирает 50% больных.
7. Показания к хирургическому лечению.
Стойко компенсированные больные со стенозом или недостаточностью МК (1 функциональный класс) операция не показана.
2 класс – показания к операции относительны.
3 и 4 классы – абсолютно показана.
При стенозе МК – закрытая комиссуритомия.
По А.Н.Бакулеву: 1 ст. – операция не показана; 2,3,4 стадии – показана; 5 ст. – противопоказана.
При недостаточности, комбинированном пороке с преобладанием недостаточности МК – реконструктивные операции с применением АИК.
При грубых стенозах с кальцинозом. Недостаточности с грубыми изменениями створок и подклапанных структур, кальцинозом. Особенно в сочетании со стенозом – протезирование МК механическим или биологическим клапаном.
8. Пороки аортального клапана – у 30-35% больных пороками сердца.
среди причин – ревматизм, сифилис.
8.1. Стеноз АК (АС).
Площадь в норме 2,5-3,5 кв.см.
Гемодинамические нарушения при уменьшенной площади до 0,8-1 кв. см и систолическом градиенте давления между желудочком и аортой 50 мм рт. Ст. критическая площадь АК с клиникой резкой АС – 0,5-0,7 кв. см, градиенте – 100-150 мм рт. Ст. и более.
Гипертрофия левого желудочка с гиперфункцией: полное поддержание функции без дилатации желудочка – дилатация (увеличение полости) левого желудочка с тоногенной дилатацией (за счет механизма Фрака-Старлинга), обеспечивающей достаточную функцию; миогенная дилатация со слабостью сердечной мышцы – сердечная недостаточность;
Кровоснабжение миокарда: не страдает вначале гипертрофии, затем относительная коронарная недостаточность из-за несоответствия между повышенными потребностями гипертрофированного миокарда и его обычным кровоснабжением – абсолютная недостаточность из-за повышенного сосудистого сопротивления коронарных сосудов, вследствие повышенного внутрижелудочкового и миокардиального давления – снижение кровонаполнения коронарных сосудов из-за снижения давления у основания аорты при резком стенозе АК, когда вследствие высокого желудочкового систолического давления кровь выбрасывается в аорту тонкой, сильной струей.
Диагноз на основе 3 групп признаков: 1) клапанного (систолический шум, ослабление аортального компонента 2 тона, систолическое дрожание); 2) левожелудочковые. Выявляемые при физикальном, ЭКГ, рентгенографии, ЭХОКГ, зондировании полостей сердца; 3) симптомы, зависящие от величины сердечного выброса (утомляемость, головные боли, головокружение, низкое артериальное давление, медленный пульс, приступы стенокардии).
Течение заболевания – длительный период компенсации. При появлении декомпенсации (левожелудочковая недостаточность) умирают в течение 2 лет от СН и внезапно от коронарной недостаточности и нарушений ритма сердца.
8.2. Недостаточность АК (НАК).
Значительные нарушения центральной и периферической гемодинамики из-за регургитации крови из аорты в левый желудочек во время диастолы.
Количество НАК определяется объемом крови, которая возвращается в желудочек, может достигать 60-75% ударного объема.
Нарушения гемодинамики: расширение полости сердца тоногенной дилатации с увеличением силы сердечных сокращений.
Ударный объем в 2-3 раз0а выше нормы – повышается систолическое давление в левом желудочке. Аорте, периферических артериях. Снижается диастолическое давление (из-за регургитации, компенсаторного снижения периферического сопротивления и сокращения диастолы) в аорте и артериях, увеличивается пульсовое давление, оно может составлять 80-100 мм рт.ст., учащается число сердечных сокращений для поддержания миогенного объема – ухудшение питания сердечной мышцы – миогеная дилатация с левожелудочковой недостаточностью (ЛЖН).
Диагноз: 3 группы признаков: 1) клапанные (диастолический шум, ослабление 2 тона, изменения на ФКГ, ЭХОКГ); 2) левожелудочковые (гипертрофия и дилатация левого желудочка, выраженность струи регургитации при аортографии; 3) периферические симптомы (низкое диастолическое давление, высокое пульсовое давление, боли в области сердца, головокружения, тахикардия). Клапанные симптомы позволяют диагностировать НАК, 2 и 3 групп – оценивать выраженность порока и расстройств внутрисердечной гемодинамики.
Течение заболевания: компенсация длительная. Симптомы ЛЖН могут развиться остро и быстро прогрессируют. 45% умирает в течении 2 лет после появления симптомов, максимум жизни – 6-7 лет.
8.3. Показания к хирургическому лечению:
• абсолютно показано в III – IV функциональных классах;
• прямые показания к операции – обмороки, сердечная астма, стенокардия;
• при отсутствии жалоб – кардиомегалия и симптомы перегрузки левого желудочка на ЭКГ. В сомнительных случаях – зондирование сердца: систолический градиент более 50 мм рт. Ст. при АС или повышение конечно-диастолического давления более 15 мм рт. Ст. при НАК.
• Объем операции при АС и НАК – протезирование клапанов с ИК.
Отдаленные результаты – 10 летняя выживаемость 70%.
9. Пороки трехстворчатого клапана (ТСК) – 12-27% больных с ревматическими пороками нуждаются в хирургическом лечении пороков ТСК. Увеличивается с ростом наркомании.
9.1. Стеноз ТСК (СТСК):
• среднее давление в левом предсердии может достигать 10-20 мм рт. ст., при площади отверстия – 1,5 кв.см и градиенте давления между предсердием и желудочком – 5-15 мм рт.ст.;
• застой в малом круге развивается при давлении в правом предсердии более 10 мм рт.ст.;
• нарушения сердечной гемодинамики: гипертрофия и расширение полости правого предсерлдия – компенсация, затем быстро – декомпенсация с застоем в большом круге кровообращения.
9.2. Недостаточность ТСК (НТСК):
• расширение обеих полостей правого сердца из-за регургитации;
• умеренная НТСК может играть «разгрузочную роль» при застое в малом круге (сочетание с митральными пороками), не вызывая застой в большом;
• выраженная недостаточность с большим объемом регургитации и снижением сердечного выброса – растет венозное давление, быстрая декомпенсация – правожелудочковая недостаточность, застой в большом круге
9.3. В хирургическом лечении – реконструктивные операции на «открытом» сердце с ИК, протезирование клапанов только при грубых изменениях створок и подклапанных структур. Летальность – 4-11%. Живут свыше 10 лет 62-65% оперированных.
Могут быть многоклапанные пороки, требующие комплексной коррекции, трансплантации сердца.
Врожденные пороки сердца
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
НЦССХ имени А.Н. Бакулева РАМН, Москва
В рожденные пороки сердца (ВПС) — достаточно распространенная патология среди заболеваний сердечно-сосудистой системы, которая является основной причиной смерти детей первого года жизни. Частота ВПС составляет 30% от всех пороков развития. Лечение врожденных сердечных аномалий возможно только хирургическим путем. Благодаря успехам кардиохирургии стали возможны сложные реконструктивные операции при ранее неоперабельных ВПС. В этих уcловиях основной задачей в организации помощи детям с ВПС является своевременная диагностика и оказание квалифицированной помощи в хирургической клинике.
Основными причинами рождения детей с ВПС являются: хромосомные нарушения – 5%; мутация 1-го гена – 2–3%; влияние внешних факторов (алкоголизм родителей, прием лекарственных препаратов, перенесенные вирусные инфекции во время беременности и т.д.) – 1–2% ;полигенно-мультифокальное наследование – 90%.
Помимо этиологических выделяют факторы риска рождения ребенка с ВПС. К ним относятся: возраст матери, эндокринные заболевания супругов, токсикоз и угроза прерывания I триместра беременности, мертворожденные в анамнезе, наличие детей с врожденными пороками развития у ближайших родственников. Количественно оценить риск рождения ребенка с ВПС в семье может только генетик, но дать предварительный прогноз и направить родителей на медико-биологическую консультацию может каждый врач.
Встречается более 90 вариантов ВПС и множество их сочетаний. В Институте сердечно-сосудистой хирургии им. А.Н. Бакулева АМН СССР была разработана классификация, основанная на распределении ВПС с учетом анатомических особенностей порока и гемодинамических нарушений.
Для практикующих врачей-кардиологов удобнее пользоваться более упрощенным делением ВПС на 3 группы:
1. ВПС бледного типа с артериовенозным шунтом: дефект межжелудочковой перегородки (ДМЖП), дефект межпредсердной перегородки (ДМПП), открытый артериальный проток (ОАП); открытый атриовентрикулярный канал (АВК).
2. ВПС синего типа с веноартериальным шунтом: транспозиция магистральных сосудов (ТМС), тетрада Фалло (ТФ), триада Фалло, атрезия трикуспидального клапана (АТК) и т.д.
3. ВПС без сброса, но с препятствием на пути кровотока из желудочков (стенозы легочной артерии и аорты). Такое деление охватывает 9 наиболее распространенных ВПС.
Нарушение гемодинамики при врожденных пороках сердца
Не случайно во всех предложенных классификациях большое внимание уделено оценке нарушений гемодинамики при ВПС, так как степень этих нарушений тесно связана с анатомической тяжестью порока, от них зависит тактика медикаментозного лечения и сроки выполнения операции.
ВПС вызывает ряд изменений компенсаторного характера, которые заставляют перестраиваться весь организм ребенка, но при длительном существовании порока процессы компенсации ведут к выраженным деструктивным изменениям органов и систем, что приводит к гибели больного.
В зависимости от состояния малого круга кровообращения в организме больного с ВПС наблюдаются следующие патологические изменения:
• при наличии увеличенного кровотока в легких (пороки бледного типа с артериовенозным шунтом) развивается гиперволемия и гипертензия малого круга кровообращения;
• при наличии обедненного кровотока в легких (пороки синего типа с веноартериальным шунтом) у больного развивается гипоксемия;
• при увеличении кровотока в малом круге кровообращения развивается гиперволемия и легочная гипертензия.
Примерно 50% детей первого года жизни с большим сбросом крови в малый круг кровообращения без хирургической помощи погибают при явлениях сердечной недостаточности. Если ребенок переживает этот критический период, то к году в результате спазма легочных артериол уменьшается сброс крови в малый круг и состояние ребенка стабилизируется, однако это улучшение касается только самочувствия больного, так как одновременно начинают развиваться склеротические процессы в сосудах легких. Существует много классификаций легочной гипертензии. Для практики наиболее удобной является классификация, разработанная в ИССХ им. А. Н. Бакулева АМН СССР (В.И. Бураковский и соавт., 1975). Она основана на величине давления в легочной артерии, степени сброса крови и соотношении общелегочного сопротивления к показателям большого круга кровообращения (табл. 1).
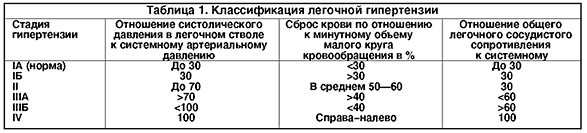
Согласно этой классификации, больные делятся на 4 группы, где I и III стадия разделены на подгруппы А и Б. Больные IА группы имеют небольшие нарушения гемодинамики и нуждаются в наблюдении кардиолога. У больных IБ и II группы ставится вопрос об операции. Легочная гипертензия в этих группах носит функциональный характер.
У больных III группы при большом сбросе крови в малый круг изменения в легочных сосудах значительно более выражены. При IIIА гемодинамической группе возможна радикальная коррекция порока, и давление после операции снижается. В IIIБ и IV группе хирургическое лечение не показано. Дифференциальный диагноз между IIIА и Б группами сложен, и нередко для решения вопроса об операбельности порока необходимо выполнить внутрисосудистое ультразвуковое исследование и/или биопсию легкого для изучения морфологических изменений в легочных сосудах. Для оценки этих изменений наиболее часто используется классификация, предложенная Д. Хитом и Дж. Эдвардсом в 1958 г. (табл. 2).

При цианотических формах ВПС наличие сброса венозной крови в артериальную или смешение крови ведут к увеличению объема крови в большом круге кровообращения и уменьшению в малом, что приводит к снижению насыщения крови кислородом (гипоксемии) и к появлению цианоза кожи и слизистых. Для улучшения доставки кислорода к органам и повышения эффективности вентиляции происходит развитие коллатерального кровообращения между сосудами большого и малого круга кровообращения. Перестройка коллатеральной сети кровообращения происходит в сосудах всех органов. Особенно это выражено в сосудах сердца, легких и головного мозга.
Благодаря компенсаторным механизмам состояние больного с цианотическими формами ВПС, несмотря на тяжелые нарушения гемодинамики, может быть длительно удовлетворительным, но постепенно компенсаторные механизмы истощаются, длительная гиперфункция миокарда приводит к развитию тяжелых необратимых дистрофических изменений в сердечной мышце. Поэтому оперативное вмешательство при цианотических пороках (радикальное или паллиативное) показано в самом раннем детском возрасте.
Первичная диагностика ВПС основывается на данных неинвазивных методов исследования. Большое значение для диагностики имеет целенаправленный сбор анамнеза у родителей ребенка. При бледных пороках сердца необходимо выяснить, часто ли болеет ребенок респираторными инфекциями, были ли у него пневмонии, так как это говорит о большом сбросе крови слева-направо. С другой стороны, прекращение респираторных инфекций у больного с большим сбросом крови в малый круг говорит о начале развития легочной гипертензии. Это должно быть поводом для направления больного к кардиохирургу. Естественное течение ВПС может осложниться развитием инфекционного эндокардита, поэтому необходимо выяснить, бывают ли у ребенка подъемы температуры тела без признаков респираторной инфекции. Следует также выяснить, не было ли у больного синкопальных состояний, судорожного синдрома, которые могут быть следствием аритмий сердца.
При осмотре ребенка с подозрением на ВПС необходимо отметить цвет кожных покровов и слизистых. Цианоз может быть периферическим и генерализованным. Важно отметить наличие или отсутствие цианоза на всех 4 конечностях, так как при некоторых ВПС наблюдается дифференцированный цианоз (предуктальная коарктация аорты, транспозиции магистральных сосудов в сочетании с перерывом дуги аорты). При осмотре грудной клетки необходимо отметить деформацию грудной клетки в области сердца — появление так называемого сердечного горба (по величине и локализации которого можно косвенно судить о сложности ВПС и/или развитии легочной гипертензии).
При пальпации грудной клетки у больного с ВПС можно отметить смещение верхушечного толчка, изменение его площади, наличие “дрожания” над областью сердца. Пальпация позволяет оценить размеры печени и селезенки. Методом перкуссии определяют размеры сердца, печени и селезенки.
Аускультация является наиболее информативным методом физикального обследования больных с ВПС. При аускультации можно отметить изменение тонов сердца (усиление, ослабление или расщепление), появление шумов, а также их локализацию, иррадиацию и место максимального выслушивания. Интенсивность шума не всегда коррелирует с тяжестью порока, например, при ВПС с легочной гипертензией и синих пороках со стенозом легочной артерии эта зависимость носит обратный характер. При аускультации легких можно выявмть признаки застоя в малом круге.
Физикальное исследование дополняется проведением неинвазивного инструментального обследования, которое включает электрокардиографию (ЭКГ), фонокардиографию (ФКГ) и рентгенографию органов грудной клетки.
ЭКГ позволяет судить о гипертрофии различных отделов сердца, патологических отклонениях электрической оси, наличии нарушений ритма и проводимости. Изменения на ЭКГ не являются специфичными для какого-либо порока, но в сочетании с данными, полученными при клиническом обследовании и с помощью других неинвазивных методов, позволяют судить о тяжести порока. Разновидностью метода ЭКГ является холтеровское суточное ЭКГ-мониторирование, которое помогает выявить скрытые нарушения ритма и проводимости.
Следующим неинвазивным методом обследования кардиологических больных является ФКГ, которая воспроизводит данные аускультации сердца и позволяет более детально и количественно оценить характер, продолжительность и локализацию сердечных тонов и шумов.
Рентгенография органов грудной клетки дополняет предыдущие методы и позволяет оценить: состояние малого круга кровообращения (наличие артериального или венозного застоя, снижение наполнения сосудов легких); расположение, форму, размеры сердца и его отдельных камер; изменения со стороны других органов и систем (легкие, плевра, позвоночник, а также расположение внутренних органов).
Сочетание ЭКГ, ФКГ и рентгенография органов грудной клетки позволяет диагностировать большинство изолированных пороков и предположить наличие сложных ВПС.
Наиболее высокоинформативным неинвазивным методом исследования является эхокардиография (ЭХОКГ). С появлением данной методики, особенно двухмерной ЭХОКГ, значительно расширились возможности диагностики ВПС. Этот метод позволяет провести анатомически точную диагностику дефектов перегородок сердца, поражения атриовентрикулярных и полулунных клапанов, размеры и расположение камер сердца и магистральных сосудов, а также оценить сократительную способность миокарда. При определенных пороках (неосложненные ДМПП, ДМЖП, ОАП, частично открытый АВК, коарктация аорты) можно выполнить операцию без проведения катетеризации сердца. Однако в ряде случаев при сложных ВПС и сопутствующей легочной гипертензии необходимо провести катетеризацию сердца и ангиокардиографию, так как эти методы позволяют провести точную анатомическую и гемодинамическую диагностику ВПС. Проведение катетеризации сердца возможно только в условиях специализированной кардиохирургической клиники. В настоящее время при проведении катетеризации сердца в случае необходимости выполняется электрофизиологическое исследование для уточнения механизма аритмий сердца, оценки функции синусового и атриовентрикулярного узлов, а также проводятся различные эндоваскулярные операции: баллонная ангиопластика при стенозах легочной артерии и аорты; эмболизация небольших ОАП, коронаросердечных фистул, аортолегочных коллатералей; баллонная атриосептостомия при простой ТМС и стентирование легочных сосудов при периферических стенозах.
Тактика хирургического лечения
Тактика оказания помощи больным с ВПС строится с учетом течения порока, эффективности консервативного лечения, возможности и риска проведения хирургического лечения. После установления диагноза необходимо решить:
1. Как лечить больного (медикаментозно или хирургически)?
2. Определить сроки выполнения операции.
Ответить на эти вопросы помогает классификация, предложенная J. Kirklin и соавт. (1984).
0-я группа – больные с ВПС, с незначительными нарушениями гемодинамики, которые не нуждаются в операции.
1-я группа – больные, состояние которых позволяет провести операцию в плановом порядке ( через год и более).
2-я группа – больные, которым операция показана в ближайшие 3–6 мес.
3-я группа – больные с тяжелыми проявлениями ВПС, которых необходимо оперировать в течение нескольких недель.
4-я группа – больные, нуждающиеся в экстренной операции (в течение 48 ч после госпитализации).
Наиболее сложная проблема в кардиохирургии – операция у детей первого года жизни с ВПС. Хирургическая летальность в последние годы значительно снижена и отличается от высокой естественной смертности при ВПС. Операция у детей первого года жизни выполняется в том случае, если консервативными методами не удается достичь стабилизации состояния. Большинство неотложных операций выполняются у детей с цианотическими ВПС.
Если у новорожденного с ВПС отсутствуют признаки сердечной недостаточности, цианоз выражен умеренно, то консультация кардиохирурга может быть проведена позднее. Наблюдение за такими детьми осуществляет кардиолог по месту жительства. Такая тактика позволяет провести обследование больного в более благоприятных условиях, снизить риск проведения инвазивных методов исследования и оперативного вмешательства.
В более поздней возрастной группе хирургическая тактика при ВПС зависит от тяжести патологии, предполагаемого прогноза, возраста и массы тела больного. K.Turley и соавт. в 1980 г. предложили разделить ВПС на 3 группы, в зависимости от вида возможной операции.
К 1-й группе относятся такие наиболее часто встречающиеся пороки, как ОАП, ДМЖП, ДМПП, частично открытый АВК, коарктация аорты, стеноз и недостаточность митрального и аортального клапанов. При установлении данных пороков единственным выбором может быть операция. Она может быть отложена, если нарушения гемодинамики нерезко выражены, а возраст ребенка и масса тела слишком малы (более поздний возраст и достаточная масса тела снижают риск выполнения кардиохирургических вмешательств).
Во 2-ю группу входят сложные цианотические пороки, такие, как тетрада Фалло, стеноз легочной артерии, атрезия легочной артерии 1-го типа, транспозиция магистральных сосудов и др. Выбор между радикальной и паллиативной операцией зависит от анатомической тяжести порока, степени гипоксемии и массы тела ребенка.
К 3-й группе относятся ВПС, при которых возможна только паллиативная или гемодинамическая коррекция порока. К ней относятся различные варианты сложных пороков: атрезия трикуспидального и митрального клапанов, двухкамерное сердце, синдром гипоплазии правого и левого сердца, единственный желудочек сердца и др.
Радикальная коррекция простых неосложненных пороков не представляет технических трудностей для специализированной кардиохирургической клиники. При ДМЖП и ДМПП выполняется ушивание или пластика дефектов заплатой, при ОАП – перевязка или пересечение протока. При выраженной гипоксемии первым этапом у больного с ВПС проводится паллиативная операция – наложение различных межсистемных анастомозов. После проведения операции улучшается насыщение крови кислородом, что позволяет ребенку развиваться в более благоприятных условиях. Выполнение двухэтапных операций, по данным различных авторов, не только не увеличивает риск вмешательства, но уменьшает летальность при радикальной коррекции.
При некоторых анатомически сложных ВПС, когда отсутствуют или недоразвиты различные отделы сердца (атрезия трикуспидального и митрального клапанов, единственный желудочек сердца, двухкамерное сердце и т.д.) выполнение радикальной операции не представляется возможным и единственной операцией может быть гемодинамическая коррекция внутрисердечной гемодинамики, которая позволяет разделить артериальные и венозные потоки крови, не устраняя полностью анатомические пороки. К ним относятся различные модификации гемодинамической коррекции по методу Фонтена, Мастарда и Сенинга.
Список литературы Вы можете найти на сайте http://www.rmj.ru
1. Бураковский В.И., Бухарин В.А. Константинов С.А. и др. Врожденные пороки сердца. В кн. Частная хирургия болезней сердца и сосудов / Под ред. В.И. Бураковского и С.А.Колесникова. М.: Медицина, 1967; 315—23.
2. Бураковский В.И., Бухарин В.А., Плотникова Л.Р. Легочная гипертензия при врожденных пороках сердца. М. Медицина, 1975; 247.
3. Амосов Н.М., Бендет Я.А. Терапевтические аспекты кардиохирургии. Киев: Здоровье, 1983; 33—96.
4. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. Руководство для врачей. В 2 томах. — М. Медицина, 1987; 918.
5. Бураковский В.А., Бухарин В.А., Подзолков В.П. и др. Врожденные пороки сердца. В кн. Сердечно-сосудистая хирургия / Под ред. В.И. Бураковского, Л.А. Бокерия. М. Медицина, 1989; 345—82.
6. Иваницкий А.В., Роль рентгенологического исследования в диагностике пороков сердца у детей. Педиатрия. 1985; 8 (7) 55—7.
7. Н.А.Белоконь, В.П. Подзолков. Врожденные пороки сердца. М. Медицина, 1991; 352.