Гипертрофия правого предсердия: причины, симптомы, диагностика

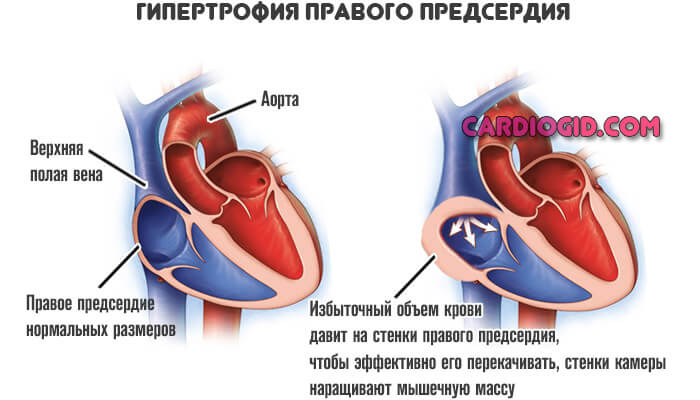
Гипертрофия правого предсердия (ГПП) – термин, обозначающий увеличение этого отдела сердца.
Напомним, что в правое предсердие попадает венозная кровь, собранная в крупные сосуды со всего организма. Правое предсердие сообщается с правым желудочком. Между предсердием и желудочком находится трехстворчатый (трикуспидальный) клапан, который не дает крови поступать обратно из желудочка в предсердие. Из правого желудочка венозная кровь по легочной артерии поступает в малый круг кровообращения, где обогащается кислородом, а затем поступает в правые отделы сердца и оттуда в аорту.
ГПП проявляется утолщением стенки правого предсердия, а затем расширением его полости. Она возникает при перегрузке предсердия давлением или объемом крови.
В данной статье мы познакомим читателя с причинами, основными симптомами и принципами диагностики гипертрофии правого предсердия.
Причины возникновения
Перегрузка правого предсердия давлением характерна для стеноза трикуспидального клапана. Это приобретенный порок сердца, при котором уменьшается площадь отверстия между предсердием и желудочком. Стеноз трикуспидального клапана может быть следствием эндокардита.
При другом приобретенном пороке сердца – недостаточности трехстворчатого клапана – правое предсердие испытывает перегрузку объемом. При этом состоянии кровь из правого желудочка при его сокращении попадает не только в легочную артерию, но и обратно в правое предсердие, заставляя его работать с перегрузкой.
Правое предсердие увеличивается при некоторых врожденных пороках сердца. Например, при значительном дефекте межпредсердной перегородки кровь из левого предсердия попадает не только в левый желудочек, но и через дефект в правое предсердие, вызывая его перегрузку. Врожденные пороки сердца, сопровождающиеся развитием ГПП у детей – аномалия Эбштейна, тетрада Фалло, транспозиция магистральных сосудов и другие.
Перегрузка правого предсердия может возникнуть быстро и проявляться преимущественно на электрокардиограмме. Такое состояние может возникнуть при приступе бронхиальной астмы, пневмонии, инфаркте миокарда, тромбоэмболии легочной артерии. В дальнейшем при выздоровлении признаки ГПП постепенно исчезают.
Иногда электрокардиографические признаки ГПП появляются при увеличении частоты сердечных сокращений, например, на фоне гипертиреоза. У людей худощавого телосложения электрокардиографические признаки ГПП могут быть нормой.
Симптомы и осложнения
ГПП сама по себе никаких симптомов не вызывает. Больного беспокоят лишь признаки, связанные с основным заболеванием. При формировании хронического легочного сердца это может быть одышка при небольшой нагрузке и в покое, особенно в положении лежа, кашель по ночам, кровохарканье.
Если правое предсердие перестает справляться с повышенной нагрузкой – возникают признаки недостаточности кровообращения по большому кругу, связанные с застоем венозной крови в организме. Это такие симптомы, как тяжесть в правом подреберье, увеличение в размерах живота, отеки ног и передней брюшной стенки, появление расширенных вен на животе и другие.
Диагностика
Основные методы диагностики ГПП – электрокардиография и ультразвуковое исследование сердца. На электрокардиограмме появляются особые изменения зубца Р, которые называются «P-pulmonale», что подчеркивает связь ГПП прежде всего с болезнями легких.
Дополнительно может быть проведена рентгенография или компьютерная томография органов грудной клетки. Для уточнения причины ГПП назначаются дополнительные методы исследования.
Лечение
ГПП является симптомом болезни и самостоятельного лечения не имеет. Проводится терапия основного заболевания. В случаях пороков сердца производится их хирургическая коррекция.
Почему повышается нагрузка на правое предсердие?
Правое предсердие получает кровь из большого круга кровообращения через полые вены. После того, как кровь отдала все питательные вещества и кислород, она становится венозной и поступает в правые отделы сердца.
В некоторых случаях происходит перенапряжение сердечной мышцы, нужно разобраться, в каких ситуациях это происходит и чем опасно эти состояния.
Ситуации, приводящие к превышению нагрузки
Перегрузка правого предсердия может возникнуть в следующих ситуациях:
- В предсердие поступает крови больше, чем должно быть в норме или в результате проблем с клапаном не вся кровь выталкивается во время сокращения, часть крови остается в полости предсердия.
- В результате различных заболеваний увеличивается нагрузка на правые отделы сердечной мышцы, в основном это хронические заболевания легких.

Как движется кровь в сердце
Другими словами, перенапряжение сердечной мышцы может быть вызвано увеличенным объемом крови или увеличенным давлением.
Чтобы вовремя обратить внимание на подобные ситуации, разберем их подробнее.
Причина — избыток крови
Такое состояние чаще всего возникает при пороках, а именно при стенозе или недостаточности трехстворчатого клапана (трикуспидального). Этот клапан отделяет желудочек от предсердия справа.
Причинами поражений этого клапана чаще всего является ревматизм, также это возможно в результате бактериального эндокардита, может возникнуть относительная недостаточность трехстворчатого клапана при увеличении и растяжении левых отделов сердечной мышцы.

Пороки митрального клапана (стеноз)
Врожденные пороки легочной артерии приводят к появлению увеличенного объема крови сначала в желудочке, вслед за ним перегружается и предсердие.
Повышенное давление
Повышенная нагрузка давлением возникает при таких заболеваниях легких, как хронический обструктивный бронхит, бронхиальная астма, эмфизема легких.
В первую очередь во время этих заболеваний повышается нагрузка на желудочек, которому становится тяжело протолкнуть кровь в легочные сосуды.
Вслед за перегрузкой желудочка наступает его увеличение и расширение, затем такие же изменения происходят и в предсердии.
Диагностика
Определенных и особенных клинических признаков, по которым можно определить перегрузку правого желудочка, не существует. Наличие такой проблемы можно заподозрить, если у вас есть хронические заболевания легких, а также проблемы с клапанами.
 Эти нарушения обычно обнаруживают во время электрокардиографии. Признаками этого нарушения являются специфические изменения зубца «Р». Такие изменения могут быть временными и исчезнуть из кардиограммы после выздоровления, а могут быть признаком начинающейся гипертрофии предсердия.
Эти нарушения обычно обнаруживают во время электрокардиографии. Признаками этого нарушения являются специфические изменения зубца «Р». Такие изменения могут быть временными и исчезнуть из кардиограммы после выздоровления, а могут быть признаком начинающейся гипертрофии предсердия.
Во время ультразвукового исследования сердечной мышцы можно обнаружить повышенное давление, а также измерить объем крови, который находится в различных частях этого органа. Это исследование позволяет также выявить нарушения во всех отделах сердца и в крупных сосудах.
Некоторые состояния могут нуждаться в кардиохирургическом лечении, в основном это протезирование клапанов, поэтому проведение ультразвукового исследования сердца обязательно у всех пациентов с обнаружением перегрузки.
От своевременности поставленного диагноза зависит прогноз заболевания и правильное своевременное начало лечения.

Лечение и прогноз
Если появление перегрузки правого предсердия связано с появлением воспаления легких, с приступом бронхиальной астмы и других острых состояний, то эти изменения проходят самостоятельно после излечения основного заболевания.
Когда речь идет о хронических заболеваниях, как со стороны сердца и сосудов, так и со стороны легких, то полностью избавиться от этих хронических заболеваний уже невозможно. Необходимо уменьшить нагрузку на сердечно-сосудистую систему путем лечения обострений этих заболеваний. Лечение хронического бронхита поможет уменьшить давление в сосудах легких, и перегрузки отделов сердца можно будет избежать.
Чаще всего признаки перегрузки правого предсердия появляются уже после увеличения желудочка, и этот процесс заканчивается образованием «легочного сердца».
При появлении таких изменений неизбежно наступление сердечной недостаточности, могут возникнуть нарушения ритма, артериальная гипертензия. Вслед за изменениями правых отделов сердца, появляется увеличение левых отделов сердца, сердечная недостаточность прогрессирует.

Учитывая все вышеизложенное, при обнаружении признаков перегрузки правого предсердия на электрокардиограмме, необходимо выяснить причину этого состояния, выполнить УЗИ сердца, рентгенографию легких. Лечение выявленного основного заболевания нужно начинать как можно раньше, пока процесс не перешел в хронический, и не появилось «легочное сердце».
Во время медосмотра чувствовала общую слабость, беспокоил сухой кашель, одышка при физической нагрузке, ночью появлялась повышенная потливость. Эти симптомы Маргарита связывала с длительным курением и постоянными стрессами на работе. Женщина пришла с результатами ЭКГ на консультацию к кардиологу, он кардиологической патологии не выявил.
Рекомендовал обследовать легкие и обратится к пульмонологу. На рентгенограмме органов грудной клетки обнаружили воспаление левого легкого. Пациентка обратилась к пульмонологу, хотя никаких патологических хрипов в легких не было обнаружено, ей были назначены антибиотики, отхаркивающие препараты, витамины. Через месяц все изменения как на кардиограмме, так и на рентгеновском снимке, исчезли, женщина полностью излечилась.
Короткая справка: Признаки перегрузки правого предсердия на электрокардиограмме, особенно если эти изменения единственные, не сочетаются с другими изменениями в сердце, иногда помогают заподозрить острый процесс в легких.
Гипертрофия правого предсердия (перегрузка и увеличение камеры): причины, симптомы, лечение и прогноз жизни
Г ипертрофия правого предсердия — это расширение, утолщение стенки миокарда на уровне этой камеры. На начальных этапах не проявляет себя никак, кроме редких исключений. Далее симптоматика представлена не только кардиальными, но и дыхательными признаками. Клиническая картина яркая, качество жизни пациента существенно падает.
Без грамотной своевременной помощи велика вероятность смерти от остановки сердца, отека легких. Терапия консервативная или оперативная, при устранении первопричины. Зависит от диагноза.
В основном количестве случаев процесс имеет замкнутый, парадоксальный характер: гипертрофия провоцируется проблемами с бронхолегочной системой и их же усугубляет в дальнейшем.
В крайне редких случаях может быть вариантом физиологической условной нормы (у спортсменов).
Механизм развития
Увеличение правого предсердия — результат роста давления в легочной артерии, прочих сосудах малого круга, также перегрузки камеры кровью в результате влияния того или иного фактора.
Выявление играет диагностическую роль, потому как гипертрофия имеет несколько типов.
Рост давления в легочной и прочих артериях развивается как итог нарушения гемодинамики, пороков сосудов, гипертонической болезни.
Ослабевает нормальный отток крови из правого предсердия, остатки жидкой соединительной ткани давят на стенки, провоцируя адаптивные механизмы.
Нагрузка на предсердие увеличивается, орган разрастется. Наращивает мышечную массу, чтобы повысить сократительную способность и предотвратить разрыв тканей.
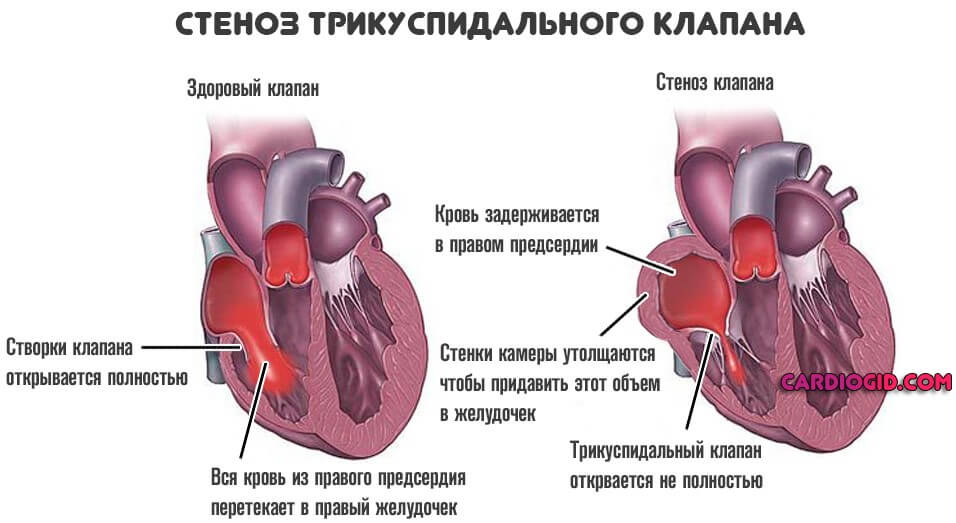
Другой механизм связан с дисфункцией трехстворчатого (трикуспидального) клапана. Он прикрывает проход между правыми предсердием и желудочком.
Нарушение работы приводит к неполному выбросу крови, росту давления в камерах и их гипертрофии по тем же причинам.
Исходя из происхождения процесса, механизма становления, выделяют три формы:
- Кардиосклеротическая разновидность. Возникает как итог перенесенного воспаления, инфаркта и прочих явлений того же рода ( коронарная недостаточность , ИБС). Место поражения рубцуется, клетки грубо располагаются вокруг области, ткани разрастаются искусственно. Отсюда увеличение объема, нарушение нормальной активности.
- Компенсаторный тип. Развивается в результате влияния негативного фактора: роста давления в легочной артерии, сосудах малого круга, прочих процессов.
- Рабочая разновидность. Формируется у пациентов, профессионально занятых спортом. Реже ведущих подобную физическую активность в рамках работы (грузчики, иные).
Определение механизма играет большую роль в диагностике. Это основа для назначения грамотной терапии.
Причины
Факторы могут быть сердечными и внекардиальными. Одни приводят к развитию дефекта быстрее. Прочие на протяжении длительного срока (от 3 лет и свыше).
Артериальная гипертензия
Представляет собой стабильный рост давления. Итог сочетания группы моментов, которые и приводят к изменению показателей тонометра.
По мере прогрессирования уровни АД стабилизируются на высоких отметках, отмечается усиление выброса в предсердия. Напряжение на стенки камер растет, первый удар приходится именно на правую структуру. Отсюда утолщение и начало компенсаторного механизма.
На 3-й стадии гипертонической болезни помочь радикальным образом уже нельзя. Велик риск выработки резистентности к терапии, тогда показатель будет снижаться незначительно или не полностью.
Нагрузка все равно присутствует. Потому показаны регулярные госпитализации для коррекции схемы терапии. Иначе велик риск летального исхода в перспективе 5-10 лет с постановки диагноза. Возможно меньше.
Изменение массы тела в сторону увеличения
Ожирение признается болезнью далеко не всеми. Это патологический процесс, но не он виновен в гипертрофировании.
Увеличенное правое предсердие — это результат текущего атеросклероза, закупорки просвета в первую очередь легочной и коронарных артерий холестериновыми отложениями — бляшками.
Отсюда рост давления, перенапряжение камер, ишемия тканей миокарда и двойственный механизм развития нарушения.
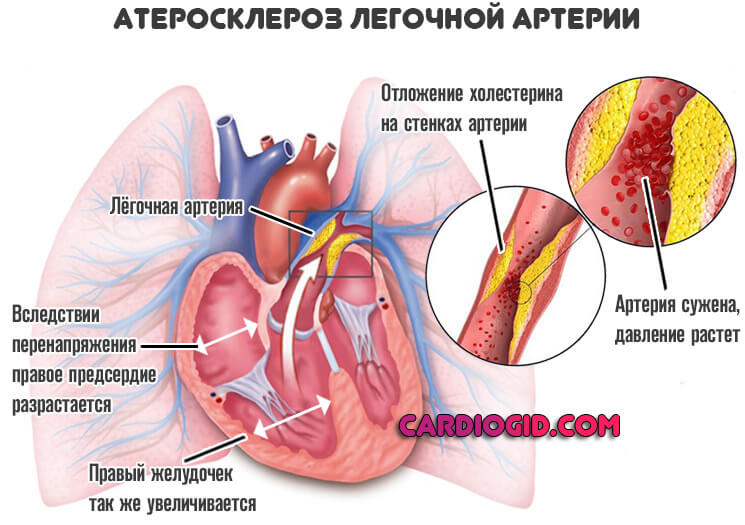
Обменные состояния купируют статинами. Лечение назначается на ранних стадиях, пока не началась генерализованные клеточные нарушения.
Стрессы длительного характера
Сопровождаются выбросом кортикостероидов и катехоламинов. Кортизол и адреналин как основные. Они вызывают сужение сосудов, в том числе коронарных. Рост артериального давления, затем наступают нарушения работы сердца.
Восстановление представляет большие трудности. Показана психотерапевтическая помощь, освоение методов релаксации, перемена профессиональной деятельности, прочие мероприятия. Зависит от случая.
Длительное время организм в таком состоянии существовать не способен.
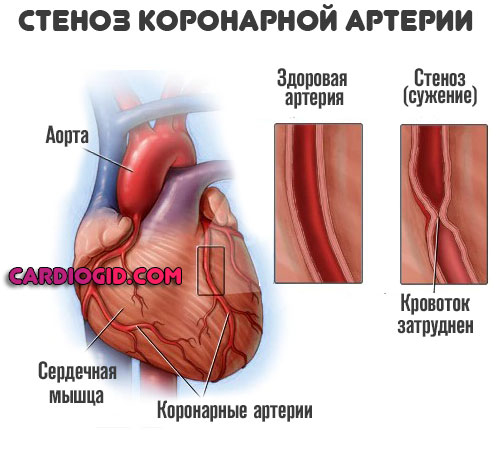
Пороки развития сосудов врожденного и приобретенного характера
Как пример — стеноз легочной артерии или аортального клапана .
Заканчивается нарушением движения крови по малому (лёгочному) кругу, ростом давления в сосудах. Напряжение на стенки камер тоже увеличивается.
Такие процессы трудно поддаются коррекции. Медикаменты борются только с симптомами, а первопричина остается нетронутой.
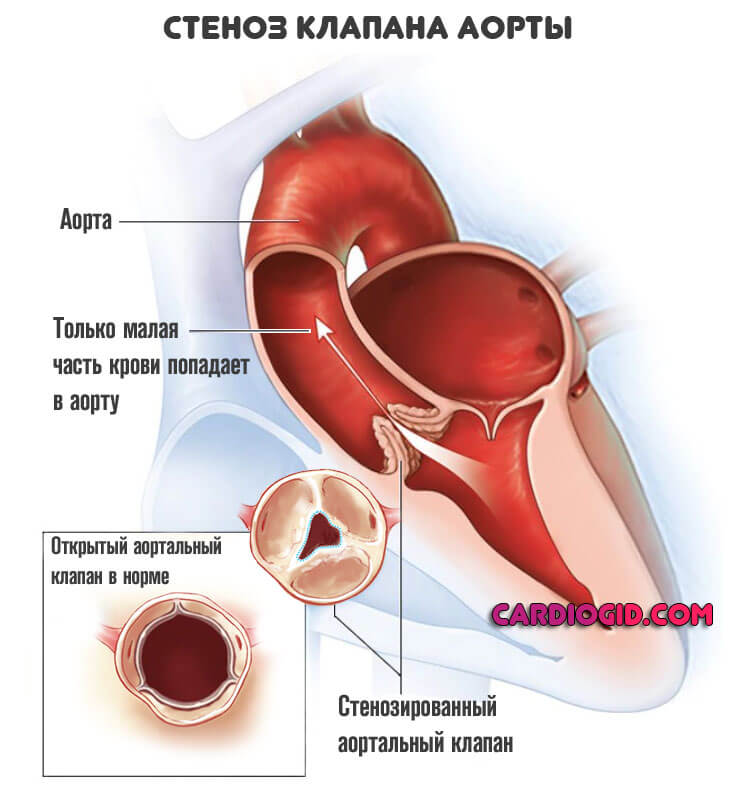
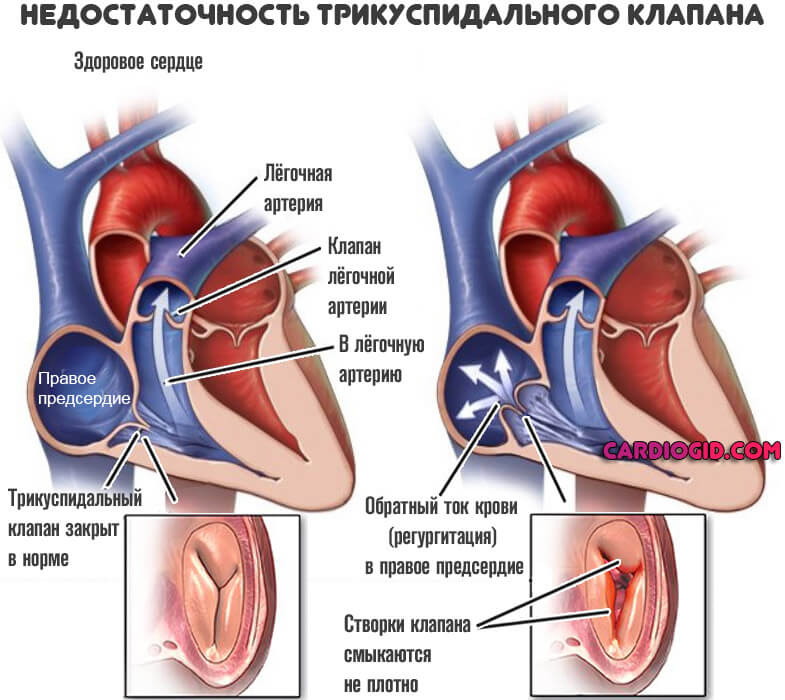
Пороки трикуспидального клапана
Трехстворчатая структура перекрывает просвет между правым предсердием и желудочком. При нарушении работы возникает неполный выброс крови в следующую камеру, либо обратный ее ток — регургитация.
Часть жидкой соединительной ткани остается в предсердии и давит на стенки. В качестве компенсаторного механизма возникает утолщение.
С одной стороны это предотвращает разрыв, с другой позволяет активнее перекачивать кровь. Подробнее о трикуспидальной регургитации читайте в этой статье .
Лечение назначается сразу после выявления. Запущенные или опасные случаи корректируются хирургическим путем. Операция существенно увеличивает шансы на выживание и сохранение здоровья.
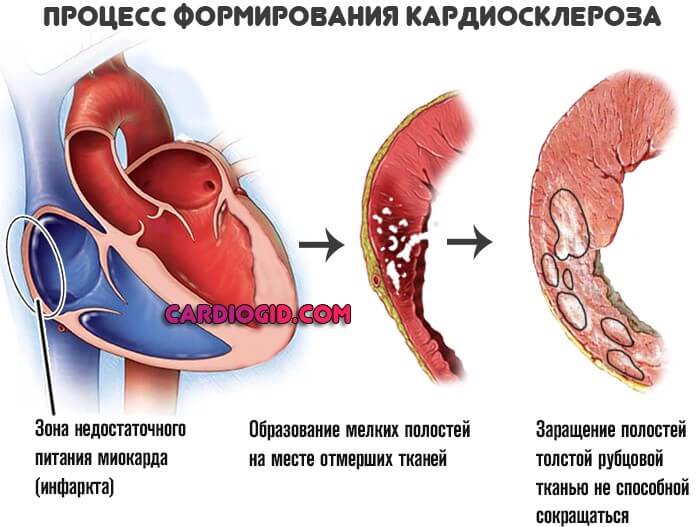
Перенесенный инфаркт
Некроз кардиальных тканей, миокарда. Сопровождается выраженной симптоматикой, потому спутать патологический процесс с другими трудно. Требует срочной госпитализации и первой помощи.
Даже в случае успеха, которым признается сохранение жизни пациенту, наблюдается ишемическая болезнь . Она налагает массу ограничений на бытовые, профессиональные условия.
Также требуется постоянное лечение под контролем кардиолога. Применяются протекторы, антиаритмические , противогипертензивные средства и прочие.
Причиной гипертрофии правого предсердия оказывается рубцевание тканей, грубая эпителизация поврежденных областей.
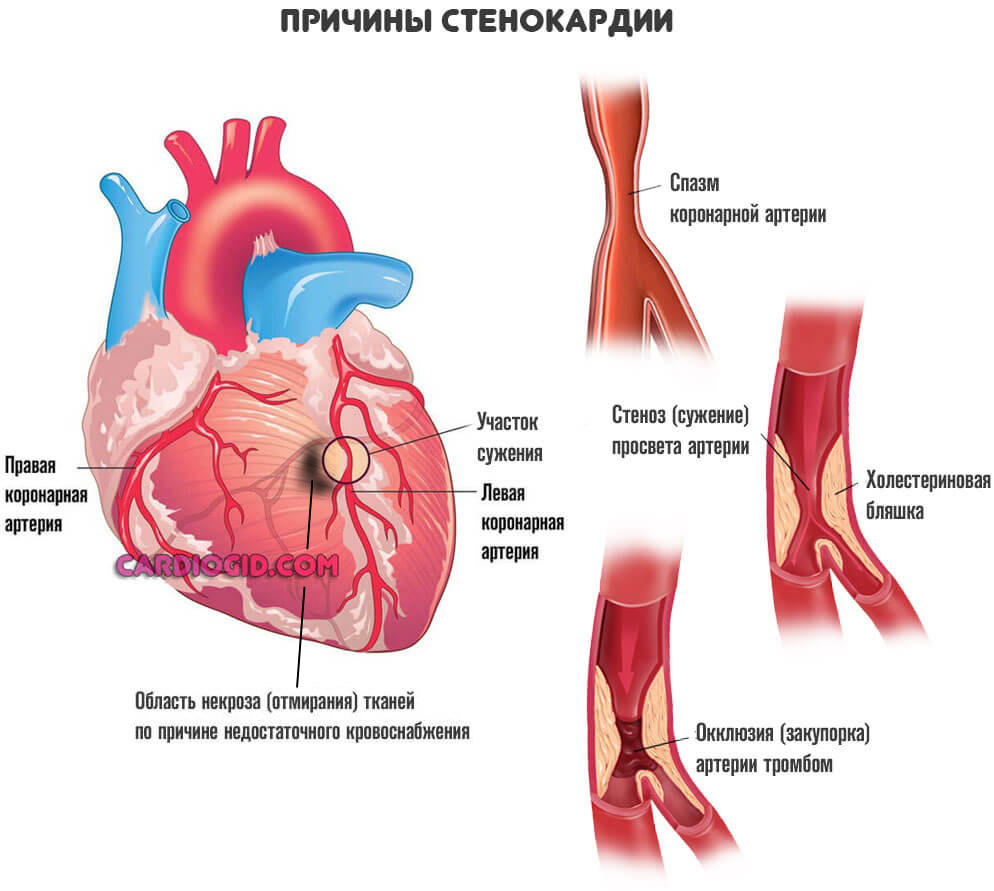
Стенокардия
Вариант коронарной недостаточности наравне с инфарктом. Процесс на столь опасный, дает шансы на излечение, время на диагностику.
Протекает приступами. Каждый такой эпизод приводит к отмиранию небольшой части мышечного слоя, некрозу. Далее, так же как при инфаркте, погибшие ткани замещаются толстыми, рубцовыми.
Подробнее о симптомах приступа стенокардии и методах ее лечения читайте здесь .
Воспаление легких или пневмония
Септическое поражение паренхимы. Сопровождается длительными нарушениями газообмена, ростом давления в малом круге.
Возможны повреждения кардиальных структур, тем более при длительно текущем или хроническом процессе.
Лечение в стационаре, с устранением признаков дыхательной недостаточности, противомикробной терапией и восстановлением активности работы сердца.
Бронхиальная астма
Большинство случаев составляет аллергическая ее разновидность. Она не поддается полному излечению, поскольку имеет иммунный характер. Есть шансы добиться стойкой многолетней ремиссии.
Длительное течение сопровождается выходом процесса из-под контроля, нарастанием явлений дыхательной недостаточности и нарушением нормального газообмена, ростом давления в малом круге.
Итог — гипертрофия не только предсердия, но и правого желудочка (лёгочное сердце).
Требуется систематическое применение глюкокортикоидов и бронходилататоров (с осторожностью, последние вымывают калий и нарушают сократимость миокарда).
Хроническая обструктивная болезнь легких
Бич курильщиков и работников вредных промышленных предприятий.
Нарушения имеют необратимый характер. Тотального излечения ждать не стоит. Перевести патологический процесс в ремиссию также непросто. Необходимы длительные периоды терапии, мощными препаратами на основе гормонов. Отказ от курения уже не поможет.
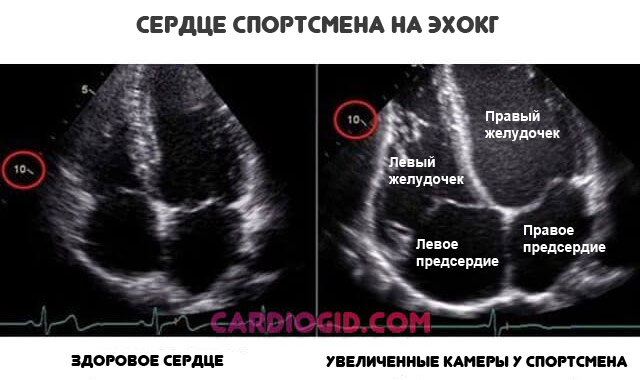
Длительные занятия спортом
Приводят к искусственному разрастанию камер сердца. Это итог чрезмерной физической активности, ответ на необходимость нормализовать кровяной выброс.
Органический дефект ассоциирован с брадикардией (снижением ЧСС), падением артериального давления. Это часть общей клинической картины.
«Сердце спортсмена» считается вариантом физиологической нормы, но за лицами с таким характером профессиональной деятельности нужно тщательно наблюдать .
Утолщение правого предсердия — не единственное изменение. разрастаются и остальные камеры.
Воспаления миокарда, околосердечной сумки
Инфекционного или аутоиммунного характера. Приводят к последствиям, похожим на итоги инфаркта.
Причины гипертрофии ПП — результат кардиальных и бронхолегочных патологий.
Симптомы
Признаки процесса зависят от степени и выраженности нарушения. На ранних стадиях возникают такие моменты:
- Легкое жжение в грудной клетке, возможно покалывание. Боли слабые, не выраженные. Длительность минимальна. Купируются Нитроглицерином .
- Кашель. Интенсивного характера, непродуктивный, мокроты нет. Усиливается в ночное время, может сопровождаться кровохарканием.
- Бледность кожных покровов. Слизистых оболочек.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Одышка. Сначала связанная с интенсивной физической нагрузкой. Отклонения могут обнаружить только спортсмены, человек без ежедневных тренировок не добирается до порога, когда симптом заявляет о себе. Затем в состоянии покоя. Проявление сопровождает пациента на постоянной основе и не купируется бронхорасширяющими средствами.
- Чрезмерная утомляемость без физической активности. Слабость, сонливость, апатия. Снижение способности к труду.
Подобные симптомы наблюдаются и в более позднее время, но усугубляются и дополняются рядом признаков.
Среди тревожных моментов:
- Кровохаркание. Не имеет ничего общего с туберкулезом, но нужно проведение дифференциальной диагностики. По меньшей мере, рентгена, а лучше компьютерной томографии для отграничения.
- Отечность нижних конечностей. Сначала страдают только ступни, потом лодыжки. Далее процесс охватывает всю ногу или сразу обе.
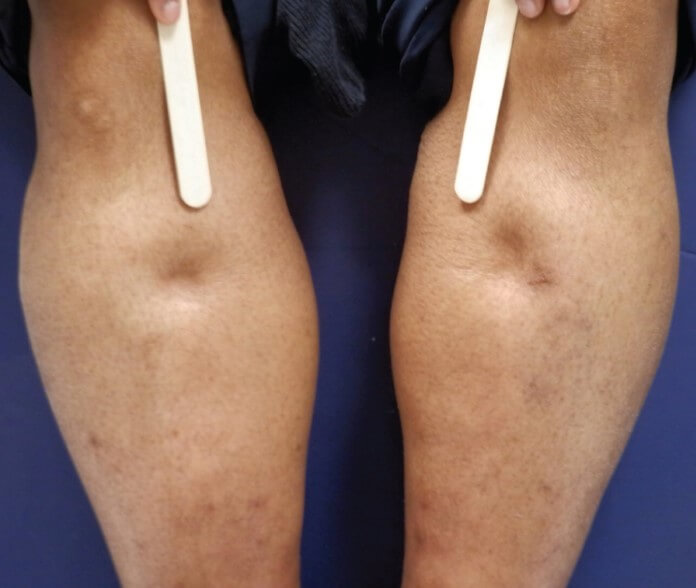
- Увеличение печени. Болезненные ощущения в правом подреберье, при пальпации обнаруживается выступающий за край орган. В отсутствии лечения нарастают явления воспалительного, деструктивного процесса. Возможно скопление жидкости в брюшной полости или асцит, желтуха, прочие явления.
- Набухание шейных сосудов. Указывает на рост венозного давления. Это следствие застоя крови.
- Нарушение ритма сердца. По типу брадикардии, мерцания желудочков. Субъективно ощущается как замирание в грудной клетке, перебои, тяжесть и прочие моменты
- Головная боль. В затылочной области. Темени.
- Вертиго. Вплоть до невозможности устоять на ногах.
- Тошнота. Крайне редко — рвота. Признаки неврологического дефицита.
Диагностика
Проходит в амбулаторных условиях. В большинстве случаев время на качественное обследование есть, главное обратиться до развития угрожающих явлений.
Примерный перечень мероприятий:
- Устный опрос больного, сбор анамнестических данных.
- Аускультация. Выслушивание сердечного звука. Отмечаются шумы различного характера. Но не всегда.
- Измерение артериального давления, частоты сокращений. Оба показателя могут быть в норме или отклонены. По характеру нарушения говорят о том или ином вероятном диагнозе.
- Суточное мониторирование. Регистрация жизненно важных показателей в течение 24 часов. Используется для оценки состояния в динамике.
- Электрокардиография. Выявление функциональных нарушений со стороны мышечного органа.
- Эхокардиография. Методика визуализации. Используется для определения дефектов, их локализации и степени выраженности.
- МРТ или КТ грудной клетки по мере необходимости.
- Оценка неврологического статуса.
- УЗИ печени и органов брюшной полости.
Анализ крови общий, биохимический, также не гормоны (при подозрениях на эндокринные нарушения).
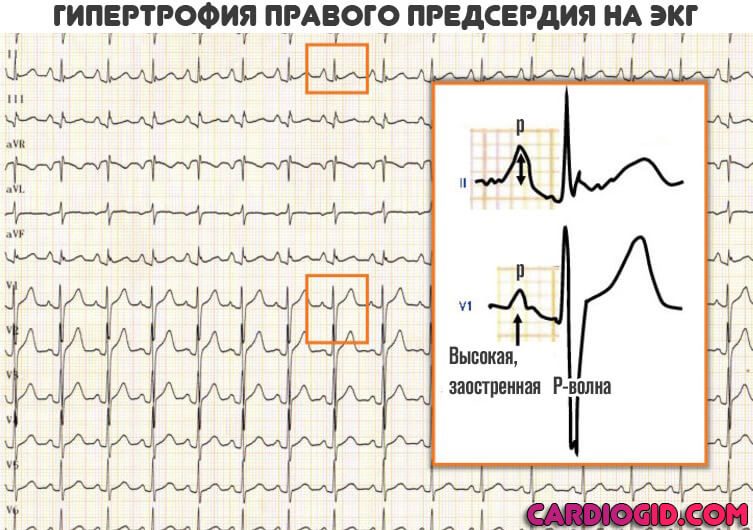
Признаки на ЭКГ
- Характерный признак на кардиограмме — деформация предсердного зубца P (заострение, в нормальном состоянии он округлый, без зазубрин) и его уширение.
- Изменение частоты сокращений. Сначала в сторону тахикардии, на поздних стадиях ЧСС падает до 60 и ниже.
Оценка проводится диагностом, затем повторно кардиологом на приеме.
Гипертрофия правого предсердия на ЭКГ проявляется повышением и заострением P-волны. Остальные моменты играют второстепенную роль и позволяют оценить уже сам характер сопутствующих нарушений.
Лечение
Проводится под контролем кардиолога. На ранних этапах, если катастрофических дефектов еще нет, показано динамическое наблюдение. Каждые 3-6 месяцев кардиография и ЭХО-КГ, также изменение давления, ЧСС.
Ухудшение, прогрессирование — основание для срочного назначения медикаментов. По показаниям прибегают к хирургическому лечению патологии.
Перечень лекарственных средств симптоматического и этиотропного, сердечного действия:
- Кардиопротекторы. Нормализуют метаболизм в клетках. Милдронат.
- Антиаритмические. При экстрасистолии, фибрилляции, пароксизмальной тахикардии. Хинидин. При непереносимости — Амиодарон. Другие использовать не рекомендуется.
- Бета-блокаторы. Анаприлин, Метопролол. Для коррекции уровня артериального давления и купирования синусовых форм аритмии.
- Сердечные гликозиды. Стабилизируют сократительную способность миокарда. Но используются малыми курсами, с осторожностью. После инфаркта не назначаются.
- Диуретики. Для выведения лишней жидкости и снижения нагрузки на сердце.
- Гепатопротекторы. Чтобы предотвратить повреждение клеток печени.
Прочие наименования показаны при внекардиальных причинах.
Операция — крайняя мера. Назначается при пороках сосудов, самого сердца и клапанов. Опухолях, аневризмах и др.
К народным методам прибегать нельзя, они в лучшем случае бесполезны, тогда не стоят затраченного времени и денег, в худшем — опасны.
В рамках реабилитации и дальнейшего лечения показан отказ от курения, спиртного. Нормализация рациона (стол №10).
Рабочая или физиологическая разновидность вообще не требует терапии. Нужно постоянно наблюдать за пациентом. При необходимости применяют кардиопротекторы.
Прогрессирование патологии ассоциировано с плохим исходом. Помочь в силах только трансплантация органа.
Прогноз
Зависит от основного патологического процесса. Ранние формы дают 100% выживаемость. Образ повседневного существования почти не страдает, пациент может продолжать прежнюю активность с незначительными ограничениями.
При присоединении пороков прогрессирование в разы быстрее. Смерть наступает в 30% случаев.
Артериальная гипертензия, рост легочного давления и прочие неизлечимые по характеру патологии не гарантируют раннего летального исхода. Зависит от момента начала курации.
Возможность радикального вмешательства характеризуется резким улучшением прогноза.
Вопросы о вероятном исходе стоит адресовать ведущему врачу. Потому рекомендуется обращаться к одному и тому же кардиологу. Он учтет все факторы и даст примерный ответ.
Возможные осложнения
- Основное последствие — легочное сердце . Это специфический порок, сопровождается дисфункцией органа. Трудно поддается терапии.
- Дыхательная недостаточностью. Нарушение газообмена и смерть от асфиксии в определенный момент.
- Инфаркт.
- Инсульт. Некроз нервных тканей, локализованных в головном мозге. Развивается неврологический дефицит .
- Остановка работы мышечного органа, асистолия.
- Отек легких.
Предотвращение осложнений — одна из ключевых задач лечения.
Перегрузка правого предсердия — результат нарушения дыхательной деятельности и кардиальных проблем. Обычно в комплексе.
Диагностика — задача первоочередная, нужно выявить сам процесс и определить его происхождение.
Далее сценарий зависит от полученных данных. На ранних этапах есть шансы на полную компенсацию состояния, затем все куда хуже. Но отчаиваться в любом случае не нужно.
Правое предсердие: описание, нормальные показатели работы, диагностика и лечение заболеваний
Сердце человека представлено четырьмя камерами: предсердиями и желудочками (справа и слева). Боковые стенки полостей образуют характерные очертания органа на рентгеновских снимках. Правое предсердие (ПП) – наименьшая из камер, расположенная у основания (верхней части) сердца. Полость ПП объединена с правым желудочком посредством атриовентрикулярного соединения и трикуспидального клапана. Венечная борозда служит границей между отделами на наружной поверхности, которая плохо визуализируется из-за массивности перикарда (околосердечной сумки).
Строение
Полость предсердия не рассчитана на большой одноразовый объем крови, поэтому толщина стенок составляет 2-3 мм (в пять раз меньше, чем у желудочка). Достаточное количество мышечных волокон и функциональность работы клапанов позволяет избежать перегрузки. 
Анатомия
Анатомическое строение правого предсердия представлено шестигранной кубической камерой. Характеристика основных ориентиров и элементов каждой из стенок – в таблице:
| Стенка | Структурная основа | С чем граничит | Образования |
|---|---|---|---|
| Внутренняя (левая) | Межпредсердная перегородка | Левое предсердие | Овальная ямка (во внутриутробном периоде и у недоношенных детей на ее месте располагается отверстие, которое закрывается на первых неделях жизни новорожденного) |
| Верхняя | Локальное расширение полости ПП (пазуха полых вен – ПВ) | ПВ, которые заканчивают большой круг кровообращения |
|
| Внешняя (правая) | Трехслойная сердечная стенка | Легочная ткань (под плеврой) | По краю проходит нижний пучок гребенчатых мышц – валикообразные выпячивания, спрятанные под эндокардом |
| Задняя | Диафрагма | Внутренняя поверхность части ПП гладкая, без дополнительных образований | |
| Передняя | Правое ушко (суженная часть полости ПП, направленная вперед и влево) | Грудина и ребра, плевра средостения | Перекрещивающиеся гребенчатые мышцы, которые выстилают полость |
| Нижняя | Правое предсердно-желудочковое отверстие | Правый желудочек | Трехстворчатый (трикуспидальный) клапан |
Сосуды правого предсердия
Кардиомиоциты ПП кровоснабжаются правой коронарной артерией, которая начинается от синуса аорты и ложится в отведенную венечную борозду. На пути сосуд отдает ветви:
- к синусно-предсердному узлу (главный водитель сердечного ритма);
- предсердным (2-6), которые снабжают ушко и близлежащие ткани;
- промежуточной ветви (питает основную массу миокарда).
Отток венозной крови от миокарда правого предсердия происходит двумя путями:
- По коронарным венам жидкость попадает в венечный синус левой части диафрагмальной поверхности сердца. Длина пазухи составляет 2-3 см и открывается в полость ПП в области впадения нижней полой вены.
- Непосредственный отток из сосудов мелкого калибра (группа «правых предсердных вен» Вьессена-Тибизия) в полость камеры.
Лимфатическая система правых отделов сердца представлена тремя сетями:
- глубокой (подэндотелиальной);
- промежуточной (миокардиальной);
- поверхностной (подэпикардиальной).
Отработанная лимфа с локальной системы попадает в крупные сосуды, на пути которых находятся регионарные узлы.
Гистология
Забор венозной крови со всего организма и направление в малый круг кровообращения требует специфического строения стенок правого предсердия. Гистологическая структура ПП представлена в таблице:
| Оболочка | Слои | Особенности строения | Функции |
|---|---|---|---|
| Эндокард | Эндотелий | Эпителиальная ткань на толстой базальной мембране |
|
| Подэндотелиальный | Содержит клетки-предшественники для восстановления эндотелия | ||
| Мышечно-эластичный | Состоит из гладких миоцитов и эластических волокон | ||
| Соединительнотканный | Представлен:
|
||
| Миокард | Кардиомиоциты – мышечные клетки, образующие волокна | Сократительные кардиомиоциты с переплетенными волокнами |
|
| Проводящие клетки | Пейсмекерные («задающие ритм»). В области синоатриального узла генерируют импульсы, отвечающие за сокращение сердца | ||
| Переходные – составляющая часть проводящей системы сердца. Образуют «каналы» для прохождения волны возбуждения | |||
| Волокна Пуркинье передают импульс из проводящей системы к рабочим кардиомиоцитам | |||
| Рыхлая соединительная ткань | Свободно размещенные пучки волокон | Разграничивает отдельные группы хаотически расположенных кардиомиоцитов | |
| Эпикард | Поверхностный слой коллагеновых волокон | Тонкая пластинка соединительной ткани, покрытая мезотелием (разновидность эпителия, способная продуцировать жидкость), которая срастается с миокардом |
|
| Эластические пучки | |||
| Глубокие коллагеновые волокна | |||
| Коллагеново-эластический слой |
Все камеры сердца заключены в наружное полостное образование из соединительной ткани – перикард (околосердечная сумка).
Функции и участие в кровообращении
Особенности расположения и строения стенок ПП регулируют выполнение функций камеры:
- Контроль ритма сердечных сокращений, который реализуется за счет конгломерата пейсмекерных клеток, расположенного между устьем верхней ПВ и правым ушком.
- Забор крови со всего организма через системы верхней и нижней полых вен. В их устьях нет клапанов, поэтому ПП наполняется даже при низком венозном давлении.
- Регуляция артериального давления за счет:
- рефлексов от барорецепторов (нервные окончания, реагирующие на снижение кровяного давления в полсти ПП): переданный сигнал в гипоталамус стимулирует выработку вазопрессина, задержку жидкости в организме и стабилизацию показателей;
- натрийуретического пептида, который расширяет периферические сосуды и снижает объем циркулирующей жидкости (путем диуреза) при артериальной гипертонии.
- Депонирование крови (резервуарная функция) обеспечивается правым ушком при перегрузке ПП (избыток жидкости растягивает стенки структуры).
Роль правого предсердия в системной гемодинамике обусловлена:
- сбором венозной крови (ПП – функциональное окончание большого круга гемодинамики);
- наполнением правого желудочка;
- формированием и контролем работы трикуспидального клапана, патологии которого вызывают расстройства в малом и большом круге гемодинамики.
Выраженные дистрофические повреждения стенок ПП ведут к аритмиям, застою крови в периферических сосудах (отеки ног, увеличение печени, жидкость в животе, грудной полости) и системной недостаточности.
Нормальные показатели работы правого предсердия
Оценивают функциональное состояние синусно-предсердного узла с помощью:
- Объективного осмотра, измерения частоты пульса на лучевой артерии (в норме 60-90 ударов за минуту удовлетворительного наполнения). Сниженные показатели характерны для патологий проводящей системы (блокады) или синдрома слабости синусового узла.
- Инструментальных исследований: ЭКГ (электрокардиография) и ЭхоКГ (эхокардиография).
Информацию о функционировании камер сердца получают с помощью ультразвукового метода ЭхоКГ. Дополнительное применение режима доплеровского сканирования на УЗИ визуализирует скорость и направление потоков крови в полостях.
Средние размеры правого предсердия на ЭхоКГ:
- конечный диастолический объем (КДО): от 20 до 100 мл;
- структурная целостность полости ПП (у недоношенных детей – дефект межпредсердной перегородки);
- обратный ток крови (регургитация) во время систолы желудочков при пролапсе и недостаточности трикуспидального клапана;
- давление: систолическое 4-7 мм рт. ст., диастолическое – 0-2 мм рт. ст.
Правое предсердие на ЭКГ представлено начальным отделом зубца Р. Прохождение нервного импульса вызывает появление амплитуды (подъем над изолинией). Протяженность зубца определяется скоростью проведения сигнала.
Во время анализа электрокардиограммы оценивают зубец Р целиком (правое предсердие и левое предсердие одновременно). Нормативные показатели:
- симметричность, наличие во всех отведениях;
- длительность 0,11 с;
- амплитуда 0,2 мВ (2 мм на пленке).
Перечисленные значения изменяются при нарушении внутрисердечной проводимости, массивном повреждении миокарда.
Признаки поражения камеры сердца
Дисфункция правого предсердия чаще всего развивается на фоне комбинированного поражения миокарда (клапанные пороки, ишемическая болезнь). Клинические проявления носят неспецифический характер, поэтому требуется комплекс исследований для постановки диагноза.
Характерные нарушения работы ПП:
- гипертрофия;
- перенапряжение;
- наличие тромба;
- дилатация;
- аритмии (при вовлечении в процесс синоатриального узла).
Симптомы увеличенной нагрузки
Увеличенная нагрузка на камеры сердца развивается при повышении сопротивления или объема жидкости.
Характерные отклонения при перегрузке правого предсердия:
- увеличение КДО (200-300 мл);
- утолщение слоя миокарда (более 3-4 мм);
- повышение давления (систолического и диастолического) в полости.
Нагрузка на ПП возрастает при стенозе выхода из правого желудочка. После завершенного сокращения во время систолы – небольшой объем крови остается в камере, для выталкивания которого необходимы дополнительные усилия. С каждым новым циклом количество остаточной жидкости увеличивается – возникает перенапряжение правой половины сердца.
При некорригируемом стенозе аортального устья или патологии митрального клапана (дефекты левых отделов) компенсаторно развиваются изменения в правом предсердии и желудочке.
Гипертрофия
Гипертрофией называют разрастание мышечной массы миокарда, которое развивается для компенсации патологических изменений внутренней гемодинамики.
Изменения при электрокардиографии, характерные для гипертрофированного ПП:
- выраженный зубец Р в отведениях І, ІІ ;
- высота превышает 0,2 мВ (больше двух мм), ширина остается в пределах нормы;
- в отведениях V1 и V2 остроконечная и высокая (более 0,15 мВ) передняя половина зубца Р.

Незначительное утолщение миокарда на ЭхоКГ не визуализируется, поэтому ЭКГ остается основным методом диагностики гипертрофии правого предсердия.
Расширение
При значительном расширении полости ПП конечный объем камеры достигает 200-300 мл и более. Подобное увеличение правого предсердия развивается при растяжении волокон вследствие:
- клапанных пороков (нарушенный отток крови, поэтому стенки сначала разрастаются, а при истощении запасов энергии – истончаются);
- постинфарктных аневризм;
- дилятационной кардиомиопатии – патология неясного генеза, которая характеризуется расширением камер сердца и снижением сократительной способности.
Наличие тромба
Тромб (кровяной сгусток) в ПП чаще всего заносится с током венозной крови от нижней конечности (по полым венам). Риск патологии возрастает при тромбофлебите, варикозной болезни вен и других заболеваниях сосудов.
Для выявления нарушений используют чреспищеводную эхокардиографию – метод ультразвуковой диагностики с заведенным в просвет пищевода датчиком. Сгусток визуализируется как эхопозитивное (относительно светлых оттенков) образование в полости ПП.
«Местный» тромб (сформированный в полости камеры) расположен на ножке – тонком выросте, которым крепится к стенке ПП и перемещается под действием потока крови. Мобильность сгустка — причина резкого ухудшения состояния пациента (самочувствие улучшается в положении лежа). Пристеночный тромб отличается более стабильной клиникой.
Отрыв сгустка приводит к тромбоэмболии – основной причине инфаркта миокарда и ишемического инсульта.
Фото тромба в ПП 
Методы диагностики нарушений
Комплексная диагностика нарушений работы правого предсердия включает:
- рентгенографию органов грудной клетки (диагностируется смещение границ или увеличение размеров сердца);
- электрокардиографию (биоэлектрическая характеристика миокарда, состояние проводящей системы сердца);
- ультразвуковое исследование (ЭхоКГ);
- доплер-диагностика для изучения скорости, объема и наличия препятствий для кровотока.
Широкое распространение обрели функциональные методы, которые оценивают реакцию организма на стрессовые тесты. Например, для ЭКГ-нагрузки используют дозированную ходьбу (тредмил) или велоэргометрию.
Выводы
Наиболее часто встречающейся патологией считается гипертрофия правого предсердия, которая относится к последствиям клапанных пороков или заболеваний дыхательной системы. Например, хронической обструктивной болезни легких. У спортсменов умеренное симметрическое утолщение миокарда развивается из-за регулярных тренировок. Прогноз при патологии ПП зависит от степени тяжести и контроля основного заболевания. Эффективность медикаментозной терапии определяется стадией и наличием плотных соединительнотканных изменений. При выявлении эктопических водителей ритма устанавливают кардиостимулятор.
Для подготовки материала использовались следующие источники информации.
Нагрузка на правое предсердие
Стенки камер сердца состоят из мышечной ткани — миокарда, что позволяет им при сокращении выталкивать кровь в сосуды. По различным причинам, камеры сердца могут испытывать повышенную нагрузку, что сказывается на структуре и работе сердца.

Сердце человека состоит из четырех камер: двух предсердий и двух желудочков, которые, попеременно сокращаясь, перекачивают кровь по организму. От левого желудочка отходит самый крупный сосуд — аорта. Из аорты поступает богатая кислородом артериальная кровь ко всем клеткам и тканям человеческого тела.
Как только в крови произошел газообмен, кровь отдала кислород, и насытилась продуктами обмена и углекислым газом, по верхней и нижней полой вене она изливается в правое предсердие. Так замыкается большой круг кровообращения, который связывает левый желудочек и правое предсердие. Таким образом, в правое предсердие поступает венозная кровь от тканей и органов.
Почему происходит увеличение нагрузки?

Гипертрофия правого предсердия
Нагрузка на правое предсердие обусловлена тем количеством крови, которая в него поступает, а также тем, как происходит излитие крови при предсердном сокращении. Если поступает избыточное количество крови, то давление на стенки камеры будет повышаться, что неизбежно будет сопровождаться перегрузкой. Если существует проблема с клапаном между предсердием и правым желудочком в виде его сужения, кровь из предсердия будет изливаться с трудом, при этом часть крови будет задерживаться в предсердии.
Это также способствует увеличению давления на его стенки и повышению нагрузки. Со временем, если перегрузка правого предсердия сохраняется длительно, его стенки утолщаются, мышечная ткань разрастается, наступает гипертрофия — это защитный механизм, возникающий для сохранения насосной функции сердца. За счет гипертрофии предсердие может выталкивать увеличенный объем крови, который в него поступает. Но резервные возможности сердца не безграничны, и вслед за утолщением стенок, наступает растяжение, расширение правого предсердия — дилатация. Это состояние приводит к тяжелому заболеванию — сердечной недостаточности.
Причины перегрузки

В практике кардиологов перегрузка левого предсердия встречается чаще, но правое предсердие также может подвергаться избыточной нагрузке. Причины этого явления таковы:
- хронические легочные заболевания (бронхиальная астма, хронический бронхит, эмфизема),
- патологии со стороны трехстворчатого клапана (его сужение или недостаточность),
- врожденные пороки сердца и сосудов,
- кардиомиопатии, эндокардиты, миокардиты,
- эндокринные заболевания (тиреотоксикоз),
- травмы или деформации грудной клетки.
Все эти причины приводят к повышению давления в легочной артерии, происходит формирование хронического легочного сердца.
Клиника при перегрузке правого предсердия

ЭКГ при гипертрофии правого предсердия
Как правило, жалобы у пациентов появляются на поздних сроках, когда наступает выраженная гипертрофия или расширение предсердия, либо при остро возникшем приступе нагрузки на правые отделы сердца. Длительное время человек может и вовсе не знать, что какая-то из камер его сердца испытывает перегрузку. Протекает на начальных этапах она бессимптомно и диагностируется только по ЭКГ.
При выраженной нагрузке жалобы могут быть на появление одышки при физической активности, либо в покое, сухой кашель, кровохарканье, общую слабость. Если диагностика не проведена вовремя, пациент не получает лечение, страдают не только правые, а и левые отделы сердца, развивается недостаточность кровообращения по большому кругу.
К признакам которой относят тяжесть и боли в правом подреберье, асцит, тошнота, рвота, отечность стоп, лодыжек, голеней. Развивается сердечная недостаточность. Следует знать о том, что перегрузка может возникать остро, внезапно. И также внезапно проходить бесследно. Это состояние может развиваться при астматическом приступе, пневмонии, когда после купирования симптомов или излечения, клинические проявления уходят, кардиограмма нормализуется, и состояние пациента приходит в норму.
Как диагностировать перегрузку правого предсердия?

Необходимо тщательно собрать жалобы и анамнез. Если у человека проблема с легкими, выраженный кифоз, сколиоз, или травма грудной клетки в анамнезе, врачу стоит помнить о том, что эти состояния могут стать причинами повышенной нагрузки на сердце. Помощниками в диагностике являются:
- ЭКГ — зубец Р высокий, более 2,5 мм в высоту, в отведениях II, III, avF и широкий, двугорбый в ЭКГ отведениях v1,v2
- ЭхоКГ — мышечная стенка правого предсердия будет утолщена, либо напротив истончена, и полость камеры увеличена в объеме, растянута. Изменения на ЭхоКГ характерны, если перегрузка длительная, приводящая к изменению сердечной мышцы. Если имеет место острый приступ, приводящий к повышению нагрузки на предсердие, на ЭхоКГ явных признаков не будет. Также для астеничных, молодых людей могут быть характерны ЭКГ-признаки как при перегрузке. Но они будут являться вариантом нормы.
Как уменьшить перегрузку?
Облегчение нагрузки на правое предсердие заключается в лечении заболеваний, ее обуславливающих. После лечения легочной патологии, купирования приступа БА, нормализации работы клапанов, нагрузка на правые камеры сердца уменьшается и клиника перегрузки тоже. Помимо лечения основного заболевания, работу сердца можно поддержать метаболическими препаратами, способствующими насыщению клеток миокарда питательными веществами и кислородом.
Облегчение нагрузки на правое предсердие заключается в лечении заболеваний, ее обуславливающих. После лечения легочной патологии, купирования приступа БА, нормализации работы клапанов, нагрузка на правые камеры сердца уменьшается и клиника перегрузки тоже. Помимо лечения основного заболевания, работу сердца можно поддержать метаболическими препаратами, способствующими насыщению клеток миокарда питательными веществами и кислородом.
Необходимо заботиться о сердце путем устранения факторов риска: полный отказ от курения и алкоголя, употребление пищи с низким содержанием животных жиров и соли, дозированная, рекомендованная врачом физическая нагрузка. Необходимо следить за уровнем холестерина, не допускать повышения массы тела, соблюдать психоэмоциональный покой. Необходимо беречь свое здоровье, не заниматься самолечением и, при первых признаках повышенной нагрузки на сердце, обратиться к специалисту.
Из-за чего возникает гипертрофия правого предсердия?
Дата публикации статьи: 28.06.2018
Дата обновления статьи: 1.03.2019
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
Гипертрофия правого предсердия (сокращенно ГПП) не является отдельной патологией.
Это симптоматика, возникающая на фоне имеющегося заболевания сердца или легких, при которых возникают трудности с перекачиванием крови из правого предсердия в желудочек.
Важно сразу обратиться к врачу при появлении первых признаков ГПП, чтобы установить причину ее возникновения. Своевременная реакция и грамотный подход специалиста позволят быстро нормализовать работу сердца и состояние пациента.
Что это такое?
Гипертрофия правого предсердия, в переводе с медицинской терминологии, означает утолщение стенок предсердия за счет увеличения их мышечной массы. Она может быть врожденной либо приобретенной во взрослом возрасте.
У детей гипертрофия ПЖ может иметь физиологический характер, например у грудничков в первые дни жизни, когда увеличивается нагрузка на правые отделы сердца. Некоторые симптомы заболевания проявляются не сразу, а через год или несколько лет.

По степени увеличения в правой части органа ГПП бывает: умеренным, средним, резким по выраженности. Болезнь не бывает изолированной, обычно она наблюдается в сочетании с изменениями в других отделах сердца и соседних органах.
Механические препятствия при перекачивании крови или возврате части крови из правого желудочка приводят к перегрузке миокарда и компенсаторному увеличению его массы.
К примеру, из-за сужения (стеноза) трехстворчатого клапана возникают трудности проталкивания крови в правый желудочек. Повышение давления в легочной артерии при заболеваниях легких также приводит к гипертрофии правого предсердия и правого желудочка.
Гипертрофия может развиваться несколько недель или месяцев, у некоторых людей компенсаторных способностей миокарда хватает на десятилетия.
В любом случае рано или поздно наступит момент, когда сердце и его функции ослабеют или полностью истощатся. Такое состояние опасно развитием тяжелой патологии — декомпенсированной формы сердечной недостаточности.
Причины развития
Гипертрофия правого предсердия связана с нарушением процессов гемодинамики, спровоцированных различными заболеваниями.
Полный список возможных причины развития ГПП в таблице:
| Патологии | Описание |
| Хронические заболевания легких | Бронхиальная астма, эмболия артерии легких, эмфизема, легочное сердце, обструктивный бронхит, частые рецидивы пневмонии приводят к развитию гипертрофии правого желудочка, а затем и предсердия. |
| Недостаточность трикуспидального клапана | Недостаточность клапанного кольца вызывает регургитацию (обратный выброс крови). Это приводит к увеличению объема крови, как следствие к растягиванию стенок камеры и перегрузке предсердия справа. |
| Тетрада Фалло | Порок клапана, который диагностируется у новорожденных детей. Имеет другое название «синдром синего младенца». При данном заболевании кожа ребенка становится синеватой когда он начинает плакать. |
| Стеноз трикуспидального клапана | Узость клапанного отверстия заставляет мышцы ПП работать с двойной нагрузкой, что приводит к утолщению миокарда и расширению полости предсердия. |
| Стеноз клапана легочной артерии | Характерный признак – сужение артерии легкого, из-за чего возникает нарушение оттока крови из правого желудочка. |
| Инфаркт миокарда | Разрастание рубцовой ткани иногда приводит к развитию компенсаторной гипертрофии. |
| Сколиоз, кифоз | Врожденные деформации позвоночника, ребер и костного скелета нередко приводят к развитию гипертрофии слева или справа. |
| Постмиокардитический кардиосклероз | Миокардиты, спровоцированные инфекциями, нередко приводят к поражению камер сердца с последующей гипертрофией. |
| ИБС | Утолщение стенок предсердия формируется на фоне гипоксии сердечной мышцы, вызванной окклюзией коронарной артерии тромбом или холестериновой бляшкой. |
| Врожденные пороки сердца | Аномалия предсердной перегородки, ТМС (транспозиция магистральных сосудов) – аномальное отхождение артерий от сердца, тетрада Фалло. |
| Гипертрофическая кардиомиопатия (ГКМП) | Генетический дефект утолщения миокарда, изредка захватывает полость правого предсердия. |
Другие факторы развития ГПП:
- переизбыток лишнего веса;
- вредные пристрастия (табакокурение, алкоголизм);
- стрессы, невроз;
- травмирование грудной клетки;
- перегрузки, связанные с физической активностью.
Разновидности
Тип гипертрофии правого предсердия непосредственно взаимосвязан с причиной развития патологии.
Встречаются три разновидности ГПП:
- Регенерационная — постинфарктное состояние, при котором на пораженном участке образуется рубец. Для восстановления сократительных функций клеток вокруг рубца разрастается мышечный слой.
- Заместительная — включение компенсаторного механизма за счет увеличения мышечной массы для нормального выполнения функции при различных заболеваниях.
- Миофибриллярная (или рабочая) — развивается вследствие постоянного физического перенапряжения у профессиональных спортсменов или людей профессий, подразумевающих тяжелый физический труд (шахтеры, грузчики и т. д.).
Симптоматика
Проявления ГПП зависят от сопутствующей патологии, а также от того, насколько увеличено правое предсердие.
- повышенная утомляемость;
- проблемы с концентрацией, ухудшение внимания;
- покалывание или легкие дискомфортные ощущения с левой стороны груди;
- пароксизмальные перебои сердечного ритма (Экстрасистолия);
- кашель, одышка. отеки;
- нарушение дыхательной функции, особенно в положении лежа;
- бледный оттенок кожи, вплоть до цианоза (синюшности);
На ранней стадии развития гипертрофия правого предсердия протекает без видимых изменений общего состояния. Признаки зависят от болезни, ставшей причиной изменений в отделах сердца.
К примеру, при формировании легочного сердца наблюдаются такие страшные симптомы:
- появление одышки при физической нагрузке или в состоянии покоя;
- сухой надсадный кашель по ночам;
- отхаркивание кровью.
Недостаточность кровообращения по главному кругу проявляется при большой нагрузке на правое предсердие, с которой оно не может справиться. Это связано с застоем венозной крови.
Чем это угрожает:
- болезненность со стороны правого подреберья;
- отечность ног, особенно в утренние часы;
- рост живота с развитием варикоза.
Признаки на ЭКГ
Электрокардиограмма — это самый информативный метод исследования при патологиях сердца. Какие могут быть показатели на ЭКГ при развитии гипертрофии правого предсердия:
| Показатели | Описание |
| Возрастание амплитуды зубца P с заострением (острый) | При иннервации предсердия отмечается изменение пологого зубца с закругленной вершиной. |
| Возрастание высоты и ширины зубца P | Превышение нормы (до 2,5 мм) амплитуды, колебания ширины в пределах 0, 12 сек. |
| Отклонение ЭО | Резкое смещение электрической оси в разных направлениях. |
Появление P-признаков на кардиограмме может быть вызвано разными причинами. В том числе перегрузкой предсердия под влиянием патологии или увеличением нагрузки на организм.

У беременных риск развития этой патологии возрастает из-за гормональной перестройки, перепадов АД, нагрузки и затруднения дыхания, вызванных увеличением массы тела.
Чтобы оценить способности к нормальному вынашиванию плода женщинам назначают неоднократное прохождение процедуры. Особенно это актуально при наличии врожденных, или обнаруженных в период гестации патологий сердечно-сосудистой системы.
Отклонение электрической оси тоже не всегда не относят к критическим признакам. Небольшое смещение нередко наблюдается у людей астенического телосложения, для которых подобное явление считается нормой.
Для уточнения данных обычно назначают дополнительные методы диагностики.
Другие методы диагностики
Первичный прием у кардиолога для выявления признаков повышенной нагрузки на правое предсердие включает методы предварительной диагностики:
- опрос пациента для описания детального анамнеза;
- перкуссия — простукивание в области сердца;
- пальпация — нажатие на определенные участки тела для выявления патологических отклонений;
- аускультация — прослушивание сердечного ритма.
Для установления точного диагноза назначают прохождение инструментальных исследований:
- ЭХО-КГ (эхокардиография) или УЗИ сердца — осмотр анатомической структуры органа (увеличение объема предсердия, утолщение стенок), а также определение типа порока.
- Контрастная рентгенография и КТ (компьютерная томография) — выявление изменений границ предсердия и желудочка справа, проверка состояния артериальной сетки.
- МРТ — проводят при затруднении оценки эхокардиографии.
- Дуплексное сканирование + допплерография — для получения характеристики гемодинамики.

Как проводится лечение?
Полное излечение гипертрофии правого предсердия возможно только при одном условии — вылечить основное заболевание, ставшее ее причиной.
Медикаментозная терапия ГПП при разных типах патологии включает:
| Основные заболевания | Лечение |
| Болезни легких | Относительно выявленной патологии назначают компенсаторную терапию бронхолитическими средствами, глюкокортикостероидами, антикоагулянтами, фибринолитическими или антибактериальными препараты. |
| Патологии сердечной мышцы | Прописывают антиаритмические препараты, кардиопротекторы, антиагреганты. |
| После инфаркта или миокардита | Прием средств кардиопротекторного действия, ингибиторы АПФ, нитраты. |
| ИБС | Назначают нитроглицерин, адреноблокаторы, антиагреганты. |
| При пороках сердца | Применяют коррекцию хирургическим путем. |
В большинстве случаев назначают пожизненный прием определенных препаратов. Терапия обычно проводится под строгим контролем специалиста.
Для адекватного индивидуального лечения может потребоваться помещение в стационар.
При начальной стадии ГПП, или для достижения уверенного результата после терапии, необходимо следовать простым рекомендациям:
- Полностью исключить употребление спиртного и табакокурение.
- Сбалансировать питание для нормализации веса, желательно под наблюдением опытного диетолога.
- Избегать эмоционального и физического напряжения.
- Четкое соблюдение режима труда и отдыха.
- Включить ежедневные занятия ЛФК.
Служба в Армии
Само по себе ГПП не является освобождением от призыва на военную службу. Однако вместе с этим диагнозом, могут быть выявлены изменения в других отделах сердца и соседних органах, в зависимости от которых, определяется категория годности призывника к службе в армии.
Прогноз
Прогноз зависит от первопричины и скорости реакции пациента на появление признаков ГПП.
Если не дошло до необратимых процессов в миокарде, или провоцирующий фактор легко устраним — то проблема решается полностью.
Гипертрофия правого предсердия опасна при отсутствии лечения или игнорировании выраженной симптоматики.
Чем грозят последствия ГПП:
- декомпенсированная форма ССН;
- развитие хронического легочного сердца;
- атриовентрикулярная блокада (дисфункции проводимости), приводящая к аритмии;
- закупорка артерии легкого;
- летальный исход.
Считается, что при своевременно поставленном диагнозе и строгом следовании предписаниям врача-кардиолога гипертрофия правого предсердия безопасна для здоровья и жизни пациента.