Из-за чего возникает гипертрофия правого предсердия?
Дата публикации статьи: 28.06.2018
Дата обновления статьи: 1.03.2019
Автор: Дмитриева Юлия (Сыч) – практикующий врач-кардиолог
Гипертрофия правого предсердия (сокращенно ГПП) не является отдельной патологией.
Это симптоматика, возникающая на фоне имеющегося заболевания сердца или легких, при которых возникают трудности с перекачиванием крови из правого предсердия в желудочек.
Важно сразу обратиться к врачу при появлении первых признаков ГПП, чтобы установить причину ее возникновения. Своевременная реакция и грамотный подход специалиста позволят быстро нормализовать работу сердца и состояние пациента.
Что это такое?
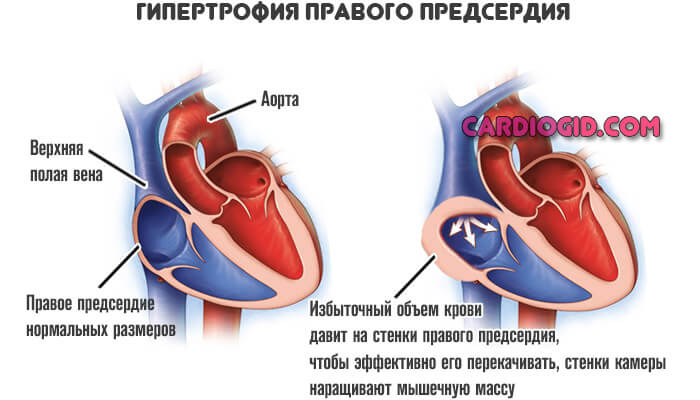
Гипертрофия правого предсердия, в переводе с медицинской терминологии, означает утолщение стенок предсердия за счет увеличения их мышечной массы. Она может быть врожденной либо приобретенной во взрослом возрасте.
У детей гипертрофия ПЖ может иметь физиологический характер, например у грудничков в первые дни жизни, когда увеличивается нагрузка на правые отделы сердца. Некоторые симптомы заболевания проявляются не сразу, а через год или несколько лет.

По степени увеличения в правой части органа ГПП бывает: умеренным, средним, резким по выраженности. Болезнь не бывает изолированной, обычно она наблюдается в сочетании с изменениями в других отделах сердца и соседних органах.
Механические препятствия при перекачивании крови или возврате части крови из правого желудочка приводят к перегрузке миокарда и компенсаторному увеличению его массы.
К примеру, из-за сужения (стеноза) трехстворчатого клапана возникают трудности проталкивания крови в правый желудочек. Повышение давления в легочной артерии при заболеваниях легких также приводит к гипертрофии правого предсердия и правого желудочка.
Гипертрофия может развиваться несколько недель или месяцев, у некоторых людей компенсаторных способностей миокарда хватает на десятилетия.
В любом случае рано или поздно наступит момент, когда сердце и его функции ослабеют или полностью истощатся. Такое состояние опасно развитием тяжелой патологии — декомпенсированной формы сердечной недостаточности.
Причины развития
Гипертрофия правого предсердия связана с нарушением процессов гемодинамики, спровоцированных различными заболеваниями.
Полный список возможных причины развития ГПП в таблице:
| Патологии | Описание |
| Хронические заболевания легких | Бронхиальная астма, эмболия артерии легких, эмфизема, легочное сердце, обструктивный бронхит, частые рецидивы пневмонии приводят к развитию гипертрофии правого желудочка, а затем и предсердия. |
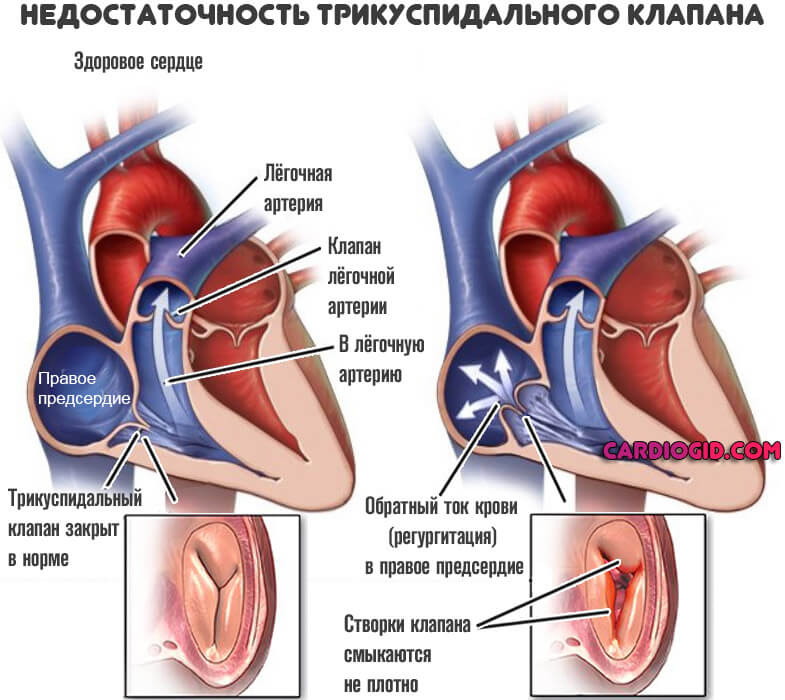
| Недостаточность трикуспидального клапана | Недостаточность клапанного кольца вызывает регургитацию (обратный выброс крови). Это приводит к увеличению объема крови, как следствие к растягиванию стенок камеры и перегрузке предсердия справа. |
| Тетрада Фалло | Порок клапана, который диагностируется у новорожденных детей. Имеет другое название «синдром синего младенца». При данном заболевании кожа ребенка становится синеватой когда он начинает плакать. |
| Стеноз трикуспидального клапана | Узость клапанного отверстия заставляет мышцы ПП работать с двойной нагрузкой, что приводит к утолщению миокарда и расширению полости предсердия. |
| Стеноз клапана легочной артерии | Характерный признак – сужение артерии легкого, из-за чего возникает нарушение оттока крови из правого желудочка. |
| Инфаркт миокарда | Разрастание рубцовой ткани иногда приводит к развитию компенсаторной гипертрофии. |
| Сколиоз, кифоз | Врожденные деформации позвоночника, ребер и костного скелета нередко приводят к развитию гипертрофии слева или справа. |
| Постмиокардитический кардиосклероз | Миокардиты, спровоцированные инфекциями, нередко приводят к поражению камер сердца с последующей гипертрофией. |
| ИБС | Утолщение стенок предсердия формируется на фоне гипоксии сердечной мышцы, вызванной окклюзией коронарной артерии тромбом или холестериновой бляшкой. |
| Врожденные пороки сердца | Аномалия предсердной перегородки, ТМС (транспозиция магистральных сосудов) – аномальное отхождение артерий от сердца, тетрада Фалло. |
| Гипертрофическая кардиомиопатия (ГКМП) | Генетический дефект утолщения миокарда, изредка захватывает полость правого предсердия. |
Другие факторы развития ГПП:
- переизбыток лишнего веса;
- вредные пристрастия (табакокурение, алкоголизм);
- стрессы, невроз;
- травмирование грудной клетки;
- перегрузки, связанные с физической активностью.
Разновидности
Тип гипертрофии правого предсердия непосредственно взаимосвязан с причиной развития патологии.
Встречаются три разновидности ГПП:
- Регенерационная — постинфарктное состояние, при котором на пораженном участке образуется рубец. Для восстановления сократительных функций клеток вокруг рубца разрастается мышечный слой.
- Заместительная — включение компенсаторного механизма за счет увеличения мышечной массы для нормального выполнения функции при различных заболеваниях.
- Миофибриллярная (или рабочая) — развивается вследствие постоянного физического перенапряжения у профессиональных спортсменов или людей профессий, подразумевающих тяжелый физический труд (шахтеры, грузчики и т. д.).
Симптоматика
Проявления ГПП зависят от сопутствующей патологии, а также от того, насколько увеличено правое предсердие.
- повышенная утомляемость;
- проблемы с концентрацией, ухудшение внимания;
- покалывание или легкие дискомфортные ощущения с левой стороны груди;
- пароксизмальные перебои сердечного ритма (Экстрасистолия);
- кашель, одышка. отеки;
- нарушение дыхательной функции, особенно в положении лежа;
- бледный оттенок кожи, вплоть до цианоза (синюшности);
На ранней стадии развития гипертрофия правого предсердия протекает без видимых изменений общего состояния. Признаки зависят от болезни, ставшей причиной изменений в отделах сердца.
К примеру, при формировании легочного сердца наблюдаются такие страшные симптомы:
- появление одышки при физической нагрузке или в состоянии покоя;
- сухой надсадный кашель по ночам;
- отхаркивание кровью.
Недостаточность кровообращения по главному кругу проявляется при большой нагрузке на правое предсердие, с которой оно не может справиться. Это связано с застоем венозной крови.
Чем это угрожает:
- болезненность со стороны правого подреберья;
- отечность ног, особенно в утренние часы;
- рост живота с развитием варикоза.
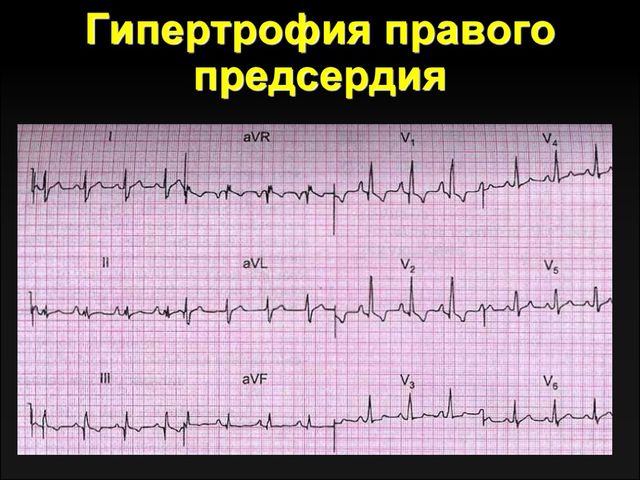
Признаки на ЭКГ
Электрокардиограмма — это самый информативный метод исследования при патологиях сердца. Какие могут быть показатели на ЭКГ при развитии гипертрофии правого предсердия:
| Показатели | Описание |
| Возрастание амплитуды зубца P с заострением (острый) | При иннервации предсердия отмечается изменение пологого зубца с закругленной вершиной. |
| Возрастание высоты и ширины зубца P | Превышение нормы (до 2,5 мм) амплитуды, колебания ширины в пределах 0, 12 сек. |
| Отклонение ЭО | Резкое смещение электрической оси в разных направлениях. |
Появление P-признаков на кардиограмме может быть вызвано разными причинами. В том числе перегрузкой предсердия под влиянием патологии или увеличением нагрузки на организм.

У беременных риск развития этой патологии возрастает из-за гормональной перестройки, перепадов АД, нагрузки и затруднения дыхания, вызванных увеличением массы тела.
Чтобы оценить способности к нормальному вынашиванию плода женщинам назначают неоднократное прохождение процедуры. Особенно это актуально при наличии врожденных, или обнаруженных в период гестации патологий сердечно-сосудистой системы.
Отклонение электрической оси тоже не всегда не относят к критическим признакам. Небольшое смещение нередко наблюдается у людей астенического телосложения, для которых подобное явление считается нормой.
Для уточнения данных обычно назначают дополнительные методы диагностики.
Другие методы диагностики
Первичный прием у кардиолога для выявления признаков повышенной нагрузки на правое предсердие включает методы предварительной диагностики:
- опрос пациента для описания детального анамнеза;
- перкуссия — простукивание в области сердца;
- пальпация — нажатие на определенные участки тела для выявления патологических отклонений;
- аускультация — прослушивание сердечного ритма.
Для установления точного диагноза назначают прохождение инструментальных исследований:
- ЭХО-КГ (эхокардиография) или УЗИ сердца — осмотр анатомической структуры органа (увеличение объема предсердия, утолщение стенок), а также определение типа порока.
- Контрастная рентгенография и КТ (компьютерная томография) — выявление изменений границ предсердия и желудочка справа, проверка состояния артериальной сетки.
- МРТ — проводят при затруднении оценки эхокардиографии.
- Дуплексное сканирование + допплерография — для получения характеристики гемодинамики.

Как проводится лечение?
Полное излечение гипертрофии правого предсердия возможно только при одном условии — вылечить основное заболевание, ставшее ее причиной.
Медикаментозная терапия ГПП при разных типах патологии включает:
| Основные заболевания | Лечение |
| Болезни легких | Относительно выявленной патологии назначают компенсаторную терапию бронхолитическими средствами, глюкокортикостероидами, антикоагулянтами, фибринолитическими или антибактериальными препараты. |
| Патологии сердечной мышцы | Прописывают антиаритмические препараты, кардиопротекторы, антиагреганты. |
| После инфаркта или миокардита | Прием средств кардиопротекторного действия, ингибиторы АПФ, нитраты. |
| ИБС | Назначают нитроглицерин, адреноблокаторы, антиагреганты. |
| При пороках сердца | Применяют коррекцию хирургическим путем. |
В большинстве случаев назначают пожизненный прием определенных препаратов. Терапия обычно проводится под строгим контролем специалиста.
Для адекватного индивидуального лечения может потребоваться помещение в стационар.
При начальной стадии ГПП, или для достижения уверенного результата после терапии, необходимо следовать простым рекомендациям:
- Полностью исключить употребление спиртного и табакокурение.
- Сбалансировать питание для нормализации веса, желательно под наблюдением опытного диетолога.
- Избегать эмоционального и физического напряжения.
- Четкое соблюдение режима труда и отдыха.
- Включить ежедневные занятия ЛФК.
Служба в Армии
Само по себе ГПП не является освобождением от призыва на военную службу. Однако вместе с этим диагнозом, могут быть выявлены изменения в других отделах сердца и соседних органах, в зависимости от которых, определяется категория годности призывника к службе в армии.
Прогноз
Прогноз зависит от первопричины и скорости реакции пациента на появление признаков ГПП.
Если не дошло до необратимых процессов в миокарде, или провоцирующий фактор легко устраним — то проблема решается полностью.
Гипертрофия правого предсердия опасна при отсутствии лечения или игнорировании выраженной симптоматики.
Чем грозят последствия ГПП:
- декомпенсированная форма ССН;
- развитие хронического легочного сердца;
- атриовентрикулярная блокада (дисфункции проводимости), приводящая к аритмии;
- закупорка артерии легкого;
- летальный исход.
Считается, что при своевременно поставленном диагнозе и строгом следовании предписаниям врача-кардиолога гипертрофия правого предсердия безопасна для здоровья и жизни пациента.
Есть ли шанс на жизнь при гипертрофии правого предсердия
Гипертрофия правого предсердия не является самостоятельным заболеванием. Проблема возникает при определенных патологиях, которые могут быть и не связанными с сердцем. При этой патологии происходит увеличение правого отдела органа. Это нарушение встречается редко и связано с повышением нагрузки на предсердие.
Основные причины развития
Правая часть сердца становится больше, чем должна быть в разных случаях:
- При патологиях органов дыхания. Хронические болезни легких и бронхов приводят к тому, что давление крови в легочной артерии постоянно нарастает.
- Если в артерии легкого появился тромб. Это нарушает свободный ток крови по сосуду и повышает нагрузку на сердце. Сердечная мышца старается компенсировать это нарушение и наладить правильное кровообращение. Максимальное количество усилий для этого прилагают правые камеры сердца.
- Правое предсердие от желудочка отделяет перегородка, которую называют трехстворчатым клапаном. Он обеспечивает нормальное проникновение крови из предсердия к желудочку. При наличии стеноза клапана, когда уменьшается его просвет, количество поступающей снижается. Чтобы избежать развития застойных явлений, происходит повышение давления в области предсердия. Но постоянная работа в усиленном режиме вызывает дилатацию и гипертрофические изменения.
- Если трехстворчатый клапан под влиянием патологических процессов не может полностью закрываться и обеспечить обратный отток крови от желудочка к предсердию.
- При увеличении размера правого желудочка иногда гипертрофируется и предсердие.
- При наличии врожденных аномалий в строении митрального, трехстворчатого и других клапанов. Подобные нарушения способствуют тому, что нарушается течение крови.
Характерные признаки
В результате подобных изменений в сердце происходит ухудшение состояния больного. У пациента начинает болеть грудная клетка слева, нарушается дыхание и даже небольшие нагрузки приводят к сильной усталости. Если провести лечение основной болезни, которая способствует гипертрофии, то самочувствие улучшится, и симптомы болезни могут полностью исчезнуть.
Клиническая картина заболевания состоит из признаков легочных нарушений и застоя венозной крови.
О том, что развиваются гипертрофические процессы в правой части сердца можно понять по:
- приступам кашля, одышке, нарушениям дыхательной функции;
- появлению отеков;
- бледности и посинению кожного покрова;
- нарушению внимания;
- чувствам покалывания и дискомфорта в сердце;
- сбоям в ритме сокращений сердца.
Чаще всего развитие гипертрофии никак себя не проявляет. Ухудшение самочувствия происходит, когда болезнь переходит в запущенную стадию. Поэтому людям, страдающим тахикардией, головокружениями и отеками ног, следует посетить врача для выявления причин подобного состояния.
Развитие проблемы в период беременности
В период вынашивания ребенка организм женщины переживает физиологические и гормональные изменения. При этом значительно повышается нагрузка на сердце и сосуды. Поэтому перед зачатием следует провести обследование и оценить, насколько беременность повлияет на органы и сможет ли женщина благополучно и без вреда для собственного здоровья выносить ребенка.
 В период беременности развитие гипертрофии не считают отдельным заболеванием. Она возникает, если женщина имеет в анамнезе врожденные и приобретенные болезни.
В период беременности развитие гипертрофии не считают отдельным заболеванием. Она возникает, если женщина имеет в анамнезе врожденные и приобретенные болезни.
Если у беременной есть проблемы с сердцем, то на протяжении девяти месяце ее должны три раза класть в больницу на обследование.
Первый раз госпитализация проводится для того, чтобы исследовать порок, определить степень тяжести нарушений и эффективность работы кровеносной системы. При серьезных нарушениях могут рассматривать вариант прерывания беременности.
Повторное помещение будущей матери в медучреждение проводится, когда физиологическое напряжение достигает своего пика. В больнице примут меры для поддержки сердца в нормальном состоянии.
Последняя госпитализация нужна для определения способа родоразрешения.
Как ставят диагноз
Опытному врачу удается определить наличие гипертрофии в ходе физикального осмотра. Для этого прослушивают внутренние органы для оценки их состояния. Использование стетоскопа позволяет обнаружить наличие шумов в сердце. Это говорит о нарушении работы клапанов и других заболеваниях.
На ЭКГ гипертрофия правого предсердия проявляется увеличением амплитуды и заострением зубцов.
Чтобы точно определить гипертрофические процессы прибегают к ультразвуковому исследованию сердца. В ходе обследования проверяют, какого размера и толщины сердечные камеры для получения полной картины состояния органа.
Также используют рентгенографию. Она предоставляет информацию о предсердиях и желудочках, легочных патологиях, врожденных аномалиях.
Методы лечения
Если возникла гипертрофия правого предсердия сердца, как можно лечить решать должен врач.
Это заболевание относят к вторичным нарушениям. Поэтому, чтобы предсердие вернулось к своему нормальному размеру, наладилась нормальная работа сердца и кровообращение, следует выявить основную причину нарушения и устранить ее.
Лечение болезни применяют комплексное, направленное на терапию главной патологии. Врачи корректируют состояние пациента с применением медикаментозных средств и рекомендуют ввести изменения в привычный образ жизни. Если больной не будет следовать советам специалистов, никакая терапия не даст ожидаемых результатов. Поэтому важно:
- Избегать вредных привычек вроде курения и злоупотребления спиртным.
- Ограничить присутствие соли в ежедневном рационе, не пить много жидкости, отказаться от продуктов, содержащих большое количество холестерина.
- При наличии лишнего веса решить эту проблему, но физические нагрузки должны быть умеренными.
 Если пациент будет в точности следовать этим правилам, то процесс возвращения сердца к нормальному состоянию пройдет быстрее и вероятность повторного развития болезни снизится.
Если пациент будет в точности следовать этим правилам, то процесс возвращения сердца к нормальному состоянию пройдет быстрее и вероятность повторного развития болезни снизится.
Если проблема возникла в результате нарушений функционирования легких, то компенсировать работу органа пытаются средствами для снятия воспалительного процесса, препаратами, расширяющими бронхи и другими медикаментами.
При наличии клапанных пороков нужно прибегать к оперативному вмешательству. При заболеваниях сердечной мышцы применяют противоаритмические лекарства, проводят лечение средствами для стимуляции обмена веществ в мышечных структурах, сердечными глюкозидами.
Если вовремя определить развитие гипертрофии в правом предсердии, то можно полностью избавиться от проблемы и прожить долгую жизнь.
Прогноз
Если обнаружена гипертрофия правого предсердия на ЭКГ, то составить прогноз можно с учетом вида патологии, вызвавшей нарушения, правильности назначенной терапии и особенностей течения основной болезни. Также должны определить, присутствуют ли необратимые изменения в тканях и насколько нарушена работа сердца.
Если гипертрофии предшествуют пороки, которые сначала вызвали дилатацию и увеличение желудочка, а постепенно и предсердия, прибегают к оперативному вмешательству.
При наличии приобретенных пороков, которые чаще всего развиваются после тяжелых инфекционных процессов, то на начальных стадиях с помощью комплекса терапевтических мероприятий можно добиться улучшения.
На исход при гипертрофии влияют сопутствующие патологии, общее состояние здоровья больного, тяжесть нарушений тока крови, беременность, во время которой ситуация усугубляется.
Если провести диагностику и терапию своевременно, то можно избежать серьезных последствий. В противном случае патология способствует развитию серьезных осложнений:
- расширяются отделы сердца;
- круги кровообращения не могут выполнять свои функции;
- появляется легочное сердце;
- в венозных сосудах застаивается кровь;
- появляются отеки;
- синеет кожный покров;
- затрудняется дыхание.
С прогрессированием процесса происходят патологические изменения в работе всех органов.
Как избежать проблемы
Гипертрофия правого предсердия – это серьезная проблема. Поэтому следует принять меры для предотвращения подобных нарушений. В первую очередь, врачи рекомендуют:
- избегать вредных привычек;
- составить правильный режим дня;
- сбалансировать свой рацион.
 Важно составить оптимальный режим тренировок при занятии спортом. Людям, не имеющим отношения к спорту, рекомендуют отказаться от колоссальных нагрузок и изнурительных упражнений. Чтобы настроение было хорошим, а телесная форма в норме, полезно каждый день гулять пешком, плавать, кататься на велосипеде или устраивать пробежку по утрам в умеренном темпе.
Важно составить оптимальный режим тренировок при занятии спортом. Людям, не имеющим отношения к спорту, рекомендуют отказаться от колоссальных нагрузок и изнурительных упражнений. Чтобы настроение было хорошим, а телесная форма в норме, полезно каждый день гулять пешком, плавать, кататься на велосипеде или устраивать пробежку по утрам в умеренном темпе.
Врачи утверждают, что организму тяжело переносить повышенные нагрузки, при которых повышается давление в кровеносной системе и развиваются гипертрофические процессы.
Негативное влияние на работу сердечной мышцы оказывают эмоциональные перенапряжения. Поэтому следует их избегать, чтобы сердце не изнашивалось преждевременно. Для укрепления нервной системы рекомендуют прибегать к методикам релаксации, медитации, йоге. Эти занятия особенно необходимы жителям больших городов, так как они больше других подвержены стрессам.
Важно также вовремя посещать врача при наличии проблем со здоровьем. Это поможет обнаружить болезни, способные вызвать осложнения в виде гипертрофии сердечных камер и другие нарушения. Если есть врожденные пороки, следует периодически проводить поддерживающую терапию.
Что такое гипертрофия правого предсердия и какой прогноз при заболевании?
Гипертрофия правого предсердия – это утолщение миокарда верхней правой камеры сердца по разным причинам.

Общие сведения
На начальных этапах патология не проявляет себя никак, кроме редких исключений. Далее симптоматика представлена не только кардиальными, но и дыхательными признаками. Клиническая картина яркая, качество жизни пациента существенно падает. Без грамотной своевременной помощи велика вероятность смерти от остановки сердца, отека легких. Терапия консервативная или оперативная, при устранении первопричины. Зависит от диагноза.
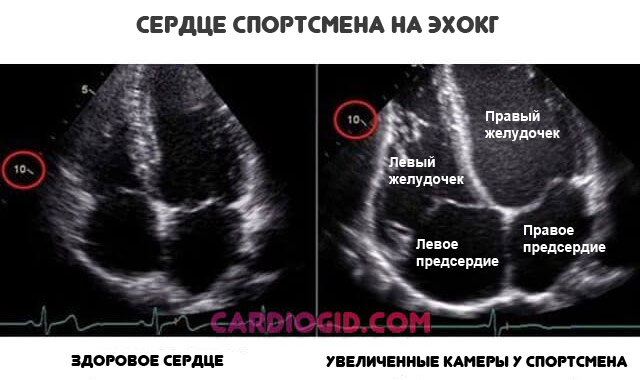
В основном количестве случаев процесс имеет замкнутый, парадоксальный характер: гипертрофия провоцируется проблемами с бронхолегочной системой и их же усугубляет в дальнейшем. В крайне редких случаях может быть вариантом физиологической условной нормы (у спортсменов).
Патогенез
Увеличение правого предсердия — результат роста давления в легочной артерии, прочих сосудах малого круга, также перегрузки камеры кровью в результате влияния того или иного фактора. Выявление играет диагностическую роль, потому как гипертрофия имеет несколько типов. Рост давления в легочной и прочих артериях развивается как итог нарушения гемодинамики, пороков сосудов, гипертонической болезни. Ослабевает нормальный отток крови из правого предсердия, остатки жидкой соединительной ткани давят на стенки, провоцируя адаптивные механизмы. Нагрузка на предсердие увеличивается, орган разрастется. Наращивает мышечную массу, чтобы повысить сократительную способность и предотвратить разрыв тканей.
Другой механизм связан с дисфункцией трехстворчатого (трикуспидального) клапана. Он прикрывает проход между правыми предсердием и желудочком. Нарушение работы приводит к неполному выбросу крови, росту давления в камерах и их гипертрофии по тем же причинам. Исходя из происхождения процесса, механизма становления, выделяют три формы:
- Кардиосклеротическая разновидность. Возникает как итог перенесенного воспаления, инфаркта и прочих явлений того же рода (коронарная недостаточность, ИБС). Место поражения рубцуется, клетки грубо располагаются вокруг области, ткани разрастаются искусственно. Отсюда увеличение объема, нарушение нормальной активности.
- Компенсаторный тип. Развивается в результате влияния негативного фактора: роста давления в легочной артерии, сосудах малого круга, прочих процессов.
- Рабочая разновидность. Формируется у пациентов, профессионально занятых спортом. Реже ведущих подобную физическую активность в рамках работы (грузчики, иные).
Определение механизма играет большую роль в диагностике. Это основа для назначения грамотной терапии.
Причины
Гипертрофия правого предсердия – это достаточно опасное заболевание, которое нередко связано с наследственными нарушениями. Это означает, что недуг часто передается детям от родителей. Ключевыми причинами аномалии также считают следующее:

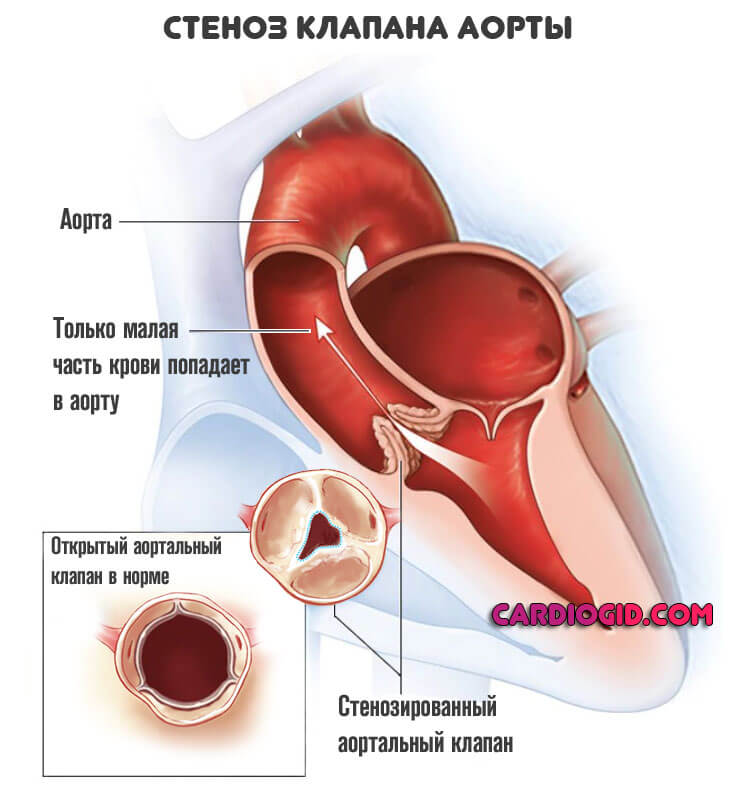
- Артериальная гипертензия. Представляет собой стабильный рост давления. Итог сочетания группы моментов, которые и приводят к изменению показателей тонометра. По мере прогрессирования уровни АД стабилизируются на высоких отметках, отмечается усиление выброса в предсердия. Напряжение на стенки камер растет, первый удар приходится именно на правую структуру. Отсюда утолщение и начало компенсаторного механизма. На 3-й стадии гипертонической болезни помочь радикальным образом уже нельзя. Велик риск выработки резистентности к терапии, тогда показатель будет снижаться незначительно или не полностью. Нагрузка все равно присутствует. Потому показаны регулярные госпитализации для коррекции схемы терапии. Иначе велик риск летального исхода в перспективе 5-10 лет с постановки диагноза. Возможно меньше.
- Сужение трехстворчатого клапана. Он располагается между желудочком и предсердием. Этот элемент отвечает за правильное перемещение крови. При уменьшении отверстия между предсердием и желудочком наблюдается сокращение объема транспортируемой крови. Для нормализации кровообращения предсердие вынуждено прикладывать большее количество усилий для выталкивания крови. Как следствие, его стенки заметно увеличиваются.
- Поражения легких. Развитие обструкции легких или бронхита часто провоцирует нарастание давления в легочной артерии. Именно в нее проникает кровь из желудочка. Нарастание параметров давления провоцирует развитие гипертрофии.
- Трикуспидальная регургитация. Под этим термином понимают недостаточность клапана. В случае развития этой аномалии трехстворчатый клапан между фрагментами органа не способен полностью закрываться. Как следствие, из желудочка кровь переносится в предсердие. Это провоцирует его увеличение.
- Врожденные пороки. Под этим термином принято понимать генетические отклонения в структуре сердца. Этот орган ребенка формируется неправильно еще в период внутриутробного развития. Отклонение вызывает сложности в работе сердца. Обычно аномалии касаются митрального или трехстворчатого клапана. Патологическим изменениям может подвергаться и клапан легочной артерии. Отклонения в структуре органа вызывают проблемы с кровообращением и провоцируют развитие гипертрофии.
- Гипертрофия правого желудочка. Довольно часто патологические процессы в данном элементе сердца провоцируют увеличение правого предсердия.
- Легочная эмболия. Сердечный желудочек соединен с легкими специальной артерией. Этот сосуд транспортирует кровь с невысоким содержанием кислорода в легкие. Благодаря этому происходит ее очищение от углекислого газа и восстанавливается нужный объем кислорода. При развитии легочной эмболии наблюдается нарушение свободного кровообращения, поскольку в конкретной зоне сосуда формируется тромб. В такой ситуации сердце вынуждено усиленно функционировать для нормализации кровотока. Ключевые нагрузки приходятся на предсердие и желудочек. В итоге их размеры меняются в сторону увеличения.
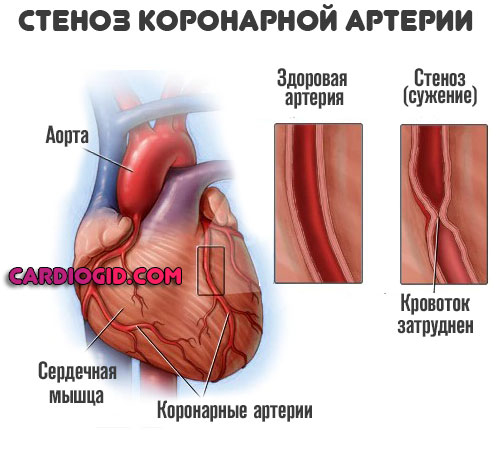
- Пороки развития сосудов врожденного и приобретенного характера. Как пример — стеноз легочной артерии или аортального клапана. Заканчивается нарушением движения крови по малому (лёгочному) кругу, ростом давления в сосудах. Напряжение на стенки камер тоже увеличивается. Такие процессы трудно поддаются коррекции. Медикаменты борются только с симптомами, а первопричина остается нетронутой.
Существуют и иные причины возникновения ГПП:
- вредные привычки – к появлению проблем может приводить курение или употребление спиртных напитков;
- наличие лишнего веса;
- повреждение грудной клетки;
- неврозы, стрессовые ситуации;
- физические перегрузки;
- перенесенный инфаркт миокарда или миокардит;
- стенокардия;
- врожденные деформации скелета;
- воспаление легких или пневмония;
- бронхиальная астма;
- хроническая обструктивная болезнь легких;
- воспаления миокарда, околосердечной сумки.
Симптомы и клинические проявления
На начальных стадиях, пока не присоединилась выраженная сердечная недостаточность (нарушение работы сердца и кровоснабжения органов и тканей), гипертрофия протекает бессимптомно, никак не влияя на качество жизни.
Со временем начинают проявляться признаки легочного застоя – одышка, покашливание и покалывание в сердце, утомляемость при умеренной нагрузке.
В дальнейшем, если процесс прогрессирует, к гипертрофии правого желудочка присоединяются другие изменения сердечной мышцы (дилатация желудочка, легочное сердце, нарушение кровоснабжения, ритма и функции сердца), появляются типичные выраженные признаки сердечно-сосудистой недостаточности – одышка при небольшой физической активности и в состоянии покоя, снижение трудоспособности до полной инвалидности.
| Симптомы, сопутствующие гипертрофии правого предсердия | Если патология прогрессирует, могут присоединяться |
|---|---|
| Утомляемость | Отеки лодыжек |
| Покалывающие, неострые боли в области сердца | Нарушения ритма (ощущение замирания, перебоя) |
| Одышка, связанная с умеренной физической нагрузкой | Кровохаркание |
| Ночной непродуктивный кашель | Боли в правом подреберье (из-за застойных явлений в печени) |
| Бледность или синюшность кожных покровов | Застой жидкости в брюшной полости (асцит) |
| Признаки венозного застоя (деформированные и расширенные венозные сосуды) |
Симптомы часто появляются спустя некоторое время после перенесенных легочных заболеваний (бронхитов, воспаления легких).
Признаки гипертрофии ПП на ЭКГ

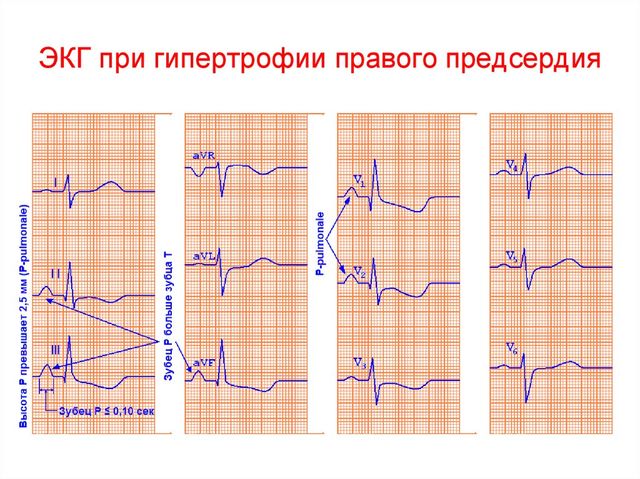
Информативный диагностический метод определения патологии – электрокардиография, характерные признаки гипертрофии правого предсердия на ЭКГ проявляются:
- заострением и увеличением высоты зубца Р ( таким образом регистрируется возбуждение предсердий, в норме зубец Р пологий с закругленной вершиной);
- увеличением амплитуды (ширины изображения на бумаге) зубца Р (в норме не превышает 0,2 секунды, графически отображается с помощью крупных клеток на ЭКГ-бумаге).
Для подтверждения данных ЭКГ врач может назначить другие диагностические методы – дуплексное ультразвуковое сканирование, с его помощью можно оценить степень гипертрофии и других изменений сердца (дилатацию правого желудочка, увеличение общих размеров).
Диагностика
Первичный прием у кардиолога для выявления признаков повышенной нагрузки на правое предсердие включает методы предварительной диагностики:
- опрос пациента для описания детального анамнеза;
- перкуссия — простукивание в области сердца;
- пальпация — нажатие на определенные участки тела для выявления патологических отклонений;
- аускультация — прослушивание сердечного ритма.
Для установления точного диагноза назначают прохождение инструментальных исследований:
- ЭХО-КГ (эхокардиография) или УЗИ сердца — осмотр анатомической структуры органа (увеличение объема предсердия, утолщение стенок), а также определение типа порока.
- Контрастная рентгенография и КТ (компьютерная томография) — выявление изменений границ предсердия и желудочка справа, проверка состояния артериальной сетки.
- МРТ — проводят при затруднении оценки эхокардиографии.
- Дуплексное сканирование + допплерография — для получения характеристики гемодинамики.
Есть ли специфическое лечение?
Однозначный ответ – нет: лечить нужно патологию, что привела к развитию ГПП. Для этого может понадобиться медикаментозное, а в случае дефекта сердечных клапанов – и хирургическое лечение.
Но иногда для нормализации размеров предсердия достаточно просто скорректировать образ жизни:
- пересмотреть схему питания (в частности, исключить холестеринсодержащие продукты), нормализовать массу тела;
- установить режим работы и отдыха;
- добавить несложные регулярные физические нагрузки;
- избавиться от вредных привычек;
- больше находиться на свежем воздухе;
- по возможности, избегать эмоциональных потрясений.
Конечно, несложно найти оправдания, чтобы этого не делать, но имейте в виду: процесс может пройти «точку невозврата», и вызванное неправильным режимом увеличение размеров предсердия станет необратимым. Основные ЭКГ-признаки увеличения правого предсердия вам теперь известны: скорее всего, вы без труда определите, присутствуют ли они на вашей электрокардиограмме. Но поскольку ГПП – заболевание вторичное и отдельного лечения, которое вам могли бы «назначить» в ближайшей аптеке, не допускает, консультации врача не миновать. Только кардиолог владеет знаниями, достаточными для определения первичной патологии и назначения адекватного лечения.
В большинстве случаев назначают пожизненный прием определенных препаратов. Терапия обычно проводится под строгим контролем специалиста. Для адекватного индивидуального лечения может потребоваться помещение в стационар.
Медикаментозная терапия ГПП при разных типах патологии включает:
| Основные заболевания | Лечение |
|---|---|
| Болезни легких | Относительно выявленной патологии назначают компенсаторную терапию бронхолитическими средствами, глюкокортикостероидами, антикоагулянтами, фибринолитическими или антибактериальными препараты |
| Патологии сердечной мышцы | Прописывают антиаритмические препараты, кардиопротекторы, антиагреганты |
| После инфаркта или миокардита | Прием средств кардиопротекторного действия, ингибиторы АПФ, нитраты |
| ИБС | Назначают нитроглицерин, адреноблокаторы, антиагреганты |
| При пороках сердца | Применяют коррекцию хирургическим путем |
Служба в Армии
Само по себе ГПП не является освобождением от призыва на военную службу. Однако вместе с этим диагнозом, могут быть выявлены изменения в других отделах сердца и соседних органах, в зависимости от которых, определяется категория годности призывника к службе в армии.
Возможные осложнения
- Основное последствие — легочное сердце. Это специфический порок, сопровождается дисфункцией органа. Трудно поддается терапии.
- Дыхательная недостаточностью. Нарушение газообмена и смерть от асфиксии в определенный момент.
- Инфаркт.
- Инсульт. Некроз нервных тканей, локализованных в головном мозге. Развивается неврологический дефицит .
- Остановка работы мышечного органа, асистолия.
- Отек легких.
Предотвращение осложнений — одна из ключевых задач лечения. Перегрузка правого предсердия — результат нарушения дыхательной деятельности и кардиальных проблем. Обычно в комплексе. Диагностика — задача первоочередная, нужно выявить сам процесс и определить его происхождение. Далее сценарий зависит от полученных данных. На ранних этапах есть шансы на полную компенсацию состояния, затем все куда хуже. Но отчаиваться в любом случае не нужно.
Прогноз
Зависит от основного патологического процесса. Ранние формы дают 100% выживаемость. Образ повседневного существования почти не страдает, пациент может продолжать прежнюю активность с незначительными ограничениями.
При присоединении пороков прогрессирование в разы быстрее. Смерть наступает в 30% случаев.
Артериальная гипертензия, рост легочного давления и прочие неизлечимые по характеру патологии не гарантируют раннего летального исхода. Зависит от момента начала курации.
Возможность радикального вмешательства характеризуется резким улучшением прогноза.
Вопросы о вероятном исходе стоит адресовать ведущему врачу. Потому рекомендуется обращаться к одному и тому же кардиологу. Он учтет все факторы и даст примерный ответ.
Гипертрофия правого предсердия: проявления и диагностические мероприятия
Гипертрофия правого предсердия (ГПП) – не отдельное заболевание, а скорее симптом или последствие других болезней.
Тем не менее, ГПП важно выявить вовремя: это позволит диагностировать сопутствующую патологию, а при острой необходимости назначить симптоматическое лечение гипертрофии.
Единственный случай, когда ГПП не должна внушать опасений – это равномерное увеличение всех отделов сердца вследствие систематической физической нагрузки.
Причины ГПП (первичные патологии)
В кардиологической практике гипертрофия правого отдела сердца встречается реже, чем увеличение левого. Причина в том, что, обеспечивая гемодинамику большого круга кровообращения, левый желудочек испытывает большие нагрузки, чем правый, выталкивающий кровь в малый круг. А перегрузка желудочка влечет за собой функциональные изменения и в соответствующем предсердии.
Поводом для увеличения только правого предсердия может стать один или несколько следующих факторов:
- острые или хронические легочные заболевания – обструктивная болезнь, эмболия ответвлений легочной артерии, эмфизема и т.д.;
- бронхиты, бронхиальная астма;
- гипертрофия правого желудочка (на экг — узнайте, как она выглядит);
- врожденные дефекты (пороки) сердца;
- приобретенные клапанные пороки – стеноз (сужение) и регургитация (пропускание).

Вкратце опишем механизм их влияния на размеры предсердия.
Между правым предсердием и желудочком находится трехстворчатая перегородка – трикуспидальный клапан. В норме она остается закрытой при сокращении желудочка (в фазе систолы) и открывается в момент расслабления (в фазе диастолы) для заполнения его кровью, поступающей из предсердия.
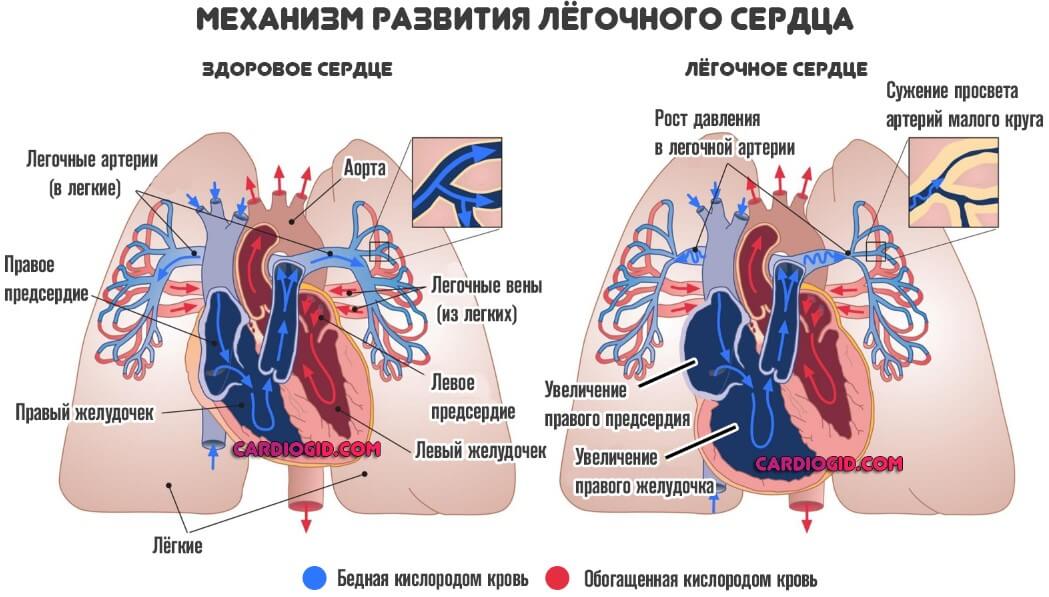
Бронхо-легочные болезни увеличивают давление в легочной системе кровообращения и, как следствие, в правом желудочке. Поэтому кровь, поступающая в правое предсердие, не сразу перетекает в желудочек, что провоцирует ГПП.
В работе трехстворчатого клапана возможны отклонения – структурные или функциональные, врожденные или приобретенные: это может быть неполное смыкание створок в фазе систолы или, наоборот, сужение просвета между ними в фазе диастолы.
Клинические симптомы
Отдельных, свойственных только ГПП симптомов не существует. Клиническая картина связана, в основном, с проявлениями первичной патологии, но иногда дополняется и признаками венозного застоя. Пациент может жаловаться на:

- беспричинную утомляемость, заторможенность;
- одышку или затруднение дыхания;
- неравномерный сердечный ритм;
- кратковременную боль, покалывание в области сердца;
- отеки ног и брюшной стенки;
- синюшный цвет кожи.
Если такие жалобы впервые появились на фоне сложных инфекций, обострения астмы, легочной эмболии или других острых состояний – есть вероятность, что после излечения нормальный режим работы сердца восстановится. Для контроля процесса реабилитации выполняют ЭКГ в динамике.
Признаки на ЭКГ в сравнении с нормой
При подозрении на ГПП на кардиограмме исследуют:
- высоту и форму зубцов R,S в отведениях I-III и зубца P в любом из отведений II, III или aVF;
- направление (вверх/вниз) и ширину основания зубцов;
- повторение рисунка (бессистемно или периодически).

На основании результатов делают выводы о наличии или отсутствии указанных ниже признаков гипертрофии.
Смещение ЭО сердца вправо
В тех случаях, когда ГПП обусловлена либо сопряжена с гипертрофией правого желудочка, на ЭКГ может наблюдаться отклонение электрической оси сердца вправо. Нормальное положение ЭО – между 0 ◦ и 90 ◦ ; если же градусная мера принадлежит интервалу 90 ◦ -99 ◦ , регистрируют незначительное отклонение оси вправо. При значениях 100 ◦ и выше говорят о существенном смещении оси.
Формулу для величины угла здесь приводить не будем, но подскажем, как «на глазок» определить по кардиограмме правостороннее смещение ЭО. Для этого нужно проверить, выполнены ли следующие условия:
- В I-м отведении: зубец S отрицательный, R – положительный, но его высота меньше глубины S.
- В отведениях II и III: высота зубца R на порядок выше, чем та же высота в отведении I. Кроме того, при сравнении между собой зубцов R в отведениях II,III последний должен быть выше.
«Легочное сердце» (P-pulmonale)
Патологические изменения в легочном (лат. pulmonale) круге кровообращения – частая причина ГПП. На ЭКГ они отражаются модификациями первого (предсердного) зубца P.
При нормальном функционировании предсердий зубец P имеет неострую, сглаженную верхушку; но при ГПП в отведениях II, III, aVF наблюдается высокий заостренный «пик». Объяснение этого факта заключается в следующем: линия зубца P представляет собой сумму двух пиков – возбуждений каждого из предсердий.
- В норме возбуждение ПП предшествует возбуждению ЛП; угасание возбуждений происходит в том же порядке. П- и Л-кривые пересекаются, и точка их пересечения соответствует вершине «купола» зубца P.
- При ГПП возбуждение ЛП происходит после возбуждения ПП, но затухают они практически одновременно. Амплитуда П-пика больше, и он полностью «поглощает» Л-пик – это отражается на форме суммарной кривой.
Следует понимать, что совокупность признаков P-pulmonale может присутствовать на кардиограмме не только при гипертрофии, но и при функциональной перегрузке ПП – такое случается, например, на фоне гипертиреоза, тахикардии, ишемической болезни сердца и т.д.
Смещение ЭО вправо также не является специфическим ГПП-симптомом: небольшое отклонение ЭО от вертикали встречается в норме у астеников – высоких людей худощавого сложения.
Для уточнения состояния и размеров сердца врач может, помимо ЭКГ, применить и другие методики.
Дополнительная диагностика
Если на ЭКГ выявлены признаки увеличения предсердия, пациенту рекомендуют дополнительные обследования для подтверждения гипертрофии и выяснения ее причин.
Простейшие методы диагностики – перкуссия (простукивание), пальпация (ощупывание) и аускультация (выслушивание) – будут задействованы уже на осмотре в кабинете кардиолога.
Из аппаратных исследований, вероятнее всего, назначат эхокардиографию (ЭхоКГ – УЗИ сердца): она безопасна для всех групп пациентов, включая пожилых, детей раннего возраста и беременных женщин, и годится для многократных обследований в динамике.
 Современные эхокардиографы используют специальное ПО для 3D-визуализации строения сердца и его клапанов; при этом есть возможность измерить как функциональные, так и физические параметры (в частности, объем частей сердца, толщину стенок и т.д.).
Современные эхокардиографы используют специальное ПО для 3D-визуализации строения сердца и его клапанов; при этом есть возможность измерить как функциональные, так и физические параметры (в частности, объем частей сердца, толщину стенок и т.д.).
Совместно с ЭхоКГ в кардиологии применяют допплерографию и цветное ДС (допплеровское сканирование): эти обследования дополняют результат ЭхоКГ информацией о гемодинамических характеристиках и цветным изображением кровотока.
В редких случаях возможна ситуация, когда результат ЭхоКГ не соответствует клиническим проявлениям. Дело в том, что картинка, которую мы видим на мониторе ЭхоКГ-аппарата, на деле лишь модель, построенная программой на основе вычислений. А программам, как и людям, свойственно ошибаться.
Итак, если УЗИ не помогает определиться с диагнозом, назначают контрастную рентгенографию или компьютерную томографию. Оба этих рентгенологических метода позволяют получить достоверное изображение сердца на фоне других анатомических структур, что очень важно при ГПП, обусловленной легочными болезнями.
Существует ли специфическое лечение
Однозначный ответ – нет: лечить нужно патологию, что привела к развитию ГПП. Для этого может понадобиться медикаментозное, а в случае дефекта сердечных клапанов – и хирургическое лечение.
Но иногда для нормализации размеров предсердия достаточно просто скорректировать образ жизни:
- пересмотреть схему питания (в частности, исключить холестеринсодержащие продукты), нормализовать массу тела;
- установить режим работы и отдыха;
- добавить несложные регулярные физические нагрузки;
- избавиться от вредных привычек;
- больше находиться на свежем воздухе;
- по возможности, избегать эмоциональных потрясений.
Основные ЭКГ-признаки увеличения правого предсердия вам теперь известны: скорее всего, вы без труда определите, присутствуют ли они на вашей электрокардиограмме. Но поскольку ГПП – заболевание вторичное и отдельного лечения, которое вам могли бы «назначить» в ближайшей аптеке, не допускает, консультации врача не миновать. Только кардиолог владеет знаниями, достаточными для определения первичной патологии и назначения адекватного лечения.
Гипертрофия правого предсердия (перегрузка и увеличение камеры): причины, симптомы, лечение и прогноз жизни
Г ипертрофия правого предсердия — это расширение, утолщение стенки миокарда на уровне этой камеры. На начальных этапах не проявляет себя никак, кроме редких исключений. Далее симптоматика представлена не только кардиальными, но и дыхательными признаками. Клиническая картина яркая, качество жизни пациента существенно падает.
Без грамотной своевременной помощи велика вероятность смерти от остановки сердца, отека легких. Терапия консервативная или оперативная, при устранении первопричины. Зависит от диагноза.
В основном количестве случаев процесс имеет замкнутый, парадоксальный характер: гипертрофия провоцируется проблемами с бронхолегочной системой и их же усугубляет в дальнейшем.
В крайне редких случаях может быть вариантом физиологической условной нормы (у спортсменов).
Механизм развития
Увеличение правого предсердия — результат роста давления в легочной артерии, прочих сосудах малого круга, также перегрузки камеры кровью в результате влияния того или иного фактора.
Выявление играет диагностическую роль, потому как гипертрофия имеет несколько типов.
Рост давления в легочной и прочих артериях развивается как итог нарушения гемодинамики, пороков сосудов, гипертонической болезни.
Ослабевает нормальный отток крови из правого предсердия, остатки жидкой соединительной ткани давят на стенки, провоцируя адаптивные механизмы.
Нагрузка на предсердие увеличивается, орган разрастется. Наращивает мышечную массу, чтобы повысить сократительную способность и предотвратить разрыв тканей.
Другой механизм связан с дисфункцией трехстворчатого (трикуспидального) клапана. Он прикрывает проход между правыми предсердием и желудочком.
Нарушение работы приводит к неполному выбросу крови, росту давления в камерах и их гипертрофии по тем же причинам.
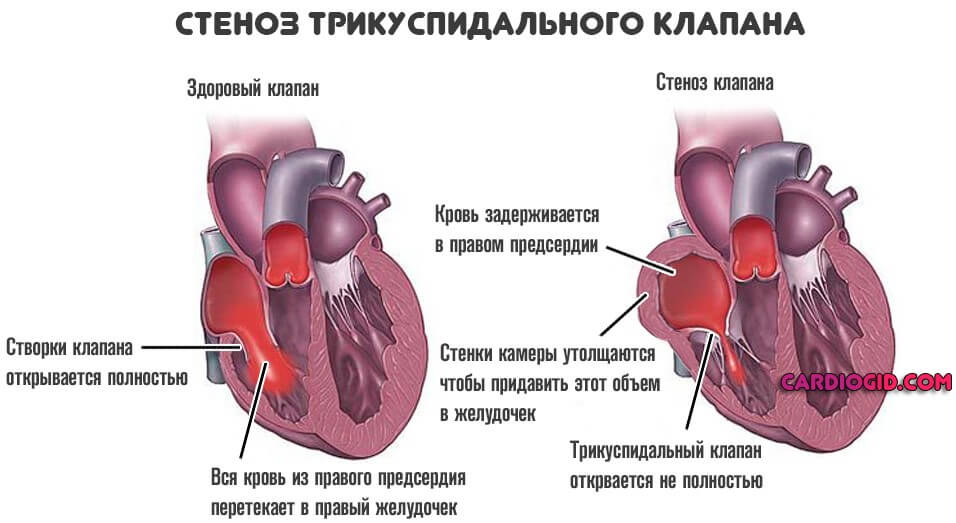
Исходя из происхождения процесса, механизма становления, выделяют три формы:
- Кардиосклеротическая разновидность. Возникает как итог перенесенного воспаления, инфаркта и прочих явлений того же рода ( коронарная недостаточность , ИБС). Место поражения рубцуется, клетки грубо располагаются вокруг области, ткани разрастаются искусственно. Отсюда увеличение объема, нарушение нормальной активности.
- Компенсаторный тип. Развивается в результате влияния негативного фактора: роста давления в легочной артерии, сосудах малого круга, прочих процессов.
- Рабочая разновидность. Формируется у пациентов, профессионально занятых спортом. Реже ведущих подобную физическую активность в рамках работы (грузчики, иные).
Определение механизма играет большую роль в диагностике. Это основа для назначения грамотной терапии.
Причины
Факторы могут быть сердечными и внекардиальными. Одни приводят к развитию дефекта быстрее. Прочие на протяжении длительного срока (от 3 лет и свыше).
Артериальная гипертензия
Представляет собой стабильный рост давления. Итог сочетания группы моментов, которые и приводят к изменению показателей тонометра.
По мере прогрессирования уровни АД стабилизируются на высоких отметках, отмечается усиление выброса в предсердия. Напряжение на стенки камер растет, первый удар приходится именно на правую структуру. Отсюда утолщение и начало компенсаторного механизма.
На 3-й стадии гипертонической болезни помочь радикальным образом уже нельзя. Велик риск выработки резистентности к терапии, тогда показатель будет снижаться незначительно или не полностью.
Нагрузка все равно присутствует. Потому показаны регулярные госпитализации для коррекции схемы терапии. Иначе велик риск летального исхода в перспективе 5-10 лет с постановки диагноза. Возможно меньше.
Изменение массы тела в сторону увеличения
Ожирение признается болезнью далеко не всеми. Это патологический процесс, но не он виновен в гипертрофировании.
Увеличенное правое предсердие — это результат текущего атеросклероза, закупорки просвета в первую очередь легочной и коронарных артерий холестериновыми отложениями — бляшками.
Отсюда рост давления, перенапряжение камер, ишемия тканей миокарда и двойственный механизм развития нарушения.
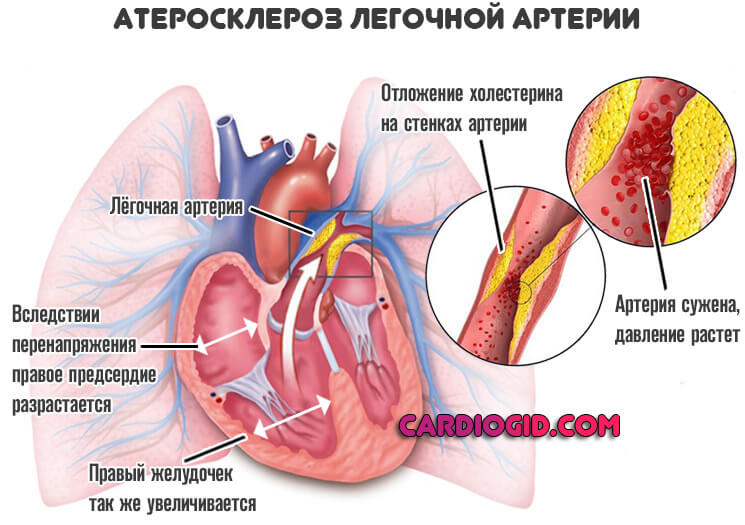
Обменные состояния купируют статинами. Лечение назначается на ранних стадиях, пока не началась генерализованные клеточные нарушения.
Стрессы длительного характера
Сопровождаются выбросом кортикостероидов и катехоламинов. Кортизол и адреналин как основные. Они вызывают сужение сосудов, в том числе коронарных. Рост артериального давления, затем наступают нарушения работы сердца.
Восстановление представляет большие трудности. Показана психотерапевтическая помощь, освоение методов релаксации, перемена профессиональной деятельности, прочие мероприятия. Зависит от случая.
Длительное время организм в таком состоянии существовать не способен.
Пороки развития сосудов врожденного и приобретенного характера
Как пример — стеноз легочной артерии или аортального клапана .
Заканчивается нарушением движения крови по малому (лёгочному) кругу, ростом давления в сосудах. Напряжение на стенки камер тоже увеличивается.
Такие процессы трудно поддаются коррекции. Медикаменты борются только с симптомами, а первопричина остается нетронутой.
Пороки трикуспидального клапана
Трехстворчатая структура перекрывает просвет между правым предсердием и желудочком. При нарушении работы возникает неполный выброс крови в следующую камеру, либо обратный ее ток — регургитация.
Часть жидкой соединительной ткани остается в предсердии и давит на стенки. В качестве компенсаторного механизма возникает утолщение.
С одной стороны это предотвращает разрыв, с другой позволяет активнее перекачивать кровь. Подробнее о трикуспидальной регургитации читайте в этой статье .
Лечение назначается сразу после выявления. Запущенные или опасные случаи корректируются хирургическим путем. Операция существенно увеличивает шансы на выживание и сохранение здоровья.
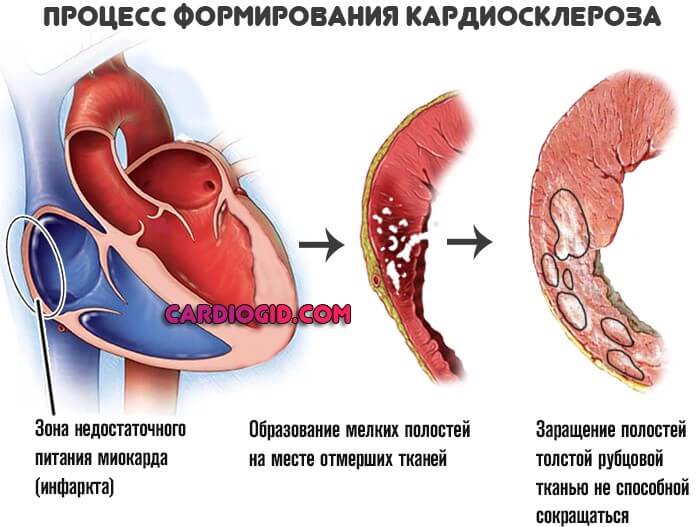
Перенесенный инфаркт
Некроз кардиальных тканей, миокарда. Сопровождается выраженной симптоматикой, потому спутать патологический процесс с другими трудно. Требует срочной госпитализации и первой помощи.
Даже в случае успеха, которым признается сохранение жизни пациенту, наблюдается ишемическая болезнь . Она налагает массу ограничений на бытовые, профессиональные условия.
Также требуется постоянное лечение под контролем кардиолога. Применяются протекторы, антиаритмические , противогипертензивные средства и прочие.
Причиной гипертрофии правого предсердия оказывается рубцевание тканей, грубая эпителизация поврежденных областей.
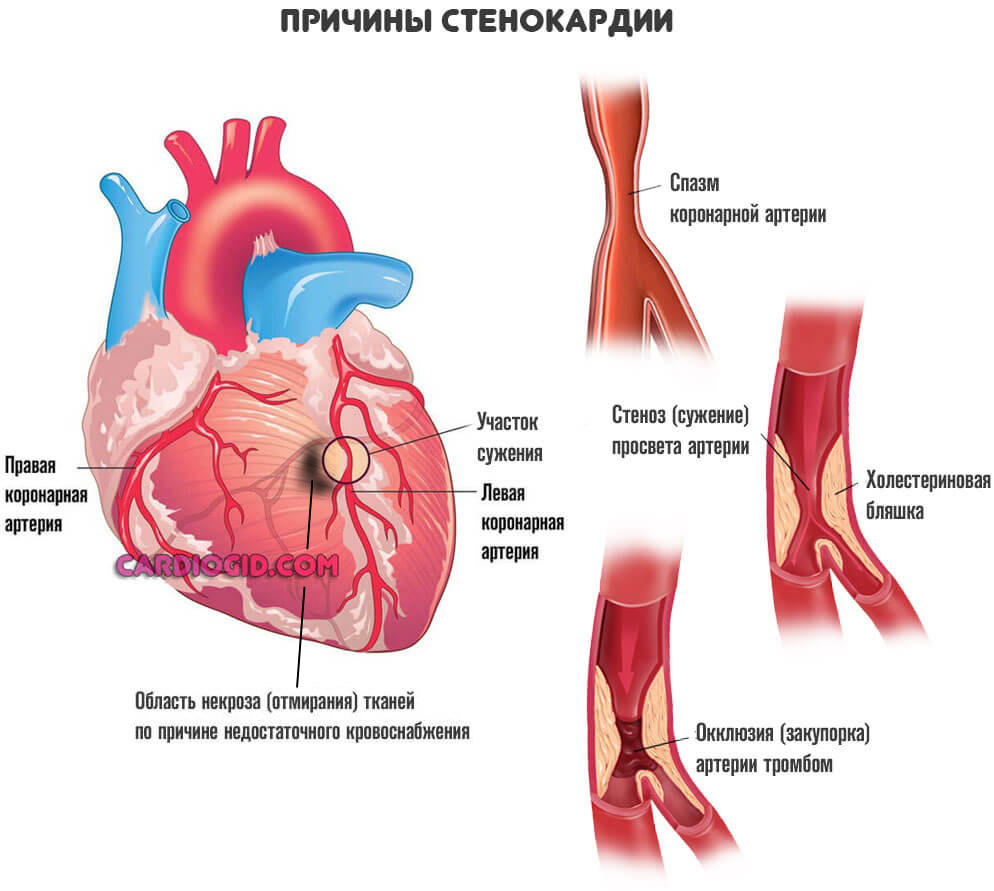
Стенокардия
Вариант коронарной недостаточности наравне с инфарктом. Процесс на столь опасный, дает шансы на излечение, время на диагностику.
Протекает приступами. Каждый такой эпизод приводит к отмиранию небольшой части мышечного слоя, некрозу. Далее, так же как при инфаркте, погибшие ткани замещаются толстыми, рубцовыми.
Подробнее о симптомах приступа стенокардии и методах ее лечения читайте здесь .
Воспаление легких или пневмония
Септическое поражение паренхимы. Сопровождается длительными нарушениями газообмена, ростом давления в малом круге.
Возможны повреждения кардиальных структур, тем более при длительно текущем или хроническом процессе.
Лечение в стационаре, с устранением признаков дыхательной недостаточности, противомикробной терапией и восстановлением активности работы сердца.
Бронхиальная астма
Большинство случаев составляет аллергическая ее разновидность. Она не поддается полному излечению, поскольку имеет иммунный характер. Есть шансы добиться стойкой многолетней ремиссии.
Длительное течение сопровождается выходом процесса из-под контроля, нарастанием явлений дыхательной недостаточности и нарушением нормального газообмена, ростом давления в малом круге.
Итог — гипертрофия не только предсердия, но и правого желудочка (лёгочное сердце).
Требуется систематическое применение глюкокортикоидов и бронходилататоров (с осторожностью, последние вымывают калий и нарушают сократимость миокарда).
Хроническая обструктивная болезнь легких
Бич курильщиков и работников вредных промышленных предприятий.
Нарушения имеют необратимый характер. Тотального излечения ждать не стоит. Перевести патологический процесс в ремиссию также непросто. Необходимы длительные периоды терапии, мощными препаратами на основе гормонов. Отказ от курения уже не поможет.
Длительные занятия спортом
Приводят к искусственному разрастанию камер сердца. Это итог чрезмерной физической активности, ответ на необходимость нормализовать кровяной выброс.
Органический дефект ассоциирован с брадикардией (снижением ЧСС), падением артериального давления. Это часть общей клинической картины.
«Сердце спортсмена» считается вариантом физиологической нормы, но за лицами с таким характером профессиональной деятельности нужно тщательно наблюдать .
Утолщение правого предсердия — не единственное изменение. разрастаются и остальные камеры.
Воспаления миокарда, околосердечной сумки
Инфекционного или аутоиммунного характера. Приводят к последствиям, похожим на итоги инфаркта.
Причины гипертрофии ПП — результат кардиальных и бронхолегочных патологий.
Симптомы
Признаки процесса зависят от степени и выраженности нарушения. На ранних стадиях возникают такие моменты:
- Легкое жжение в грудной клетке, возможно покалывание. Боли слабые, не выраженные. Длительность минимальна. Купируются Нитроглицерином .
- Кашель. Интенсивного характера, непродуктивный, мокроты нет. Усиливается в ночное время, может сопровождаться кровохарканием.
- Бледность кожных покровов. Слизистых оболочек.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Одышка. Сначала связанная с интенсивной физической нагрузкой. Отклонения могут обнаружить только спортсмены, человек без ежедневных тренировок не добирается до порога, когда симптом заявляет о себе. Затем в состоянии покоя. Проявление сопровождает пациента на постоянной основе и не купируется бронхорасширяющими средствами.
- Чрезмерная утомляемость без физической активности. Слабость, сонливость, апатия. Снижение способности к труду.
Подобные симптомы наблюдаются и в более позднее время, но усугубляются и дополняются рядом признаков.
Среди тревожных моментов:
- Кровохаркание. Не имеет ничего общего с туберкулезом, но нужно проведение дифференциальной диагностики. По меньшей мере, рентгена, а лучше компьютерной томографии для отграничения.
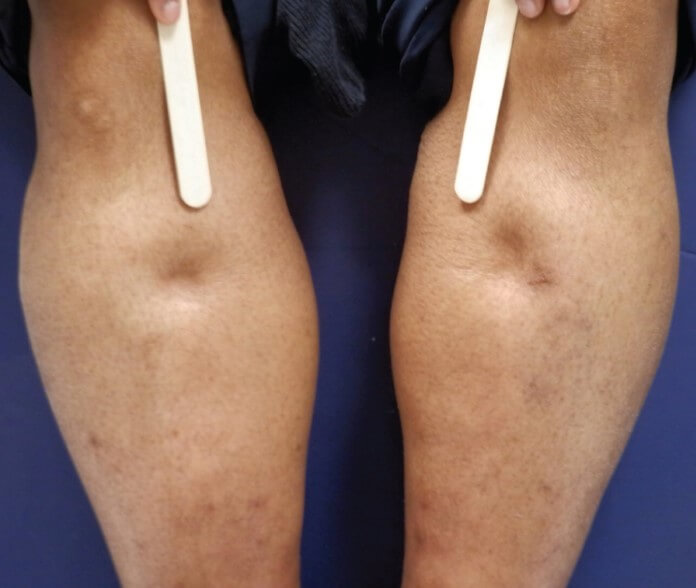
- Отечность нижних конечностей. Сначала страдают только ступни, потом лодыжки. Далее процесс охватывает всю ногу или сразу обе.
- Увеличение печени. Болезненные ощущения в правом подреберье, при пальпации обнаруживается выступающий за край орган. В отсутствии лечения нарастают явления воспалительного, деструктивного процесса. Возможно скопление жидкости в брюшной полости или асцит, желтуха, прочие явления.
- Набухание шейных сосудов. Указывает на рост венозного давления. Это следствие застоя крови.
- Нарушение ритма сердца. По типу брадикардии, мерцания желудочков. Субъективно ощущается как замирание в грудной клетке, перебои, тяжесть и прочие моменты
- Головная боль. В затылочной области. Темени.
- Вертиго. Вплоть до невозможности устоять на ногах.
- Тошнота. Крайне редко — рвота. Признаки неврологического дефицита.
Диагностика
Проходит в амбулаторных условиях. В большинстве случаев время на качественное обследование есть, главное обратиться до развития угрожающих явлений.
Примерный перечень мероприятий:
- Устный опрос больного, сбор анамнестических данных.
- Аускультация. Выслушивание сердечного звука. Отмечаются шумы различного характера. Но не всегда.
- Измерение артериального давления, частоты сокращений. Оба показателя могут быть в норме или отклонены. По характеру нарушения говорят о том или ином вероятном диагнозе.
- Суточное мониторирование. Регистрация жизненно важных показателей в течение 24 часов. Используется для оценки состояния в динамике.
- Электрокардиография. Выявление функциональных нарушений со стороны мышечного органа.
- Эхокардиография. Методика визуализации. Используется для определения дефектов, их локализации и степени выраженности.
- МРТ или КТ грудной клетки по мере необходимости.
- Оценка неврологического статуса.
- УЗИ печени и органов брюшной полости.
Анализ крови общий, биохимический, также не гормоны (при подозрениях на эндокринные нарушения).
Признаки на ЭКГ
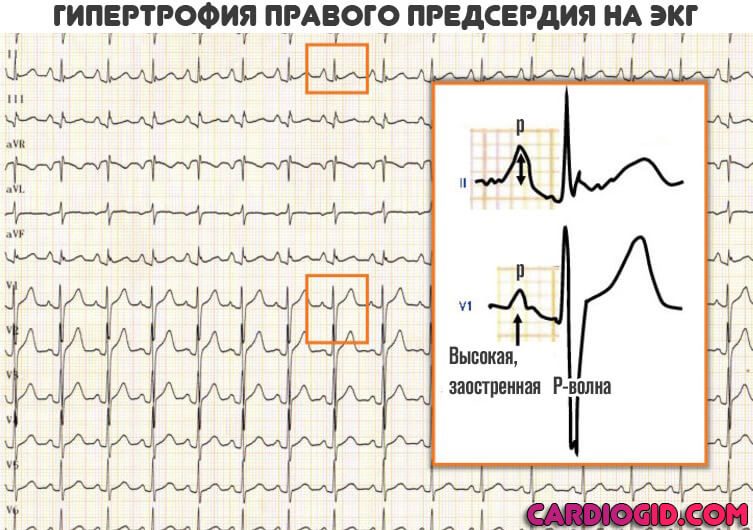
- Характерный признак на кардиограмме — деформация предсердного зубца P (заострение, в нормальном состоянии он округлый, без зазубрин) и его уширение.
- Изменение частоты сокращений. Сначала в сторону тахикардии, на поздних стадиях ЧСС падает до 60 и ниже.
Оценка проводится диагностом, затем повторно кардиологом на приеме.
Гипертрофия правого предсердия на ЭКГ проявляется повышением и заострением P-волны. Остальные моменты играют второстепенную роль и позволяют оценить уже сам характер сопутствующих нарушений.
Лечение
Проводится под контролем кардиолога. На ранних этапах, если катастрофических дефектов еще нет, показано динамическое наблюдение. Каждые 3-6 месяцев кардиография и ЭХО-КГ, также изменение давления, ЧСС.
Ухудшение, прогрессирование — основание для срочного назначения медикаментов. По показаниям прибегают к хирургическому лечению патологии.
Перечень лекарственных средств симптоматического и этиотропного, сердечного действия:
- Кардиопротекторы. Нормализуют метаболизм в клетках. Милдронат.
- Антиаритмические. При экстрасистолии, фибрилляции, пароксизмальной тахикардии. Хинидин. При непереносимости — Амиодарон. Другие использовать не рекомендуется.
- Бета-блокаторы. Анаприлин, Метопролол. Для коррекции уровня артериального давления и купирования синусовых форм аритмии.
- Сердечные гликозиды. Стабилизируют сократительную способность миокарда. Но используются малыми курсами, с осторожностью. После инфаркта не назначаются.
- Диуретики. Для выведения лишней жидкости и снижения нагрузки на сердце.
- Гепатопротекторы. Чтобы предотвратить повреждение клеток печени.
Прочие наименования показаны при внекардиальных причинах.
Операция — крайняя мера. Назначается при пороках сосудов, самого сердца и клапанов. Опухолях, аневризмах и др.
К народным методам прибегать нельзя, они в лучшем случае бесполезны, тогда не стоят затраченного времени и денег, в худшем — опасны.
В рамках реабилитации и дальнейшего лечения показан отказ от курения, спиртного. Нормализация рациона (стол №10).
Рабочая или физиологическая разновидность вообще не требует терапии. Нужно постоянно наблюдать за пациентом. При необходимости применяют кардиопротекторы.
Прогрессирование патологии ассоциировано с плохим исходом. Помочь в силах только трансплантация органа.
Прогноз
Зависит от основного патологического процесса. Ранние формы дают 100% выживаемость. Образ повседневного существования почти не страдает, пациент может продолжать прежнюю активность с незначительными ограничениями.
При присоединении пороков прогрессирование в разы быстрее. Смерть наступает в 30% случаев.
Артериальная гипертензия, рост легочного давления и прочие неизлечимые по характеру патологии не гарантируют раннего летального исхода. Зависит от момента начала курации.
Возможность радикального вмешательства характеризуется резким улучшением прогноза.
Вопросы о вероятном исходе стоит адресовать ведущему врачу. Потому рекомендуется обращаться к одному и тому же кардиологу. Он учтет все факторы и даст примерный ответ.
Возможные осложнения
- Основное последствие — легочное сердце . Это специфический порок, сопровождается дисфункцией органа. Трудно поддается терапии.
- Дыхательная недостаточностью. Нарушение газообмена и смерть от асфиксии в определенный момент.
- Инфаркт.
- Инсульт. Некроз нервных тканей, локализованных в головном мозге. Развивается неврологический дефицит .
- Остановка работы мышечного органа, асистолия.
- Отек легких.
Предотвращение осложнений — одна из ключевых задач лечения.
Перегрузка правого предсердия — результат нарушения дыхательной деятельности и кардиальных проблем. Обычно в комплексе.
Диагностика — задача первоочередная, нужно выявить сам процесс и определить его происхождение.
Далее сценарий зависит от полученных данных. На ранних этапах есть шансы на полную компенсацию состояния, затем все куда хуже. Но отчаиваться в любом случае не нужно.
Гипертрофия правого предсердия
Каждый из нас видел рельефные, накаченные тела людей, которые со спортом на «ты». Не секрет, что любая мышца человеческого тела, подвергающаяся нагрузке, увеличивается в размерах. Сердце не исключение, поскольку сердце – это мышечный, полый орган.
Сердце состоящий из четырёх отсеков — двух предсердий и двух желудочков, которые, сокращаясь, перекачивают кровь по организму. Стенки этих камер образованы мышечным слоем — миокардом, который при чрезмерной нагрузке может утолщаться — гипертрофироваться, это можно видеть при проведении ЭКГ. Чаще наблюдается утолщение левых отделов сердца, поскольку они подвергаются большей нагрузке, но также имеет место гипертрофия правых отделов, в частности гипертрофия правого предсердия.
Почему «толстеет» правое предсердие?

Гипертрофия правого предсердия
Сердце качает кровь по организму. Из предсердий через отверстия кровь попадает в желудочки, а затем выталкивается в сосуды. Правое предсердие способно вместить в себя определенный объем крови, если этот объём по каким-либо причинам превышает допустимый, мышечная ткань сердца начинает работать более активно, чтобы этот лишний объём изгнать, запускаются защитные механизмы и мышечная ткань растёт — гипертрофируется, стенки предсердия утолщаются — так им легче справляться с нагрузкой.
Это состояние и есть гипертрофия правого предсердия. Все причины, приводящие к гипертрофии можно условно разделить на две большие группы: болезни сердца и болезни лёгких. Рассмотрим эти причины подробнее:
-
Хронические заболевания лёгких: хроническая обструктивная болезнь лёгких, бронхиальная астма, эмфизема лёгких. При патологии лёгких происходит повышение давления в системе лёгочной артерии, увеличивается давление в правом желудочке, а затем и правом предсердии, происходит гипертрофия правых отделов сердца;

Каковы симптомы гипертрофии?

Одышку при физической активности
На ранних стадиях, как правило, пациент не подозревает, что его правое предсердие «набирает» массу. Его увеличение можно наблюдать только на ЭКГ. могут возникать жалобы на одышку при физической активности, иногда в покое, на слабость, кашель, увеличение пульсации вен шеи. При формировании недостаточности кровообращения по большому кругу, возникает тяжесть под ребром справа, может прощупываться край печени, отёки и пастозность стоп, лодыжек, живота.
Осложнениями, которые возникают, когда увеличенные и расширенные правые отделы сердца не справляются со своей работой, являются сердечная недостаточность и хроническое лёгочное сердце.
Помощники в диагностике гипертрофии

ЭКГ-признаки гипертрофии правого предсердия
Распознать гипертрофию врач может по ЭКГ. Существуют определённые признаки, по которым доктор может узнать увеличение предсердия. Итак, ЭКГ-признаки: зубец P, который на кардиограмме отвечает за работу предсердия, в отведениях II, III, avF становится высоким, остроконечным, более 2,5 мм в высоту. Зубец P еще по-другому называют P-«pulmonale», в ЭКГ отведениях v1, v2 он становится двугорбым или двухфазным.
Электрическая ось сердца отклонена влево. Заподозрив гипертрофию на ЭКГ, врач назначит Эхокардиографию. На ЭхоКГ будет наблюдаться увеличение толщины миокарда или увеличение размеров предсердия. На рентгенограмме может быть увеличение тени правых отделов сердца. Следует отметить, что изменения на ЭКГ в виде увеличения амплитуды зубца Р могут наблюдаться у высоких, худощавых молодых людей. Это является вариантом нормы.
Перегрузка или гипертрофия. Как отличить?

Отличие перегрузки и гипертрофии правого предсердия
Следует отличать такие понятия как перегрузка правого предсердия и гипертрофия правого предсердия. Разница в том, что перегрузка — это симптом в большинстве своём кратковременный и проходящий, это состояние, которое возникает остро (при обострении бронхиальной астмы, пневмонии, инфаркте). Перегрузка может также наблюдаться при эндокринных нарушениях — тиреотоксикозе, при тахикардии. При перегрузке предсердия на ЭКГ будут такие же симптомы, как и при гипертрофии. Но при снятии острого приступа, или после излечения, когда состояние пациента улучшится и причины уйдут, все симптомы и ЭКГ-признаки исчезнут и кардиограмма нормализуется.
Как лечить гипертрофированное предсердие?

Поскольку гипертрофия — это не болезнь, а всего лишь симптом той или иной болезни, лечению подвергается заболевание, повлекшее за собой увеличение сердца. Если гипертрофия вызвана бронхиальной астмой или хронической обструктивной болезнью лёгких, должно быть грамотно подобрано лечение, способствующее снижению частоты обострений и перевод этих заболеваний в состояние ремиссии. Если гипертрофия произошла по причине нарушений со стороны трёхстворчатого клапана — должны быть предприняты меры по нормализации его работы.
Таким образом, воздействуя на основное заболевание, возможно если не устранить, то недопустить прогрессирования роста миокарда предсердия. От пациента в свою очередь требуется полный отказ от вредных привычек (курение, алкоголь), сбалансирование питание, отказ от острой, солёной пищи, соблюдение режима труда и отдыха, контроль за массой тела. Рекомендации по лечению и соблюдению здорового образа жизни врач даёт индивидуально и в каждом конкретном случае. Единственное общее правило для всех пациентов: неукоснительное соблюдение рекомендаций врача.