Лечение варикоцеле
Как я уже упомянул, консервативные методы лечения варикоцеле неэффективны. Слабую и растянутую стенку вен нельзя укрепить с помощью лекарств. Поэтому единственным эффективным методом лечения варикоцеле является хирургический. Существуют различные варианты операций при варикоцеле. Расширенные вены могут перевязываться в паховом канале, выше или ниже его. Возможен эндоваскулярный подход – эмболизация и склерозирование расширенных вен. Однако, “золотым стандартом” является микрохирургическая подпаховая (субингуинальная) перевязка – операция Мармара.
Рассмотрим особенности каждой из этих операций, применяемых для лечения варикоцеле.
Операция Паломо
При этой операции разрез длиной 5-6 см выполняется в нижней боковой части живота, выше пахового канала. В этом месте яичковая вена представляет собой, обычно, один ствол, идущий вместе с яичковой артерией и лимфатическими сосудами. Хирург производит выделение, перевязку и пересечение сосудистого пучка единым блоком. Чаще всего используется общая или спинальная анестезия. Недостатком операции Паломо является пересечение яичковой артерии, питающей соответствующее яичко, что может ухудшать его функциональное состояние. Пересечение лимфатических сосудов может приводить к формированию водянки яичка (гидроцеле). Восстановление и реабилитация после операции Паломо занимает около 2 недель.
Операция Иваниссевича
Длина разреза примерно такая же, как и при операции Паломо, но сам разрез производится ниже, непосредственно в области пахового канала. Семенной канатик (содержащий расширенные вены) в этом месте лежит довольно поверхностно, что делает возможным его выделение. Как правило, операция выполняется под общей или спинальной анестезией, хотя возможно и местное обезболивание.
При операции Иваниссевича хирург старается сохранить яичковую артерию и лимфатические сосуды, но отсутствие оптического увеличения затрудняет эту задачу. В случае перевязки артерии и лимфатических сосудов могут возникнуть осложнения, описанные выше (атрофия яичка, формирование гидроцеле). Период восстановления после операции Иваниссевича протекает около 2 недель.
Операция Мармара
Операция Мармара (субингуинальное микрохирургическое лигирование вен семенного канатика). Эта методика была впервые описана американским урологом Джоэлом Мармаром в 1985 году. Через небольшой (около 2 см) разрез кожи в паховой области (ниже пахового канала) производится выделение семенного канатика. С применением оптического увеличения (операционный микроскоп или бинокуляры) и микрохирургической техники производится разделение элементов семенного канатика (семявыносящий проток, яичковая артерия, притоки внутренней семенной вены и лимфатические сосуды). Венозные сосуды диаметром более 2 мм перевязываются (лигируются) и пересекаются. Все остальные элементы остаются интактными. Операция заканчивается наложением косметического шва.
В 1992 году другой американский уролог-андролог Марк Гольдштейн модифицировал операцию Мармара, предложив пересекать не только ветви внутренней семенной вены, но и вены мошонки (ветви наружной семенной вены и губернакулярные вены), для чего необходимо извлечь в операционную рану яичко. Модификация Гольдштейна до сих пор активно применяется урологами всего мира, особенно при рецидивных формах варикоцеле.
Операцию Мармара можно выполнить как под общей или спинальной, так и под местной анестезией. Минимальная длина разреза и микрохирургическая техника делают возможным выполнение этой операции в амбулаторных условиях, без госпитализации.
В большинстве случаев пациент может покинуть клинику уже через 1-2 часа после операции. Осложнения при операции Мармара встречаются гораздо реже, чем при других вариантах операций, применяемых при варикоцеле. Функциональные и косметические результаты операции Мармара также значительно лучше, чем у других методик. В большей степени увеличивается количество и подвижность сперматозоидов. Закономерно, что операция Мармара в настоящее время рассматривается как “золотой стандарт” хирургического лечения варикоцеле.
Мошоночный доступ
Варикозно расширенные яичковые вены можно пересечь и на уровне мошонки. Через небольшой разрез около 1-2 см производится выделение семенного канатика с последующим пересечением варикозно расширенных вен. Основные этапы операции соответствуют методике Мармара. Основная сложность при мошоночном доступе заключается в том, что внутренняя семенная вена на уровне мошонки представлена сетью разнокалиберных вен, образующих лозовидное (или гроздевидное) венозное сплетение. Для достижения хорошего эффекта необходимо пересечь каждую из этих ветвей, что, безусловно, увеличивает время операции. Мошоночный доступ в настоящее время редко используется для лечения варикоцеле.
Лапароскопическое лигирование яичковой вены
Как и любые другие лапароскопические операции, лигирование яичковой вены производится через проколы в передней стенке живота. Операция проводится только под общим наркозом. Через проколы в брюшную полость вводятся инструменты и оптическая система. Яичковая вена выделяется недалеко от внутреннего отверстия пахового канала, на нее накладываются металлические клипсы и вена пересекается. Функциональные результаты лапароскопической операции при варикоцеле в целом близки к результатам операции Иваниссевича.
Послеоперационный период протекает легче, чем при операциях Паломо и Иваниссевича, проколы в животе довольно быстро заживают. Обычно пациент выписывается домой на следующий день после лапароскопического лигирования. Единственным преимуществом лапароскопической операции при варикоцеле, на мой взгляд, является возможность пересечь яичковые вены с обеих сторон (при двустороннем варикоцеле) через один и тот же доступ. Недостатками лапароскопического доступа является необходимость общего наркоза, а также риск осложнений, связанный с введением инструментов в брюшную полость.
Эмболизация яичковой вены при варикоцеле
Эта методика является наименее инвазивной среди всех, применяемых для лечения варикоцеле. Отсутствие разреза позволяет выполнить эмболизацию под местной анестезией (или вообще без анестезии!). Необходимость в швах также, естественно, отпадает. Через иглу в бедренную вену вводится тонкий катетер с гибким проводником. По катетеру в сосудистую сеть вводится контраст, локализация и перемещение проводника и катетера отслеживаются с помощью рентгеноскопии. Катетер ретроградным путем (от почечной вены по направлению к яичку) проводится во внутреннюю семенную (яичковую) вену. Оценивается строение и особенности яичковой вены, выявляются возможные дополнительные ветви и притоки. После этого по катетеру в просвет вены вводится свернутая спираль. В просвете вены спираль расширяется, надежно прижимаясь к стенкам вены и фиксируясь внутри. Затем в просвет вены вводится эмболизирующая субстанция, полностью закрывающая просвет вены. Выполняется контрольное исследование кровотока по вене. В случае отсутствия кровотока операция завершается.
Уже через два часа после операции пациент может покинуть клинику. Рецидивы варикоцеле после эмболизации встречаются очень редко. Еще одним преимуществом эмболизации при варикоцеле является то, что во время процедуры производится рентгеноскопия вен, что позволяет диагностировать различные анатомические аномалии, добавочные ветви, соединяющие яичковую вену с одноименной веной с противоположной стороны, другие сосудистые особенности, приводящие к рецидивам варикоцеле. В связи с этим, эмболизация может быть особенно эффективной в случаях рецидивного варикоцеле. Как и любой метод, эмболизация яичковой вены не лишена недостатков.
Один из существенных – необходимость введения контрастного вещества (обычно то же, что вводится при компьютерной томографии). Часть людей имеет аллергическую реакцию на контраст, им нельзя выполнить эмболизацию. Кроме этого, введение контраста противопоказано при почечной недостаточности. Поэтому, перед этой операцией обязательно проверяется уровень креатинина крови.
Еще одним ограничением для эмболизации является правостороннее варикоцеле. Правосторонняя локализация нечасто встречается при варикоцеле. Но, за счет анатомических особенностей, проведение катетера и проводника в правую яичковую вену часто бывает очень затруднительным. Поэтому, при правостороннем (или двухстороннем) варикоцеле лучше прибегать к хирургическим методам лечения, нежели к эмболизации.
Также определенное значение имеет высокая стоимость и относительно низкая доступность эмболизации. Стоимость эмболизации при варикоцеле, как правило, в несколько раз превышает стоимость хирургического лечения (в том числе, и операции Мармара). Это связано с использованием дорогостоящих одноразовых расходных материалов и необходимостью работы в эндоваскулярной операционной, оснащенной рентгеноскопическим оборудованием высокого разрешения (ангиографом). Эмболизация является в высокой степени оператор-зависимым методом, эффективность и безопасность которого в большой степени зависит от хирурга (человеческий фактор).
Осложнения при эмболизации яичковой вены встречаются редко. К ним относится аллергическая реакция на контраст, нарушение функции почек, кровотечение из места пункции, перфорация стенки вены. Редким специфическим осложнением является миграция (смещение) установленной спирали и ее передвижение по сосудистому руслу с возникновением эмболий в различных органах.
Cравнение различных операций для лечения варикоцеле:
| Длина разреза | Анестезия | Срок реабилитации | Частота рецидива | |
|---|---|---|---|---|
| Операция Паломо | 5-6 см | спинальная | 2 недели | 29 % |
| Операция Иваниссевича | 5-6 см | спинальная | 2 недели | 13,3 % |
| Операция Мармара | 2 см | местная/общая | 7-10 дней | до 4 % |
| Лапароскопия | 3 прокола | наркоз | 5-7 дней | 3-7 % |
| Эмболизация | Без разреза | местная | 1 день | до 10 % |
Я, в соответствии с рекомендациями Европейской ассоциации урологов, в большинстве случаев выполняю своим пациентам самую современную операцию по поводу варикоцеле – микрохирургическую субингуинальную перевязку варикозно расширенных вен по Мармару, и имею большой опыт этой операции.
Преимущества микрохирургической операции Мармара:
- Маленький косметический разрез в паховой области, в зоне роста волос (рубца практически не видно)
- Наибольшая эффективность операции достигается за счет применения операционного бинокуляра и микрохирургического инструментария
- Наименьший процент рецидивов и осложнений (менее 5 процентов)
- Возможность выполнения амбулаторно, без госпитализации
- Короткий и легкий послеоперационный и восстановительный период
Я осознаю свою ответственность за сохранение главного, что доверяет мне мой пациент, и сделаю все, чтобы оправдать доверие!
Варикоцеле
Причины и симптомы 1, 2, 3 и 4 степени варикоцеле
Определение варикоцеле
Варикоцеле представляет собой варикозное расширение вен, которые образуют гроздевидное (лозовидное) сплетение яичка. Слово «варикоцеле» в переводе с греческого языка означает «опухоль из венозных узлов». Такая патология довольно распространенное явление среди всех возрастных групп, но более часто диагностируется у подростков с 14-15 лет в период полового созревания.
Варикоцеле определяют у 10-15% мужчин, если это мужчины с бесплодием, то варикоцеле проявляется у 40% и у 80% мужчин с вторичным бесплодием, т. е. у тех от кого женщины уже имели потомство.
Причины варикоцеле
Варикоцеле возникает вследствие повышения давления в венах, обычно это связано с особенностями их анатомического расположения. Из-за особенностей хода левой яичковой вены варикоцеле чаще возникает слева. К факторам, способствующим развитию заболевания, относятся длительные чрезмерные физические нагрузки, заболевания способствующие повышению внутрибрюшного давления, тромбоз или постоянное сдавливание вен почек.
В основе мужского бесплодия лежат три фактора: неполноценность сперматозоидов, резкое уменьшение их числа, нарушение их продвижения и выброса наружу. Возникновение этих проблем может спровоцировать варикоцеле, в результате этой патологии в яичках повышается температура, нарушаются их функции, что приводит к повреждению сперматозоидов.
Варикоцеле, иными словами, являет собой варикозное расширение вен семенного канатика и яичка, это заболевание развивается при сбоях в работе клапанов в венах, что способствует обратному току крови.
Симптомы варикоцеле
На начальных стадиях варикоцеле может протекать бессимптомно. Только боли в мошонке и яичке, усиливаясь по мере прогрессирования болезни, могут констатировать её появление. Как правило, больные испытывают тянущую боль в одном или обоих яичках, мошонке, в паховой зоне, наблюдается увеличение или опущение мошонки, с левой стороны.
Болевые ощущения усиливаются при физической нагрузке, ходьбе и во время полового акта. Заболевание очень опасно своими последствиями для мужчин репродуктивного возраста. Болезнь варикоцеле яичка может иметь хроническое течение. Зачастую отклонение от нормы у многих мужчин оказывается случайной находкой при осмотре по поводу какой-либо другой болезни.
1, 2, 3, 4 степени варикоцеле
Существует четыре степени варикоцеле:
- 1 степень – варикозное расширение вены определяется только при помощи ультразвукового аппарата или метода допплерографии.
- 2 степень – расширение вены прощупывается в положении стоя.
- 3 степень – расширенные вены прощупываются и в любом положении стоя или лежа.
- 4 степень – расширение вены яичка и семенного канатика видны при визуальном осмотре.
Варикоцеле появляется у подростков юношеского возраста, в период полового созревания, по достижению какой-то степени больше не усугубляется. Крайне редко возможен переход из одной степени в другую. Варикоцеле справа или с обеих сторон – редкое явление.
Изменение половой вены обнаруживается урологом при визуальном осмотре. Если увеличение вен незначительное, то для большей убедительности проводится специальное обследование.
Лечение варикоцеле
При обследовании варикозное расширение вен выявляется на ощупь при натуживании в вертикальном положении тела, при этом визуально видно есть ли изменения в размерах и при прощупывании становится понятно, изменена консистенции яичка или нет. При сомнениях в верности диагноза, проводится обычное ультразвуковое исследование определяющее размеры яичка и внутреннюю структуру.
Также назначают УЗИ с применением допплерографии, данный метод исследует сосуды яичка и характер кровотока в них, точно выявляет, есть ли заброс крови назад в вены семенного канатика. Применяется лабораторная диагностика – спермограмма, для уточнения степени нарушения функции яичка, только оперативный способ лечения варикоцеле даёт положительный эффект.
Если заболевание проявляется болями в мошонке или бесплодием операция должна быть проведена обязательно в кратчайшие сроки после установления диагноза. Если же мужчину с варикоцеле ничего не беспокоит, и нет необходимости в продолжение потомства, то без операции можно обойтись. Применяются три основных способа лечения варикоцеле:
- традиционная операция или операция по Иваниссевичу – осуществляется методом перевязки, пересечения или удаления варикозно расширенной вены, делают разрезы, длиной около 3- 5 см .
эндоскопическая операция – делают три небольших прокола в животе пациента, через один из них вводится эндоскоп, перевязывается вена пораженного яичка. Операция длится около 15-20 минут. - склерозирование вен семенного канатика – через прокол бедренной вены в паху вводится катетер, проникает в нижнюю полую вену, затем в левую почечную вену и далее в устье пораженной вены. Наполняют её склерозирующим веществом, прекращая тем самым течение крови по сосуду.
К преимуществам данных видов операции относят отсутствие кровопотери, быстрое восстановление. Выздоровление наступает после месячного реабилитационного периода, рекомендуется исключить половые контакты, ограничить употребление соли, острых и горьких продуктов, физические нагрузки.
Среди возможных неприятных процессов после операции варикоцеле выделяют застой лимфы в тканях яичка, отек яичка и мошонки, болезненные ощущения в яичке, водянка яичка. Все это проходит через время. Большое значение имеет выбранный метод операции. Например, лапароскопический или микрохирургический метод исключают нарушение целостности семенной артерии и атрофию яичка, нарушение репродуктивной функции. Также современная хирургия гарантирует отсутствие возникновения рецидивов, повторное появление варикоцеле яичка.
Как возможное следствие варикоцеле может вызвать эндокринное бесплодие, заключающееся в нарушении сперматогенеза и морфологии сперматозоидов и иммунное бесплодие, когда собственная иммунная система определяет чужеродность ткани яичка и сперматозоидов и подвергает их атаке.
Показания к операции
Операцию по варикоцеле делать нужно только в 3 случаях:
Варикоцеле на УЗИ (лекция на Диагностере)
Нажимайте на картинки, чтобы увеличить.
Варикоцеле — это расширение вен гроздевидного сплетения семенного канатика; чаще находят слева, лишь в 2% случаев справа; у 20% больных повышенное давление из вен левого яичка передается на правую сторону.
Вены яичек
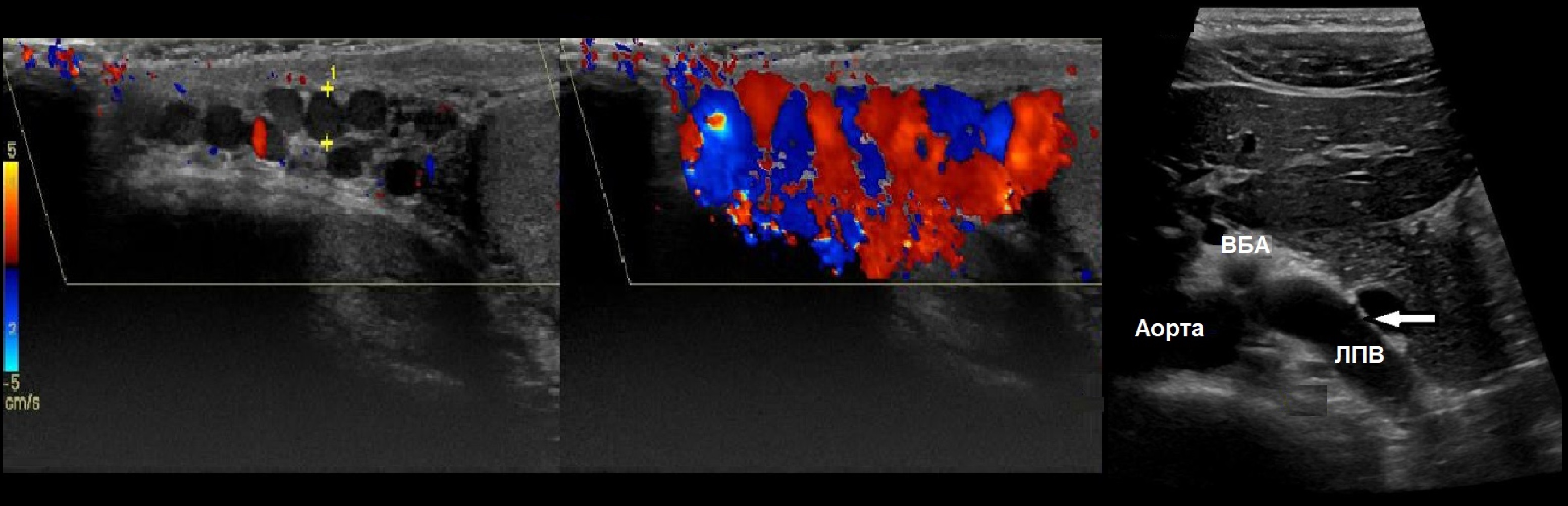
Вены гроздевидного сплетения сливаются в яичковую вену. Яичковая вена справа впадает в нижнюю полую, а слева — в левую почечную вену.
В 60% случаев у яичковой вены есть вены-спутники. Дефективные добавочные вены — это частый источник рефлюкса и причина рецидивов варикоцеле.
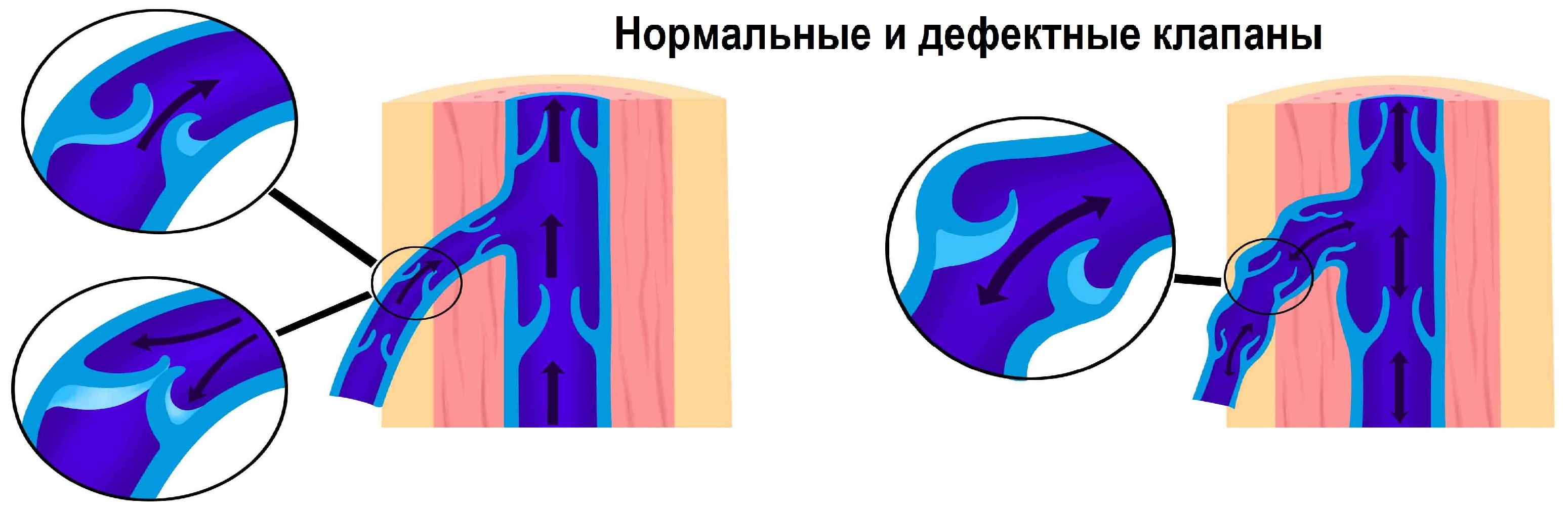
По кремастерной вене и вене семявыносящего протока кровь оттекает в подвздошные сосуды.
Шесть причин варикоцеле
- Дефективные клапаны яичковой вены;
- Аномалии формы и расположения вен (впадение правой вены яичка в правую почечную вену, кольцевидная левая почечная вена, ретроаортальная левая почечная вена и др.);
- Спленоренальные шунты при портальной гипертензии;
- Сдавливание вен объемным образованием;
- Повышение внутрибрюшного давления при занятиях тяжелой атлетикой и т.п.;
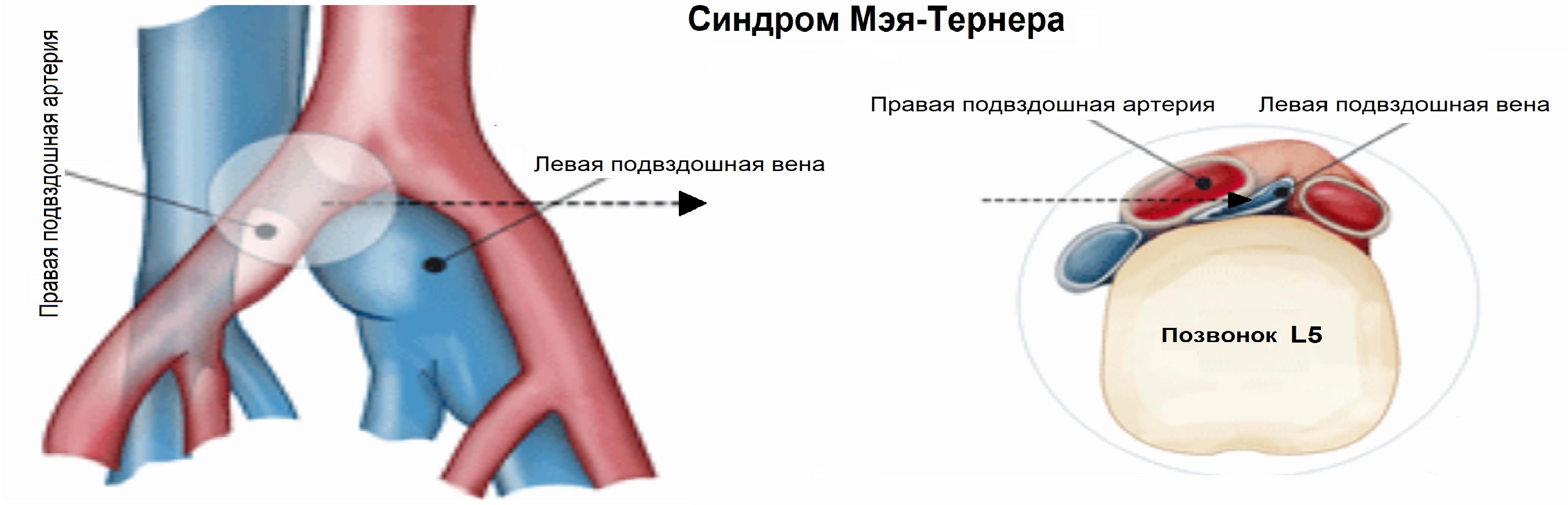
- Синдром Щелкунчика и синдром Мэя-Тернера.
При синдроме Щелкунчика затрудняется отток по левой яичковой вене: левая почечная вена проходит между аортой и верхней брыжеечной артерией; аортомезентериальный «пинцет» может сдавливать вену, что ведет к венной почечной гипертензии; в положении стоя «пинцет» сжимается, в положении лежа — раскрывается.
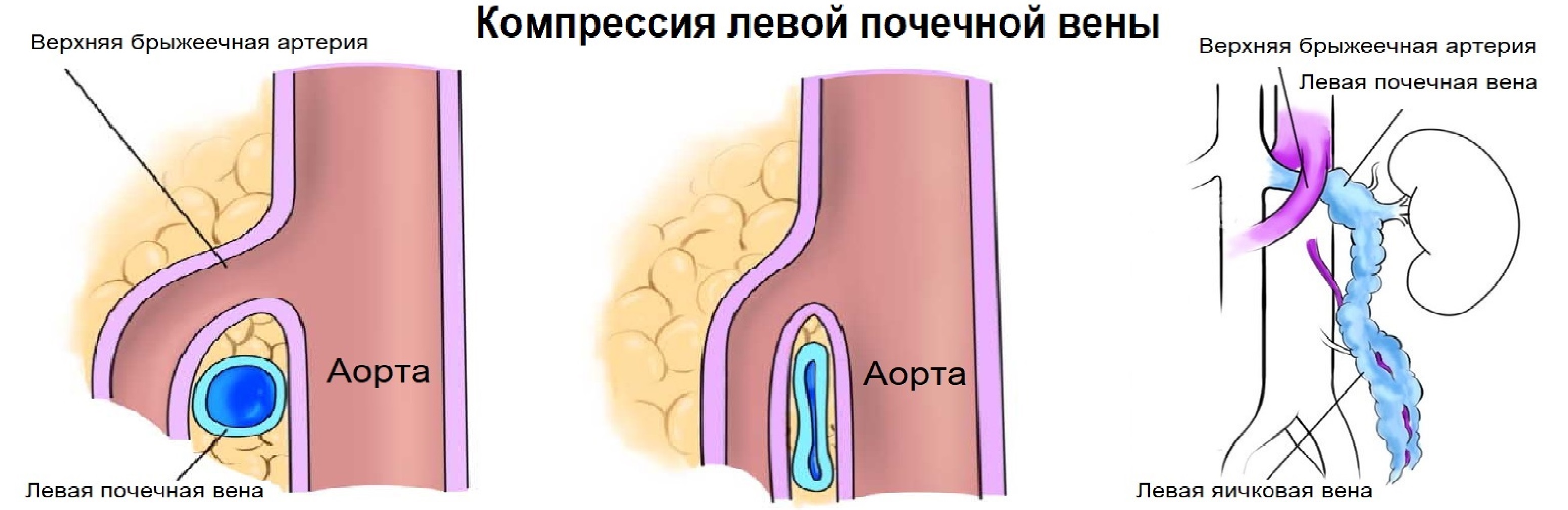
При синдроме Мэя-Тернера затрудняется отток по вене семявыносящего протока и кремастерной вене яичка: левая общая подвздошная вена может ущемляться между правой общей подвздошной артерией и пятым поясничным позвонком.
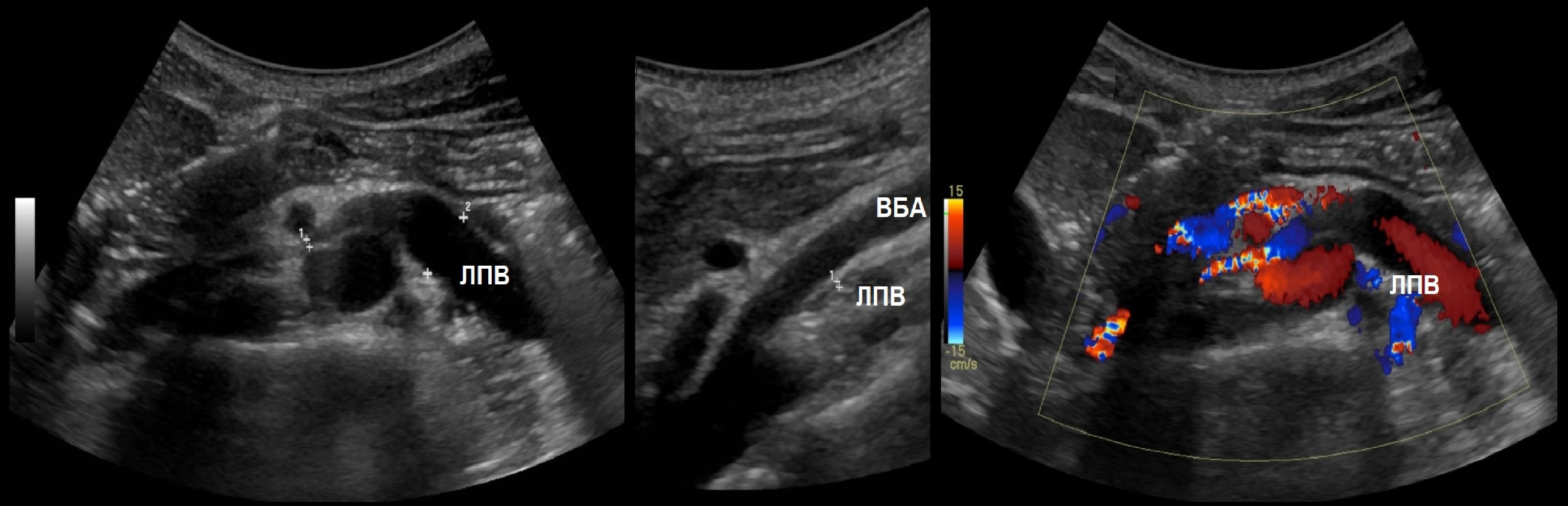
Задача. На УЗИ левая почечная вена расширена (13 мм), участок между аортой и верхней брыжеечной артерией заужен (1 мм). Кровоток в зоне стеноза с высокой скоростью (320 cм/сек), реверс кровотока в проксимальном сегменте. Заключение: Компрессия левой почечной вены аортомезентериальным «пинцетом» (синдром Щелкунчика).
Варикоцеле на УЗИ
Для УЗИ органов мошонки используют высокочастотный линейный датчик 7,5-10 МГц. Для осмотра брюшной полости, почек и малого таза понадобится конвексный датчик 3,5-5 МГц.
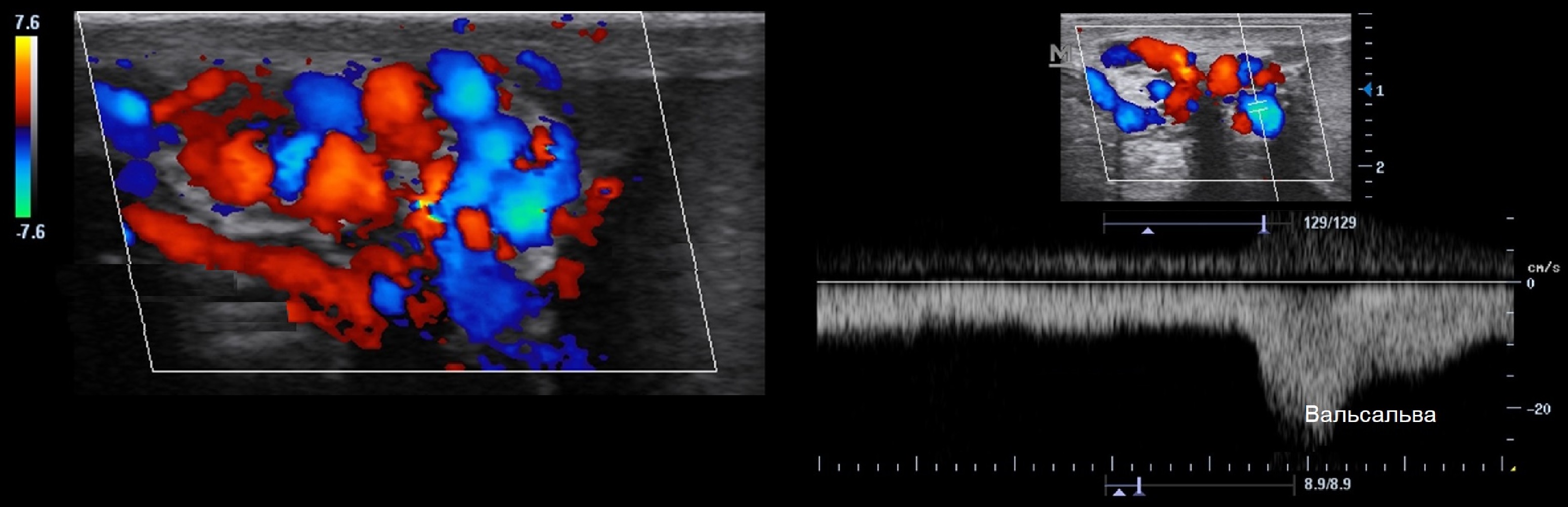
На УЗИ варикоцеле — это извитые анэхогенные структуры около яичка. Расширенными считают вены: в покое >3 мм, при пробе Вальсальвы >4 мм. Субклиническая форма варикоцеле: вены в покое 2,5 мм, при пробе Вальсальвы >3 мм.
Как делать УЗИ при варикоцеле
- Оцените размер яичек (смотри Размер яичек у мальчиков и мужчин).
- В положении пациента лежа изучают сосуды висячей части семенного канатика: определяют диаметр вен и направление кровотока в покое и при натуживание (проба Вальсальвы).
- Повторить в положении стоя.
- Исследуйте аортомезентериальный «пинцет», левую почечную вену, почечно-яичковый рефлюкс.
Задача. На УЗИ расширенные и извитые вены гроздевидного сплетения. Заключение: Варикоцеле.
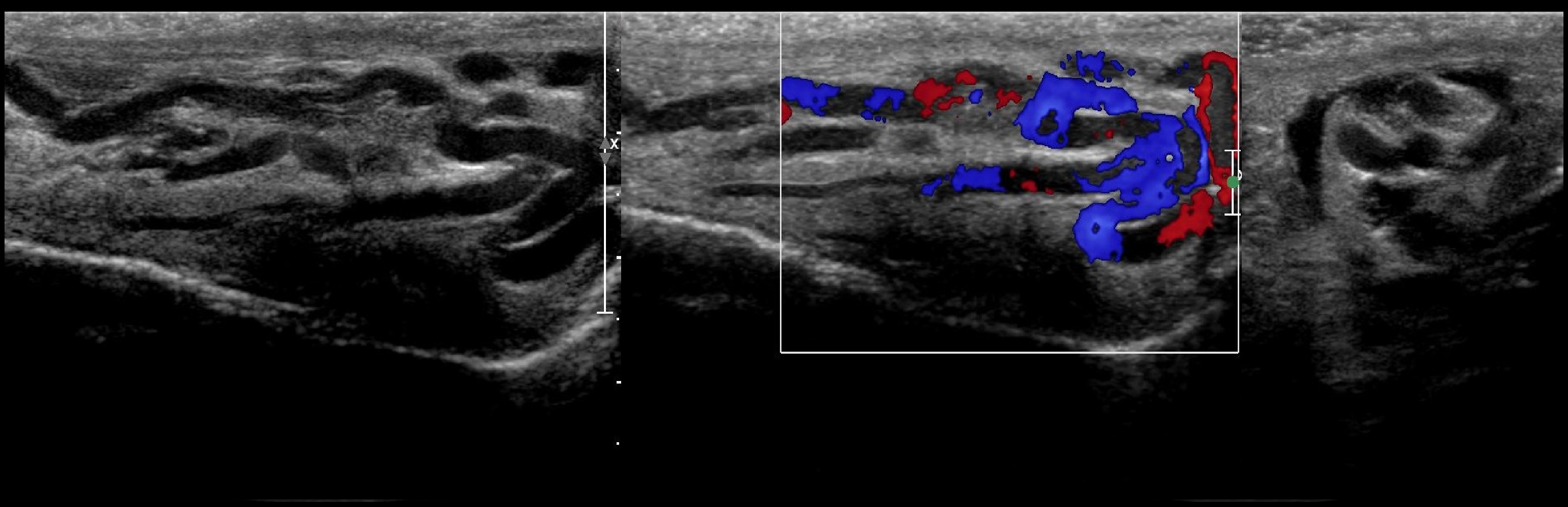
При варикоцеле кровоток в венах гроздевидного сплетения замедлен вплоть до стаза, антеградный (правильный) и ретроградный (обратный) потоки попеременно сменяются. В положении лежа преобладает антеградное направление, нагрузочные пробы провоцируют ретроградный кровоток.
При варикоцеле слева отмечено два типа реакции на пробу Вальсальвы справа: 1 — повышение скорости антеградного кровотока свидетельствует о включении дополнительного пути оттока; 2 — ретроградный кровоток указывает на исчерпанность резервов коллатерального русла (Шанина Е.Ю.).
Задача. На УЗИ в покое (1) вены гроздевидного сплетения расширены. При маневре Вальсальвы (2) вены еще расширились — рефлюкс, при ЦДК элайзинг эффект (стрелки) указывает, что скорость потока зашкаливает из красной в желтую, а из синей в зеленую зону. Заключение: Варикоцеле.

Степень варикоцеле на УЗИ по Sarteschi
I степень — вены не расширены, но реверс (смена направления) при пробе Вальсальвы.
II степень — вены небольшого диаметра на верхнем полюсе яичка, реверс при пробе Вальсальвы.
III степень — расширенные вены до нижнего полюса яичка только в положении стоя, реверс при пробе Вальсальвы.
IV степень — расширенные вены до нижнего полюса яичка в положении лежа, реверс при пробе Вальсальвы, размер яичка уменьшен.
V степень — расширенные вены до нижнего полюса яичка в положении лежа, при пробе Вальсальвы реверса НЕТ, т.к. исходный кровоток ретроградный — хуже некуда, резервы исчерпаны!
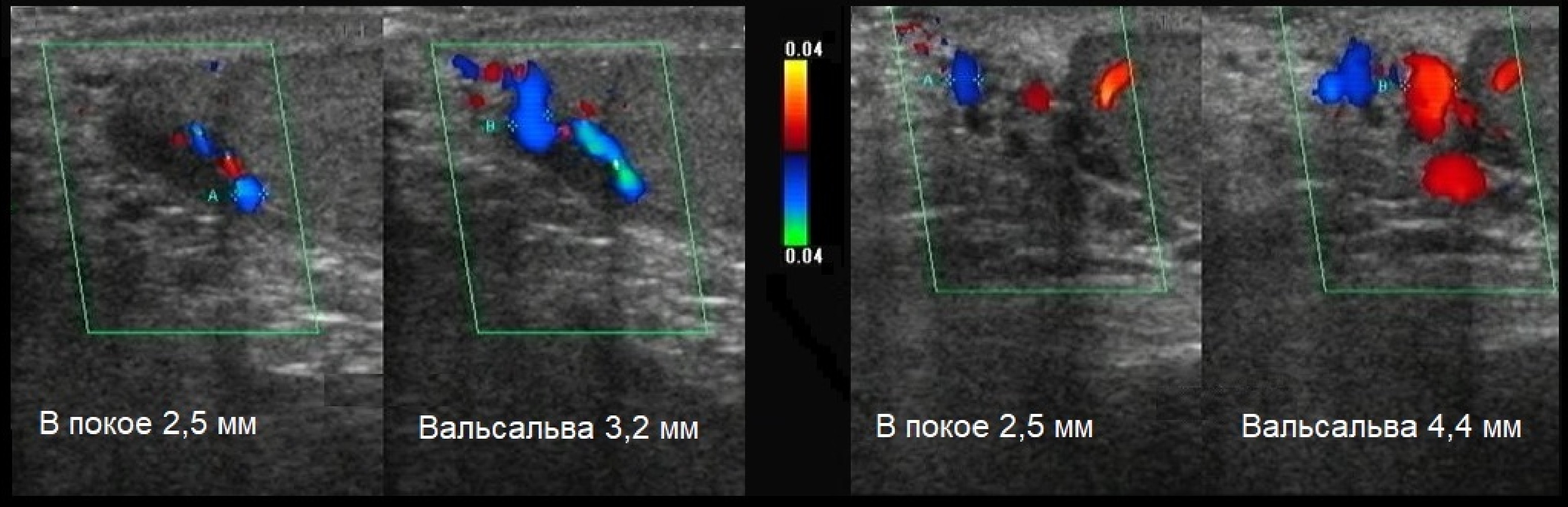
Задача. УЗИ мошонки в положении лежа. В покое (1) на верхнем полюсе яичка вены 2,5 мм, при пробе Вальсальвы (2) — 3,2 мм. Заключение: Варикоцеле, 1 степень (субклиническая форма). В покое (3) на верхнем полюсе яичка вены 2,5 мм, при пробе Вальсальвы (4) — 4,4 мм. Заключение: Варикоцеле, 1-2 степень. Необходимо исследовать вены в положении стоя.
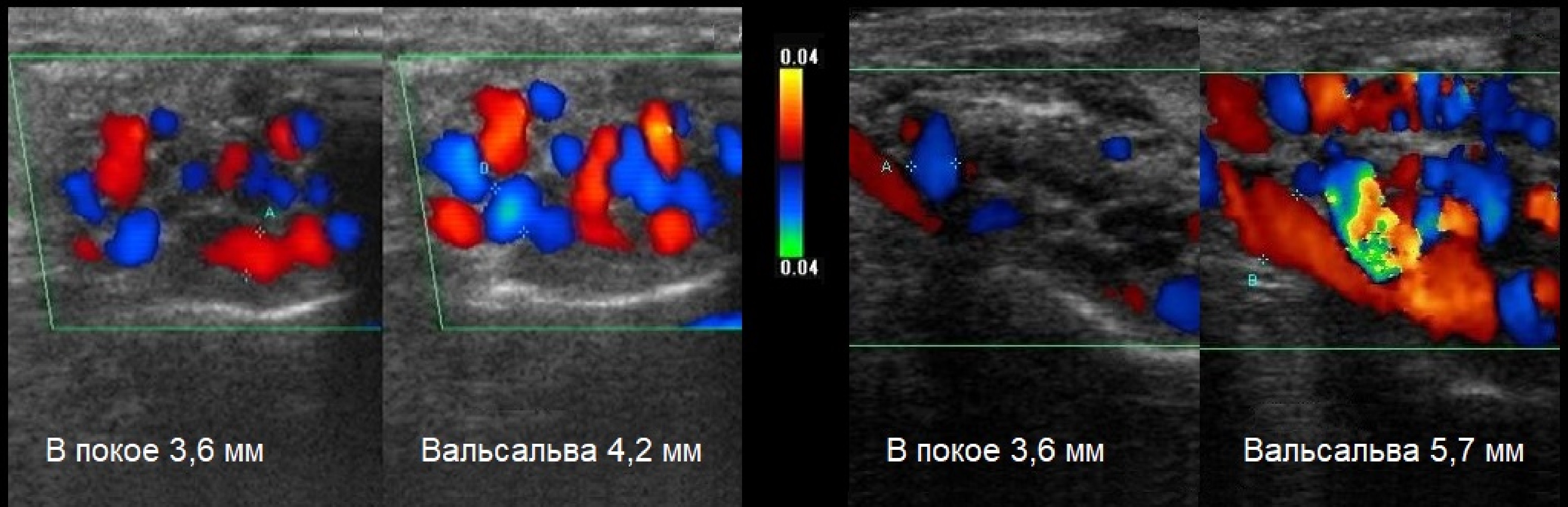
Задача. УЗИ мошонки в положении лежа. В покое (1) до нижнего полюса яичка вены 3,6 мм, при пробе Вальсальвы (2) — 4,2 мм. Заключение: Варикоцеле, 4 степень. В покое (3) до нижнего полюса яичка вены 3,6 мм, при пробе Вальсальвы (4) — 5,7 мм. Заключение: Варикоцеле, 4 степень. Важно исключить гипотрофию яичка.
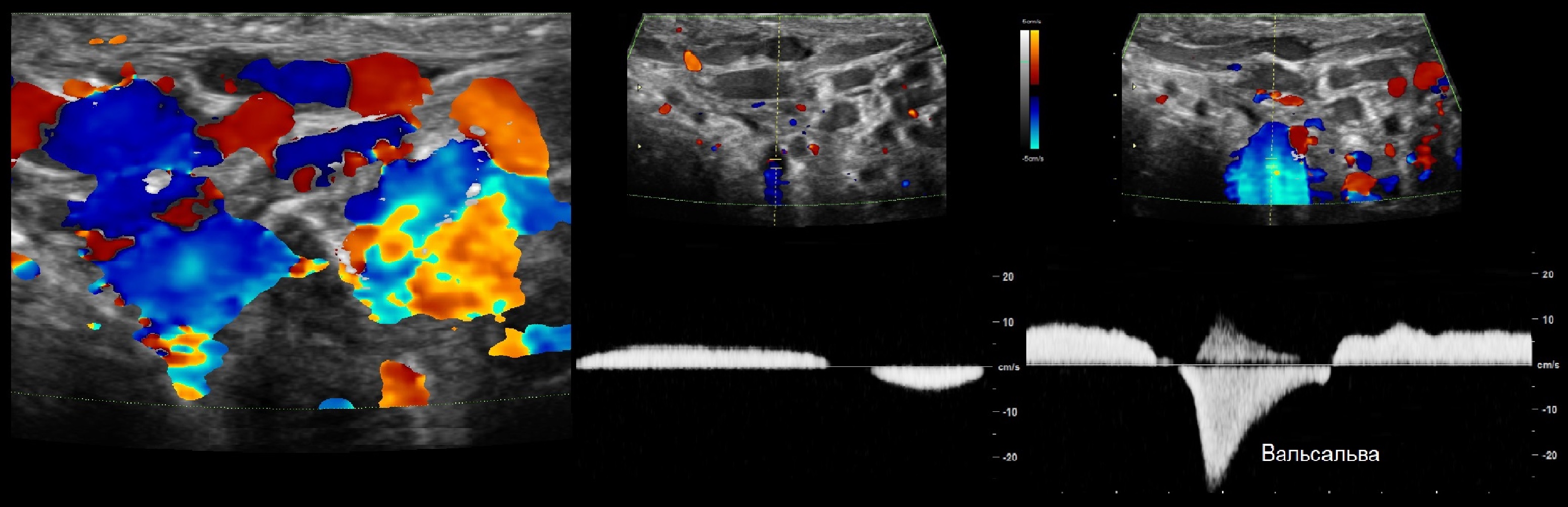
Задача. На УЗИ в покое до нижнего полюса яичка расширенные вены гроздевидного сплетения (1), реверс на вдох-выдох, скорость до 5 см/сек (2); при пробе Вальсальвы диаметр вен увеличивается, реверс и скорость до 30 см/сек (3). Заключение: Варикоцеле, 4 степень. Важно исключить гипотрофию яичка
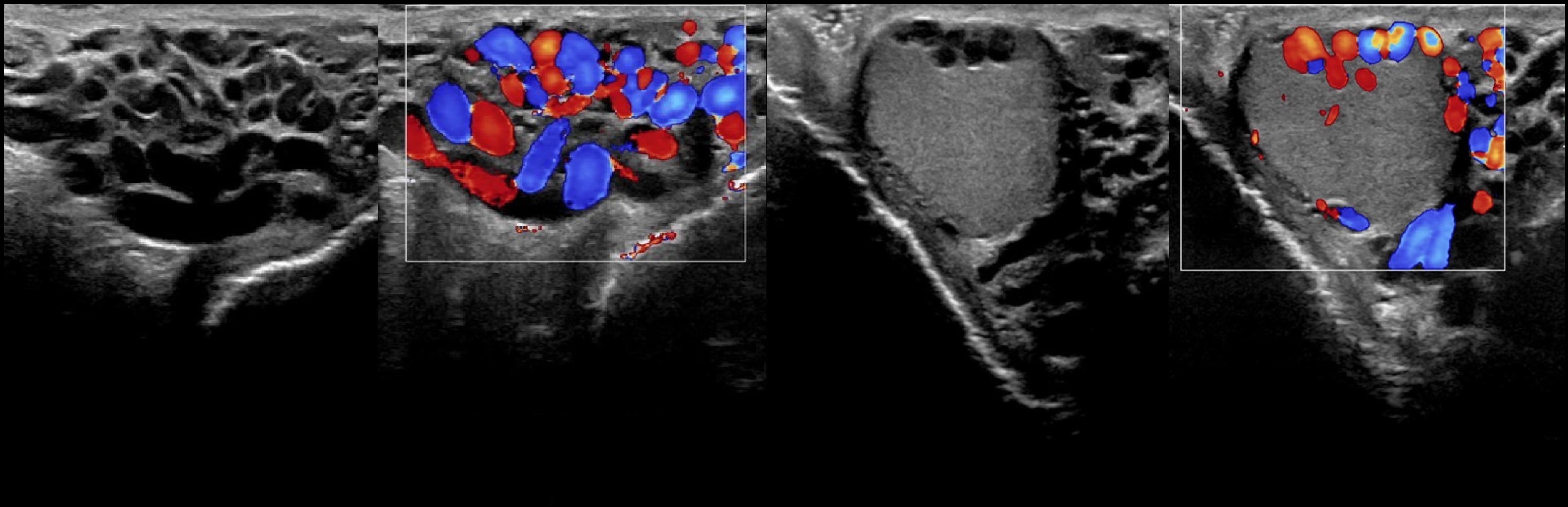
Задача. УЗИ мошонки в положении лежа: расширены вены гроздьевидного сплетения и внутрияичковые. Заключение: Варикоцеле, 4 степень.
Задача. Подросток с жалобами на боли в мошонке поступил с диагнозом перекрут яичка. На УЗИ ы обеих сторон вены гроздьевидного сплетения расширены, при пробе Вальсавльвы диаметр вен увеличивается; яички нормальных размеров, кровоток не изменен. Заключение: Двустороннее варикоцеле, 4 степень.
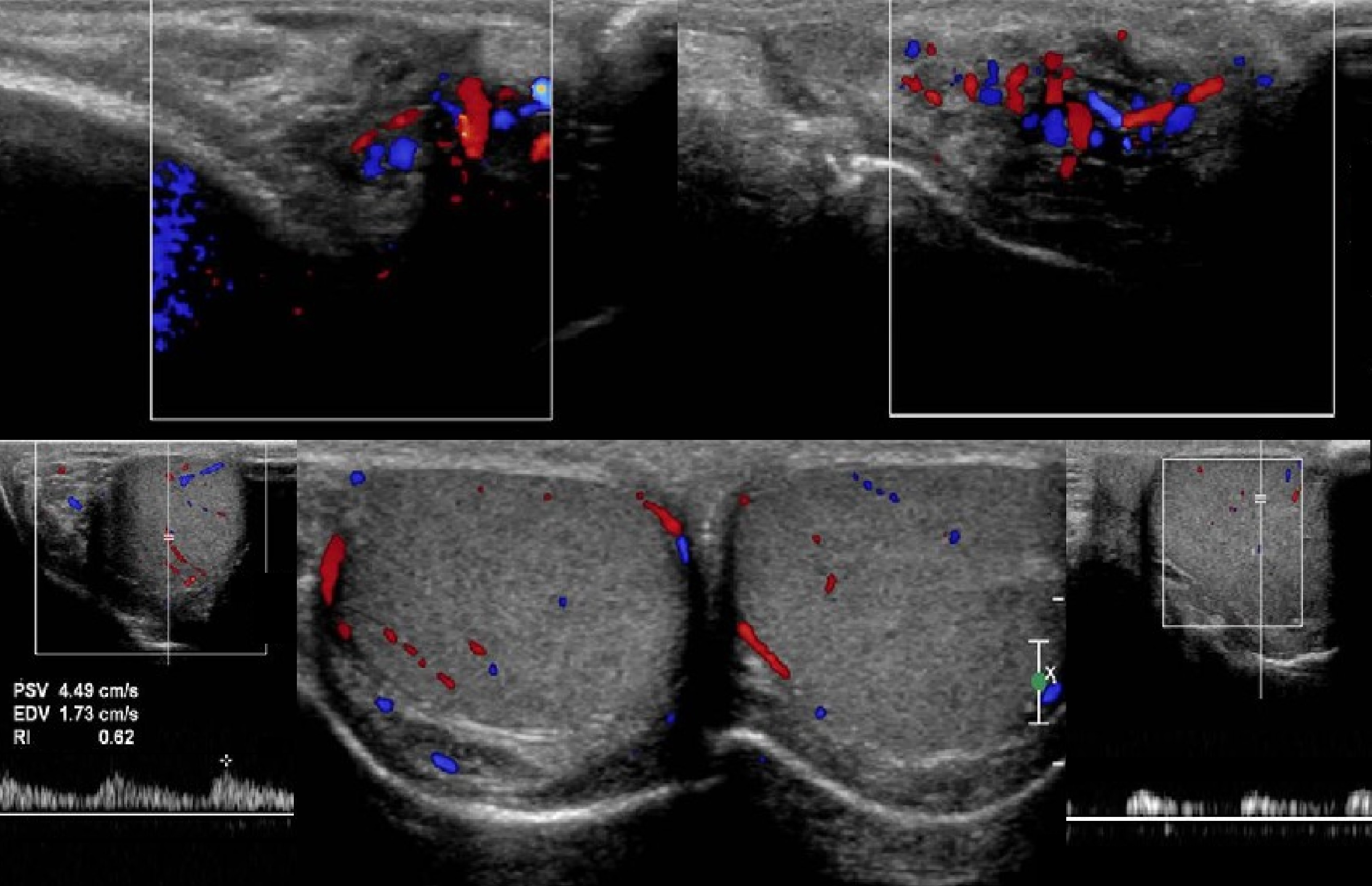
Задача. На УЗИ в покое до нижнего полюса яичка расширенные вены гроздевидного сплетения (1), скорость кровотока 5 см/сек, во время пробы Вальсальвы скорость кровотока возрастает до 25 см/сек без реверса, что указывает на базальный ретроградный кровоток. Заключение: Варикоцеле, 5 степень.
Источник рефлюкса в яичковые вены на УЗИ
Левую яичковую вену можно проследить от ворот почки до гребня подвздошной кости. В норме диаметр яичковой вены от 3 до 6 мм. У половины здоровых мужчин при пробе Вальсальвы имеется рефлюкс в верхнем сегменте вены, но возврат не достигает гроздевидного сплетения благодаря клапанам ниже.
Можно выделить два типа варикоцеле: почечно-яичковый и подвздошно-яичковый. При нарушении оттока по левой почечной вене варикоцеле — часть системы ренокавальных анастомозов, а при нарушении оттока в бассейне подвздошной вены — кавакавальных.
Проба Trombetta в модификации Е.Б. Мазо поможет определить источник рефлюкса
- В положении стоя на высоте пробы Вальсальвы определяют скорость и продолжительность ретроградной волны на венах в проекции наружного кольца пахового канала.
- В положении лежа (после 30-секундной паузы) перекрывают яичковую вену в средней части пахового канала.
- В положении стоя на высоте пробы Вальсальвы повторно определяют скорость и продолжительность ретроградной волны на венах в проекции наружного кольца пахового канала.
- Если при компрессии яичковой вены ретроградный кровоток полностью отсутствовал, то рефлюкс почечно-яичковый (I тип по Coolsaet). Если ретроградный кровоток без компрессии и на фоне компрессии близки по значениям, то рефлюкс подвздошно-яичковый (II тип по Coolsaet). В остальных случаях вероятно сочетаются два типа рефлюкса (III тип по Coolsaet) .
Задача. На УЗИ в покое (1) вены гроздевидного сплетения расширены до 3,7 мм, при пробе Вальсальвы (2) их диаметр еще увеличивается. При исследовании брюшной полости (3) расширенная левая почечная вена зажата между аортой и верхней брыжеечной артерией. Заключение: Варикоцеле, 3 степень. Компрессия левой почечной вены аортомезантериальным «пинцетом» (синдром Щелкунчика) — возможная причина варикоцеле у данного пациента.
Задача. На УЗИ в покое вены гроздевидного сплетения (1) и сосуды паренхимы левого яичка (2) резко расширены; в положении стоя в левой яичковой вене ретроградный кровоток (3); в левой почке опухоль. Заключение: Объемное образование левой почки. Варикоцеле слева, 5 степень.

УЗИ после операции на варикоцеле
В послеоперационном периоде УЗИ проводят на протяжении года с интервалами в 2-3 месяца. Узловая деформация вен должна исчезнуть в течение нескольких суток после удачной операции. При благоприятном послеоперационном периоде за год яички достигают нормальных размеров.
Берегите себя, Ваш Диагностер!
АНАЛИЗ МЕТОДОВ ДИАГНОСТИКИ ВАРИКОЦЕЛЕ ДЛЯ ОПРЕДЕЛЕНИЯ ПРИЧИНЫ РАЗВИТИЯ ПЕРВИЧНОГО БЕСПЛОДИЯ
ГБОУ ВПО «Казанский государственный медицинский университет» Минздравсоцразвития России (г. Казань)
В работе проанализированы показатели кровотока в органах мошонки при варикоцеле методом ультразвукового исследования с последующим изучением показателей спермограммы. Основываясь на полученном результате, было рекомендовано лечение и оценен прогноз заболевания. Для наглядности указанного отношения пациентам при степени варикоцеле выполнено хирургическое пособие и последующее исследование показателей эякулята. В результатах выявлялось восстановление показателей спермограммы. Обнаруженная взаимосвязь позволяет на ранних стадиях заболевания косвенно судить о причине развития первичного бесплодия у мужчин.
Ключевые слова: варикоцеле, допплерография, эякулят.
Введение. Изучение проблемы варикоцеле уходит в глубину веков. Первые упоминания принадлежат Авлу Корнелию Цельсу. Еще в I веке н.э. он описал клиническую симптоматику, где отметил «. частое сочетание патологии с уменьшением в объеме яичка с той же стороны». Идея гипотрофии тканей яичка наталкивала на мысль о нарушении процессов сперматогенеза, ранние упоминания о данной связи отмечены в 1856 году Кёрлингом (Curling), первым, объединившим варикоцеле с мужским бесплодием и предположившим снижение «. секреторной силы желез. » при наличии варикозной деформации сосудов органов мошонки. Позднее в девятнадцатом — двадцатом столетиях хирурги попытались доказать и выявить взаимосвязь снижения выработки сперматозоидов и последующего улучшения фертильности после лечения варикоцеле. Экспериментально указанная связь не была установлена [2, 5].
Дисфункция мужской репродуктивной системы часто является основной и единственной причиной бесплодия у половины семейных пар, что обуславливает необходимость совершенствования клинического и лабораторного методов обследования и лечения с последующей выработкой объективных критериев оценки эффективности проводимых терапевтических мер. Экономически целесообразно разрабатывать скрининг-методы, позволяющие на ранних этапах судить о прогнозе заболевания и точно судить об отсроченном результате патологии [1, 6].
Существующий перечень диагностических мероприятий включает лабораторные и инструментальные методы обследования, из последних широко используется ультразвуковое исследование (УЗИ) в В-режиме и метод энергетической допплерографии. Несомненно, материал, получаемый при данном методе, обширен и предоставляет массивную информацию о течении патологии, но четких критериев, определяющих взаимосвязь аномального кровообращения в органах мошонки и развития первичного бесплодия, нет [3, 4].
Исходя из сказанного, основной целью нашего исследования было выявить прямую причинную связь развития первичного бесплодия на фоне измененного кровотока в органах мошонки с помощью УЗИ в В-режиме и допплерографии.
Материалы и методы исследования. Исследование проводилось в амбулаторном порядке на базе ООО «Алан-Клиник» (г. Казань). УЗИ выполнялось на аппарате MINDRAY DC-6 линейным датчиком с частотой колебания Сбор, исследование и анализ эякулята проводился согласно руководству ВОЗ «Исследование эякулята и спермоцервикального взаимодействия» (1999) после 3—5-дневного полового воздержания.
По разработанному нами алгоритму было обследовано 56 пациентов с признаками первичного бесплодия, протекающего на фоне варикоцеле.
Для статистической обработки полученных результатов применялись непараметрические критерии. Пороговый уровень значимости был принят равным 0,05. Различия между значениями сравниваемых параметров расценивались как статистически значимые при достижении уровня статистической значимости (р) менее чем 0,05 (р
Учредитель: Федеральное государственное бюджетное образовательное учреждение высшего образования «Новосибирский государственный медицинский университет» Министерства здравоохранения Российской Федерации (ФГБОУ ВО НГМУ Минздрава России)
Государственная лицензия ФГБОУ ВО НГМУ Минздрава России
на образовательную деятельность:
серия ААА № 001052 (регистрационный № 1029) от 29 марта 2011 года,
выдана Федеральной службой по надзору в сфере образования и науки бессрочно
Свидетельство о государственной аккредитации ФГБОУ ВО НГМУ Минздрава России:
серия 90А01 № 0000997 (регистрационный № 935) от 31 марта 2014 года
выдано Федеральной службой по надзору в сфере образования и науки
на срок по 31 марта 2020 года
Адрес редакции: 630091, г. Новосибирск, Красный проспект, д. 52
тел./факс: (383) 229-10-82, адрес электронной почты: mos@ngmu.ru
Выпуск сетевого издания «Медицина и образование в Сибири» (ISSN 1995-0020)
прекращен в связи с перерегистрацией в печатное издание «Journal of Siberian Medical Sciences» (ISSN 2542-1174). Периодичность выпуска — 4 раза в год.
Архивы выпусков «Медицина и образование в Сибири» доступны на сайте с 2006 по 2016 годы, а также размещены в БД РИНЦ (Российский индекс научного цитирования) на сайте elibrary.ru.
Средство массовой информации зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) —
Свидетельство о регистрации СМИ: ПИ № ФС77-72398 от 28.02.2018.
© ФГБОУ ВО НГМУ Минздрава России, 2020
 |
|
22.05.2017 03.04.2017 08.02.2016 11.01.2016 28.12.2015 Вены гроздевидного сплетения норма
Отрицательная демографическая ситуация в большинстве развитых странах и прогрессирующая роль мужского фактора в бесплодных браках являются объектом пристального изучения современной андрологии. Одним из провоцирующих факторов развития первичного мужского бесплодия является проблема варикозного расширения вен органов мошонки у пациентов с патоспермией [4, 6]. Отношение рождаемости к смертности населения в Российской Федерации оценивается как критическое, причем данную тенденцию за последние два – три десятилетия можно оценить как демографический кризис [1, 3]. В этой связи Указом Президента Российской Федерации от 21.10.2005 года № 1226 «О совете при Президенте Российской Федерации по реализации приоритетных национальных проектов и демографической политике» была утверждена важнейшая национальная программа, цель которой состоит в улучшении демографической ситуации в стране. Доказано, что более 15 % всех браков являются бесплодными, доля мужского бесплодия составляет около 40 % патологии репродуктивной системы [2, 12]. Данное обстоятельство показывает, что развитие репродуктивной андрологии, составной части репродуктивной медицины, необходимо рассматривать в качестве национальной стратегии комплекса мер в области организации медицинской науки и здравоохранения, репродукции человека и планирования семьи в целях эффективного преодоления демографического кризиса в Российской Федерации. Данное положение обязывает разработать и внедрить новые патогенически обоснованные технологии позволяющие диагностировать патологию на ранней стадии заболевания, желательно с раннего детского возраста, проводить четкий контроль за проводимой терапией и судить о последующем прогнозе заболевания [5, 10]. Одной из частых патологий, встречающихся при обследовании по поводу первичного бесплодия, является варикозное расширение вен органов мошонки – аномалия в сосудистой системе органов мошонки [3, 7]. Хотя ряд авторов утверждают об отсутствии связи варикозного расширения вен органов мошонки и развитием первичного бесплодия, но четких критериев, доказывающих или опровергающих данное обстоятельство, нет. В результате врач-андролог руководствуется своими личными убеждениями, а не клинически доказанными данными [8, 11]. Ультразвуковые методы обследования внесли новый вклад в изучение этиопатогенеза варикозного расширения вен органов мошонки: расширены возможности определения причины прогрессирования заболевания, выражающегося в венозном сбросе в венозное гроздьевидное сплетение [9, 12]. Но, несмотря на указанное обстоятельство, ультразвуковые методы исследования в диагностике варикозного расширения вен органов мошонки применяется недавно, многие проблемы диагностики требуют доработки. Также возникает вопрос об эффективности и «пригодности» данных, получаемых при ультразвуковом обследовании. Окончательно не выявлены количественные показатели скорости венозного кровотока при норме и патологии в органах мошонки, а также их связь с мужским бесплодием. Цель исследования: применяя современные способы медицинской визуализации, выявить взаимосвязь степени нарушения кровотока в органах мошонки в развитии мужского бесплодия. Материалы и методы исследования Для реализации поставленной цели, наряду с общеклиническими – сбор анамнеза, визуальный и пальпаторный осмотр − и общепризнанным инструментальным методом исследования – ультразвуковое исследование в режиме «серой шкалы» − было проведено допплерографическое исследование органов мошонки и анализ эякулята у 45 пациентов с признаками варикозного расширения вен органов мошонки на фоне первичного бесплодия. Последний анализ собирался согласно руководству ВОЗ «Исследование эякулята и спермоцервикального взаимодействия» (1999) после 3–5-дневного полового воздержания. После клинического выставленного диагноза в виде первичного бесплодия и варикозного расширения вен органов мошонки пациент заносился в одну из трех групп, признаком распределения по группам была степень изменения сосудистой стенки. Ультразвуковое исследование проводилось на аппарате MINDRAY DC-6, работающего в режиме реального времени и оснащенного линейным датчиком с частотой колебания 5–10 MHz. В процессе работы использовались: серошкальная визуализация, цветовое и энергетическое допплеровское картирование. Для интерпретации полученного изображения проводили сравнение органов мошонки справа и слева. Результаты исследования и их обсуждение Всем пациентам в качестве алгоритма обследования было выполнено ультразвуковое исследование органов мошонки. В режиме «серой шкалы» определяли следующую картину: толщина кожного покрова обычно составляет от 3 до 8 мм (92,12 ± 1,5 %). Органы мошонки выстилают 2 листка влагалищной оболочки, между которыми в норме визуализируется около 1–3 мл жидкости (88,7 ± 4,1 %). Неизмененные яички имеют гладкую, ровную, округлую поверхность, структура однородная, мелкозернистая, средней степени эхогенности. Придаток яичка располагается по заднему краю яичка и имеет булавовидную форму. Анатомически определяемые образования – головка, тело и хвост при ультразвуковом исследовании четкой дифференциации не имеют. Семенной канатик при ультразвуковом исследовании представлял образование в виде «шнура» толщиной от 2 до 6 мм (89,23 ± 1,1 %), средней степени эхогенности, неравномерно окрашиваемое при допплерографии. Артериальные сосуды среди подкожно-жировой клетчатки определялись в виде структур округлой формы в поперечной плоскости и трубчатой – в продольной плоскостях. В проекции проксимального отдела семенного канатика при продольном ультразвуковом сканировании определялись трубчатые структуры толщиной от 1,0 до 3,5–4 мм (89,3 ± 0,89 %). Данные анатомические структуры – семенная вена и артерия, более детальное их различие определяли при допплерографии. В процессе допплерографического исследования органов мошонки мы регистрировали гемодинамику в следующих сосудах: яичковая артерия, артерии семявыносящего протока и собственная внутрияичковая артерия, вены гроздевидного сплетения, где регистрировали следующие параметры: линейная скорость кровотока, индекс пульсативности и резистивности – для артериальных сосудов, диаметр – для венозных сосудов. В таблице мы приводим определенные нами гемодинамические параметры степени кровотока в органах мошонки в норме. Ультрасонографические гемодинамические показатели кровотока в органах мошонки в норме (р ≤ 0,05) Линейная скорость кровотока Артерии семявыносящего протока справа Артерии семявыносящего протока слева Правой яичковой артерии Левой яичковой артерии Правой паренхиматозной яичковой артерии Левой паренхиматозной артерии При ультразвуковом исследовании в режиме серой шкалы вены гроздьевидного сплетения представлены в виде эхогенативных структур, визуализирующихся в прямой проекции прямоугольной, а в поперечной проекции − округлой или овальной формах. Четкой локализации их не определяется, чаще вены «окутывают» яичко со всех сторон. В норме диаметр левой яичковой вены составляет до 3 мм. Исследование спермограммы проводилось согласно руководству ВОЗ «Исследование эякулята и спермоцервикального взаимодействия», где четко определены критерии и стандарты качественного анализа спермы. После клинического осмотра пациента с признаками первичного бесплодия проводили обследование на наличие варикозного расширения вен органов мошонки. В случае выявления изменения сосудистой стенки данные пациента заносились в одну из трех групп, соответствующих клинической форме заболевания. Для первой группы пациентов, где течение патологии характеризовалось 1 стадией варикозного расширения вен органов мошонки, сонографическая картина органов мошонки в режиме серой шкалы характеризовалась признаками, идентичными для интактных органов мошонки. А при допплерографии регистрировалось 2 варианта кровотока: 1) вены семенного канатика и гроздьевидного сплетения в горизонтальном и вертикальном положении не определяются, не расширены, диаметр менее 2,78 ± 0,21 мм (87,15 ± 2,66 %). При выполнении пробы Вальсальвы ретроградного сброса не определяется; 2) вены семенного канатика и гроздьевидного сплетения в горизонтальном положении расширены 3,47 ± 0,77 мм (89,07 ± 1,27 %). При выполнении пробы Вальсальвы регистрируется ретроградный сброс крови до верхнего полюса яичка в течение 2,7 ± 0,56 с с линейной скоростью кровотока до 4,23 ± 0,48 см/с (88,28 ± 3,02 %). Данные артериального кровотока характеризовались следующими критериями: линейная скорость кровотока и индекс резистивности в собственных яичковых артериях снижается на фоне нормальных параметров индекса пульсативности. Показатели спермограммы были следующими: количество активноподвижных, слабоподвижных, неподвижных и патологических сперматозоидов соответствует принятому стандарту. Вторая группа пациентов, где патологию визуально оценивали как 2 стадию варикозного расширения вен органов мошонки, сонографическая картина характеризовалась следующими признаками: в режиме серой шкалы патологических выпотов и образований не визуализировалось. Но при допплерографическом исследовании определялась следующая картина: вены семенного канатика и гроздьевидного сплетения в горизонтальном и вертикальном положении определяются, диаметр в пределах 4,13 ± 0,83 мм (92,05 ± 1,03 %). При выполнении пробы Вальсальвы определяется ретроградный сброс до середины левого яичка в течении 3,1 ± 0,33 с с линейной скоростью кровотока до 4,55 ± 0,82 см/с (84,21 ± 2,66 %). Показатели артериального кровотока при данной форме варикозного расширения вен семенного канатика характеризовались следующими параметрами: линейная скорость кровотока и индекс резистивности в паренхиматозных яичковых артериях снижается на фоне нормальных параметров индекса пульсативности. Идентичная картина характерна и для варикозного расширения вен семенного канатика 1 степени, однако гемодинамические показатели при варикоцеле 2 степени более наглядны, чем при 1 степени. Показатели спермограммы были следующими: количество активноподвижных (37,13 ± 1,52 %) и патологических (40,05 ± 0,24 %) сперматозоидов соответствует нижней границе нормы, при повышенных показателях неподвижных форм (17,24 ± 0,18 %) и нормальных показателях слабоподвижных (28,22 ± 0,32 %) сперматозоидов. Третья группа пациентов, где течение заболевания визуально оценивалось как 3 стадия варикозного расширения вен органов мошонки, сонографическая картина в режиме серой шкалы характеризовалась следующими признаками: толщина стенки мошонки уменьшается в пределах 3,12 ± 2,86 мм. Определяются «змеевидно» деформированные вены. Допплерографическая картина сосудов органов мошонки имела следующий вид: вены семенного канатика и гроздьевидного сплетения в горизонтальном и вертикальном положении четко визуализируются, расширены, диаметр в пределах 6,38 ± 1,24. Артериальный кровоток характеризуются следующими параметрами: линейная скорость кровотока в артерии левого семявыносящего протока, яичковой и паренхиматозной артериях снижена, на фоне нормальных параметров индекса пульсативности, но повышенного параметра индекса резистивности. В показателях спермограммы определялся диссонанс показателей сперматозоидов, выражающийся в низком процентном содержании активноподвижных (25,71 ± 0,58 %) и высоком отношении неподвижных (23,41 ± 0,69 %) при малой численности общего количества сперматозоидов (47,23 ± 1,41 %). Из представленных параметров отмечалось, что при варикозном расширении вен органов мошонки слева 2 и 3 степени определялись качественные изменения в спермограмме. Данным пациентам для лечения первичного бесплодия мы рекомендовали оперативное лечение с последующим повторным обследованием через 6 месяцев. Следует отметить, что показатели спермограммы улучшаются, достигая стандартов, принятых регламентом ВОЗ. Ультразвуковое исследование при варикозном расширении вен органов мошонки в режиме серой шкалы и допплерографии позволяет получить объемную информацию о состоянии мягких тканей, кровотока яичка и придатка яичка. В результате проведенных нами наблюдений в зависимости от показателей вариации кровотока были разграничены степени варикозного расширения вен органов мошонки. Мы выявили, что при 1 степени видимых нарушений в анализе эякулята нет, но в показателях допплерографии отмечается изменение параметров кровотока. А при 2, 3 степени, выраженной в большей дилятации проксимально расположенных венозных сосудов, при ультразвуковом исследовании в режиме серой шкалы появляются анэхогенные и/или гипоэхогенные структуры трубчатой формы, в которых при допплерографическом исследовании определяется ретроградный кровоток, свидетельствующий о несостоятельности клапанного аппарата венозной системы. При обзоре данных спермограммы отмечается прямая закономерность изменения кровотока и степени нарушения сперматогенеза. Изменение количества активноподвижных сперматозоидов по отношению к слабоподвижным и не подвижным при 1 степени варикоцеле не отмечается, что свидетельствует, что причиной развития первичного бесплодия является иная причина. Однако при 2 степени происходит изменение качественного состава спермы, выражающееся в виде нормальных показателях активноподвижных и патологических сперматозоидов при повышенных данных неподвижных форм. Идентичная картина складывается и при 3 степени, но параметры нагляднее, т.е. происходит нарушение всего состава спермы. 1. Исследование кровотока в органах мошонки с оценкой степени нарушения кровообращения при варикозном расширении вен семенного канатика имеет высокое прогностическое значение (чувствительность 89,2 %, специфичность 86,8 %), определяющее последующую терапию и прогноз развития осложнений. 2. Оценено изменение в спермограмме при различных степенях варикозного расширения вен органов мошонки, выражающееся в изменении качественного состава эякулята в виде снижения оплодотворяющей способности сперматозоидов (87,16 + 3,77 %) и приводящее к развитию первичного бесплодия 3. При использовании современных методов диагностики, выявлена прямая причинная зависимость развития первичного бесплодия на фоне измененного кровотока в органах мошонки. Рецензенты: Насруллаев М.Н., д.м.н., профессор, доцент кафедры клинической анатомии и амбулаторно-поликлинической хирургии, ГБОУ ДПО «Казанская государственная медицинская академия» Министерства здравоохранения и социального развития Российской Федерации, г. Казань; Ахунзянов А.А., д.м.н., профессор, зав. кафедрой детской хирургии с курсом факультета повышения квалификации и профессиональной переподготовки специалистов, ГБОУ ВПО «Казанский государственный медицинский университет» Министерства здравоохранения и социального развития России, г. Казань. Варикоцеле – с чем естьВарикоцеле — это сосудистая патология мужской половой сферы. Она выражается в варикозном расширении вен одного или двух семенных канатиков, препятствующем оттоку крови из половых органов, снижающем потенцию и нередко вызывающем бесплодие. Болезнь встречается примерно у каждого десятого мужчины. Особенно часто ей страдают в подростковом возрасте — от 14 до 15 лет. 1 — вены слегка расширены, величина и плотность яичек в норме. У ребёнка варикоцеле развивается несколько иначе. Специфика отражена в классификации Исакова: Флебографические характеристики варикоцеле, показывающие возможные причины расширения вен в семенных канатиках пациента, отражает классификация Coolsaet. Таким образом может происходить переизбыток крови в венозной системе яичек и вызвать болезнь: 1 — заброс крови в яичковую вену из почечной. Классификация ВОЗ представляет собой своеобразную компиляцию из указанных выше концепций. На первой стадии гроздевое сплетение рельефно проступает на коже мошонки, ощущается при пальпации. Существуют ещё классификации, позволяющие оценить варикоцеле с точки зрения вспомогательных задач, необходимых для постановки диагноза и проведения лечебных мероприятий: • Локализации варикоцеле (левостороннее, правостороннее, двухсторонее); При субклиническом варикоцеле симптомы отсутствуют полностью. Стадии прогрессирования заболевания в этой форме помогает выявить только скротальная термометрия или УЗИ. Причины возникновения патологии Основными предрасполагающими факторами, при которых может возникать варикоцеле, является гипертензия почечной вены и недостаточность развития тестикулярной венозной сети. В определённом смысле расширение вен в зоне яичек можно рассматривать как компенсаторный процесс, позволяющий снизить венозное давление в почках. Кроме того, появление варикоцеле могут спровоцировать: • запор; Заболевание во многих случаях прогрессирует медленно без внешних клинических признаков. О существовании варикоцеле больной зачастую узнаёт случайно, например, на профосмотре. Такой вариант патологии называется «бессимптомным». Иногда он даже не влечёт за собой бесплодие. Примерно у половины мужчин болезнь протекает именно так. Для другой половины в процессе развития болезни характерно появление следующих симптомов: • потливости в паху (резко усиливается в жару); Для распознавания варикоцеле применяется визикальная и инструментальная диагностика. В первом случае используется внешний осмотр и пальпация мошонки, превентивно выявляется стадия развития заболевания. Инструментальное тестирование является более объективным. Она даёт возможность получить подробную информацию о состоянии всей физиологической цепочки семенного комплекса, начиная от яичек и их придатков и заканчивая семенными канатиками. Основные методы аппаратной диагностики: Ультразвуковое исследование мошонки позволяет получить данные о состоянии её венозной сети неинвазивным методом. Таким образом можно диагностировать варикоцеле даже на первой стадии при полном отсутствии каких-либо внешних признаков. Определение диаметра сосудов венозного кровотока в семенном канатике с помощью УЗИ производится в вертикальном положении пациента. Мускулатура живота должна быть напряжена. Параллельно могут быть выявлены гидроцеле, орхит, злокачественные новообразования. Диаметр внутренней яичковой вены в норме не превышает 4,3-4,5 мм. При варикоцеле может составлять до 6,8 мм и выше. Магнитно-резонансная томография даёт возможность изучить тканевую структуру яичек и всей половой сферы послойно. При этом каждый слой можно вывести на монитор и увеличить для более подробного рассмотрения. Метод имеет особую ценность для хирургии: точное знание о локализации поражённых сосудов способствует успеху операции. МРТ показано всем мужчинам, имеющим варикозные осложнения, в том числе и варикоцеле. Флебография является инвазивным методом диагностики, призванным обнаружить наличие или отсутствие нарушения кровотока в яичковой вене. С помощью контрастного вещества, которое вводится в сосуд парентерально, рентгенолог наблюдает, с какой скоростью раствор распространяется по венозной сети тестикулы. Таким же образом оценивается диаметр яичковой вены и её структура. К недостаткам метода следует отнести его травматичность, необходимость проведения местной анестезии для введения катетера с контрастной жидкостью и негативное воздействие на половые органы рентгеновского излучения. Венографическое исследование может проводиться без катетеризации и травмирования тканей. В таком случае надёжность показаний значительно снижается. Проба Вальсальвы. Является необходимым атрибутом любого обследования, связанного с сердечно-сосудистой системой, в том числе и урологического. Проводится в положении «стоя». Пациент примерно пятнадцать секунд выдыхает в специальную трубку с манометром. Задача — добиться при каждом выдохе давления на уровне 40 мм рт.ст. При этом за счёт сокращения брюшных мышц и диафрагмы: Варикоцеле диагностируется при увеличении диаметра яичковой вены сверх нормативных показателей. Скротальная термометрия яичек — метод выявления изменений в температурном режиме венозной сети мошонки при посредстве электронного термометра. Норма составляет от 33 до 34 градусов Цельсия. Существенным считается превышение свыше 360 С. В таких случаях показана варикоцелэктомия. Маршевая проба проводится с целью выявления гипертензии в венозном кровотоке почек, которая является одной из ведущих причин развития варикоцеле. Метод заключается в двухкратном отборе венозной крови — до и после физической нагрузки. Акцент при этом делается на определение уровня эритроцитов и белковых соединений в кровяной плазме. Существенное отклонение от нормы свидетельствует о наличии патологии. Спермограмма. Метод оценивает репродуктивную способность мужчины, страдающего варикоцеле, с помощью микробиологического анализа. Материал для исследования необходимо извлечь путём мастурбирования пациента в специальный контейнер. Исследуются следующие параметры: Доплерография. Назначается в комплексе с УЗИ для уточнения диагноза, поставленного с помощью ультразвука. Посредством этого метода определяется скорость кровотока в мошонке, его объём, повреждения в капиллярной сети. Диагноз «варикоцеле» подтверждается в том случае, если диаметр венозных сосудов достигает 4,5-5 миллиметров. Перед установкой датчика на кожу мошонки наносится гель, который выполняет роль фиксатора. Затем мошонка сканируется — определяются места патологических изменений в сосудах, в том числе новообразования. Преимуществом процедуры является её безболезненность, нетравматичность. Осложнения также исключены. Проба на тестостерон. Показана при эректильной дисфункции и простатите. Задача анализа — оценка сексуального потенциала мужчины. Исследуется «голодная» кровь пациента, который 8 часов воздерживался от приёма пищи и до двух недель — от лекарственных препаратов. Это является ключевым условием чистоты результатов. Снижение потенции характерно для третьей стадии варикоцеле. Нормой для мужчин 18-50 лет считается уровень тестостерона в крови в пределах от 2,8 до 8,3 мкг/л. Консервативная терапия в случае с варикоцеле бессильна. В лёгких случаях предотвратить развитие болезни могут народные способы: Все эти процедуры нужно проводить с использование комплексного подхода. Лечебный курс должен длиться не менее 20 дней. Радикальным средством избавления от патологии является только хирургическое вмешательство. Цель операции состоит в изоляции вены, поражённой варикозом, от общего кровотока и перенаправление крови в обход через сосудистый шунт. Показаниями к операции являются: • нестерпимые боли в мошонке и области паха; Основные методы хирургического лечения варикоцеле: 1. Микрохирургическая варикоцелэктомия (операция Мармара): • местная анестезия; 2. Эндоваскулярное склерозирование. Операция основана на принципе искусственного склерозирования расширенных участков яичковой вены. Склерозирующий раствор с помощью катетера вводится в сосуд, под контролем рентгеноскопа наносится на его расширенные стенки и наращивает их послойно до полного выравнивания внутренней полости вены. Преимуществами метода является малая травматичность, использование местной анестезии и отсутствие постоперационного шрама. 3. Микролапарскопия пахового канала. Проводится при обширном варикоцеле семенного канатика. Особенностью метода является использование катетера, снабжённого микровидеокамерой и способного производить хирургические манипуляции на сосудах. Ход операции корректируется с помощью монитора. Среди преимуществ лапарскопии можно выделить отсутствие выраженных шрамов — остаются только один или два следа от введения катетера. К недостаткам, иногда осложняющим состояние пациента, относятся: 4. Лапарскопия Иванисевича-Паломо. Назначается при варикоцеле, осложнённом воспалением пахового канала, которое вызывает сильные боли, препятствует подвижности семенного канатика и сдавливает яичковую артерию. Техника операции выбирается исходя из данных МРТ и УЗИ. Это самая травматичная методика — на проекции пахового канала делается сплошной разрез, после которого остаётся выраженный постоперационный шрам. Наркоз — общий. Предупредить развитие варикоцеле невозможно: заболевание возникает только в тех случаях, если к нему имеется генетическая предрасположенность или в силу определённых анатомических особенностей в конституции мужчины. Речь может идти только о регулярном урологическом и андрологическом обследовании. Особенно это касается подростков и молодых людей 18-20 лет. Отсутствие клинических проявлений варикоцеле в эти годы позволяет надеяться на здоровое будущее. Если болезнь обнаружена, мужчине, чтобы не усугублять своё положение, следует придерживаться простого правила — не делать ничего, что может увеличить внутрибрюшное давление и соответственно напряжённость в венозном кровотоке малого таза: Существует ещё ряд профилактических мероприятий после хирургического удаления варикоцеле. Они достаточно эффективно помогают избежать рецедивов болезни. Примерно у половины мужского населения варикоцеле протекает бессимптомно и не влечёт за собой тяжёлых последствий. У другой половины заболевание при отсутствии должного ухода за своим здоровьем прогрессирует. Устранить его можно только хирургическим способом. В подавляющем большинстве случаев это приносит положительный результат. К самым распространённым постоперационным осложнениям относятся: Всем мужчинам, испытываюшим проблемы в половой сфере, следует проходить регулярное обследование у врача урологического профиля. При обнаружении варикоцеле немедленно приступать к лечению. Это может избежать не только проблем с потенцией, но и бесплодия. Особенно это касается подростков — наиболее уязвимого возраста для варикоцеле.
|