Виды пароксизмальной тахикардии, причины, симптомы и методы лечения, прогноз и осложнения
А декватный сердечный ритм, согласно данным Всемирной Организации Здравоохранения, составляет от 60 до 89 ударов в минуту с незначительными корректировками, вносимыми национальными кардиологическими сообществами.
Возможны три варианта отклонений от нормы:
- Брадикардия . Падение ЧСС ниже установленного эталонного значения.
- Аритмия . Обобщающее наименования, включающее в себя не только изменение частоты сердечных сокращений, но и характера активности органа (неравномерные удары, трепетание структур и т.д.).
- Тахикардия . Ускорение сердечного ритма. Процесс не имеет гомогенного характера и представлен минимум тремя вариантами.
Термин «пароксизмальная» означает приступообразное течение: каждый патологический эпизод тахикардии длится от нескольких секунд до часов. Частота сокращений в такой ситуации достигает 150-200 ударов в минуту и даже больше.
При этом они могут чувствоваться как полноценные, но также способны вообще не давать о себе знать никакими симптомами, что намного опаснее.
Сама по себе тахикардия пароксизмального характера может быть разграничена на два типа (см. ниже). В зависимости от места возникновения патологического электрического импульса.
Классификация патологического процесса
Главный способ типизировать болезнетворные эпизоды — назвать локализацию ненормального импульса. Соответственно, по такому критерию выделяют:
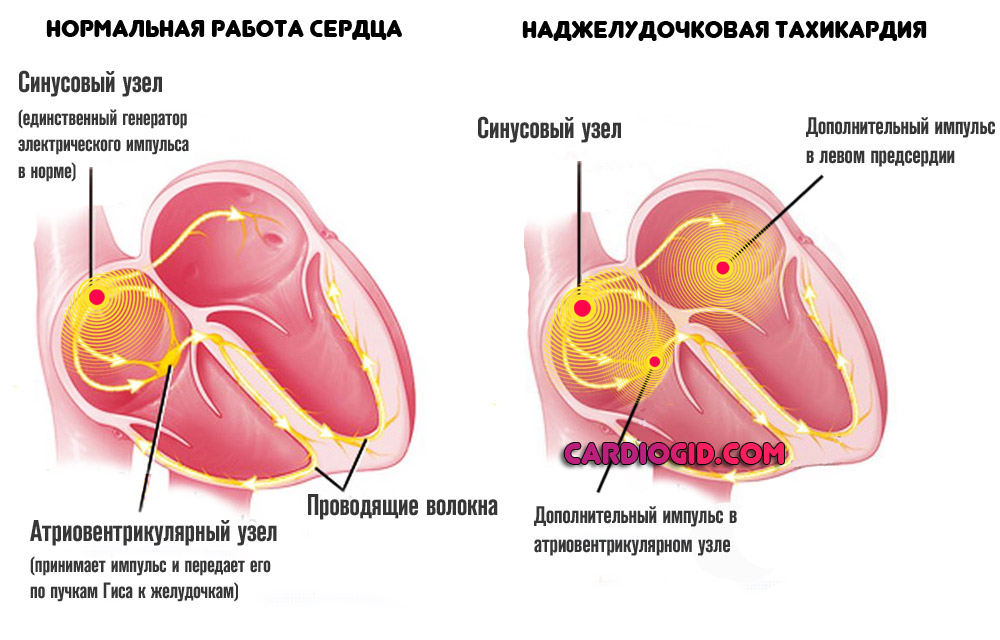
Наджелудочковую (суправентрикулярную) форму.
Встречается сравнительно часто и составляет подавляющее большинство состояний (до 90% от общей массы зафиксированных клинических случаев). Поскольку термин довольно размыт, нужно исходить из конкретных анатомических структур сердца.
Потому называют отдельные подвиды наджелудочкового типа пароксизмальной тахикардии:
- Атриовентрикулярный (АВ-узловой). В соответствующем узле. Составляет до 30%.
- Предсердный. Около 40%.
- Синдром Вольфа-Паркинсона-Уайта (WPW). Врожденный порок сердца, которые до определенного момента не дает о себе знать. Проявляется в раннем возрасте или ближе к 20-25 годам.
Развивается в оставшихся 10% ситуаций. Сопровождается неправильной работой рассматриваемой анатомической области. Считается более опасной, в то же время, все зависит от типа течения.
И здесь можно подойти к второму основанию классификации: по характеру развития патологического процесса. Выделяют:
- Пароксизмальный или острый тип (речевая избыточность, но довольно точно отражающая разновидность). Длится от нескольких секунд до пары часов. В некоторых случаях суток. Редко рецидивирует, почти не дает о себе знать. Соответствует начальной фазе патологического процесса. Дальше — процесс прогрессирует.
- Хроническая разновидность. От первого отличается только частотой приступов, которые происходят до нескольких раз в неделю.
- Непрерывный тип. Пароксизмы повторяются 2-3 раза в день или не проходят вообще. Что плохо, пациент постепенно адаптируется к состоянию и перестает чувствовать проблему.
Последние два вида, особенно в сочетании с предсердной или атриовентрикулярной локализацией несут наибольшую опасность жизни. Возможны кардиогенный шок и остановка сердца.
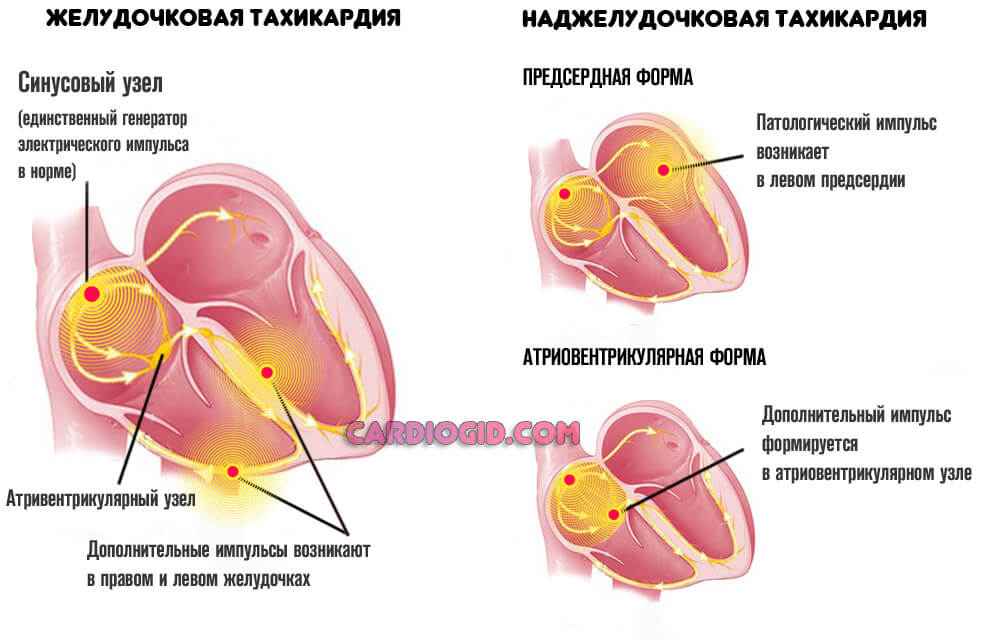
Различие между двумя формами патологического процесса
Описанные виды болезненного состояния дистанцируются как по симптоматике, так и по механизму развития.
В основе любой пароксизмальной тахикардии лежит нарушение генерации адекватного электрического импульса. В норме он провоцируется естественным водителем ритма или синусовым узлом. Это скопление особых клеток, ответственных за сердечные сокращений.
Кардиальные структуры способны работать автономно, без внешнего стимула. Сторонние импульсы могут только корректировать частоту сокращений, потому возможно вегетативное существование организма. Есть одно исключение: при поражении ствола головного мозга вероятны летальные нарушения сердечной деятельности.
В результате развития пароксизмальной тахикардии изменяется характер работы органа.
Помимо синусового узла, электрические сигналы провоцируется и иными отделами сердца. Тем самым, возникает двойная или тройная стимуляция. В норме эти анатомические образования только проводят импульсы, но не производят их. Электрическая активность органа резко повышается, отсюда частые сокращения.
Отличие в механизме заключается в локализации процесса:
- При наджелудочковом положении, сигнал формируется предсердиями, или атриовентрикулярным узлом. Это результат патологической стимуляции клеток. Чаще всего становится итогом некардиальных факторов.
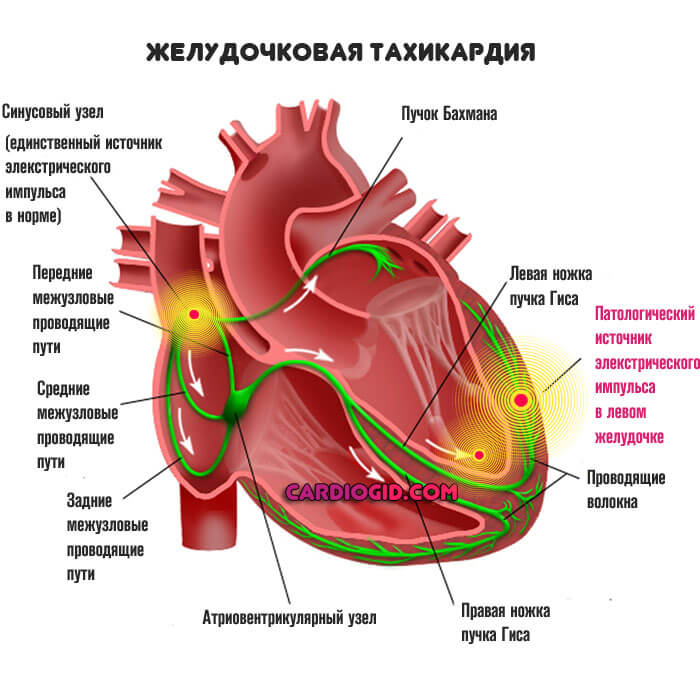
- Обратная локализация сопряжена с возбуждением собственно желудочков. Встречается подобное в разы реже, импульс намного активнее, потому частота сокращений растет более быстрыми темпами.
Возникает замкнутый круг. Помимо синусового узла, иные структуры создают достаточно мощную стимуляцию. Образуется дополнительный водитель ритма. Обратная же связь раздражает кардиальные структуры повторно. Отсюда существенное ускорение сердцебиения.
Процесс можно представить в качестве кольца:
- Естественный водитель генерирует импульс.
- Он распространяется по пучкам Гиса по всему сердцу.
- В определенном участке возникает патологическое возбуждение достаточной силы для создания еще одного сигнала.
- Вдвое более сильный электрический импульс продвигается по все тем же путям.
- Затем возвращается в обратном направлении, вновь раздражая кардиальные ткани.
- Цикл начинается заново.
Примерный перечень отличий представлен в таблице:
| Наджелудочковая локализация | Желудочковая тахикардия |
|---|---|
| Процесс начинается в предсердиях или атриовентрикулярном узле. | Изменения берут начало в одноименных структурах (желудочках). |
| Слабо выраженное развитие в 20% случаев, быстрая приспособляемость организма к проявлениям. | Резкий старт, полная клиническая картина. |
| Вероятность фатальных осложнений — 30-40%. | Риски последствий — 70-80%. |
| Клинически соответствует мерцательной тахисистолической аритмии, являясь ее разновидностью. | Имеет схожие черты с экстрасистолией. |
| Лечение преимущественно медикаментозное. | Терапия в основном хирургическая или малоинвазивная. |
С точки зрения врачей подобного рода разграничение играет наибольшую роль в деле построения модели устранения курации.
Причины развития
Следует оценивать в зависимости от формы процесса.
Наджелудочковый тип
- Кахексия, вызванная недоеданием или анорексией. Приводит к развитию компенсаторного механизма.
- Обезвоживание. Особенно заметно в летние месяцы или в жарком климате. В подобных условиях пароксизмам подвержены даже здоровые люди.
- Тиреотоксикоз. Чрезмерная выработка гормонов щитовидной железы в результате опухолей, воспалительных болезней и неправильного питания. Процесс хорошо заметен, наступает похудание, изменение рельефа шеи, выпучивание глаз, постоянный подъем температуры.
- Передозировка сердечными гликозидами (Дигоксином, настойкой ландыша).
- Гиперкортицизм в классической форме синдрома Иценко-Кушинга.
- Курение и алкоголизм. Как то, так и другое на длительной основе приводит к изменению характера активности всей системы. На первых этапах этого может быть незаметно.
- Прием психоактивных веществ. К полному разрушению предсердий приводит героин, чуть реже кокаин. Это заслуга не самих опиатов, а вредных примесей в «уличном» наркотике: стирального порошка, мела, кустарно полученных противовоспалительных препаратов.
- Невроз. Вызывает нарушение процессов торможения ЦНС. В данном случае имеет место патологическая стимуляция тканей сердца, в которой нет необходимости.
- Стрессы, физические перегрузки. Провоцируют выброс катехоламинов и кортикостероидов (дофамин, кортизол, адреналин и др.).
Желудочковый тип
- Замещение нормальных тканей сердца соединительными в результате инфаркта.
- Ишемическая болезнь.
- Дистрофия кардиальных структур.
- Воспалительные процессы, вроде эндокардита или миокардита.
- Острое нарушение питания тканей.
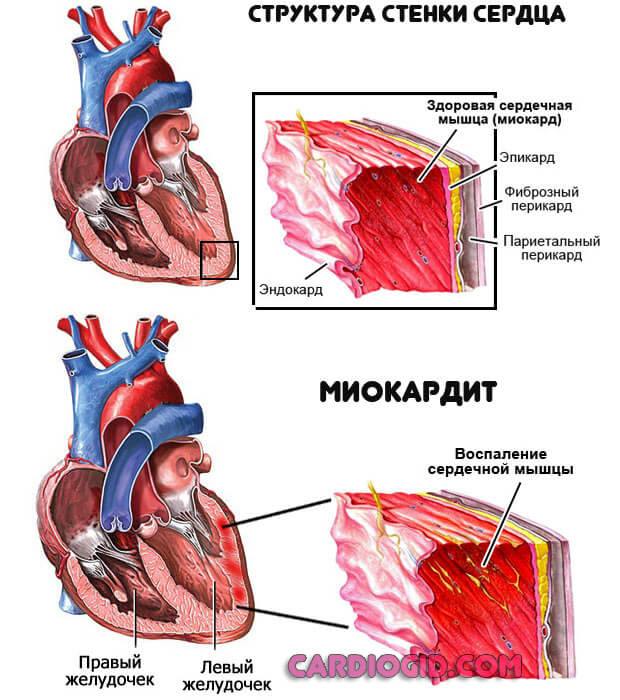
Причины описанного типа относительно просто определяются за счет характерности симптомов: одышка, проблемы с координацией движений, дискомфорт в грудной клетке, шум в ушах, быстрая утомляемость.
Пароксизмальная наджелудочковая тахикардия имеет некардиальное происхождение, а желудочковый тип обусловлен заболеваниями самого сердца.
При этом для начала очередного приступа нужен тот или иной триггерный фактор.
Таковым может быть:
- Сильный стресс, психоэмоциональная нагрузка, нервное потрясение.
- Использование спиртного.
- Курение.
- Недосыпание.
- Скачок артериального давления.
- Употребление кофеиносодержащего напитка.
- Физическая активность неадекватного характера.
Типичные проявления
Симптомы пароксизмальной тахикардии зависят от формы патологического процесса. Среди признаков:
- Ощущение резкого удара в груди.
- Паническая атака: необъяснимый страх, тревожность, нехватка воздуха.
- Трепетание сердца, неправильное биения.
- Недостаточность, слабость сердечных сокращений. Пульсовые волны трудно фиксируются.
- Бледность дермального слоя.
- Утомляемость.
- Полиурия по окончании приступа. Увеличение диуреза до 2 и более литров в течение короткого периода времени.
Сопровождается схожими проявлениями, но добавляется еще несколько симптомов к основной клинической картине:
- Выраженная потливость даже вне связи с физической активностью.
- Удушье. Не имеет объективных органических причин, определяется неврогенной составляющей.
- Потеря сознания на некоторое время.
- Падение артериального давления до критических показателей.
- Слабость, невозможность двигаться.
Второй описанный тип переносится намного тяжелее и несет колоссальную опасность для здоровья и жизни. Может закончиться летальным исходом, но периоды между пароксизмами не дают о себе знать никак.
Первая помощь при остром приступе
Можно ли купировать процесс своими силами? По крайней мере, стоит попробовать, придерживаясь алгоритма неотложной помощи:
- Необходимо оценить артериальное давление и частоту сердечных сокращений.
- В отсутствии диагностики трудно порекомендовать конкретные медикаменты. Можно прибегнуть к приему гликозидов в незначительных дозах, также к блокаторам кальциевых каналов. Классическое сочетание: Дигоксин (2 таблетки или 500 мкг за раз), Дилтиазем (1 таб.). больше пить ничего не рекомендуется. Нужно смотреть за состоянием.
- Употребить чай с ромашкой, зверобоем, шалфеем (если нет аллергии), перечной мятой, валерианой и пустырником. В произвольном количестве.
- Принять фенобарбитал (Корвалол, Валокордин).
- Мерно дышать с задержкой на вдохе (в течение 10 минут).
В отсутствии эффекта вызывать скорую медицинскую помощь. Играть со здоровьем не рекомендуется, слишком тонкий подход требуется.
Пароксизмальная предсердная тахикардия снимается вагусными приемами и медикаментами в 90% случаев, что нельзя сказать о желудочковой .
Диагностические действия
Проводятся планово или в срочном порядке. В любом случае — под контролем врача-кардиолога. По мере надобности привлекаются специалисты иных, несмежных профилей (эндокринолог и др.).
Примерная схема обследования такова:
- Оценка жалоб и сбор анамнеза жизни больного. Помогают объективизировать симптоматику, выбрать дальнейший вектор диагностики.
- Измерение артериального давления, частоты сердечных сокращений.
- Выслушать тона (обычно они разной громкости, хаотичны, либо правильные, но глухие).
- Физикальная методика. Прощупывание периферического пульса. Обычно он слабый.
- Электрокардиография (ЭКГ). С нагрузочными пробами (поможет велоэргометрия). Отличается значительными отклонениями от нормы. Проводится несколько раз. Пароксизм желудочковой тахикардии или иной локализации следует «ловить» в стационаре.
- Холтеровское мониторирование. Для оценки состояния ЧСС в привычных условиях, в рамках стандартной физической активности.
- КТ кардиальных структур.
- Ангиография.
- Коронарография.
- ЧПЭКГ.
- Эхокардиография. Ультразвуковая методика.
В системе этого достаточно, чтобы диагностировать причину. Действовать надо быстро. Потому, если скорая помощь предлагает транспортировку в кардиологический стационар, лучше не отказываться.
Терапия
Лечение пароксизмальной тахикардии медикаментозное, реже хирургическое.
При наджелудочковой форме:
Используются следующие группы средств:
- Блокаторы кальциевых каналов. Дилтиазем и Верапамил.
- Адреноблокаторы. Карведилол, Анаприлин.
- Антиаритмические препараты. Амиодарон.
- Сердечные гликозиды. Дигоксин, настойка ландыша.
Терапия медикаментозная, отклик обычно хороший, что позволяет быстро справиться с состоянием.
- Используются средства против нарушений нормального ритма (кроме уже названного Амиодарона, прибегают к Новокаиномиду).
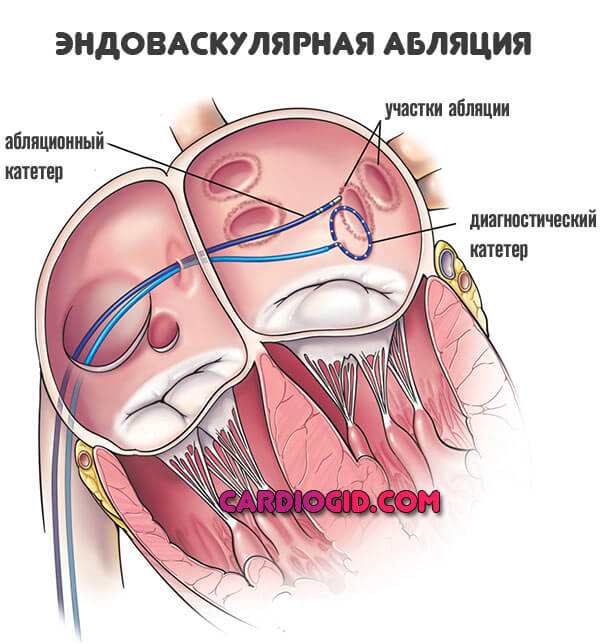
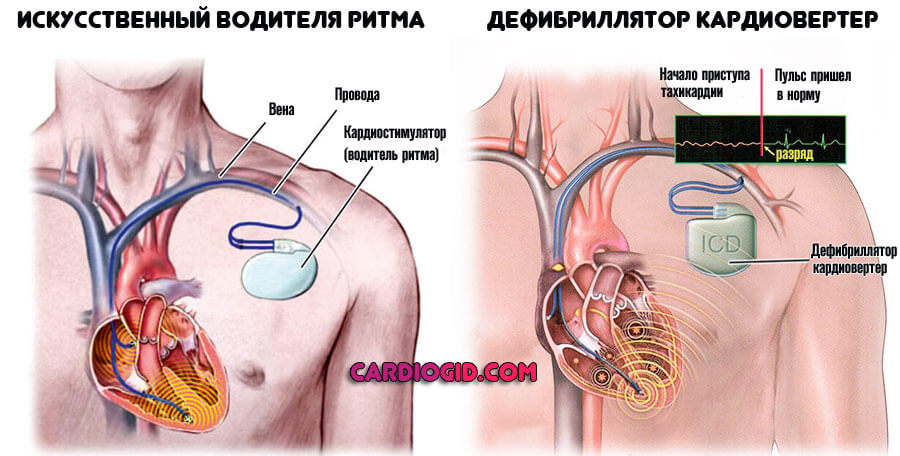
- В тяжелых случаях показана кирдиоверсия (воздействие электрическим током), радиочастотная абляция (эффективная методика без осложнений) или постановка искусственного водителя ритма (кардиостимулятора).
Важную роль между пароксизмами играет изменение образа жизни.
- Регулирование физической активности (несколько часов прогулок в день).
- Питьевой режим (2 литра в сутки).
- Сон — не менее 8 часов.
- Правильное питание.
- Фрукты и овощи (особенно бананы и картофель, яблоки, морковь).
- Крупы и каши.
- Кисломолочные продукты.
- Нежирное мясо и бульоны на его основе.
- Хлеб.
- Масла растительные и сливочное.
- Яйца.
- Мед, сухофрукты.
- Жирное мясо.
- Жареные блюда.
- Сладости.
- Легкоусвояемые углеводы.
- Макароны, сдобу.
- Консервы и полуфабрикаты.
- Чрезмерно соленое.
Способы приготовления — варка, запекание. Дробность питания. Показана консультация диетолога.
Народные рецепты не применятся ввиду неэффективности и опасности.
Прогнозы и осложнения
В отсутствии лечения наджелудочковая пароксизмальная тахикардия приводит к летальным последствиям в 30-40% случаев. Желудочковая — в 60-70% и даже более в перспективе года.
При назначении комплексной терапии риски снижаются в разы. Хирургическое лечение эффективно в 90% ситуаций.
На постоянной основе имеет место существенное понижения качества жизни пациента. Пароксизмальная желудочковая тахикардия требует оперативного вмешательства. Одних медикаментов мало.
Профилактика
- Отказ от курения, алкоголя.
- Правильное питание.
- Нормализация режима физической активности.
- Коррекция количества жидкости (2 л), соли (7 г в сутки).
- Полноценный сон (8 ч.).
- Избегание стрессов.
Пароксизмальная тахикардия — это увлечение частоты сердечных сокращений по причине нарушения генерации специфического импульса в кардиальных структурах. Несет огромную опасность жизни и здоровью. Требует своевременной помощи под контролем специалиста.
Лечение пароксизмальной тахикардии
Название пароксизмальной тахикардии связано с характерным проявлением болезни – пароксизмами, которые представляют собой приступообразные нарушения ритма сердца. Заболевание опасно резким ухудшением системы кровообращения, расстройством питания сердечной мышцы.
Среди всех патологий, связанных с чрезмерным возбуждением миокарда, пароксизмальная тахикардия занимает третье место по частоте возникновения.
Начало и конец приступов аритмии – внезапные, продолжительность может варьировать от нескольких секунд до нескольких минут и более. Во время пароксизма работа синусового узла сбивается и наблюдается “навязанный” эктопическим очагом ритм. Чем больше таких очагов в сердечной мышце, тем тяжелее протекает заболевание и тем сложнее проводится лечение пароксизмальной тахикардии.
Видео Что нужно знать о пароксизмальной тахикардии
Общие рекомендации
При пароксизмальной тахикардии следует придерживаться определенного образа жизни, что позволит предотвратить развитие пароксизмов.
- Отказаться от вредных привычек, особенно курения, употребления алкоголя и энергетиков.
- Наладить режим дня, в котором будет отведено на сон (дневной и ночной) не менее 8 часов.
- Следить за своим весом, в этом поможет отказ от еды во время просмотра телевизора, работы возле компьютера, чтения книг.
- Полезно утром и вечером совершать прогулки на свежем воздухе, выполнять допустимую физическую нагрузку, заниматься плаванием или легкой гимнастикой.
- Важно не переедать, для чего кушать нужно небольшими порциями.
- Не стоит ложиться спать с полным желудком.
- Контролировать количество сахара и холестерина в крови.
Некоторые продукты нежелательно употреблять больным пароксизмальной тахикардией. Это крепкий кофе и чай, высококалорийные продукты, а также содержащие в своем составе сахар и крахмал, жирные сорта рыбы и мяса.
Медикаментозное лечение пароксизмальной тахикардии
Существует определенный алгоритм действий, предшествующий лечению пароксизмальной тахикардии.
- Оценивается особенность течения болезни.
- Определяется форма пароксизмальной тахикардии.
- Устанавливается длительность протекания заболевания.
- Изучается характер имеющихся осложнений.

Госпитализация больного с пароксизмальной тахикардией проводится только в тех случаях, когда наблюдается прогрессирование клиники недостаточности сердца. Зачастую это встречается при осложненном течении узловой и суправентрикулярной форме пароксизмальной тахикардии. Если определяется желудочковая пароксизмальная тахикардия, тогда госпитализация проводится в обязательном порядке. Также существует плановая госпитализация, которая применяется в случае частых приступов, то есть более чем два раза в месяц. Планово больные поступают на лечение в межприступный период.
Купирование приступа пароксизмальной тахикардии
Проводится на этапе доврачебной помощи. Для оказания неотложной помощи используют следующие способы:
- Больной усаживается и открывается форточка или дверь для доступа свежего воздуха.
- При наличии сердечных болей принимается нитроглицерин.
- Проводятся вагусные пробы, представляющие собой натуживание, вызов рвотного рефлекса, приложение к лицу холодного полотенца, выполнение проб Ашнера, Вальсальвы, Чермака-Геринга.
Вагусные пробы помогают стимулировать блуждающий нерв, который в свою очередь замедляет сердечный ритм. Выполняются до момента нормализации ритма. На всегда помогают, но являются доступными как самим больным, так и их родным.

Бригадой скорой помощи в сложных случаях выполняется электрическая кардиоверсия с использованием низких разрядов в 50 и 75 Дж. Для обезболивания может применяться седуксен. Наличие реципрокной пароксизмальной тахикардии является показанием к проведению чреспищеводной стимуляции сердца.
Медикаментозное купирование пароксизма проводится с учетом формы аритмии. При нарушениях ритма с узкожелудочковыми комплексами внутривенно вводится прокаинамид, аденозин фосфат. Также может использоваться в таблетках верапамил, атенолол. Желудочковые и суправентрикулярные пароксизмы эффективно устраняются амиодароном, прокаинамидом.
Долговременное лечение пароксизмальной тахикардии
Заключается в назначении противорецидивной терапии, которая состоит из сердечных гликозидов и антиаритмических препаратов.
- Сердечные гликозиды – целанид, дигоксин. Должны использоваться только по назначению врача, поскольку могут вызвать остановку сердца.
- Антиаритмические средства – этацизин, кордарон, верапамил. Вызывают различные побочные эффекты, поэтому применяются в случае наличия гемодинамических нарушений на фоне пароксизмов.
При наджелудочковой (суправентрикулярной) ПТ назначаются различные антиаритмические средства, но самыми эффективными являются верапамил и АТФ – восстанавливают синусовый ритм у большинства пациентов. Также в лечении данной формы пароксизмальной тахикардии используют новокаинамид (положительно воздействует на 50% пациентов) и кордарон (результативен в 80% случаев).
Предрасположенность больного к развитию мерцательной аритмии является показанием к назначению бета-блокаторов. Их использование может способствовать уменьшению дозировки антиаритмиков.
Желудочковая ПТ лечится сначала лидокаином и после назначается новокаинамид с кордароном. В некоторых случаях не удается точно установить место нахождения эктопического очага, тогда после лидокаина назначается АТФ и далее новокаинамид с кордароном.
Хирургическое лечение пароксизмальной тахикардии
Оперативное вмешательство применяется в случае неэффективности медикаментозного лечения. Больного сначала тщательно обследуют, а затем предлагается один из способов хирургического лечения пароксизмальной тахикардии:
- Разрушение проводящих путей и очагов, которые связаны с гетеротропным автоматизмом. Для проведения подобных манипуляций используются различные средства: криогенные, лазерные, химические, электрические, механические. Доступ к сердцу представляется через лечебный и диагностический катетеры. Первым определяют патологический очаг, а вторым проводят его деструкцию.
Самым распространенным сегодня деструктивным методом является радиочастотная абляция. С ее помощью проводят прижигание патологических очагов, что максимально повышает вероятность полного излечения от ПТ.
- Имплантация кардиостимулятора. Так называемое искусственное сердце может быть двух видов – кардиовертер-дефибриллятор и электрокардиостимулятор. С помощью этих приборов снижается к минимуму возможность развития приступа.
Классическая операция – проводится на открытом сердце, если по ряду причин невозможно проведение малоинвазивного хирургического вмешательства. Основная цель подобного лечения – удалить проблемные участки проводящей системы.

Показания к проведению оперативного вмешательства:
- помощью этих приборов снижается к минимуму возможность развития приступа.
- Развитие желудочковой фибрилляции, даже единичной.
- Устойчивые приступы пароксизмов, которые не поддаются медикаментозному лечению.
- Определение органических поражений сердца в виде клапанных пороков и аномалий в строении органа.
- Выраженное невосприятие антиаритмических препаратов или противопоказания к их использованию.
- Развитие пароксизмов у детей и подростков, значительно нарушающие полноценный рост организма.
Лечение пароксизмальной тахикардии народными средствами
Фитотерапия часто используется в противорецидивной терапии пароксизмальной тахикардии. Применяют настои, отвары и настойки из тех растений, которые помогают успокоить сердечную деятельность.
- Для снятия нервного напряжения используются различные сборы. Один готовится на основе пустырника, валерианы, тысячелистника, аниса. Другой из ромашки, тмина, фенхеля, валерианы и мяты. Подобные настои лучше принимать перед ночным сном.
- Мелисса нашла применение в виде сборов и как самостоятельное народное средство от пароксизмов. Травяной чай из мелиссы рекомендуется принимать понемногу на протяжении дня.
- Пароксизмальная тахикардия нередко развивается на фоне гипертензии. В таких случаях к растениям с седативным воздействием добавляют составляющие, понижающие артериальное давление. Получаются сборы из мелиссы, календулы, перечной мяты, руты душистой, сушеницы топяной.
- Хорошо воздействуют на сердечно-сосудистую систему отвары из боярышника. Полезная ягода вместе с цикорием, календулой, любистком входит в состав укрепляющих сборов.

Лечение пароксизмальной тахикардии у детей
У детей в 95% случаев нарушения ритма диагностируется ПТ. В подростковом возрасте это заболевание чаще всего приводит к аритмогенному коллапсу, поэтому очень важно при возникновении пароксизмальной тахикардии вовремя оказать помощь.
Лечение пароксизмальной тахикардии у детей основывается на следующих алгоритмах:
- Проведение вагусных проб.
- Воздействие на ЦНС с помощью соответствующих препаратов.
- Использование антиаритмических средств в возрастной дозе.

Для нормализации корково-подкоркового взаимоотношения назначают карбамазепин, фенибут, настойки таких растений, как пион, боярышник, валерианы. Также показано применение препаратов магния и калия.
Антиаритмики используются при неэффективности вагусных проб и психотропных препаратов. В возрастной дозе применяют трифосаденин. При узком желудочково комплексе, определяемом на ЭКГ, используют верапамил. Этот препарат не может быть задействован при блокаде атриовентрикулярного узла. Если определяется суправентрикулярная тахикардия после верапамила вводится дигоксин.
Бета-адреноблокаторы для лечения пароксизмальной тахикардии у детей назначаются редко. Вместо этого нередко используется иглотерапия, лечебная физкультура, психотерапия, вегетотропные лекарства.
Лечение пароксизмальной тахикардии при беременности
Возникновение рефлекторной или компенсаторной ПТ не является показанием к назначению антиаритмических препаратов. Эти средства применяются в случае явной угрозы здоровью женщины. Вместо этого лучше воспользоваться общими рекомендациями и тогда аритмия перестанет беспокоить.
При наличии у женщины органической патологии сердца используются группы препаратов, которые помогают укрепить сердечно-сосудистую систему.
- Успокоительные средства – магне В6, этазицин, ново-пасит.
- Препараты, снижающие ЧСС – пропранолол, флеканил, верапамил.
- Лекарственные средства, используемые при желудочковой тахикардии – в домашних условиях принимается валидол, в стационаре – новокаинамид, хинидин.
Лечение проводится под контролем ЭКГ и кардиолога. Самостоятельно использовать указанные препараты категорически недопустимо, поскольку на кону стоит жизнь матери и ребенка.
Видео Что такое тахикардия сердца и как ее лечить?
В большинстве случаев прогноз при пароксизмальной тахикардии благоприятен. Своевременное лечение дает возможность быстро купировать приступ, тогда как использование подходящих препаратов предотвращает рецидив заболевания. Также важно соблюдать общие рекомендации, которые в легких случаях позволяют обойтись без приема противоаритмических средств.
КУПИРОВАНИЕ ПРИСТУПА НАДЖЕЛУДОЧКОВОЙ ПАРОКСИЗМАЛЬНОЙ ТАХИКАРДИИ
Основной принцип.Лечение основывается на механическом или медикаментозном возбуждении блуждающего нерва и угнетении эктопической возбудимости миокарда.
Успокаивающие и снотворные средства. Почти всегда необходимо назначать быстродействующие успокаивающие и снотворные средства — барбитураты, транквилизаторы, опиаты. Подходящи в таких случаях люминал, мепробамат (транквилан), диазепам, седуксен, валиум, а в некоторых случаях и морфин. При нетяжелой форме приступа оправдано некоторое выжидание остановки приступа. У пожилых людей выжидать, особенно при большой частоте желудочковых сокращений, не следует.
Успокаивающие средства и психотерапевтические воздействия
Основные лечебные средства
Механические приемы раздражения блуждающего нерва
Прокаинамид — внутримышечно или перорально
Хинидин — через рот
Другие лечебные средства
Магния сульфат 25% 10 мл внутривенно
Механические приемы. Лечение следует начинать механическими приемами для раздражения блуждающего нерва. Блуждающий нерв иннервирует предсердия и атриовентрикулярный узел. Повышенный тонус его понижает частоту предсердных импульсов и замедляет атриовентрикулярную проводимость. Самое большое значение из механических изменений блуждающего нерва имеют:
1. Надавливание на одну из каротидных артерий (каротидный массаж) в области каротидного синуса — проба Чермака—Геринга. Эффект отмечается в 50—80% случаев. Больной занимает горизонтальное положение, голова его слегка повернута набок. Сонную артерию прощупывают непосредственно под углом нижней челюсти приблизительно на уровне верхнего края щитовидного хряща перед грудино-ключично-сосцевидной мышцей. Сила давления должна увеличиваться постепенно, производя слегка массирующие движение пальцами. Надавливают двумя или тремя пальцами левой руки по направлению кзади и к середине к позвоночнику, в течение 10—20 секунд. Опасно одновременно надавливать на обе сонные артерии. Сначала надавливают на правую артерию и при отсутствии эффекта через 1—3 минуты надавливают на левую. Обычно эффективность надавливания на правую каротидную артерию выше. Во время надавливания абсолютно необходимо непрерывно контролировать сердечную деятельность аускультацией сердца или, лучше, электрокардиографически. Когда надавливание эффективно, наступает на несколько секунд посттахикардиальная пауза, вслед за которой восстанавливается синусовый ритм. После наступления паузы надавливание на сонную артерию необходимо прекратить немедленно, ввиду опасности возникновения продолжительной асистолии желудочков. Этот прием противопоказан для применения у пожилых людей с выраженным атеросклерозом мозга ввиду опасности острой ишемии мозга и обморока, появления судорог, тромбоза сосудов мозга с гемиплегией и эмболией оторвавшимися обызвествленными бляшками от каротидной артерии. Массажа сонного узла следует избегать при интоксикации препаратами наперстянки, так как это может вызвать мерцание желудочков и наступление смерти. У больных с повышенной чувствительностью каротидного синуса такой массаж может стать причиной появления значительной брадикардии, блокады синоаурикулярного узла, полной артиовентрикулярной блокады и остановки сердца.
2. Проба Вальсальвы. Больной производит выдох в трубку ртутного сфигмоманометра до тех пор, пока давление не повысится до 40—60 мм рт. ст. и задерживает этот уровень на 10—25 секунд. Пробу Вальсальвы можно выполнить, вдохнув глубоко и затем сделав максимальные усилия для выдоха при зажатом носе с закрытым ртом и сильном напряжении брюшного пресса. Пароксизмальная тахикардия может прекратиться во время или не позже 30 секунд после пробы. Спустя около 1 минуты пробу Вальсальвы можно повторить.
3. Умеренное и равномерное надавливание на оба глазных яблока в течение 4—5 секунд при горизонтальном положении больного (глазо-сердечный рефлекс Ашнера—Даньини). Давление производят концами больших пальцев на закрытые глаза больного, непосредственно под надбровными дугами по направлению кзади. При прекращении тахикардии давление немедленно преустанавливают. При отсутствии эффекта пробу можно повторить несколько раз после перерыва в несколько минут. При глазных болезнях и сильной близорукости эта проба противопоказана. Этот прием оказывает менее выраженное терапевтическое действие, чем каротидный массаж, вследствие чего его используют редко.
4. Другие, менее эффективные механические приемы, которые могут выполняться самими больными:
а. Медленное и глубокое дыхание.
б. Продолжительная задержка дыхания в горизонтальном положении.
в. Искусственно вызванная рвота.
г. Глотание нескольких твердых кусков пищи или питье холодных газированных напитков.
д. Сильное давление на верхнюю часть живота.
е. Сгибание и прижимание ног к животу.
ж. Холодные обтирания кожи.
Гликозиды наперстянки.При отсутствии успеха от механических приемов и при условии, что больной в последнюю неделю не принимал препаратов наперстянки, приступают к применению гликозидов наперстянки в дозе, способной вызвать резкое возбуждение блуждающего нерва.
Гликозиды наперстянки, введенные внутривенно, являются средством выбора для купирования приступов наджелудочковой тахикардии. Они особенно подходящи при наличии сердечной недостаточности
Мы предпочитаем вводить препарат цвдиланид (изоланид) в дозе 1—2 ампулы (0, 40— 0,80мг) сразу внутривенно. Прн отсутствии эффекта через промежутки в 1—3 часа вводят внутривенно по 0,40 мг. Общая доза для насыщения равна 1,2—2 мг, в среднем 1,6 мг.
Дигоксин подходящ для применения в начальной дозе 1 ампулы (0,50 мг) и затем через интервалы в 3—4 часа по 0,25—0,50 мг до общей дозы насыщения 1—2 мг, в среднем 1,5 мг.
Гликозиды наперстянки следует вводить очень медленно, разведенными в 10 мл 5% раствора глюкозы. Приступ купируется через 5 минут — до 3 часов после внутривенного введения препарата, обычно в интервале между 30-ой и 60-ой минутой.
Внутривенное введение 1/2 мг строфантина менее эффективно из-за более низкого его ваготропного эффекта. Купирование приступа препаратом наперстянки, принимаемым через рот, например DigitalineNativelle, в дозе 30—40 капель (0,60—0,80 мг дигитоксина) в течение суток, распределенной на несколько приемов через каждые 4 часа, является неподходящим, так как эффект наступает поздно. Наперстянка противопоказана при наджелудочковой тахикардии, возникшей в ходе дигатализации, или при подозрении на наличие гипокалиемии, связанной с применением салуретиков.
Если спустя 20 минут после введения препарата наперстянки ритм не возвратится к норме, необходимо еще раз попытаться провести надавливание на каротидный синус или прием Вальсальвы. Блуждающий нерв и каротидный синус становятся под влиянием наперстянки более чувствительными и легче peaгируют на механическое раздражение
При отсутствии эффекта после механических приемов и препаратов наперстянки применяют один из следующих медикаментов: верапамил, аймалин, бета-блокатор, прокаинамид, хинидин или какой-либо симпатикомиметик.
Верапамил (изоптин). Многими наблюдениями в последние годы доказано, что введенный внутривенно верапамил весьма эффективное средство для купирования приступов наджелудочковой тахикардии. Некоторые авторы считают, что верапамил дает лучшие результаты, чем наперстянка, и указывают на него как на средство выбора. Применяют верапамил в дозе 5—10 мг (1—2 ампулы изоптина) внутривенно медленно, вводя его в течение 15—30 секунд. При отсутствии эффекта такую же дозу можно ввести повторно спустя 20 минут, до общей дозы 30 мг. Верапамил очень эффективен (100% эффект) при наджелудочковых тахикардиях, вызванных реципрочным возбуждением с блокадой в одном направлении и механизмом повторного входа в атриовентрикулярный узел, и, особенно, при наджелудочковых тахикардиях, обусловленных синдромом WPW. При наджелудочковых тахикардиях, являющихся результатом повышенного автоматизма, т. е. ускоренной спонтанной диастолической деполяризации, верапамил обычно не оказывает воздействия. Верапамил переносится больными очень хорошо и только в редких случаях он может вызвать артериальную гипотонию, брадикардию или непродолжительную асистолию. Его не следует вводить внутривенно больным, принимавшим бета-блокаторы.
Аймалин — тахмалин, или гилуритмал, выпускается в ампулах по 2 мл (50 мг) для внутримышечного и 10мл (50мг) для внутривенного введения, в виде драже по 50 мг. Этот препарат применяется в начальной дозе по 1 ампуле в 50 мг. внутримышечно или очень медленно, в течение 3—5 минут внутривенно. Спустя ½ чаca можно ввести еще ½ ампулы внутривенно или 1 ампулу внутримышечно. Общая доза при внутривенном введении не должна превышать 100—150 мг. При отсутствии эффекта дозу увеличивают дополнительным назначением драже до максимальной общей суточной дозы 500—700 мг. Необходимо проводить электрокардиографический контроль. В не очень спешных случаях рекомендуется начинать лечение с внутримышечного введения аймалина и при отсутствии эффекта перейти к внутривенному введению. Последнее значительно более эффективно, но побочные явления — артериальная гипертония, брадикардия, атриовентрикулярная и внутрижелудочковая блокада — встречаются более часто.
Бета-блокаторы (практолол — эралдин, приндолол — вискен, окспренолол — тразикор, алпренолол — аптин, пропранолол — обсидан, индерал). Эти медикаменты широко применяются в последние годы для купирования приступов наджелудочковых тахикардии. Результаты весьма противоречивы — купирование приступов наблюдается в 25 до 70% случаев. В настоящее время отдается предпочтение кардиоселективному бета-блокатору — практололу (эралдин, далзик), обладающему более слабым кардиодепрессивным действием и не вызывающему бронхиальный спазм. Практолол применяют в дозе 5 мг медленно внутривенно; при отсутствии эффекта спустя 5—10 минут эту дозу повторяют или позднее вводят и третью дозу. Общая внутривенная доза обычно не делжна превышать 20 мг. Результаты хорошие и при соблюдении противопоказаний побочные явления незначительны. Очень подходящи также приндолол (вискен) в дозе 0, 4—1 мг — медленно внутривенно, или алпренолол (аптин) по 5—10 мг — медленно внутривенно. Алпренолол вводят со скоростью 1 мг за 1—2 минуты. После введения 3 мг алпренолола вливание прерывают на 10 минут, чтобы выждать наступления эффекта, и в случае необходимости снова продолжают. При отсутствии перечисленных бета-блокаторов можно применить также с хорошим успехом, но с большей опасностью возникновения побочных явлений, пропранолол (обсидан, индерал, доцитон) в дозе 1 мг, вводя его очень медленно внутривенно, причем эту дозу можно вводить несколько раз через каждые 3—5 минут, до общей дозы не более 3—5 мг.
Бета-блокаторы вводят разведенными физиологическим раствором под постоянным аускультативным и (или) электрокардиографическим контролем. При возникновении артериальной гипотонии, брадикардии или атриовентрикулярной блокады немедленно прекращают вливание. Бета-блокаторы применяются при всех наджелудочковых тахикардиях, не сопровождаемых тяжелым заболеванием миокарда и выраженной декомпенсацией сердца. Они особенно подходящи для лечения наджелудочковых тахикардии, вызванных интоксикацией препаратами наперстянки, синдромом WPW, симпатикотонией, гипертиреоидизмом, а также приступов, появляющихся при эмоциональных воздействиях и (или) физических перенапряжениях.
Прокаинамид (новкамид, новокаинамид, пронестил) выпускается во флаконах по 10 мл (1, 0 г) 10% и драже по 250мг. Этот препарат эффективен почти в 80% случаев наджелудочковой пароксизмальной тахикардии (Виноградов, Bellet). Прокаинамид вводят внутримышечно по 0, 50—1 г каждые 3—4 часа или дают перорально в начальной дозе 0, 75 г (3 драже), а затем каждые 2—3 часа по 0, 50 г (2 драже) — до прекращения приступа, или до общей дозы 5—6 г. Внутривенные введения избегают ввиду опасности коллапса.
Хинидина сульфат.Этот препарат подходящ в тех случаях, когда состояние больного не требует спешного вмешательства, при отсутствии сердечной недостаточности, поражения миокарда или нарушения внутрижелудочковой проводимости. Применяется в дозе 0, 20—0, 40 г каждые 2—3 часа до общей дозы 1, 6—2 г в сутки. При отсутствии эффекта назначение больших количеств хинидина не оправдано. Обычно ритм нормализуется после 2—3 приемов. Уместно хинидиновое лечение проводить после лечения препаратами наперстянки или сочетать их. Хинидин почти не применяется парентерально ввиду вызываемых им тяжелых побочных явлений и сильно выраженного кардиотоксического действия.
Симпатомиметки.Многие авторы применяют симпатомиметики как первое средство для купирования приступов наджелудочковой тахикардии. Повышением артериального давления до 150—160 мм рт. ст. стремятся вызвать вагусный эффект благодаря раздражению барорецепторов в каротидном синусе и дуге аорты. Этот метод очень эффективен и восстанавливает синусовый ритм в 80—90% случаев. Повышения артериального давления более 180 мм рт. ст. следует избегать ввиду опасности возникновения острой левожелудочковой слабости и отека легких. Симпатомиметики абсолютно показаны при наджелудочковой тахикардии с артериальной гипотонией и кардиогенным шоком. Они не подходящи для лечения больных с выраженной артериальной гипертонией. Вызывают незначительные побочные явления. Чаще применяется норадреналин в дозе 2—4 мг в 500 мл физиологического раствора или метараминол в дозе 20—40 мг в 500 мл физиологического раствора, внутривенно капельно, или мефентерамин (виамин, мефин) 10—20 мг внутримышечно или медленно внутривенно, или симпатол (мезотон) 1 % раствор 0, 5—1 мл внутривенно.
Парасимпатомиметики.Для лечения молодых больных без данных о наличии сердечной недостаточности и выраженного поражения миокарда, можно использовать парасимпатомиметические средства. Они эффективны в 80—90% случаев, но вызывают значительные побочные явления и имеют много противопоказаний.
Ацетилхолин (ампулы по 100 и 200 мг). Это весьма эффективное средство. Вызываемые им побочные явления не очень частые и не тяжелые. Вводится внутривенно. Одну ампулу в 200 мг растворяют в 10мл дистиллированной воды. Каждый мл содержит 20-мг ацетилхолина. Сначала вводят быстро внутривенно 1 мл. Очень часто приступ купируется спустя 10—15 секунд. Иглу не выводят из вены. Если эффект не наступит, через каждые 4 минуты вводят по 2—3—4 мл. Редко бывает необходима доза в 5мл, которую не следует превышать.
Дорил (ампулы по 0, 25 мг). Это подходящее и очень эффективное средство, согласно Spang. Одну ампулу дорила растворяют в 10 мл физиологического раствора. Через каждые 1—2 минуты вводят очень медленно в вену по 2—5 мл. При быстром вливании может возникнуть асистолия желудочков. Спустя 30 секунд обычно наблюдают гиперемию лица и шеи, выделение пота н рвоту. После внутривенного введения 1 мг атропина побочные явления быстро исчезают. Препарат можно вводить и под кожу.
Простигмин. Применяется внутримышечно или подкожно в дозе 1—2 мл раствора 1:2000 (0, 5—1 мг). Эффект наступает примерно спустя 20 минут.
Мехолил в дозе 0, 25 мг вводится под кожу. Никогда не применяют его внутривенно вследствие опасности возникновения желудочковой асистолии, появления судорог, потери сознания и смерти. Рекомендуют избегать его применения.
Через двадцать минут после применения парасимпатомиметика механические приемы, остававшиеся ранее без эффекта, могут дать результат. Побочными явлениями при применении парасимпатомиметиков являются: гипотония, слюнотечение, тошнота, рвота, повышенная потливость, кишечные колики, понос, синкопе, судороги, желудочковая асистолия. Противопоказаниями к применению этих средств являются: бронхиальная астма, эмфизема легких и спастический бронхит, выраженный коронаросклероз, инфаркт миокарда, декомпенсация сердца, гипертиреоз, язвенная болезнь.
Лидокаин.Внутривенное введение 50—100 мг лидокаина в течение 3—5 минут может купировать некоторые приступы наджелудочковой тахикардии. При отсутствии эффекта через промежуток в 5 минут вводят повторно такую же дозу . В отличие от желудочковой тахикардии при приступах наджелудочковой тахикардии эффективность лидокаина гораздо меньшая. Несмотря на это, некоторые авторы (Bilitch) применяют как первое средство лидокаин и при отсутствии эффекта приступают к внутривенному введению дигоксина или изоланида.
Антигистаминные препараты (антистин и др. ). Они вводятся медленно внутривенно в дозе 200 мг. Эффект наступает во время введения или спустя несколько минут. При отсутствии эффекта вливание в вену можно повторить через 2—3 часа. Максимальная доза препаратов — 10 мг на кг веса. Эффективность их хорошая при наджелудочковых тахикардиях. Они особенно показаны в тех случаях, когда предполагается аллергический патогенез пароксизмальной тахикардии. Профилактически препараты назначаются перорально в дозе 100—200 мг 4 раза в день. Побочные явления и противопоказания такие же, как и для хинидина, но антистин менее токсичен и не вызывает коллапса.
Электрическая дефибрилляция показана только при продолжительных высокочастотных наджелудочковых пароксизмальных тахикардиях, неподдающихся правильно проведенному медикаментозному лечению и вызывающих гемодинамические нарушения. При электроимпульсном лечении приступы купируются почти в 80% случаев. Электроимпульсная терапия не показана при часто повторяющихся, коротких приступах без гемодинамических нарушений.
Электрическая стимуляция.В последние годы в неподдающихся медикаментозному лечению случаях наджелудочковой пароксизмальной тахикардии успешно применяется искусственный водитель ритма с введением через вену в правое предсердие . стимулирующего электрода. Эктопический очаг возбуждения угнетается использованием импульсов, частота которых выше частоты искусственного водителя ритма, применяемого для лечения полной атриовентрикулярной блокады.
В каждом случае наджелудочковой пароксизмальной тахикардии необходимо выявлять и стремиться устранить причинные, патогенетические и провоцирующие факторы — острые токсикоинфекционные заболевания, гипоксию, респираторный или метаболический ацидоз, коллапс, острую сердечную слабость, свежий инфаркт миокарда, эмболию легких, обострившуюся хроническую бронхолегочную инфекцию, интоксикацию препаратами наперстянки, гипокалиемию и др. Декомпенсированные формы наджелудочковой пароксизмальной тахикардии требуют оптимальной, сравнительно быстрой дигитализации изоланидом, дигоксином или внутривенного введения строфантина. При наджелудочковой пароксизмальной тахикардии, подозрительной на интоксикацию препаратами наперстянки и гипокалиемию, противопоказано проведение лечения наперстянкой.
Не нашли то, что искали? Воспользуйтесь поиском:
Неотложная помощь при пароксизмальной тахикардии, препараты для снятия приступа
Лечение должно быть направлено как на устранение самих приступов, так и на предупреждение их рецидивов. Вначале воздействуют на нервную регуляцию путем возбуждения ветвей блуждающего нерва или подавления активности ветвей симпатического нерва.
По данным Ф.Е. Остапюка, Е.И. Чазова и В.М. Боголюбова, наиболее эффективна проба Чермака-Геринга – механическое давление на область сонного синуса, расположенного в месте бифуркации общей сонной артерии. Проба проводится в положении больного лежа на спине, надавливают только с одной стороны на внутреннюю поверхность верхней трети грудино-ключично-сосцевидной мышцы на уровне верхнего края щитовидного хряща. На область сонного синуса постепенно надавливают большим пальцем правой руки по направлению к позвоночному столбу. Продолжительность давления не более 0,5 мин под постоянным наблюдением за пульсом, а лучше под визуальным контролем ЭКГ.
Обычно более эффективно надавливание на правый сонный узел. Как только приступ прекратился, надавливание на сонную артерию необходимо немедленно прекратить ввиду опасности возникновения продолжительной асистолии желудочков. При гиперчувствительности синусного узла проведение пробы может закончиться смертью, хотя такие случаи крайне редки.
Пожилым больным с выраженным атеросклерозом сосудов головного мозга в поздних стадиях гипертонической болезни, а также при интоксикации препаратами наперстянки проба Чермака-Геринга противопоказана.
Для снятия приступа тахикардии можно провести пробу Ашнера- Даньини – умеренное и равномерное надавливание на оба глазных яблока. Эта проба также выполняется только в горизонтальном положении больного. Давление производят (не более 0,5 мин) концами больших пальцев на закрытые глаза больного, непосредственно под верхними надглазничными дугами. По мнению большинства исследователей, этот прием оказывает менее выраженное терапевтическое действие, чем проба Чермака-Геринга. При глазных болезнях и сильной близорукости эта проба противопоказана.
Чтобы снять приступ пароксизмальной тахикардии, можно использовать и другие, менее эффективные механические приемы: пробу Вальсальвы (натуживание при глубоком вдохе и зажатом носе), искусственно вызванную рвоту, сильное давление на верхнюю часть живота, сгибание и прижимание ног к животу, холодные обтирания и т. д.
Следует подчеркнуть, что перечисленные механические приемы более эффективны при наджелудочковой форме пароксизмальной тахикардии, чем при желудочковой тахикардии, так как по мере удаления от синусового узла влияние блуждающего нерва ослабевает, и он практически не оказывает воздействия на желудочки. Снять приступ пароксизмальной тахикардии желудочковой формы с помощью пробы Чермака-Геринга удается лишь в редких случаях. Если рефлекторные воздействия безуспешны, назначают лекарственные средства.
Для лечения пароксизмальной тахикардии, как желудочковой, так и наджелудочковой, широко применяют верапамил (изоптин). По данным Е.И. Чазова и В.М. Боголюбова, в острый период инфаркта миокарда препарат снимал приступы пароксизмальной тахикардии у 75-80 % больных.
Верапамил вводят внутривенно по 0,005 г (2 мл 0.25% раствора), после купирования приступа внутрь по 0,04 г (одну таблетку) 2-3 раза в день.
В случае неэффективности верапамила для снятия приступов пароксизмальной тахикардии (как желудочковой, так и наджелудочковой) применяют бета-адреноблокаторы: анаприлин (индерал, обзидан), окспренолол (тразикор), вискен.
Анаприлин (индерал, обзидан) вводят в вену по 0,001 г за 1-2 мин. Если сразу купировать приступ не удается, повторно через несколько минут вводят анаприлин в той же дозе до достижения общей дозы 0,005 г, иногда 0,01 г. Одновременно осуществляют ЭКГ и гемодинамический контроль. Внутрь назначают по 0,02-0,04 г 1- 3 раза в сутки.
Окспренолол (тразикор) вводят внутривенно по 0,002 г, внутрь по 0,04-0,08 г (2-4 таблетки), вискен – внутривенно по 0,0002-0,001 г струйно или капельно в 5 % растворе глюкозы или внутрь по 0,015- 0,03 г (3-6 таблеток).
Для купирования приступа наджелудочковой и желудочковой формы пароксизмальной тахикардии чаще всего с самого начала применяют новокаинамид.
Имеются данные, что лечение новокаинамидом более эффективно при желудочковой, чем при наджелудочковой аритмии. Препарат вводят внутривенно или внутримышечно по 5-10 мл 10 % раствора или внутрь по 0,5-1 г каждые 2-3 ч до прекращения приступа.
Необходимо помнить, что при применении новокаинамида парентерально возможно нарушение гемодинамики (уменьшение сердечного выброса, замедление кровотока в сосудах легких), вплоть до развития коллаптоидного состояния.
Положительное терапевтическое действие при наджелудочковой и желудочковой форме пароксизмальной тахикардии в 75-85 % случаев оказывает аймалин (аритмал, гилуритмал, тахмалин). Особую ценность аймалин приобретает при лечении сердечных аритмий у тяжелобольных, которым противопоказано введение хинидина, новокаинамида и бета-адреноблокаторов вследствие высокой их токсичности, гипотензивного эффекта и снижения сократительной способности миокарда.
Препарат вводят внутривенно по 0,05 г (1 ампула) на 10-20 мл 5 % раствора глюкозы или изотонического раствора натрия хлорида в течение 3-5 мин. После прекращения приступа аймалин назначают внутрь по 0,05-0,1 г (1-2 таблетки) 3-4 раза в день.
По данным В.Л. Дощицына, аймалин более эффективен при желудочковой пароксизмальной тахикардии.
В случае легкого приступа пароксизмальной тахикардии можно назначить пульс-норму по 2 драже 3-4 раза в день, после снятия приступа – по 1 драже 2-3 раза в день.
Имеются данные о высокой эффективности при пароксизмальных тахикардиях, особенно при ее желудочковой форме, орнида (бретилия тозилата). Этот препарат, блокируя постганглионарное проведение симпатических нервных импульсов, дает положительный инотропный эффект. Вводят внутримышечно по 0,3-1,5 мл 5 % раствора 2-3 раза в день (продолжительность действия 10-20 ч).
К описанным выше препаратам антиадренергического действия (бета-адреноблокаторы, орнид) близок амиодарон – альфа- и бета-адреноблокатор. Его назначают внутривенно струйно или капельно от 0,3-0,45 г до 0,6-1,2 г и внутрь в таблетках по 0,2 г 2-3 раза в день. Амиодарон эффективен при наджелудочковых и желудочковых эктопических ритмах.
В последние годы для купирования приступов пароксизмальной тахикардии широко применяют ксикаин (лидокаин), который при желудочковых формах эктопического ритма более эффективен, чем новокаинамид. Препарат можно назначать для снятия приступов желудочковой тахикардии у больных острым инфарктом миокарда, так как он почти не влияет на артериальное давление и сердечный выброс. По данным Е. И. Чазова и В. М. Боголюбова, с помощью ксикаина можно в определенной степени предотвратить фибрилляцию желудочков.
Препарат вводят внутривенно струйно по 10-15 мл 1 % раствора или капельно по 0,25-0,5 г (не более 0,3 г за 1 ч). Общая доза в сутки не должна превышать 0,75 г. Внутримышечно вводят через каждые 10-20 мин по 0,2-0,25 г под постоянным контролем ЭКГ.
Для купирования приступа пароксизмальной тахикардии (как желудочковой, так и наджелудочковой) можно применять адреномиметические препараты – норадреналина гидротартрат, мезатон. Антиаритмический эффект этих препаратов окончательно не доказан. Вероятно, восстановление нарушенной при пароксизмальной тахикардии гемодинамики, повышение системного артериального и коронарного давления, увеличение сердечного выброса и коронарного кровотока способствуют восстановлению ритма. Уже только повышение сниженного артериального давления довольно часто приводит к ликвидации эктопического ритма.
Норадреналина гидротартрат вводят внутривенно капельно (2-4 мл 0,2 % раствора на 1 л 5 % раствора глюкозы) со скоростью 20-60 капель в 1 мин, следя каждые 2 мин за артериальным давлением. Можно ввести внутривенно медленно 0,1-0,15 мл на 10 мл 5 % раствора глюкозы вместе со строфантином.
Мезатон также вводят внутривенно по 0,5-1 мл 1 % раствора, повторяя введение 4-5 раз до восстановления синусового ритма и повышения артериального давления. При нормальном давлении приступ можно снять малыми дозами мезатона (0,2-0,4 мл в 40 мл 5-20- 40% раствора глюкозы), вводя внутривенно медленно; можно ввести мезатон в сочетании со строфантином, коргликоном. После введения в вену эффект продолжается до 20 мин.
Эти препараты особенно показаны при низком артериальном давлении; при гипертонической болезни, выраженном атеросклерозе – противопоказаны.
Е.И. Чазов и В.М. Боголюбов сообщают о благоприятном эффекте однократного назначения при приступах пароксизмальной тахикардии 60-100 мл 10 % раствора калия хлорида внутрь. Синусовый ритм восстановился у 34 из 42 больных в течение 2 ч. Для профилактики приступов авторы рекомендуют продолжительное лечение раствором натрия хлорида по 20 мл 3-4 раза в день.
Применение препаратов калия при наджелудочковой форме пароксизмальной тахикардии более эффективно, чем при желудочковой. Прямым показанием к использованию солей калия служит пароксизмальная тахикардия, возникающая в результате передозировки сердечных гликозидов. Е. И. Чазов и Н. А. Гольдберг при дигиталисных пароксизмальных тахикардиях рекомендуют назначать 1,5-2 г калия внутрь через каждые 2-4 ч, а при инфаркте миокарда внутривенно вместе с инсулином и глюкозой в виде так называемого поляризующего раствора. Применяется поляризующая смесь такого же состава, как и при экстрасистолии.
В некоторых случаях, когда приступ пароксизмальной тахикардии не купируется, можно внутривенно или внутримышечно ввести 10 мл 25 % раствора магния сульфата. Если соли калия более эффективны при предсердной форме пароксизмальной тахикардии, то соли магния (магния сульфат) – при желудочковой.
Необходимо помнить, что внутривенное введение магния сульфата может понизить возбудимость дыхательного центра.
Хороший эффект при наджелудочковой и желудочковой форме пароксизмальной тахикардии дает также хинидин. Его назначают внутрь по 0,2 г через каждые 2 ч, до 1,4 г в сутки. Терапевтический эффект препарата зависит от концентрации его в крови. Наибольший уровень в крови наблюдается в течение 2-3 ч после приема.
В настоящее время хинидин для снятия приступов тахикардии применяется редко, так как он является протоплазматическим ядом и под его влиянием может усилиться или даже развиться сердечная недостаточность. Его чаще назначают в меньших дозах (по 0,2 г 3-4 раза в день) для предотвращения рецидивов тахикардии.
Хинидиноподобным действием обладает этмозин. Он удлиняет эффективный рефрактерный период сердечной мышцы и предупреждает развитие аритмии после введения аконидина, нормализует предсердные нарушения ритма при механическом повреждении области синусового узла с последующей электрической стимуляцией сердца и восстанавливает нормальный синусовый ритм при аритмии после коронарной окклюзии. Проводимость замедляет незначительно, почти не оказывает отрицательного инотропного действия.
Для купирования пароксизмальной тахикардии вводят внутримышечно 2 мл 2,5 % раствора этмозина, разведенного в 1-2 мл 0,25-0,5 % раствора новокаина, и медленно (3-4 – мин) внутривенно (в том же количестве на 10 мл изотонического раствора натрия хлорида или на 10 мл 5 % раствора глюкозы).
Лучше всего, по данным Е.И. Чазова с соавторами, купируются приступы пароксизмальной тахикардии, обусловленные ишемической болезнью сердца, гипертонической болезнью, хуже – возникшие на почве тиреотоксикоза, вегетоневроза, ревматизма и пороков сердца. Высокоэффективным средством лечения желудочковой формы пароксизмальной тахикардии в острый период инфаркта миокарда является мекситил – антиаритмический препарат, близкий к ксикаину. Его можно вводить внутривенно капельно (0,25 г в 100 мл 5 % раствора глюкозы, при необходимости до 1 г в сутки) и внутривенно струйно (в той же дозе). После купирования приступа препарат принимают внутрь (до 0,8 г в сутки).
Наконец, из этой группы хининоподобных препаратов для купирования легких приступов пароксизмальной тахикардии можно с успехом использовать дизопирамид (ритмодан) по 0,1 г внутрь от 3 до 6 раз в сутки. При различных блокадах сердца, повышенной индивидуальной чувствительности препарат противопоказан.
Отчетливое влияние на наджелудочковую аритмию оказывают в терапевтических дозах гликозиды, опосредованно воздействующие на синусовый узел через блуждающий нерв, замедляя его возбудимость. На предсердные клетки они действуют как через блуждающий нерв, повышая его тонус, так и непосредственно, снижая рефрактерный период, увеличивая скорость внутрипредсердной проводимости и снижая автоматизм. Препараты этой группы способствуют также замедлению проводимости в предсердно-желудочковом соединении непосредственно и путем повышения тонуса блуждающего нерва.
Сердечные гликозиды почти не влияют на электрофизиологические параметры сердечных клеток желудочков, поэтому применять их при аритмиях желудочкового происхождения нецелесообразно. Правда, имеются отдельные сообщения, что иногда под влиянием сердечных гликозидов нормализуется ритм и при желудочковой тахикардии.
По мнению Л. Томова при желудочковой форме пароксизмальной тахикардии препараты наперстянки и строфантин противопоказаны, так как они повышают возбудимость и способствуют возникновению опасного для жизни мерцания желудочков, особенно у больных с гипокалиемией, острым инфарктом миокарда или политопной желудочковой тахикардией. Эти препараты применяют только при угрожающей жизни тяжелой, прогрессирующей сердечной недостаточности. Для купирования приступа вводят внутривенно 0,5-1 мл 0,05 7о раствора строфантина в 20 мл 40 % раствора глюкозы или изотонического раствора натрия хлорида. Л. Томов предпочитает вводить внутривенно гликозиды типа целанида (изоланид, цедиланид, лантозид C) – 1-2 мл 0,02 % раствора (0,2-0,4 мг), обладающего более выраженным вагусным действием. При отсутствии эффекта через 1-3 ч внутривенно повторно вводят по 0,0004 г. Общая доза насыщения равна 1,2-2 мг. Аналогичный эффект дает дигоксин. Его действие, как и целанида, начинается обычно через 5 мин после внутривенного введения, максимум эффекта-через 2-5 ч. Вводится препарат внутривенно медленно по 2 мл 0,025 % раствора (0,0005 г) в 10-20 мл 5 % раствора глюкозы или изотонического раствора натрия хлорида.
Если эктопический ритм через 20-30 мин после вливания гликозидов не прекращается, можно еще раз попытаться применить пробу Чермака-Геринга или Ашнера-Даньини.
Если лекарственные средства не снимают приступа пароксизмальной тахикардии, особенно в случаях нарастания сердечной недостаточности, можно применять при наджелудочковой и желудочковой формах электроимпульсную терапию (дефибрилляцию), а при наджелудочковой форме – урежающую электрокардиостимуляцию.
Дефибрилляция снимает приступ наджелудочковой и желудочковой тахикардии у 75-90 % больных. В настоящее время дефибрилляция – один из самых безопасных и часто самых эффективных методов купирования приступов пароксизмальной тахикардии. Поэтому в тяжелых случаях его следует применять с самого начала без апробации других (медикаментозных) методов лечения. При пароксизмальной тахикардии, особенно при желудочковой форме, в острый период инфаркта миокарда дефибрилляция зачастую является единственным средством спасения больных. При дигиталисной тахикардии электроимпульсное лечение противопоказано.
Для купирования приступа пароксизмальной тахикардии не обязательно пробно использовать весь арсенал описанных выше антиаритмических средств, прежде чем решить вопрос о проведении электроимпульсной терапии. Отсутствие эффекта при применении новокаинамида, бета-адреноблокаторов на фоне солей калия и сердечных гликозидов при частом ритме уже является показанием к этому виду лечения. В тех же случаях, когда больной находится в коллаптоидном состоянии, прежде всего производят электроимпульсное лечение, а затем уже применяют лекарственные препараты.
Лечение с помощью электростимуляции сердца показано при часто повторяющихся желудочковых тахикардиях с выраженными нарушениями гемодинамики, рецидивах желудочковой тахикардии после электроимпульсного лечения или в тех случаях, когда она сохраняется несмотря на применение в больших дозах антиаритмических препаратов.
Зонд-электрод вводят по венам в правые отделы сердца (в желудочек – при электростимуляции желудочков, в предсердие – при электростимуляции предсердий). Частоту импульсов устанавливают на 5- 10 % выше, чем частота сокращений сердца во время пароксизма. Когда произошел захват, частоту электростимуляции постепенно уменьшают и, когда она становится близкой к частоте синусного ритма, стимулятор отключают.
Если пароксизмальной тахикардии сопутствует синдром слабости синусового узла или нарушение предсердно-желудочковой проводимости, показана имплантация искусственного водителя ритма.
Для купирования приступов наджелудочковой пароксизмальной тахикардии при синдроме Вольфа-Паркинсона-Уайта можно использовать те же средства, что при обычной пароксизмальной тахикардии.
Множественные дополнительные предсердно-желудочковые соединения (пути) при синдроме Вольфа-Паркинсона-Уайта, наблюдаемые, по данным Ю.Ю. Бредикис, Э.Д. Римша, Р.И. Жебраускас, у 10,7 % больных, могут способствовать возникновению приступов, опасных для жизни больного. Лечить их затруднительно и даже рискованно. Поэтому при обнаружении нескольких проводящих путей между предсердиями и желудочками во время электрофизиологических исследований (запись внутриполостных электрограмм) показано радикальное хирургическое лечение – оперативная деструкция путей циркуляции возбуждения.
«Неотложная помощь при пароксизмальной тахикардии, препараты для снятия приступа» раздел Неотложные состояния
Пароксизмальная тахикардия
Пароксизмальная тахикардия – вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
МКБ-10
Общие сведения
Пароксизмальная тахикардия – вид аритмии, характеризующийся приступами сердцебиения (пароксизмами) с частотой сердечных сокращений от 140 до 220 и более в минуту, возникающих под влиянием эктопических импульсов, которые приводят к замещению нормального синусового ритма. Пароксизмы тахикардии имеют внезапное начало и окончание, различную продолжительность и, как правило, сохраненный регулярный ритм. Эктопические импульсы могут генерироваться в предсердиях, атриовентрикулярном соединении или желудочках.
Пароксизмальная тахикардия этиологически и патогенетически сходна с экстрасистолией, и несколько экстрасистол, следующих подряд, расцениваются как непродолжительный пароксизм тахикардии. При пароксизмальной тахикардии сердце работает неэкономно, кровообращение осуществляется неэффективно, поэтому пароксизмы тахикардии, развивающиеся на фоне кардиопатологии, приводят к недостаточности кровообращения. Пароксизмальная тахикардия в различных формах выявляется у 20-30% пациентов при длительном ЭКГ-мониторировании.

Классификация пароксизмальной тахикардии
По месту локализации патологических импульсов выделяют предсердную, предсердно-желудочковую (атриовентрикулярную) и желудочковую формы пароксизмальной тахикардии. Предсердная и предсердно-желудочковая пароксизмальные тахикардии объединяются в наджелудочковую (суправентрикулярную) форму.
По характеру течения встречаются острая (пароксизмальная), постоянно возвратная (хроническая) и непрерывно рецидивирующая формы пароксизмальной тахикардии. Течение непрерывно рецидивирующей формы может длиться годами, вызывая аритмогенную дилатационную кардиомиопатию и недостаточность кровообращения. По механизму развития различаются реципрокная (связанная с механизмом re-entry в синусовом узле), эктопическая (или очаговая), многофокусная (или многоочаговая) формы наджелудочковой пароксизмальной тахикардии.
В основе механизма развития пароксизмальной тахикардии в большинстве случаев лежит повторный вход импульса и круговая циркуляция возбуждения (реципрокный механизм re-entry). Реже пароксизм тахикардии развивается в результате наличия эктопического очага аномального автоматизма или очага постдеполяризационной триггерной активности. Вне зависимости от механизма возникновения пароксизмальной тахикардии всегда предшествует развитие экстрасистолии.
Причины пароксизмальной тахикардии
По этиологическим факторам пароксизмальная тахикардия сходна с экстрасистолией, при этом суправентрикулярная форма обычно вызывается повышением активации симпатического отдела нервной системы, а желудочковая – воспалительными, некротическими, дистрофическими или склеротическими поражениями сердечной мышцы.
При желудочковой форме пароксизмальной тахикардии очаг возникновения эктопического возбуждения располагается в желудочковых отделах проводящей системы — пучке Гиса, его ножках, а также волокнах Пуркинье. Развитие желудочковой тахикардии чаще отмечается у мужчин пожилого возраста при ИБС, инфарктах миокарда, миокардитах, гипертонической болезни, пороках сердца.
Важной предпосылкой развития пароксизмальной тахикардии служит наличие дополнительных путей проведения импульса в миокарде врожденного характера (пучка Кента между желудочками и предсердиями, обходящего атриовентрикулярный узел; волокон Махейма между желудочками и атриовентрикулярным узлом) или возникших в результате поражений миокарда (миокардита, инфаркта, кардиомиопатии). Дополнительные пути проведения импульса вызывают патологическую циркуляцию возбуждения по миокарду.
В некоторых случаях в атриовентрикулярном узле развивается, так называемая, продольная диссоциация, приводящая к нескоординированному функционированию волокон атриовентрикулярного соединения. При явлении продольной диссоциации часть волокон проводящей системы функционирует без отклонений, другая, напротив, проводит возбуждение в противоположном (ретроградном) направлении и служит основой для круговой циркуляции импульсов из предсердий в желудочки и затем по ретроградным волокнам обратно в предсердия.
В детском и подростковом возрасте иногда встречается идиопатическая (эссенциальная) пароксизмальная тахикардия, причину которой не удается достоверно установить. В основе нейрогенных форм пароксизмальной тахикардии лежит влияние психоэмоциональных факторов и повышенной симпатоадреналовой активности на развитие эктопических пароксизмов.
Симптомы пароксизмальной тахикардии
Пароксизм тахикардии всегда имеет внезапное отчетливое начало и такое же окончание, при этом его продолжительность может варьировать от нескольких суток до нескольких секунд.
Начало пароксизма пациент ощущает как толчок в области сердца, переходящий в усиленное сердцебиение. Частота сердечных сокращений во время пароксизма достигает 140-220 и более в минуту при сохраненном правильном ритме. Приступ пароксизмальной тахикардии может сопровождаться головокружением, шумом в голове, чувством сжимания сердца. Реже отмечается преходящая очаговая неврологическая симптоматика – афазия, гемипарезы. Течение пароксизма наджелудочковой тахикардии может протекать с явлениями вегетативной дисфункции: потливостью, тошнотой, метеоризмом, легким субфебрилитетом. По окончании приступа на протяжении нескольких часов отмечается полиурия с выделением большого количества светлой мочи низкой плотности (1,001-1,003).
Затянувшееся течение пароксизма тахикардии может вызывать падение артериального давления, развитие слабости и обмороков. Переносимость пароксизмальной тахикардии хуже у пациентов с кардиопатологией. Желудочковая тахикардия обычно развивается на фоне заболеваний сердца и имеет более серьезный прогноз.
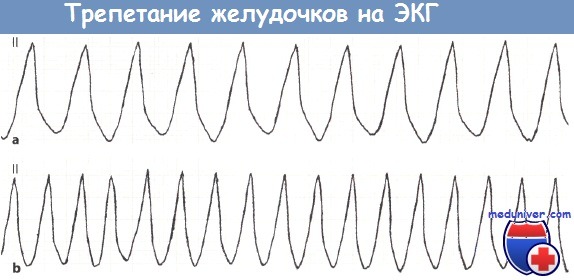
Осложнения пароксизмальной тахикардии
При желудочковой форме пароксизмальной тахикардии с частотой ритма более 180 уд. в минуту может развиться мерцание желудочков. Длительный пароксизм может приводить к тяжелым осложнениям: острой сердечной недостаточности (кардиогенному шоку и отеку легких). Снижение величины сердечного выброса во время пароксизма тахикардии вызывает уменьшение коронарного кровоснабжения и ишемию сердечной мышцы (стенокардию или инфаркт миокарда). Течение пароксизмальной тахикардии приводит к прогрессированию хронической сердечной недостаточности.
Диагностика пароксизмальной тахикардии
Пароксизмальная тахикардия может быть диагностирована по типичности приступа с внезапным началом и окончанием, а также данным исследования частоты сердечных сокращений. Суправентрикулярная и желудочковая формы тахикардии различаются по степени учащения ритма. При желудочковой форме тахикардии ЧСС обычно не превышает 180 уд. в минуту, а пробы с возбуждением блуждающего нерва дают отрицательные результаты, тогда как при суправентрикулярной тахикардии ЧСС достигает 220-250 уд. в минуту, и пароксизм купируется с помощью вагусного маневра.
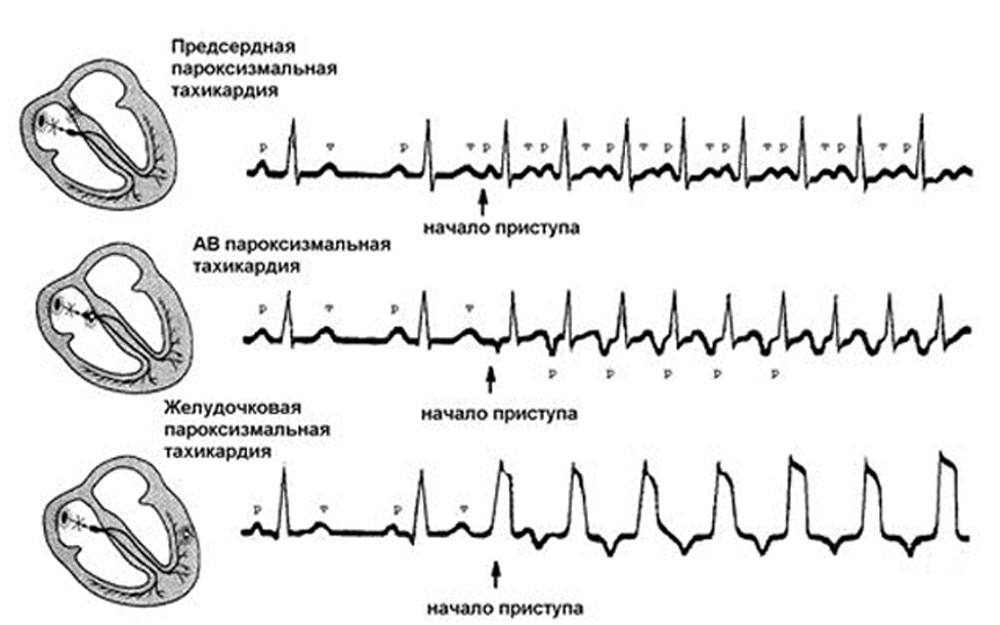
При регистрации ЭКГ во время приступа определяются характерные изменения формы и полярности зубца Р, а также его расположения относительно желудочкового комплекса QRS, позволяющие различить форму пароксизмальной тахикардии. Для предсердной формы типично расположение зубца Р (положительного или отрицательного) перед комплексом QRS. При пароксизме, исходящем из предсердно-желудочкового соединения, регистрируется отрицательный зубец Р, расположенный позади комплекса QRS или сливающийся с ним. Для желудочковой формы характерна деформация и расширение комплекса QRS, напоминающего желудочковые экстрасистолы; может регистрироваться обычный, неизмененный зубец Р.
Если пароксизм тахикардии не удается зафиксировать при электрокардиографии, прибегают к проведению суточного мониторирования ЭКГ, регистрирующего короткие эпизоды пароксизмальной тахикардии (от 3 до 5 желудочковых комплексов), субъективно не ощущаемые пациентами. В ряде случаев при пароксизмальной тахикардии проводится запись эндокардиальной электрокардиограммы путем внутрисердечного введения электродов. Для исключения органической патологии проводят УЗИ сердца, МРТ или МСКТ сердца.
Лечение пароксизмальной тахикардии
Вопрос о тактике лечения пациентов с пароксизмальной тахикардией решается с учетом формы аритмии (предсердной, атриовентрикулярной, желудочковой), ее этиологии, частоты и длительности приступов, наличия или отсутствия осложнений во время пароксизмов (сердечной или сердечно-сосудистой недостаточности).
Большинство случаев желудочковой пароксизмальной тахикардии требуют экстренной госпитализации. Исключение составляют идиопатические варианты с доброкачественным течением и возможностью быстрого купирования путем введения определенного антиаритмического препарата. При пароксизме суправентрикулярной тахикардии пациентов госпитализируют в отделение кардиологии в случае развития острой сердечной либо сердечно-сосудистой недостаточности.
Плановую госпитализацию пациентов с пароксизмальной тахикардией проводят при частых, > 2 раз в месяц, приступах тахикардии для проведения углубленного обследования, определения лечебной тактики и показаний к хирургическому лечению.
Возникновение приступа пароксизмальной тахикардии требует оказания неотложных мер на месте, а при первичном пароксизме или сопутствующей сердечной патологии необходим одновременный вызов скорой кардиологической службы.
Для купирования пароксизма тахикардии прибегают к проведению вагусных маневров – приемов, оказывающих механическое воздействие на блуждающий нерв. К вагусным маневрам относятся натуживание; проба Вальсальвы (попытка энергичного выдоха при закрытых носовой щели и ротовой полости); проба Ашнера (равномерное и умеренное надавливание на верхний внутренний угол глазного яблока); проба Чермака-Геринга (надавливание на область одного или обоих каротидных синусов в области сонной артерии); попытка вызвать рвотный рефлекс путем раздражения корня языка; обтирание холодной водой и др. С помощью вагусных маневров возможно купирование только приступов суправентрикулярных пароксизмов тахикардии, но не во всех случаях. Поэтому основным видом помощи при развившейся пароксизмальной тахикардии является введение препаратов противоаритмического действия.
В качестве оказания неотложной помощи показано внутривенное введение универсальных антиаритмиков, эффективных при любых формах пароксизмов: новокаинамида, пропранолоа (обзидана), аймалина (гилуритмала), хинидина, ритмодана (дизопирамида, ритмилека), этмозина, изоптина, кордарона. При длительных пароксизмах тахикардии, не купирующихся лекарственными средствами, прибегают к проведению электроимпульсной терапии.
В дальнейшем пациенты с пароксизмальной тахикардией подлежат амбулаторному наблюдению у кардиолога, определяющего объем и схему назначения антиаритмической терапии. Назначение противорецидивного антиаритмического лечения тахикардии определяется частотой и переносимостью приступов. Проведение постоянной противорецидивной терапии показано пациентам с пароксизмами тахикардии, возникающими 2 и более раз в месяц и требующими врачебной помощи для их купирования; при более редких, но затяжных пароксизмах, осложняющихся развитием острой левожелудочковой или сердечно-сосудистой недостаточности. У пациентов с частыми, короткими приступами наджелудочковой тахикардии, купирующимися самостоятельно или с помощью вагусных маневров, показания к противорецидивной терапии сомнительны.
Длительная противорецидивная терапия пароксизмальной тахикардии проводится противоаритмическими средствами (бисульфатом хинидина, дизопирамидом, морацизином, этацизином, амиодароном, верапамилом и др.), а также сердечными гликозидами (дигоксином, ланатозидом). Подбор препарата и дозировки осуществляется под электрокардиографическим контролем и контролем самочувствия пациента.
Применение β-адреноблокаторов для лечения пароксизмальной тахикардии позволяет снизить вероятность перехода желудочковой формы в мерцание желудочков. Наиболее эффективно использование β-адреноблокаторов совместно с противоаритмическими средствами, что позволяет снизить дозу каждого из препаратов без ущерба эффективности проводимой терапии. Предупреждение рецидивов суправентрикулярных пароксизмов тахикардии, уменьшение частоты, продолжительности и тяжести их течения достигается постоянным пероральным приемом сердечных гликозидов.
К хирургическому лечению прибегают при особо тяжелом течении пароксизмальной тахикардии и неэффективности противорецидивной терапии. В качестве хирургического пособия при пароксизмах тахикардии применяются деструкция (механическая, электрическая, лазерная, химическая, криогенная) дополнительных путей проведения импульса или эктопических очагов автоматизма, радиочастотная абляция (РЧА сердца), вживление электрокардиостимуляторов с запрограммированными режимами парной и “захватывающей” стимуляции либо имплантация электрических дефибрилляторов.
Прогноз при пароксизмальной тахикардии
Прогностическими критериями пароксизмальной тахикардии являются ее форма, этиология, длительность приступов, наличие или отсутствие осложнений, состояние сократительной способности миокарда (так как при тяжелых поражениях сердечной мышцы велик риск развития острой сердечно-сосудистой или сердечной недостаточности, фибрилляции желудочков).
Наиболее благоприятна по течению эссенциальная суправентрикулярная форма пароксизмальной тахикардии: большинство пациентов не утрачивают трудоспособности на протяжении многих лет, редко наблюдаются случаи полного спонтанного излечения. Течение суправентрикулярной тахикардии, обусловленной заболеваниями миокарда, во многом определяется темпами развития и эффективностью терапии основного заболевания.
Худший прогноз отмечается при желудочковой форме пароксизмальной тахикардии, развивающейся на фоне патологии миокарда (острого инфаркта, обширной преходящей ишемии, рецидивирующего миокардита, первичных кардиомиопатий, тяжелой миокардиодистрофии, обусловленной пороками сердца). Поражения миокарда способствуют трансформации пароксизмов тахикардии в мерцание желудочков.
При отсутствии осложнений выживаемость пациентов с желудочковой тахикардией составляет годы и даже десятилетия. Летальный исход при желудочковой форме пароксизмальной тахикардии, как правило, наступает у пациентов с сердечными пороками, а также больных, перенесших ранее внезапную клиническую смерть и реанимацию. Улучшает течение пароксизмальной тахикардии постоянная противорецидивная терапия и хирургическая коррекция ритма.
Профилактика пароксизмальной тахикардии
Меры профилактики эссенциальной формы пароксизмальной тахикардии, как и ее причины, неизвестны. Предупреждение развития пароксизмов тахикардии на фоне кардиопатологии требует профилактики, своевременной диагностики и терапии основного заболевания. При развившейся пароксизмальной тахикардии показано проведении вторичной профилактики: исключение провоцирующих факторов (психических и физических нагрузок, алкоголя, курения), прием седативных и антиаритмических противорецидивных препаратов, хирургическое лечение тахикардии.
Верапамил при пароксизмальной тахикардии
Все тахиаритмии, которые берут свое начало выше разветвления пучка Гиса или возникают при участии в петле re-entry зоны, проксимальной по отношению к нему, классифицируются как наджелудочковые аритмии. Диагноз означает также, что частота предсердного ритма составляет 100 сокращений в минуту и более, причем частота желудочкового ритма может быть меньше, если проведение через АВ-узел нарушено.
Суправентрикулярным тахикардиям обычно присущи узкие комплексы QRS, но при аберрантном проведении внутри желудочков, при предсуществовавшей блокаде ножки пучка Гиса или проведении через дополнительные пути возможно наличие и широких комплексов.
Активность предсердий определяют с помощью длительной регистрации многих отведений ЭКГ специально для идентификации ритма. Полезна подобная съемка ЭКГ при большой скорости протяжки ленты (например, 50 мм/с). К вспомогательным диагностическим методам относятся также вагусные приемы, выполняемые с целью замедления ритма желудочков, и использование пищеводного отведения для выявления активности предсердий. Иногда требуется запись внутрипредсердных электрокардиограмм.
Наджелудочковые тахикардии подразделяют на пароксизмалmные (длящиеся от нескольких секунд до нескольких часов), персистирующие (длящиеся дни или недели) или хронические (длящиеся недели и даже годы). Для адекватного лечения наджелудочковых аритмий важно учитывать не только длительность тахиаритмий, но и их электрофизиологические механизмы.
Пароксизмальная наджелудочковая тахикардия (ПНЖТ) может встречаться у пациентов всех возрастов как при наличии заболевания сердца, так и при отсутствии такового. С точки зрения электрофизиологии, ПНЖТ наиболее часто обусловлена феноменом re-entry в пределах АВ-узла или вовлечением дополнительных путей проведения; редко механизмом служит re-entry в синусовом узле или предсердиях.
Пароксизмальная наджелудочковая тахикардия (ПНЖТ) с механизмом re-entry в АВ-узле
Re-entry в АВ-узле — самая частая причина пароксизмальной наджелудочковой тахикардии (ПНЖТ). Для этого электрофизиологического механизма характерно существование двух функционально различных проводящих путей (медленного и быстрого) — в пределах или около АВ-узла. При наиболее часто встречающейся форме тахикардии по механизму re-entry в АВ-узле антероградное проведение происходит по медленному пути, а ретроградное — по быстрому пути, в результате чего возбуждение предсердий и желудочков происходит почти одновременно.
На электрокардиограмме ретроградные зубцы Р скрыты в комплексе QRS или расположены сразу после него. При редко встречающейся форме, при которой антероградное проведение идет по быстрому пути, ретроградный зубец Р расположен на значительном расстоянии от конца комплекса QRS и характеризуется длинным интервалом R-P и коротким интервалом P-R с инвертированным зубцом Р в отведениях II, III и aVF. Если нет ишемии или значительного поражения клапанов сердца, ПНЖТ по механизму re-entry в АВ-узле является доброкачественным нарушением ритма.
Ее можно быстро купировать в покое, седативной терапией и выполнением вагусных приемов. Если эти физиологические вмешательства безуспешны, можно использовать внутривенное введение аденозина, антагонистов кальция, дигоксина или бета-блокаторов. Аденозин 6 мг внутривенно с последующими одним или двумя болюсными введениями по 12 мг имеет очень короткий период полураспада (10 с), не вызывает гемодинамических нарушений и обычно является препаратом первого выбора для лечения пароксизмальными наджелудочковыми тахикардиями (ПНЖТ).
Назначение этого препарата противопоказано больным с низким артериальным давлением и при высокой степени АВ-блокады. Внутривенное введение верапамила 5 мг болюсом с последующими (если начальный болюс не купировал аритмии) одним или двумя дополнительными болюсами по 5 мг с интервалом в 10 мин оказывается эффективным у 90 % больных. Введение дилтиазема внутривенно, начиная с 0,25 мг/кг болюсом в течение 2 мин, также дает достаточный эффект. При неполучении удовлетворительного эффекта препарат вводят повторно через 15 мин в дозе 0,35 мг/кг болюсом.
Можно использовать внутривенное введение 0,5 мг дигоксина в течение 10 мин с последующим дополнительным введением 0,25 мг каждые 4 ч до достижения максимальной дозы 1,5 мг за 24 ч. Может быть эффективным назначение внутривенно бета-адреноблокаторов, пропранолола или эсмолола. Антиаритмические препараты класса IA иногда помогают достигнуть желаемого результата при неэффективности других препаратов. Нарушения гемодинамики требуют немедленного выполнения кардиоверсии (как правило, низкоэнергетических разрядов — 10-50 Вт/с). Если другие методы не помогают или есть противопоказания к кардиоверсии, альтернативой является высокочастотная стимуляция предсердий.
Препараты для неотложной терапии наджелудочковой тахикардии:
– Аденозин: Внутривенно (в/в): 6 мг быстро; при отсутствии эффекта в течение 1 -2 мин — 12 мг быстро
– Дилтиазем: В/в: 0,25 мг/кг массы тела за 2 мин; при отсутствии в течение 15 мин эффекта ввести 0,35 мг/кг за 2 мин; поддерживающая доза составляет 10-15 мг/ч
– Дигоксин: В/в: 0,5 мг в течение 10 мин; если ответ недостаточен, вводить повторно 0,25 мг каждые 4 ч до максимальной дозы 1,5 мг за 24 ч
– Эсмолол: В/в: 500 мг/(кг х мин) 8 течение 1 мин, затем по 50 мг/(кгх мин) в течение 4 мин, повторять введения с увеличением каждой дозы на 50 мг до достижения поддерживающей дозы 200 мг/(кг х мин)
– Прокаинамид: В/в: 10-15 мг/кг с насыщающей дозы 25 мг/мин, затем 1-4 мг/мин
– Пропранолол: В/в: 0,1 мг/кг в несколько введений по 1 мг
– Верапамил: В/в: 5 мг в течение 1 мин; если нет эффекта — 1-2 болюсных введения по 5 мг с интервалом в 10 мин
Хотя для пароксизмальных наджелудочковых тахикардий (ПНЖТ) с механизмом re-entry в АВ-узле характерны узкие комплексы QRS, иногда встречаются и широкие QRS — как результат аберрантного внутрижелудочкового проведения (по типу блокады правой или левой ножки пучка Гиса). Однако если блокада ножки пучка Гиса или аберрантное проведение ранее не были достоверно зарегистрированы, тахикардия с широкими комплексами QRS должна рассматриваться как желудочковая тахикардия.
Использование верапамила для лечения тахикардии с широкими комплексами при ошибочном допущении, что имеет место суправентрикулярная тахикардия с аберрантным проведением, может привести к тяжелым гемодинамическим нарушениям и даже смерти.
Низкоэнергетическая кардиоверсия и применение антиаритмических препаратов класса I — логичная альтернатива при неопределенном диагнозе нарушения ритма.
Долгосрочная терапия, направленная на профилактику рецидивов пароксизмальных наджелудочковых тахикардий (ПНЖТ) по механизму re-entry в АВ-узле, в настоящее время наиболее часто выполняется с помощью либо фармакологических средств, либо методов катетерной деструкции. Длительная терапия не показана больным с редкими, короткими приступами при хорошей их переносимости и (или) в случае эффективности физиологических способов купирования. Пациентам с более частыми приступами при непереносимости медикаментозных препаратов и (или) в тех случаях, когда наджелудочковые тахикардии вызывает гемодинамические нарушения, целесообразно проводить радикальное лечение катетерным радиочастотным разрушением.
Лечение деструкцией наиболее распространенной формы АВ-узлового re-entry осуществляется посредством селективного разрушения медленного проводящего пути с целью прервать петлю re-entry. Реже выполняется деструкция быстрого проводящего пути; в этом случае выше риск ятрогенной внутрисердечной блокады. Согласно последним данным, при любом варианте эта методика безопасна и эффективна для лечения re-entry в АВ-узле.
Фармакологическая терапия показана больным, которые отказываются от радиочастотного разрушения, или пациентам с редкими и нетяжелыми приступами. Можно использовать препараты из группы бета-адреноблокаторов, верапамил или дигоксин в стандартных дозировках. Пациентам без органической патологии сердца можно назначать препараты класса IС.