Сердечная аритмия: симптомы и лечение, что это такое
Аритмии – группа болезней, связанных с изменением формирования или проводимости внутрикардиального электрического импульса. Развиваются в любом возрасте, но чаще встречаются у пожилых людей, страдающих атеросклеротическим поражением сосудов, ИБС. Большинство разновидностей патологии не жизнеугрожающие и имеют хроническое течение. Немногие из них создают угрозу летального исхода и требуют реанимационного пособия.

Нарушение ритма сердца лечат с помощью антиаритмических препаратов, общеукрепляющих и кардиотропных лекарств, электроимпульсной терапии. Производится и хирургическое восстановление ЧСС (установка кардиостимулятора).
Что такое нарушение ритма сердца
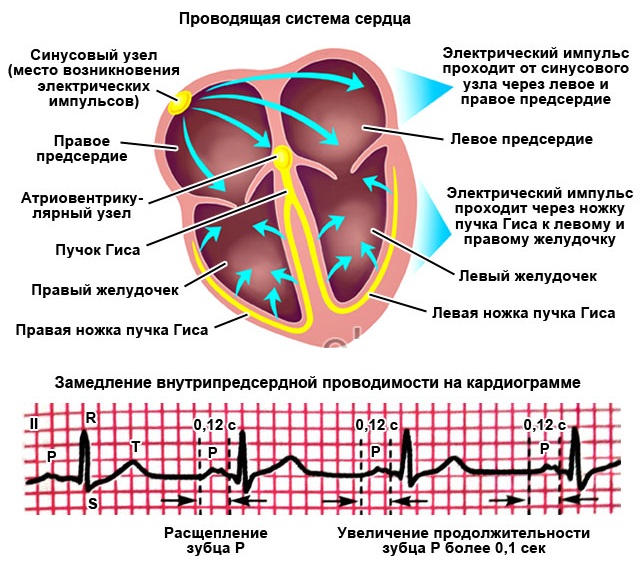
Под термином понимают изменение частоты, порядка или характера коронарных сокращений, спровоцированное органическими или функциональными сбоями и выходящее за пределы нормальных референсных значений. Заболевание развивается при нарушении миссии атриовентрикулярного или синусно-предсердного узла, возникновении дополнительных участков эктопической активности в желудочках или предсердиях, ранней или поздней деполяризации миокарда. Кроме того, сбой ритма происходит при чрезмерном торможении импульса во время его движения по проводящим путям (АВ-узел, пучок Гиса). В тяжёлых случаях развивается полная блокада.

Аритмией считается несколько состояний, таких как тахикардия (в том числе пароксизмальная), брадикардия, экстрасистолия, фибрилляция предсердий, мерцание желудочков. Каждое из них имеет свой патогенетический механизм, особенности течения и терапии. Код по МКБ-10 – I44 – I49. Физиологическое учащение скорости сокращений сердца, возникающее после физической нагрузки, не является заболеванием. Подобные процессы проходят самостоятельно, в течение 2–5 минут по окончании прекращения работы.
Классификация
Деление аритмий на группы происходит по местонахождению очага патологии и особенностям течения процесса. По локализации поражённой зоны выделяется две формы болезни: суправентрикулярная и желудочковая. Каждая из них дробится на несколько типов в соответствии с имеющимися изменениями в работе сердца.
Тахикардия
Ускорение ЧСС выше 90 сокращений в минуту. При предсердной локализации очага патологии соотношение артериальной и вентрикулярной деятельности в норме. При усиленной активности со стороны желудочков отмечается асинхронизация. Может сохраняться постоянно или протекать в пароксизмальной форме. В этом случае приступы сердцебиения возникают периодически, вне зависимости от воздействия внешних факторов.
Брадикардия
Замедление ЧСС до 60 ударов и менее, вызванное нарушением прохождения импульса, слабостью или полным прекращением работы водителя ритма. При блокаде СА-узла частота сокращений снижается до 60–65, АВ-соединения: до 30–40 раз в минуту. В последнем случае функцию формирования электрической активности берёт на себя пучок Гиса, который физически не способен выдавать более частые команды к сокращению миокарда.
Экстрасистолия
Внеочередные удары, при которых не сбивается ритм в целом. В норме у здорового человека происходит 10 внеплановых ударов сердца за сутки. Более частое их появление свидетельствует о коронарных изменениях. Патология протекает в виде бигеминии или тригеминии (э/с возникает через 2 или 3 нормальных сжатия соответственно).
Фибрилляция
Представляет собой хаотичное сокращение волокон миокарда, при котором он не способен полноценно прокачивать кровь. Подобный сбой в работе предсердий протекает и в хронической форме. Фибрилляция желудочков становится причиной несостоятельности ССС и гибели больного.
Врожденные нарушения ритма
К их числу относят синдром удлинённого или укороченного интервала QT, Бругада, полиморфную желудочковую тахикардию. Причины – в дисфункции ионных каналов, неизлечимой генетической патологии развития. Болезнь проявляется в виде изменения внутрисердечной проводимости, нарушении правильного соотношения процессов поляризации и деполяризации.
Приведённая классификация неполная. В реальности каждый из пунктов подразделяется на разновидности, рассматривать которые в формате статьи нецелесообразно.
Симптомы
Клиническая картина у пациентов с той или иной разновидностью аритмии неспецифична. Отмечаются жалобы на ухудшение самочувствия, дискомфорт в груди, головокружение, слабость. При тахикардии возникает ощущение сердцебиения. Брадикардия, сопровождающаяся снижением артериального давления, может приводить к развитию синкопальных состояний. Сбои по типу желудочковой экстрасистолии клинически не проявляются. Их обнаруживают при проведении электрокардиографии.
Объективное обследование пациента помогает выявить усиление верхушечного толчка, рост пульса выше 90 ударов в минуту при тахикардии, падение ниже 60 уд/мин – при брадиаритмии. Экстрасистолы также выявляются по PS. При этом врач ощущает под пальцами внеочередной толчок, не соответствующий имеющемуся ритму. При снижении АД пациент бледен, дезориентирован, дискоординирован. Возможно появление акроцианоза, тошноты, рвоты, головной боли. Дыхание учащённое, отмечается уменьшение или компенсаторное увеличение ЧСС.
Фибрилляция желудочков проявляется всеми признаками клинической смерти, в том числе отсутствием респираторной активности, пульса на больших артериях, сознания. Кожа пациента мертвенно-бледная или мраморная, рефлексов нет. На ЭКГ просматриваются крупные или мелкие волны, комплексы QRS отсутствуют. При аускультации не удаётся выслушать сердечные тоны. Показано немедленное начало реанимационных мероприятий.
Причины аритмии
В первую очередь, изменения коронарного темпа возникают у пациентов, имеющих хронические патологии системы кровообращения: врождённые пороки сердца, ишемическую болезнь, кардиомиопатию. Эпизоды могут развиваться на фоне гипертонического криза, чрезмерных психических потрясений, переживаний. На коронарную проводимость и формирование импульса влияют некоторые лекарственные средства: симпатомиметики, антидепрессанты, диуретики, антиаритмики. Использованные неправильно, они могут стать причиной нарушений. К внесердечным факторам относится курение, употребление алкоголя и энергетических напитков, насыщенных кофеином, гипоксия любой этиологии. Ритм может сбиваться у людей, страдающих тиреотоксикозом, синдромом каротидного синуса.
Диагностика
Основной метод выявления аритмии – регистрация электрофизической активности сердца (ЭКГ). При тахикардиях с сохранением нормального синусового темпа интервал R-R составляет менее 0.7 секунды. При этом форма комплекса QRS не изменена, зубцы P присутствуют перед каждым графическим отображением систолы желудочков. При брадикардии время между вершинами «R» составляет более 1 с. После восстановления ритма этот показатель изменяется в пределах 0.1–0.7 с. При вентрикулярных экстрасистолиях на плёнке просматриваются внеочередные зоны QRS изменённого вида. Предсердная разновидность патологии характеризуется правильной формой желудочкового комплекса и изменением зубца «P». Атриальная фибрилляция проявляется исчезновением или нерегулярным появлением рисунка atrium-активации, мелкой волнистостью участка T-Q.
Если присутствуют сложные аритмии, диагностика которых по результатам стандартной ЭКГ невозможна, проводятся дополнительные исследования:
- Холтеровское суточное мониторирование сердечной деятельности.
- Массаж каротидного синуса.
- Чреспищеводная электрокардиография, которая используется для определения типа желудочковой аритмии.
Локализацию очага с высокой точностью устанавливают с применением инвазивного электрофизиологического обследования. Как правило, это бывает нужным только при подготовке к кардиохирургическому вмешательству.
Лечение
Существующие клинические рекомендации содержат три метода терапии нарушений сердечного ритма: медикаментозный, аппаратный, хирургический. Предпочтительно лекарственное воздействие, так как риск осложнений при этом минимален. Операция показана только в тех случаях, когда заболевание представляет непосредственную опасность для жизни.
Медикаменты
Восстанавливать ритм с помощью химических средств должен врач-кардиолог. Пациентам назначают такие лекарства, как Хинидин, Фенитоин, Аллапинин, Атенолол, Амиодарон, Верапамил. Все они относятся к классу антиаритмических средств. Кроме того, могут использоваться сердечные гликозиды (Дигоксин) или ингибиторы IF тока СУ (Ивабрадин). При падении ЧСС ниже нормы вводят Атропин, Адреналин, Допамин, Левосимендан.
Аппаратные способы
Для механического устранения аритмогенного очага применяется его катетерная аблация. Во время проведения процедуры врач проталкивает тонкий проводник в поражённую зону и с помощью электрического импульса разрушает её. Если у пациента диагностировано критическое снижение ЧСС по причине несостоятельности водителя ритма, ему устанавливают кардиостимулятор – устройство, заменяющее собой синусно-предсердный узел. При желудочковой фибрилляции производится кардиоверсия – воздействие электрическим током, направленное на восстановление синусового ритма.
Оперативное лечение
Открытое вмешательство показано только при крайне тяжёлых формах болезни, в ближайшей перспективе угрожающей жизни больного. Работа проводится в условиях специализированной операционной, которая оснащена аппаратом искусственного кровообращения, всем необходимым для восстановления коронарной деятельности. Во время процедуры врач производит вскрытие сердца и механическим путём устраняет имеющиеся нарушения.
Возможные осложнения
Аритмии постоянного типа могут протекать без прогрессирования на протяжении многих лет. Порой они выявляются только во время плановой диспансеризации. При этом эффективность работы сердца уменьшается, повышается нагрузка на миокард и сосудистую систему. У таких пациентов снижается переносимость физической работы, происходит общее ухудшение состояния, возможны скачки АД. Со временем у многих развивается хроническая сердечная недостаточность, сопровождающаяся появлением внутренних и внешних отёков, ухудшением перфузии тканей. При развитии фибрилляции желудочков и отсутствии экстренной медицинской помощи пациент погибает.
Профилактика и прогноз
Для предотвращения сердечных заболеваний желательно отказаться от курения, злоупотребления алкоголем, сидячего образа жизни, поедания жирной пищи. Рекомендуется поддерживать вес тела в рамках приемлемых значений, допускать только умеренные динамические нагрузки (пешие прогулки, пробежки), во время рабочего дня делать короткую разминку каждые 1–2 часа. Прогноз в связи с аритмиями относительно благоприятный. При поддерживающем лечении состояние больного удаётся сохранить на приемлемом уровне. Ребёнка с пороками сердца и нарушениями ритма не берут в армию, он нуждается в пожизненном диспансерном наблюдении. С этой точки зрения, прогноз для пациентов молодого возраста неблагоприятен.
Заключение врача
Нарушения в работе сердца представляет опасность для здоровья и жизни человека. Однако современные методы лечения позволяют купировать аритмию и восстановить нормальную коронарную деятельность. В диагностике и терапии аномалий кардиологического профиля существует много нюансов и тонкостей, не учитывать которые нельзя. Поэтому самостоятельно восстановить сердечный ритм невозможно. Выздоровление наступит только при раннем обращении за помощью в ЛПУ, соблюдении всех рекомендаций и назначений врача.
Рекомендации ESC 2019 по ведению пациентов с суправентрикулярными тахикардиями: обзор изменений
Представленные на Европейском конгрессе кардиологов в августе этого года рекомендации по ведению пациентов с суправентрикулярными тахикардиями стали лишь второй редакцией документа с момента их выхода в 2003 г. Необычно большой промежуток времени, прошедший до первого обновления документа, обусловлен крайне малым количеством рандомизированных клинических исследований в этой области.
Рекомендации посвящены диагностике и лечению тахикардий (частота сокращения предсердий > 100 в минуту), в механизм развития которых вовлечены ткани пучка Гиса и любые структуры, расположенные «выше» него, за исключением фибрилляции предсердий, подходы к диагностике и лечению которой обсуждаются в отдельном документе.
С 2003 г. руководство претерпело существенные изменения, коснувшиеся как медикаментозной терапии, так и интервенционных способов лечения аритмий. Так, появились и принципиально новые разделы, посвященные ведению особых групп пациентов. Ими стали: суправентрикулярные тахикардии у взрослых пациентов с врожденными пороками сердца, суправентрикулярные тахикардии у беременных, кардиомиопатия, индуцированная тахикардией, суправентрикулярные тахикардии у спортсменов, суправентрикулярные тахикардии и ограничения по вождению.
Теперь для пациентов с синусовой тахикардией после исключения обратимых причин в случае наличия симптомов рекомендована терапия ивабрадином или его комбинацией с бета-адреноблокаторами, при этом блокаторы кальциевых каналов и катетерная аблация вообще не упоминаются в этом разделе. Однако ни ивабрадин, ни бета-адреноблокаторы, а также другие лекарственные препараты не рекомендованы (IIb) при стартовой терапии синдрома постуральной ортостатической тахикардии. А позиция по употреблению соли и жидкости при этом синдроме изменила свой класс с IIa на IIb.
Учитывая развитие катетерных методов диагностики и лечения аритмий, связанных с дополнительными проводящими путями, электрофизиологическое исследование с целью стратификации риска показано даже бессимптомным пациентам с наличием на ЭКГ предвозбуждения желудочков (дельта волны). Для спортсменов рекомендация получила класс I, тогда как для остальных пациентов – IIa. Катетерная аблация у таких пациентов рекомендована (класс I) в случае наличия признаков высокого риска.
Для острого лечения тахикардий с узким комплексом QRS при стабильной гемодинамике в отсутствие точного диагноза после выполнения вагусных маневров помимо верапамила и дилтиазема теперь можно использовать бета-адреноблокаторы – все эти группы препаратов имеют класс рекомендации IIa, тогда как амиодарон и дигоксин вообще не упомянуты.
Согласно новому документу, амиодарон не следует использовать (класс IIb) и при терапии тахикардии с широким комплексом QRS в случае стабильной гемодинамики и в отсутствие точного диагноза.
Для терапии фокальной предсердной тахикардии в остром периоде после попытки купирования аденозином предлагается использовать блокаторы кальциевых каналов или бета-адреноблокаторы (класс IIa), амиодарон же получил класс IIb и при этом варианте суправентрикулярной аритмии.
Подобное понижение позиций амиодарона связано с проаритмогенным потенциалом препарата и наличием более безопасных лекарственных средств для большинства обсуждающихся клинических ситуаций. Особенно подчеркивается, что амиодарон не следует использовать (класс III) при терапии фибрилляции предсердий в сочетании с наличием синдрома предвозбуждения желудочков.
Основным методом лечения при симптомных или АВ-узловых и АВ-реципрокных тахикардиях, а также в случае признаков высокого риска, связанных с наличием дополнительного проводящего пути, является катетерная аблация (класс I). Катетерная аблация теперь рекомендована (класс IIa) и бессимптомным пациентам в случае наличия предвозбуждения и дисфункции левого желудочка из-за электрической диссоциации.
В новом разделе, посвященном диагностике и лечению индуцированной тахикардией кардиомиопатии, подчеркивается, что такая кардиомиопатия является одной из немногих обратимых причин сердечной недостаточности и выраженной дилатации полостей сердца. Основным методом лечения кардиомиопатии является катетерная аблация (класс I), а в случае невозможности ее выполнения или неэффективности – бета-адреноблокаторы (класс I).
Интересно, что в разделе, посвященном трепетанию предсердий отмечается, что риск тромбоэмболических осложнений при наличии изолированного трепетания без фибрилляции, вероятно ниже, чем при последней. Подчеркивается, что в случае наличия их сочетания решение о принятии решения о назначении антикоагулянтной терапии не должно отличаться для такового в случае наличия только фибрилляции предсердий, однако при изолированном трепетании предсердий четкие критерии старта терапии не обозначены.
Более подробно с текстом рекомендаций можно ознакомиться на сайте Европейского общества кардиологов: www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Supraventricular-Tachycardia
1. BrugadaJ, KatritsisD, ArbeloE, ArribasF, BaxJ, Blomstrom-LundqvistC, etal. EurHeartJ. 2019. doi: 10.1093/eurheartj/ehz467. [Epub ahead of print].
Российское общество скорой медицинской помощи (РОСМП). Клинические рекомендации по оказанию скорой медицинской помощи при тахикардиях и тахиаритмиях.
Автор: Скородумова Е.А., к.м.н., врач-кардиолог отдела неотложной кардиологии и ревматологии Санкт-Петербургского НИИ скорой помощи им. И.И. Джанелидзе
Определение
Нарушения сердечного ритма с частотой сердечных сокращений свыше 90 ударов в минуту.
Код по МКБ -10 Нозологическая форма
I47.1 Наджелудочковая тахикардия
I47.2 Желудочковая тахикардия
I48 Фибрилляция и трепетание предсердий
Классификация
1.Синусовая тахикардия.
2.Наджелудочковые тахикардии:
2.1 Пароксизмальные наджелудочковая тахикардия;
2.2 Непароксизмальные наджелудочковые тахикардии.
3.Мерцание или трепетание предсердий.
4.Желудочковые тахикардии.
Синусовая тахикардия обусловлена нарушением функции автоматизма синусового узла. Характеризуется частотой сердечных сокращений более 90 ударов в минуту.
Причинами синусовой тахикардии чаще являются вегетативные влияния, связанные с повышением тонуса симпатической нервной системы или уменьшением тонуса блуждающего нерва. Она нередко бывает при физическом или эмоциональном напряжении, при гневе или страхе, при перемене положения тела. Синусовая тахикардия может появляться при поражении центральной нервной системы или при гиперкинетическом синдроме, тиреотоксикозе. При лихорадке частота ритма увеличивается на 8-10 ударов при повышении температуры тела на 1 градус по Цельсию. Данная тахикардия может сопровождать патологические состояния, такие как инфаркт миокарда, сердечная недостаточность, миокардиты, перикардиты, легочное сердце. В этих случаях прогностическое значение синусовой тахикардии может быть достаточно серьезным, поскольку она отражает реакцию сердечно-сосудистой системы на снижение фракции выброса или клинически значимые нарушения внутрисердечной гемодинамики. Нередко она выявляется при анемиях, кровопотерях, интоксикациях, воспалительных заболеваниях, фармакологических и токсических влияниях, при злоупотреблении крепким кофе, чаем, алкоголем, курении. Описаны случаи врожденной семейной синусовой тахикардии.
Клинические признаки: могут быть слабость, головокружение, колющие боли в грудной клетке, ощущение сердцебиения, сочетающиеся с симптомами основного заболевания.
ЭКГ признаки:
О синусовых аритмиях говорят в тех случаях, когда водителем ритма является синусовый узел. Ритм правильный и частота его превышает 90 ударов в минуту. Распространение импульса из синусового узла по предсердиям, атриовентрикулярному соединению, желудочкам не изменено, поэтому зубцы ЭКГ: P и Т, интервалы PQ и QPS обычно не отличаются от нормы. Расстояние R-R укороченное, одинаковое. Иногда при выраженной тахикардии значительно укорачивается интервал ТР, зубец Р может наслаиваться на зубец Т предшествующего комплекса, что нередко затрудняет выявление зубца Р.
Диагностическое обследование
– собрать анамнез,
-осмотреть пациента,
– измерить пульс и артериальное давление,
– снять ЭКГ для выявления возможной причины синусовой тахикардии.
Лечение и дальнейшая тактика ведения пациента
Как правило, в непосредственном медикоментозном влиянии на синусовую тахикардию нет необходимости. При злоупотреблении кофе, чаем, курением, рекомендовать исключить вредный фактор, при необходимости использовать валокардин, корвалол или седативные препараты (возможно в таблетках: фенозепам 0,01 рассосать во рту) (C, 2++). При отсутствии расстройств гемодинамики госпитализации не требуется.
Вопрос о госпитализации и тактики ведения пациента решается на основании алгоритма того заболевания, которое сопровождается синусовой тахикардией. При нестабильной гемодинамике пациент доставляется в стационар и госпитализируется в отделение реанимации и интенсивной терапии. Помнить о том, что тахикардия может быть первым, и до определенного момента единственным признаком шока, кровопотери, острой ишемии миокарда, ТЭЛА и некоторых других опасных для пациента состояний
Прогноз
При вегетативном влиянии прогноз благоприятный. В других случаях прогноз зависит от того заболевания, которое сопровождается синусовой тахикардией.
Диагностическое обследование
– собрать анамнез,
– осмотреть пациента,
– измерить пульс и артериальное давление,
– снять ЭКГ,
– клинический и биохимический анализы крови,
– общий анализ мочи,
– сделать исследования, которые входят в алгоритм тактики ведения пациента того заболевания, которое сопровождается синусовой тахикардией.
Лечение и дальнейшая тактика ведения пациента
Тактика ведения пациента в СтОСМП зависит от алгоритма того заболевания, которое сопровождается синусовой тахикардией. При выявлении только вагусных влияний, злоупотреблении кофе, чаем, курением, рекомендовать исключить вредный фактор, использовать валокардин, корвалол или седативные препараты (возможно в таблетках: фенозепам 0,01 рассосать во рту) (C, 2++). При отсутствии расстройств гемодинамики госпитализации не требуется. При нестабильной гемодинамике пациент госпитализируется в отделение реанимации и интенсивной терапии.
Прогноз
При вегетативном влиянии прогноз благоприятный. В других случаях прогноз зависит от того заболевания, которое сопровождается синусовой тахикардией.
Определение
возникновение трех и более подряд узких комплексов QRS ( 48 часов в сочетании с нарушением гемодинамики, ишемией миокарда и ЧСС > 250 в 1 мин
Также в пользу восстановления ритма свидетельствуют следующие обстоятельства:
– Симптомы ХСН или слабость нарастают в отсутствии синусового ритма
– Гипертрофия или выраженное нарушение функции ЛЖ
– Размер ЛП менее 50 мм
– Длительность мерцательной аритмии менее 1 года
– Молодой возраст пациента
– Наличие пароксизмальной формы аритмии
– Противопоказания для длительной антикоагулянтной терапии
При неустойчивой гемодинамике, потере сознания – терапия электрическим импульсом (ЭИТ, кардиоверсия).
Лечение лекарственными препаратами:
При купировании пароксизма до 1 суток гепарин можно не вводить. Введение амиодарона (Кордарона) в дозе 300мг внутривенно капельно на 200 мл физиологического раствора (А,1++)
Верапамил вводится внутривенно капельно в дозе 5-10мг (2.0-4.0мл 2.5% раствора на 200мл физиологического раствора) под контролем АД и частоты ритма (А,1++).
Пропранолол вводят в/в капельно в дозе 5-10 мг (5-10мл 0.1% раствора) на 200 мл физиологического раствора под контролем АД и ЧСС (А,1+).
Прокаинамид (Новокаинамид) вводится в/в капельно в дозе 1000мг (10.0мл 10%раствора, доза может быть повышена до 17мг/кг) со скоростью 50-100мг/мин под контролем АД (при тенденции к артериальной гипотонии – вместе с 0.3-0.5 мл 1% р-ра фенилэфрина (Мезатона) или 0.1-0.2 мл 0.2% р-ра норэпинефрина (Норадреналина) ) (В,1+).
Дигоксин, строфантин: 1мл раствора препарата на 10 мл физиологического раствора, внутривенно струйно (D, 2+).
Препараты калия: 10 мл раствора панангина – внутривенно струйно или 10 мл 10% раствора хлорида калия на 200 мл физиологического раствора внутривенно капельно (А, 1+).
Дизопирамид (Ритмилен) – в дозе 15.0мл 1% раствора в 10мл физ. раствора (если предварительно не вводился новокаинамид) (В,2+).
Таблетированная терапия
Пропранолол (Анаприлин, Обзидан) 20-80мг (А,1++).
Можно другой В-блокатор в умеренной дозе (на усмотрение врача).
Верапамил (Изоптин) 80-120мг (при отсутствии предвозбуждения!) в сочетании с феназепамом (Феназепам) 1 мг или клоназепамом 1мг (В,2+).
Либо один из ранее эффективных антиаритмиков в удвоенной дозе хинидин (Кинидин-дурулес) 0,2 г, прокаинамид (Новокаинамид ) 1.0-1.5г, дизопирамид (Ритмилен) 0.3г, этацизин (Этацизин) 0.1г, пропафенон (Пропанорм) 0.3г, соталол (Сотагексал) 80мг) (В,1+).
Пароксизмы мерцания, трепетания предсердий доставляются в стационар и госпитализируются в специализированные отделения стационаров, если не проводилась ЭИТ и нет тяжелого основного заболевания (например, инфаркт миокарда), или в отделение реанимации и палату интенсивной терапии.
Диагностическое обследование
– собрать анамнез,
-осмотреть пациента,
– измерить пульс и артериальное давление,
– снять ЭКГ
– выполнить ЭХО КГ
– сделать клинический и биохимический анализы криви, включающие тропонин и МВ КФК.
Лечение и дальнейшая тактика ведения пациента
Решение вопроса о необходимости восстановления синусового ритма в СтОСМП также зависит от 2-ух факторов: формы мерцательной аритмии и от наличия и тяжести расстройств гемодинамики и/или ишемии миокарда. Показания к восстановлению синусового ритма (см. выше).
При неустойчивой гемодинамике, потере сознания – электроимпульсная терапия.
Препараты:
При купировании пароксизма до 1 суток гепарин можно не вводить. Введение амиодарона ( Кордарона ) в дозе 300мг внутривенно капельно на 200 мл физиологического раствора (А,1++)
Верапамил вводится внутривенно капельно в дозе 5-10мг (2.0-4.0мл 2.5% раствора на 200мл физиологического раствора) под контролем АД и частоты ритма (А,1++).
Пропранолол вводят в/в капельно в дозе 5-10мг (5-10мл 0.1% раствора) на 200 мл физиологического раствора под контролем АД и ЧСС (А,1+).
Прокаинамид (Новокаинамид) вводится в/в капельно в дозе 1000мг (10.0мл 10%раствора, доза может быть повышена до 17мг/кг) со скоростью 50-100мг/мин под контролем АД (при тенденции к артериальной гипотонии – вместе с 0.3-0.5 мл 1% р-ра фенилэфрина (Мезатона) или 0.1-0.2 мл 0.2% р-ра норэпинефрина (Норадреналина) ) (В,1+).
Дигоксин, строфантин: 1мл раствора препарата на 10 мл физиологического раствора, внутривенно струйно (D, 2+).
Препараты калия: 10 мл раствора панангина – внутривенно струйно или 10 мл 10% раствора хлорида калия на 200 мл физиологического раствора внутривенно капельно (А, 1+).
Пропафенон вводится в/в струйно в дозе 1мг/кг в течение 3-6минут (В,2+).
Дизопирамид (Ритмилен) – в дозе 15.0мл 1% раствора в 10мл физ.раствора (если предварительно не вводился новокаинамид) (В,2+).
Таблетированная терапия
Пропранолол (Анаприлин, Обзидан) 20-80мг (А,1++).
Можно другой В-блокатор в умеренной дозе (на усмотрение врача).
Верапамил (Изоптин) 80-120мг (при отсутствии предвозбуждения!) в сочетании с феназепамом (Феназепам) 1 мг или клоназепамом 1мг (В,2+).
Либо один из ранее эффективных антиаритмиков в удвоенной дозе хинидин (Кинидин-дурулес) 0,2 г, прокаинамид (Новокаинамид) 1.0-1.5г, дизопирамид (Ритмилен) 0.3г, этацизин (Этацизин) 0.1г, пропафенон (Пропанорм ) 0.3г, соталол (Сотагексал) 80мг) (В,1+).
Пароксизмы мерцания, трепетания предсердий госпитализируются в специализированные отделения стационаров, если не проводилась ЭИТ и нет тяжелого основного заболевания (например, инфаркт миокарда), или в отделение реанимации и палату интенсивной терапии.
При купировании пароксизма мерцательной аритмии или трепетания предсердий и отсутствия острого тяжелого основного заболевания возможна госпитализация на койки кратковременного пребывания в СтОСМП.
Прогноз при лечении, как правило, благоприятный и зависит от основного заболевания.
Одно из наиболее опасных нарушений сердечного ритма.
– это возникновение трех и более подряд комплексов из какого-либо отдела миокарда с частотой от 120 (140) до 220–250 в мин, формирующихся на фоне нормального синусового или какого-либо другого более устойчивого основного ритма. Эти преходящие приступы могут быть неустойчивыми (нестойкими) длительностью менее 30 с и устойчивыми (стойкими) – продолжительнее 30 с
Механизмы возникновения
– Обратный вход
– Триггерная активность
– Нарушение автоматизма
Причины
– ИБС, особенно инфаркт миокарда, постинфарктная аневризма сердца;
– гипертоническая болезнь («гипертоническое сердце»);
– миокардиты (острые, подострые, хронические);
– ревматические пороки клапанов;
– первичные и вторичные кардиомиокардиопатии;
– тяжелая сердечная недостаточность или шок различной этиологии;
– катетеризация, операции на сердце, ангиокардиография, коронарография, бронхоскопия, эндоскопия, пункция перикарда;
– интоксикация хинидином, адреналином и сходными с ним соединениями, хлороформом и т.п.
Клиническая картина
– одышка;
– приступы Морганьи-Адамса-Стокса;
– признаки расстройства ЦНС (головокружение, потемнение в глазах, слабость), преходящие очаговые неврологические симптомы (парезы, судороги, афазия);
– застойные явления в малом и большом круге кровообращения;
– наблюдается снижение АД, иногда вплоть до коллапса;
– боли в сердце;
– нарушение деятельности желудочно-кишечного тракта (тошнота, рвота, метеоризм, боли в животе);
– у лиц мужского пола приступ возникает в два раза чаще, чем у женщин.
ЭКГ изменения
– продолжительность QRS > 140 мс; комплексы деформированы:
– наличие «сливных» комплексов QRS и/или «желудочковых захватов» на ЭКГ (не выявляются при высокой частоте ритма желудочков);
– наличие атриовентрикулярной диссоциации (не выявляется при высокой частоте ритма желудочков)
Диагностическое обследование
– собрать анамнез,
– осмотреть пациента,
– измерить пульс и артериальное давление,
– снять ЭКГ
Лечение и дальнейшая тактика ведения пациента
При стабильном состоянии можно начать с медикаментозного лечения.
Препаратом выбора является лидокаин. Эффект лидокаина зависит от его сывороточной концентрации. Поэтому при струйном введении лидокаина желудочковая тахикардия может прекращаться, но затем возобновляться по мере распределения препарата в тканях и падения его сывороточной концентрации. Чтобы этого избежать, применяют следующую схему. Сначала вводят 3—4 мг/кг в/в в течение 20—30 мин (например, 100 мг, затем 3 раза по 50 мг каждые 8 мин). Далее проводят инфузию со скоростью 1—4 мг/мин; такая скорость введения соответствует скорости печеночного метаболизма (А,1++).
Можно внутримышечно: вводят по 2-4 мг/кг, при необходимости повторное введение возможно через 60-90 мин (А, 1++).
Возможно введение амиодарона (Кордарона) в дозе 300мг внутривенно струйно медленно (В,1+) или амиодарон в/в 5 мг/кг за 10–30 мин (15 мг/мин) или в/в 150 мг за 10 мин, затем инфузия 360 мг за 6 ч (1 мг/мин) и 540 мг за 18 ч (0,5 мг/мин) на физиологическом растворе; максимальная суммарная доза — 2 г за 24 ч (можно добавлять по 150 мг за 10 мин по необходимости) (В,1+).
Прокаинамид в дозе 1,0–1,5 г в/в на физрастворе со скоростью 30–50 мг/мин (В,1+).
Проводят коррекцию электролитных нарушений (препараты калия: 10 мл раствора панангина – внутривенно струйно или 10 мл 10% раствора хлорида калия внутривенно на 200 мл физиологического раствора, капельно) (А,1++).
Если состояние нестабильное, то сразу прибегают к электрической кардиоверсии. Выполняют экстренную электрическую кардиоверсию разрядом 100 Дж. При желудочковой тахикардии без пульса начинают с дефибрилляции несинхронизированным разрядом 200 Дж. Если больной в сознании, но состояние его тяжелое, используют синхронизированную кардиоверсию. При ее неэффективности вводят 100 мг лидокаина внутривенно струйно и повторяют кардиоверсию (А, 1++). Срочная госпитализация в реанимационное отделение.
При нестабильном состоянии пациента (хотя бы один из признаков -боли в грудной клетке, гипотензия, нарастание сердечной недостаточности) -госпитализация сразу в отделение кардиореанимации.
При невозможности это осуществить необходимо:
Диагностическое обследование
– собрать анамнез,
– осмотреть пациента,
– измерить пульс и артериальное давление,
– снять ЭКГ
– подключить мониторное наблюдение АД И ЭКГ.
– взять клинический, биохимический анализы крови, включающие тропонин и МВ КФК
Лечение и дальнейшая тактика ведения пациента
Если пациент все-таки находится в отделении СтОСМП.
При стабильном состоянии пациента необходимо продолжить (если было начато ранее) или начать введение лидокаина по схеме:
Сначала вводят 3—4 мг/кг в/в в течение 20—30 мин (например, 100 мг, затем 3 раза по 50 мг каждые 8 мин). Далее проводят инфузию со скоростью 1—4 мг/мин; такая скорость введения соответствует скорости печеночного метаболизма (А,1++).
Возможно внутримышечно введение: лидокаин вводят по 2-4 мг/кг, при необходимости повторяют введение через 60-90 мин (А, 1++).
Амиодарон в/в 5 мг/кг за 10–30 мин (15 мг/мин) или в/в 150 мг за 10 мин, затем инфузия 360 мг за 6 ч (1 мг/мин) и 540 мг за 18 ч (0,5 мг/мин) на физрастворе; максимальная суммарная доза — 2 г за 24 ч (можно добавлять по 150 мг за 10 мин по необходимости) (В,1+).
Прокаинамид в дозе 1,0–1,5 г в/в на физрастворе со скоростью 30–50 мг/мин (В,1+).
Соталол в дозе 1,0–1,5 мг/кг в/в на физрастворе со скоростью 10 мг/мин (В,2+).
Проводят коррекцию электролитных нарушений (препараты калия : 10 мл раствора панангина – внутривенно струйно или 10 мл 10% раствора хлорида калия внутривенно на 200 мл физиологического раствора, капельно) (А,1++).
Если состояние нестабильное, то сразу прибегают к электрической кардиоверсии. Выполняют экстренную электрическую кардиоверсию разрядом 100 Дж.
При желудочковой тахикардии без пульса начинают с дефибрилляции несинхронизированным разрядом 200 Дж. Если больной в сознании, но состояние его тяжелое, используют синхронизированную кардиоверсию. При ее неэффективности вводят 100 мг лидокаина внутривенно струйно и повторяют кардиоверсию (А, 1++). Срочная госпитализация в реанимационное отделение.
Прогноз
Следует различать непосредственный и отдаленный прогноз. Если приступ купирован, ближайший прогноз определяется основным заболеванием. Если приступ не купирован, то переходит в мерцание желудочков.
Если в клинике наряду с медикаментозными методами применяется и электроимпульсная терапия, то почти во всех случаях желудочковую тахикардию удается купировать.
Отдаленный прогноз в основном зависит от предрасполагающего к желудочковой тахикардии фактора. Если фактор временный (интоксикация медикаментами и др.) и желудочковая тахикардия не рецидивирует, — прогноз хороший. При рецидивирующей желудочковой тахикардии прогноз менее определенный, так как он зависит от частоты рецидивов, эффективности методов предупреждения и характера заболевания, предрасполагающего к желудочковой тахикардии.
Устойчивая желудочковая пароксизмальная тахикардия, возникающая в течение первых 2 мес после развития ИМ, — летальность 85%, максимальная продолжительность жизни 9 мес. Желудочковая пароксизмальная тахикардия, не связанная с крупноочаговыми изменениями миокарда, — летальный исход на протяжении 4 лет в 75% случаев; лекарственная терапия увеличивает продолжительность жизни в среднем до 8 лет.
Рекомендации фибрилляция предсердий

Российское кардиологическое общество Всероссийское научное общество специалистов
по клинической электрофизиологии, аритмологии и кардиостимуляции Ассоциация сердечно-сосудистых хирургов
Диагностика и лечение фибрилляции предсердий
Рекомендации РКО, ВНОА и АССХ
Рабочая группа по подготовке текста Рекомендаций
Председатель: проф. Сулимов В. А. (г. Москва).
Члены рабочей группы:
проф. Голицын С. П. (г. Москва); проф. Панченко Е. П. (г. Москва); член-корр. РАМН Попов С. В. (г. Томск); академик РАМН Ревишвили А. Ш. (г. Москва); проф. Шубик Ю. В. (г. Санкт-Петербург); д. м.н. Явелов И. С. (г. Москва).
Состав комитета экспертов по разработке Рекомендаций
К.м.н. Благова О. В. (г. Москва); проф. Галявич А. С. (г. Казань); д. м.н. Гиляров М. Ю. (г. Москва); проф. Дощицын В. Л. (г. Москва); д. м.н. Дупляков Д. В. (г. Самара); д. м.н. Зенин С. А. (г. Новосибирск); проф. Канорский С. Г. (г. Краснодар); проф. Карпов Ю. А. (г. Москва); к. м.н. Кропачева Е. С. (г. Москва); проф. Мазур Н. А. (г. Москва); проф. Матюшин Г. В. (г. Красноярск); д. м.н. Медведев М. М. (г. Санкт-Петербург); к. м.н. Михайлов С. П. (г. Екатеринбург); проф. Недоступ А. В. (г. Москва); проф.Никулина С.Ю. (г. Красноярск); проф. Новикова Н. А. (г. Москва); к. м.н. Новикова Т. Н. (г. Санкт-Петербург); д. м.н. Рычков А. Ю. (г. Тюмень); к. м.н. Соколов С. Ф. (г. Москва); проф. Татарский Б. А. (г. Санкт-Петербург); проф. Шварц Ю. Г. (г. Саратов).
Научное редактирование: д. м.н. Явелов И. С. (г. Москва).
Рекомендации разработаны экспертами Российского кардиологического общества в сотрудничестве с Всероссийским научным обществом специалистов по клинической электрофизиологии, аритмологии и электрокардиостимуляцией и Ассоциации сердечно-сосудистых хирургов России.
Организация работы по созданию рекомендаций осуществлена Национальным фондом поддержки профилактической медицины “ПРОФМЕДФОРУМ”
Рекомендации разработаны при научном гранте компаний: BOEHRINGER-INGELHEIM

1. Преамбула. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 5 2. Введение . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 6 2.1. Эпидемиология . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 7 2.1.1. Сердечно-сосудистые исходы, связанные с фибрилляцией предсердий (”исходы”) . . . . . . . . . . . . . 7 2.1.2. Сердечно-сосудистые и другие состояния, ассоциирующиеся с фибрилляцией предсердий. . . . . . 7 2.2. Механизмы фибрилляции предсердий. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 8 2.2.1. Предсердные факторы . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 8 2.2.2. Электрофизиологические механизмы . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 9 2.2.3. Генетическая предрасположенность . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 9 2.2.4. Клинические взаимосвязи . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 9
3. Диагностика, естественное течение и лечение . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 10 3.1. Определение . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 10 3.2. Выявление фибрилляции предсердий . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 10 3.3. Естественное течение фибрилляции предсердий . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 11 3.4. ЭКГ методы диагностики и мониторирования фибрилляции предсердий . . . . . . . . . . . . . . . . . . . . . . . . . . 11 3.5. Типы фибрилляции предсердий и другие определения. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 12 3.6. Первоначальное ведение больных. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 13 3.7. Наблюдение. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 14
4. Лечение фибрилляции предсердий . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 14 4.1. Антитромботическая терапия. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 14 4.1.1. Стратификация риска инсульта и тромбоэмболий . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 16 4.1.2. Антитромботическая терапия . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 17 4.1.2.1. Антагонисты витамина К . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 17 4.1.2.2. Антитромбоцитарные препараты . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 18 4.1.2.3. Новые пероральные антикоагулянты . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 20 4.1.3. Современные рекомендации по антитромботической терапии . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 33 4.1.4. Оценка риска кровотечений . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 33
4.1.5. Контроль за показателями свертываемости крови при использовании пероральных антикоагулянтов . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 34
4.1.5.1. Антагонисты витамина К: оптимальноемеждународное нормализованное отношение . . . . . 34
4.1.5.2. Оценка выраженности антикоагулянтного эффекта при использовании новых пероральных антикоагулянтов . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 35
4.1.6. Особые ситуации . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 36 4.1.6.1. Пароксизмальная фибрилляция предсердий. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 36 4.1.6.2. Периоперационная антикоагуляция . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 36
4.1.6.3. Стабильная ишемическая болезнь сердца (больные со стабильной стенокардия напряжения; больные, перенесшие острый коронарный синдром более 12 месяцев назад; больные после плановой установки голометаллическогостента более 1 месяца назад; больные
после плановой установки стента, выделяющего лекарства, более 6 месяцев назад) . . . . . . . . . . . . . . 38 4.1.6.4. Острый коронарный синдром (нестабильная стенокардия, инфаркт миокарда). . . . . . . . . . . . 39 4.1.6.5. Стентирование коронарных артерий . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 43 4.1.6.6. Острый ишемический инсульт. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 43 4.1.6.7. Острый геморрагический инсульт . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 44 4.1.6.8. Больные с хронической болезнью почек . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 45 4.1.6.9. Трепетание предсердий . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 45
4.1.7. Кардиоверсия . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 45 4.1.7.1. Кардиоверсия под контролем чреспищеводной эхокардиографии. . . . . . . . . . . . . . . . . . . . . . . . 47 4.1.8. Нефармакологические методы профилактики инсульта . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 47
4.2. Контроль частоты сердечных сокращений и ритма сердца . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 49

Российский кардиологический журнал 2013; 4 (102), приложение 3
4.2.1. Контроль частоты сердечных сокращений и ритма сердца при оказании неотложной помощи . . . 49 4.2.1.1. Контроль частоты сердечных сокращений при оказании неотложной помощи . . . . . . . . . . . . 49 4.2.1.2. Медикаментозная кардиоверсия . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 49 4.2.1.3. “Таблетка в кармане” . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 53 4.2.1.4. Электрическая кардиоверсия . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 53
4.3. Длительная терапия . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 56 4.3.1. Контроль ритма сердца или частоты сердечных сокращений. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 56 4.3.2. Длительный контроль частоты желудочкового ритма . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 58 4.3.3. Медикаментозный контроль частоты желудочкового ритма. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 59 4.3.4. Аблация или модификация атрио-вентрикулярного узлового проведения . . . . . . . . . . . . . . . . . . . . . 60 4.3.5. Длительный контроль ритма сердца . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 61
4.3.5.1. Антиаритмические средства, использующиеся для удержания синусового ритма. . . . . . . . . . . 61 4.3.5.2. Катетерная аблация левого предсердия . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 70 4.3.5.3. Хирургическая аблация . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 76 4.4. Дополнительная терапия. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 77 4.4.1. Ингибиторы АПФ и блокаторы рецепторов ангиотензина II . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 78 4.4.2. Антагонисты альдостерона . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 79 4.4.3. Статины. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 79 4.4.4. Полиненасыщенные жирные кислоты . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 80
5. Особые группы больных. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 80 5.1. Сердечная недостаточность . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 80 5.2. Спортсмены. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 81 5.3. Пороки клапанов сердца. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 82 5.4. Острый коронарный синдром . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 82 5.5. Сахарный диабет. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 83 5.6. Пожилые . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 83 5.7. Беременность . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 83 5.8. Послеоперационная фибрилляция предсердий . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 84 5.9. Гипертиреоз . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 86 5.10. Синдром Вольфа-Паркинсона-Уайта . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 87 5.11. Гипертрофическая кардиомиопатия . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 87 5.12. Заболевание легких . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 88
Список сокращений и условных обозначений
АПФ – ангиотензинпревращающий фермент БРА – блокаторы рецептора ангиотензина ДИ – доверительный интервал ЛЖ – левый желудочек
МНО – международное нормализованное отношение НПОАК — новые пероральные антикоагулянты ОКС – острый коронарный синдром ОР – относительный риск ОШ – отношение шансов
ПНЖК – полиненасыщенные жирные кислоты РЧА – радиочастотная аблация ТИА – транзиторная ишемическая атака ФП – фибрилляция предсердий ФР – фактор риска
ХОБЛ – хроническая обструктивная болезнь легких ЧСС – частота сердечных сокращений ЭКВ – электрическая кардиоверсия
Мерцательная аритмия – протокол оказания помощи на этапе СМП
I48 Фибрилляция и трепетание предсердий
Основные клинические симптомы
Мерцательная аритмия (МА)
- Впервые выявленная;
- Пароксизмальная;
- Персистирующая или устойчивая;
- Рецидивирующая;
- Постоянная или хроническая.
- Клапанного генеза;
- Неклапанного генеза;
- Изолированная;
- Идиопатическая.
По ЧСС:
- Аритмичность пульса и тонов сердца;
- Дефицит пульса;
- ЭКГ: отсутствие зубца Р, наличие волн f с частотой от 350 до 600 в минуту, аритмичность желудочковых комплексов.
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Мониторирование электрокардиографических данных;
- Пульсоксиметрия;
- Термометрия общая.
Лечебные мероприятия
Мерцательная аритмия. Впервые выявленная:
- Обеспечение лечебно-охранительного режима;
- Симптоматическая терапия, при необходимости;
- Медицинская эвакуация (см. «Объем тактических мероприятий»).
Мерцательная аритмия. Рецидивирующая персистирующая (при отсутствии органической патологии со стороны сердца):
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение;
- Катетеризация кубитальной или, и других периферических вен;
- Амиодарон (Кордарон) — 5 мг/кг в/в болюсом медленно за 3 -4 минуты или
- Новокаинамид — 17 мг/кг в/в болюсом медленно за 6-7 минут,
при отсутствии эффекта через 20 минут:
- Новокаинамид в/в болюсом медленно за 7-8 минут — до суммарной дозы 1000 мг или
- Ритмилен 50-100 мг в/в;
- Медицинская эвакуация по показаниям (см. «Объем тактических мероприятий»).
Мерцательная аритмия. Рецидивирующая персистирующая (при наличии органической патологии со стороны сердца):
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение;
- Катетеризация кубитальной или, и других периферических вен;
- Кордарон — 5 мг/кг (При наличии ХСН — 2,5 мг/кг) в/в капельно или инфузоматом, за 60 мин., (общая доза не более 300 мг), на месте и во время медицинской эвакуации;
- Медицинская эвакуация по показаниям (см. «Объем тактических мероприятий»).
Мерцательная аритмия. Постоянная или хроническая, тахисистолия:
- Катетеризация кубитальной или, и других периферических вен;
- Для урежения сердечного ритма:
- Верапамил (Изоптин) — 2,5-5 мг в/в болюсом медленно за 3 -5 минут или
- Дигоксин — 0,25 мг в/в болюсом медленно или
- Метопролол — 25-50 мг перорально;
- Медицинская эвакуация по показаниям (см. «Объем тактических мероприятий»).
Общие тактические мероприятия
При рецидивирующей персистирующей МА в анамнезе и восстановлении синусового ритма или урежении сердечного ритма при постоянной (хронической) МА, стабильной гемодинамике и отсутствии клинических проявлений отека легких:
Для бригад всех профилей:
- Провести терапию;
- Дать рекомендации:
- Постельный режим (не менее 2х часов);
- Исключение нагрузок: физических и сенсорных;
- Контроль АД;
- Продолжение приема назначенных препаратов
- Предложить активный вызов участкового врача;
- При согласии пациента или его законного представителя на активный вызов участкового врача:
- передать активный вызов в поликлинику через медсестру (фельдшера) по приему вызовов и передаче их выездным бригадам.
Из общественных мест и по социальным показаниям:
Для бригад всех профилей:
- Провести терапию;
- Выполнить медицинскую эвакуацию.
При впервые возникшей персистирующей МА, восстановлении синусового ритма или отсутствии урежения сердечного ритма при постоянной (хронической) МА, стабильной гемодинамике и отсутствии клинических проявлений отека легких:
Для бригад всех профилей:
- Провести терапию;
- Выполнить медицинскую эвакуацию.
При персистирующей МА без восстановления синусового ритма и нестабильной гемодинамике или, и клинических проявлениях отека легких:
Для бригад всех профилей, кроме кардиологических и реанимационных:
- Вызвать кардиологическую (реанимационную) бригаду;
- Проводить терапию до передачи пациента кардиологической (реанимационной) бригаде.
Для кардиологических и реанимационных бригад:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
Рекомендации Всероссийского Научного Общества Аритмологов

Редакция 2017 года
Материалы
Клинические рекомендации (guidelines) – это документы, которые должны помочь врачам, организаторам здравоохранения и потребителям медицинских услуг (пациентам) выбрать тактику лечения в определенных клинических условиях и стратегические решения на уровне государственной политики. Клинические рекомендации описывают возможные альтернативы выбора и их последствия, а врач и пациент непосредственно осуществляют такой выбор. В то же время невозможно слепо следовать рекомендациям разработанным в других странах. Выбор тактики ведения пациентов может существенно отличаться и зависеть от многих причин, и в частности, причин социального характера (стремление к изменению образа жизни, желанию сохранить трудоспособность и др.), особенностей финансированиия системы здравоохранения, экономического положения страны, эпидемиологических и демографических показателей. Предлагаемые национальные и международные рекомендации, безусловно, не могут заменить всю имеющуюся литературу, учебные пособия и руководства по самым актуальным проблемам аритмологии. Но регулярное их обновление означает только одно, появились новые крупномасштабные рандомизированные исследования, а следовательно могут быть решены с самых соврменных позиций на основе доказательной медицины вопросы диагностики лечения нарушений ритма сердца.
В данной книге представлены новые (пересмотренные) рекомендации 2017 года по проведению клинических электрофизиологических исследований, катетерной (радиочастотной) абляции и имплантации кардиостимуляторов, кардиовертеров- дефибрилляторов у больных с нарушениями ритма сердца. В отдельных главах представлены рекомендации по ресинхронизационной терапии при лечении застойной сердечной недостаточности у больных с нарушениями внутрижелудочковой проводимости и диссинхронии, а также рекомендации по диагностике и лечению фибрилляции предсердий.
Данные рекомендации являются пятым, дополненным и переработанным изданием, составленным рабочей группой ВНОА, с учетом мнения экспертов РКО и комитета экспертов по клинической электрофизиологии и имплантируемым устройствам (разделы имплантация ЭКС и ИКД), а также международных рекомендаций: Американского кардиологического колледжа, Американской ассоциации сердца, Европейского общества кардиологов, Французского, Канадского общества кардиологов, общества кардиологов Великобритании, Европейского общества кардиологов, Американского общества по сердечной недостаточности, Американского общества по эхокардиографии, Европейского общества по эхокардиографии, Общества по изучению ритма сердца (HRS), Ассоциации по сердечной недостаточности и др., разработанных в 1995–2016 годах.
Цель представленных рекомендаций, обобщающих мировой и отечественный опыт клинических исследований – предоставить практическому врачу доступную информацию о современных принципах диагностики и лечения нарушений ритма сердца. В них содержится описание приемлемых подходов, позволяющих дать ответ на вопросы, возникающие при диагностике и лечении большинства больных в большинстве клинических ситуаций.
Представленные рекомендации основаны преимущественно на опубликованных фактах. Однако, в каждом конкретном случае окончательное суждение о выборе метода диагностики и оптимальном методе лечения врач должен выносить с учетом существующих обстоятельств. В частности, при наличии противоречивых данных, а также в случаях, когда единственным аргументом в пользу того или иного подхода была сложившаяся клиническая практика, должно учитываться соглашение экспертов. Вместе с тем, чтобы принять обоснованное решение в конкретной клинической ситуации, необходимо иметь представление не только о предлагаемых подходах, но и положенных в их основу доказательствах и мнениях. Мы уверены, что только путем внедрения в клиническую практику данных рекомендаций, интегрирующих мировой опыт клинических исследований в области аритмологии, можно рассчитывать на улучшение методов диагностики и эффективное лечение больных с нарушениями ритма сердца, и в конечном итоге – профилактику жизнеугрожающих аритмий сердца и снижение смертности от сердечно- сосудистых заболеваний.