Синдром Х в кардиологии («микроваскулярная стенокардия»)
Наличие типичной стенокардии при неизмененных коронарных артериях впервые описал Н. Kemp в 1973 году [1]. Этот синдром получил название «синдром Х (икс)».


Приблизительно у 10–20% больных, которым проводится диагностическая коронарография в связи с острым или хроническим кардиальным ишемическим синдромом, коронарные артерии оказываются интактными. Если даже предположить, что у части из них симптомы ишемии могут быть обусловлены другими кардиальными и некардиальными причинами, то, по крайней мере, у одного из десяти больных с наличием типичной стенокардии отсутствуют гемодинамически значимые стенозы коронарных артерий. Наличие типичной стенокардии при неизмененных коронарных артериях впервые описал Н. Kemp в 1973 году [1]. Этот синдром получил название «синдром Х (икс)».
Кардиальный синдром Х – это патологическое состояние, характеризующееся наличием признаков ишемии миокарда на фоне отсутствия атеросклероза коронарных артерий и спазма эпикардиальных венечных артерий на коронарографии (признаки ишемии миокарда: типичных приступов стенокардии и депрессии сегмента ST ≥ 1,5 мм (0,15 мВ) продолжительностью более 1 минуты, установленной при 48-часовом мониторировании ЭКГ).
Таким образом, кардиальный синдром Х диагностируется у больных:
• с типичными загрудинными болями;
• с положительными нагрузочными тестами;
• с ангиографически нормальными эпикардиальными коронарными артериями и отсутствием клинических или ангиографических доказательств наличия спазма коронарных артерий;
• с отсутствием системной артериальной гипертонии с гипертрофией левого желудочка и без нее, а также с отсутствием нарушений систолической функции левого желудочка в покое.
В редких случаях у больных с синдромом Х возникает блокада левой ножки пучка Гиса с последующим развитием дилатационной кардиомиопатии. Следует обратить внимание на то, что при отсутствии изменений в коронарных артериях при ангиографии часто имеется окклюзионная патология дистальных сосудов (микроваскулярная стенокардия).
Некоторые авторы используют термин «микроваскулярная стенокардия», подразумевая под этим наличие у больных с типичной стенокардией нормальной коронарограммы и сниженного коронарного резерва.
Синдром Х обычно относят к одной из клинических форм ИБС, поскольку понятие «ишемия миокарда»’ включает все случаи дисбаланса поступления кислорода и потребности миокарда в нем, независимо от причин, его вызывающих.
Следует отметить, что возможности метода ангиографии при оценке состояния коронарного русла, в частности, микрососудистого, ограничены. Поэтому понятие «ангиографически неизмененные коронарные артерии» весьма условно и свидетельствует только об отсутствии суживающих просвет сосудов атеросклеротических бляшек в эпикардиальных коронарных артериях. Анатомические особенности мелких коронарных артерий остаются «ангиографически невидимыми».
Причины кардиального синдрома Х:
Этиология кардиального синдрома Х остается до конца не выясненной и установлены лишь некоторые патофизиологические механизмы, приводящие к развитию типичных клинико–инструментальных проявлений заболевания:
• увеличенная симпатическая активация;
• дисфункция эндотелия;
• структурные изменения на уровне микроциркуляции;
• изменения метаболизма (гиперкалиемия, гиперинсулинемия, «окислительный стресс» и др.);
• повышенная чувствительность к внутрисердечной боли;
• хроническое воспаление;
• повышенная жесткость артерий и др.
Существует ряд гипотез, которые определяют патогенез синдрома Х. Согласно первой из них болезнь обусловлена ишемией миокарда вследствие функциональных или анатомических нарушений микроциркуляции в интрамускулярных (интрамуральных) преартериолах и артериолах, т.е. в сосудах, которые не могут быть визуализированы при коронароангиографии. Вторая гипотеза предполагает наличие метаболических нарушений, приводящих к нарушению синтеза энергетических субстратов в сердечной мышце. Третья гипотеза предполагает, что синдром Х возникает при повышении чувствительности к болевым стимулам (снижение болевого порога на уровне таламуса) от различных органов, включая сердце.
Несмотря на интенсивные исследования в последние 35 лет относительно патогенеза коронарного синдрома Х, многие важные вопросы остаются без ответа.
Среди больных с кардиальным синдромом Х преобладают лица среднего возраста, в основном женщины. Менее чем у 50% больных с кардиальным синдромом Х наблюдается типичная стенокардия напряжения, у большей части – болевой синдром в груди атипичен.Симптомы кардиального синдрома Х:
В качестве основной жалобы фигурируют эпизоды болей за грудиной стенокардитического характера, возникающих во время физической нагрузки или провоцирующихся холодом, эмоциональным напряжением; с типичной иррадиацией в ряде случаев боли более продолжительные, чем при ИБС, и не всегда купируются приемом нитроглицерина (у большинства больных препарат ухудшает состояние).
Сопутствующие кардиальному синдрому Х симптомы напоминают вегето-сосудистую дистонию. Нередко кардиальный синдром Х обнаруживают у людей мнительных, с высоким уровнем тревожности, на фоне депрессивных и фобических расстройств. Подозрение на эти состояния требует консультации у психиатра.
В качестве диагностических критериев кардиального синдрома Х выделяются:
• типичная боль в грудной клетке и значительная депрессия сегмента ST при физической нагрузке (в том числе на тредмиле и велоэргометре);
• преходящая ишемическая депрессия сегмента ST ≥ 1,5 мм (0,15 мВ) продолжительностью более 1 минуты при 48-часовом мониторировании ЭКГ;
положительная дипиридамоловая проба;
• положительная эргометриновая (эрготавиновая) проба, снижение сердечного выброса на ее фоне;
• отсутствие атеросклероза коронарных артерий при коронароангиографии;
• повышенное содержание лактата в период ишемии при анализе крови из зоны коронарного синуса;
• ишемические нарушения при нагрузочной сцинтиграфии миокарда с 201 Tl.
Синдром Х напоминает стабильную стенокардию. Однако клинические проявления у больных с синдромом Х весьма вариабельные, а помимо стенокардии напряжения могут наблюдаться и приступы стенокардии покоя.
При диагностике кардиального синдрома Х также должны быть исключены:
• пациенты со спазмом коронарных артерий (вазоспастическая стенокардия),
• пациенты, у которых объективными методами документированы внесердечные причины болей в грудной клетке, например:
– мышечно-костные причины (остеохондроз шейного отдела позвоночника и др.);
– нервно-психические причины (тревожно–депрессивный синдром и др.);
– желудочно-кишечные причины (спазм пищевода, желудочно–пищеводный рефлюкс, язва желудка или двенадцатиперстной кишки, холецистит, панкреатит и др.);
– легочные причины (пневмония, туберкулезный процесс в легких, плевральные наложения и др.);
– латентно протекающие инфекции (сифилис) и ревматологические заболевания.
Лечение кардиального синдрома Х:
Лечение группы больных с синдромом Х остается до конца не разработанным. Выбор лечения часто затруднен как для лечащих врачей, так и для самих больных. Успешность лечения обычно зависит от идентификации патологического механизма заболевания и в конечном итоге определяется участием самого пациента. Часто необходим комплексный подход к лечению больных с кардиальным синдромом Х.
Существуют различные подходы к медикаментозному лечению: антиангинальные препараты, ингибиторы АПФ, антагонисты рецепторов ангиотензина II, статины, психотропные препараты и др.
Антиангинальные препараты, такие как антагонисты кальция (нифедипин, дилтиазем, верапамил, амлодипин) и β–адренергические блокаторы (атенолол, метопролол, бисопролол, небиволол и др.) необходимы больным с документированной ишемией миокарда или с нарушенной миокардиальной перфузией. Сублингвальные нитраты эффективны у 50% больных с кардиальным синдромом Х. Имеются доказательства в отношении эффективности никорандила, обладающего брадикардическим эффектом, α1–адреноблокатора празозина, L–аргинина, ингибиторов АПФ (периндоприла и эналаприла), цитопротекторов (триметазидина).
Общие советы по изменению качества жизни и лечению факторов риска, особенно проведение агрессивной липидснижающей терапии статинами (снижение общего холестерина до 4,5 ммоль/л, холестерина ЛПНП менее 2,5 ммоль/л), должны рассматриваться в качестве жизненно необходимых компонентов при любой выбранной стратегии лечения.
Физические тренировки. При кардиальном синдроме Х снижается толерантность к физическим нагрузкам, наблюдается физическая детренированность и неспособность выполнять нагрузку из–за низкого болевого порога. Физические тренировки увеличивают болевой порог, нормализуют эндотелиальную функцию и «отодвигают» появление боли при нагрузке у этой категории больных.
Прогноз.
Прогноз больных с кардиальным синдромом «Х», как правило, благоприятный. Осложнения, характерные для больных ИБС со стенозирующим атеросклерозом коронарных артерий (в частности, инфаркт миокарда), встречаются крайне редко. Выживаемость при длительном наблюдении составляет 95–97%, однако у большей части больных повторные приступы стенокардии на протяжении многих лет отрицательно влияют на качество жизни. Если кардиальный синдром Х не связан с увеличением смертности или с увеличением риска кардиоваскулярных «событий», то он часто серьезно ухудшает качество жизни пациентов и представляет существенную нагрузку для системы здравоохранения. Необходимо подчеркнуть, что прогноз благоприятный при отсутствии эндотелиальной дисфункции. В этих случаях пациента следует информировать о доброкачественном течении заболевания. При исключении больных с блокадой левой ножки пучка Гиса и пациентов с вторичной микроваскулярной стенокардией вследствие серьезных системных заболеваний, таких как амилоидоз или миеломная болезнь, прогноз больных с кардиальным синдромом Х благоприятный как в отношении выживаемости, так и сохранения функции левого желудочка, однако у некоторых пациентов клинические проявления заболевания сохраняются достаточно долго.
Симптомы и лечение микроваскулярной стенокардии
Стенокардией называют патологию, при которой у пациента возникают болевые ощущения в грудной клетке, появляется чувство дискомфорта, приступ начинается в тот момент, когда сердце перестает получать нужное количество крови и кислорода. Патология развивается из-за поражения стенок крупных коронарных артерий.
Образование атеросклеротических бляшек приводит к затвердению и сужению крупных сосудов. В своей практической деятельности врачам-кардиологам приходится сталкиваться с пациентами, страдающими от классических приступов стенокардии, происходящих без поражения крупных коронарных сосудов. Такая патология получила название «микроваскулярная стенокардия» или «стенокардия х». Заболевание имеет некоторые отличия от классического варианта приступа стенокардии, в чем же они заключаются?

Недуг является одним из проявлений ишемии, который возникает как классический приступ патологии (боли в сердце, одышка, учащенное сердцебиение). Отличие заболевания проявляется в том, что крупные коронарные сосуды остаются незатронутыми, тогда как микрососуды подвергаются различным изменениям.
Болевой синдром может длиться от пары часов до нескольких суток. При этом таблетки нитроглицерина, помогающие быстро снять болевые ощущения в области сердца, практически не действуют. Обычный приступ стенокардии часто бывает спровоцирован физическими или эмоциональными нагрузками, а микроваскулярная стенокардия или синдром х может начаться в тот момент, когда человек находится в полном покое.
Почему развивается
Такое состояние появляется из-за патологических процессов в коронарных микрососудах. Мелкие сосуды перестают сужаться или расширяться в тот момент, когда увеличивается или снижается нагрузка на сердечную мышцу. В идеале любые коронарные сосуды (крупные и мелкие) должны расширяться в том случае, если возрастает потребность миокарда в насыщении кислородом, и становиться уже, когда потребность снижается. При высоких физических нагрузках сердцу просто необходимо большее количество кислорода.
При развитии патологии ухудшается микроциркуляция в мелких сосудах, они неспособны вовремя расширяться или становиться уже, что и вызывает длительный болевой синдром в области сердца. Процесс развивается из-за неравномерного утолщения внутренних стенок сосуда.
В медицинском сообществе до сих пор ведутся споры о том, что является причиной развития патологических процессов в мелких сердечных артериях. Установлено, что поражение возникает во внутренней оболочке артерий, известны и факторы, способствующие развитию патологического процесса.

- наличие в анамнезе пациента сахарного диабета;
- начало менопаузы у женщин;
- заболевания, связанные с нарушением обмена веществ;
- чрезмерная масса тела, неправильное питание, вредные привычки, малоподвижный образ жизни;
- повышенная активность в симпатической нервной системе.
Проявления
Микрососудистая (микроваскулярная) стенокардия характеризуется клиникой, присущей обычному течению патологии, но существует и ряд нетипичных симптомов, проявляющихся именно при этой форме недуга:
- пролонгированные боли в области груди, длящиеся до нескольких суток;
- чрезмерная потливость;
- тремор конечностей;
- приступы тошноты;
- появление чувства тревожности, раздражительности;
- развитие депрессивного состояния.
- Приступы боли возникают как при движении, так и в состоянии полного покоя.
- Болевые приступы практически не поддаются купированию с помощью нитроглицерина.
- Их локализация: в области груди, боль может отдавать в левую конечность, под левую лопатку.
- Спусковой механизм: физические нагрузки, эмоциональные стрессы, холод. В некоторых случаях патология развивается без видимых внешних причин.
Постановка диагноза
Для диагностирования патологического состояния следует проводить общую диагностику на наличие стенокардии. При подозрении, что пациент страдает заболеванием под названием «микроциркуляторная стенокардия», назначаются дополнительные обследования, позволяющие выяснить, поражены ли крупные или мелкие коронарные сосуды.
- осмотр пациента врачом-кардиологом для выявления сердечных шумов, измерения артериального давления;
- составление анамнеза, выявление сердечных заболеваний у родственников пациента;
- назначение общего анализа крови для исключения воспалительного процесса в организме;
- проведение биохимического анализа крови, определяющего уровень сахара, выявляющего образование атеросклеротических бляшек;
- назначение анализа мочи;
- проведение анализа на свертываемость крови;
- назначение электрокардиограммы, обследование позволяет обнаружить перегрузку левого предсердия, определить его размер;
- проведение УЗИ сердца, обследование дает возможность выявить поражение в тканях сердца;
- назначение мониторинга с применением холтера, обследование позволяет выявить отдельные эпизоды ишемической болезни;
- проведение ангиографии сердечно-сосудистой системы, метод дает возможность выявить суженные сосуды и обнаружить характер поражения;
- назначение КТ, современное обследование, проводимое с применением контраста, позволяет подробно определить состояние миокарда и всех коронарных сосудов.
Микроваскулярная стенокардия: лечение
 Из-за сложностей с диагностикой заболевания и не до конца изученных факторов его развития, терапия назначается каждому пациенту в индивидуальном порядке. Лекарственные препараты врач подбирает в зависимости от симптоматики и клинических проявлений.
Из-за сложностей с диагностикой заболевания и не до конца изученных факторов его развития, терапия назначается каждому пациенту в индивидуальном порядке. Лекарственные препараты врач подбирает в зависимости от симптоматики и клинических проявлений.
После диагностирования заболевания кардиолог назначает больному комплексное лечение, которое включает в себя два этапа:
- Комплекс мер, направленных на общее укрепление организма:
- Занятия спортом.
Больному рекомендуется ежедневно заниматься спортом, при этом физическую нагрузку подбирает врач. Спортивная ходьба, плавание в бассейне или велосипедные прогулки помогут укрепить сердечную мышцу.
Больному назначается специальная диета, полностью исключающая жирное, жареное, сладкое и копченое. В рацион питания вводится список продуктов, способствующий улучшению самочувствия.
Пациенту следует полностью изменить жизненную позицию, постараться избегать стрессов, нормализовать сон.
- Лечение с помощью медикаментозных средств:
 Врач назначает пациенту лекарства, которые стимулируют работу сердечной мышцы, их можно подразделить на несколько видов:
Врач назначает пациенту лекарства, которые стимулируют работу сердечной мышцы, их можно подразделить на несколько видов:
- препараты, снижающие свертываемость;
- лекарства, назначаемые при ишемии, нужные для уменьшения потребности сердечно-сосудистой системы в кислороде;
- антагонисты кальция, лекарства для расширения сосудов и уменьшения частоты сердцебиения;
- адреноблокаторы, необходимые для снятия болевого синдрома, нормализующие сердцебиение, способствующие расширению сосудов (аденозин);
- препараты, снижающие уровень холестерина в крови;
- средства для нормализации показателей АД.
Комплексная терапия помогает быстро снять тревожные симптомы, улучшить общее самочувствие, избежать хирургического вмешательства.
Осложнения, прогноз
Данный недуг относится к серьезным заболеваниям сердечно-сосудистой системы. Без своевременной постановки диагноза и назначения адекватного лечения заболевание станет развиваться дальше и приведет к серьезным осложнениям.
Заболевание впоследствии может привести:
- к сердечной недостаточности (развитию слабости, повышенной утомляемости организма);
- к развитию инфаркта (в острой форме);
- к нарушениям в сердечном ритме.
Очередной приступ может стать причиной смерти пациента.
Комплексное лечение и соблюдение профилактических мер способны значительно повысить качество жизни пациента, страдающего от данного заболевания. Прогноз является благоприятным в том случае, если больной неукоснительно соблюдает все назначения, предписанные доктором.
Профилактические меры
Из-за того, что недуг не изучен до конца, медики рекомендуют уделять повышенное внимание профилактическим мерам, позволяющим избежать развития заболевания.
Микроваскулярная стенокардия или синдром х, имеет следующие рекомендации по профилактике:
- бросить курить;
- максимально сократить прием алкогольных напитков;
- изменить рацион питания, исключив из меню всю пищу, способствующую образованию холестериновых бляшек (острые, соленые жареные блюда);
- сбросить лишний вес;
- ввести в рацион питания как можно больше свежих фруктов и овощей, морепродуктов;
- ежедневно совершать пешие прогулки на свежем воздухе;
- регулярно заниматься спортивными упражнениями, тренирующими сердечную мышцу (бег трусцой, скандинавская ходьба, плавание, велосипедные прогулки).;
- следить за показателями АД;
- избегать стрессов;
- регулярно проходить обследование у кардиолога.
Микрососудистая стенокардия рекомендации
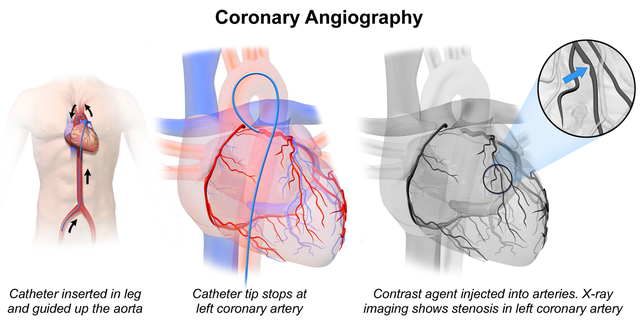
Еще недавно проблема исключения диагноза ИБС решалась только по данным коронароангиографии – достаточно было выявить неизмененные или малоизмененные коронарные артерии (стенозы менее 50%). Ишемические изменения по данным ЭКГ при холтеровском мониторировании или нагрузочных тестах рассматривались в этих случаях как ложноположительные. К сожалению, такой «упрощенный» подход в интерпретации болевого синдрома и изменений на ЭКГ в отсутствие гемодинамически значимых атеросклеротических бляшек в коронарных артериях выводил из поля зрения кардиологов достаточно объемную популяцию больных с истинной ИБС – по данным различных исследований у 10-40% больных с синдромом стенокардии при коронарографии выявляются неизмененные или малоизмененные КА (Cannon R.O; Humphries K.; Borgulya G.).
Обсуждение проблемы «быть или не быть ИБС при неизмененных КА?» длилось последние 30 лет и выносилось на страницы авторитетных международных изданий и конгрессов кардиологов. В результате в 2013г. сформированы критерии диагностики так называемой «Микрососудистой стенокардии» (МСС) (ранее Кардиальный синдром Х) в рекомендациях Европейского общества кардиологов. Помимо наличия болевых приступов по типу стенокардии, ишемических изменений ЭКГ в виде депрессии сегмента ST по результатам нагрузочных тестов, в качестве еще одного диагностического критерия МСС принято выявление дефектов перфузии миокарда по данным методов визуализации ( однофотонной эмиссионной томографии сердца, либо мультиспиральной компьютерной томографии сердца, либо МРТ сердца). Патофизиологическим феноменом развития дефектов перфузии миокарда левого желудочка, при ангиографически неизмененных эпикардиальных артериях является снижение резерва коронарного кровотока на уровне сосудов микроциркуляции.
Отделом ангиологии (рук. проф. Карпов Ю.А.) совместно с отделом томографии (рук. академик РАН, проф. Терновой С.К.) проводятся научные исследования перфузии миокарда в фармакологической пробе с АТФ, позволяющие выявить нарушения перфузии миокарда ЛЖ в том числе обусловленные снижением резерва сосудов микроциркуляции. Исследования проводятся с помощью объемной мультиспиральной компьютерной томографии (оМСКТ) на приборе Aquilion ONE, Toshiba с высокой временной и пространственной разрешающей способностью, которая позволяет получать одновременно 640 срезов толщиной 0,5 мм за один сердечный цикл, захватывая всю область сердца, определять анатомическое расположение зоны дефектов перфузии миокарда ЛЖ (субэндокардиальные, трансмиокардиальные). Исследования выполняются с кардиосинхронизацией, одновременной с определение дефектов перфузии позволяют выявить начальные изменения коронарных артерий, оценить структуру и размер атеросклеротических бляшек. Общая продолжительность одного исследования (покой/нагрузка) составляет около 25-30 мин. При этом время каждого сканирования занимает не более 10-15 сек. Таким образом, количественные параметры и анатомическая локализация дефектов перфузии, дополненные фармакологическим тестом с вазодилататором, позволят дифференцировать ишемию миокарда ЛЖ, вызванную атеросклеротическими бляшками, и обусловленную нарушениями микроциркуляции. Помимо этого немаловажным моментом является преимущество метода в виде снижения получаемого пациентом дозы облучения при выполнении оМСКТ (около 7-12 мЗв). На слайде приводятся изображения перфузии миокарда ЛЖ в покое (рис.1) и в фармакологическом тесте с АТФ (рис.2). У больной Микрососудистой стенокардией в покое определяются зоны сниженного контрастирования в базальных сегментах заднеперегородочной и задненижней стенок ЛЖ (участки сине-фиолетовой гаммы), которые в пробе с АТФ контрастируются более интенсивно (участки желто-розовой гаммы), что может быть расценено как наличие в этих зонах артефактов контрастирования в покое, которые исчезают на нагрузке. При пробе с АТФ определяются зоны сниженного контрастирования во всех сегментах боковой стенки ЛЖ (участки сине-фиолетовой гаммы), которые в покое не определялись, что может быть расценено как дефект перфузии миокарда ЛЖ.

Рис.1 Объемная мультиспиральная компьютерная томография сердца, исследование в покое. Многополярная карта контрастирования миокарда ЛЖ, 16-сегментная модель (“бычий глаз”): от периферии к центру располагаются базальные, средние и верхушечные сегменты миокарда ЛЖ.

Рис.2 Объемная мультиспиральная компьютерная томография сердца, исследование на фоне введения АТФ. Многополярная карта контрастирования миокарда ЛЖ, 16-сегментная модель (“бычий глаз”): от периферии к центру располагаются базальные, средние и верхушечные сегменты миокарда ЛЖ.
Представленное исследование в сочетании с ОМСКТ-коронарографией позволяет не только верифицировать ишемию миокарда у больных при неизмененных коронарных артериях, но и расширить наши представления о патофизиологии этого заболевания, оптимизировать подбор эффективной медикаментозной терапии.
Вед.н.с. отдела ангиологии д.м.н. Соболева Г.Н.
Н.с. отдела томографии к.м.н. Гаман С.А.
Микроваскулярная стенокардия

Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Кардиальный синдром х или микроваскулярная стенокардия имеет признаки обычной стенокардии напряжения или покоя и является одной из форм ишемической болезни сердца. Приступы заболевания обычно сопровождаются усиленными болями в области груди и сердца, однако бывают нетипичные для стенокардии симптомы. Микроваскулярная стенокардия значительно повышает чувствительность к болевым синдромам и ухудшает качество жизни человека.
Особенности микроваскулярной стенокардии
Главным отличием микроваскулярной стенокардии от обычной является проявление загрудинных более острых болевых ощущений при неизмененных коронарных артериях. То есть отсутствуют признаки атеросклероза и спазма крупных коронарных артерий. Однако на мелких коронарных сосудах заметны следы поражения стенокардии. Поэтому данную патологию еще характеризуют как болезнь мелких сосудов или микрососудистая стенокардия.

Причины
До сих пор причина данного заболевания остается невыясненной и до конца неизученной. Существуют предположения, что возникновение синдрома икс связано с наличием у больного признаков метаболического синдрома (увеличение жировой ткани в брюшной полости) и неспособностью мелких сосудов расширяться. Когда повышается физическая нагрузка, сердцу требуется больше кислорода, а с ним и увеличение мелких коронарных артерий. Но этого не происходит, отчего появляются боли в сердце. Рассмотрим некоторые предположения появления данной аномалии:
- сосуды теряют упругость;
- изменения энергообразований в сердце;
- увеличенное содержание либо дефицит эстрогенов в крови.
В группе риска возникновения синдрома х находятся женщины с нарушенной функцией яичников, люди с лишним весом, сахарным диабетом, нарушениями работы щитовидной железы, наличием атеросклероза. Вредные привычки могут быть одной из причин появления микроваскулярной стенокардии. Кардиальный синдром х встречается у мнительных и эмоциональных людей на фоне депрессивных расстройств, различных фобий.
Симптомы
При синдроме х возникают схожие с ишемической болезнью сердца болевые симптомы в области грудной клетки. Боли также отдают в область левой лопатки и руки, возникают обычно во время физических упражнений или при небольших нагрузках, стрессовых ситуациях, под воздействием холода. Приступы могут появляться и в спокойном состоянии. Нетипичные проявления заболевания заключаются в длительности приступа — больше получаса. Не каждый раз помогает нитроглицерин, порой он даже ухудшает состояние больного.

Во время приступа у больного наблюдаются:
- повышенная потливость;
- дрожь по всему телу;
- появляются чувства тревоги и панической фобии;
- растет чувствительность к болевому синдрому;
- тошнота.
Диагностика
Лечащий врач делает выводы с описаний жалоб пациента на болевой синдром, продолжительность, ощущения, исследует образ жизни человека и его генетические предрасположенности. Дополнительно назначает больному пройти диагностические исследования крови и мочи, электрокардиографию. Последнее обследование проводят на протяжении двух дней, чтобы отследить характерные изменения во время отдыха и физической нагрузки. Если человек страдает от проблемы с опорно-двигательной системой, то ему проводят лекарственные нагрузочные пробы. Известно, что лекарства вызывают учащенный сердечный ритм, соответственно сердцу требуется больше кислорода, чтобы перекачать кровь. Усиливается скорость кровотока, которую измеряют ультразвуковым датчиком.
Кардиолог также может порекомендовать пациенту внутривенное введение радиоактивного контрастного вещества. Во время физической нагрузки этот препарат поглощают жизнеспособные клетки сердца. Поэтому несложно таким методом диагностики определить участки некроза. И пройти обследование коронарографии на наличие атеросклеротических изменений в крупных артериях.

Лечение
Из-за сложной диагностики болезни и полностью неизученных причин возникновения, методы лечения синдрома х досконально не разработаны. Но ясно одно, что своевременное диагностирование болезни и рекомендованная терапия дают положительные результаты. Лечение пациенту назначается индивидуально, в зависимости от симптомов проявления заболевания и результатов диагностических исследований. Методом подбора назначаются препараты разных групп. В первую очередь для снятия болевого синдрома врач прописывает короткодействующие нитраты (например, нитроглицерин). Но чаще всего лекарство не дает никакого эффекта. Поэтому больному назначают более действенные антиангинальные препараты (применяют для купирования приступов стенокардии) в различных комбинациях. Также больному назначают препараты, снижающие нагрузку на сердечную мышцу.
Вероятные осложнения
Микроваскулярная стенокардия является достаточно сложной болезнью, которая приводит к различным осложнениям. Если не начать лечение вовремя, то со временем сердечная мышца будет слабо сокращаться и не сможет обеспечивать организм достаточным количеством крови. У больного появится слабость, повышенная утомляемость и, как следствие, разовьется сердечная недостаточность. Бывают случаи, когда болезнь прогрессирует и приводит к острому инфаркту миокарда.
Прогноз
Следует отметить, что прогнозы микроваскулярной стенокардии в целом положительные. Потому что не было случаев увеличения риска возникновения серьезных осложнений работы сердца. С данным недугом 95% больных проживают долгую жизнь.
Однако, несколько процентов людей подвержены частым рецидивам микроваскулярной стенокардии: приступы длятся дольше и становятся более интенсивными. Появляется устойчивость приступов к медикаментозному лечению. Данные симптомы несколько ограничивают повседневную активность больного, что приводит к госпитализации.
Профилактика
Систематические профилактические мероприятия помогают снизить вероятность повторного проявления заболевания и повышают качество жизни человека. В первую очередь, необходимо обеспечить пациенту психологический комфорт. Далее больному стоит избавиться от вредных привычек, начать борьбу с лишними килограммами (если таковые имеются). Согласовать с врачом возможность заниматься физическими упражнениями, обсудить количество нагрузок и длительность занятий. Не забывать также контролировать артериальное давление и уровень холестерина в крови.
Несмотря на то, что микроваскулярная стенокардия считается сложным заболеванием, до конца невыясненным, у человека есть все шансы прожить нормальную жизнь. Стоит следовать рекомендациям врача при ее первом проявлении, не пренебрегать профилактическими мерами и результат не заставить себя долго ждать.
Стабильная стенокардия и рекомендации от 2013 года по её ведению: микроваскулярная стенокардия

Сентябрь прошлого 2013 года представил нам новые рекомендации по диагностике стенокардии и терапии стабильной стенокардии в рамках ишемической болезни сердца (ИБС).
Повышенное внимание привлекла стенокардия напряжения при интактных, то есть неизменённых коронарных артериях (КА). Другое её название — это микроваскулярная стенокардия. Симптоматика при данном виде стенокардии может значительно варьировать от типичных проявлений, которые возникают непосредственно из-за стенозированных артерий, и нетипичных для стенокардии при неизменённых КА болей. Данные проявления в новых рекомендация предлагается классифицировать как микроваскулярная стенокардия (МВС), заменив предшествующую терминологию (кардиальный синдром Х(КСХ).
Историческая сводка
 Ещё в далёком 1973 году был предложен доктором H.G. Кеmр термин КСХ. Учёный проанализировал работы своих канадских коллег и обратил внимание, что болевой синдром в данной группе пациентов отличается некоторыми особенностями от других видов боли при стенокардии. Он выяснил, что:
Ещё в далёком 1973 году был предложен доктором H.G. Кеmр термин КСХ. Учёный проанализировал работы своих канадских коллег и обратил внимание, что болевой синдром в данной группе пациентов отличается некоторыми особенностями от других видов боли при стенокардии. Он выяснил, что:
- Болевой синдром охватывает только малую часть левой половины груди. Он продолжается в течение нескольких часов или даже нескольких дней, при этом купирование нитроглицерином не происходит;
- Боль часто имеет типичные характеристики ангинального приступа согласно локализации, длительности, однако такой болевой синдром возникает в момент покоя, когда пациент не двигается и не подвергается никаким физическим и психоэмоциональным нагрузкам;
- Боль может не отличаться от ангинального эпизода, однако является более длительной по времени. Связи с физической нагрузкой при этом нет. Стресс-тесты отрицательные. Данные особенности соответствуют МВС.
Достаточно сложно диагностировать и лечить МВС, так как даже самые чувствительные и информативные методы исследования не выявляют каких-либо атеросклеротических изменений в коронарных сосудах не только вне приступа, но и на его фоне. Это может говорить только о том, что нарушена микроциркуляция.
Исследования
Национальным институтом сердца, лёгких и крови проводились исследования, которые выявили ежегодный риск развития сердечно-сосудистых заболеваний ( инфаркт миокарда, инсульт, смерть, сердечная недостаточность) у пациентов с МВС в 2,5%.
В течение последних 20 лет велось наблюдение за 18 тысячами пациентов, у которых имелась стенокардия без поражения КА и стенокардия с необструктивным диффузным поражением КА. У таких пациентов в 52% и 84% случаев соответственно повышался риск развития заболеваний кардиоваскулярной системы.
Основные симптомы МВС

В проявлении данной патологии выделена триада симптомов:
- Стенокардия в её типичном виде, возникающая в результате физической нагрузки. При этом может быть стенокардия покоя и одышка;
- По данным холтеровского мониторирования, ЭКГ имеются признаки ишемии миокарда при отсутствии других заболеваний сердца и сосудов;
- КА не изменены или изменены незначительно.
У таких пациентов чаще всего используется наиболее чувствительный метод исследования ишемии миокарда — ВЭМ-тест в сочетании с компьютерной томографией сердечной мышцы (применение 99mTc-МИБИ, который является аналогом таллия-201). Эта компьютерная томография позволяет увидеть дефекты снабжения миокарда кровью из-за нарушения коронарного резерва вследствие повышения метаболических потребностей сердца.
Симптомы приступа стенокардии, или эпизоды стенокардии могут быть достаточно частыми (до нескольких раз в неделю) однако не прогрессировать и иметь стабильный характер.
Место МВС в МКБ-10
В связи с выше приведенными данными МВС считается одной из форм хронической сстенокардии и относится к пункту «Другие формы стенокардии» в МКБ-10.
Формируется диагноз стенокардии в зависимости от функционального класса заболевания.
Причины возникновения МВС

- Самой первой причиной возникновения МВС считается и является нарушение функционирования микрососудов коронарного русла. Определяется это нарушение как атипичный ответ на вазоконстрикцию и вазодилятацию;
- Дисфункция эндотелия. В связи с повышением эстрогенов в крови может развиться данная дисфункция. К тому же нарушают функцию эндотелия и дислипидемия, ожирение, курение, нарушение обмена углеводов;
- Повышенная активность симпатической нервной системы и гиперреактивность гладкомышечных волокон стенки сосудов.
Коронарный резерв
Коронарным резервом (КР) называется соотношение кровотока в миокарде в гипереимечскую фазу с кровотоком базальным. КР уменьшается, если базальный кровоток увеличен или же снижен в фазу гиперемии. Базальный кровоток зависит от показателей общей гемодинамики.
У женщин происходит нарушение обратного захвата норадреналина в синапсах, что объясняет специфические проявления у женщин МВС и снижение коронарного резерва.
Механизмы нарушения фазы гиперемии микардиального кровотока
 На данный момент вопрос остаётся открытым, так как у одних пациентов за это отвечает дисфункция эндотелия, а у других возникает дефект эндотелийзависимых реакций, таких как метаболизм аденозина.
На данный момент вопрос остаётся открытым, так как у одних пациентов за это отвечает дисфункция эндотелия, а у других возникает дефект эндотелийзависимых реакций, таких как метаболизм аденозина.
Для того, чтобы адекватно оценить коронарный резерв можно использовать дипиридамол при трансторакальной ультразвуковой допплерографии. Кроме того для определения коронарного резерва используется и позитронно-эмиссионная томография, которая показала очень хорошие результаты.
При определении ишемических изменений в миокарде при помощи таллия выявлено, что дефекты захвата радиоизотопа миокардом совершенно идентичные при МВС и обструктивном атеросклерозе КА эпикарда, однако есть отличия в отсутствии зон гипокинеза при МВС. Последний факт можно объяснить малыми зонами гипоксических поражений миокарда при МВС.
На каком основании устанавливается диагноз МВС
Выше мы говорили, что при наличии стенокардии, документированной ишемии миокарда и отсутствии спазма коронарных сосудов диагноз можно выставить. Документировать ишемию возможно при помощи велооэргометрии (ВЭМ), суточного холтеровского ЭКГ-мониторирования (горизонтальная депрессия сегмента ST) или же тредмил-теста.
Исключать диагноз ИБС наличием на коронароангиографии интактных сосудов на сегодняшний момент считается недопустимым у пациентов с болевым синдромом в области левой половины грудной клетки. Для уточнения диагноза необходимо прибегнуть к дополнительным методикам исследования, с помощью которых ишемия миокарда выявляется значительно точнее. Тщательная верификация ишемии миокарда будет основополагающей информацией для назначения дальнейшего лечения.
Возможность верификации в группе пациентов с МВС осуществляется:
- При визуализации изменённой перфузии сердечной мышцы в фармакологических или же нагрузочных исследованиях;
- Подтверждением нарушений метаболизма в сердечной мышце при помощи биохимических исследований крови.
Основные методики верификации ишемии миокарда у пациентов с МВС
Выделены методы, которые используются наиболее часто и эффективно:
- Однофотонная эмиссионная компьютерная томография, которая проводится одновременно с ВЭМ-тестом или же фармакологическим тестом. В случае с ВЭМ-тестом при достижении максимальной частоты сердечных сокращений (ЧСС) или же признаков ишемии миокарда по данным ЭКГ пациенту вводится препарат с радиоизотопом. Спустя час проводится томография для учёта нарушений перфузии миокарда;
- Внутрикоронарное введение аденозина. При проведении данного метода определяют скорость коронарного кровотока с использованием внутрисосудистого ультразвукового датчика. Эта методика подтверждает наличие изменений в кровотоке и пациентов с МВС;
- У пациентов с МВС существует аномальное соотношение АТФ/фосфокреатина на основе данных, полученнных в ходе МР-спектроскопии;
- МРТ сердца — дефекты перфузии в субэндокардиальной области.
Как лечить стенокардию с микроваскулярным компонентом?
 Терапия должна быть направлена на максимальное снижение риска развития в дальнейшем сердечно-сосудистых заболеваний и осложнений.
Терапия должна быть направлена на максимальное снижение риска развития в дальнейшем сердечно-сосудистых заболеваний и осложнений.
Сначала назначаются антиангинальные препараты. В первую очередь применяются нитраты короткого действия, однако эффекта от них часто не бывает. Таким образом, при отсутствии эффекта назначаются бета-блокаторы, которые считаются препаратами выбора.
Применение антагонистов кальция и нитратов пролонгированного действия не показало достойных результатов. Их эффективность увеличивается в комплексном применении с бета-блокаторами, если симптомы стенокардии сохраняются.
При отсутствии эффекта от выше перечисленных групп препаратов используют ингибиторы АПФ. Они могут привести к улучшению микрокровотока в миокарде, путём устранения спазма.
При резистентной к большинству препаратов стенокардии может проводиться и чрескожная нейростимуляция.
Микрососудистая стенокардия – Microvascular angina
| Микрососудистая стенокардия |
|---|
Сердечный синдром Х представляет собой исторический термин для микрососудистой стенокардии , стенокардия (боль в груди) с признаками , связанных с уменьшением притока крови к сердечной мышце , но с нормальными коронарными артериями .
Использование термина CSX может привести к непониманию того, как Микрососудистая ангина изнурительным связаны боли в сердце состояние с повышенным риском развития инфаркта и других сердечными проблем. Многие в основном женщины могут испытывать трудности accessessing в специализированной медицинской помощи кардиолога по этой причине.
Некоторые исследования показали повышенный риск развития другого сужения нарушений в сердечной микрососудистой parients стенокардии, такие как мигрень и феномен Рейно . Лечится с бета-блокаторы, такие как метопролол однако бета – блокаторы могут сделать коронарные спазмы хуже.
содержание
Признаки и симптомы
Несмотря на то, что нет официального определения микрососудистой стенокардии, общее мнение состоит в том, что это влечет за собой все из следующих действий:
- Ангина : Это , как правило , не вызывает дисфункцию на эхокардиографии и может длиться дольше , чем от болезни сердца.
- Аномальная велоэргометрия : изменения ST , как правило , сходны с ишемической болезнью сердца , а напротив тех стенокардии Принцметала. Инфаркт перфузии может быть ненормальным у 30% пациентов.
- Коронарная ангиография : Нормальный
- Другие причины боли в груди должны быть исключены, в том числе:
- стенокардия Принцметала ака вазоспастическая или вариантная стенокардия / Спазм артерии.
- пищеводу судорога
причины

Там нет никакой конкретной известной причины для микрососудистой стенокардии, а множество факторов риска , которые действуют вместе. Считается , что отсутствие кровотока , вызванное поражением микрососудов и повышения восприятия боли являются два из факторов , которые могут вызвать его. Микроваскулярного дисфункций относится к аномалии в очень маленьких кровеносных сосудах сердца. Сужение этих сосудов может привести к недостатку кислорода в конкретных областях сердечной мышцы , вызывая боль в груди . Несколько исследований показали , что пациенты , живущие с микрососудистой стенокардией могут иметь и повышенное восприятие боли, и , как правило , чувствуют себя более сильную боль в груди , чем лица без микрососудистой стенокардии.
Факторы риска включают абдоминальное ожирение , а это означает чрезмерное жировой ткани внутри и вокруг живота, атерогенной дислипидемии , которая является жира в крови расстройства, и повышенное кровяное давление . Другие факторы риска инсулиновая резистентность или непереносимость к глюкозе , протромботическому состоянию или провоспалительному состоянию. Пожилые люди больше подвержены риску развития этого состояния, и есть некоторые доказательства того, что позволяет предположить , что существуют генетические мутации , которые предрасполагают к синдрому. Женщины более склонны к этому условию , чем мужчины, а также тех , у кого есть история болезни сердца в семье.
патофизиология
В большом проценте пациентов, есть обнаружение системных нарушений микрососудистых, что приводит к снижению кровотока в микрососудах из сердечной мышцы . Когда кровеносные сосуды сжимаются и не расширяются там снижаются уровень кислорода к сердечной мышце приводит к гипоксии , которые приводят к боли в груди [от kelden Мванги]
Хотя были предложены многочисленные физиологические механизмы, никто из них не был доказан.
диагностика
Микрососудистая стенокардия является диагнозом исключения. Как правило , это потребует как клинический диагноз, соответствующий стресс – тестирование, и коронарные ангиографию , которые отвечают указанным выше критериям. МРТ сердца может быть использован для диагностики микрососудистой стенокардии. Исследования продолжаются , чтобы проверить этот подход.
Существует все больше доказательств того, что микрососудистой ангина вызывается функциональным расстройством микрососудов, коронарного микрососудистой дисфункции. Кровеносные сосуды либо не расширяются или сжимаются в ответ на различные раздражители, такие как физические упражнения, холодный или эмоциональный стресс.
Ангиографии с acytelcholine может продемонстрировать микрососудистой дисфункции, которая может влиять на микрососуды и более крупные коронарные артерии, ведущие к любой микрососудистой стенокардии или спазма коронарных артерий (стенокардия Принцметала). Они считаются условия descret, хотя некоторые люди могут осуществляться обоими.
Микрососудистая ангина может быть поставлена с помощью различных тестов и экзаменов, но это в основном диагноз исключения. Тем не менее, сидячие и избыточные вес лиц с семейной историей диабета 2 типа следует регулярно проверять , чтобы определить , имеют ли они нерегулярные уровни глюкозы или липиды , или аномалии артериального давления, факторы , которые обычно ассоциируются с микрососудистой стенокардией. Первое испытание необходимо принять это стресс – тест , который показывает упражнения , если сердце не получает кровь во время физической нагрузки . Ангиограммы могут быть полезными и убедительными , когда Микрососудистая стенокардия они предлагают детальное изображение сердца. Тем не менее, они не могут обнаружить потенциальные нарушения в мелких артериях, и врач может попросить больше тестов, чтобы исключить другие болезни сердца, такие как стенокардия Принцметала (вариант / вазоспастической стенокардия, спазм венечных артерий) , которая имеет сходные симптомы.
Дифференциальная диагностика
Боли в грудной клетке , вызванные микрососудистой стенокардией в большинстве случаев непредсказуемы , и это может произойти , когда в покое и / или во время физических упражнений. Боль , связанная с микрососудистой стенокардией , как правило , более интенсивной и длится в течение более длительных периодов времени по сравнению с болью , вызванной другими условиями. Например, стабильная стенокардия вызывает боль в груди , которая проходит в покое. Другим отличием является то, что в то время как боль в груди , вызванная любым типом стабильной стенокардии разгружается с нитроглицерином , этот препарат не является эффективным в большинстве пациентов с микрососудистой стенокардии
лечение
- блокаторы кальциевых каналов – в частности , нифедипин и дилтиазем могут быть эффективными.
- бета – блокаторы – также работают. Можно сделать коронарные спазмы хуже
- аминофиллин – может работать путем ингибирования рецепторов аденозина.
- Эстроген – может работать у женщин.
- L-аргинин – увеличивает высвобождение NO на сосудистом уровне, что приводит к сосудорасширяющему эффекту
- Ранолазин – показано , что улучшение стенокардии и ишемии миокарда
- Статины
- Аспирин
- Клопидогрел
- Ингибиторы АПФ и БРА
- Изменения в образе жизни, такие как диета и физические упражнения.
- Обезболивание с помощью ТОС, Внимательность медитация, йога и тай-чи.
Микрососудистая стенокардия является хроническим долгосрочным условием , которое увеличивает риск сердечного приступа и других сердечно – сосудистых событий , такие как сердечная недостаточность и частые больницы admissions.The лечение состоит из препаратов, главным образом , чтобы облегчить боль в груди, но очень важная часть лечения регулярно посещение врача и повторив тесты , чтобы убедиться , что условие улажено в полном объеме.
Первый шаг в управлении микрососудистой ангина является введение нитратов , которые могут облегчить боль в груди. Они используются из – за их способности расслабить мышцы сердца и кровеносных сосудов. Тем не менее, они оказываются неэффективными в почти половине пациентов. Альтернативное лечение может состоять из блокаторов кальциевых каналов или бета – блокаторы , которые уменьшают боль в грудной клетке путем расслабления мышечных клеток , выстилающих артерии и улучшения притока крови к сердцу, снижая кровяное давление. Аминофиллин может также работать, в то время как эстроген может быть эффективным у женщин.
Существует в настоящее время никакого известного лечения , однако изменение образа жизни является важным. Пациенты должны начать следующие более здоровое питание , которые с низким содержанием насыщенных жиров , и должны участвовать в регулярных физических нагрузках. Тем не менее, любой пациент с состоянием болезни сердца должен сначала обратиться за медицинское заключение , перед началом тренировки. Бросить курить также настоятельно рекомендуется.
падение
Причины , почему женщины более склонны , чем мужчины разработать микрососудистую ангину до сих пор не ясны. Тем не менее, считается , что гормоны наряду с другими факторами риска , уникальные для женщин играют очень важную роль. Постоянное изменение уровня эстрогена может быть одна из причин , наряду с изменениями , внесенными по рождению.