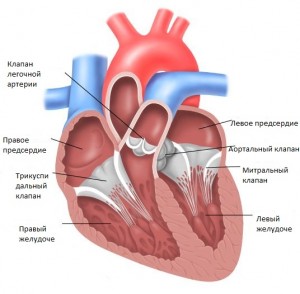
Аортальные пороки сердца: причины, диагностика и лечение
 Сердце – единственный орган человеческого организма, который начинает работать задолго до рождения и заканчивает только после смерти. За такое долгое время работы оно может много раз подвергаться инфекциям, страдать от повышенной нагрузки и с течением времени изнашиваться. Одной из самых распространенных патологий сердца является аортальный порок, вызванный изменением в работе аортального клапана.
Сердце – единственный орган человеческого организма, который начинает работать задолго до рождения и заканчивает только после смерти. За такое долгое время работы оно может много раз подвергаться инфекциям, страдать от повышенной нагрузки и с течением времени изнашиваться. Одной из самых распространенных патологий сердца является аортальный порок, вызванный изменением в работе аортального клапана.
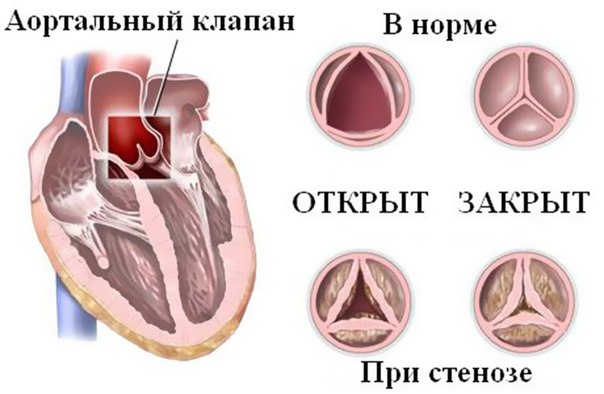
Стеноз аортального клапана
Это наиболее часто встречающаяся патология аортального клапана. Она появляется из-за сращения створок между собой, изменения их размера или кальцинации, мешающей работе. При этом сужается устье аорты, размер которого в нормальном состоянии должен быть 2,5 кв. см. Во время сокращения сердца (систолы) вся кровь через меньшее по размеру отверстие не успевает попасть в аорту и остается в левом желудочке, куда поступает следующая порция крови из левого предсердия. Таким образом в нем находится больше крови, чем должно быть. В связи с этим желудочек постепенно увеличивается, и работа сердца нарушается.
Степень тяжести заболевания определяется оставшейся площадью отверстия:
- При легкой степени размер отверстия остается больше 1,5 кв. см;
- При умеренной степени – от 1 до 1,5 кв. см;
- Если размер отверстия не достигает даже 1 кв. см – это считается тяжелой степенью.
Аортальная недостаточность
При этом виде порока аортального клапана створки не закрываются до конца во время расслабления (диастолы) сердца и некоторое количество крови возвращается назад. Желудочек переполняется, его стенки вынуждены растягиваться, чтобы вместить лишнее количество крови. Кроме этого, в венах происходит застой крови, поскольку ей не хватает места в сердце.
По тому, сколько крови возвращается из аорты обратно в сердце, данное заболевание делят на четыре степени:
- 1 степень – обратно возвращается не более 15% крови;
- 2 степень – возвращается 15–30%;
- 3 степень – возвращается 30–50%;
- 4 степень – возвращается более 50% крови.
Сочетанный аортальный порок
Это комбинированный порок, для которого характерно и сужение устья аорты, и недостаточность аортального клапана. То есть во время систолы не вся кровь уходит в аорту, а во время диастолы часть ее вдобавок возвращается обратно. При этом преобладает обычно либо стеноз начального отдела аорты, либо недостаточность клапана. Мужчины страдают им чаще, чем женщины.
Причины
 По отдельности эти пороки могут быть как врожденными, так и приобретенными. Врожденные пороки сердца закладываются еще во время нахождения ребенка в утробе матери. Это может происходить по различным причинам: заболевания беременной женщины, вредные привычки, плохая экология и другие. При этом вместо трех створок могут развиться только две, и тогда аортальный клапан становится двухстворчатым, а не трехстворчатым, что уменьшает просвет, через который проходит кровь. Может быть вообще всего одна створка. Створки могут быть сильно растянуты, что мешает их плотному закрытию, в них могут образовываться отверстия, или над клапаном появляется мышечный валик, мешающий нормальному проходу крови.
По отдельности эти пороки могут быть как врожденными, так и приобретенными. Врожденные пороки сердца закладываются еще во время нахождения ребенка в утробе матери. Это может происходить по различным причинам: заболевания беременной женщины, вредные привычки, плохая экология и другие. При этом вместо трех створок могут развиться только две, и тогда аортальный клапан становится двухстворчатым, а не трехстворчатым, что уменьшает просвет, через который проходит кровь. Может быть вообще всего одна створка. Створки могут быть сильно растянуты, что мешает их плотному закрытию, в них могут образовываться отверстия, или над клапаном появляется мышечный валик, мешающий нормальному проходу крови.
Обычно такие виды ВПС у детей сразу не дают явной симптоматики и долгое время о них можно даже не знать. Однако с возрастом пороки проявляют себя и могут потребовать лечения. Сочетанный аортальный порок сердца всегда бывает только приобретенным.
Причины, которые могут вызывать образование пороков:
- Различные инфекции (ангина, пневмония, сепсис, сифилис и др.)
Иногда, особенно при плохом лечении или слишком раннем его прекращении, такие заболевания дают осложнения на сердце. Воспаляется внутренняя его оболочка, что называется инфекционным эндокардитом. Клапаны также состоят из эндокарда, потому бактерии могут скапливаться и на них. Иммунная система организма, защищая его от инфекции, покрывает бактерии лейкоцитами, образуя своеобразные бугорки. Со временем они зарастают соединительной тканью, которая не может растягиваться. Это вызывает стеноз устья аорты и может препятствовать нормальной работе клапанов, не давая им полностью закрыться.
- Аутоиммунные заболевания (красная волчанка, ревматизм, склеродермия)
Эти заболевания вызывают сильное разрастание соединительной ткани. Она не позволяет клапанам нормально раскрываться и закрываться, приводит к их изменению и сужению устья аорты, что препятствует продвижению крови по ней. Сочетанный аортальный порок чаще всего вызывается именно ревматизмом.
- Атеросклероз аорты – на внутренней стенке аорты откладывается холестерин и образуются холестериновые бляшки. Постепенно увеличиваясь в размерах, они перекрывают просвет сосуда и мешают нормальному току крови по нему.
- Отложение солей кальция на клапанах.
- Дегенеративные изменения могут быть вызваны также сильным ударом в грудную область, из-за чего может разорваться одна из створок. В этом случае симптомы появляются очень быстро.
- Артериальная гипертензия.
Симптомы
 Вначале аортальные пороки могут протекать бессимптомно. Левый желудочек – самый мощный отдел сердца, поэтому в первое время он может компенсировать нарушения кровообращения. Однако с развитием заболевания, когда кровь в нем задерживается или возвращается в него все больше, он начинает растягиваться, стенки его истончаются и уже не могут справляться с нагрузкой.
Вначале аортальные пороки могут протекать бессимптомно. Левый желудочек – самый мощный отдел сердца, поэтому в первое время он может компенсировать нарушения кровообращения. Однако с развитием заболевания, когда кровь в нем задерживается или возвращается в него все больше, он начинает растягиваться, стенки его истончаются и уже не могут справляться с нагрузкой.
Из-за этого органам и тканям не хватает кислорода и питательных веществ, а венозная кровь задерживается в сосудах. Этими изменениями и обусловлены симптомы аортальных пороков.
- В области сердца появляется боль давящего или распирающего характера. Это происходит по двум причинам. Во-первых, большое количество крови растягивает желудочек изнутри и сильно давит на его стенки. Во-вторых, из-за того, что в аорту попадает мало крови, страдают все сосуды, в том числе и те, которые питают само сердце – коронарные. Недостаточное питание сердца вызывает болевой синдром.
- Из-за плохого питания и недостатка кислорода страдает в первую очередь головной мозг. Это проявляется слабостью, головокружением, а иногда и обмороками.
- Поскольку кровь задерживается в венах, могут отекать ноги.
- Одышка возникает даже при тех физических упражнениях, которые раньше человек переносил нормально. С прогрессированием заболевания она может появляться даже при изменении положения тела, а затем и в покое.
- Чтобы выбросить лишнюю кровь из левого желудочка, сердце начинает биться чаще. Этот признак появляется при аортальной недостаточности. При стенозе устья аорты наоборот – сердцебиение замедляется, пульс становится слабым. Сочетанный аортальный порок проявляется симптомами, характерными для преобладающей патологии.
- Пациент может ощущать усиленную пульсацию сосудов в тех местах, где проходят крупные артерии.
- Для данных пороков характерна быстрая утомляемость, снижение работоспособности.
- Ночью может появляться кашель.
Обращают на себя внимание и некоторые признаки при объективном осмотре пациента. Пороки аортального клапана проявляют себя следующими симптомами:
- Заметная бледность кожного покрова;
- Тахикардия или брадикардия – в зависимости от того, какой именно порок имеет место;
- Сильно пульсируют крупные сосуды;
- Между верхним и нижним давлением присутствует большая разница;
- Лишняя кровь в сердце сильно давит на его стенки и возникают своеобразные завихрения. При прослушивании сердца это проявляется специфическим шумом;
- Поскольку створки клапана не смыкаются до конца, шум его закрытия несколько приглушен.
Диагностика
 Во время диагностики пациента опрашивают на предмет его жалоб, времени их появления, собирают жизненный анамнез. Затем проводят внешний осмотр, при котором можно заметить характерные признаки пороков, а также определить их вид: стеноз ли это устья аорты, аортальная недостаточность или сочетанный аортальный порок. Кроме этого, проводят лабораторные и инструментальные обследования:
Во время диагностики пациента опрашивают на предмет его жалоб, времени их появления, собирают жизненный анамнез. Затем проводят внешний осмотр, при котором можно заметить характерные признаки пороков, а также определить их вид: стеноз ли это устья аорты, аортальная недостаточность или сочетанный аортальный порок. Кроме этого, проводят лабораторные и инструментальные обследования:
- Общий анализ крови и мочи. По их результатам смотрят, нет ли в организме воспалительных процессов.
- Биохимический анализ крови. Определяют количество холестерина, креатинина, сахара, мочевой кислоты и других показателей.
- Иммунологический анализ крови. Имеет важное значение для установления инфекционных или аутоиммунных заболеваний.
- Рентгенологический снимок грудной клетки. Позволяет рассмотреть расположение сердца, его границы, которые при давнем пороке могут быть расширены, а также заметить другие изменения.
- Электрокардиограмма. По ней определяют количество сердечных сокращений в минуту и нарушения ритма сердца. Также можно увидеть признаки гипертрофии левого желудочка.
- УЗИ сердца. Измеряется диаметр аорты, толщина эндокарда, строение и работа аортального клапана. Если створки не смыкаются до конца или в них присутствуют отверстия, это тоже можно разглядеть на УЗИ. При допплеровском исследовании изучается движение крови из сердца в аорту.
- Коронарография. Проводится по определенным показаниям. При этом изучаются сосуды, питающие само сердце. Ее назначают перед оперативным вмешательством.
- МРТ сердца позволяет хорошо рассмотреть различные изменения в этом органе.
- В исключительных случаях проводится катетеризация сердца. Обычно ее назначают, если результаты УЗИ сердца не совпадают с другими обследованиями. Она необходима для уточнения диагноза и степени повреждения сердца.
Лечение
Лечение аортальных пороков обязательно должно начинаться с изменения образа жизни. Пациенты должны придерживаться рационального режима питания, уменьшить потребление жирной пищи, богатой холестерином. Обязательно необходимо отказаться от курения, не употреблять большое количество алкоголя, кофе и кофеинсодержащих напитков. Данные пороки, особенно сочетанный аортальный порок, требуют серьезного ограничения нагрузки на организм, поскольку при ней органам и тканям необходимо больше кислорода.
 В обязательном порядке необходимо лечение основного заболевания, которое привело к возникновению порока.
В обязательном порядке необходимо лечение основного заболевания, которое привело к возникновению порока.
На ранних стадиях заболевания назначают лекарственные препараты, которые помогают насытить сердце кислородом, нормализуют кровообращение и защищают миокард от быстрого истощения. Для этого используют:
- Антагонисты кальция (Верапамил, Анипамил и др.) – эти препараты препятствуют попаданию кальция в клетки сердца, что замедляет сердцебиение и дает миокарду дополнительный отдых. Кроме того, они расширяют сосуды и понижают артериальное давление.
- Мочегонные препараты (Фуросемид, Торасемид и др.) – с их помощью лишняя вода выходит из организма, благодаря чему уменьшаются отеки и снижается нагрузка на сердце. Как следствие понижается артериальное давление и потребность сердца в кислороде.
- Бета-адреноблокаторы (Пропранолол, Метопролол и др.) – эти препараты блокируют чувствительные к адреналину рецепторы. Это позволяет уменьшить частоту сердечных сокращений и снизить артериальное давление. Потребность миокарда в кислороде также снижается.
- Вазодилататоры (гидралазин, диазоксид и др.) – снимают спазм мелких артерий и снижают давление на стенки сосудов, тем самым улучшая кровообращение.
- Ингибиторы АПФ – препараты данной группы способствуют расширению сосудов, приводят в норму давление и помогают сердцу работать лучше.
Препараты, которые замедляют сердцебиение, следует с осторожностью назначать при аортальной недостаточности, а также если сочетанный аортальный порок сердца сопровождается более выраженной недостаточностью аортального клапана, поскольку они могут способствовать увеличению объема крови, который возвращается из аорты в левый желудочек.
Случаи, в которых стоит прибегнуть к хирургическому лечению:
- Выраженные симптомы, нарушающие жизнедеятельность пациента;
- Сильное увеличение левого желудочка;
- При аортальной недостаточности из аорты возвращается около 50% крови;
- Если при стенозе устья аорты просвет составляет меньше 1,5 кв. см.
Если порок врожденный, операции обычно не проводят до тридцати лет, однако, при выраженных симптомах и быстром прогрессировании заболевания могут проводиться и раньше. Хирургические вмешательства не назначают пациентам, которым больше семидесяти лет и которые имеют другие тяжелые заболевания.
Виды хирургических операций:
- Внутриаортальная баллонная пластика – через бедренную артерию в полость сердца вводится специальный баллон. Когда он достигает аортального клапана, с помощью гелия его раздувают. Это увеличивает отверстие при стенозе устья аорты и выравнивает створки, чтобы они лучше смыкались при аортальной недостаточности. Делают такую операцию лишь на ранних стадиях развития болезни. Ее недостатком является то, что через какое-то время порок может развиться снова.
- Протезирование клапана. Вместо поврежденного аортального клапана устанавливается искусственный. Он может быть либо синтетическим, то есть созданным из силикона и металла, либо биологическим, человеческого или животного происхождения. Последний используют очень редко. Протезирование клапана может проводиться во время операции на открытом сердце или с доступом через бедренную артерию. Второй способ представляет собой эндоваскулярное протезирование аортального клапана, не требует общего наркоза и является малоинвазивным.
- Пересадка сердца – проводится по исключительным показаниям, когда собственное сердце человека крайне изношено и не поддается лечению.
Аортальные пороки сердца: виды и симптомы при аускультации
Аортальный порок сердца – это нарушение структуры клапана аорты. Вследствие этого уменьшается ток крови из левого желудочка в аорту, что в конечном итоге приводит к значительным расстройствам гемодинамики и развитию сердечной недостаточности. Данная патология может быть как врожденная (при этом часто сочетается с другими аномалиями эмбриогенеза), так и приобретенная. Тем не менее в наше время медицина в состоянии эффективно лечить данное заболевание без каких-либо негативных последствий для пациента.
Причины развития
Как уже отмечалось, аортальные пороки могут быть врожденными и приобретенными.
Что касается первых вариантов, редко когда можно выделить конкретную причину нарушения эмбриогенеза. Однако существуют определенные факторы риска, о которых должна быть осведомлена каждая беременная женщина:
 вредные привычки (курение, алкоголизм);
вредные привычки (курение, алкоголизм);- инфекционные заболевания (в том числе такие «безобидные», как грипп);
- прием медикаментов;
- сильные психоэмоциональные и физические нагрузки;
- загрязненная окружающая среда;
- рентгенологические обследования.
При этом патогенез заболевания следующий:
- одна створка может быть недоразвитой;
- в одной из створок образуется отверстие;
- происходит образование двустворчатого клапана вместо трикуспидального.
Приобретенные пороки обычно развиваются вследствие уже перенесенных болезней.
Инфекционные заболевания (сепсис, ангина, сифилис и другие венерические болезни). При этом бактерии, попадая с током крови в эндокард, повреждают структуру клапанов
Аутоиммунные патологии (ревматизм, системная красная волчанка). Порок формируется по причине того, что иммунные клетки начинают атаковать свой же организм, в данном случае ткани аорты. В результате развивается дегенеративный процесс и возникает повреждение клапана.
Атеросклероз. Развивается у пожилых людей, при этом на створках клапана оседают соли кальция и образуются бляшки. В результате их подвижность снижается.
Травмы грудной клетки. Причина редкая, но все же имеет место быть. Клапаны деформируются вследствие прямого механического воздействия.
Стоит отметить, что данные факторы также могут вызывать развитие и других пороков, таких как митральные (дефект двухстворчатого клапана) или трикуспидальные.
Классификация нарушений
Существуют две принципиально разные группы пороков аортального клапана.
 К первой относится стеноз аортального клапана. Данный термин означает, что створки утратили свою эластичность и не могут полностью раскрыться. Возникает ограничение, из-за которого желудочки не в состоянии вытолкнуть всю кровь в аорту.
К первой относится стеноз аортального клапана. Данный термин означает, что створки утратили свою эластичность и не могут полностью раскрыться. Возникает ограничение, из-за которого желудочки не в состоянии вытолкнуть всю кровь в аорту.
Также существует и недостаточность клапана. В нормальном состоянии, пропустив кровь в аорту, створки замыкаются, дабы предотвратить обратный ток в сердце (так называемая, регургитация). При патологии этот механизм не срабатывает, между створками остается маленькая щель и часть крови возвращается в желудочки.
Важно знать, что эти формы встречаются как изолированно, так и в виде сочетанного (митрально-аортального) порока. Обычно возникает преобладание дефекта какой-то из структур. Комбинированный аортальный порок сердца представляет собой одновременное сочетание недостаточности и стеноза.
Недостаточность классифицируется по объему крови, которая возвращается в левый желудочек:
- І степень – регургитируется до 15%;
- IІ степень – 15-30%;
- III степень – 30-50%;
- IV степень – больше 50%.
Клинические проявления
Изолированные формы могут не проявляться в течение длительного промежутка времени, тогда как сочетанный аортальный дефект сердца дает выраженную клиническую картину.
Также симптоматика заболевания зависит от типа поражения. Патогенез стеноза в первую очередь характеризуется повышением сопротивления току крови, что проявляется следующими признаками:
 ишемия миокарда (сжимающая боль в области сердца);
ишемия миокарда (сжимающая боль в области сердца);- учащенное сердцебиение;
- одышка, кардиальная астма;
- головокружения;
- обмороки;
- цианоз (посинение) конечностей.
При недостаточности значительно снижается сердечный выброс (из-за того что часть крови возвращается назад). При этом возникают следующие симптомы:
- тахикардия;
- боль в сердце по типу стенокардии;
- набухание шейных вен;
- шум в ушах;
- головокружения;
- боль и тяжесть в области правого подреберья;
- одышка.
Диагностика
Из-за достаточно размытой картины заболевания, следует провести тщательное обследование, чтобы точно установить причину болезни. Прежде всего, врач должен собрать детальный анамнез.
Физикальные методы диагностики (аускультация)
При осмотре обнаруживается бледность кожи, цианоз, повышенная пульсация, набухание вен шеи.
При пальпации (а в некоторых случаях визуально) определяется «сердечный горб» – выпячивание грудной стенки из-за гипертрофии сердца.
Специфическим симптомом при стенозе является «систолическое кошачье мурлыканье». При этом ощущается дрожание стенки грудной клетки в проекции левого желудочка.
Перкуторно определяют увеличение размеров сердца.
При стенозе наблюдается преимущественное снижение систолического давления, при недостаточности – диастолического.
Аускультативно при стенозе определяется систолический шум (из-за утрудненного прохождения крови). Недостаточность же характеризуется шумом во время диастолы (поскольку регургитация происходит при расслаблении желудочков.)
Инструментальные методы
 Выявление вышеперечисленных признаков требует дальнейшего обследования. «Золотым стандартом» при диагностике клапанных дефектов является ЭХО-КГ с допплерографией. Данный метод позволяет в подробностях изучить строение и работу сердца. Обязательно следует провести электрокардиографию и рентген органов грудной клетки.
Выявление вышеперечисленных признаков требует дальнейшего обследования. «Золотым стандартом» при диагностике клапанных дефектов является ЭХО-КГ с допплерографией. Данный метод позволяет в подробностях изучить строение и работу сердца. Обязательно следует провести электрокардиографию и рентген органов грудной клетки.
В редких случаях, при неточных результатах, проводят дополнительные исследования с помощью МРТ, КТ, ангиографии.
Варианты лечения пациента с аортальных пороком
При отсутствии симптомов и в легких стадиях лечение обычно не назначается. Пациентам рекомендуют раз в полгода проходить дополнительное обследование.
Медикаментозное лечение
Консервативная терапия не обеспечивает полного выздоровления больных с аортальными пороками. Целью фармакологического лечения является лишь улучшение симптоматики и профилактика осложнений. Кроме того, лекарственные препараты назначаются при подготовке к операциям.
При этом используют следующие группы медикаментов:
- антагонисты кальция (верапамил, нифедипин) – применяются при аритмиях и артериальной гипертензии;
- мочегонные средства (торасемид, спиронолактон) – снижают нагрузку на сердце;
- бета-адреноблокаторы (атенолол, пропранолол) – понижают давление, улучшают гемодинамику;
- ингибиторы АПФ (эналаприл, лизиноприл) – имеют гипотензивное действие.
- антиангинальные средства (Сустак, Нитронг).
Если заболевание вызвано инфекцией или аутоиммунным процессом, применяют средства для этиотропной (т.е., направленной на причину) терапии:
- антибиотики (пенициллины, карбапенемы, фторхинолоны и другие) – при инфекционных заболеваниях;
- глюкокортикостероиды (преднизолон, дексаметазон) – при системных аутоиммунных заболеваниях, таких как ревматизм;
- противосклеротические препараты (левостатин, аторвастатин).
Однако основным методом лечения клапанных дефектов все же является хирургическое вмешательство.
Операции показаны в следующих случаях:
- выраженная стадия порока, которая ведет к развитию сердечной недостаточности;
- комбинированные дефекты;
- наличие сопутствующих факторов, которые могут привести к декомпенсации;
- снижение фракции выброса даже при отсутствии жалоб.
Противопоказаниями являются:
- возраст выше 70 лет;
- наличие тяжелых коморбидных патологий (почечная, печеночная, дыхательная недостаточность, сахарный диабет и т.д.)
 При врожденных аномалиях чаще применяют органосберегающую вальвулопластику. Если использовать данный метод при приобретенных пороках, могут возникать рецидивы. Техника представляет собой иссечение и ушивание дефектов клапана. В некоторых случаях прибегают к баллонной вальвулопластике. При этом специальным устройством расширяют устье аорты.бВажной особенностью данной операции является ее малоинвазивность.
При врожденных аномалиях чаще применяют органосберегающую вальвулопластику. Если использовать данный метод при приобретенных пороках, могут возникать рецидивы. Техника представляет собой иссечение и ушивание дефектов клапана. В некоторых случаях прибегают к баллонной вальвулопластике. При этом специальным устройством расширяют устье аорты.бВажной особенностью данной операции является ее малоинвазивность.
В случае приобретенных патологий применяется протезирование клапана. Имплантаты изготовляют как из синтетических материалов (силикон), так и из натуральных (биопротезы из собственных тканей или от умершего человека).
Наблюдение за пациентом
Клапанные дефекты — это весьма коварное заболевание, которое может практически не проявляться, а затем привести к развитию сердечной недостаточности. Кроме того, смазанная клиническая картина затрудняет правильную постановку диагноза.
Аускультация аортальных пороков сердца является простейшим методом скрининга. При выслушивании патологических шумов следует сразу же отправить пациента на дообследование.
Поэтому, если у вас обнаружили данную патологию, нужно максимально ответственно относиться к профилактическим осмотрам. Следует не менее чем раз в полгода проходить эхокардиографию и другие, назначенные лечащим врачом обследования.
Выводы
Пороки аортального клапана – это достаточно распространенные заболевания, которые бывают как врожденными, так и приобретенными. Нарушение тока крови вследствие повреждения створок может привести к развитию хронической сердечной недостаточности.
Симптомы, возникающие при пороке аортального клапана недостаточно специфичны, однако современные методы диагностики легко справляются с их обнаружением.
При отсутствии значительных противопоказаний, хирургическое лечение данного заболевания дает хороший результат. Прогноз для жизни и трудоспособности благоприятный.
Для подготовки материала использовались следующие источники информации.
Митрально-аортальный порок: Митрально-аортальный порок
Митрально-аортальный порок – сложное сочетанное поражение митрального и аортального клапанов, преимущественно проявляющееся двойным стенозом или стенозом одного клапана и недостаточностью другого. Митрально-аортальный порок проявляется одышкой, цианозом, сердцебиением, перебоями, ангинозными болями, кровохарканьем. Диагностика митрально-аортального порока основывается на аускультативных, электрокардиографических, эхокардиографических, рентгенологических данных. Оперативное лечение митрально-аортального порока может заключаться в выполнении комиссуротомии, клапаносохраняющей коррекции или протезирования клапанов.
Общие сведения
Митрально-аортальный порок – сочетанный порок сердца, характеризующийся различными комбинациями поражения клапанного аппарата и подклапанных структур левого предсердно-желудочкового комплекса и аорты. Изолированные поражения митрального и аортального клапанов (митральная недостаточность, митральный стеноз, аортальная недостаточность, стеноз устья аорты) встречаются в кардиологии реже, чем сочетанные. Среди приобретенных пороков сердца митрально-аортальный порок составляет около 10%.
Митрально-аортальный порок может выражаться различными анатомическими вариантами:
- митральным стенозом и стенозом устья аорты
- митральным стенозом и аортальной недостаточностью
- митральной недостаточностью и стенозом устья аорты
- митральной недостаточностью и недостаточностью клапана аорты
- сочетанным митральным пороком и аортальной недостаточностью
- сочетанным митральным (с преобладанием стеноза левого атриовентрикулярного отверстия) и сочетанным аортальным (с преобладанием недостаточности клапана аорты) пороками и др.
Причины и патогенез митрально-аортального порока
Сочетанный митрально-аортальный порок почти всегда имеет ревматическую этиологию. Как правило, формирование аортального порока происходит позднее митрального и связано с повторными атаками ревматического эндокардита и миокардита. В более редких случаях множественное поражение клапанов может возникать вследствие атеросклероза аорты или септического эндокардита.
Нарушения гемодинамики при митрально-аортальном пороке в значительной мере определяются преобладанием одного из пороков; при этом может иметь место их взаимное усиливающее или ослабляющее влияние. Так, в случае комбинации аортального стеноза с недостаточностью митрального клапана, последняя имеет более тяжелое течение, поскольку увеличивается регургитация крови и объемная перегрузка левого желудочка и предсердия. Поэтому такой вариант митрально-аортального порока протекает особенно тяжело и быстро приводит к развитию сердечной недостаточности.
При сочетании митрального и аортального стенозов гиперфункция и гипертрофия левого желудочка выражены меньше, чем при изолированном стенозе устья аорты, поскольку митральный стеноз уменьшает объемную нагрузку на левый желудочек. Течение данного варианта митрально-аортального порока аналогично таковому при митральном стенозе – преобладают симптомы легочной гипертензии.
Преобладание митрального стеноза нивелирует признаки аортальной недостаточности и наоборот, более выраженная аортальная недостаточность затрудняет распознавание митрального порока. Комбинация аортальной недостаточности и недостаточности митрального клапана вызывает гемодинамические нарушения, неблагоприятные для левых отделов сердца и т. д.
Симптомы митрально-аортального порока
Клиническая картина сочетанного митрально-аортального порока зависит характера нарушений гемодинамики, обусловленных преобладанием одного из пороков. Митрально-аортальный порок с преобладанием митрального стеноза характеризуется одышкой, тахикардией, аритмиямии, кровохарканьем, связанным с развитием застойных явлений в малом круге и легочной гипертензией. Объективными признаками служат акроцианоз, «митральный румянец», аускультативный феномен «кошачьего мурлыканья» над верхушкой сердца. Для митрально-аортального порока типично смещение верхушечного толчка влево и вниз, что несвойственно изолированному поражению митрального клапана.
В случае преобладании в структуре митрально-аортального порока аортального стеноза развивается быстрая утомляемость, мышечная слабость, ощущения сердцебиений, приступы стенокардии и сердечной астмы. Митрально-аортальный порок с преобладанием аортальной недостаточности протекает с головокружениями, приступами головных болей, преходящими нарушениями зрения, артериальной гипотонией, обмороками. Доминирование в клинике митрально-аортального порока недостаточности митрального клапана выражается развитием одышки, сердцебиения, мерцательной аритмии, ангинозных болей, кашля с кровохарканьем, акроцианоза и т. д.
Диагностика и лечение митрально-аортального порока
Диагностика и лечение митрально-аортального порока осуществляется при согласованном взаимодействии кардиолога, кардиохирурга и ревматолога. Диагноз митрально-аортального порока ставится на основании выявления признаков каждого порока в отдельности. С этой целью проводится тщательное физикальное обследование (аускультация, перкуссия сердца) и комплексная инструментальная диагностика, включающая электрокардиографию, фонокардиографию, рентгенографию грудной клетки, ЭхоКГ, левую вентрикулографию, зондирование полостей сердца, коронарографию и др.
Консервативная терапия в отношении митрально-аортального порока малоэффективна. Лечебно-профилактические мероприятия проводятся до и после операции, а также больным, не подлежащим хирургическому лечению, с целью предупреждения или уменьшения декомпенсации кровообращения, предупреждения возможных осложнений. При митрально-аортальном пороке необходима правильная организация физической активности и трудовой деятельности, лечение интеркуррентных заболеваний.
Медикаментозная терапия митрально-аортального порока включает назначение сердечных гликозидов, антиаритмических средств, диуретиков, антикоагулянтов, антагонистов кальция, периферических вазодилататоров, ЛФК, кислородной терапии.
Вопрос о хирургическом лечении митрально-аортального порока решается, исходя из индивидуальных показателей гемодинамики и степени органического поражения клапанов. При митрально-аортальном пороке могут выполняться различные типы и сочетания хирургических вмешательств: протезирование аортального и/или митрального клапана (многоклапанное протезирование); протезирование одного клапана в сочетании с клапаносохраняющей коррекцией другого; пластика аортального клапана и пластика митрального клапана; закрытая или открытая комиссуротомия (вальвулотомия) и др.
Поскольку аортальным порокам часто сопутствует нарушение проходимости венечных артерий, грозящее развитием инфаркта миокарда, в некоторых случаях одновременно выполняется аортокоронарное шунтирование стенозированных артерий.
Прогноз митрально-аортального порока
Наилучших результатов по коррекции митрально-аортального порока удается достичь при раннем проведении операции и отсутствии тяжелых дистрофических изменений миокарда. При митрально-аортальных пороках ревматической этиологии пациенты должны пожизненно наблюдаться ревматологом и получать превентивную противоревматическую терапию. Больным с искусственными клапанами сердца показан прием антикоагулянтов непрямого действия под контролем протромбинового индекса крови.
Течение митрально-аортального порока зависит от степени выраженности клапанного поражения и скорости развития недостаточность кровообращения. Нередко пациенты с сочетанным пороком доживают до пожилого возраста и погибают от присоединившегося атеросклероза коронарных артерий.
Митрально-аортальный порок
Митрально-аортальный порок – сложное сочетанное поражение митрального и аортального клапанов, преимущественно проявляющееся двойным стенозом или стенозом одного клапана и недостаточностью другого. Митрально-аортальный порок проявляется одышкой, цианозом, сердцебиением, перебоями, ангинозными болями, кровохарканьем. Диагностика митрально-аортального порока основывается на аускультативных, электрокардиографических, эхокардиографических, рентгенологических данных. Оперативное лечение митрально-аортального порока может заключаться в выполнении комиссуротомии, клапаносохраняющей коррекции или протезирования клапанов.
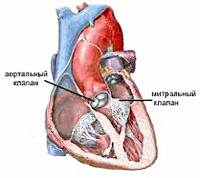
Общие сведения
Митрально-аортальный порок – сочетанный порок сердца, характеризующийся различными комбинациями поражения клапанного аппарата и подклапанных структур левого предсердно-желудочкового комплекса и аорты. Изолированные поражения митрального и аортального клапанов (митральная недостаточность, митральный стеноз, аортальная недостаточность, стеноз устья аорты) встречаются в кардиологии реже, чем сочетанные. Среди приобретенных пороков сердца митрально-аортальный порок составляет около 10%.
Митрально-аортальный порок может выражаться различными анатомическими вариантами:
- митральным стенозом и стенозом устья аорты
- митральным стенозом и аортальной недостаточностью
- митральной недостаточностью и стенозом устья аорты
- митральной недостаточностью и недостаточностью клапана аорты
- сочетанным митральным пороком и аортальной недостаточностью
- сочетанным митральным (с преобладанием стеноза левого атриовентрикулярного отверстия) и сочетанным аортальным (с преобладанием недостаточности клапана аорты) пороками и др.

Причины и патогенез митрально-аортального порока
Сочетанный митрально-аортальный порок почти всегда имеет ревматическую этиологию. Как правило, формирование аортального порока происходит позднее митрального и связано с повторными атаками ревматического эндокардита и миокардита. В более редких случаях множественное поражение клапанов может возникать вследствие атеросклероза аорты или септического эндокардита.
Нарушения гемодинамики при митрально-аортальном пороке в значительной мере определяются преобладанием одного из пороков; при этом может иметь место их взаимное усиливающее или ослабляющее влияние. Так, в случае комбинации аортального стеноза с недостаточностью митрального клапана, последняя имеет более тяжелое течение, поскольку увеличивается регургитация крови и объемная перегрузка левого желудочка и предсердия. Поэтому такой вариант митрально-аортального порока протекает особенно тяжело и быстро приводит к развитию сердечной недостаточности.
При сочетании митрального и аортального стенозов гиперфункция и гипертрофия левого желудочка выражены меньше, чем при изолированном стенозе устья аорты, поскольку митральный стеноз уменьшает объемную нагрузку на левый желудочек. Течение данного варианта митрально-аортального порока аналогично таковому при митральном стенозе – преобладают симптомы легочной гипертензии.
Преобладание митрального стеноза нивелирует признаки аортальной недостаточности и наоборот, более выраженная аортальная недостаточность затрудняет распознавание митрального порока. Комбинация аортальной недостаточности и недостаточности митрального клапана вызывает гемодинамические нарушения, неблагоприятные для левых отделов сердца и т. д.
Симптомы митрально-аортального порока
Клиническая картина сочетанного митрально-аортального порока зависит характера нарушений гемодинамики, обусловленных преобладанием одного из пороков. Митрально-аортальный порок с преобладанием митрального стеноза характеризуется одышкой, тахикардией, аритмиями, кровохарканьем, связанным с развитием застойных явлений в малом круге и легочной гипертензией. Объективными признаками служат акроцианоз, «митральный румянец», аускультативный феномен «кошачьего мурлыканья» над верхушкой сердца. Для митрально-аортального порока типично смещение верхушечного толчка влево и вниз, что несвойственно изолированному поражению митрального клапана.
В случае преобладании в структуре митрально-аортального порока аортального стеноза развивается быстрая утомляемость, мышечная слабость, ощущения сердцебиений, приступы стенокардии и сердечной астмы. Митрально-аортальный порок с преобладанием аортальной недостаточности протекает с головокружениями, приступами головных болей, преходящими нарушениями зрения, артериальной гипотонией, обмороками. Доминирование в клинике митрально-аортального порока недостаточности митрального клапана выражается развитием одышки, сердцебиения, мерцательной аритмии, ангинозных болей, кашля с кровохарканьем, акроцианоза и т. д.
Диагностика и лечение митрально-аортального порока
Диагностика и лечение митрально-аортального порока осуществляется при согласованном взаимодействии кардиолога, кардиохирурга и ревматолога. Диагноз митрально-аортального порока ставится на основании выявления признаков каждого порока в отдельности. С этой целью проводится тщательное физикальное обследование (аускультация, перкуссия сердца) и комплексная инструментальная диагностика, включающая электрокардиографию, фонокардиографию, рентгенографию грудной клетки, ЭхоКГ, левую вентрикулографию, зондирование полостей сердца, коронарографию и др.
Консервативная терапия в отношении митрально-аортального порока малоэффективна. Лечебно-профилактические мероприятия проводятся до и после операции, а также больным, не подлежащим хирургическому лечению, с целью предупреждения или уменьшения декомпенсации кровообращения, предупреждения возможных осложнений. При митрально-аортальном пороке необходима правильная организация физической активности и трудовой деятельности, лечение интеркуррентных заболеваний.
Медикаментозная терапия митрально-аортального порока включает назначение сердечных гликозидов, антиаритмических средств, диуретиков, антикоагулянтов, антагонистов кальция, периферических вазодилататоров, ЛФК, кислородной терапии.
Вопрос о хирургическом лечении митрально-аортального порока решается, исходя из индивидуальных показателей гемодинамики и степени органического поражения клапанов. При митрально-аортальном пороке могут выполняться различные типы и сочетания хирургических вмешательств: протезирование аортального и/или митрального клапана (многоклапанное протезирование); протезирование одного клапана в сочетании с клапаносохраняющей коррекцией другого; пластика аортального клапана и пластика митрального клапана; закрытая или открытая комиссуротомия (вальвулотомия) и др.
Поскольку аортальным порокам часто сопутствует нарушение проходимости венечных артерий, грозящее развитием инфаркта миокарда, в некоторых случаях одновременно выполняется аортокоронарное шунтирование стенозированных артерий.
Прогноз митрально-аортального порока
Наилучших результатов по коррекции митрально-аортального порока удается достичь при раннем проведении операции и отсутствии тяжелых дистрофических изменений миокарда. При митрально-аортальных пороках ревматической этиологии пациенты должны пожизненно наблюдаться ревматологом и получать превентивную противоревматическую терапию. Больным с искусственными клапанами сердца показан прием антикоагулянтов непрямого действия под контролем протромбинового индекса крови.
Течение митрально-аортального порока зависит от степени выраженности клапанного поражения и скорости развития недостаточность кровообращения. Нередко пациенты с сочетанным пороком доживают до пожилого возраста и погибают от присоединившегося атеросклероза коронарных артерий.
Что такое митрально-аортальный порок сердца, как он развивается и какими методами лечится
Митрально-аортальный порок сердца – это комбинированный (двухклапанный) порок, при котором нарушается деятельность митрального и аортального клапанов.
Это состояние опасно развитием осложнений, которые приводят к летальному исходу.

Что такое митрально-аортальный порок сердца
Митрально-аортальный порок сердца – заболевание, связанное с дисфункцией митрального и аортального клапанов сердца. Это сложное поражение структур органа, при котором возникает стеноз (стойкое сужение просвета) обоих клапанов или стеноз одного из них и функциональной недостаточностью другого.
Вариант сочетанного порока, при котором поражаются и митральный клапан, и аорта, диагностируется в медицине чаще. Изолированные формы болезни встречаются в 10 % случаев.
В результате сужения просвета аорты, которая выходит из левого желудочка, повышается нагрузка на другие участки органа. Нарушается кровоснабжение жизненно важных органов.
Код по МКБ-10
По международной классификации болезней митрально-аортальный порок сердца относится к разделу «Поражения нескольких сосудов» и имеет код I08.0
Причины
Митрально-аортальный порок сердца может быть врожденным (выявляется у новорожденных) и приобретенным (диагностируется у детей и взрослых в течение жизни).
При появлении ребенка на свет врачи исследуют его организм. Стеноз клапанов сердца проявляется в первые часы жизни малыша. Патология является следствием нарушения развития плода в период беременности. Если происходит сбой в формировании сердечных структур и сосудов, при рождении ребенка диагностируются пороки сердца.
Нарушение эмбрионального развития может быть связано с:
- вредными привычками женщины;
- плохим питанием;
- неблагоприятной обстановкой проживания с экологической точки зрения;
- наследственными заболеваниями жизненно важных органов.
Приобретенные формы порока сердца выявляются в любом возрасте. Патологический процесс в сердце и сосудах формируется в результате длительных хронических заболеваний:
- ревматизма, являющегося следствием попадания в организм стрептококковой инфекции (поражается соединительная ткань в суставах и сердце);
- воспалительного процесса во внутренней оболочке сердца бактериальной или инфекционной природы;
- атеросклероза аорты при отложениях кальционных солей в клапане (в пожилом возрасте).
В период раннего детства заболевание может не проявляться. Симптоматика возникнет в подростковый период, появятся одышка, затрудненность дыхания, учащенное сердцебиение.
Патогенез
 При недостаточности митрального клапана его створки смыкаются не полностью. Поэтому часть крови возвращается в левое предсердие из левого желудочка. Предсердие увеличивается за счет поступившей крови, при этом толщина сердечной стенки сохраняется. Растяжение приводит к увеличению давления и гипертрофии миокарда.
При недостаточности митрального клапана его створки смыкаются не полностью. Поэтому часть крови возвращается в левое предсердие из левого желудочка. Предсердие увеличивается за счет поступившей крови, при этом толщина сердечной стенки сохраняется. Растяжение приводит к увеличению давления и гипертрофии миокарда.
Функциональная работоспособность сердца некоторое время компенсируется действием левого желудочка. Когда он ослабевает, полость левого предсердия испытывает силу давления, которое передается на легочные вены и капилляры. Возникает гиперфункция и гипертрофия правого желудочка, что приводит к снижению его сократительной функции. Нарастает давление в малом круге кровообращения и нарушается поток крови в большом круге.
При стенозе митрального клапана сужается отверстие между левым предсердием и левым желудочком. Попадание крови в левый желудочек затруднено. Когда левое предсердие переполняется, повышается давление. Со временем оно расширяется. Страдают вены легких, появляется застой. Усиленная нагрузка на правые структуры сердца приводит к дисфункции большого круга кровообращения.
Симптомы
Симптоматика митрально-аортального порока зависит от стадии заболевания. Патологический процесс может не проявляться долгое время. Больной почувствует ухудшение самочувствия, когда функциональные способности органа нарушатся.
На первой стадии (при незначительном сужении площади отверстия клапана – от 1,2 до 2,5 квадратных см) симптомы могут отсутствовать или не сильно беспокоить больного. В основном состояние ухудшается при значительной физической нагрузке. Проявляются такие симптомы, как:
- одышка;
- учащенное сердцебиение;
- боль в грудине.
Вторая стадия митрально-аортального порока (при площади отверстия – от 0,75 до 1,2 квадратных см) характеризуется ярко выраженной симптоматикой. Кроме одышки в состоянии нагрузки, болей в сердце появляются:
- чувство слабости;
- быстрая утомляемость;
- отечность ног;
- сухой кашель, сопровождаемый приступами удушья;
- обмороки.
При третьей критической стадии (площадь отверстия – от 0,5 до 0,75 квадратных см) больной плохо себя чувствует даже при отсутствии физической нагрузки. Специфические признаки порока сердца проявляются в покоя человека:
- тяжелая одышка;
- отечность тела (нижних конечностей, живота);
- ощущение удушья;
- посинение кожи на лице и пальцах:
- сердечные и головные боли;
- шум в ушах;
- головокружение при изменении положения тела в пространстве.
Если порок сердца является врожденной патологией, симптомы дают о себе знать в первые трое суток жизни новорожденного. Он может отказаться от груди, становится вялым, кожа приобретает синеватый оттенок. Впоследствии малыш плохо набирает вес, наблюдаются учащенное сердцебиение и одышка.
При незначительном стенозе признаки заболевания могут проявиться в течение первого года жизни ребенка.
Диагностика
Диагностика заболевания осуществляется при согласованном действии нескольких специалистов (терапевта, кардиолога, кардиохирурга, ревматолога).
При первичном посещении врач обращает внимание на визуальные признаки порока сердца (бледность и отечность лица, одышка в состоянии покоя, слабость и недомогание).
Для уточнения диагноза применяются физические методы обследования сердца:
- Аускультация – процесс выслушивания тонов сердца с помощью специального прибора фонендоскопа.
- Перкуссия – метод, с помощью которого выявляются границы, размер, положение сердца и сосудистого пучка.
- Информативными способами диагностики заболеваний сердца являются инструментальные методы:
- УЗИ (эхокардиография) – получение изображения сердца и его структур с использованием ультразвуковых волн. Проверяются размер сердца, целостность структур, функционирование сердечной мышцы (количество сокращений), работоспособность артерий и аорты, скорость кровотока.
- ЭКГ – обследование активности мышцы сердца с помощью электродов. Кроме функциональных особенностей органа процедура выявляет нарушения работы сосудов, эндокринных желез, патологическое состояние легочной ткани.
- Рентгенография, рентгеноскопия – исследования сердца в трех проекциях. Определяются положение органа, его размер, форма, изменение легочного рисунка, ответвление сосудов.
- Коронароангиография – получение рентгенографического снимка сердечных сосудов, на котором четко прослеживаются просвет и внутренние стенки артерий. Метод определяет степень и место сужения сосуда.
При выборе способа диагностики врач учитывает индивидуальные особенности организма пациента, наличие противопоказаний к проведению процедур, степень выраженности заболевания.
Лечение
В лечении митрально-аортального сердечного порока применяются различные методы. Выбор способа лечения осуществляется врачом-кардиологом с привлечением других специалистов. Пациент проходит полное обследование организма.
Выявляются противопоказания и возможные риски. С учетом индивидуальных особенностей, состояния здоровья и стадии заболевания назначается терапевтическое, медикаментозное или оперативное (хирургическое) лечение.
Терапевтическое
Консервативная терапия не принесет большого эффекта. При данном заболевании изменения касаются строения и функции сердца. Физиотерапевтические и профилактические действия назначаются до и после хирургической операции для подготовки и поддержания жизнедеятельности пациента.
Медикаментозное
Главное назначение медикаментозной терапии – уменьшить симптоматику, улучшить работу сердечных структур, восстановить кровообращение.
Врач назначает препараты, влияющие на сократимость сердца и улучшающие кровоток в аорту из левого желудочка (гликозиды, антиаритмические средства, диуретики).
Оперативное
 При назначении хирургической операции необходимо выявить стадию заболевания. Оперативное вмешательство возможно в случаях, когда у пациента имеются клинические симптомы сердечной недостаточности, но дисфункция структур сердца еще не критическая. Кардиохирург должен точно определить, когда проведение операции возможно без потенциальных рисков.
При назначении хирургической операции необходимо выявить стадию заболевания. Оперативное вмешательство возможно в случаях, когда у пациента имеются клинические симптомы сердечной недостаточности, но дисфункция структур сердца еще не критическая. Кардиохирург должен точно определить, когда проведение операции возможно без потенциальных рисков.
Показаниями к оперативному вмешательству являются следующие состояния:
- Аортальное отверстие – менее 1 квадратного сантиметра.
- Врожденный стеноз в детском возрасте.
- Стеноз у женщин в период беременности (критическое состояние клапанов).
- Выраженные симптомы функциональной недостаточности органа.
Не всем пациентам может быть назначена операция. Существуют противопоказания:
- Возраст больного – более 70 лет.
- Тяжелая степень сердечной недостаточности.
- Обострение сопутствующих хронических патологий (бронхиальной астмы, сахарного диабета).
Операционные методы лечения назначаются с учетом специфики развития порока сердца. В хирургии сердечных патологий применяются следующие виды операционного вмешательства:
- Пластическая операция на клапане.
Процедура проводится с применением общего наркоза. Делается разрез в области грудины, подключается аппарат, поддерживающий искусственное кровообращение. Когда доступ к клапану открыт, его створки рассекаются и отверстие ушивается до нужного размера.
Этот метод имеет свои недостатки. Высок риск повторного развития заболевание. На створках клапана могут остаться рубцы.
Створки клапана удаляют. Вместо них ставят протез (механический или биологический). Для поддержания работы протезной части пациенту необходимо применять лекарственные препараты в течение жизни.
В сердце через артерии проводится катетер с баллончиком. С его помощью осуществляется разрыв сросшихся створок путем резкого раздувания баллона.
Хирургическая операция на сердце – сложная процедура, имеющая много противопоказаний. Ее проведение требует высокого профессионализма врачей. Но ни один специалист не будет гарантировать стопроцентного избавления от недуга. Нельзя исключать риск рецидива.
Прогноз
Раннее выявление митрально-аортального порока позволяет избежать развития опасных дистрофических изменений структур сердца. Если порок является следствием хронических заболеваний, больной должен получать превентивную терапевтическую помощь в течение жизни. Если пациенту поставлен протез, необходимо принимать непрямые антикоагулянты.
Прогноз жизни больных с пороком сердца зависит от степени заболевания, скорости развития патологии кровообращения. Нередки случаи, когда пациенты доживают до старости.
При выявлении порока сердца у новорожденных, требуется особый контроль состояния малыша. Детский возраст является противопоказанием для проведения операции. Хирургическое вмешательство проводится по достижении пациентов 18 лет.
Возможные осложнения
Заболевания сердца имеют тяжелые последствия для здоровья. Оставаясь долгое время незамеченным, патологический процесс затрагивает другие жизненно важные органы. Осложнения могут возникнуть до лечения и после операционного вмешательства.
Если болезнь не лечить, нарушается функционирование сердечных структур, происходит сбой в процессе кровообращения. Митрально-аортальный порок сердца приводит к развитию:
- терминальной стадии хронической сердечной недостаточности с летальным исходом;
- отека легких из-за повышения давления и застоя в легочных венах;
- нарушений сердечного ритма – фибрилляции желудочков, тахикардии.
- мерцательной аритмии с быстрым нерегулярным темпом сокращения предсердий.
Любая хирургическая операция не исключает риск рецидива и развития осложнений. После операционного лечения могут возникнуть следующие состояния:
- проблемы с постоперационной раной (нагноение, кровотечение);
- бактериальный эндокардит (воспалительный процесс в клапанном эндокарде (внутренней оболочке) сердце);
- рестеноз (повторное сужение зоны сосуда, которая подверглась лечению).
Профилактические меры
Специфических мер профилактики не существует. Если болезнь является наследственной и диагностируется у новорожденного, необходимо постоянное наблюдение врача с самого рождения и прием лекарственных средств. В ранний послеоперационный период пациент также находится в поле зрения специалиста. Требуются ежедневный мониторинг состояния больного, перевязка раны.
Основной причиной развития порока сердца является наличие хронических заболеваний. Своевременная диагностика и лечение ревматизма, инфекционных процессов, патологий органов сердечно-сосудистой системы позволяют избежать перегрузки отдельных частей сердца и нарушения кровоснабжения всех систем органов.
Правильно организованное питание, отказ от вредных привычек, рациональное соотношение времени отдыха и труда, посильная физическая нагрузка – эти факторы бережного отношения к своему здоровью улучшат состояние человека и помогут в борьбе с различными заболеваниями.
Митрально-аортальный порок сердца – сложное заболевание сердца, сочетающее в себе нарушение работы митрального и аортального клапанов с последующей дисфункцией большого круга кровообращения. В большинстве случаев развивается стеноз одного клапана, к которому присоединяется недостаточность другого. Ограниченное поступление крови в аорту приводит к гипоксии органов, что проявляется в виде специфических признаков: одышки, головной боли и головокружении, боли в грудине, отечности ног, посинении кожи.
Патология может быть наследственной или приобретенной. Диагноз ставится на основе визуального осмотра пациента, данных физических и инструментальных способов обследования. В зависимости от тяжести заболевания применяются терапевтические, медикаментозные или оперативные методы лечения.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Митрально-аортальный порок: причины заболевания, основные симптомы, лечение и профилактика

Патология, при которой поражается митральный и аортальный клапаны. У большинства пациентов наблюдается двойной стеноз либо стеноз одного из клапанов и недостаточность другого. К симптомам порока относят одышку, цианоз, сильное сердцебиение, перебои, ангинозные боли и кровохарканье. Для установки и подтверждения диагноза врач анализирует клиническую картину, сопоставляет аускультативные данные, изучает историю болезни и направляет больного на дополнительные обследования. Как правило, выполняется электрокардиография, рентгенография, фонокардиография, эхокардиография, левая вентрикулография, коронарография, а также зондирование сердечных полостей. Заболевание требует оперативного вмешательства. Кардиохирурги могут проводить комиссуротомию, клапаносохраняющую коррекцию либо протезирование клапанов. Характерными поражениями данного порока могут быть митральный стеноз и стеноз устья аорты, митральный стеноз и аортальная недостаточность, митральная недостаточность и стеноз устья аорты, митральная и аортальная недостаточность, либо сочетанный митральный порок и недостаточность клапана аорты.
Причины митрально-аортального порока
В большинстве случаев патология возникает на фоне ревматизма. Аортальный порок формируется позже митрального при повторном ревматическом эндокардите и миокардите. Редко к образованию недуга приводят атеросклероз аорты либо септический эндокардит.
Расстройство гемодинамики может различаться в зависимости от преобладания одного из пороков. При аортальном стенозе и митральной недостаточности, последняя протекает более тяжело из-за увеличения регургитации крови и объемной перегрузки левой части сердца. В данном варианте у пациента быстро развивается сердечная недостаточность. Митральный и аортальный стенозы характеризуются менее выраженной гиперфункцией и гипертрофией левого желудочка, в сравнении с изолированным стенозом устья аорты. Данный тип поражения проявляется клинической картиной легочной гипертензии.
Симптомы митрально-аортального порока
Выраженность симптоматики напрямую связана с характером расстройства гемодинамики, которые возникают на фоне преобладания одного порока. Если доминирует митральный стеноз, наблюдается одышка, тахикардия, аритмия и кровохарканье, вызванные легочной гипертензией и застойными явлениями в малом круге кровообращения. Также заболевание проявляется акроцианозом, «митральным румянцем» и аускультативным феноменом «кошачьего мурлыканья» в верхнем сегменте сердца. При митрально-аортальном пороке верхушечный толчок смещается влево и вниз, что не появляется при изолированном поражении левого атриовентрикулярного клапана. Если преобладающим является аортальный стеноз, симптоматика выражается быстрой утомляемостью, мышечной слабостью, ощущением сердцебиения, стенокардией и сердечной астмой. При превалировании недостаточности аортального клапана отмечаются головокружения, головные боли, переходящие расстройства зрения, артериальная гипотония и обмороки. На фоне доминирования митральной недостаточности возникают: одышка, сильное сердцебиение, мерцательная аритмия, ангинозные боли, кашель с кровью и акроцианоз.
Диагностика митрально-аортального порока
Чтобы установить и подтвердить диагноз, врач анализирует симптоматику, собирает анамнестические данные, проводит физикальный осмотр и направляет больного на дополнительные обследования. В целях диагностики выполняются: электрокардиография, фонокардиография, рентгенография, эхокардиография, левая вентрикулография, коронарография, а также зондирование сердечных полостей.
Лечение митрально-аортального порока
Фармакологическая терапия может включать сердечные гликозиды, антиаритмические препараты, диуретики, антикоагулянты, антагонисты кальция и периферические вазодилататоры. Показана лечебная физкультура и кислородная терапия. Пороки требуют оперативного вмешательства. Кардиохирурги могут проводить комиссуротомию, клапаносохраняющую коррекцию либо протезирование клапанов. Некоторым пациентам могут выполнять аортокоронарное шунтирование.
Профилактика митрально-аортального порока
Специфические методы профилактики не разработаны. Необходимо своевременно обращаться за медицинской помощью, чтобы на ранних этапах выявлять и лечить заболевания, способные спровоцировать развитие митрально-аортального порока.