Смерть от сердечной недостаточности: как распознать признаки
 В медицине внезапная смерть от сердечной недостаточности расценивается как летальный исход, наступающий естественным путём. Это происходит как с людьми, давно имеющими сердечные заболевания, так и с лицами, никогда не пользующимися услугами кардиолога. Патологию, которая развивается быстро, порой даже мгновенно, называют внезапной сердечной смертью.
В медицине внезапная смерть от сердечной недостаточности расценивается как летальный исход, наступающий естественным путём. Это происходит как с людьми, давно имеющими сердечные заболевания, так и с лицами, никогда не пользующимися услугами кардиолога. Патологию, которая развивается быстро, порой даже мгновенно, называют внезапной сердечной смертью.
Нередко признаки угрозы жизни отсутствуют, а гибель происходит за несколько минут. Патология способна прогрессировать замедленно, начинаясь с болевых ощущений в зоне сердца, частого пульса. Длительность периода развития – до 6 часов.
Причины, вызывающие внезапную сердечную смерть
Сердечную смерть различают быструю и мгновенную. Молниеносный вариант ишемической болезни сердца становится причиной смерти в 80-90% инцидентов. Так же среди основных причин отмечаются инфаркт миокарда, аритмия, сердечная недостаточность.
Подробнее о причинах. Большинство из них связано с изменениями в сосудах и сердце (спазмы артерий, гипертрофия мышцы сердца, атеросклероз, другое). Среди распространённых предпосылок можно отметить такие:
- ишемия, аритмия, тахикардия, нарушение притока крови;
- ослабление миокарда, недостаточность желудочка;
- свободная жидкость в перикарде;
- признаки заболеваний сердца, сосудов;
- травмы сердца;
- атеросклеротические изменения;
- интоксикации;
- врождённые пороки клапанов, венечных артерий;
- ожирение, в следствие неправильного питания и нарушения процессов обмена веществ;
нездоровый образ жизни, вредные привычки; - физические перегрузки.
 Чаще возникновение внезапной сердечной смерти провоцирует сочетание нескольких факторов одновременно. Риск коронарного летального исхода повышается у лиц, которых:
Чаще возникновение внезапной сердечной смерти провоцирует сочетание нескольких факторов одновременно. Риск коронарного летального исхода повышается у лиц, которых:
- существуют врождённые сердечнососудистые заболевания, ИБС, желудочковая тахикардия;
- имелся раньше случай реанимации после диагностированной остановки сердца;
- диагностирован перенесённый ранее инфаркт сердца;
- присутствуют патологии клапанного аппарата, хроническая недостаточность, ишемия;
- зафиксированы факты потери сознания;
- наблюдается сокращение выброса крови из области левого желудочка менее 40%;
- поставлен диагноз гипертрофии сердца.
Второстепенными существенными условиями повышения риска смерти считают: тахикардию, гипертонию, гипертрофию миокарда, изменения в жировом обмене, диабет. Вредное влияние оказывают курение, слабая либо чрезмерная двигательная активность
Признаки сердечной недостаточности перед смертью
Остановка сердца часто бывает осложнением после перенесённого сердечно — сосудистого заболевания. Из-за острой сердечной недостаточности сердце способно резко прекратить свою деятельность. После появления первых признаков смерть может наступить в течение 1,5 часа.
Предшествующие опасные симптомы:
- одышка (до 40 движений в минуту);
- боли давящего характера в области сердца;
- приобретение кожей серого или синюшного оттенка, её похолодание;
- судороги из-за гипоксии тканей мозга;
- отделение пены из ротовой полости;
- ощущение страха.
У многих за 5-15 дней появляется симптоматика обострения заболевания. Боли в сердце, вялость, одышка, слабость, недомогание, аритмия. Незадолго до смерти большинство людей испытывают страх. Необходимо сразу обратиться к кардиологу.
Признаки во время приступа:
- слабость, обморок из-за высокой скорости сокращения желудочков;
- непроизвольное сокращение мышц;
- покраснение лица;
- побледнение кожи (она становится холодной, синюшной или серой);
- невозможность определения пульса, сердцебиения;
- отсутствие рефлексов зрачков, ставших широкими;
- неритмичность, судорожность дыхания, потливость;
- возможна потеря сознания, а через несколько минут прекращение дыхания.
При летальном исходе на фоне, казалось бы, хорошего самочувствия симптомы могли присутствовать, просто не ясно проявляться.
Механизм развития болезни
В результате исследования скончавшихся из-за острой сердечной недостаточности людей, установлено, что большинство из них имели атеросклеротические изменения, затронувшие коронарные артерии. В результате произошло нарушение кровообращения миокарда и его поражение.
 У больных наблюдается увеличение печени и вен шеи, иногда отёк лёгких. Диагностируется коронарная остановка кровообращения, через полчаса наблюдаются отклонения в клетках миокарда. Весь процесс длится до 2 часов. После остановки сердечной деятельности в клетках мозга уже через 3-5 минут происходят необратимые изменения.
У больных наблюдается увеличение печени и вен шеи, иногда отёк лёгких. Диагностируется коронарная остановка кровообращения, через полчаса наблюдаются отклонения в клетках миокарда. Весь процесс длится до 2 часов. После остановки сердечной деятельности в клетках мозга уже через 3-5 минут происходят необратимые изменения.
Нередко случаи внезапной сердечной смерти происходят во время сна после остановки дыхания. Во сне шансы на возможность спасения практически отсутствуют.
Статистика смертности от сердечной недостаточности и возрастных особенностей
В течение жизни с симптомами сердечной недостаточности сталкивается один из пяти человек. Мгновенная смерть наступает у четверти пострадавших. Смертность от данного диагноза превышает летальность от инфаркта миокарда примерно в 10 раз. Ежегодно констатируется до 600 тысяч смертей по этой причине. Согласно статистике, после лечения сердечной недостаточности, 30% больных умирают в течение года.
Чаще коронарная смерть наступает у лиц 40-70 лет с диагностированными нарушениями сосудов, сердца. Мужчины подвержены ей чаще: в молодом возрасте в 4 раза, в пожилом – в 7, к 70 годам – в 2 раза. Четверть больных не достигает возраста 60 лет. В группе риска зафиксированы лица не только пожилого, но и совсем молодого возраста. Причиной внезапной сердечной смерти в молодом возрасте могут быть спазмы сосудов, гипертрофия миокарда, спровоцированная употреблением наркотических веществ, а также чрезмерные нагрузки и переохлаждение.
Диагностические мероприятия
90% эпизодов внезапной сердечной смерти случается вне больниц. Хорошо, если скорая помощь приедет быстро, и врачи проведут быструю диагностику.
Врачи скорой помощи констатируют отсутствие сознания, пульса, дыхания (либо его редкого наличия), отсутствие реагирования зрачков на свет. Для продолжения диагностических мероприятий нужны сначала реанимационные действия (непрямой массаж сердца, вентиляция лёгких искусственным путём, внутривенное введение медикаментов).
После этого проводится ЭКГ. При кардиограмме в виде прямой линии (остановке сердца) рекомендуется введение адреналина, атропина, других препаратов. Если реанимация успешна, в дальнейшем проводятся лабораторные обследования, мониторинг ЭКГ, УЗИ сердца. По результатам возможно операционное вмешательство, имплантация кардиостимулятора либо консервативное лечение медикаментозными препаратами.
Неотложная помощь
 При симптомах внезапной смерти от сердечной недостаточности у врачей есть лишь 3 минуты для помощи и спасения пациента. Необратимые изменения, происходящие в клетках мозга, через этот временной промежуток приводят к смерти. Оказанная своевременно первая помощь способна сохранить жизнь.
При симптомах внезапной смерти от сердечной недостаточности у врачей есть лишь 3 минуты для помощи и спасения пациента. Необратимые изменения, происходящие в клетках мозга, через этот временной промежуток приводят к смерти. Оказанная своевременно первая помощь способна сохранить жизнь.
Развитию симптомов сердечной недостаточности способствует состояние паники и страха. Больной обязательно должен успокоиться, сняв эмоциональное напряжение. Вызвать скорую помощь (бригаду кардиологов). Сесть удобно, ноги опустить вниз. Принять под язык нитроглицерин (2-3 таблетки).
Часто остановка сердца случается в людных местах. Окружающим необходимо срочно вызвать скорую помощь. Ожидая её прибытия, нужно обеспечить пострадавшего притоком свежего воздуха, в случае необходимости сделать искусственное дыхание, осуществить массаж сердца.
Профилактика
Для снижения смертности важны профилактические мероприятия:
- регулярные консультации кардиолога, профилактические процедуры и назначения (особое внимание
- больным с гипертонией, ишемией, слабым левым желудочком);
- отказ от провоцирующих вредных привычек, обеспечение правильного питания;
- контроль нормы артериального давления;
- систематическое проведение ЭКГ (обратить внимание на нестандартность показателей);
- предупреждение атеросклероза (ранняя диагностика, лечение);
- методы имплантации в группе риска.
Внезапная сердечная смерть – тяжелейшая патология, происходящая мгновенно либо в короткий временной промежуток. Коронарогенный характер патологии подтверждает отсутствие травм и быстро неожиданно произошедшая остановка сердца. Четверть случаев внезапной сердечной смерти молниеносна, причём без присутствия видимых предвестников.
Порок сердца и смерть
Когда главный орган по перекачке крови прекращает функционировать, врачи диагностируют смерть. Виновником часто бывает именно порок сердца. Почему происходит внезапная остановка сердца и можно ли ее предотвратить?

![]()
Остановка сердца или сердечный приступ?
Факторы риска наступления смерти при пороке сердца
Почему внезапной смерти подвержены и молодые люди?
Видео: «Шифры нашего тела. Внезапная смерть. Познавательный фильм»
Аномалия коронарных артерий
Порок сердца у новорождённых
Как болит сердце при неврозе? И как не перепутать его с серьезным заболеванием сердца?
Почему внезапно умирает сердце?
Что такое клиническая смерть?

Нагрузка на левый желудочек сердца: что это и к чему может привести?

В каком возрасте снижается потенция?

Можно ли заниматься фитнесом при варикозном расширении вен?

Какие бывают отеки при гипертонической болезни?

А вы знаете почему чеснок полезен для сердца?

Укрепляем здоровье сердца и сосудов!

Симптомы и профилактика сосудистых заболеваний мозга

Аневризма правой сонной артерии

Когда болит сердце в боку, что это?

Как вылечить порок сердца?

Плохая потенция в молодом возрасте: причины

Физические нагрузки при заболеваниях сердца: за и против

Проблемы с эрекцией: как помочь своему партнеру?

Врождённый порок сердца

Фитотерапия в борьбе с сердечными заболеваниями


Польза калины для сердечной мышцы

Боль в сердце после сна: что хочет «сказать» ваш организм?
Сколько живут с врожденным пороком сердца?
Врожденные пороки сердца (ВПС)- это органические нарушения структур сердца или прилегающих к нему сосудов, которые присутствуют с рождения. Опасность пороков заключается в том, что может быть серьезно нарушена система циркуляции крови, как внутри самого органа, так и по малому или большому кругу кровообращения.
Смертность детей, связанная с ВПС, снизилась почти на 60% с 1987 по 2005 год, о чем свидетельствует исследование, опубликованное в журнале American College of Cardiology за сентябрь, 2010 год.
Большинство дефектов сердца не имеют известной причины. Несмотря на это сегодня, благодаря успешной современной пренатальной помощи и кардиохирургии, многие дети с ВПС могут полноценно развиваться и переходить во взрослую жизнь. Все же такой вопрос, как сколько живут с врожденным пороком сердца, можно считать открытым. Ответ на него чаще всего зависит от тяжести и величины самого дефекта.
Видео: Врожденный порок сердца
Описание врожденных пороков сердца
У одного младенца из 100, родившихся с сердечным дефектом (проблемой со структурой сердца) состояние определяется как уникальное. Это связано с тем, что существует более 40 известных типов врожденных пороков сердца (отмечает Фонд детского сердца) и даже больше, которые являются единственными в своем роде. На протяжении всей жизни подобные отличия сохраняются.
“У двух взрослых пациентов не было одинаковых симптомов, поэтому каждый из них является особенным с собственным редким заболеванием”, – объясняет 63-летняя Паула Миллер из Мемфиса, работавшая медсестрой и родившаяся с врожденным пороком сердца. Сейчас она является менеджером по работе с членами Ассоциации взрослых с врожденными пороками сердца (ACHA). Со своей стороны она предоставляет поддержку взрослым с сердечными дефектами.
Пороки сердца являются одними из наиболее распространенных врожденных дефектов, возникающих у 1% детей, родившихся живыми (или 2-3% при включении бикуспидального аортального клапана).
В 2013 году у 34,3 миллиона человек были определены ВПС. В 2010 году 223 000 человек погибли в результате этого заболевания, хотя по сравнению с 278 000 в 1990 году этот показатель снизился. [1 – Lozano, R (Dec 15, 2012). “Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010.”. Lancet 380 (9859): 2095–128.]
Для врожденных пороков сердца, которые возникают без неблагоприятной наследственности (de novo), вероятность рецидива у потомков составляет 3-5%. [2 – Canobbio, Mary M.; Warnes, Carole A.; Aboulhosn, Jamil; Connolly, Heidi M.; Khanna, Amber; Koos, Brian J.; Mital, Seema; Rose, Carl; Silversides, Candice (12 January 2017). “Management of Pregnancy in Patients With Complex Congenital Heart Disease: A Scientific Statement for Healthcare Professionals From the American Heart Association”.]
Типы
Существуют различных типы врожденных пороков сердца. Те формы заболевания, которые отмечены звездочкой (*), считаются критическими ВПС.
- Дефект предсердной перегородки.
- Дефект атриовентрикулярной перегородки.
- Коарктация аорты *.
- Удвоение выхода из правого желудочка *.
- Транспозиция магистральных артерий *.
- Аномалия Эбштейна *.
- Синдром гипоплазии левых отделов сердца *.
- Прерывание дуги аорты *.
- Атрезия легочного ствола *.
- Единственный желудочек *.
- Тетрада Фалло *.
- Общий аномальный легочный венозный возврат *.
- Атрезия трикуспидального клапана *.
- Общий артериальный ствол *.
- Дефект межжелудочковой перегородки.
Наиболее распространенным сердечным дефектом является атрезия легочного клапана и его стеноз, который приводит к затруднению открытия сердечного клапана. Подобные данные были получены в ходе проведенного национального опроса в США за 2002 год.
Вторым по распространенности ВПС, по данным Национального института сердца, легких и крови, представляет собой сложный дефект, известный как тетрада Фалло. У людей с этим заболеванием в сердце имеется отверстие между желудочками, декстрапозиция аорты, стеноз выходного отверстия правого желудочка и его же гипертрофия. Последнее нарушение вызвано чрезмерным давлением крови.

Причины
В европейских странах врожденные пороки сердца диагностируются примерно у 0,8-1% живых новорожденных. В Польше они стоят на втором месте среди причин неонатальной смертности сразу после перинатальных заболеваний. В большинстве случаев (90%) причина врожденной болезни сердца неизвестна. Оставшаяся часть связана с генетическими дефектами и влиянием тератогенных факторов.
Как одиночные генные мутации, так и хромосомные аномалии могут влиять на образование дефектов. Существуют некоторые генетические предрасположенности, которые участвуют в образовании хромосомной трисомии: синдрома Дауна, синдрома Патау и синдрома Эдвардса. Врожденные пороки сердца также чаще встречаются у детей с другими врожденными синдромами, такими как Тернер, Нунан, Алажилл, Марфан и Элерс-Данлос, Хёрлер, Ди Джордж. Определяются ВПС при несовершенстве остеогенеза и других нарушениях.
Врожденные пороки сердца чаще всего возникают у новорожденных, матери которых в течение первого триместра беременности страдала от некоторых вирусных заболеваний, особенно краснухи (по лат. Rubeolla). В таких случаях может образовываться незаращение артериального протока и стеноз легочной артерии. Привести к ВПС может применение определенных лекарств – гидантоина, лития, талидомида, витамин А или злоупотребление алкоголем.
Среди других тератогенных факторов, повышающих риск, отмечаются неконтролируемый диабет у матери во время беременности, системная красная волчанка и эпилепсия, особенно при использовании специальных лекарственных препаратов.
Видео: Причины появления: врожденный порок сердца
Признаки и диагностика
Клиническая картина врожденных пороков сердца зависит от типа и тяжести конкретного дефекта. Некоторые пороки могут иметь незначительные проявления. При других расстройствах у ребенка определяются следующие симптомы:
- Посинение ногтей или губ.
- Учащенное или затрудненное дыхание.
- Усталость при кормлении или физической активности.
- Сонливость и апатия.
Диагностические исследования
Врач в первую очередь проводит физический осмотр ребенка. Далее выполняются инструментальные методы исследования. Некоторые ВПС могут быть диагностированы во время беременности с использованием специального типа ультразвука, называемого эмбриональной эхокардиографией. С ее помощью создаются ультразвуковые снимки сердца развивающегося плода.
Другие формы ВПС не обнаруживаются до рождения или сразу после появления на свет малыша. В таких случаях их могут определить в детском или даже зрелом возрасте. Если врач подозревает наличие ВПС, тогда ребенку могут быть назначены дополнительные исследования (например, кардиография), что позволяет уточнить диагноз.
Лечение
Лечение ВПС зависит от типа и тяжести присутствующего дефекта. Некоторым пострадавшим младенцам и детям может потребоваться одна или несколько операций по восстановлению сердца или кровеносных сосудов.
В других случаях проводится лечение без операции, а лишь с использованием такой процедуры, как катетеризация сердца. Во время ее выполнения длинная трубка, называемая катетером, проводится по кровеносным сосудам к сердцу, где врач может выполнять измерения и делать изображения или необходимые тесты, а также полностью устранить проблему.
Иногда дефект сердца не может быть полностью восстановлен, тогда с помощью малоинвазивной процедуры улучшается кровоток и функционирование сердце. Важно отметить, что даже если сердечный дефект был восстановлен, многие люди с ВПС полностью не излечиваются.

Ответы на часто задаваемые вопросы
Есть ли точные данные, сколько лет живут люди с врожденными пороками сердца?
По мере расширения медицинской помощи и лечения, оказываемого младенцам, больные с ВПС живут дольше и полноценней. Многие дети с ВПС смогли перейти во взрослую жизнь. По оценкам, более двух миллионов человек в Соединенных Штатах живут с ВПС.
Статистика по выживаемости:
- Выживание младенцев с ВПС зависит от того, насколько серьезен дефект, когда он диагностирован, и как он лечится.
- Около 97% детей, родившихся с некритичным ВПС, выживают до одного года, тогда как 95% детей, родившихся с некритичным ВПС, выживают до 18 лет.
- Около 75% младенцев, родившихся с критическим ВПС, выживают до одного года, при этом 69% младенцев, родившихся с критическими ВПС, выживают до 18 лет. Таким образом, население людей с ВПС возрастает.
- Улучшаются выживаемость и медицинское обслуживание детей с критическими ВПС. В период с 1979 по 1993 год около 67% младенцев с критическими ВПС выжили до одного года. До этого же возраста смогло дожить около 83% детей с критическими ВПС в период с 1994 по 2005 год. [3 – Matthew E. Oster, Kyung A. Lee. Temporal Trends in Survival Among Infants With Critical Congenital Heart Defects. Pediatrics, May 2013.]
Существуют следующие варианты развития ВПС:
- Многие люди с неосложненными формами пороков живут без особых проблем.
- У других случаях может наблюдаться развитие болезни с течением времени.
- У части больных с ВПС имеются генетические нарушения или другие изменения со здоровьем, которые повышают риск инвалидизации или даже смертельного исхода.
Даже при улучшенном лечении многие люди с ВПС не излечиваются полностью, даже если их дефект сердца был восстановлен. При ВПС могут развиваться другие проблемы со здоровьем с течением времени. Все зависит от конкретного сердечного дефекта больного, величины нарушения и серьезности патологии.
На фоне ВПС, даже после проведенного лечения, могут возникать различные проблемы со здоровьем:
- нерегулярный сердечный ритм (аритмии);
- повышенный риск инфицирования сердечной мышцы (инфекционный эндокардит);
- ослабление сердца из-за развития кардиомиопатии.
Наличие ВПС вынуждает регулярно проходить осмотры у кардиолога, что позволяет поддерживать здоровье на приемлемом уровне. Также может потребоваться повторная операция в более старшем возрасте, даже после первичных детских хирургических вмешательств.
Сколько можно прожить с врожденным пороком сердца после хирургии?
Если в детстве была проведена операция на сердце, необходимо следить за состоянием здоровья в любом возрасте. Согласно данным ACHA, у взрослых с ВПС могут возникать проблемы со здоровьем, такие как аномальные сердечные ритмы, инсульт, сердечная недостаточность и даже преждевременная сердечно-сосудистая смерть. Также отмечаются утроенные темпы госпитализации по сравнению с другими взрослыми.

Диаграмма госпитальной выживаемости основана на работе Немецкого кардиологического Центра в Берлине (DHZB).
Симптомы ВПС легко упускаются из виду, потому что они не являются специфическими. В частности, можно почувствовать учащенное сердцебиение, испытывать трудности при физической нагрузке или ощущать усталость и одышку. При этом нередко появляется желание “спрятать голову в песок” вместо того, чтобы сталкиваться с проблемой ухудшения сердечно-сосудистого заболевания.
Важно помнить, что если пришлось родиться с врожденным пороком сердца, тогда во взрослом периоде жизни может потребоваться специализированная помощь.
Возможные риски, связанные с хирургическим вмешательством при ВПС:
- Дефект межпредсердной перегородки – риск не превышает 0,5%, тогда как при отсутствии лечения больших дефектов больные не проживают более 27-30 лет.
- Дефект межжелудочковой перегородки – риск при выполнении операции не превышает 3%, хотя многое зависит от величины порока, возраста больного и функциональных возможностей легких.
- Коарктация аорты – риск хирургического лечения около 1,5-2%, тогда как без операции дети с таким пороком умирают на первом году жизни в 75% случаев.
- Тетрада Фалло – риск операции составляет 3-6%, тогда как без лечения до 10 лет выживает около 30% больных.
Рекомендуется посещать кардиолога со специализированной подготовкой по врожденным порокам сердца, по крайней мере, один раз в несколько лет и ежегодно для более сложных сердечных дефектов. Но согласно ACHA, менее 10% людей, родившихся с врожденными пороками сердца, фактически получают медицинскую помощь, в которой они нуждаются во взрослом периоде жизни.
Важно знать, что специалист по ВПС не такой же, как обычный кардиолог, у которого, возможно, было всего шесть часов обучения в виде лекций по ВПС и без практического опыта. Напротив, специалисты по врожденным сердечным порокам у взрослых проводят более года обучения в этом узком направлении.
К сожалению, далеко не все могут преодолевать длинные расстояния, чтобы посетить кардиолога, специализирующегося на ВПС у взрослых. Подобные же специалисты в основном находятся именно в больших городах. Один из выходов в такой ситуации – отправлять результаты диагностических исследований узкопрофильному кардиологу по электронной почте, тогда как местный врач после консультации с узконаправленным специалистом сможет проводить более качественное лечение.
Видео: Школа здоровья. Врожденные пороки сердца
Источники
1. Lozano, R (Dec 15, 2012). «»Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010.»». Lancet 380 (9859): 2095–128
2. Canobbio, Mary M.; Warnes, Carole A.; Aboulhosn, Jamil; Connolly, Heidi M.; Khanna, Amber; Koos, Brian J.; Mital, Seema; Rose, Carl; Silversides, Candice (12 January 2017). «»Management of Pregnancy in Patients With Complex Congenital Heart Disease: A Scientific Statement for Healthcare Professionals From the American Heart Association»».
3. Matthew E. Oster, Kyung A. Lee. Temporal Trends in Survival Among Infants With Critical Congenital Heart Defects. Pediatrics, May 2013.
Похожие статьи

Существуют сердечно-сосудистые заболевания способные привести к стойкой потере трудоспособности. Для предотвращения подобного осложнения должно проводится своевременное лечение. Поэтому при выявлении приобретенных пороков сердца не стоит медлить с выполнением врачебных рекомендаций.

Во время внутриутробного развития плода под действием предрасполагающих факторов может нарушаться нормальное формирование сердечно-сосудистой системы. В результате этого образуются врождённые пороки развития, которые могут быть совместимыми и несовместимыми с жизнью. Развитие патологии часто связывают с неправильным образом жизни матери во время беременности, хотя в некоторых случаях большую роль играет наследственность.

Один из 120 младенцев рождается с пороком сердца. Некоторые из них тяжелые, но в большинстве случаев опасности они не представляют. Дефекты могут включать аномальные образования стенок или клапанов сердца, а также кровеносных сосудов, которые подходят или отходят от сердца.
Жизнь с врожденным пороком сердца
Это мой первый пост, хотя пикабу читаю давно.
Идея написать о своей болезни возникла после прочтения других пикабушников и их историй. В комментариях часто отписываются люди с подобными проблемами, на что я и надеюсь =)
Примерно с подросткового возраста я стал задавать родителям, себе и интернету вопросы, что же такое Врожденный порок сердца (ВПС), как он мог у меня возникнуть и сколько я проживу.
В интернете о нем информации много, но очень мало прогнозов по поводу дальнейшей жизни.
Моя история также наверно будет интересна будущим и настоящим мамам, у кого дети родились с пороками сердца. Этакий взгляд в будущее.
Итак, мне сейчас без малого 30 лет. Живу в Беларуси. У меня врожденный порок сердца , а если быть точным транспозиция магистральных сосудов, синего типа (это значит, что я был синий). 2-ая группа инвалидности.
Родился вроде бы здоровый, в конце 80-х годов еще не могли определять пороки плода. Но в 3 месяца я стал синеть и задыхаться. По рассказам мамы, в Беларуси нам помочь не смогли. Долго собирали консилиумы, думали-рассуждали-гадали, но не так и не определили, что со мной.
Отправили в Москву. В институт сердечно-сосудистой хирургии имени Бакулева. Там буквально хватило одного взгляда медсестры, которая определила, что у меня порок сердца.
Если не делать операцию, то летальный исход детей до года – 90%. После года – остальные 10%.
Потом была первая операция на сердце (расширили овальное окно в сердце), которая дала мне шанс пожить еще полгодика и подготовится к основательно транспозиции магистральных сосудов. Я не силен в медицине, но суть в том, что у меня пошло не такое развитие сердца и сосуды сердца поменялись местами.Образно, там где должны быть руки, росли ноги и наоборот. Из-за этого критически не поступал кислород по организму. (Кто может меня поправить, буду благодарен).
В 8 месяцев меня прооперировали уже основательно, поставив все на свои места. Тогда еще для СССР эти операции были в новинку, особенно для таких малышей до года. Сейчас же операции довольно распространены, в том числе и в Беларуси.
Операция прошла успешно, меня выписали и строго-настрого наказали наблюдаться у кардиолога по месту жительства. В старой выписке еще 89 года была отмечена задержка в психомоторном развитии, но все потом выровнялось.
Я рос обычным мальчиком – бегал, прыгал, играл в приставку, пропадал вечерами на улицах и смотрел по выходным мультики по телеку. Семья (а я 3 ребенок в семье) относилась ко мне обычно, только мама практически всегда просила не бегать, сильно не напрягаться и спрашивала, не болит ли у меня сердце. На всю грудь остался большой шрам, который сейчас уже практически не виден из-за волос, и небольшие шрамики от катетеров. Но в детстве часто приходилось объяснять сверстникам, что это. И на пляже ловил удивленные и немного испуганные взгляды детей.
Сердце не болело практически никогда, даже не кололо. У меня было только два недостатка. Первое – одышка. При любой физической нагрузке. Мы жили на 12 этаже и когда ломался лифт – для меня был ад. Я как старая бабка останавливался на передышку каждые 3 этажа. Когда играл в футбол, то мог бегать быстро только на короткие расстояния, потом ходил пешком по полю. Второе – брадикардия. Пониженный пульс. У здорового человека он вроде 60 ударов в минуту. У меня 45-50. Врач еще тогда, в детстве сказала родителям, что если пульс опустится ниже 40 ударов в минуту, вызывайте скорую. Я это запомнил до сих пор, но вроде повода не было =)
Мне поставили 2 группу инвалидности, освободили от физкультуры в школе, в университете и в армию конечно же не взяли.
Походы к кардиологу были стабильно раз в полгода до 18 лет и стабильно женщина-кардиолог отправляла меня полежать недельку-другую в больнице. На профилактику. Это один из самых жутких моих детских кошмаров. Я плакал, спорил, дулся. Однажды, когда я наотрез отказывался ложиться снова, она мне заявила, что с моим диагнозом детям вообще запрещают ходить, и они все лежачие, а я тут еще права качаю. Конечно, она хотела как лучше, но повторюсь, я не считал себя больным.
Мне надо было постоянно пить таблетки для профилактики, укрепления сердечной мышцы, разжижению крови и т.д. Не скажу, что я всему следовал с аптекарской точностью. Но какие-то курсы таблеток прошел.
Также стабильно раз в полгода я проходил ЭКГ, а с лет 16 – холтер. Это тоже самое, что ЭКГ, только с ним нужно ходить сутки, во время которых пару раз надо сделать какое-нибудь физическое упражнение. Этот приборчик записывает суточную работу сердца во время обычной активности, покоя и нагрузки. После расшифровки ЭКГ кардиолог говорила, что у меня куча каких-то отклонений – аномалии развития сердца, шумы, уплотнения, увеличение желудочков.
Я каждый год (или раз в несколько лет) проходил комиссию в МРЭК на инвалидность. Думали, что я перерасту свой диагноз. Именно поэтому так часты были консультации у кардиолога – следили, чтобы не стало хуже. Но диагноз я не перерос и в лет 17, на очередной комиссии по назначению инвалидности, мне сказали, что мое сердце за годы лучше не стало, и они предлагают инвалидность на один год или на всю жизнь. Я не долго думая выбрал на всю жизнь. Забегаю вперед, скажу, что правильно поступил. Сэкономил себе кучу времени и нервов.
После 18 лет мое здоровье перешло полностью в мои руки. И я сам должен был наблюдаться у кардиолога. К своему стыду я от радости забил на него и на всю поликлинику на лет 5, т.к. живы были воспоминания о больницах, где врачи тебя знают как родного.
Когда года 4 назад решил сдавать на права, неожиданно на медкомиссии меня завернули и попросили принести ЭКГ, холтер и заключение от кардиолога, что мне можно водить машину. Напомню, что за все это время сердце меня никак не беспокоило, я даже успел начать курить в школе и бросить на 2 курсе универа, попробовать все популярные алкогольные напитки и разочароваться в них, и довел свои пробежки до 5 км.
Пришлось идти на консультацию к кардиологу, но во мне проснулась некоторая ответственность и я пришел к ней со списком вопросов. После обычных вопросов о своем самочувствии, о сердце и одышке, врач написала, что я могу водить машину. Тогда я стал задавать свои вопросы:
1. Могу ли я бегать?
2. Могу ли я ездить на велосипеде? (я уже тогда его очень обожал)
3. Какие прогнозы (грубо говоря сколько я еще проживу)?
Бегать мне категорически запретили, ездить на велосипеде разрешили только в прогулочном темпе. Т.е. без фанатизма, если начинается одышка – останавливаться и отдыхать. А вот прогноз меня удивил. Она буквально не знала, что мне сказать. Только пожала плечами и произнесла: живите как живёте. И с такой интонацией в голосе, как будто вообще удивлена, что я дожил до 25 лет.
Я потом еще мониторил интернет и заметил, что нигде в рунете нет статистики, до какого возраста доживают с таким диагнозом. Возможно из-за того, что в 80-х только начинали делать такие операции и теперь такие люди еще живут.
Сейчас, как уже говорил, мне почти 30. Одышка и тахикардия остались. На 12 этаж могу зайти без передышки, но с одышкой, которая начинается уже на 3-4 этаже. Бегать я бросил, т.к. посчитал слишком опасным для моего здоровья, но каждый день езжу на велосипеде. По сравнению с другими, достаточно медленно. Каждая небольшая горка для меня препятствие, но мне нравится сам процесс. Спортом в детстве никогда не занимался, ни в какие секции не ходил, т.к. мама боялась за мое здоровье.
Недавно появились боли в сердце, когда проехал около 40 км на велосипеде. Пришлось даже остановится и отдышатся, чего раньше никогда не было. По этому поводу решил еще раз сходить к кардиологу на консультацию, хотя последний раз был давно. И, наверно, надо купить пульсометр. Мало ли.
С детства страдаю от мигреней. Где-то в интернете прочитал, что мигрени часто у людей с проблемами сердечно-сосудистой системы. Связано с этим или нет – не знаю. Невролог и кардиолог утвердительно на это не ответили.
У меня родился сын. Боялся, что будут проблемы с сердцем из-за меня, но все хорошо.
Вот в принципе и все. Очень хотелось бы узнать, как живут и сколько живут люди с ВПС, может кто знает.
P.s. В университете был забавный случай. Преподаватель физкультуры учила нас проверять пульс по руке. А меня еще в детстве научили проверять пульс на шее, т.к. на левой руке он у меня не прощупывался. И преподаватель при всей группе заявила, что такого быть не может и у нее был в ее жизни только один такой случай. Тогда я подал ей свои руку и она была очень удивлена и сказала, что это второй случай в ее жизни.
А дело все в том, что на левой руке в районе запястья у меня слабо видимый шрам от катетеров, которые мне когда-то вставляли во время детских операций, он и не дает прощупать пульс. На правой руке все ок =)
«Внезапную смерть никто не отменял». Порок сердца нужно срочно оперировать
Только в 42 года Ольга узнала о том, что у нее врожденный порок сердца: коронарно-правопредсердная фистула. Ей нужна срочная операция с установкой специального устройства, выполняющего роль заплатки, – окклюдера, чтобы закрыть отверстие в правом предсердии. Операция дорогая. Давайте поможем Ольге! У нее две дочери, младшей – 11 лет.
– Мам, опять сердце? – Оксана с тревогой смотрит на мать. – Вызвать скорую? И, не дожидаясь ответа, зовет с улицы отца.
Ольга стоит посреди комнаты, боясь пошевелиться. Сердце бешено колотится, дыхание перехватило.
– Куда ты дела таблетки?! Почему они на видном месте не лежат? Положи их так, чтобы всегда были под рукой! – отчитывает Ольгу вбегающий в дом муж Юрий.
– Там… – чуть слышно произносит бледная, растерянная Ольга и показывает рукой в сторону кухни.
– Там – это где?! Оля! Может, надо в больницу? – Юрий в панике бегает по кухне, заглядывая во все шкафчики. Найдя нужную коробку, возвращается в комнату к жене.

«И муж, и дочки очень за меня переживают. Если сердечный приступ начинается, когда они рядом, меня сразу берут под руки и аккуратно, как вазу, несут на кровать. Подушку под голову кладут, чтобы удобнее было, и бегут за лекарствами.
Ночью я несколько раз просыпалась от того, что муж сидит рядом на кровати и держит меня за руку, проверяет: жива-не жива, дышу-не дышу.
Если звонит мне с работы, а я, не дай бог, не ответила – все! Паника! Юра набирает на мобильный старшей дочери, потом снова на наш домашний. Очень боится, что со мной что-то случилось», – рассказывает Ольга.
Приступ «догнал» меня позже
Оле было всего 16 лет, когда она познакомилась с Юрой. Она была школьницей, на лето приезжала к прабабушке в деревню Сосновка. Юре было 23. Он уже закончил школу и работал в райпо водителем. «Мы увидели друг друга и потеряли головы», – признается Ольга.
Через год после знакомства они с Юрой поженились. Оля переехала из Нижнего Новгорода, где жила с родителями, в поселок Большое Мурашкино – к мужу. Первое время жили в маленькой квартирке, без удобств. Но Олю это совсем не пугало. «Родители у меня тоже деревенские. Они в свое время в город перебрались, а я обратно. В поселке и воздух чистый, и овощи-фрукты свои можно выращивать, и цветы. Цветы я очень люблю, особенно розы», – говорит Ольга.

Ольга с мужем Юрием
После школы она поступила в техникум на бухгалтера. И вскоре у них с мужем родилась старшая дочка Оксана. Бросать учебу Оля не хотела. Решила перевестись на заочное отделение и параллельно растить дочь. О том, что у нее врожденный порок сердца, Оля долгое время даже не догадывалась. Тревожные симптомы – слабость и периодическое покалывание в области сердца – начались у нее еще в 9 классе.
Она сходила ко врачу, сделала кардиограмму. Ей прописали витамины и сказали: «Экзамены, волнение. Все нормально». И Ольга успокоилась.
Но в 20 лет у нее вдруг началось учащенное сердцебиение. На пустом месте. Было трудно дышать, падало давление. Оля запаниковала и обратилась ко врачам. «Мне сделали УЗИ сердца – ничего. Назначили чреспищеводную электростимуляцию (ЧПЭС), чтобы током вызвать приступ и зафиксировать сокращения и ритм сердца. Длилась процедура не очень долго, но мне она показалась вечностью. А приступ так и не случился. Он «догнал» меня позже, когда я ехала на трамвае к маме домой. Только вот врачей уже рядом не было. Повторная электростимуляция тоже ничего не прояснила», – говорит Ольга.

Не зафиксировав приступ, врачи не могли поставить ей диагноз. Ольга надеялась, что со временем все пройдет. Раз обследования ничего не показывают, значит, беспокоиться не стоит.
Живешь, живешь – бах – упала и умерла
В 30 лет она родила вторую дочку – Карину. Причем, пока была беременной, ни одного сердечного приступа не было. Возобновились они через какое-то время после родов. «Если бы врачи в то время знали, какой у меня порок сердца, мне бы не разрешили рожать. А так у меня две замечательные дочки. И они совсем разные. Старшая – в папу. У нее обостренное чувство справедливости, всегда доказывает свою точку зрения. Младшая более покладистая, мягкая, добрая и очень привязана ко мне. Я их очень люблю!» – говорит Ольга.

Ольга с младшей дочерью Кариной
После сорока сердечные приступы стали случаться чаще. Врач назначил Ольге бета-блокаторы – специальные препараты для восстановления сердечного ритма. Сначала это, вроде бы, помогло, но в марте этого года Ольгу, по ее словам, стало просто колотить.
Приступы случались по несколько раз в день. Она чувствовала слабость, одышку. Не могла работать, делать что-то по дому.
В кардиоцентре в Нижнем Новгороде, где Ольга проходила обследование, ей поставили диагноз врожденный порок сердца: коронарно-правопредсердная фистула. Как следствие – нарушение кровообращения, повышенное давление в легочной артерии, аритмия.
«Я, конечно, была в шоке. В 42 года первый раз услышала о пороке. Думала, мне таблетки выпишут и все. Помню, спросила врачей, смогу ли я жить на лекарствах, но без операции. Мне ответили: «Жить-то ты сможешь, но внезапную смерть с твоим диагнозом никто не отменял. Живешь, живешь – бах – упала и умерла»», – говорит Ольга.
Нужно делать операцию
Ольге рекомендовали срочно оперировать сердце. Рассказали, что есть два пути: полостная операция – с разрезом грудной клетки и остановкой сердца – и малоинвазивная, когда отверстие в сердце закрывают специальным устройством, выполняющим роль заплатки, – окклюдером. Первый вариант более тяжелый, предполагает долгую реабилитацию, возможны осложнения. Операция бесплатная – по квоте. После второго варианта риск осложнений небольшой. Но такая операция платная.
Оля призналась, что делать полостную операцию очень боится. Три года назад так оперировали ее маму, и та с трудом пришла в себя. Долгое время не могла выйти из дома. Не могла самостоятельно одеться и раздеться, делать перевязки. На груди до сих пор большой шрам.
«Это очень тяжело – знать, что твой самый родной человек болен. Постоянное волнение, нервы, бессонница, тревожные мысли: «Все ли у нее хорошо?». Я звоню маме из Нижнего Новгорода минимум три раза в день, чтобы узнать, как она себя чувствует, не было ли приступов. Я напоминаю младшей сестре о том, что маме нельзя нервничать. Папа тоже старается беречь маму и не тревожить ее по пустякам. Мое самое большое желание – чтобы маму вылечили, чтобы с ее здоровьем все было хорошо, и чтобы она могла жить, как обычный человек: без приступов, гор таблеток и постоянного страха», – говорит старшая дочь Ольги Оксана.

Вылечиться – самая большая мечта и самой Оли. Она очень хочет, чтобы родные успокоились и не волновались за нее. А еще ей хочется поставить на ноги младшую дочку, выдать замуж старшую и съездить в Крым. «Наша фамилия Крымовы, а в Крыму мы ни разу не были», – смеется Ольга.
Врачи Центра сердечно-сосудистой хирургии имени Бакулева готовы закрыть дырочку в сердце Ольги окклюдером. Вот только денег на операцию в семье нет. Оле очень нужна наша помощь!
Фонд «Правмир» помогает взрослым и детям с врожденными и приобретенными пороками сердца получить необходимое лечение, в том числе доступ к малоинвазивным операциям на сердце. Помочь можете и вы, перечислив любую сумму или подписавшись на регулярное ежемесячное пожертвование в 100, 300, 500 и более рублей.
Внезапная сердечная смерть
Внезапная сердечная смерть — естественная смерть (остановка) сердца, которая происходит из-за проблем с сердцем. Это не очень распространенная патология, однако внезапная сердечная смерть имеет общественное значение, особенно когда она затрагивает молодых людей, например, спортсменов.
Что такое внезапная сердечная смерть?
Внезапная сердечная смерть (внезапная остановка сердца) — это, по определению, неожиданная и естественная смерть, вызванная сердечными (кардиальными) причинами у людей с известным или неизвестным сердечным заболеванием, которая начинается с внезапной потери сознания и происходит в течение 24 часов после появления симптомов.
Внезапная остановка сердца является следствием сердечной аритмии, то есть расстройства сердечной проводимости возбуждения. Сердце больше не получает регулярные электрические импульсы, которые обычно вызывают сокращение сердечной мышцы. В результате, сердце отказывается от нормального ритма. Количество ударов сильно возрастает в большинстве случаев до более чем 500 ударов в минуту. У здорового человека бывает от 60 до 80 ударов в минуту. Это увеличение частоты сердечных сокращений приводит к фибрилляции желудочков, несогласованным сокращениям мышечных волокон сердца. Возникает сердечная недостаточность, при котором равномерное сокращение сердечной мышцы больше невозможно, в результате сердце не может перекачивать кровь в кровеносную систему.
Если не лечить состояние немедленно, фибрилляция желудочков приводит к нарушению кровообращения в течение нескольких секунд (остановка кровообращения). Через 1-2 минуты пациенты теряют сознание, через 3-5 минут наступает необратимое повреждения, в среднем через 10 минут наступает смерть мозга.
Причины и факторы риска
Внезапная сердечная смерть может быть вызвана различными причинами, которые в результате опасного нарушения сердечного ритма (аритмии сердца) вызывают остановку кровообращения.
Основной причиной сердечной аритмии, а значит, внезапной смерти или мгновенной смерти, является ишемическая болезнь сердца. В редких случаях внезапная смерть сердца вызвана другими заболеваниями сердца, такими как миокардит или порок сердца. Факторы риска вызывающие внезапную сердечную смерть включают следующее:
- инфаркт миокарда.
- сердечная недостаточность;
- кардиореспираторная остановка;
- неблагоприятная генетическая предрасположенность (внезапная сердечная смерть у родственников).
- старость.
Классические факторы, которые вредны для сердца:
- сахарный диабет;
- гипертония (артериальная гипертензия);
- высокий уровень холестерина (гиперлипидоз, гиперлипидемия);
- курение;
- высокое потребление алкоголя;
- недостаток физической активности.
Хотя регулярная физическая активность укрепляет здоровье сердца, однако в случае наличия у человека факторов риска она может привести к внезапной сердечной смерти в результате очень больших физических усилий (например, у спортсменов). Более чем в 80% всех случаев внезапная смерть происходит во время или сразу после экстремальных физических нагрузок.
Симптомы

Внезапная сердечная смерть характеризуется следующими симптомами:
- Пострадавшие падают в обморок и не реагируют на речь или болевые раздражители. Эта внезапная потеря сознания может появиться с или без предыдущих сердечных симптомов.
- На сонной артерии не прощупывается пульс.
- Не более чем через минуту человек перестают дышать: дыхательное движение грудной клетки прерывается, и изо рта и носа не выходит воздух.
- Зрачки расширяются.
- Меняет цвет кожи, в первую очередь бледно серым становятся ногтевая пластина и слизистые оболочки.
- Без лечения наступает мгновенная смерть.
Внезапная сердечная смерть часто протекает без явных симптомов: в половине случаев она затрагивает людей без очевидных проблем с сердцем. Даже при отсутствии признаков заболевания сердца, коронарные сосуды многих людей уже претерпевают значительные изменения из-за атеросклероза (ишемической болезни сердца). Когда эти изменения вызывают дискомфорт в первый раз, они могут привести к опасной сердечной аритмии, а затем к внезапной сердечной смерти.
По этой причине важно распознать первые признаки возможного заболевания сердца, которое может привести к внезапной сердечной смерти:
- Одним из этих симптомов является чувство стеснения или боли в груди, которое распространяется на левую руку или нижнюю челюсть. Дискомфорт обычно появляется после усилий и в основном утром.
- Другими частыми признаками являются одышка и общее чувство слабости. Эти симптомы также могут возникать отдельно и должны быть диагностированы.
- Также частые повторяющиеся головокружения и обмороки, при которых на секунды или минуты теряется чувство, они не обязательны, однако могут быть первыми предупреждающими признаками неизбежной внезапной сердечной смерти.
- У людей, которые уже перенесли инфаркт миокарда или имеют сердечную недостаточность, необходимо контролировать заметную преходящую тахикардию.
Диагностика
Внезапная сердечная смерть связана с остановкой дыхания, которая диагностируется типичными симптомами, такими как внезапная потеря сознания и отсутствие пульса. Внезапная остановка сердца — чрезвычайно опасная неотложная ситуация. При появлении симптомов необходима немедленная реанимация.
Когда внезапная смерть сердца неизбежна, электрокардиограмма редко позволяет диагностировать сердечную аритмию, лежащую в основе этого заболевания.
Важная информация.
Вы должны быть готовы обратиться к истории болезни в случае симптомов, связанных с возможным остановкой сердца и дыхания. Самое главное, что следует помнить, это следующие моменты:
- Как долго симптомы появляются.
- Примерное количество раз, когда вы страдали от симптомов в последние месяцы.
- Время проходящие между симптомами.
- Длительность признаков при их появлении.
- Описание признаков кем-то, кто их видел.
- Что он делал, когда появились симптомы.
- Расскажите своему врачу о других специалистах, которых посещали из-за ваших признаков.
Диагноз и медицинская консультация всегда необходимы для точного определения степени патологии, рисков и профилактических мер, которым необходимо следовать. Важно обратиться к врачу-кардиологу, чтобы получить точный диагноз и ответы на все вопросы, касающиеся заболевания.
Лечение
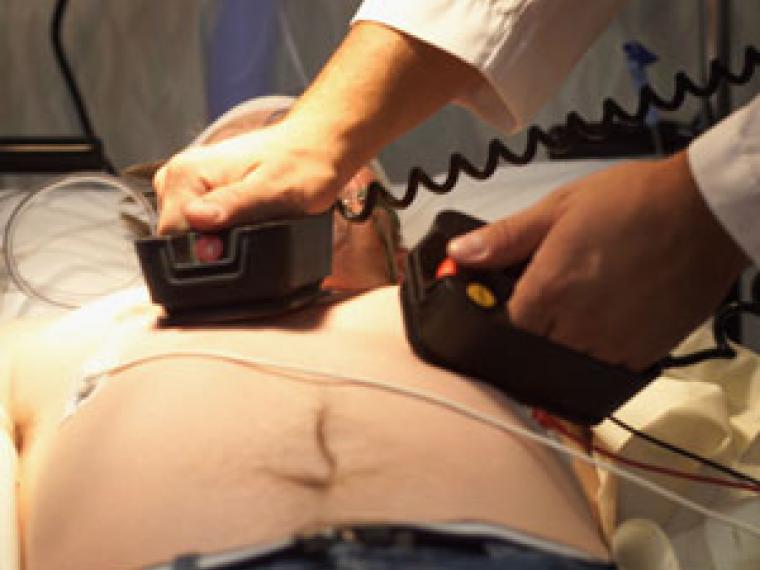
Если внезапная смерть сердца неизбежна, необходимо срочное лечение. Быстрая смерть (мгновенная смерть) может быть предотвращена только при условии принятия соответствующих срочных мер.
В случае фибрилляции желудочков, избежать внезапную смерть сердца и спасти жизнь можно только с помощью немедленной дефибрилляции и (при необходимости) одновременной сердечно-легочной реанимации:
- В случае сердечно-легочной реанимации выполняется массаж сердца, при котором на грудную клетку находящегося без сознания человека оказывается сильное давление, так что грудная клетка опускается не менее чем на пять сантиметров. Это делается 30 раз (в быстром темпе: более трех раз за две секунды). После прерывания массажа сердца бессознательному человеку дважды (т.е. два вдоха) делается искусственного дыхания. После искусственного дыхания следует повторный массаж сердца 30 раз (в быстром темпе: более трех раз за две секунды), далее следует искусственное дыхание и так далее.
- При дефибрилляции пациент с внезапной сердечной смертью получает сильный электрический импульсдефибриллятором в грудную клетку. Это должно снова отрегулировать электрическую активность сердца и позволить сердцу снова нормально биться. Все машины скорой помощи имеют необходимые дефибрилляторы для этих экстренных случаев.
Если с помощью этих неотложных мер получиться предотвратить внезапную остановку сердца, то применяемое лечение будет зависеть от каждого конкретного случая: если есть заболевание, при котором существует высокий риск внезапной сердечной смерти, то необходимо лечить это заболевание. Таким образом, в дополнение к медикаментозному лечению могут быть применены стенты, дилатация или шунтирование пораженных сердечных артерий.
Профилактика
К сожалению, любой может перенести внезапную остановку сердца или внезапную сердечную смерть (ВСС). Данное состояние непредсказуемо и может случиться с кем угодно, в любом возрасте и в любом месте, даже подростками. Хотя предыдущая болезнь сердца является частой причиной остановки сердца, у многих пострадавших никогда не было проблем с сердцем. Риск увеличивается с возрастом.
Без немедленного лечения только 5%-10% людей переживают ВСС. Тем не менее, выживаемость более 50% была достигнута в странах, где были успешно реализованы программы публичного доступа ранней дефибрилляции путем установки автоматических внешних дефибрилляторов (AED). Показатели выживаемости могут еще больше возрасти, если человек получит лечение в течение трех минут после остановки сердца.
В большинстве случаев внезапная остановка сердца возникает без предшествующих симптомов. Тем не менее, если у пациента имеются факторы риска (описанные выше), которые могут спровоцировать внезапную сердечную смерть, важно, чтобы человек проконсультировался с врачом.
Специалист по заболевания сердца — это кардиолог, он диагностирует и лечит аритмии (слишком медленные, слишком быстрые или нерегулярные сердцебиения), которые и могут спровоцировать внезапную остановку сердца.
Заключение
Болезни сердечно-сосудистой системы занимают одну из ведущих мест в структуре заболеваемости населения России и определяют уровень его смертности, временной и стойкой утраты трудоспособности. При этом на долю внезапной сердечной смерти приходится около половины всех летальных исходов.
В 50 % случаев смертельные исходы при таком распространенном заболевании, как ишемическая болезнь сердца (ИБС), носят внезапный, прежде всего аритмогенный характер.